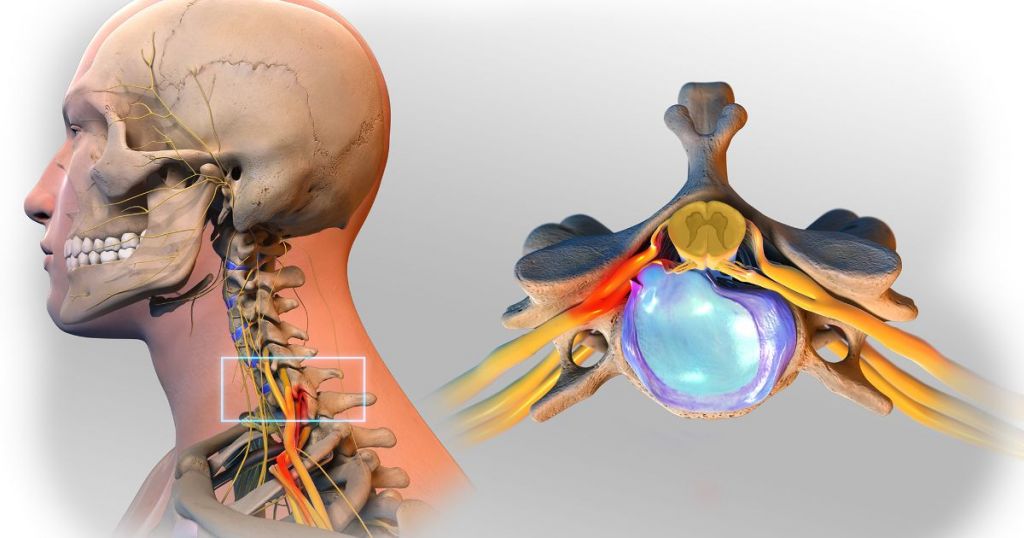
Если не лечить болезнь, игнорировать симптомы, прогресс заболевания неминуем. Остеохондроз связывают с болью. Подводящее зрение, редко связывают с проблемами в шее.
Остеохондроз влияет на зрение. Значимая функция столба – защита. Для этого природой предусмотрен спинномозговой канал, сформированный телами, дугами позвонков. На их отростках удерживаются мышцы, связки.
Защитой считают способность позвоночника к амортизации, например, спинной мозг не получает потрясений при падениях. Эту роль выполняют межпозвонковые диски, которые облегчают нагрузки.
Оборона сосредоточена вокруг спинного мозга неспроста: один из органов центральной нервной системы (ЦНС). Непосредственные стражи спинного мозга — дуги позвонков, отростки. Через их отверстия корешки спинномозговых нервов, кровеносные сосуды связаны со спинным мозгом.
Вены, артерии доставляют кислород, питательные вещества позвоночнику, ЦНС. Нервы «связывают» спинной мозг, внутренние органы, мышцы — через нервные импульсы. Спинной мозг подает команды к действию (бездействию) тела. Поэтому остеохондроз влияет на зрение.
Проблемами здоровой деятельности организма становятся смещение, грыжи дисков, несущие два негативных влияния:
- Нарушается кровоток позвоночных артерий: развивается сосудистая недостаточность, нарушается мозговое кровообращение.
- Раздражаются, сдавливаются нервные корешки, нарушается связь органов с нервной системой.
Негативно не только влияние шейного остеохондроза на зрение. Подобная патология вызывает головокружение, «скачки» давления, тошноту, утомляемость. Для уточнения диагноза пациент проходит обследование под контролем врача, определяющее, что симптомы – следствие мозговых нарушений, которые вызвал остеохондроз. Из-за того, что недостаточный кровоток не снабжает ствол мозга кровью. Главная роль в системе принадлежит позвоночной артерии.
Часто шейный остеохондроз возникает из-за того, что человек в течение длительного времени сидит в одной позе:компьютерщики, водители. Костная ткань разрастается сбоку от позвонков, нарушая работу мышц, связок. Сказывается на работе спинного мозга.
Глаза имеют нервы, которые называются зрительными. Нервные импульсы, которые идут от сетчатки, передают импульсы зрительному центру, обеспечивая зрение. Расположен центр в затылочной доле мозга. Глаза посредством зрительных нервов связаны с ЦНС. Если она здорова, зрение хорошее. Патология в ЦСН сказывается на здоровье зрительных нервов. Так возникает нарушение зрения при шейном остеохондрозе.
При потере шейным отделом стабильности позвонки при наклоне смещаются, мышцы шеи рефлекторно напрягаются, кровоток в артерии позвоночника нарушается. Он питает нервы, которые руководят движением глазного яблока. Одно нарушение влечет другое – спазм испытывают глазные мышцы, что нарушает способность к фокусированию (аккомодации).
Глазное яблоко принимает патологическую вытянутую форму. Когда работа требует близко наклоняться к объекту, оно растягивается человек становится близоруким. Существуют методы восстановления аккомодации. Однако не устраняя причину заболевания, снижение зрения при шейном остеохондрозе продолжится.
Патология шейного отдела часто отмечается у людей среднего возраста. Диски подвержены сильной дегенерации, сдавливаются нервные корешки. Не случайно зрение людей интенсивно падает с 40 лет. Кровообращение нарушено в затылочных долях — месте расположения зрительного центра. Вот примеры того, как влияет остеохондроз на зрение:
- Катаракта. Начинается проблема с белых точек перед глазами, будто мелькают «мушки». Ткани хрусталика покрывают серовато-белые помутнения, которые постепенно «забирают» зрение, поражая весь хрусталик.
- Глаукома. Может привести к потере зрения. Врачи отмечают у многих больных с шейным остеохондрозом. Повышаться внутриглазное давление может на одном, обоих глазах. Эти приводит к глаукоме.
- Синдром Клода Бернара — Горнера. Поражаются симпатические пути на периферическом участке, зрительный центр. Сужаются зрачки (миоз), глазная щель. Может западать глазное яблоко (энофтальм). У молодежи радужная оболочка может терять окраску.
- Дегенерация сетчатки. Приводит к потере периферического (бокового) зрения. Иногда пациент не ориентируется в плохо освещенной комнате, на вечерней улице. Острота зрения теряется незначительно, но приводит к слепоте.
Когда нарушение кровотока становится хроническим, возникают головные боли, головокружения, боли в сердце, снижение слуха, звон, шум в ушах, проверьте зрение.
Пациенты жалуются на боль в глазах. В глазу расположены чувствительные рецепторы. Благодаря им, реакция на раздражители помогает глазам избегать повреждений. Остеохондроз вызывает резкую острую боль, кровоизлияния, воспаления. Зрительный нерв лишается питательных веществ.
Диагностирует сосудистые поражения глаз офтальмодинамометрия: измеряется давление в центральной артерии сетчатки глаза. Остеохондроз приводит к повышению. Врач направит на рентген, который выявит патологические изменения в шейном отделе. Лечение глазных болезней предполагает лечение остеохондроза. Делайте массаж, физиопроцедуры, ведите активный образ жизни, выполняйте лечебную гимнастику. Врач назначит специальную диету, улучшающую зрение, капать глазные капли.
Чтобы остеохондроз не отразился на зрении, выполняйте простые правила. Подолгу приходится сидеть с опущенной головой, ка ждые 20 минут делайте перерывы. За компьютером сидите прямо. Спинка стула на одном уровне с плечами. Расстояние от глаз до книги от 30 до 35 см. Остеохондроз не любит низких подушек, жестких постелей.
источник
✓ Статья проверена доктором
Грыжа шейного отдала достаточно опасное патологическое поражение, которое при отсутствии действенного лечения может привести к инвалидности. Основная причина, провоцирующая развитие грыжи – остеохондроз в области шейного отдела.
Как лечить грыжу шейного отдела позвоночника
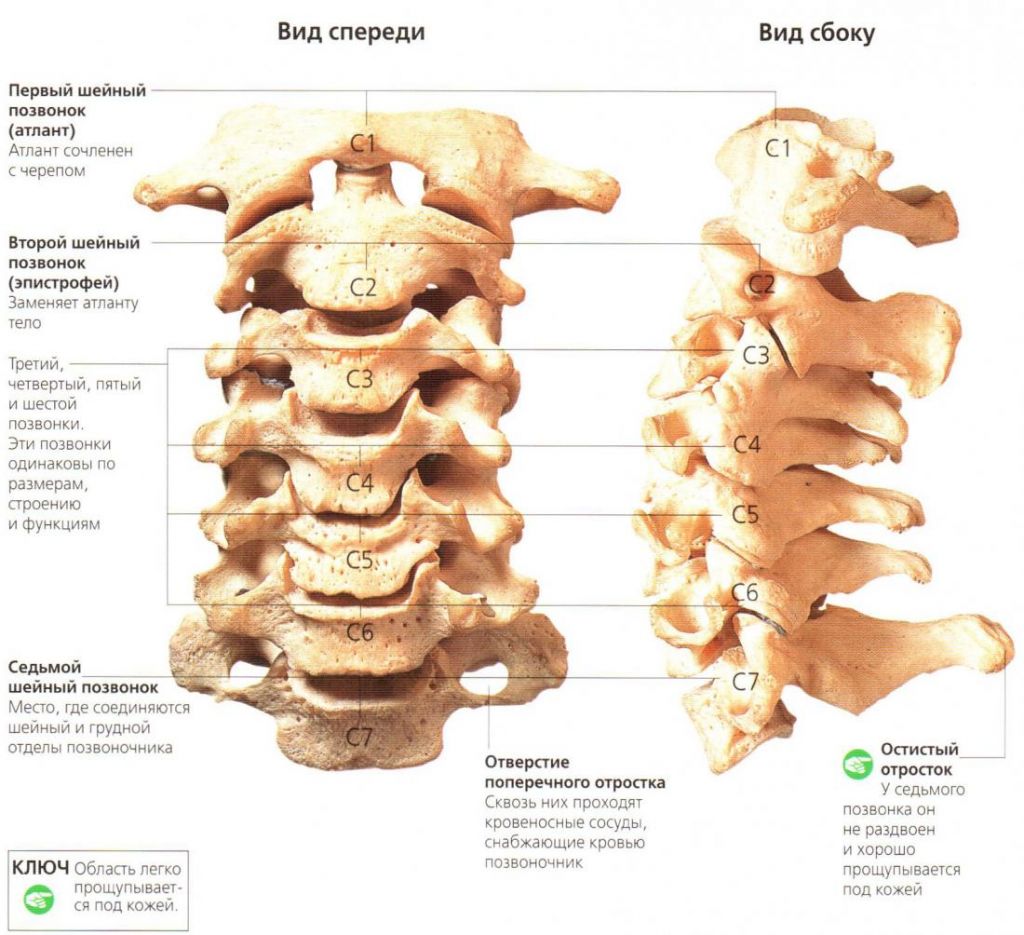
Первый тревожный вопрос заключается в необходимости быстрого лечения и эффективности данной терапии. По данным медицинской статистики только 8% случаев определяют грыжу шейного отдела. Намного чаще встречаются грыжевые поражения других отделов позвоночника. Семь позвонков составляют основу шейного отдела, самыми уязвимыми к грыже является область между четвертым и седьмым позвонком.
Под воздействием сильного воспалительного процесса при образовании грыжи происходит выпячивание диска с характерным воздействием на нервные корешки. Помимо того, может наблюдаться дополнительное осложнение в виде отхождения элемента диска от основы. В результате при отсутствии лечения у пациента могут наблюдаться неврологические отклонения, вызванные плохим кровоснабжением головного мозга.
Грыжа межпозвоночного диска
Внимание! Патологический процесс будет сопровождаться усиленной болью в проблемном участке шейного отдела. Это один из явных признаков грыжевого поражения.
Симптоматика грыжи шейного отдела зависит от места ее локации и проявляется следующим образом:
- Болевой синдром в области шеи. Данный признак является основным и проявляется не только в области шеи, но и может отдавать лопатку, плечо. Первые стадии недуга характеризуются незначительными болями, что имеют приступообразный характер.
- Головная боль. Локализуется болезненность именно в нижней части затылка и усиливается во время кашля либо смены положения головы. В дополнение к головной боли может возникнуть головокружение.
- Онемение конечностей. Появление мурашек, чувства онемения характерны только для верхних конечностей.
- Скачки АД. Грыжи шейного отдела могут характеризоваться изменениями показателей артериального давления, что может окончиться инсультом.
- Проблемы со слухом и зрением. В ушах возникает шум, а зрение резко ухудшается, особенно заметен этот симптом, когда больной делает резкие повороты головой.
- Сильное утомление, что может привести к потере сознания.
- Значительное ухудшение памяти, проблемы с координацией движения – все это свидетельствует о возможной грыже шейного отдела.
Справка! Грыжа Шморля длительной период времени протекает бессимптомно и абсолютно не тревожит пациента. Однако в это время происходят необратимые процессы в тканях костного мозга, которые подвергаются разрушению, мышцы также страдают.
Очень часты случаи, когда остеохондроз – основной виновник образования грыжи, по симптоматике бывает схожим с инфекционными недугами, снижающими защитные иммунные функции. Таким образом, специалист должен собрать полный анамнез, обследовать пациента и отправить на дополнительные исследования, чтобы подтвердить точный диагноз грыжи шейного отдела. Также очень важно учитывать все жалобы, поскольку симптомы напрямую связаны с дальнейшим курсом терапии.
Схематичное изображение межпозвоночной грыжи
В первую очередь пациентам назначают консервативное лечение, которое выявляется достаточно эффективным при условии своевременного начала. Дополнительно больному рекомендуется мануальная терапия, лечебная физкультура, физиотерапевтическая терапия. Такой комплексный подход гарантирует предотвращение хирургического вмешательства при шейной грыже.
Изначально врач определяет точную локацию, размеры шейной грыжи, поэтому самолечение неуместно. Далее назначается медикаментозное лечение, основная цель которого блокировать развитие воспалительного процесса, устранение болевого синдрома, что нарушает нормальную жизнедеятельность. После этого назначаются препараты для восстановления поврежденной грыжей хрящевой ткани и стабилизации кровообращения.
-
Снятие воспалительного процесса. Для этого назначают препараты из нестероидной группы (Мовалис, Кетопрофен, Ибупрофен). Их воздействие направлено на снятие болевого синдрома, устранения скованности в мышцах конечностей, снятия отека тканей позвоночника. Однако применять данные препараты следует с осторожностью, поскольку длительный прием может привести к язвенной болезни.
Обратите внимание! В период лечения шейной грыжи рекомендовано принимать минерально-витаминный комплекс, благотворно влияющий на состояние околопозвоночных тканей. Необходимо принимать комплексы, что содержат витамин D, E, A, C.
Одним из последствий шейной грыжи является проблема с неврологическим состоянием пациента, поэтому прописывается курс успокоительных препаратов (Феназепам), а для стимуляции деятельности головного мозга и восстановления памяти применяют Глицин.
Рекомендация! В период активного лечения больному необходимо придерживаться постельного режима и избегать резких движений и активной деятельности.
После того, как будет купирован болевой синдром можно приступать к дополнительной консервативной терапии (две-три недели). Основным действенным методом является мануальная терапия, которая предусматривает массажные движения с воздействием на определенные точки шейного отдела. Применяется она в случае осложнений в виде смещения межпозвонковых суставов.
Уже спустя два сеанса массажных действий больные отмечают значительное улучшение самочувствия. Особенно важно применять мануальную терапию в комплексе с медикаментозным лечением, тогда последние сеансы будут носить окончательный закрепляющий оздоровительный результат.
Эффективность мануальной терапии заключается в том, что происходит вправка правильного положения позвонка, благодаря чему околопозвоночные мышцы расслабляются. Таким образом, устраняется тревожный спазм. Данные манипуляции способны снизить давление на поврежденный диск и устранить нервное защемление.
Причины возникновения межпозвоночных грыж
Одним из подвидов физиотерапии остается иглоукалывание, которое воздействует на кожные рецепторы посредством их раздражения. Рецепторы в свою очередь связаны с определенными внутренними органами и системами. Особенно востребован метод иглоукалывания при лечении остеохондроза.
Воротник Шанца – именно такой бандаж показан при шейной грыже. Однако несмотря на положительный эффект, носить ортопедический воротник необходимо не длительное время, поскольку это чревато атрофированными шейными мышцами. Если у больного наблюдается мозговая грыжа либо остеохондроз, то носить воротник специалист рекомендует до устранения болевого синдрома.
Шина надевается на шею на определенный период времени и не снимается на период сна. Характеризуются воротники следующими показателями:
- ношение воротника не приводит к раздражениям на коже, поскольку последние выполнены из хлопчатобумажной тканевой конструкции;
- форма шины не доставляет больному дискомфорта, поскольку делается под заказ с учетом всех индивидуальных показателей;
- исключает повышенное потоотделение из-за имеющейся вентиляции (более дорогие воротники).
Ортопедический воротник для лечения грыжи
Внимание! Ношение ортопедического воротника приписывает только врач исходя из индивидуальных особенностей больного.
Консервативное лечение проходит максимально на протяжении двенадцати недель, если за этот период времени врач не замечает никакой положительной динамики, то рекомендовано оперативное устранение проблемы. То есть необходимо удалить поврежденный диск. Вторым показанием к применению операции является большой размер грыжевого образования или осложнения в виде неврологический нарушений, что приводят к самопроизвольному мочеиспусканию.
Выделяют несколько техник выполнения операций в шейном отделе.
Гимнастика для шейного отдела позвоночника
источник
Указанная патология на сегодняшний день встречается достаточно часто среди населения. Главным виновником этого является малоподвижный образ жизни, а также нежелание больного вовремя реагировать на первые симптомы заболевания.
Лечение дефектного образования может отнять немало времени и нуждается в комплексном подходе.
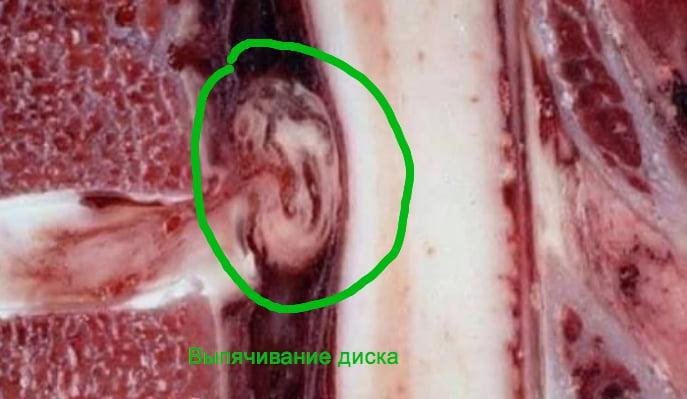
В ходе развития рассматриваемого недуга происходят изменения в структуре и расположении межпозвоночных дисков. Нагрузка распределяется неравномерно, что приводит к увеличению параметров патологического выпячивания.
Самое опасное последствие указанного явления — поражение спинного мозга , что в будущем приводит к инвалидности.
Значительное ослабление мышечной активности верхних конечностей.
- Сбои в кровообращении, что проявляются слабостью в ногах, онемением.
- Неспособность производить адекватное мочеиспускание.
Еще одно вероятное последствие межпозвоночной грыжи шейного отдела — уменьшение диаметра шейной артерии (частичное либо полное) . В первом случае может произойти обморок.
- Регулярные боли в голове, которые имеют режущий характер. Для минимизации болевых ощущений пациент старается располагать шею в нестандартном положении, что негативно влияет на позвоночный столб и окружающую его мышечную ткань.
- Шаткость в процессе передвижения. Подобная патология может спровоцировать падение и травму.
- Погрешности в работе органов зрения: двоение объектов, ухудшение зрения.
- Нарушения сна. Зачастую для ночного отдыха пациентам требуются снотворные средства.
- Сложности в запоминании событий (т.н. короткая память), концентрации внимания.
- Шум в ушах, головокружения при резких движениях.
Единой, стандартной классификации в отношении рассматриваемого заболевания не существует: за основу берут самые различные критерии.
- Протрузия. Размеры выпячивания не превышают 3 мм, а со стороны больного отсутствуют какие-либо жалобы. Выявляют указанную патологию случайно: при рентгенологическом обследовании.
- Пролапс. На фоне немаленьких размеров грыжи (3-6 мм) появляются определенные симптомы.
- Экструзия. При данном виде дефектного образования происходит формирование выпячивания, что связано с выходом пульпозного ядра из зоны межпозвоночного диска. Удерживать указанное ядро от выпадения помогает продольная связка позвоночника. Первые проявления патологии больные зачастую игнорируют, что может спровоцировать обострения в будущем.
- Секвестрация. Диаметр новообразования может варьироваться в пределах 7-15 мм. При данном дефекте ядро проваливается в зону спинномозгового канала позвоночника, вызывая сильные приступы боли. Это связанно с неспособностью продольной связки диска удерживать выпячивание. Подобное явление встречается крайне редко и требует немедленных лечебных мероприятий.
- Задние (внутренние). В ходе диагностики их выявляют непосредственно в спинномозговом канале. Они характеризуются ярко-выраженной симптоматикой.
- Передние. Вследствие отсутствия прямого контакта выпячиваний с сосудами и нервными структурами больной не ощущает дискомфорта. Данные грыжи нацелены в область брюшной полости.
- С6 и С7. Если новообразование зафиксировано между этими позвонками, защемление нервов и сосудов — нередкое явление. Внешне это проявляется частыми мигренями, изменениями цвета лица и т.д.
- Боковые (латеральные). Находятся по краям межпозвоночного диска, но не затрагивают участок спинномозгового канала. При расположении таких грыж между позвонками могут иметь место определенные симптомы.
Симптомы грыжи в шейном отделе – какие диагностические исследования используются для выявления и уточнения диагноза?
При незначительных размерах патологического образования (до 1 мм) больного зачастую беспокоят периодические боли в шее при смене места положения, а также при резких движениях головы, плеч. Это может быть связано с защемлением нервных корешков.
- Резкие боли в районе верхних конечностей.
- Частые головные боли. Могут охватывать всю голову, либо локализироваться в отдельных участках (виски, затылок). Иногда, при расположении выпячивания между 2-м и 3-м позвонками, у больного также немеет язык, создается чувство, будто что-то застряло в горле.
- Головокружения, слабость как следствие передавливания артерий и недостаточного снабжения головного мозга кислородом.
- Повышение артериального давления.
- Покалывания в кончиках пальцев.
- При наличии погрешностей в функционировании сердца могут развиться кардиальные боли.
- Дискомфорт в области плеч, что проявляется тянущими, ноющими болями, слабостью, онемением в области «погонов», лопаток, ключиц, локтей. Подобные ощущения проявляются либо усиливаются при совершении физических нагрузок.
Резкое увеличение параметров образования может сопровождаться щелчком или хрустом, после которого в районе шеи и предплечья возникает сильная, простреливающая боль.
Рентгенография. С целью исследования состояния шейных позвонков делают два вида снимков: в анфас и профиль. Обнаружить новообразование посредством этого метода невозможно, однако врач сможет изучить состояние позвонков и установить причину, что спровоцировала рассматриваемый недуг.
- Магнитно-резонансная томография. Наиболее популярный и информативный метод диагностирования грыжи шейного отдела позвоночника. Показателен, когда нужно получить сведения о структуре, параметрах, локализации грыжи. Если же доктора интересует состояние позвонков, лучше для этих целей прибегнуть к КТ.
- Компьютерная томография. Она дает полную картину о состоянии дисков, визуализирует локализацию небольших дефектных образований.
- Инвазивная КТ-миелография. Применяется в условиях стационара, когда есть подозрения на передавливание грыжей спинного мозга. Для этой манипуляции используют контрастное вещество, которое внедряют в область вокруг спинного мозга.
Лечение указанной патологии будет определяться выраженностью симптомов, наличием сопутствующих заболеваний, эффективностью консервативной терапии, а также специалистом, к которому пациент обратился за помощью.
1.Прием медикаментов
Главная их цель — ликвидировать симптомы, но собственно грыжу они устранить неспособны.
К подобным средствам относят:
- Противовоспалительные препараты (Диклофенак, Кеторол, Мовалис). Доктор может остановить свой выбор на таблетках, инъекциях либо мазях. Указанные средства помогают избавиться от отечности, минимизировать/убрать боль.
- Стероидные гормоны (Гидрокортизон, Кутивейт, Триакорт, Ультралан). Актуальны при сильном воспалительном процессе, когда обычные медицинские средства неспособны справиться со своей задачей.
- Хондропротекторы (Терафлекс, Артра). Благоприятствуют возобновлению целостности хрящевой ткани. Их можно использовать только после купирования воспалительных явлений.
2.Мануальная терапия
Может устранить проявления грыжи при отсутствии противопоказаний у пациента.
Процедура должна включать не менее 10 сеансов, и ее повторяют несколько раз.
Важным моментом является профессионализм специалиста, который будет осуществлять данное лечение.
3.Физиотерапия
Имеет множество методик (воздействие диадинамическими токами, иглорефлексотерапия, электрофорез).
Показана при отсутствии воспалительных явлений, поражений кожных покровов при стабильной температуре тела.
Данный тип терапии улучшает кровообращение, помогая уменьшить боль и убрать отечность.
4.Лечебная физкультура
Комплекс нужных упражнений следует согласовывать с врачом. Неправильная гимнастика может спровоцировать дальнейшее смещение позвонков и увеличение размеров выпячивания.
Адекватно подобранный комплекс ЛФК сможет снять напряженность в мышцах шеи и спины, поможет укрепить мышечный корсет.
Эту же роль выполняет массаж.
5.Лечебная блокада
Применяется, когда нужно купировать боль и ликвидировать спазм мышц.
Длительность положительного эффекта будет определяться особенностями организма, спецификой выполнения блокады: от 30 минут до 3-х недель.
- Консервативные мероприятия не были результативными: пациент жалуется на регулярные сильные боли.
- Имеют место быть сбои в работе нервной системы, что проявляются мышечным тонусом, параличами, неспособностью должным образом реагировать на внешние раздражители.
- Обнаружено резкое прогрессирование рассматриваемого недуга.
- Патологическое новообразование имеет большой размер.
На сегодняшний день такую процедуру можно производить с использованием нетравматичных малоинвазивных методик, при помощи лазера.
Классическую ламинэктомию применяют все реже: этот тип открытой операции весьма сложный, а времени на восстановление в дальнейшем уходит много.

источник
Остеохондроз – очень распространённое заболевание позвоночника, которое влечёт за собой множество осложнений. Вся гамма нарушений при остеохондрозе не смертельна, однако может существенно снизить качество жизни. Самым сложным в смысле осложнений является шейный остеохондроз.
Среди многих жалоб, таких как боли в шее, нарушение подвижности, головокружения и боли в голове, нередко наблюдается и ухудшение зрения при шейном остеохондрозе.
Многие пациенты задаются вопросом, влияет ли остеохондроз на зрение или эти заболевания между собой не связаны. Ответ врачей: связаны!
В шейном отделе позвоночника проходят позвоночные артерии, питающие мозг. Вследствие дегенерации хрящевой ткани межпозвоночных дисков происходит сдавливание этих артерий и нервных волокон. То есть при нарушении мозгового кровообращения страдают различные отделы мозга, отвечающие за те или иные функции организма, а при раздражении нервных корешков снижается проводимость нервных импульсов, развивается болевой синдром.

При компрессии позвонков шейного отдела в первую очередь страдают структуры продолговатого мозга, отвечающие за дыхательный и сердечный центры. Но, как известно, в затылочной области также располагается и зрительный анализатор. Именно при гипоксии (недостатке кислорода) этого анализатора может происходить снижение зрения при шейном остеохондрозе.
Очень часто наблюдается синдром позвоночной артерии, который ведёт не только к головокружениям и слабости, но и к нарушениям зрения при шейном остеохондрозе. Больной жалуется на:
- мелькание «мушек»,
- периодические потемнения в глазах,
- появление цветных пятен,
- туман перед глазами,
- двоения и другие нарушения фокусирования,
- уменьшение поля зрения,
- снижение остроты зрения,
- чувство напряженности, а иногда и боли в глазах.
Большинство людей не придают особого значения головокружениям и периодическим потемнениям в глазах. Тем не менее, такое, казалось бы, повседневное и банальное недомогание может скрывать серьёзные изменения в работе зрительного анализатора.
Сам пациент может заметить, а офтальмолог подтвердит, видимые изменения во внешнем виде и работе глаза:
- расширение зрачков и их вялая реакция на свет;
- небольшое выпучивание глазного яблока (экзофтальм);
- изменение формы глаза;
- ограничение движения глаз;
- внезапное горизонтальное подёргивание глазного яблока (нистагм);
- сужение поля зрения;
- двоение в глазах (диплопия);
- снижение остроты зрения.
При клинической диагностике часто обнаруживается повышение внутриглазного давления, дегенерация сетчатки вследствие сужения и склерозирования её артерий, отёк зрительного нерва.
Конечно, стадии остеохондроза есть разные, и никто не может предсказать, с какой скоростью будет прогрессировать это заболевание у каждого отдельного пациента. Однако отсутствие лечения остеохондроза может привести к серьёзным нарушениям зрения и даже слепоте.
- Вследствие спазма глазных мышц происходит нарушение фокусирующей способности глаза (аккомодации). То есть у больного не всегда получается сразу сфокусироваться на определённом предмете, а иногда мышцы хрусталика произвольно расслабляются, «размывая» всю окружающую картину. Без лечения этот процесс может усугубиться до атрофии мышц хрусталика, когда зрительный орган уже не в состоянии самостоятельно «наводить резкость».
- Существует угроза развития близорукости. Например, если человек всё время слишком близко наклоняется к объекту, с которым работает, формируется функциональная близорукость. Хрусталик привыкает к положению, при котором лучше всего видны ближние объекты. Со временем способность быстро стягиваться и растягиваться для фокусировки на ближних и дальних предметах теряется, и функциональная близорукость переходит в органическую.
- Повышение внутриглазного давления очень часто влечёт за собой развитие глаукомы. А глаукома без лечения – это практически всегда полная потеря зрения.
Если Вы жалуетесь на нарушения зрения и осведомлены о своём остеохондрозе, на приёме у офтальмолога сообщите о своём диагнозе, так как негативное влияние шейного остеохондроза на зрение – доказанный факт. Таким образом, меньше времени будет потрачено на диагностику причин Вашего глазного недомогания, лечение начнётся раньше, и шансов на выздоровление будет больше.
Больной, у которого диагностирован остеохондроз, всегда имеет риск зрительных нарушений. Обычно мероприятия, направленные на лечение остеохондроза, одновременно являются и профилактикой ухудшения зрения. Для улучшения мозгового кровоснабжения и регенерации хрящевой ткани назначаются:
- массаж воротниковой зоны;
- электрофорез;
- курс ЛФК;
- витаминотерапию (с акцентом на витамины группы В);
- в сложных случаях – медикаментозное лечение.
В случае уже проявившихся нарушений зрения при остеохондрозе в дополнение к лечению основного заболевания проводят и симптоматическое лечение зрительного анализатора.
Чтобы обезопасить себя от возникновения шейного остеохондроза:
- откажитесь от курения;
- наполните рацион витаминами;
- укрепляйте мышечный корсет;
- не держите голову в одном положении дольше получаса;
- разминайте шею (нерезкие наклоны, повороты, вращения) в течение 10 секунд.
Здоровый образ жизни снижает риск возникновения многих заболеваний, в том числе и остеохондроза.
источник
Межпозвоночная грыжа шейного отдела позвоночника является заболеванием, поражающим межпозвоночный диск, который из-за развития патологии выпячивается и пережимает элементы кровеносной, нервной системы, а также спинной мозг. В результате развивается нарушение кровообращения в этих отделах, что и вызывает характерную симптоматику. При отсутствии адекватной терапии есть риск развития серьезных осложнений. Поэтому нельзя надеяться на статьи с такими словами, как «Живу при грыже позвоночника хорошо, не применяя воротник шанца, операции и медикаменты». Выздороветь без классического или хирургического лечения невозможно.
Между этими позвонками поражение межпозвоночного диска из-за грыжи в шейном отделе может привести к развитию следующей симптоматики:
- Психозу;
- Нарушению координации;
- Головокружению;
- Шуму в ушах;
- Головным болям с одной стороны;
- Нарушению сна.
Такая «затылочная» симптоматика может иметь постоянный, длительный или периодически возникающий ход течения. Лечение грыжи шейного отдела позвоночника лучше начинать в таких случаях на начальной стадии. Чем опасна грыжа этого отдела – это упущение времени для лечения на начальных стадиях.
Из этой области начинается иннервация с кровоснабжением лба, языка, глаз. Вылечить грыжу этого отдела важно, так как признаки болезни способны давать нестабильность психического состояния. Симптоматика проявляется соответственно следующая:
- Панические атаки;
- Мурашки по коже;
- Потливость в области головы;
- Мельчайшие пятна, «мурашки» перед глазами;
- Головные боли;
- Кривошея;
- Нервозность;
- Ухудшение вкусовых ощущений;
- Депрессия.
Многие не обращают внимание на проявляющиеся симптомы межпозвоночной грыжи, пока таковая не начинает сказываться на качестве жизни. Методы лечения зависят от того, на какой стадии болезнь.
Межпозвоночная грыжа в шейном отделе симптомы проявляет в зависимости от запущенности и места развития патологии. Из представленного отдела выходит нервный корешок, который способен иннервировать зубы, лицевые кости, наружное ухо, щеки. Защемление этого нерва грыжей диска шейного отдела ведет к развитию:
- Невралгии тройничного нерва;
- Ухудшению слуха, зрения;
- Ослаблению обоняния.
Такая симптоматика часто путается с зубной болью, проблемами иного характера. Неправильное обследование может привести к развитию патологии и длительной боли, которую сложно снять обычными обезболивающими.
С этой области межпозвоночной грыжи шейного отдела исходит иннервация носогубного треугольника. Нарушения этого отдела ведут к развитию таких признаков, как:
- Головные боли;
- Паралич мышц одной стороны лица;
- Учащение болезней уха, носа;
- Невозможность поднять в различные стороны руки;
- Шеей трудно наклонять голову назад и вбок;
- Сгибание-разгибание плечевого отдела затруднено или ослаблено.
Учитывая, что наиболее часто проявляется шейная грыжа частыми рецидивами других заболеваний, многие не обращают внимания на основные признаки патологии, а потому время на лечение часто упускается. Как вылечить грыжу, может рассказать только врач.
Из этого отдела исходят нервные корешки, влияющие на работу зева, глотки и голосовых связок. Соответственно и защемленная грыжа в шейном отделе позвоночника в первую очередь проявляется:
- Рецидивами глазных болезней с повышенной частотой;
- Постоянными ангинами;
- Охриплостью;
- Рецидивами болезней полости рта;
- Легким дрожанием и онемением рук;
- Нарушением разгибания-сгибания запястья;
- Вялым параличом кисти;
- Ощущением инородного тела в глотке;
- Покалыванием, жжением, онемением предплечья;
- Слабостью бицепса;
- Болью в руке от плеча до большого пальца.
Этот промежуток имеет нервные корешки, которые влияют на функции плеча, шеи и миндалин. При грыже позвоночника в этой части развиваются:
- Круп;
- Одышка;
- Хронический кашель;
- Осиплость;
- Слабость трицепса;
- Жжение и покалывание от плеча и до среднего пальца кисти.
Эта симптоматика также длительное время зачастую игнорируется пациентами до тех пор, пока не наступает ухудшение. Осложнения от грыжи шейного отдела позвоночника этой части могут значительно повлиять на работоспособность человека. Поэтому не стоит задаваться вопросом, как жить с грыжей. В первую очередь лучше приобрести воротник шанца, выбрать который поможет лечащий врач. Он же используется, когда пациентом проходится реабилитация после удаления грыжи.
Эта область – соединение грудного и шейного отдела. Здесь возникает иннервация плеч, локтей и щитовидки. Потому защемление межпозвонковой грыжи в шейном отделе представленного промежутка приводит к:
- Частым бронхитам;
- Болям в плече и лопатке;
- Частым артрозам, бурситам;
- Вялости рукопожатия;
- Болезням щитовидки;
- Нарушениям мелкой моторики рук;
- Изменению чувствительности от мизинца до лопатки.
Большая часть представленных выше симптомов грыжи шейного диска позвоночника может быть признаками и других заболеваний, в числе которых опухоли злокачественного и доброкачественного характера, воспаление корешков спинного мозга. Такие патологии межпозвонковых дисков и близлежащих органов, тканей отличить можно только при проведении серьезных диагностических мероприятий в числе которых МРТ и компьютерная томография, УЗИ, анализы крови и так далее.
Часто развиваются на фоне грыжи в шейном отделе признаки и заболевания другого характера. Связано это в большей степени с тем, что в процессе развития патологии наибольшему негативному влиянию подвержены нервные корешки и кровеносные сосуды. С этого и вытекают все последующие осложнения. Чем опасно это заболевание и её последствия для человека, можно понять из вытекающих осложнений.
Грыжа способна привести к такому заболеванию, как ишемический инсульт. Предугадать такие последствия практически невозможно. Развивается такое осложнение из-за пережимания вертебральной артерии, которая проходит возле позвоночного столба. Именно через нее осуществляется кровоснабжение мозга.
При снижении кровотока через эту артерию страдать начинают различные участки мозга. При длительном воздействии такого характера есть риск отмирания клеток головного мозга. При этом воздействие может оказываться не только грыжей, но и мягкими покровами, отечными тканями, мышцами в области поражения. Из-за болевых ощущений они начинают сокращаться, что создает дополнительную нагрузку на артерию. Наблюдается в целом следующая симптоматика:
- Шум в ушах;
- Сонливость;
- Спутанность, заторможенность сознания;
- Рвота с тошнотой;
- Головные боли и головокружения;
- Двоение перед глазами, «мушки».
Хотя грыжа шейного отдела позвоночника (симптомы лечение определяет врач) образовывается постепенно и пациент первое время ощущает только тупую боль в области поражения, осложнения такого воздействия могут протекать уже с начального этапа в латентной форме. Подобная патология способна привести даже к летальному исходу.
Еще одно необратимое осложнение, которое вызывает грыжа шейного отдела, симптомы дает яркие. В целом паралич одной или двух рук связывают с атрофией нерва спинного мозга, расположенного в шейном отделе. Так как нервные клетки нуждаются в питательных веществах, кислороде и прочих строительных элементах, то их дефицит приводит к отмиранию большого количества окончаний. Это в большей степени сказывается на чувствительности ряда органов. Такое осложнение часто возникает, если развилась дорсальная грыжа, при которой выпячивание происходит в заднюю область позвоночника.
Это осложнение возникает достаточно редко, так как системы организма имеют собственные резервные ходы. Они позволяют обойти преграды и организовать практически нормальное кровоснабжение. Но в ряде случаев, если сдавливание кровеносных сосудов слишком сильное и обширное, то атрофия ряда нервных волокон все-таки вероятна.
Важно! Любое осложнение грыжи шеи возникает постепенно. Перед любым заболеванием присутствует и другая симптоматика длительное время, которая дает знать о себе заранее. Это позволяет выявить заболевание на ранней стадии. Межпозвоночная грыжа шейного отдела лечение требует уже на первой стадии.
Когда грыжа начинает образовываться, ткани сразу не затрагиваются этой патологией. Но с течением времени выпячивание диска ведет к пережиманию сосудов, нервных окончаний и тканей. Увеличение грыжи ведет к развитию воспаления, которое усиливается под воздействием спазма мышц.
При длительном воспалительном процессе развивается шейный радикулит. Он является достаточно болезненным заболеванием, которое сложно поддается терапии и полностью не вылечивается. Чем дольше длится воспалительный процесс, тем больше шансов развития радикулита.
Грыжа межпозвоночного диска шейного отдела способна провоцировать развитие разнообразных патологий, влияющих на здоровье и жизнедеятельность пациента. Другими последствиями считаются следующие осложнения грыжи шеи:
- Потеря чувствительности;
- Нарушение походки;
- Нарушение мозгового кровотока;
- Ухудшение памяти.
Это не полный список осложнений и сопутствующих симптомов затяжного состояния при грыже шейного отдела. Последствиями таких симптомов могут стать сопутствующие заболевания, которые необратимы и не поддаются лечению.
Как лечить грыжу шейного отдела? Лечение условно можно поделить на классическое и хирургическое. На начальных этапах врачи стараются не назначать хирургическое вмешательство, стараясь ограничиться только медикаментами, физиотерапией и исправлением образа жизни. Если есть осложнения или грыжа шейных позвонков уже имеет большие размеры, то остается только осуществить оперативное вмешательство.
Классическая терапия состоит из медикаментозного лечения, физиотерапии и других методик. Медикаментозное лечение грыжи направлено в первую очередь на снятие болевого синдрома, воспаления и восстановление питания. Также обычно назначаются витаминные препараты. В основном применяются следующие категории препаратов:
- НПВП – нестероидные противовоспалительные средства. Представлены диклофенаком, ибупрофеном, нимесулидом и другими подобными веществами.
- Гормональные противовоспалительные средства – гидрокортизон;
- Обезболивающие – кетонал, нимесулид и т.д. Применяются также новокаиновые блокады.
- Витаминные препараты – с уклоном на витамины группы В, с и так далее. То есть для восстановления функционирования кровоснабжения и нервной системы в области шейных позвонков и не только.
- Хондропротекторы – препараты для восстановления костной и хрящевой тканей. Представлены Хондроксидом, Хондролоном, Глюкозамином, Румалоном, Эльбоной и так далее.
- Миорелаксанты – Толперизон, Сирдалуд, Тизалуд.
Физиотерапия проводится в обязательном порядке. Применяются в основном массажи, лечебные гимнастики, электро- и фонофорез, магнитотерапия, ультразвуковая, мануальная терапия, парафиновые аппликации и так далее. Некоторые процедуры предполагают применение и лекарственных средств. ЛФК проводить нельзя при обострении состояния. Массаж при грыже шейного отдела позвоночника можно доверить только профессионалу, в противном случае есть риск ухудшения патологии и состояния больного. Иногда применяется тракция или вытягивание шеи в стационаре. Также применяется воротник шанца, который дает возможность зафиксировать шею в анатомически правильном положении. В нем некоторое время, возможно, придется спать.
Предполагается начать позвоночника лечение с налаживания режима дня с нормализацией отдыха и периодов активности, тяжести физических нагрузок, питания и так далее. Особенно важно нормализовать именно физическую активность, которая поможет воссоздать нормальные условия для функционирования организма. Лечение при симптомах грыжи шейного отдела позвоночника должно проводиться параллельно с альтернативными методами. По отдельности достичь хороших результатов не удастся.
Оперативное лечение шейной грыжи позвоночника может быть назначено, если есть признаки нарушения мозгового кровообращения и работы головного мозга. Удаление грыжи спинного мозга делается одним из способов на выбор врача:
- Остеосинтез и передняя дискэктомия;
- Задняя дискэктомия при шейной грыже;
- Микродискэктомия эндоскопическая.
Последний тип операции грыжи шейного отдела позвоночника относится к малотравматичным манипуляциям, но такой метод при больших размерах грыжи не применяется. Во время процедуры делается небольшой разрез, через который и выполняются необходимые манипуляции по удалению патологии. Удаление грыжи шейного отдела позвоночника степень опасности несет весомую для здоровья пациента, а потому сказать об исходе операции с полной уверенностью никто не может. Объясняется это выбранной методикой хирургического вмешательства, осложнениями и общим состоянием пациента. Далее проводится реабилитация после удаления грыжи. Восстановление и его длительность зависят от типа операции, мастерства врача, а также от сознательности оперированного пациента. Может понадобиться вытяжка в стационаре или ношение воротника шанца.
Как вылечить грыжу шейного отдела позвоночника на ранних стадиях, вам лучше расскажет врач. Лечение необходимо начинать уже при первых признаках. Это позволит обойтись классическими методиками и победить болезнь на ранних стадиях, когда еще не развились осложнения. Помните, что наилучшее позвоночника лечение – это профилактика болезни. А грыжа в шейном отделе позвоночника что делать при которой вам расскажет врач, может быть вылечена и без хирургии.
источник
Позвоночный столб на протяжении жизни человека испытывает большие нагрузки, что может приводить к различным отклонениям в его структуре и функционировании. Одним из серьезнейших заболеваний позвоночника считается грыжа шеи. Данный вид болезни занимает второе место после грыжи в пояснице и встречается у людей разных возрастов и профессий.
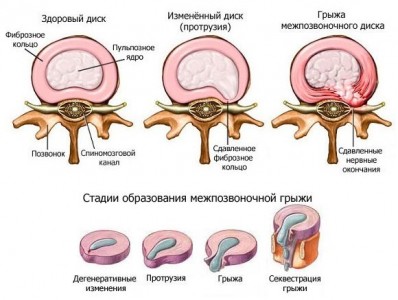
Позвоночный столб имеет от природы уникальное строение – его гибкость и пластичность поддерживают межпозвоночные диски, которые соединяют между собою костные части позвоночника. Диски состоят из двух частей:
Внешняя оболочка по своей структуре плотная, она удерживает внутри себя более хрупкое и жидкое пульпозное ядро РИС 1. При нормальном функционировании диски выполняют роль прослойки между позвонками и уберегают спинной мозг от различных повреждений.
Нарушение структуры фиброзного кольца и выпячивание ядра в спинномозговой канал приводит к образованию грыжи на шее. Ядро начинает давить на спинной мозг и окончания нервов, это приводит к жуткому дискомфорту и в последствии может спровоцировать инвалидность.
Грыжа на шее опасна тем, что с 1 по 7 позвонок проходит сонная артерия, которая отвечает за питание кровью всего организма. Образование грыжи зачастую провоцирует давление на артерию, пациент начинает страдать от проблем кровообращения: наблюдается аритмия и проблемы с работой сердца.
Выделяют причины грыжи на шее:
Остеохондроз – одно из заболеваний позвоночника, при котором нарушается межпозвоночный диск РИС 2. Фиброзное кольцо не получает надобного питания и это приводит к его разрушению – оно становится хрупким, пористым, истончается. Этот процесс приводит к тому, что ядро самопроизвольно вырывается наружу из оболочки фиброзного кольца, образовывая грыжу.
Истощение организма, нехватка витаминов и полезных веществ, сказывается негативно не только на самочувствии больного, но и на качестве межпозвоночных дисков.
Образование шипов на позвонках приводит к патологическому сдавливанию дисков и трещин и надрывов их внешней оболочки.
При недостаточных физических нагрузках мышцы шеи могут атрофироваться. При неправильной работе мышечной ткани повышенную нагрузку получают межпозвонковые диски. К гиподинамии может приводить монотонная работа, когда шея находится длительное время в зафиксированном положении.
Излишняя сутулость провоцирует отклонения в работе всего позвоночника. При сидении, ходьбе в неправильном положении нагрузка распределяется неправильно, уязвимые отделы страдают в первую очередь, а это поясница и шея.
К травмам шеи относят полученные во время родов и на протяжении всей жизни пациента физические увечия. Ушибы, переломы, смещение костных структур провоцирует формирование грыжи на шее.
Достаточно часто неправильное внутриутробное положение плода приводит к врожденным аномалиям позвоночника, при которых возможность формирования грыж увеличивается в разы.
На ранних стадиях образования болезни признаки очень размыты: дискомфорт в шее после длительной монотонной работы, хруст в шее при поворотах головы, тяжело доставать подбородком к грудной клетке.
Классическими проявлениями грыжи шеи принято считать:
Боль локализируется в шейном отделе, носит постоянный характер РИС.3. Неприятные ощущения утихают, если на время откинуть голову назад, но возвращаются при малейших нагрузках на шею. При грыже шеи достаточно часто болит голова, а именно одна из ее половин, боль охватывает затылочные доли.
Головокружение характерно при грыже между первым и вторым позвонками. Грыжа между Атлантом и вторым позвонком надавливает на сосуды, что ведут к головному мозгу и это отображается на самочувствии больного.
Постоянный дискомфорт и болевой синдром в шее приводит к психическим нарушениям, больной находится в состоянии стресса, наблюдаются ничем необоснованные депрессии и апатия.
Искривление шеи характерно для грыжи в острой стадии, когда выпячивание ядра надавливает на нервные окончания.
Грыжа между 4 и 5 позвонками может приводить к воспалению лицевого нерва, это провоцирует ослабевание рефлекторных мимических движений: уголок рта опускается, глаз может не закрываться или не открываться.
Нарушения работы верхних конечностей наблюдается при локализации грыжи между 5 и 6 или 6 и 7 позвонками. При этом в начальной стадии больной ощущает «мурашки» на руках, а потом начинаются проблемы с чувствительностью.
Возможность поставить точный диагноз только из симптоматики при грыже невозможно, поэтому невропатолог назначает пациенту ряд диагностических процедур, которые помогут определить место образования грыжи.
Основные инструменты для определения грыжи шейного отдела:
Рентгеновский снимок не может показать выпуклость ядра из фиброзного кольца, но при его помощи можно определить патологические искривления и смещения позвонков. Это косвенный признак грыжи.
Данный вид исследования способно точно поставить диагноз, поскольку может визуально отобразить состояние всех тканей, включая мягкие.
Исследование с использованием аппарата компьютерной томографии проводят тем, кому противопоказано МРТ, а именно людям с металлическими элементами в организме: коронки, штифты.
В спинномозговой канал вводят жидкость — контраст, при помощи которого можно обнаружить места сужения и образования грыжи.
Для борьбы с грыжей шеи используют две методики: консервативную и оперативную. Какую из них необходимо применять решает невропатолог совместно с нейрохирургом.
Если нет опасности для спинного и головного мозга, то больному назначают консервативную терапию на 6 месяцев. При отсутствии положительной динамики решают вопрос на консилиуме о хирургическом вмешательстве.
В стадии развития болезни, когда грыжи пока нет, а наблюдается только протрузия диска избежать операции можно практически в 80%, главное вовремя диагностировать заболевание и назначить правильное лечение.
Самые популярные корсеты – воротник Шанца или отрез Филадельфия. Это приспособление разгружает больную часть позвоночника. Корсет назначает лечащий невропатолог с учетом стадии развития грыжи и места ее локализации.
Носить корсет можно при обострениях, он уменьшает боль, не дает возможности резких движений шеей. Корсеты для шеи назначают и как меру лечения на ранних стадиях заболевания. При восстановлении фиброзного кольца главное зафиксировать шею, чтобы грыжа не продолжала образовываться – это и позволяет сделать корсет.
Мануальная терапия в борьбе с грыжей шеи направлена по большей части на восстановление работы мышц шеи, возобновление нормального кровообращения и питания тканей, расслабления защемленных нервных окончаний. Выполняется массаж при грыже только медицинским работником по назначению лечащего врача.
Массаж противопоказан в периоды обострения, когда болевой синдром очень сильный. Перед началом курса необходимо пройти терапию по снятию отечностей и болей в шее и ввести заболевание в стадию ремиссии.
Массаж лучше выполнять по несколько курсов в 7 дней с перерывом по 10 дней. Массаж нужно проводить совместно с курсом лечебной физкультуры, чтобы мышцы не только расслаблялись, но и приобретали необходимый тонус.
Физкультура при болезнях позвоночника очень важна, ведь из-за нарушений кровотока и защемления нервов мышечные ткани начинают атрофироваться и позвоночник не получает нужной поддержки.
В период обострения болезни выполнять интенсивные упражнения нельзя, поэтому тренируют мышцы при помощи диафрагмы и интенсивного дыхания. Диафрагмальные упражнения проводят на протяжении 7 дней.
После можно переходить к упражнениям на руки и плечи, а шею при этом не задействуют. Выполняют круговые движения руками, кистями рук, локтями, максимально сжимают руки в кулаках.
Через 2 недели от начала лечебной гимнастики переходят к укреплению мышц шеи. Упражнения должны носить щадящий характер, без интенсивных нагрузок и поднятий тяжелых грузов:
-
Лежа на твердой поверхности спиной пытаться затылком максимально упереться в кушетку, сделать 3 подхода по 5 раз. Лежа животом на твердой поверхности пытаться лбом максимально упереться в кушетку, 3 подхода по 5 раз. Положение стоя, руки свободно свисают вдоль туловища, повороты головы в стороны. С каждым поворотом угол должен быть больше. Сидя на табуретке, руки свисают, пытаться дотянутся подбородком к руди.
Тракция — именно так называют процедуру по вытяжке шеи при грыже. Этот метод должен выполнять только квалифицированный медработник. Тракция подразумевает вправление межпозвоночных дисков при помощи собственного веса больного. Терапию по вытяжке шеи должен назначать исключительно невропатолог исходя из полученных результатов обследований.
Выделяют несколько видов тракции:
Иногда для вытяжки применяют не только собственный вес больного, но и дополнительные грузы РИС 4. Время одной процедуры может колебаться от 20 минут до нескольких часов. Поставить позвонки на место за один сеанс невозможно, для этого повторяют процедуру от 10 до 15 раз.
Питание во многом способно влиять на развитие заболеваний и их лечение. При грыже сбалансированное питание играет важную роль, чем раньше больной начнет употреблять нужные продукты, тем больше шансов на успешное выздоровление.
Чтобы снять воспаление с тканей шеи диетологи рекомендуют есть больше нежирной рыбы, это может быть судак, сельдь, хек, минтай. Из мяса стоит уделять больше внимания курице, кролику, индейке, говядине. Необходимо употреблять больше зелени, свежих овощей и фруктов.
К запрещенным продуктам при грыже относят: сахар, маргарин, орехи, мороженное, желе, колбасу, орехи, рис.
Больным с лишним весом нужно правильно балансировать свое питание, лишний вес только усугубляет ситуацию. Питаться рекомендуют маленькими порциями, но часто – по 5 -6 раз в день. Перед сном лучше ограничить себя в еде, а выпить стакан чая или нежирного кефира.
Грыжа шеи – это не приговор, своевременная диагностика и подобранное лечение способно вернуть человеку его здоровье. Чтобы избежать формирования заболевания нужно больше уделять внимания физической культуре, правильной осанке, особенно людям с монотонной работой, делать зарядку по утрам и в перерывах между работой.
источник
Симптомы некоторых заболеваний могут маскироваться под совершенно иные болезни. Иногда заболевание заключается не в непосредственном поражении органа, а в нарушении его функций в результате недостаточного кровоснабжения и иннервации. Подобным образом развивается нарушение зрения при шейном остеохондрозе.
Ухудшение зрения – распространенная проблема, которая имеет разную этиологию. Часто это связывают с длительной работой за компьютером, вредным производством (работа сварщика) или механическими травмами. Принимают в этом участие и отделы мозга. Оттого и сложно представить, что остеохондроз шеи может быть весомой причиной.
Сосуды шейного отдела надежно защищены отростками позвонков и прикрыты слоями мышц, однако вместе с тем такое расположение кровеносных сосудов является опасным. При остеохондрозе происходит дегенерация межпозвоночных дисков, которые начинают давить на нервные пучки и артерии, приводя к разным осложнениям. В этом и заключается взаимосвязь остеохондроза и нарушения зрения.
Наибольший риск появления остеохондроза у тех, кто ведет малоподвижный образ жизни, а работа связана с вынужденным положением со склоненной головой. При этом создается дополнительная нагрузка на шею, состояние постепенно ухудшается.
Внимание! Чем чаще наблюдаются обострения заболевания, тем более выраженное прогрессирование патологии происходит.
Влияние шейного остеохондроза на зрение заключается в компрессии позвоночных артерий, нарушении поступления питания к головному мозгу. В частности, при снижении кровотока в затылочной доле наблюдается ухудшение восприятия изображений. Именно эта область головного мозга отвечает за обработку информации, полученной от органов зрения.
Поражение сосудов может иметь вторичный характер: отек мышц в острую фазу остеохондроза пережимает сосуды шеи и нарушает кровоснабжение головного мозга.
Нечеткое зрение может быть одним из первых признаков патологии при шейном остеохондрозе. Периоды потемнения в глазах, внезапного головокружения должны насторожить. Обычно они становятся поводом для обращения к врачу-офтальмологу, но причину стоит искать в болезнях спины.
Больной ощущает такие симптомы и признаки нарушения зрения от шейного остеохондроза:
- внезапное потемнение;
- напряженность и болевые ощущения в глазах;
- мелькающие цветовые пятна, туман;
- двоение изображения и ухудшение фокусирования;
- снижение зрительных полей, а также остроты.
Прочитайте, почему связаны панические атаки и шейный остеохондроз, способы лечения этого состояния.
Узнайте о пользе плавания при остеохондрозе, какие стили наиболее подходящие.
Остеохондроз может проявляться катарактой – поражением хрусталика глаза, проявляющееся постепенным выпадением зрительных полей и снижением зрения. При остеохондрозе шеи глаукома может развиваться на одном или на двух глазах одновременно. Иногда наблюдается дегенерация сетчатки, которая приводит к выпадению боковых полей. Полная потеря зрительного восприятия наблюдается крайне редко, но такую вероятность не стоит исключать.
Люди, страдающие потерей и нарушением зрения, обращаются к офтальмологу и стараются лечить глаза, даже не подозревая, что данные нарушения вызваны остеохондрозом шейного отдела. Длительное игнорирование признаков приводит к тому, что происходит склероз сосудов, питающих сетчатку, и отек зрительных нервов.
Диагностика подтверждает следующие патологические изменения:
- невыраженный экзофтальм – выпячивание глазного яблока;
- недостаточную реакция зрачков на свет;
- измененную форму глаза и ограниченное движение;
- сужение или выпадение полей зрения;
- нистагм – горизонтальное подергивание глазного яблока;
- диплопию – двоение картинки в глазах;
- изменение остроты зрения.
Иногда определяется повышенное внутриглазное давление на стороне поражения (выпячивания межпозвоночной грыжи), отек соска зрительного нерва и дегенеративные процессы в сетчатке.
Невозможно влиять на зрительный анализатор без лечения причины его ухудшения – остеохондроза. В терапии основного заболевания придерживаются комплексного подхода. Используют медикаментозные средства, действующие в разных направлениях:
- Снятие спазма мышц шеи с помощью миорелаксантов.
- Устранение болевого синдрома нестероидными противовоспалительными препаратами.
- Улучшение кровоснабжения позвоночника и головного мозга сосудистыми препратами.
- При выраженном отеке – диуретики для выведения избыточной жидкости.
- Применение местных средств в период обострения заболевания: разогревающие и обезболивающие мази, лечебные пластыри (Вольтарен).
Узнайте, как применять китайские пластыри от остоехондроза, какие противопоказания существуют.
Ознакомьтесь с лечением грыжи методами народной медицины, которые наиболее эффективны.
Прочитайте о применении хондропротекторов в терапии остеохондроза.
Обязательно включается в лечебную программу физиолечение: магнитотерапия, электрофорез с использованием лекарственных препаратов, дарсонваль, лазерная терапия. По рекомендации врача дополняется лечение массажем, мануальной терапией, иглоукалыванием, лечебной гимнастикой.
При своевременно начатом лечении прогноз для зрения благоприятный, но т. к. тяжелые формы остеохондроза встречаются в зрелом возрасте, то ухудшение зрения часто имеет возрастные причины.
При выявлении заболевания следует прибегнуть не только к его лечению, но и озаботиться предупреждением того, чтоб зрение не ухудшилось. Людям, ведущим преимущественно сидячий образ жизни, необходимо чаще менять позу, научится проводить самомассаж, выучить несколько упражнений для шеи, которые можно выполнять, не отрываясь от работы.
Следует позаботиться о рабочей зоне: стул твердый, ноги не свисают, вся стопа упирается в пол; спинка до уровня лопаток, умеренно жесткая; стол должен находится на таком расстоянии, чтоб не приходилось горбиться.
Главное – запомнить, что любую проблему нельзя пускать на самотек, а также что заболевания имеют свои последствия. При ухудшении зрения окулист не всегда является вашим первым помощником. Обследование у других специалистов тоже очень важно. Прохождение ежегодного медосмотра сможет выявить проблемы на начальной стадии и заняться ее устранение, пока она еще не добавила серьезных последствий.
источник
Грыжа межпозвоночного диска – это выпячивание пульпозного ядра. Основная причина появления патологии – разрыв фиброзного кольца диска вследствие дистрофических изменений хрящевой ткани межпозвоночных образований (остеохондроза), травм или воздействия на позвоночник неравномерных нагрузок. Наиболее подвержены недугу люди среднего возраста с избыточным весом, в особенности мужчины. Обнаружение же подобных дефектов у детей свидетельствует о врожденном характере патологии.
Чаще всего развиваются грыжи в области поясницы и шеи. Шейный отдел позвоночника – это семь позвонков, в медицине их принято обозначать буквой «С», то есть С1, С2, С3, С4, С5, С6, С7. Преимущественно грыжи формируются между 5 и 6, 6 и 7 позвонками, а между С1 и С2 возникновение дефекта невозможно, поскольку в этом месте просто нет диска. Размеры грыжевых образований в области шеи варьируют от небольших (нескольких миллиметров) до огромных (более 8 мм).
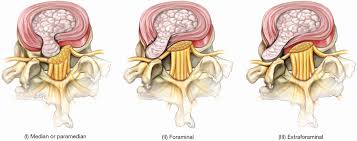
По локализации грыжи дисков бывают:
- Задними или внутренними , то есть расположенными в спинномозговом канале. Грыжи этого типа встречаются чаще всего, и именно они вызывают острую симптоматику. Их разновидностями являются – срединные и боковые образования.
- Передними – обращенными в сторону брюшной полости. Как правило, они не имеют клинических проявлений, поскольку не контактируют с нервными окончаниями или сосудами.
- Боковыми – расположенными по бокам межпозвоночного диска вне спинномозгового канала. Такие грыжи проявляют себя только в случае образования между позвонками
- С6 и С7 , поскольку в этом положении они могут пережимать позвоночную артерию и одноименный нерв, приводя к появлению мегренозной головной боли, повышению чувствительности кожи лица, ее покраснению и т.д.
- Циркулярными , когда ядро выпячивается со всех сторон позвонка.
Довольно часто образуются сразу несколько грыж в разных местах, поэтому клиника болезни может быть полиморфной.
Проникновение небольшой части диска в спинномозговой канал может какое-то время оставаться незамеченным (пока шейная межпозвоночная грыжа не сдавливает нервные корешки). Единственным жалобой больного в этом периоде бывает умеренная болезненность в области шеи, которая усиливается при движениях головой и плечами. Когда же грыжа достигает критических размеров, происходит защемление структур спинномозгового канала, и развивается выраженная болевая и неврологическая симптоматика:
- спонтанная сильная боль в шее и (или) верхней конечности;
- ограничение движений головой и рукой;
- онемение пальцев;
- головная боль;
- скачки артериального давления;
- головокружение;
- тянущее чувство в шее, верхней конечности;
- слабость мышц верхнего плечевого пояса;
- «похудение» руки;
- у людей с больным сердцем могут обостриться кардиальные боли.
Если образуется сразу крупная грыжа, признаки ее появления возникают спонтанно и очень остро. В случае наличия протрузии диска (выпячивания его фрагмента в спинномозговой канал при сохранении общей целостности) разрыв фиброзного кольца может произойти при любом резком движении шеей, ударе. Больные описывают этот момент чувством «щелчка», «прострела» или «хруста» и последующей сильной болью в шее.
Описанная выше симптоматика является общей, а для грыжи определенного межпозвоночного диска характерны свои признаки. Это связано с тем, что отходящие от спинного мозга на уровне каждого позвонка нервные корешки иннервируют свои участки тела. Поэтому клиническая картина при защемлении каждого из них отличается. Имеет значение и то, образовалась грыжа справа или слева (поражается правая или левая половина туловища).
- Локализация С2-С3 . Если межпозвоночная грыжа шейного отдела образовалась в диске между 2 и 3 позвонками, больного беспокоит головная боль, онемение языка и нарушение его подвижности, чувство «комка в горле», затруднение движений головой. Кроме того, могут появиться различные проблемы со зрением.
- Локализация С3-С4 . Характерные признаки грыжи между 3 и 4 шейными позвонками: боль в области шеи, ключиц, «погонов», ограничение движений головой, а также усиление неприятных ощущений при попытках приподнять плечи.
- Локализация С4-С5 . Если грыжа образуется здесь, больной ощущает боль и слабость в плече, особенно в области дельтовидной мышцы, в лопатке. На этих участках также может быть онемение. Симптомы усиливаются при попытках поднять руку вверх.
- Локализация С5-С6 . Для грыжи, расположенной на этом уровне, характерна боль и онемение боковой поверхности руки, области локтя. Больной может чувствовать слабость в бицепсе, покалывание и затекание большого и указательного пальцев.
- Локализация С6-С7 . У людей с грыжей между 6 и 7 шейными позвонками болит и немеет задняя поверхность плеча, частично предплечье, кисть с тыльной стороны, а также средний и безымянный пальцы. Больному тяжело сгибать руку в кулак и делать обратное движение. Появляется «ватность» конечности.
Нарушение целостности межпозвоночного диска приводит к изменению его толщины и смещению позвонков. При этом нагрузка, оказываемая на диск, распределяется неравномерно, что провоцирует постепенное увеличение грыжи. Если образование достигает значительных размеров, может произойти компрессия (сдавливание) спинного мозга и развитие его дистрофического поражения – миелопатии.
Проявляется это парезом рук, онемением и слабостью в ногах, проблемами с мочеиспусканием. Постепенно человек становится инвалидом. Особенно высокий риск возникновения такого осложнения существует при наличии медиальной (срединной) межпозвоночной грыжи, поскольку она образуется в непосредственной близости от спинного мозга.
Помимо этого, смещение одного шейного позвонка относительно другого может привести к частичному или полному перекрытию просвета позвоночной артерии, которая как раз через них и проходит. Чаще этот процесс имеет хронический характер, поскольку при изменении положения головы, артерия на какое-то время освобождается из защемления, а потом опять сдавливается. Если просвет сосуда перекрывается полностью, возможна кратковременная потеря сознания. У больных с защемлением позвоночной артерии появляются следующие симптомы:
- периодические интенсивные жгучие головные боли;
- бессонница;
- головокружение, шум в ушах;
- шаткость при ходьбе;
- ухудшение внимания, памяти;
- зрительные нарушения (снижение остроты зрения, двоение).
Человек с дисковой грыжей в позвоночнике, стараясь хоть каким-то образом облегчить боль, не замечая, принимает выгодное для себя положение головы и шеи. Со временем у него развивается ненормальная привычная позиция позвоночного столба и мышц, что еще более усугубляет ситуацию, приводя к различным осложнениям.
Если происходит секвестрация грыжи – полное отделение части ядра, возможно развитие компрессии нервных образований, воспалительных и аутоиммунных процессов в спинномозговом канале. Секвестрирующая грыжа позвоночника шейного отдела и других отделов позвоночника в большинстве случаев требует оперативного лечения.
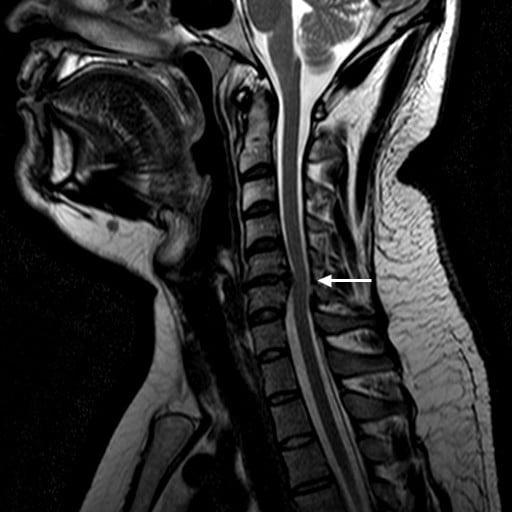
Боль в шее, мышцах рук, онемение верхних конечностей не должны оставаться без внимания, даже если симптоматика постепенно угасает. Таким больным необходимо тщательное обследование. Самый информативный инструментальный метод, позволяющий выявить локализацию и характер даже небольшого межпозвоночного грыжевого образования, это магнитно-резонансная томография (МРТ). В некоторых случаях проводится рентгенография, КТ, электронейромиография.
Добрый день. У меня сильно болит горло уже 5 месяцев и субфибрильная температура- поставили грыжу. Такие симптомы могут быть при грыже
У меня сил нет,боль невыносимая у меня 2-е грыжи на шее и несколько на пояснице.,Болит спина,ноги,ноги крутят на любое изменение погоды у меня нет ни одного сустава,что бы не болели,ну не знаю лежал в госпитале,анализы показали или -артрит,или ещё хуже-Болезнь Бехтерева,я на группе,на 2-ой.,Но сил больше нет у меня?
Чубейко Вера Олеговна — врач-терапевт, кардиолог, кандидат медицинских наук. Задать вопрос
Всем обратиться к кардиологу. Это сердце. И никаких сайтов с советами. Все индивидуально.
Дней 20 ть утром давление от150- 185, а пульс норма60-65 , что это может быть?
Нашел способ повысить пульс. Надо посмотреть фильм ужасов
источник
Грыжи диска шейного отдела позвоночника – это запущенная форма дегенерации шейных межпозвонковых сегментов, которая осложнилась смещением пульпозного ядра диска с его выходом за анатомические границы. Характеризуется болезнь выраженными неврологическими и рефлекторными проявлениями, в том числе по церебральному типу. Объясняется это тем, что в данном отделе хребет соединяется с головой, а спинной мозг переходит в головной, здесь же сконцентрирована густая нервно-сосудистая сеть. Патологический процесс в основном является осложнением долголетнего остеохондроза ШО, симптомы которого пациентами долгое время игнорировались.
Еще лет сто назад в поле зрения неврологов патология с такой серьезной локализацией попадала в разряд единичных случаев, и была она преимущественно уделом пожилых людей. Сегодня же шейная межпозвоночная грыжа – один из самых распространенных диагнозов среди всех возможных проблем с позвоночником. Сейчас же слишком часто касается он, к сожалению, трудоспособного населения. Преобладает диагноз «шейная грыжа позвоночника» у лиц 20-55 лет. Частота заболеваемости у мужчин и женщин примерно одинакова: 52% больных составляют пациенты мужского пола, 48% – женского пола.
Шейные грыжи в целом в структуре всех заболеваний человеческого организма занимают 5 место по количеству госпитализаций, 3 место по необходимости проведения хирургического лечения. Согласно данным из авторитетных источников, не менее 20% людей с грыжами шейной локализации страдают от тяжелых вертеброневрологических расстройств, которые часто приводят к инвалидности. Примерно у 35%-40% происходит хронизация болевого синдрома, по причине чего пациенты живут в постоянном стрессе и эмоциональном напряжении.
В группу риска входят люди, страдающие системными заболеваниями соединительной ткани, ожирением и различными нарушениями обмена веществ, сахарным диабетом, ортопедическими патологиями. Также высокую предрасположенность к смещению дискового фрагмента в ШО имеют профессиональные спортсмены, офисные работники, учителя, станочники, швеи, чертежники и прочие лица, у которых шейная область надолго задерживается в обездвиженном положении или выполняет однообразные монотонные движения.В чем суть диагноза? В локальных патологических изменениях в межпозвоночном диске, повлекших за собой выпадение пульпозного ядра, которое произошло из-за нарушенной целостности фиброзного кольца диска. Предшествует процессу грыжеобразования запущенный дегенеративно-дистрофический патогенез в конкретном позвоночно-двигательном сегменте. Но давайте рассмотрим, как все происходит на деле, чтобы стало более понятно. Постепенно подойдем к главному, начиная с краткого экскурса в анатомию.
- Межпозвонковых дисков в шейной хребтовой системе всего 5, а позвонков – 7. Находятся они между каждой последовательной парой тел позвонков, связывая их между собой. Между 1 и 2 позвонком (атлантом и аксисом) диск не предусмотрен природой, его нет. А значит, патология может произойти на таких уровнях, как С2-С3, С3-С4, С4-С5, С5-С6, С6-С7. Чаще всего она развивается в сегментах С5-С6 и С6-С7.
- Каждый дисковый элемент состоит из желеподобного вещества (пульпозного ядра), которое заключено в кольцевидно-волокнистый обод (фиброзное кольцо). Диск выполняет амортизационную функцию, поглощая и погашая в позвоночнике удары, сотрясения в момент физической активности человека. Он также вместе с другими структурными компонентами обеспечивает верхнюю часть хребта нужным потенциалом подвижности и гибкости.
- Основной вещественный состав диска представлен водой (80%) и коллагеновыми волокнами (15%), погруженными в матрикс из протеогликанов. Коллаген обеспечивает упругость диска и удерживает протеогликаны (гиалуроновую кислоту). А протеогликаны отвечают за притягивание, контроль баланса воды, создавая необходимое внутридисковое давление. Нормальное соотношение всех обозначенных структурных веществ возможно только при хорошем обмене веществ на позвонковых уровнях и полноценной доставке питательных веществ к ним.
- Структура диска отличается еще и аваскулярностью, или отсутствием собственной кровеносной сети. А потому снабжение его питанием происходит исключительно за счет кровеносных сосудов прилежащих позвонков, которое поступает через краевую замыкательную пластинку. В определенном позвоночном уровне с С2 до С7 процессы кровообращения и метаболизма могут угнетаться. Например, из-за постоянных физических перегрузок или малоподвижного образа жизни, возможно, при ожирении, аутоиммунных патологиях или после локальной травмы. В итоге развивается остеохондроз.
- Поскольку при остеохондрозе в позвонковых телах снижен кровоток и нарушена проницаемость краевой пластинки (склероз), транспорт важных метаболитов в диск, как мы сказали, в нужных количествах не осуществляется. Это приводит к постепенному снижению удельного содержания жидкости в фиброзных и пульпозных тканях, то есть потере их основного компонента – воды. Дегидратация служит стимулом к истончению, сплющиванию, разволокнению межпозвоночной прокладки.
- Затем на дегенерированном кольце изнутри появляются трещины, при этом пульпозное ядро меняет свое обычное положение. Желеобразное вещество проседает, смещается в дефектную часть кольца. Как следствие, образуется деформация диска в определенном направлении, выступающая за границы позвонков.
- Сначала шейный диск проступает незначительно, но пока кольцо не разорвется, грыжа не сформируется. Этот ранний этап именуется протрузей. Как только диагностируется протрузия, это означает, что все предпосылки и благоприятные условия для появления грыжи уже созданы. Если своевременно процессы дегенерации на этапе предгрыжи не приостановлены, фиброзное кольцо продолжает разрушаться. Ядро в свою очередь все больше и больше дислоцируется к периферии, оказывает компрессию на слабую область кольца.
Грыжа и клювовидные остеофиты.
В конечном итоге происходит разрыв кольцевидной структуры с вываливанием фрагмента желеподобного хряща через образованную прореху. Открытое пролабирование части пульпозного ядра в межпозвоночное пространство через периферический сквозной прорыв диска и является грыжей шейного отдела позвоночника.
Мы рассказали, что диски могут быть в состоянии предгрыжи и истинной грыжи. На стадии протрузии в шейном отделе хрящевая прослойка считается маленькой до 0,2 см и соответствует 1 стадии патологии. Выпячивания, превышающие 0,2 см, относят к средним и большим размерам (2, 3, 4 ст.). Итак, дадим более точную характеристику каждой из стадий.
- 1 стадия – целостность диска сохранена, размер выбухания до 2 мм включительно.
- 2 стадия – средняя степень тяжести, целостность фиброзного кольца нарушена, выпячивание увеличено от 2 мм до 4 мм.
- 3 стадия – тяжелая степень, кольцо разорвано, дисковое смещение сильное, равное 4-6 мм.
- 4 стадия (экструзии или секвестрации) – критически тяжелая степень деформации, которая может в любой момент закончиться секвестрацией. Размеры грыжи на этой стадии > 6 мм, могут достигать до 8 мм и более.
Секвестрация – опаснейшая форма заболевания, когда происходит полный отрыв провисшего хрящевого фрагмента от диска с попаданием куска отмершего хряща в позвоночное пространство. Такой патогенез способен за короткий период времени вызвать серьезное необратимое повреждение нерва, в том числе его гибель, что приводит к параличу.
В общем, все пролабирования диска на уровне шеи, которые по объему выше 4-6 мм, считаются клинически крайне неблагополучными, так как серьезно нарушают мозговое кровообращение, угнетают и нарушают единство двух главных отделов ЦНС – головного и спинного мозга.
Недопустимо крупные размеры (> 4 мм) в данном отделе сопряжены самыми повышенными рисками частичного/полного обездвиживания рук, ног, а также паралича туловища от зоны поражения и ниже. Кроме парезов и паралича, с высокой частотой развивается выраженная дисфункция мочеполовых и репродуктивных органов.
Видовое разнообразие подобного поражения диска в шейном отделе аналогичное поясничным и грудным грыжевым выпячиваниям. Патологический очаг классифицируют по его расположению (направлению) относительно позвоночного канала и тел позвонков. По данному критерию различают следующие виды грыж ШО:
- боковые, или латеральные – расположены строго по бокам от тел позвонков;
- передние, или вентральные – растут кпереди, то есть с ориентацией в противоположную сторону от спинномозгового канала (менее опасный вид);
- задние, или медианные – выбухающий компонент обращен четко в центр позвоночного канала (наиболее опасная форма);
- заднебоковые, или парамедианные – деформированный элемент отклонен на несколько градусов в сторону от серединной оси, ведущей прямо в спинальный канал.
На долю боковых и заднебоковых локализаций выпадает примерно 85%, медианных и вентральных – 15%. К сожалению, относительно благополучное расположение грыжи шеи – переднее – наименее распространено (5%) среди пациентов.
Патологический очаг в пределах ШО обычно у всех сопровождается локальной болью, которая может отдавать в определенные части тела, иннервируемые шейно-позвоночными нервами. Боль в зависимости от запущенности грыжи может носить невыносимый характер или средней терпимости. Кроме того, она бывает как простреливающей, так и жгучей или ноющей. Симптоматический спектр достаточно разнообразен, пациенты преимущественно жалуются на:
- острый болезненный синдром в шее и воротниковой зоне, усиливающийся при поворотах и наклонах головы;
- скованность движений, хруст в шее, напряженность шейных мышц;
- частые головокружения и интенсивные головные боли, в основном односторонние в затылочной части головы;
- болевые явления и парестезии в виде ползанья мурашек, покалывания, онемения, пр. неестественных признаков в руках (больше в запястьях, пальцах, предплечье);
- слабость, парез одной из верхней конечности, сложности поднятия руки вверх;
- боль в плече, в районе лопаток, диафрагмы, изредка в ноге;
- боль, онемение в одной половине лица;
- неприятные ощущения и шум ушах;
- охриплость голоса, чувство болезненности и инородного тела в горле;
- мушки перед глазами, снижение остроты и затуманенность зрения, другие зрительные расстройства;
- вестибулярные нарушения, например, шаткость, неустойчивость походки;
- плохую запоминающую способность, рассеянность, повышенную утомляемость;
- раздражительность, подавленное настроение, депрессию;
- чуткий сон или бессонницу;
- скачки артериального давления, чаще АД имеет тенденцию к повышению при тяжелом патогенезе со сдавливанием шейной артерии, питающей головной мозг.
Патология у большинства людей провоцирует мучительные боли, которые в доминирующих случаях появляются в верхней части спины, руках и голове.
При обращении пациента в поликлинику невролог первым делом собирает и анализирует анамнез больного. Далее следует тестирование ШО с использованием специальных неаппаратных тактик обследования позвоночника. Неаппаратная диагностика базируется на проведении неврологических тестов, предполагающих проверку проблемного участка спины двигательными и пальпационными методиками, благодаря чему устанавливается:
- наличие и степень неврологического дефицита;
- зависимость и характер болевого синдрома при совершении определенных движений шеей, конечностями и др.;
- состоятельность рефлекс-ответа и объем амплитуды движений шейного уровня в различных физиологических направлениях;
- нарушение чувствительности на ассоциируемых с ШО участках тела (руках, лицевой зоне и др.).
Специалист уже на основании жалоб и неврологических тестов может предварительно вынести диагноз, причем в ходе уже первичного осмотра. Но лечение не будет назначено, пока подозрения на грыжу не будут подтверждены результатами аппаратной визуализации. Общеустановленным стандартом диагностики с целью обнаружения патологии и получения достоверной развернутой информации о клинике грыжевого выпячивания является магниторезонансная томография (МРТ). Посредством объемных послойных изображений МРТ в разных проекциях, как правило, со 100% точностью констатируются факты о:
- развитии и степени структурных изменений межпозвонковых дисков на любой из стадий;
- локализации поврежденной фиброзно-хрящевой прокладки, а в случае секвестрации – количестве, месторасположении секвестров;
- специфике роста выбухания (векторе направления);
- точных размерах образования до миллиметра;
- наличии и тяжести защемлений, компрессий компонентов нервных узлов, артерий, позвоночного канала и спинного мозга;
- внутри- и околопозвоночных отеках, воспалениях, атрофии;
- состоянии мышечной ткани, связок, сухожилий, межпозвоночных суставов;
- присутствии/отсутствии сопутствующих заболеваний на обследуемой части позвоночного столба – стеноза, артроза, опухолей, проблем кровоснабжения и др.
Рентген не отражает в полной мере клиническую картину, так как визуализирует только очертания и положение костных элементов позвоночника, расстояние между позвонками, остеофиты. Рентгенография не показывает мягкие ткани, к которым относятся шейные диски, спинной мозг, нервные сплетения, сосудистые и мышечно-связочные структуры. Метод посрезовой компьютерной томографии, хоть и подразумевает применение более продвинутых радиоактивных технологий, чем обычный рентген, по ценности получаемых клинических признаков в диагностике данного заболевания тоже недостаточно информативен.
О шейной грыже на основании лишь рентген- или КТ-снимков заключение не делают, это две вспомогательные тактики, целесообразность применения которых в каждом случае определяется индивидуально. Только МРТ может досконально исследовать проблемный отдел. Магниторезонансная томография также имеет весомое преимущество – она работает на явлениях ядерного магнитного резонанса и, в отличие от аппаратов с ионизирующим излучением, не оказывает негативного влияния на организм человека.
В острый период врачи для купирования болезненных проявлений заболевания прописывают медикаментозные средства от боли, воспаления и отека местного и внутреннего применения. Основу такой лекарственной терапии, составляют препараты НПВС:
Помимо нестероидных противовоспалительных средств от болевого синдрома специалисты назначают лекарства из серии анальгетиков:
Если клиническую картину отягощает гипертонус мышц, для расслабления спазмированных мышечных структур рекомендуются миорелаксанты. В числе наиболее применяемых миорелаксантов – Мидокалм и Сиралуд.
При постоянных изнуряющих болевых мучениях, с которыми НПВС и анальгетики не справляются, осуществляется переход на лечение сильными гормональными или анестезирующими препаратами. К ним относят глюкокортикостероиды, лидокаин и новокаин. На базе мощных гормонсодержащих и анестезирующих средств только по назначению врача в специализированных условиях пациенту выполняют курс блокад в позвоночник. В самом ближнем периоде человеку с такой критически небезопасной клиникой диагноза необходимо пройти операцию.
Все перечисленные препараты действуют сугубо симптоматически: никакого эффекта в плане уменьшения грыжевого компонента не произойдет. По сути, они только временно снимают боль, блокируя передачу нервно-болевых импульсов на проблемном поле. Также оказывают умеренное противовоспалительное действие. Все межпозвоночные деформации и дегенерации никуда все равно не исчезают.
Заметим, ограничиваться лишь медикаментозным способом терапии, даже если он помогает избавляться от болевых признаков, – верх безрассудства. Грыжа шейного отдела при таком подходе вскоре обязательно напомнит о себе, причем в следующий раз уже в более ярком проявлении. Но самое страшное в том, что, живя только на обезболивающих, межпозвоночный патогенез будет активно прогрессировать, с каждым днем все больше и больше увеличивать риски инвалидности.
Достичь стойкой ремиссии посредством медикаментозной схемы в комплексном сочетании с другими консервативными методиками, как показывают наблюдения, не всегда достижимо. Если первично назначенное комплексное лечение в течение 3 месяцев, максимум 6 мес., к ощутимым и стойким улучшениям не привело, пациенту рекомендовано оперативное вмешательство.
Долговременный внутренний прием лекарств от боли или инъекционный способ их введения чреват развитием побочных явлений – язвы желудка, болезней печени и почек, кроветворной и иммунной системы. Меньшими негативными реакциями обладают наружные средства – гели, крема, мази. Но по силе оказываемого противоболевого эффекта они значительно уступают пероральным препаратам и уколам.
Нельзя не сказать несколько слов о популярных хондропротекторах, действие которых нацелено на улучшение метаболизма и активизацию питания в костно-хрящевых структурах. Запомните, их польза клинически подтверждена исключительно при остеохондрозе, не перешедшем в грыжу шейного отдела. Допустимо использовать такие препараты при мелких протузиях в качестве профилактики дальнейшей дегенерации шейного межпозвоночного диска. Но! При уже состоявшемся грыжеобразовании хондропротекторы малоэффективны или вообще «не работают». Когда уже произошла глобальная перестройка содержимого диска в необратимое (!) нежизнеспособное состояние, они лечебно-профилактической пользы не несут.
Избавиться от заболевания посредством специальных гимнастических упражнений для шеи, конечно же, не получится. Зарядка, даже самая лучшая, не в состоянии обратно «втянуть» выпавший пульпозный элемент или уничтожить его бесследно, «залатать» разрыв на фиброзном кольце. Осуществить такое возможно сугубо в ходе операционного лечения.
Однако занятия ЛФК, доказано, могут улучшить самочувствие и, что существенно, предотвратить развитие атрофии мышц шейного и шейно-грудного комплекса, верхних конечностей. Сразу подчеркнем, что продуктивность действия ЛГ значительно снижается на предпоследних и последних стадиях грыжи. Наибольший вклад своеобразные физтренировки все же вносят в восстановление опорно-двигательного потенциала после хирургического устранения грыжи. В целом эффект от лечебной физкультуры и в процессе консервативной терапии, и в момент послеоперационной реабилитации, происходит благодаря:
- стимуляции кровообращения;
- активации метаболических процессов;
- повышению выработки необходимых для поддержания функций позвоночной конструкции питательных веществ;
- укреплению, повышению выносливости шейных мышц;
- корректной, щадящей разработке двигательных и опорных функций шеи;
- увеличению расстояния между позвонками, что способствует предупреждению или снижению корешковой/сосудистой компрессии.
Но чтобы от гимнастики действительно был толк, нужно получить у специалиста программу тренировок, специально разработанную именно под вас с учетом всех характеристик клинической картины по МРТ. Плюс берутся во внимание показатели возраста и массы тела, уровень физической подготовки, сопутствующие проблемы со здоровьем.
Желательно первый курс пройти в ЛФК-кабинете под контролем профессионального инструктора, чтобы хорошо усвоить и отточить технику каждого упражнения в отдельности. При выполнении тренировок важно следовать 5 правилам:
- Регулярность ЛФК.
- Постепенность в наращивании нагрузки.
- Плавность и аккуратность движений шейным отделом.
- Полная отмена физических упражнений при появлении малейших болей, изменений чувствительности в любой части тела.
- Исходя из пункта №5, срочно обращаться к лечащему специалисту, чтобы он провел качественный осмотр и внес коррективы в план лечебной гимнастики.
Самостоятельно брать и применять из интернета, наобум или по совету других пациентов любые физические нагрузки крайне не рекомендуется! В острую фазу ЛФК противопоказана! Если пренебречь этими правилами, вероятность прийти к плачевным результатам слишком высока. Следствия безграмотного похода – обострение симптомов грыжи ШО, учащение рецидивов, прогрессия смещения диска, еще большее сокращение позвоночного просвета, пережим и гибель нервных окончаний, поражение спинного/головного мозга, компрессия и сужение шейных артерий, отрыв грыжевого секвестра. В итоге, срок к проведению операции не отдалится, а заметно приблизится.
Ведущая функция массажа – создание трофического эффекта. Это значит, что массажные техники позволяют в интересуемой части повысить кровообращение, обеспечить лучший отток лимфы и поступление в клетки тканей нужных метаболитов и кислорода. Еще в задачи массажа входит предупреждение атрофических явлений в мышечных структурах, уменьшение внутридисковой компрессии. Однако отметим, что никоим образом специальные приемы массирования шейно-воротниковой зоны не могут ликвидировать грыжу и сократить ее объемы.
Данный вид лечения рекомендуется строго по показаниям, поскольку не при всех видах грыж он одинаково полезен. Особенно с осторожностью его назначают при средних и крупных выпячиваниях, нервных защемлениях в проекциях шеи. Подобные манипуляции при запущенной, осложненной клинике могут дать совершенно противоположный эффект, так как большую грыжевую массу обратить в неблагополучную сторону таким способом воздействия проще простого. Поэтому врач, прежде чем назначить массаж, должен взвесить все за и против.
В начале же развития грыжи массаж может послужить отличной мерой профилактики прогрессирования дегенеративно-дистрофического патогенеза в еще несильно измененном диске. Но акцентируем, что массажные техники, если врач дает на них добро, должны осуществляться хорошим массажистом отделения неврологии. И, наконец, это – вспомогательная лечебная тактика, применять которую есть смысл сугубо в комплексе с другими базовыми программами лечения.
Физиотерапевтические процедуры тоже не лечат грыжу, а борются с ее симптомокомплексом примерно по тому же принципу, что массаж и ЛФК. Цель стандартных сеансов физиотерапии (магнитолечения, электрофореза, лазерной и ультразвуковой терапии) – сократить отечность вокруг пораженного межпозвоночного диска, поспособствовать притоку крови к слабому отделу, снять мышечное перенапряжение.
Если указанная цель в полной мере достигается, пациент после курса физиолечения чувствует себя гораздо лучше, отмечая повышение диапазона движений в шее, стойкое исчезновение или сокращение болевого синдрома и других ранее тревожащих признаков. Но, согласно проведенным клиническим исследованиям, эффект от физиотерапии отмечает лишь 50% пациентов с данным диагнозом. В ряде случаев (до 40%, как правило, при патологии 3-4 ст.), наоборот, после лечения физиотерапией наблюдается ухудшение самочувствия.
Шейный отдел – самая узкая часть позвоночной системы, в которой проходит крупнейшая артериососудистая магистраль. Отдел включает крупнейшие артерии – левую, правую позвоночную и базилярную, каждая из которых образует до 6 групп сосудистых ветвей.
В задней части шеи также находится важный шейный нервный пучок (узел), который составляют подъязычный, малый затылочный, большой слуховой, поперечный, надключичный нервы.
Таким образом, даже небольшие деформации диска, сдвижения позвонков в чересчур узкой области, густо пронизанной нервами и сосудами, способны вызвать настоящую катастрофу:
- зажим артерий и нервных корешков, постоянную сильную боль;
- блокировку циркуляции кровотока и ликвора между спинным и головным мозгом с грубейшими церебро-вертоброгенными признаками;
- невротической природы слуховые и зрительные нарушения, частые потери сознания, расстройства координации;
- серьезные дисфункции желудочно-кишечного тракта (тошнота, рвота, недержание кала), системы мочеиспускания (неконтролируемое испускание мочи) и половых органов (импотенция, фригидность, бесплодие);
- мышечную слабость рук, включая полный или частичный их паралич;
- угнетение дыхательных функций из-за сильного повреждения спинномозгового вещества и нервных узлов, вплоть до прекращения дыхания;
- недостаточное кровоснабжение головного мозга, которое может довести до ишемии мозга, инсульта.
Как вы смогли понять, болезнь достаточно опасная и непростая в лечении. Надеяться на благоприятный исход от консервативной терапии можно лишь при своевременной диагностике и адекватно организованном терапевтическом подходе. Гарантий, что симптоматику и прогрессию сложной медицинской проблемы на запущенных стадиях удастся консервативно снизить, нет. К тому же, следует учитывать, что грыжу шейного отдела, согласно установленным нормам, лечить консервативно допускается при ее размерах до 6 мм.
Шрам после хирургического удаления.
Диагностирование больших объемов грозит инвалидизацией, поэтому от 6 мм грыжа обязательно подлежит хирургическому удалению. Если пренебречь операцией, когда она необходима, самое страшное, что может произойти – это парализовать пациента, не исключен и инсульт. Состоявшийся паралич – обозначает «смерть» нервного корешка, а следовательно, невозможность более ничего сделать, чтобы вернуть пациенту подвижность. Поэтому каждому, кто все еще всячески старается обойти стороной операцию при ее необходимости, рекомендуем руководствоваться не сказочными интернет-историями безоперационного исцеления, а здравым смыслом.
https://www.spine-health.com/conditions/herniated-disc/spine-surgery-a-cervical-herniated-disc
https://mayfieldclinic.com/pe-hcdisc.htm
https://www.aans.org/Patients/Neurosurgical-Conditions-and-Treatments/Herniated-Disc
https://cyberleninka.ru/article/v/endoprotezirovanie-mezhpozvonochnogo-diska-posleudaleniya-gryzhi-diska-na-sheynom-urovne
https://cyberleninka.ru/article/v/differentsirovannoe-hirurgicheskoe-lechenie-stenozov-pozvonochnogo-kanala-na-sheynom-urovne
https://cyberleninka.ru/article/v/opyt-lecheniya-gryzh-mezhpozvonkovogo-diska-v-sheynom-otdele-pozvonochnogo-stolba-na-primere-19-taks
У меня грыжа ц5ц6 38 летной давности 15 лет назад началось миелопатия нижних конечностей и ухудшение тазовых функции если сделать операцию все востоновииться или уже поздно?
На этот вопрос невозможно ответить, недостаточно данных.
Здравствуйте! У мужа грыжа шеи ему 31 год. Помогите пожалуйста мы из Луганска (Украина). МР — признаки остеохондроза шейного отдела позвоночника с грыжей диска С5-С6,протрузией диска С3-С4 и стенозированием позвоночного канала. Ему очень плохо. В Луганске такие операции не делают. Подскажите пожалуйста куда можно обратиться и цена операции? И какой риск? Я очень сильно переживаю за него. Помогите.
источник






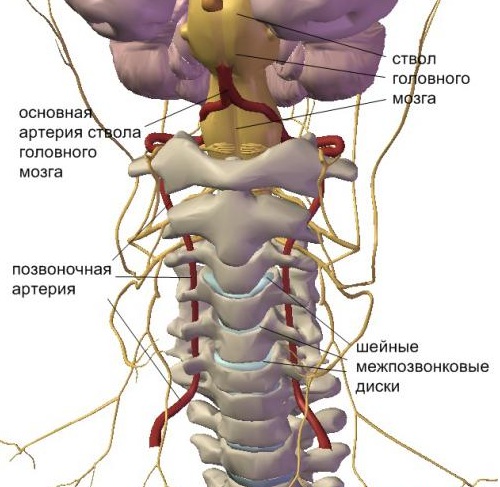
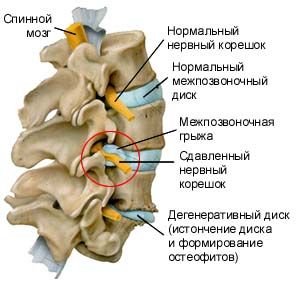 Значительное ослабление мышечной активности верхних конечностей.
Значительное ослабление мышечной активности верхних конечностей.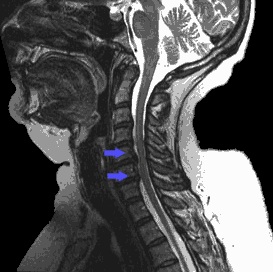 Рентгенография. С целью исследования состояния шейных позвонков делают два вида снимков: в анфас и профиль. Обнаружить новообразование посредством этого метода невозможно, однако врач сможет изучить состояние позвонков и установить причину, что спровоцировала рассматриваемый недуг.
Рентгенография. С целью исследования состояния шейных позвонков делают два вида снимков: в анфас и профиль. Обнаружить новообразование посредством этого метода невозможно, однако врач сможет изучить состояние позвонков и установить причину, что спровоцировала рассматриваемый недуг.
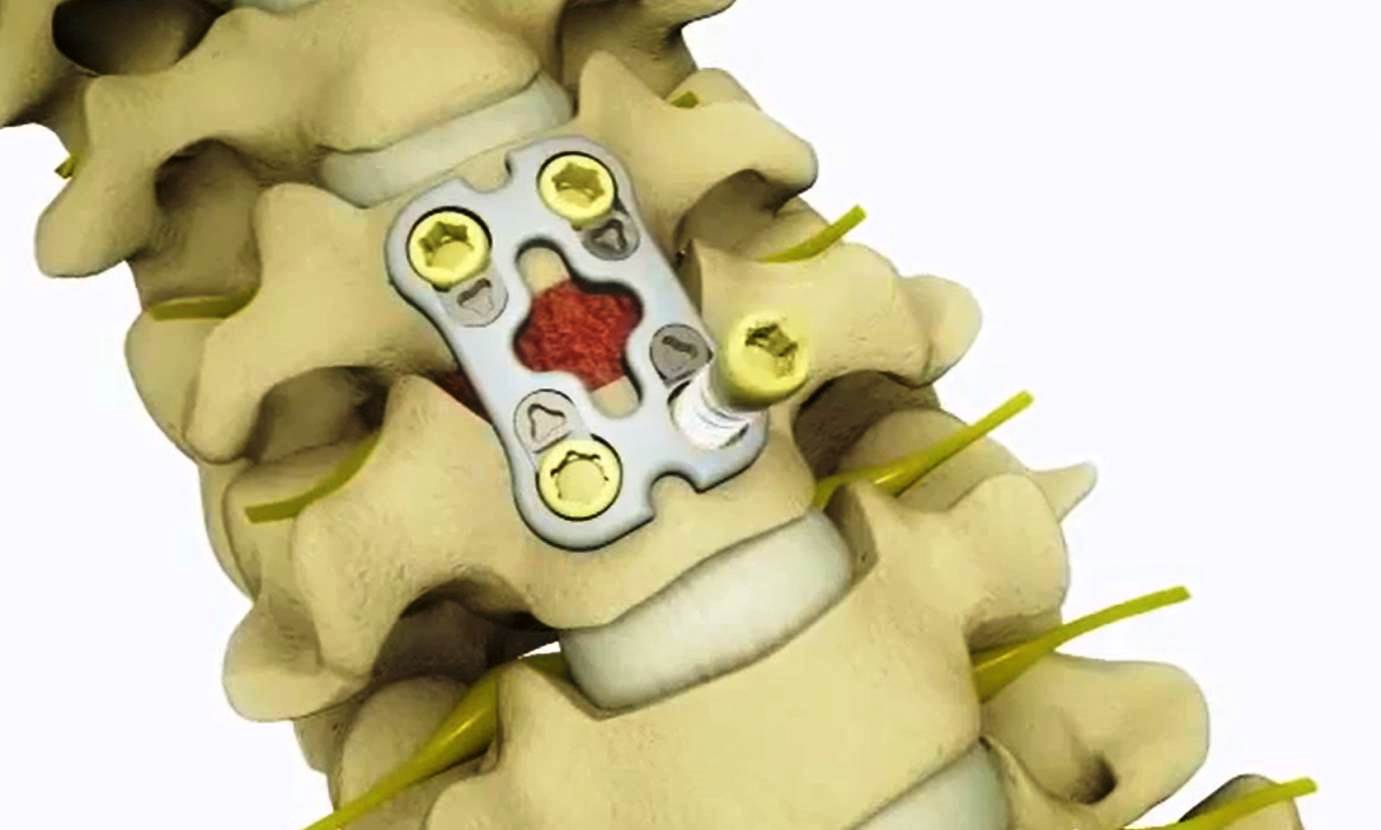





 Прочитайте, почему связаны панические атаки и шейный остеохондроз, способы лечения этого состояния.
Прочитайте, почему связаны панические атаки и шейный остеохондроз, способы лечения этого состояния. Узнайте, как применять китайские пластыри от остоехондроза, какие противопоказания существуют.
Узнайте, как применять китайские пластыри от остоехондроза, какие противопоказания существуют.