Защемление нерва в позвоночнике в большинстве случаев происходит совершенно неожиданно для человека и выражается в резких, приступообразных болях. Следует знать, что болевой приступ говорит о поражении чувствительных нервов, включение в патологический процесс вегетативных и двигательных могут проявляться ограничением подвижности в позвоночнике или в виде нарушений в функционировании внутренних органов.

- Малоподвижный уклад жизни;
- Тяжелые физические нагрузки;
- Травмы позвоночника;
- Врожденные аномалии развития;
- Пожилой возраст;
- Общее переохлаждение организма;
- Гормональный сбой и длительно текущие хронические заболевания некоторых органов.
Защемление нерва может возникнуть у любого человека, но чаще всего пациентами невролога становятся люди от 30 лет. Основной причиной заболевания в молодом возрасте является отсутствие физической активности и профессиональная деятельность, предполагающая постоянное соблюдение одного положения тела в период выполнения работы.
Признаки защемления корешков спинномозговых нервов зависят от того, в какой области локализуется патологический процесс. У большинства пациентов, прежде всего, страдает область спины и шея, то есть те отделы в которых позвонки более подвижны. Грудной отдел по своей анатомической особенности меньше производит нужных для организма движений и поэтому реже всего подвергается изменениям в хрящах позвонков. Боль при защемлении будет фиксироваться не только в области спинного мозга, но и в тех отделах тела и органах, которые связаны с данным нервом. Поражение вегетативных и двигательных нервов повлияет на возникновение воспаления в иннервируемом нервом органе, вызовет ограничение движений в позвоночном столбе. Исходя из области расположения пораженного нерва будут и определяться симптомы защемления нерва в позвоночнике.
Регистрируемые признаки защемления нерва в шее:
- Боль. Область фиксирования болевого синдрома определяется в шее, в затылке, темени, ключицах, верхней трети плечевого пояса. Боль усиливается при движении, может быть как постоянной, так и периодической. Локализация боли зависит от того какой позвонок поражен, верхний участок шеи повлияет на появления приступа в голове, нижний на возникновение болезненности в верхних отделах груди, в плече, в области легких, сердца, лопаток. Защемление нерва в восьмом позвонке приведет к возникновению боли, распространяющейся от шеи и до мизинца.
- Потеря чувствительности. При приступе боли часто теряется чувствительность одной половины языка, затылка. Онемение распространяется на ключицы, плечо.
- Нарушение двигательной активности. При болевом приступе и после его исчезновения наблюдается скованность шеи, руки. Может быть онемение кончиков пальцев.
- Симптомы защемления нервных окончаний в груди:
- Приступ боли возникает в области сердца, при этом нарушается его работа, возникает аритмия и одышка. Боль при защемлении нерва в груди очень похожа на приступ стенокардии, отличием является длительность приступа и отсутствие обезболивающего эффекта от приема сердечных препаратов. Нервные корешки грудного отдела участвуют в работе желудка, поэтому резкая боль при защемлении может возникать и в этом органе.
- Скованность в движении. Грудной отдел позвоночника является самым малоподвижным, но при защемлении нервных корешков больной испытывает трудность при выполнении поворотов, наклонов, поднятии рук.
Признаки поражения нерва в спинном отделе:
- Боль при защемлении нервного отростка в пояснице будет жгучей, резкой. Часто она возникает при поднятии тяжестей и выполнении резких движений на тренировках. Болезненность распространяется на прилегающие к данному отделу позвоночника части тела и на органы. Приступ боли может фиксироваться в ягодице, переходить на ногу. Нередко боль проявляется и в верхних конечностях.
- При возникновении боли больной старается ограничить движения и принимает вынужденное положение тела. Страдает нога, пациент начинает прихрамывать или подволакивать конечность. Мышцы в пораженной области спазмируются.
Патологический процесс, происходящий с нервными окончаниями позвоночника иногда может проявляться только нарушением функционирования внутренних органов. Пациент безуспешно лечится от этих заболеваний на протяжении ряда лет, а истинная причина может быть выявлена совершенно случайно. Поэтому при возникновении любых нарушений в самочувствии всегда рекомендуется проводить полное обследование организма.
Лечение защемления нерва в позвоночнике проводят только после проведения диагностики. Используют рентгенографические снимки, проводят компьютерную томографию позвоночного столба. В некоторых случаях причиной защемления может являться доброкачественная или злокачественная опухоль, поэтому для полной ликвидации болевых ощущений потребуется их удаление.
Терапия защемления включает комплексное использование наружных и системных средств. На первом этапе необходимо провести обезболивание и высвободить защемленный нерв. Для этих целей используют массаж, иглоукалывание, ударно – волновое лечение. После устранения боли приступают к восстановлению проводимости нервных импульсов и к лечению первопричины, то есть необходимо пройти курс лечения от остеохондроза, травмы.
После успешной терапии пациенту предлагается пересмотреть образ жизни, то есть в распорядок дня включить занятия лечебной гимнастикой, соблюдать режим труда и отдыха, изменить рацион питания. Вылеченный пациент может стать вновь клиентом невролога, если не будет соблюдать предложенных им рекомендаций.
Многим знакома острая резкая боль в пояснице или шее. В этом случае говорят, что защемило нерв. Такое часто случается при сильных нагрузках, травмах или патологиях опорно-двигательного аппарата. Защемление нерва в позвоночнике опасно тем, что иногда не сопровождается болью, а вызывает неврологические и сосудистые нарушения в организме. Лечение этого состояние нужно начинать как можно скорее, чтобы не случилось осложнений.
У здорового человека между позвонками располагается губчатая хрящевая ткань – межпозвоночные диски. Они обеспечивают подвижность позвоночника, его гибкость, а также защищают от деформаций. Но при определенных условиях диски сжимаются, а между позвонками происходит ущемление нервных корешков, которые выходят из спинного мозга.
Такое чаще всего случается в области поясницы или в шейном отделе позвоночника. На эти места приходится наибольшая нагрузка при любой деятельности человека. Грудной отдел позвоночника менее подвижен, поэтому там реже происходит защемление нервов.
Существует множество факторов, которые вызывают деформацию позвонков и дисков. Кроме места локализации защемления нерва в позвоночнике, нужно выяснить причины патологии. Только тогда возможно выбрать правильное лечение. Чаще всего провоцирующими факторами защемления становятся такие:
- различные заболевания позвоночника (нарушение осанки, остеохондроз или грыжа);
- травмы, особенно падения и ушибы, которые часто приводят к смещению позвонков и деформации дисков;
- на нервные окончания может давить растущая злокачественная или доброкачественная опухоль;
- большие физические нагрузки, особенно поднятие тяжестей или прыжки;
- спазмы мышц;
- лишний вес;
- неправильное положение тела во время сна или длительного сидения;
- малоподвижный образ жизни;
- переохлаждение спины;
- нарушения функционирования эндокринной системы.
Проявляется эта патология по-разному, в зависимости от того, в каком отделе позвоночника произошла деформация, какой нерв защемлен. При поражении чувствительных нервных корешков основной симптом – это сильные боли. Если же поражены двигательные или вегетативные нервы, признаки будут разные.
- Симптомы защемления нервных окончаний в шейном отделе – это не только дискомфорт и боль в области шеи и затылка. Такая патология вызывает онемение конечностей, мышечную слабость, ограничение подвижности. Эти признаки знакомы многим из тех, кто страдает шейным остеохондрозом. Если произошло еще и сдавливание сосудов, то пациент ощущает головокружение, слабость, может потерять сознание.
- Если защемило нерв в грудном отделе, чувствуется скованность мышц, сильные боли за грудиной, часто отдающиеся в руку. Они усиливаются при любом движении. Происходит также нарушение работы внутренних органов, чаще всего сердца и печени.
- При защемлении нерва поясничного отдела наблюдаются такие симптомы: онемение ног или хромота, скованность движений, потеря чувствительности, нарушения в работе органов малого таза.
Определить, где произошло защемление нерва в позвоночнике, можно уже при внешнем осмотре пациента. Во многих случаях наблюдается заметная деформация позвонков, а также покраснение и отек тканей. А при ощупывании спины возникает резкая боль в месте поражения нервных корешков.
Далее нужно сделать рентген, КТ или МРТ. Такое обследование позволяет точнее определить место защемления нерва и выяснить, по каким причинам это произошло.
Прежде всего назначаются обезболивающие препараты, чтобы облегчить состояние пациента. Применяются таблетки, уколы или мази. Чаще всего назначают «Ибупрофен», «Диклофенак», «Кетанов». Для снятия мышечных спазмов эффективны спазмолитические средства, например, «Дротаверин» или препараты, содержащие метокарбамол. Чтобы улучшить кровоснабжение пораженного места, нужны ангиопротекторы и витамины группы В.
Вторым обязательным методом лечения должно стать ограничение подвижности позвоночника. Лучше всего лежать на твердой ровной поверхности, можно использовать специальный ортопедический корсет. Если спина уже не болит, применяются такие методы лечения:
- вытяжка позвоночника;
- специально подобранные упражнения ЛФК;
- массаж лечебный и точечный;
- мануальная терапия;
- иглоукалывание.
Если такое лечение оказывается неэффективным, приходится прибегать к оперативному вмешательству.
При этой патологи обязательно нужно обратиться к врачу. Но боль может быть такой сильной, что необходимо оказать первую помощь. Прежде всего постараться устранить причины защемления: переутомление, холод или травматическое воздействие. Нужно лечь на ровную поверхность. Причем важно учесть, что при болях в пояснице расслабить мышцы будет очень сложно. Поэтому нужно поднять ноги и подложить под них большой валик из одеяла или подушки.
Для облегчения состояния можно принять обезболивающее, например, «Аспирин», «Кетанов» или «Ибупрофен». Если нет возможности лежать, нужно зафиксировать спину корсетом или перевязать платком. Дальнейшее лечение должно проводиться только по назначению врача.
Чтобы не допустить такой патологии, нужно беречь спину, не перенапрягаться, не поднимать тяжестей. Важно также укреплять мышечный корсет спины, регулярно выполняя специальные упражнения. Полезны для профилактики деформаций позвонков плавание, занятия йогой, танцами. Желательно не сидеть долго в одном положении, нужно периодически вставать и делать разминку.
Спать желательно на ортопедическом матрасе и низкой подушке. Важно следить за осанкой в течение дня. Питание должно быть богато витаминами и минералами.
Защемление нерва – это очень болезненное состояние. К тому же оно чревато опасными осложнениями. Поэтому желательно соблюдать меры профилактики, чтобы сохранить здоровье позвоночника.
Здоровье позвоночника играет важную роль в обеспечении нормальной жизнедеятельности человека. Большинство людей, страдающих от проблем с позвонками, не могут вести полноценный образ жизни. Такое явление, как защемление нерва в позвоночнике, часто вызывает сильнейшие боли, из-за которых человек может стать в прямом смысле беспомощным.
Этот недуг приводит к функциональным расстройствам организма, которые могут даже препятствовать профессиональной деятельности. Дело в том, что позвоночник предохраняет головной мозг человека от сотрясений, дает опору всего тела и защищает нервные окончания, а межпозвоночные диски обеспечивают правильное положение и амортизацию позвонков.
Если межпозвоночные диски смещаются, то происходит защемление нерва в позвоночнике. От этого могут возникнуть разные болевые ощущения, ограниченность в движениях, межпозвоночные грыжи. Каждый отдел позвоночника тесно связан с определенной группой органов и систем организма, поэтому защемление нервов может привести к серьезным проблемам со здоровьем.
Человеческий позвоночный столб состоит из 32-34 позвонков, расположенных в ряд и соединенных между собой межпозвоночными дисками, суставами и связками. Весь позвоночный столб делится на 5 отделов, 3 из которых при защемлении нервов могут привести к развитию различных заболеваний главных органов и систем человеческого организма.
Речь идет о шейной, грудной и поясничной части позвоночника, из которых шейный отдел является самым подвижным и состоит из 7 позвонков. Самым малоподвижным считается грудной отдел, включающий 12 позвонков.
Строение позвоночника человека
А на поясничный отдел приходится наибольшая нагрузка, состоит он из 5 позвонков. Далее находятся крестцовый (5 позвонков) и копчиковый (3-5 позвонков) отделы позвоночного столба. В каждом позвонке расположены нервные корешки, от которых нервные волокна расходятся по всему организму, через все органы и системы.
Причины, по которым защемляет нервы в позвоночнике, могут быть разными, но в любом случае они приводят к смещению межпозвоночных дисков или спазму мышц, расположенных вокруг позвонков. К основным факторам, вызывающим защемление нерва в позвонках, можно отнести:
- большие физические нагрузки;
- различные травмы позвоночника;
- опухоли;
- остеохондроз, сколиоз;
- грыжи, протрузии.
Часто у женщин защемление нерва в позвоночнике происходит после родов, так как при родовой деятельности кости таза раздвигаются и могут сойтись неправильно. Процесс восстановления длится достаточно долго.
Для того чтобы распознать защемление, существует ряд симптомов, указывающих на эту проблему. Основные симптомы, характеризующие защемление нерва в спине:
- онемение и снижение чувствительности;
- сильная жгучая, колющая боль, усиливающаяся при движении, локализующаяся в одном участке или уходящая в разные места;
- ощущение мышечной слабости в конечностях.
Бубновский: от болей в суставах достаточно носить пластырь. Читать далее
Если конкретно рассматривать участки защемления, то можно выделить следующие симптомы:
- болевой прострел в пояснице (люмбалгия);
- боль в крестцовом отделе, переходящая в ягодичные мышцы и заднюю часть ног (ишиалгия);
- боли, переходящие от поясницы к задней поверхности ног (люмбоишиалгия);
- болевые ощущения в руках и шее (цервикалгия, цервикобрахиалгия).
Все перечисленные симптомы могут усиливаться в ночное время, а могут не проявляться вовсе. В случае отсутствия симптоматики распознать болезнь непросто, но необходимо. Своевременно диагностировать и начать лечение очень важно, так как защемление нерва может стать причиной более серьезных заболеваний внутренних органов и систем организма.
В целом проблема защемленных нервов в спине связана с неврологией. Поэтому, как только появились какие-либо признаки защемления, нужно не паниковать, а успокоиться, расслабиться, чтобы снять симптомы резкой боли и посетить доктора. Данное заболевание лечит врач-невропатолог, который после опроса и осмотра выявит причины защемления и назначит правильное лечение.
Не стоит пренебрегать помощью врача и заниматься самолечением. Точно определить проблемный отдел позвоночника может только квалифицированный специалист.
При защемлении нерва в позвоночнике лечение направлено на устранение сдавливания нервных волокон и укрепление мышечного корсета, поддерживающего позвоночный столб. Как правило, назначаются рефлексотерапия, физиотерапия, остеопатия, разного рода массажи, ударно-волновая терапия. Эти процедуры позволят расслабить мышцы, убрать защемление нерва и неприятные симптомы.
Чтобы снять болевые ощущения, назначаются медикаментозные препараты и мази. Для укрепления тканей мышц и костей рекомендуются диета и витамины. До полного выздоровления запрещается каким-либо способом прогревать спину, особенно во влажном помещении. Будет рекомендовано держать позвоночник в одном положении, даже если симптомы болезни уже не беспокоят. Любая физическая нагрузка исключается.
После устранения сдавливания нерва желательно заниматься специальной гимнастикой для улучшения кровообращения в тканях и укрепления мышечного корсета спины. Лучший способ диагностики #8211; это томографическое исследование, которое покажет наличие скрытых причин смещения позвонков или спазма мышц, поможет выработать более эффективную тактику лечения позвоночника и предотвратить защемление нерва.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но Анатолий Кашпировский утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее
Понравилась статья? Поделитесь ей в социальных сетях:
источник
Те, кто страдает от межпозвоночной грыжи, не понаслышке знают о резкой, невыносимой боли. Она приходит внезапно и может оставаться на несколько часов.
В большинстве случаев причиной такой боли является защемление грыжи, а точнее, нерва в том участке позвоночника, где грыжа образовалась.
Если вовремя не начать лечение, может нарушиться работа самого нерва и органов, с которыми он связан.
Могут появиться отеки и воспаления. Что же делать в такой ситуации? Как освободить защемленный нерв в одном из отделов спины, например, при пояснично-крестцовой грыже?
Что такое защемление грыжи? Это явление, при котором поврежденные позвонки или студенистое вещество, находящееся между ними, сдавливают нерв.
Нервные ответвления идут к органам и тканям от спинного мозга, проходя через отверстия в позвонках.
Явление, когда грыжа сдавливает их, называется защемлением нерва. Чем еще оно может быть вызвано:
остеохондроз, неправильная осанка, спазмы в мышцах, сильные нагрузки на спину, избыточный вес, травмы, опухоли.
Что провоцирует защемление нерва при грыже? Ответить на этот вопрос помогут знания о том, как возникает это заболевание. Между двумя соседними позвонками находится хрящ, называемый межпозвоночным диском.
Внутри него есть ядро, состоящее из коллагена и оболочки. Задание диска – смягчать колебания позвоночника при движениях. В некоторых ситуациях, к примеру, при повышенной нагрузке, оболочка ядра разрывается, и студенистое вещество выходит из диска.
Так появляется грыжа. Это же вещество может оказывать давление на нервный корешок, идущий вдоль всего позвоночника. Так появляется защемление нерва.
Симптомы защемления нерва делятся на виды по двум параметрам:
Если защемлен чувствительный нерв, болевые ощущения быстро не пройдут. Они будут ощущаться только там, где произошло сдавливание.
Если подобное случилось с вегетативным нервом, могут наблюдаться сбои в работе некоторых органов. Проблемы с двигательным нервом приводят к онемению и появлению слабости в конечностях.
По каким симптомам можно определить защемление нервного корешка?
Боль может носить самый разнообразный характер: резкая, колющая, с прострелами и т.д. В области защемления возникает покалывание и ощущение тяжести. Больной быстро устает. Происходит сбой в работе тех органов, которые связаны с поврежденным нервом.
Описанные симптомы – лишь косвенные доказательства того, что произошло защемление. Для более точной постановки диагноза нужно провести дополнительное обследование.
Обычно врачи назначают рентгенологическое исследование, компьютерную и магнитно-резонансную томографию.
Иногда показано проведение миелографии (рентген с контрастным веществом).
Обследование дает возможность найти истинную причину защемления и назначить правильное и максимально действенное лечение.
Что делать, если боль застигла врасплох? Ни в коем случае нельзя разогревать больное место, поскольку часто там имеется отек.
Если повысить температуру, отечность лишь усилится. Боль уйдет, но ненадолго – она вернется и станет сильней. Как тогда быть?
Для начала можно принять какое-нибудь обезболивающее средство. Стоит помнить, что самолечение опасно. Все лекарства должен назначать врач, иначе лечение только усугубит ситуацию. Теперь необходимо обездвижить ту область позвоночника, в которой предположительно произошло защемление. Это можно сделать с помощью специального пояса. Если его нет, можно взять обычный шарф. После этого рекомендуется лечь спиной на жесткую поверхность.
Лечение нужно начинать только тогда, когда врач выявит точную причину случившегося. Оно состоит из нескольких этапов.
Постельный режим. В особенности показан тем, кто страдает от острой боли. Прием обезболивающих и противовоспалительных препаратов. Важно, чтобы это происходило под контролем врача. Также могут быть назначены противовоспалительные мази, например, Финалгон. От острой боли избавляются с помощью проведения специальных блокад. Изменение рациона. Необходимо совсем убрать или ограничить употребление острых приправ, соли, кофе и спиртных напитков.
В первую очередь лечение направлено на избавление от последствий защемления. Как только боль и отеки устранены, нужно обратить внимание на причину. Врачу нужно выполнить три действия:
освободить сдавленный нерв; вернуть диски в нормальное положение; убрать спазм мышц.
Сделать это можно такими способами:
физиотерапия; мануальная терапия; рефлексотерапия; массаж; ЛФК.
В некоторых случаях, например, если грыжу нельзя вылечить другими способами, может потребоваться операция.
Как и любые другие лекарственные препараты, народные средства можно использовать только под контролем врача. В сочетании с основной терапией они могут быть довольно эффективными.
Взять 2 ст.л. измельченных лавровых листочков. Залить стаканом водки. Пусть постоят пару суток. После этого, легонько втирая, наносить на больное место. Из смеси муки и меда (по 100 г того и другого) сделать компресс. Закрепить с помощью бинта. Сверху утеплить шарфом. Набрать в ванну горячую воду. Влить туда настой корней аира или дубовой коры. Принимать ванну примерно четверть часа. Очень эффективны масло пихты и настой валерианы. Ими можно растирать больное место. После этого утеплить его шарфом. При защемлении хорошо помогает сельдерей. Его свежий сок перед едой (1 ст.л.) помогает восстановить работу нервной системы. Сельдерейный компресс поможет снять боль.
Межпозвоночная грыжа с защемлением нерва – довольно неприятное явление. Оно характеризуется резкой болью и ограничением подвижности.
Однако вовремя начатое лечение поможет не только избавиться от последствий, но и устранить причину. Главное – не заниматься самолечением, а обратиться за помощью к специалисту.
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями
« Полезен или опасен бег при грыже позвоночника Возможности остеопатии в лечении межпозвонковой грыжи » Все записи автора
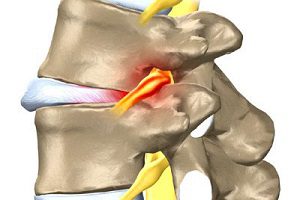
Защемление нерва в позвоночнике происходит в процессе уменьшения межпозвонковых промежутков.
Такое явление возникает при деформации позвоночника, при котором происходит сдавливание соседними позвонками нервных корешков, выходящих из спинного мозга.
Но патологические изменения позвоночного столба не единственная причина ущемления нервов. Провоцирующими факторами также могут стать мышечный спазм или различные заболевания позвоночника.
Основной причиной защемления нервных корешков спинного мозга выступает деформация позвоночника.
Позвоночный столб состоит из большого количества позвонков, а в случае изменения или смещения этих сегментов происходит уменьшение межпозвонковых промежутков. В результате этого процесса и ущемляются нервные корешки спинного мозга.
Самыми распространенными провоцирующими сдавливание нервов являются следующие факторы:
Патологии позвоночника приводят к защемлению
Патологии позвоночного столба. Такие заболевания, как остеохондроз, лордоз, кифоз или межпозвоночная грыжа чаще всего приводят к защемлению нервных корешков. Травмы. После прямого удара в любой отдел позвоночника может произойти смещение его сегментов. Доброкачественные и злокачественные опухоли. Новообразования в позвоночнике или около него также могут сдавливать нервные волокна. Большие физические нагрузки. В результате сильных нагрузок на позвоночник происходит компрессия позвонков и защемление нервных корешков. Спазм. Нарушение работы мышечной ткани приводит к спазмам. При этом сами мышцы могут воспаляться и отекать. Такое увеличение и становится раздражающим фактором. Малоподвижный образ жизни. Лишний вес. Врожденные патологии позвоночника. Переохлаждение. Возрастные изменения. Гормональные нарушения.
Защемление нервных корешков может произойти в любом участке позвоночника, но чаще всего оно встречается в грудном или поясничном отделе.
Боль в спине — первый симптом защемления
Симптомы при защемлении нервных корешков будут зависеть от пораженного отдела позвоночника и наличия в нем воспалительного процесса.
Объединяющим симптомом защемления нервных корешков как в грудном, так и в поясничном отделе позвоночника являются болевые ощущения. Но при этом поражение в каждой из этих зон имеет свои особенности и клинические проявления.
Поэтому можно подробнее разобраться в клинических проявлениях и выделить следующие симптомы при защемлении нервов в позвоночнике.
Симптомы при защемлении нерва в шейном отделе позвоночника проявляются в виде сильных болей в области шеи, которые усиливаются при наклонах, поворотах или других движениях головой. При этом также могут наблюдаться онемение конечностей, нарушения двигательной системы, дискомфорт в области шеи или спазм мышечной ткани. Защемление нерва в позвоночнике шейного отдела может также сопровождаться сдавливанием кровеносных сосудов. Этот процесс может вызвать такие симптомы, как головокружение, обморок или повышение давления.
Защемление в грудном отделе позвоночника вызывает следующие симптомы:
скованность движений; боль в области груди; мышечный спазм; болевые ощущения, иррадиирующие в верхние конечности; нарушение работы внутренних органов, иннервирующихся сдавленными нервными корешками.
Онемение ног — один из симптомов защемления нерва
При защемлении нервных корешков спинного мозга в поясничном отделе позвоночника можно выделить такие симптомы:
острая или жгучая боль в области поясницы; онемение нижних конечностей; скованность движений; вынужденное принятие неестественной позы; нарушения работы органов малого таза; хромота или другие нарушения двигательной системы; потеря чувствительности отдельных участков спины.
Так как защемление нервных корешков может возникнуть в любом отделе позвоночника, а клинические проявления у пациентов могут отличаться, то и лечение болезни будет иметь свои особенности.
Первым делом при установлении диагноза врач должен провести внешний осмотр или пальпацию тела пациента. Такие методы обследования могут выявить место защемления нерва. Ведь при надавливании на поврежденный участок спины у пациентов возникает сильная и резкая боль. Также при внешнем осмотре можно выявить некоторые изменения позвоночного столба.
Диагностика начинается с пальпации
После осмотра проводится рентгенография, компьютерная или магнитно-резонансная томография позвоночника. Такие методы диагностики позволяют точно определить место защемления нервных корешков и причины их сдавливания. В случаях же, когда врач заподозрил онкологическое заболевание, берется пункция спинного мозга, которая помогает выявить различные новообразования в организме.
Лечение защемления нерва в позвоночнике начинается с обезболивающих и противовоспалительных препаратов. Далее используются физиотерапевтические процедуры, которые освобождают защемленный нерв. Сюда можно отнести массаж, иглоукалывание, вытяжку позвоночника, лечебную гимнастику или физкультуру. При необходимости может назначаться ношение специального корсета, который ограничивает подвижность того или иного отдела позвоночника. Физиотерапевтические методы лечения улучшают кровообращение, налаживают правильный обмен веществ и восстанавливают правильное расстояние между позвонками и нормальное положение позвоночного столба.
В случаях же с межпозвоночной грыжей врачи назначают хирургическое вмешательство. В процессе операции вправляется выпавшее дисковое ядро и убирается компрессия сегментов позвоночника. Также операционные способы устранения защемлений нервных корешков применяются, если длительное лечение не дало никаких результатов, а болевые ощущения усиливаются с каждым днем.
Многие люди пытаются убрать болевой синдром с помощью народных средств. Но такое самолечение может еще больше усугубить ситуацию пациента. Поэтому перед использованием таких рецептов стоит проконсультироваться с врачом.
Внезапное «заклинивание» поясницы и острая, невыносимая боль в спине – симптомы, знакомые многим людям среднего и пожилого возраста. Источник ее возникновения чаще всего один – защемление нерва в позвоночнике.
Поясничный отдел представлен пятью самыми крупными позвонками, причём это количество одинаково у всех млекопитающих. Здесь имеется плавный изгиб вперед (лордоз), эти крупные позвонки связывают грудной отдел позвоночника с крестцовым отделом. В крестцовом обычно все позвонки срастаются в общую конструкцию – крестцовую кость.
Задача поясничного отдела – удерживать верхнюю часть туловища в вертикальном положении, принимать на себя максимальную нагрузку при поднятии и перемещении тяжестей.
Эта часть позвоночника несёт самую большую нагрузку. Имеется ещё одна особенность – последний поясничный позвонок соединяется с неподвижным крестцом.
Пульпозное ядро этого сочленения подвергается самым большим нагрузкам. От этого и ущемление корешков межпозвоночных нервов происходит здесь.
Поясничный отдел представлен пятью самыми крупными позвонками, причём это количество одинаково у всех млекопитающих. Здесь имеется плавный изгиб вперед (лордоз), эти крупные позвонки связывают грудной отдел позвоночника с крестцовым отделом. В крестцовом обычно все позвонки срастаются в общую конструкцию – крестцовую кость.
Задача поясничного отдела – удерживать верхнюю часть туловища в вертикальном положении, принимать на себя максимальную нагрузку при поднятии и перемещении тяжестей.
Эта часть позвоночника несёт самую большую нагрузку. Имеется ещё одна особенность – последний поясничный позвонок соединяется с неподвижным крестцом.
Пульпозное ядро этого сочленения подвергается самым большим нагрузкам. От этого и ущемление корешков межпозвоночных нервов происходит здесь.
Чрезмерная физическая нагрузка является одной из главнейших причин ущемления в пояснице. Наибольшие предпосылки для ущемления составляют вращательные движения поясничного отдела, совершаемые под нагрузкой на позвоночник.
В других случаях такая патология может быть вызвана:
Травмами позвоночника. Физическими перегрузками, транспортировкой тяжелых грузов. Избыточной массой тела. Врожденными патологиями – искривлениями позвоночного столба, слабостью соединительной ткани. Злокачественными новообразованиями. Переохлаждением. Расстройствами со стороны мышечного корсета. Беременностью.
Боли, вызванные острыми микротравмами, физическими нагрузками, подъемом тяжестей могут носить однократный характер, они проходят после лечения и реабилитации. Естественно, при благоприятном прогнозе и необширных повреждениях.
Если это заболевание с хроническим воспалением и затяжным течением, боли будут повторяться после ремиссии, это говорит об устойчивой патологии в поясничном отделе.
Защемление нерва в позвоночнике чаще всего связывают с такими патологическими состояниями ОДА (опорно-двигательного аппарата):
Остеохондроз – дегенеративное изменение межпозвоночной хрящевой ткани. Протрузия диска – выбухание пульпозного ядра диска, без нарушения фиброзного кольца. Межпозвонковые грыжи – с повреждением фиброзного кольца. Спондилез – разрастание костной ткани на позвонках с образованием выступов и шипов (остеофиты) и сужением позвоночного канала, межпозвонковых отверстий.
Указанные причины ведут к механическому сжатию нервного корешка, нарушают вызывают его кровоснабжение. В ответ получаем ишемию, воспаление, болевые симптомы.
В целом клиническая картина, даже при наличии межпозвонковой грыжи, укладывается в распространённое название – радикулит. В принципе, между ним и ущемлением можно ставить знак равенства.
Ущемления проявляются острой, простреливающей болью. Связаны с местом расположения ущемленного нерва, степенью воспаления, силой механического сдавления. Характер болевых симптомов связан с видом ущемленного нерва.
При ущемлении чувствительного нерва боль локализуется в месте сдавления, участках кожи и мышц, в которых этот нерв проходит. Бывает и наоборот – снижение чувствительности, онемение.
Ущемление вегетативного нерва покажет проявление боли во внутренних органах (мочевой пузырь, желудок, кишечник), дисфункции половой сферы.
Если страдает двигательный нерв, спазмы, боль и нарушения подвижности наблюдаются в месте ущемления и нижних конечностях.
Выделяют следующие признаки:
Резкая боль в месте ущемления (люмбаго). Онемение в области иннервации пораженного нерва, нарушение функций иннервируемых органов. Ограничение движения, вызванное болью. Мышечная слабость, в тяжелых случаях, паралич. Ухудшение общего состояния.
По характеру болевых ощущений выделяют состояния:
Ишиалгии – боли переходящие из места сдавления на ягодицу и заднюю поверхность бедра. Люмбалгии, люмбаго – боли в месте поражения и воспаления. Люмбоишиалгии – боли в пояснице с переходом на ноги/
Из спинномозговых нервов, выходящих из поясничного отдела, чаще всего страдает от ущемления и воспаления седалищный нерв.
Диагноз устанавливается на основании жалоб пациента, изучения анамнеза заболевания, клинических проявлений и симптомов, осмотра врача. Назначается рентгенографическое обследование для выяснения причины, вызвавшей сдавление.
Показательными диагностическими исследованиями являются МРТ, КТ, применяется рентгенография спинномозгового канала с контрастом (миелография). На снимках можно разглядеть и оценить грыжи, протрузии, деформации костей и межпозвонковых дисков.
Ущемления проявляются острой, простреливающей болью. Связаны с местом расположения ущемленного нерва, степенью воспаления, силой механического сдавления. Характер болевых симптомов связан с видом ущемленного нерва.
При ущемлении чувствительного нерва боль локализуется в месте сдавления, участках кожи и мышц, в которых этот нерв проходит. Бывает и наоборот – снижение чувствительности, онемение.
Ущемление вегетативного нерва покажет проявление боли во внутренних органах (мочевой пузырь, желудок, кишечник), дисфункции половой сферы.
Если страдает двигательный нерв, спазмы, боль и нарушения подвижности наблюдаются в месте ущемления и нижних конечностях.
Выделяют следующие признаки:
Резкая боль в месте ущемления (люмбаго). Онемение в области иннервации пораженного нерва, нарушение функций иннервируемых органов. Ограничение движения, вызванное болью. Мышечная слабость, в тяжелых случаях, паралич. Ухудшение общего состояния.
По характеру болевых ощущений выделяют состояния:
Ишиалгии – боли переходящие из места сдавления на ягодицу и заднюю поверхность бедра. Люмбалгии, люмбаго – боли в месте поражения и воспаления. Люмбоишиалгии – боли в пояснице с переходом на ноги/
Из спинномозговых нервов, выходящих из поясничного отдела, чаще всего страдает от ущемления и воспаления седалищный нерв.
Диагноз устанавливается на основании жалоб пациента, изучения анамнеза заболевания, клинических проявлений и симптомов, осмотра врача. Назначается рентгенографическое обследование для выяснения причины, вызвавшей сдавление.
Показательными диагностическими исследованиями являются МРТ, КТ, применяется рентгенография спинномозгового канала с контрастом (миелография). На снимках можно разглядеть и оценить грыжи, протрузии, деформации костей и межпозвонковых дисков.
Лечение назначается после завершения диагностических мероприятий и в целом должно быть направлено на причину, вызвавшую такие проявления. Первым делом нужно снять болевой синдром и устранить мышечный спазм, провоцирующий ущемление.
Больному показан постельный режим в остром периоде в положении на спине, на удобном матрасе. Коррекция диеты. Не рекомендуется употреблять острое, соленое, копченое, мясные навары, алкоголь, кофе.
Первая фаза медикаментозного лечения нацелена на снятие боли и воспаления. Применяются:
Нестероидные анальгетики с противовоспалительным действием (НПВС). Спазмолитики, миорелаксанты. Витамины группы В – они обладают противовоспалительным и нейропротекторным действием. Ангиопротекторы.
Может потребоваться инъекционное введение обезболивающих препаратов в остром периоде, новокаиновые блокады места ущемления. После затухания симптомов, используются пероральные (таблетированные) обезболивающие и противовоспалительные средства, наружные (применение мазей, растирок, компрессов).
Следующий этап – восстановление функции сдавленного нерва, его адекватного кровоснабжения. Здесь находят применение:
Массаж. Физиотерапия. Рефлексотерапия (иглоукалывание). Вытяжение позвоночника. Мануальная терапия. Ортопедическая коррекция (корсеты). Йога, ЛФК (лечебная физкультура).
Пользоваться можно услугами только профессиональных специалистов (массажистов, мануальщиков). И только имея на руках заключение врача на основании тщательных исследований. Когда присутствуют грыжи, специалист должен это знать, чтобы не привести к ущемлению, не навредить пациенту. Упражнения на ЛФК назначаются индивидуально.
Хирургическое лечение показано при неэффективности консервативной терапии. Например, при грыжах, опухолях и др. Благодаря современной медицине, грыжи успешно поддаются оперативному лечению с полным восстановлением функций.
источник
Защемление грыжи позвоночника – это следствие протрузии, т.е. ситуация, когда по каким-либо причинам происходит смещение межпозвоночного диска, что вызывает сдавливание или защемление нерва, который там проходит. Чтобы назначить адекватное лечение такого состояния, как защемление нерва при грыже позвоночника, необходимо определить причины, по которым это произошло.
Стоит отметить, что, как правило, причин развития патологии несколько, они накладываются одна на другую. Перечислим наиболее частые:
- остеохондроз;
- нарушение осанки;
- травмы позвоночника различного рода;
- различные новообразования, в том числе и грыжа;
- тяжелая физическая нагрузка в области спины;
- спазмированные мышцы;
- избыточная масса тела;
- грыжа заполняет межпозвоночное пространство, сдавливая при этом нерв.
Самый главный признак защемления грыжи позвоночника – это боль, которая, в зависимости от того, какой нерв защемлен, может иметь разный характер. Боль бывает режущая, колющая, ноющая, «стреляющая», приступообразная, появляющаяся только в определенном положении тела. При защемлении грыжи поясничного отдела позвоночника острая, «стреляющая» боль может уходить в ягодицы или растекаться по всей ноге. К болевым ощущениям может добавиться тяжесть, покалывание, жжение, онемение ног. Если защемило нерв в шейном отделе, то боль уходит вплоть до подлопаточной области, может особенно сильно проявляться при движениях головой. Боль в грудной клетке и межреберье говорит о том, что защемленный нерв оказался в области грудного отдела позвоночника. При грыже позвоночника может защемить и седалищный нерв, что провоцирует его воспаление и развитие такого заболевания, как радикулит.
Для диагностики защемления нерва межпозвоночной грыжи метода обычной пальпации недостаточно. Необходимо сделать рентгенологическое исследование, МРТ или КТ позвоночника. В некоторых случаях врач может назначить КТ или МРТ с применением контрастного вещества. С помощью этих исследований можно определить точный диагноз и назначить наиболее эффективное лечение.
Мероприятия по оказанию первой помощи при внезапном появлении сильной боли следующие:
- обеспечить больному полный покой;
- зафиксировать пораженный участок специальным корсетом, повязками или подручными средствами (шарфами, например), чтобы обеспечить его неподвижность;
- больного уложить в горизонтальном положении спиной вниз на ровную, твердую поверхность;
- возможно однократное принятие обезболивающего средства;
- незамедлительно обратиться к врачу.
Нельзя использовать компрессы, согревающие мази и греть больное место. Это может вызвать быстрое развитие воспалительного процесса в грыже.
После оказания первой помощи больному и снятия болевого синдрома назначают лечение. Врач может прописать один из видов лечения или скомбинировать несколько:
- массаж;
- лечебная физкультура;
- лечение с помощью медикаментов;
- специальный корсет.
Рассмотрим перечисленные способы лечения немного подробнее.
Основная цель массажа – восстановление мышечных тканей спины и связок в области позвоночника. Назначается эта процедура уже после того, как болевой синдром при защемлении нерва позвоночника снят. Массаж улучшает кровообращение, предотвращает атрофию мышц, снимает спазмы и расслабляет нервные окончания, что позволяет уменьшить болевой синдром и укрепить мышечную структуру. Существуют разные техники массажа: классический, баночный, точечный, тайский, рефлекторный. Какой вид массажа и в каком объеме необходим пациенту, решает только врач-невролог. Массаж проводится курсами, как правило, по 20 сеансов с перерывами по три месяца. Продолжительность сеанса составляет от 5-10 минут до полутора часов, в зависимости от вида массажа и рекомендаций лечащего врача. Данный вид терапии не является самостоятельным методом лечения и работает только в комплексе с другими мероприятиями. Рекомендуется проходить курсы массажа также в комплексе с лечебной физкультурой с целью профилактики защемления грыжи позвоночника.
Лечебная физкультура обычно назначается врачом в комплексе с массажем спины. Специальные упражнения ЛФК при защемлении грыжи позвоночника важно проводить ежедневно (за исключением дней, когда случается острый болевой приступ), не реже. ЛФК способствует дополнительной разгрузке позвоночного столба, улучшению осанки, укреплению мышц спины. Если после выполнения упражнений появляются болевые ощущения, чувствуется ухудшение состояния, следует прекратить занятия и проконсультироваться с лечащим врачом.
При лечении грыжи позвоночника, в зависимости от сложности заболевания, врач назначает медикаментозную терапию. Она может включать в себя:
- снятие болевого синдрома обезболивающими препаратами;
- снятие болевого синдрома препаратами, обладающими также противовоспалительным и жаропонижающим эффектом;
- использование препаратов для уменьшения тонуса мышц с целью снять напряжение.
Специальные корсеты, пояса, бандажи назначаются врачом с целью уменьшения нагрузки на мышцы спины и давления на межпозвоночные диски. Обычно корсеты изготавливаются из эластичного материала, а внутрь устанавливаются специальные жесткие вставки. Бывают отдельные корсеты только для области поясницы или для грудного отдела позвоночника.
источник
Многие люди, страдающие от межпозвоночных грыж, знают не понаслышке о резких, внезапно развивающихся болях, которые сильно ограничивают движения. Болевой синдром обычно развивается резко, а продолжаться может в течение нескольких часов, а иногда и нескольких дней.
Чаще всего причинной развития острого болевого синдрома является ущемление спинномозгового нерва в той области, где расположен дефект межпозвоночного диска.
Если у человека грыжа уже сформирована, его ничто не способно застраховать от развития ущемления. В этом случае необходимо знать, каковы основные симптомы патологии, как помочь человеку облегчить боль в остро развившейся неблагоприятной ситуации, и каким должно быть дальнейшее лечение.
Все знают, что позвоночный столб состоит из позвонков. Между ними, чтобы уменьшить скорость их стирания и улучшить амортизацию, эволюция расположила межпозвоночные диски. Эти анатомические структуры представляют собой мягкое пульпозное ядро, «обернутое» в фиброзную оболочку. Благодаря именно этим структурам удается добиться того, что позвоночник долго служит человеку, изнашиваясь минимально в течение жизни.
Грыжа межпозвоночных дисков развивается в том случае, если анатомические структуры теряют свою состоятельность. Поспособствовать этому может множество причин, среди которых и наличие лишнего веса, и непомерные физические нагрузки или, напротив, их отсутствие, и неправильное питание.
Как только межпозвоночный диск перестает справляться со своими нагрузками, происходит разрыв его фиброзной оболочки. В результате пульпозное ядро оказывается за пределами ранее прочного каркаса, формируя то самое грыжевое выпячивание.
Интересно, что грыжа может формироваться в разных направлениях. В зависимости от того, в какую сторону произошло патологическое выпячивание, увеличивается или уменьшается риск развития ущемления.
Так, например, при переднем выпячивании пациент может вообще не знать о том, что у него есть заболевание опорно-двигательного аппарата, так как симптомы отсутствуют. Если же выпячивание произошло в заднюю сторону, то есть по направлению к спинномозговому отверстию, велик риск развития ущемления, так как грыжа оказывается в непосредственной близости от спинномозговых нервов.
Ущемление также возможно при заднебоковых патологических выпячиваниях, так как в этом случае грыжа может пережимать веточки позвоночных нервов, выходящие через специальные отверстия.
При ущемлении межпозвоночной грыжи происходит сдавливание спинномозгового нерва. Чаще всего давят на него структуры позвоночника и образовавшееся патологическое выпячивание. Иногда патология развивается, если грыжа заполняет собой отверстие, через которое выходит один из спинномозговых нервов.
Выделяют несколько сопутствующих факторов:
- наличие остеохондроза (патология, при которой происходит постепенная дистрофия суставных и хрящевых поверхностей с потерей их функций);
- различные нарушения осанки (неправильная осанка приводит к неправильному распределению нагрузки на позвоночный столб, из-за чего пораженные грыжей области вынуждены перенапрягаться, чем патология только усугубляется);
- спазмирование мышечных структур (неспособность правильно и полноценно расслаблять мышцы также увеличивает нагрузку на позвоночный столб, способствуя развитию патологии);
- высокие физические нагрузки на спину (могут быть у спортсменов или людей, чья жизнь связана с активным физическим трудом);
- наличие избыточного веса (ожирение повышает интенсивность нагрузки на позвоночник примерно так же, как и физическая активность, которой занимаются бесконтрольно);
- наличие различных травм позвоночного столба;
опухолевые новообразования.
Воздействие любой из перечисленных причин может сначала привести к формированию грыжи, а затем к ее ущемлению. Правда, врачи отмечают, что гораздо чаще наблюдается эффект от воздействия не одного, а сразу нескольких провоцирующих факторов.
При поражении позвоночника симптомы у разных людей могут разниться. Влиять на выраженность патологии будут локализация процесса, наличие или отсутствие воспалительных явлений, выраженность защемления и его продолжительность.
В первую очередь все пациенты всегда выделяют в качестве главного симптома болевой. Локализация болей будет значительно разниться при защемлении нерва поясничного или, например, шейного отдела. Это необходимо учитывать, выставляя пациенту диагноз.
При ущемлении возможно вовлечение в патологический процесс крупных нервов, таких как седалищный, шейный. В этом случае развивается не только боль, но и потеря чувствительности, а иногда парез или паралич.
Боль будет характеризоваться следующими особенностями:
- разнообразный характер (картина, описываемая разными пациентами, значительно отличается, синдром может быть колющим, режущим, тупым);
- пациенты отмечают появление тяжести и специфического покалывания в проекции образования защемления;
- боль носит изнуряющий характер, пациент быстро устает от нее.
Симптомы сдавления могут отличаться в зависимости от того, подвергся защемлению чувствительный или двигательный нервный корешок.
При ущемлении чувствительного или вегетативного нерва могут наблюдаться патологические изменения в работе ряда органов (в основном в области малого таза). Также пациент буде жаловаться на чувство онемения в конечностях, прогрессирующую их слабость.
Если в процесс вовлечен двигательный нерв, то нарушения будут наблюдаться, прежде всего, со стороны двигательных функций. Появятся сильные боли, которые быстро не исчезнут, пациент может потерять способность контролировать движения конечностей.
Прежде чем оказывать пострадавшему человеку какую-либо специализированную помощь, врач должен убедиться в правильности поставленного диагноза. Может показаться, что клиническая картина весьма очевидна, и двойных диагнозов тут быть просто не может, но это совсем не так.
Существует ряд заболеваний, которые также могут привести к защемлению спинномозговых нервов, но появление признаков не будет связано именно с грыжей. Такое возможно, например, при развитии опухоли.
Если у пациента появились сильные вертебральные боли, а раньше он наблюдался у врача по поводу грыжи, то его обязательно направляют на рентгенологическое исследование. Рентгенография позволяет определить примерное положение грыжи, сделать выводы о ее размерах и особенностях расположения.
Дополнительно возможно проведение КТ и МРТ. В некоторых случаях пациентам показана дополнительная миелография, с помощью которой оценивают, как в спинном мозге происходит движение ликвора, и нет ли там каких-либо патологических изменений.
Полноценное медицинское обследование позволяет не только установить причину защемления, но и подобрать оптимальный для лечения комплекс мер, который будет наиболее действенным в данном случае.
Многие пациенты задаются вопросом о том, какое лечение возможно при защемлении грыжи позвоночника? Лучше всего, конечно, обратиться к врачам. Но далеко не всегда есть возможность быстро получить специализированную помощь, особенно если неприятные симптомы застигли где-нибудь в деревне, в дороге или в других экстремальных условиях.
В первую очередь помощь пациенту заключается в том, чтобы обеспечить ему максимальный покой. При ущемлении межпозвоночной грыжи для обездвиживания поврежденной области можно использовать специальные пояса или, в крайнем случае, обычные шарфы. После перевязки пострадавшего укладывают спиной на жесткую поверхность и стараются не тревожить.
Успокоить болевой симптом можно, приняв внутрь любое доступное обезболивающее средство. Прием обезболивающего рекомендуется выполнять самостоятельно только один раз, а в дальнейшем уже согласовывать дозу и подходящий препарат с лечащим врачом.
Важно помнить о том, что больным категорически противопоказано прогревание больного места. Дело в том, что в области грыжевого выпячивания развивается воспаление, которое только усилится, если на него попытаться воздействовать теплом.
Специализированную помощь больному с ущемлением межпозвоночной грыжи оказывает врач в условиях стационара.
Рекомендуются следующие мероприятия в острый период:
- обеспечение постельного режима в период развития острого болевого синдрома;
- прием препаратов из группы обезболивающих и противовоспалительных средств (медикаменты подбираются врачом, как и их дозировка, превышать которую строго запрещено!);
- использование противовоспалительных местных средств, таких как мази, крема, противовоспалительные повязки и др.;
- если боль не удается купировать в течение длительного времени, возможно использование специальных медикаментозных блокад.
В ходе лечения предпринимаются меры, направленные на снижение выраженности сдавления, нормализацию конфигурации поврежденного межпозвоночного диска, устранение спазмов мышц. После того, как острый болевой приступ будет купирован, рекомендуется использование массажа, ЛФК, физиотерапии. Эти методики помогут нормализовать состояние организма и закрепят результаты проведенной по поводу ущемления грыжи терапии.
Если пациента беспокоит ущемленная межпозвонковая грыжа, можно обратиться к средствам народной медицины. Конечно же, использовать их можно только после консультации у лечащего врача. Наилучшие результаты народные рецепты дают в сочетании с классическими методами терапии, а не при применении изолированно.
Полезные рецепты для здоровья позвоночника:
- В наполненную теплой водой ванну можно вылить настой коры дуба или корня аира. В получившейся смеси необходимо полежать в течение 10-15 минут (вода не должна быть горячей!).
- Смешать муку и мед в соотношении 1:1 до однородного состояния. Сделать удобный по форме компресс, положить на область локализации болей и перевязать шерстяным шарфом.
- Можно делать растирки с помощью масла пихты или настоя валерианы. После растирки рекомендуется повязать на больное место шарф.
- Можно втирать в больную область настойку из лаврового листа. Приготовить его просто: берется 2 столовые ложки листьев и заливается водкой или спиртом. Настаивают смесь в течение нескольких суток перед тем, как втирать в больное место.
Если на какие-то из ингредиентов народных рецептов есть аллергия, то лучше отказаться от их применения, чтобы не усугубить ситуацию
Защемление межпозвоночной грыжи – неприятная патология, от которой не застрахован ни один человек, страдающий от проблем с межпозвоночными дисками. Чтобы сохранить здоровье своего позвоночника и спинного мозга, пациентам рекомендуется своевременно обращаться при появлении симптомов патологии к врачу.
Своевременное лечение и профилактика грыжи значительно снизят риск развития ее защемления, помогая человеку сохранить хорошее здоровье опорно-двигательного аппарата.
источник
Те, кто страдает от межпозвоночной грыжи , не понаслышке знают о резкой, невыносимой боли. Она приходит внезапно и может оставаться на несколько часов.
В большинстве случаев причиной такой боли является защемление грыжи, а точнее, нерва в том участке позвоночника, где грыжа образовалась.
Если вовремя не начать лечение, может нарушиться работа самого нерва и органов, с которыми он связан.
Могут появиться отеки и воспаления. Что же делать в такой ситуации? Как освободить защемленный нерв в одном из отделов спины, например, при пояснично-крестцовой грыже ?
Что такое защемление грыжи? Это явление, при котором поврежденные позвонки или студенистое вещество, находящееся между ними, сдавливают нерв.
Нервные ответвления идут к органам и тканям от спинного мозга, проходя через отверстия в позвонках.
Явление, когда грыжа сдавливает их, называется защемлением нерва. Чем еще оно может быть вызвано:
- остеохондроз ,
- неправильная осанка,
- спазмы в мышцах,
- сильные нагрузки на спину,
- избыточный вес,
- травмы,
- опухоли.
Что провоцирует защемление нерва при грыже? Ответить на этот вопрос помогут знания о том, как возникает это заболевание. Между двумя соседними позвонками находится хрящ, называемый межпозвоночным диском.
Внутри него есть ядро, состоящее из коллагена и оболочки. Задание диска – смягчать колебания позвоночника при движениях. В некоторых ситуациях, к примеру, при повышенной нагрузке, оболочка ядра разрывается, и студенистое вещество выходит из диска.
Так появляется грыжа. Это же вещество может оказывать давление на нервный корешок, идущий вдоль всего позвоночника. Так появляется защемление нерва.
Симптомы защемления нерва делятся на виды по двум параметрам:
Если защемлен чувствительный нерв, болевые ощущения быстро не пройдут. Они будут ощущаться только там, где произошло сдавливание.
Если подобное случилось с вегетативным нервом, могут наблюдаться сбои в работе некоторых органов. Проблемы с двигательным нервом приводят к онемению и появлению слабости в конечностях.
По каким симптомам можно определить защемление нервного корешка?
- Боль может носить самый разнообразный характер: резкая, колющая, с прострелами и т.д.
- В области защемления возникает покалывание и ощущение тяжести.
- Больной быстро устает.
- Происходит сбой в работе тех органов, которые связаны с поврежденным нервом.
Описанные симптомы – лишь косвенные доказательства того, что произошло защемление. Для более точной постановки диагноза нужно провести дополнительное обследование.
Обычно врачи назначают рентгенологическое исследование , компьютерную и магнитно-резонансную томографию.
Иногда показано проведение миелографии (рентген с контрастным веществом).
Обследование дает возможность найти истинную причину защемления и назначить правильное и максимально действенное лечение.
Что делать, если боль застигла врасплох? Ни в коем случае нельзя разогревать больное место, поскольку часто там имеется отек.
Если повысить температуру, отечность лишь усилится. Боль уйдет, но ненадолго – она вернется и станет сильней. Как тогда быть?
- Для начала можно принять какое-нибудь обезболивающее средство . Стоит помнить, что самолечение опасно. Все лекарства должен назначать врач, иначе лечение только усугубит ситуацию.
- Теперь необходимо обездвижить ту область позвоночника, в которой предположительно произошло защемление. Это можно сделать с помощью специального пояса. Если его нет, можно взять обычный шарф. После этого рекомендуется лечь спиной на жесткую поверхность.
Лечение нужно начинать только тогда, когда врач выявит точную причину случившегося. Оно состоит из нескольких этапов.
- Постельный режим. В особенности показан тем, кто страдает от острой боли.
- Прием обезболивающих и противовоспалительных препаратов. Важно, чтобы это происходило под контролем врача.
- Также могут быть назначены противовоспалительные мази , например, Финалгон.
- От острой боли избавляются с помощью проведения специальных блокад .
- Изменение рациона. Необходимо совсем убрать или ограничить употребление острых приправ, соли, кофе и спиртных напитков.
В первую очередь лечение направлено на избавление от последствий защемления. Как только боль и отеки устранены, нужно обратить внимание на причину. Врачу нужно выполнить три действия:
- освободить сдавленный нерв;
- вернуть диски в нормальное положение;
- убрать спазм мышц.
Сделать это можно такими способами:
В некоторых случаях, например, если грыжу нельзя вылечить другими способами, может потребоваться операция .
Как и любые другие лекарственные препараты, народные средства можно использовать только под контролем врача. В сочетании с основной терапией они могут быть довольно эффективными.
- Взять 2 ст.л. измельченных лавровых листочков. Залить стаканом водки. Пусть постоят пару суток. После этого, легонько втирая, наносить на больное место.
- Из смеси муки и меда (по 100 г того и другого) сделать компресс. Закрепить с помощью бинта. Сверху утеплить шарфом.
- Набрать в ванну горячую воду. Влить туда настой корней аира или дубовой коры. Принимать ванну примерно четверть часа.
- Очень эффективны масло пихты и настой валерианы. Ими можно растирать больное место. После этого утеплить его шарфом.
- При защемлении хорошо помогает сельдерей. Его свежий сок перед едой (1 ст.л.) помогает восстановить работу нервной системы. Сельдерейный компресс поможет снять боль.
Межпозвоночная грыжа с защемлением нерва – довольно неприятное явление. Оно характеризуется резкой болью и ограничением подвижности.
Однако вовремя начатое лечение поможет не только избавиться от последствий, но и устранить причину. Главное – не заниматься самолечением, а обратиться за помощью к специалисту.
Подборка моих материалов по здоровью позвоночника и суставов:
Дополнительно рекомендую эти материалы и оборудование здоровья и тренировок:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
источник
Боль в спине – всегда неприятное явление. Появиться она может по разным причинам, будь то усталость, перенапряжение или какое-то заболевание. Как известно, сами кости болеть не могут – они не обладают никакими нервными окончаниями или сосудами.
Если пациент испытывает боль в области поясницы, то это часто — ущемление нерва в поясничном отделе позвоночника лечение чего достаточно продолжительно. Существует несколько причин, почему возникает такой недуг. В этой статье мы рассмотрим их, а также поговорим о том, как вылечить защемление нерва.
Защемление нерва в поясничном отделе – это зажим нервных корешков, отходящих от спинного мозга в этой области. Они могут оказаться пережатыми из-за патологий, связанных с позвонками, при заболеваниях позвоночника, при спазме мышц.
Статистика говорит о том, что большинство пациентов с такой болезнью – пожилые люди. С возрастом костная и мышечная ткани становятся более слабыми, больше подвержены травмированию и разрушениям. В организме недостаточно кальция, обмен веществ замедляется – поэтому и возникают болезни спины.
Когда у человека защемлен нерв, он всегда страдает от сильных болей разного характера. Они могут быть стреляющими, острыми или жгучими. В зависимости от того, как сильно защемлен нерв, и в каком именно месте это случилось, специалисты выделяют люмбалгию – это боль в спине и поясничном отделе; люмбоишиалгию – боль в ноге и ягодице; ишиалгию – с локализацией в ногах, крестцовом отделе и ягодицах.
Часто состояние больного не ограничивается лишь болевыми ощущениями. Такие синдромы сопровождаются снижением чувствительности в конечности, онемением, нарушением работы некоторых внутренних органов. Все зависит от того, какой конкретно нерв был защемлен.
Само по себе ущемление нерва возникнуть не может. Причинами сдавливания нервных ответвлений чаще всего являются:
- Межпозвоночная грыжа. Это самая частая причина. Грыжа поясничного отдела представляет выпячивание пульпозного ядра из фиброзного кольца межпозвоночного диска. Это выпячивание и может создать давление, а впоследствии и ущемление нервного окончания. Чем дольше пульпозное ядро будет находиться в таком состоянии, тем больше будет сдавлен нервный корешок, что будет приводить к сильным перманентным болям и онемению конечностей.
- Протрузия диска. Вид деформации межпозвоночного диска – полное его выпячивание. В таком положении он также будет оказывать сильное давление на проходящие рядом нервные сплетения.
- Остеохондроз. От этого заболевания страдает около 80% населения всей планеты. Межпозвоночные диски покидают свои нормальные «гнезда» и незначительно смещаются вперед или назад – это происходит из-за возрастных нарушений или малоподвижного образа жизни.
- Нарушение осанки. Отсутствие контроля за своей осанкой может также привести к защемлению позвоночника.
- Излишний вес. Лишние килограммы оказывают сильное давление на позвоночник и в целом пагубно влияют на весь организм. Желательно избавляться от этого как можно быстрее.
- Чрезмерные физические нагрузки или их недостаток. Оба этих противоположных фактора могут стать причиной ущемления нерва в поясничном отделе. Следует находить баланс и умеренно, но регулярно заниматься физкультурой.
- Травмы позвоночника. Даже если болезнь была перенесена раньше, последствия ее отзываются еще долгое время. После травм нервы частично все еще могут оставаться зажатыми.
- Спазмированные мышцы. По различным причинам мышцы в поясничном отделе порой оказываются напряженными, и это создает излишний дискомфорт для человека.
- Опухоли. Злокачественные и доброкачественные опухоли в любой части организма в процессе своего развития дают метастазы. Если в позвоночнике возникла опухоль, то она может надавить на нервные окончания, создавая дополнительный дискомфорт.
- Переохлаждение спины. Часто люди обращаются к врачам с симптомом «продуло спину». Иначе это заболевание называется миозитом – воспаление мышц в области позвоночника, возникающее из-за переохлаждения. Расширенные воспаленные мышцы могут давить на нервные окончания.
- Резкие неловкие движения. Человек может неправильно повернуться, не так встать или резко дернуться – и это уже может вызвать защемление.
Если вы хотите более подробно узнать, как лечить защемление нерва в пояснице, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Фактором риска для женщин является период беременности. В этот непростой период женщина испытывает сильную нагрузку на позвоночник, особенно в третьем триместре, когда вес плода достигает 3-4 кг. Вся нагрузка приходится на поясничный отдел, который хоть и крепок, но все же может подвергнуться травмам. Поэтому будущим мамам стоит с особой внимательностью относиться к здоровью спины, правильно питаясь, дополнительно принимая витамины и занимаясь специальной гимнастикой.
Женщины в принципе более предрасположены к заболеваниям позвоночника – генетически заложено так, что в их организме накапливается меньше кальция. Это приводит к слабости костной ткани и ее уязвимости, что становится причиной защемления.
Нервы бывают трех типов – чувствительный, вегетативный и двигательный.
Если зажат вегетативный нерв, то в организме пациента будут наблюдаться нарушения в функциях внутренних органов, в работе мочеполовой системы и желудочно-кишечного тракта.
Если зажат двигательный нерв, то человек будет испытывать проблемы с сохранением баланса. Он будет ощущать боль в конечностях, онемение и чувство бегающих «мурашек» по коже, а также слабость и невозможность нормально двигать конечностями.
Если поврежденным оказывается чувствительный нерв, что случается чаще всего, то человек испытывает сильную боль в воспаленном месте, а также в конечностях и во всей пояснице. Такая боль не отходит и со временем становится сильнее.
Чаще всего пациенты сталкиваются с болью «стреляющего» и острого характера. При этом может появиться ощущение тяжести в пояснично-крестцовом отделе, которая отдает в ноги или ягодичную область. Общее состояние больного со временем становится хуже: он не может заниматься физкультурой, даже если привык к этому, и часто страдает сильной утомляемостью. Человеку приходится принимать какое-то определенное «скошенное» положение, потому что он не способен держать прямую осанку.
К наиболее частым симптомам защемления нерва в поясничном отделе относят:
- Покалывание и жжение в пояснице, могущее отдавать в ногу;
- малоподвижность одной из конечностей, в которой пациент испытывает болевые ощущения;
- боль разного характера: жгучая, острая, стреляющая, которая может постоянно преследовать больного или быть нерегулярной, в зависимости от стадии развития болезни;
- воспаление нерва и возникновение радикулита;
- онемение в области пораженного нерва;
- нарушение функций некоторых органов, за деятельность которых поврежденный нерв отвечает;
- боль в ягодицах, задних поверхностях бедра;
- страдать могут и руки — наблюдается покалывание в пальцах, потеря нормальной чувствительности, невозможность полностью сгибать и разгибать кисть;
- место защемленного нерва отекает, краснеет;
- человек не может полноценно двигаться, поскольку испытывает боль;
- слабость в мышцах, судороги, в «запущенном» состоянии – анемия или паралич;
- общее состояние пациента становится хуже с каждым днем: появляется постоянная утомляемость, повышается температура тела.
Часто симптомы начинают усиливаться утром, после продолжительного сна. Так случается потому, что организм человека расслабляется, и воспалительные процессы протекают более свободно. Во время дневной активности пациент на какое-то время может перестать ощущать симптомы, но на следующее утро все повторяется.
Такая патология при отсутствии лечения приводит к серьезным последствиям, например, к невропатии – полному поражению нервов спинного мозга. Это является причиной паралича нижних конечностей и потери нормальной чувствительности в верхних конечностях.
Поврежденные нервы могут зажить и без дополнительного лечения, но уповать на это не стоит: для этого нужен совершенный покой, что практически недостижимо. К тому же, если не избавиться от причины полностью, могут возникнуть рецидивы.
Лечение стоит начинать с устранения причин защемления нервных окончаний. После этого можно приступать и к последствиям, то есть к устранению болевых ощущений.
Лечение делится на оперативное и консервативное. К оперативному прибегают в крайнем случае, и специалисты всегда рекомендуют попробовать справиться с таким недугом при помощи медикаментов, физиотерапии и правильно организованного отдыха.
Жизненно необходимо устранить все поражения самого нерва и окружающих его нервных окончаний. Даже при «расщемлении» они могут оставаться поврежденными и приносить больному неприятные ощущения.
Специалист обязательно назначит больному диагностику. Иногда достаточно банального рентгена, чтобы выснить причину. Но нередко пациента направляют на МРТ или КТ, которые создают объемное изображение. На таком снимке заснятая область видна со всех сторон, благодаря чему врач может определить методику дальнейшего лечения.
Это наиболее распространенный способ лечения такого недуга или снижения и устранения болевых ощущений. Чаще всего врачами назначаются нестероидные противовоспалительные препараты (НПВП), которые принимаются как орально, так и вводятся в виде инъекций. К таким относятся «Диклофенак», «Ибупрофен», «Кетопрофен», «Нурофен» и другие. Некоторые препараты в виде свечей вводятся ректально – это также «Ибупрофен» и «Диклофенак», а также «Индометацин», «Парацетамол» или медикаменты, содержащие данные компоненты в своем составе. Все препараты могут иметь противопоказания, поэтому они назначаются врачами. Отметим, что наиболее частыми противопоказаниями являются период беременности, возраст до 14 лет, проблемы с сердцем, почками и печенью.
Врачом могут быть назначены миорелаксанты, которые помогут расслабить напряженные мышцы и нервы. При защемлении нерва мышечные ткани находятся в постоянном напряжении, что мешает нормальному выздоровлению и необходимо от этого как можно быстрее освободиться. Специалист может назначить такие лекарства, как «Баклофен», «Баклосан», «Мидокалм» и другие.
Часто врачами назначаются также мази и гели, которые разогревают больное место и снимают болевые ощущения. Это могут быть «Финалгон», «Фастум-гель», «Капсикам» и другие.
Препараты при защемлении нерва лечения практически не оказывают, а лишь способствуют облегчению состояния пациента и помогают ускорить процесс выздоровления.
При таком заболевании мануальная терапия является очень эффективной. Массаж же помогает разогреть воспаленное место и устраняет защемление. В некоторых случаях подобный метод может помочь больному всего за несколько дней – так произойдет, если заболевание не успело повлечь за собой каких-либо последствий.
Проводить мануальные процедуры должен лишь специалист, который знает, как правильно воздействовать на определенные точки и поврежденную область. Непрофессиональное проведение массажа может усугубить ситуацию.
При защемлении нерва в поясничном отделе применяется классический массаж, который представляет собой легкое давление на воспаленную область руками специалиста и растирание больного места и всей спины. Рекомендуется проводить сеансы массажа ежедневно в течение минимум пяти дней. Как только вы почувствуете улучшение, можете прекратить сеансы или продолжать их в профилактических целях.
Если вы хотите более подробно узнать, как лечить защемление нерва, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Физиотерапевтические методы благоприятно воздействуют на область воспаленного нерва, помогая ему «расслабиться» и прийти в нормальное положение. При таком заболевании обращаются к электрофорезу, магнитотерапии, миостимуляции, электромассажу и другим процедурам по назначению врача. Они помогают расслабить еще и мышцы, а также улучшают кровоток и обмен веществ.
И если массаж наиболее эффективен на ранних стадиях болезни, то физиотерапия может принести облегчение даже в более «запущенной» стадии. Например, если в области защемленного нерва началось воспаление, такие методы помогут быстро предотвратить его развитие.
К лечебной гимнастике при таком заболевании прибегают редко и не сразу – для начала пациенту необходим полный покой. Заниматься физкультурой можно лишь на поздних стадиях выздоровления, то есть тогда, когда пациенту стало значительно лучше, и он практически не испытывает боли. Подобный метод является в болльшей степени профилактическим и укрепляющим, нежели лечебным.
Если вы не хотите допустить рецидива, то после полного выздоровления или в конце курса лечения рекомендуется заниматься несложными упражнениями: приседаниями, растяжкой, зарядкой – хотя бы по полчаса в день. Можно делать их утром и вечером – это лишь пойдет на пользу. Также нелишним будет и проведение легкого самомассажа в пояснице.
Защемление нерва в поясничном отделе – неприятное явление, избавиться от которого лучше как можно скорее. Главное — сразу же обратиться к врачу, получить соответствующие назначения и приступить к лечению.
источник
Защемление седалищного нерва является очень неприятной проблемой, которая приводит к появлению такого болевого синдрома, как ишиас, который, в свою очередь, представляет собой невралгию седалищного нерва. В этом случае у человека появляется боль в спине (обычно в области поясницы ), которая может отдавать в одну из ног. Чаще всего такая боль распространяется позади колена и при этом может «добраться» даже до стопы. Часто такой болевой синдром также сопровождается мышечной слабостью. Следует понимать, особенно это важно, когда определяется лечение, что ущемление седалищного нерва хотя и служит причиной появления болей, но и оно само происходит в результате развития других заболеваний.
Это болевой синдром возникает в результате раздражения седалищного нерва. Стоит учитывать, что это самый крупный нерв в человеческом организме, который образован слиянием двух последних поясничных корешков и трех первых крестцовых корешков. Именно этот нерв дает чувствительные и двигательные ветви к нижним конечностям. Именно поэтому при поражении седалищного нерва болевые ощущения очень часто не локализуются в спине, а распространяются в ноги, создавая достаточно большую «зону боли».
Вообще же при ишиасе боль довольно своеобразная, она носит стреляющий характер и чем-то напоминает удар током. При этом может появляться чувство ползания мурашек и жжения в ноге. Также боль может быть абсолютно разной интенсивности, а онемение в одной части ноги может сопровождаться в другой части этой же ноги.
Понятно, что болевой синдром не появляется просто так, невралгия обычно вызывается раздражением (ущемлением) седалищного нерва, которое происходит из-за других заболеваний. Давайте разберемся, какие причины ущемления наиболее распространены. Это:
- грыжа межпозвонкового диска. Надо признать, что это наиболее частая причина развития ишиаса. Когда появляется протрузия. а потом и собственно грыжа, она начинает давить на нервный корешок, который выходит из межпозвоночного отверстия, в результате и развиваются различные болевые синдромы. К развитию именно ишиаса приводит межпозвонковая грыжа поясничного отдела позвоночника ;
Защемление седалищного нерва вызвано другими заболеваниями позвоночника
Существует и ряд других причин, которые встречаются довольно редко, но при этом являются очень серьезными. Это опухоли, абсцесс. тромбы, инфекции, фибромиалгия и т.д.
Лечение практически всегда зависит от причины, вызвавшей появление болевого синдрома. Но при этом можно выделить ряд медикаментов, которые применяются практически всегда.
Кстати, если вы хотите получить пошаговый план по лечению защемления седалищного нерва, то перейдите прямо сейчас на эту страницу .
В первую очередь это нестероидные противовоспалительные препараты. Их задачей является уменьшить воспаление на пораженном участке, благодаря чему уменьшается компрессия нервного корешка, соответственно слабеет болевой синдром. С другой стороны такие препараты имеют ряд неприятных побочных эффектов (понижение свертываемости крови, нарушение работы почек, раздражение слизистой оболочки желудка, в результате чего может развиться язвенная болезнь), потому их использование ограничено по времени.
При сильных болях могут применяться также стероидные препараты. Их принимают не долго (порядка 1-2 недель), поскольку при всех своих преимуществах (снимает воспаление, уменьшают отек и болевой синдром), они имеют ряд серьезных побочных эффектов и противопоказаний.
Практически всегда применяются различные обезболивающие препараты, которые призваны просто облегчить жизнь пациенту. При этом больной должен понимать, что анальгетики не лечат саму болезнь, поэтому нужно соблюдать все предписания врача.
Физиотерапевтические методы также редко могут помочь избавиться от самого заболевания, но существенно облегчают самочувствие больного. В принципе все физиотерапевтические методы в данном случае просто создают тепло в месте воспаления. Благодаря этому улучшается кровообращение и спадает отек.
Обычно также назначается массаж и лечебная физкультура, что также дает неплохой эффект.
В принципе использование народных методов лечения при таком заболевании вполне допустимо, но при этом необходимо понимать, что такие способы лечения далеко не всегда безвредны. Поэтому подбор таких методов лечения строго индивидуален, он зависит от состояния больного и диагноза, а также тяжести заболевания. Часто то, что помогло одному больному, оказывается бесполезным для другого.
Но арсенал народных средств, предназначенных для лечения ущемления седалищного нерва, достаточно богат. Здесь есть масса мазей и втираний, магнито и металлотерапия, различные настои и отвары. Основная задача всех этих средств – снять воспаление и боевой синдром.
В частности, одним из самых распространенных является метод «гонки солей», для чего используют настои петрушки и шиповника, а также порошок арбузной корки. Эти средства обладают хорошими мочегонными свойствами, благодаря чему уменьшается отек, а потом – и воспаление нервных корешков, постепенно восстанавливаются и нормализуются обменные процессы.
Весьма популярны для лечения данного болевого синдрома различные травяные ванны. Для этого используются шалфей, ромашка, спорыш и другие травы.
Кстати, вас также могут заинтересовать следующие БЕСПЛАТНЫЕ материалы:
Заболевания опорно-двигательной системы становятся в последнее время все более частым явлением. Связано это с тем, что двигательная активность современного человека снижена. Особенно страдает пояснично-крестцовый отдел позвоночника, который испытывает повышенную нагрузку.
В тяжелых случаях нередко ущемляется седалищный нерв. Это заболевание часто вызывает межпозвоночная грыжа .
Деструктивные изменения в области позвоночника вызываются тем, что при отсутствии нормального движения нарушается питание межпозвонковых дисков, которые получают необходимые вещества не с кровотоком, а методом диффузии.
Этот процесс резко замедляется в том случае, если человек вынужден постоянно находиться в стационарном положении, и диск начинает атрофироваться.
Процесс может быть спровоцирован травмой. постоянными физическими перегрузками, нарушением обмена или предрасположенностью, которая передается по наследству. В результате фиброзное кольцо становится слабым, часть диска выходит за пределы позвоночного столба, образуя протрузию .
При отсутствии лечения и продолжении воздействия предрасполагающих факторов формируется позвоночная грыжа.
Если процесс развивается в пояснично-крестцовом отделе, то давлению подвергается сосудисто-нервный пучок, расположенный рядом. Давление является основной причиной развития ишиаса. поскольку грыжа давит на седалищный нерв.
Но ишиалгия может развиваться не только в результате образования грыжи межпозвоночного диска. Нередко в основе развития патологии лежит изменение губчатого вещества самого тела позвонков, происходит их смещение, которое носит в клинической практике название грыжи Шморля. И это также приводит к ущемлению седалищного нерва.
Такое отклонение часто возникает в результате наследственной предрасположенности. Синтез костной ткани при этом замедляется, и возникает проваливание одного позвонка в другой, а следом вовлекается и межпозвонковый диск.
Межпозвоночная грыжа и защемление седалищного нерва проявляются в виде болевого синдрома. Вначале он носит периодический характер, возникает после переохлаждения, физической нагрузки, может усиливаться в ночное время или в результате перенесенного стресса. Симптомы нарастают с течением времени.
По мере ухудшения состояния:
- боль усиливается, становится постоянной;
- локализуется в месте образования грыжи, иррадиирует в бедро, голень и стопу;
- усиливается при стоянии, кашле или чихании;
- сопровождается нарушениями чувствительности по ходу иннервации;
- нарушается возможность передвижения;
- при грыже Шморля. локализованной в поясничном отделе. могут наблюдаться парезы нижних конечностей;
- теряется контроль над мочеиспусканием и дефекацией.
Лечение данного заболевания состоит из нескольких этапов. В начальной стадии практикуется снижение нагрузки и прием обезболивающих средств .
При отсутствии эффекта следует обратиться к неврологу, который порекомендует ряд лекарственных препаратов. ношение специального корсета, массаж. физиопроцедуры. Сильная боль купируется с помощью новокаиновой блокады .
Консервативная терапия подразумевает использования комплекса методов, которые могут оказывать эффективную помощь при грыже и ущемлении седалищного нерва в амбулаторных и домашних условиях .
Однако такие методики не подразумевают воздействия на причину болезни. Они только облегчают состояние больного. Если в течение 3 месяцев не наступает устойчивая ремиссия, то врач может порекомендовать консультацию нейрохирурга и проведение оперативного вмешательства.
Наименее инвазивной является проведение гидропластики. Существуют и другие, более радикальные способы, например, эндоскопическое удаление грыжи .
Положительным моментом хирургического лечения является:
- Быстрота эффекта – уже через несколько дней больной чувствует значительное облегчение и получает возможность свободного передвижения.
- Отсутствие необходимости в постоянном приеме препаратов.
Следует отметить, что возможен рецидив развития заболевания, но он составляет не более 5% от общего числа проведенных операций. Существуют также незначительные риски, связанные с проведением вмешательства, но в современных условиях они минимальны и могут купироваться при своевременном выявлении.
В любом случае, при развитии грыжи и ишиалгии, нужно своевременно обращаться за квалифицированной помощью и после обследования четко следовать советам своего врача.
Защемление седалищного нерва — это заболевание, вызванное раздражением или зажатием тканей нерва без нарушения целостности его миелиновой (внешней) оболочки.
Анатомические и физиологические особенности седалищного нерва
Является самым крупным в организме человека. Образован нерв в результате слияния всех корешков крестцового сплетения (два последних поясничных и три первых крестцовых). Тянется, проходя под большой ягодичной мышцей, вдоль поверхности бедра сзади. После чего разделяется на две части, проходящие по всей длине нижней конечности.
Обеспечивает регуляцию в зоне голени, бедра, голеностопного сустава, пальцев ног и ступни в целом. Седалищным нервом обеспечивается иннервация всех этих зон и ножных мышц. Благодаря чему происходит сгибание и разгибание в коленном, тазобедренном и голеностопном суставах.
Причины возникновения (этиология) заболевания
- Позвоночная грыжа поясничного отдела – защемление развивается как осложнение в результате смещения позвонков или грыжи.
- Остеохондроз — возможно одновременное сдавливание нерва и ягодичной артерии грушевидной мышцей или остисто-крестцовой связкой, патологически изменившей свою форму под действием остеохондроза.
- Постоянная нагрузка на поясничный отдел позвоночного столба приводит к воспалению тканей нерва (ишиас). Остеохондроз, а точнее вызванные им дегенеративные изменения анатомически нормальной формы позвоночного столба, является главной причиной возникновения защемления самого крупного нерва человеческого тела.
- Большие нагрузки физического характера на позвоночный столб и возникающее вследствие этого перенапряжение мышц – также является одной из основных причин защемления. Из-за чрезмерных нагрузок на спинной столб возникает передавливание нерва в поясничном отделе одной из мышц. Или вследствие неправильного перераспределения нагрузки происходит смещение одного из позвонков и частичное сдавливание тканей нерва.
- Заболевания инфекционного характера органов, расположенных в области таза (гонорея, сифилис) — в большинстве случаев возникает как осложнение хронического течения инфекционного заболевания.
- Травмы позвоночного столба – характеризующиеся вывихами, смещением позвонков или их подвывихами после падения, ударов и действия других факторов механического рода.
- Сдавливание нерва новообразованием, абсцессом или тромбом — из-за уменьшения объема нормального анатомического пространства абсцессом, новообразованием или тромбов происходит сдавливание тканей.
- Сахарный диабет и другие заболевания, связанные с нарушением обмена веществ.
- Беременность — в последние месяцы беременности, когда вес плода и околоплодных оболочек увеличивается до максимума возможно смещение позвонка, грыжа и как следствие защемление нерва.
Проявление невралгии при этом заболевании различны по своему характеру. Но по схожести симптоматической картины защемление седалищного нерва можно разделить на две группы:
- С проявлением невралгии, сопровождающейся болевым синдром.
- С проявлением невралгии без болевого синдрома.
Тем не менее, основным симптомом проявления остается боль.
защемление седалищного нерваБолезненные ощущения по своей силе и степени проявления варьируются от слабой едва заметной боли до острых приступов, наступающих при резком изменении положения столба позвонков. Возможны ощущения в виде сильного жжения или схожих по характеру с прохождением через тело разряда электричества. При этом возможным местом локализации является вся протяженность седалищного нерва (от поясницы и до фаланг пальцев ног).
Еще одним из самых проявляемых симптомов защемления является онемение. Возможны вариации в виде онемения одного участка ноги и проявление болевого синдрома в другой области. Безболезненное проявление защемления седалищного нерва возможно в форме онемения пальцев ног. Как правило, симптоматическая картина заболевания имеет смешанный характер и складывается из всех признаков. Человек с такой невралгией сам того не желая меняет свою походку, иногда даже тянет ногу .
Крайне тяжелое защемление может вызвать серьезное нарушение нервной регуляции процессов и работы некоторых органов. Вплоть до нарушения контроля больным акта дефекации и мочеиспускания. При таких симптомах нужна срочная госпитализация.
Для постановки диагноза кроме сочетания клинических признаков проявления используется:
- Результаты рентгена костей таза и поясницы.
- УЗИ поясничного отдела позвоночного столба.
- Результаты МРТ.
При проявлении невралгии седалищного нерва как следствия другого заболевания доктор может назначить больному прохождение дополнительных исследований и анализов в зависимости от характера возникновения первичного недуга.
Дифференцировать данное заболевание следует от межпозвоночной грыжи. В отличие от нее защемление через несколько недель может ремиссировать, а грыжа проявляется в течение более длительного периода времени (несколько месяцев). Причем в большинстве случаев невралгия является лишь первой стадией развития межпозвоночной грыжи.
С самого начала лечение защемления направлено на устранение болевого синдрома в пораженной области. Для этого применяют внутримышечные инъекции противовоспалительных и обезболивающих препаратов (диклофенак, ибупрофен).
В дальнейшем лечении используются методы мануальной терапии. Они позволяют снять напряжение и спазм с тех мышц, которые и являются причиной острой боли. Благодаря чему снижается отечность и восстанавливается кровоснабжение на пораженном участке. Кроме этого опытный мануальный врач может сразу определить смещение позвонков, которое чаще всего и является причиной защемления, и взяться за его устранение.
Для полного выздоровления больной должен пройти целый лечебный курс мануальной терапии в сочетании с лечебной гимнастикой, физиопроцедурами, и иглоукалыванием. Но нужно помнить, что применение мануальной терапии оправдано лишь при отсутствии позвоночной грыжи.
Как правило, уже после нескольких дней лечения боль утихает. Для полного выздоровления достаточно трех недель. В течение всего периода лечения и первое время после его окончания больному следует воздержаться от физических нагрузок, занятием спортом и переохлаждения.
К проверенным народным методам избавления от защемления можно отнести:
- Прикладывание компресса из измельченного чеснока или хрена на поясничную область.
- Прием внутрь настоя или сока из бузины для снятия мышечного спазма.
- Сеанс контрастного душа для устранения мышечного напряжения.
Профилактика защемления седалищного нерва аналогична общим профилактическим методам заболеваний позвоночного столба:
- Укрепление мышц пресса и спины.
- Ведение активного образа жизни.
- Не перенапрягать позвоночный столб чрезмерными нагрузками.
- Избегать сквозняков и переохлаждения поясничной области.
источник