Тазобедренный сустав – один из самых крупных суставов в скелетной системе человека. Патологии и болезни ТБС приводят к нарушению многих функций и сильно ухудшают качество жизни. Защемление нерва в тазобедренном суставе – это его сдавление мышечными или связочными тяжами, новообразованиями, смещенными и поврежденными тканями вследствие тех или иных причин. Проявляется эта патология острыми болями в области бедер, ягодиц и поясницы.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Основными причинами являются следующие:
- Остеохондроз поясничного отдела позвоночника – дегенеративный процесс, вызывающий разрушение хрящевой и костной ткани, с протрузией дисков и грыжами, сдавливающими нервные корешки в том месте, где они выходят из канала спинного мозга.
- Воспаление грушевидной мышцы, что случается при большой нагрузке – долгой ходьбе или беге, прыжках, у людей, непривычных к спорту, а также при нахождении в неудобном положении долгое время и при переохлаждении – спазм грушевидной мышцы зажимает седалищный нерв.
- Нерв ущемляется также опухолевыми образованиями.
На образование защемлений седалищного нерва в тазобедренном суставе влияет ряд провоцирующих факторов:
- лишний вес и малоподвижный образ жизни;
- болезни суставов и патологии костей;
- травмы и воспаления тазобедренного сустава и органов в этой области;
- сильные простуды;
- наследственная предрасположенность, во многом определяющая анатомические особенности расположения сосудисто-нервных пучков и связочного аппарата, а также врожденные дефекты суставного аппарата, например, дисплазия тазобедренного сустава.
Отдельно стоит отметить такую причину ущемления седалищного нерва в тазобедренном суставе, как беременность. Рост нагрузки на организм женщины, обусловленный увеличивающейся маткой, давящей на многие органы и нервные пучки, неосторожное движение способны спровоцировать защемление. Также беременность увеличивает нагрузку на позвоночник, что тоже может явиться причиной болей в пояснице, вызванной ущемлением нерва. Также это может произойти при послеродовом расхождении тазовых костей.
В числе симптомов защемления седалищного нерва в тазобедренном сочленении основным является резкая, острая боль в поясничной области с иррадиацией в бедро и ягодицу. Интенсивность боли не дает возможности двигаться, наклоняться, ходить и выполнять другие движения ногой.
Помимо боли, пациенты указывают также следующий перечень симптомов:
- Ограничение амплитуды движений тазобедренного сустава.
- Парестезии – чувство покалывания и жжения в месте поражения.
- Онемение в месте ущемления.
- В некоторых случаях присоединяются подъем температуры, озноб, потливость, слабость.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Отдача болевых явлений в ногу или спину называется ишиасом и достаточно распространена у больных с защемлением седалищного нерва, особенно сильно проявляясь при попытке сменить позу – встать или лечь, при физической нагрузке.
Типичные жалобы пациента на боль и ее отдачу, парестезии и сопутствующие симптомы обычно облегчают диагностику защемления нерва в тазобедренной области. Врач собирает анамнез и назначает визуальные и лабораторные методы диагностики для подтверждения диагноза и выбора последующего лечения:
- КТ, МРТ позвоночника и мягких тканей;
- рентгенографию тазовых костей и позвоночника;
- УЗИ тазобедренного сустава;
- электромиография;
- общий и биохимический анализы крови, общий анализ мочи.
Лечить данную патологию необходимо: в запущенном состоянии симптомы усугубляются и распространяются на большую площадь поражения. Лечить защемление нерва в тазобедренном суставе должен врач-невролог или терапевт.
Лечение в ряде случаев консервативное и включает комплекс методов:
- курс обезболивающих медикаментов, с назначением курса анальгезирующих препаратов. В их числе – Анальгин, Новокаин, Кеторол и другие. Эти препараты вводятся внутримышечно в начале лечения, далее пациента переводят на пероральный прием;
- нестероидные противовоспалительные препараты – средства, снимающие воспаление, боль и отек. К ним относятся Диклофенак, Индометацин, Нимесулид, Кетопрофен, Мовалис и другие. Назначают их в виде инъекций в течение первых дней терапии, после чего принимают внутрь в виде таблеток. Эти же препараты могут применяться местно, в форме мазей и кремов, наносимых на тазобедренную область;
- физиотерапевтические процедуры. К ним относят аппаратные методы лечения: электро- и фонофорез, магнитотерапия, УВЧ, лазер, диадинамические токи, также горячие ванны, обертывания, аппликации с парафином, наложение шины и массаж. Массаж в категории физиотерапевтических процедур довольно популярен в числе назначений, так как обладает высокой эффективностью в снятии защемления нерва, а сочетание массажных действий с локально действующими средствами, содержащими продукты пчеловодства и змеиный яд, ускоряют выздоровление. При этом массаж и все виды мануальной терапии требуют контроля врача во избежание осложнений и проводятся при стихании острых явлений;
- лечебная гимнастика. Начинают ее комплексом упражнений лежа, пока пациент находится в постели — сгибанием-разгибанием ног в тазобедренном и коленном суставе, отведением-приведением ноги в суставе, вращением ноги. По мере выздоровления пациент уже может выполнять упражнения стоя, укрепляя мышечный каркас спины. К ним относятся приседания, наклоны. Все упражнения для тазобедренного сустава нужно проводить под наблюдением инструктора, хотя бы первое время;
- гормональные препараты. В случае отсутствия эффекта от прочих медикаментозных средств и физиотерапии врач может назначить курс препаратов с содержанием гормонов;
- методы восточной медицины. В терапии неврологических заболеваний альтернативные подходы к лечению показывают высокую эффективность и могут назначаться наряду с остальными методами. К ним относят иглоукалывание, стоун-терапию, гирудотерапию и техники мануальной терапии. Принцип их работы заключается в воздействии на активные зоны тела, что стимулирует кровообращение в пораженной области, устраняет застойные явления, снимает боль и воспалительные процессы;
- народные средства. В домашних условиях защемление в тазобедренном суставе лечится ваннами с отварами лекарственных растений – листьев тимьяна, корней аира, коры дуба. Также можно принимать внутрь отвары душицы, конского каштана и ромашки. Рекомендуют также в числе домашних средств есть смесь из перемолотых грецких орехов, подсолнуховых семечек, кураги и чернослива – эти продукты оказывают благотворное влияние на суставную систему. Тем не менее, лечение защемления в домашних условиях должно быть дополняющим основной курс врачебных назначений, а не самостоятельным;
- режим дня и рацион. Пациентам с острой болью необходимо соблюдать строгий постельный режим в течение первых дней заболевания, спустя 2-3 дня допускается вставать с кровати, двигаться в пределах комнаты, через неделю – выходить на улицу. Постель рекомендована ровная и жесткая, чтобы избежать смещения позвонков. Поза для сна должна быть на боку или на спине, с подложенной под голень небольшой подушкой. Подушка под голову должна быть невысокой.
Питание таких больных подразумевает исключение соленых, острых, копченых блюд. В рационе должны быть овощи, фрукты, тушеное и отварное мясо, каши на воде, нежирные супы.
В случае запущенности процесса может быть показано хирургическое лечение, когда проводится операция по удалению тканей, давящих на седалищный нерв.
Лечение защемления нерва при беременности протекает с теми же симптомами, но лечение назначается с учетом состояния женщины и исключает препараты с негативным влиянием на плод. Применяются противовоспалительные средства местного действия, например, мази Вольтарен, Меновазин, компрессы на область поясницы, щадящий массаж и легкие гимнастические упражнения.
При беременности обычно не делают оперативных вмешательств, так как это состояние чаще всего временное. Его можно облегчить мягкой консервативной терапией, после родов оно проходит.
Для исключения рецидивов защемления нерва требуется провести лечение основной причины, вызвавшей болезнь – грыжи, остеохондроза, убрать лишний вес, регулярно заниматься целесообразными физическими нагрузками, избегать сидячего образа жизни и малоподвижного состояния.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник

Защемление нерва в тазобедренном суставе характеризуется пронзительной ноющей болью с захватом прилегающих частей тела – ягодиц, поясницы, бедра и подколенной чашечки, и даже паховой области.
Болезненность возникает внезапно с сильной амплитудой нарастая, вынуждает прихрамывать со стоном.
Все это характерно для картины защемления нерва в тазобедренном суставе.
Симптомы ограничиваются не только сильной острой болью.
Присутствует выраженная слабость в ногах и нарушение подвижности в суставе.
Происходит иррадиация боли по протяжению, в зависимости от ветви нерва: на внутреннюю или внешнюю поверхность ноги.
Со временем боль перемещается в подколенную область, заднюю поверхность голени и пятку.
Очень неприятными и изнуряющими являются ночные судороги.
Причины не специфичны и разнообразны. Зависят от характера течения заболевания.
- Спортивная или бытовая травма – самого сустава или позвоночника. В следствие, образовывается гематома, сдавливающая нерв. Или же, он травмируется осколками костей и хрящей.
- Осложнение грыжи позвоночника – выпадение части диска вызывает раздражение корешка стволового нерва, отходящего от спинного мозга.
- Внезапное пережатие тканями, из-за принятой неудобной позы тела и длительного в ней пребывания. Происходит компрессия нерва суставной головкой бедренной кости, находящей в аномальном положении.
- Резкое сильное переохлаждение нижней половины тела – происходит воспалительный отек мягких тканей, которые создают выраженное давление.
- Аневризма крупного сосуда – оказывает механическую компрессию на нервное волокно.
- Послеоперационное осложнение после апендэктомии, вмешательства на органах мочеполовой системы и позвоночнике.
- Хронические воспалительные процессы в органах таза – женской и мужской половой системы и мочевыделительного тракта.
- Онкологические заболевания мягких и твердых тканей тазовой области – доброкачественного и злокачественного характера.
- Профессиональная вредность – сидячая работа с минимальной подвижностью и статической нагрузкой на элементы сустава.
- Остеохондроз поясничного отдела позвоночника – передавливание корешков спинного мозга в связи с дегенеративными изменениями в межпозвоночных дисках.
- Остеофиты при артрозе тазобедренного сустава – своими острыми краями и неровным рельефом могут травмировать при движении ткань нерва.
- Стремительное увеличение массы тела – нарушение обмена веществ или водно-солевого обмена. Которое имитирует полноту реальную или опосредованную, за счет накопления жидкости. Любая беременность сопровождается набором веса, иногда бесконтрольного.
- Общая дистрофия – анорексия или авитаминоз провоцируют истончение и атрофию мягких тканей, из-за чего костные поверхности соприкасаются в нефизиологических местах.
- Септическое состояние с персистенцией инфекции в крови и множественным воспалительным поражением тканей и органов.
- Осложнение хронического артрита – привычные вывихи и подвывихи бедра, травмирующие окружающие ткани и сопровождающиеся патологическим перемещением суставной головки.
- Возрастные изменения, связанные с уменьшением содержания кальция в костях и слабостью связочного и мышечного аппарата.
- Компьютерная томография или магнитно-резонансная томография;
- Электромиография для проверки активности мышечных волокон;
- Ультразвуковое исследование тканей в области сустава;
- Проверка нервной проводимости при помощи накожных электродов;
- Неврологическое обследование — специфическое тестирование на наличие патологических симптомов, оценка курковых зон чувствительности и серьезности двигательных нарушений.
Лечение заключается в устранении или воздействии на первопричину защемления.
Ургентная помощь — оперативное удаление осколков, опухолей, гематом, грыжевых образований, всего того, что механически сдавливает нерв.
- Нестероидные противовоспалительные средства – мовалис, кетанов и т. д.;
- Антибиотики широкого спектра действия;
- Препараты, улучшающие реологию крови;
- Всевозможные средства, активирующие обмен веществ;
- Лекарственные и витаминные препараты, улучшающие нервно-мышечную передачу;
- Местно – используются мази на основе змеиного яда и продуктов пчеловодства;
- В тяжелых случаях применяются стероидные препараты – дипроспан и гидрокортизон.
- Рефлексотерапия или иглотерапия;
- Лечебный точечный и сегментный массаж;
- Лечебная физкультура;
- Электростимуляция.
- Минимальная физическая нагрузка;
- Исключение какого бы то ни было перегрева (баня и сауна);
- Полупостельный режим;
- Желательно возвышенное положение конечности;
- Первые сутки хорошо помогают холодные компрессы.
- Парестезия конечности;
- Слабость конечности;
- Нарушение подвижности в суставе;
- Атрофия мышц, находящихся в длительной контрактуре;
- Хромота и сложности при подъеме из сидячего положения.
Лечение требуется обязательно. Если полноценно удалены причины, и полностью ликвидированы последствия, рецидивов не бывает.
источник

Тазовая невралгия относится к непредсказуемым и сложным заболеваниям. У защемления бедренного нерва симптомы различные. Так, болевые ощущения в области промежности женщины причисляют к гинекологическим проблемам, а мужчины — к урологическим.
Причины развития тазовой невралгии разнообразны и зависят от особенностей течения болезни. Острое начало заболевания вызывают следующие факторы:
Остеохондроз, локализующийся в поясничном отделе позвоночника. Патология вызвана разрушением костной и хрящевой ткани, при которых возникают грыжи и протрузии дисков, сжимающие корешки нервов в той части, где они выходят из спинного мозгового канала.
- Воспалительный процесс в грушевидной мышце. Такому явлению подвержены неактивные люди, которые испытывают тяжёлую физическую нагрузку. Воспаление случается при беге, продолжительной ходьбе, прыжках. Но также, если человек долго находится в неудобном положении и при переохлаждении — нерв защемляется в результате спазма грушевидной мышцы.
- Ущемление нерва происходит также по причине образования опухоли.
Ряд факторов способствуют защемлению седалищного нерва, вызывая острую боль. Существуют главные провоцирующие причины:
- Малоподвижность и излишняя масса тела.
- Патологические изменения в костях и суставные болезни.
- Воспаление и травмы сустава бедра и рядом находящихся органов.
- Осложнения после перенесённых вирусных заболеваний (грипп, ангина).
- Генетическая предрасположенность. В наследственности лежат особенности анатомического расположения связочного аппарата и нервно-сосудистых пучков. Но также сюда относят и суставную врождённую патологию, например, дисплазия сустава.
Необходимо отметить ещё одну особую причину защемления нерва в бедре — беременность. В период беременности матка становится больше, следовательно нагрузка на организм женщины увеличивается. Матка начинает сдавливать внутренние органы и нервные пучки, поэтому любое неосторожное и резкое движение способно вызвать ущемление.
Не надо забывать и об увеличившейся в несколько раз нагрузки на позвоночник, что также станет причиной защемления.
Признаки негативного состояния непосредственно зависят от того, какой нерв оказался поражённым. У защемления нерва в тазобедренном суставе симптомы такие:
- защемление бедренного нерва в области паховой связки, когда резкие болевые ощущения возникают при пальпации этой области;
боль распространяется на поясницу, опускаясь от бедра до голени;
- сустав плохо сгибается и разгибается;
- слабости подвержена четырехглавая бедренная мышца, которая иногда полностью атрофируется.
Ряд симптомов свидетельствует о защемлении кожного наружного нерва. К ним относятся:
- на поверхности бедра ощущается жжение и «мурашки»;
- в этом же месте локализуется боль;
- через некоторое время дискомфорт и симптомы возрастают;
- функции кожных покровов изменяются (усиливается потоотделение, происходит выпадение волос).
Клиническую картину имеет и защемление нерва поясничного сплетения. Возникают следующие симптомы:
к боли чувствительна медиальная поверхность бедра;
- со временем боль распространяется и возникает в районе прямой кишки, промежности и тазобедренного сустава;
- боль интенсивнее проявляется при отведении конечности в сторону и в положении сидя;
- порезы и неприятные спазмы возникают при нахождении конечности в воздухе;
- из-за мышечной слабости тело становится неустойчивым в вертикальном положении;
- функции бедренного сустава ограничиваются, вследствие чего шаг становится маленьким.
Зажим седалищного нерва также имеет свои явные признаки. К ним относится:
- поверхность голени, ягодичная область и стопа немеют;
- функции коленного сустава нарушаются;
- походка человека изменяется;
- в ноге ощущается тяжесть и жжение;
- нарушается или полностью отсутствует движение в пальцах больной конечности.
Определить защемление верхнего ягодичного нерва можно по ряду симптомов. К ним относятся такие признаки:
боль локализуется в ягодичной части и в нижней области спины;
- отведение бедра в сторону становится невозможным;
- удержать тело в вертикальном положении сложно;
- атрофируются мышцы ягодиц.
Защемление нижнего ягодичного нерва определяется по характерным признакам. Симптомы такого состояния:
- боль локализуется в бедренном суставе и ягодичном районе;
- функция разгибания коленного сустава нарушена;
- возникают трудности при беге, вставании и прочей активности.
Врач подбирает лечение в индивидуальном порядке в каждом отдельном случае, учитывая тяжесть болезни и особенность организма пациента. При этом особое внимание уделяя первой причине развития патологии. Ведь не избавившись от неё, недуг может вернуться и с удвоенной силой.
Из-за схожести в симптоматике, тазовую невралгию путают с другими нарушениями опорно-двигательного аппарата. Поэтому заболевание требует своевременной и качественной диагностики высококвалифицированными специалистами.
Первое, что сделает врач — это произведёт осмотр и опрос пациента. Но как правило, полученных сведений бывает мало для установления главной причины развития и назначения лечения. Тогда специалист назначает пройти ряд обследований:
анализ крови (общий и биохимический);
- анализ мочи;
- рентген позвоночника и тазовых костей;
- ультразвуковое исследование (УЗИ) бедренного сустава;
- компьютерная (КТ) и магнитно-резонансная томография сустава (МРТ);
- электромиография;
- электродное обследование для диагностики проводимости нервов;
- другие процедуры при ущемлении нерва в тазобедренном суставе.
Лечение направлено на воздействие и дальнейшее устранение причины этого явления. Терапия носит консервативный характер и включает в себя целый комплекс лечебных мероприятий:
- Курс терапии, как правило, начинается с использования медикаментозного метода. Врач подбирает обезболивающие препараты (анальгин, кеторол или новокаин). В начале терапии такие медикаменты показаны для внутримышечного введения, затем пациент принимает их внутрь в форме таблеток.
- Нестероидные противовоспалительные средства — лекарства, которые отлично купируют боль, снимают отёк и воспаление. К ним относится индометацин, кетопрофен, диклофенак, мовалис, нимесулид. В первые дни терапии их назначают в виде инъекций, затем переходят на внутренний приём таблеток. Лекарственные средства этой группы также выпускают в виде мазей, кремов, гелей. Наносят их на поражённую область.
- Стероидные (гормональные) препараты. Если положительный эффект от назначенного лечения не достигнут, то врач подбирает терапию гормональными медикаментами.
Физиотерапевтические процедуры. К ним принадлежит лечение с помощью аппаратов. Например, УВЧ, фоно — и электрофорез, магнитная терапия, диадинамические токи, лазер, а также лечебное обертывание, принятие горячих ванн, массаж, аппликации парафином. Особой эффективностью отличается массаж, так как способен устранить защемление нерва. Его сочетают со средствами локального действия на основе змеиного яда и продуктов пчеловодства. Все мануальные процедуры должны назначаться и проводиться под наблюдением врача. Осуществляют их только после острого периода.
- Лечебная гимнастика. Комплекс упражнений направлен на восстановление нормальной работы сустава. Сначала все упражнения проводятся лёжа, затем через некоторое время — стоя. Курс гимнастики подбирает специалист, определяет длительность и частоту упражнений.
- Альтернативные методы. К ним относятся гирудотерапия, иглоукалывание, стоун-терапия и техника мануальной терапии. Такой подход к лечению неврологических патологий довольно распространённый. Принцип любого метода заключается в воздействии на определённые зоны тела, в результате чего в поражённом месте начинает активно циркулировать кровь. Таким образом, устраняется болевой синдром и воспалительный процесс.
Народные способы. В условиях дома любое защемление нерва лечат с помощью лекарственных настоев. Для их приготовления используют корни аира, листья тимьяна, кору дуба. Рекомендуется употреблять внутрь отваров из ромашки, душицы и конского каштана. Но не нужно забывать, что лечение в домашних условиях — это дополнение к основному курсу терапии, о котором следует осведомить лечащего врача.
- Рацион и режим дня. Обязательный постельный режим показан в первые дни болезни пациентам с острым болевым синдромом. Только через 3−4 дня разрешается вставать с кровати и прогуливаться по дому. Выходить на улицу можно через семь дней. Желательно, чтобы постель была жёсткая и ровная. Лечебное питание подразумевает отказ от острой, копчёной, солёной, сдобной пищи. Рацион обогащается фруктами и овощами, отварным и тушёным мясом, нежирными супами и кашами.
В запущенных и тяжёлых случаях показано оперативное вмешательство.
Для лечения беременных женщин подбирается щадящая терапия. Как правило, исключаются «тяжёлые» медикаменты, которые могут негативно повлиять на плод. Предпочтение отдаётся противовоспалительным средствам местного действия — мази, лечебные компрессы, лёгкие упражнения.
В случае несвоевременного обращения к врачу и при отсутствии лечения, могут развиться серьёзные осложнения. К ним относятся следующие предполагаемые осложнения:
- слабость нижней конечности;
- парестезия конечности;
- нарушение работы сустава;
- мышечная атрофия;
- сложность при вставании и хромота.
В любом случае, если защемило нерв в тазобедренном суставе, что делать знает только врач. Если все причины начала болезни будут удалены и ликвидированы симптомы, то возникновение рецидива можно избежать.
источник
Защемлением нерва в тазобедренном суставе называют сдавление нервных волокон, вследствие смещения или повреждения тканей, входящих в состав тазобедренного сочленения. Это могут быть кости, мышцы, сухожилия, сосуды. Также компрессию (сдавление) нерва могут вызывать новообразования.
По статистике, более 10% людей старше 40 лет испытывали данную патологию, хотя она встречается и у более молодых людей. Седалищный нерв является не только самым длинным, но и самым крупным нервом периферической нервной системы. Ущемление его корешков является поводом для обращения к врачу.
К ущемлению седалищного нерва могут привести довольно много факторов:
- Бытовые или спортивные травмы тазобедренного сустава или поясничного отдела позвоночника. В этом случае нерв сдавливается смещенными костями, отечными тканями или гематомой.
- Воспаление или спазм грушевидной мышцы из-за длительного нахождения в нефизиологической позе (чаще в согнутом или полусогнутом положении) или переохлаждения.
- Появление новообразования.
- Остеохондроз поясничного отдела позвоночника. Вследствие дегенеративных изменений происходит протрузия дисков позвонков и сдавление нервных окончаний, выходящих из спинномозгового канала.
- Беременность.
- Наследственные особенности строения тазобедренного сустава или аномалии его развития. Например, седалищный нерв нередко ущемляется при дисплазии тазобедренного сустава.
Факторами, способствующими возникновению ущемления, является значительное изменение массы тела. При значительном дефиците массы тела происходит атрофия мышечной ткани и костные поверхности могут соприкасаться в нефизиологических местах. Избыток жировой ткани приводит к избыточному накоплению жидкости, что тоже может спровоцировать ущемление нервных корешков.
Ущемление седалищного нерва обладает достаточно характерной симптоматикой. Заболевание начинается остро, с интенсивной боли в области тазобедренного сустава, усиливающейся при любом движении. Боль может отдавать в поясницу, пах, ягодичную область. Часто боль иррадиирует по задней поверхности бедра и голени (ишиас).
Помимо боли, при защемлении тазобедренного нерва наблюдаются следующие симптомы:
- Выраженное ограничение объема движений в тазобедренном суставе.
- Чувство онемения по ходу нерва.
- Парестезии (ощущение ползания мурашек, покалывания или жжения).
- Иногда наблюдается повышение температуры тела с ознобом.
Клиническая картина позволяет врачу быстро поставить диагноз, опираясь на характерные жалобы и данные неврологического обследования. Но несмотря на это, необходимо полное обследование. Это необходимо для выявления причины заболевания и определения тактики лечения. Для этого используют следующие методы диагностики. Рентгеновское исследование поясничного отдела позвоночника и костей таза. Позволяет определить характер повреждения костей при травмах, остеохондрозе и нарушениях развития.
МРТ (магнитно-резонансная томография). При этом методе можно наиболее достоверно определить патологию не только костей и суставов, но и сосудов и окружающих мягких тканей, а также исключить наличие опухолей. Метод МРТ наиболее часто используется для выявления причин защемления седалищного нерва.
УЗИ тазобедренного сустава. Электромиография. Этот метод позволяет оценить биоэлектрическую активность мышц. Лабораторные методы. Общий и биохимический анализ крови, и общий анализ мочи используют для оценки общего состояния организма и наличия сопутствующей патологии.
Лечение защемления нерва в тазобедренном суставе осуществляет врач-невропатолог или терапевт. Самолечение может привести к затянувшемуся течению болезни и развитию нежелательных последствий. Чтобы терапия была эффективной и дала максимально быстрый эффект, необходимо использовать комплексный подход.
Первые 2–3 дня врачи рекомендуют постельный режим. Постель должна быть довольно жесткой и ровной. Пациенту лучше лежать на боку или на спине. При положении на спине, под голень на пораженной стороне нужно положить плоскую подушечку. Расширение двигательной активности необходимо проводить постепенно и под контролем лечащего врача. Из рациона питания необходимо исключить соленые, острые и копченые блюда, которые могут привести к задержке жидкости в тканях.
При ущемлении нерва больные испытывают сильную боль, приводящую к еще большему спазму мышц и сдавлению нервных волокон. Поэтому обезболивание обязательно проводится всем пациентам.
Для этого используют такие препараты, как Анальгин, Новокаин, Кеторол. Пока боль интенсивная, анальгетики вводят внутримышечно, затем переходят на таблетированные препараты.
Нестероидные противовоспалительные средства. Эта группа лекарств не только снимает боль, но также устраняет воспаление и отек. Наиболее часто используют:
Стероидные противовоспалительные средства. Такие препараты используют при неэффективности нестероидных средств. Чаще всего применяют Дипроспан или Кеналог. По показаниям эти средства можно вводить в полость сустава или в околосуставные ткани.
ЛФК (лечебную физкультуру) начинают выполнять сразу после устранения острых болей. Часто больные недооценивают лечебную физкультуру, уповая лишь на медикаментозные методы. Это является заблуждением. Лечебная гимнастика позволяет полностью устранить мышечный спазм, улучшить микроциркуляцию в зоне поражения, гармонизировать обмен веществ, укрепить мышечно-связочный аппарат.
Комплекс для занятий подбирает инструктор по ЛФК или врач-реабилитолог. Важно помнить, что для достижения эффекта нужно заниматься регулярно – один, а лучше два раза в день. Такой режим занятий значительно ускорит выздоровление и поможет избежать повторных ущемлений.
Из методов физиотерапии хорошо зарекомендовали себя массаж, иглорефлексотерапия, магнитотерапия, лекарственный электрофорез, лазеротерапия, грязелечение, ультравысокочастотная терапия.
После устранения острых болей, показано втирание в область поражения согревающих мазей и средств, оказывающих противовоспалительное действие. В домашних условиях можно приготовить настойку на основе сосновых почек или цветов одуванчика.
Лечить защемление нерва в тазобедренном суставе оперативным путем приходится в следующих случаях:
- При травмах, когда нерв сдавливается обломками костей или гематомой.
- При опухолях. Во время операции врач удаляет новообразование и осуществляет высвобождение защемленного нерва.
- При врожденных аномалиях сустава.
- При грыжах поясничного отдела позвоночника.
В случае отсутствия адекватного и своевременного лечения возможны осложнения, такие как атрофия мышц бедра, стойкие парестезии нижних конечностей, ограничение объема движений в тазобедренном суставе, боль при переходе из сидячего положения.
Во время беременности организм женщины подвергается дополнительным нагрузкам, и защемление седалищного нерва встречается достаточно часто. Нерв может сдавливаться увеличенной маткой на поздних сроках беременности. Особенно если беременность многоплодная или многоводная. Защемление также возможно из-за обострения болезней, которыми женщина страдала до беременности (остеохондроз поясничного отдела позвоночника, перенесенные ранее травмы спины, позвоночная грыжа, опухоли).
Проявления заболевания у беременных женщин, не отличаются какой-либо специфичностью. В лечении предпочтение отдается немедикаментозным методам: лечебной физкультуре, массажу, наложению компрессов и втиранию мазей. Если боли сильные, то возможно применение нестероидных противовоспалительных средств в форме суппозиториев. \Любое лечение назначается только гинекологом, у которого наблюдается будущая мама.
Даже после грамотно проведенного лечения, ущемление тазобедренного нерва может повториться. Это происходит чаще в тех случаях, когда не удается полностью устранить причину заболевания (остеохондроз, избыточный вес, протрузии позвоночных дисков и другие). Поэтому профилактика повторных ущемлений сводится к устранению основной проблемы.
Для того чтобы свести к минимуму риск рецидива, нужно выполнять следующие рекомендации:
- Если работа связана с длительным сидением, то следует чаще вставать и выполнять производственную гимнастику.
- Нормализация массы тела.
- Регулярное выполнение специальных гимнастических упражнений. Также эффективно плавание, бег трусцой, скандинавская ходьба, йога.
- Избегать переохлаждения.
- Сон на ровной, твердой постели. Желательно использовать ортопедические матрасы и подушки.
- Своевременное лечение сопутствующей патологии (сахарный диабет, сердечно-сосудистые заболевания, гормональные нарушения).
- Проходить курсы лечебного массажа раз в 6–12 месяцев.
Таким образом, при своевременном и комплексном лечении прогноз благоприятный, но для того, чтобы заболевание не повторилось, пациенту необходимо провести коррекцию образа жизни.
источник
Защемление нерва в тазобедренном суставе сопровождается выраженной симптоматикой. Осложнением патологии может стать некроз нерва и нарушения тканей, расположенных рядом с ним. Не стоит терпеть боль, нужно узнать, как помочь собственному здоровью.
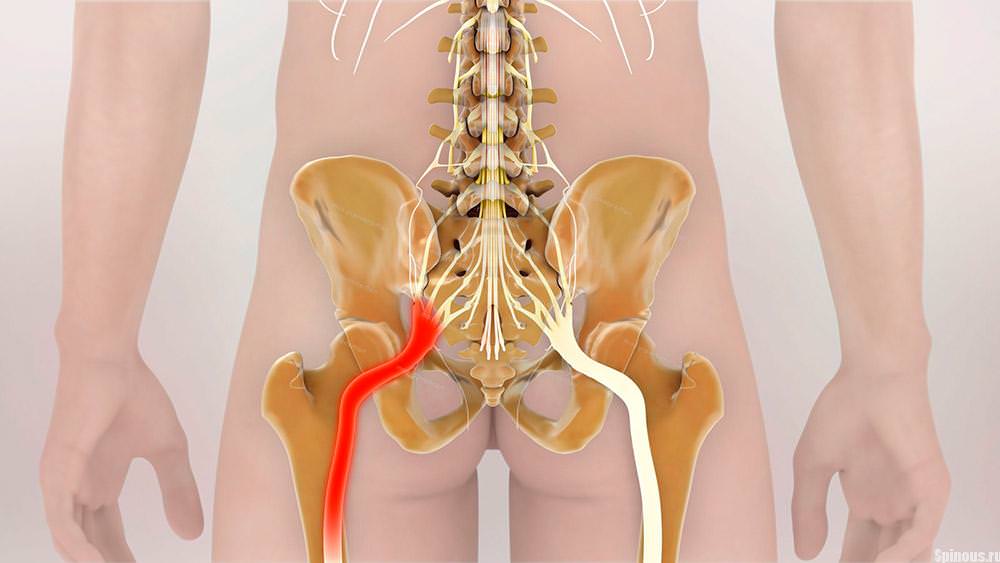
Защемление нервов тазобедренного сустава – патология, стоящая на 2 месте по распространенности. Защемляться нервные окончания могут в любом возрасте. Ущемление нерва в тазобедренном суставе включает сдавливание нервных ответвлений, проходящих в тазовой области через мышцы бедра. Защемлению подвергаются следующие нервы:
- бедренные;
- запирательные;
- седалищные;
- верхние и нижние ягодичные.
Наибольшие проблемы причиняет ущемление седалищного нерва – он проходит от поясницы до фаланг пальцев стопы.
Защемление нерва в тазобедренном суставе происходит чаще по причине повреждения позвонков поясничного отдела, поскольку все нервные ответвления бедра и таза берут начало в области поясницы. Выделяют несколько других причин, ведущих к проблеме:
- травмы, вызывающие воспаление связок, спазм мышц;
- расширение стенок кровеносных сосудов;
- воспалительные процессы или опухоли внутренних органов малого таза;
- артроз, артрит тазобедренного сустава;
- инфекции.
Провоцирующими факторами могут быть избыточная масса тела и пассивный образ жизни. При сильной нагрузке на сустав, например, при тяжелой физической работе или беременности на поздних сроках, вероятность того, что нервные окончания может защемить, увеличивается в 3 раза.
Сдавливание нерва в области бедра происходит чаще по причине травматизации, тогда как защемление седалищного и ягодичных нервов – из-за инфекций и переохлаждения.
Для справки! Некоторые специалисты говорят о наследственном факторе, как о причине ущемлений. На самом деле по наследству от родителей может передаться только заболевание, провоцирующее защемление нерва в тазобедренном суставе – остеохондроз, деструкция хрящей.
Симптомы защемлений нервных ответвлений могут проявляться по-разному в зависимости от локализации процесса. Выраженность может несколько отличаться из-за причин развития патологии, характера воспаления.
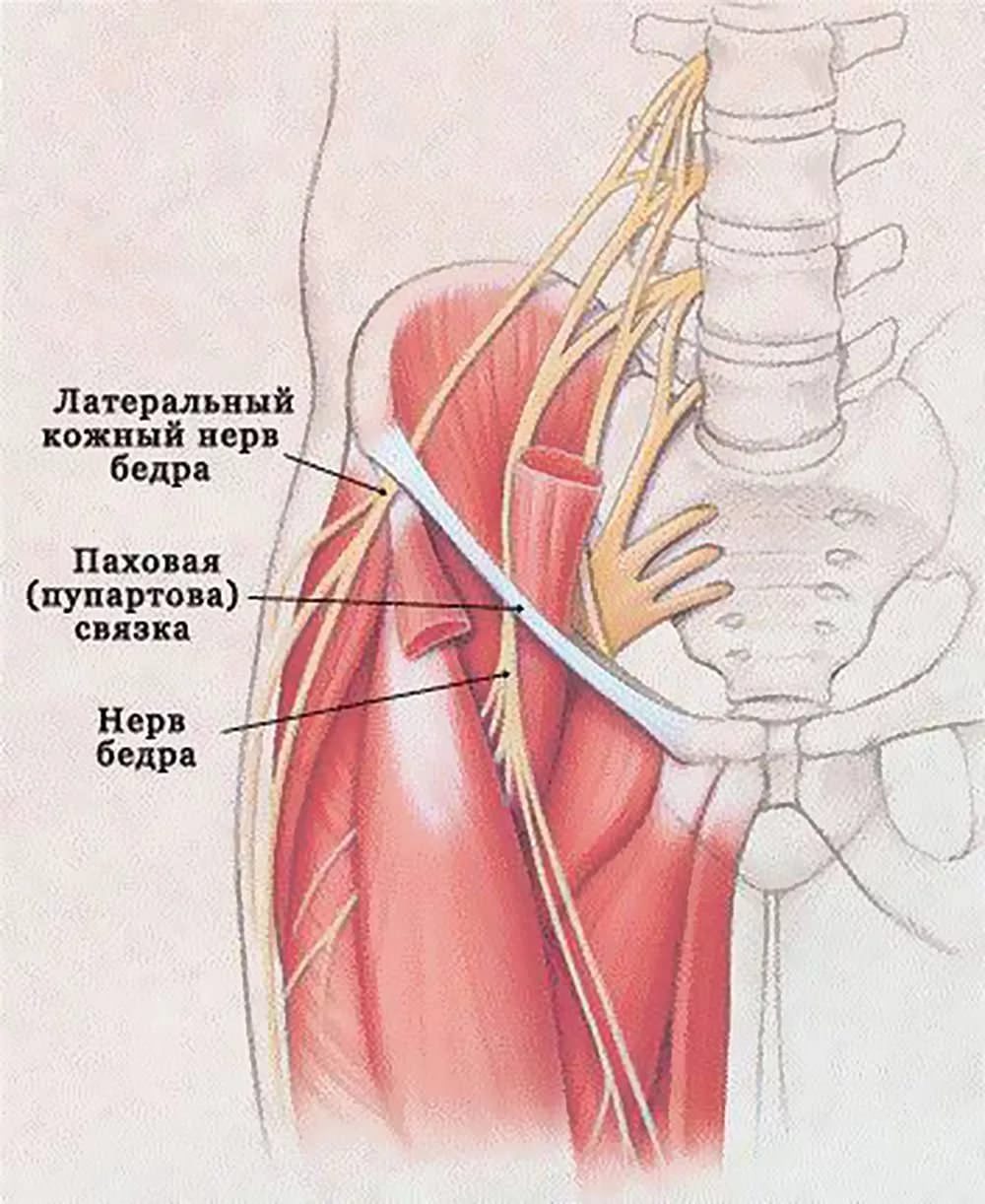
Бедренный нерв проходит между поясничной и подвздошной мышцей, стремится под связку паха, оттуда выходит на переднюю поверхность бедра, где разветвляется на несколько элементов. Если произошло защемление нерва в бедре, то симптомы будут такими:
- острые боли в бедре, паховой области;
- отдающие боли в область поясницы, голеностоп;
- невозможность согнуть коленный сустав, болезненность при сгибании.
При развитии признаков согнуть коленный или тазобедренный сустав становится невозможно, начинается атрофия бедренного нерва и четырехглавой мышцы.
Запирательный нерв отходит от поясничного нерва, следует в полость малого таза и выходит через запирательный канал, где делится на 2 ответвления. Проблема, связанная с этими нервными волокнами, будет характеризоваться такими симптомами:
- боль локализуется на внутренней стороне конечности;
- боли иррадиируют в область паха;
- при ходьбе мышцы спазмируются;
- неприятные ощущения в области сфинктера.
Все признаки усиливаются при попытке человека сесть на твердую поверхность, отвести ногу в сторону не получается.
Начало седалищного нерва в толще поясничной мышцы, затем он направляется через грушевидное отверстие к обоим концам стопы. Сдавливание седалищного нерва наиболее изобилует симптомами:
- жгучая боль, начинающаяся в пояснице и распространяющаяся к стопе;
- онемение ягодиц, голеностопа;
- конечность не сгибается в колене;
- ноги быстро устают;
- изменение походки;
- пальцы стопы не двигаются;
- гипотермия, потливость стоп.
Осложнением симптомов будет появление на коже стоп язв, возможно нарушение мочевыводящей системы. Появляются признаки атрофии мышц бедра и голени.
Важно! Чаще наблюдается одностороннее седалищного нерва, однако встречаются и случаи, когда воспаление затрагивает оба нервных ствола.
Ягодичный верхний нерв проходит между средней и малой ягодичными мышцами, нижний нерв – между большой и средней ягодичной мышцей. Оба нерва выходят через грушевидное отверстие к области тазобедренного сустава, и далее заканчиваются в области бедра.
Боли при сдавливании ягодичных нервов локализуются в области поясницы и ягодиц, отдавая немного в тазобедренный сустав. Если говорить о нарушении функции, то при поражении нижнего ягодичного нерва осложняется разгибание конечности, при поражении верхнего – трудно становится удерживать туловище в вертикальном положении, отводить бедро.
Для справки! Иногда защемление может пройти самостоятельно, но не стоит пускать проблему на самотек, лучше обратиться к неврологу. Лечение проблемы в домашних условиях без контроля специалиста опасно.
Невролог после того, как выслушает жалобы пациента, проведет осмотр и несколько тестов на выявление рефлексов и степени поражения нервов. Затем понадобятся исследования на лабораторном уровне, чтобы определить точное местоположение защемления и определить первопричины патологии. Используют такие диагностические методы:
- МРТ, КТ;
- рентген позвоночного столба и сустава;
- УЗИ;
- анализ крови, мочи;
- электоронейромиография.
При подозрении на опухоли внутренних органов проводят радиологическое исследование.
Лечение в стационаре производится только в запущенных случаях или тогда, когда для облегчения симптомов необходима операция. В большинстве же случаев терапия происходит дома, пациент приходит в стационар на определенные процедуры.
Оперативное вмешательство необходимо в таких случаях:
- уменьшен просвет между позвонками;
- образование межпозоночной грыжи;
- гнойные заболевания;
- опухоли внутренних органов.
Иногда при разрыве связок или переломе тазобедренного сустава может произойти защемление, тогда необходимо провести восстановление элементов. В других случаях защемление может удачно лечиться консервативными методами.
Для справки! Операции сводятся к тому, чтобы удалить провоцирующие сдавливание факторы.
Для облегчения состояния пациента в начале терапии применяют ортезы или сдавливающие повязки на бедро. Помимо ликвидации защемления нерва применяют лечебные процедуры для устранения сопутствующих заболеваний.
Медикаментозное лечение – основной вид терапии защемления, с помощью медикаментов можно достичь необходимого эффекта за относительно короткие сроки. Применяют такие группы препаратов:
- Противовоспалительные нестероидные средства. Такие препараты как Диклофенак, Кетонал или Ибупрофен действенны против боли и отечности.
- Кортикостероидные препараты. Имеют действие, подобное нестероидным, но работают с большей эффективностью. Назначают Гидрокортизон, Дипроспан, если НПВС не дают результата.
- Улучшающие микроциркуляцию крови. Для ускорения выздоровления, уменьшения отечности применяют Троксевазин, Трентал, Актовегин.
- Миорелаксанты. Необходимы, если причина защемления – спазм мышц. Используют Мидокалм, Баклофен.
На начальном этапе применяют таблетки и инъекции для внутримышечного введения, в дальнейшем используют мази, обычно рекомендуется лечение раздражающими препаратами, содержащими змеиный или пчелиный яд. Если боли сильные, применяют компрессы с Новокаином и Димексидом (Димексид способствует лучшему проведению Новокаина в глубокие слои тканей).
Если сдавливание нерва происходит во время беременности, применяют лекарственные препараты растительного происхождения и витаминные комплексы.
Для возобновления чувствительности пораженной области и быстрейшего восстановления применяют физиотерапию с некоторыми видами рефлексотерапии. Обычно используют такие методы:
- иглоукалывание;
- вытяжение;
- магнитотерапия;
- электрофорез;
- фонофорез;
- электростимуляция.
Процедуры могут быть запрещены при наличии у пациента кожных заболеваний или онкологии.
Хорошо зарекомендовали себя аппликации с растительными компонентами, которые снимают боль и способствуют восстановлению пораженной области, не вызывая побочных эффектов.
Массаж и гимнастические упражнения могут помочь убрать спазм мышц, мешающий нормальному состоянию нервного окончания. Поскольку такие процедуры ускоряют кровообращение, выздоровление будет проходить быстрее.
Массаж можно проводить самостоятельно после консультации профессионального массажиста, но лучше записаться на несколько сеансов в ЛПУ. Главное правило самостоятельного массажа – нельзя надавливать или постукивать по проблемной области, действия должны быть плавными и легкими.
Совет! Во время сеанса массажа можно использовать эфирные масла (розмариновое, мятное), которые имеют дополнительный расслабляющий эффект.
Гимнастические упражнения направлены на вытяжение мышц, можно использовать следующие:
- Стоя, поднять ногу так, чтобы бедро было параллельно полу, затем согнуть ногу в колене. Медленно, напрягая мышцы бедра, отводить ногу вправо, затем обратно.
- «Солдатик». Ходить, стараясь не сгибать ноги в коленях, сначала на носочках, затем на пятках.
- Сесть, ноги согнуть в коленях и максимально придвинуть к туловищу, при помощи рук подводить согнутую конечность к лицу.
- Лечь, выпрямленную ногу сначала поднять, затем согнуть в колене и поднести к туловищу.
- Стоя на четвереньках, прогнуться сначала вниз, потом вверх.
Чаще в начале курса физкультуры используют менее сложные действия – можно просто напрягать и расслаблять мышцы ягодиц и бедра.
Все упражнения необходимо делать, чередуя сильное напряжение и полное расслабление. При этом в упражнениях должны задействованы обе ноги поочередно. После выздоровления комплекс упражнений можно выполнять в качестве профилактики.
Для справки! Во время беременности массажи и физические упражнения – идеальный вариант лечения.
Защемление нервов в любой области не влечет ничего хорошего, патология, появившаяся в области тазобедренного сустава, приносит мучительные боли и проблемы с движением. Поэтому важно лечить все хронические заболевания, не допускать их рецидивов, а также придерживаться активного образа жизни. Лечение следует начать как можно раньше, терапевтический курс, начатый своевременно, редко длится более 30 дней.
Мы будем очень благодарны, если вы оцените ее и поделитесь в социальных сетях
источник
Защемление нерва в тазобедренном суставе иногда называют тазовой невралгией. При подобном состоянии нерв зажимается между костями, связками и сухожилиями, что и вызывает довольно сильные болевые ощущения. Они могут продолжаться всего несколько минут, после чего все возвращается в норму, а могут длиться и несколько дней.
Развивается эта патология и у мужчин, и у женщин. Опасность состоит в том, что она может маскироваться под другие заболевания, из-за чего женщины могут годами лечиться от несуществующих гинекологических проблем, а мужчины – от урологических болезней. И только специалист может отличить, когда имеет место именно тазовая невралгия, поэтому при появлении характерных симптомов нужно обратиться к врачу.
Причина заболевания состоит в том, что нервы зажимаются между костями, связками или сухожилиями таза. Это происходит при длительном нахождении в наклонной позе, а иногда даже при продолжительном сидении в одной позиции. Иногда, если нерв защемлен достаточно долго или если имеет место его повреждение, то внутри может скапливаться жидкость, которая начинает давить на область таза, что приводит к усилению боли.
Причины защемления нерва могут состоять и в следующем:
- появление костной мозоли, из-за которой травмируется сустав;
- приобретенные заболевания суставов и связок, в том числе различные виды артритов и артроза;
- чрезмерные физические нагрузки;
- сужение отверстия в канале спинного мозга, грыжи позвоночника;
- туберкулез костей, при котором поражаются костные ткани в области таза;
- тяжелые заболевания кровеносной системы, в том числе и онкологические;
- травмы суставной или костной ткани.
У женщин при беременности сильно увеличившаяся в размерах матка давит на крестцовое сплетение, из которого выходит нерв. Это приводит к его ущемлению и появлению сильных болей. Иногда симптомы защемления проявляются уже после родов. Такое бывает при неправильном предлежании ребенка или при тяжелых родах.
Причинами невралгии могут быть сахарный диабет, лишний вес, а иногда даже опоясывающий лишай, если он локализуется в области поясницы. У детей защемление чаще бывает вызвано травмами. Установление причины очень важно, поскольку это позволяет выработать правильный подход к лечению и устранению болевого синдрома, вызванного защемлением нерва.
Многие люди считают, что тазовая невралгия связана с защемлением седалищного нерва. Но это не так, хотя симптомы немного напоминают те, что вызывает воспаление этого нерва, разница состоит в их локализации. Может происходить непосредственно защемление тазобедренного нерва, и это самый распространенный вид невралгии в этой области. Он отличается усилением боли при ходьбе и физических нагрузках, во время бега. Помимо боли, появляются другие симптомы – жжение и онемение нижних конечностей. Это чаще бывает вызвано травмами и застарелыми воспалениями в органах малого таза. Но может возникать и защемление наружного кожного бедренного нерва. Тоже возникают болевые ощущения, но они локализуются не так глубоко, можно сказать, что они фиксируются на подкожном уровне. Боли возникают не только при ходьбе, но и в состоянии покоя. Иногда если защемлен наружный нерв бедра, то боли усиливаются по ночам. Это состояние как раз чаще обусловлено лишним весом или сахарным диабетом.
Если имеет место защемление седалищного нерва, то онемение захватывает не только нижнюю конечность (стопу и голень), но и область ягодиц. Человек не может нормально согнуть колено, поскольку нарушена функция сгибания сустава. Пациент не может пошевелить пальцами нижней конечности. Практически всегда меняется и походка.
По боковой стенке малого таза проходит запирательный нерв. Он тоже может защемляться. Возникают признаки, нехарактерные для защемления тазобедренного нерва. То есть болевые ощущения будут, но при проблеме с запирательным нервом они локализуются не только в тазобедренном суставе, но и в области промежности и прямой кишки. Боль усиливается в сидячем положении или даже при отведении ноги в сторону. Ограниченная функция тазобедренного сустава в этом случае тоже приводит к нарушению походки – человек передвигается с меньшей амплитудой шага.
Распознать защемление тазобедренного сустава можно по характеру боли. Она будет «шнуровидной», то есть пациент ощущает, как боль как бы сползает сверху вниз. Важной характеристикой является периодичность болевых ощущений. Они не являются постоянными и не длятся долго, обострения чередуются относительно спокойным состоянием. Но это нельзя назвать положительным явлением, поскольку спазмируются мышцы, и могут обостряться другие заболевания.
Следует и отметить, что при защемлении седалищного нерва боль носит односторонний характер. При защемлении бедренного нерва боль отдает в поясницу и распространяется вниз до голени. Резкая боль возникает при надавливании на паховую связку. Иногда это нарушение путают с артритом, поскольку больной не может согнуть коленный сустав. Но различить это состояние можно по косвенным признакам, в том числе и по характеру боли.
При защемлении нерва страдает и четырехглавая мышца бедра. Она заметно слабеет и может вовсе атрофироваться, если лечению не уделили достаточного внимания.
Многие боятся того, что лечение этого состояния будет только хирургическим. Но оперативное вмешательство проводится только в самых тяжелых случаях. К тому же не всегда оно показано пожилым пациентам, да и при беременности хирургические операции крайне нежелательны. Поэтому чаще врачи выбирают консервативные методы лечения. Важную роль играет режим. Во время обострения необходимы покой и полноценный отдых. Спать необходимо на жестком матрасе. В период обострения двигательную активность нужно ограничивать. Иногда даже ежедневные гигиенические процедуры нужно проводить с посторонней помощью.
В домашних условиях рекомендуется только медикаментозное лечение. Причем оно обычно бывает симптоматическим. Так, широко используются специальные мази для местного применения – Финалгон, Диклак и Вольтарен. Для снятия болевых ощущений нужно принимать нестероидные противовоспалительные препараты, чаще средства на основе ибупрофена – Нурофен. Они снимают боль и устраняют воспаление. В период обострения их применяют в виде инъекций, по мере улучшения дозировку снижают, лекарства принимают в виде капсул и таблеток.
Если сильно спазмируются мышцы, назначают противосудорожные препараты – Карбамазепин, Трилептал, Фенитоин. Хорошо помогают даже антидепрессанты – Амитриптилин. Поскольку такие препараты имеют целый ряд противопоказаний и побочных эффектов, то принимать их можно только по назначению врача и строго в указанной им дозировке.
К числу методов консервативной терапии относится и лечебная гимнастика. Она назначается через несколько дней после начала медикаментозной терапии. В первый раз ее желательно проводить под наблюдением специалиста. Это довольно легкие упражнения, которые заключаются в сгибаниях и разгибаниях ног. Это «велосипед» и другие подобные упражнения, выполняемые лежа. Постепенно комплекс упражнений расширяется, к нему добавляются приседания, ходьба на месте и т. д.
При беременности применение даже некоторых из этих консервативных методов несколько ограничено. После консультации с врачом можно использовать нестероидные противовоспалительные препараты, если польза для матери превосходит потенциальный вред для плода. Необходимы витаминные препараты и компрессы. Применять фитотерапевтические средства нужно с осторожностью, поскольку они могут вызывать аллергию. При беременности нужны релаксационные процедуры и лечебная гимнастика – некоторые упражнения из общего комплекса.
При лечении защемления нерва и тазовой невралгии широко используются методы физиотерапии – электрофорез, магнитотерапия, фонофорез. Все это делается специалистами в амбулаторных условиях. Но некоторые методы физиотерапии можно применять и в домашних условиях – парафиновые аппликации.
Массаж при защемлении нерва применять можно, но только тогда, когда утихнет воспалительный процесс или пройдет обострение. Но самостоятельно его проводить не рекомендуется, нужна помощь специалиста.
В большинстве случаев даже в домашних условиях применяются готовые медикаменты. Теоретически можно лечить защемление тазобедренного нерва и народными средствами, но эффективность их применения остается сомнительной. Так что применяют их только в том случае, если заболевание протекает в легкой форме и не вызвало никаких осложнений и серьезных нарушений в работе внутренних органов.
Самым популярным средством при защемлении тазобедренного нерва остается прогревание. Но следует учесть, что тепло должно быть сухим. То есть как раз горячие ванны противопоказаны. Вместо этого к проблемному участку прикладывают полотняный мешочек с теплым песком или крупой, иногда используют горчицу, если на нее нет аллергии.
Существуют и другие средства для наружного применения. Это чесночная настойка, которой растирают больное место. Подойдет и любая другая согревающая настойка с перцем, но тоже при отсутствии аллергии.
Широко используются различные компрессы. Одним из лучших вариантов для этого является эвкалипт. Это фитотерапевтическое средство обладает болеутоляющими свойствами. Для приготовления компресса понадобятся 50 г сухого растительного сырья и 0,5 литра кипятка, которым заливают листья эвкалипта. Этот настой кипятят в течение 5 минут, а потом оставляют на полтора часа. После того как средство настоится, его процеживают и добавляют несколько столовых ложек меда, а потом хорошо перемешивают. Плотную натуральную ткань смачивают в этом составе и прикладывают к проблемному месту, а сверху накрывают полиэтиленовой пленкой и шерстяной тканью для прогревания. Компресс выдерживают 15 минут, больше не нужно. Процедуру можно повторять 3-4 раза в день до наступления улучшения.
Компресс можно сделать и из обычной поваренной или морской соли. Нужно 1-2 ст. л. соли развести в 500 мл горячей воды. Этим раствором смачивают кусок натуральной ткани и прикладывают к больному месту. Сверху накрывают полиэтиленовой пленкой и шерстяной тканью или косынкой. Компресс из соли накладывают на 1-2 часа. Такой компресс повторяют еще 3 раза в день. Обязательно нужно сделать его перед сном.
Компрессы делают и из других фитотерапевтических средств и эфирных масел. Можно смешать в равных пропорциях настойку валерианы и эфирное масло пихты и нанести их на воспаленное место. Сверху обязательно укрывают для тепла шарфом из натуральной шерсти.
Профилактика защемления нерва сводится к нескольким несложным правилам. Нужно исключить длительное нахождение в одном положении. Особенно это важно при сидячей работе. В таких случаях нужно время от времени делать разминку или какие-то несложные упражнения, или даже можно просто пройтись по офисному коридору. Дополнительно нужно сформировать правильный режим питания, необходимый для того, чтобы поддерживать вес в норме, поскольку лишние килограммы служат еще одним фактором, провоцирующим невралгию.
источник
Причины, по которым происходит защемление нерва в тазобедренном суставе (ТБС), могут быть самыми разнообразными, но чтобы лечение было успешным, важно выяснить, что именно повлияло на развитие такого нарушения. При первых симптомах не стоит откладывать визит к невропатологу, потому что в запущенных случаях, когда присоединилось воспаление нервных волокон, бороться с проблемой намного тяжелее и дольше.
Защемление седалищного нерва в тазобедренном суставе часто является следствием прогрессирования такого дегенеративно-дистрофического заболевания, как остеохондроз в области поясничного отдела. Из-за протрузий и разрастания остеофитов происходит зажим нервных волокон, провоцирующий развитие характерной симптоматики. Еще одним нарушением, при котором сдавливается седалищный нерв, считается воспаление грушевидной мышцы. Зачастую это происходит после непривычных физических нагрузок. Если в полости тазобедренного сустава образовалась опухоль, это тоже может спровоцировать ущемление бедренного нерва.
Невралгия в бедре может быть спровоцирована следующими факторами:
- травмы, ушибы, вывихи и подвывихи ТБС,
- малоподвижный образ жизни,
- ожирение,
- невылеченные инфекционные болезни, перетекшие в хроническую стадию,
- наследственный фактор,
- врожденные аномалии формирования структур сустава бедра,
- беременность, при которой нагрузка на опорно-двигательный аппарат женщины увеличивается во много раз.
Защемление тазобедренного нерва характеризуется ярко выраженной, острой симптоматикой, которая распространяется в поясницу, область паховой зоны, ягодицу, ногу. Вследствие образования отека, невралгия проявляется еще острее, больного беспокоит сильная боль, которая не проходит после отдыха и беспокоит даже ночью. Помимо этих симптомов, наблюдается:
- нарушение функционирования сустава,
- онемение, жжение и покалывание в месте, где нерв защемлен,
- локальное повышение температуры, покраснение кожи.
Болевой синдром, распространяющийся на всю ногу и иррадирующий в спину, называется ишиас. Симптом становится особо выраженным при попытках больного сменить позу.
Если человек ощущает тянущие и острые боли в тазу, отдающие в поясницу и ногу, нужно срочно обратиться к невропатологу. Во время первичного осмотра доктор выслушает жалобы, проведет пальпацию, попытается выяснить причину, по которой защемило нерв. Для подтверждения диагноза пациенту дается направление на такие диагностические процедуры:
- рентгенография,
- МРТ или КТ,
- УЗИ сустава,
- электромиография,
- анализы крови и мочи.
Чтобы устранить защемление в тазобедренном суставе, назначается несколько групп лекарств, с помощью которых удастся снять воспаление, болевой синдром и освободить зажатые нервные волокна. Медикаментозное лечение включает в себя применение таких препаратов:
- Нестероидные противовоспалительные. Назначаются для устранения воспалительного осложнения и обезболивания:
- «Нимесулид»,
- «Индометацин»,
- «Диклофенак»,
- «Ибупрофен».
- Обезболивающие. Прописываются для снятия острых болей, которые в основном проявляются уже в запущенных случаях:
- «Пенталгин»,
- «Баралгин»,
- «Темпалгин»,
- «Анальгин».
- Миорелаксанты. Устраняют мышечный спазм, благодаря чему давление на нерв уменьшается, и боль утихает:
- «Структум»,
- «Мидокалм»,
- «Баклофен»,
- «Тизалуд».
- Хондропротекторы. Способствуют восстановлению хрящевых структур, предотвращают их разрушение:
- «Артра»,
- «Хондроксид»,
- «Хондрогард»
- «Алфлутоп».
- Витамины. Укрепляют защитные свойства организма и способствуют активной борьбе против осложнений.
Благодаря физиотерапевтическим процедурам удастся устранить защемление бедренного нерва, освободить от давления связки, сухожилия и мышцы. Но важно иметь в виду, что физиотерапия противопоказана в острый период, когда прогрессирует воспаление и беспокоят сильные боли. После того как состояние нормализуется, можно пройти курс таких процедур:
- фонофорез,
- электрофорез,
- магнитотерапия,
- лазеротерапия,
- грязевые ванны,
- аппликации из парафина и озокерита,
- УВЧ.
Освободить защемленный нерв в тазу поможет специальный массаж, выполняемый мануальным терапевтом, который ознакомился с диагнозом и внимательно изучил диагностические снимки. Делать массаж рекомендуется в дополнение к физиотерапевтическим процедурам. Терапевт-мануальщик, учитывая индивидуальные особенности организма, подберет подходящую технику и назначит количество сеансов.
Если у человека диагностирована невралгия, при этом патология прогрессирует, непрофессиональный массаж может спровоцировать дополнительные осложнения.
Эффективно лечить защемление нерва в тазобедренном суставе поможет комплекс специально подобранных лечебных упражнений, которые сначала рекомендуется выполнять под наблюдением физиотерапевта. Тренировки укрепляют мышцы и суставы, благодаря чему удастся снизить риск повторного зажатия нервных волокон. Рекомендуется выполнять такой тренировочный комплекс:
- В положении лежа, поднять прямую ногу под углом 45 °, затем медленно согнуть ее в колене, выпрямить, опустить. Повторить занятие другой конечностью. Количество подходов — 10—15 раз.
- Опереться на локти и носочки, приподнять тело, втянуть живот и следить, чтобы спина была ровной. Выполнять упражнение «планка» 45—60 сек.
- Сесть на стул, между ногами поместить мяч для фитнеса. С силой сжимать конечности, давя на мячик.
А также для лечения невралгии эффективно заниматься йоговскими упражнениями, которые полезны для всего организма, так как нормализуют функционирование всех органов и систем. На первый взгляд, асаны несложные, но при их выполнении важно соблюдать ряд условий, среди которых самым важным является правильное дыхание и концентрация энергии в пораженном участке. Чтобы делать упражнения правильно, лучше заниматься вместе с мастером, в идеале владеющим йогой.
В период обострения важно наладить рацион и исключить из него вредную пищу:
- копченые, острые и соленые блюда:
- сладости, сахар, шоколад,
- жирное мясо, сало,
- соль, жирные заправки.
Вместо этого, в меню рекомендуется включить:
- фрукты, овощи,
- молочную и кисломолочную продукцию,
- постное мясо, рыбу,
- холодцы, мясокостные бульоны,
- фруктовое желе,
- каши,
- семечки, орехи, сухофрукты.
Рецепты целителей можно применять в качестве вспомогательной терапии, потому что сами по себе они неэффективны, а иногда провоцируют дополнительные осложнения. В домашних условиях можно готовить отвары и настои для ванн, растирок, компрессов. Вот один из полезных рецептов:
- Смешать в равных пропорциях кору дуба, ромашку, душицу и корни лопуха.
- Заполнить смесью трехлитровую банку наполовину, остальное залить кипятком и дать настояться 3—4 ч.
- Средство процедить и добавить в воду для купания.
- Для большего эффекта в ванну рекомендуется добавлять 2—3 горсти морской соли.
Чтобы укрепить иммунитет, рекомендуется ежедневно пить настой из плодов шиповника. Полезной для организма будет смесь, рецепт которой следующий:
- Перекрутить на мясорубке по 200 г грецких орехов, кураги, чернослива и изюма.
- Все соединить, добавить цедру 2 лимонов и стакан меда.
- Хорошо вымешать ингредиенты, дать настояться 1—1,5 часа.
- Употреблять ежедневно по 4—6 ст. л.
Чтобы предотвратить повторное защемление нерва в ТБС, рекомендуется ежедневно делать утреннюю зарядку, заниматься спортом, ходить в бассейн. При проблемах с позвоночником и суставами немаловажно то, на чем и как больной спит. Поэтому для ускорения выздоровления и уменьшения риска рецидива стоит купить себе ортопедический матрац и подушку.
После устранения воспаления важно следить за здоровьем, избегать постоянных физических перенагрузок, стараться полноценно отдыхать, высыпаться. Чтобы чувствовать себя хорошо, рекомендуется избавиться от вредных привычек, которые также негативно влияют на функционирование опорно-двигательного аппарата. Соблюдая такие несложные профилактические правила, удастся уберечь свои суставы от повреждений, предотвратить невралгию и всегда быть здоровым.
источник
Защемление нерва в тазобедренном суставе называется тазовой невралгией. Причины этого состояния в основном травматические, однако нередко с невралгией бедренного нерва сталкиваются беременные женщины. Болезнь сопровождается сильной болью и требует своевременного лечения.
Тазовая невралгия развивается в результате защемления, сдавливания или воспаления нерва в области таза. В результате нерв раздражается и развивается болевой синдром. При защемлении нерва в бедре обычно происходит компрессия сухожилиями или суставом, что часто случается из-за травмы.
Нередко с тазовой невралгией сталкиваются тучные люди. В этом случае боль появляется из-за чрезмерного давления на сустав и неправильного распределения нагрузки тела при движении, Симптомы могут усугубляться нарушением двигательной активности.
Особенностями такой невралгии являются расплывчатые симптомы, которые легко спутать с другими заболеваниями. Так, защемление бедренного нерва может отдаваться болью в паховой области, что часто заставляет пациента искать причину дискомфорта в заболеваниях органов малого таза.
Тазовая невралгия может быть связана с тазобедренным нервом или наружным кожным бедренном нервом. В этих двух случаях симптомы практически идентичны, за исключением интенсивности болевого синдрома.
Наиболее распространенные причины невралгии тазобедренного нерва:
- травмы позвоночника и тазобедренного сустава;
- беременность;
- большая масса тела;
- межпозвоночная грыжа;
- воспаление органов малого таза;
- переохлаждение.
Болевой синдром может появиться сразу по нескольким причинам.
Защемление нерва в тазобедренном суставе характеризуется следующими симптомами:
- боль в паху при надавливании;
- отсутствие четкой локализации боли;
- нарушение двигательной функции коленного сустава;
- ослабление мышц бедра.
Если своевременно не принять меры по устранению защемления, высок риск атрофии бедренной мышцы.
Боль при невралгии усиливается при движении, нагрузке или резких поворотах.
При этом болевой синдром начинается с поясницы и распространяется вплоть до мышцы голени.
В некоторых случаях симптомы дополняются возникновением парестезий – онемение, жжение и кратковременная потеря чувствительности кожи.
Постановкой диагноза занимается невролог. Проблем с определением причины боли, как правило, не возникает. Диагноз ставится после анализа жалоб пациента, осмотра и пальпации.
Для исключения патологий суставов необходимо сделать МРТ тазобедренного и коленного сустава. Так как невралгия может быть связана с межпозвоночной грыжей, рекомендуется рентгенография или МРТ поясничного отдела.
Следует помнить, невралгия самостоятельно не проходит, поэтому чем раньше начато лечение, тем меньше времени оно займет.
В противном случае болевой синдром будет усиливаться и распространяться на всю ногу и ягодичную мышцу.
Неправильное лечение может привести к тому, что нерв будет защемляться каждый раз при нагрузке на сустав.
Цель медикаментозного лечения – это устранение боли и улучшение местных обменных процессов. Для этого применяют анальгетики и нестероидные противовоспалительные препараты.
Назначаются лекарства с ибупрофеном, диклофенаком или нимесулидом в составе.
Для улучшения местного кровообращения показано применение мазей и гелей. Применяют разогревающие мази, а также лекарства на основе пчелиного или змеиного яда. Дополнительно для устранения боли могут использоваться пластыри с лидокаином.
Лечение подбирается врачом, индивидуально для каждого пациента. Если защемление осложненно воспалением нерва, а анальгетиками не получается унять боль, возможно лечение гормональными препаратами в виде инъекций.
Часто невралгия обусловлена разрушением в суставе лечение которого не было начато вовремя. В этом случае обязательно нужно устранить причину защемления.
Ущемление нерва в тазобедренном суставе следует лечить согласно рекомендациям врача, однако такую терапию можно дополнить народными средствами.
Лечение в домашних условиях можно начинать после одобрения невролога. Применение народных средств должно дополнять, но не заменять медикаментозную терапию.
Народное лечение основано на применении сухого тепла и разогревающих компрессов. В качестве сухого тепла рекомендуется прикладывать к больному месту мешочек с подогретой солью.
Можно растирать место защемления перцовой настойкой, смесью чесночного и лукового сока, а также пихтовым маслом. Это позволяет быстро унять симптомы.
Рекомендуется наносить на больное место чуть подогретой пихтовое масло, массировать область пальцами в течении пяти минут, а затем укутать шерстяной шалью или пуховым платком. Компресс необходимо оставить на всю ночь. Такое лекарство будет приятно пахнуть всю ночь, что положительно влияет на качество сна.
Существуют средства для внутреннего применения – это противовоспалительные сборы лекарственных трав. Готовый сбор можно приобрести в аптеке и заваривать как чай перед сном. Тем не менее, перед началом такого лечения необходимо проконсультироваться с лечащим врачом.
Заболевание сопровождается нарушением подвижности, при тазовой невралгии часто наблюдаются проблемы в коленном суставе, в результате чего меняется походка пациента. Чтобы улучшить двигательную активность, рекомендуется выполнять гимнастические упражнения.
Лучшим вариантом станет посещение специальных тренировок в кабинете лечебной физкультуры в ближайшей поликлинике. Там необходимо выполнять упражнения под руководством врача-реабилитолога, что гарантирует отсутствие рисков в случае неправильной техники выполнения.
В домашних условиях рекомендуются следующие несложные упражнения.
- Встать ровно, согнув одну ногу в колене и подтянув как можно ближе к туловищу. Затем из этого положения следует медленно отводить бедро в сторону, возвращаясь в исходную позицию.
- Согнуть ногу и отвести бедро согнутой ноги максимально в сторону. Из этого положения следует тянуться бедром в сторону, растягивая связки.
- Встать ровно, не сгибая коленей. Сделать вперед несколько шагов на пальцах, а затем несколько шагов на пятках.
Каждое упражнение необходимо повторить по 10 раз.
Чтобы быстрее вылечить проблему рекомендуется мануальная терапия и физиопроцедуры.
В некоторых случаях вылечить защемление можно с помощью курса массажа. Массаж должен проводить грамотный специалист, для устранения боли понадобится курс из 10-15 процедур.
Ускорить восстановление поврежденных нервных волокон поможет физиотерапия, однако решение о целесообразности такого лечения должен принимать лечащий врач.
Часто при невралгии практикуется рефлексотерапия или акупунктура. Это позволяет быстро восстановить нормальный мышечный тонус и улучшить местное кровообращение.
Защемить нерв может каждый, от этого никто не застрахован. Чтобы предупредить повторное развитие проблемы, рекомендуется регулярно выполнять простые упражнения.
Одна из самых главных причин острых болей в пояснице и ягодице – защемление нерва в тазобедренном суставе. Эту патологию правильнее называть «ущемлением седалищного нерва», поскольку именно он сдавливается (ущемляется) и причем не в самом суставе, а в рядом расположенных областях.
При ущемлении седалищного нерва волокна его ствола или корешки сдавливаются в области межпозвонковых дисков грушевидной мышцей (которая как раз находится в области тазобедренного сустава), опухолью (если у пациента рак) и другими тканями. В ответ развивается отек нерва и резко выраженный болевой синдром, весьма мучительно переносимый – вплоть до того, что пациенты становятся полностью неработоспособны и даже не могут передвигаться.
Течение ущемления и прогноз зависят от его причины. Если оно возникло на фоне спазма или перенапряжения мышц, то симптомы обычно быстро снимаются – достаточно обеспечить покой пояснице и ноге и принять обезболивающий препарат небольшим курсом.
Если же причиной защемления стала опухоль, грыжа межпозвонкового диска или остеохондроз позвоночника, то прогноз гораздо серьезнее: в короткие сроки можно боль временно уменьшить, но если не лечить основное заболевание, через некоторое время она вернется снова.
Данной патологией может заниматься врач-невролог, терапевт, а также врачи других специальностей (в зависимости от истиной причины недуга).
Далее в статье мы подробнее рассмотрим причины и симптомы ущемления седалищного нерва, а также способы его лечения.
Ущемление седалищного нерва чаще всего вызывают следующие причины:
Остеохондроз и грыжи межпозвонковых дисков – в этом случае сдавливаются корешки нерва в области его выхода из спинно-мозгового канала.
Спазмированная или воспаленная грушевидная мышца – сдавливает волокна нерва в области тазобедренного сустава.
Такое возможно при перенапряжении (длительной ходьбе, беге, прыжках – особенно у людей с плохой физической подготовкой), длительном пребывании в неудобной позе (сидячая работа и работа в полусогнутом и согнутом положении), после переохлаждения.
Сдавление нерва раковой опухолью.
Ущемление седалищного нерва протекает с весьма характерной клинической симптоматикой, на основании которой врач любой специальности легко поставит вам диагноз:
- резкая, остро возникшая боль в области поясницы, отдающая (простреливающая) в ягодицу и бедро;
- невозможность из-за болей совершать движения в поясничном отделе позвоночника (сгибаться-разгибаться) и в нижней конечности (ходить, поднимать и сгибать ногу);
- различные парестезии в нижней конечности: неприятные ощущения в виде покалывания, жжения, ощущения холода или жара и т. д.
Иногда защемление протекает с симптомами воспаления – повышением температуры, ознобом, слабостью, потливостью.
Распространение боли при ущемлении седалищного нерва
По типичным симптомам врач сразу поймет, что произошло ущемление седалищного нерва. Однако для назначения полноценного лечения необходимо выяснить причину ущемления, поэтому помимо осмотра специалист – врач-невролог или терапевт – назначает дополнительные методы исследования:
- рентгенографию позвоночника и костей таза;
- КТ позвоночника;
- МРТ позвоночника, мягких тканей;
- УЗИ тазобедренного сустава;
- лабораторные методы исследования – общий анализ крови, мочи, биохимический анализ крови.
Защемление нерва в тазобедренном суставе лечат по назначениям врача. Для максимального эффекта и исключения рецидива терапия должна быть комплексной и направленной на устранение причины защемления. Лечение включает 7 методов:
курс противовоспалительных препаратов,
массаж и лечебную гимнастику,
альтернативные методы медицины (восточная и народная медицина),
режим физической активности,
Массаж поясницы теннисными мячами для уменьшения боли
Поскольку болевой синдром при ущемлении седалищного нерва выражен чрезвычайно сильно, обязательно назначают анальгетики – кеторол, анальгин, новокаин или другие средства.
В первые дни их вводят внутримышечно, иногда применяют новокаиновые блокады.
В последующем переходят на прием обезболивающих в виде таблеток и курсовое лечение нестероидными противовоспалительными средствами (НПВС).
НПВС помогают снять отек нерва, купируя тем самым боль и одновременно воздействуя на причину (при уменьшении отека уменьшается диаметр нервного волокна и ущемление проходит или становится менее выраженным).
В начале заболевания НПВС рекомендуют вводить в виде внутримышечных инъекций – для более быстрого получения эффекта.
Затем, по мере улучшения состояния (через 5–10 дней), переходят на прием препаратов внутрь – курсом от 2 недель до месяца и дольше (по назначению врача).
Из НПВС применяют диклофенак, нимесулид, мовалис, ибупрофен, кетопрофен и др. Дополнительно их могут назначать местно – в форме мазей, гелей, кремов.
Физиотерапевтическое лечение начинают в подострый период: после купирования болевого синдрома.
Методы физиотерапии помогают снять напряжение мышц, способствуют быстрой доставке лекарственных веществ в мышечную и нервную ткань, оказывают противовоспалительный и умеренный обезболивающий эффекты. Из физиотерапевтических методик применяют:
- лекарственный электрофорез и фонофорез,
- диадинамические токи,
- магнитотерапию,
- лазер,
- УВЧ,
- парафиновые аппликации,
- грязевые обертывания,
- горячие ванны.
Лазерная терапия поясничного отдела
Проведение массажа и лечебной гимнастики также показано в подостром периоде. Раннее начало (при сохранении болевого синдрома) может спровоцировать повторное ущемление или усилить симптомы текущего, поэтому приступать к массажу и гимнастике следует после разрешения врача.
Массаж проводят вначале разогревающий, который способствует расслаблению мышц и снятию спазма, усиливает кровоток и восстанавливает обменные процессы в области защемления.
В дальнейшем переходят к более активным приемам – разминанию и вибрации – для повышения тонуса и укрепления мышц спины, поскольку хороший мышечный каркас предотвращает смещение позвонков и ущемление корешков нерва.
Лечебную гимнастику следует начинать сразу, как только будет отменен строгий постельный режим – еще до того, как больной начнет вставать на ноги.
Сначала выполняют гимнастику в постели: сгибание-разгибание ноги в коленном и тазобедренном суставах, отведение-приведение и вращение ногой в тазобедренном суставе.
По мере улучшения состояния и возвращения двигательной активности переходят к активным упражнениям, направленным на укрепление мышц спины и ягодиц: приседания, наклоны, висы.
Программу гимнастики следует согласовать с лечащим врачом, а первые занятия лучше проводить под наблюдением инструктора.
Приемы восточной медицины последние годы стали широко применять при лечении неврологических заболеваний, причем все больше и больше врачей говорят об их высокой результативности.
Так, давно известен мощный обезболивающий и релаксационный эффект иглоукалывания. Возможно назначение и других методик – прогревания горячими камнями (стоун-терапия), постановки пиявок (гирудотерапии), мануальной терапии.
Из народных методов наиболее широко используют различные местные согревающие процедуры: растирания спиртовыми настойками лекарственных трав (одуванчика, сосновых почек и др.), прополисом, жгучим перцем; прикладывание разогретой соли; скипидарные ванны.
Перед началом применения народных средств обязательно проконсультируйтесь в лечащим врачом, чтобы не навредить.
Режим зависит от стадии заболевания:
- При остром болевом синдроме назначают строжайший постельный режим.
- По мере стихания болей (через 1–3 дня) можно начинать передвигаться по комнате, а затем и выходить на улицу (примерно через неделю). Постель больного должна быть жесткой и ровной, чтобы не спровоцировать смещения позвонков и ухудшения состояния.
В питании запрещают продукты, способные усилить отек: соленые, острые, пряные и копченые. Рекомендованы свежие овощи, фрукты и ягоды, каши на воде, отварное и тушеное мясо, вегетарианские супы.
Рекомендованные позиции для сна при болях в спине
После кажущегося выздоровления и купирования болей – защемление нерва может возникнуть опять.
Чтобы этого не произошло, следует проводить лечение основного заболевания (остеохондроза, межпозвонковой грыжи), регулярно выполнять гимнастику и избегать провоцирующих факторов (длительного нахождения в сидячем положении (особенно в мягких, глубоких креслах, переохлаждения).
Боль в тазобедренном суставе может появиться на фоне разных событий: беременности, из-за развития артроза, ожирения, а также ввиду наследственных факторов, плохой осанки и наличия постоянно повторяющихся движений.
Давление на нервы может долгое время никак не проявляться себя, но потом откликнется резкой болью. И тогда защемление нерва в тазобедренном суставе потребует лечения в домашних условиях с применением всех доступных методов. Главное, чтобы они были безопасными и надежными.
Основные симптомы защемления нерва проявляются так: начинается онемение или покалывание в области поясницы, ягодицах, бедрах. Пульсирующая боль затем распространяется из места защемления вверх и вниз по телу, отдавая очень неприятными ощущениями.
А иногда совсем лишает возможности двигаться. Прогрессирующая патология провоцирует слабость мышц, невозможность выполнять некоторые действия, в которых участвует спина или мышцы бёдер.
Определить защемление не слишком сложно, такие острые боли из поясницы, распространяющиеся в ягодицы и бедра, непросто спутать с другой болезнью. Они не проходят длительное время и сразу же требуют ограничения подвижности и полный покой.
Затем нужно использовать меры, чтобы снять боль:
- можно использовать бандаж для удержания тела в комфортном положении;
- в течение 15 минут делают простой холодный компресс, используя пакет со льдом, обернутый полотенцем;
- после этого усиливается кровоток, а горячая грелка повысит эффективность компресса;
- через 20-30 минут после использования грелки принимают теплую ванну, расслабляющую мышцы. В нее можно добавить морскую соль и лавандовое эфирное масло;
- затем необходимо хорошо отдохнуть, поспать – это поможет организму быстрее восстановиться.
При наличии слишком сильной боли принимают обезболивающие препараты. Среди медикаментов выбирают для лечения длительного воспаления нестероидные препараты – «Диклофенак», «Индометацин» — они устраняют боль постепенно, но надолго.
Анальгетики часто используются внутримышечно при невыносимой боли. Однако их использование нужно согласовывать с врачом.
Миорелаксанты применяют для уменьшения спазмов в мышцах, а хондропротекторы и витамины B для укрепления суставов, близлежащих тканей и организма в целом. Для снятия отеков дополнительно используют мочегонные средства.
На поздних сроках беременности защемление нерва происходит часто.
Помочь в этом случае могут определенные методы:
- необходимо использовать негормональные гели и мази, без применения таблеток внутрь;
- на поясницу накладывают теплые компрессы;
- важно посетить мануальный и классический массаж;
- делают легкие упражнения ЛФК.
Беременным женщинам для профилактики не рекомендуется носить тяжести и заниматься привычными видами спорта.
Лечение народными средствами защемления нерва в тазобедренном суставе основывается на использовании ванн, компрессов, гелей и мазей домашнего приготовления, а также употребления различных рецептов внутрь.
Высокой эффективностью обладают отвары лекарственных трав и другие способы.
Существует несколько очень эффективных продуктов, которые снимают воспаление и быстро избавляют от боли:
- календула – лечит поврежденный нерв, используется в виде настойки на воде. В кастрюлю засыпают 2 ст. л. цветков и заливают 2 стаканами кипятка. Настаивают 2 часа, а затем пьют по 100 мл перед едой 4 раза в день;
- лопух – используется в виде корней. На 1 ст. л. растения берут стакан кагора, прогревают на маленьком огне 5 минут, не доводя до кипения. Принимают на завтрак и перед ужином;
- конский каштан – применяется в виде семян для лечения нерва. На 2 ч. л. семян берут 2 стакана теплой кипяченой воды, на водяной бане держат 15 минут, пьют по 100 мл перед каждым приемом пищи.
Прежде чем лечить защемление рецептами для приема внутрь, желательно посетить доктора.
К средствам народной медицины можно отнести и специфические способы лечения с использованием не слишком стандартных лекарств:
- Эфирные масла лаванды, тимьяна, розмарина успокаивают, расслабляют и помогают избавиться от защемления психосоматического характера. Они также снимают боль и обладают спазмолитическими свойствами. Эфирные масла используются для самомассажа перед сном.
- Растирания – не самый необычный способ, но для него можно использовать и композиции эфирных масел, и спиртовые настойки таких трав, как лавр, белая сирень, эвкалипт, алоэ, чистотел и полынь.
- Массаж банками. Существуют специальные маленькие баночки для массажа. Делают его с помощью масла и крема, который снимает воспаление. Вакуумной банкой массируют пораженную зону 10 минут каждые 2 дня.
Без других средств для наружного применения тоже не обойтись. Достать их несложно, а стоимость большинства народных средств доступна.
Большой популярностью для лечения защемленного нерва в тазобедренном суставе в домашних условиях пользуются такие продукты:
- пчелиный воск – подогревают до мягкости, накладывают на тело и обматывают целлофаном, а затем марлей. Выполняют процедуру перед сном;
- скипидар – готовится из 2 ст. л. продукта и 3 ст. л. воды, обмакивают в смесь хлеб и наносят на беспокоящий участок. Затем нужно обмотать пищевой пленкой и держать 15 минут;
- масло из цветов багульника – 1 ст. л. сухих цветов заливают стаканом теплого масла и кипятят 1 минуту. Затем нужно оставить смесь на сутки, после чего протирать ею больную область;
- компресс из черной редьки – натирают овощ, заворачивают в натуральную ткань, прикладывают к спине, смазанной маслом. Сверху накрывают бумагой и укутывают шарфом;
- пихтовое масло также эффективно в лечении седалищного нерва – ткань пропитывают и прикладывают к пояснице, затем накладывают целлофан и грелку. Предварительно мажут спину растительным маслом, держат 2 часа максимум;
- мазь из корня водяного касатика готовят с добавлением 3 ст. л. основного вещества и стакана растительного масла, втирают 2 раза в день;
- мумие – 2 г смешивают с 1 ч. л. чистой серы, втирают с небольшим количеством воды после ванны. Проводят процедуру ежедневно. А еще мумие можно принимать по 1 г внутрь до завтрака в течение 5 дней, дополнит прием вечерняя таблетка;
- осиновые листья – 1 ст. л. зелени варят в стакане воды 30 минут, остужают и пьют по 30 мл каждые 4 часа, а также делают горячие компрессы;
- 200 мл ростков картофеля смешивают с литром водки и настаивают 2 недели, встряхивая каждый день. Применяют в виде лосьона, после чего укутывают пораженное место. Дополнительно обматывают поясницу 2-3 раза медной проволокой;
Так как все средства рекомендуется наносить после приема ванны, уместно использование целебных рецептов.
Для устранения защемления характерны вполне стандартные рекомендации по питанию: много продуктов с витамином B, среди которых говядина, горошек, орехи и зелень, а также печень, бананы, гречка и нешлифованный рис.
Нужно пить воду, а кофе заменять лечебными отварами и зеленым чаем.
С физическими нагрузками следует быть крайне осторожными в процессе лечения защемления. Их основная цель – снять спазм и уменьшить воспаление.
Применять ЛФК нужно вместе с другими методами лечения. Обязательно выполняют все упражнения последовательно, очень мягко и аккуратно, никаких резких рывков быть не должно.
Упражнения нацелены на проработку мышечной ткани бедер и поясницы. Они помогают уменьшить жесткость, повышают эластичность:
- сидя на стуле, поставьте ноги на пол. Если боль локализована справа, то правую лодыжку кладут поверх левого колена;
- кость должна быть на 2,5-5 см выше коленной чашечки;
- наклоняйтесь вперед до ощущения растяжки правой мышцы бедра и поясницы, удерживайте 10-20 секунд.
Для начала нужно делать 3-4 подхода, постепенно увеличивая их количество.
Упражнение нацелено на мышцы бедер, снимает неподвижность и давление:
- встаньте в позу выпада, передняя нога на 10 см перед задней, колени согнуты под 90 градусов. Задняя нога может испытывать болезненные ощущения, так как растягиваются мышцы;
- в процессе выполнения коленом задней ноги опускаются на пол, а переднее располагается прямо над пяткой. Держат тело в вертикальном положении, делают выпад вперед, пока не появится напряжение в задней части бедра. Держат 20 секунд.
Для начала достаточно 2-3 повторений на каждую ногу без резких движений.
Для устранения сдавленности наружных мышц и снятия боли можно сделать еще одно несложное упражнение:
- выпрямитесь, поставьте больную ногу за здоровую, начните толкать больное бедро в сторону, наклоняясь в другое направление;
- руку на стороне больной ноги вытяните над головой в другую сторону;
- задержаться нужно на 15-20 секунд.
А завершит комплекс полезной растяжки для устранения спазма седалищного нерва упражнение на ягодичную область.
Из-за неподвижности ягодичных мышц возрастает давление и боль. Дополнительно упражнение поможет избавиться от нервного напряжения:
- лежа на полу, вытяните ноги и согните колено на больной стороне, подтяните его к груди;
- пальцы руки нужно скрестить под коленом, подтянуть его к груди и в сторону плеча, подержать 10-20 секунд.
Плавно возвращаются в исходное положение и повторяют через 20 секунд еще 1-2 раза. Постепенно количество повторов наращивают.
Настойки для приема внутрь, рецепты для компрессов и умеренные, правильные упражнения на растяжку дадут положительный результат. Но заниматься всем этим необходимо лишь после посещения доктора.
Защемление нерва в тазобедренном суставе характеризуется пронзительной ноющей болью с захватом прилегающих частей тела – ягодиц, поясницы, бедра и подколенной чашечки, и даже паховой области. Болезненность возникает внезапно с сильной амплитудой нарастая, вынуждает прихрамывать со стоном. Все это характерно для картины защемления нерва в тазобедренном суставе.
Симптомы ограничиваются не только сильной острой болью. Характерны также признаки парестезии в проекции сустава – онемение, покалывание, ощущение холода или жжения, невыносимого зуда. Присутствует выраженная слабость в ногах и нарушение подвижности в суставе.
Происходит иррадиация боли по протяжению, в зависимости от ветви нерва: на внутреннюю или внешнюю поверхность ноги. Со временем боль перемещается в подколенную область, заднюю поверхность голени и пятку. Очень неприятными и изнуряющими являются ночные судороги.
Причины не специфичны и разнообразны. Зависят от характера течения заболевания.
Острое начало вызвано следующими факторами:
- Спортивная или бытовая травма – самого сустава или позвоночника. В следствие, образовывается гематома, сдавливающая нерв. Или же, он травмируется осколками костей и хрящей.
- Осложнение грыжи позвоночника – выпадение части диска вызывает раздражение корешка стволового нерва, отходящего от спинного мозга.
- Внезапное пережатие тканями, из-за принятой неудобной позы тела и длительного в ней пребывания. Происходит компрессия нерва суставной головкой бедренной кости, находящей в аномальном положении.
- Резкое сильное переохлаждение нижней половины тела – происходит воспалительный отек мягких тканей, которые создают выраженное давление.
- Аневризма крупного сосуда – оказывает механическую компрессию на нервное волокно.
- Послеоперационное осложнение после апендэктомии, вмешательства на органах мочеполовой системы и позвоночнике.
Хроническое течение объясняется следующими патологическими явлениями:
- Хронические воспалительные процессы в органах таза – женской и мужской половой системы и мочевыделительного тракта.
- Онкологические заболевания мягких и твердых тканей тазовой области – доброкачественного и злокачественного характера.
- Профессиональная вредность – сидячая работа с минимальной подвижностью и статической нагрузкой на элементы сустава.
- Остеохондроз поясничного отдела позвоночника – передавливание корешков спинного мозга в связи с дегенеративными изменениями в межпозвоночных дисках.
- Остеофиты при артрозе тазобедренного сустава – своими острыми краями и неровным рельефом могут травмировать при движении ткань нерва.
- Стремительное увеличение массы тела – нарушение обмена веществ или водно-солевого обмена. Которое имитирует полноту реальную или опосредованную, за счет накопления жидкости. Любая беременность сопровождается набором веса, иногда бесконтрольного.
- Общая дистрофия – анорексия или авитаминоз провоцируют истончение и атрофию мягких тканей, из-за чего костные поверхности соприкасаются в нефизиологических местах.
- Септическое состояние с персистенцией инфекции в крови и множественным воспалительным поражением тканей и органов.
- Осложнение хронического артрита – привычные вывихи и подвывихи бедра, травмирующие окружающие ткани и сопровождающиеся патологическим перемещением суставной головки.
- Возрастные изменения, связанные с уменьшением содержания кальция в костях и слабостью связочного и мышечного аппарата.
Диагностика проводится комплексная:
- Компьютерная томография или магнитно-резонансная томография;
- Электромиография для проверки активности мышечных волокон;
- Ультразвуковое исследование тканей в области сустава;
- Проверка нервной проводимости при помощи накожных электродов;
- Неврологическое обследование — специфическое тестирование на наличие патологических симптомов, оценка курковых зон чувствительности и серьезности двигательных нарушений.
Лечение заключается в устранении или воздействии на первопричину защемления.
Ургентная помощь — оперативное удаление осколков, опухолей, гематом, грыжевых образований, всего того, что механически сдавливает нерв.
- Нестероидные противовоспалительные средства – мовалис, кетанов и т. д.;
- Антибиотики широкого спектра действия;
- Препараты, улучшающие реологию крови;
- Всевозможные средства, активирующие обмен веществ;
- Лекарственные и витаминные препараты, улучшающие нервно-мышечную передачу;
- Местно – используются мази на основе змеиного яда и продуктов пчеловодства;
- В тяжелых случаях применяются стероидные препараты – дипроспан и гидрокортизон.
Всегда актуальны и действенны дополнительные методы лечения:
- Рефлексотерапия или иглотерапия;
- Лечебный точечный и сегментный массаж;
- Лечебная физкультура;
- Электростимуляция.
Необходимо обеспечить режим покоя:
- Минимальная физическая нагрузка;
- Исключение какого бы то ни было перегрева (баня и сауна);
- Полупостельный режим;
- Желательно возвышенное положение конечности;
- Первые сутки хорошо помогают холодные компрессы.
В случае отсутствия лечения возможны серьезные осложнения:
- Парестезия конечности;
- Слабость конечности;
- Нарушение подвижности в суставе;
- Атрофия мышц, находящихся в длительной контрактуре;
- Хромота и сложности при подъеме из сидячего положения.
Лечение требуется обязательно. Если полноценно удалены причины, и полностью ликвидированы последствия, рецидивов не бывает.
Факторами, способствующими развитию компрессионного синдрома нервных волокон данной локализации, могут выступать следующие состояния:
- травматические повреждения пельвиофеморальной области, сопровождающиеся переломами бедренной и тазовых костей;
- новообразования, воспалительные заболевания органов, расположенных в полости малого таза;
- патология тазобедренного сустава, костей и соединений таза, мышц ягодичной области.
Клинические проявления обусловлены тем, какие из нервных ветвей поражены.
Поражение бедренного нерва имеет следующие признаки:
- боль при надавливании в верхней части бедра под пупартовой (паховой) связкой (место проекции нерва);
- болевые ощущения иррадиируют в область поясницы, распространяются по переднемедиальной области бедра и голени;
- нарушение разгибания в коленном, тазобедренном суставе;
- характерна слабость, а впоследствии атрофия четырёхглавой мышцы бедра.
Защемление латерального кожного нерва бедра (Рота-Бернгардта болезнь) – эта патология развивается главным образом у лиц мужского пола в среднем и пожилом возрасте, характеризуется следующими симптомами:
- чувство жжения, ползанья мурашек, болевые ощущения в области передне-боковой поверхности бедра;
- интенсивность неприятных ощущений со временем увеличивается, болезнь имеет необратимый характер;
- двигательные нарушения отсутствуют;
- имеют место локальные трофические нарушения кожных покровов: выпадение волос, нарушение потоотделения, истончение кожи.
Невропатия запирательного нерва проявляется такими симптомами, как:
- боли и чувствительные нарушения, локализующиеся на медиальной поверхности бедра;
- неприятные ощущения распространяются вниз, а также могут иррадиировать в промежность, прямую кишку, в тазобедренный сустав;
- усиление боли связано с отведением ноги в сторону, также неприятные ощущения увеличиваются в положении сидя;
- спазмы либо парезы приводящих мышц бедра — во время ходьбы, в момент, когда нога находится в воздухе;
- из-за слабости приводящих мышц отмечается неустойчивость в вертикальном положении, ограничение амплитуды движений в тазобедренном суставе.
Защемление седалищного нерва на этом уровне характеризуется следующими признаками:
- онемение, парестезии в области задне-наружной поверхности голени, стопе и ягодице;
- нарушение сгибания в коленном суставе вследствие пареза двуглавой мышцы бедра;
- изменение походки вследствие выпрямления ноги в колене из-за сокращения четырёхглавой мышцы;
- жгучие боли по ходу нерва, ощущение тяжести в конечности;
- вегетативные симптомы – зябкость, жжение по ходу нерва;
- отсутствие движений в области стопы и пальцев.
При поражении нерва на этом уровне боли во время кашля, чихания не усиливаются (в отличие от дискогенного ишиаса), отсутствует атрофия мышц ягодичной области.
Нейропатия верхнего ягодичного нерва проявляется:
- болевым синдромом в нижней части спины и ягодицах;
- нарушением отведения бедра;
- трудностью в поддержании вертикального положения туловища;
- «утиной походкой» при двустороннем поражении;
- атрофией мышц ягодиц на стороне поражения.
Защемление нижне-ягодичного нерва сопровождается:
- болью в области ягодиц и тазобедренном суставе;
- нарушением разгибания бедра;
- затруднением при вставании из положения сидя, беге, прыжках, подъёме по лестнице.
Для того чтобы лечение компрессионного синдрома было эффективным, необходимо выявить этиологический фактор компрессии и использовать комплексный и индивидуальный подход в лечении.
К радикальным способам лечения относится хирургический метод, при котором производят:
- хирургическую декомпрессию нервных волокон;
- предупреждение ущемления нерва в последующем.
Показаниями для проведения оперативного лечения является:
- отсутствие эффекта от консервативных методов терапии;
- тяжёлые чувствительные и двигательные расстройства;
- быстрое прогрессирование симптоматики с формированием стойких контрактур.
Консервативные методы лечения включают в себя:
- медикаментозные блокады с использованием глюкокортикоидов;
- компрессы с димексидом, новокаином, НПВС, витаминами группы В;
- антиконвульсанты, антидепрессанты ― способствуют подавлению периферической чувствительности и уменьшению невропатической боли, обезболивающий эффект при их применении развивается постепенно;
- антиоксиданты;
- противоотёчную терапию;
- вазоактивные средства (пентоксифиллин, никотиновая кислота, аминофиллин) ― способствуют улучшению микроциркуляции;
- репаранты (солкосерил, актовегин) для улучшения регенерации нервных волокон;
- физиотерапевтическое лечение ― электрофорез, фонофорез с димексидом, гидрокортизоном, лазеротерапия, магнитотерапия, парафиновые и грязевые аппликации;
- массаж;
- лечебная физкультура, электростимуляция – направлены на восстановление силы и тонуса поражённых мышечных групп.
Лечение проводится врачом-неврологом после выявления этиологических и патогенетических факторов развития заболевания. В большинстве случаев компрессионные синдромы имеют доброкачественное течение, хорошо поддаются терапии и имеют благоприятный прогноз.
Боли в нижнем отделе позвоночника и тазовой области возникают по многим причинам. Прежде чем заниматься самолечением, стоит проконсультироваться с врачом и провести диагностику для установления провоцирующего фактора.
Защемление нервных окончаний в тазобедренном суставе не редкость.
Защемление нерва в тазобедренном суставе случается по нескольким причинам:
- Остеохондроз нижней трети позвоночника. Вследствие недуга нервные корешки сдавливаются позвонками, грыжей или опухолями в месте их выхода из канала спинного мозга.
- Воспалительные процессы грушевидной мышцы при высокой, чрезмерной нагрузке, возникающей у спортсменов, или нахождении на холоде в неправильном положении.
- Опухолевые новообразования.
- Ожирение и малоподвижный образ жизни.
- Травмы, болезни органов малого таза.
- Заболевания костей и суставные патологии.
- ОРВИ, осложнения после гриппа.
- Период вынашивания ребенка, расхождения костей таза после родоразрешения.
- Генетическая предрасположенность.
- Сахарный диабет.
Симптомы защемления нерва в тазобедренном суставе имеют разнообразный характер:
- Болезненность сильная, локализуется в тазу и пояснице, может захватывать заднюю и внутреннюю поверхность бедра, распространяется в зону промежности, ягодичную мышцу.
- Усиление неприятных ощущений в процессе ходьбы, сгибания колена, при надавливании в паховой складке.
- Онемение кожи на наружной поверхности бедра, повышенная сухость или потоотделение, выпадение волос.
- Парестезии – жжение, покалывание, «мурашки» в месте поражения.
- Хромота, спазмы или судороги во время ходьбы.
- При длительном защемлении нерва могут появиться признаки атрофии мышц.
- Сложно совершать движения пальцами ног.
- Иногда невралгия вызывает общую слабость организма, субфебрильную температуру, озноб.
Диагноз ставится на основании результатов нескольких методов обследования:
- опрос больного и внешний осмотр, пальпирование очага поражения, оценка двигательной функции конечностей;
- рентгенография тазового отдела позвоночника или сустава;
- МРТ;
- УЗ-исследование;
- проверка нервной проходимости с использованием накожных электродов;
- электромиография – изучение активности мышечной ткани;
- кровь на биохимию и общий анализ;
- при необходимости – консультация у онколога.
Для купирования болезненных ощущений дома необходимо выполнить несколько условий:
- Не подвергать сустав воздействию высоких температур.
- Рекомендуется соблюдать постельный режим до снятия болевого синдрома.
- Для уменьшения подвижности при защемлениях нерва в бедре накладывают шину или бинтовую повязку.
- Можно прикладывать к области поражения холодные компрессы.
- Следует приподнять ногу так, чтобы она находилась выше уровня сердца, что способствует нормализации циркуляции крови.
Консервативная терапия болезни комплексная и включает в себя разнообразные методы.
Заболевание лечат применением нескольких групп препаратов:
НПВС выпускаются в виде мазей, кремов, инъекций или таблеток.
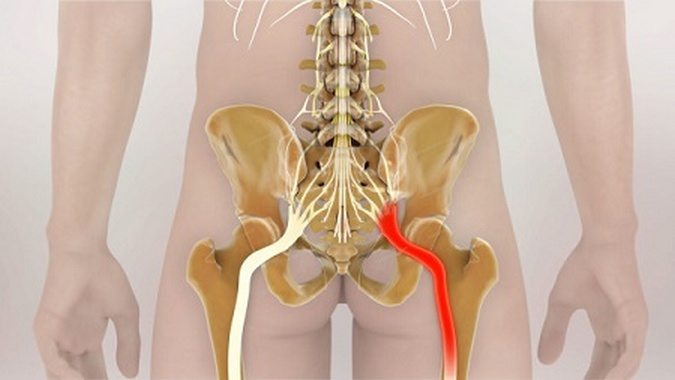
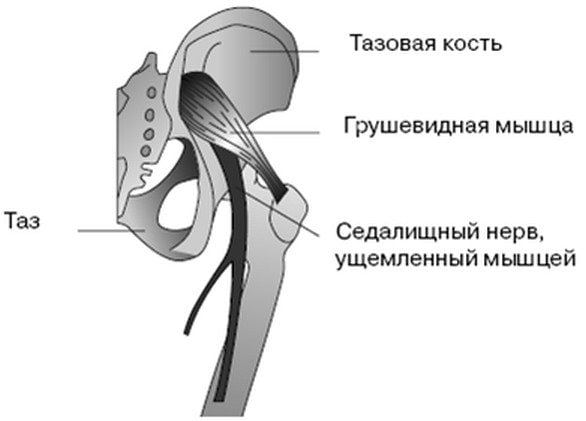

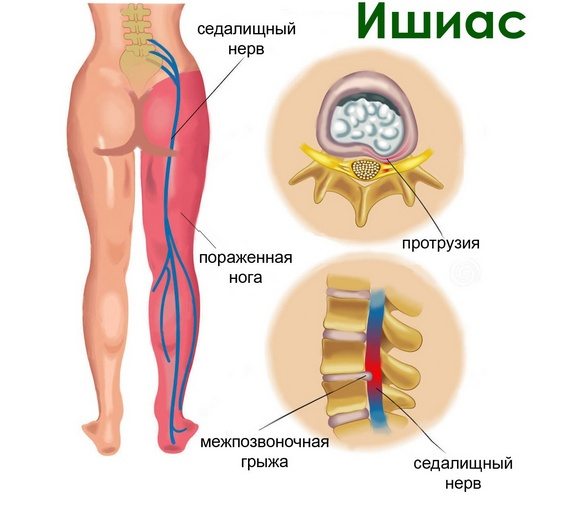



 Остеохондроз, локализующийся в поясничном отделе позвоночника. Патология вызвана разрушением костной и хрящевой ткани, при которых возникают грыжи и протрузии дисков, сжимающие корешки нервов в той части, где они выходят из спинного мозгового канала.
Остеохондроз, локализующийся в поясничном отделе позвоночника. Патология вызвана разрушением костной и хрящевой ткани, при которых возникают грыжи и протрузии дисков, сжимающие корешки нервов в той части, где они выходят из спинного мозгового канала. боль распространяется на поясницу, опускаясь от бедра до голени;
боль распространяется на поясницу, опускаясь от бедра до голени; к боли чувствительна медиальная поверхность бедра;
к боли чувствительна медиальная поверхность бедра; боль локализуется в ягодичной части и в нижней области спины;
боль локализуется в ягодичной части и в нижней области спины; анализ крови (общий и биохимический);
анализ крови (общий и биохимический); Физиотерапевтические процедуры. К ним принадлежит лечение с помощью аппаратов. Например, УВЧ, фоно — и электрофорез, магнитная терапия, диадинамические токи, лазер, а также лечебное обертывание, принятие горячих ванн, массаж, аппликации парафином. Особой эффективностью отличается массаж, так как способен устранить защемление нерва. Его сочетают со средствами локального действия на основе змеиного яда и продуктов пчеловодства. Все мануальные процедуры должны назначаться и проводиться под наблюдением врача. Осуществляют их только после острого периода.
Физиотерапевтические процедуры. К ним принадлежит лечение с помощью аппаратов. Например, УВЧ, фоно — и электрофорез, магнитная терапия, диадинамические токи, лазер, а также лечебное обертывание, принятие горячих ванн, массаж, аппликации парафином. Особой эффективностью отличается массаж, так как способен устранить защемление нерва. Его сочетают со средствами локального действия на основе змеиного яда и продуктов пчеловодства. Все мануальные процедуры должны назначаться и проводиться под наблюдением врача. Осуществляют их только после острого периода. Народные способы. В условиях дома любое защемление нерва лечат с помощью лекарственных настоев. Для их приготовления используют корни аира, листья тимьяна, кору дуба. Рекомендуется употреблять внутрь отваров из ромашки, душицы и конского каштана. Но не нужно забывать, что лечение в домашних условиях — это дополнение к основному курсу терапии, о котором следует осведомить лечащего врача.
Народные способы. В условиях дома любое защемление нерва лечат с помощью лекарственных настоев. Для их приготовления используют корни аира, листья тимьяна, кору дуба. Рекомендуется употреблять внутрь отваров из ромашки, душицы и конского каштана. Но не нужно забывать, что лечение в домашних условиях — это дополнение к основному курсу терапии, о котором следует осведомить лечащего врача.