Родителям необходимо знать, как заклеить пупочную грыжу у новорожденных; для профилактики развития болезни применяются пластыри, которые фиксируют положение пупка, обеспечивают доступ воздуха к участкам кожи под повязкой. Лечение заболевания у младенцев проводится под контролем врачей, а использование нестерильных средств и народных методов может повлечь развитие осложнений и необходимость оперативного вмешательства.
Лечение пупочной грыжи у младенцев проводится под контролем врачей.
Перед применением пластыря место, где перерезана пуповина, должно зажить, чтобы не спровоцировать воспаление кожи. Перевязочный материал применяется для формирования эстетичного вида пупка у ребенка. Клейкая сторона не создает дискомфорт при использовании, а верхний слой, выполненный из натуральной ткани, не вызывает аллергии.
Виды пластырей, используемых для лечения пупочной грыжи, изготовляются из специальных материалов. В зависимости от типа перевязочного материала, различается техника его крепления.
- Пупочный пластырь Hartmann изготовляется из материала, не вызывающего раздражения кожи ребенка. Перевязочный материал имеет прямоугольную форму, посередине находится подушечка из ткани. Герметичная упаковка по 1 шт. обеспечивает стерильность при одноразовом применении.
- Профилактика заболевания у младенца при нарушении работы системы пищеварения проводится с использованием пупочного лейкопластыря Chicco. Перевязочный материал легко пропускает воздух, кожа младенца дышит под пластырем. Пупочный пластырь плотно крепится, а наличие стерильной подушечки разрешает его использование на незажившую рану пупка. Лейкопластырь продается в упаковках по 8-10 штук.
- Пупочный пластырь Porofix изготовлен в виде двух застежек, внешним видом напоминающих пряжку ремня. При соединении и фиксировании они формируют на животе складку из кожи и препятствуют выпячиванию в области пупка. Использовать этот вид перевязочного материала категорически запрещается на открытой ране.
Для лечения заболевания у ребенка используется бандаж. Мягкий эластичный пояс обеспечивает местную компрессию в области пупка, стимулирует укрепление мышц и предупреждает выход грыжевого выступа.
Методика лечения пупочной грыжи состоит в необходимости постоянно поддерживать ее во вправленном положении. Дополнительно применяют массаж и гимнастические упражнения. Поддержание пупка в правильном положении способствует заживлению.
Причины, по которым возникает заболевание у новорожденного: сильное напряжение мышц живота и слабые мышцы в области пупка. После того как пуповина перерезана и завязана, вокруг нее образуется кольцо. Мышцы передней брюшной стенки развиваются и укрепляются к 2-3 годам.
Из-за этой патологии происходит выпячивание части кишечника, брюшной полости, подкожных жировых слоев. Опасность болезни состоит в сдавливании части кишечника, которое может привести к некрозу тканей.
Чтобы правильно в домашних условиях заклеить грыжу, нужно обратиться за консультацией к детскому хирургу. В первый раз доктор самостоятельно приклеит пластырь и расскажет о проведении манипуляций.
Для начала от катушки отрывают кусочек ленты (около 7 см) и приклеивают ее около пупка с одной стороны. Вторым пальцем опускают пупок вниз, двумя пальцами заправляют его за складку кожи и доклеивают пластырь.
Носить повязку нужно в течение 4 дней. Во время купания пластырь, которым заклеивали пуп, нужно размочить в воде, снять, а кожу смазать детским кремом.
источник
Рождения ребенка родители всегда ждут с нетерпением и потаенным страхом: все ли хорошо будет со здоровьем у крохи, как в дальнейшем будет чувствовать себя младенец. Одна из довольно распространенных патологий у младенцев, которая может развиться после рождения — это пупочная грыжа. Наиболее часто этот недуг диагностируется на первых месяцах жизни. Патологию легко обнаружить визуально: сам пупок и зона вокруг пупочного кольца заметно выпячивается.
Этот недуг возникает по ряду нескольких причин: слабые околопупочные мышцы и сильные нагрузки на мышцы живота. После того как перерезанная пуповина завязывается, вокруг нее образуется околопупочное кольцо, мышцы которого еще весьма неразвиты. Окончательное развитие и укрепление этих мышц формируется к двум — трем годам малыша. Из-за этой патологии и происходит выпячивание подкожных слоев жира, фрагментов брюшной полости или части кишечника.
Причины, по которым внутренние органы могут попасть в зону околопупочного кольца, весьма банальны: затяжной плач, при котором напрягаются мышцы живота, частые запоры, вздутия, провоцирующие неконтролируемое сокращение мышц.
Как только ребенок начинает напрягать мышцы живота, выпячивание грыжи становится весьма заметно. Игнорировать это заболевание нельзя, так как пупочная грыжа может спровоцировать не только болезненные ощущения, но и стать опасной для жизни младенца. Опасность недуг представляет в том случае, если околопупочным кольцом защемляется часть кишечника. Сдавливание может нарушить кровоток, что приводит к некрозу тканей органов пищеварения.
Пупочная грыжа может быть как приобретенной, так и врожденной. Пупочная грыжа может развиться вследствие течения некоторых болезней: задержки физического развития, рахита, гипотрофии, ДЦП, нарушения работы пищеварительной системы.
Врожденный недуг чаще всего возникает из-за специфического строения и развития мышц ребенка, наследственности родителей. Также пупочную грыжу у ребенка могут спровоцировать проблемы со здоровьем матери во время беременности: перенесенные инфекционные заболевания, вредные привычки, неправильный рацион.
Несмотря на то, что пупочная грыжа — довольно распространенный недуг у младенцев, игнорировать данную патологию не рекомендуется. Ребенка обязательно нужно показать специалисту, который во время обследования выяснит размеры грыжи и объяснит родителям, как бороться с данным недугом. Чаще всего пупочная грыжа проходит сама по себе. Если же патология никак не исчезает к двум годам ребенка, то специалисты могут предложить операцию по стягиванию пупочного кольца.

Для лечения пупочной грыжи у новорожденных детей применяются специальные пластыри, имеющие специфические характеристики и форму. Это пластыри Porofix, Hartmann и Chicco.
Данное изделие изготавливается из нетканого гипоаллергенного материала, который не вызывает раздражения на нежной коже младенца. Пластырь продается в индивидуальной герметичной упаковке по 1 шт. На вид он ничем не отличается от обычного лейкопластыря: прямоугольная форма, с подушечкой из мягкой ткани посередине.
Гипоаллергенная клейкая сторона отличается водонепроницаемыми характеристиками, хорошо держится на коже, не вызывает зуда. Пластырь Hartmann можно использовать не только для профилактики грыжи, но и для защиты пупка у новорожденного от проникновения инфекции и соприкосновения с одеждой.
Это лечебное изделие чаще всего используется для профилактики грыжи у новорожденного ребенка с нарушением работы пищеварительного тракта: коликами, запорами. Дышащий материал легко пропускает воздух, плотно клеится к коже, имеет стерильную подушечку, которую следует накладывать на еще незаживший пупок. Продается лейкопластырь в пачках, по 8 и 10 штук.
Пупочный пластырь Porofix
Это изделие является самым действенным и эффективным при лечении пупочной грыжи у младенцев. Все дело в необычной форме лейкопластыря — в виде двух специальных застежек, которые при соединении и фиксации выглядят как пряжка ремня и образуют складку из кожи на животе, препятствуя выпячиванию грыжи.
Важно! Стоит знать, что использовать этот вид лейкопластыря на еще не зажившем пупке младенца категорически запрещено. Образуемая складка кожи не даст пупку высохнуть и может стать причиной воспаления. Использовать Porofix можно только после полного заживления пупка.
Применяется это медицинское изделие для лечения и профилактики околопупочной грыжи, уменьшения околопупочного кольца из-за индивидуальных анатомических особенностей ребенка. Также пластырь можно применять для того, чтобы у ребенка формировался красивый и аккуратный пупок.
Это медицинское изделие не содержит аллергенного латекса, отличается воздухопроницаемостью, клейкая сторона также имеет гипоаллергенную основу. Верхний слой пластыря выполнен из натуральной ткани, имеющей телесный цвет.
Самостоятельно клеить пластырь без консультации и обследования врача опасно для здоровья ребенка. Перед наложением медицинского пластыря специалист должен обследовать околопупочное кольцо, вправить выпятившиеся внутренние ткани и органы, убедившись в том, что защемления кишечника или сальника не произошло. Только после этих манипуляций можно использовать Porofix.
При наклеивании этого медицинского изделия, из кожи на животе формируется довольно крупная складка, которая будет выполнять функцию защитного барьера для околопупочного кольца. Складка предотвратит выпячивание внутренних органов при лечебном массаже и физкультуре, которые укрепляют мышцы живота и поспособствуют быстрому избавлению от этой патологии.

В сложных случаях, когда выпячивание грыжи слишком большое, наложением пластыря должен заниматься специалист. Врач вправляет грыжу и фиксирует складку на животе, на все 10 дней. При этом снимать в течение сеанса изделие не рекомендуется. Так как лейкопластырь водостойкий, купать ребенка можно не снимая изделия. При этом водные процедуры не рекомендуется проводить долго, так как ткань и клеящаяся основа пластыря могут потерять свои фиксирующие качества.
Если же грыжа не слишком большая и врач дал добро на самостоятельное крепление пластыря, медицинский материал можно менять ежедневно. Первый раз наложить пластырь должен врач, показав родителям ребенка, как правильно фиксировать складку на животе.
Снимать этот вид медицинского лейкопластыря нужно только после того, как он размокнет. Porofix легко отстает от кожи после водной процедуры, которая должна длиться не менее 15 минут. После снятия материала требуется тщательно намылить кожу на животе, полностью смывая клеящую основу. После ванны кожу ребенка требуется хорошенько вытереть и обработать детским кремом. Материал фиксируется только на сухой коже, поэтому рекомендуется подождать, пока крем впитается.
Клеить пластырь нужно точно так, как показал специалист. Складка кожи должна находиться поверх пупочного кольца, благодаря чему грыжа не только утапливается внутрь брюшины, но и плотно фиксируется тканями. Это позволяет избежать осложнений во время нагрузок при движении ребенка.
Использовать медицинские пластыри можно в течение 3 сеансов, которые врачи назначают без перерыва, один за одним. Месяц — это оптимальный срок для того, чтобы мышцы околопупочного кольца стали более развитыми и сильными. Если же после полного курса лечения грыжа не прошла, то специалисты подбирают другие методы лечения, среди которых оперативное вмешательство стоит не на последнем месте.
Таблица. Необходимость операции при пупочной грыже
источник
Специальный пластырь для пупочной грыжи для новорожденных — простое и эффективное средство профилактики и лечения дефектов пупочного кольца, которое может стать альтернативой хирургическому вмешательству. В отличие от медицинского лейкопластыря не провоцирует раздражение и сыпь на чувствительной коже младенца, надежно фиксирует повязку. Если установлен точный диагноз, рекомендуется использовать лечебный пластырь уже с первых дней жизни.
Специальный пластырь для пупочной грыжи для новорожденных — простое и эффективное средство профилактики и лечения дефектов пупочного кольца, которое может стать альтернативой хирургическому вмешательству.
Сжимающая повязка помогает зафиксировать и удерживать пупок вместе со вправленной грыжей на длительный период. Такая терапия в комплексе с лечебной гимнастикой и массажем способствует укреплению мышц брюшного пресса. Диаметр пупочного кольца постепенно сокращается, и грыжа уменьшается в размерах. Внутренние пищеварительные органы функционируют нормально, располагаясь на своем месте.
Благодаря давящей повязке при натуживании, кашле или плаче малыша грыжа не выпячивается, что позволяет предупредить такое опасное осложнение, как ущемление петли кишечника или части сальника.
Преимущества по сравнению с бандажом — клеевая повязка не сдавливает и не пережимает тело ребенка, не сползает и не причиняет дискомфорт при движении.
Использование лечебного пластыря рекомендуется совмещать с массажем и упражнениями для укрепления мышц передней брюшной стенки. Полезно выкладывать малыша несколько раз в день на живот (обязательно на твердую поверхность), не снимая наклейку.
Использование лечебного пластыря рекомендуется совмещать с массажем и упражнениями для укрепления мышц передней брюшной стенки.
Применять специальный пластырь следует только по назначению педиатра или детского хирурга.
В аптеках можно приобрести лечебные пластыри разных производителей. Специфические гипоаллергенные свойства позволяют применять их у недоношенных детей. Верхний слой нетканевой поверхности не промокает, поэтому повязка не отклеивается при кратковременных воздействиях влаги.
При выборе лечебного пояса следует в первую очередь учитывать рекомендации специалиста.
Конструкция специального пластыря Рorofix представляет собой 2 части, напоминающие застежку ремня. Повязка надежно фиксируется, позволяя «утапливать» грыжевой мешок при помощи кожной складки над пупком. В производстве изделия применяются только качественные материалы, не раздражающие кожу ребенка. Минимальный курс лечения — 10 дней. Врач, наблюдая динамику укрепления пупочного кольца, может назначить еще 1 или 2 десятидневных курса.
Прозрачный водостойкий пластырь Arilis изготовлен по технологии «дышащий пупок». Такой корректор можно использовать даже в тех случаях, когда пупок воспалился и кровоточит. Клеевой состав безопасен для нежной кожи новорожденного, термополимерная основа эластична и не причиняет неудобств активному малышу.
Изделие фирмы Hartmann можно использовать для профилактики грыжи, когда пупочная ранка еще не затянулась. Стерильная повязка удерживает пупочное выпячивание, защищая от проникновения инфекции и от соприкосновения с одеждой. Формируется аккуратный пупок.
Специальный пластырь Chicco педиатры рекомендуют, когда у ребенка возникают проблемы с пищеварением. В этом случае развитие грыжи могут провоцировать запоры или повышенное газообразование в кишечнике. Наклейка поддерживает переднебрюшную стенку и помогает избавиться от грыжевого выпячивания.
В первый раз самостоятельно наклеивать пупочный пластырь не стоит, детский хирург покажет и расскажет, как сделать это правильно и быстро. Клеевая повязка накладывается на чистую сухую кожу, можно использовать детские антибактериальные салфетки. Грыжу необходимо осторожно вправить пальцем и зафиксировать пластырем.
Повязка безболезненно и легко отклеивается во время купания в теплой воде через 10-15 минут. После процедуры кожу обрабатывают кремом с декспантенолом. Через 20-30 минут, когда крем впитается, можно накладывать свежую повязку.
Детские врачи рекомендуют использовать специальный пластырь до 5 лет, пока активно формируются мышцы и соединительные ткани. Если до такого возраста патология не устранена и прогрессирует, дальнейшее лечение с помощью клеевой повязки не даст положительного результата.
Эффективность терапевтического действия пластыря у детей старшего возраста и у взрослых минимальна.
Вылечить грыжу поможет только хирургическая операция.
Лейкопластыри, которыми пользуемся для ссадин и ран использовать запрещается. Есть специальные пластыри для пупочной грыжи у новорожденных, называются Порофикс, дают хороший видимый результат. Применение клеевой повязки не исключает совместное проведение массажа.
Грыжа у нас небольшая, решила попробовать недорогой вариант фирмы Гартман. Заказывала по 12 рублей за 1 шт. Похож на бактерицидный, но этот специально для грыжи. Цена устраивает.
Купили пластырь Порофикс, в аптеке посоветовали лучший. А в поликлинике сказали, что рано, потому что пупок еще не зажил и будет мокнуть. Нужно купить другой, который пропускает воздух.
Сын родился недоношенным, и сразу вылезла грыжа. Бабушки советовали прибинтовывать медный пятак. Участковый врач посмеялась — в каком веке живем? Заклеивали специальными противогрыжевыми пластырями. К двум годам про грыжу забыли.
Возникновение пупочной грыжи у новорожденного ребенка — .
Пластырь Порофикс приклеивается на кожу младенца в области .
источник
Насколько опасна пупочная грыжа для младенцев? В каком возрасте начинать ее лечение? Эти и другие вопросы волнуют всех родителей, которые столкнулись с данным диагнозом у ребенка (а это каждый пятый рожденный в России малыш!) Распространенным средством для консервативного лечения грыжи у новорожденных являются специальные лейкопластыри. Насколько эффективными они могут быть? Чтобы ответить на этот вопрос, важно разобраться, что представляет собой патология.
Грыжей называется заметное выпячивание мышц вокруг пупка, сформировавшееся из-за их излишнего напряжения. В зависимости от тяжести патологии, образовавшийся бугорок может иметь разные размеры, вплоть до десятка сантиметров в диаметре. При надавливании на него уплотнение проваливается внутрь, издавая при этом характерный звук.
Эта статья рассказывает о типовых способах решения Ваших вопросов, но каждый случай уникален! Если Вы хотите узнать, как решить именно Вашу проблему — задайте свой вопрос. Это быстро и бесплатно !
Формирование грыжи начинается сразу после того, как отпадет пуповинный отросток. Причина этому – смещение внутренних органов. Пупочные мышцы большинства младенцев достаточно упруги, чтобы не допустить выпячивания кишок через брюшную стенку, но с некоторыми детьми подобное все-таки происходит. Причина тому – влияние факторов риска:
- наследственная предрасположенность к заболеванию;
- недоразвитие тканей, наблюдающееся у большинства недоношенных детей;
- патологические изменения строения тела в области живота;
- наличие заболеваний, влияющих на мышечный тонус.

- увеличение уплотнения при напряжении мышц живота (наблюдается при плаче);
- болезненная реакция на перемены погоды;
- нарушения пищеварительного процесса (утрата аппетита, проблемы со стулом, рвота) при обострениях заболевания.
Наиболее эффективным методом лечения младенческой пупочной грыжи считается специальный массаж. Делать его нужно ежедневно. Лучше, если животик ребенка будет массировать кто-то из родителей. Во время процедуры малыш должен полностью расслабиться, иначе терапия не подействует. Вправляют грыжу так:
- Разминают живот, поглаживая его круговыми движениями по часовой стрелке.
- Массаж начинают с надавливаний большими пальцами на околопупочную область.
- Разминают пупок. Для этого кладут на него указательный палец и совершают последовательные круговые движения: сначала 10 по часовой стрелке, затем – 10 против.
Разминают области выше, ниже и по бокам от пупка поперечными движениями больших пальцев (по 10 надавливаний на каждый участок).
- Вправляют пупочное кольцо. Для этого надавливают пальцем на сам пупок, «заправляя» его внутрь брюшной стенки. Одновременно пытаются свести вместе края кольца.
Для уверенности в своих силах родители иногда записывают обучающее видео, как это делает педиатр. Те, кто и после продолжают сомневаться в своей способности вправить грыжу, могут воспользоваться альтернативными методами лечения заболевания.
Эффективным способом лечения грыжи считается заклеивание ее пластырем, который фиксирует выпирающие участки тканей в правильном для них положении. Данный метод применяют с первых дней жизни малыша и до полного устранения проблемы.
Какой пластырь подойдет, чтобы заклеить грыжу? Любой! Главное, чтобы он отвечал требованиям безопасности и был изготовлен из гипоаллергенных материалов.
Они изготавливаются из нетканого гипоаллергенного материала. Пластырь фасуют в индивидуальную упаковку, посередине есть подушечка из мягкой ткани. Пластыри отлично держатся, а на той стороне, которая прилегает к коже, есть водоотталкивающее покрытие. Они не образуют дополнительных складок, в которых могут размножаться бактерии. Подходят детям, склонным к аллергическим реакциям.
Эти пластыри чаще всего рекомендуют малышам, у которых есть проблемы с пищеварением: колики, запоры. Они имеют стерильную подушечку, пропускают воздух и их можно накладывать на пупок даже в том случае, если ранка совсем свежая. Также их используют, чтобы предотвратить инфицирование или еще больше не травмировать пупок одеждой.
На прилавках современных аптек можно найти пластыри, специально предназначенные для лечения пупочной грыжи. Популярностью пользуются изделия фирмы «Porofix». Условно продукцию этого производителя можно разделить на 2 группы по виду ее применения:
профилактическая, предупреждающая развитие грыжи;
- лечебная.
Этот пластырь считается одним из самых эффективных при лечении пупочной грыжи, что объясняется его необычной формой. Две специальные застежки, как пряжка ремня, образуют складку на коже, которая не дает грыже выпячиваться.
Клеится пластырь строго после вправления грыжи, закрепляя образовавшуюся складку на животе. Как правильно это сделать – родителям покажет педиатр. Дома нужно в точности повторять его действия. Складка должна находиться сверху пупочного кольца. Тогда грыжа будет надежно фиксироваться тканями.
Носить пластырь необходимо в течение, как минимум, 10 дней. Если используется обычное не водоустойчивое изделие, допускается снимать его во время купания.
Используют бандаж «сеансами» по 2,5-3 часа (в сумме – не более 8 часов в сутки), после чего коже младенца дают отдохнуть, чтобы не появлялись опрелости. Применение пояса избавляет родителей от необходимости заклеивать пупок ребенка лейкопластырем, но не от лечебного массажа!
Еще одна популярная альтернатива лейкопластырю – лечение грыжи народными методами. Наиболее широко используют глиняные компрессы и медные монеты, которые прикладывают к больному месту. Эффективность этих методов, впрочем, подвергается огромному сомнению. Их использование может привести к печальным последствиям вплоть до необходимости хирургического вмешательства.
Случаи, когда грыжу удаляют хирургическим путем, единичны. Вмешательство требуется, если образовавшееся уплотнение вызывает у новорожденного болевые ощущение и дискомфорт.
Решение о необходимости операции принимает детский хирург, если есть тревожные симптомы:
отвердевание грыжи;
- покраснение кожи живота;
- отечность околопупочной области;
- регулярная рвота.
Почему важно вовремя вылечить грыжу? В чем состоит опасность заболевания? Можно ли вовсе отказаться от его лечения? Пупочная грыжа наблюдается у 20% всех новорожденных. В каком-то смысле это не заболевание, а особенность строения детского организма. Однако это не значит, что малыша с подобным диагнозом не следует регулярно показывать врачу.
Хотя сама грыжа не опасна, ее наличие может привести к развитию других, более серьезных заболеваний, например, к защемлению пупочного кольца. Некоторым младенцам грыжа приносит дискомфорт, вызывая болевые ощущения.
Молодых родителей интересует, существуют ли эффективные меры профилактики младенческой грыжи? Чтобы минимизировать вероятность возникновения грыжи у своего малыша, мама должна соблюдать прописанную врачом диету. Отступать от рекомендаций специалиста не следует и в период после родов, пока идет грудное вскармливание. Тем, кто стремится свести к минимуму риск формирования пупочной грыжи у уже подросшего ребенка, нужно вовремя проводить массаж и выкладывать младенца на живот перед каждым кормлением.
источник
Доброго дня, дорогие читатели! Скажите, встречались ли вам дети, которые не плачут после рождения? У которых не болят животики, они спокойно засыпают, писают и какают по расписанию? Вряд ли. До 3-х месяцев, а то и дольше, все дети кричат. Кто меньше, кто больше.
Так вот, от такого перенапряжения может легко появиться грыжа. И в последнее время, часто слышу, что её способен излечить пластырь для пупка новорождённого. Правда или миф? Будем разбираться!
А на самом деле, какова функция пластыря? Про себя могу сказать, что использовала его для профилактики. Прикладывала медный пятачок к пупку дочки, и заклеивала. А если грыжа уже появилась? Что тогда? Ну приклеим, и она пропадёт? Нет. От того, что мы залепим проблему, она не исчезнет.
Хотя, пластырь необходим. Смотрите, пупочек выпячивается от того, что брюшные стенки довольно слабые. И любое их перенапряжение, частое, способно вызывать такую патологию, как выпячивание пупка. Проблема решаема, если правильно укреплять мышцы посредством тренировок, массажа и т.д. Но ведь это тоже напряжение. Соответственно, можно усугубить ситуацию.
Чтобы этого не произошло, и нужно заклеивать пупочное кольцо ребёнку. Такая манипуляция защитит кроху при проводимых упражнениях от ещё большего увеличения грыжи. Поэтому специалисты при лечении рекомендуют использовать пластыри весь курс. Как правило, это не больше 10 дней.
Честно говоря, зависит от видов. Но есть несколько золотых и стандартных правил:
- Использование только после полного заживления пупочного кольца. Оно не должно мокнуть, кровить, гноиться и так далее. Смотрите, чтоб поверхность была сухой и чистой.
- Вымыть руки. Конечно, это, вообще, основное правило перед проведением всех манипуляций с детьми!
- Необходимо удостовериться, что у малыша нет защемления и других неприятностей. Часто об этом свидетельствует покраснение околопупочной области. Но не всегда. Лучше обратитесь к врачу. Он подскажет наверняка.
- Теперь нужно вправить выпавший пупок, придерживая его пальцем.
- Собрать кожу вокруг вправленной грыжи в складки и зафиксировать.
Знаете, это не такое уж безобидное занятие, как может показаться. Во-первых, даже всякого рода заклеивания может рекомендовать только врач. Вам рекомендовал? Во-вторых, нередко эту процедуру и должен проводить специалист. Нет, может и родитель, но только после того, как позволит и покажет доктор. Как правило, это происходит в лёгких случаях, когда выпячивание небольшое. В общем, предоставьте это медперсоналу. А самостоятельно можете выбрать вид крепления.
Наверняка, вы уже нарисовали себе картину с обычной бактерицидной липучкой? А есть специальные детские! Я нашла 3 вида. Возможно, почитав, вы дополните список?
- Hartmann. С виду обычный мотковый вариант. Но, во-первых, он противоаллергенный. Во-вторых, не будет доставлять дискомфорта малышу, когда настанет время его снимать. Мы пользовались именно таким. Нареканий нет. А снимать любой будет сложно. Ребёнок чувствует всё равно. Просто из двух зол, надо выбирать меньшее. Вот это оно и есть. Менее безболезненный вариант.
- Chicco. Эту фирму чаще рекомендуют для улучшения работы пищеварительной системы ребёнка. Но никто не возбраняет пользоваться и при грыжах. С внутренней стороны есть мягкая подушечка, что даёт возможность применять даже при незажившей пупочной ранке.
- Porofix. А это специализированный вид. Почему? Да потому что при его использовании риск сделать что-то неправильно снижается. Да и сам пластырь необычный, состоит из двух полос: узкой, и широкой с отверстием. Обе полосы клеятся на животик малышу, по обе стороны от пупка. Теперь узкая сторона вставляется в широкую и фиксируется липучками. По типу пояса или замка. При правильном использовании даже грыжа вправляется сама внутрь и кожа вокруг пупочного кольца образует складку без особой помощи.
Если сравнивать отзывы, конечно, мамы довольны вариантом последним больше всего. Согласитесь, удобно. Но и обычные пластыри ничуть не хуже. Просто придётся повозиться дольше.
Кстати, пока писала обзор, нашла хорошую альтернативу Porofix. Это российско-финская марка Арилис. Слышали о такой? Это также специальная модель, но более дешёвая.
Ну что? Есть дополнения? Даже если нет, мне всё равно интересно, пользовались ли вы подобными методами при лечении пупка? Насколько успешно? Жду комментариев! И приглашаю стать подписчиками блога. До новых встреч. Пока!
источник

Многие родители, услышав от доктора диагноз «пупочная грыжа», начинают паниковать и не знают, что делать.
В чем заключается лечение пупочной грыжи у новорожденных в домашних условиях, на чем оно базируется? Об этом читайте ниже.
Большинство наших бабушек и прабабушек полагают, что пупочная грыжа у младенцев – это результат сильного и продолжительного плача. И эта небылица глубоко засела в сознании многих мам.
Однако это не совсем так. Причинами появления пупочной грыжи у новорожденных могут быть:
- Анатомическая предрасположенность. Когда пупочное кольцо не до конца укрепилось из-за дефекта передней брюшной стенки.
- Недоношенность ребенка. В связи с тем, что органы брюшной полости еще до конца не сформировались у такого малыша, мышцы пупочного кольца слабые, поэтому может наблюдаться выпячивание.
- Плохая работа органов пищеварительного тракта. Если малыша часто мучают запоры, он постоянно тужится, то это может стать причиной появления грыжи.

Пупочное кольцо при грыже выпячено, в диаметре от двух и больше сантиметров.
Особенно четко видно грыжу во время напряжения мышц при плаче, покое, натуживании (поэтому многие и считают, что грыжа – это результат плача и крика малыша).
У многих деток грыжа может легко исчезать в состоянии покоя.
Выглядит этот дефект как обычная безболезненная припухлость.
На самом деле пупочная грыжа у новорожденного не является опасным заболеванием. Чаще всего этот дефект эстетический, хотя он сильно пугает мам и бабушек.
Но это не значит, что младенца не нужно показать доктору. Это необходимо сделать, поскольку хирург должен осмотреть пупочное кольцо, разобраться, нет ли отечности, покраснений, болезненности. Также он должен убедиться, нет ли каких-либо осложнений.
В 80% случаев к 1–3 годам у ребенка пупочная грыжа пропадает самостоятельно.
Многие мамы интересуются: «Болит или нет пупочная грыжа?». Зачастую нет, но бывают случаи, когда она приносит малышу дискомфорт. Такое случается, если происходит защемление пупочного кольца. В этом случае нужно срочно обратиться к врачу.
Чтобы такой дефект брюшной стенки не приносил малышу дискомфорта, а также осложнений в будущем, рекомендуется проводить лечение пупочной грыжи.
Допустимые методы лечения выпячивания:
- массаж;
- плаванье в большой ванне на специальном круге;
- гимнастика на мяче;
- пластыри;
- бандаж.
Это основный метод лечения такого рода выпячивания. Каждая мама сможет сделать массаж своему ребенку:

Важно, чтобы массаж делал кто-то из родителей. Ребенок во время процедуры должен быть в хорошем расположении духа, не плакать, не кричать, иначе живот будет напряжен, и мышцы не будут сокращаться.

- Обычный лейкопластырь отечественного производства. Применять его для лечения пупочной грыжи категорически запрещено. Он может повредить нежную кожу младенца, привести к осложнениям.
- Пластыри зарубежного производства. Самостоятельно клеить их на пупок не рекомендуется. Только доктор это может сделать без негативных последствий для малыша.
- Специальные пластыри для лечения и профилактики пупочной грыжи «Порофикс». Это немецкие пластыри, их особенность в том, что они гипоаллергенные, легко отклеиваются при контакте с теплой водой.
Самостоятельно пластырь не исправит проблему. Только вместе с массажем будет достигнут положительный результат.

В первый раз доктор самостоятельно проводит процедуру, рассказывая подробно женщине, как заклеить грыжу пластырем зарубежного производства:
- Оторвать кусочек клейкой ленты (около 7 см) от катушки.
- Приклеить пластичную массу с одной стороны пупка (около него).
- Вторым пальцем опустить сам пупок вниз, взять двумя пальцами складочку, спрятать пупок за нее.
- Доклеить пластырь на вторую сторону.
- Носить такую клейкую повязку нужно 4 дня. Потом во время купания пластырь нужно размочить, аккуратно убрать. Кожу смазать тонким слоем крема. Через 2 часа приклеить новый пластырь.
- Процедуру проводить в течение месяца.
Для заклеивания пупочного кольца нужно выбирать специальный хирургический пластырь, например, Micropore.

Врачи неоднозначно относятся к такому способу лечения грыжи. Одни утверждают, что бандаж – это необходимая вещь, с помощью которой можно избавиться от грыжи, не допустить ее появления у недоношенных деток.
Другие врачи считают, что такой метод лечения пупочной грыжи не является необходимым и лучше заменить его массажем, лечебной гимнастикой и купанием в большой ванне с использованием круга.
Надевать лечебный пояс нужно на сухую и чистую кожу младенца. Ребенка следует положить на спину, под нее простелить пояс. Потом аккуратно вправить грыжу и прижать ее ограничителем. Затем надеть пояс так, чтобы он хорошо прилегал к телу малыша.
Плюсы бандажа:
- его легко надевать и снимать;
- бандаж не приносит малышу дискомфорта;
- при регулярном ношении диаметр пупочной грыжи уменьшается до 5 см;
- пояс является гипоаллергенным.
- летом ребенку будет жарко в таком поясе, у него может появиться потница;
- многие бандажи плохо крепятся, съезжают с нужного положения;
- высокая стоимость. Хорошие, качественные бандажи стоят от 1 тысячи рублей;
- есть противопоказания. Нельзя носить бандаж, если часть внутренних органов уже выпятилась наружу настолько, что не может вернуться в брюшную полость из-за узкого прохода.
Бандаж, а также пластырь от пупочной грыжи запрещается использовать до того момента, пока у малыша не заживет пупочная ранка.

Современная медицина опровергает эффективность подобных методов лечения грыжи у новорожденных. Доктора уверены, что такие народные способы не решают проблемы, они только успокаивают родителей.
Ведь нужно же что-то делать, иначе бабушки и дедушки будут смотреть на вас искоса и считать, что вы плохая мать. Но они не понимают, что пупочная грыжа у младенцев к году проходит зачастую самостоятельно.
Но даже если и требуется помощь ребенку, то есть более эффективные методики: массаж, выкладывания на живот, лечебный пояс, пластырь.
В редких случаях у детишек могут начаться проблемы с грыжей:
- наблюдается болезненность (ребенок сильно кричит, плачет), грыжа затвердевает. Боль возникает, если грыжа ущемляется;
- есть покраснение кожи;
- наблюдается отечность;
- у младенца появилась рвота.
Что тогда делать родителям? В этих случаях папа с мамой должны немедленно обратиться к доктору за помощью.
Детский хирург решает вопрос о дальнейшем лечении проблемы вплоть до хирургического вмешательства.
Чтобы снизить вероятность появления этой патологии необходимо исключить все факторы, которые могут привести к пупочной грыже. Поэтому родители должны придерживаться следующих рекомендаций:

Пупочная грыжа у новорожденных зачастую не является диагнозом, это скорее особенность, дефект детского организма, самостоятельно проходящий к 1–3 годам.
Чтобы ускорить процесс затягивания грыжи врачи рекомендуют делать малышу массаж, регулярно выкладывать кроху на живот.
Зачастую этого достаточно, чтобы пупок стал нормальным. В некоторых случаях прибегают к помощи пластырей и бандажа.
А вот народные способы лечения: медные монеты, заговоры и так дальше официальная медицина не признает.
источник
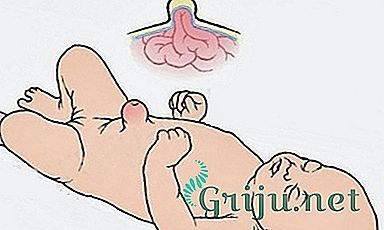
Родителям необходимо знать, как заклеить пупочную грыжу у новорожденных; для профилактики развития болезни применяются пластыри, которые фиксируют положение пупка, обеспечивают доступ воздуха к участкам кожи под повязкой. Лечение заболевания у младенцев проводится под контролем врачей, а использование нестерильных средств и народных методов может повлечь развитие осложнений и необходимость оперативного вмешательства.
Лечение пупочной грыжи у младенцев проводится под контролем врачей.
Перед применением пластыря место, где перерезана пуповина, должно зажить, чтобы не спровоцировать воспаление кожи. Перевязочный материал применяется для формирования эстетичного вида пупка у ребенка. Клейкая сторона не создает дискомфорт при использовании, а верхний слой, выполненный из натуральной ткани, не вызывает аллергии.
Виды пластырей, используемых для лечения пупочной грыжи, изготовляются из специальных материалов. В зависимости от типа перевязочного материала, различается техника его крепления.
- Пупочный пластырь Hartmann изготовляется из материала, не вызывающего раздражения кожи ребенка. Перевязочный материал имеет прямоугольную форму, посередине находится подушечка из ткани. Герметичная упаковка по 1 шт. обеспечивает стерильность при одноразовом применении.
- Профилактика заболевания у младенца при нарушении работы системы пищеварения проводится с использованием пупочного лейкопластыря Chicco. Перевязочный материал легко пропускает воздух, кожа младенца дышит под пластырем. Пупочный пластырь плотно крепится, а наличие стерильной подушечки разрешает его использование на незажившую рану пупка. Лейкопластырь продается в упаковках по 8-10 штук.
- Пупочный пластырь Porofix изготовлен в виде двух застежек, внешним видом напоминающих пряжку ремня. При соединении и фиксировании они формируют на животе складку из кожи и препятствуют выпячиванию в области пупка. Использовать этот вид перевязочного материала категорически запрещается на открытой ране.
Пупочный пластырь Hartmann имеет прямоугольную форму, посередине находится подушечка из ткани.
Пупочный пластырь Porofix изготовлен в виде двух застежек, внешним видом напоминающих пряжку ремня.
Для лечения заболевания у ребенка используется бандаж. Мягкий эластичный пояс обеспечивает местную компрессию в области пупка, стимулирует укрепление мышц и предупреждает выход грыжевого выступа.
Для лечения заболевания у ребенка используется бандаж. Мягкий эластичный пояс обеспечивает местную компрессию в области пупка, стимулирует укрепление мышц и предупреждает выход грыжевого выступа.
Методика лечения пупочной грыжи состоит в необходимости постоянно поддерживать ее во вправленном положении. Дополнительно применяют массаж и гимнастические упражнения. Поддержание пупка в правильном положении способствует заживлению.
Причины, по которым возникает заболевание у новорожденного: сильное напряжение мышц живота и слабые мышцы в области пупка. После того как пуповина перерезана и завязана, вокруг нее образуется кольцо. Мышцы передней брюшной стенки развиваются и укрепляются к 2-3 годам.
Из-за этой патологии происходит выпячивание части кишечника, брюшной полости, подкожных жировых слоев. Опасность болезни состоит в сдавливании части кишечника, которое может привести к некрозу тканей.
Чтобы правильно в домашних условиях заклеить грыжу, нужно обратиться за консультацией к детскому хирургу. В первый раз доктор самостоятельно приклеит пластырь и расскажет о проведении манипуляций.
Для начала от катушки отрывают кусочек ленты (около 7 см) и приклеивают ее около пупка с одной стороны. Вторым пальцем опускают пупок вниз, двумя пальцами заправляют его за складку кожи и доклеивают пластырь.
Носить повязку нужно в течение 4 дней. Во время купания пластырь, которым заклеивали пуп, нужно размочить в воде, снять, а кожу смазать детским кремом.
Медная монета, привязанная на пупок, использовалась для лечения пупочной грыжи предыдущими поколениями. Но при использовании монеты невозможно определить, правильно ли вправлены внутренние органы, а под закрытой частью живота может развиться инфекция.
Чтобы вылечить ребенка, перед кормлением необходимо чаще выкладывать его на живот, не допускать длительного крика, следить за тем, чтобы не было метеоризма и запоров.
Если грыжа превышает 2 см ширины и не исчезает к 5 годам, то существует вероятность того, что кишечник застревает в пупочном кольце. В этом случае понадобится оперативное решение проблемы.
источник
Пупочная грыжа у детей — один из самых частых дефектов развития брюшной стенки. Пупочная грыжа образуется из-за слабости мышц стенки живота и наблюдается как у новорожденного с первых дней жизни, так и у маленьких детей под влиянием предрасполагающих к образованию грыжи факторов.
Причиной появления пупочной грыжи у новорожденных детей является медленное срастание пупочного кольца. Еще в утробе матери до своего рождения все дети имеют отверстие в мышечной ткани брюшной стенки, через которое кровеносные сосуды проходят в пуповину. После отпадения пуповинного остатка у новорожденного образуется пупок, и пупочное кольцо в большинстве случаев закрывается на первом месяце жизни ребенка.
В некоторых случаях отверстие не затягивается сразу при рождении и если кольцо смыкается не полностью, то когда происходит давление мышц живота на брюшную полость (ребенок плачет или напрягается), через оставшееся отверстие фрагмент кишечника выпячивается, приподнимая пуповину и даже область живота вокруг неё, образуя небольшой бугорок.
Также пупочная грыжа у ребенка может возникнуть вследствие частых запоров или при сильном кашле (при коклюше), которые способствуют сдавливанию брюшной полости и её выпиранию.
Такие заболевания как рахит, гипотрофия (нарушение питания, приводящее к развитию дефицита массы тела ребенка по отношению к его длине), снижающие тонус мышц, также создают благоприятные условия для образования пупочной грыжи.
Пупочная грыжа у ребенка проявляется в виде выпячивания округлой или овальной формы разных размеров. Размер выпячивания грыжи зависит от размеров пупочного кольца и может быть небольшим, с горошину, а может достигать и огромных размеров. При малых размерах пупочного кольца постоянных внешних проявлений пупочной грыжи может не быть. И только при беспокойстве ребенка (плачь, напряжение) появляется выпячивание в области пупка.
В спокойном состоянии и в положении ребенка лежа на спине грыжевое выпячивание легко вправляется в брюшную полость (то есть выпячивание исчезает или становится меньше). При пальпации (если слегка надавить пальцем на область пупка) палец «проваливается» в брюшную полость, при этом можно почувствовать мягкий воздушный шарик и расширенное пупочное кольцо.
Если размер пупочного кольца и самой грыжи значителен, то в области пупка постоянно видна припухлость, которая увеличивается (набухает) при беспокойстве и натуживании ребенка.
Пупочная грыжа не склонна к ущемлению и не приносит дискомфорта ребенку. Довольно часто вместе с пупочной грыжей у ребенка имеет место расхождение прямых мышц живота.
Пупочные грыжи у детей склонны к самоизлечению, даже при довольно больших размерах пупочного кольца и грыжевого выпячивания, причем спонтанное излечение скорее является правилом, чем исключением.
Поэтому лечение грыжи всегда начинают с консервативных мероприятий: массажа живота, выкладывания ребенка на живот, лейкопластырной повязки. Указанный комплекс должен проводиться только после полного заживления пупочной ранки и при отсутствии воспаления кожи в области пупка.
Общий массаж и лечебную физкультуру проводят специально обученные массажисты и врачи ЛФК. Все упражнения лечебной гимнастики выполняются только после вправления грыжи и закрепления её повязкой (лейкопластырем). Но родители могут ускорить процесс закрытия пупочного кольца, сделав нехитрый массаж в домашних условиях.
Массаж для профилактики и лечения небольших пупочных грыж у новорожденных в домашних условиях:
Лечебный массаж можно начинать с двух-трёх недель жизни (после заживления пупочной ранки). Перед проведением массажа необходимо мягко вправить грыжу, если это не удаётся, то надо, массируя живот, утопить её, прижав одной рукой (пальцами), а другой рукой продолжать выполнять массажные движения.
Поглаживание живота легкими круговыми движениями ладони по часовой стрелке 2-3 раза. Это можно делать перед каждым кормлением. Такой массаж также улучшает пищеварение и помогает справляться с повышенным газообразованием и детскими коликами.
Пощипывание вокруг пупка. Пальцы складывают «щепоткой» и нажимают ими по кругу от пупочного кольца.
Прокручивание. Ладонью накрывают область пупка и, слегка нажимая, поворачивают ладонь по часовой стрелке.
Отрывистое точечное надавливание. Подушечками выпрямленных пальцев быстро отрывисто надавите на точки вокруг пупка, это вызывает напряжение мышц и вправление грыжи.
Все приёмы массажа, направленные на повышение тонуса мышц брюшной стенки, должны чередоваться с успокаивающим круговым поглаживанием.
С первых дней жизни выкладывайте ребёнка на живот на несколько минут перед каждым кормлением, в этом положении дети поднимают голову, активно двигают руками и ногами, напрягают мышцы спины и живота, что способствует повышению общего тонуса, развитию мышц, в том числе и брюшного пресса.
Наложение липкого пластыря, также может способствовать более быстрому закрытию пупочного отверстия, но только в случае его правильного и регулярного наложения. Конечно, можно купить специальный пластырь для лечения пупочных грыж у новорожденных и грудничков (Порофикс), который состоит из двух частей и затягивается по принципу ремня. Но такой пластырь стоит недешево (100-150 рублей за штуку) и при использовании у многих детей отмечается раздражение на коже (не смотря на уверения производителя о том, что пластырь покрыт гипоаллергенным клеем и не раздражает кожу малыша). При правильном заклеивании грыжи подойдет и обычный лейкопластырь в рулончике шириной 3-5 см (стоимость такого лейкопластыря в разы ниже).
Правильное заклеивание пластырем грыжи подразумевает оставление вертикальной складки на животе малыша. Для этого необходимо вдавить пупок пальцем и с двух сторон зажать, чтобы получилась вертикальная складка, которая и заклеивается пластырем так, чтобы складка не разошлась. Через 2-3 дня (срок наложения определяется врачом) необходимо проделать то же самое, только складку теперь нужно сделать горизонтальную.
При пупочной грыже у маленьких детей в большинстве случаев происходит самопроизвольное излечение. Обычно это происходит к 2-3 годам жизни и связано с развитием мускулатуры живота. При этом важен размер дефекта пупочного кольца: при его диаметре менее 1,5 см, как правило, к 3-5 годам жизни отмечается излечение. До 5 лет пупочную грыжу не оперируют, так как существует возможность самостоятельного закрытия дефекта. Грыжесечение и пластика пупочного кольца показана только после 5 лет, так как в эти сроки пупочное кольцо, как правило, самостоятельно не закрывается и необходимо оперативное вмешательство.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института заболеваний суставов: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день.
Вопреки общему мнению, пупочная грыжа бывает и у взрослых, а не только у детей. Осложнения от этого заболевания могут быть весьма значительны. Поэтому лечиться необходимо своевременно, не запуская болезнь.
Врачи в большинстве случаев предлагают оперативный путь лечения. Больные предпочитают убрать грыжу без операции. В принципе, если не произошло защемление грыжи, она еще не вызывает дискомфорта и болей, можно попытаться вправить ее домашними средствами. Но при этом стоит всегда помнить, что перед началом лечения все же стоит проконсультироваться со специалистом.
Пупочная грыжа представляет собой выпячивание органов брюшной полости через пупочное кольцо. Чаще всего выпячиванию подвергаются кишечные кольца. У детей область выпячивания достигает 10–15 мм, у взрослых – до нескольких сантиметров.
Причиной заболевания может быть возрастающее давление внутри брюшной полости, напор которого не в состоянии сдержать мышцы брюшной стенки. Вторая причина – растяжение и утончение мышц пупочного кольца.
- Наследственная предрасположенность.
- Анатомические особенности строения организма больного.
- Перенесенные травмы.
- Ожирение или, напротив, излишняя худоба.
- Частое поднятие тяжестей, непосильный физический труд.
- Долгий и частый кашель или плач.
- Патологические запоры.
У некоторых женщин пупковая грыжа появляется после беременности, что и понятно. Ведь в течение нескольких месяцев беременная постоянно поддерживала своими мышцами будущего ребенка.
На первом этапе болезни грыжа не доставляет неприятных ощущений. Затем начинаются боли, сопровождающиеся тошнотой.
Основной симптом – выпячивание в зоне пупка, которое становится меньше или пропадает в лежачем состоянии. Если больной увидел, что пупочное кольцо расширено, это тоже признак грыжи.
Во время физической работы или сильного кашля могут появиться боли в области пупка. На более поздних стадиях возникают запор, отрыжка, неполадки с мочеиспусканием. Все эти признаки являются поводом обратиться к хирургу.
Самым серьезным осложнением пупочной грыжи является ее ущемление. При этом боли резко усиливаются, появляется тошнота и рвота. Ущемление приводит к непроходимости кишечника, отмиранию ущемленных тканей, перитониту. Возникает угроза жизни больному. Поэтому, если у страдающего от грыжи появились боли, речь о лечении в домашних условиях уже не идет. Необходимо вызвать скорую помощь.
Если пупочная грыжа пока беспокоит в основном только внешним видом, можно прибегнуть к народной медицине.
Считается, что если у ребенка или у взрослого человека пупочная грыжа, то операции ему не избежать. На самом деле не все так страшно – можно попробовать консервативное лечение. Благо, есть много проверенных средств.
Если у больного диагностирована пупковая грыжа, лечение можно провести при помощи народной медицины.
Народные способы избавления от пупочной грыжи – это либо прием внутрь сборов и настоев, либо прикладывание компрессов к больной области:
- В 1/5 стакана молока капнуть 6 капель скипидарного масла. На голодный желудок утром и на ночь делать по паре глотков этой смеси. Ею же намазывать пупок. Лечиться надо в течение 10 дней. При необходимости сделать перерыв на неделю и повторить курс еще раз.
- Мелко порезать семена подорожника и принимать их внутрь по 0,5 чайной ложки 10 раз в сутки. Курс продолжать 3 месяца. Такое лечение укрепляет пупочное кольцо. Грыжа постепенно уйдет.
- Делать компресс из печеного репчатого лука. Разрезать приготовленную луковицу на 2 части и привязывать к грыже на 3 часа, фиксируя положение лука поясом или эластичным бинтом. Компрессы накладывают каждый день в период 2–3 месяцев.
- Если боль несильная, есть возможность снять ее солью. Сшейте мешочек из плотной ткани, насыпьте туда соль (по общему объему с грецкий орех), свяжите. Намочите его теплой водой и прижмите к грыже. Когда соль высохнет, боль уйдет. Если с первого раза не помогло, намочите узелок с солью еще раз и повторите процедуру.
- Высокую эффективность в лечении показывает рыжая глина. Она содержит много микроэлементов, за счет чего питает и восстанавливает мышцы пупка. Возьмите кусок рыжей глины, размочите, соорудите из нее лепешку и приложите к больному месту.
- В народе с успехом применяют для лечения золу. Зимой или весной отламывают от дерева вишни 15 см верхушки, сушат эти ветки и сжигают. Затем чайную ложку золы заливают стаканом кипятка. Смесь размешивают и пьют по 1/3 стакана перед принятием пищи 3 раза в день. Лечение проводят в течение 1 месяца. Есть отзывы, что такой метод также помогает иногда избежать операции.
- Еще один способ, при котором не надо ничего принимать внутрь – обливание. В литре прохладной воды растворяют 1 ст. л. уксуса. Раствором обливают зону пупка дважды в сутки. Лечение проводят 1 месяц.
- Кору лиственницы измельчить. 6 ст. л. запарить 4 стаканами крутого кипятка и дать настояться в термосе 8 часов. Эту смесь принимать по 250 мл за 40 минут до принятия пищи четырежды в сутки. Лечение продолжать 2 недели, затем 1 неделя — перерыв и снова курс лечения. Таких курсов можно проводить до 10.
- Более щадящие методы – компрессы. Настоять дубовую кору или купить в аптеке, прикладывать к грыже смоченный в ней ватный тампон на 3–4 часа.
- Другой компресс – размешать равные части меда, йода, прополиса и сливочного масла и приложить смесь к грыже на 6 часов, потом кожу промыть. Делать нужно от 1 до 2 месяцев.
Можно комбинировать компрессы с приемом рекомендованных трав и смесей внутрь.
Если такое лечение не уберет у больного пупочную грыжу совсем, то, по крайней мере, не даст болезни развиваться.
Если оперативное вмешательство больному противопоказано, чтобы не допустить ущемления пупочной грыжи, доктор советует ношение бандажа. Это специальный пояс, предотвращающий выпадение внутренних органов в грыжевой мешок путем закрытия грыжевого отверстия. Они также препятствуют увеличению и ущемлению грыжи.
Бандажи подбираются по размеру. Они надеваются под верхнюю одежду, надежно скрыты от посторонних глаз и никаких комплексов у больного не вызывают. Бандажи удобны тем, что:
- Сделаны из эластичного трикотажа.
- Не вызывают у больного аллергии.
- Не способствуют потливости.
- Не трут и не жмут.
- Их можно носить долго.
- Они просты в уходе – легко стираются и не нуждаются в глажке.
Никакого дискомфорта при ношении противогрыжевого бандажа не чувствуется.
Больным, которым противопоказана операция, доктор назначит массаж, как действенное средство устранения пупочной грыжи. Будет удобно, если массаж больному сделает член семьи (а лучше, если профессионал) – сделанный самостоятельно не приведет к такому высокому результату.
- Поглаживание живота в области грыжи по часовой стрелке.
- Пощипывание болезненной зоны, но не сильное.
- Растирание мышц в области грыжи.
Если сочетать массаж с гимнастикой, эффект будет еще выше. Гимнастика полезна больным, которые не страдают сердечными патологиями. Ее нельзя делать в периоды повышения температуры тела. Нельзя чересчур сильно напрягаться, иначе эффект будет отрицательный.
Основные упражнения лечебной физкультуры для убирания пупочной грыжи:
- Лежа на спине, приподнять грудную клетку, вернуться в исходное положение.
- Лежа на спине, приподнять от пола (кровати) тазовую часть, опустить.
- Лежа на спине, делать повороты направо и налево.
- Делать дыхательные упражнения – поднять руки, вдох, опустить руки, выдох.
Особенное внимание на способы устранения пупочной грыжи без операции стоит обратить беременным. Им необходимо носить бандаж.
Маленьким детям специалист в поликлинике вправляет грыжу пальцем, после чего кожа вокруг пупка стягивается и заклеивается лейкопластырем на несколько дней. Через 5–7 дней процедуру повторяют. Таким образом, постепенно грыжа вправляется, но для укрепления мышц и их способности удерживать внутренние органы на положенном месте надо провести не один курс массажа и зарядки.
Для взрослых, страдающих пупочной грыжей, есть похожая по смыслу процедура. На ровную поверхность кладут клубок шерстяных ниток. Больной ложится на него так, чтобы клубок оказался под пупком. Это болезненная процедура, но боль пройдет, когда грыжа вправится. Чтобы она не появилась вновь, надо носить бандаж.
Лапароскопическая герниопластика является, по сути, операцией без скальпеля. Вместо разрезов делают лишь микроскопические проколы. Через них с помощью современной медицинской аппаратуры выполняется вся работа.
Такая операция длится всего 1 час. Поэтому больному не надо делать наркоз на длительное время. Мышечная ткань практически не травмируется, поэтому болевые ощущения минимальны. Шрамов на теле нет.
Восстановление после лапароскопической герниопластики занимает 2 дня. Рецидивов грыжи не происходит, поскольку во время этой операции в брюшной полости ставят синтетическую заплатку.
В некоторых случаях народные способы и массаж с зарядкой не помогут. К ним относятся грыжи:
Сюда же можно отнести такие случаи:
- Пожилой возраст пациента.
- Непроходимость кала в кишках.
- Ущемление кишечника.
- Спайки.
- Истончение пупочной кожи, ведущее к разрыву грыжевого мешка.
Если у больного появились резкие боли, кровь в кале, рвота, запор, надо немедленно обращаться к врачу.
Гораздо проще не допустить болезнь, чем потом ее лечить. Самым действенным средством профилактики пупочной грыжи является ношение бандажа. Его, как правило, носят беременные женщины. Но и все остальные люди при перспективе занятий физическим трудом или перед поднятием тяжестей должны надеть поддерживающий пояс. Выписать его вам согласится любой хирург, если рассказать ему о постоянной необходимости поднимать тяжести или заниматься другим физическим трудом.
К профилактическим мерам относится каждодневная физкультура, укрепляющая мышцы живота. Не надо делать упражнения с максимальной нагрузкой, это может навредить. Обычная утренняя гимнастика даст потрясающий эффект.
Неплохо время от времени проводить курсы массажа у профессиональных массажистов, если нет противопоказаний к таким процедурам.
Большое значение имеет правильное питание. Свой вес надо контролировать, бороться с ожирением. Излишняя худоба тоже не принесет пользы.
Любая хирургическая операция или инвазивное обследование сопровождаются болью и не могут быть выполнены без анестезии (в дословном переводе слово означает “выключение боли”). Все существующие виды местного обезболивания и общего наркоза призваны облегчить страдания человека во время оперативных вмешательств и диагностических исследований, избавить пациента от боли. Тем самым они делают возможным лечение тяжелых заболеваний, которые без хирургической помощи устранить не удастся.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Существует две большие группы анестезии: общий наркоз и местное обезболивание. Основная разница между ними в следующем. Во время общей анестезии при помощи специальных медикаментов выключается сознание и болевая чувствительность во всем теле, человек находится в состоянии медикаментозного глубокого сна. Местная анестезия предполагает устранение болевой чувствительности только в определенном участке тела (где планируется инвазивное вмешательство). Сознание пациента при таком обезболивании сохранено.
Каждый вид обезболивания имеет свои строгие показания и противопоказания. Современные методики проведения анестезии очень эффективны, но сложны. Поэтому выполняются специалистами, прошедшими специальный курс обучения, – врачами-анестезиологами.
Маленькие хирургические вмешательства, а также часть объемных операций может проводиться не под общим наркозом, а под местной анестезией. Например, спинальный наркоз (один из видов местного обезболивания) используется для устранения болезненных ощущений при родах, во время кесарева сечения и многих других хирургических операций. Его также можно применять у пациентов, которым противопоказан общий наркоз, людям пожилого возраста.
В зависимости от места блокады болевой чувствительности различают такие виды местной анестезии:
- Спинальная анестезия (СА) – боль устраняется путем блокады чувствительности на уровне корешков спинного мозга путем введения анестетика (препараты для местной анестезии) в субарахноидальное пространство (между паутинной и мягкой оболочками спинного мозга, где свободно находятся спинномозговые корешки).
- Эпидуральная – боль исчезает благодаря блокаде передачи нервных импульсов на уровне спинномозговых корешков путем введения анестезирующего препарата в эпидуральное пространство (промежуток между твердой оболочкой спинного мозга и каналом позвоночника).
- Комбинированная спинально-эпидуральная анестезия – когда одновременно выполняют две описанные выше процедуры.
- Проводниковая – боль устраняют путем блокады передачи нервного импульса на уровне отдельных нервных стволов или сплетений.
- Инфильтративная – обезболивание достигается путем инфильтрации мягких тканей анестетиков вследствие блокады болевых рецепторов и маленьких нервных ветвей.
- Контактная – обезболивание путем орошения или аппликации местных анестетиков на кожу или слизистую оболочку.
Каждый из этих видов местной аналгезии имеет свои показания и методику проведения. Спинальная и эпидуральная анестезия могут применяться для сложных оперативных вмешательств. С их помощью можно выключить чувствительность на различном уровне (в зависимости от места инъекции анестетика). Прочие виды регионарного обезболивания применяются для меньших по объему операций и диагностических процедур.
Ниже мы поговорим об особенностях такого вида местного обезболивания, как спинальная анестезия.
Спинальная анестезия применяется в таких случаях:
- оперативные вмешательства ниже уровня пупка;
- гинекологические и урологические операции;
- хирургические манипуляции на нижних конечностях, например, лечение варикозного расширения вен;
- операции на промежности;
- обезболивание во время родов и кесарева сечения;
- как альтернатива общей анестезии в случае наличия противопоказаний к последней (пожилой возраст, соматическая патология, аллергия на препараты для наркоза и пр.).
Противопоказания к такому виду аналгезии бывают абсолютные и относительные.
- отказ пациента;
- заболевания крови, которые сопровождаются повышенной кровоточивостью, применение антикоагулянтов перед операцией (высокий риск кровотечения);
- воспалительные поражения кожного покрова в месте предполагаемой пункции;
- тяжелое состояние пациента (шок, острая кровопотеря, сердечно-сосудистая, легочная недостаточности, сепсис и др.);
- аллергия на местные анестетики, которые применяют для аналгезии;
- инфекционные заболевания нервной системы (менингиты, арахноидиты, энцефалиты, миелиты);
- внутричерепная гипертония;
- обострение герпес-вирусной инфекции;
- тяжелые степени сердечных аритмий и блокад.
- деформация позвоночного столба, которая увеличивает риск осложнений и делает анестезию опасной для жизни и здоровья;
- прогнозированная объемная кровопотеря во время будущей операции;
- тяжелая степень дистресса плода при выборе метода родоразрешения;
- признаки инфекционного заболевания, лихорадка;
- некоторые заболевания НС (эпилепсия, радикулит с корешковым синдромом, сосудистые поражения головного мозга, полиомиелит, хроническая головная боль, рассеянный склероз);
- эмоциональная неустойчивость пациента, психические расстройства (лица, которые не смогут лежать спокойно, пока хирурги делают операцию);
- стеноз аортального клапана сердца;
- терапия ацетилсалициловой кислотой и прочими дезагрегантами (риск кровотечения);
- травмы позвоночного столба в анамнезе;
- возможное расширение объема операции и удлинение времени ее выполнения, например, хирургическое удаление опухолей, когда тактика хирурга может меняться в зависимости от увиденного во время ревизии на операционном столе;
- детский возраст.
Каждый вид анестезии имеет свои преимущества и недостатки. Рассмотрим плюсы и минусы спинального обезболивания.
- аналгезия наступает мгновенно;
- полностью исключено воздействие медикаментов на ребенка в случае обезболивания в родах или кесарева сечения;
- такой вид анестезии дополнительно обеспечивает расслабление мышц, что облегчает работу хирургу;
- меньшая доза местных анестетиков, в отличие от эпидуральной анестезии;
- игла очень тонкая, что сводит к минимуму повреждение тканей спинного мозга;
- минимальный риск попадания препаратов в системный кровоток и такого побочного действия, как токсическое отравление местными анестетиками;
- отсутствие проблем с дыханием, так как пациент находится в сознании, а анестезия не влияет на дыхательные центр головного мозга;
- во время операции хирург и анестезиолог могут общаться с пациентом, что значительно ускорит диагностику в случае каких-либо осложнений;
- техника выполнения проще, нежели в случае эпидурального обезболивания, что сводит к минимуму риск негативных последствий после аналгезии.
- резкое падение артериального давления во время спинальной аналгезии (чтобы это предотвратить предварительно пациенту вводят препараты, повышающие АД);
- ограниченное время обезболивающего эффекта (если при эпидуральной анестезии есть возможность ввести дополнительную дозу анестетика, то в случае спинального обезболивания препараты вводятся один раз, и в случае, когда что-то пойдет не так, пациента срочно переведут на общий наркоз, хотя сегодня существуют анестетики, которые действуют около 6-ти часов);
- высокий риск развития неврологических осложнений, например, сильных головных болей.
Для спинальной анальгезии применяют местные анестетики и ряд препаратов, которые применяют в качестве добавок к анестетикам (адъюванты).
Теоретически для СА могут применяться любые местные анестетики, но сегодня предпочтение отдают следующим препаратам.
Считается “золотым стандартом” местной анестезии. Это анестетик средней продолжительности действия. Основным недостатком считается короткая и непредсказуемая продолжительность анестезирующего эффекта (от 45 до 90 минут).
Среди недостатков можно назвать и нейротоксичность препарата, но это касается только его концентрированных растворов (5%), если применяют 2% лидокаин токсического действия на нервную систему нет. Из плюсов применения лидокаина для интратекального введения можно отметить быстрое начало действия (5 минут после инъекции), выраженное расслабление мышц, низкая стоимость и широкая доступность анестетика.
Это самый распространенный препарат для СА во всем мире. Имеет длительный анальгезирующий эффект (90-240 минут). Из основных недостатков препарата следует отметить кардиотоксичность, но применение низких концентраций (0,5% растворы) и маленькая доза анестетика при спинальном введении сводят такие осложнения к минимуму. Препарат стоит дороже, чем лидокаин, и приобрести его сложнее.
Действие бупивакаина начинается спустя 5-8 минут после введения, отличается низким уровнем моторного блока (низкая степень расслабления мышц).
Это препарат последнего поколения местных анестетиков, который создан спустя четверть века после бупивакаина (1963 год) Для СА применяют 0,75% раствор ропивакаина. Время наступления аналгезии колеблется в пределах 10-20 минут, продолжительность действия – 2-6 часов. Не имеет кардиотоксического действия при интратекальном введении. Во время СА с помощью ропивакаина можно вызывать контролируемый моторный блок, чего нельзя делать при использовании бупивакаина. Из основных недостатков стоит отметить высокую стоимость и низкий уровень доступности лекарства.
Ответить на вопрос, какой препарат лучше выбрать, сможет только анестезиолог на этапе подготовки к операции. Местный анестетик выбирается, в первую очередь, в зависимости от типа оперативного вмешательства, его предполагаемой продолжительности, индивидуальных особенностей и финансовых возможностей пациента.
В качестве адъювантов во время проведения спинальной анестезии могут применять опиоиды (морфин, фентанил), адреналин и клофелин.
Основной задачей анестезиолога во время выполнения СА является введение местного анестетика в субарахноидальное пространство спинного мозга, которое окружает спинной мозг, заполнено ликвором. Именно здесь свободно находятся корешки спинного мозга, которые и нужно заблокировать при помощи местного анестетика. Чтобы попасть в субарахноидальное пространство, анестезиологу необходимо проколоть иглой кожу, подкожную жировую клетчатку, ряд позвоночных связок, эпидуральное пространство, твердую и паутинную мозговую оболочку.
Для успешной СА необходимо правильное положение пациента – сидя с максимально согнутым позвоночником, голова должна прилегать подбородком к груди, руки согнуты в локтях и находятся на коленях. Можно использовать и положении пациента лежа на боку с согнутым дугой позвоночником и подтянутыми коленями к животу.
Важно! При выполнении спинальной анестезии оставаться обездвиженным. Это уменьшит время выполнения процедуры, снизит риск некоторых осложнений.
Выбор места укола осуществляет врач. При этом он тщательно ощупывает поясничный отдел позвоночника и ищет необходимые ориентиры. Как правило, СА выполняют между 2, 3, 4, 5 поясничными позвонками. Оптимальным местом считается межостистый промежуток между 2 и 3 поясничными позвонками. На выбор места укола влияют анатомические особенности строения позвоночника, наличие деформаций, травм, операций в анамнезе.
После разметки места введения анестетика врач тщательно обрабатывает руки, так как СА проходит в строгих условиях асептики и антисептики. Также обрабатывается антисептиками кожа пациента в месте пункции.
Для проведения анестезии нужно 2 шприца с анестетиком. Первый применяется для инфильтративной анестезии мягких тканей на пути введения спинальной иглы, чтобы это не было больно. Второй содержит дозу препарата, которую необходимо ввести специальной иглой в субарахноидальное пространство.
После инфильтративной анестезии места пункции врач вводит длинную (13 см) и тонкую (диаметр 1 мм) спинальную иглу. При введении этой игла спина болит мало, поэтому иногда анестезиологи не проводят предварительной инфильтративной анестезии.
Врач медленно продвигает иглу, проходя все ткани. При проколе твердой мозговой оболочки (очень плотная мембрана) ощущается “провал” и далее игла не вводится. Это значит, что конец иглы расположен в субарахноидальном пространстве.
Затем доктор вынимает из иглы мандрен (тонкий металлический проводник, который плотно закрывал просвет спинальной игла) и убеждается в правильности расположения инструмента. При этом с канюли выделяются капельки прозрачного ликвора, которым заполнено субарахноидальное пространство.
Затем врач присоединяет к игле шприц с анестетиком и вводит необходимую дозу препарата. Игла медленно извлекается, место прокола заклеивают стерильной повязкой. После чего пациент укладывается на операционный стол для проведения хирургического вмешательства.
Регионарное обезболивание в меньшей мере негативно действует на организм, чем общий наркоз, и осложнения при таком обезболивании крайне редки. Среди самых частых можно отметить:
- Постпункционная головная боль (ППГБ). Это самый частый вид побочных явлений СА и основной аргумент противников такого обезболивания. Раньше жалобы на то, что болит голова после СА, встречались часто, но сегодня это побочное действие регистрируется лишь в 3% пациентов. Этому способствовали новые и безопасные анестетики, а также современные пункционное иглы.
- Токсические эффекты местных анестетиков (на головной мозг, сердце, печень, почки и пр.).
- Эпидуральное кровоизлияние.
- Инфекционные осложнения (менингит).
- Задержка мочеиспускания.
- Артериальная гипотония.
- Боль в месте укола.
- Травма спинномозгового корешка или ткани спинного мозга при проколе их иглой.
- Синдром конского хвоста.
- Адгезивный арахноидит.
Для того, чтобы СА прошла успешно и без осложнений, обязательно слушайте своего анестезиолога и хирурга, выполняйте все их рекомендации. Специалист даст точные указания, как вести себя до анестезии, во время нее и после, через сколько можно вставать и заниматься лечебной физкультурой, что можно кушать и прочие необходимые для быстрого восстановления советы.
источник