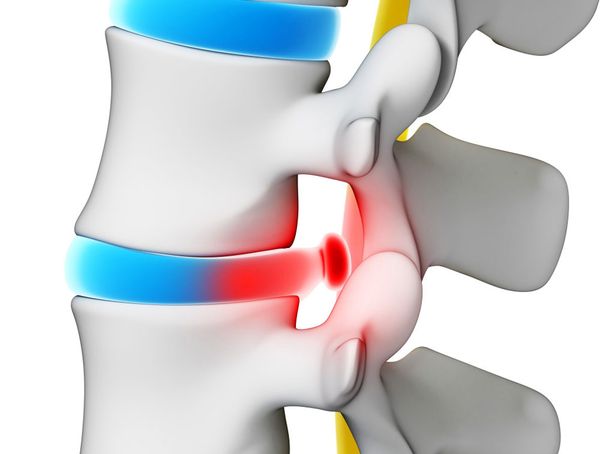
Одним из самых сложных вариантов межпозвоночной грыжи специалисты называют выпавшую, или секвестрированную.
При этом состоянии диск практически разрушается, а мягкое содержимое ядра почти полностью выходит за его пределы.
Зачастую отделяется небольшой фрагмент, блокируя нормальную работу спинного мозга и нервных окончаний, отвечающих за функциональность внутренних органов.
Получив диагноз и задумываясь, что это такое, больные лишь догадываются о степени опасности. Грыжа межпозвоночная выпавшая пациенту инвалидностью и требует серьезного лечения, иногда оперативного вмешательства.
В большинстве случаев она фиксируется в поясничном отделе, так как этот участок чаще других переносит тяжелые нагрузки, давление.
Выпавшая грыжа — это проблема, возникающая на фоне постепенного разрушения межпозвоночного диска, игнорирования остеохондроза , небольшой грыжи любого отдела.
Неправильно подобранное или несвоевременное лечение может привести к окончательной деформации фиброзного кольца, которое частично или полностью выпадает в спинномозговой канал, перекрывая кровоснабжение.
Основные косвенные или прямые причины, приводящие к этой тяжелой патологии:
- сильные удары, травмы и повреждения позвоночного столба;
- аномальное развитие дисков, связок, хрящей;
- постоянное ношение тяжестей ;
- наследственная предрасположенность к заболеваниям костной ткани;
- нарушение обменных процессов на клеточном уровне.
Как предрасполагающие факторы, увеличивающие риск возникновения выпавшей грыжи позвоночника, специалисты обозначают:
- большой лишний вес;
- вредные привычки, курение;
- тяжелая физическая работа;
- постоянный недостаток в организме минералов и витаминов.
Очень часто патология фиксируется в районе поясницы и диска L5 S1 , где выпавший секвестр блокирует «конский хвост» — сплетение окончаний нервов нижнего отдела позвоночника, которое отвечает за двигательные функции и чувствительность нижних конечностей, мочеполовой системы.
Это может вызвать частичный или полный паралич, инвалидность .
Основным симптомом, характеризующим выпавшую грыжу диска позвоночника, является острая боль.
Ее интенсивность при движении может привести к потере сознания. На серьезность ситуации и образовании отдельного сегмента указывают следующие признаки:
- болевые ощущения, локализующиеся на задней поверхности бедра;
- ограниченность двигательных функций конечностей;
- изменение походки с искривлением на одну сторону;
- онемение пальцев или всей конечности;
- снижение температуры, ощущение излишней сухости поверхности кожи.
Нередко развивается интоксикация на фоне отторжения организмом инородного образования в спинномозговом канале, которая сопровождается сильной слабостью, тошнотой и ознобом.
При локализации в шейном отделе к вышеперечисленным симптомам добавляются постоянные головные боли , снижение слуха, ухудшение зрения.
Опасностью выпавшей грыжи этой зоны является высокий риск полной парализации, отказа от нормального функционирования органов дыхания и пищеварения.
Многие пациенты спрашивают: что делать, если выпала грыжа, и боль препятствует нормальному течению жизни?
Все методы лечения, обезболивания, реабилитации должны обговариваться с наблюдающим врачом. Свои назначения он делает, исходя из многоуровневого обследования, анализов, снимков МРТ , рентгена .
На первое место в случае появления секвестрации ставится сохранение двигательных функций, работы внутренних органов. Поэтому лечение включает сочетание нескольких методов:
- Медикаментозное лечение: его основу составляют инъекции, таблетки препаратов, которые направлены на снятие боли, воспаления.
- Элементы физиотерапии : методы применения электрофореза или УВЧ с лечебными препаратами помогают снять спазмы мышц.
- Мануальная терапия: иглотерапия , массаж хорошо дополняют основную терапию, ускоряя восстановительные процессы.
После улучшения обменных процессов пораженной области болезненность и спазмы утихают, самочувствие улучшается.
Врачи рекомендуют на этом этапе добавлять реабилитацию в виде лечебной физкультуры , специальной зарядки и регулярных посещений массажиста.
К сожалению, свободно выпавшая грыжа зачастую не поддается консервативной терапии, требуя оперативного вмешательства .
Это необходимо, если наблюдается паралич конечностей и нарушение основных функций внутренних систем, синдром «конского хвоста».
Операцию должен выполнять опытный нейрохирург, который при помощи эндоскопического инструмента удаляет выпавший участок, осколки поврежденного диска.
При большой степени поражения может внедряться укрепление позвонков титановыми пластинами, которые фиксируют их в нужном положении.
Самым надежным профилактическим методом является своевременное лечение остеохондроза, изменение малоподвижного образа жизни.
Рациональное питание насытит необходимыми минералами, а активные занятия спортом вернут позвоночнику гибкость. Следует исключить вредные привычки, приводящие к заболеванию.
Снизив воздействие негативных факторов, регулярно посещая врача и соблюдая все его рекомендации, можно значительно уменьшить риск повреждения позвоночного диска с выпадением его содержимого.
Подборка моих материалов по здоровью позвоночника и суставов:
Дополнительно рекомендую эти материалы и оборудование здоровья и тренировок:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
источник
Межпозвоночная грыжа представляет собой выдавливание части пульпозного ядра диска в канал спинного мозга. Однако в некоторых случаях патологический процесс не останавливается, и часть ядра полностью отделяется от межпозвоночного диска, попадая в позвоночный канал, то есть секвестрировать. Секвестры остаются в канале, раздражая и сдавливая спинной мозг, что приводит к возникновению выраженной клинической симптоматики: от сильной боли и нарушений чувствительности до паралича.
В зависимости от локализации патологического процесса и расположения секвестра грыжа подразделяется на несколько видов:
- Шейного отдела (пульпозное ядро выпадает между VI и VII позвонками, вследствие чего нарушается кровоснабжение и может развиться ишемия).
- Поясничного отдела (это самый распространенный вид грыжи, секвестрация происходит между IV и V позвонками).
- Пояснично-крестцового отдела (секвестрация грыжи межпозвоночного диска происходит между L5 и S1, встречается в 25% случаях).
Секвестрированная грыжа является мультифакторным заболеванием. Основными причинами, которые приводят к развитию болезни, являются:
- травмы и ушибы позвоночника;
- остеохондроз;
- нарушения осанки (врожденные и приобретенные);
- ожирение и малоподвижный образ жизни;
- чрезмерные нагрузки на мышцы спины и позвоночный столб.
Симптомы заболевания могут быть разнообразными и зависят от локализации «выпавшего» секвестра, а также степени повреждения им спинного мозга. При нахождении секвестра в шейном отделе будут характерны вегетативные расстройства (частые головокружения и сильные головные боли, резкая смена давления), боли, иррадиирующие в верхние конечности, нарушение кожной чувствительности рук. Расположение части ядра в грудном отделе приводит к дыхательным расстройствам (одышка, боли в грудной клетке при дыхании, кашле), также часто встречаются вегето-висцеральные симптомы, которые могут имитировать заболевания внутренних органов (холецистит, панкреатит, гастрит, стенокардию, плеврит). Секвестрированная грыжа поясничного отдела позвоночника дает симптомы люмбаго и ишиаса, нарушение функций тазовых органов. Больные жалуются на мышечную слабость нижних конечностей, при объективном осмотре можно обнаружить снижение рефлексов, вызываемых с сухожилий нижних конечностей.
Инструментальная диагностика заболевания сводится к назначению таких исследований:
- электромиография;
- компьютерная томография пораженного участка позвоночника;
- магнитно-резонансная томография позвоночника;
- миелография с контрастом.
При обнаружении у больного симптомов секвестрированной грыжи показана срочная госпитализация.
Поставленный диагноз «секвестрированная грыжа позвоночника» еще не означает необходимость в срочном оперативном вмешательстве. Консервативное лечение вполне эффективно в стадии заболевания, когда студенистое ядро еще удерживается на поверхности диска, но не отделилось полностью. Именно это состояние называется стадией экстузии. Важно сохранить такое расположение диска до тех пор, пока ткани секвестра окончательно не омертвеют (процесс обезызвествления может длиться от одного до двух лет). В итоге образуются остеофиты, которые пломбируют место выхода грыжи. Таким образом, грамотно назначенное лечение может помочь избежать операции.
Консервативное лечение в данном случае представляет очень долгий процесс и заключается в следующем:
- в первые дни (от 1 до 7) после выхода межпозвоночной грыжи больной обязан соблюдать постельный режим;
- следующие 6 месяцев проводятся систематические массажные процедуры с обязательным условием – проводить их может только дипломированный специалист;
- на протяжении 6 месяцев пациент носит бандаж;
- под наблюдением специалиста назначается курс лечебной физкультуры, но не ранее чем через полгода от начала заболевания;
- в течение всего периода лечения строго запрещается поднимать тяжести.
Медикаментозная терапия направлена на купирование болевого синдрома (анальгетики, новокаиновые блокады), восстановление хрящевой ткани (хондропротекторы), снятие мышечного спазма (миорелаксанты). Также применяется общеукрепляющее лечение (комплексы витаминов и минералов).
Вмешательство хирургов требуется только в исключительных случаях, когда секвестр полностью выпал в спинномозговой канал и консервативное лечение оказалось безрезультатным. Специалисты отмечают некоторые случаи, которые также требуют безотлагательного проведения операции:
- внезапное ухудшение состояния больного, при неоднократных и частых обострениях ранее;
- состояние больного ухудшается в течение полугода после проведенного консервативного лечения (при соблюдении пациентом всех рекомендаций врача);
- размер секвестра грыжи превышает 10 мм;
- потеря чувствительности или паралич конечностей.
Следует отметить, что современная нейрохирургия является настолько передовой и эффективной, что после операции осложнения сведены до минимума, а повторное образование секвестрации исключено.
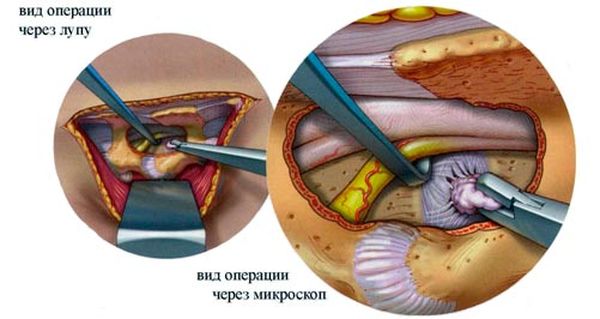
Хирургическое вмешательство не всегда проводится в полном объеме, существует несколько малоинвазивных способов операции по удалению грыжи:
- Хемонуклеолиз. Методика заключается во введении специального препарата в ткань грыжи, после чего она благополучно рассасывается.
- Эндоскопическая микродискэктомия. Операция удаления части диска проводится с помощью специального прибора – эндоскопа.
- Микродискэктомия. Операцию по удалению диска проводят через небольшой надрез, что исключает возможность заражения и осложнений.
В этом видео вы увидите комплекс упражнений для лечения грыжи позвоночника.
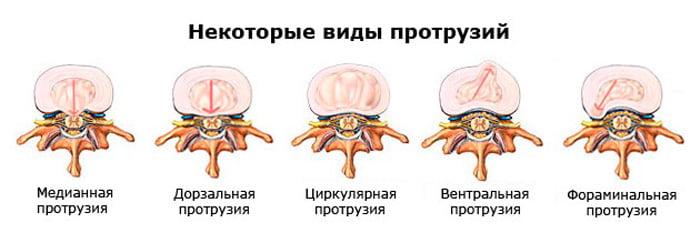
Патогенез принято классифицировать на виды согласно локализации, характеру и степени выпячивания. Локализация очага может быть зафиксирована в ходе диагностики на одном или сразу нескольких уровнях:
Как мы ранее оговорились, наибольшее количество случаев приходится на два последних уровня (около 90%). Эти участки страдают чаще остальных, поскольку не только отличаются высокой мобильностью, но и являются фундаментом позвоночного столба, ежедневно принимая на себя основную долю вертикальной нагрузки.
Грыжевые образования в пояснице по характеру выступания, то есть по направлению деформации относительно зон позвоночника, бывают следующих видов:
- передние – выпячиваются кпереди от позвонковых тел (редкие и клинически благоприятные);
- задние – направлены в спинномозговой канал (частые и одни из наиболее опасных, так как вызывают сильные неврологические боли и могут оказывать компрессию на спинной мозг);
- боковые – выступают латерально от позвоночного канала, то есть сбоку – справа или слева (тоже небезопасные и имеют широкое распространение, ущемляют корешки спинного мозга, проходящие через фораминальное отверстие);
- грыжа Шморля – при них происходит вдавливание выбухающей хрящевой ткани внутрь губчатых структур прилежащего позвонка, что может стать причиной разрушения костного тела и компрессионного перелома (поражение в поясничном отделе – редкость, а если и обнаруживается, то по большей мере на участке L2- L3).
Болезнь также классифицируют по степени тяжести, а именно клинической стадии ее формирования от начального до последнего этапа.
- Протрузия, пролапс (1 ст.) – начало развития, смещение диска незначительное, обычно от 1мм до 4 мм. Фиброзное кольцо истончено, его слои имеют небольшие трещины. Однако целостность тыльной части кольца сохранена, поэтому сместившееся к периферии ядро все еще находится в его пределах.
- Экструзия (2-3 ст.) – окончательно сформировавшаяся грыжа, как правило, с размерами более 5 мм. Фиброзный обод разрывается, ядро прорывается сквозь сквозной дефект и свисает каплей в межпозвонковое пространство, удерживаясь за счет продольной связки. В зависимости от размеров провисания, которые могут достигать 12-15 мм, экструзия у разных людей варьирует от средней (5-8 мм) до тяжелой стадии (9 мм и более).
- Секвестрация (4 ст.) – критическая степень, сопровождающаяся фрагментацией провисшего элемента ядра. Оторвавшийся от диска и ядра в частности хрящевой фрагмент (секвестр) попадает в позвоночный канал с возможной миграцией по анатомическим просторам позвоночной системы. Предшествовать секвестрации может любой этап экструзии, наивысшую степень риска имеют люди с образованием более 8 мм. Стадия секвестрации чревата параличом и тяжелым аутоиммунными реакциями, в 80%-90% случаев приводит к инвалидности.
Межпозвоночная грыжа в пояснично-крестцовых сегментах на любой из стадий способна нанести урон как опорно-двигательному комплексу, так и внутренним органам. Нервно-сосудистые образования, проходящие на данном участке, могут раздражаться, пережиматься деформированным диском даже на этапе протрузии.
Первые боли на начальном этапе развития в большей мере обусловлены раздражением и возбуждением болевых рецепторов, которыми снабжены внешние слои фиброзного кольца. Импульсы из ноцирецепторов кольца передаются в спинной мозг по ветвям синувертебрального нерва, что рефлекторно вызывает мышечный спазм в пояснице и иммобилизацию поврежденного отдела.
Саногенетические (защитные) механизмы в дальнейшем, по мере прогрессирования патологии, сменяются прямым повреждением грыжей прилегающего спинномозгового корешка и соответствующего ему нервного узла. То есть происходит уже воспаление, отечность, механическая компрессия конкретно спинальных нервов в нижнем отделе позвоночника. Клиническая картина порождает радикулопатию с ярко выраженным болевым синдромом.
Симптоматика заболевания может доставлять постоянный дискомфорт, порой, невыносимый. У некоторых пациентов она возникает время от времени в более терпимом проявлении. Типичными для заболевания признаками являются:
- болевой синдром в пояснице в комплексе с болью в одной нижней конечности (ощущения в ноге обычно выражены сильнее);
- одностороння боль в одной из ягодиц и относящейся к ней ноге (одновременно правосторонняя и левосторонняя боль практически не встречается);
- болезненный синдром, который появляется в пояснице или ягодичной зоне, затем по нерву крестцового сплетения распространяется на бедро, голень, стопу;
- парестезии (онемения, покалывания, пр.) в нижней конечности, бедрах, паху, ягодицах;
- усиление парестезии и болевых признаков в вертикальном положении, при двигательной активности, в момент сидения;
- сниженный потенциал амплитуды движений в пояснице, сложности при ходьбе, слабость в стопе (синдром «свисающей стопы»), невозможность поднять пальцы стоп или пошевелить ими;
- нарушение осанки из-за боли и ощущения блока в спине, пациент в связи с этим начинает сильно сутулиться;
- вегетативные расстройства в виде побледнения кожных покровов поясницы и ног, появления белых или красных пятен на данных участках;
- в запущенных случаях – недержание мочи и/или кала, стойкая потеря чувствительности ноги (возможен паралич).
Признаки боли на последних стадиях, как правило, носят резкий жгучий и/или простреливающий характер с иррадиацией в зоны, расположенные ниже очага поражения. На ранних стадиях грыжа обычно дает непостоянную тупую и ноющую боль в пояснице.
Для постановки диагноза используются неврологические тесты и инструментальные методы исследования. Тестирование на неврологический статус проводится невропатологом, ортопедом или нейрохирургом. Специалист при первичном осмотре на основании результатов тестов, подразумевающих оценку мышечной силы и сухожильных рефлексов, может заподозрить наличие грыжи люмбальной локализации. Для подтверждения диагноза пациента направляют МСКТ или МРТ обследование.
Иногда КТ/МРТ предшествует рентгенография, которая позволяет выявить свойственные патологии структурные изменения в костных тканях и сужение межпозвонкового промежутка. Но рентген не визуализирует сам диск, спинной мозг, нервно-сосудистые образования, относящиеся к мягким тканям. Поэтому рентгенография может применяться лишь на первом этапе обследования. Она даст понять, имеются ли структурные и позиционные отклонения в телах позвонков и нужно ли дообследовать пациента посредством более информативных методов визуализации.
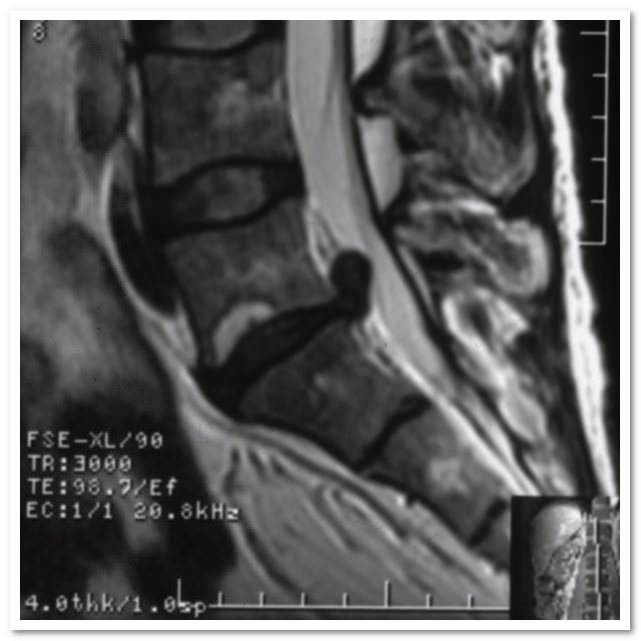
Наибольшую клиническую ценность в диагностике представляет магниторезонансная томография. МРТ качественно определяет состояние дисков, а также:
- локализацию, характер, размер выбухания;
- разрывы фиброзного кольца;
- степень дислокации студенистого ядра;
- факт сдавления спинного мозга и компрессии нервных ганглиев;
- ширину позвоночного канала;
- свободные секвестры;
- нарушения функций кровоснабжения;
- все сопутствующие патологии на обследуемом опорно-двигательном участке.
За невозможностью пройти МРТ пациенту могут рекомендовать мультиспиральную КТ – многосрезовое сканирование поясничного отдела рентген-лучами. Однако КТ в любом виде уступает возможностям МРТ в достоверности диагноза, в объеме получаемой информации по клинической картине, в безопасности для здоровья пациента.
Среди медикаментозных средств местного и внутреннего назначения, широко применяемых в практике лечения боли на уровне поясницы, известны:
- традиционные нестероидные противовоспалительные препараты (Диклофенак, Индометацин и пр.) – да, эффективны, но больше в купировании боли и воспаления на 1-2 ст. диагноза;
- мощные анальгетики (Кеторолак, Кетонал и пр.) – назначаются при сильных и длительных болях на 2-3 ст., эффективность оценивается как 50/50 (после прекращения, обычно мучения возобновляются);
- опиоидные препараты (Трамадол и др.) – ненадолго прописываются только самым тяжелым пациентам с ужасными и нестерпимыми болями на время подготовки к оперативному вмешательству;
- уколы глюкокортикоидных гормонов или лидокаина в позвоночник – подобные блокады используются в редких случаях, когда обострение боли невыносимое, а обычные НПВС не действуют (такая клиника срочно требует оперативного вмешательства).
Любой обезболивающий медикамент, прием которого осуществляется, не может применяться длительно из-за негативного влияния на функционирование ЖКТ, почек, печени, сердца и сосудов, системы кроветворения. Местные препараты в виде мазей более щадящие, но не располагают достаточной проникающей способностью, чтобы нормально успокоить воспаленный спинальный нерв.
Жить только на одних лекарствах, всячески избегая операции при ее необходимости, – будет пациенту стоить дорого. Это – тупик, который неизбежно ведет к инвалидности по поводу прогрессирующей грыжи, необратимой атрофии нервной ткани и к получению в придачу дополнительных медицинских проблем. Нельзя не сказать, что неконтролируемое использование лекарств вызывает привыкание и в ряде случаев полное отсутствие эффекта.
Пациентам дольно часто врачи назначают препараты из серии хондропротекторов. Хондропротекторы улучшают питание хряща диска, но опять же, если диск еще не деформирован критически. Поэтому хондропротекторные средства целесообразны при изолированном остеохондрозе или протрузиях межпозвоночных L-дисков, в остальных случаях они не работают.
Можно ли держать грыжу под контролем, используя специальные физические упражнения для поясничного отдела? Гимнастические упражнения, чтобы принесли пользу, должны быть рекомендованы опытным реабилитологом, который в руках держит ваш МРТ-снимок и полностью знаком с вашими физическими данными и состоянием здоровья. Первый курс должен осуществляться под бдительным контролем доктора по ЛФК. Самостоятельное апробирование гимнастических чудо-тренировок из интернета чревато увеличением и/или смещением грыжевой массы в опасную зону с усилением неврологического дефицита.
Благотворное воздействие гимнастических упражнений, разработанных индивидуально под каждого пациента, заключается в активизации кровообращения в зоне поражения, укреплении и разгрузке мышц, распрямлении позвонков и увеличении межпозвоночного пространства. Регулярные, правильно спланированные тренировки благоприятствуют уменьшению частоты рецидивов, улучшению двигательных возможностей. Хорошим дополнением к ЛФК станут занятия в бассейне под наблюдением врача-инструктора по плаванию и аквагимнастике.
Однако в острый период заниматься противопоказано до тех пор, пока признаки обострения не будут ликвидированы покоем и медикаментами. Кроме того, физическое воздействие (тракционное в особенности) на поясницу при грыжах крупных размеров (>8 мм), даже с лечебной целью, может принести больше вреда, чем пользы. Поэтому специалисты акцентируют, что таким пациентам прежде всего нужно как можно раньше прооперировать грыжу, а уже после заниматься продуктивным восстановлением костно-мышечной системы и ЦНС посредством лечебной физкультуры.
Массажные тактики нацелены на улучшение трофики тканей (повышение кровотока и лимфооттока, снабжение клеток питанием и кислородом), снятие мышечного напряжения, профилактику атрофии, снижение давления на межпозвоночные диски. К ним запрещено обращаться, как и в случае с ЛФК, в острые периоды болезни. Массажные и мануальные процедуры проводятся строго по показаниям высокого уровня специалистом по части «неврология-ортопедия», так как грыжа грыже рознь.
Любая рефлексотерапия должна выполняться очень осторожно и профессионально, без дергания, скручивания, чрезмерного давления на позвоночник, чтобы не повредить слабый диск еще больше и не направить выпячивание в неблагополучную сторону. Нежелательно по этой же причине использовать всевозможный тактики вправления грыжи, эффект может быть полностью противоположный.
У массажа для данной области много противопоказаний: объемные выпячивания (3 ст.), секвестрация, гипертония, заболевания почек и пр. Массажные техники, если они не противопоказаны, должны рассматриваться исключительно в контексте базового лечебного процесса, а не как единственный способ лечения. Массаж, мануальная терапия – не панацея, они не вылечат грыжу без хирургического вмешательства, но могут быть весьма полезными при «молодой», только зарождающейся грыже. Неоценимую пользу массаж оказывает в восстановлении позвоночника после уже проведенной операции.
Физиотерапевтические сеансы – один из составляющих элементов профилактического лечения. К полному выздоровлению физиопроцедуры не приведут, повернуть вспять деструкцию фиброзно-хрящевой межпозвонковой прокладки тоже не в их полномочии. Но приостановить прогрессирование фиброзно-хрящевых и костных дегенераций в проекции поясничного отдела, используя физиотерапию, вполне достижимо. Ремиссия достигается за счет сокращения отека вокруг пораженного диска, восстановления хорошей циркуляции крови, снятия мышечного гипертонуса.
Электро- и фонофорез, магнитолечение, импульсная терапия, ультразвук, лазеротерапия, электромиостимуляция – стандартные процедуры, рекомендуемые в определенном сочетании людям с таким диагнозом. Скольким пациентам они помогли снизить или полностью убрать болезненные симптомы? Статистика неутешительная. Только 50% людей после полноценных курсов физиотерапии поясничного отдела отмечают заметное и стойкое облегчение.
Примерно в 10% случаев физиотерапия не улучает и не ухудшает самочувствие. И целых 40% людей терпят полное фиаско от физиотерапии, жалуясь на появление и усиление боли. Все дело в том, физиотерапевтические методы в большинстве своем основываются на принципах глубинного разогрева мягких тканей или электрической нервно-мышечной стимуляции. Подобные физиоманипуляции могут содействовать не устранению, а, напротив, увеличению отека на воспаленном нервном стволе, что провоцирует усиление болезненных признаков.
Поясничные, пояснично-крестцовые грыжи позвоночника при неправильном и несвоевременном лечении приводят к нарушению иннервации тазовых органов, мышц нижних конечностей, нарастанию неврологического дефицита. Самым неблагополучным последствием, более распространенным на 3-4 ст., является синдром конского хвоста, который проявляется:
- мучительными интенсивными корешковыми болями;
- периферическим параличом или парезом ног с преобладанием в дистальных отделах;
- выпадением всех видов чувствительности и рефлексов в нижних конечностях и в области промежности;
- тяжелыми расстройствами функций сигмовидной и прямой кишки, мочевыделительного тракта, мужской и женской репродуктивной системы (каловая инконтиненция, неконтролируемое мочеиспускание, импотенция, бесплодие и пр.).
При обнаружении хотя бы одного из перечисленных признаков поражения конского хвоста больной как можно скорее нуждается в нейрохирургическом лечении. Никакие консервативные тактики в данном случае не спасут! От того, сколько прошло времени с момента появления синдрома до операции, всецело будет зависеть прогноз восстановления нервной иннервации и функциональных нарушений.
Восстановить целостность фиброзного кольца и уменьшить размер сформированной грыжи невозможно консервативными тактиками лечения. Симптоматикой поясничных грыж трудно управлять консервативно на запущенных стадиях, так как источник мучительного состояния никуда не девается. По факту нет ни одного пациента, кто при таком серьезном диагнозе избавился бы от грыжи и ее последствий без операции.
Безоперационный подход может быть оправданным только на раннем этапе, когда деформация незначительная и еще не привела к разрыву соединительнотканных волокон диска, поражению нервных окончаний. Только при начальной форме реально добиться стойкой ремиссии за счет проводимой комплексной терапии регулярными курсами в течение всей жизни. Иными словами, консервативное лечение будет производить поддерживающий профилактический эффект благодаря стимуляции кровообращения и метаболизма, что позволит притормозить процессы разрушения и не допустить перехода протрузии в экструзию.
На предпоследней и последней стадиях консервативные методики утрачивают свою актуальность. Как бы этого не хотелось, ими не получится втянуть грыжу обратно, рассосать секвестр, срастить разорванное кольцо. В этом плане все безоперационные способы бессильны. На поздних сроках максимум, чем они могут помочь, так это снизить интенсивность болевого синдрома. Да и то, как показывает практический опыт, в единичных случаях.
- Консервативная терапия не может быть альтернативой хирургическому вмешательству, поскольку она не устраняет грыжу, а оказывает лишь симптоматический эффект.
- За данными клинических наблюдений, не менее 40% пациентов, которых лечили консервативно, имеют неудовлетворительные результаты. Спустя 6-12 месяцев они оперируются по причине неэффективности предыдущего лечения или развившихся осложнений.
- При заболевании 3 стадии и 4 стадии показано оперативное вмешательство (микродискэктомия, эндоскопия). На 4 стадии ввиду высокой угрозы необратимого повреждения спинного мозга и нервных пучков секвестром операцию по удалению секвестра и коррекции диска назначают в экстренном порядке.
- Если неинвазивный подход на 1-2 ст. патологии в течение 6 месяцев не увенчался успехом в борьбе с болью или отмечается прогрессирование на МРТ, целесообразно рассмотреть малоинвазивный способ удаления грыжи (эндоскопию, нуклеопластику).
Начавшиеся симптомы утраты чувствительности – нехороший знак, предвещающий в ближайшем будущем возникновение параплегии. Чтобы можно было избежать драматического исхода в виде паралича, от которого бывает и хирургия не спасает, важно в ограниченные сроки пройти нейрохирургическую операцию.
https://cyberleninka.ru/article/v/oslozhneniya-razlichnyh-vidov-hirurgii-gryzh-poyasnichnyh-mezhpozvonkovyh-diskov
https://cyberleninka.ru/article/v/kompleksnoe-lechenie-mezhpozvonkovyh-gryzh-poyasnichno-kresttsovogo-otdela-pozvonochnika
https://cyberleninka.ru/article/v/sovremennaya-diagnostika-retsidivov-gryzh-poyasnichnyh-mezhpozvonkovyh-diskov
https://cyberleninka.ru/article/v/opyt-lecheniya-bolnyh-s-gryzhami-mezhpozvonkovyh-diskov-na-poyasnichnom-urovne
https://www.spine-health.com/conditions/herniated-disc/surgery-lumbar-herniated-disc
https://www.webmd.com/back-pain/surgery-for-herniated-disk#1
источник
Наверно вам уже приходилось сталкиваться с понятием «секвестрированная грыжа». В словарях слову «секвестрация» дано следующее определение:
Секвестрация — это отторжение от жизнеспособной ткани отмершего участка.
Применимо к межпозвоночной грыже, расшифровка слова позволяет понять, как образуется секвестрированная грыжа позвоночника.
Секвестрация грыжи — это полный отрыв провисающей за пределы фиброзного кольца грыжи в пространство спинномозгового канала, а также заключительный четвертый этап процесса образования грыжи
Выпавший и пустившийся в «свободное плавание» секвестр, некогда бывший частью такого полезного и нужного диска, превращается в мертвое инородное тело, которое может нанести серьезный вред:
Придавить собой нерв или спинной мозг, а это — сильнейшие корешковые и миелопатические синдромы, зависящие от того, в каком отделе позвоночника находится выпавший секвестр:
В шейном отделе:
- вегетососудистая дистония:
боли в голове и головокружения, метеозависимость (скачки давления из-за погоды) - иррадиирование боли в руку, в плечевую и лопаточную области
- онемение и покалывания в кончиках пальцев
В грудном отделе:
- боли в груди, при попытках вздохнуть, кашлянуть или чихнуть
- вегетативно-висцеральные симптомы, имитирующие болезни:
стенокардию и аритмию, пневмонию, плеврит, панкреатит, холецистит
В пояснично-крестцовом отделе:
- люмбаго и ишиас (сильные боли в области поясницы и крестца, иррадиирующие по заднебоковой поверхности ноги, начиная с ягодицы и до ступни)
- мышечная слабость и нарушение рефлексов сухожилий в нижних конечностях (чаще всего в стопе)
- дисфункции органов большого и малого таза
Секвестрированная грыжа позвоночника может иметь как ярко выраженную клиническую картину, так и сглаженную.
Если грыжа развивается в результате дистрофических процессов, происходящих в организме и позвоночнике, то напоминать о себе она может приступами хронической боли, к которой человек уже привык. (Есть также немало случаев, когда грыжа никак не проявляет себя, если она не задевает нерв).
Что происходит дальше? Не получающий питания диск постепенно из года в год утончается и сохнет, а вышедшая за пределы диска грыжа со временем некротизируется. Наступает момент, когда она может отпасть сама по себе или под влиянием незначительной нагрузки. Если выпавший секвестр, не причинив особого вреда ни нервным волокнам, ни спинному мозгу, где-то удачно «засел» в позвоночном канале, то могут возникнуть довольно умеренные боли и вегетативные симптомы.
Другой вариант: та же грыжа позвоночника, но секвестрация происходит не естественным, а вынужденным путем: при резких движениях и наклонах либо сопряжена с поднятием чего-то тяжелого. Тогда выпадение ядра происходит с большей скоростью, и если при этом задеты нервы или спинной мозг, то:
- боли могут быть внезапными, кинжальными
- ходить становится невыносимо трудно или даже невозможно
- начинаются явные вегетативные нарушения
При травмах же происходит молниеносная секвестрация, которая часто сопровождается полным разрушением диска. При этом последствия непредсказуемые. Самые худшие:
- спинальный и болевой шок
- остановка дыхания
- паралич конечностей и органов таза
- потеря чувствительности
Секвестрированная грыжа позвоночника может также привести к хроническим аутоиммунным воспалительным процессам в позвоночнике и в иннервированных внутренних органах. Это происходит из-за того, что иммунная система воспринимает секвестр как враждебное инородное тело и атакует его своими антителами.
Выбор лечения зависит от той угрозы, какую несет выпавший секвестр.
Хирургическое лечение рекомендуется:
- Если размер секвестра превышает 10−15 мм
- Секвестрированная грыжа сильно сдавливает нервный корешок или спинной мозг
- Имеется стеноз спинномозгового канала
- Появляются тревожные симптомы онемения в конечностях
- При серьезных проблемах с внутренними органами, в частности при нарушениях мочеиспускания или дефекации (задержках или недержании)
- При стойких аутоиммунных воспалительных процессах
- При отсутствии результатов длительного консервативного лечения
Первые появившиеся признаки онемения конечностей — сигнал к немедленной операции. Хирургическое лечение, проводимое уже после наступления паралича, увы, не приведет к полному возврату чувствительности
Типы применяемых хирургических операций
При удалении грыжи используют уже известные нам малоинвазивные способы:
Также применяется операция хемонуклеолиз — растворение диска при помощи введения внутрь его особых веществ.
Может возникнуть впечатление, что секвестрированная грыжа — это обязательно приговор к операции. Однако в последнее время медики склоняются все больше в пользу консервативного лечения, так как местоположение секвестра может быть труднодоступным, и операция может привести к нарушениям стабильности позвоночника и новым рецидивам.
Консервативное лечение может быть наиболее эффективным, если его начинать проводить на стадии «экструзии», то есть когда ядро фактически уже вышло за пределы диска, но пока еще удерживается силами поверхностного натяжения студенистого вещества
Смысл в том, чтобы удерживать секвестр от выпадения весь период его некротизации и образования на его месте остеофитов, которые в данном случае сыграют добрую роль: запломбируют место выхода грыжи. Главное, чтобы образовавшиеся остеофиты не ранили нервные окончания и не привели к новой проблеме.
Лечение секвестрированной грыжи консервативным путем ведется долго, так как ее обезызвествление может проходить от одного до 2-х лет. Но это именно тот случай, когда результат может оправдать все мучения.
Консервативное лечение производят по следующей методике:
- В течение недели, после того как вышла грыжа, соблюдается постельный режим с применением противовоспалительных и обезболивающих средств:
НПВС, новокаиновая блокада, миорелаксанты - Мануальная терапия и массаж в течение полугода делаются крайне осторожно и только у хорошего специалиста
- Выполняется постизометрическая релаксация (специальные статические упражнения)
- К физиотерапии надо отнестись критично, выбирая такие методы, которые не принесут вреда
- Движение первые полгода осуществляются только в бандаже, предохраняющем выпадение грыжи, затем постепенно начинают его снимать
- По прошествии полугода приемы мануальной терапии и массажа можно расширить. Также начинается ЛФК, но под жестким контролем реабилитолога
Поднимать тяжести и наклоняться нельзя весь период лечения!
Видео: Лечение секвестрированной грыжи позвоночника без операции
источник
Согласно медицинской статистике, с каждым годом происходит увеличение количества обращений к ортопедам и хирургам с различного рода патологиями позвоночного столба. Особую настороженность вызывает появление болевых ощущений, особенно сильной интенсивности, мешающих нормальной жизнедеятельности.
Одной из таких серьёзных патологий является секвестрированная грыжа позвоночника, приводящая к возникновению сильнейших болевых ощущений и даже развитию паралича.
Секвестрированная грыжа позвоночника является вариантом осложненного течения межпозвоночных грыж.
Для того чтобы подробнее разобраться, что же такое секвестрированная грыжа, необходимо иметь хоть какое-то представление о строении позвоночного столба. Он состоит из отдельных позвонков, между которыми расположены межпозвоночные диски, служащие своеобразной прокладкой. Они связывают позвонки в один крепкий подвижный каркас, являющийся основой всего человеческого туловища (кроме них соединяющими агентами служат и позвонковые отростки, а также расположенные на их поверхности суставы). Позвонки построены из тела, дуги и отростков. В отверстии, образованном дугой, проходит спинной мозг.
Межпозвоночный диск получил своё название благодаря своей форме. Это сложное образование, которое формируется из трёх составляющих:
- Пульпозного ядра, которое является своего рода слизеобразной массой, состоящей в основном из особых гетерополисахаридов (гликозаминогликанов), являющихся важной составляющей межклеточного вещества соединительной ткани позвоночного столба. Именно этот отдел диска отвечает за регулирование нагрузки на позвоночник. За счёт способности поглощать и отдавать воду создаётся возможность амортизации.
- Фиброзного кольца, окружающего и удерживающего пульпозное ядро в центре. Оно отвечает за предупреждение смещения позвонков в стороны, образуя прочные межпозвоночные связи. Состоит из фиброзных пластин в форме кольца (их двадцать пять), между которыми расположены волокна коллагена.
- Своеобразных замыкательных пластинок, в которых присутствуют включения гиалинового хряща. Этот слой выполняет защитную и питательную функции, покрывая позвонки в верхней и нижней частях.
Под воздействием определённых факторов вначале фиброзное кольцо, а затем и замыкательные пластинки расходятся, и пульпозное ядро начинает как бы вытекать в канал спинного мозга. В этом случае говорят о выпадении диска.
Выделяют 4 стадии развития грыжи:
- Пролабирование (дегенерация). При этом происходит растяжение фиброзных колец из за недостатка воды и снижения внутридискового давления, и пульпозное ядро как бы выпячивается в сторону спинномозгового канала.
- Далее самое крайнее (как его еще называют, пограничное) фиброзное кольцо сильно растягивается и истончается, и вся масса ядра выходит из центра, но ещё пока сдерживается продольной связкой позвоночника и не покидает пределы диска. Эта стадия получила название протрузия (пролапс).
- Экструзия. В результате сильной нагрузки на позвоничник фиброзное кольцо не выдерживает и разрывается. Пульпозное ядро попадает в область замыкательных пластинок и даже может выходить за их пределы.
- Секвестрация (или выпадение диска). Происходит полное выхождение содержимого пульпозного ядра за пределы диска (выпадение в спинномозговой канал). Это и есть секвестрированная грыжа позвоночника.
В грудной части позвоночного столба секвестрация диска происходит крайне редко (0,2 процента из всех случаев). В связи с этим грудной отдел в общую классификацию секвестрированных грыж не входит. Выделяют:
- Секвестрированные грыжи шейного отдела позвоночника. Появляются реже остальных видов. Образуются между последними позвонками шейной области: между шестым и седьмым (c6 — c7).
- Секвестрированные грыжи поясничного отдела. Они являются самыми распространёнными, так как область поясницы наиболее подвержена различным нагрузкам. В восьмидесяти процентах всех случаев секвестрация происходит в диске между четвёртым и пятым поясничными позвонками (l4 — l5).
- Секвестрированные грыжи пояснично-крестцового отдела. Возникают на стыке поясничной и крестцовой части позвоночного столба, а именно между последним пятым поясничным позвонком и первым крестцовым (l5 — s1). Их можно обнаружить у каждого четвёртого пациента с таким заболеванием.
Существует множество факторов, которые способствуют формированию секвестрированной грыжи позвоночника. Но основными из них считают:
- постоянные тяжелые физические нагрузки, требующие поднятия тяжёлых предметов (работа грузчиков, спортсмены и прочие);
- поднятие тяжестей при неправильном положении тела;
- избыточную массу тела и выраженное ожирение;
- любые нарушения метаболических функций организма;
- вредные привычки (постоянное употребление алкогольных напитков, курение);
- генетическая предрасположенность;
- частые переохлаждения (чаще этому подвержены лица, вынужденные работать в неотапливаемых помещениях, например, работники крупных складов и так далее);
- длительное пребывание в неудобной позе;
- гиподинамия (малая физическая активность);
- частые стрессовые ситуации;
- возраст старше шестидесяти лет.
Кроме того, выделяют основные причины, из-за которых человек обретает этот недуг:
- различные травмы позвоночного столба независимо от степени тяжести;
- остеохондроз;
- искривления позвоночника;
- дисплазии (нарушение развития отдельных структур);
- нарушения минерального обмена (например, при остеопорозе).
Для каждого вида секвестрированной грыжи существует свой ряд индивидуальных симптомов, по которым врач сможет определить её наличие.
При грыжах поясничного отдела позвоночника у больного возникают такие ощущения, как:
- сильные простреливающие боли в пояснице;
- скованность в поясничной области (невозможно наклониться и так далее), в результате чего нарушается осанка;
- мраморный окрас кожных покровов из-за нарушения кровообращения в этом отделе;
- ослабление и постепенная потеря чувствительности ног (в первую очередь страдают икроножные мышцы, затем пальцы и стопы).
Грыжи пояснично-крестцового отдела характеризуются:
- болезненными ощущениями в нижней поясничной области, отдающие в ягодичные мышцы;
- болью во время движений (также больные жалуются, что им больно сидеть);
- развитием паралича;
- проблемами с мочеиспусканием и дефекацией (могут сопровождаться сильнейшими болями).
При патологии в шейной части позвоночного столба возникают:
- болевые ощущения в области шеи, отдающие в двуглавую и трёхглавую мышцы плеча (бицепс и трицепс);
- онемение плечевой и предплечевой области рук, пальцев;
- слабость верхних конечностей (многим с трудом удаётся поднять руки вверх);
- головокружение и головные боли;
- снижение зрительной и слуховой функций;
- скачки артериального давления как вверх, так и вниз.
Не смотря на то, что секвестрация в грудном отделе не входит в классификацию грыж, она всё же имеет место быть. Если патология развивается в этом отделе позвоночника, отмечаются следующие симптомы:
- болезненность при поворотах туловища;
- боли в области сердца, усиливающиеся на вдохе;
- болевые ощущения в эпигастральной области.

Диагностика секвестрированной грыжи, как правило, не ограничивается сбором жалоб и анамнеза. Безусловно, невролог расспросит пациента о том, что его беспокоит на данный момент, и проведёт наружный осмотр. В основном этого бывает недостаточно. Врач порекомендует дополнительно пройти рентгенологическое исследование или же направит на магнитно-резонансную томографию.
Первый метод в последнее время отходит на второй план, так как он способен выявить патологию уже на более поздних стадиях, и используется тогда, когда исследование нужно провести срочно. Томография же считается более информативной. Мало того, что при с её помощью можно выявить грыжу, она позволяет определить стадию секвестрации, в каком именно месте произошло выпадение диска, а также степень поражения нервных корешков.
Стопроцентное избавление от секвестрированной грыжи позвоночника — это проведение операции по её удалению. Но также возможно и применение консервативных методов, благодаря которым пациент сможет какое-то время вести нормальный образ жизни, не прибегая к хирургическому вмешательству.
Безоперативное лечение состоит из медикаментозной терапии, физиотерапевтического воздействия, специализированной гимнастики и нетрадиционных методов.
Медикаментозная терапия помогает уменьшить проявления патологии и способствует замедлению её развития. Врач может назначить препараты следующих групп:
- Нестероидные противовоспалительные средства (НПВС). Используются в виде таблеток, мази, геля или уколов. Они способствуют уменьшению воспаления тканей вокруг ущемлённого нерва, тем самым снимая болевые ощущения. Из этой группы доктора наиболее часто назначают препараты, которые созданы на основе диклофенака, ибупрофена, нимесулида, мелоксикама, кеторолака и других веществ.
- Глюкокортикостероиды (стероидные гормоны). Достаточно широко применяется Преднизолон. Его выписывают в случаях, когда препараты группы НПВС не способны устранить воспалительный процесс. Кроме того, он препятствует развитию аутоимунных реакций организма, то есть извращённой работы иммунитета, когда он воспринимает клетки собственного организма как чужеродные.
- Спазмолитические средства (или миорелаксанты). Необходимы для снятия мышечного напряжения (спазма), которое всегда сопровождает воспаление. Одними из успешно применяемых средств являются Сирдалут и Мидокалм.
- Анальгезирующие препараты (ненаркотические). Принимаются для дополнительного обезболивания, если НПВС справляется с болью недостаточно. Очень популярен Баралгин, который является достаточно эффективным и недорогим лекарством.
- Ноотропы в сочетании с сосудорасширяющими препаратами. Представителями являются Актовегин и Трентал. Они способствуют улучшению циркуляции крови и питания воспалённых тканей.
- Мочегонные. Назначаются не в каждом клиническом случае. Необходимы они для быстрого снятия отёка повреждённых тканей, тем самым снижая сдавление нервов. Из них можно выделить Фуросемид и Верошпирон.
- Хондропротекторы. Являются обязательной составляющей медикаментозной терапии секвестрированных грыж позвоночника. Эти препараты тормозят разрушение хрящевой ткани, тем самым способствуя замедлению секвестрации. Известны такие представители, как Дона, Терафлекс, Мукосат и другие.
- Новокаиновая блокада. Заключается во введении обезболивающего препарата (не обязательно Новокаина) непосредственно в источник боли. Это быстрый и эффективный способ устранения спазма и болевых ощущений. Действие лекарства продолжается примерно месяц, после окончания которого пациент вынужден прибегнуть к этой процедуре вновь.

Физиотерапевтические методы в совокупности с медикаментозной терапией позволяют снять воспаление и отёк тканей, а также уменьшить боль.
В острый период болезни физиопроцедуры применяться не могут, так как существует риск ухудшить течение болезни.
Благоприятно воздействуют на поражённую область такие виды физиотерапии, как:
- Магнитотерапия. Заключается в воздействии на поражённую область переменных или постоянных магнитных полей низкой частоты, благодаря чему воспаление уменьшается, и боль стихает.
- Ультразвук. Это воздействие на воспалённый участок ультразвуковыми волнами, благодаря которым область позвоночного столба с грыжей нагревается. Благодаря этому происходит усиление обменных процессов в тканях, уменьшается воспаление, снимается мышечный спазм.
- Иглорефлексотерапия. Заключается в воздействии специальными иглами на биологически активные точки человеческого тела, благодаря чему снимается мышечное напряжение, усиливается местное кровообращение и снимается воспаление.
- Электрофорез. Это своего рода доставка лекарственных веществ в больной участок посредством слабых электрических токов. После такого влияния происходит уменьшение болевого синдрома.
- Диадинамотерапия. Это лечение импульсными электрическими токами, стимулирующими обменные процессы в тканях. Кроме того, после такой процедуры больные отмечают заметное снижение болевых проявлений.
- Водные процедуры. Благоприятный эффект оказывает плавание. Оно равномерно распределяет нагрузку на все группы мышц позвоночника, восстанавливая нормальное кровоснабжение в них. При этом улучшаются обменные процессы в тканях, вовлечённых в патологический процесс.
- Массаж и мануальная терапия. Проводятся крайне осторожно. При помощи специальных манипуляционных действий специалист способен улучшить состояние пациента. Такие воздействия улучшают метаболизм и кровообращение в мышечных тканях, способствуют устранению незначительных смещений позвонков, помогают в какой-то степени освободить защемлённые участки спинного мозга.
Кроме того, пациентам рекомендуют носить специальные корсеты и бандажи, которые помогают держать спину в правильном положении, уменьшают нагрузку на неё и минимизируют риск смещения позвонков. Не менее важно заменить обычный матрас, на котором спит больной, на ортопедический.
Любой доктор согласиться с тем, что постоянная двигательная активность способствует улучшению самочувствия и продливает жизнь. Специалисты не просто рекомендуют, а настаивают на лечебной гимнастике, так как она повышает мышечную активность, способствуя увеличению амплитуды движений в патологическом участке.
Чаще всего используют упражнения для растяжения и релаксации мышечных волокон. Выполнять их рекомендовано плавно и очень медленно, и при появлении неприятных или болезненных ощущений необходимо остановиться.
Лечебная гимнастика, как и физиотерапевтические процедуры, не применяется в период обострения. Занятия должны производиться исключительно в стадии ремиссии заболевания (чаще всего после оперативного вмешательства) при отсутствии болевого синдрома.
Без врачебного контроля заниматься гимнастикой крайне не желательно, так как в любой момент может пойти что-то не так. Самостоятельно выполнять упражнения разрешается только тогда, когда пациент полностью усвоил всю технику и последовательность их проведения. Для каждого отдела позвоночника, в котором локализован секвестрат, существуют свои упражнения.

Так, для поясничного и пояснично-крестцового отделов будет полезен такой комплекс упражнений (первые семь пунктов выполять следует лёжа на спине):
- Ноги вместе, выпрямляем их в коленных суставах, пальцы стоп направляем на себя, напрягаем ягодичные мышцы. Ладони необходимо прижать к полу и выпрямить спину. Зафиксировать положение на 5–10 секунд, затем расслабиться. Повторять упражнение до пяти раз.
- Ноги вместе, слегка согибаем их в коленных суставах, пальцы стоп направляем на себя. Запястья рук и пятки должны быть прижаты к полу. В таком положении необходимо постараться напрячь мышцы живота. Упражение повторяется пять раз.
- Ноги вместе, колени согнуты, стопы и ладони полностью касаются поверхности пола. Необходимо напрячь мышцы ягодиц и живота. Повторяем пять раз.
- Одна нога прямая, плотно прижата к поверхности пола, вторую поднимаем перпендикулярно первой. Нужно постараться, чтобы конечности были прямыми. Задерживаем положение на пять секунд, затем меняем ноги местами. Повторяем упражнение 6 раз.
- Руки расслаблены, лежат на полу. Приподнимаем голову, слегка сгибаем ноги в коленных суставах, пятки прижимаем к полу. В таком положении напрягаем мышцы живота. Повторяем упражнение 5 раз.
- Руки, лопатки, стопы плотно прижаты к полу, ноги согнуты в коленных суставах. Поднимаем бёдра, напрягая при этом ягодичные мышцы. Выполняем упражнение пять раз.
- Упражнение «Поза эмбриона». Ноги максимально сгибаем в коленных суставах, приводим их к груди и обхватываем руками. Повторяем пять раз.
- Садимся прямо, ноги прямые, плотно прижаты к полу. Руки располагаем сзади от туловища и опираемся на них. При этом стараемся напрягать мышцы ягодиц и живота. Повторяем 5 раз.
- Упражнение «Кошечка». Стоя на четвереньках сгибаем и выгибаем спину, при этом поднимая (при сгибании) и опуская (при выгибании) голову. Упражнение выполняем по пять раз.
- Стоя на четвереньках, вытягиваем правую руку вперёд, левую ногу назад, при этом напрягая живот и ягодицы. Меняем положение. Повторяем по пять раз.
Если грыжа находится в шейной части позвоночного столба, то следует выполнять следующие упражнения (можно в положении сидя и стоя):
- Наклоны головы вперёд, назад, влево, вправо;
- Повороты головы влево, вправо;
- Круговые движения головой;
- Наклоны головы с фиксацией положения: после наклона на несколько секунд фиксируем голову в этом положении).
- При повороте головы влево или вправо, фиксируем её в этом положении и пытаемся выполнить наклоны.
При поражении грудной области успешно применяется следующая гимнастика:
- Положение стоя, ноги на ширине плеч, руки на поясе. Выполняем упражнение на растяжение мышц грудной области, поднимая и потягивая руки вверх.
- Положение сидя на стуле прямо, руки с разведёнными локтями за головой. Производим сгибание и разгибание грудного отдела позвоночника.
- Положение сидя на стуле прямо, руки расположены на бёдрах. Выполняем сведение и разведение лопаток.
- Положение стоя у стены, прямыми руками как бы скользим по ней.
- Положение сидя на стуле прямо, руки, согнутые в локтях, держим перед собой. Выполняем движения, будто плывём.
- Положение лёжа на животе, руки прямые и разведены в стороны. Поднимаем и опускаем их.
- Положение сидя, ноги вместе. Спину вначале держим прямо, затем постепенно наклоняемся вперёд, одновременно сгибая позвоночник.
Конечно же это не весь список применяемого гимнастического комплекса. Такие упражнения используются практически в каждом клиническом случае. Дополнительные виды физкультуры врачи подбирают каждому пациенту индивидуально.
Кроме стандартной ЛФК успешно применяется гимнастика, которую разработал профессор Бубновский. Она заключается в выполнении упражнений на особых тренажёрах. Эта физкультура способствует разогреву тканей, окружающих больной сегмент позвоночника, благодаря восстановлению циркуляции крови. Вследствие этого происходит увеличение подвижности в позвонках и постепенное восстановление повреждённых структур. Выполняя такую зарядку больной может значительно облегчить своё состояние. Но обязательно нужно помнить то, что заниматься физкультурой нужно ежедневно и строго соблюдать все врачебные рекомендации, иначе вместо положительного эффекта можно получить обратный.
Возможно, кого-то расстроит, а кому-то «откроет глаза» тот факт, что народными методами секвестрированную грыжу позвоночника вылечить нельзя. Медицина пока ещё не знает случаев чудесного исцеления от этого недуга. Тем не менее некоторые способы воздействия на поражённую область специалисты одобряют. Стоит выделить:
- Медовый массаж. Как известно, мёд считается отличным природным противовоспалительным средством. Массаж с мёдом способствует мышечной релаксации в области грыжи, снимает воспаление. Выполняется он лёгкими похлопывающими движениями по больному участку. Никакого давления на ткани не должно быть. иначе это может спровоцировать лишь ухудшение, а не улучшение состояния.
- Растирание настойками лечебных трав. Также как и массаж следует проводить без давления. Спирт в составе настойки способствует улучшению циркуляции крови в поражённых областях, благодаря чему травяные экстракты лучше проникают в ткани.
Операция является единственным стопроцентным способом избавления от заболевания. Как бы больной не избегал её, рано или поздно ему придётся обратиться за помощью к хирургам.
К удалению грыжи прибегают в тех случаях, когда:
- состояние пациента не меняется на протяжении шести и более месяцев;
- при улучшении состояния на фоне медикаментозной терапии резко развилось ухудшение;
- секвестрат «выпал» в канал спинного мозга;
- развился паралич.
Широко применяются такие методики:
- Лазерное удаление грыжи (или лазерная вапоризация). Заключается в нагревании межпозвоночного диска лазером, из-за чего тот теряет влагу и уменьшается в размерах. Благодаря этому происходит регресс секвестрата. Но не всё так идеально, как хотелось бы. Этот способ только внедряется в хирургию, и все последствия такой операции мало изучены.
- Дискэктомия. Бывает полной и частичной (микродискэктомия). При полной производится удаление межпозвоночного диска и замена его имплантом. При частичной удаляется часть поврежденного диска вместе с секвестратом, удалённый участок замещается имплантом (специальной пластиной). Недостатком микродискэктомии является возможможность повторного возникновения грыжи.
- Ламиноэктомия. Это частичное или полное удаление позвонка, оказывающего давление на нервы, и замена его протезом.
Редко, но встречаются такие счастливчики, у которых происходит рассасывание грыжи без помощи хирургии. При грамотной медикаментозной терапии происходит усиление кровотока в окружающих грыжу тканях, уменьшается воспаление. Если к лечению присоединяется мануальная терапия, то оказывается механическое воздействие на тела позвонков и межпозвоночные диски. В результате грыжа «усыхает» и разрушается.
Главным осложнением секвестрированной грыжи является развитие стойкого паралича. Поэтому важно вовремя обратиться к специалисту дя того, чтобы этого избежать.
Прогнозы лечения, в целом, положительные. Чем раньше назначено лечение, тем выше вероятность избавления от болезни без следа. Конечно же, пока пациент лечится безоперативными методами, существует вероятность того, что, даже при выраженном улучшении состояния, резко может наступить ухудшение самочувствия. В результате он вынужден лечь на операционный стол. После хирургического вмешательства могут возникнуть стандартные послеоперативные трудности в виде: неприживаемости импланта, присоединении бактериальной инфекции, долгого незаживления швов и так далее.
Чтобы миновать все неприятные последствия, необходимо строго придерживаться рекомендаций лечащего врача.
Реабилитация после проведеия операции крайне необходима. Заключается она в следующем:
- приёме выписанных лекарственных препаратов;
- регулярном осмотре невролога и хирурга;
- выполнении специализированной гимнастики;
- ведении здорового и активного образа жизни.
Реабилитационные мероприятия направлены на скорейшее выздоровление пациента и быстрое возвращение к нормальной жизни.
Профилактика заболевания направлена в первую очередь на устранение главных причин, вызывающих появление грыжи. Необходимо:
- своевременно лечить остеохондроз;
- увеличить физическую активность;
- правильно питаться;
- не поднимать тяжести;
- отказаться от вредных привычек.
Секвестрированная грыжа — это ещё не приговор. При правильном подходе к лечению возможно полностью избавиться от этого заболевания.
источник