Здравствуйте доктор! После удаления двухсторонней паховой грыжи появился отек яичек. Мой лечащий врач сказал что это нормально и через неделю-две пройдет. Но одно было больше другого в 2 раза и намного твердее. Врач забеспокоился,назначил антибиотики,уролог сообщил что это может быть последствием инфекции.После операции прошло уже 12 дней, отек немного спал, но по прежнему одно остается больше другого в размерах. Подскажите пожалуйста что это может быть и что дальше делать. Заранее благодарен.
Отвечает Чернооков Александр Иванович
Доктор медицинских наук, профессор, заведующий кафедрой госпитальной хирургии Московской медицинской академии им И.М. Сеченова.
Такая ситуация возможна после оперативного лечения грыжи. В подавляющем большинстве случаев это возможно после натяжной пластики (без сетки). Объясню механизм: при натяжной пластике необходимо «стянуть», сшить между собой грыжевые ворота. Но полностью ликвидировать слабое место, через которое выходит грыжа, у мужчин невозможно (это слабое место называется паховым каналом, и через него проходит семенной канатик – довольно нелишнее образование у мужчины). Соответственно, хирург стоит перед выбором – насколько сильно можно стянуть эти грыжевые ворота – слишком слабо – высок риск рецидива грыжи, а если посильнее – повышается риск той ситуации, которую Вы описываете. Понятно, при ненатяжной пластике с сеткой такая ситуация маловероятна. Но в Вашем случае волноваться не стоит. По описанию всё более, чем терпимо, и отёк исчезнет в ближайшие недели самостоятельно (в послеоперационном периоде в течение нескольких дней или недель наблюдается некоторый отёк тканей в области операции, что усиливает сдавление семенного канатика).
Паховая грыжа является широко распространенной патологией среди мужского населения. Заболевание легко поддается лечению при своевременной диагностике и имеет ряд опасных осложнений при запущенных формах заболевания и поздно начатом лечении. Грыжи данной локализации имеют следующее строение: грыжевые ворота (паховый канал), образованный из париетального листка брюшины грыжевой мешок (состоит из устья, тела, шейки и дна), внутреннее содержимое мешка (может быть любой орган брюшной или паховой полости). Этиология грыж паховой области может быть различной: данная патология может быть врожденной (вследствие особенностей внутриутробного развития или анатомических нарушений строения листов брюшины) или приобретенной. Приобретенные паховые грыжи являются более распространенными, чем врожденные, их возникновение связано с наличием предрасполагающих факторов:
- Наследственная (генетическая) предрасположенность;
- Возрастные особенности организма (с возрастом снижается эластичность и тонус мускулатуры);
- Особенности конституции тела;
- Масса тела (быстрый набор веса или резкое похудание приводят к возникновению грыжи);
- Неврологические нарушения (нарушения иннервации мышц абдоминальной области).
Главной причиной возникновения паховой грыжи является повышенное давление внутри брюшной области, чему способствует чрезмерные тяжелые физические нагрузки, частые запоры, затрудненный процесс мочеиспускания, частый сильный кашель.
Герниопластика (грыжесечение) – это хирургическая операция, направленная на удаление грыжи. Паховая герниопластика проводится с целью удаления патологического выпячивания брюшины и органов брюшной области в область пахового канала. Во время оперативного вмешательства затрагиваются семенной канатик и нервно-сосудистый пучок семенников. Операция является довольно простой по технике выполнения, однако требует особого внимания к малейшим деталям. Большое значение имеет послеоперационный период реабилитации. На протяжении этого периода необходимо соблюдать следующие рекомендации:
- Строго придерживаться всех назначений лечащего врача;
- Соблюдение постельного режима;
- Ежедневная замена повязки, причем манипуляцию должен проводить опытный специалист;
- Запрещено поднимать предметы весом от 5 килограмм в течение последующих 3-4 недель;
- Запрещается выполнение физических нагрузок в течение 1 месяца после проведения операции;
- Рекомендуется применение специального поддерживающего бандажа;
- Соблюдение специальной диеты: пациент должен употреблять преимущественно жидкую пищу небольшими порциями через равные промежутки времени. Пища должна быть белковой, необходимо исключить из рациона кислую, соленую, острую, жирную пищу, а также газированные и алкогольные напитки, так как данные продукты могут нарушать нормальную деятельность кишечника и вызывать расстройства пищеварения.
Если во время операции были нарушения техники проведения или же во время реабилитации были соблюдены не все рекомендации, то значительно повышается риск возникновения следующих осложнений:
- Варикоцеле. главным проявлением которого является отек яичка после операции паховой грыжи. Варикозное расширение вен может возникнуть, если во время оперативного вмешательства был поврежден или пережат сосудистый пучок яичка или произошло частичное тромбирование вен канатиков семенников;
- Гидроцеле (скопление жидкости в полости оболочек яичек). При данном патологическом процессе яичко опухает после операции на паховую грыжу, мошонка увеличивается в объеме (иногда – только с одной стороны), часто повышается общая температура тела, однако часто бывает и локальная гиперемия;
- Гормональные нарушения и расстройства сперматогенного фона. Такие осложнения возникают вследствие повреждения канатика и семенных нервов, когда происходит извлечение мешка грыжи и его содержимого или же при повторном хирургическом вмешательстве;
- Нарушение лимфатического оттока в процессе операции также способствует тому, что после операции на паховую грыжу опухает яичко;
- Появление гематомы;
- Инфицирование хирургической раневой области является крайне тяжелым осложнением, так как при несвоевременном выявлении гнойного процесса может развиться сепсис;
- Нарушение чувствительности генитальной области.
Такие осложнения не только доставляют дискомфортные ощущения, но и крайне негативно влияют на физиологические процессы мужского организма. Главными функциональными нарушениями вследствие приведенных осложнений являются:
источник
Паховая грыжа является широко распространенной патологией среди мужского населения. Заболевание легко поддается лечению при своевременной диагностике и имеет ряд опасных осложнений при запущенных формах заболевания и поздно начатом лечении. Грыжи данной локализации имеют следующее строение: грыжевые ворота (паховый канал), образованный из париетального листка брюшины грыжевой мешок (состоит из устья, тела, шейки и дна), внутреннее содержимое мешка (может быть любой орган брюшной или паховой полости). Этиология грыж паховой области может быть различной: данная патология может быть врожденной (вследствие особенностей внутриутробного развития или анатомических нарушений строения листов брюшины) или приобретенной. Приобретенные паховые грыжи являются более распространенными, чем врожденные, их возникновение связано с наличием предрасполагающих факторов:
- Наследственная (генетическая) предрасположенность;
- Возрастные особенности организма (с возрастом снижается эластичность и тонус мускулатуры);
- Особенности конституции тела;
- Масса тела (быстрый набор веса или резкое похудание приводят к возникновению грыжи);
- Неврологические нарушения (нарушения иннервации мышц абдоминальной области).
Главной причиной возникновения паховой грыжи является повышенное давление внутри брюшной области, чему способствует чрезмерные тяжелые физические нагрузки, частые запоры, затрудненный процесс мочеиспускания, частый сильный кашель.
Герниопластика (грыжесечение) – это хирургическая операция, направленная на удаление грыжи. Паховая герниопластика проводится с целью удаления патологического выпячивания брюшины и органов брюшной области в область пахового канала. Во время оперативного вмешательства затрагиваются семенной канатик и нервно-сосудистый пучок семенников. Операция является довольно простой по технике выполнения, однако требует особого внимания к малейшим деталям. Большое значение имеет послеоперационный период реабилитации. На протяжении этого периода необходимо соблюдать следующие рекомендации:
- Строго придерживаться всех назначений лечащего врача;
- Соблюдение постельного режима;
- Ежедневная замена повязки, причем манипуляцию должен проводить опытный специалист;
- Запрещено поднимать предметы весом от 5 килограмм в течение последующих 3-4 недель;
- Запрещается выполнение физических нагрузок в течение 1 месяца после проведения операции;
- Рекомендуется применение специального поддерживающего бандажа;
- Соблюдение специальной диеты: пациент должен употреблять преимущественно жидкую пищу небольшими порциями через равные промежутки времени. Пища должна быть белковой, необходимо исключить из рациона кислую, соленую, острую, жирную пищу, а также газированные и алкогольные напитки, так как данные продукты могут нарушать нормальную деятельность кишечника и вызывать расстройства пищеварения.
Если во время операции были нарушения техники проведения или же во время реабилитации были соблюдены не все рекомендации, то значительно повышается риск возникновения следующих осложнений:
- Варикоцеле, главным проявлением которого является отек яичка после операции паховой грыжи. Варикозное расширение вен может возникнуть, если во время оперативного вмешательства был поврежден или пережат сосудистый пучок яичка или произошло частичное тромбирование вен канатиков семенников;
- Гидроцеле (скопление жидкости в полости оболочек яичек). При данном патологическом процессе яичко опухает после операции на паховую грыжу, мошонка увеличивается в объеме (иногда – только с одной стороны), часто повышается общая температура тела, однако часто бывает и локальная гиперемия;
- Гормональные нарушения и расстройства сперматогенного фона. Такие осложнения возникают вследствие повреждения канатика и семенных нервов, когда происходит извлечение мешка грыжи и его содержимого или же при повторном хирургическом вмешательстве;
- Нарушение лимфатического оттока в процессе операции также способствует тому, что после операции на паховую грыжу опухает яичко;
- Появление гематомы;
- Инфицирование хирургической раневой области является крайне тяжелым осложнением, так как при несвоевременном выявлении гнойного процесса может развиться сепсис;
- Нарушение чувствительности генитальной области.
Такие осложнения не только доставляют дискомфортные ощущения, но и крайне негативно влияют на физиологические процессы мужского организма. Главными функциональными нарушениями вследствие приведенных осложнений являются:
- Бесплодие (вследствие нарушения нормального созревания сперматозоидов и синтеза достаточного количества гамет, а также нарушения их выброса);
- Атрофия и некроз яичек;
- Тромбоз близлежащих вен;
- Системное заражение крови.
Диагностика осложнений должна проводиться немедленно, сразу после появления каких-либо дискомфортных ощущений, не связанных с нормальным течением реабилитационного периода. К ним относятся: резкие интенсивные боли в области промежности и семенников, гиперемия кожных покровов паховой области, появление гнойного отделяемого из области раны, симптомы общей интоксикации (резкое повышение температуры тела до фебрильных показателей, жар, тошнота, рвота, обильное потоотделение), опухлость яичек. При подозрении на развитие осложнения назначаются такие методы обследования:
- Общий и клинический анализ крови;
- Бактериальный посев крови;
- Клинический анализ мочи;
- Пальпаторное исследование области промежности и яичек;
- Диафаноскопия (позволяет определить в мошонке наличие жидкости или какого-либо органа брюшной полости);
- Ультразвуковое исследование паховой области;
- Доплерография области мошонки и паха.
Тактика лечения зависит от вида осложнения и степени его тяжести. В основном лечение – хирургическое, в сочетании с иммуномодулирующими и антибиотическими препаратами.
источник
Паховое грыжесечение — это операция, которая выполняется в непосредственном контакте с семенным канатиком — сосудисто-нервным пучком яичка, особенно при косой форме грыжи. В литературе описаны случаи возникновения бесплодия после как натяжной, так и ненатяжной паховой герниопластики. Развитие данного осложнения реже связано с повреждением семявыносящего протока, яичковой артерии, а чаще с нарушением венозного и лимфатического дренажа яичка. Определённое негативное воздействие оказывает повреждение нервных волокон семенного канатика, а также пересечение мышцы, поднимающей яичко и утрата кремастерного рефлекса. В связи с этим выявление ряда косвенных признаков негативного воздействия пахового грыжесечения на репродуктивную функцию мужчин (утрата кремастерного рефлекса, гипо- или гиперестезия паховой и мошоночной областей, изменение размеров яичка, размягчение, ретенция его и так далее) является весьма важным в оценке эффективности того или иного метода.
Исследование проведено на двух группах больных мужского пола. В первую включены 139 больных, оперированных по Postempski. Во вторую — 115 человек, которым произведена паховая герниопластика по Lichtenstein. Больные обследованы в сроки от 1 месяца до 10 лет после оперативного вмешательства. Все участники исследования анкетированы, 15% осмотрены. При осмотре отмечали выраженность кремастерного рефлекса, определялся объём каждого яичка, высоту их стояния друг относительно друга.
Получены следующие данные. У 92,8% больных первой группы после операции отмечался отёк семенного канатика и яичка. Во второй группе данное осложнение встретилось лишь у двух больных с пахово-мошоночной грыжей больших размеров. У 36.73% больных первой и 25% второй групп после операции появилась постоянная или периодическая боль в паховой области. У 18.5% мужчин после пластики по Postempski отмечена болезненность в паховой области на стороне операции. Во второй группе болезненности не отмечено. Яичко оказалось безболезненным у всех осмотренных. У 18.75% мужчин первой группы выявлен рецидив паховой грыжи. Правое яичко оказалось ниже левого у 43.75% осмотренных в среднем на 1.36±0.25см в первой и у 9,37% на 0,55см во второй группе. Левое — у 31.25% в среднем на 0.84±0.25 см в первой и на 0,75см у 90,63% больных второй группы. Кремастерный рефлекс на стороне вмешательства в первой группе отсутствовал у 68.75%, у 25% мужчин отмечался вялый рефлекс и лишь у одного был живой. У мужчин же, оперированных по Lichtenstein рефлекс оказался живым у 90,63%, вялым у 9,37%. Объём яичка на стороне операции после пластики по Postempski на 2,01мл оказался больше контрлатерального. Во второй группе на 1,8мл. При термометрии кожи мошонки оказалось, что на стороне вмешательства температура, в среднем, ниже на пол градуса в обеих группах.
Таким образом, паховое грыжесечение по Postempski приводит к выраженным изменениям семенного канатика и яичка, что является показателем травматичности пластики и её нефизиологичности. В то же время негативное влияние на репродуктивную сферу операции Lichtenstein менее выражено, отмечается значительно реже, как правило после больших пахово-мошоночных грыж.
Большинство пациентов с паховой грыжей (90-95%) — мужчины, что обусловлено анатомическим строением пахового канала. Если соединительные ткани недостаточно прочные, то они не могут выдерживать постоянное давление органов брюшной полости, которое усиливается при подъеме тяжестей, проблемах с пищеварением (хронический запор, кишечные расстройства) и при кашле. Происходит расширение пахового канала и выпячивание части внутренних органов в грыжевой мешок.
Если внутренние органы выходят через паховый канал не затрагивая семенного канатика, то такая грыжа называется прямой. Выпячивание через семенной канатик происходит при косой грыже. Комбинированная грыжа — заболевание, при котором органы выходят в паховый канал и семенные канатики, но сообщения между такими выпячиваниями нет.
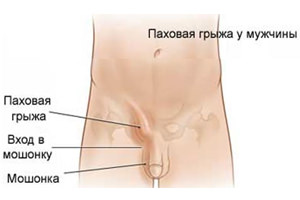
Несмотря на то, что заболевание долгие годы может проявляться только видимой припухлостью в области грыжи, исход его в отсутствии лечения может быть очень неблагоприятным. Каких бы размеров не достигала грыжа, настоящая опасность грозит пациенту при её ущемлении. И если человек долгие годы не ощущал дискомфорта и отказывался от хирургической операции, то однажды при воздействии одного из провоцирующих факторов происходит сдавливание или ущемление грыжи, что не только вызывает сильные болезненные ощущения, но и угрожает жизни. При ущемлении внутренних органов, попавших в грыжевой мешок, может развиваться их некроз и воспаление брюшины, вследствие которого человек может умереть за несколько часов или дней.
Причиной возникновения паховой грыжи может быть врожденная слабость стенок пахового канала или приобретенные патологии. Наследственная слабость связок, недостаток коллагена первого и третьего типа — основные причины паховой грыжи. Кроме того, способствуют возникновению заболевания в зрелом возрасте травмы живота, слабость мышц брюшины, слабые мышцы брюшного пресса. Послеоперационная грыжа — достаточно частое явление, если операция прошла с осложнениями либо пациент не соблюдал правила реабилитационного периода.
Факторы, провоцирующие заболевание:
- Чрезмерные физические нагрузки — при этом паховая грыжа больше распространена среди спортсменов, чем среди грузчиков, тяжесть нагрузок у которых хоть и высока, но их регулярность позволяет организму привыкнуть и адаптироваться. У спортсменов часто встречается грыжа Гилмора в паховой области как следствие перегрузок, которым они подвергаются во время тренировок
- Нарушения работы ЖКТ, частые запоры повышают внутрибрюшное давление, создавая предпосылки для образования грыжи
- Сильный кашель и рвота также могут повышать внутрибрюшное давление, поэтому хронические заболевания дыхательных путей и пищеварительного тракта могут спровоцировать грыжу
- Воспалительные заболевания половых органов, предстательной железы. Мочеполовые инфекции также выступают в роли провоцирующих факторов.
Другие симптомы паховой грыжи у мужчин:
- Паховое кольцо расширено, что ощущается при пальпации
- Даже если грыжа находится во вправленном состоянии её легко нащупать, так как она отличается по консистенции от прилежащих тканей
- Тошнота, пищеварительные расстройства, вздутие — наблюдаются, если в грыжевой мешок выпадает часть кишечника
- Нарушение мочеиспускания — если в грыжу попала часть мочевого пузыря
- Кашлевой толчок — при кашле грыжа становится напряженной, при пальпации ощущается ритмичные движения
- Хронические боли в пояснице, в месте расположения грыжы, в тазобедренных суставах
Повышение температуры, признак воспалительного процесса, рвота и острая боль в животе — если произошло ущемление слепого кишечника в грыжевом мешке, перечисленные симптомы часто путают с аппендицитом.
Если в грыжевой мешок попадает часть органа, то при защемлении грыжи часто появляются сильные болевые ощущения.
Симптомы защемления грыжи у маленьких детей распознать сложнее, чем у взрослых, так как взрослые и дети постарше могут определить локализацию болевых ощущений и сообщают об этом врачу самостоятельно. Если маленький ребенок ведет себя беспокойно, непрерывно плачет, а его живот очень напряжён, то можно предположить ущемление грыжи. Могут наблюдаться яркие симптомы, которые редко обнаруживаются у взрослых — тошнота, рвота, повышение температуры. У младенцев кровообращение в кишечнике более интенсивное, а паховое кольцо при грыже не сдавливает органы слишком сильно, что накладывает свой отпечаток на симптоматику заболевания.
Другие симптомы ущемления паховой грыжи:
- При надавливании на место грыжи она не вправляется на место, появляются болезненные ощущения
- Отсутствие кашлевого толчка при надавливании на паховое кольцо
- Общая слабость и быстрая утомляемость
- Тошнота, рвота, расстройства пищеварения, отсутствие стула
При визуальном осмотре врач определяет размеры грыжы, место её расположения, классифицирует её как прямую, косую или комбинированную.
Определяется наличие округлого или продолговатового (при локализации в мошонке) выпячивания в паховой области. В спокойном состоянии выпячивание пропадает, но появляется снова при физической нагрузке или напряжении, если нет защемления, легко вправляется пальцем.
При пальпации определяется консистенция содержимого — эластичная характерна для грыжы, более твердая — для лимфаденита. Можно сделать предварительные выводы о содержимом выпячивания это может быть жидкость или петли кишечника, что позволяет дифференцировать паховую грыжу от варикоцеле у мужчин. Проверяется наличие «кашлевого толчка» — реакции грыжи при кашле и напряжении диафрагмы, её содержимое при этом урчит.
У мужчин дифференцируют паховую грыжу от кисты семенного канатика.
Дальнейшие диагностические исследования направлены на определение содержимого грыжи и части органов, выпадающих в грыжевой мешок.
Для этого используют такие методы:
- УЗИ паховой области — позволяет определить размер и тип грыжи, детально рассмотреть её содержимое, на снимке хорошо различимы семенные канатики, яички, мошонка и паховый канал
- УЗИ брюшины — позволяет с большей точностью определить, какие именно органы сместились в грыжевой мешок
- Цистография — это исследование назначают, если при УЗИ брюшины было определено попадание части мочевого пузыря в грыжевой мешок. В мочевой пузырь через катетер доставляют контрастное вещество, которое позволяет детально рассмотреть на рентгеновском снимке ту часть органа, которая была смещена
- Герниография — рентгенологический метод исследования органов брюшины с введением контрастного вещества. Назначается в случае, если видимых признаков грыжи нет, но все симптомы указывают на её наличие, если пациент жалуется на боли в паху и тазобедренных суставах. Исследование проводится так: после местной анестезии пациенту в область живота вводится игла, по которой поступает контрастное вещество. Далее из положения лежа на животе делают рентгеновские снимки в напряженном состоянии, для чего врач просит пациента покашлять. Если грыжа есть, то при попадании в нее контрастного вещества, она становится хорошо различимой на снимке. (Не применяется, если у пациента плохая свертываемость крови, слабые стенки брюшины после операции или спаечные процессы)
- Ирригоскопия — исследование, при котором делают рентгеновские снимки толстого кишечника, куда предварительно с помощью клизмы вводят контрастное вещество. Назначается, если симптомы указывают на то, что в грыжевой мешок попала часть толстой кишки
- Диафаноскопия — определение содержимого грыжевого мешка с помощью лампы. Простой способ первичной диагностики, позволяющий определить, выпадают ли в грыжевой мешок внутренние органы, менее информативный, чем УЗИ. При просвечивании образования, заполненного жидкостью, большая часть света проходит, а при наличии частей внутренних органов в грыжевом мешке лучи рассеиваются.
Перед проведением хирургической операции необходимо сдать анализы мочи и крови, определить параметры свертываемости крови и выявить возможные противопоказания — сердечнососудистые заболевания, сахарный диабет, непереносимость препаратов для наркоза.

Самостоятельно может пройти только пупочная грыжа, которая встречается у младенцев со слабым пупочным кольцом. В таких случаях к трем годам происходит укрепление связок и выпячивание пропадает. Другие виды грыжи, в том числе и врожденная паховая грыжа, не пропадают без лечения. Паховая грыжа возникает из-за того, что влагалищные отросток брюшины не зарастает, создавая предпосылки для выпячивания внутренних органов в паховый канал. То же касается паховой грыжи, приобретенной в зрелом возрасте — без хирургического лечения она не проходит.
Может ли болеть паховая грыжа?
Болевые ощущения в области грыжи появляются при сдавливании или ущемлении внутренних органов, попавших в грыжевой мешок. Такая ситуация очень опасна и требует незамедлительного хирургического вмешательства. Однако в большинстве случаев грыжа не болит, и даже при сдавливании органов болевых ощущений может не быть, но наблюдаются нарушения в их работе. Это опасно тем, что пациент обращается за врачебной помощью слишком поздно, когда уже начался спаечный процесс или возникли патологии ущемленного органа. Болевые ощущения в области грыжи также могут быть следствием её травмы.
Может ли паховая грыжа появиться снова, после операции?
Рецидивы заболевания встречаются достаточно часто, причиной тому может быть некачественно проведенная операция, физические нагрузки во время реабилитационного периода. При повторном возникновении грыжи нужно снова сделать операцию, так как из-за слабости соединительной ткани она может увеличиваться в размерах, соответственно, возрастает и вероятность возможных осложнений, возникают патологии и нарушения работы внутренних органов.
Может ли паховая грыжа влиять на потенцию?
В грыжевой мешок попадают внутренние органы, что может вызвать нарушения их работы. При ущемлении грыжи может произойти сдавливание кишечника, мочевого пузыря, некроз органов и перитонит (Читайте также: Виды, причины и симптомы некроза). Часто наблюдаемые патологии при сдавливании содержимого грыжевого мешка — кишечные расстройства, запоры, вздутие, проблемы с мочеиспусканием, нарушение потенции и снижение полового влечения. Кроме того, паховая грыжа может нарушить процесс сперматогенеза в яичках, что приводит к мужскому бесплодию.
Может ли лопнуть паховая грыжа?
Травма грыжи может произойти при её неправильном вправлении или от резкого удара в область грыжевого мешка или падении на живот. При травмировании грыжи происходит разрыв внутренних органов, выпадающих в грыжевой мешок, что сопровождается гематомой, сильной болью и требует хирургического вмешательства, с целью предотвратить перитонит и убрать опасность для жизни пациента.
Когда можно заниматься сексом после удаления паховой грыжи?
Если сексуальные отношения не подразумевают серьезных физических нагрузок и не создают повышенного внутрибрюшного давления, то заниматься сексом можно уже через несколько дней после операции. Так, оральным сексом можно заниматься уже через 3-5 дней после вправления грыжи, с классическим сексом лучше повременить, пока не пройдет 14 дней после операции. Физические нагрузки на паховую область до истечения реабилитационного периода могут спровоцировать рецидив заболевания, смещение трансплантата-сетки и расхождение швов.
Консервативное лечение паховой грыжи малоэффективно и может привести к ряду осложнений — началу спаечного процесса, при котором органы срастаются между собой, неполному вправлению грыжи. Однако ношение бандажей, специальные диеты и упражнения и народные рецепты лечения грыжи могут помочь быстрее восстановиться после операции и предупредить рецидив паховой грыжи.
Таким образом, хирургическое лечение грыжи — единственный метод избавиться от этой патологии и избежать серьезных осложнений.
Любая операция по удалению паховой грыжи состоит из трех этапов:
- Обеспечивается доступ хирурга к области грыжи — при открытой операции делают надрез, при лапароскопии — проколы
- Удаляется грыжевой мешок
- Паховое кольцо ушивается до нормальных размеров
- Проводится пластическая операция
Операции на грыже проводятся одним из двух способов — открытым либо эндоскопическим. При открытой операции хирургу необходимо сделать один или два надреза. Два надреза необходимо при двухсторонней паховой грыже, которая встречается редко, одного обычно достаточно. При лапароскопии делают три прокола — через восьмимиллиметровый прокол над пупком вводят лапароскоп и сетку-имплантат, а через два пятимиллиметровых прокола в паховой области вводятся эндоскопические инструменты.
У обеих методик есть свои преимущества и недостатки. Так, при открытых операциях возрастает риск расхождения швов и продлевается реабилитационный период, тогда как после лапароскопии проколы быстро и бесследно проходят. Однако это может создать ложное впечатление, что произошло полное восстановление после операции, из-за чего пациент забывает про запрет на тяжелые физические нагрузки и подвергает себя риску. Кроме того, эндоскопические операции противопоказаны людям с непереносимостью средств для общего наркоза, тогда как открытые операции можно проводить под местным обезболиванием.
Натяжная герниопластика при лечении паховой грыжи применялась задолго до возникновения сетчатых имплантов и используется до сих пор в небольших клиниках, в которых не устанавливают импланты из-за их стоимости или недостаточной квалификации хирурга. Вправление грыжи и ушивание грыжевых ворот проводится с использованием собственных тканей пациента. Содержимое грыжевого мешка вправляют на место в грыжевую полость, а окружающие ткани натягивают и сшивают, чтобы закрыть грыжевые ворота.
Этот метод несовершенен, поскольку грыжа обычно развивается у пациентов со слабой соединительной тканью, которая не выдерживает нагрузки. При дополнительном натяжении эти ткани могут травмироваться, из-за чего повышается риск кровотечения, воспалений, их омертвения и спаечных процессов. После натяжной пластики часто наблюдается расхождение швов, усложняется реабилитационный период, повышается вероятность рецидива, послеоперационная грыжа возникает примерно у 30% пациентов. Ещё один недостаток данной методики — болезненные ощущения после операции, которые могут длиться все время, пока идёт заживление тканей — от пары недель до нескольких месяцев.
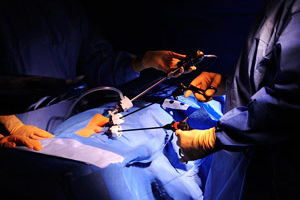
Импланты, применяемые в ненатяжнойгерниопластике, изготовлены из нетоксичных материалов, их можно устанавливать даже людям, склонным к аллергическим реакциям. Состав и тип импланта может быть разным, его подбирает хирург в зависимости от индивидуальных особенностей пациента. Для ускорения процессов регенерации и зарастания грыжевых ворот собственными тканями пациента используют саморассасывающиеся полимерные материалы, которые со временем растворяются бесследно.
Имплант-катушка применяется с целью дополнительного укрепления грыжевых ворот, заполняет их, закрывает снаружи и внутри. Применение импланта-катушки уменьшает риск смещения, что нередко случается с сетчатыми имплантами. Количество швов, необходимых для закрепления имплантов гораздо меньше, чем при натяжной герниопластике, поэтому риск их расхождения минимален, а болевые ощущения после операции маловыражены или отсутствуют.
Имплант-сетка на нитиноловой рамке позволяет провести операцию без швов, что облегчает его установку и позволяет полностью исключить болевые ощущения в постоперационный период.
Импланты не вызывают аллергических реакций и воспалительных процессов, быстро приживляются и обрастают соединительной тканью, образуя каркас, который поддерживает стенки пахового канала и предотвращает смещение органов брюшной полости.
Процент рецидива паховой грыжи после ненатяжной герниопластики снижается до 1-3%, что в сравнении с 30% повторных грыж после натяжного грыжесечения — прекрасный результат.
Применение имплантов имеет мало противопоказаний, но их нельзя использовать для лечения паховой грыжи у детей.
Для обеспечения доступа к грыжевым воротам при вправлении грыжи и установке импланта во время открытых операций делают один косой надрез (или два — при двухсторонней грыже). Надрезы подразумевают наложение швов, травматизацию тканей, и чаще всего оставляют шрам на всю жизнь. Лапароскопические методики позволяют обойтись без надрезов, для осуществления доступа достаточно трех проколов, через которые вводятся лапароскоп с камерой (процесс операции хирург контролирует и видит на экране) и эндоскопические инструменты.
Помимо вправления грыжи во время эндоскопической операции возможно хирургическое вмешательство на других органах — удаление желчного пузыря при желчекаменной болезни. Во время операции отводят стенку брюшины, вводят имплант и устанавливают его, удаляют грыжевой мешок, закрывают грыжевые ворота.
Боли после эндоскопической операции на удаление грыжи непродолжительны, заживление тканей происходит быстрее, так как они меньше травмированы. Недостатком данной методики считается её продолжительность в сравнении с открытыми операциями, необходимость в специально обученных хирургах, которые есть далеко не в каждой клинике.
Противопоказания для лапароскопии:
- Лапароскопия противопоказана пациентам с непереносимостью средств для общего наркоза, тогда как открытую герниопластику можно провести и с местной анестезией
- Не применяется для коррекции больших паховых грыж
- Не применяется при спаечной болезни, когда необходимо отделять части органов, сросшиеся между собой

В первое время после операции место грыжи может болеть, спустя 8-12 часов врач меняет повязку, на ней могут обнаружиться выделения. Нагноение послеоперационных швов — достаточно распространенное явление, чтобы избежать этого, повязку следует менять чаще. Уменьшить болевые ощущения, ускорить заживление послеоперационной раны и приживление сетки-трансплантата помогает специальный бандаж, накладывать его должен только специалист.
Для полного приживления сетчатого имплантата, его обрастания соединительной тканью, необходимо как минимум два месяца, через полгода грыжа полностью зарастает и риск рецидива ощутимо снижается. После реабилитационного периода (1 месяц) можно выполнять упражнения лечебной гимнастики, укрепляющие брюшную стенку. Для этого качают пресс (из положения с согнутыми ногами, чтобы снизить нагрузку) или отжимаются от пола. Отжимания укрепляют мышечный корсет и дают нагрузку практически на все группы мышц, поэтому их целесообразно применять с целью профилактики рецидива заболевания. Однако лучше всего заниматься плаванием — при этом нагрузка на мышцы достаточно интенсивная, но не вызывает чрезмерного напряжения и распределяется равномерно.
Диета после удаления грыжи исключает продукты, которые могут спровоцировать нарушение пищеварения. Чтобы исключить повышение внутрибрюшного давления и снизить нагрузку на прооперированный участок, у пациента должен быть нормальный стул, без запора или поноса.
Для этого пища принимается небольшими порциями, частота приемов увеличивается до шести раз в день. Пища должна быть жидкой и богатой белком (рыба, творог, яйца, отварная говядина).
Продукты, вызывающие раздражение кишечника, исключаются из рациона. К ним относятся копчености, сладкое, острая и кислая пища, жирное мясо, кофе и газированные напитки.
Отек паховой области после операции — нормальное явление, вызванное нарушением оттока лимфы. Вмешательство врача требуется, только если отечность и покраснение не спадает спустя 10-14 дней после операции. Для уменьшения болевых ощущений врач может выписать анальгетики, снятию отечности способствуют препараты кальция, антигистаминные препараты и витаминные добавки, в частности — витамин D.
Также для профилактики послеоперационных осложнений рекомендуется носить плавки из плотного хлопчатобумажного материала, не снимая их даже на ночь. Снизить нагрузку на прооперированную область помогают специальные бандажи, которые можно использовать в течение месяца после операции.
Понравился материал? Будем благодарны за репосты
Здравствуйте уважаемый андрей сергеевич! 28.03. Была сделана операция по ушиванию паховой грыжи, а уже на 4 сутки 01.04. У меня произошла эякуляция. Подскажите пожалуйста, могла ли эякуляция вызвать/спровоцировать отёк мошонки? На 3 сутки мошонка была нормального размера. Или причина в другом? Объясню подробней, прошу прощения за интимные детали, но для меня очень важно услышать ответ профессионала. Дело в том что обрадовавшись утренней эрекции 01.04. У меня появилось острое желание как можно скорее ощутить оргазм, т.К. Я решил что уже всё в порядке. Вызвал я его путём механического стимулирования (мастурбация) при чём 2 раза, а уже вечером возник отёк. Пришлось прикладывать полуспиртовой компрес и выпить пакетик немисила. Примерно через 20 часо отёк прошел. И я понял что поторопился. В интернете нашел информацию что от половой жизни после грыжесечения нужно воздержаться минимум 2 недели. Пусть мой глупый пример будет наукой для других.
Здравствуйте. Да нет, ничего страшного нет. Накопившуюся «энергию надо обязательно выпускать». Это же произошло будем считать непроизвольно. Отек это скорее всего совпадение и не связано с Вашей «проблемой». Воздерживаться от интима после операции надо не по причине «сброса энергии», а из за физической нагрузки, которая возникает во время полового акта. Все будет хорошо. Здоровья Вам.
Консультация врача-хирурга на тему «Отёк мошонки после грыжесечения» дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Врач-хирург высшей квалификационной категории. Стаж работы в плановой и экстренной хирургии 26 лет.
Окончил Куйбышевский медицинский институт в 1990 году по специальности лечебное дело. Интернатура по хирургии в Областной больнице №1 Ульяновска.
Проходил неоднократное усовершенствование и повышение квалификации на базах УлГу, г. Пензы, Н-Новгорода по темам: «Актуальные вопросы неотложной хирургии органов грудной и брюшной полостей», также в Санкт Петербурге по «Эндовидеохирургия органов брюшной полости и забрюшинного пространства».
Проводит различные виды плановых и экстренных оперативных вмешательств, операции при гнойных процессах.
За время работы овладел различными техниками оперативного вмешательства:
- удаление доброкачественных опухолей кожи и подкожной клетчатки (атеромы, липомы, фибромы и т.д.) различных локализаций;
- вскрытие абсцессов, флегмон, панарициев, некрэктомии различных локализаций, включая ампутацию и экзартикуляцию как пальцев, так и конечностей (верхних и нижних), напр. при диабетической или атеросклеротической гангренах;
- различные виды грыжесечений при паховых, бедренных, пупочных, послеоперационных грыжах, как натяжной, так и ненатяжными видами пластик;
- резекции желудка по Б-1, Б-2 с различными видами анастомозов;
- холецистэктомия (лапаротомная) с различными видами как наружного, так и внутреннего (ХДА) дренирования холедоха;
- опыт проведения лапароскопических операций небольшой, в основном ассистенции при холецистэктомиях, аппендэктомиях;
- аппендэктомия;
- ушивание перфоративных язв желудка и ДПК;
- спленэктомия;
- резекция тонкой и толстой кишок с различными видами кишечных анастомозов при различных состояниях (обтурационные и спаечные кишечные непроходимости и т.д.), гемиколэктомии;
- лапаротомии при различных повреждениях внутренних органов (ушивание ран печени, ран кишечника, брыжейки, поджелудочной железы и т.д.);
- другими видами экстренных вмешательств на органах брюшной полости.
На Ваши вопросы отвечает врач уролог-андролог к. м. н. Радзиевский Анатолий Васильевич.
Вопрос: Здравствуйте, Анатолий Васильевич! Прошу вас разъяснить такую ситуацию. Год назад мне сделали операцию по иссечению паховой правосторонней грыжи и установили специальную сетку. После операции сильно опухла правая половина мошонки. И хотя оперирующий хирург заверил, что это нормально и что через три — четыре месяца опухоль рассосется и мошонка примет свои обычные размеры — этого не случилось! При этом я принимал детралекс и еще какой то препарат на основе вишневых косточек. Кроме того прошел 10 сеансов лазерной терапии с комплексе с переменным магнитным полем. Правая часть мошонки нисколько не уменьшилась, а даже несколько увеличилась и стала более плотной на ощупь. С таким результатом через год я вновь обратился по месту проведения грыжесечения к моему хирургу. После проведенного обследования выяснилось, что наблюдается гидроцеле справа — толщина межоболочечной жидкости до 3 см и на головке придатка правого яичка обнаружили небольшую кисту в 4 мм. Мне было предложено провести комплексную операцию по удалению кисты и гидроцеле правого яичка по методу Бергмана. После этой операции зрительно мошонка вроде бы стала нормальной по размеру. Прошло уже два месяца с лишним (операцию сделали в середине мая этого года) и я чувствую что пропали боли с правой стороны мошонки, беспокоившие меня до операции и правое яичко стало гораздо меньше (перед операцией оно было размером с крупное куриное яйцо). Но все же размер правого яичка не принял свою обычную норму — при прощупывании в душе это сразу же видно — оно по прежнему гораздо крупнее левого. Кроме того меня очень беспокоит то, что правое яичко абсолютно не меняет свое положение при изменении температуры окружающей среды. Если левым яичком я произвольно управляю — могу его подтянуть вверх и снова опустить, то вот правое яичко при этом абсолютно неподвижное и мышца, управляющая им — не работает. Почему так — или это возможное осложнение при операциях такого рода? Мне 54 года. Еще работаю, работа не связана с тяжелым физическим трудом. Пожалуйста объясните – почему неподвижно правое яичко и что следует предпринять?
Семен
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Чаще всего причиной того, что пациент ощущает защемление нерва в коленном суставе ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ), является усиленное давление окружающих тканей – костей, мышц ( или мускулы (от лат. musculus — мышца) — часть опорно-двигательного аппарата в совокупности с костями организма, способная к сокращению ), хрящей или сухожилий – на окружающие ткани.
При таком давлении нарушается функция нерва, появляется сильная боль ( это физическое или эмоциональное страдание, мучительное или неприятное ощущение ), покалывание, слабость и онемение.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
К неприятным ощущениям могут приводить всевозможные виды травм, частое напряжение нижних конечностей, из-за чего происходит защемление коленного сустава ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ). В том числе причиной может стать излишняя масса тела, частое занятие спортом.
Из-за давления наблюдается воспаление нерва в колене и нарушение нервных функций. В том случае, когда защемление нерва ( составная часть нервной системы; покрытая оболочкой структура, состоящая из сплетения пучков нервных волокон (главным образом, представленных аксонами нейронов и поддерживающей их нейроглии), ) длится короткое время, повреждения тканей не происходит и при уменьшении давления двигательная активность коленного сустава возобновляется без последствий.
Между тем, если давление продолжительное, защемление нерва ( составная часть нервной системы; покрытая оболочкой структура, состоящая из сплетения пучков нервных волокон (главным образом, представленных аксонами нейронов и поддерживающей их нейроглии), ) может стать причиной развития хронических заболеваний и серьезных повреждений нервных окончаний.
Защемление нерва ( составная часть нервной системы; покрытая оболочкой структура, состоящая из сплетения пучков нервных волокон (главным образом, представленных аксонами нейронов и поддерживающей их нейроглии), ) в области колена может быть спровоцировано:
- Неправильным положением тела.
- Наличием патологических костных наростов на костных тканях ( текстильное полотно, изготовленное на ткацком станке переплетением взаимно перпендикулярных систем нитей ).
- Артритом, при котором воспаление нередко приводит к неприятным ощущениям.
- Ожирением, из-за чего значительно увеличивается давление на нервы.
- Физическими нагрузками, при которых происходит постоянное повторение одного типа движений.
- Беременностью, из-за чего происходит значительное увеличение массы тела и нагрузки на нервы в колене.
- Наследственными факторами, в результате чего предрасположенность к заболеванию передается генетически.
Симптомы заболевания ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз )

В том числе симптомы сопровождаются появлением отечности окружающих мягких тканей ( текстильное полотно, изготовленное на ткацком станке переплетением взаимно перпендикулярных систем нитей ) коленного сустава. При этом хронический воспалительный процесс оказывает заметное влияние на защемление нерва ( составная часть нервной системы; покрытая оболочкой структура, состоящая из сплетения пучков нервных волокон (главным образом, представленных аксонами нейронов и поддерживающей их нейроглии), ) в области колена.
Само по себе защемление нерва ( составная часть нервной системы; покрытая оболочкой структура, состоящая из сплетения пучков нервных волокон (главным образом, представленных аксонами нейронов и поддерживающей их нейроглии), ) коленного сустава проявляется в виде острых простреливающих болей ( это физическое или эмоциональное страдание, мучительное или неприятное ощущение ). При сгибании и разгибании нижних конечностей пациент обычно ощущает дискомфорт. Также из-за неприятных ощущений может меняться походка.
Чаще всего у пациента при защемлении нерва коленного сустава наблюдаются следующие признаки:
- Чувство онемения или уменьшение чувствительности в месте защемления сустава;
- Боли острого или жгучего характера, которые распространяются на ближайшую область;
- Покалывание в месте поражения;
- Слабость в мышцах или подергивание в пораженном суставе;
- Частая слабость в ногах.
Особенно часто симптомы заболевания могут давать о себе знать в ночной период времени.
Лечение ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы, патологического состояния или иного нарушения жизнедеятельности, ) коленного сустава
Диагностируют заболевание при помощи осмотра, после которого хирург предпринимает меры, чтобы устранить причины появления болезненных ощущений.
Также диагностика защемления нерва в суставе проводится при помощи:
- Исследования проводимости нервных окончаний. К кожным покровам присоединяются электроды, после ( дипломатический представитель высшего ранга своего государства в иностранном государстве (в нескольких государствах по совместительству) и в международной организации; официальный представитель ) чего нервы ( составная часть нервной системы; покрытая оболочкой структура, состоящая из сплетения пучков нервных волокон (главным образом, представленных аксонами нейронов и поддерживающей их нейроглии), ) стимулируются при помощи слабых электрических импульсов. После ( дипломатический представитель высшего ранга своего государства в иностранном государстве ( политическая форма организации общества на определённой территории, политико-территориальная суверенная организация публичной власти, обладающая аппаратом управления и принуждения, которому ) (в нескольких государствах по совместительству) и в международной организации; официальный представитель ) проведения тестирования выявляются поврежденные нервные окончания.
- Электромиографии, в ходе которой в мышцы вводится тонкая игла – электрод. Пациент поочередно расслабляет и напрягает мышцы. При помощи данного тестирования врачи определяют наличие повреждений в нервах ( составная часть нервной системы; покрытая оболочкой структура, состоящая из сплетения пучков нервных волокон (главным образом, представленных аксонами нейронов и поддерживающей их нейроглии), ), ведущим к мышцам.
- МРТ коленного сустава, которая позволяет выявить защемленные нервы.

В том числе, чтобы избавиться от болей и остановить воспалительный процесс, применяют инъекции кортикостероидов. В том случае, когда защемление не проходит спустя несколько недель, назначается проведение хирургической операции.
После того, как основные симптомы будут устранены, в лечении применяется мануальная терапия, лечебная физкультура, лечебный массаж. Чтобы боли прекратились полностью, важно при повышенной массе тела снизить излишний вес, чтобы на коленный сустав ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ) дополнительная нагрузка не оказывала влияние на состояние коленного сустава. Также рекомендуется регулярно заниматься спортом.
Как правила, если у пациента наблюдается защемление нерва в области колена, данное заболевание ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) лечится достаточно быстро. Болевые ощущения и ограниченная подвижность устраняется практически после первого лечебного сеанса мануальной терапии, лечебного массажа или иглоукалывания.
При помощи данных процедур удается достаточно быстро и эффективно:
- Устранить мышечный спазм;
- Высвободить нервные окончания, которые оказались зажатыми;
- Вернуть подвижность нижним конечностям;
- Избавиться от болей.
Чтобы защемление нрава коленного сустава ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ) в будущем не возникало, используется комплексное лечение с прогреванием, вакуум-терапией, массажем нефритом и иными процедурами ( взаимосвязанная последовательность действий где-либо: Медицинская процедура Процедура в программировании Процедура банкротства Таможенная процедура ) традиционной или китайской медицины.
При лечении ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы, патологического состояния или иного нарушения жизнедеятельности, ) заболевания используются мази, ванны, настои и целебные сборы.
- Хвоя можжевельника смешивается с лавровым листом соотношением 1 к 6 и растирается до образования порошка. Полученная смесь заливается растопленным сливочным маслом. Данное средство избавляет от болей и расслабляет напряженные мышцы ( или мускулы (от лат. musculus — мышца) — часть опорно-двигательного аппарата в совокупности с костями организма, способная к сокращению ).
- Шишки хмеля растираются и тщательно смешиваются с одной столовой ложкой сливочного масла или свиного жира. Полученная масса втирается в пораженные суставы ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ) ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ).
- Аналогичным образом готовится мазь из сливочного масла и одной столовой ложки нашатырного спирта. После ( дипломатический представитель высшего ранга своего государства в иностранном государстве (в нескольких государствах по совместительству) и в международной организации; официальный представитель ) втирания в кожу сустав ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ) следует тщательно укутать теплым платком или шарфом.
- Почки сирени отвариваются и смешиваются в свином жире, после чего масса втирается в сустав.
- Столовая ложка чесночного масла разводится с 0.5 литрами водки, после ( дипломатический представитель высшего ранга своего государства в иностранном государстве (в нескольких государствах по совместительству) и в международной организации; официальный представитель ) чего используется в качестве обезболивающего средства.
При защемлении нервов используются лечебные ванны с добавлением отваров и настоев. Температура воды должна составлять 37 градусов.

Злаковые цветки также эффективны в лечении ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы, патологического состояния или иного нарушения жизнедеятельности, ) ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) или травмы, патологического состояния или иного нарушения жизнедеятельности, ). Один килограмм цветков заливается пятью литрами воды и варится на протяжении 30 минут. После ( дипломатический представитель высшего ранга своего государства ( политическая форма организации общества на определённой территории, политико-территориальная суверенная организация публичной власти, обладающая аппаратом управления и принуждения, которому ) в иностранном государстве (в нескольких государствах по совместительству) и в международной организации; официальный представитель ) чего отвар процеживается и добавляется в ванну. В том числе его применяют для компрессов.
Настои из полыньи считаются эффективным средством, которое снимает боль. Для приготовления одна столовая ложка полыньи смешивается с 350 мл кипятка. Полученная смесь втирается в место поражения.
Также для этих целей используется настойка из брусничных листьев. Одна чайная ложка листьев заливается 1,5 стаканами кипятка и настаивается. Принимать целебное средство нужно трижды в сутки по 0.5 стакана.
Подробно о нервах в видео в этой статье — интересные факты и объяснение болевых ощущений в колене.
При ослаблении, истончении мышц брюшины образоваться грыжа. Внешне она проявляется округлым выступом на животе, который, если лечь, обычно пропадает или уменьшается.
На начальной стадии возможно лечение грыжи народными средствами, гимнастикой, массажем. Но в запущенном случае поможет только хирургическое вмешательство.
Применение рецептов наших бабушек поможет значительно улучшить самочувствие и полностью излечится от болезни. Но крайне желательно перед использованием проконсультироваться с врачом, иначе вместо облегчения можно спровоцировать защемление грыжи.
При данном заболевании ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) полезно пить травяные отвары. Это помогает снять раздражение, отек, боли, тошноту, нормализовать стул и другие симптомы патологии.
Что можно порекомендовать больным:
- Корень купены лекарственной нормализует пищеварение, уменьшит неприятные ощущения, снимет воспаление. Для приготовления настоя 2 ст. л. травы залить 400 мл кипяченого молока и томить на медленном огне до 10 мин. Выдержать при комнатной температуре 1 час, отцедить. Пить по 35 гр 4 раза в день.
- Если развилась послеоперационная грыжа, поможет отвар из василька: 3 ст. л. цветов залейте 0,5 л. кипятка и держите на водяной бане 20 мин. Дайте остыть, и через 3 часа процедите. Пить его за 15–25 мин. до еды по 150 мл. Можно добавить мед.
- Кора лиственницы имеет высокую эффективность при лечении заболевания. В ней содержатся камедь, хвойные смолы, что способствует уменьшению отеков и воспаления. Для приготовления настоя вечером 5 ст. л. коры запарьте в термосе 0,7 л кипятка. Утром лекарство процедите и пейте в течение дня за 30 мин до, или 1 час после еды. Каждые 2 недели необходимо делать перерыв в 7 дней. Прием длится до наступления облегчения, но не более 6 месяцев.
- Если симптомы грыжи только появились, принимают мумие. Утром растворите 1 гр вещества в 250 мл воды и выпейте натощак.
- Помогает также и хрен. 1 кг перекрученного корня залейте 2 л воды. Полученную смесь требуется перегнать через дистиллятор. Этот раствор пейте по 100 г перед едой 3 раза в день.
Лечение грыжи живота осуществляется и с помощью отвара клевера – он укрепляет ослабленную мышечную ткань ( текстильное полотно, изготовленное на ткацком станке переплетением взаимно перпендикулярных систем нитей ). Чтобы приготовить лекарство 1 ст. л. травы залейте стаканом кипятка. Плотно закройте крышкой, через час процедите. Пить по 70 мл перед едой.
Приостановить рост грыжи ( выхождение органов из полости, занимаемой ими в норме, через нормально существующее или патологически сформированное отверстие в анатомических образованиях с сохранением целости оболочек, их ) или уменьшить ее размеры можно и делая компрессы. Для них можно использовать множество разных настоев:
- Смоченный теплым настоем из лиственницы тампон кладут на грыжу, сверху размещают пленку, заматывают платком и прикладывают горячую грелку. Держать нужно до остывания воды в грелке. Процедуру повторять дважды в день. Но этот метод противопоказан, если есть опухоль.
- Послеоперационная грыжа станет меньше беспокоить, если использовать целебные свойства дуба. Подойдет кора, листья дерева, или желуди. Части растения измельчите и наполните им банку на 2/3, на 1/3 налейте красного виноградного вина. Настаивать средство в теплом месте, регулярно встряхивая, 3 недели. Затем отцедить. Длительность ежедневного компресса из настойки – 20 мин. Чтобы сохранить полезные свойства лекарства, избегайте попадания на емкость прямых солнечных лучей (лучше всего хранить его в холодильнике).
- Для повышения эффективности предыдущего метода рекомендуют чередовать дубовые компрессы с припарками из грыжника. Это растение укрепляет сосуды и ткани брюшной стенки. В измельченную траву добавьте воды, чтобы получилась паста. Смесь подогрейте на водяной бане до горячего состояния. Излишек жидкости слейте. Полученную массу распределите между отрезами марли и прикладывайте на больное место, так чтобы выступ на животе был полностью закрыт. Зафиксируйте компресс повязкой. Сверху положите горячую грелку. Процедура продолжается до двух часов. Чтобы избежать прилипания травы к коже, тело можно смазать растительным маслом.
- Чеснок хорошо помогает при различных видах грыжи. Но его следует использовать с осторожностью, иначе можно заработать ожог кожи. Измельчите зубчик до кашеобразного состояния, заверните в бинт и прикрепите пластырем к месту выпирания на 5–8 часов.
- Если разыгралась послеоперационная грыжа, поможет крапива. Свежие листья травы измельчите до выделения сока и выложите на выступающий участок. Сверху накройте подорожником или капустным листом и зафиксируйте повязкой. Неприятные ощущения начнут быстро сходить на нет.
- Полынь обладает противовоспалительными и обезболивающими свойствами, что активно применяется при лечении. 3 ст. л. травы залейте 400 мл кипятка и выдерживайте на маленьком огне 7 минут. Дайте отвару остыть и сделайте компресс.
- Пяточек при пупочной грыже. Закрепите его пластырем на животе и носите монету на протяжении 1,5 месяца, снимая только при купании. В итоге грыжа полностью спрячется. Лечение происходит за счет влияния ионов меди. Диаметр 5 копеек оптимально подходит для стимулирования пупочного кольца. Важно: монета должна быть выпущена в период с 1930 по 1957 год. Именно тогда при чеканке добавлялось меньше всего примесей.
- Глина обладает восстанавливающими свойствами и питает ткани необходимыми микроэлементами. Приготовьте смесь из 2 ст. л. красной глины и 30 мл. воды. Сформируйте лепешку, заверните ее в бинт, и нагрейте до температуры 38 С. Приложите к грыже ( выхождение органов из полости, занимаемой ими в норме, через нормально существующее или патологически сформированное отверстие в анатомических образованиях с сохранением целости оболочек, их ) ( выхождение органов из полости, занимаемой ими в норме, через нормально существующее или патологически сформированное отверстие в анатомических образованиях с сохранением целости оболочек, их ). Процедура длится пока глина не подсохнет.
Обливания тонизируют мышцы живота. В 1 л воды добавьте 1 ст. л. уксуса (желательно яблочного). Полученный раствор выливайте на пупок. Процедура проводится стоя, утром и вечером.
Народных рецептов для лечения пупочной грыжи очень много. Но только врач может подсказать, какой метод вам выбрать. Самолечение не приветствуется.
При обострении хронического заболевания, беременности, или ввиду пожилого возраста больного операцию откладывают. Вместо этого назначают процедуры, направленные на снижения внутрибрюшного давления, укрепления мышц и снятия болей. Ограничиваются физические нагрузки. Рекомендуется носить грыжевой бандаж, соблюдать диету, регулярно проходить курс массажа, ежедневно выполнять ЛФК. Следить за своим стулом и при необходимости принимать слабительное. А если мучают сильные боли, то для обезболивания рекомендуются спазмолитики.
Этот метод помогает укрепить мышцы ( или мускулы (от лат. musculus — мышца) — часть опорно-двигательного аппарата в совокупности с костями организма, способная к сокращению ) живота, предотвратить развитие осложнений. Благодаря лечебной физкультуре улучшается кровообращение и уменьшаются трофические процессы. Все движения выполняются плавно, по 15–25 раз.
- Лягте на правый бок, ноги прямые. Подтяните правое колено к животу, левую ногу отведите назад, вернитесь в исходное. Повторите для левого бока.
- Лягте на спину, ноги согнуть. Поднимите таз на 30 сек, опираясь на плечи и стопы.
- Лягте на спину. Поднимите поочередно прямые ноги. Если упражнение выполнять тяжело колени можно согнуть. Если легко, поднимайте 2 ноги одновременно.
- Сядьте на коврик, ноги прямые. Плавно наклоняясь, тянитесь к носкам.
- Встаньте, поставьте стопы на расстоянии 30–40 см. Медленно поворачивайте туловище.
- Это упражнение выполняется стоя. Для сохранения равновесия можно опереться об стенку. Спину нужно удерживать ровно. Поочередно отводите прямые ноги назад.
Для появления устойчивого результата гимнастику необходимо выполнять ежедневно в предварительно проветренном помещении.
ЛФК выполняются только в период ремиссии в поддерживающем бандаже. При большой грыже ( выхождение органов из полости, занимаемой ими в норме, через нормально существующее или патологически сформированное отверстие в анатомических образованиях с сохранением целости оболочек ( астрономии: Оболочка — газообразная область, окружающая одну или несколько звезд (или любых других астрономических объектов).В сопротивлении материалов: Оболочка — геометрическая форма тела, у ), их ) и угрозе ущемления занятия противопоказаны.
В случае защемления грыжи назначается срочная операция. Наиболее популярно удаление грыжи методом герниопластики. У нее есть несколько разновидностей:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Натяжная. При этом для соединения краев отверстия задействуют только собственные ткани организма. Сейчас используется, но редко. В этом случае срок реабилитации увеличивается до 6 месяцев и велика вероятность образования послеоперационной грыжи.
- Без натяжения. Для закрытия отверстия применяют имплантат-сетку из полипропиленовых нитей. Это более современная разновидность операции. В результате исключается ослабление натянутых тканей, ведь сетка принимает всю нагрузку на себя.
- Комбинированный. Его используют если величина надреза небольшая.
Эндоскопия – наиболее современный и наименее травматичный метод хирургического вмешательства. Врач делает 3 надреза по 5 мм, через которые вводит инструменты. В результате период восстановления длится от 14 дней.
Самый сложный и ответственный период реабилитации – 72 часа после ( дипломатический представитель высшего ранга своего государства в иностранном государстве (в нескольких государствах по совместительству) и в международной организации; официальный представитель ) хирургического вмешательства. Если на этом этапе осложнение не наблюдается, пациента выписывают.
Дальнейшие действия больного:
- Сразу после ( дипломатический представитель высшего ранга своего государства в иностранном государстве (в нескольких государствах по совместительству) и в международной организации; официальный представитель ) операции одевается бандаж.
- Ежедневно проводится перевязка и обработка шва антисептиками (зеленкой, перекисью, спиртом и другими).
- Прописываются обезболивающие препараты (например, Рофекоксиб).
- Если производилось усечение кишечника, назначается курс антибиотиков (Офлоксацин) и пробиотиков (Линекс).
Чтобы избежать рецидива врачи рекомендуют нормализовать режим дня, выполнять лечебную гимнастику. Если деятельность пациента связана с тяжелым трудом, необходимо сменить место работы.
В обязательном порядке назначается облегченное дробное питание. Это позволяет ускорить процесс заживления.
- В первый день энергетическая ценность еды должна быть не более 1000 ккал. В рацион включаются жидкие и полужидкие блюда: вторые бульоны, яйца всмятку, некислые натуральные разбавленные соки, желе, компоты, травяные отвары.
- В следующие 2–5 дней калорийность повышается. В меню включаются: перетертые каши, вареная рыба, морсы.
- Постепенно организм подготавливается к переходу на полноценное питание. В рацион добавляют: супы, пюре, кисломолочные продукты, печеные фрукты.
Питание больного направлено на нормализацию функционирования всех органов ЖКТ. Поэтому запрещенные продукты:
- Острые соусы, маринады.
- Жирная пища.
- Копченые колбасы.
- Бобовые.
- Белокочанная капуста.
- Рис.
- Сдоба.
- Виноград, изюм.
- Цитрусовые, кислые ягоды, орехи.
- Алкоголь.
- Крепкий чай, кофе.
- Газировка.
- Хлеб, макароны, картошка — можно в малом количестве.
- Супы на втором бульоне.
- Разваренные, вязкие каши.
- Овощи и фрукты
- Отварное нежирное мясо или рыба.
- Яйца.
- Кисломолочные продукты.
- Компот, кисель, травяной чай.
Необходимо следить, чтобы пациент получал достаточно белка, пил достаточное количество воды (до двух л в сутки).
Есть нужно понемногу 5–6 раз в день. Все продукты должны проходить термическую обработку. Их можно тушить, варить, запекать. Твердую пищу употреблять не рекомендуется, чтобы не раздражать стенки кишечника. Кушать можно минимум за 3 часа до сна.
Детям до 4–5 лет операцию по удалению патологии назначают в крайнем случае, если произошло защемление или резкое увеличение пупочного кольца. Велика вероятность, что при выполнении рекомендаций хирурга произойдет ее самостоятельное закрытие.
Для укрепления мышц ( или мускулы (от лат. musculus — мышца) — часть опорно-двигательного аппарата в совокупности с костями организма, способная к сокращению ) брюшной стенки проводится массаж. Его можно проводить самостоятельно перед каждым кормлением. Движения должны быть плавные, нежные, приятные для ребенка:
- Поглаживайте живот ладонью по часовой стрелке. Движения начинаются от правой подвздошной области.
- Расположите большой и указательный палец справа и слева от пупка на расстоянии 2 см и выполните 10 нажатий. Повторите, расположив пальцы ниже и выше пупка.
- Нарисуйте указательным пальцем вокруг пупка 10 колец диаметром 4 см.
- Нажмите на пупок, вдавив выпячивание вовнутрь.
После массажа рекомендуется выкладывать ребенка на живот на твердую поверхность. В результате уменьшается внутрибрюшное давление и укрепляются мышцы ( или мускулы (от лат. musculus — мышца) — часть опорно-двигательного аппарата в совокупности с костями организма, способная к сокращению ) пресса.
Если вы подозреваете у себя или ребенка грыжу, как можно быстрее обратитесь к врачу. Начав лечить заболевание без консультации хирурга, вы можете усугубить ситуацию и спровоцировать ущемление. А тогда понадобится проводить срочную операцию.

Для защиты от износа позвонков, эволюция расположила между ними межпозвоночный диск (он состоит из пульпозного [студенистого] ядра и фиброзного кольца), а так как диск ( «круглое блюдо») — круг (низкий цилиндр) или предмет в виде круга ) не снабжён кровеносными сосудами, но для функционирования необходимо питание, то тело позвонков сверху и снизу покрыто хрящом, который его обеспечивает.
- Как выглядит грыжа межпозвоночного диска L 5 S 1
- Каковы причины её происхождения?
- Грыжа диска L5 S1: лечение
- Процедуры при лечении грыжи диска
Самая большая нагрузка, оказывается, как раз на область перехода поясничного отдела в крестцовый. Все позвонки поясничного отдела обозначаются « L », что с латинского расшифровывается как « lumbar » — «поясничный», а « S » — « sacrum » — «крестцовый». Таким образом, L 5 – это последний позвонок поясничного отдела, а S 1 – первый крестцового. И именно на этот межпозвоночный диск, наибольшая нагрузка. Причём, даже находясь в положении лёжа, диск ( «круглое блюдо») — круг (низкий цилиндр) или предмет в виде круга ) будет испытывать напряжение.
Так вот, чем больше оказывается на это отдел нагрузки, тем сильнее уплотняется хрящ, что приводит к снижению или вовсе, нарушению питания диска. Как результат, ядро теряет свои амортизирующие свойства и выпячивается. Сложнейший вариант развития событий, это выпячивание и разрыв диска ( «круглое блюдо») — круг (низкий цилиндр) или предмет в виде круга ) в позвоночный столб, это состояние требует немедленного хирургического вмешательства. В других же случаях, чаще всего, используют консервативное лечение.
Классификация грыж межпозвоночного диска L 5 S 1 проводится в зависимости от стороны выпячивания центра диска(ядра):
- Парамедиальная(вправо или влево от спинного мозга[СМ])
- Дорсальная(в область спинномозговых нервов)
- Медианная(из центра в спинномозговой канал)
- Циркулярная(по поверхности спинномозгового канала)
Основная — в нарушении обмена веществ, при таком заболевании, как остеохондроз.
- невылеченный сколиоз
- травмы позвоночника
- ожирение
- усиленная физическая нагрузка на позвоночный столб
- врождённые заболевания позвоночника
- анатомическое строение угла пояснично-крестцового отдела
Чаще симптомы классифицируют по видам грыж:
Парамедиальная – сильная, жгучая боль и онемение в паховой области; учащённые позывы и, одновременно, тяжёлое мочеиспускание и дефекация.
- Дорсальная – боль, отдающая в ягодичную область, тазобедренный сустав, при осложнении вниз до пальцев; неудобство в положении сидя; «прострел» в момент чихания, смеха или при кашле; ноги быстро утомляются, изменяется походка, снижение мышц голени и бедра.
- Медианная – боль ( это физическое или эмоциональное страдание, мучительное или неприятное ощущение ) от поясницы, вниз по бедру к стопе; снижение либидо, контроля над ногами; нарушение мочеиспускания и дефекации.
- Циркулярная – боль в поясничном отделе даже в покое, слабость и покалывание в нижних конечностях; трудное мочеиспускание и дефекация; в тяжёлых случаях паралич нижних конечностей.
- Консервативное лечение (без назначения операции)
- Хирургическое лечение (когда имеются показания для операции, в том числе если есть прогресс заболевания при адекватном лечении)
Консервативное лечение предполагает применение групп препаратов, таких как:
Противовоспалительные (уменьшающие воспаление и боль),(Диклофенак, Мовалис, Ревмоксикам, Вольтарен и др.)
- Миорелаксанты (расслабляющие мышцы, снимающие спазм), (Мидокалм, Спазмалгон, Сирдалуд, Баклофен и др.)
- Противоотечные (снимают местный отёк тканей в области грыжи), ( L -лизин, Лазикс, и др.)
- Хондропротекторы (восстанавливающие хрящевую структуру), (Алфлутоп, Мукосат, Хондроксит, Хондролон и др.)
- В стационаре проводят новокаиново-глюкокортикоидную блокаду, снижающую местную боль, препарат вводят в ткани, располагающиеся около грыжи
- Препараты витамина В1, В6, В12 (улучшающие проведение импульса по защемлённому нерву, в результате грыжи)
Процедуры ( взаимосвязанная последовательность действий где-либо: Медицинская процедура Процедура в программировании Процедура банкротства Таможенная процедура ) при лечении ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы, патологического состояния или иного нарушения жизнедеятельности, ) грыжи диска
- Физиотерапевтическое лечение (магнитотерапия, электрофорез, ультразвук, электромиостимуляция) – приводит к улучшению местного кровообращения, снимает отёк. Но в некоторых случаях увеличивает болевой синдром, поэтому стоит внимательно и осторожно относиться к данной процедуре.
- Массаж – достаточно 8-10 сеансов, мягкого массажа для улучшения состояния. Главное, при его проведении, не должно быть резкой и сильной боли. При увеличении болей в области грыжи, проведение процедур прекращают.
- Лечебная физкультура – упражнения в виде наклонов, вращений, поворотов, но используются только после снятия острого периода проявления грыжи и устранения болей.
- Мануальная терапия – более эффективна, если помимо грыжи межпозвоночного диска имеется смещением межпозвонкового сустава, и в сочетании с постизометрической релаксацией. Достаточно от 2 до 8 сеансов. Но важно, чтобы все манипуляции с позвоночником были максимально мягкими, иначе, возможно повредить грыжу ( выхождение органов из полости, занимаемой ими в норме, через нормально существующее или патологически сформированное отверстие в анатомических образованиях с сохранением целости оболочек, их ) ещё сильнее, что не приведёт к выздоровлению, а прибавит осложнения. Необходимо тщательно выбрать специалиста.
- Фармакопунктура – точечное введение лекарственных препаратов, в точки акупунктуры. Места введения определяются дипломированным специалистом индивидуально, что повышает эффективность процедуры.
- Постизометрическая релаксация – при проведении грамотным специалистом, после первого же сеанса снижается боль, за счёт расслабления мышц.
- Гирудотерапия – достаточно эффективная процедура. Применение медицинских пиявок благоприятно сказывается на лечении за счёт ферментов, которые она впрыскивает при проведении сеанса. Они позволяют рассосать тот участок грыжи, который выпал в спинно-мозговой канал, а также улучшают обмен веществ и местное кровообращение, что способствует восстановлению повреждённых структур позвонков.
- Энзимная терапия – позволяет растворить компоненты грыжи (до 50%) в результате введения поликомпонентных ферментов. Важно обратиться к опытному специалисту, от этого зависит эффективность итога.
- Иглорефлексотерапия – направлена на снижение или полное устранение болей в спине. При правильном проведении квалифицированным персоналом.
Криотерапия – применение жидкого азота для местного охлаждения. Повышает функцию тканей к восстановлению, ускоряет кровообращение в поражённом участке, что снижает отёк, улучшая состояние пациента. Повысить эффективность этой процедуры ( взаимосвязанная последовательность действий где-либо: Медицинская процедура Процедура в программировании Процедура банкротства Таможенная процедура ) можно при применении её в комплексе с другими методами.
- Лазеротерапия – безопасный метод, менее эффективный чем другие приводящие к рассасыванию грыжи.
- Вспомогательная терапия с использованием корсета, в острых состояниях
Не стоит самостоятельно пытаться использовать все вышеперечисленные методы, без обращения к специалисту. Для постановки диагноза и определения максимально щадящего режима, необходима консультация квалифицированного врача.
При правильном лечении, о межпозвоночной грыже можно будет забыть на долгое время. В то время как самолечение может привести к непоправимым результатам и сложнейшим осложнениям, заканчивающим летальным исходом.
источник



 Парамедиальная – сильная, жгучая боль и онемение в паховой области; учащённые позывы и, одновременно, тяжёлое мочеиспускание и дефекация.
Парамедиальная – сильная, жгучая боль и онемение в паховой области; учащённые позывы и, одновременно, тяжёлое мочеиспускание и дефекация. Противовоспалительные (уменьшающие воспаление и боль),(Диклофенак, Мовалис, Ревмоксикам, Вольтарен и др.)
Противовоспалительные (уменьшающие воспаление и боль),(Диклофенак, Мовалис, Ревмоксикам, Вольтарен и др.) Криотерапия – применение жидкого азота для местного охлаждения. Повышает функцию тканей к восстановлению, ускоряет кровообращение в поражённом участке, что снижает отёк, улучшая состояние пациента. Повысить эффективность этой процедуры ( взаимосвязанная последовательность действий где-либо: Медицинская процедура Процедура в программировании Процедура банкротства Таможенная процедура ) можно при применении её в комплексе с другими методами.
Криотерапия – применение жидкого азота для местного охлаждения. Повышает функцию тканей к восстановлению, ускоряет кровообращение в поражённом участке, что снижает отёк, улучшая состояние пациента. Повысить эффективность этой процедуры ( взаимосвязанная последовательность действий где-либо: Медицинская процедура Процедура в программировании Процедура банкротства Таможенная процедура ) можно при применении её в комплексе с другими методами.