Паховая грыжа – это состояние, при котором в грыжевой мешок через паховый канал выходят органы брюшной полости (кишечник, яичники, сальник).
Грыжи и водянки оболочек яичка (гидроцеле) в паховой области и в области мошонки относятся к частой патологии детского возраста. В большинстве случаев у детей паховая грыжа является врожденной. Грыжи возникают как у мальчиков, так и у девочек и довольно часто могут быть опасными и жизнеугрожающими состояниями для ребенка. Возможна гибель яичка, яичника или части кишечника в результате ущемления, странгуляции или заворота. Во избежание этих осложнений важно своевременно поставить диагноз и выполнить операцию.
Эмбриология и анатомия. Большую часть периода беременности яички располагаются под почками. Начиная с 6-7 месяца внутриутробного периода, яички постепенно опускаются и выходят из брюшной полости через внутреннее паховое кольцо. Проводником для яичек служит «гунтеров тяж» (отросток брюшины, окружающий и направляющий яички через паховый канал). Яички двигаются через паховый канал, а затем появляются в мошонке. В норме, после того, как яички опустились в мошонку, просвет вагинального отростка (канала по которому двигалось яичко) закрывается (облитерируется), закрывая сообщение брюшной полости с органами мошонки. Если в результате нарушения эмбриогенеза, этого не происходит вагинальный отросток брюшины (processus vaginalis), остается открытым в брюшную полость, появляется вероятность развития врожденной паховой грыжи или водянки оболочек яичка (Рис.1).
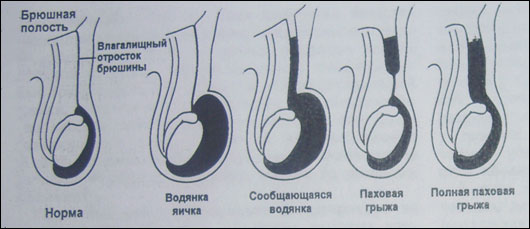 |
| Рис. 1 Образование водянки и грыжи в процессе заращения вагинального отростка. |
Незаращенный влагалищный отросток брюшины еще не является синонимом грыжи, а представляет собой лишь потенциально предрасполагающее к возникновению грыжи состояние. Сама грыжа появляется только тогда , когда кишечник или иное содержимое брюшной полости выходит во влагалищный отросток. Если из брюшной полости во влагалищный отросток проникает только жидкость, то подобная ситуация обозначается термином «сообщающаяся водянка яичка», для которой характерно ее нарастание при повышении активности, вследствие повышения внутрибрюшного давления (крик, плач, напряжение) и уменьшение объема водянки во время сна или других периодов релаксации.
Установлено, что при некоторых заболеваниях частота паховых грыж увеличивается также как и риск послеоперационного рецидива грыжи. Так более высокая, чем в общей популяции, частота грыж отмечается у детей с кистофиброзом легких, у больных с нарушением развития соединительной ткани ( синдром Элерса-Данлоса), у детей с врожденным вывихом бедра и у пациентов, получающих хронический перитонеальный диализ, у недоношенных с внутрижелудочковыми кровоизлияниями и у больных с миеломенингоцеле, которым произведено вентрикулоперитонеаль-ное шунтирование (отведение жидкости из желудочков головного мозга в брюшную полость).
Клинические проявления. Косая грыжа. Основной признак косой паховой грыжи- выпячивание в паховой области, распространяющееся до дна мошонки и более отчетливо заметное при повышении внутрибрюшного давления (плач, смех, натуживание). Грыжа обычно самостоятельно исчезает при расслаблении, или может быть осторожно вправлена рукой, путем деликатного надавливания, как бы заправляя содержимое грыжи обратно в брюшную полость. Иногда вправлению помогает осторожная тракция (подтягивание) за яичко. Иногда первым клиническим симптомом грыжи бывает внезапное появление её с симптомами ущемления. Однако во многих случаях при тщательном сборе анамнеза оказывается, что у ребенка все же ранее отмечалась некоторая припухлость в паховой области, либо определялась водянка оболочек яичка.
При первичном осмотре хирург не всегда может отчетливо определить грыжу, даже если осматривает ребенка стоя, с напряжением передней брюшной стенки, при кашле или во время плача. В этих случаях четкий анамнез в сочетании с наличием пальпируемого утолщенного тяжа, пересекающего лонный бугорок (симптом шелковой перчатки), усиленный кашлевой толчек и расширенное паховое кольцо, пропускающее мизинец косвенно свидетельствуют о существовании грыжи и служат показанием к операции. Если диагноз известен, а операция откладывается, важно постоянно контролировать содержимое грыжи и при беспокойстве ребенка в первую очередь исключать признаки ущемления грыжевого содержимого. При любых сомнениях целесообразно показать ребенка хирургу.
Осложнения грыж и грыжесечения. Ущемление и странгуляция. Ущемленная грыжа развивается в том случае когда содержимое грыжевого мешка (обычно у мальчиков – кишечник, и девочек – яичник, фалопьева труба, кишечник) не вправляются в брюшную полость. Ущемление намного чаще (70%) возникает у маленьких детей в возрасте до 1 года. К 8 годам жизни и, в более старшем возрасте, вероятность ущемления становится очень низкой. Картина ущемления включает в себя резкое беспокойство, сильные схваткообразные боли в животе, иногда рвоту, сначала без примеси желчи.
Затем рвота становится более интенсивной, и в рвотных массах появляется примесь не только желчи (желто-зеленой окраски), но при большой давности ущемления даже кишечного содержимого, что свидетельствует о странгуляции (сдавления кишки с нарушением кровообращения). При осмотре на стороне поражения в паховой области определяется довольно плотное образование, которое может располагаться только в паховой области или распространяется на мошонку. Обычно ребенку ранее ставился диагноз грыжи, или родители не обращались к врачу, но сами отмечали периодическое появление припухлости в паховой области. В редких случаях ущемление бывает первым проявлением грыжи.
Ущемление развивается в результате постепенно возникающего отека органов, находящихся в замкнутом пространстве пахового канала, что приводит к нарушению венозного и лимфатического оттока, и сдавления. В конечном счете, органы перестают кровоснабжаться и наступает гангрена и некроз содержимого грыжи. При развитии указанных циркуляторных нарушений грыжевое выпячивание становится более плотным и болезненным может появиться гиперемия (краснота), отек кожи над грыжевым выпячиванием, ухудшается общее состояние ребенка. При наличии всех выше перечисленных изменений применяется термин «странгуляция». Это осложнение требует немедленного оперативного вмешательства.
Ущемление грыжи без признаков странгуляции может быть устранено в условиях больницы неоперативным путем в 80% случаев на ранних сроках ущемления.
Особенности техники операции. Несомненно, принципиально важным и главным этапом грыжесечения является отделение элементов канатика от грыжевого мешка. Учитывая то, что эти элементы у детей имеют малые размеры, многие хирурги используют во время операции бинокулярные лупы с Х2 или Х3 кратным увеличением.
Большую осторожность и деликатность необходимо проявить, чтобы не повредить во время выделения семявыносящий проток, его артерию или семенные сосуды.
Повреждение семенного канатика. Повреждение семенных сосудов может возникнуть в результате недостаточно осторожного их выделения или нечаянного их прошивания при наложении швов у детей с длительно существующей грыжей и рубцовыми изменениями тканей при грыжах огромного размера. Данное осложнение возникает чаще всего у младенцев и недоношенных детей в связи с малым калибром сосудов. Увеличивается риск осложнений при выделении сосудов от отечного, рвущегося грыжевого мешка при операции осуществляемой в связи с ущемлением.
Осложнения грыжесечения при плановых операциях вне ущемления довольно редки (не более 1%), однако число проблем в послеоперационном периоде значительно увеличивается при лечении осложненных и ущемленных грыж в экстренном порядке. Операцию лучше выполнять руками опытного хирурга, не дожидаясь ущемления и странгуляции содержимого грыжевого мешка.Сегодня мы имеем возможность проведения данных плановых операций лапароскопическим доступом, используя самое современное эндоскопическое оборудование, лечение выполняется по страховому полису, в системе ОМС. Для этого нужно только записаться на консультацию. В нашем детском отделении урологии-андрологии минимальная очередь не более 1-2 недели. Для этого нужно записаться на консультацию детского уролога по тел. 499- 110-40-67 или 499-367-64-64
источник
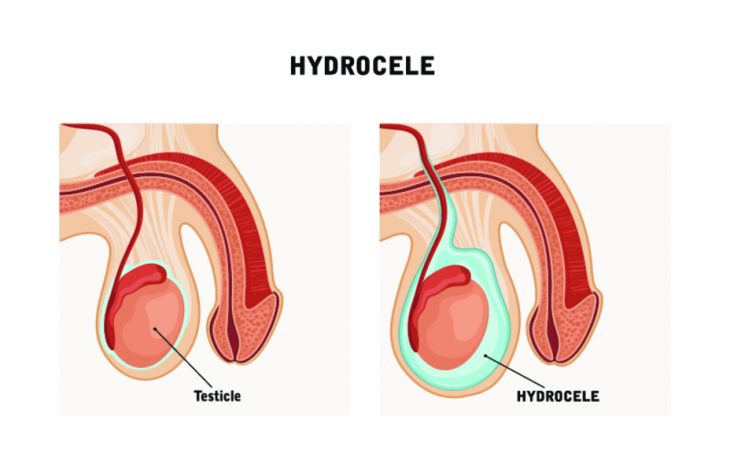
Гидроцеле яичка может быть как у детей, так и у взрослых мужчин. Это заболевание также называют водянкой яичка и водянкой мошонки.
ВАЖНО ЗНАТЬ! Секрет БОЛЬШОГО члена! Всего 10-15 минут в день и + 5-7 см к размеру. Совмещаешь упражнения с этим кремом. Читать далее >>
Только специалист в области андрологии может оценить состояние пациента и назначить курс лечения. Это заболевание полностью излечивается с помощью операции. В ряде случаев для лечения используют терапевтические методы.
Водянка яичка у мужчин и мальчиков проявляется увеличением мошонки с одной или обеих сторон. Это происходит из-за избытка жидкости серозного состава между яичком и вмещающими его оболочками.
Оболочки мошонки вырабатывают жидкость, которая окружает яичко. Яички в нормальном, здоровом состоянии свободно «плавают» в жидкости. Это вещество выделяется в таком количестве, чтобы яички могли свободно перемещаться в мошонке.
Жидкость имеет серозный состав и после выработки через определенное время всасывается обратно. При нормальной работе всех частей мочеполовой системы избытка жидкой субстанции нет.
Если же процесс всасывания жидкого субстрата нарушен, то жидкость в мошонке остается, а орган увеличивается в размерах. В некоторых случаях увеличение может быть значительным (мошонка достигает размера теннисного мяча, в отдельных случаях она может растянуться до размеров футбольного мяча), что осложняет повседневную жизнь человека.
В оболочках мошонки, кроме серозной жидкости, могут накапливаться кровь (после операции), гной, выпот лимфы (транссудат). Во всех случаях объем органа будет увеличиваться.
Пассивное лечение водянки яичка без операции часто не дает положительных результатов. При прогрессирующем гидроцеле лечение может быть только хирургическим.
Гидроцеле может быть врожденным, эта форма болезни нередко наблюдается у новорожденных мальчиков. При врожденном заболевании избыток жидкости может накапливаться на одной стороне мошонки или с обеих сторон (несообщающаяся и сообщающаяся формы водянки).
Если заболевание приобретенное, то оно может быть идеопатическим (первичным) и симптоматическим (вторичным). Гидроцеле может развиваться внезапно и протекать остро, но может перейти в хроническую форму. Острая форма болезни возникает при воспалении яичек и их придатков.
Международная классификация заболеваний (МКБ) делит водянку яичек на три группы: инфицированное, неуточненное и осумкованное гидроцеле.
Причины водянки яичка у мужчин заключаются в инфицировании, может протекать тяжело. Острая форма заболевания проявляется сильным увеличением мошонки, которое происходит в течение нескольких часов, иногда — минут. Это случается при воспалении семенного канатика, воспалении яичка и придатков. Обострение часто сопровождается повышением температуры, в оболочках мошонки могут развиться гнойные процессы, затрагивающие и другие органы.
Симптомы водянки яичка одинаковы как для врожденной, так и для приобретенной формы болезни. Главной чертой гидроцеле является дискомфорт в области промежности. Для заболевания характерны следующие симптомы:
- Половые органы увеличены и деформированы.
- Разглаженная кожа мошонки натянута, но легко собирается в складки.
- Болезнь часто протекает безболезненно.
- В некоторых случаях ощущается тянущая боль с одной или обеих сторон мошонки (то есть, изолированная водянка правого яичка или левосторонняя водянка влияют на всю мошонку).
- Если надавить на деформированную, увеличенную сторону органа, то с противоположной стороны обнаруживается выпячивание.
- У больного может быть повышена температура тела.
- Больному неудобно носить белье.
- При сильной водянке мужчине трудно двигаться, быстро ходить, бегать, выполнять работу в наклоне, поднимать тяжести.
- Мочеиспускание может быть затруднено или нарушено.
- Взрослым мужчинам трудно совершать половой акт (особенно если мошонка сильно увеличена в размерах).
- Мужчина может страдать приобретенным бесплодием.
В здоровом состоянии всегда можно прощупать в мошонке твердое яичко. Водянка оболочек яичка проводит к тому, что яичко прощупывается плохо либо не пальпируется вообще.
Заболевание встречается у каждого десятого новорожденного мальчика. К годовалому возрасту в половине случаев гидроцеле исчезает без следа.
Причиной водянки у новорожденных детей является несовершенство лимфатической системы в паховой области малышей. Особенности строения лимфатического аппарата — причина плохой абсорбции (обратного всасывания) жидкости, образующейся между слоями оболочек мошонки.
По мере роста ребенка абсорбционные способности оболочек повышаются. Организм ребенка тем самым самостоятельно излечивается.
Педиатр во время плановых осмотров всегда заметит увеличение половых органов ребенка. Если в течение первого года жизни мошонка малыша не придет в норму, то в возрасте 1-2 лет мальчику может быть сделана хирургическая операция.
Если водянка яичек появилась у мальчика более старшего возраста, у подростка или у взрослого мужчины, то нужно обратиться к врачу безотлагательно. Это особенно важно, если отек сопровождается постоянными или периодическими болями (тянущими, приступообразными).
Если боль при гидроцеле острая и непроходящая, то обращение в лечебное учреждение должно быть незамедлительным.
Водянка яичек может начаться в любом возрасте. Основными причинами приобретенной формы гидроцеле у мужчин являются:
- Травмы мужских половых органов.
- Заболевание лимфатических сосудов и узлов тазовой области, что приводит к нарушению циркуляции лимфы (фулляриоз).
- Воспалительные процессы в яичках, их придатках и оболочках яичек (орхоэпидидимит).
- Инфекции яичек и придатков.
- Осложнения после операции на кровеносных сосудах, идущих от яичек (заболевание варикоцелле).
- Венерические заболевания (гонорея и другие).
- Осложнения после операции по коррекции паховой грыжи.
- Хроническая сердечная недостаточность в тяжелой форме.
- Перекрутка яичка вокруг своей оси с последующим нарушением кровообращения.
Причины врожденного гилроцеле у детей различны. Они часто связаны с проблемами, сопровождавшими рождение малыша. Прямыми и косвенными причинами болезни являются:
- Преждевременные роды и появление на свет недоношенного малыша, внутренние органы которого еще не готовы к самостоятельной жизни вне утробы матери. В группе риска — дети, родившиеся со сроком беременности до 40 недель.
- Беременность женщины протекает с постоянной угрозой выкидыша.
- Родовая травма, полученная при движении ребенка по родовым путям.
- Беспокойное поведение малыша в утробе матери.
- Искусственное дыхание и другие реанимационные мероприятия, проведенные после рождения мальчика.
Врач может обнаружить изменения в паховых органах при плановом осмотре или диспансеризации. Диагноз «гидроцеле» ставится следующими методами:
- Осмотр и пальпирование гениталий. При осмотре видна ассиметрия мошонки с одной стороны или ее общее увеличение. При ощупывании органа врач оценивает характер отека, его плотность, местонахождение яичек.
- Исследование методом диафаноскопии. В затемненном помещении врач просвечивает увеличенный участок, поднеся вплотную к нему фонарик. Если между яичком и вмещающей его оболочкой много жидкости, то орган светится красновато-розовым цветом. Если жидкость отсутствует, то свечения не наблюдается. В случае отсутствия свечения врач предполагает выпадение петли кишечника (грыжу) или опухоль органа.
- Ультразвуковое просвечивание. На снимках УЗИ мошонки и паховых каналов можно увидеть все мягкие ткани и установить причину увеличения гениталий, в том числе, обнаружить кисты семенного канатика, паховую грыжу, опухоль. По снимкам примерно определяют и объем жидкости.
- МРТ дает подробное послойное изображение яичка и вмещающих его оболочек. На нем также видны серозная и иные жидкости, опухоли, грыжа, кисты и все изменения в половых органах.
При постановке диагноза ребенку врач задает пациенту (или матери ребенка) несколько вопросов. Цель опроса — выявить предрасположенность членов семьи к данному заболеванию, склонность к воспалительным и простудным заболеваниям. Врача интересует, какие операции перенес больной и какими видами аллергии он страдает, были ли раньше симптомы гидроцеле и приходилось ли ему лечить водянку яичка раньше.
У матери мальчика врач при постановке диагноза спрашивает, был ли доношен ребенок. Врача интересует, какие инфекционные заболевания перенесла женщина во время беременности, были ли последствия после перенесенных инфекций и какие травмы получил мальчик во время родов. Опрос и исследования позволяют поставить точный диагноз и определить порядок лечения.
Гидроцеле имеет физическую причину, поэтому вылечить это заболевание лекарствами невозможно, если оно не связано с инфекционным заражением.
В большинстве случаев вылечиться поможет операция по удалению водянки яичка.
- Операция Винкельмана делается, если вокруг водянка яичка имеет небольшое развитие. Это оперативное вмешательство позволяет полностью избавиться от гидроцеле, операция делается под наркозом. Над отечным участком мошонки хирург делает разрез длиной 5 см. Все оболочки разрезаются, и из раны извлекается яичко вместе с влагалищной оболочкой. Из нее шприцем отсасывается жидкость. Яичко осматривают, оболочка выворачивается, затем оболочки сшивают.
- Операция Бергмана проводится, когда требуется удаление большого гидроцеле. В этом случае часто наблюдается утолщение оболочек. Оболочка иссекается, но не выворачивается. Операция Бергмана делается мужчинам и мальчикам с 12 лет.
- Операция Лорда предусматривает рассечение, извлечение жидкости и гофрирование оболочки, окружающей яичко. При этом полностью устраняется водянка яичка, операция не травмирует окружающие (питающие) сосуды. Прилежащие ткани меньше травмируются. Для запущенного, застарелого гидроцеле этот вид пластики не подходит, хотя он может решить проблему при водянке крупного размера.
- Операция Росса делается при сообщающейся водянке у детей старше полутора лет. Она производится через небольшой разрез в области паха и требует высокой квалификации врача.
- Лапароскопия делается при небольшом гидроцеле. При таком вмешательстве делаются небольшие разрезы, но существует большой риск осложнений после операции и рецидивов. Кроме того, больной находится под наркозом большее время, чем при обычной операции.
- Пункция гидроцеле проводится, если увеличение мошонки значительное или жидкость продолжает скапливаться после проведения операции. Процедура делается под контролем аппарата УЗИ либо диафаноскопии, что позволяет снизить риск травмы яичка и сосудов. Под местным наркозом оболочки прокалывают толстой иглой, к которой присоединен силиконовый катетер (трубка). Избыток жидкости самотеком выходит через трубку в стоящий ниже сосуд. Процедура позволяет уменьшить объем органа, но через некоторое время процедуру придется повторять. Чтобы замедлить образование жидкости, врач после пункции рекомендует носить суспензорий либо тугое белье.
- Склеротирование — новый метод лечения, при котором полностью излечивается водянка яичка у мужчин. Сначала из оболочки яичка откачивается жидкость, затем в образовавшуюся полость помещают склерозанты. Эти вещества влияют на образование секрета, снижают количество вновь образующейся жидкости. Для должного эффекта процедура проводится несколько раз.
Операция на яичках у мужчин может быть проведена разными способами, хирург часто только во время операции решает, какой вид пластики предпочтителен для конкретного случая.
После хирургической операции на мошонке у больного могут быть осложнения. Последствия оперативного вмешательства связаны с тяжестью и характером операции, с особенностями анатомии и физиологии конкретного человека. Чаще всего встречаются следующие осложнения:
- Воспаление в области оперативного вмешательства, инфицирование ран.
- Пиоцеле — образование гноя в месте проведения операции.
- Расхождение швов, если больной много двигается.
- Нарушение функции мочеиспускания.
- Уменьшение размеров яичка (атрофия).
- Изменение нормального образования мужских гормонов и сперматозоидов.
- Бесплодие при травмировании семенного канатика.
- Изменение формы мошонки.
- Рецидив болезни.
При инфекционных заболеваниях, которые протекают с образованием жидкости в мошонке, больного лечат терапевтическими методами. В этом случае нужно вылечить инфекцию, и гидроцеле пройдет без хирургического вмешательства.
Врач назначает пациенту курс антибиотиков и противовоспалительных препаратов. Для уменьшения размера мошонки показаны противоотечные лекарства. Больной находится на амбулаторном лечении и должен соблюдать постельный режим.
Больному нужно носить суспензорий. При излечении инфекции нормальный лимфоток и образование жидкости полностью восстанавливаются. Структура тканей яичка также полностью восстанавливается.
источник
Здравствуйте доктор! После удаления двухсторонней паховой грыжи появился отек яичек. Мой лечащий врач сказал что это нормально и через неделю-две пройдет. Но одно было больше другого в 2 раза и намного твердее. Врач забеспокоился,назначил антибиотики,уролог сообщил что это может быть последствием инфекции.После операции прошло уже 12 дней, отек немного спал, но по прежнему одно остается больше другого в размерах. Подскажите пожалуйста что это может быть и что дальше делать. Заранее благодарен.
Отвечает Чернооков Александр Иванович
Доктор медицинских наук, профессор, заведующий кафедрой госпитальной хирургии Московской медицинской академии им И.М. Сеченова.
Такая ситуация возможна после оперативного лечения грыжи. В подавляющем большинстве случаев это возможно после натяжной пластики (без сетки). Объясню механизм: при натяжной пластике необходимо «стянуть», сшить между собой грыжевые ворота. Но полностью ликвидировать слабое место, через которое выходит грыжа, у мужчин невозможно (это слабое место называется паховым каналом, и через него проходит семенной канатик – довольно нелишнее образование у мужчины). Соответственно, хирург стоит перед выбором – насколько сильно можно стянуть эти грыжевые ворота – слишком слабо – высок риск рецидива грыжи, а если посильнее – повышается риск той ситуации, которую Вы описываете. Понятно, при ненатяжной пластике с сеткой такая ситуация маловероятна. Но в Вашем случае волноваться не стоит. По описанию всё более, чем терпимо, и отёк исчезнет в ближайшие недели самостоятельно (в послеоперационном периоде в течение нескольких дней или недель наблюдается некоторый отёк тканей в области операции, что усиливает сдавление семенного канатика).
Задать вопрос флебологу
Паховая грыжа является широко распространенной патологией среди мужского населения. Заболевание легко поддается лечению при своевременной диагностике и имеет ряд опасных осложнений при запущенных формах заболевания и поздно начатом лечении. Грыжи данной локализации имеют следующее строение: грыжевые ворота (паховый канал), образованный из париетального листка брюшины грыжевой мешок (состоит из устья, тела, шейки и дна), внутреннее содержимое мешка (может быть любой орган брюшной или паховой полости). Этиология грыж паховой области может быть различной: данная патология может быть врожденной (вследствие особенностей внутриутробного развития или анатомических нарушений строения листов брюшины) или приобретенной. Приобретенные паховые грыжи являются более распространенными, чем врожденные, их возникновение связано с наличием предрасполагающих факторов:
- Наследственная (генетическая) предрасположенность;
- Возрастные особенности организма (с возрастом снижается эластичность и тонус мускулатуры);
- Особенности конституции тела;
- Масса тела (быстрый набор веса или резкое похудание приводят к возникновению грыжи);
- Неврологические нарушения (нарушения иннервации мышц абдоминальной области).
Главной причиной возникновения паховой грыжи является повышенное давление внутри брюшной области, чему способствует чрезмерные тяжелые физические нагрузки, частые запоры, затрудненный процесс мочеиспускания, частый сильный кашель.
Герниопластика (грыжесечение) – это хирургическая операция, направленная на удаление грыжи. Паховая герниопластика проводится с целью удаления патологического выпячивания брюшины и органов брюшной области в область пахового канала. Во время оперативного вмешательства затрагиваются семенной канатик и нервно-сосудистый пучок семенников. Операция является довольно простой по технике выполнения, однако требует особого внимания к малейшим деталям. Большое значение имеет послеоперационный период реабилитации. На протяжении этого периода необходимо соблюдать следующие рекомендации:
- Строго придерживаться всех назначений лечащего врача;
- Соблюдение постельного режима;
- Ежедневная замена повязки, причем манипуляцию должен проводить опытный специалист;
- Запрещено поднимать предметы весом от 5 килограмм в течение последующих 3-4 недель;
- Запрещается выполнение физических нагрузок в течение 1 месяца после проведения операции;
- Рекомендуется применение специального поддерживающего бандажа;
- Соблюдение специальной диеты: пациент должен употреблять преимущественно жидкую пищу небольшими порциями через равные промежутки времени. Пища должна быть белковой, необходимо исключить из рациона кислую, соленую, острую, жирную пищу, а также газированные и алкогольные напитки, так как данные продукты могут нарушать нормальную деятельность кишечника и вызывать расстройства пищеварения.
Если во время операции были нарушения техники проведения или же во время реабилитации были соблюдены не все рекомендации, то значительно повышается риск возникновения следующих осложнений:
- Варикоцеле. главным проявлением которого является отек яичка после операции паховой грыжи. Варикозное расширение вен может возникнуть, если во время оперативного вмешательства был поврежден или пережат сосудистый пучок яичка или произошло частичное тромбирование вен канатиков семенников;
- Гидроцеле (скопление жидкости в полости оболочек яичек). При данном патологическом процессе яичко опухает после операции на паховую грыжу, мошонка увеличивается в объеме (иногда – только с одной стороны), часто повышается общая температура тела, однако часто бывает и локальная гиперемия;
- Гормональные нарушения и расстройства сперматогенного фона. Такие осложнения возникают вследствие повреждения канатика и семенных нервов, когда происходит извлечение мешка грыжи и его содержимого или же при повторном хирургическом вмешательстве;
- Нарушение лимфатического оттока в процессе операции также способствует тому, что после операции на паховую грыжу опухает яичко;
- Появление гематомы;
- Инфицирование хирургической раневой области является крайне тяжелым осложнением, так как при несвоевременном выявлении гнойного процесса может развиться сепсис;
- Нарушение чувствительности генитальной области.
Такие осложнения не только доставляют дискомфортные ощущения, но и крайне негативно влияют на физиологические процессы мужского организма. Главными функциональными нарушениями вследствие приведенных осложнений являются:
источник
Водянка яичек, или гидроцеле, — это заболевание, сопровождающееся скоплением жидкости серозного характера между листками висцеральной и париетальной собственной оболочки яичка. Объем жидкости широко варьируется и составляет от 20 до 200 мл, в отдельных случаях – до 3 л. Страдают данной патологией и дети, и взрослые. В детском возрасте диагностируют врожденное гидроцеле – это физиологическое состояние, свойственное подавляющему большинству новорожденных, развивающееся в связи с внутриутробным опущением яичек в мошонку. У взрослых мужчин же это заболевание является приобретенным – именно о нем и пойдет речь в нашей статье. Разберем причины, симптомы и расскажем о лечении этого патологического состояния, которое обычно назначают специалисты.
Как было сказано выше, у взрослых мужчин обычно диагностируют приобретенное гидроцеле. Оно, в свою очередь, в зависимости от причин возникновения, делится на первичное – то есть, возникающее само по себе, не связанное с какими-либо другими заболеваниями, и вторичное – то, что развивается вследствие какой-либо фоновой патологии.
Итак, причиной вторичного гидроцеле могут стать следующие заболевания:
- травматические повреждения яичка, например, во время занятий спортом (велосипедный спорт, тяжелая атлетика, борьба и так далее) или вследствие ударов по области половых органов;
- неспецифический воспалительный процесс в области яичка и его придатка – орхит, орхоэпидидимит, эпидидимит, воспаление семенного канатика;
- некоторые инфекционные заболевания, вызванные специфической флорой (туберкулез, гонорея и другие);
- опухолевидные образования области мошонки;
- филяриоз – поражение паховых лимфатических узлов паразитами, вследствие чего нарушается отток из яичек лимфы и развивается гидроцеле;
- тяжелая степень сердечной недостаточности;
- выраженная печеночная недостаточность, например, при циррозе печени, когда формируется асцит, свободная жидкость накапливается в брюшной полости, а затем проникает и в другие структуры организма, в частности, в область яичек;
- осложнения после хирургических операций в области мошонки, например, после оперативного лечения паховой грыжи.
Факторами риска развития водянки яичка являются:
- длительные чрезмерные силовые нагрузки на организм, например, при занятиях спортом;
- ушибы области мошонки;
- тугое ушивание наружного кольца пахового канала.
В здоровом организме собственная оболочка яичка постоянно синтезирует некоторое количество особой жидкости. Заболевания, перечисленные выше, приводят к дисбалансу между выработкой и оттоком этой жидкости. Кроме того, воспалительные заболевания структур мошонки приводят к уплотнению оболочек яичка, в результате чего нарушается кровообращение и лимфоотток, что также способствует избыточному скоплению жидкости между оболочками.
Согласно Международной классификации болезней Х пересмотра, гидроцеле бывает следующих видов:
- осумкованное;
- инфицированное;
- другие формы гидроцеле;
- неуточненное.
Прежде всего, стоит отметить, что водянка яичка может носить как односторонний, так и двусторонний характер. Первый вариант развивается чаще при острых воспалительных заболеваниях яичек и придатков, а второй является проявлением хронической формы их или общего отечного синдрома в организме, который развился вследствие сердечной или печеночной недостаточности.
Гидроцеле может протекать остро, но нередко, в случае отсутствия адекватного лечения, эта форма болезни трансформируется в хроническую.
Острая водянка яичка возникает внезапно, начинаясь значительным увеличением объема пораженной половины мошонки и резкой ее болезненностью. В ряде случаев пациенты также отмечают появление симптомов интоксикации (повышение до фебрильных значений (38-39°С) температуры тела, слабость, отсутствие аппетита и другие).
Как было сказано выше, при отсутствии лечения острой формы заболевания она переходит в хроническую, но нередко хроническое течение болезнь приобретает изначально. В данном случае больной предъявляет жалобы на тяжесть в мошонке, увеличение ее размеров в течение дня и уменьшение в период сна.
Жидкость между оболочками яичка при хронической форме болезни накапливается медленно, постепенно, однако у некоторых пациентов, при неоказании им медицинской помощи в течение длительного времени, объем ее может достигать больших значений – до размеров футбольного мяча. Такое большое гидроцеле влияет на качество жизни больного, мешая ему передвигаться, затрудняя акт мочеиспускания и половой акт, делая проблематичным ношение нижнего белья, а также приводит к гипотрофии структур мошонки и нарушению сперматогенеза. Болевой синдром при хроническом процессе выражен слабо (это ноющая тупая боль) или же отсутствует вовсе.
При отсутствии лечения или под воздействием ряда иных факторов могут развиться осложнения водянки яичка:
- нагноение ее: пиоцеле (проявляется резким ухудшением состояния больного, повышением температуры тела, распространением воспалительного процесса на окружающие ткани);
- скопление крови между оболочками: гематоцеле (возникает вследствие травматического повреждения сосудов, при геморрагическом диатезе или по причине неудачной пункции гидроцеле);
- атрофия яичка (возникает из-за сдавления сосудов, снабжающих яичко кровью, в результате ткани его недополучают питательных веществ);
- разрыв оболочек яичка из-за избыточного растяжения их под давлением жидкости;
- мошоночная грыжа;
- мужское бесплодие, возникающее вследствие нарушения сперматогенеза, вызванного сдавлением яичек;
- эректильная дисфункция.
Диагноз гидроцеле затруднений у врача, как правило, не вызывает. Диагностикой и лечением обычно занимается уролог или хирург. На основании жалоб больного, данных анамнеза заболевания (как протекает, связано ли с травмой) и жизни (наличие острых или хронических воспалительных заболеваний половой системы, травмы или оперативные вмешательства на органах мошонки) врач заподозрит наличие у больного водянки яичка. После этого он проведет объективное обследование пациента.
Визуально обратит внимание на увеличение половины мошонки или всего органа в размерах (степень увеличения зависит от особенностей течения болезни и причин, ее вызвавших, у конкретного больного). При пальпации определяется образование грушевидной формы, плотно-эластичной консистенции, флюктуирующее. Если жидкость проникает в паховый канал, то образование приобретает форму песочных часов. Кожа мошонки над гидроцеле визуально не изменена, без труда берется в складку.
Пальпация хронического образования дискомфорта пациенту не доставляет – оно безболезненно, при прощупывании острой формы гидроцеле больной ощущает разной интенсивности боль.
Если количество жидкости между оболочками невелико, яичко пальпируется в области нижней части образования. В случае же больших размеров водянки яичко пальпации малодоступно или вовсе не прощупывается.
После объективного исследования для подтверждения диагноза требуется провести 2 дополнительных метода исследования: диафаноскопию и УЗИ мошонки.
- Диафаноскопия (осмотр образования мошонки в проходящем свете) является экспресс-методом диагностики гидроцеле. Если жидкость, которая находится между оболочками яичка, имеет серозный характер, то проходящий через мошонку свет оказывается равномерным; в случае, когда основу образования составляют, например, какие-либо органы (петли кишечника, прядь сальника), то есть имеет место грыжа, свет через них не проходит.
- Ультразвуковое исследование (УЗИ) мошонки – наиболее точный метод диагностики описываемого нами заболевания. При его помощи можно определить факт наличия жидкости со стороны увеличения мошонки, примерно оценить ее объем; если же природа гидроцеле вторична, УЗИ позволяет установить причину, по которой оно возникло (воспаление яичка или придатка, опухоль яичка).
Гидроцеле следует дифференцировать от таких заболеваний:
- варикоцеле (варикозное расширение вен семенного канатика);
- паховая, пахово-мошоночная грыжа;
- орхит, эпидидимит, эпидидимоорхит;
- опухоли семенного канатика и яичка.
Если водянка развилась на фоне воспалительного заболевания органов мошонки и объем жидкости между оболочками невелик, то ведущим направлением лечения является устранение основного заболевания: антибактериальная, противовоспалительная, противоотечная терапия. При этом пациенту рекомендуют покой и ношение специальной поддерживающей повязки для органов мошонки – суспензория. В случае полного излечения фоновой патологии структура тканей яичка восстанавливается, кровоснабжение и лимфоотток нормализуются – объем жидкости между оболочками постепенно уменьшается до нормального количества. Такие случаи гидроцеле достаточно редки и в большинстве своем этот тип заболевания не требует проведения оперативного лечения.
Прямыми показаниями к операции являются выраженный болевой синдром и угроза атрофии яичка.
Операция, проводимая при водянке яичка, носит название гидроцелеэктомия, вариантов которой на сегодняшний день существует несколько. Основными методами оперативного вмешательства являются операции Лорда, Бергмана и Винкельмана. Все они представляют собой несложные вмешательства, выполняемые под местной анестезией, и каждая из них используется в определенных клинических ситуациях. Вид операции определяется в каждом конкретном случае непосредственно в ходе хирургического вмешательства.
При объемной водянке и в случае застарелого гидроцеле предпочтительна операция Бергмана: хирург рассекает мошонку и послойно оболочки яичка в области передней поверхности опухолевидного образования; яичко вместе с основной оболочкой выводит в рану, после чего откачивает скопившуюся между листками оболочки жидкость при помощи шприца. После этого вскрывает оболочку, иссекает ее в случае необходимости и накладывает на ее остатки швы.
Яичко погружает снова в мошонку, ушивает рану кетгутом и, с целью профилактики рецидива водянки, оставляет небольшой дренаж из резины, который подлежит удалению через несколько дней. После завершения операции на область раны накладывают пузырь со льдом.
Швы в течение 10 дней рассасываются. Через 10 дней после операции больной возвращается к полноценной жизни, однако еще в течение 1-1,5 месяцев ему следует исключить половые контакты и тяжелый физический труд, а также рекомендуется носить тугие плавки или суспензорий в течение месяца. Кроме того, в течение нескольких месяцев может сохраняться отечность тканей мошонки. Это нормальное явление, однако, если на его фоне пациент отмечает повышение температуры тела, ухудшение общего состояния, покраснение в области места операции, ему следует как можно быстрее обратиться за медицинской помощью.
В случае, если больному операция противопоказана (например, по причине старческого возраста) или же он категорически отказывается от хирургического вмешательства, с целью временного облегчения его состояния проводят пунктирование водянки с отсасыванием содержимого. Лечебного эффекта данная процедура не оказывает, поскольку через некоторое время жидкость между оболочками скапливается вновь.
Стоит сказать несколько слов об относительно новом методе лечения гидроцеле: склерозировании оболочек яичка. Суть его, как и суть пунктирования, заключается в отсасывании содержимого оболочек яичка, но при проведении склерозирования после удаления жидкости в образовавшуюся полость вводят особые вещества – склерозанты, под воздействием которых синтез оболочками яичка их секрета значительно снижается.
Однократно проведенная процедура желаемого эффекта не оказывает, поэтому рекомендуется проводить ее несколько раз. Побочным эффектом склерозирующего вещества является повреждающее воздействие на ткани яичка, поэтому пациентам молодого возраста данный метод лечения противопоказан, а проводится в основном пожилым мужчинам, которые отказываются от операции.
В подавляющем большинстве случаев прогноз приобретенного гидроцеле благоприятный – оно проходит либо само по себе, либо после хирургического вмешательства.
При удалении гидроцеле больших размеров возможны рецидивы заболевания. Случаев смерти больных в результате оперативного лечения водянки яичка не зарегистрировано.
При увеличении и болезненности мошонки нужно обратиться к урологу. При необходимости он направит пациента перед операцией на консультацию к терапевту. Если гидроцеле — признак отечного синдрома, пациента осматривают кардиолог, гепатолог, нефролог, эндокринолог. Кроме того, иногда нужна консультация инфекциониста. При варикоцеле показан осмотр сосудистого хирурга. Улучшить качество жизни после операции мужчине поможет сексолог, андролог.
источник
Водянка яичка (гидроцеле) у мужчины, у мальчика, у новорожденных детей – описание и причины болезни, симптомы и диагностика, лечение (операция, пункция), отёк после операции, фото гидроцеле у ребенка
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Гидроцеле (водянка яичка) – состояние, при котором вокруг яичка скапливается жидкость, в большинстве случаев не причиняет беспокойства и не представляет опасности, может проходить самостоятельно, в других случаях требует хирургического лечения.
Гидроцеле в цифрах и фактах:
- Около 10% детей рождаются с гидроцеле.
- Это состояние встречается у 1% подростков и взрослых мужчин.
- Водянка яичка наиболее распространена в возрасте 15-30 лет.
- Гидроцеле – сугубо мужское заболевание.
Название заболевания происходит от двух древнегреческих слов: «гидро» — «вода, жидкость» и «целе» — «вздутие, расширение».
Водянка яичка бывает врожденной и приобретенной, эти два состояния имеют разные причины.

У некоторых мужчин возникают следующие симптомы:
- ощущение тяжести, дискомфорта в мошонке;
- усиление отека мошонки и неприятных ощущений в вечернее время.
В каких случаях нужно обратиться к врачу:
- Впервые обнаруженное увеличение мошонки. Нужно установить, чем оно вызвано. Это может быть связано с гидроцеле, паховой грыжей или другими состояниями.
- Гидроцеле было обнаружено у ребенка после рождения и затем не проходит в течение полугода. Нужно обратиться к детскому хирургу для повторного осмотра.
- Быстрое возникновение отека, боли в мошонке. Это может быть связано с острыми состояниями, требующими немедленного хирургического вмешательства, такими как перекрут яичка или некроз гидатиды Морганьи.
Обычно врач устанавливает диагноз после осмотра и ощупывания мошонки. При подозрении на гидроцеле взрослым нужно обратиться к хирургу или урологу-андрологу, ребенка – отвести к детскому хирургу.
Для уточнения диагноза врач может назначить дополнительные исследования:
| Название исследования | Описание | |
| Диафаноскопия | Исследование позволяет отличить водянку яичка от других состояний, например, паховой грыжи, когда в мошонку выходят петли кишечника.
Как проводится диафаноскопия: Мошонку пациента просвечивают при помощи небольшого фонарика в затемненном помещении. При гидроцеле свет свободно равномерно проходит через кисту, заполненную жидкостью. Более плотные образования задерживают свет. Если пациент перенес воспаление оболочек яичка, или в кисте присутствует кровь, свет проходит через мошонку неравномерно, диафаноскопия будет неинформативна.
|
Во время ультразвукового исследования можно осмотреть яичко, содержимое кисты, оценить объем жидкости. УЗИ с допплерографией позволяет оценить кровоток в сосудах яичка.
Ультразвуковое исследование часто назначают в сомнительных случаях, оно помогает отличить водянку яичка от других патологических процессов в мошонке. Врач может назначить общий анализ крови и мочи для исключения воспалительных заболеваний мочеполовой системы. Водянка яичка у детей: что это за болезнь, виды (изолированная, сообщающаяся), симптомы, лечение — видеоУ 95% новорожденных детей гидроцеле может проходить самостоятельно в течение первого года жизни. Если этого не произошло, требуется хирургическое лечение. Приобретенное гидроцеле у взрослых обычно проходит в течение шести месяцев. Обычно операцию назначают в случаях, когда водянка яичка осложняется воспалением или причиняет выраженный дискомфорт. Если гидроцеле сочетается с паховой грыжей, хирургическое лечение должно быть проведено сразу после обнаружения. При гидроцеле не всегда бывает необходима операция. У многих мужчин младше 65 лет водянка яичка проходит самостоятельно. В более старшем возрасте она, как правило, не проходит. Если хирургическое лечение не показано, в медикаментозных препаратах также нет необходимости. При реактивной (симптоматической) водянке яичка нужно лечить основную причину. Например, при инфекционных процессах назначают антибиотики. Врач может порекомендовать носить специальные поддерживающие суспензории.
После удаления жидкости из мошонки может быть проведена склерозирующая терапия – в водяночную кисту вводят препараты (спирт, Бетадин), которые вызывают ожог её стенок изнутри и закрытие просвета. Но этот метод также зачастую дает временный эффект, а его применение может сопровождаться определенными осложнениями.
Существуют разные варианты хирургических вмешательств при водянке яичка:
Операция Лорда при гидроцеле Во время операции Лорда рассекают оболочки яичка, удаляют жидкость и проводят так называемое гофрирование влагалищной оболочки яичка, в результате чего создаются условия для оттока жидкости. Данный вид хирургического вмешательства позволяет минимизировать травматизацию яичка, питающих его сосудов. Метод Лорда не подходит при длительно существующей водянке яичка, так как при этом повышается жесткость оболочек яичка, что не позволяет получить удовлетворительный результат. Операция Росса при водянке яичка Цель операции Росса – ликвидировать сообщение между влагалищным отростком и брюшной полостью. Влагалищный отросток пересекают, частично удаляют, верхний его конец перевязывают, а в нижнем оставляют отверстие для оттока жидкости. Операция Росса – один из лучших способов лечения врожденной водянки яичка. Но её выполнение требует от хирурга определенного опыта и уровня мастерства, так как в ходе операции можно легко повредить элементы семенного канатика. Операция Винкельмана при водянке яичка
Операции Винкельмана и Лорда обычно не применяют при гидроцеле больших размеров, так как при этом оболочка водяночной кисты сильно растянута, имеется её избыток.
Для того, чтобы уменьшить неприятные ощущения после хирургического вмешательства, врач может порекомендовать:
Хирург назначит повторный визит через некоторое время, чтобы убедиться, что водянка яичка не рецидивировала. Специальных мер профилактики врожденной водянки яичка не существует. Профилактика приобретенной симптоматической водянки яичка заключается в профилактике мочеполовых инфекций, травм мошонки и других заболеваний, способных привести к гидроцеле. Основные меры профилактики водянки яичка в пожилом возрасте – ведение здорового образа жизни, правильное питание, физическая активность, профилактика сердечно-сосудистых патологий. источник |













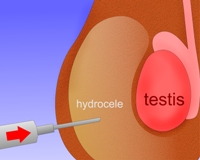 Во время пункции кисту прокалывают иглой и удаляют из неё жидкость. Такая процедура в большинстве случаев приносит лишь временный эффект, впоследствии гидроцеле возвращается. Во время пункции существует риск занесения в мошонку инфекции и развития гнойного процесса. Поэтому к данному методу лечения прибегают лишь в тех случаях, когда гидроцеле нужно ликвидировать, но мужчине по тем или иным причинам не может быть выполнено хирургическое вмешательство. Также пункцию применяют при напряженной водянке яичка.
Во время пункции кисту прокалывают иглой и удаляют из неё жидкость. Такая процедура в большинстве случаев приносит лишь временный эффект, впоследствии гидроцеле возвращается. Во время пункции существует риск занесения в мошонку инфекции и развития гнойного процесса. Поэтому к данному методу лечения прибегают лишь в тех случаях, когда гидроцеле нужно ликвидировать, но мужчине по тем или иным причинам не может быть выполнено хирургическое вмешательство. Также пункцию применяют при напряженной водянке яичка.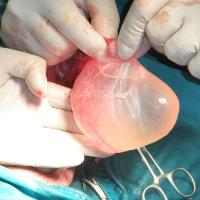 Общие указания по поводу сроков проведения операции при водянке яичка:
Общие указания по поводу сроков проведения операции при водянке яичка: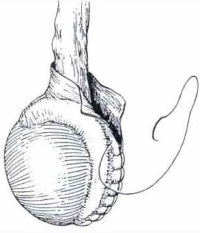 Во время операции Винкельмана водяночную кисту рассекают, её буквально выворачивают наизнанку и в таком виде сшивают вокруг яичка и его придатка.
Во время операции Винкельмана водяночную кисту рассекают, её буквально выворачивают наизнанку и в таком виде сшивают вокруг яичка и его придатка. После операции в мошонке могут на некоторое время оставить дренаж для оттока жидкости, на несколько дней накладывают повязки. В большинстве случаев для зашивания раны применяют рассасывающиеся нити, поэтому необходимости в снятии швов нет.
После операции в мошонке могут на некоторое время оставить дренаж для оттока жидкости, на несколько дней накладывают повязки. В большинстве случаев для зашивания раны применяют рассасывающиеся нити, поэтому необходимости в снятии швов нет.