Вентральная грыжа является осложнением послеоперационного периода при хирургическом вмешательстве с рассечением передней брюшной стенки. Лечить данную патологию можно только повторной операцией, консервативные мероприятия терапевтического эффекта не дают.
Чтобы понять сущность патологии, следует знать строение передней брюшной стенки. Это многослойное образование, которое, если рассматривать снаружи, имеет:
- защитный, внешний слой дермальный
- подкожный защитный жировой слой
- слой соединительной ткани или апоневротический
- мышечный корсет.
При полостной операции рассекают все слои. Послеоперационное осложнение, приводящее к образованию грыжи, заключается в частичном или полном расхождении соединительного рубца.
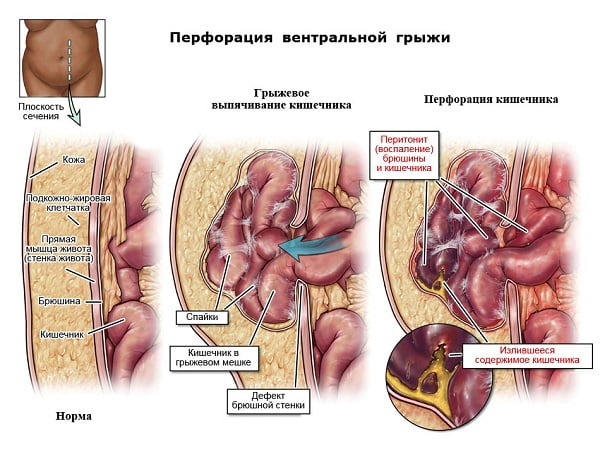
Вентральной грыжей называют выпадение (частичный выход) внутренних органов (сальника, тонкого кишечника и др.) через поврежденную брюшную стенку в подкожную область. Внешний слой кожи и подкожного жира удерживает грыжевой мешок, который быстро обрастает кровеносными сосудами. В результате чего содержимое мешка, грыжевые ворота и сам мешок образуют крепкие спайки (срастаются в месте соприкосновения).
Вентральная грыжа локализована в области живота, где проводился полостной разрез всех слоев передней брюшной стенки для получения доступа к внутренним органам. Чаще это происходит после срочных оперативных вмешательств, когда не было возможности для полноценной предоперационной подготовки. Грыжевые ворота могут иметь несколько отверстий.
Обратите внимание! Послеоперационное осложнение такого рода, часто возникает по вине самого пациента, который безответственно относится к рекомендациям лечащего врача.
Не существует общепринятой классификации послеоперационных грыж. Их различают:
- по локализации,
- по размеру,
- по частоте рецидивов.
Дополнительно различают вправимые и невправимые, многокамерные и одиночные образования.
По месту расположения различают медиальные, латеральные и сочетанные вентральные грыжи.
- Медиальные – расположенные по средней линии брюшной стенки
- Латеральные – грыжевые ворота по бокам живота
- Сочетанные – несколько грыжевых ворот, которые протянуты от средней линии до боковых частей брюшной стенки.
По размеру грыжевых ворот различают следующие виды:
- малые – до 5 см, визуально не определяются,
- средние – 5-10 см, визуально выглядит как небольшая выпуклость на животе в области проведения операции,
- обширные – 10-15 см, заметно деформируют живот,
- гигантские – больше 15 см, резкая деформация живота.
Характеристика рецидивов вентральной грыжи прямо указывает на количество ее повторных появлений.
Причиной образования послеоперационных осложнений на рубце брюшной стенки являются:
- Нагноения, длительный дренаж при заживлении
- Повышенное внутрибрюшное давление
- Заболевания легких
- Сахарный диабет, ожирение и другие заболевания, влияющие на качество регенерации тканей
- Неверная хирургическая тактика
- Несоблюдение послеоперационного режима.
Предрасполагающим фактором для появления грыжевых отверстий в рубце является:
- Генетическая предрасположенность
- Большая величина рассечения.
Врожденная слабость соединительной ткани является серьезным фактором предрасположенности пациента к слабому срастанию рубцов. У таких людей наблюдается излишняя эластичность связок, тонкая кожа, множественные стрии по всему телу даже без наличия лишнего веса или беременности в анамнезе.
Длинный рубец увеличивает шансы на возникновение дефектов заживления и образование очагов фиброзной ткани.
Обратите внимание! Качественный восстановительный период прямо влияет на вероятность возникновения послеоперационных осложнений.
Основным признаком появления вентральной грыжи является локальное выпячивание брюшной стенки в месте рубца или по бокам от него. Изменение формы живота сопровождается болью, ощущением тяжести или тяги изнутри. При серьезных размерах расхождения рубца больной может испытывать тошноту, трудности с опорожнением кишечника, бывает рвота.
Малая грыжа может быть не видна, но она определяется на ощупь. Часто больной, пытаясь найти источник дискомфорта, малую грыжу обнаруживает при ощупывании рубца. Врачу это описывается как неожиданный провал в животе. В положении лежа на спине грыжевой мешок исчезает.
Диагностические исследования при вентральной грыже проводятся в нескольких направлениях:
- Инструментальные исследования. УЗИ, магнитно-резонансная или компьютерная томография проводится с целью изучения характера, локализации и степени вентральной грыжи. Определяется наличие воспалительного процесса. Оценивается состояние внутренних органов и структура мышечной, соединительной ткани в месте рубцевания.
- Лабораторные исследования включают весь комплекс анализов крови и мочи для определения состояния здоровья и выявления инфекций (биохимический, общий анализ, ВИЧ, гепатит, сифилис).
- При необходимости флюорография, спирография, ЭКГ, консультация терапевта или узких специалистов.
Диагностика самой послеоперационной грыжи не представляет трудностей. Исследования проводят для уточнения ее параметров и особенностей здоровья пациента.
Эффективное лечение вентральной грыжи возможно только при помощи повторной операции. Консервативная терапия назначается пациентам с невозможностью или нецелесообразностью (например, преклонный возраст и слабое состояние здоровья) оперативного вмешательства. Таким пациентам показано изменение рациона, физические нагрузки, стабилизация пищеварения и опорожнения кишечника, ношение бандажа.
Существует два подхода в хирургическом закрытии дефекта:
- Традиционная техника (герниопластика) — натяжение собственных тканей и скрепление нерассасывающимся шовным материалом.
- Лапароскопическая герниопластика.
- Имплантация синтетических удерживающих сеток (ненатяжная герниопластика).
Традиционный способ лечения вентральной грыжи проводится на небольших образованиях, без осложнений воспалительным процессом. Это проверенная, недорогая и доступная методика.
Недостатки ее заключаются в следующем:
- повторное расхождение около 30%,
- сильная боль, связанная с натяжением брюшной стенки,
- угнетение дыхания.
Ненатяжной метод лечения вентральной грыжи заключается в установке своеобразной заплатки на разошедшиеся края рубца. Полипропиленовая сетка вводится между подкожным слоем и грыжевым мешком, содержимое которого вправляется в брюшную полость. Сетка фиксируется минимум в 3 см от края расхождения. Такая перегородка качественно удерживает внутренние органы от выпадения.
Ненатяжной метод показан при больших и гигантских образованиях. Он помогает избежать проблем с дыханием и боли, но имеет ряд недостатков:
- значительную стоимость,
- осложнения в виде спайки имплантата и кишечника приводит к непроходимости,
- отторжение имплантата.
Сравнительно новый, малотравматичный метод лечения грыж. Здесь оперативное вмешательство проводится без повторного рассечения тканей брюшины, что в разы уменьшает риск рецидива. Пациенту, как при ненатяжной традиционной технике, ставится защитная сетка, но вводится она при помощи лапароскопа.
Лапароскопическую операцию проводят при помощи нескольких латеральных проколов, что позволяет хорошо визуализировать состояние операционного поля. С грыжевым мешком в ходе операции стараются не контактировать. Методика позволяет избежать повторного рубцевания и воспалительных осложнений. Недостатки метода в отсутствии достаточного количества специалистов и необходимого оборудования.
Послеоперационный период протекает очень индивидуально. Терапевтические мероприятия направлены на предупреждение следующих осложнений:
- застойная пневмония
- сердечная, легочная недостаточность
- пролежни
- запоры
- нарушение периферического кровообращения.
Медикаментозная терапия заключается во введении антибиотиков 5-7 дней, облегчении боли, общем укреплении организма (витамины, иммуностимуляторы). Хирургический уход состоит из перевязок, бандажирования. Стимулирующая терапия заключается в массаже, физиотерапевтических процедурах и посильной физической нагрузке.
Стандартные сроки восстановления после лечения вентральной грыжи выглядят следующим образом:
- пребывание в стационаре 3-7 дней
- амбулаторное лечение от 3 до 6 недель (период нетрудоспособности)
- полное восстановление не ранее 6 месяцев (легкий труд).
Весь реабилитационный период необходимо неукоснительно выполнять рекомендации лечащего врача – это позволит тканям полноценно восстановиться. Обязательно ношение бандажа или специального белья. Физические нагрузки противопоказаны.
Обратите внимание! Решающее значение имеет отказ от курения и переедания.
Профилактика послеоперационных грыж заключается в постепенном выходе из режима восстановления при соблюдении всех рекомендаций врача. Базовым условием является соблюдение здорового образа жизни, правильного питания, отказа от курения. Курение существенно нарушает кровообращение и способность тканей к регенерации.
Немаловажное значение имеет собственная гигиена пациента, соблюдение норм и правил обработки рубца, профилактика воспалительных заболеваний. Поддержание здорового веса, ограничение физической нагрузки, своевременное обследование и лечение основных заболеваний являются основными профилактическими мерами.
источник
С увеличением числа проводимых хирургических операций возросло и количество случаев развития вентральных грыж. По статистике, которой располагают медики сегодня, патология встречается у 15-17% пациентов, перенесших операции в области брюшной полости. О том, что представляет собой вентральная грыжа передней брюшной стенки, почему возникает патология и чем она опасна, расскажет статья.
Грыжа – это выпячивание органов, выхождение ими из полости, в которой они должны находиться в норме, через сформированные или естественные отверстия без повреждения их оболочек. Грыжи передней брюшной стенки живота формируются в их слабых зонах. В случае с вентральной грыжей, такой слабой точкой становится место послеоперационного рубца.
Термин «вентральная грыжа» используется для обозначения постоперационного изъяна мышц и сухожилий. В месте проведенной ранее операции апоневротическо-мышечные слои расходятся, наблюдается атрофия мышц передней брюшной стенки, в результате чего она не может выполнять свою удерживающую функцию.
Около половины случаев развитие патологии происходит в течение первого года после проведенной операции. У второй половины пациентов появление неприятных симптомов происходит в 5-тилетний отрезок времени.
Послеоперационные грыжи передней брюшной стенки могут развиваться в месте рубца, оставшегося после любой хирургической операции. Если патология сформировалась на месте удаленной ранее грыжи живота (паховой, пупочной, бедренной), говорят о рецидиве болезни.

С термином «вентральная грыжа» произошла историческая путаница. В настоящее время его используют все реже и стараются исключить из обихода. Европейские врачи применяют этот термин, в основном, для обозначения послеоперационных грыж. Американские специалисты применяют его для любой грыжи передней брюшной стенки, кроме паховых. Во многих источниках «вентральной» называют любую первичную грыжу живота, а для обозначения постоперационных выпячиваний используется термин «послеоперационная» или «инцизионная» грыжа. В нашей статье термин «вентральная» является синонимом «послеоперационной» грыжи.
На заметку: согласно МКБ 10, грыжа передней брюшной стенки имеет код К43. Грыжа передней брюшной стенки без непроходимости или гангрены обозначается кодом К43.9, при развитии гангрены для обозначения патологии используют код К43.1.
Существует классификация вентральных грыж передней брюшной стенки, в зависимости от размеров выпячивания:
- малые: малозаметные, не влияют на форму живота, их выпячивание происходит только при напряжении мышц брюшного пресса;
- средние: выпячивание занимает небольшую часть брюшины;
- обширные: размеры образования значительные, живот деформируется;
- гигантские: выпячивание занимает несколько областей брюшной стенки, форма и размер живота сильно меняются.
Кроме того, патологию классифицируют, в зависимости от расположения дефекта. Выделяют срединные, боковые и сочетанные выпячивания.
Читайте: как питаться при гастрите.
Рекомендуем ознакомиться с самыми распространенными причинами развития гастродуоденита у детей.
Среди причин развития послеоперационной патологии выделяют:
- ошибки врача при наложении швов в ходе операции;
- нагноение раны;
- низкое качество шовного материала, используемого хирургом;
- непереносимость материалов, применяемых в ходе операции.
Из-за этих факторов происходит ослабление швов и область рубца становится «слабым местом» брюшины. Под действием внутрибрюшного давления внутренние органы выходят из брюшной полости в области рубца.
К факторам, повышающим вероятность возникновения патологии, относят:
- сахарный диабет;
- почечную недостаточность;
- проблемы с работой сердца;
- чрезмерную массу тела;
- нарушение правил поведения в постоперационном периоде (ношение тяжестей, высокие физические нагрузки);
- неправильный уход за рубцом.
Пациент должен понимать, что внешнее заживление раны не говорит о полном ее рубцевании. Края кожи могут стянуться в течение 2-х недельного периода, после чего швы пациенту снимут. Но апоневротические слои, после заживления которых можно говорить о целостности брюшной стенки, восстанавливаются в течение более долгого срока.
У пациентов молодого возраста на заживление апоневротических тканей может уйти около 4 месяцев, а у пожилых людей – около 7 месяцев. В зависимости от сложности операции и общего состояния пациента этот срок может увеличиваться до года. В течение всего периода восстановления пациенту нельзя поднимать тяжести, как-либо перегружать себя физически. Если врач порекомендовал носить послеоперационный бандаж, нужно четко следовать этому наставлению. При невыполнении рекомендаций хирурга риск развития послеоперационных осложнений высок.
Нельзя не сказать о наследственной предрасположенности к развитию патологии. Вероятность возникновения выпячивания существует у тех людей, которые страдают от патологии соединительной ткани – системной дисплазии. При ней соединительные ткани, связки и сухожилия имеют врожденную слабость. Соответственно и послеоперационный рубец, представляющий собой соединительную ткань, замещающую дефект на коже, не будет иметь нужной прочности.
Считается, что риск развития послеоперационной грыжи выше у тех пациентов, которые оказались на операционном столе в экстренном порядке – при острых состояниях, требующих хирургического вмешательства. В этих случаях у врача нет возможности осуществить все необходимые подготовительные манипуляции, что приводит к проблемам с функционированием органов ЖКТ в послеоперационном периоде, повышению внутрибрюшного давления у пациента. В результате этого заживление швов нарушается, а вероятность осложнений повышается.
Определить наличие вентральной грыжи, как правило, врачу удается во время внешнего осмотра пациента. В области шва вдоль его линии формируется выпячивание. На ранних стадиях развития патологии образование безболезненное. При вправлении выпячивания человек не ощущает боль.
Прогрессирование патологии приводит к появлению болезненности в области дефекта, особенно при подъеме тяжестей и напряжении мышц живота. В дальнейшем боли становятся постоянными, им свойственен острый, приступообразный характер. При образовании выпячивания в области лобка, возможно затруднение мочеиспускания.
Кроме того, возможно появление следующих симптомов:
- тошнота, рвота;
- высокая температура;
- кровяные примеси в каловых массах;
- длительный запор;
- боли в области живота.
Все вышеперечисленные симптомы должны стать поводом для немедленного обращения к врачу. Они указывают на ущемление грыжи передней брюшной стенки и необходимость срочного оперативного лечения, без которого возможен летальный исход.
Советуем узнать о самых эффективных народных средствах от гастродуоденита.
Диагностика патологии, как правило, не доставляет трудностей. Для определения истинного размера выпячивания больному нужно напрячь живот или покашлять. При необходимости проводят ультразвуковое исследование. Оно также позволяет определить наличие спаек. Чтобы увидеть состояние других органов брюшной полости и их отношение к грыже, проводится рентгенографическое исследование. Возможно применение таких диагностических методов как КТ, гастроскопия, МРТ.
Вентральная грыжа передней брюшной стенки требует хирургического лечения, без него невозможно устранение патологии. Выбор хирургического метода зависит от размеров выпячивания, возраста и состояния здоровья пациента в целом.
Если дефект имеет небольшие размеры, проводится натяжная пластика. Ушивание грыжи проводится с помощью нерассасывающихся нитей. Важно, чтобы пациент не имел сопутствующих заболеваний. Как правило, в пожилом возрасте этот метод не применяется. Методика отличается простотой, операция проходит быстро, однако в восстановительном периоде наблюдаются сильные боли и высок риск рецидива.
При больших размерах выпячивания применяется ненатяжная методика. Она подразумевает установку под кожу на место дефекта заплатки из полипропиленовой сетки. Благодаря установке протеза удается избежать натяжения раны и предотвратить развитие болевых ощущений после операции. Метод отличается высокой надежностью, однако при его применении повышается риск возникновения осложнений при заживлении раны (нагноений, образования гематом).
Самым современным методом считается лапароскопия. В ходе операции под кожу устанавливается сетчатый протез, как и при ненатяжной методике, однако для этого врачу не приходится выполнять разрезы тканей, что исключает вероятность нагноения раны. Доступ в брюшную полость хирург получает через небольшие проколы в области выпячивания. Недостатком метода можно назвать высокую стоимость операции.
Пациентам, у которых хирургическое вмешательство не может быть проведено, рекомендовано консервативное лечение. Оно подразумевает ношение специального бандажа. Однако это лишь уменьшит неприятные симптомы, но не избавит от проблемы.
Лечение вентральной грыжи успешно проводится хирургическим путем. Игнорирование симптомов патологии или несвоевременное обращение за помощью может стоить человеку жизни, так как осложнения патологии очень опасны.
источник
Вентральной грыжей, или грыжей передней брюшной стенки, называют дефект, через который содержимое брюшной полости выходит за ее пределы. По международной классификации (МКБ – 10). Данное заболевание шифруется — К43.
Наиболее распространённой причиной появления вентральных грыж является проведенная полостная операция, после которой в области послеоперационной раны формируется грыжевой дефект. Это может быть дефект хирургического шва или разрыв апоневроза в непосредственной близости от сформировавшегося рубца. На сегодняшний день данная проблема сохраняет свою актуальность поскольку, учитывая наличие современного шовного материала до 15% вех полостных операций осложняются вентральной грыжей.
Расхождение прямых мышц является самым распространенным заблуждением пациента о наличии грыжи передней брюшной стенки. Данная патология также проявляется выпячиванием, но оно всегда находится между мечевидным отростком и пупком, белая линия живота сохраняет свою целостность, органы брюшной полости находятся на своем месте, грыжевых ворот нет, осложнений не бывает.
Данная проблема себя проявляет только косметическим дефектом. Поскольку это эстетическая проблема, то с жалобами на выпячивание обращаются преимущественно представители слабого пола. Диастаз оперативного лечения не требует. В случаи больших размеров дефекта возможно выполнение эндоскопического, или классического открытого хирургического вмешательства.
Пациенты обращаются за медицинской помощью с жалобой на выпячивание в области послеоперационной раны, асимметрию живота. Выпячивание при пальпации может быть как болезненное, так и безболезненное, чаще всего грыжа свободно вправляется в брюшную полость и пальпаторно можно определить грыжевые ворота (место выхода грыжевого мешка из брюшной полости).
Для данной проблемы характерно увеличение образования при физических нагрузках. Если пациент лежит и расслаблен, визуально грыжу определить сложно.
Число вентральных грыж у у людей старше 40 лет встречается чаще, что легко можно объяснить тем, что у данной группы за прожитую жизнь вероятно было хоть одно оперативное вмешательство, следовательно и шанс обнаружить грыжевой дефект у них выше. Соединительная ткань к пожилому возрасту теряет свои эластические свойства, что так же увеличивает вероятность появления данной проблемы.
Вся терапия вентральных грыж сводится к оперативному лечению, других способов на сегодняшний день нет. Все мероприятия связанные с “лечением” грыж – всевозможные упражнения, грыжевые бандажи и т. д. ВОЗМОЖНО замедлят ее развитие, но ни как вам не помогут в излечении.
В современном мире вам могут предложить два варианта:
- плановая открытая пластика грыжевого дефекта;
- плановая эндоскопическая пластика грыжи.
Конечно, при отсутствии тяжелой соматической патологии предпочтительно эндоскопическая операция, она имеет ряд преимуществ:
- позволяет избежать больших объемов операций, что уменьшает травматичность;
- уменьшение болей в послеоперационном периоде;
- низкий процент рецидивов;
- практически исключены осложнения, связанные с операционной раной;
- снижение сроков пребывания в больнице и последующей реабилитации.
Если по ряду причин у вас нет возможности выполнить данное оперативное вмешательство, есть классическая открытая операция, при которой, чаще всего, используется так же сетчатый трансплантат (гораздо более дешевый).
Для всех грыж характерно грозное осложнение – ущемление грыжевого мешка. Пациента должны насторожить ряд симптомов:
- Появилась интенсивная боль в области выпячивания.
- Грыжевой мешок не вправляется, в положении лёжа не уменьшается.
- Вторично могут появляться – тошнота, рвота, задержка стула, повышение температуры тела.
источник
Чем опасны грыжи передней брюшной стенки? Всегда ли нужно ли оперировать бедренные и пупочные грыжи? Как проводится лечение грыж передней брюшной стенки? Можно ли провести операцию при грыже передней брюшной стенки в Европейской клинике установить стенты в толстую кишку?
Своевременное лечение грыж передней брюшной стенки, включая паховые, бедренные, пупочные, белой линии живота, позволяет избежать развития таких серьезных осложнений как острая кишечная непроходимость, повысить качество жизни пациентов.
Грыжи передней брюшной стенки, особенно грыжи белой линии живота, у онкологических больных встречаются как последствия ранее выполненных операций на органах брюшной полости, в результате длительно существующего асцита, а также при слабости соединительной ткани, как и у любых других пациентов, не страдающих раком.
В Европейской клинике работают высококвалифицированные хирурги c большим опытом реконструктивной и эстетической медицины. Использование в нашей клинике современных методик и материалов для пластики грыжи, своевременность проведенного хирургического вмешательства позволяет минимизировать количество осложнений, свести к минимуму рецидивы и обеспечить для пациента комфортный послеоперационный период. При помощи современного эндовидеохирургического оборудования хирургическое лечение проводится в соответствии с принципами эстетической и косметической хирургии. Новые методики позволяют проводить сочетанные (симультанные) операции для индивидуального пациента.
Собственно грыжа — выпячивание внутренних органов или их части без нарушения целости кожи и выстилающей полость оболочки. Отверстие, через которое это происходит называется грыжевыми воротами. Анатомическое строение передней брюшной стенки таково, что существует несколько «слабых» мест, особенностями своего строения предраспололоженных быть грыжевыми воротами. Чаще всего грыжевыми воротами становится паховое кольцо (66% грыж) и соседняя область, называемая медиальной паховой ямкой. Содержимым грыжевого выпячивания в этом случае могут стать тонкая кишка, сальник, изредка слепая кишка, червеобразный отросток, мочевой пузырь, сигмовидная кишка, внутренние женские половые органы. Грыжевой мешок со временем опускается у мужчин — в мошонку, а у женщин — в большую половую губу. Паховые грыжи по расположению грыжевого канала делят на прямые и косые.
Реже встречаются бедренные, пупочные грыжи, грыжи белой линии живота.
Кроме того, выделяют следующие типы грыж — врожденные и приобретенные, травматические, послеоперационные; полные и неполные, вправимые и невправимые, осложненные и неосложненные.
Как правило, пациенты, у которых развиваются грыжи, имеют определенные особенности телосложения и строения соединительной ткани и без того теряющей свою упругость с возрастом. Общее название этих изменений – «синдром слабости соединительной ткани». Современные исследования подтвердили у таких больных нарушения метаболизма коллагена – основного каркасного белка соединительной ткани.
Факторами, способствующими клиническому проявлению грыжи, являются уменьшение (гипотрофия) мышц передней брюшной стенки, повышение внутрибрюшного давления при асците, ожирении, беременности, дискинезии кишечника. Возникновению пупочной грыжи у женщин способствуют многократные беременности и тяжелые роды. Отверстия и щели между мышцами брюшной стенки могут увеличиваться при резком похудании.
Послеоперационные грыжи возникают на месте дефекта ткани, истончения послеоперационного рубца чаще после различных осложнений в области послеоперационного шва (нагноение, инфильтрация и т.п.). У пациентов с онкологическими заболеваниями послеоперационные грыжи могут развиваться на поздних стадиях по факту резкого снижения массы тела, в том числе при развитии раковой кахексии.
Помимо косметического дефекта и дискомфорта, доставляемого грыжей, существует веская причина не откладывать операцию «в долгий ящик». Эта причина – опасность ущемления, т.е. внезапного сдавления содержимого грыжи в грыжевых воротах. Обычно это происходит после поднятия тяжести, сильного натуживания, во время сильного кашля, т.е. при повышении внутрибрюшного давления. Чаще всего ущемляется подвижная тонкая кишка, в ущемленной части кишки нарушается кровообращение, которое через непродолжительное время приводит к некрозу кишки и даже прободению (перфорации) ее стенки с развитием воспаления брюшины (перитонита) – жизнеугрожающего состояния.
Клинически ущемление грыжи сопровождается существенным увеличением грыжевого выпячивания, его невправлением, напряжением и резкой болезненностью. Боли могут локализоваться только в области грыжи или распространяться над всей поверхностью передней брюшной стенки. Поднимается температура, иногда до высокой – 38-39’C. У некоторых пациентов резко снижается артериальное давление с уменьшением систоло-диастолического интервала, например, до 80/60 мм рт.ст. У некоторых пациентов может быть рвота с примесью желчи и даже кала. Развивается острая кишечная непроходимость.
В неосложнённых случаях грыжи обычно достаточно стандартного предоперационного обследования. Диагноз ставится при обычном клиническом осмотре врачом-хирургом. В сомнительных случаях хирург пробует ввести палец в предполагаемый грыжевой канал и просит пациента натужиться или покашлять. При этом ощущается толчок, свидетельствующий о наличии грыжи. Проведение ультразвукового исследования у пациента в вертикальном положении позволяет обнаружить истончение тканей передней брюшной стенки в области грыжевых ворот.
В осложненных случаях в грыжевом мешке при проведении УЗИ можно обнаружить соответствующие органы – кишечник, мочевой пузырь и прочие.
При наличии тошноты, рвоты, болей и отсутствия ущемления органов в грыжевых воротах приходится исключать другие заболевания с подобной симптоматикой. Бывает, что грыжи белой линии живота сопутствуют язвенной болезни, раку желудка, холециститу и др.
Да, всегда. Имеющийся при клинически явной грыже дефект брюшной стенки никакими консервативными мерами или заговорами излечить нельзя. В случае наличия противопоказаний к операции из-за наличия тяжёлых сопутствующих заболеваний пациентам рекомендуется ношение специального бандажа, который несколько замедляет развитие грыжи и препятствует попаданию в грыжевой мешок внутренних органов.
Острые инфекции, беременность на поздних сроках, дерматит и экзема в области грыжи.
Поскольку операция грыжесечения выполняется при общей анестезии, то наличие декомпенсации тяжелых заболеваний внутренних органов, в том числе, ишемической болезни сердца, инсультов, сахарного диабета, является противопоказанием к операции из-за высокой степени анестезиологического риска.
У онкологических больных грыжа передней брюшной стенки лечится по тем же принципам, что и у остальных пациентов.
Оперативное вмешательство, производимое по поводу грыжи называется грыжесечение или герниопластика. Оно заключается в удалении грыжевого мешка, вправлении внутренностей в брюшную полость и укреплении слабого участка брюшной стенки в области грыжевых ворот.
К настоящему времени существует огромное количество модификаций и усовершенствований традиционной герниопластики, поскольку во все времена при этой патологии была велика частота рецидивов — 10% при простых, 30% и более — при сложных видах грыж.
С середины 80-х годов прошлого века предпочтение отдается «ненатяжной» пластике или пластике грыжевого мешка с минимальным использованием собственных тканей. При ненатяжной пластике для закрытия грыжевого дефекта не производится сшивание с натяжением разнородных тканей, а используются синтетические имплантаты. Рецидивов при ненатяжной пластике несравнимо меньше, меньше выражен болевой синдром в послеоперационном периоде, пациент получает возможность выписаться из стационара спустя 2-3 дня после проведенной операции.
При операции герниопластики, проводимой из обычного (открытого) грыжевого доступа, дно грыжевого канала формируется c помощью синтетической сетки. Эта операция технически гораздо проще, чем эндоскопическая, позволяет быстро вернуться к нормальной жизни, обеспечивает значительно менее болезненный и менее продолжительный, чем традиционные операции послеоперационный период. Всего срок послеоперационной реабилитации – 4-5 суток.
Лапароскопическая трансабдоминальная преперитонеальная герниопластика на сегодняшний день признана наиболее обоснованным и малотравматичным вмешательством при паховых и бедренных грыжах.
- Выполняется из лапароскопического доступа без рассечения покровных тканей.
- Через 3 небольших прокола (диаметром 10 мм и меньше) при помощи специальной аппаратуры в месте формирования грыжи фиксируется синтетическая (чаще полипропиленовая или тефлоновая) сетка.
- Этот способ сложнее технически и дороже, но он предпочтителен при лечении рецидивных, двухсторонних грыж, а также в тех случаях, когда необходимо достичь хорошего косметического эффекта.
- Активизация больного начинается непосредственно после операции.
- При использовании лапароскопического метода обеспечивается кратчайший и практически безболезненный послеоперационный период, раннее восстановление трудоспособности.
Хирурги Европейской клиники проводят герниопластику с использованием сетчатых имплантов по поводу паховых, бедренных, пупочных, послеоперационных вентральных грыж. Согласно европейской статистике методики хирургического лечения грыж передней брюшной стенки, применяемые в нашей клинике, позволяют сократить число рецидивов грыжи до 1-2%.
Простая и вместе с тем эффективная методика герниопластики с использованием синтетических материалов обеспечивает пациенту отсутствие болей в послеоперационном периоде, быстрое возвращение к активной жизни, хороший косметический эффект и высокое ее качество в отдаленном послеоперационном периоде.
источник
В медицинской практике грыжа передней брюшной стенки является распространенным заболеванием. Внутренние органы выходят из замкнутого пространства через ослабленные участки. Патология может не доставлять существенного дискомфорта, но последствия приводят к летальному исходу. Этот тип грыж подлежит обязательному удалению.
Под грыжевым выпячиванием понимают выход брюшины с внутренностями через дефект передней стенки. Строение брюшной стенки таково, что некоторые «слабые мест» могут стать грыжевыми воротами – это паховое кольцо и медиальная паховая яма. Со временем грыжевой мешок может опуститься в мошонку или большую половую губу.
Образование патологии (классификация)
В зависимости от места локализации различают следующие виды патологии:
-
паховая – выпячивание семенного канала, петли кишечника, яичника, мочевого пузыря; промежностная – в области тазового дна, выступает в промежностную яму, внешнюю половую губу, прямую кишку; бедренная – развивается у женщин после 30 лет, внутрь может попасть сальник или петля кишечника; пупочная – внутренности выходят из пупочного кольца; белой линии живота – выпирание через щель на средней линии; спигелиевой линии – выпячивание внутренних органов в район прямой мышцы влагалища; вентральные в месте хирургического вмешательства.
Грыжа никогда не может быть безопасной. Дыра в мягком скелете (брюшинной стенке) приводит к осложнениям. Самое опасное – ущемление грыжевого мешка в кольце. Если в нем оказались жизненно важные органы, то дорога каждая минута. Не во всех случаях хирургическая операция полностью решает проблему – часто орган оказывается нежизнеспособным и его приходится удалять.
Не стоит игнорировать грыжу c риском ущемления. Грыжевое кольцо имеет склонность к росту и «затягивает» все больше органов (сальники, кишечник, желудок), что приводит к ее разрастанию. Это полностью исключает возможность вправления и усложняет лечение.
-
вправляемая – может быть вправленной, при нажатии болевой синдром не возникает; не вправляемая – нет возможности вернуть содержимое на свое место, вызывает боль; ущемленная — часть кишки выходит за стенки живота и возникает сдавливание сосудов, что нарушает питание тканей и провоцирует их отмирание.
Пупочная грыжа развивается из-за неправильно развития мышц. Появляется она в первые месяцы у детей, чаще у девочек. Внутрибрюшное давление при плаче или вздутии живота приводит к расширению кольца, куда выпадает кишка.
У взрослых повышенный риск развития патологии появляется после 50 лет. Многочисленные роды, ожирения приводят к ослаблению мышц пресса.
Увеличение внутрибрюшного давления происходит по следующим причинам:
-
постоянный кашель; асцит из-за проблем с сердцем, почками, печенкой; перитонеальный диализ; потеря веса; проблемы с мочеиспусканием, запоры; травмирование.
Послеоперационные грыжи возникают вследствие хирургического вмешательства, когда врач плохо соединил место разреза. Также причинами могут стать воспалительные реакции в ране, длительное применение тампонады и дренирования.
Основной признак грыжи – выпячивание за брюшной стенкой. Первое время оно небольшое и легко вправляется, но может появиться чувство распирания и дискомфорт в этой области. Образование увеличивается при повышении внутреннего давления (кашель, дефекация). Болевой синдром увеличивается после физических нагрузок и приема пищи.
Осложнения развиваются при попадании сальника или части кишки. Происходит ущемление органа, особенно при увеличении давления. Развивается сильная боль, рвота, кишечная непроходимость, повышение температуры и другие признаки интоксикации. При отсутствии операции развивается перитонит и высокий риск смерти.
При пупочной грыже размер кольца не превышает 10 см, но само выпячивание может быть большим. Появляется ущемление, кишечная непроходимость и застой каловых масс.
Грыжа белой линии живота начинается с проникновения жировой клетчатки. Но отличительной особенностью будет резкая боль вверху живота, схожая с приступом язвенной болезни или холецистита.
Опухолевидное образование в паху, по белой линии живота, на месте рубца или около пупка должны стать поводом посещения хирурга. Только врач способен определить правильно диагноз, характер грыжи и способ лечения.
Определить наличие патологии можно при обычной осмотре и пальпации. Обязательно проверяют ЖКТ, печень, мочевой пузырь и грудную клетку. Кишечную непроходимость диагностируют при помощи рентгенографии или КТ. Для определения точной локализации могут использовать барий.
Грыжу диагностируют при визуальном осмотре
При возникновении сомнений врач вводит палец в межгрыжевый канал и просит пациента покашлять. Толчок в этот момент будет свидетельствовать о наличии грыжи.
УЗИ может выявить воспаления в тканях, которые сопровождаются образованием спаечных процессов внутренних органов. Это вызывает опасные осложнения и усложняет лечение.
Исследование проводится в вертикальном положении для определения истончения тканей в районе грыжевых ворот. В более сложных случаях в грыжевом мешке буде обнаружены некоторые органы.
Ультразвуковое исследование помогает исключить другие заболевания со схожей симптоматикой – онкологию, язвенную болезнь, холецистит. Данные помогут изучить состояние патологии для дальнейшего выбора метода удаления.
Патология характеризуются сложной аномалией, лечение требует наличие определенных знаний в области топографии зоны и современных методик лечения.




Любой тип грыжи лечится только хирургическим вмешательством. Для всех грыж, кроме паховой, используют открытую операцию. Больным под общим наркозом разрезают область локализации патологии, вскрывают грыжевый мешок, а потом вправляют выпавшие органы. Подробные этапы проиллюстрированы ниже. Потом врач ушивает края грыжевого дефекта по определенной технологии. Этот этап является наиболее важным, так как будет определять дальнейшие прогнозы по восстановлению и развитию рецидива. Открытые операции сопровождаются болевым синдромом, рубцами на коже и опасностью инфицирования.
Существуют противопоказания к оперативному вмешательству:
Такие больные носят бандаж и корсет. Однако это временное решение, так как постоянное использование подобных приспособлений приводит к деградации мышц и прогрессированию болезни.
Операции по удалению грыжи практикуют более столетия. В медицинской практике разработано более 400 способов пластики стенок. Однако из-за натяжения сшитых тканей высока вероятность растяжения рубцовой ткани и рецидива заболевания. Последний встречается в 12-20%, точное значение зависит от размера грыжи и вида операции.
Сейчас активно используются новые методики, которые исключают внутреннее натяжение. Для этого используют специальную сетку, вставленную в проекцию грыжевого кольца.
Паховые грыжи можно лечить закрытым методом – лапароскопической герниопластикой. Врач в проколы вводит длинный инструмент для вшивания сетки в проекцию грыжевого дефекта. Она закроет все возможные места выхода.
В последнее время активно внедряется комбинированный способ удаления патологии больших размеров. Больному делают небольшой разрез до 4 см для ушивания наружного пахового мешка. Далее с помощью лапароскопической техники изнутри устанавливается сетка.
После операции у 7% больных наблюдаются осложнения:
Окончательное восстановление происходит через неколько месяцев. Очень важной составляющей послеоперационного периода является реабилитация для профилактики рецидива и осложнений.
Первое время пациенты используют бандаж. Рану изолируют стерильной повязкой, чтобы исключить трения. Начинают ходить на второй день после операции. Обязательно проходят курс антибиотиков, врачи назначают обезболивающие средства.
Выписка происходит через 8-10 дней, когда начинается нормальное затягивание раны. Швы с обычными нитками снимают на десятый день.
Дома дважды в день делают перевязки из стерильной марли и лейкопластыря. Рану обрабатывают зеленкой. Принимать душ можно только через 2 недели.
Для ускорения заживления назначают физиотерапевтические процедуры. Первые 2 месяца нельзя носить более 2 кг и напрягать брюшные мышцы. Занятия спортом откладывают на 3 месяца, в течение которого носят послеоперационный бандаж.
Важно следить за питанием. Оно должно быть щадящим и не вызывать проблемы с ЖКТ:
Полностью исключают консервированные и острые блюда, выпечку. Принимают пищу 5 раз в день небольшими порциями. Мясные блюда лучше готовить на пару, остальное – варить.
Врожденную патологию предупредить невозможно. Однако существует ряд мер по профилактике ущемления. Они также относятся к предотвращению развития грыжи у здоровых людей:
-
контроль веса; много двигаться; правильное питание для исключения запоров; за тяжестями приседать, а не наклоняться; исключить воздействие никотина; своевременная диагностика.
Грыжа передней брюшной стенки не всегда сопровождается болью. Однако игнорирование проблемы приводит к ряду осложнений и летальному исходу. Этот вид патологии должен быть удален хирургическим путем.
источник
Вентральная грыжа является разновидностью выпячивания брюшной стенки, спровоцированного чрезмерным внутрибрюшным давлением, несоблюдением послеоперационного режима, перенапряжением или слабостью мышц кора.
Содержимым грыжевого мешка в данном случае могут быть кишки или большой сальник.
Послеоперационная вентральная грыжа представляет собой выпячивание внутренних органов брюшной стенки, грыжевыми воротами которой является послеоперационный рубец.
Внешне патология проявляется небольшой припухлостью на месте оперативного вмешательства, может увеличиваться при натуживании и вправляться внутрь в положении лежа на спине.
В данной статье рассмотрим, что это такое — вентральная грыжа, причины ее возникновения, клиническую картину и методы лечения вентрального выпячивания.
Патологии выпячивания внутренних органов брюшной полости после оперативного вмешательства классифицируют следующим образом:
- по месту локализации грыжи могут быть латеральными и медиальными;
- по размеры — малыми (до 4 см), средними (от 5 до 15 см), большими (15-25 см), обширными (до 35 см), огромными (более 40 см);
- по количеству высвобожденных органов — множественными или одинарными;
- по величине грыжевого мешка — однокамерными или многокамерными;
- первичные или возникающие повторно (рецидивирующие).
Наибольшую опасность представляют послеоперационные грыжи позвоночника, так как сдавливание нервных окончаний спинного мозга и позвоночного столба приводят почти к полной нетрудоспособности вследствие ограничения подвижности больного и его инвалидности.
Основной причиной появления вентральной грыжи передней брюшной стенки служит оперативное вмешательство в брюшную полость пациента для удаление аппендицита, кишечной непроходимости, перитонита, удаления опухоли или части больных органов.
Но, само вмешательство не несет опасных последствий, если операция была проведена с соблюдением всех антисептических норм, а пациент соблюдал послеоперационный реабилитационный режим.
В противном случае могут возникать различного рода нагноения и расслоения швов, воспаление послеоперационного рубца:
- при ошибках хирурга при проведении операции на внутренних органах;
- при использование некачественных материалов для заживления раны;
- при нарушении пациентом ношения бандажа или выполнении тяжелой физической работы;
- при неправильной подготовке кишечника пациента к операции.
Вентральная послеоперационная патология может проявиться спустя несколько лет после хирургического вмешательства в организм пациента.
Также, факторами риска для возникновения грыжи у пациента являются:
- избыточный вес;
- истощенные и слабые мышцы кора;
- чрезмерные физические нагрузки;
- запоры, кишечная колика или непроходимость.
Опасные последствия, которые могут последовать за воспалением послеоперационного рубца — ущемление и разрыв грыжевого мешка (перитонит), кишечная непроходимость.
Симптомы вентральной грыжи живота характеризуются реакцией организма на воспалительный процесс в области послеоперационного рубца:
- сильной болью в прооперированном месте;
- болезненным выпячиванием тканей в области рубца;
- расстройство пищеварения (запоры или диарея, метеоризм, колики);
- нарушение работы мочеполовой системы (если операция проводилась на органах малого таза);
- увеличение выпячивания тканей при наклонах, потугах, физической активности;
- чувство дискомфорта в брюшине;
- тошнота и рвота.
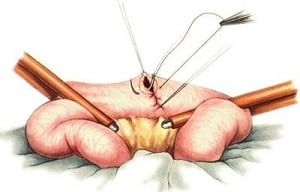
Цель герниопластики заключается в натяжении внутренних тканей пациента таким образом, чтобы высвобожденные органы приняли естественное положение и поддерживались собственными мышечными и связочными структурами.
Если же высвобождение достигло крупных или гигантских размеров и занимает несколько областей брюшины, то хирург использует специальную сетку (ненатяжная герниопластика), которая прикрепляется к тканям органов и создает естественную поддержку внутренностей. Синтетическая сетка предотвращает рецидивирующую грыжу.

Для этого врачом прописываются такие процедуры, как физиотерапия, специальная диета и гимнастика ЛФК для восстановления тонуса внутрибрюшных мышц, а также рекомендуется подобрать подходящий бандаж.
Для предотвращения рецидивов и осложнений после герниопластики рекомендуется тщательно следить за своевременным опорожнением кишечника, применять слабительные средства при запорах, соблюдать диету и режим дня, не перегружать брюшину физическими нагрузками.
источник
Точных сведений о том, когда был впервые поставлен диагноз «вентральная грыжа», у медиков нет. Предполагается, что частота случаев этой патологии стала увеличиваться с развитием хирургии. После успешной операции многие пациенты жаловались на сильные боли, а вскоре умирали. К счастью, современная медицина располагает необходимыми методиками для борьбы с этой проблемой. Именно о них мы более подробно расскажем в материалах данной статьи.
Вентральная грыжа (иначе ее именуют послеоперационной) возникает на месте рубца, который остается непосредственно после хирургического вмешательства. Данная патология развивается вследствие ослабления передней брюшной стенки и считается весьма распространенным явлением. По статистике, ей принадлежит второе место по частоте возникновение. Лидирующие позиции занимает паховая грыжа.
Передняя брюшная стенка — это достаточно сложная и одновременно многослойная структура, которая выполняет несколько функций. Дефект формируется в наиболее прочном и менее эластичном ее сегменте. Как правило, это мышечно-сухожильный каркас живота.
Патология формируется в течение 1-2 лет с момента проведения операции. Этот период зависит исключительно от степени реабилитации организма конкретного пациента.
Отличительная особенность вентральной грыжи — ее большие размеры. Чем внушительнее послеоперационный рубец, тем объемнее выпячивание. Данная патология доставляет не только косметический дискомфорт. Вентральная грыжа после операции часто является причиной нарушения работы систем внутренних органов (кишечник, желудок, диафрагма).
Лечить выпячивание сложно, но возможно. Современные технологии, применяемые в медицинской практике, позволяют ликвидировать грыжу без серьезных последствий для здоровья.
К числу основных причин формирования грыжи можно отнести следующие:
- Неправильное наложение шва.
- Нагноение открытой раны.
- Использование шовного материала ненадлежащего качества.
Вышеперечисленные факторы провоцируют ослабление рубца и возникновение дефекта в этой области. В результате наблюдается выход наружу внутренних органов.
Также к предрасполагающим факторам в послеоперационный период можно отнести сахарный диабет, ожирение, несоблюдение предписаний врача во время реабилитации (поднятие тяжестей, интенсивные физические нагрузки).
Часто грыжи формируются после хирургического вмешательства, проведенного в экстренном режиме, когда у врача нет возможности подготовить пациента. Отсутствие адекватных предоперационных мероприятий влечет за собой нарушение работы ЖКТ, повышение внутрибрюшного давления. Это провоцирует растяжение сшитых ранее тканей и препятствует нормальному формированию рубца.
Определить наличие вентральной грыжи для пациента не составляет большого труда. Выпячивание обычно локализуется в месте нахождения послеоперационного рубца. В вертикальном положении, а также при натуживании оно увеличивается в размерах, а в положении лежа становится меньше или полностью исчезает.
На начальном этапе вентральная грыжа практические незаметна, а содержимое можно вправить без операции. С течением времени ее размер увеличивается, появляются неприятные ощущения.
При выполнении действий, способствующих увеличению внутрибрюшного давления (физические нагрузки, кашель, поднятие тяжестей), возникают сильные боли.
Перечисленные ниже симптомы должны насторожить и стать поводом для визита к врачу:
- Длительное отсутствие стула, появление примесей крови в каловых массах.
- Боли и дискомфорт в области живота.
- Тошнота/рвота.
- Учащенное мочеиспускание.
- Лихорадка.
Все вышеперечисленные признаки указывают на ущемление грыжи. Это значит, что вправить ее без хирургического вмешательства не представляется возможным. Если игнорировать ущемление, ткани грыжи могут омертветь, а впоследствии стать причиной летального исхода.
В зависимости от размера выделяют следующие варианты патологии:
- Малые (отличаются незначительными размерами, внешне незаметны).
- Средние (локализуются в одной из девяти зон брюшной стенки).
- Обширные (занимают практически всю область).
- Гигантские (распространяются одновременно на несколько зон).
По количеству грыжевых выпячиваний различают множественные и одинарные варианты. В зависимости от частоты возникновения патология бывает первичной или рецидивирующей.
Подтверждение патологии обычно не вызывает сложностей. Однако у пациентов с избыточным весом или ожирением диагностика может быть затруднена. В такой ситуации врачи прибегают к помощи дополнительного обследования, которое включает в себя УЗИ, МРТ и КТ.
Удаление вентральной грыжи — единственный способ устранения патологии. Исходя из состояния здоровья пациента, размеров выпячивания и его локализации, хирург выбирает наиболее оптимальный вариант проведения операции:
- Натяжная пластика. Используется для удаления грыжи небольших размеров. Операция подразумевает под собой вшивание дефекта передней брюшной стенки с применением нерассасывающихся нитей. Данная процедура отличается своей простотой, но возникновение осложнений не исключено (рецидивы, нарушение дыхания).
- Ненатяжная герниопластика. Посредством данного метода устраняют грыжи больших размеров. Во время процедуры хирург удаляет выпячивание, возникшее в послеоперационный период, и устанавливает сетчатый имплантат. После герниопластики сетка зарастает собственными тканями пациента, что способствует укреплению брюшной стенки.
- Лапароскопия. Это технически совершенный способ устранения грыжи. Операция осуществляется с использованием небольших проколов в пораженной области. В зоне грыжевых ворот врач вставляет специальный сетчатый трансплантат, который укрепляет ослабленные зоны мышечной ткани.
Ненатяжная герниопластика характеризуется целым рядом преимуществ, в число которых входит быстрое восстановление и практически полное отсутствие осложнений. Среди главных недостатков можно отметить высокую стоимость операции и большую вероятность развития спаечного процесса.
Многие пациенты интересуются, можно ли ликвидировать патологию без хирургического вмешательства. Лечение вентральной грыжи без операции не представляется возможным.
Консервативная терапия подразумевает под собой ношение специального бандажа, который препятствует выходу органов брюшной полости наружу. Использовать такую повязку очень неудобно и трудоемко, поэтому она показана в исключительных случаях.
Некоторым пациентам хирургическое вмешательство может быть противопоказано ввиду преклонного возраста, патологий сердечно-сосудистой системы, беременности. Именно в таких случаях врачи предлагают использовать специальный бандаж при вентральных грыжах.
Данная патология отлично поддается лечению. Отсутствие своевременной терапии может привести к развитию опасных для здоровья осложнений. К их числу относятся ущемление грыжи и копростаз (застой каловых масс в кишечнике).
При появлении первичных симптомов, указывающих на вентральную грыжу, необходимо без промедлений обратиться за квалифицированной помощью.
Вне зависимости от того? в результате какого хирургического вмешательства появилась вентральная грыжа, ее профилактику обычно проводят в нескольких направлениях:
- Качественная подготовка пациента перед операцией.
- Лечение и профилактика возможных раневых осложнений во время реабилитации.
- Введение фибриногена для ускорения репаративных процессов в поврежденной области.
- Использование антисептических растворов во время хирургического вмешательства.
После операции больной должен четко соблюдать все предписания врача: следить за регулярным опорожнением кишечника, соблюдать диету, ограничить физические нагрузки, носить специальный бандаж.
По статистике, у 19% пациентов после хирургического вмешательства развивается вентральная грыжа. Операция — единственный вариант, который могут предложить сегодня врачи по устранению этой проблемы. Чем дольше пациент будет откладывать визит к специалисту, тем выше вероятность развития опасных для здоровья осложнений.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Название протокола: Грыжа передней брюшной стенки
Код протокола:
Код по МКБ 10:
Грыжа передней брюшной стенки (K43)
Включены: грыжа надчревная, инцизионная (послеоперационная);
Исключена: Паховая грыжа (K40)
K43.0 Грыжа передней брюшной стенки с непроходимостью без гангрены.
Грыжа передней брюшной стенки: (вызывающая непроходимость, ущемленная, невправимая) без гангрены. Странгуляционная грыжа.
K43.1 Грыжа передней брюшной стенки с гангреной. Гангренозная грыжа передней брюшной стенки.
K43.9 Грыжа передней брюшной стенки без непроходимости или гангрены.
Сокращения используемые в протоколе:
ВГ – вентральная грыжа;
ГПБС — грыжа передней брюшной стенки;
КТ –компьютерная томография;
МРТ – магнитно-резонансная томография;
ПГ- послеоперационная грыжа;
СИАГ – синдром интраабдоминальной гипертензии (компартмент синдром);
УЗИ – ультразвуковое исследование;
IPOM — intraperitoneal onlay mesh;
CST -component separation technique.
Дата разработки протокола: 07.05.2013 г.
Категория пациентов: взрослые пациенты с грыжей передней брюшной стенки.
Пользователи протокола: врач-хирург стационара или центра амбулаторной хирургии, оказывающие плановую хирургическую помощь взрослым.
Определение
Грыжи передней брюшной стенки и основных понятий, связанных с ней
Грыжа брюшной стенки – это врожденный или приобретенный дефект мышечно-апоневротической целостности брюшной стенки, который дает возможность для выпячивания через него любого образования, которое в нормальных условиях здесь не происходит.
Грыжевые ворота – врожденный или приобретенный дефект в мышечно-апоневротическом слое брюшной стенки.
Грыжевой мешок – часть париетальной брюшины, выпячивающаяся через грыжевые ворота.
Содержимое грыжевого мешка может быть представлено любым органом брюшной полости, но наиболее часто – прядью большого сальника или петлей тонкой кишки.
Оболочки грыжевого мешка – слои, покрывающие грыжевой мешок;
Потеря домена (loss of domain) – потеря объема брюшной полости за счет постоянного нахождения за пределами брюшной полости органов и тканей брюшной полости в грыжевом мешке. Определяется, когда грыжевой мешок занимает объем> 25% от объема брюшной полости [1]. Существенная потеря домена при неиспользовании ненатяжной герниопластики может приводить к развитию абдоминального компартмент синдрома (СИАГ).
Компартмент синдром — синдром интраабдоминальной гипертензии (СИАГ) [2];
Метод «ненатяжной» (tension free) герниопластики ГПБС — метод герниопластики ГПБС с использованием алломатериала или аутодермопластики, значительно снижающее натяжение тканей в области пластики грыжевых ворот. Включает в себя основные виды размещения сетки: onlay, inlay, sublay и IPOM;
Метод пластики местными (собственными) тканями при ГПБС – сшивание грыжевых ворот по принципу «край в край» или с созданием дубликатуры из апоневротических и/или мышечных слоев передней брюшной стенки. При больших грыжах как правило сопровождается значительным натяжением тканей и потерей домена с развитием СИАГ;
Комбинированный метод герниопластики ГПБС — метод герниопластики со сшиванием собственных местных тканей по принципу «край в край» или с созданием дубликатуры с укреплением их алломатериалом (сеткой).
Невправимая грыжа — паховая грыжа, при которой содержимое грыжевого мешка не вправляется в брюшную полость. При хронических случаях — сращенная, при острых — ущемление.
Ущемленная паховая грыжа — грыжа, которая не вправляется и проявляется симптомами странгуляции (сосудистые нарушения содержимого грыжевого мешка) и/или кишечной непроходимости.
Первичная грыжа передней брюшной стенки (вентральная грыжа) (эпигастральная грыжа, пупочная грыжа, околопупочная грыжа, спигилиева грыжа) — грыжа брюшной стенки, не связана с операционным разрезом и рубцом.
Рецидивная первичная грыжа передней брюшной стенки (рецидивная эпигастральная грыжа, пупочная грыжа, околопупочная грыжа, спигилиева грыжа) — повторение первичной грыжи брюшной стенки, которая была ранее пролечена одним из хирургических способов.
Вентральная грыжа — этот термин не рекомендуется использовать в силу исторической путаницы с определением данного термина. Так, например, в Европе термин вентральной грыжи использовался с термином послеоперационная (инцизионная) грыжи, а в Соединенных Штатах Америки термин используется для описания любой грыжи передней брюшной стенки, за исключением паховых грыж [3].
Уровень 1а. Вместе с тем, в большинстве публикаций, вошедших в базу данных Кохрановской библиотеки, под термином «вентральная» подразумевают первичную грыжу, причиной которой не является операционный разрез, а термином «послеоперационная (инцизионная) грыжа обозначают грыжу, образовавшуюся в области операционного доступа [4].
Послеоперационная (инцизионная) грыжа – это любой дефект в брюшной стенке, с или без опухолевидного выпячивания в области послеоперационного рубца, которое можно увидеть или прощупать при клиническом обследовании или выявить инструментально [5].
Первичная послеоперационная (инцизионная) грыжа — грыжа в области послеоперационного рубца, которая не была устранена ранее хирургическим путем.
Рецидивная послеоперационная грыжа — грыжа в области послеоперационного рубца, которая ранее была пролечена хирургическим путем.
Троакарная грыжа — дефект брюшной стены, с или без выпячивания в месте предыдущей установки лапароскопического троакара, которое можно увидеть или прощупать при клиническом обследовании или выявить инструментально.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств
Существует специальная оксфордская система «доказательной медицины» [34], (в пересмотре марта 2009 года) с уровенями доказательности (таблица 2), которые определяется при анализе научной литературы, и выборе степени рекомендации (таблица3), которая зависит от уровня доказательности.
Цель разделения рекомендаций по уровням — обеспечить прозрачность между рекомендациями и доказательствами, на основе которых они сделаны.
Таблица 2. Уровни доказательности
| Уровень | Терапия / Профилактика, Этиология/Риск |
| 1a | Систематические Обзоры (с однородностью) рандомизированных клинических испытаний (РКИ) |
| 1b | Отдельные РКИ |
| 1c | Серия случаев “all-or-none results” (Все или нет результатов) |
| 2a | Систематические Обзоры (с однородностью) Когортных Исследований |
| 2b | Отдельные Когортные испытания (включая низко-качественные РКИ, например, |
| 2c | Отчеты по исследованиям. Экологические исследования |
| 3a | Систематические Обзоры (с однородностью) исследований Случай-контроль |
| 3b | Отдельные исследования Случай-контроль |
| 4 | Серии случаев (и низкокачественные когортные и исследования случай-контроль) |
| 5 | Мнение экспертов без точной критической оценки, или основанный на физиологии и других принципах |
Следует отметить, что при определении степени рекомендации нет прямой связи между уровнем доказательности данных и степенью рекомендации. Данные рандомизированных контролируемых исследований (РКИ) не всегда ранжируются как степень рекомендаций А в случае, если имеются недостатки в методологии или разногласия между опубликованными результатами нескольких исследований. Также отсутствие доказательств высокого уровня не исключает возможности дать рекомендации уровня А, если имеется богатый клинический опыт и достигнут консенсус. Кроме того, могут быть исключительные ситуации, когда нельзя провести подтверждающие исследования, возможно, по этическим или другим причинам, и в этом случае точные рекомендации считаются полезными.
Таблица 3. Степени рекомендаций
| A | Cоответствующий 1 уровню исследований. |
| B | Cоответствующий 2-3 уровню исследований или экстраполированный (измененный) из 1-го уровня. |
| C | 4 уровень, или экстраполированные из 2-го или 3-го уровня. |
| D | 5 уровень или противоречивые или неполные данные любого уровня |
Клиническая классификация
Грыжи передней брюшной стенки классифицируют на:
1. Первичные
2. Послеоперационные грыжи [6].
Различают четыре основных типа первичных (вентральных) грыж:
— пупочная,
— околопупочная,
— эпигастральная и
— грыжа спигелиевой линии [7].
Послеоперационная (инцизионная) грыжа развивается в зоне операционного доступа, где не произошло полноценное срастание в области операционного дефекта брюшной стенки.
Послеоперационная (инцизионная) грыжа в свою очередь делится на
— первичную и
— рецидивную.
Для избегания путаницы в терминологии пишут как послеоперационная первичная или послеоперационная рецидивная грыжы. Но существует другое распространенное мнение: так как рецидивирующие первичные грыжи попадают в группу послеоперационных, так же для избегания путаницы, термин «первичная послеоперационная (инцизионная) грыжа» рекомендовано не использовать [8].
С учетом вышеописанного принятого разделения ГПБС, согласно классификации Европейского общества герниологов, модифицированной и основанной на классификации Шевреля и Ра (Chevrel & Ra), принятой консенсусом в Генте, Бельгия, 2-4 октября 2008 года различают следующие виды грыж передней брюшной стенки [5, 9]:
I. Первичная ГПБС (вентральная):
— срединную первичную ГПБС, включающую эпигастральную и пупочную; Малые грыжи менее 2 см, средние от 2-х до 4 см, большие более 4 см.
— боковую первичную ГПБС, включающую грыжу Спигилевой линии и поясничную (люмбарную). Малые грыжи менее 2 см, средние от 2-х до 4 см, большие более 4 см.
II. Послеоперационная ГПБС:
— Медиальная грыжа или грыжа средней линии (обозначается буквой М)
Границы средней линии области определяются следующим образом:
— краниально: мечевидный отросток;
— каудально: лобковая кость;
— с боку: латеральные края прямой мышцы живота.
Различные дефекты в передней брюшной стенке вызванные одним разрезом рассматриваются как одна грыжа. Если различные дефекты были вызваны двумя и более различными операционными разрезами, то они должны быть рассмотрены как два и более грыжи.
Боковые грыжи (обозначается буквой L)
Границы площади боковой поверхности определяются как:
— краниально: края реберных дуг;
— каудально: пахововые области;
— медиально: латеральные края прямой мышцы живота;
— сбоку: поясничная область.
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные:
1. Сбор анамнеза
2. Осмотр грыжи
3. Пальпация грыжевого выпячивания и грыжевых ворот
4. Перкусия грыжевого выпячивания
5. Аускультация грыжи
6. Ректальное исследование
7. Общий анализ крови
8. Общий анализ мочи
9. ЭКГ
10. Микрореакция
11. Анализ крови на ВИЧ
12. Флюорография
13. Определение глюкозы крови
14. Коагулограмма
15. Кал на яйца глистов
Дополнительные:
1. Спирометрия
2. УЗИ грыжи
3. УЗИ абдоминальное и малого таза
4. Обзорная рентгенография легких и брюшной полости
5. Магнитно-резонансная томография или компьютерная томография с пробой Вальсальвы (Valsalva)
6. Рентгеноконтрастная герниография
7. Ирригоскопия
Диагностические критерии ПГ
Жалобы и анамнез:
Пациенты чаще всего предъявляют жалобы на опухолевидное образование в области послеоперационного рубца, в половине случаев могут наблюдаться боли в области грыжевого выпячивания и реже появляются симптомы, связанные с непроходимостью и гангреной внутреннего органа, ущемленного в грыжевых воротах.
Физикальное обследование:
Аналогично первичным, большинство послеоперационных грыж может быть диагностировано с помощью сбора анамнеза и клинического обследования. У пациентов, обычно развивается выпячивание на передней брюшной стенке в области хирургического рубца. При пальцевом обследовании краев грыжи может часто прощупываются фасциальный дефект, хотя точная оценка размера дефекта при этом способе может быть затруднена. Размер грыжевого мешка и грыжевого содержимого может быть большим, а при этом грыжевые ворота могут быть небольшими, особенно у пациентов с ожирением, или у пациентов после нескольких полостных операций, где могут быть многочисленные мелкие грыжевые ворота. Многие послеоперационные грыжи могут протекать бессимптомно, но у 20-50% пациентов грыжа сопровождается значительной болезненностью. Пальпаторно определяют симптом кашлевого толчка, можно пропальпировать органы в большом грыжевом мешке.
Лабораторные исследования: обычно не ущемленная (не осложненная) ГПБС не влияет на показатели в общем анализе крови, мочи и других лабораторные показатели.
Инструментальные исследования:
Ультразвуковое исследование обычно используется для подтверждения клинического диагноза. Ультразвуковое исследование грыжи позволяет определить параметры грыжевых ворот, содержимое грыжевого мешка, его увеличение при кашле пациента.
Наиболее целесообразно УЗИ или компьютерная томография (с или без Вальсальвы) или МРТ у следующего контингнента:
— Тучные пациенты (индекс массы тела> 35);
— Больных с рецидивами послеоперационной грыжи;
— Пациенты с большими грыжами с потерей домена.
— Пациенты с болями в брюшной стенке, но без клинически выявляемых грыж.
У этих пациентов КТ позволяет создание трехмерной реконструкции, что является полезным для выбора оперативного вмешательства.
Показания для консультации специалистов:
Консультация терапевта и кардиолога для уточнения общесоматического состояния и определения степени операционного риска.
Консультация онколога для исключения метастатического поражения передней брюшной стенки.
Дифференциальная диагностика ГПБС
В отличие от ГПБС острая несостоятельность ушитой операционной раны (зияние брюшной стенки, эвентрация) это острый разрыв или расхождение краев ушитых фасций, что приводит к выпячиванию внутрибрюшного содержимого через фасциальные дефекты без присутствия грыжевого (брюшинного) мешка. Это обычно происходит в первые 2 недели заживления операционной раны и всегда приводит к образованию послеоперационной грыжи [12].
Дифференциальная диагностика ГПБС, особенно гигантских, не так уж сложна. Наличие грыжевого выпячивания. пальпация грыжевых ворот, вправимости грыжевого содержимого, определение положительного симптома кашлевого толчка часто дают исчерпывающие данные, говорящие в пользу грыжи. Но есть заболевания, которые дают похожую симптоматику. Так дифференциальный диагноз нужно проводить с доброкачественными новообразованиями брюшной стенки (в основном это липомы, фибролипомы, нейрофибромы). Доброкачественные новообразования характеризуются локальным разрастанием ткани. Общее между доброкачественными опухолями и грыжами то, что их увеличение идет очень медленно, умеренно выражен болевой синдром, и при объективном исследовании выявляется выпячивание в области живота. Главное же в их дифференцировки- исследование локального статуса. Так при грыжах выявляются характерные ее симптомы: увеличение выпячивания в положение стоя и при повышении внутрибрюшного давления, определение при пальпации выпячивания в основном образований мягко эластической консистенции; особую важность имеет вправимость содержимого грыжевого мешка, особенно в горизонтальном положении, характерен положительный симптом кашлевого толчка, и конечно же один из наиболее характерных признаков- возможность пальпации грыжевых ворот. Выявление урчания при пальпации выпячивания и тимпанического оттенка при перкуссии, указывают, что содержимым его являются петли кишок. А для липом, фибролипом, нейрофибром характерно постоянство размеров в любом положении тела, плотность образования, определяемая при пальпации, смещаемость образования (свободно приподнимаются в кожной складке), невозможность его вправления, отрицательный симптом кашлевого толчка, отсутствие грыжевых ворот, а так же отсутствие урчания и тимпанического звука при перкуссии. Особенностью нейрофибром является их множественность.
Из наименее значимых признаков следует отметить периодические запоры, которые более характерны для грыж живота. В принципе на основании объективного исследования больной можно полностью провести дифференцировку и поставить окончательный клинический диагноз.
Но иногда плотные бугристые выпячивания при эпигастральных грыжах, могут быть ошибочно приняты за метастатические опухоли сальника. Из клинических симптомов для них характерно-развитие опухоли в старшем возрасте (50-60 лет), раннее возникновение болей, ухудшение общего самочувствия, похудание. Определение при объективном исследовании опухоли патогмоничной бугристости и плотности образования, его несмещаемости и невправимости, часто наличие болезненности; отсутствие симптома кашлевого толчка, грыжевых ворот; определение тупого звука при перкуссии. Характерным для опухолевого процесса является выявление при лабораторно-инструментальных исследованиях изменений крови — лейкопении, анемии, повышенной СОЭ и объективные данные при инструментальном обследовании указывающие на первичный источник опухоли и метастатические поражения органов.
В очень редких случаях проводится дифференциальный диагноз с кистами, но они в какой-то мере являются доброкачественными новообразованиями и характеризуются теми же признаками.
Диастаз, или расхождение, прямых мышц живота может наблюдаться при некоторых врождённых дефектах брюшной стенки, однако на практике чаще всего он возникает у женщин на фоне беременности, а у мужчин при ожирении и больших физических нагрузках. При расхождении прямых мышц живота отмечается расширение и истончение белой линии живота, появляется предрасположенность к формированию пупочной (умбиликальной) грыжи и грыж белой линии. Для выявления диастаза прямых мышц и грыж белой линии живота существует особый тест, который заключается в следующем: человек ложится, сгибает шею и немного привстаёт – при этом выявляется диастаз мышц или появляется грыжевое выпячивание вдоль белой линии. В отличие от ГПБС при диастазе отсутствует симптом кашлевого толчка и отсутствие грыжевых ворот.
источник
Парастомальные (колостомические) грыжи встречаются достаточно часто. По данным различных авторов, они наблюдаются в 4-10% случаев наложения стом. Основные причины образования парастомальных грыж — неправильное расположение стомы, технические ошибки и инфицирование раны в области выведения стомы. Предрасполагающие факторы — чрезмерное развитие или же отсутствие подкожной жировой клетчатки. В качестве основных профилактических мероприятий формирования данного вида грыж служат трансректальное расположение плоской стомы и правильный расчёт размеров разреза фасциальных слоев передней брюшной стенки.
Хирургическое лечение парастомальных грыж обычно проводят только в 10-20% клинических наблюдений. Низкая хирургическая активность обусловлена эффективностью применения консервативных мероприятий, которые заключаются в ношении специального бандажа. К показаниям для хирургического вмешательства относят большой размер грыжевого мешка, ущемление грыжевого содержимого, рецидивирующую частичную кишечную непроходимость, стеноз и пролапс стомы, косметический дискомфорт.
Для закрытия парастомальных грыж применяют первичный фасциальный шов в сочетании или без его укрепления синтетическим эксплантатом и перемещение стомы в другой отдел передней брюшной стенки.
К началу XXI века значительно изменилась эпидемиология грыж. Возросшее число хирургических операций привело к резкому увеличению числа пациентов с послеоперационными вентральными грыжами. Основная причина их формирования заключается в расхождении мышечно-апоневротических слоев передней брюшной стенки в области хирургического доступа. Кроме того, причиной формирования послеоперационных вентральных грыж может стать нарушение иннервации мышечно-апоневротических структур передней брюшной стенки после выполненного хирургического вмешательства. При этом развивается паралитическая релаксация мышц с последующей их атрофией и нарушением каркасной функции передней брюшной стенки.
В первые месяцы формирования грыжи грыжевые ворота обычно имеют эластическую консистенцию. Затем прогрессирующий рубцовый фиброз приводит к образованию тяжей и перемычек. Грыжевые ворота становятся грубыми и ригидными, нередко формируются множественные камеры, развивается дегенерация образующих их мышечных структур. Размеры грыжевых ворот послеоперационных вентральных грыж вариабельны, нередко диагностируют их множественный характер, а грыжевой мешок имеет выраженную васкуляризацию. Содержимым грыжевого мешка послеоперационной вентральной грыжи могут быть любые органы брюшной полости. В результате развития спаечного процесса грыжевое содержимое обычно на большом протяжении сращено со стенками грыжевого мешка, что существенно усложняет проведение хирургической операции. Диагностика послеоперационных грыж не представляет трудностей.
Не существует единой общепринятой классификации вентральных грыж. При проведении плановых оперативных вмешательств и определении способа пластики передней брюшной стенки у больных с вентральными грыжами всё большее распространение и популярность получает SWR-классификация, которую разработали J.P. Chevrel и A.M. Rath (1999). Эта классификация учитывает три параметра вентральной грыжи, проста и удобна в практическом применении (табл. 68-2).
Таблица 68-2. SWR-классификация вентральных грыж (по J.P. Chevrel и А.М. Rath, 1999)
| S (Size) — локализация грыжи | |
| M | Медиальное расположение |
| L | Латеральное расположение |
| ML | Сочетанное расположение |
| W (Windlass) — размер грыжевых ворот | |
| До 5 см | |
| W2 | От 5 до 10 см |
| W3 | От 10 до 15 см |
| W4 | Более 15 см |
| R (Relapse) — рецидив | |
| R1 | Первый рецидив |
| R2 | Второй рецидив и т.д. |
Лечение этой категории пациентов представляет особые трудности. В среднем у 10-15% пациентов, оперированных по поводу вентральных грыж, возникают рецидивы заболевания, а после операций по поводу рецидивных грыж частота нового рецидива увеличивается ещё в 2-3 раза. Послеоперационные грыжи любых размеров лучше всего оперировать под общим обезболиванием с интубационным наркозом. У пожилых пациентов и больных с выраженной сопутствующей соматической патологией метод выбора — применение перидуральной анестезии.
Оперативный доступ к грыжевому мешку и его обработка
Оперативное вмешательство начинают с выполнения широких окаймляющих разрезов с полным иссечением послеоперационных рубцов, излишков кожи и подкожной жировой клетчатки. При локализации грыжи в эпигастральной области обычно используют продольные доступы, а при наличии грыжевого образования в мезогастрии возможно применение поперечных разрезов. При локализации грыжи в гипогастральной области у пациентов, страдающих ожирением, считают наиболее оптимальными поперечные или Т-образные доступы с полным удалением кожно-подкожного «фартука». Оперативный доступ завершают выделением грыжевого мешка и краёв мышечно-апоневротического дефекта передней брюшной стенки. После ревизии содержимого грыжевого мешка и отделения фиксированных органов брюшной полости избыток грыжевого мешка иссекают и его края сшивают непрерывным швом.
Обработка краёв грыжевых ворот
Грыжевые ворота при послеоперационных вентральных грыжах обычно имеют неправильную форму и нередко разделяются между собой рубцовыми тканями на отдельные фрагменты. Во время хирургического вмешательства в обязательном порядке показано разделение всех рубцовых перегородок с экономным иссечением их краёв, в результате чего грыжевые ворота приобретают овальную форму. Снаружи края грыжевых ворот очищают от жировой клетчатки, а со стороны брюшной полости отделяют от подпаянных органов на протяжении 4-6 см во все стороны. При проведении грыжесечения нередко возникает необходимость устранить последствия спаечного процесса и в брюшной полости. В случаях выявления деформированных и рубцово-изменённых петель тонкой кишки и участков большого сальника последние иногда приходится даже резецировать. Это связано с тем, что спайки нередко становятся причиной болевого абдоминального синдрома и рецидивирующих приступов острой спаечной кишечной непроходимости.
Пластика передней брюшной стенки
Выбор способа пластики передней брюшной стенки при послеоперационных вентральных грыжах определяется величиной и локализацией грыжевых ворот, состоянием тканей передней брюшной стенки, а также объёмом грыжевого образования и степенью снижения объёма брюшной полости. Простое восстановление анатомических соотношений передней брюшной стенки с последующим её ушиванием показано только в ранние сроки после первичного хирургического вмешательства и только лишь при малых размерах грыжевых ворот. В таких случаях при хорошей адаптации мышечно-апоневротических краёв раны без натяжения наиболее часто применяется аутопластика с формированием дупликатуры листков апоневроза в области грыжевых ворот.
При проведении пластики передней брюшной стенки чаще применяют синтетические эксплантаты. Все виды протезирования передней брюшной стенки с применением синтетических эксплантатов в зависимости от степени восстановления её функциональных возможностей подразделяют на реконструктивные и корригирующие. К реконструктивным видам относят комбинированные методы пластики передней брюшной стенки с натяжением тканей, с помощью которых при закрытии грыжевых ворот восстанавливают утраченные функции передней брюшной стенки. К этим методам относят «onlay» и «sublay» виды пластики передней брюшной стенки. К реконструктивным видам пластики передней брюшной стенки также относится и пластика методом разделения анатомических компонентов передней брюшной стенки, которая в основном применяется при дефиците объёма брюшной полости.
Корригирующие виды протезирования не предусматривают полного восстановления функции передней брюшной стенки и выполняются без натяжения её тканей, при этом пластика передней брюшной стенки осуществляется по «inlay» методике или с интраабдоминальным расположением эксплантата («intraabdominal»).
Методика «onlay» предусматривает расположение эксплантата поверх краёв сшитого апоневроза. При данном способе после резекции грыжевого мешка и сшивания краёв брюшины накладывают шов апоневроза без образования дупликатуры. При срединном расположении грыжевых ворот происходит сближение влагалищ прямых мышц живота с восстановлением белой линии. Возникающее при этом умеренное натяжение тканей в дальнейшем компенсируется фиксацией синтетического эксплантата.
Эксплантат выкраивают по форме раны. Его размеры должны перекрывать образовавшийся шов во всех направлениях не менее чем на 4-5 см. Эксплантат укладывают на апоневроз поверх сшитых краёв и фиксируют по периметру к передней стенке влагалища прямых мышц живота. Фиксацию можно выполнять как отдельными узловыми, так и непрерывными швами. Оперативное вмешательство завершают активным дренированием раны с расположением перфорированных дренажей вдоль краёв эксплантата. Дренажи выводят на кожу через контрапертуры в нижнем углу раны и герметично фиксируют к коже. Для достижения полной герметичности раны необходимо ушить подкожную клетчатку и наложить продольный косметический шов на кожу.
Методика «sublay» предусматривает расположение эксплантата под краями сшитого апоневроза. При данном способе после выделения грыжевого мешка и вправления грыжевого содержимого в брюшную полость иссекают избыток грыжевого мешка. Апоневротические края грыжевых ворот приподнимают, отделяют от них париетальную брюшину по всему периметру грыжевых ворот и края её сшивают непрерывным рассасывающимся швом.
В образовавшееся предбрюшинное пространство помещают синтетическую сетку, выкроенную по размерам грыжевых ворот. Сначала эксплантат по периметру подшивают U-образными сквозными швами к апоневрозу и мышцам без завязывания швов. Затем края апоневроза сшивают край в край без образования дупликатуры. После ушивания апоневроза завязывают ранее наложенные U-образные швы.
При применении методики «sublay» необходимо помнить, что после верхнесрединной лапаротомии размещение эксплантата в предбрюшинном пространстве часто невозможно из-за наличия плотных сращений брюшины и задних листков влагалищ прямых мышц живота. В таких случаях вскрывают влагалища прямых мышц живота и мобилизуют мышцы от заднего листка влагалища. После этого непрерывным швом сопоставляют задние листки влагалища и поверх них размещают синтетическую сетку. Затем эксплантат фиксируют U-образными сквозными швами и сшивают передние листки влагалища прямых мышц живота.
Методика «inlay» предусматривает расположение эксплантата поверх грыжевых ворот без сшивания краёв апоневроза. Данный способ применяют при больших вентральных грыжах, когда невозможно закрыть грыжевые ворота собственными тканями без чрезмерного натяжения и значительного повышения внутрибрюшного давления. Особенностями этого вида операции служат экономное иссечение послеоперационного рубца и сохранение грыжевого мешка для отграничения эксплантата от органов брюшной полости. Необходимо избегать слишком широкого иссечения послеоперационного рубца потому, что рану придётся закрывать с большим натяжением краёв кожи.
После выделения грыжевого мешка и вправления грыжевого содержимого в брюшную полость стенки грыжевого мешка сшивают. Затем края грыжевых ворот тщательно освобождают от жировой клетчатки для надёжной фиксации синтетического трансплантата. Для этого апоневроз острым путём освобождают на ширину до 5-6 см, а сосуды, перфорирующие передний листок влагалища прямых мышц живота, тщательно коагулируют или лигируют. Эксплантат выкраивают таким образом, чтобы его размер во всех направлениях превышал дефект апоневроза на 5 см. После выкраивания сетки, её укладывают на апоневроз и без натяжения фиксируют к нему по всему периметру грыжевых ворот непрерывным швом. Затем вторым рядом швов края эксплантата подшивают к апоневрозу.
Применение некоторых современных синтетических материалов допускает контакт эксплантата с внутренними органами. Тем не менее риск развития кишечных свищей будет гораздо ниже, если между петлями кишечника и эксплантатом будут размещены стенка грыжевого мешка и большой сальник. Закрытие грыжевых ворот при отсутствии грыжевого мешка можно осуществить и путём мобилизации медиальных отделов влагалищ прямых мышц и сшивания их между собой. При этом наиболее рационально расположение эксплантата в позадимышечном пространстве подобно методике «sublay».
После завершения фиксации эксплантата рану санируют раствором антисептика с последующей установкой активных дренажей. Операцию завершают ушиванием кожи без натяжения, в связи с этим иссечение избытка кожи рекомендуется выполнять только перед ушиванием операционной раны.
При длительно существующих медиальных послеоперационных грыжах развивается контрактура наружных косых и значительное расхождение прямых мышц живота. При этом объём брюшной полости уменьшается, а внутренние органы перемещаются в грыжевой мешок, который достигает гигантских размеров. Целью хирургического вмешательства при подобных грыжах служит не только закрытие дефекта передней брюшной стенки, но-и увеличение объёма брюшной полости до размеров, при которых репозиция вышедших внутренних органов не приведёт к значительному повышению внутрибрюшного давления.
Увеличение объёма брюшной полости достигается разделением анатомических компонентов брюшной стенки по методике, предложенной Ramirez. При этом виде пластики первоначально мобилизуют грыжевой мешок и передние листки влагалищ прямых мышц живота до спигелиевых линий с обеих сторон. Затем на уровне перехода наружных косых мышц живота в их сухожилия они пересекаются на всём протяжении от рёберной дуги до уровня подвздошной кости. Далее отделяют наружные косые мышцы от внутренних косых мышц живота в латеральном направлении. После проведения мобилизации передняя брюшная стенка становится более растяжимой, и влагалище прямой мышцы на уровне пупочного кольца свободно смещается на 8-10 см в медиальном направлении. Наружная косая мышца остаётся в состоянии контрактуры. В результате этого приёма грыжевые ворота значительно уменьшаются, а объём брюшной полости увеличивается. При этом полностью сохраняется кровоснабжение и иннервация прямых мышц живота; они сближаются между собой и восстанавливают свою функцию.
Остающийся дефект в передней брюшной стенке закрывают синтетической сеткой аналогично методике «inlay». После выкраивания сетки её сначала без натяжения фиксируют по всему периметру грыжевых ворот непрерывным швом, а затем вторым рядом швов подшивают к краю отсечённого апоневротического растяжения наружной косой мышцы живота. Это позволяет расположить эксплантат на влагалище прямой мышцы живота, обеспечивая его плотную фиксацию на достаточной площади.
Раневую поверхность тщательно промывают, производят окончательный гемостаз и дренируют подкожную клетчатку двумя дренажами для активной аспирации. Кожные лоскуты подтягивают медиально и фиксируют как к краям эксплантата, так и по средней линии. Избыток кожи иссекают с последующим наложением швов.
Первые лапароскопические операции по поводу послеоперационных грыж были выполнены в 1991 г. Показания к ним — грыжи, которые сложно закрыть местными тканями, или же есть необходимость симультанного вмешательства на органах брюшной полости.
Положение пациента на операционном столе и операционной бригады зависит от локализации грыжи, при этом оперирующему хирургу необходимо располагаться на противоположной грыже стороне, а зона грыжи должна находиться выше других отделов брюшной полости. Первый троакар вводят в брюшную полость максимально далеко от грыжевых ворот, где наименее вероятен спаечный процесс. После выполнения диагностической лапароскопии вводят дополнительные троакары, разделяют внутрибрюшные спайки, отделяют грыжевое содержимое от стенок грыжевого мешка, определяют расположение грыжевых ворот и их размеры.
После определения размеров дефекта брюшной стенки выкраивают сетку так, чтобы её размеры на 3-4 см превышали величину грыжевых ворот. Затем париетальную брюшину вокруг грыжевых ворот рассекают и отделяют от поперечной фасции, создавая «карман» в предбрюшинном пространстве для размещения эксплантата. Сетку сворачивают в виде трубочки и через троакар вводят в брюшную полость. Там её расправляют и помещают в подготовленное предбрюшинное пространство. Сетку фиксируют к брюшной стенке с помощью эндоскопического герниостеплера, после чего над ней ушивают брюшину. Оперативное вмешательство заканчивают отмыванием зоны пластики раствором антисептика и ушиванием ран после введения троакаров.
Выбор метода пластики передней брюшной стенки у пациентов с вентральными грыжами предусматривает расширение показаний к применению методов аллопластики и ограничение показаний к выполнению пластики собственными тканями пациента. Общемировая тенденция базируется на соблюдении основного принципа герниологии — выполнение пластики передней брюшной стенки «без натяжения» тканей при всех видах вентральных грыж, что связано с ведущей ролью натяжения тканей в патогенезе развития как послеоперационных осложнений, так и рецидивов заболевания.
Применение пластики передней брюшной стенки местными тканями «без натяжения» тканей возможно только лишь при наличии грыжевого образования малых размеров (W1). Используя данный вид пластики, необходимо учитывать, что закрытие грыжевых ворот осуществляют изменёнными тканями, что сопровождается их выраженной травматизацией. Это в свою очередь приводит к нарушению регенераторных процессов и, как правило, ведёт к формированию неполноценной рубцовой ткани. В связи с этим у пациентов с грыжевыми образованиями больших размеров (W2-W4) пластику передней брюшной стенки в обязательном порядке необходимо выполнять с применением синтетических эксплантатов.
Современная концепция пластики передней брюшной стенки у пациентов с вентральными грыжами выделяет методы её реконструкции и коррекции. Под реконструкцией передней брюшной стенки подразумевают выполнение комбинированной пластики, при которой после иссечения рубцовых тканей производят сопоставление краёв грыжевых ворот с последующей «onlay» или «sublay» эксплантацией. Основная особенность комбинированных методик — возможность восстановления мышечного каркаса и достижение оптимального косметического результата, имеющее первостепенное значение у работоспособных категорий пациентов.
При выборе методики расположения эксплантата необходимо учитывать тот факт, что при надапоневротическом его расположении послеоперационный период достаточно часто осложняется формированием серомы послеоперационной раны, а предбрюшинное расположение эксплантата сопровождается техническими трудностями его фиксации. В связи с этим наиболее рационально располагать эксплантат в позадимышечном пространстве на задней стенке влагалища прямой мышцы передней брюшной стенки.
В отдельных клинических наблюдениях, в особенности при больших относительных объёмах грыжевого образования или при уменьшении объёма брюшной полости, возможно выполнение комбинированной пластики с уменьшением объёма внутренних органов, которое достигается удалением большого сальника у пациентов с ожирением или же с применением методики «разделения анатомических слоев передней брюшной стенки». Возможности выполнения пластики передней брюшной стенки комбинированным способом у пациентов с грыжевыми образованиями ограничены. Их применение показано только при отсутствии у пациента хронических сердечно-сосудистых и лёгочных заболеваний.
Если реконструкция передней брюшной стенки невозможна или если у пациентов выражена сопутствующая соматическая патология, методом выбора становится применение методик коррекции. Основной принцип коррекции передней брюшной стенки — частичное или полное закрытие грыжевых ворот с «inlay» расположением синтетического эксплантата.
Основное и обязательное условие выполнения пластики передней брюшной стенки при грыжевых образованиях больших размеров (W3-W4) и снижении объёма брюшной полости — наличие в лечебном учреждении анестезиологической и реанимационной службы с соответствующим оснащением и подготовкой.
Эндоскопические методики выполнения оперативных вмешательств используются у пациентов с небольшими размерами вентральных грыж (W1), симультанных оперативных вмешательствах при отсутствии выраженного спаечного процесса в брюшной полости.
источник
 Читайте: как питаться при гастрите.
Читайте: как питаться при гастрите. Советуем узнать о самых эффективных народных средствах от гастродуоденита.
Советуем узнать о самых эффективных народных средствах от гастродуоденита.