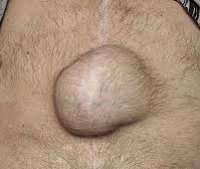
Послеоперационная грыжа характеризуется выходом внутренних органов (кишечника, большого сальника) через дефекты в области хирургического рубца за пределы брюшной стенки. Послеоперационная грыжа определяется в виде опухолевидного выпячивания в зоне послеоперационного рубца, сопровождается болью в животе, при ущемлении — тошнотой, рвотой, отсутствием стула и отхождения газов. Диагностика послеоперационной грыжи включает осмотр хирурга, выполнение рентгенографии желудка, ЭГДС, герниографии, УЗИ брюшной полости и грыжевого выпячивания, КТ органов брюшной полости. Выявление послеоперационной грыжи требует проведения герниопластики с использованием местных тканей или синтетических протезов.
Послеоперационные грыжи (рубцовые грыжи, грыжи рубца, вентральные грыжи) развиваются в ранние или отдаленные сроки после операций. Частота образования послеоперационных грыж после вмешательств на брюшной полости в оперативной гастроэнтерологии составляет 6-10%. Среди других грыж брюшной полости на долю послеоперационных дефектов приходится до 20–22%.
Послеоперационные грыжи появляются в тех анатомических областях, где проводились типовые операционные разрезы, обеспечивающие доступ к органам брюшной полости: в области белой линии живота (после верхней или нижней срединной лапаротомии), правой подвздошной области (после операций на слепой кишке, аппендэктомии), области пупка, правом подреберье (после холецистэктомии, резекции печени), левом подреберье (после операций на селезенке), боковой поясничной области (после операций на почках и мочеточниках), надлобковой области (после гинекологических и урологических операций).
В большинстве случаев послеоперационной грыжей осложняются хирургические вмешательства, проводимые в экстренном порядке. Такие ситуации исключают возможность проведения адекватной предоперационной подготовки органов ЖКТ, что после операции приводит к нарушению моторики кишечника (метеоризму, замедлению пассажа кишечных масс), повышению внутрибрюшного давления, ухудшению дыхательной функции, кашлю и в итоге – к ухудшению условий для формирования послеоперационного рубца.
Определенную роль в образовании послеоперационной грыжи играют дефекты операционной техники и послеоперационные осложнения – использование некачественного шовного материала, чрезмерное натяжение местных тканей, воспаление, гематомы, нагноение, расхождение швов. Часто послеоперационные грыжи формируются после длительной тампонады или дренирования брюшной полости.
Послеоперационные грыжи нередко образуются при нарушениях режима самим пациентом: повышенной физической нагрузке после операции, несоблюдении рекомендуемой диеты, отказе от ношения бандажа и др. Появление послеоперационных грыж нередко связано с общей ослабленностью, рвотой, развитием пневмонии или бронхита в послеоперационном периоде, запорами, беременностью и родами, ожирением, сахарным диабетом, системными заболеваниями, сопровождающимися изменением структуры соединительной ткани.
Послеоперационными грыжами могут осложняться практически любые операции на брюшной полости. Наиболее часто послеоперационные грыжи образуются после операций по поводу прободной язвы желудка, калькулезного холецистита, аппендицита, кишечной непроходимости, перитонита, пупочной грыжи или грыжи белой линии живота, кисты яичника, миомы матки, проникающих ранений брюшной полости и др.
По анатомотопографическому делению в хирургии различают медиальные послеоперационные грыжи (срединные, верхние срединные и нижние срединные) и латеральные (верхние боковые, нижние боковые – лево- и правосторонние). По величине послеоперационного дефекта грыжи могут быть малыми (не изменяющими конфигурацию живота), средними (занимающими часть отдельной области брюшной стенки), обширными (занимающими отдельную область брюшной стенки), гигантскими (занимающими 2-3 и более областей).
Также послеоперационные грыжи делятся на вправимые и невправимые, одно- и многокамерные. Отдельно рассматриваются рецидивные послеоперационные грыжи, в т. ч. и многократно рецидивирующие. Все обозначенные критерии учитываются при выборе способов устранения послеоперационных грыж.
Основным проявлением грыжи служит появление выпячивания по линии послеоперационного рубца и по его сторонам. На ранних стадиях послеоперационные грыжи являются вправимыми и не доставляют болевых ощущений. Болезненность и увеличение опухолевидного выпячивания появляется при резких движениях, натуживании, подъеме тяжестей. При этом в горизонтальном положении грыжа уменьшается или легко вправляется.
В дальнейшем боль в животе становится постоянной, иногда приобретает схваткообразный характер. Среди других симптомов послеоперационной грыжи отмечаются вздутие кишечника, запоры, отрыжка, тошнота, снижение активности. При грыжах, расположенных над лобком, могут отмечаться дизурические расстройства. В области грыжевого выпячивания на передней брюшной стенке развивается раздражение и воспалительные изменения кожи.
Послеоперационные грыжи могут осложняться копростазом, ущемлением, перфорацией, частичной или полной спаечной кишечной непроходимостью. При осложненном развитии послеоперационной грыжи отмечается быстрое нарастание боли в животе; появляются тошнота и рвота, кровь в испражнениях или задержка стула и газов. Грыжевое выпячивание становится невправимым в положении лежа на спине.
При осмотре грыжа определяется как несимметричное выбухание в области послеоперационного рубца. В вертикальном положении, при натуживании пациента или покашливании размеры опухолевидного выпячивания увеличиваются. Иногда через растянутый и истонченный рубец определяется перистальтика кишечных петель, шум плеска и урчание.
С помощью УЗИ брюшной полости и грыжевого выпячивания удается получить данные о форме и размерах грыжи, наличии или отсутствии спаечных процессов в брюшной полости, изменений в мышечно-апоневротических структурах брюшной стенки и др.
В процессе комплексного рентгенологического обследования (обзорная рентгенография брюшной полости, рентгенография желудка, рентгенография пассажа бария по кишечнику, ирригоскопия, герниография) уточняется функциональное состояние ЖКТ, отношение внутренних органов к послеоперационной грыже, наличие спаек. Для уточнения необходимых параметров послеоперационной грыжи и определения методов ее устранения может потребоваться проведение МСКТ или МРТ органов брюшной полости, эзофагогастродуоденоскопии, колоноскопии.
Консервативная тактика при послеоперационных грыжах допустима только в случае наличия весомых противопоказаний к хирургическому вмешательству. В этих ситуациях рекомендуется соблюдение диеты, исключение физических нагрузок, борьба с запорами, ношение поддерживающего бандажа.
Радикальное избавление от послеоперационной грыжи может быть произведено только хирургическим способом – с помощью герниопластики. Метод герниопластики послеоперационной грыжи избирается, исходя из локализации и величины выпячивания, наличия спаечных процессов между органами брюшной полости и грыжевым мешком.
При небольших и неосложненных послеоперационных дефектах (менее 5 см) может быть выполнено простое ушивание апоневроза, т. е. пластика передней брюшной стенки местными тканями. Средние, обширные, гигантские, длительно существующие и осложненные послеоперационные грыжи требуют укрытия дефекта апоневроза с помощью синтетического протеза (герниопластика с установкой сетчатого протеза). При этом используются различные способы установки сетчатой системы по отношению к анатомическим структурам брюшной полости. В этих случаях нередко требуется разделение спаек, рассечение рубцов; при ущемлении послеоперационной грыжи — резекция кишки и сальника.
Послеоперационные грыжи, даже при отсутствии осложнений, приводят к снижению физической и трудовой активности, косметическому дефекту, ухудшению качества жизни. Ущемление послеоперационной грыжи довольно часто (в 8,8% случаев) приводит к летальному исходу. После хирургического устранения послеоперационной грыжи (за исключением случаев многократного рецидивирования) прогноз удовлетворительный.
Профилактика послеоперационных грыж требует от хирурга выбора правильного физиологичного оперативного доступа при различных видах вмешательств, соблюдения тщательной асептики на всех этапах операции, использования качественного шовного материала, адекватной предоперационной подготовки и ведения больного после операции.
В постоперационном периоде от пациента требуется неукоснительное выполнение рекомендаций по питанию, ношению бандажа, физической активности, нормализации веса, ограничению физических нагрузок, регулярному опорожнению кишечника.
источник

Эффективное лечение пупочной грыжи возможно только после проведения комплексной диагностики этого заболевания. Выпячивание органов брюшины долгое время может проявляться бессимптомно, но при появлении первых признаков необходимо обратиться к терапевту или хирургу с подробным описанием ощущений.
Дабы понять, как выглядит пупочная грыжа, необходимо разобрать механизм ее образования. Выпячивание пупка можно увидеть визуально, часть кишечника выходит за свои пределы и может ущемляться, для чего характерно болезненность при надавливании.
Сопутствующими проявлениями пупочного выпячивания можно выделить кишечную непроходимость, специфические щелчки при попытке вдавливания пупка.
Выпячивание в области пупка обычно вызвано развитием пупочной грыжи, требующим лечения
Появление выпячивания пупка уже является основным поводом обратиться на обследование. На осмотре врача необходимо ответить на все вопросы хирурга, подробно описывая все симптомы с момента появления патологии, дабы в дальнейшем провести лапароскопию.
Распознать пупочную грыжу необходимо своевременно для профилактики защемления части кишечника, развития кишечной непроходимости. Важно также провести дифференциальную диагностику, так как под этим заболеванием может скрываться развитие злокачественного образования.
Основными диагностическими признаками при визуальном обследовании выделяют:
- незначительное или существенное выпячивание пупка наружу;
- при надавливании на пупок врач слышит щелчки;
- пальпация провоцирует болезненность и дискомфорт;
- большое выпячивание может не становиться на свое место, что уже говорит об осложнении.
Помимо осмотра пупка, врач проводит обследование близлежащих структур, ощупывает лимфатические узлы, прослушивает сердце и дыхание. Осмотр пациента проводится в разных положениях: сидя, лежа, стоя. Хирург в процессе осмотра может попросить пациента покашлять, глубоко вдохнуть, чтобы услышать характерные звуки в районе брюшной полости.
Врач, пальпируя живот пациента, выявляет наличие пупочной грыжи
Типичные вопроса хирурга на обследовании касаются времени появления выпячивания, странных ощущений в районе пупка, кишечника. Врач узнает о наличии диспепсических явлений: рвоты, диареи, метеоризма, отрыжки или ощущения тяжести в брюшной полости.
Правильная диагностика пупочной грыжи возможна после сбора анамнеза заболевания и жизни больного, после чего назначаются инструментальные методы: эндоскопия, ультразвуковое исследование, рентгенография, а также лабораторные методы для подтверждения диагноза.
Пупочная грыжа имеет менее шокирующий вид, чем другие типы грыж живота, но тоже опасна и требует лечения
Симптоматический комплекс пупочного выпячивания схож с иными вариантами заболевания, потому проведение дифференциальной диагностики обязательно с грыжей белой линии брюшной полости, паховой и бедренной, опухолью желудка и кишечника, эндометриозом. Важно на этапе диагностики исключить хронические заболевания органов пищеварения, язвы желудка и двенадцатиперстной кишки, инфекционные и злокачественные заболевания.
При диагностике пупочной грыжи необходимо тщательное всестороннее обследование пациента на предмет других заболеваний внутренних органов
Какие симптомы учитывает хирург в диагностике грыжи живота?
- Первые проявления начались после поднятия тяжести или тяжелой физической работы.
- В районе выпячивания появляется болезненность и ощущение инородного тела.
- Прогрессирование патологического процесса приводит к диспепсическим явлениям.
- Первые дни заболевания больной может самостоятельно вправить выпячивание.
Больным с грыжей, которым показана операция лапароскопия, необходимо пройти ряд инструментальных диагностических мероприятий, чтобы убедиться в точной локализации и стадии патологического процесса. До того как определить пупочную грыжу необходима подготовка, о которой рассказывает врач.
- Ультразвуковое исследование показывает размер грыжевого образования, структуру, локализированную в грыжевом мешке, а также количество и наличие спаек. Проводиться УЗИ брюшной полости стандартным методом, больной ложиться на кушетку, в области брюшной полости растирается гель, и врач проводит исследование специальным ультразвуковым датчиком. Такая методика проводится перед лапароскопией и в случае осложнений.
- Герниография проводится для тщательного изучения мешка грыжи. В брюшную полость пациента вводится контрастное вещество, после чего патологическая область четко визуализируется. Перед лапароскопией и в случае сомнений этот метод позволяет подтвердить наличие пупковой грыжи.
- КТ (компьютерная томография) – метод инструментальной диагностики при выпячивании органов брюшной полости. Диагностика показана для исключения злокачественного разрастания тканей, для дифференциальной оценки заболевания. Врач получает изображение послойной структуры органов.
Среди прочих исследований, пациенту назначается компьютерная томография области живота для исключения онкологических заболеваний
Дополнительные диагностические мероприятия: рентгенография пассажа бария, оценка непроходимости кишечника, исследование содержимого мешка грыжи.
Пупочная грыжа проявляется яркой симптоматикой в запущенной стадии, когда уже требуется провести лапароскопию. Перед удалением выпячивания также назначается диагностика, включающая следующие мероприятия:
- лабораторное исследование крови, биохимический анализ, коагулограмма;
- электрокардиограмма, рентгенография;
- анализ мочи и кала.
Резузьтаты анализов интерпретирует хирург, после чего делает заключение о возможности проведения лапароскопии или консервативного лечения грыжи брюшной полости.
Паховую грыжу (сокращенно — ПГр) диагностируют в короткие сроки. ЕЕ определение не вызывает особых затруднений. При обращении к врачу во время нахождения болезни в спокойной стадии, точность диагностики повышается.
Осмотр проводит хирург. На основании его заключения опирается последующие решения на предмет излечения проведения операции.
Паховая грыжа может проявиться внезапно, а может давать о себе знать постепенно. В качестве примера можно привести грыжу, возникшую из-за поднятой тяжести. Такую грыжу просто увидеть. А если ПГр имеет плавающее состояние, то визуальное проявление произойдет при соблюдении определенных условий.
Существует несколько методов диагностирования грыжи. Все они зарекомендовали себя и могут дополнять друг друга.
Симптомы паховых грыжевых проявлений бывают схожи с признаками иных заболеваний.
Гидроцеле – проявление водянки оболочек яичек. Проявляется в виде увеличенной мошонки. Из-за этого на начальной стадии гидроцеле может быть перепутана с ПГр.
Варикоцеле — проявление варикозного расширения семенного канала. Сопровождается болями паховой зоны. Мошонка увеличивается в размерах.
Лимфаденит – похож по симптомам на варикоцеле. Является воспалением лимфатических узлов.
Бедренная грыжа проявляется чуть ниже семенного канала.
Начальные стадии всех перечисленных заболеваний схожи между собой и напоминают ПГр. Поэтому для установления точного диагноза и назначения лечения, требуется выполнить полное обследование.
Существует несколько этапов осмотра больного хирургом для уточнения диагноза. Нередко, дополнительно хирург назначает УЗИ для подтверждения диагноза.
Вначале врач делает осмотр паховой зоны. И проводит опрос пациента для уточнения таких моментов, как: есть ли боли в паху, период грыжевого проявления, какие нагрузки испытывает пациент в быту и в профессиональной деятельности.
Проявления ПГр в ряде случает незаметно для больного. В других случаях человек ощущает боли ноющего характера внизу живота. Возможно их усиление при физических нагрузках. Бывает легкое перенапряжение уже провоцирует грыжу к проявлению.
При начальном ущемлении возникают резкие боли с эффектом невправляемости грыжи. Такой диагноз может предварять направление на операцию.
Пациент находится в положении стоя. Доктор должен оценить выпячивание по его расположению, размерам и определить тип грыжи — прямая, косая, комбинированная.
При опущении ПГр в мошонку вероятен косой тип. При нахождении над семенным каналом и без конкретных границ — вероятна прямая ПГр, также находящаяся над лобковой костью или рядом. При нахождении ниже лобка преимущественно наружу — признаки бедренной грыжи.
Опросив и осмотрев пациента, врач переходит к пальпации образования. Это происходит в положении лежа. Доктор попробует вправить грыжу и затем надавит на паховое кольцо. Далее при покашливании пациента, на основании реакции образования, врач диагностирует тип ПГр — косая или прямая.
При наличии скользящей грыжи, она, вероятно, не проявится во время осмотра классическими методами диагностики. Тогда подключаются другие технологии, к примеру — УЗИ.
УЗИ — ультразвуковое исследование мошонки и паховых каналов это один из способов исследования грыжевого выпячивания. Опытный специалист может обойтись без него.
УЗИ используется, если образование сложно диагностируется из-за своих малых размеров или при наличии у доктора определенных сомнений.
Метод ультразвукового исследования эффективен только с момента, когда грыжевой мешок заполнен, то есть в нем уже находится выпавший туда орган. Иначе УЗИ не покажет ничего.
При отсутствии выпячивания грыжи можно предположить, что грыжевой мешок пуст.
Для составления достоверной картины, дополнительно выполняют УЗИ брюшной полости. Для женщин актуально исследование малого таза.
Метод, определяющий паховый нарост — ирригоскопия. Применяется он при подозрении на скользящую грыжу со слабо выраженной симптоматикой.
Эта грыжа тяжела в диагностировании. Поэтому на помощь приходит рентгеновское исследование.
Во время ирригоскопии исследуют толстую кишку и выполняют рентген-снимки.
Перед исследованием рекомендуется очищение кишечника, что увеличит качество диагноза. Для этого за несколько дней назначается диета без фруктов и овощей. Основным продуктом становится мясо. Перед процедурой исключаются ближайшие ужин и завтрак. Разрешено только пить воду без газа.
При ирригоскопии в толстую кишку вводят специальное вещество, затем рентгеноконтрастный аппарат. Данный метод предоставляет способ изучения кишечника, диагностировать его дефекты, заболевания.
При скользящей грыже допустимо использование цистоскопии, цистографии, и УЗИ мочевого пузыря.
Популярный метод диагностирования ПГр — герниография. Заключается во введении через иглу в брюшную полость пациента специального вещества.
Затем пациент ложится на живот, натуживается и кашляет. Одновременно делаются рентген-снимки, содержащие отображение грыжевого мешка.
Основное использование данного способа — наличие сомнений о присутствии грыжи с противоположной стороны.
Лечить межпозвоночную грыжу достаточно проблематично, но нелегко и выявить ее, особенно на ранних стадиях. При этом проблемы с диагностикой возникают при позвоночной грыже любого отдела позвоночника: шейного, и грудного, и поясничного.
Как определить, что у пациента имеется именно грыжа, а не протрузия или иные заболевания? Самостоятельно «на ощупь» явно не получится этого сделать, а вот если диагностировать болезнь специальными методиками, то найти и описать ее не составит большого труда.
Для обнаружения межпозвоночной грыжи и определения ее характеристик используются только визуализирующие методики диагностики. В простых случаях можно обойтись каким-то одним эффективным методом, в сложных же случаях может потребоваться комбинация методик.
Список визуализирующих методик:
- УЗИ позвоночника (ультразвуковое обследование) — наименее информативная процедура из всех, в подавляющем большинстве случаев никаких подробностей о болезни не рассказывающая.
- Рентгенография — одна из самых простых методик визуализации, обычно ее применяют на первичном приеме больного. С ее помощью удается поставить диагноз в 50-60% случаев.
- МРТ и КТ (магнитно-резонансная и компьютерная томография) – самые лучшие методы обследования, позволяющие не только найти заболевание, но и оценить его характеристики (размеры, расположение) в мелочах.
- Миелография — методика исследования ликворопроводящих путей спинного мозга. Максимально эффективна для обнаружения тяжелых грыж межпозвоночных дисков, которые приводят к компрессии (сдавливанию) спинномозгового канала.
Первичная диагностика грыж спины осуществляется врачом-терапевтом
По ссылкам про каждый метод можно почитать отдельно. Ниже приведем сравнительную характеристику видов диагностики именно при грыже позвоночного столба.
к меню ↑
Можно ли узнать с помощью ультразвука о том, что у пациента имеется межпозвоночная грыжа? В абсолютном большинстве случаев – нет. Дело в том, что ультразвук прекрасно справляется со сканированием мягких тканей, но не подходит для сканирования твердых тел (вроде костей).
Косвенные признаки болезни ультразвук выявить может. Такие, например, как наличие грыж фасций мышц из-за постоянного их перенапряжения. А хронический спазм мускулатуры спины чаще всего наблюдается либо при межпозвонковой грыже, либо при остеохондрозе грудопоясничного сегмента.
Никаких других признаков болезни с помощью ультразвука выявить нельзя, поэтому для диагностики грыж спины он не используется, даже в комплексе с другими методиками. Но с его помощью можно проанализировать состояние органов малого таза и брюшной полости.
Это может быть полезно при тяжелых грыжах, вызывающих компрессию (сдавливание) органов брюшной полости или малого таза. Такие ситуации сравнительно редки, и обычно подтверждаются с помощью магнитно-резонансной томографии.
к меню ↑
Рентгенография является золотым стандартом базовой (первоначальной) диагностики межпозвоночной грыжи. Простота, дешевизна и доступность методики (ее делают почти в каждой поликлинике) – главные причины начинать диагностику именно с рентгена.
Рентгенография позволяет выявить даже сравнительно небольшие грыжи позвоночника, но и здесь имеется нюанс. Выявить болезнь рентген может, но покажет результаты не достаточно детально.
Это важно, когда нужно определить, не сдавливает ли грыжа позвоночные сосуды или спинномозговой канал. К сожалению, если грыжа малого размера или устроена специфически, рентген здесь бессилен – он просто покажет, что она есть, но не сможет даже точно оценить ее размеры.
Для обнаружения грыжи спины обычно достаточно рентгенографии
Тем не менее, начинать диагностику рекомендуется именно с рентгенографии, и, если есть показания к дорогостоящей КТ или МРТ – потом проводить их. К тому же КТ и МРТ доступны далеко не в каждой клинике, поэтому спешить с ними не стоит.
к меню ↑
Самыми информативными и точными методиками выявления и определения характеристики грыжи спины являются процедуры МРТ и КТ. Про сравнение КТ и МРТ можно почитать отдельно, но в целом точно не ответить.
- МРТ безопаснее, и отлично показывает еще и мягкие ткани, помимо костных.
- КТ создает лучевую нагрузку, но при этом лучше визуализирует костные ткани (способна визуализировать еще и мягкие).
С поиском компьютерного томографа проблем быть не должно, тогда как мощные МРТ аппараты (от 1,5 Тесла, которые и нужны при диагностике таких болезней) имеются далеко не в каждом городе.
Детям и беременным рекомендуется проводить диагностику с помощью МРТ, а всем остальным подойдет и компьютерная томография. Обе эти методики определяют наличие грыжи, ее расположение, точные размеры, наличие/отсутствие осложнений (включая компрессию).
При лечении тяжелых грыж позвоночника может потребоваться серия снимков с помощью МРТ или КТ, для наблюдения за болезнью в динамике. На здоровье пациента это никак не сказывается (даже если делается серия снимков КТ).
к меню ↑
Миелография это сравнительно редкая методика диагностики (чем МРТ и КТ). Процедура доступна не в каждой клинике, и даже не в каждом городе. С ее помощью за счет рентгенографического исследования с применением контраста исследуются ликворопроводящие пути спинного мозга.
Миелография хороша в случаях, когда есть подозрение на наличие осложнений позвоночной грыжи, в виде повреждения или компрессии спинномозгового канала. В целом с такой задачей прекрасно справляется МРТ или КТ диагностика, поэтому миелография на фоне этих процедур кажется лишней.
Минус ее еще и в том, что это инвазивная процедура с достаточно неприятными побочными эффектами (они наблюдаются весьма часто). В том числе возможна аллергия на йодосодержащие препараты, вводимые в виде контраста во время процедуры.
Миелография устарела и сейчас ее аналогами выступает КТ и МРТ
Реже используется обычный воздух, заменяющий контрастное вещество (пневмомиелография), но такая процедура еще более редкая, чем классическая. Миелография позволяет обнаружить осложнения межпозвоночной грыжи, но на самом деле с этим может справиться и КТ, и МРТ, причем ничуть не хуже.
к меню ↑
Всего было перечислено 5 визуализирующих методик, которые в теории могут применяться в диагностике межпозвоночных грыж. Две из них сразу убираются либо за ненадобностью в современной медицине (миелография), либо из-за практически полной неэффективности (УЗИ).
Остаются 3 методики, которые по эффективности в диагностике грыж спины можно распределить следующим образом:
- Первое место заслужено отдается магнитно-резонансной томографии. Сравнительно удобная, максимально безопасная и очень информативная процедура. Из минусов лишь цена, недоступность в некоторых регионах и длительность исследования (около получаса).
- На втором месте компьютерная томография. Практически ничем не уступает магнитно-резонансной, но имеет потенциальный вред при частых обследованиях. В цене и по информативности она схожа с МРТ, но при этом гораздо доступнее.
- Рентгенография – заслуженное третьей место. Процедура достаточно безопасна, проводят ее почти везде, стоит она очень мало (а в поликлиниках бесплатно) и точно определяет грыжу. Хотя и далеко не всегда может показать отдельные детали о ней.
Возможно ли путем самодиагностики обнаружить у себя межпозвоночную грыжу? Со стопроцентной вероятностью – нет. Однако сделать это можно более-менее точно по нескольким специфическим симптомам (хотя все равно в подтверждение догадок придется делать диагностику).
- Обратите внимание, не имеется ли у вас постоянного компенсаторного спазма мускулатуры спины. Если он есть и мышцы постоянно напряжены – это один из признаков наличия болезни (но не факт, что он появился именно из-за грыжи).
- Не возникает ли у вас болей в спине при резких поворотах корпуса или наклонах? Если боль есть, точечная, и всегда возникает примерно в одном месте – скорее всего имеется грыжа. Если боли всегда в разных местах – причина может быть в других заболеваниях.
- Не становятся ли боли или дискомфорт сильнее при длительном сидении или лежании? Если да, то это верный признак либо дорсопатии, либо межпозвоночной грыжи. Несмотря на то, что признак это верный, без визуализирующей диагностики точно удостовериться в диагнозе не выйдет.
В целом даже все 3 симптома не скажут о том, что у вас точно имеется грыжа. Они лишь являются поводом пойти на консультацию к врачу, который выпишет направление на диагностику и будет заниматься дальнейшим лечением.
Узи паховой и пупочной грыжи: симптомы грыжи, подготовка, как проходит процедура (пупочная и паховая область), противопоказания
Грыжа появляется из-за слабости мышечно-связочной системы. Такое образование может возникнуть у человека любого возраста. Поскольку данная патология является опасной, своевременное УЗИ паховой и пупочной грыжи позволит предотвратить осложнения: ущемление или разрыв образования.
Своевременное УЗИ паховой и пупочной грыжи позволит предотвратить осложнения: ущемление или разрыв образования.
При развитии образования в паховой области происходит выпячивание в нижней части живота. При этом возникает болевой синдром при движении, кашле или натуживании. В состоянии покоя этого новообразования почти не видно.
Больные обращаются с жалобами на запоры, нарушения мочеиспускания, неприятные ощущения над лобком.
Развитие пупочной грыжи характеризуется расширением пупочного кольца, выпячиванием, которое увеличивается при физической нагрузке или когда больной ходит и стоит.
Грыжа на УЗИ определяется легко, т. к. характеризуется расположением на поверхности. Особой подготовки перед обследованием не требуется. Перед процедурой нужно изменить режим питания. Последний раз пищу принимают накануне вечером, не позже 18.00.
Если также будут исследовать внутренние органы, то надо корректировать рацион. Нельзя употреблять продукты, которые вызывают повышенное газообразование. Последний прием пищи должен быть не позже 18.00 вечера предыдущего дня.
Последний прием пищи перед УЗИ должен быть не позже 18.00 вечера предыдущего дня.
Пупочная грыжа располагается в зоне пупка или в околопупочной области. С возрастом у человека увеличивается пупочное кольцо (или оно большое с рождения), это позволяет органам выпячиваться через ослабленные мышцы.
Если пупочная грыжа находится на расстоянии 2-4 см от глубокой области пупка, то это не позволяет установить точный диагноз грыжи, т. к. внутри пупочной щели находится воздух.
При этом врач должен заполнить пустоты гелем для того, чтобы ткани, находящиеся сзади пупка, можно было визуализировать на УЗИ. Гель уплотняют при помощи датчика.
При этом пузырьки воздуха вытесняются и можно будет хорошо рассмотреть пораженный участок, определить размер выпячивания.
Во время процедуры пациент находится в положении стоя. Особенно это необходимо для полных людей. Если больной лежит, то врач не сможет выполнить маневр Вальсальвы, который заключается в осуществлении сильного вдоха, когда рот и нос пациента зажаты. При этом образование движется вперед-назад, иногда отклоняется вбок.
При расшифровке результатов УЗИ врач должен детально описать выпячивание при осмотре пупочной области. Параметры шейки и грыжевого мешка должны указываться в двух измерениях. Это необходимо для врача-хирурга при диагностике. Также должна быть рассмотрена возможность вправления грыжи. Если дефект нельзя вправить, его считают осложненной, при этом он имеет высокий риск ущемления.
В конце определяют содержимое выпячивания. Это важно при составлении истории болезни, потому что если в грыжевом мешке находятся части кишечника, то необходимо выполнить хирургическую операцию.
На УЗИ паховой области, для того чтобы выявить образование, делают пробу с натуживанием. По отношению к паховому каналу грыжа может быть прямой или косой.
Такое образование чаще бывает у мужчин, чем у женщин. Во время процедуры осуществляется ультразвуковая диагностика не только паховой области, в которой находится образование, но и мошонки.
В зависимости от расположения различают образования:
Выпячивание может быть односторонним или двусторонним.
УЗИ выпячивания не имеет противопоказаний к проведению. Единственным исключением являются болезни кожи.
УЗИ выпячивания не имеет противопоказаний к проведению. Единственным исключением являются болезни кожи, которые расположены в области образования, т. к. при этом на эпидермис нельзя наносить гель для процедуры.
Паховая грыжа является довольно распространенной патологией. Для уточнения диагноза и определения некоторых ее особенностей может быть назначено ультразвуковое исследование. УЗИ паховой грыжи позволяет получить изображение внутренних органов.
Во многих случаях диагностика паховой грыжи не вызывает проблем и бывает достаточно осмотра врача. Однако возможно, что понадобится уточнение диагноза, чтобы не спутать данную патологию с другими заболеваниями.
УЗИ грыжевого выпячивания требуется при гидроцеле и воспалении пахового лимфоузла.
Гидроцеле – это водянка яичка, ее отличие от грыжи в том, что в образовавшемся кармане находится не часть кишечника, а жидкость. При воспаленных лимфоузлах чаще всего поднимается температура, а само выпячивание достаточно плотное. Однако ущемленная грыжа тоже может давать такие симптомы, а воспаление лимфоузла может протекать без общей реакции организма.
Таким образом, ультразвуковое исследование необходимо при паховой грыже не всегда, а только в случаях, требующих уточнения диагноза.
В процессе обследования ультразвуковые волны дают возможность получить изображение внутренних органов. Данные, полученные с помощью датчиков, посредством компьютера выводятся на экран, откуда врач и получает всю необходимую информацию.
Как правило, грыжа визуализируется в тех случаях, когда уже происходит выпадение органа. До тех пор, пока грыжевые ворота небольшого размера, и петли кишечника не проходят через отверстие, диагностировать грыжу не получится.
Возможно протекание патологии таким образом, что пациент ее не ощущает и не замечает выпячивания. Выявление патологии в таких случаях может произойти случайно, например, во время обследования при диспансеризации или профосмотре.
Покажет ли грыжу УЗИ брюшной полости, которое выполняется в плановом режиме? Это вполне возможно, если имеется хоть малейшее проникновение частей органов через грыжевые ворота, так как в определенном месте звуковые волны покажут отсутствие выпавшего органа.
Данный метод обследования целесообразно применять только на стадиях, когда в грыжевом мешке уже появилось содержимое.
В этом случае картина УЗИ при паховой грыже будет соответствующей и покажет наличие заполненного мешка. Для уточнения диагноза нужно определить, чем заполнен грыжевой мешок.
Нужно также учесть, что анатомические особенности у мужчин и женщин несколько разные, поэтому необходимы разные подходы при выполнении процедуры.
По этой причине при выполнении УЗИ паховой грыжи у мужчин для определения содержимого выпячивания исследуются паховые каналы, мошонка, брюшная полость. Во время процедуры у мужчин можно увидеть на экране грыжевой мешок с его содержимым, яичко, семенные канатики.
В результате дополнительного обзора можно получить полную и исчерпывающую диагностику о состоянии внутренних органов, размерах, расположении выпячивания и его содержимом. Все это позволит поставить точный диагноз и не спутать грыжу с другими патологиями.
УЗИ паховой грыжи у женщин для уточнения может включать исследование органов, расположенных в малом тазу. Это покажет, что именно оказалось в грыжевом мешке, нет ли там частей яичника или маточных труб.
- Не нужна специальная подготовка,
- Полная безопасность, поэтому возможны повторные процедуры по мере необходимости,
- Безболезненность,
- Отсутствие возрастных ограничений,
- Небольшая длительность процедуры,
- Отсутствие противопоказаний.
Ультразвуковое исследование паховой грыжи, как правило, проходит в стандартных условиях и не вызывает никаких сложностей. Разработана четкая и простая схема данной процедуры.
Аппарат УЗИ сегодня есть практически в любой районной поликлинике, и обследование общедоступно в рамках обязательного медицинского страхования при наличии показаний.
Специальная подготовка требуется только при необходимости дополнительного обследования органов брюшной полости. Обычно она заключается в соблюдении некоторых ограничений в питании и режиме приема пищи.
Когда пациент приходит в кабинет врача, его укладывают на кушетку. Обследуемый участок обрабатывается специальным гелем.
Далее подключаются датчики, которые при соприкосновении с телом посылают ультразвуковой сигнал, который, отражаясь от внутренних структур пахового канала и других обследуемых областей, отображается на экране в виде изображения внутренних органов.
Результаты фиксируются в виде заключения специалиста, которое изучается хирургом для принятия решения о дальнейших действиях и необходимости операции.
Ультразвуковое обследование места расположения патологии (паховой области) – это безопасный и информативный способ выяснить наличие и состояние грыжи и прилежащих тканей.
Паховая грыжа или другая патология? УЗИ даст ответ на этот вопрос, но назначить процедуру должен хирург.
Пациенту не стоит волноваться – в ходе ультразвукового исследования не будет болевых или иных неприятных ощущений. УЗИ-диагностика настолько комфортна и безопасна, что проводится у детей раннего возраста, пожилых пациентов и беременных женщин.
Статистика гласит, что 70% всех заболеваний грыж брюшной полости составляет именно паховая грыжа. Это касается как взрослых, так и детей.
Патология больше характерна для мужчин: из 5 случаев заболевания только один будет у пациентки женского пола. Хотя факторы, которые влияют на развитие болезни, характерны для представителей обоих полов и встречаются примерно поровну как у мужчин, так и у женщин. Среди факторов развития паховых грыж:
- анатомические особенности строения организма;
- наследственная предрасположенность;
- склонность к длительным запорам;
- нарушение нервных связей в мышцах пресса, вследствие чего наступила их атрофия;
- непроходящий кашель;
- значительные спортивные нагрузки или тяжелый физический труд;
- тяжелые или частые роды.
Справка! Распространенной причиной возникновения паховой грыжи являются чрезмерные спортивные нагрузки.
Проявления болезни будут зависеть от размеров и локализации образования, расположение особенно сказывается на симптоматике. Есть ряд признаков, заставляющих предположить развитие пахового выпячивания:
- тянущие боли внизу живота, интенсивность которых возрастает при физических нагрузках, особенно, при поднятии тяжестей;
- образование, расположенное в паху, изменяется под действием нагрузки;
- проблемы с мочеиспусканием;
- нарушение работы пищеварительного тракта.
Во время УЗИ появляется возможность оценить:
- Как расположен грыжевой мешок.
- Насколько он выступает над окружающими тканями.
- Что у него внутри.
- В каком состоянии находятся отверстия и стенки пахового канала.
Обычно визуализация грыжи следует за выпадением органа.
До этих пор диагностика образования затруднена, ведь грыжевые ворота имеют незначительный размер, через который петли кишечника не могут пройти.
Важно! Заболевание может протекать таким образом, что больной о нем не знает, и никак его не ощущает. Патология может обнаружиться случайно, к примеру, при профосмотре или диспансеризации.
Можно ли выявить грыжу на плановом УЗИ брюшной полости?
Если есть, пусть и незначительное, проникновение отдельных частей органов в грыжевую полость, то да. Потому что в месте предполагаемого расположения органа он будет отсутствовать.
Если планируется дальнейшее детальное обследование органов, расположенных в брюшной полости, то без специальной подготовки не обойтись. Ее детали стоит обсудить с врачом, но обычно подготовка – это пищевые ограничения и прием специальных лекарственных средств. Если же нужно обследовать только зону паховой грыжи, то пациент не нуждается в подготовке.
Стандартная процедура ультразвукового обследования сложностей не вызывает и проходит в условиях стационара по общей методике:
- Пациент ложится на кушетку.
- Врач изучает направление, расспрашивает пациента.
- Интересующий участок обрабатывается проводящим гелем.
- Датчик подключается к УЗ-аппарату и при соприкосновении с телом подает на монитор определенный сигнал. Этот сигнал, отраженный от тканей паховой области, и оказывается виден на экране монитора, как детальное изображение внутренних структур.
Этот вид обследования целесообразен лишь тогда, когда грыжевой мешок уже наполнен содержимым – при этом УЗИ покажет наличие мешка и степень его полноты. Для точного диагноза понадобится узнать, что именно наполняет грыжевой мешок.
Кроме того, доктору необходимо учесть разницу в анатомических особенностях обследования паховой грыжи у мужчин, и у женщин. У представителей сильного пола для выяснения характера содержимого мешка врач исследует мошонку, паховые каналы и область брюшины. На экране визуализируется грыжа с содержимым грыжевого мешка, семенные канатики и яичко.
При осмотре женщин на предмет паховой грыжи, исследуются органы малого таза, что необходимо для выяснения содержимого грыжевого мешка.
Важно определить и указать в протоколе, не оказались ли там части маточных труб или яичника.
Результаты осмотра врач-сонолог фиксирует в заключении, которое предоставляется хирургу для ознакомления и определения дальнейшей лечебной тактики.
Хирург принимает решение о необходимости оперативного вмешательства.
Если заключение УЗИ подтверждает диагноз: «паховая грыжа», то с высокой долей вероятности пациента ожидает операция, потому что терапевтические методы здесь неэффективны.
Ультразвуковая диагностика не имеет противопоказаний, а по технологии проведения совершенно идентична аналогичным обследованиям других органов.
Если врач считает нужным уточнить параметры патологии, он может направить пациента на дополнительное обследование паховых каналов и мошонки, либо малого таза, брюшной полости и мочевого пузыря.
Изредка возникает необходимость рентгеновского обследования органов с контрастированием. Процедура проводится таким образом, чтобы в зону контраста попало выпячивание и органы, потенциально способные в нем оказаться: кишечник и мочевой пузырь. В первом случае процедура будет называться ирригографией, а во втором – цистографией.
- нет необходимости готовиться к процедуре;
- абсолютный комфорт и безопасность;
- отсутствие ограничений по здоровью или возрасту;
- отсутствие противопоказаний;
- быстрота выполнения.
Недостатков у ультразвукового исследования данной области пока не замечено.
Смотрите полезное видео о паховой грыже:
Любая современная поликлиника оснащена УЗ-аппаратом, поэтому данное обследование не составит труда пройти по направлению врача.
Если выбор пал на платную клинику, то стоимость процедуры там будет варьироваться в диапазоне от 700 до 1700 руб.
Грыжи, при отсутствии вовремя начатого лечения, способны ущемляться и тогда больному потребуется экстренная госпитализация. Избежать подобных осложнений поможет ультразвуковая диагностика, которую важно проходить также и в целях профилактики.
– это выпадение внутренних органов из брюшной полости через расширенный или ослабленный паховый канал.
У взрослых это происходит как следствие размягчения соединительной ткани на фоне повышения внутрибрюшного давления, а у малышей – в связи с незаращением «кармана», благодаря которому у мальчиков яички опускались в мошонку, а у девочек закреплялась круглая связка матки. Среди мужчин распространенность патологии до 10 раз выше, чем среди женщин.
Опытному врачу достаточно лишь взглянуть на проблему, чтобы определить правильный диагноз. Вот, как :
- округлое выпячивание из живота вниз в область промежности,
- появляется в вертикальном положении, иногда после кашля, натуживания, подъема тяжестей, плача у грудного ребенка
- исчезает или легко вправляется вручную, стоит только пациенту лечь на спину,
- обычно безболезненна при врачебном осмотре и бережной пальпации (ощупывании).
Хирурги из университета Вандербильта уверены, что динамическое УЗИ брюшной стенки при вентральных грыжах заменит компьютерную томографию (КТ), и будет золотым стандартом для диагностики послеоперационных грыж.
«УЗИ является точной альтернативой КТ для диагностики грыж брюшной стены, с дополнительными преимуществами не неренгеновского излучения и мгновенной интерпретацией «, заключил Бенджамин К.
Poulose, MD, MPH, доцент кафедры общей хирургии, Медицинский Университет Вандербильта Центр, Нэшвилл, штат Теннеси, и его коллеги в докладе, опубликованном в издании марта Журнала Американской коллегии хирургов (216:447-453).
Доктор Poulose, соавтор Уильям Б. Бек и их коллеги изучили 181 пациента, которые подверглись УЗИ органов брюшной полости на наличие вентральных грыж, а также компьютерной томографии органов брюшной полости и малого таза.
Анализ показал, что УЗИ точно определили расположение грыжи, с положительной прогностической ценностью 91% и отрицательной прогностической ценностью 97%. Кроме того, более того в некоторых случаях Узи оказалось более точным чем КТ исследование для диагностики вентральных грыж.
В отличие от КТ, УЗИ может быть выполнено, не подвергая пациента к ионизирующему излучению. Кроме того, УЗИ предоставляет в реальном времени результаты доступные как для хирурга и пациента, так для принятия клинических решений.
Выступая на ежегодном собрании 2013 годув Орландо, штат Флорида, д-р Poulose отметил, что УЗИ имеет большой потенциал, чтобы изменить клиническую практику и значительно улучшить исследования в области диагностики грыж. В настоящее время нет надежных, экономически эффективных средств обнаружения грыж.
УЗИ показало 107 существующих грыж, в том числе четыре пропущенные при КТ исследовании.
Все пропущенные грыжи были у пациентов с «довольно большими» грыжевыми мешками, которые было трудно отличить от здоровых рентгенологически соседних фасции, хотя эти грыжи были клинически очевидным.
Кроме того, было зафиксировано 28 УЗИ определяемых грыж у пациентов, которые знали про грыжи на основании анамнеза и самостоятельного медицинского обследования.
Наиболее сложные грыжи для УЗИ диагностики были небольшие пупочные грыжи у пациентов с ожирением. По словам исследователей, КТ может помочь в диагностике в трудной ситуации.
Роберт Дж. Fitzgibbons младший, доктор медицинских наук, профессор хирургии и главный врач общей хирургии университета Крейтон в Омахе, штат Небраска, сказал, что УЗИ грыж по видимому, является жизнеспособным вариантом, но может иметь трудности в получении широкого признания.
Несмотря на все предостережения и опасения УЗИ передней брюшной стенки при вентральных и паховых грыжах всё же можно отнести к золотому стандарту диагностики грыж. Так как метод очень информативен, экономически более выгоден чем КТ и МРТ, и очень часто более информативен.
Паховая грыжа – одно из заболеваний, которое касается в основном мужчин. Для устранений причин паховой грыжи необходима операция по укреплению задней стенки пахового канала. Различают также паховые и пахово-мошоночные грыжи, при последних внутренние органы спускаются ниже, в мошонку.
Например, грыжа может возникнуть в результате резкого поднятия тяжести. А иногда, грыжа находится в плавающем состоянии, когда она выпячивается лишь при определенных условиях. Определить наличие грыжи можно несколькими способами. При диагностики важно определить паховое выпячивание. Это вызывает боли в паховой зоне и увеличение размеров мошонки.
На первых этапах все эти заболевания напоминают паховую грыжу. Поэтому для правильного лечения, необходимо пройти полное обследование, чтобы поставить диагноз и назначить оптимальное лечение. Для начала доктор проводит внешний осмотр паховой зоны. Также больному нужно будет ответить на некоторые вопросы. Следует определить — грыжа косая, прямая или комбинированная.
Относительного лобкового бугорка, паховая грыжа будет находиться над лобковой костью или поблизости нее. Если же выпячивание находится ниже лобка и больше наружу – это бедренная hernia.
После осмотра внешне и опроса больного, происходит процесс пальпации пахового вываливания. Для этого пациент занимает положение лежа.
Хирург пробует вправить образование, после чего немного надавливает на паховое кольцо.
При этой манипуляции прямая грыжа проявится медиально к месту надавливания. В ходе хирургического вмешательства в организм человека, врачи внимательно изучают место проявления грыжи в любом случае. Если врач не может определить скользящую грыжу, которая не проявляется при классических методах осмотра, он прибегает к услугам специальных дополнительных технологий.
Нецелесообразно использовать метод до того, как грыжа проявится, поскольку УЗИ ничего не покажет. Ирригоскопия – это метод определения пахового нароста. Врачи прибегают к такому способу диагностики, как правило, при подозрении на скользящую грыжу, которая имеет плохо проявляющуюся симптоматику. Такую грыжу тяжело установить, поэтому прибегают к рентгенологическому исследованию.
При скользящей грыже еще могут применять цистографию, цистоскопию и УЗИ мочевого пузыря. Еще одним довольно распространенным способом диагностики грыж является герниография. В основном, этот метод применяют при наличии сомнений касательно наличия грыжи с противоположной стороны.
Очень часто она встречается у детей, однако и взрослые могут страдать подобным заболеванием. Причины и способы борьбы с недугом существуют разные, однако симптомы и диагностика паховой грыжи схожи во всех случаях.
Чтоб диагностировать и подтвердить наличие у пациента паховой грыжи, необходимо пройти ряд различных консультаций. Если имеются подозрения на наличие или начало развития паховой грыжи, то в первую очередь следует обратиться к доктору.
Хирург должен осмотреть область паха, прощупать паховое кольцо, это делается через мошонку. Для того чтобы окончательно установить диагноз, самым верным способом будет прохождение УЗИ паховой области. Доктор, проводящий исследование, тщательно обследует сам объект сомнений, паховый канал, мошонку.
В процессе УЗИ паховой области можно точно увидеть, чем наполнен «карман»: кишкой или жидкостью, и таким образом понять, грыжа это либо водянка. Вместе с УЗИ зачастую необходимо проводить и рентгенологическое обследование тазовой области. Это делается для того, чтобы посмотреть на результат операции и лечения и вовремя предотвратить осложнения.
В этом случае предполагают все возможные варианты заболеваний и в процессе диагностирования методом исключения выявляют истинную болезнь. Первый вариант требует более тщательного послеоперационного наблюдения, однако именно этот метод сокращает шансы на «возвращение» грыжи, ее рецидив.
В таких случаях чем раньше будет проведено обследование УЗИ, тем скорее можно предотвратить нежелательные последствия и осложнения.
Грыжа — это выпячивание внутреннего органа или его части через различные отверстия под кожу, в межмышечные пространства или в какие-то полости.
Паховая грыжа представляет собой выпячивание в паховой области вследствие наличия ослабленной брюшной стенки в области пахового канала.
Врожденные паховые грыжи образуются в процессе опущения яичка (или яичника у девочек) из брюшной полости в малый таз и мошонку.
Паховые грыжи бывают врожденными и приобретенными, которые возникают из-за слабости мышц и связок живота и тяжелой физической работы.
Прямая грыжа бывает только приобретенной, при этом внутренние органы выходят в паховый канал вне семенного канатика из-за слабости мышц и связок.
У детей чаще всего встречается косая паховая грыжа, причем мальчики подвержены этой патологии в большей степени, чем девочки. Двухсторонняя грыжа тоже, к сожалению, не редкость. В паховой области (слева и справа над лобком) появляется припухлость, которая при нажатии с булькающим звуком уходят внутрь.
Родители обратят на них внимание только, если грыжа уже достигла довольно существенного размера. При паховой грыже содержимым грыжевого мешка у мальчиков чаще всего является кишечник, а у девочек — яичник.
Проявления грыжи зависят от ее размера и органа, в ней находящегося. У женщин паховая грыжа встречается реже, но ущемление ее бывает относительно чаще.
Нахождение маточной трубы и яичника в грыжевом мешке вызывает боли, усиливающиеся при менструации.
Паховые грыжи встречаются гораздо чаще, чем другие грыжи живота. В большинстве случаев операции на свободной паховой грыже может быть выполнена под местным обезболиванием. Грыжи живота очень распространены. Как и в случае с пупочной грыжей, паховая грыжа наиболее заметно проявляется при плаче, кашле или физических нагрузках.
Паховая грыжа – заболевание, наиболее распространенное среди мужчин. Данное обстоятельство связано с особенностями анатомии пахового канала. Грыжа представляет собой небольшое выпячивание в нижней части живота, внутри которого находится грыжевой мешок, заполненный теми или иными органами брюшной полости.
Поначалу эта патология не вызывает у пациента дискомфорта и может доставлять лишь небольшое неудобство. Однако она опасна тем, что может произойти ее ущемление – в этом случае велик риск развития некротического поражения тканей.
Для того чтобы своевременно провести оперативное вмешательство, необходимо иметь точные сведения о состоянии грыжевого мешка – действительно ли это не водянка яичка или воспаленный лимфоузел. Получить их можно на обследовании с помощью ультразвука.
Медицинский центр «Клиника практической медицины» предлагает сделать УЗИ паховой грыжи по приемлемой стоимости.
Существует две основных группы причин возникновения данной патологии.
Врожденные. К данной категории относится слабость пахового кольца и соединительной ткани в области передней брюшной стенки. В данном случае предупредить появление грыжи будет затруднительно – пациенту необходимо ограничивать себя в физических нагрузках, диете, поведении и т. д.
Приобретенные. Если с генетикой все в порядке, то причиной появления паховых грыж является чрезмерная физическая нагрузка. Интенсивный кашель, частые запоры, понятие тяжестей – во время всех этих действий человек напрягает мышцы брюшного пресса. А при повышении давления соединительная ткань попросту не может сохранять свою целостность и в конечном итоге разрывается, образуя грыжевой мешок.
Как правило, диагностика паховых грыж проводится врачом путем пальпации проблемной области, а также посредством сбора анамнеза. Однако в ряде случаев необходимы более точные методы, позволяющие дифференцировать данное заболевание от патологий, локализованных в той же области. В частности, при помощи УЗИ специалист может отличить грыжу от следующих заболеваний:
- гидроцеле. Данная патология именуется также водянкой яичка. От грыжи она отличается тем, то ее полость заполнена не петлей кишечника, а жидкостью. При недообследовании пациента специалисты замечают данный факт уже во время операции. Стоит отметить, что оба этих заболевания успешно лечатся, однако подходы к их терапии различны. Именно поэтому при возникновении подозрений следует пройти УЗИ;
- воспаление пахового лимфоузла. При такой патологии у пациента часто бывает повышена температура тела, а в месте воспаления присутствуют болевые симптомы. Но иногда эти характерные признаки отсутствуют. Увеличенный лимфоузел необходимо выявить на этапе обследования, чтобы приступить к терапии заболевания, вызвавшего его воспаление. Для этого и проводится УЗИ паховой грыжи.
УЗИ паховой грыжи проходит по стандартной схеме – пациента укладывают на кушетку, на обследуемое место выдавливают специальный гель, после чего датчиком изучают внутренние структуры новообразования. Помимо этого врач обследует паховый канал и мошонку, чтобы исключить описанные выше патологии. Результаты исследования фиксируются и выдаются пациенту.
Записаться на прием к врачу
Меня отправляют не на УЗИ, а на рентген. Зачем?
Рентгенологическое исследование органов таза назначается при защемлениях грыж в целях выявления опасных очагов.
В частности, на рентгене можно будет увидеть скопление каловых масс в ущемленной грыжевыми воротами петле кишечника, проанализировать их расположение и количество. Полученные результаты врач учтет при планировании операции.
Не стоит бояться рентгенологического обследования – чем полнее будет картина заболевания, тем качественнее будет проведена терапия.
Как подготовиться к ультразвуковому исследованию?
Такое обследование не требует от пациента принятия серьезных мер. За сутки до визита к специалисту необходимо исключить из рациона продукты, способствующие повышенному газообразованию – ржаной хлеб, бобовые, свежие овощи. Это необходимо для того, чтобы врач выдел четкие контуры паховой грыжи на УЗИ.
Существуют ли альтернативные методы диагностики?
Как уже было сказано ранее, помимо УЗИ паховых грыж пациенту могут назначить рентгенографию органов таза, а также компьютерную томографию, ирригоскопию и герниографию.
источник
Существует несколько разных видов грыж. Такие патологии требуют тщательной диагностики и лечения. Чем меньше грыжа, тем легче ее устранить, и тем меньше последствий можно ожидать.
| УЗИ органов брюшной полости (печень, желчевыводящая система, поджелудочная железа, селезенка) в стандартном режиме и с применением допплерографических методик | 1200 руб. |
| УЗИ органов брюшной полости (печень, желчевыводящая система, поджелудочная железа, селезенка) и почек в стандартном режиме и с применением допплерографических методик | 1900 руб |
| Гинекологическое УЗИ (малый таз) с применением допплерографических методик (трансабдоминально и трансвагинально) | 1200 руб. |
При таком заболевании, как паховая грыжа, органы или ткани брюшной полости выступают за ее пределы через паховый канал — щель, образованную мышцами живота.
Формируются грыжевые ворота и грыжевой мешок, внутри которого находятся выпавшие органы: сальник, петли кишечника, яичник. У мужчин заболевание встречается в шесть раз чаще, чем у женщин.
Болезнь сопровождается болью и запорами. Если паховую грыжу не лечить, из-за ущемления органов прекращается их кровоснабжение, они отмирают, вызывая отравление организма.
Паховые грыжи возникают при слабости мышц и сухожилий брюшной стенки и пахового канала.
- пожилой возраст, снижающий прочность и эластичность тканей;
- ожирение, сопровождающееся слабостью и дряблостью брюшной стенки;
- запоры и сильный продолжительный кашель, вызывающие повышение внутрибрюшного давления;
- беременность;
- поднятие тяжестей;
- неправильно подобранные нагрузки при занятиях силовыми видами спорта;
- наследственная предрасположенность.
Паховые грыжи могут возникнуть после операций: удаления желудка, аппендикса, матки, желчного пузыря, частей кишечника.
При врожденных паховых грыжах грыжевой мешок образуется еще до рождения ребенка из-за незаращения отростка брюшины. В результате брюшная полость сообщается с мошонкой, провоцируя выпадение органов. 90% детских паховых грыж — врожденные.
Иногда грыжи протекают на ранних стадиях бессимптомно, но чаще пациенты предъявляют жалобы на боль в области выпячивания, тошноту, нарушения стула, связанные с задержкой кала в части кишечника, попавшего в паховый мешок. Со временем симптомы ужесточаются. Чем больше грыжа — тем больше органов смещается наружу.
Без лечения возможны такие последствия:
- Ущемление, при котором выпавшие органы и ткани зажимаются в паховом канале. Человек испытывает острую боль, нарушение работы кишечника, вздутие живота и общее отравление организма из-за задержки кишечного содержимого. При длительном зажатии органы отмирают, возникает токсический шок и кома.
- Воспаление червеобразного отростка (аппендикса) в грыже вызывает острую боль в низу живота, отдающую в поясницу. Больной жалуется на тошноту, рвоту, повышение температуры, нарушение работы кишечника. Без лечения аппендикс разрывается, и возникает заражение крови. Это тяжелейшее состояние, приводящее к смерти.
Что касается визуальных симптомов, то большой грыжевой мешок на брюшной стенке или в мошонке легко обнаруживается при осмотре. Небольшие грыжи определяются при ощупывании живота. Когда больного просят покашлять или натужиться, грыжевой мешок прощупывается в виде мягкого образования в районе паха и средней линии живота.
Для диагностики проверяют размеры пахового канала. В норме он пропускает кончик пальца, при грыже в него проходит два-три пальца или ладонь. При кашле больного врач ощущает выталкивание (симптом кашлевого толчка). Иногда палец удается продвинуть по ходу грыжи. Чтобы оценить степень повреждения внутренних органов обязательно проводится УЗИ брюшной полости. Диагностировать и лечить грыжу должен врач!
Различают следующие типы грыж:
- вправляемые – содержимое грыжевого мешка убирается в брюшную полость;
- невправляемые – грыжа остается снаружи;
- врожденные – сформированные внутриутробно;
- приобретенные – возникшие в течение жизни.
- прямые – грыжевой мешок выпячивается через переднюю брюшную стенку;
- осумкованные – грыжевой мешок двойной: часть находится внутри, часть — снаружи;
- внутристеночные, расположенные между мышцами или под клетчаткой брюшной стенки (в этом случае их еще называют подкожными). Такие грыжи, даже крупные, не провисают за пределы брюшной стенки, а остаются внутри тканей живота, поэтому визуально весь живот выглядит толстым;
- комбинированные – ткани выпячиваются через несколько грыжевых отверстий;
- скользящие – одна из стенок грыжевого мешка полностью или частично сформирована органами, покрытыми брюшиной (мочевой пузырь, толстая кишка и т.д.).
Наиболее распространены косые паховые грыжи, при которых выпадение происходит через внутреннее паховое кольцо в наружный паховый канал. Косые паховые грыжи с прямым каналом образуются в пожилом возрасте. Они вызваны резким снижением мышечного тонуса брюшной стенки и разрушением задней стенки пахового канала.
Косая паховая грыжа развивается в четыре этапа:
- начинающаяся – не выпирает, прощупывается при кашле или напряжении брюшной стенки;
- канальная – слегка выступает через брюшную стенку;
- грыжа семенного канатика, выглядящая как опухоль в паховой области;
- мошоночная, при которой выпавшие органы и ткани оказываются в мошонке, приводя к ее увеличению.
Единственный способ избавиться от паховой грыжи – сделать операцию (герниопластику). Она проводится двумя способами:
- Классическим – через кожный разрез. Врач рассекает брюшную стенку, выделяет грыжевой мешок и возвращает органы в физиологическое положение. Ослабленные ткани и грыжевые ворота укрепляют медицинской сеткой;
- Эндоскопическим (лапароскопическим) – через проколы в брюшной стенке. В микроразрезы вводят камеру, через которую хирург отслеживает ход операции, и инструменты для герниопластики. Выпавшие органы возвращают в нормальное положение, Брюшную стенку и паховый канал укрепляют полимерной сеткой — специальным биосовместимым имплантом. Это метод предпочтительнее, так как после эндоскопии не остается швов и реже возникают осложнения.
Рецидивы грыжи при правильном проведении операции составляют: 1% при классической операции и 0,1% при эндоскопической.
При невозможности проведения операции из-за тяжелого состояния больного назначается ношение бандажа, препятствующего ущемлению и увеличению грыжи. Это временная мера, в дальнейшем при первой возможности проводится герниопластика.
Пупочной грыжей называют участок тела с ослабшими мышцами, не способными удерживать внутренние органы. Мышцы расходясь, образуют “ворота”, сквозь которые наружу выпадают ткани: в результате их удерживает лишь кожа. При пупочной грыже роль грыжевых ворот выполняет пупочное кольцо. Заболеванию подвержены дети и взрослые.
Если пупочную грыжу не лечить, можно дождаться осложнений — ущемления части кишечника, воспаления и отмирания тканей.
Причиной пупочной грыжи могут стать различные факторы:
- ожирение, беременность, скопление жидкости в животе (асцит), ослабляющие и перерастягивающие брюшную стенку и пупочное кольцо;
- хронические запоры и кашель, вызывающие повышение внутрибрюшного давления;
- травмы, тяжелый физический труд, в том числе занятия силовыми видами спорта при неправильно подобранной нагрузке. Надрыв мышц брюшного пресса и повышение внутрибрюшного давления приводит к появлению грыж.
Заболевание часто появляется у детей. Грыжи образуются, когда пупочное кольцо, через которое проходили сосуды, питавшие малыша во внутриутробном периоде, не сужается. Образуется грыжевидное выпячивание размером от горошины до сливы.
Заболевание у детей раннего возраста может быть спровоцировано слабостью мышц при недоношенности и рахите, частым криком и плачем. У детей, страдающих запорами и метеоризмом, грыжевые выпячивания появляются из-за повышения внутрибрюшного давления.
Сначала пациент ничего не чувствует и узнает о том, что у него грыжа, заметив припухлость размером 0,1–10 см возле пупка. При прощупывании ощущаются края расширенного кольца. На ранних стадиях грыжа выпирает только при физической нагрузке, натуживании и кашле.
По мере прогрессирования болезни грыжевой мешок виден и в состоянии покоя. Иногда пупочные грыжи достигают внушительных размеров, становясь источником психологических проблем. Больные чувствуют неловкость, находясь в бассейне, бане или на пляже. Без лечения в грыжевый мешок перемещаются внутренние органы, кожа растягивается, формируется «вторая брюшная полость». Это осложняет совершение простейших повседневных действий, мешает носить одежду. Женщины боятся даже дотрагиваться до пупка, ведь сквозь кожу часто просвечивает кишечник.
Чем дальше развивается пупочная грыжа, тем хуже продвижение пищевых масс по кишечнику, что ведет к запорам, метеоризму. Больные жалуются на боль в области грыжевого выпячивания, плохое самочувствие, тошноту, отрыжку, урчание в животе.
Самое грозное осложнение болезни – ущемление грыжевого мешка. Оно чаще возникает при объемных выпячиваниях и узких грыжевых воротах, но иногда ущемляются и относительно небольшие грыжи. Возникает острая боль, вызванная кишечной непроходимостью и нарушением работы органов, находящихся в грыже. Застой содержимого толстого кишечника (копростаз) вызывает тошноту и рвоту. Без экстренного хирургического лечения возникает некроз органов и тканей, приводящий к отравлению организма и токсическому шоку.
Органы, находящиеся внутри грыжевого мешка, ничем не защищены, поэтому травмируются и воспаляются. Возникает картина “острого живота”, сильная боль, рвота и диарея. Возможен застой кишечного содержимого и запор. В тяжелых случаях нарушаются функции внутренних органов.
Пупочные грыжи бывают вправляемыми, когда содержимое грыжи можно убрать внутрь живота, и невправляемыми, когда грыжевое выпячивание остается снаружи брюшной стенки.
У детей до пяти лет пупочная грыжа зачастую проходит без операции, поэтому до этого возраста малышам назначают только массаж и контрастные обливания, укрепляющие мышцы. Существует специальный пластырь, помогающий убрать грыжу ребенку. Если в пятилетнем возрасте грыжевое выпячивание не исчезло, проводят операцию.
При лечении взрослых показана операция. Перед этим на УЗИ брюшной полости определяют, какие органы и ткани находятся внутри грыжи.
Оперативное вмешательство (герниопластика) подразумевает удаление обвисшей кожи и создание преграды, заменяющей мышцы. Врач вправляет органы через разрез в области пупка. Под пупочное кольцо подкладывается специальная сетка — биоимплант. Через неделю имплант срастается с тканями организма и закупоривает грыжевые ворота. При сильном растяжении пупочного кольца пупок может быть удален — делают это только с согласия пациента.
При лапароскопической герниопластике — это малотравматичная альтернатива классической операции — грыжу удаляют и ушивают через миниатюрные отверстия на животе, не разрезая его. Для контроля операции в брюшную полость на время помещают мини-видеокамеру. Операция по удалению грыжи проводится под местной анестезией. Затягивать с вмешательством не стоит, потому что при небольших размерах грыжевого мешка герниопластика легче проходит и проще переносится.
При некачественном удалении грыж большого размера возможны осложнения:
- отторжение и миграция сетчатого импланта;
- образование кист и свищей;
- спаечная кишечная непроходимость;
- прорезывание швов;
- рецидив грыжи
В послеоперационном периоде больным нельзя поднимать свыше 5 кг, выполнять тяжелую физическую работу. Важно нормализовать работу кишечника и не простужаться. Запоры и кашель в этот период нежелательны.
При этом заболевании возникает выпячивание стенки в области послеоперационного рубца. Это осложнение появляется у 10-20% больных, перенесших операции на органах брюшной полости. Половина вентральных грыж образуется в первый год после проведения оперативного вмешательства, а остальные – позже.
Лечение такой грыжи — необходимость, так как в числе осложнений опасные состояния — воспаление органов, ущемление выпавших тканей, кишечная непроходимость и т.д.
Заболевание развивается из-за несостоятельности операционных швов, внутри которых образуются грыжевые ворота – место, через которое и выпадают органы и ткани брюшной полости. Но швы редко распадаются сами, чаще причиной являются либо сопутствующие заболевания, либо поведение пациента. Образованию послеоперационной грыжи сопутствуют:
- Бронхиальная астма, запор, сахарный диабет, гипертония, атеросклероз, ишемическая болезнь сердца, ожирение. При этих болезнях снижается снабжение тканей кислородом и ухудшается заживление швов. Это вызывает образование вентральных грыж.
- Инфекция, возникающая при попадании в операционную рану болезнетворных микробов. Нагноение делает шов непрочным и приводит к несостоятельности рубца.
- Непереносимость шовного материала, снижающая прочность сформированной рубцовой ткани.
- Нарушение больным послеоперационного режима. Если в этот период поднимать тяжести, возникнет расхождение внутренних швов и появится грыжевой мешок.
- Нарушение выработки внутриклеточного белка коллагена, необходимого для заживления. В этом случае грыжи образуются чаще.
- Курение. У курильщиков выработка белков, отвечающих за заживление тканей, снижена. Никотинозависимые люди страдают кашлем, увеличивающим внутрибрюшное давление. В результате создаются условия для возникновения заболевания.
Среди ошибок хирурга распространена неправильная тактика наложения швов. Если хирург плохо стянул края раны, это может стать причиной вентральной грыжи. Послеоперационное осложнение чаще наблюдается при использовании саморассасывающегося шовного материала.
- Малыми , при которых внешний вид живота пациента не изменяется. Они часто протекают бессимптомно, определяясь только при кашле, нагрузках и натуживании.
- Средними , занимающими небольшой участок живота и выглядящими как припухлость на послеоперационном рубце.
- Обширными , выходящими далеко за пределы швов и занимающими значительную часть живота.
- Гигантскими , распространившимися на всю область брюшной стенки. В грыжевом мешке находятся внутренние органы.
Чтобы определить размеры грыжи, врач просит больного приподнять верхнюю часть туловища, опираясь на локти. Брюшная стенка напрягается, и грыжевое образование становится рельефным. Для диагностики глубоко расположенных грыж, особенно у тучных больных, применяют УЗИ брюшной полости и УЗИ малого таза, КТ и МРТ органов брюшной полости.
Заболевание часто протекает бессимптомно, а вот при больших грыжах больные жалуются на боль в области послеоперационного рубца, нарушение прохождения кишечного содержимого, запоры или диарею. Возникают проблемы с мочеиспусканием и отхождением газов. Пациенты с видимыми вентральными грыжами испытывают психологический дискомфорт. Крупное опухолевидное образование заставляет их чувствовать себя неуверенно. Больные стесняются раздеваться на пляже или в бассейне.
Со временем содержимое послеоперационных грыж сдавливается грыжевыми воротами. Возникает кишечная непроходимость, об этом осложнении скажут острая схваткообразная боль и «урчание» в животе. Из-за застоя кишечного содержимого появляются тошнота, рвота, бледность кожных покровов, липкий пот. Без лечения возникает некроз (отмирание) тканей, токсический шок и кома.
Пациентам с большими вентральными грыжами гарантирован копростаз (каловый застой). Из-за попадания петель кишечника в грыжевой мешок начинаются запоры, тошнота, задержка газов. Явления усиливаются после обильной еды. Принимаемые пациентами слабительные не помогают. Копростаз переходит в каловую непроходимость, угрожающую жизни.
Еще одно опасное осложнение — воспаление вентральной грыжи возникает из-за попадания болезнетворных микробов в грыжевой мешок. Гнойное или гнилостное воспаление угрожает жизни и требует срочного удаления грыжи и выведения гноя.
Операция по удалению вентральной грыжи (герниопластика) проходит в несколько этапов:
- Врач вскрывает и иссекает грыжевой мешок, убирает выпавшие органы и ткани внутрь брюшной полости.
- Грыжевые ворота закрывают тканями пациента или специальным сетчатым имплантом.
- Проводится зашивание брюшной полости и дренирование (очистка) раны от гноя.
При лапароскопической герниопластике грыжу вправляют через проколы в брюшной стенке, куда водится миниатюрная камера и инструмент. Врач контролирует ход операции с помощью изображения, выводимого видеокамерой на экран.
В зависимости от размера грыжи, метода проведения, тяжести болезни и состояния больного, герниопластика проводится под местным или общим обезболиванием.
Чтобы избежать рецидива грыжи, после операции больным нельзя тяжело работать, поднимать более 5 кг. Для профилактики запоров назначается специальная диета.
источник