Ущемленная паховая грыжа довольно распространенное осложнение, которое встречается до 20% случаев паховой грыжи. При ущемлении происходит передавливание выпавших из брюшной полости органов в грыжевом отверстии, в этом случае органы остаются в паховом канале.
К образованию грыжи приводит слабость паховых мышц, чрезмерные физические нагрузки, травмы или операции.
По механизму возникновения ущемления грыжи выделяют два основных типа: каловое и эластичное.
Каловое ущемление провоцирует переполнение каловыми массами петли кишечника, выпавшей в паховый канал, отсутствие лечения через несколько дней приводит к омертвению тканей кишки.
Эластичное ущемление провоцирует резкое выпадение большого количества внутренних органов в узкое грыжевое отверстие (обычно такое происходит при высоком внутрибрюшном давлении – сильный кашель, подъем тяжестей). Выпавшие органы защемляются узким отверстием, что вызывает сильную боль. Ткани выпавших органов при эластичном ущемлении начинают отмирать в течение 2-5 часов.
Эластичное ущемление всегда образуется при узком грыжевом отверстие, вот время как каловое ущемление может возникнуть и при довольно широком отверстии.
При каловых ущемлениях физическое перенапряжение не имеет такого значения, как при эластичном, в этом случае большую роль играет снижение перистальтики кишечника, что часто наблюдается в пожилом возрасте. Также каловое ущемление могут спровоцировать скручивания, перегибы, сращение, обычно такое осложнение паховой грыжи развивается при длительно текущем заболевании.
В грыжевое отверстие могут проникать различные органы, чаще всего, выпадает сальник, тонкий и толстый кишечник, матка, придатки и пр.
Для здоровья человека наиболее опасным состоянием считается ущемление кишки, так как это может привести к омертвению тканей и кишечной непроходимости, что, помимо сильной боли, провоцирует тяжелую интоксикацию.
Во время ущемления образуется закрытая полость с зажатыми органами, в которых нарушается кровообращение. При ущемлении кишки изначально развивается венозный стаз, далее развивается отечность. Вместе с этим происходит кровоизлияние в прилегающие ткани, разложение каловых масс с выделением токсинов.
В полости с выпавшими органами также скапливается жидкость (грыжевая вода), которая со временем меняет цвет от бесцветного до темно-красного.
Отмирание тканей кишечника приводит к тому, что микробы проникают в прилегающие ткани и вызывают гнойное воспаление (на поздних стадиях).
Стоит отметить, что при ущемлении кишки также поражается и приводящий отдел, который находится в брюшной полости. Из-за кишечной непроходимости каловые массы растягивают кишечник, что приводит к истончению стенок.
Из-за передавливания нервных окончаний может развиться тяжелый болевой шок.
Данное состояние опасно для жизни человека и требует срочной операции и интенсивного послеоперационного лечения.
Боль – основной симптом ущемления паховой грыжи. Она возникает резко и остро, чаще всего, после физического перенапряжения. Нередко пациент испытывает болевые ощущения не только в месте ущемления, но и по всему животу.
После ущемления в первые несколько часов может беспокоить понос, затем появляется запор и отсутствие газов (в некоторых случаях наблюдаются ложные позывы к испражнению).
В начале защемления может появиться рвота, при длительном процессе рвота практически не прекращается.
Если произошло ущемление мочевого пузыря, наблюдается частое и болезненное мочеиспускание, нарушение сердцебиения, повышение температуры, снижение давления, повышается риск развития шока средней и тяжелей степени тяжести.
Стоит отметить, что симптомы ущемления паховой грыжи могут развиваться стремительно.
Первым признаком ущемления является сильная боль в области паховой зоны, грыжа становится болезненной, при смене положения выпуклость не исчезает, общее самочувствие ухудшается, появляется тошнота, рвота.
При ущемлении пахово-мошоночной грыжи наиболее опасным состоянием является острая кишечная непроходимость и воспаление брюшины. В этом случае проводится срединная лапаротомия, которая оставляет след практически на весь живот.
При ущемлении паховой грыже у детей предполагается два варианта действий, в зависимости от состояния ребенка.
При удовлетворительном состоянии и отсутствии признаков интоксикации или ишемии кишки рекомендовано вправление грыжи мануальными способами. Если ребенок плачет, то в первую очередь его необходимо успокоить, в некоторых случаях требуется прием седативных препаратов, ребенка старшего возраста нужно уложить на спину и приподнять таз, что поспособствует вправлению выпавших органов.
После того, как ребенок полностью успокоится, проводится мануальное вправление: одна рука аккуратно надавливает на паховое кольцо, вторая – возвращает органы в нормальное положение. Если вправление грыжи прошло успешно, через два дня назначается операция по удалению грыжи.
Если состояние ребенка тяжелое, имеются признаки токсического отравления, то требуется неотложная хирургическая помощь, но перед этим состояние ребенка необходимо нормализовать.
В независимости от причин развития ущемления паховой грыжи, следует безотлагательно приступить к лечению, поскольку последствия могут быть плачевными: омертвение тканей и органов, что приводит к воспалительным процессам в брюшине и последующей смерти.
При ущемлении внутренних органов в грыжевом отверстии начинается внутренняя интоксикация, после омертвения тканей и органов развивается токсический шок, что становится причиной длительной комы или смерти.
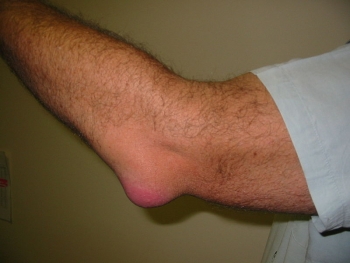
Диагностика ущемленной паховой грыжи обычно не составляет труда для специалиста. Во время осмотра хорошо заметно грыжевое выпячивание в паховой зоне (с левой или правой стороны), также могут наблюдаться покраснение и отечность в этом месте.
Выпячивание отдает сильной болью при нажатии, при смене положения тела оно не исчезает, остается напряженным. Кроме этого, специалист может отметить отсутствие кашлевого толчка (при напряжении грыжа не увеличивается).
При ущемлении таких органов, как маточная труба или яичник, диагностика представляет ряд трудностей. Боль в этом случае ноющая, а общее состояние женщины не ухудшается. Из-за повышенного риска омертвения, хирургическое вмешательство проводят сразу, как только появляется подозрение на ущемление.
Дети на ущемление реагируют очень бурно – надрывно плачут, подгибают или сучат ножками, в некоторых случаях малыш теряет сознание.
Перед проведением любой операции рекомендуется в обязательном порядке сдать общий анализ крови, мочи, при необходимости назначается анализ крови на свертываемость.
Ущемленная грыжа диагностируется обычно по выраженной симптоматике, установить кишечную непроходимость позволяет ультразвуковое исследование брюшной полости.
При подозрении на ущемление паховой грыжи специалисту необходимо исключить другие патологические состояние с похожей симптоматикой. Обычно диагноз врач ставит без особых проблем, ввиду ярких симптомов ущемления, но в редких случаях (при первом ущемлении, сопутствующих патологиях брюшной полости) распознать ущемленную паховую грыжу достаточно трудно.
В первую очередь врач должен отличить ущемление от довольно редкой патологии – невправимой грыжи. Обычно такие грыжи не напряжены и хорошо передают кашлевой толчок, чего не наблюдается при ущемлении.
Также необходимо исключить развитие застойного процесса в кишках, который чаще всего возникает в пожилом возрасте при невправимых грыжах. Симптомы застоя проявляются постепенно, в первую очередь возникает запор, повышенное газообразование, боль обычно не интенсивная и нарастает медленно, в то время как при ущемлении симптомы развиваются со стремительной скоростью.
Также в практике хирургов встречается так называемое ложное ущемление, которое возникает при наружных брюшных грыжах и симптоматика данного состояния похожа на ущемление, но обычно связаны с острыми заболеваниями внутренних органов.
Также ошибочный диагноз может быть поставлен при почечной или печеночной колике, перитоните, кишечной непроходимости панкреонекрозе, что приведет к неправильно выбранному методу оперативного лечения.
Только тщательный и полный осмотр пациента позволит избежать ошибок.
Но при любых трудностях в постановке точного диагноза врачи склоняются к ущемленной грыже, поскольку полагают, что для жизни и здоровья пациента менее опасно провести операцию (даже если в конечном итоге она окажется не нужной), чем упустить время, приняв ущемление за другое заболевание.
Основной целью операции при ущемленной паховой грыже является устранение ущемления и его последствий. При такой патологии всегда высокая вероятность того, что внутренние органы уже омертвели и хирург должен внимательно исследовать содержимое грыжевого мешка.
Если омертвение тканей не произошло, то проводится вправление выпавших органов и пластика пахового канала.
При первых признаках отмирания тканей спасти орган помогут лекарственные препараты.
Если произошло полное омертвение, часть органа удаляется.
При вскрытии грыжевого содержимого увеличивается риск проникновения инфекции в брюшную полость, в связи с чем во время операции используются антисептические и асептические средства.
Во время операции у мужчин учитывается близость семенных канатиков и семявыносящего протока и от квалификации хирурга зависит дальнейшая способность мужчины к зачатию.
У женщин решение о пластики грыжевых ворот принимается уже в процессе оперативного вмешательства.
В детском возрасте имеются свои особенности ущемления – слабое давление грыжевого отверстия, высокая эластичность сосудов, улучшенный кровоток в кишечнике. Поэтому не редки случаи, когда ущемление грыжи у детей, включая новорожденных, вправляется вручную. Для этого требуется полный покой, который поспособствует расслаблению мышц и уберет спазм грыжевого отверстия. Однако при ущемлении у девочек необходима срочная операция, так как при ущемленном яичнике или маточной трубе повышается риск омертвения и бесплодия в будущем.
Мальчикам обычно в первые часы назначается консервативное лечение (тримеперидин, атропин), если такое лечение оказывается не эффективным назначается срочная операция.
Специальных лекарственных препаратов от ущемленной паховой грыжи не существует, в этом случае единственным методом лечения является операция, исключения составляют дети и противопоказания к проведению оперативного вмешательства. В таких случаях грыжу пытаются вправить руками, но при условии, что после ущемления прошло не больше 2 часов. Перед манипуляциями пациенту вводятся спазмолитики (атропин), опорожняется мочевой пузырь, ставится клизма, опорожняется желудок.
При ущемленной паховой грыже народная медицина рекомендует усадить больного в ванну с теплой водой, которая расслабит мышцы и уберет спазмы, также нужно очистить кишечник от содержимого при помощи клизмы. В воде можно попытаться вернуть выпавшие органы в брюшную полость.
Если человека беспокоит сильная рвота, можно дать ему проглотить небольшие кусочки льда, а от сильной боли поможет избавиться ледяная грелка.
Стоит отметить, что давать какие-либо слабительные препараты категорически запрещено.
Операция по удалению грыжи проводится несколькими способами, выбор которых зависит от типа ущемленной грыжи.
При ущемлении тонкого кишечника проводится герниолапаратомия, при обширном спаечном процессе в брюшной полости, которые препятствует возвращению в нормальное положение ущемленной петли, при флегмоне, разлитом перитоните делается дополнительный срединный разрез передней брюшной стенки.
Перед операцией пациенту желательно опорожнить мочевой пузырь, кишечник, желудок, но если данные мероприятия задерживают проведение операции, то их упускают.
источник
Тянущие боли в области пупка, невозможность самостоятельного вправления грыжи.
Больна в течение последних 4-х лет, время появления заболевания связывает с последним периодом беременности, когда впервые заметила появление выпячивания в области пупка, увеличивающееся при кашле и физической нагрузке. Легко вправлялось в горизонтальном положении ладонью самой пациентки. Лечение не проводилось.Последнее обострение началось 11.11.13 , когда впервые появились заметные боли вобласти грыжевого выпячивания после физической нагрузки (принесла домой тяжёлую сумку). Боли не купировались приемом анальгина и Но-Шпа. Утром 12 ноября вызвала скорую и была экстренно доставлена в 1 хирургическое отделение БСМП.
Родилась вторым ребенком дд.мм.гггг г. в с.Калинино (Нестер-й район, Калининградская область), успеваемость в школе была хорошая, занималась спортом(легкая атлетика). Имеет высшее профессиональное образование (инженер-технолог химических производств). Замужем, имеет 2 детей.
Материальные и бытовые условия в детстве — удовлетворительные. В настоящее время проживает с мужем в отдельной квартире, санитарно-гигиенические условия хорошие, питание полноценное 4-х разовое. Вредных привычек не имеет.
Отрицает — сыпной тиф, брюшной тиф, малярию, сывороточный гепатит, венерические заболевания, коклюш, краснуху, ветряную оспу, клещевой энцефалит/болезнь Лайма, туберкулёз. В контакте с туберкулёзными больными не состояла.
Подтверждает — эпидемический гепатит, корь.
Перенесенные операции и травмы:
Диагностическая/оперативная лапароскопия (непроходимость маточных труб, киста-резекция яичника, назвать даты проведения затрудняется).
Аллергических реакций на лекарственные препараты и продукты питания не отмечает. Вакцинация – по возрасту.
Мать(дд.мм.гггг) – язвенная болезнь двенадцатиперстной кишки, варикозное расширение вен.
Отец(дд.мм.гггг) – ишемическая болезнь сердца, метаболический синдром, хроническая обструктивная болезнь легких.
Переливание плазмы, компонентов крови в прошлом не проводилось
Начало менструаций — не помнит(предположительно 11-12 лет), протекали обильно, безболезненно. Беременность и роды протекали нормально, угрозы прерывания беременности не было. Количество детей — двое. Менопауза не наступила.
СОСТОЯНИЕ БОЛЬНОГО В МОМЕНТ КУРАЦИИ
Состояние больного: удовлетворительное.
Положение больного в постели: активное.
Температура тела: 36,6 град.С
Телосложение: правильное (пропорциональное)
Тип конституции: нормостенический(см. ниже)
Рост — 180 см, вес — 80 кг, индекс Кетле (ИМТ) = 24,7(нормальный).
Кожные покровы и видимые слизистые оболочки физиологической окраски. Сыпь, кровоизлияния, трофические изменения (язвы, пролежни), ссадины, рубцы, сосудистые звездочки (телеангиаэктазии), ксантелазмы, шелушение кожи не наблюдается. Влажность кожных покровов умеренная. Видимые слизистые бледно-розовые, влажные. Высыпаний на них также не обнаружено. Тургор кожи соответствует возрасту. При осмотре шеи увеличение щитовидной железы не выявлено.
Затылочные, околоушные, подчелюстные, подбородочные, шейные передние и задние, над- и подключичные, подмышечные, локтевые, паховые и подколенные узлы не увеличены, безболезненны, плотность нормальная, подвижность (спаянность лимфоузлов между собой и с окружающими тканями) отсутствует, изменения цвета кожи над ними нет.
Боли в мышцах, мышечной слабости, судорог нет. Степень развития мышц, тонус мышц нормальный. Сила мышц достаточная.
Форма позвоночника правильная. Физиологические изгибы сохранены. Объём активных и пассивных движений в шейном, грудном, поясничном отделах в полном объёме, безболезненны. Утолщения, деформации, размягчения, болезненности при пальпации и поколачивании костей конечностей, позвоночника и таза не наблюдается. Величина и форма суставов не изменены. Болезненности, хруста, флуктуации при движении не наблюдается. Цвет кожи и температура над суставами без изменений.
Дыхание через нос свободное, голос не изменён, пальпация придаточных полостей носа и гортани безболезненна.
Переднезадний размер равен поперечному, грудной отдел по размеру равен брюшному, под- и надключичные ямки выражены умеренно, угол Людовика не выражен, ребра направлены косо вниз, межреберные промежутки выражены умеренно, эпигастральный угол равен 90 град., лопатки плотно прилежат к телу плотно — грудная клетка нормостенического типа, симметрична, правильной формы.
Односторонних западений, выпячиваний не наблюдается.
Участие обеих половин грудной клетки в акте дыхания одинаковое, тип дыхания — смешанный. Частота дыхания — 17 дыхательных движений в минуту(норма), глубокое, ритмичное, грудная клетка в акте дыхания участвует активно.
Грудная клетка эластична при пальпации, безболезненна. Межрёберные промежутки эластичные при пальпации, безболезненные. Голосовое дрожание на симметричных участках грудной клетки проводится одинаково.
Сравнительная: над симметричными участками легких выслушивается ясный легочной звук одинаковой громкости, гамма звучности спереди и сзади сохранена.
Высота стояния верхушки легкого спереди – справа и слева на 4 см выше ключицы.
Высота стояния верхушки легкого сзади – справа и слева на 4 см латеральнее уровня остистого отростка VII шейного позвонка.
Ширина верхушки легких – 4,5 см(слева и справа одинакова).
Положение нижних границ легких:
Топографические линии правое лёгкое левое лёгкое
- parasternalis V м/р —
- clavicularis media VI м/р —
- axillaris anterior VII м/р VII м/р
- axillaris media VIII м/р VIII м/р
- axillaris posterior IX м/р IX м/р
- scapularis X м/р Х м/р
- paravertebralis XI ребро XI ребро
Подвижность нижней границы легких по l. scapularis справа и слева – 4 см, по l.axillaris media – 5 см, по l. medioclavicularis справа – 4 см.
На симметричных участках грудной клетки выслушивается везикулярное дыхание одинаковой громкости, проводится во все отделы.
Бронхиальное дыхание выслушивается над гортанью и трахеей.
Добавочных шумов, хрипов, шума трения плевры не наблюдается.
Сердцебиения, боли в сердце, отеков и одышки не отмечает.
Набухания шейных вен, патологической пульсации вен и артерий не обнаружено.
Сердечный горб, сердечный толчок и эпигастральная пульсация, систолическое втяжение отсутствует. Вибрация мягких тканей в области сердца не определяется. Верхушечный толчок пальпируется в 5 межреберье, на 1,5 см кнутри от l. mediaclavicularis – умеренной силы, резистенции, высотой 0,5 см, площадью 1,5 см.
Границы относительной сердечной тупости
Правая — на 1 см кнаружи от правого края грудины на уровне 4 межреберья.
Левая — на 1,5 см кнутри от левой средне-ключичной линии в 5 межреберье.
Верхняя — 3 межреберье по левой парастернальной линии.
Границы абсолютной сердечной тупости
Правая граница — по левому краю грудины в 5 межреберье.
Левая граница – 1,5 см кнутри от левой среднеключичной линии на уровне 5 межреберья.
Верхняя — 4 межреберье по левой парастернальной линии.
Поперечник сердца – 12,5см (норма=180/10-4, 14см).
Длинник сердца – 14см (норма=180/10-3, 15 см).
Конфигурация сердца – нормальная.
Границы сосудистого пучка:
Правая граница — 1,5 см от правого края грудины кнаружи во II межреберье.
Левая граница — 1,5 см от левого края грудины кнаружи во II межреберье.
Ширина сосудистого пучка — 6 см.
Ритм сердечных сокращений правильный. Тоны сердца ритмичные. Число сердечных сокращений – 78 уд/мин.
— верхушка сердца(митральный клапан) – патологических тонов и шумов не выявлено;
-2 мжр справа(аортальный клапан) — акцент II тона;
-2 мжр слева(клапан легочной артерии) — патологических тонов и шумов не выявлено;
-основание мечевидного отростка(трикуспидальный клапан) – патологических тонов и шумов не выявлено;
-3 мжр слева у грудины(т. Боткина-Эрба) – патологических тонов и шумов не выявлено.
Наличие трехчленных ритмов («ритм перепела», «ритм галопа») не обнаружено. Экстрасистол, раздвоений и расщеплений тонов нет.
Шум трения перикарда: отсутствует.
Артериальный пульс симметричный, ритмичный, частый (78 ударов в мин), удовлетворительного наполнения, нормального напряжения; дефицит пульса отсутствует.
На крупных сосудах верхних и нижних конечностей (на плечевой, на бедренной, на подколенной, на тыльной артерии стопы), шеи (наружная сонная), головы (височная) не ослаблен. Аневризмы, признаки варикозного расширения вен и признаки тромбофлебита замечены не были. Капиллярный пульс под ногтевыми ложами пальцев рук отсутствует. Пальпация безболезненная.
Артериальное давление на обеих руках — 130/80 мм. рт. ст.
Варикозное расширения вен нижних конечностях отсутствует.
Боли и затруднения при глотании, затруднения в прохождении пищи, дисфагии, слюнотечения, срыгивания не отмечается.
Боли в животе(помимо послеоперационной), отсутствие аппетита, тошноту, рвоту, отрыжку, изжогу и вздутие живота не отмечает.
Стул редкий, характер кала в норме, боль при дефекации отсутствует.
Язык влажный, с отпечатками зубов, покрыт серовато-желтоватым налётом. Живот правильной формы, симметричный, участвует в акте дыхания, в области пупка – клеевая повязка. При пальпации выявляется умеренная болезненность в области послеоперационной раны. Сигмовидную, поперечно-ободочную, слепую кишку, нижний край печени, желчный пузырь, селезёнку пропальпировать не удалось. При пальпации по ходу поджелудочной железы отмечается нерезкая болезненность, поджелудочную железу пропальпировать не удалось. Симптом Ортнера – отрицательный, при поколачивании по реберной дуге слева выявляется нерезкая болезненность; симптом Василенко — слабо положительный, френикус-симтом (Мюсси) – отрицательный, симптом Мерфи – отрицательный, симптом кашлевого толчка – отрицательный, симптом Мейо-Робсона — отрицательный.Симптом Щеткина-Блюмберга – слабо положительный.Границы печени по Курлову: по правой срединно-ключичной линии 12 см; по передней срединной линии 11см; по левой реберной дуге 9 см.При аускультации живота выслушивается шум перистальтики кишечникаритмичный, средней громкости.
При осмотре поясничной области покраснение, припухлость, отечность кожи не выявляются.
Почки пропальпировать не удалось. Симптом поколачивания в области поясницы – слабоположительный справа, слева — отрицательный. Болезненность при пальпации верхних и нижних мочеточниковых точек отсутствует. Перкуторно мочевой пузырь не выступает над лобковым сочленением. Дизурических явлений нет.
Признаков нарушения функции желез внутренней секреции (пучеглазие, увеличение конечностей, пигментация кожи, ожирение, жажда, полиурия) не наблюдается.
Увеличения, наличие узлов, болезненности щитовидной железы не выявлено.
МЕСТНЫЕ ПРИЗНАКИ ЗАБОЛЕВАНИЯ
Жалобы на момент поступления:
Боли в области пупка, невозможность вправления грыжи, напряжение и болезненность грыжевого выпячивания, отсутствие передачи кашлевого толчка.
Боль в области послеоперационной раны.
Осмотр области живота: кожа живота нормального цвета, живот симметричный, участвует в акте дыхания, видимых выбуханий не обнаружено. Пациентке был установлен дренаж в брюшную полость в связи с проведенной операцией.
При пальпации живот мягкий, болезненный в области п/о раны.
Симптом Ортнера, симптом Мюсси, симптом Мерфи, симптом кашлевого толчка, симптом Мейо-Робсона – отрицательны.Симптом Щеткина-Блюмберга, симптом Василенко – слабо положительны. ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ На основании жалоб больного, анамнестических данных, результатов объективного исследования (боли в области пупка, невозможность вправления грыжи, напряжение и болезненность грыжевого выпячивания, отсутствие передачи кашлевого толчка, симптомы Щеткина-Блюмберга и Василенко – слабо положительны)поставлен предварительный диагноз – ущемленная пупочная грыжа. ПЛАН ЛЕЧЕНИЯ Необходимо проведение срочной операции грыжесечения(по способу Мейо, способу Сапежко) с последующей пластикой передней брюшной стенки, для предупреждения развития кишечной непроходимости, перитонита и перфорации кишки. ДАННЫЕ ЛАБОРАТОРНЫХ И ИНСТРУМЕНТАЛЬНЫХ ИССЛЕДОВАНИЙ АНАЛИЗ МОЧИ от 12.11.13Цвет – жёлтый;Прозрачность – полная;Плотность – 1015Реакция — кислая;Белок – abs;Глюкоза – abs;Кетоновые тела — abs;Эпителий – 3-5 в поле зрения;Лейкоциты – до 1-2 в поле зрения;Эритроциты неизменённые – 0-1 в поле зр.; ОБЩИЙ АНАЛИЗ КРОВИ от 12.11.13Hb – 120,0Эр – 4,5Цветовой показатель – 0,9Тр – 200,0Leu – 12,7 КОАГУЛОГРАММАФибриноген – 3,09 г/лАЧТВ – 36,6сПротромбин– 77% АНАЛИЗ НА ГРУППУ КРОВИ И Rh-ПРИНАДЛЕЖНОСТЬГруппа крови – В (III) Rh+; Анти Rh-AT не обнаружены. ЭКГРитм синусовый, правильный, ЧСС=80, патологий не выявлено. Антитела к RW, ВИЧ, Hbs-АГ отсутствуют. КЛИНИЧЕСКИЙ ДИАГНОЗ Ущемленная паховая грыжа(K42)Симптомы см. в предварительном диагнозе.Результаты лабораторные анализов являлись необходимыми для начала операции.Операция – как последняя дифференциальная диагностика. ПРОТОКОЛ ОПЕРАЦИИ Диагноз: ущемленная паховая грыжа.Операция: грыжесечение с пластикой сетчатым трансплантатом.Хирург: ААссистент: ВОперационная сестра: СНачало операции: 12.11.13, 9ч 00 минКонец операции: 12.11.13, 9 ч 30 минОбезболивание: местная анестезия р-м новокаина 0,5% 300 млПоперечными разрезами, окаймляющими пупок, рассечена кожа и подкожная жировая клетчатка до апоневроза. Выделен грыжевой мешок. Вскрыт. Содержимое: прядь сальника, жизнеспособная. Прядь была погружена в брюшную полость, грыжевой мешок интимно спаян с пупком. Затем пупок с грыжевым мешком иссеклись и была произведена пластика грыжевых ворот сетчатым трансплантатом. Гемостаз. Дренаж по Рендону. Швы на кожу.Макропрепарат: грыжевой мешок. ДНЕВНИК
12.11.13 18:15(осмотр дежурного врача)
Жалобы на боль в области п/о раны
Состояние удовлетворительное, кожные покровы физиологической окраски, тоны сердца ритмичные, Ps=78/мин, АД=130/80 мм.рт.ст, дыхание везикулярное(хрипов нет), живот мягкий(болезненный в области п/о раны), перистальтика выслушывается, газы отходят, стула не было. Диурез адекватный. Повязка сухая.
По дренажу 10 мл геморрагического отделяемого.
Проводится антибактериальная и спазмолитическая терапия.
В 10:00 ,14:00 ,18:00 для обезболивания был введен р-р промедола 2% — 1,0 в/м.
Также еще одна инъекция назначена на 22:00.
Жалобы на боль в области п/о раны.
Состояние удовлетворительное, кожные покровы физиологической окраски, тоны сердца ритмичные, Ps=74/мин, АД=135/85 мм.рт.ст, дыхание везикулярное(хрипов нет), живот мягкий(болезненный в области п/о раны), перистальтика выслушывается, газы отходят, стула не было. Диурез адекватный. Повязка асептическая. П/о без признаков воспаления.
По дренажу 20 мл серозно-геморрагического отделяемого.
Проводится антибактериальная и спазмолитическая терапия, перевязки.
Жалобы на боль в области п/о раны.
Состояние удовлетворительное, кожные покровы физиологической окраски, тоны сердца ритмичные, Ps=80/мин, АД=125/80 мм.рт.ст, дыхание везикулярное(хрипов нет), живот мягкий(болезненный в области п/о раны), перистальтика выслушивается, газы отходят, стула не было. Диурез адекватный. Повязка асептическая.
По дренажу 15 мл серозно-геморрагического отделяемого.
Проводится антибактериальная и спазмолитическая терапия, перевязки.
В данном случае дифференциальный диагноз не вызывает особых сложностей. Четкая связь с анамнезом(больна в течение последних 4-х лет, появление выпячивания в области
пупка при кашле и физической нагрузке), характерные признаки ущемления – боли в области пупка, невозможность вправления грыжи, напряжение и болезненность грыжевого выпячивания, отсутствие передачи кашлевого толчка. Отсутствие эффекта от приема анальгетиков и спазмолитиков (анальгин, но-шпа).
Сомнения могут возникнуть лишь в отношении опухоли передней брюшной стенки, но и здесь поможет правильно собранный анамнез и четкая связь болей с физической нагрузкой. Для острого холецистита характерно возникновение острых болей в области правого подреберья, положительные симптомы Ортнера и Мёрфи, иррадиация болей вправое надплечье и лопатку. Резкое возникновение болей в эпигастральной области с развитием перитонита характерно для клиники прободения полого органа. Появление боли в эпигастральной области и смещение её в правую подвздошную область, а также наибольшая болезненность в данной области характерна для острого аппендицита.
Под ущемлением грыжи понимают внезапное или постепенное сдавление какого-либо органа брюшной полости в грыжевых воротах, приводящее к нарушению его кровоснабжения и, в конечном итоге, к некрозу. Могут ущемляться как наружные (в различных щелях и дефектах стенок живота и тазового дна), так и внутренние (в карманах брюшной полости и отверстиях диафрагмы) грыжи.
Ущемление развивается у 8-20 % больных с наружными брюшными грыжами. Если учесть, что «грыженосители» составляют около 2 % населения, то общее количество больных с этой патологией достаточно велико в практике экстренной хирургии. Среди пациентов преобладают лица пожилого и преклонного возраста. Летальность у них достигает 10 %.
С точки зрения механизма возникновения этого осложнения грыж существует два принципиально различных типа ущемления: эластическое и каловое.
Эластическое ущемление возникает после внезапного выхождения большого объема брюшных внутренностей через узкие грыжевые ворота в момент резкого повышения внутрибрюшного давления под воздействием сильного физического напряжения. Вышедшие органы самостоятельно не вправляются обратно в брюшную полость. Вследствие сдавления (странгуляции) в узком кольце грыжевых ворот возникает ишемия ущемленных органов, что приводит к выраженному болевому синдрому. В свою очередь он вызывает стойкий спазм мышц передней брюшной стенки, который усугубляет ущемление. Неликвидированное эластическое ущемление приводит к быстрому (в течение нескольких часов, минимально 2 часа) некрозу грыжевого содержимого.
При каловом ущемлении сдавление грыжевого содержимого возникает в результате резкого переполнения приводящего отдела кишечной петли, находящейся в грыжевом мешке. Отводящий отдел этой петли резко уплощается и сдавливается в грыжевых воротах вместе с прилежащей брыжейкой. Таким образом, в конечном счёте развивается картина странгуляции, подобная той, которая наблюдается при эластическом ущемлении. При этом для развития некроза кишки при каловом ущемлении необходим более длительный срок (несколько суток).
Непременным условием возникновения эластического ущемления является наличие узких грыжевых ворот, в то время как каловое ущемление возникает нередко при широких грыжевых воротах. В случае калового ущемления физическое усилие играет меньшую роль, чем при эластической странгуляции; гораздо большее значение оказывает нарушение кишечной моторики, замедление перистальтики, что часто встречается в пожилом и старческом возрасте. Наряду с этим при каловом ущемлении существенную роль играют перегибы, скручивание кишки, находящейся в грыже и сращения ее со стенками грыжевого мешка. Иными словами, каловое ущемление обычно возникает как осложнение длительно существующей невправимой грыжи.
Ущемлению могут подвергаться различные органы, являющиеся грыжевым содержимым. Чаще всего ущемленной оказывается тонкая кишка или участок большого сальника, реже — толстая кишка. Очень редко ущемляются органы, расположенные мезоперитонеально: слепая кишка, мочевой пузырь, матка и ее придатки и др. Наиболее опасно ущемление кишки, так как при этом возможно её омертвление и развитие тяжёлой странгуляционной кишечной непроходимости, что наряду с болевым шоком обусловливает прогрессирующую интоксикацию.
ПАТОЛОГИЧЕСКАЯ ФИЗИОЛОГИЯ И
В момент ущемления в грыжевом мешке образуется замкнутая полость, содержащая орган или органы, в которых нарушено кровоснабжение. На месте сжатия кишечной петли, сальника и других органов образуется так называемая странгуляционная борозда, которая остается хорошо заметной даже после ликвидации ущемления. Она обычно хорошо видна как в области приводящего и отводящего отделов кишки, так и в соответствующих участках брыжейки.
Первоначально, в результате нарушения кровоснабжения в кишке возникает венозный стаз, который вскоре вызывает отек всех слоев кишечной стенки. Одновременно происходит диапедез форменных элементов крови и плазмы как внутрь просвета ущемленной кишки, так и в полость грыжевого мешка. В замкнутом просвете ишемизированной кишки начинается процесс разложения кишечного содержимого, характеризующийся образованием токсинов.Ущемленная петля кишки довольно быстро, в течение нескольких часов (при эластическом ущемлении), подвергается некрозу, который начинается со слизистой, затем поражает подслизистый слой, мышечную и в последнюю очередь серозную оболочку. Об этом необходимо помнить, оценивая её жизнеспособность.
Жидкость, которая скапливается при ущемлении в замкнутой полости грыжевого мешка (за счет транс- и экссудации), получила название грыжевой воды. Вначале она прозрачна и бесцветна (серозный транссудат), однако по мере пропотевания форменных элементов грыжевая вода приобретает розовую, а затем и красно-бурую окраску. Некротизированная стенка кишки перестаёт служить барьером для выхождения микробной флоры за ее пределы, вследствие этого экссудат в конечном итоге приобретает гнойный характер с колибациллярным запахом. Подобное гнойное воспаление, развившееся в поздних стадиях ущемления, распространяющееся на окружающие грыжу ткани получило укоренившееся, но не совсем точное название «флегмона грыжевого мешка».
При ущемлении страдает не только часть кишки, находящаяся в грыжевом мешке, но и ее приводящий отдел, расположенный в брюшной полости. В результате развития кишечной непроходимости в этом отделе скапливается кишечное содержимое, которое растягивает кишку, и стенка её резко истончается. Далее возникают все расстройства, характерные для этого патологического состояния.
Возникшая в результате ущемления, странгуляционная непроходимость, как известно, является одним из наиболее тяжелых видов кишечной непроходимости, особенно при ущемлении тонкой кишки. В этом случае ранняя многократная рвота быстро приводит к обезвоживанию организма, потере жизненно важных электролитов и белковых ингредиентов. Кроме того, сдавление нервных элементов брыжейки ведет к возникновению тяжелого болевого шока вплоть до того момента, пока не произойдет некроз кишки и ущемленного отдела брыжейки. Эти изменения и поражение приводящего отдела кишки связаны с опасностью развития не только флегмоны грыжевого мешка, но и гнойного перитонита.
Перечисленные факторы определяют высокий уровень летальности, который сохраняется при ущемленных грыжах, что свидетельствует о необходимости не только раннего оперативного вмешательства, но и проведения энергичной корригирующей послеоперационной терапии.
Малый промежуток времени между родами вызвал длительное ослабление мышц передней брюшной стенки и задержку стула. Усиленная физической нагрузка также повлияла на развитие заболевания. Используя данные анамнеза, понимаем что у пациентки пупочная грыжа вследствие калового ущемления.
Клиническая картина ущемления, возникшего на фоне вправимой грыжи настолько характерна, что его практически трудно спутать с другой патологией. Между тем, необходимо учитывать, что пупочные грыжи чаще всего бывают невправимыми, и наличие спаечного процесса в этой области может вызывать боли и явления спаечной кишечной непроходимости, которые иногда неверно расценивают как ущемление грыжи. Единственным отличительным диагностическим признаком служит наличие или отсутствие передачи кашлевого толчка.
источник
При пальпации в вертикальном положении в левой паховой области вправимое безболезненное грыжевое выпячивание овоидной формы до 5,0*4,0 см., паховое кольцо расширено, кожа обычной окраски.
Повязка сухая. Кожа нормального цвета, теплая, умеренной влажности. При пальпации локальное напряжением мышц живота возле шва.
На основании: жалоб больного на боли ноющего характера в левой паховой области, никуда не иррадиирущие, усиливающиеся при физических нагрузках.
При пальпации в левой паховой области определяется вправимое безболезненное грыжевое выпячивание овоидной формы до 5,0*4,0 см., паховое кольцо расширено, кожа обычной окраски. Мягко-эластической консистенции.
Можно поставить предварительный диагноз: паховая грыжа слева.
Биохимические анализ крови
палочкоядерные- 5 %сегментоядерные- 56 %эозинофилы- 3 %
Кровь на RW — отрицательна.
Биохимические анализ крови
Общий билирубин- 13,8 мкмоль/л
Лейкоциты: 1-2 в поле зрения.
Плоский эпителий: 1-2 в поле зрения.
Дифференцировать косую паховую грыжу следует с:
Форма и расположение грыжевого выпячивания
Чаще бывает в детском и среднем возрасте.
Продолговатой формы припухлость по ходу пахового канала.
Часто опускается в мошонку.
Чаще бывает у пожилых и старых людей.
Округлой формы припухлость у медиальной части пупартовой связки.
Редко опускается в мошонку.
Чаще двусторонняя (особенно у пожилых больных).
Задняя стенка пахового канала.
Выражена в начальной стадии образования грыжи.
Направление кашлевого толчка.
Кашлевой толчок в начальной стадии образования грыжи ощущается сбоку со стороны глубокого отверстия пахового канала.
Кашлевой толчок ощущается прямо против наружного отверстия пахового канала.
Отношение грыжевого мешка к семенному канатику.
Утолщение семенного канатика на стороне грыжи.
Грыжевой мешок расположен кнутри от семенного канатика.
Отличие водянки оболочек яичка от пахово-мошоночной грыжи заключается в том, что водянка имеет округлую или овальную, а не грушевидную форму, плотноэластическую консистенцию, гладкую поверхность. Пальпируемое образование нельзя отграничить от яичка и его придатка. Большая водянка оболочка, достигая наружного отверстия пахового канала, четко от него может быть отделена при пальпации. При паховой грыже пальпируемое в мошонке образование имеет «ножку», уходящую в паховый канал, так как в грыжевом мешке имеется содержимое, вышедшее в него из брюшной полости. Перкуторный звук над водянкой тупой, над грыжей может быть тимпаническим.
Диафаноскопия (просвечивание) дает положительный результат при водянке оболочек яичка. Диафаноскопию производят в темной комнате с помощью фонарика, плотно приставленного к поверхности мошонки. Если пальпируемое в мошонке образование содержит прозрачную жидкость, то оно при просвечивании будет иметь красноватый цвет. Находящиеся в грыжевом мешке кишечные петли, сальник не пропускают световые лучи.
При вправимой паховой грыже, хорошо прощупываемой паховой связке, особенно у мужчин, у которых легко пальпируется наружное отверстие пахового канала, не возникает затруднений при проведении дифференциального диагноза между бедренной и паховой грыжей. Бедренная грыжа расположена ниже паховой связки, паховая — выше. По отношению к лонному бугорку паховая грыжа расположена выше и кнутри, а бедренная — ниже и кнаружи (симптом Купера). У тучных больных, чтобы уточнить расположение грыжевого выпячивания по отношению к паховой связке (под ней или над ней), следует мысленно провести линию, соединяющую переднюю верхнюю ость с лонным бугорком.
С паховой грыжей имеет сходство варикозное расширение вен семенного канатика (Варикоцеле), при котором в вертикальном положении у больного появляются тупые распирающие боли и отмечается некоторое увеличение размеров мошонки. При пальпации можно обнаружить «змеевидное» расширение вен семенного канатика. Расширенные вены легко спадаются при надавливании на них или поднятии мошонки к верху. Варикоцеле может возникнуть при сдавлении опухолью нижнего полюса почки яичковой вены. Поэтому больным с варикоцеле надо исследовать почки.
источник
Это воспаление околосуставной слизистой сумки. Острое начало, гиперемия кожи, резкая боль, отёк, ограничение активных и пассивных движений, повышение температуры тела. Гнойный бурсит может осложниться флегмоной или абсцессом
Это гнойное воспаление апокриновых желёз. Чаще — в подмышечных впадинах, реже — в промежности и области пупка. Боль и плотный узел в подмышечной области, затем — гиперемия кожи и флюктуация. Узел — под кожей. Может быть воспаление нескольких потовых желёз
Могут быть бедренные, белой линии живота, паховые, пупочные, послеоперационные. Ущемлённая грыжа: резкая боль в области грыжи, грыжевое выпячивание плотное, болезненное, невправимое, тошнота, рвота (является поводом для госпитализации в хирургическое отделение).
Дигноз: Пахово-мошоночная грыжа
Сегодня появилась боль в паховой области справа. Объективно: живот мягкий, в паховой области имеется грыжевое выпячивание, симптом «кашлевого толчка» «-»
Интоксикация — первые 12-24 часов, поражение кожи с развитием чётко отграниченного воспалительного очага.
Формы:
1. Эритематозная. Через 6-12 часов от начала заболевания появляется чувство жжения, боль распирающего характера, затем эритема и отёк в области воспалительного очага. Эритема имеет ярко-красный цвет, края её неровные в виде языков пламени, по периферии — валик, чётко отграниченный от здоровой кожи, происходит увеличение регионарных лимфоузлов
2. Буллёзная. В области воспалительного очага образуются пузыри различных размеров, наполненные серозной жидкостью
3. Эритематозно-геморрагическая
4. Буллёзно-геморрагическая
Степени:
1 степень. Кожа отёчная, гиперемирована, зуд, жжение, парестезии
2 степень. На цианотичной, отёчной коже — пузыри с серозным экссудатом, интенсивные боли в местах отморожения 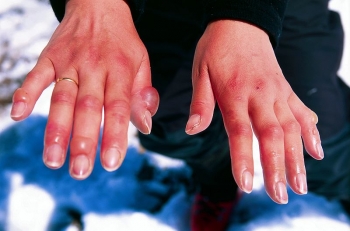
3 степень. Некроз всей кожи и подкожной клетчатки. Содержимое пузырей геморрагическое
4 степень. Омертвевают все слои кожи, мягкие ткани (до кости). Пузыри с тёмным содержимым и неприятным запахом
Степени:
1 степень. Прямая кишка выпадает только во время дефекации и самостоятельно вправляется
2 степень. Выпадение — во время акта дефекации, для вправления требуется ручное пособие
3 степень. Прямая кишка выпадает при любом увеличении внутрибрюшного давления
4 степень. Выпадение прямой кишки при сохранённом тонусе сфинктера заднего прохода может сопровождаться ущемлением выпавшего участка кишки с нарушением кровообращения в нём
Происходит в результате прямой травмы, при переломах нижних рёбер. Боль, гематурия.
Острое начало. Сильная боль, усиливающаяся при ходьбе, дефекации, в сидячем положении, повышение температуры тела. Дизурия. Выпавшие наружу и ущемлённые в анальном канале геморроидальные узлы резко увеличены в объёме, напряжены, резко гиперемированы. Пальпация геморроидальных узлов резко болезненна.
Острое начало. Острая боль в ноге в месте закупорки артерии тромбом, часто сопровождающаяся шоком. Затем нога холодеет и немеет, становится цианотичной. Пульсация артерии ниже уровня ТЭ исчезает. Нарушается чувствительность кожи. Рефлексы не вызываются. Парестезии.
Первая медицинская помощь: промедол — подкожно, спазмолитики.
Чаще у боьных, находящихся на постельном режиме. Выраженность клинической картины зависит от локализации и протяжённости тромба, степени окклюзии сосуда, воспаления сосудистой стенки и др. Тяжесть и распирание в голени или во всей ноге. Боль во время ходьбы. Мб цианоз ноги. Пастозность. Может быть болезненность при пальпации в области икроножных мышц и в подколенной ямке при надавливании. При тыльном сгибании стопы боль по задней поверхности голени, отдающая в подколенную ямку. При сдавлении голени манжеткой or тонометра на поражённой голени при давлении 80-100 мм рт ст возникает резкая боль, в то время, как на здоровой голени давление 150-170 мм рт ст не вызывает неприятных ощущений.
Диагноз: Острый тромбофлебит большой п/к вены левой голени.
В анамнезе: варикозное расширение вен. Жалобы на боли в области в/3 задней поверхности левой голени по ходу варикозно расширенной вены, усиливающиеся при физической нагрузке.
Объективно: на задней поверхности левой голени по ходу большой п/к вены — припухлость, кожа над которой гиперемирована; размер участка воспаления примерно 3×8 см, здесь же пальпируется плотный, болезненный инфильтрат. Незначительная отёчность голени.
Диагноз: Варикозное расширение вен н/конечностей с участками изъязвления в области левого голеностопного сустава. Последствия умеренного венозного кровотечения
В области наружной поверхности левого голеностопного сустава варикозно расширенная вена с изъязвлением диаметром примерно 1,5 см, кровотечения нет.
В анамнезе — заболевания сердца. Внезапная резкая боль во всей руке. Затем — онемение в пальцах, которое распространяется в проксимальном направлении. Пульсация отсутствует ниже закупорки. Рука становится бледной, холодной, мраморной. Исчезает поверхностная и глубокая чувствительность. Развивается вялый паралич.
Первая медицинская помощь: эуфиллин, папаверин, госпитализация в сосудистую хирургию
Причины: эмболия, тромбоз, расслаивающая аневризма брюшной аорты, травма.
Клиника:
I стадия: боль в животе, понос, шок. Характерно расхождение между тяжёлым общим состоянием б.-ного и относительно небольшими изменениями, выявляемыми при осмотре живота: вздутие его и умеренная \ болезненность без с.-мов раздражения брюшины. Аускультативно ослабление перистальтики кишечника.
II стадия: через 7-12 ч. боль усиливается, но перитонеальных с.-мов нет.;
III стадия: больше 12 ч. — симптоматика разлитого перитонита.
Фурункул — плотный, болезненный узелок ярко красного цвета, на верхушке -гнойник.
Карбункул.
Инфильтрат. Кожа багрово-красная, в центре инфильтрата синюшная, вокруг инфильтрата отёк, болезненность, повышение температуры тела
На тыльной поверхности стопы мацерированная поверхность с гнойным отделяемым, зловонная, размером примерно 10×15 см; прилегающие ткани отёчные, синюшные; отёк распространяется до средней трети голени. Пальпация безболезненна.
Распирающие боли в ране. Появляется быстро нарастающий отёк конечности. В отличие от банального нагноения, нет покраснения вокруг раны; наоборот, кожа бледная, синюшная. Дно раны сухое. Окраска видимых в ране мышц напоминает варёное мясо. При пальпации крепитация в подкожной клетчатке (она хорошо определяется и при выслушивании фонендоскопом). При надавливании на края раны из тканей выделяются пузырьки газа с неприятным запахом. Интоксикация, повышение температуры тела. Может быть рвота.
Первая медицинская помощь: обезболивание, госпитализация
Диагноз: Гангрена левой нижней конечности
До средней трети бедра левой н/конечности — гангренозные изменения с распадом тканей, кровотечением, гнойным отделяемым и зловонным запахом.
Диагноз: Гангрена обеих стоп и нижней трети обеих голеней
В области обеих стоп и обоих голеностопных суставов — выраженная отёчность, гиперемия тканей; кожные покровы мокнущие с множественными изъязвлениями. Резкий гнилостный запах от конечностей. Демаркационная линия размытая.
Гнойное воспаление околопрямокишечной клетчатки. Резкая боль в области заднего прохода или прямой кишки, повышение температуры тела. Плохое общее самочувствие. Задержка стула при отсутствии задержки газов. Местио гиперемия и припухлость кожных покровов.
Со слов больной, 25.10.04 г. получила травму правой ягодицы, обращалась в т/п и к хирургу поликлиники, где консервативно проводилось лечение. Сегодня около 10:00 утра произведено вскрытие гематомы правой ягодичной области. Жалобы на кровотечение из раны в области правой ягодицы.
Объективно: в области правой ягодицы — резаная рана с дренажом размером 4*0,5 см с ровными краями, умеренно кровоточащая, обширная гематома размером -15*15 см.
Диагноз: Абсцесс легкого, осложненный легочным кровотечением Болен 10 дней. Вначале беспокоил сильным озноб. повышение температуры тела до 39 градусов, сухой кашель, боли в груди слева, а через 1 неделю при кашле начала выделяться гнойная мокрота в большом количестве с очень неприятным запахом. Вечером отметил, что при кашле стала выделяться алая пенистая кровь в большом количестве.
Объективно: кожные покровы бледные; аускультативно в лёгких — влажные хрипы различного калибра на фоне бронхиального дыхания.
DS: Цирроз печени, осложнённый кровотечением из варикозно расширенных вен пищевода.
Жалобы на слабость, повышенную утомляемость, тяжесть в правом подреберье, кожный зуд и желтушность кожных покровов; похудел за год на
источник
Ущемление паховой грыжи — это состояние, при котором грыжа застревает в грыжевых воротах (отверстии в брюшной стенке).
Ущемленная паховая грыжа может привести к нарушению кровообращения в части кишечника или, реже, другого органа, образующего грыжу. Если это происходит, ткани, которым не хватает питательных веществ, начинают отмирать.
Хотя паховые грыжи намного более распространены среди мужчин, чем среди женщин, ущемление паховой грыжи у мужчин происходит реже, чем у женщин; причины этого пока неясны.

Предрасполагающим моментом для появления грыж является слабость мышц паховой области, повышенные нагрузки, травмы, нередко формирование грыж во время беременности или при длительном плаче у младенцев. Ущемление паховых грыж у мужчин в зрелом возрасте происходит чаще, чем у женщин. Ущемленная паховая грыжа у детей и у новорожденных встречается с одинаковой частотой и формируется, как правило, уже во внутриутробном состоянии.
Лечение данной патологии – только хирургическое, т. к. это потенциально смертельное заболевание. Даже при своевременно проведенной операции смертность колеблется от 4% до 37%.
Из хороших новостей – обычно операция проходит успешно.
Если вы обнаружили у себя симптомы ущемления паховой грыжи – немедленно вызывайте «скорую» и даже не думайте отказываться от операции.
Ущемление – наиболее частое и самое опасное осложнение любой грыжи. От 10% до 40% больных с грыжами впервые попадают на осмотр к хирургу уже в состоянии ущемления, до 60% всех ущемлений происходит в паховом канале.
По механизму возникновения ущемленная грыжа в паху, как и любая другая, бывает 4-х видов.
1. Эластическое ущемление
Эластическое ущемление происходит при внезапном резком увеличении внутрибрюшного давления. Причины этого банальны: кашель, чихание, резкие повороты туловища, подъем тяжестей, натуживание при дефекации и т. д.
При данной разновидности ущемления в грыжевой мешок выходит больше содержимого, чем обычно, и оно не может вернутся обратно. Вышедшие органы передавливаются грыжевым кольцом, в них возникает кислородное голодание (ишемия), которое при отсутствии адекватной помощи переходит в омертвление тканей (некроз).
Непременный атрибут эластического ущемления – очень узкие грыжевые ворота.
2. Каловое ущемление
Каловое ущемление появляется при переполнении кишечной петли внутри грыжевого мешка. В этом случае нарушается кровообращение в петлях кишечника внутри грыжевого мешка.
При каловом ущемлении физические усилия и нагрузки больного гораздо менее значимы, чем при эластичном. Главное значение имеет нарушение моторной функции кишечника и спаечный процесс* в брюшной полости.
* Спайки – это сращения тканей, соединяющие места длительного воспалительного процесса.
Данный вид патологии характерен для пожилых людей.
3. Ретроградное ущемление
Данный вид ущемления возникает, если в грыжевом кольце ущемилась не одна петля кишечника, а несколько, при этом ишемии подвергается та часть кишки, которая находятся между ущемленными петлями.
4. Пристеночное ущемление или грыжа Рихтера

При паховых грыжах встречается редко.

2. Невправимость грыжи – косвенный, но весьма значимый признак, особенно в сочетании с болью.
3. Напряжение и болезненность грыжевого мешка свидетельствует о развитии воспаления в нем.
4. Отсутствие симптома кашлевого толчка. При отсутствии ущемления, если в положении лежа ввести палец в паховый канал и покашлять, то вы почувствуете, что ваш палец выталкивается наружу. При ущемлении данные толчки ощущаться не будут.
Каковы симптомы ущемления паховой грыжи? Боли — явные симптомы ущемленной паховой грыжи. Появляются неожиданно, остро. Возникновение при физическом напряжении наиболее характерно. Нередко боль не только локализуется в месте ущемления грыжи, но и распространяется по всему животу. В первые часы ущемления возможен жидкий стул, а позднее – долгое отсутствие газов и стула.
Описанные симптомы являются локальными, но у пациента могут присутствовать и общие признаки катастрофы в животе:
- рвота,
- распространение боли на весь живот,
- жажда,
- сухость во рту,
- падение артериального давления.
При длительном ущемлении грыжевой мешок подвергается нагноению (флегмона грыжевого мешка). Появляются симптомы общей воспалительной реакции (лихорадка, озноб, слабость, апатия и др.), а также местные признаки инфицирования (отек и покраснение кожи, болезненность тканей при ощупывании вокруг грыжи).
Если операция не проведена, то в финале ущемленной паховой грыжи возникает:
- разлитой перитонит (воспаление брюшины), причиной которого является переход инфекции с грыжевого мешка на всю брюшную полость;
- образование отверстия кишки в результате ее омертвления с излитием в живот кишечного содержимого.
Если пациенту и удается выжить после этого, то инвалидность ему почти гарантирована. Симптомы ущемления паховой грыжи у мужчин, ущемление паховой грыжи у женщин и детей могут несколько различаться.
При ущемлении пахово-мошоночной грыжи наиболее опасным состоянием является острая кишечная непроходимость и воспаление брюшины. В случае ущемления паховой грыжи у мужчин проводится срединная лапаротомия, которая оставляет след практически на весь живот. Ущемленная паховая грыжа у мужчин – явление довольно опасное.

При удовлетворительном состоянии и отсутствии признаков интоксикации или ишемии кишки рекомендовано вправление грыжи мануальными способами. Если ребенок плачет, то в первую очередь его необходимо успокоить, в некоторых случаях требуется прием седативных препаратов, ребенка старшего возраста нужно уложить на спину и приподнять таз, что поспособствует вправлению выпавших органов.
После того, как ребенок полностью успокоится, проводится мануальное вправление: одна рука аккуратно надавливает на паховое кольцо, вторая – возвращает органы в нормальное положение. Если вправление грыжи прошло успешно, через два дня назначается операция по удалению грыжи.
Если состояние ребенка тяжелое, имеются признаки токсического отравления, то требуется неотложная хирургическая помощь, но перед этим состояние ребенка необходимо нормализовать.

Выпячивание отдает сильной болью при нажатии, при смене положения тела оно не исчезает, остается напряженным. Кроме этого, специалист может отметить отсутствие кашлевого толчка (при напряжении грыжа не увеличивается).
При ущемлении таких органов, как маточная труба или яичник, диагностика представляет ряд трудностей. Боль в этом случае ноющая, а общее состояние женщины не ухудшается. Из-за повышенного риска омертвения, хирургическое вмешательство проводят сразу, как только появляется подозрение на ущемление.
Дети на ущемление реагируют очень бурно – надрывно плачут, подгибают или сучат ножками, в некоторых случаях малыш теряет сознание.
Перед проведением любой операции рекомендуется в обязательном порядке сдать общий анализ крови, мочи, при необходимости назначается анализ крови на свертываемость.
Инструментальная диагностика
Ущемленная грыжа диагностируется обычно по выраженной симптоматике, установить кишечную непроходимость позволяет ультразвуковое исследование брюшной полости.
Дифференциальная диагностика
При подозрении на ущемление паховой грыжи специалисту необходимо исключить другие патологические состояние с похожей симптоматикой. Обычно диагноз врач ставит без особых проблем, ввиду ярких симптомов ущемления, но в редких случаях (при первом ущемлении, сопутствующих патологиях брюшной полости) распознать ущемленную паховую грыжу достаточно трудно.
В первую очередь врач должен отличить ущемление от довольно редкой патологии – невправимой грыжи. Обычно такие грыжи не напряжены и хорошо передают кашлевой толчок, чего не наблюдается при ущемлении.
Также необходимо исключить развитие застойного процесса в кишках, который чаще всего возникает в пожилом возрасте при невправимых грыжах. Симптомы застоя проявляются постепенно, в первую очередь возникает запор, повышенное газообразование, боль обычно не интенсивная и нарастает медленно, в то время как при ущемлении симптомы развиваются со стремительной скоростью.
Также ошибочный диагноз может быть поставлен при почечной или печеночной колике, перитоните, кишечной непроходимости панкреонекрозе, что приведет к неправильно выбранному методу оперативного лечения.
Только тщательный и полный осмотр пациента позволит избежать ошибок.
Но при любых трудностях в постановке точного диагноза врачи склоняются к ущемленной грыже, поскольку полагают, что для жизни и здоровья пациента менее опасно провести операцию (даже если в конечном итоге она окажется не нужной), чем упустить время, приняв ущемление за другое заболевание.
Лечение патологии в основном оперативное, за редкими исключениями, когда по разным причинам операцию провести невозможно, ущемленные органы пытаются вернуть в брюшную полость вручную.
источник
10.9. Ущемленная паховая грыжа
Грыжа – выпячивание внутреннего органа или его части через различные отверстия под кожу, в межмышечные пространства или в какие-то полости. Наиболее распространенным грыжами являются грыжи живота, когда органы брюшной полости выходят через различные отверстия под кожу живота или в другие места. При этом в грыже различают грыжевые ворота (отверстие, через которое выходят внутренние органы), грыжевой мешок (образуется оболочкой, в которую заключены все органы брюшной полости, – брюшиной) и содержимое, которым может быть любой орган брюшной полости.
Паховые грыжи встречаются гораздо чаще, чем другие грыжи живота. Врожденные паховые грыжи образуются в процессе опущения яичка (или яичника у девочек) из брюшной полости в малый таз и мошонку. Их покрывает брюшина, отверстие в которой в норме зарастает, а если не зарастает, то через него вслед за яичком (яичником) могут выходить внутренние органы.
Паховые грыжи бывают врожденными и приобретенными, которые возникают из-за слабости мышц и связок живота и тяжелой физической работы.
Паховые грыжи могут быть также косыми, прямыми и комбинированными. Чаще встречается косая паховая грыжа, когда внутренние органы выходят через семенной канатик (семявыводящий проток, кровеносные и лимфатические сосуды, окруженные единой оболочкой), располагаясь внутри его. Такая грыжа может быть как врожденной, так и приобретенной.
Прямая грыжа бывает только приобретенной, при этом внутренние органы выходят в паховый канал вне семенного канатика из-за слабости мышц и связок.
Комбинированная грыжа характеризуется тем, что у больного на одной стороне имеется два или три отдельных грыжевых мешка, не сообщающихся между собой и представляющих прямые или косые грыжи или их сочетание.
Грыжи бывают вправляемые (больной может вправить их самостоятельно) и невправляемые, когда сделать это невозможно из-за спаек выпавших внутренних органов с грыжевым мешком.
Различают также паховые и пахово-мошоночные грыжи, при последних внутренние органы спускаются ниже, в мошонку.
Прикладывать тепло (в том числе использовать теплые ванны), а также пытаться вправить грыжу при резких болях в области грыжевого мешка категорически противопоказано.
Патофизиология
• Невправляемая грыжа обусловлена развитием спаек между грыжевым содержимым и стенками грыжевого мешка.
• Грыжевое содержимое не удается вправить в брюшную полость из-за выраженной острой боли в области грыжевого выпячивания с иррадиацией в поясницу.
• Невправимыми чаще являются послеоперационные и пупочные грыжи.
Первичный осмотр
• Спросите у пациента, имеются ли у него тошнота, рвота, потеря аппетита.
• Отметьте наличие постоянной, болезненной, выпуклой области в паху.
• Если есть подозрение на грыжу, но она не видна, пропальпируйте живот для ее определения.
• Отметьте наличие или отсутствие шока, лихорадки, кишечную непроходимость.
Проявления грыжи зависят от ее размера и органа, в ней находящегося. Чаще всего наблюдается боль, неудобство, особенно при ходьбе, нарушения стула и мочеиспускания. При паховой грыже в нижней части живота в паховой области появляется выпячивание, увеличивающееся при натуживании и кашле. При пахово-мошоночной грыже увеличивается в размере одна из сторон мошонки.
У женщин паховая грыжа встречается реже, но ущемление ее бывает относительно чаще. Нахождение маточной трубы и яичника в грыжевом мешке вызывает боли, усиливающиеся при менструации.
Бывает и так, что грыжа не доставляет большого неудобства, и больной не обращает на нее внимания.
Первая помощь
• Примените анальгетики, назначенные врачом.
• Подготовьте пациента к экстренной хирургической операции.
Лечение паховой грыжи может быть только оперативным. Делать операцию лучше без наличия ущемления. В процессе операции вскрывается грыжевой мешок, содержимое его вправляется в брюшную полость. Грыжевое отверстие зашивают, а грыжевой мешок удаляют. Применяют также различные методики укрепления стенок пахового канала. Ущемленную грыжу оперировать сложнее, так как присоединяются воспаление и инфекция.
Последующие действия
• Постоянно контролируйте жизненно важные параметры пациента, в том числе температуру тела.
• Следите за послеоперационным швом, чтобы избежать инфекции.
• Следите за тем, чтобы нательное белье было удобным, во избежание пережатия прооперированной области.
• Питание пациента после операции должно начинаться с жидкостей, переход на твердую пищу должен быть постепенным.
Превентивные меры
• Профилактика паховой грыжи заключается в укреплении брюшной стенки, что достигается занятиями спортом и укреплением общей сопротивляемости организма путем закаливания.
• Женщинам во время беременности для профилактики слабости брюшных мышц рекомендуется носить бандаж.
• Пациенты должны избегать поднимать тяжести.
источник
Ущемление грыжи – сдавление грыжевого мешка в грыжевых воротах, вызывающее нарушение кровоснабжения и некроз образующих грыжевое содержимое органов. Ущемление грыжи характеризуется резкой болью, напряжением и болезненностью грыжевого выпячивания, невправимостью дефекта. Диагностика ущемления грыжи основывается на данных анамнеза и физикального обследования, обзорной рентгенографии брюшной полости. Во время грыжесечения по поводу ущемленной грыжи нередко требуется проведение резекции некротизированной кишки.
Ущемление грыжи – наиболее частое и грозное осложнение абдоминальных грыж. Ущемленные грыжи являются острым хирургическим состоянием, требующим неотложного вмешательства, и уступают по частоте возникновения только острому аппендициту, острому холециститу и острому панкреатиту. В оперативной гастроэнтерологии ущемление грыжи диагностируется в 3-15% случаев.
Ущемление грыжи связано с внезапным сдавлением содержимого грыжевого мешка (сальника, тонкой кишки и др. органов) в грыжевых воротах (дефектах передней брюшной стенки, отверстиях диафрагмы, карманах брюшной полости и т. д.). Ущемлению могут подвергаться любые абдоминальные грыжи: паховые (60%), бедренные (25%), пупочные (10%), реже — грыжи белой линии живота, пищеводного отверстия диафрагмы, послеоперационные грыжи. Ущемление грыжи связано с опасностью развития некроза сдавленных органов, кишечной непроходимости, перитонита.
В зависимости от сдавленного в грыжевых воротах органа различают грыжи с ущемлением кишечника, сальника, желудка, мочевого пузыря, матки и ее придатков. Степень перекрытия просвета полого органа при ущемлении грыжи может быть неполной (пристеночной) и полной. В ряде случаев, например, при ущемлении дивертикула Меккеля или червеобразного отростка, перекрытия просвета органа не наблюдается совсем. По особенностям развития выделяют антеградное, ретроградное, ложное (мнимое), внезапное (в случае отсутствия грыжевого анамнеза) ущемление грыжи.
Существует два механизма ущемления грыжи: эластический и каловый. Эластическое ущемление развивается в случае одномоментного выхождения через узкие грыжевые ворота большого объема грыжевого содержимого. Внутренние органы, заключенные в грыжевой мешок, не могут вправиться в брюшную полость самостоятельно. Их ущемление узким кольцом грыжевых ворот приводит к развитию ишемии, выраженного болевого синдрома, стойкого мышечного спазма грыжевых ворот, еще более утяжеляющего ущемление грыжи.
Каловое ущемление развивается при резком переполнении приводящей петли кишечника, попавшей в грыжевой мешок, кишечным содержимым. При этом отводящий отдел кишки уплощается и ущемляется в грыжевых воротах вместе с брыжейкой. Каловое ущемление часто развивается при длительно существующих невправимых грыжах.
Ущемление грыжи может быть первичным и вторичным. Первичное ущемление встречается реже и возникает на фоне одномоментного чрезвычайного усилия, в результате которого происходит одновременное образование ранее не существовавшей грыжи и ее сдавление. Вторичное ущемление происходит на фоне имевшейся ранее грыжи брюшной стенки.
Основным механизмом ущемления грыжи служит резкое одномоментное или периодически повторяющееся повышение внутрибрюшного давления, которое может быть связано с чрезмерным физическим усилием, запорами, кашлем (при бронхите, пневмонии), затрудненным мочеиспусканием (при аденоме простаты), тяжелыми родами, плачем и пр. Развитию и ущемлению грыжи способствует слабость мускулатуры брюшной стенки, атония кишечника у пожилых людей, травматические повреждения живота, оперативные вмешательства, похудание.
После нормализации внутрибрюшного давления грыжевые ворота уменьшаются в размерах и ущемляют вышедший за их пределы грыжевой мешок. При этом вероятность развития ущемления не зависит от диаметра грыжевых ворот и величины грыжи.
Ущемление грыжи характеризуется следующими признаками: резкой локальной или разлитой болью в животе, невозможностью вправить грыжу, напряженностью и болезненностью грыжевого выпячивания, отсутствием симптома «кашлевого толчка».
Главным сигналом ущемления грыжи служит боль, развивающаяся на высоте физического усилия или напряжения и не стихающая в покое. Боль настолько интенсивная, что пациент зачастую не может удержаться от стонов; его поведение становится беспокойным. В объективном статусе отмечается бледность кожных покровов, явления болевого шока — тахикардия и гипотония.
В зависимости от вида ущемленной грыжи боль может иррадиировать в эпигастральную область, центр живота, пах, бедро. При возникновении кишечной непроходимости боль принимает спастический характер. Болевой синдром, как правило, выражен в течение нескольких часов, до тех пор, пока не разовьется некроз ущемленного органа и не произойдет гибель нервных элементов. При каловом ущемлении болевой синдром и интоксикация выражены слабее, медленнее развивается некроз кишки.
При ущемлении грыжи может возникать однократная рвота, которая вначале имеет рефлекторный механизм. С развитием кишечной непроходимости рвота становится постоянной и приобретает каловый характер. В ситуациях частичного ущемления грыжи явления непроходимости, как правило, не возникают. В этом случае, кроме боли, могут беспокоить тенезмы, задержка газов, дизурические расстройства (учащенные болезненные мочеиспускания, гематурия).
Длительно существующее ущемление грыжи может приводить к образованию флегмоны грыжевого мешка, которая распознается по характерным местным симптомам: отеку и гиперемии кожных покровов, болезненности грыжевого выпячивания и флюктуации над ним. Это состояние сопровождается общей симптоматикой — высокой лихорадкой, усилением интоксикации. Исходом вовремя не устраненного ущемления грыжи служит разлитой перитонит, вызванный переходом воспаления на брюшину или перфорацией растянутого отдела ущемленной кишки.
При наличии грыжевого анамнеза и типичной клиники диагностика ущемления грыжи не представляет сложности. При физикальном обследовании пациента обращают внимание на наличии напряженного болезненного грыжевого выпячивания, которое не исчезает при смене положения тела. Патогномоничным признаком ущемления грыжи служит отсутствие передаточного кашлевого толчка, что связано с полным отграничением грыжевого мешка от брюшной полости ущемляющим кольцом. Перистальтика над ущемленной грыжей не выслушивается; иногда отмечаются симптомы непроходимости кишечника (симптом Валя, шум плеска и др.). Нередко наблюдается асимметрия живота, положительные перитонеальные симптомы.
При наличии кишечной непроходимости обзорная рентгенография брюшной полости выявляет чаши Клойбера. С целью дифференциальной диагностики проводится УЗИ органов брюшной полости. Ущемление бедренной и паховой грыжи следует отличать от гидроцеле, сперматоцеле, орхиэпидидимита, пахового лимфаденита.
Независимо от разновидности, локализации и сроков ущемления, осложненные грыжи подлежат немедленному хирургическому лечению. На догоспитальном этапе категорически недопустимы попытки вправления ущемленной грыжи, самостоятельное введение спазмолитиков и анальгетиков, прием слабительных. Операция при ущемлении грыжи проводится по жизненным показаниям.
Хирургическое вмешательство при ущемлении грыжи преследует цели освобождения сдавленных органов, обследования ущемленного органа на предмет его жизнеспособности, резекции некротизированного участка, проведения пластики грыжевых ворот (герниопластики местными тканями или с помощью синтетических протезов).
Наиболее ответственным моментом операции является оценка жизнеспособности ущемленной петли кишечника. Критериями жизнеспособности кишки служат восстановление ее тонуса и физиологической окраски после освобождения из ущемляющего кольца, гладкость и блеск серозной оболочки, отсутствие странгуляционной борозды, наличие пульсации брыжеечных сосудов, сохранность перистальтики. При наличии всех указанных признаков, кишка признается жизнеспособной и погружается в брюшную полость.
В противном случае при ущемлении грыжи требуется проведение резекции участка кишки с наложением анастомоза «конец в конец». При невозможности выполнения резекции некротизированной кишки накладывается кишечный свищ (энтеростома, колостома). Проведение первичной пластики брюшной стенки противопоказано при перитоните и флегмоне грыжевого мешка.
Летальность при ущемлении грыжи среди пациентов пожилого возраста достигает 10%. Позднее обращение за медицинской помощью и попытки самолечения ущемления грыжи приводят к диагностическим и тактическим ошибкам, значительно ухудшают результаты лечения. Осложнениями операций по поводу ущемления грыжи могут являться некроз измененной кишечной петли при неверной оценке ее жизнеспособности, несостоятельность кишечного анастомоза, перитонит.
Профилактика ущемления заключается в плановом лечении любых выявленных абдоминальных грыж, а также исключении обстоятельств, способствующих развитию грыжи.
источник
Ущемленная паховая грыжа – внезапное или постепенное сдавливание (ущемление) органов, содержащихся в брюшной полости (обычно это кишечник) в наружном паховом кольце.
Ущемление – наиболее частое и самое опасное осложнение любой грыжи. От 10% до 40% больных с грыжами впервые попадают на осмотр к хирургу уже в состоянии ущемления, до 60% всех ущемлений происходит в паховом канале.
Лечение данной патологии – только хирургическое, т. к. это потенциально смертельное заболевание. Даже при своевременно проведенной операции смертность колеблется от 4% до 37%.
Из хороших новостей – обычно операция проходит успешно.
Если вы обнаружили у себя симптомы ущемления паховой грыжи – немедленно вызывайте «скорую» и даже не думайте отказываться от операции.
Далее мы подробно разберем проблему: причины патологии, симптомы, что делать?
Образование и ущемление грыжи
По механизму возникновения ущемленная грыжа в паху, как и любая другая, бывает 4-х видов.
Эластическое ущемление происходит при внезапном резком увеличении внутрибрюшного давления. Причины этого банальны: кашель, чихание, резкие повороты туловища, подъем тяжестей, натуживание при дефекации и т. д.
При данной разновидности ущемления в грыжевой мешок выходит больше содержимого, чем обычно, и оно не может вернутся обратно. Вышедшие органы передавливаются грыжевым кольцом, в них возникает кислородное голодание (ишемия), которое при отсутствии адекватной помощи переходит в омертвление тканей (некроз).
Непременный атрибут эластического ущемления – очень узкие грыжевые ворота.
Каловое ущемление появляется при переполнении кишечной петли внутри грыжевого мешка. В этом случае нарушается кровообращение в петлях кишечника внутри грыжевого мешка.
При каловом ущемлении физические усилия и нагрузки больного гораздо менее значимы, чем при эластичном. Главное значение имеет нарушение моторной функции кишечника и спаечный процесс* в брюшной полости.
* Спайки – это сращения тканей, соединяющие места длительного воспалительного процесса.
Данный вид патологии характерен для пожилых людей.
Данный вид ущемления возникает, если в грыжевом кольце ущемилась не одна петля кишечника, а несколько, при этом ишемии подвергается та часть кишки, которая находятся между ущемленными петлями.
При данном виде патологии ущемлению подвергается не вся кишка, а только ее край.
При паховых грыжах встречается редко.
Боль – главный признак ущемления. Она возникает резко, ощущается в паху на стороне грыжи, а в некоторых ситуациях может болеть весь живот. Иногда боль настолько сильная, что может привести к болевому шоку.
Болевой синдром сохраняется около 4–6 часов.
Если ущемление не ликвидировано, а боль уменьшилась – это плохой признак, т. к. он может свидетельствовать о некрозе кишки.
Невправимость грыжи – косвенный, но весьма значимый признак, особенно в сочетании с болью.
Напряжение и болезненность грыжевого мешка свидетельствует о развитии воспаления в нем.
Отсутствие симптома кашлевого толчка. При отсутствии ущемления, если в положении лежа ввести палец в паховый канал и покашлять, то вы почувствуете, что ваш палец выталкивается наружу. При ущемлении данные толчки ощущаться не будут.
Описанные симптомы являются локальными, но у пациента могут присутствовать и общие признаки катастрофы в животе:
При длительном ущемлении грыжевой мешок подвергается нагноению (флегмона грыжевого мешка). Появляются симптомы общей воспалительной реакции (лихорадка, озноб, слабость, апатия и др.), а также местные признаки инфицирования (отек и покраснение кожи, болезненность тканей при ощупывании вокруг грыжи).
Если операция не проведена, то в финале ущемленной паховой грыжи возникает:
- разлитой перитонит (воспаление брюшины), причиной которого является переход инфекции с грыжевого мешка на всю брюшную полость;
- образование отверстия кишки в результате ее омертвления с излитием в живот кишечного содержимого.
Если пациенту и удается выжить после этого, то инвалидность ему почти гарантирована.
Омертвение части кишечника в результате ущемления грыжи
Ущемленная паховая грыжа, как и любая другая, лечится исключительно хирургически.
Анестезия, как правило, общая.
В начале хирург делает разрез кожи и вскрывает грыжевой мешок.
Далее врач оценивает состояние «грыжевой воды». Если она чистая, то изменения в пострадавшей кишке чаще всего обратимы.
Фиксирует ущемленную кишку рукой или инструментом, а затем рассекает ущемляющее кольцо.
Доктор проводит оценку состояния кишки, причем не только в зоне ущемления. Если изменения в ней необратимы – производится удаление части кишки.
Если произошло самостоятельное разущемление грыжи, то госпитализация в хирургический стационар все равно необходима, т. к. некроз кишки мог уже наступить. Сам пациент может сразу и не заметить симптомы перитонита – для этого необходимо наблюдение хирурга.
Если вы почувствовали внезапную резкую боль в паху и ваша грыжа перестала вправляться – это могут быть симптомы ущемления. Вам необходимо срочно вызвать «скорую» и отправиться в дежурную хирургическую клинику.
Не пытайтесь насильно вправить грыжу, не принимайте обезболивающих (это может смазать симптомы), а главное – не надейтесь, что «пройдет само».
Если возникнут осложнения ущемления – операция не пройдет бесследно для вашего здоровья.
Все что вы можете для себя сделать – как можно быстрее добраться до хирурга.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Грыжа – это врожденный или приобретенный дефект мышечно-апоневротической целостности брюшной стенки, который дает возможность для выпячивания через него любого образования, которое в нормальных условиях здесь не происходит [1].
Паховая грыжа – это разновидность грыжи передней брюшной стенки, при которой грыжевой мешок оказывается в паховом канале [5].
Основной критерий грыжи – наличие дефекта брюшной стенки в области пахового канала. При этом присутствие грыжевого мешка не обязательно, хотя обычно составными частями грыжи являются: грыжевые ворота, грыжевой мешок, содержимое грыжевого мешка.
Грыжевые ворота – врожденный или приобретенный дефект в мышечно-апоневротическом слое брюшной стенки.
Грыжевой мешок – часть париетальной брюшины, выпячивающаяся через грыжевые ворота.
Содержимое грыжевого мешка может быть представлено любым органом брюшной полости, но наиболее часто – прядью большого сальника или петлей тонкой кишки.
Оболочки грыжевого мешка – слои, покрывающие грыжевой мешок[1, 3, 4, 5].
Различают следуюшие виды грыж:
— Бессимптомная паховая грыжа не сопровождается дискомфортом или болевым синдромом;
— Паховая грыжа с минимальной симптоматикой — наличие жалоб, которые не оказывают влияния на повседневную активность человека;
— Симптоматическая паховая грыжа — наличие симптомов, характерных для паховой грыжи [6, 14];
Невправимая паховая грыжа — паховая грыжа, при которой содержимое грыжевого мешка не вправляется в брюшную полость. При хронических случаях — сращенная, при острых — ущемление [2, 4, 5].
Ущемленная паховая грыжа — паховая грыжа, которая не вправляется и проявляется симптомами странгуляции (сосудистые нарушения содержимого грыжевого мешка) и/или кишечной непроходимости. [2, 4, 5]
Различают следующие виды герниопластик:
— Передняя пластика — пластика пахового канала по Lichtenstein (Лихтенштейн);
— Задняя пластика — эндоскопическая пластика пахового канала;
— IPOM — intraperitoneal onlay mesh (внутрибрюшинная герниопластика по методу «onlay»;
— ТЕP — total extra peritoneal plastic. Полностью внебрюшинная эндоскопическая герниопластика, при которой и доступ к паховобедренной области, и размещение протеза — внебрюшинные;
— TAPP — transabdominal preperitoneal. Трансабдоминальная предбрюшинная эндоскопическая операция паховой грыжи, при которой доступ к паховобедренной области — трансабдоминальный (чрезбрюшной), а окончательное размещение протеза — внебрюшинное (экстраперитонеальное) [1-6, 12-14].
Название протокола: Паховая грыжа
Код протокола:
Код по МКБ 10:
K40 Паховая грыжа
K40.0 Двусторонняя паховая грыжа с непроходимостью без гангрены
K40.1 Двусторонняя паховая грыжа с гангреной
K40.2 Двусторонняя паховая грыжа без непроходимости или гангрены
K40.3 Односторонняя или неуточненная паховая грыжа с непроходимостью без гангрены
K40.4 Односторонняя или неуточненная паховая грыжа с гангреной
K40.9 Односторонняя или неуточненная паховая грыжа без непроходимости или гангрены
Сокращения, используемые в протоколе:
ВИЧ – вирус иммунодефицита человека;
КТ — компьютерная томография;
МРТ – магнитно-резонансная томография;
ПГ — паховая грыжа;
УЗИ – ультразвуковое исследование;
ЭКГ – электрокардиография;
IPOM — intraperitoneal onlay mesh;
TAPP — transabdominal preperitoneal (чрезбрюшинная предбрюшинная пластика грыжи);
TEP — totally extraperitoneal (полностью внебрюшинная пластика грыжи).
Дата разработки протокола: 19.04.2013г.
Категория пациентов: взрослые пациенты с одно- или двухсторонней паховой грыжей без непроходимости или гангрены.
Пользователи протокола: врач-хирург стационара или центра амбулаторной хирургии оказывающие плановую хирургическую помощь взрослым.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств
Существует специальная оксфордская система «доказательной медицины»[17], (в пересмотре марта 2009года) с уровнями доказательности (таблица1), которые определяется при анализе научной литературы, и выборе степени рекомендации (таблица2), которая зависит от уровня доказательности.
Цель разделения рекомендаций по уровням — обеспечить прозрачность между рекомендациями и доказательствами, на основе которых они сделаны.
Таблица 1. Уровни доказательности
| Уровень | Терапия / Профилактика, Этиология/Риск |
| 1a | Систематические Обзоры (с однородностью) рандомизированных клинических испытаний (РКИ) |
| 1b | Отдельные РКИ |
| 1c | Серия случаев “all-or-none results” (Все или нет результатов) |
| 2a | Систематические Обзоры (с однородностью) Когортных Исследований |
| 2b | Отдельные Когортные испытания (включая низко-качественные РКИ, например, |
| 2c | Отчеты по исследованиям. Экологические исследования |
| 3a | Систематические Обзоры (с однородностью) исследований Случай-контроль |
| 3b | Отдельные исследования Случай-контроль |
| 4 | Серии случаев (и низкокачественные когортные и исследования случай-контроль) |
| 5 | Мнение экспертов без точной критической оценки, или основанный на физиологии и других принципах |
Следует отметить, что при определении степени рекомендации нет прямой связи между уровнем доказательности данных и степенью рекомендации. Данные рандомизированных контролируемых исследований (РКИ) не всегда ранжируются как степень рекомендаций А в случае, если имеются недостатки в методологии или разногласия между опубликованными результатами нескольких исследований. Также отсутствие доказательств высокого уровня не исключает возможности дать рекомендации уровня А, если имеется богатый клинический опыт и достигнут консенсус. Кроме того, могут быть исключительные ситуации, когда нельзя провести подтверждающие исследования, возможно, по этическим или другим причинам, и в этом случае точные рекомендации считаются полезными.
Таблица 2. Степени рекомендаций
| A | Cоответствующий 1 уровню исследований. |
| B | Cоответствующий 2-3 уровню исследований или экстраполированный (измененный) из 1-го уровня. |
| C | 4 уровень, или экстраполированные из 2-го или 3-го уровня. |
| D | 5 уровень или противоречивые или неполные данные любого уровня |
Клиническая классификация
Паховые грыжи делятся на:
— врожденные,
— приобретенные
— рецидивные.
Врожденные паховые грыжи образуются при полном не заращении влагалищного отростка брюшины, который становится грыжевым мешком. Если его не заращение сегментарное, то образуются кисты семенного канатика. Врожденные паховые грыжи часто сочетаются с водянкой яичка [2,5].
Приобретённые паховые грыжи бывают косые и прямые. Они образуются под влиянием различных факторов при полном заращении влагалищного отростка брюшины. При этом грыжевой мешок является выпячиванием париетальной брюшины в области медиальной или латеральной паховых ямок. Выделяются также комбинированные паховые грыжи, которые имеют несколько грыжевых мешков, сообщающихся с брюшной полостью через отдельные отверстия [4].
Чаще встречается сочетание косой и прямой грыж. К редким формам паховых грыж относят внутристеночные (интрапариетальные), осумкованные (грыжи Купера) и наружные надпузырные паховые грыжи [2,4].
Внутристеночные паховые грыжи характеризуются выхождением грыжевого мешка из оболочек семенного канатика между слоями передней брюшной стенки. Чаще такие грыжи встречаются при крипторхизме. Осумкованная грыжа имеет два мешка, заключенных один в другой. С брюшной полостью сообщается только внутренний мешок.
Наружная надпузырная паховая грыжа выходит через надпузырную ямку[5].
В своем развитии грыжи проходят ряд стадий.
В формировании косой паховой грыжи выделяют 4 стадии:
1) начинающаяся грыжа – характеризуется появлением опухолевидного образования в паховом канале при натуживании;
2) канальная грыжа – дно грыжевого мешка достигает наружного отверстия пахового канала;
3) канатиковая грыжа (грыжа семенного канатика) – грыжа выходит через наружное отверстие пахового канала и находится на различной высоте семенного канатика;
4) пахово-мошоночная грыжа – грыжевой мешок располагается в мошонке.
По строению внутренней стенки грыжевого мешка выделяют обычные и скользящие грыжи. Частью внутренней стенки скользящих грыж обычно является мочевой пузырь (при прямых грыжах), восходящий и нисходящий отделы ободочной кишки (при косых грыжах) [1, 2, 4].
Содержимым паховой грыжи чаще всего бывают тонкая кишка или сальник, однако встречаются случаи выхода слепой или сигмовидной представляет сложности.
Рецидивные паховые грыжи не имеют четких анатомических особенностей. Их характеристика зависит от вида выполненной пластики и причин образования рецидива.
По клиническому течению грыжи делятся на:
— неосложненные (вправимые)
— осложненные.
К последним относятся невправимые и ущемленные грыжи.
По классификации Л.М. Нихуса (Nyhus L.M.) все грыжи делятся на четыре типа [11]:
I тип – косые паховые грыжи, встречающиеся в основном у детей, подростков, молодых людей. При этом типе внутреннее паховое кольцо, как правило, не расширено, и грыжевое выпячивание распространяется от внутреннего пахового кольца до средней трети пахового канала (в отечественной литературе этот тип называют «канальные паховые грыжи»).
II тип – косые паховые грыжи при значительно расширенном внутреннем паховом кольце. При этом типе грыжевой мешок не спускается в мошонку, однако при натуживании определяется грыжевое выпячивание под кожей в паховой области.
III тип подразделяется на прямые и косые паховые, а также бедренные грыжи:
IIIа тип – все виды прямых паховых грыж. При этих грыжах имеется слабость и растяжение поперечной фасции, что приводит к нарушению строения задней стенки пахового канала;
IIIb тип – косые паховые грыжи больших размеров, как правило, пахово-мошоночные. При этом типе имеется дефект как передней, так и задней стенки пахового канала. Внутреннее паховое кольцо значительно расширено. Нередко наблюдаются скользящие грыжи. Могут встречаться одновременно прямые и косые паховые грыжи, что в зарубежной литературе носит название «панталонная грыжа»;
IIIc тип – все бедренные грыжи;
IV тип – рецидивные грыжи:
IVа тип – рецидивные прямые паховые грыжи;
IVb тип – рецидивные косые паховые грыжи;
IVc тип – рецидивные бедренные грыжи;
IVd тип – комбинация рецидивных прямых, косых паховых и бедренных грыж.
Классификация Л.М. Нихуса позволяет достаточно точно определить тип грыжи и при изучении различных видов герниопластик объективно оценить достоинства и недостатки каждого метода в зависимости от типа грыж.
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные:
1. Сбор анамнеза
2. Осмотр паховой области
3. Пальпация паховой области с пальцевым исследованием наружного пахового кольца
4. Перкусия грыжевого выпячивания
5. Ректальное исследование
6. Общий анализ крови
7. Общий анализ мочи
8. ЭКГ
9. Микрореакция
10. Анализ крови на ВИЧ
11. Флюорография
12. Определение глюкозы крови
13. Коагулограмма
14. Кал на яйца глистов
Дополнительно:
1. УЗИ паховых каналов (промежутков) и мошонки (у мужчин)
2. Магнитно-резонансная томография или компьютерная томография с пробой Вальсальвы (Valsalva)
3. Рентгеноконтрастная герниография
4. Ирригоскопия
5. УЗИ абдоминальное и малого таза
6. Консультации (по показаниям) онколога, уролога; гинеколога; терапевта
Диагностические критерии ПГ
Жалобы и анамнез
Пациенты предъявляют жалобы на припухлость в паховой области выше пупартовой связки, которая увеличивается при натуживании и кашле. Больные отмечают боли при натуживании и кашле. C грыжами больших размеров появляются жалобы на неудобства при ходьбе и диспептические нарушения.
При грыже с вовлечением в нее мочевого пузыря симптомы паховой грыжи очень специфичны: при мочеиспускании возникают дизурические расстройства.
При надавливании на грыжевое выпячивание появляется позыв к мочеиспусканию. Моча может содержать кровь. Инструментальные исследования подтверждают степень вовлечения в грыжу мочевого пузыря.
Физикальное обследование
Во время осмотра паховой области выявляют опухолевидное образование мягко-эластической консистенции, которое в горизонтальном положении больного или при надавливании вправляется в брюшную полость. Однако при кашле и натуживании оно вновь появляется. Косые паховые грыжи чаще всего односторонние, имеют продолговатую (овальную) форму, располагаются в косом направлении, что соответствует ходу пахового канала, нередко достигают дна мошонки. Семенной канатик на стороне грыжи утолщен. Прямые паховые грыжи, как правило, возникают одновременно с двух сторон, залегают ближе к средней линии живота, возле медиальной части паховой связки, кнутри от семенного канатика. Форма грыжи округлая. Грыжа редко спускается в мошонку.
При пальцевом исследовании наружного пахового кольца находят значительное расширение наружного отверстия пахового канала, положительный симптом кашлевого толчка. У больных косой паховой грыжей кашлевой толчок ощущается в области глубокого отверстия пахового канала. Медиально от пальца определяется пульсация a. epigastrica inferior. Для прямой паховой грыжи типично наличие кашлевого толчка возле поверхностного отверстия пахового канала, а пульсации a. epigastrica inferior – с латеральной стороны.
Надпузырные паховые грыжи имеют округлую форму. Они располагаются над мочевым пузырем, у средней линии живота.
Пальцевое исследование при начальных грыжах позволяют хирургу выявить расширение наружного пахового кольца, его направление, длину, размеры и форму наружного, в ряде случаев и внутреннего, отверстий пахового канала. Пальцем выявляют симптом “кашлевого толчка”.
Правильный диагноз редких видов паховых грыж устанавливается, как правило, только во время операции.
Лабораторные исследования: обычно не ущемленная (не осложненная) паховая грыжа не влияет на показатели в общем анализе крови и мочи.
Инструментальные исследования
(Уровень 1b): при очевидном грыжевом выпячивании будет достаточно не инструментального обследования. Дифференциальная диагностика прямой и непрямой грыжи не обязательна [6,14].
Только в случае неясной боли и/или неприятных ощущений в области выпячивания в паховой области требуется более тщательная диагностика.
В современной клинической практике чувствительность и специфичность УЗИ для диагностики паховой грыжи мала. Компьютерная томография (КТ) занимает ограниченное место в диагностике паховых грыж. Магнитно-резонансная томография (МРТ) чувствительна более чем в 94 % случаев для диагностики паховых грыж, а также применяется для диагностики другой мышечно-сухожильной патологии. Герниография имеет высокую чувствительность и специфичность для уточнения диагноза, но не идентифицирует липомы связок.
УЗИ паховых каналов (промежутков) и мошонки (у мужчин) позволяет выявить тип грыжи, размеры и содержимое грыжевого мешка. Применение ультразвукового исследования паховых промежутков перед операцией облегчает выбор способа герниопластики.
Магнитно-резонансная томография или компьютерная томография с пробой Вальсальвы (Valsalva) проводится в случаях малой информативности УЗИ.
Рентгеноконтрастная герниография это введение в брюшную полость специального контрастного вещества (Натрия амидотризоат, Йогексол) и проведение рентгенографии для обследования паховой грыжи. Герниография должна применяться для выявления и уточнения вида двусторонней грыжи пахово-бедренной области в диагностически трудных случаях (если УЗИ, МРТ, КТ не дали полной информации). Ирригоскопия проводится для дифференциальной диагностики паховой грыжи и патологии толстой кишки. УЗИ органов малого таза проводится так же для дифференциальной диагностики и выявления патологии малого таза.
Показания для консультации специалистов:
— консультация онколога для дифференциальной диагностики паховой грыжи от опухолевых поражений паховых лимфоузлов;
— консультация уролога для выявления аденомы и рака предстательной железы;
— консультация гинеколога для дифференциальной диагностики паховой грыжи и гинекологической патологии, в том числе и опухолевого генеза;
— консультация терапевта для уточнения общесоматического состояния и определения степени операционного риска.
Получить консультацию по медтуризму
Получить консультацию по медтуризму
Цель лечения при паховой грыже – устранение грыжевого выпячивания через паховый промежуток, вправление внутренних органов в брюшную полость и пластика грыжевых ворот.
Тактика хирургического лечения
Уровень 1А: герниопластика с сеткой приводит к меньшей частоте рецидивов, чем при использовании методик без нее. Герниопластика по Шолдайсу является наилучшей без использования сетки [6]. Эндоскопическая герниопластика ассоциируется с наименьшей вероятностью возникновения раневой инфекции, гематом и способствует более раннему возвращению к обычному способу жизни, чем герниопластика по Lichtenstein, но более длительна по времени проведения и ассоциируется с большим риском возникновения сером.
Уровень 1В: герниопластика с использованием сетки скорее уменьшает риск возникновения хронической боли, чем повышает его. Эндоскопические методики также ассоциируются с очень низким риском возникновения хронической боли. В отдаленный послеоперационный период (3—4 года) хроническая боль уменьшается, но пониженная чувствительность (при наличии в ранний послеоперационный период) со временем не исчезает [9].
При рецидивных грыжах после стандартной открытой герниопластики эндоскопическая методика уменьшает риск возникновения послеоперационной боли и способствует более быстрой реконвалесценции, чем пластика по Lichtenstein [13].
Облегченные сетки имеют преимущества относительно длительности дискомфорта и ощущения инородного тела в месте наложения, но при этом часто повышается риск возникновения рецидива паховой грыжи (возможно, из-за неадекватной фиксации и/или площади покрытия).
Другие открытые герниопластики с сеткой: Prolen hernia system (PHS), Kugel patch, plug and patch (mesh plug), Hertra mesh (Trabucco), в ранних сроках чаще ассоциируются с рецидивами по сравнению с методикой Lichtenstein [6].
У молодых мужчин (18—30 лет) с односторонней паховой грыжей риск возникновения рецидива составляет около 5% при герниопластиках без использования сетки (наблюдение более 5 лет) [14].
Уровень 2С: эндоскопическая герниопластика с использованием маленькой сетки (размером не более чем 8×12 см) ассоциируется с более высоким риском возникновения рецидивов по сравнению с методикой по Lichtenstein [12]. Женщины подвержены более высокому риску возникновения рецидива (паховых или бедренных грыж), чем мужчины. Причем у женщин чаще встречаются бедренные грыжи.
При больших мошоночных (невправимых) паховых грыжах при наличии в анамнезе недавних операций на брюшной полости и в случаях, когда общая анестезия невозможна, операция Lichtenstein является методом выбора [13].
Для рецидивных грыж после задней пластики отдается предпочтение открытой передней пластике с альтернативным препарированием тканей и имплантацией сетки. Операция Stoppa до сих пор является операцией выбора при комбинированных грыжах [6].
Немедикаментозное лечение
До операции на этапе подготовки к оперативному лечению – ношение специального бандажа, рекомендуется избегать физических нагрузок, исключение факторов повышающих внутрибрюшное давление (профилактика кашля, запоров)[4].
Медикаментозное лечение:
Открытая герниопластика может быть выполнена под местной анестезией 0,5 % раствором лидокаина или под перидуральной анестезией 2 % раствором лидокаина. В послеоперационном периоде назначаются анальгетические препараты, включая наркотические средства в первые сутки после операции.
При лапароскопических герниопластиках операцию проводят под общим обезболиванием с применением нейролептанальгезии (НЛА) с искусственной вентиляцией легких (ИВЛ).
Уровень 1В: Передняя открытая ненатяжная аллопротезирование паховой грыжи по Лихтенштейн может быть выполнено под местной анестезией, за исключением тревожных пациентов, при морбидном ожирении и ущемлении.
Региональная анестезия с использованием высоких доз и/или длительно действующих препаратов не имеет преимуществ при открытых герниопластиках и повышает риск возникновения задержки мочи. Следует избегать применения спинальной анестезии с введением высоких доз длительно действующих анестетиков.
Уровень 1В: инфильтрационная анестезия во время операции приводит к снижению болевого синдрома в послеоперационный период.
Уровень 1А: при традиционной герниопластике (без сетки) антибиотикопрофилактика уменьшает количество случаев раневой инфекции несущественно.
Уровень 1В: при открытой герниопластике с использованием сетки у пациентов с низким риском антибиотикопрофилактика не существенно уменьшает количество случаев раневой инфекции.
Уровень 2В: при эндоскопической герниопластике антибиотикопрофилактика так же не существенно уменьшает количество случаев раневой инфекции [6, 12].
Другие виды лечения
Консервативное лечение (грыжевой бандаж) и наблюдение в динамике приемлемо для мужчин с бессимптомными паховыми грыжами или с минимальной симптоматикой (Уровень 1В) [10].
У пожилых пациентов старше 65 лет, которые носят грыжевой бандаж, риск смертности при паховой грыжи не больше, чем у пациентов после паховой герниорафии (Уровень 3) [8].
Принципы хирургического лечения
В случае приобретенных паховых грыж открытая операция выполняется в четыре этапа [4,5].
1. Первый этап – подготовка доступа к паховому каналу. Выполняют разрез кожи, подкожной клетчатки, поверхностной фасции живота размером 8-12 см и на 2 см выше и параллельно паховой связке. Проводят рассечение апоневроза наружной косой мышцы параллельно ходу волокон. Тупфером внутренний лоскут апоневроза отслаивают от внутренней косой мышцы и поперечной мышцы, наружный отслаивают от семенного канатика, одновременно выделяя желоб паховой связки до лонного бугорка.
2. Второй этап герниопластики – выделение и удаление грыжевого мешка. Вдоль семенного канатика разрезают fascia cremasterica, m. cremaster, поперечную фасцию. Обнажившийся грыжевой мешок отделяют тупо и остро от окружающих тканей от дна по направлению к шейке. Затем его вскрывают. Содержимое грыжевого мешка осматривают и вправляют обратно в брюшную полость. Стенку грыжевого мешка рассекают до шейки. На уровне шейки грыжевой мешок прошивают под контролем зрения и перевязывают. Часть грыжевого мешка, расположенную дистальнее наложенной лигатуры, иссекают.
3. Третий этап грыжесечения – ушивание глубокого пахового кольца до обычных размеров. Наиболее удобно его производить по методу Иоффе: на верхние и нижние края медиальной части глубокого пахового отверстия (край поперечной фасции) накладывают зажимы. Под зажимами тонкой нитью (лучше атравматической) отверстие зашивают обвивным швом до нужного диаметра. В шов захватывают также оболочку семенного канатика.
4. Четвертый этап герниопластика – пластика пахового канала. Разработано множество методов пластики пахового канала. Они подразделяются в зависимости от: 1) используемого доступа к грыжевому мешку: а) паховые; б) преперитонеальные (экстраперитонеальные, внебрюшинные); 2)способа пластики пахового канала: а) со вскрытием его и без вскрытия; б) с укреплением задней или передней стенки пахового канала.
(Уровень1A) Согласно международного опыта в герниологии и на основании современных клинических руководств рекомендуется использование не натяжной технологии (tension free), которая снижает вероятность рецидива грыжи и имеет лучшие долгосрочные (отдаленные) результаты [13].
При этом, согласно клинического руководства Европейского Общества герниологов, выбор метода техники операции может быть следующим [6]:
1. Первичная односторонняя или двухсторонняя паховая грыжа: Показано применение ненатяжного эндопротезирования сеткой по методу Лихтенштейн (Lichtenstein) или использование эндоскопической герниопластики (ТЕР или ТАРР). При пахово-мошоночной грыже, особенно при противопоказаниях к общей анестезии рекомендуется операция Лихтенштейн. У женщин более предпочтителен эндоскопический вариант операции из-за опасности возникновения бедренной грыжи. При эндоскопических методах должна использоваться сетка размерами не менее10 × 15 см.
2. Рецидивная паховая грыжа: в случае если укреплялась передняя стенка то применяют открытую внебрюшинную аллопластику с укреплением задней стенки или эндохирургическую технику (ТЕР или ТАРР), а в случае укрепления задней стенки применяют операцию Лихтенштейн или эндоскопическую технику (ТЕР или ТАРР) [14].
Виды оперативного лечения
1. Операция Лихтенштейн
Американский хирург И.Л. Лихтенштейн (1986) разработал, апробировал и ввел в широкую практику технику операции при паховых грыжах с укреплением задней стенки пахового канала сеткой из полипропилена [9]. Методика признана в настоящее время как «золотой стандарт» («Gold standart») открытого лечения паховой грыжи [14].
В отличие от методов Э. Бассини, Э.Э. Шоулдайса, С.Б. МакВэя и др., пластика при паховых грыжах по методу И.Л. Лихтенштейна выполняется без натяжения тканей (апоневроза, мышц, связочного аппарата) путем вшивания в грыжевой дефект сетчатого материала [9].
В 1993 г. И.Л. Лихтенштейн описал следующие технические детали операции [9, 13]. Оперативное вмешательство выполняют, как правило, под местным обезболиванием. Разрез кожи длиной 5–6 см производят в проекции пахового канала параллельно паховой связке. Апоневроз наружной косой мышцы живота рассекают обычным способом. Его верхний листок отделяют от подлежащей внутренней косой мышцы на 3–4 см вверх. Достаточная мобилизация апоневроза наружной косой мышцы позволяет визуализировать подвздошно-подчревный нерв и создает достаточное пространство для расположения сетчатого протеза. Далее выделяют семенной канатик и паховую связку. При выполнении вмешательства волокна m. cremaster пересекают до уровня внутреннего отверстия пахового канала. Если грыжа косая, то грыжевой мешок находят и выделяют среди элементов семенного канатика. Мешок небольших размеров просто погружают в брюшную полость. При пахово-мошоночных грыжах, если выделение мешка не вызывает затруднений, его иссекают. При больших пахово-мошоночных грыжах, когда выделение грыжевого мешка травматично, его пересекают посередине пахового канала. Проксимальную часть выделяют и погружают в брюшную полость, дистальную – продольно рассекают и оставляют на месте. После выделения грыжевого мешка тщательно обследуют паховый канал, а через пространство Borgos – бедренный канал на наличие бедренных грыж. При прямых грыжах грыжевой мешок после выделения инвагинируют в брюшную полость. Полипропиленовую сетку моделируют, а предполагаемый ее латеральный край продольно рассекают. При этом ширина верхней бранши составляет 2/3 от поперечного размера сетки, а нижней – 1/3. Сетку располагают под семенным канатиком и фиксируют сначала непрерывным швом к лонному бугорку и паховой связке до внутреннего пахового кольца (рис.1 , а). В медиальной части раны сетка должна перекрыть лонную кость на 1,5–2 см. Отмечено, что недостаточно полное перекрытие лонной кости может привести к рецидиву грыжи. Надкостница лонной кости в шов не берется. Отдельными швами нерассасывающимся материалом сетку фиксируют четырьмя–пятью швами к сухожильной части внутренней косой мышцы живота и к влагалищу прямой мышцы. Верхнюю браншу сетки располагают над семенным канатиком и за внутренним паховым кольцом фиксируют к паховой связке (см. рис.1,б). Важным критерием качества пластики является сморщивание сетки после окончания этапа ее фиксации, что обеспечивает пластику без натяжения. Излишек протеза по латеральному краю обрезают, при этом за внутренним паховым кольцом оставляют как минимум 5–7 см сетки.
Бранши сетчатого протеза заправляют в латеральном направлении под апоневроз наружной косой мышцы живота, который затем ушивают над семенным канатиком нерассасывающимся швом «конец в конец» без натяжения. Описанная техника является основной. После прорастания сетки соединительной тканью внутрибрюшное давление равномерно распределяется на всю площадь синтетического протеза. Апоневроз наружной косой мышцы живота прочно удерживает сетку на месте, исполняя роль внешней опоры при повышении внутрибрюшного давления [5].
Уровень 1В: риск возникновения хронической боли при герниопластике с использованием сетки ниже, чем без ее использования. Риск возникновения хронической боли при использовании эндоскопических методик ниже, чем при открытых операциях.
Уровень 2А: общее количество случаев возникновения хронической боли после герниопластики составляет 10—12 %. Риск возникновения хронической боли после герниопластики уменьшается с возрастом.
Уровень 2В: болевой синдром в предоперационный период может повышать риск возникновения хронической боли после герниопластики.
Уровень 1В: облегченные сетки имеют преимущества в отношении длительности дискомфорта и ощущения инородного тела в месте наложения при открытых герниопластиках (если подразумевается только хроническая боль).
Уровень 2А: резекция подвздошно-пахового нерва с целью профилактики не уменьшает риск возникновения хронической боли после герниопластики.
Уровень 2В: идентификация всех паховых нервов во время открытой герниопластики уменьшает риск повреждения нерва и возникновение послеоперационной хронической боли в паховой области [6].
2. Трансабдоминальная преперитонеальная пластика паховой грыжи (ТАРР)
Положение больного на операционном столе — на спине со сведенными ногами. Головной конец стола опускают на 20°. Монитор располагают в ногах больного на стороне грыжи, хирург встает со стороны, противоположной ей. После ревизии брюшной полости плоскость стола наклоняют на 15–20° в сторону, противоположную локализации грыжи. Инструментарий для выполнения лапароскопической герниопластики включает:
1) троакары 12, 10 и 5 мм;
2) изогнутые ножницы;
3) захватывающие щипцы, диссектор;
4) телескоп с косой оптикой;
5) герниостеплер.
Рис. 2. Места установки троакаров при ТАРР
Операция начинается с установки первого троакара (на 10 мм) для введения лапароскопа, которая производится тотчас над пупком. После введения лапароскопа производят ревизию брюшной полости. Важно осмотреть обе паховые области, чтобы не пропустить начинающуюся грыжу с противоположной стороны. Главными ориентирами паховой области (кроме самого грыжевого мешка) являются нижние надчревные сосуды и семенной канатик. Возможно введение троакара ниже пупка. Второй и третий троакары устанавливают в правой и левой подвздошных областях. Троакар 5 мм вводят в брюшную полость на стороне грыжи. В зависимости от вида используемого герниостеплера (Endouniversal, Protack и др.) используют третий порт диаметром 12 мм или 5 мм. Точки установки троакаров показаны на рис. 2. Возможна установка боковых портов параректально на уровне пупка или несколько ниже его.
Вмешательство начинают с захватывания и втягивания в брюшную полость грыжевого мешка (рис. 3,а). Затем выполняют разрез париетального листка брюшины над верхним краем грыжевых ворот (см.рис. 3,б), который дугообразно продлевается в медиальном и латеральном направлениях. При этом разрез должен огибать латеральную и медиальную паховые ямки. Лоскут брюшины вместе с грыжевым мешком тупым путем отделяют от подлежащих тканей книзу. При косых грыжах стенку грыжевого мешка отпрепаровывают от элементов семенного канатика. Плотные фиброзные тяжи пересекают ножницами с коагуляцией. Среди таких тяжей следует отметить дифференцируемый иногда облитерированный влагалищный отросток брюшины, который можно принять за ductus deferens. Отличие заключается в том, что он начинается от брюшины. Следует помнить, что электрокоагуляцией в связи с близостью элементов семенного канатика следует пользоваться только в случае явной необходимости. Более щадящим и безопасным является тупое разделение тканей. При мобилизации брюшинного лоскута следует соблюдать осторожность, чтобы не повредить нижние эпигастральные сосуды. Нужно быть осторожным и при выделении анатомических структур в области «рокового треугольника». Другим опасным участком является область лонного бугорка и Куперовой связки, где возможно повреждение стенки мочевого пузыря. Этому способствует выраженный рубцовый процесс при больших прямых и рецидивных грыжах, а также перенесенные ранее оперативные вмешательства на нижнем этаже брюшной полости [5].
Выделение грыжевого мешка производится до тех пор, пока он не перестает уходить в паховый канал (см. рис.3 ,в). Грыжевой мешок должен свободно располагаться в брюшной полости. Если возникает кровотечение из мелких сосудов, оно останавливается электрокоагуляцией. Наличие полного гемостаза после выделения грыжевого мешка важно для предотвращения гематом мошонки, предбрюшинного пространства и кровотечения в брюшную полость. Необходимо стремиться к полному выделению анатомических структур, к которым будет осуществляться крепление сетки. Это обеспечит надежность фиксации сетчатого протеза. Также полезным будет отделить верхний край брюшины от подлежащих тканей для того, чтобы поместить сетку под него.
а б
в г
Рис.3 ТАРР (косая паховая грыжа слева): а – грыжевой мешок втянут в брюшную полость; б – линия рассечения брюшины; в – брюшина отделена от подлежащих тканей, сформировано ложе для сетки; г – установлен и фиксирован сетчатый протез
Диссектором или ножницами выделяют серповидный апоневроз (Arcus aponeurosis transversalis), т.е. верхнюю границу треугольника Гессельбаха. Следует четко дифференцировать Куперову связку и лонный бугорок. Нижние эпигастральные сосуды являются границей между медиальной и латеральной паховыми ямками. Латерально от внутреннего пахового кольца выделяют нижний край поперечной мышцы живота и подвздошно-лонный тракт. Размер синтетического сетчатого протеза должен составлять не менее 10 × 15 см или более в зависимости от местных характеристик зоны операции. Производят подготовку сетчатого протеза к пластике. При этом могут использовать различные виды кроя материала, возможно также применение сетки без ее кроя. Раскрой протеза чаще производят следующим образом (см. рис. 3,г). Отступив на 1/3 от длинного края сетки, с короткой ее стороны выполняют разрез длиной около 5 см для размещения структур семенного канатика. Края протеза можно закруглить ножницами. Не раскроенная сетка помещается на элементы семенного канатика. Если производят крой, то семенной канатик помещается в выкроенное отверстие. При использовании раскроенного сетчатого протеза элементы семенного канатика выделяют у места их перегиба через край внутреннего пахового кольца. При этом чаще используют диссектор. После подготовки протеза его сворачивают трубочкой и при помощи вставочной гильзы вводят в брюшную полость через троакар 10 или 12 мм. Сетку расправляют и располагают в подготовленном ложе в нужном положении. При этом она должна с избытком перекрывать все зоны возможного выхода паховых, бедренных грыж (медиальную, латеральную паховые и бедренную ямки) и точки фиксации. Более узкую браншу раскроенного протеза протаскивают под мобилизованными элементами семенного канатика в латеральную сторону (см. рис.3, г). Через троакар в брюшную полость вводят герниостеплер. Наиболее удобны герниостеплеры с функцией вращения и изменения геометрии рабочей части (Endouniversal и др.). Должным образом разместив сетку, ее фиксируют к брюшной стенке скрепками общим количеством от 5 до 10 штук. Фиксацию обычно начинают с раскроенной части сетки с захватом в скрепки обеих бранш. Ее продолжают по пери метру к поперечной фасции, лонному бугорку, подвздошно-лонному тракту и связке Купера. Избегают случайного прошивания нижних эпигастральных сосудов, расположения скрепок в проекции «рокового треугольника» и «треугольника боли». При прикреплении сетки иногда используют прием умеренного «противодавления», когда свободной рукой брюшная стенка смещается в сторону рабочей части герниостеплера. Если крой сетки не производили (рис. 4,а) и она помещена перед семенным канатиком (чаще при прямых паховых грыжах), то важно первоначально фиксировать сетку к Куперовой связке и поперечной фасции. После прикрепления сетки восстанавливается при помощи герниостеплера брюшина (рис. 4,б). На этом этап пластики можно считать законченным. Инструменты извлекают из брюшной полости. Ушивают раны передней брюшной стенки [5].
(Уровень 2B) Нет никаких научных доказательств в поддержку использования щелевидного разреза сетки для лапароскопической аллопластики паховой грыжи [15].
(Уровень 2B) Одно исследование показало, некоторые рецидивы грыжи связаны с недостаточным закрытием щелевидного разреза сетки. Поэтому желательно не разрезать сетку, так как это не приносит никаких технических преимуществ для хирурга или лучшие клинические результаты для пациента [16]
При выраженной несостоятельности задней стенки пахового канала или больших грыжевых воротах считается, что необходимо ушивание дефекта ручным лапароскопическим швом с последующим выполнением пластики. Трансабдоминальная преперитонеальная паховая герниопластика имеет существенные достоинства: быстрота исполнения при надлежащем опыте, слабовыраженный болевой синдром в раннем послеоперационном периоде и, как следствие, ранняя социальная и трудовая реабилитация.
Рис. 4. ТАРР (прямая паховая грыжа слева): а – нераскроенный сетчатый протез; б – восстановлена брюшина
3. Тотальная (полностью) экстраперитонеальная пластика при паховых грыжах (ТЕР)
Операцию выполняют под общей анестезией. Пациент на операционном столе находится в положении Тренделенбурга. Размещение операционной бригады такое же, как при герниопластике ТАРР. Первый троакар размещают под пупком по средней линии (рис. 5). Его вводят до предбрюшинного пространства без входа в брюшную полость. Проще всего это сделать «открытым» методом. При этом производят мини-разрез 1–2 см кожи, клетчатки, передней стенки влагалища прямой мышцы живота на стороне грыжи. Прямую мышцу отодвигают в сторону и смещаются вниз создавая пространство баллонным диссектором или эндоскопом. Затем перфорируют заднюю стенку влагалища прямой мышцы живота в точке, где поперечная фасция образует дугообразную линию (Arcuate line of rectus sheath). Брюшину не вскрывают, а тупо баллонным диссектором или эндоскопом осторожно отслаивают от поперечной фасции [13].
Рис. 5. Места установки троакаров при ТЕР
По образованному каналу в предбрюшинное пространство вводят троакар диаметром 10 мм, а через него эндоскоп со скошенной оптикой. Концом эндоскоп производят боковые движения, формируя небольшой карман в зоне введения. Можно так же извлечь эндоскоп а пространство создавать специальным троакаром с баллоном-диссектором, так же по по направлению к лобковой кости (рис. 6,а). Баллон-диссектор или эндоскоп проводят до лона (см. рис. 6,б). После этого под давлением через обычный троакар или раздувая специальный баллон, называемый spacemaker, с введением углекислоты или физиологического раствора создаю рабочее пространство(см. рис. 6,в). Процесс отслойки брюшины проводится под визуальным контролем изображения, получаемого на экране монитора через эндоскоп, введенный через троакар непосредственно или через полость баллона (см. рис. 6,в). Баллон удерживают в раздутом состоянии 3–4 минуты. После создания рабочего пространства по средней линии устанавливают два рабочих троакара диамет ром 10–12 и 5 мм (см. рис. 5). Второй троакар диаметром 10–12 мм размещают по средней линии на уровне прямой, соединяющей передние верхние ости подвздошных костей третий, диаметром 5 мм, – по средней линии в точке, расположенной на 3 поперечных пальца выше лобковой кости.
а б
в г
Рис.6 . ТЕР. Операционный доступ: а – ввод эндоскопа в предбрюшинное пространство; б – эндоскоп с баллоном проведен до лона; в – баллон раздут; г – в предбрюшинное пространство введен троакар с обтуратором
После создания рабочего пространства в рану под пупком вводят троакар со специальным обтуратором, который позволяет поддерживать давление углекислого газа в предбрюшинном пространстве (рис. 6,г). В случае безбаллонного выполнения рабочего пространства герметизацию троакара под пупком выполняют введением марлевого тампона.
Очень важно при выполнении вмешательства не повредить брюшину или не провалиться инструментом в брюшную полость, иначе продолжение операции чисто предбрюшинным способом становится затруднительным. В предбрюшинное пространство через рабочие троакары вводят необходимые инструменты, тупым путем разделяют рыхлые сращения, выделяют грыжевой мешок из окружающих тканей, элементы семенного канатика и поперечную фасцию. Через троакары 10 или 12 мм вводят сетчатый протез, который расправляют и укладывают так же, как и при лапароскопической герниопластике. После расправления и помещения протеза в правильную позицию его фиксируют герниостеплером (рис. 7). При данном виде герниопластики более удобно использовать герниостеплер с вращающейся и сгибаемой до угла 45° рабочей частью (Endouniversal и др.). Достоинством данного вида оперативной техники является возможность выполнения эндоскопической паховой герниопластики при спаечном процессе в нижнем этаже брюшной полости [5].
Рис. 7. ТЕР. Сетка фиксирована в зоне грыжевого дефекта
Техника герниопластики по методу IPOM была впервые предложена в 1991 году как способ для уменьшения или устранения технических трудностей или возможных осложнений предбрюшинного метода и сохранения «не натяжной» концепции.
(Уровень1B) Однако, по данным валидной литературы с высоким уровнем доказательности, частота рецидивов на 41 месяцев составила 43% для IPOM и 15% для открытого метода [12].
(Уровень1B) При сравнении IPOM и TAPP выявлено, что если через 32 месяцев у TAPP не было рецидивов, то в этот же срок при использовании техники IPOM выявлено 11,1% случаев рецидивов грыжи [14].
Учитывая высокую частоту рецидивов в отдаленном сроке техника IPOM не должна широко применяться.
Профилактические мероприятия
(Уровень 1b) Пациент должен опорожнить мочевой пузырь перед операцией.
Поперечную фасцию рассекают с осторожностью при открытых операциях при прямой грыже. Мочевой пузырь может быть содержимым грыжи, при наличии большого грыжевого мешка выполняют его пересечение до дистальной части во избежание ишемического орхита. Следует избегать повреждения структур семенного канатика.
Пациентам с наличием в анамнезе большого оперативного вмешательства на нижних отделах живота или лучевой терапии тазовых органов запрещено проведение эндоскопической герниопластики. Для эндоскопической герниопластики используют ТЕР-методику во избежание спаечной болезни кишечника и риска кишечной непроходимости. Дефекты передней брюшной стенки после введения троакара 10 мм или больше должны быть ушиты.
Первый троакар при эндоскопической методике герниопластики ТАРР должен быть установлен путем открытой техники [6, 14].
Период послеоперационной реабилитации
Кроме обезболивания, в первый день после операции пациенты мужского пола должны носить специальный суспензорий или плавки для удержания мошонки в приподнятом состоянии. Рекомендуется раннее вставание и медленная ходьба в пределах палаты.
Как правило, после эндоскопического аллопротезирования через три часа после операции пациент уже может самостоятельно ходить.
Перевязка проходит ежедневно, продолжительностью до девяти дней. Швы снимают на 7-9 сутки в зависимости от возраста и сопутствующей патологии.
После операции пациенту в течение двух – трех недель нельзя поднимать ничего тяжелого (максимальный вес до пяти килограмм). Нормальные физические нагрузки нужно возвращать постепенно в течение месяца. Тяжести поднимать нельзя в течение полугода, так как в брюшной стенки прооперированной области еще нет крепости. Спустя полгода можно заниматься полноценным физическим трудом
Уровень 1А: эндоскопическая герниопластика способствует более раннему возвращению к обычному способу жизни, чем герниопластика по Lichtenstein. Поэтому, когда необходимо быстрое послеоперационное восстановление, рекомендована эндоскопическая герниопластика.
Уровень 3: не являются необходимыми временные ограничения занятий спортом или работы после герниопластики. Необходимо лишь ограничение в отношении подъема тяжестей в течение 2-3 недель.
Класс В: при открытой герниопластике необходима эвакуация гематомы оперативным путем, так как гематома может приводить к натяжению кожи. Дренирование раны используют только по показаниям (массивная кровопотеря, коагулопатии).
Класс С: серомы не аспирировать.
Уровень 1В: риск возникновения хронической боли при герниопластике с использованием сетки ниже, чем без ее использования. Риск возникновения хронической боли при использовании эндоскопических методик ниже, чем при открытых операциях.
Уровень 2А: общее количество случаев возникновения хронической боли после герниопластики составляет 10—12 %. Риск возникновения хронической боли после герниопластики уменьшается с возрастом.
Уровень 2В: болевой синдром в предоперационный период может повышать риск возникновения хронической боли после герниопластики.
Предоперационное наличие хронической боли коррелирует с развитием хронической боли в послеоперационный период. Сильная боль в ранний послеоперационный период коррелирует с развитием хронической боли. Женщины более подвержены развитию синдрома хронической боли после герниопластики, чем мужчины [6, 14].
Индикаторы эффективности лечения:
1. Исчезновение после операции проявлений грыжи
2. Заживление послеоперационной раны первичным натяжением
3. Отсутствие в отдаленном послеоперационном периоде лигатурных свищей и проявлений рецидива грыжи
4. Полное восстановление трудоспособности
источник