Операция по удалению межпозвонковой грыжи – это необходимая мера, когда не остаётся иных способов, оказать помощь пациенту. Чаще всего, это избавление от хронического остеохондроза, который не имел раньше квалифицированного лечения. Показание к хирургическому лечению диагностирует эксперт или консилиум нейрохирургов после всестороннего обследования, а больной обязан осознать её неизбежность, чтобы избежать тяжелых последствий, вплоть до инвалидности.
После операции по удалению грыжи позвоночника больной немедленного ощущает улучшение, снижение боли, прогресс в восстановлении функции позвоночника, чувствительности, органов малого таза, пребывание пациента в стационаре при этом не превышает недели. Всё это – достоинства, позволяющие больному избежать тяжёлых патологий, потерю трудоспособности и возвратится к обычной жизни.
Операция на грыжу позвоночника кроме достоинств, таит в себе риски:
- Любая операция по удалению грыжи позвоночника несёт в себе долю риска, не существует сто процентов гарантии успеха;
- Удаление грыжи позвоночника уменьшает размеры хряща, что увеличивает нагрузку на ближайшие позвонки;
- Даже после самой щадящей операции для реабилитации хряща требуется значительное время – от трёх месяцев до полу года, в этот период вероятны проявления различных осложнений.
Если хирургическое лечение межпозвоночной грыжи единственный выход, не отказывайтесь. Каждое оперативное вмешательство на позвоночнике – этот тот вариант, когда из двух худших случаев, выбирают наименее опасный. Оттягивать операцию смысла нет, упущенное время может привести к необратимой потери здоровья. Требуется ли операция, врач решает на основе длительного анализа состояния больного. Если другое лечение не помогает, назначают хирургическое.
Есть многие виды операций по удалению грыжи позвоночника, поэтому нейрохирург по результатам обследования может выбрать самый оптимальный метод удаления грыжи. Разработано шесть самых распространенных видов оперативного вмешательства, используемых при удалении грыжи межпозвоночного диска.
Данный способ хирургического вмешательства сейчас считается утратившим актуальность, но в редких случаях ещё применяется. В ходе оперативного вмешательства делают открытый разрез и удаляют повреждённый межпозвонковый диск. Минусом такого метода является длительный промежуток реабилитации, высокий риск заражения патогенной микрофлорой и иных осложнений. Плюсом такой операции является, крайней редкие случаи рецидива межпозвоночной грыжи.
Эндоскопическая операция межпозвоночной грыжи выполняется с применением спинального эндоскопа. Эта методика по удалению грыжи считается щадящей, мышцы и связи практически не повреждаются, риск кровотечения сведён к минимуму. Обладая большим количеством преимуществ, необходимо заметить, что не во всех случаях выпячивания эндоскопическое вмешательство по удаление грыжи диска возможно. К недостаткам такой операции относится высокая вероятность повторного появления грыжи и сильные головные боли при не квалифицированном применении наркоза. Эндоскопическая операция межпозвонковой грыжи представляет собой высокозатратное действие.
Микрохирургическое удаление межпозвонковой грыжи является самой совершенной, потому что наименее вредна, потому что при удалении грыжи практически не травмируются окружающие ткани. Хирургическое вмешательство производится с использованием наиболее высокотехнологичных инструментов, на микроуровне, что даёт возможность удалить межпозвонковую грыжу, сберегая мышцы и ткани. Данные операции достаточно успешны, но существует риск осложнений из за рубцово-спаечного эпидурита.
В ходе оперативного вмешательства путем ламинэктомии осуществляют разрез, но при этом удаляется только небольшой фрагмент дуги диска. В после операционный период происходит быстрая регенерация тканей. Хирургическое вмешательство несёт щадящий характер, тем не менее существует высокий риск возникновения осложнений и сепсиса.
Дисковая нуклеопластика межпозвоночной грыжи принадлежит к новейшим малотравматичным методам лечения. В ходе удаления грыжи позвоночника под наблюдением с помощью рентгена в травмированный межпозвонковый хрящ вставляют специальную иглу, по которой осуществляется лазерное лечение межпозвоночной грыжи, плазменное или любое другое излучение, с помощью которого нагревают ткани, расположенные внутри диска и уменьшить величину выпирания. Подобная методика немедленно избавляет пациента от болевого ощущений, в основном, проходит без осложнений, но данные оперативное лечение даёт, положительный эффект, только когда размер грыжи , не больше семи миллиметров и не осложнённые ростом остеофитов.
Лазерное удаление грыжи диска применяется как самостоятельный способ, и как вспомогательный способ восстановления диска в случае выполнения полного удаления позвоночной грыжи. Лазерная операция при межпозвоночной грыже относится к малотравматичным способам лечения.
Сколько длится операция? В зависимости от способа проведения операции ,грыжа межпозвоночного диска может быть удалена за время от тридцати минут, до двух часов.
Любой из перечисленных методам хирургического вмешательства обладает как достоинствами, так и недостатками, выбирая, какой способ проведения операции использовать, необходимо принимать во внимание клиническую картину и финансовое состояние пациента.
В одном понятии операция по удалению межпозвоночной грыжи, заложен большой стрессовый потенциал для человека, потому что успешное исход оперативного вмешательства не может никто гарантировать. Операция удаление позвоночной грыжи позвоночника, потенциально содержит в себе различные осложнения. Они классифицируются на осложнения, появляющиеся в процессе операции по удалению грыжи позвоночника и осложнения возникающие в после операционный период.
Одни из них возникают в процессе хирургического вмешательства. Например, случайное повреждение нервов, которые могут привести парезу и параличу. Может быть, хирург своевременно в процессе операции по удалению межпозвонковой грыжи увидит появившуюся проблему, тогда тот час проведёт ушивание, а если не заметит, то больной в будущем будет страдать от сильных головных болей.
В целом прослеживается прямая зависимость от инструментов, хирургического способа и квалификации нейрохирурга.
Потенциальные осложнения, после операции на позвоночнике таковы:
- Временная потеря трудоспособности;
- Вероятность рецидива;
- Потребность в консервативном лечении и нивелировании первичных причин заболевания.
Операция на грыже позвоночника в поясничном отделе не убирает причины, повлиявшие на возникновения патологии. Операция при грыже только удаляет болевой синдром и восстанавливает чувствительность тела пациента.
По завершению операции больному принудительном порядке прописывают специализированную консервативную терапию, главной задачей которой, является полная реабилитация позвоночника, как и регулирования процесса, связанного с обменом веществ в организме. Кроме фармакологических препаратов больному прописывают систему восстановительных мер.
После завершения операции на позвоночнике грыжи уже нет, но потребуется длительная реабилитация пациента:
- В продолжение сорока восьми часов по окончании оперативного вмешательства обеспечить тотальный постельный режим;
- Надевать специальный корсет;
- Перед тем как подняться на ноги, прислушайтесь к своему организму, есть ли боли, головокружение. В начале постойте пару минут, прежде чем начать движение;
- Подниматься с кровати осторожно с выпрямленной спиной. Перекладывая вес тела на живот и руки. Спину оставлять в таком положении, чтобы не повредить шов;
- Воздержаться от скручивающих движений корпуса;
- Для придания безопасного положения тела, приобретите ортопедический матрас;
- В продолжении трёх недель после хирургического вмешательства избегать сидячего положения;
- Душ разрешено использовать через трое суток после операции, ванну, через месяц.
Чтобы избежать рецидива болезни, необходимо пройти продолжительный курс лекарственной терапии, ЛФК и иных мероприятий. Профессионально выполненная реабилитация укрепляет мышцы туловища и восстанавливает функциональность позвоночника. По завершению операции по удалению позвоночной грыжи, требуется помнить, работать с тяжестями и принимать большие физические нагрузи, не рекомендуются до конца жизни.
источник
С каждым годом такая неприятная патология, как межпозвоночная грыжа, динамично набирает обороты. Ее появление в большинстве случаев происходит на почве запущенного остеохондроза. Остеохондрозы в определенном сегменте позвоночника в различной степени тяжести присутствуют у 90% населения РФ, среди которых и совсем молодой контингент людей.
Что касается его опасного осложнения, а именно межпозвонковой грыжи, то согласно недавно проведенному эксперименту, суть которого заключалась в обследовании позвоночника у 100 случайных людей, у 30 из них была обнаружена грыжа диска в легкой и умеренной форме. Причем практически все испытуемые не подозревали о таком повороте событий, хотя и не отрицали, что с болезненными признаками в спине или шее знакомы. На территории России почти 1/3 населения имеет межпозвоночную грыжу.
Согласно данным клинических наблюдений, из всех стоящих на учете пациентов – 20% нуждаются в экстренной операции, причем преимущественно по поводу поясничных межпозвоночных грыж, реже – шейных. На снимках и видео вы сможете получить хорошую наглядную информацию о специфике патологии и операционных мерах борьбы с ней. Рекомендуем обязательно ознакомиться со всеми наглядными материалами.
Осложненное заболевание, когда выявлено сдавливание нервных корешков и спинного мозга, а также отделение от грыжи секвестра, представляет невероятную угрозу для человека. Патология, в зависимости от локализации, способна привести к парализации нижних или верхних конечностей, спровоцировать ранний инсульт и вызвать серьезную дисфункцию органов малого таза, выражающуюся неконтролируемым мочеиспусканием и дефекацией.
Симптомы улучшения состояния:
- избавить от невыносимых локальных болей и болевых синдромов, иррадиирущих в различные части тела;
- ликвидировать мышечную атрофию ног и рук;
- возобновить опорно-двигательный потенциал пораженной конечности;
- нормализовать иннервацию тазовых органов;
- восстановить работу первостепенной значимости отделов ЦНС (спинного и головного мозга);
- откорректировать походку, осанку, подвижность и стабильность позвоночного столба.
Давление оказываемое на нервные волокна приносит неприятные последствия.
Благодаря внедрению инновационных нейрохирургических технологий сегодня поясничные и шейные грыжи удаляются малоинвазивными методами, обеспечивающими бережное отношение к мягким тканям и нервным позвоночным структурам, минимизацию интра- и постоперационных рисков, быстрое восстановление. Перспективные виды операций:
- эндоскопическая эктомия грыжи;
- микродискэктомия;
- лазерная вапоризация (целесообразна только при небольших размерах выпячивания).
Выделим некоторые хорошие медучреждения в рамках РФ, неплохо специализирующиеся в малоинвазивной нейрохирургии лечения позвоночных грыж.
- В Екатеринбурге удаление межпозвоночной грыжи по различным современным технологиям пациенты могут пройти в Нейрохирургическом вертебрологическом центре при ГБ №41.
- Нейрохирургическое учреждение им. Бабиченко и Разумовского, расположенное в Саратове, тоже стоит отметить с положительной стороны. Для выполнения эндоскопии, например, здесь используется передовая немецкая система TESSYS, что является большим плюсом. Она располагает более широкими визуализационными возможностями и лучшими технологиями создания оптимально выгодных минидоступов, чем операции с микроскопом. При поражениях l5 s1 это особенно актуально. Благодаря данной технике доступно обходить анатомические препятствия и удалять сильно мигрировавшие секвестры.
- Хорошую репутацию завоевал МЦ «Медеор» в Челябинске. Клиника предлагает качественное удаление грыжи на любом уровне позвоночника с использованием трансфораминальных эндоскопических систем линейки Joimax (производитель Германия), таких как TESSYS и СESSYS. Оперативное вмешательство выполняет главврач, ортопед-травматолог, д-р мед. наук Астапенков Д.С.
- Почетного места удостоилась и Окружная клиническая больница г. Ханты-Мансийск, где по современным форматам лечат пациентов с протрузиями и грыжами межпозвонковых дисков. В больнице проводятся лазерная реконструкция и вапоризация, холодноплазменная пластика, протезирование имплантатов динамической стабилизации, механическая декомпрессия, микрохирургия секвестрированных грыж посредством эндоскопической ассистенции.
В России малотравматичные способы стали осваивать и применять недавно . Соответственно, число неудачных операций у нас 2-3 раза больше.
Самый травматичный способ удаления грыжи.
Удалять грыжу, используя микроскоп, зарубежом начали с начала 70-х годов, у нас же лишь в середине 90-х. А до этого времени у нас все еще задействовали самую агрессивную радикальную методику, с наивысшими рисками осложнений и неудач, – открытую дискэктомию. Этого одного примера вполне достаточно, чтобы понять, как сильно отстает отечественный уровень развития нейрохирургии от зарубежного..
В Чехии, Израиле, Германии, эндоскопическая дискэктомия с применением системы TESSYS примерно в 95% случаев и более дает отличные результаты, тогда как в России всего в 85-90%. Нейрохирургу ужно пройти не один год обучений и стажировок в лучших мировых центрах нейрохирургии, на протяжении многих лет ежедневно выполнять с десяток подобных вмешательств. В РФ, к глубокому сожалению, далеко не каждого спинального хирурга, не без исключений, конечно, можно назвать профессионалом.
Наиболее преуспевающей страной, лидером в ортопедии и спинальной хирургии сегодня, впрочем, как и 5, 10, 15 лет назад, является Чехия. Высокое доверие среди наших пациентов и огромное признание завоевала компания Artusmed, специализирующаяся малоинвазивной хирургии позвоночника, эндопротезирования позвоночных дисков и суставов. Здесь работают специалисты с большой буквы, которые выполняют любые хирургические манипуляции с ювелирной точностью.
В Чехии цены на удаление грыжи вместе с диагностикой и реабилитацией в 2-2,5 раза ниже, чем в Германии или Израиле только на одну процедуру эктомии. После оперативных процедур в чешских клиниках всегда принято полноценно заниматься восстановлением пациента, что большая редкость для большинства популярных стран. А без адекватного реабилитационного курса оперировать позвоночник бессмысленно.
Полная послеоперационная реабилитация, соответствующая виду и сложности проведенного хирургического сеанса, индивидуальным особенностям организма человека, является обязательным требованием каждой программы лечения, и она всегда включена в стоимость медицинского пакета.
Поражение дисков поясничного отдела происходит в 80% случаев. Обусловлено это тем, что нижний отдел позвоночника – его самая нагруженная и подвижная часть. Оперативные вмешательства по поводу межпозвонковых поясничных грыж, соответственно, преобладают. Назначаются они при наличии нижеуказанных проблем.
- Серьезные отклонения в работе органов малого таза, вызванные компрессией нервных отростков конского хвоста. Такая осложненная форма заболевания характеризуется тяжелыми изменениями в работе мочеиспускательного и прямокишечного тракта, а именно непроизвольным выделением мочи или кала. У мужчин наблюдаются проблемы с эрекцией.
- Предельная слабость мышц одной ноги (нижний монопарез), произошедшая вследствие нарушения их связи с нервной системой. В основном страдают функции сгибания/разгибания и опороспособности стопы.
- Секвестрирующая грыжа, при которой возник отрыв патологической массы пульпозного ядра от диска. Оторванная часть хряща попадает в эпидуральное пространство, что представляет большую угрозу. Свободный хрящевой фрагмент может перекрыть кровоснабжение спинного мозга и, как следствие, произойдет паралич ног.
- Неэффективность консервативной терапии на протяжении 3 месяцев. Если несмотря на пройденный медикаментозный, физиотерапевтический и ЛФК курс лечения, болезнь упорно продолжает досаждать мучительными локальными и иррадиирущими болями (в пояснице, конечности, ягодице, паху и пр.).
- Большое пролабирование студенистого ядра. Для поясничного и пояснично-крестцового отделов грыжа более 8 мм подлежит удалению хирургическим путем.
Вы должны быть уверенным, что свое здоровье вы доверите надежному специалисту. Не принимайте поспешных решений! Удостоверьтесь, что те, кто делал в конкретной клинике эктомию или коррекцию грыжи, остались довольными пройденным лечением. Штудируйте отзывы и видео пациентов, в идеале – найдите способы связаться с ними и пообщайтесь лично. Изучайте рейтинги хирурга и клинического центра.
Теперь рассмотрим, когда рекомендуют специалисты удаление межпозвоночной грыжи шейного отдела. Операция необходима, если патология привела к серьезным нарушениям качества жизни, этому способствуют:
- крупный размер грыжевого образования, для шейного отдела – это 6 мм и более;
- грыжа в стадии секвестрации (необходимо удалять в экстренном порядке!);
- утрата мышечной силы руки, или парез верхней конечности (парезы чаще встречаются односторонние);
- стеноз спинномозгового канала в данном отделе;
- поражение спинномозговых корешков;
- острая недостаточность притока крови к мозгу, обусловленная сдавливанием грыжей шейных сосудов и артерий;
- отсутствие положительной динамики (сохранение неврологической симптоматики или ее усиление) после 6-12 недель грамотного комплексного лечения консервативными способами.
Прямое показание к срочному удалению грыжи.
На эффективность любого оперативного лечения влияет тот факт, сколько длится уже тяжелый патологический процесс, особенно это касается мышечной слабости и онемения. Не затягивайте с операцией, если врач настоятельно ее рекомендует, значит, решение нужно принять в ближайшие сроки. В медучреждение, где делают удаление межпозвоночной грыжи, необходимо обратиться быстрее, максимум в течение 6 месяцев. Для чего такая спешка? Чтобы не допустить необратимой дегенерации затронутых нервных окончаний и окончательной гибели нерва, так как хирургия в такой ситуации уже будет бессильна, а инвалидизация больного – неизбежна.
Бояться удаления не нужно, современные виды операций предполагают щадящую для пациента и очень корректную к внутри- и околопозвоночным структурам инвазию. Она не оказывает на близлежащие структуры травматического эффекта, что в дальнейшем позволяет перенести легко и ускоренными темпами послеоперационный этап восстановления.
Положение тела больного во время операции.
Операция длится не более 1 часа. Что касается обезболивания, при эндохирургии (при помощи эндоскопа) сеанс проводят под местным наркозом. Если применяется микрохирургическая техника, тогда в основном используется общее анестезиологическое обеспечение. Эти две ведущие технологии также подразумевают создание довольно миниатюрного доступа (1-3 см).
Цена на лазерное удаление ниже, чем на традиционные методики, что повышает интерес к подобному типу лечения. Однако всем пациентам, которых заинтересовала лазеротерапия, важно знать, что не каждому она показана. Во-первых, ее не проводят тем, кому более 50 лет. К тому же, удалить лазером грыжу разрешается только при условии, что ее размеры не превысили 6 мм, а целостность фиброзного кольца еще сохранена. В среднем эффект длится от 1 года до 3 лет.
Суть процедуры состоит в том, что внутрь межпозвоночного диска помещается игла, через которую пропускают световод, генерирующий дозированную волну лазерного излучения. Под воздействием лазера биоткань, а именно пульпозное ядро, на ограниченном поле нагревается до температуры 60 градусов по Цельсию. Данный процесс вызывает испарение (вапризацию) ткани, грыжа втягивается внутрь и прекращает раздражать нервные корешки и сосудистые структуры. Сеанс длится 15-40 минут, проходит в амбулаторных условиях под местной анестезией с использованием рентген- или КТ-контроля.
Цена вапоризации грыжи лазером в Москве, в КДЦ МГМУ им. Сеченова составляет порядка 80 тыс. рублей. Аналогичную медицинскую услугу в столице выполняют и в ЦКБ №1 «РЖД», ЦКБ Российской академии наук, Медцентре «Гарант Клиник». В Ст.-Петербурге хвалят МЦ ОАО «Адмиралтейские верфи», также медуслуга оказывается в НИИ травматологии и ортопедии им. Вредена, ГБ №40, ВМА им. С.М. Кирова.В далее представленных городах цена на подобную услугу начинается от 40 тыс. рублей. Восстановление диска лазером в Екатеринбурге проводится в МАУ «Центральная городская больница № 24». Перкутанную лазерную деструкцию диска в Красноярске можно пройти в КГУЗ «Краевая клиническая больница». Информация по лазерному удалению в городе Великий Новгород отсутствует, но можно обратиться за консультацией в Городскую клиническую больницу №13. В этом медицинском заведении практикуют современные способы мининвазивного воздействия на позвонковые диски.
Запущенные формы патологии с локализацией в шейном и поясничном отделах позвоночника оперируются посредством микродискэктомии или эндоскопической операции. Попробуем сориентировать пациентов относительно того, сколько стоят услуги хирургов. Цена операции по методу микрохирургической дискэктомии в России составляет 60-230 тыс. рублей. На эндоскопию она составит не менее 100 тыс. руб. На окончательную стоимость влияют такие факторы, как:
- квалификация оперирующего специалиста;
- сложность клинического случая;
- необходимость использования стабилизирующих систем;
- количество дней в стационаре.
Важна не клиника, город или страна, важен нейрохирург, который будет Вас оперировать.
Поэтому советуем узнавать, сколько стоит нейрохирургическое лечение при вашем диагнозе, непосредственно в конкретной клинике. Цена в Москве и Санкт-Петербурге выше чем в остальных городах. Качественно удалить межпозвонковое грыжеобразование с минимизированными рисками рецидива болезни можно в Чехии, Израиле и Германии. Как при помощи эндоскопа, так и посредством микроскопа, в каждом из этих государств операции стоят примерно одинаково: в Чехии – не более 10000 евро, в израильских и немецких госпиталях – приблизительно от 16 тыс. до 25 тыс. евро.
Результаты операций по поводу грыж поясничного отдела – самое распространенное обсуждение на форумах. Отзывы об операциях в зоне крестца и поясницы, в шейной области будущих пациентов настраивают на предстоящие лечебно-хирургические мероприятия. Однако на тематических интернет-площадках существуют противоречивые высказывания: одни призывают ни в коем случае не соглашаться ложиться на стол хирурга, другие рассказывают, что зря так боялись пойти на операцию, которая, наконец, смогла изменить их жизнь к лучшему. Так кому верить?
Среди частых послеоперационных последствий после некорректных манипуляций и плохо организованной реабилитации встречаются:
- нагноение и инфицирование операционной раны;
- образование грубых рубцовых тяжей, сдавливавающие нервные волокна и спинального канала;
- повреждение неопытным хирургом нервного образования или спинного мозга, парализация конечностей и дисфункция кишечной и мочеполовой систем, серьезные проблемам с головным мозгом;
- скорый рецидив межпозвоночной грыжи.
- введение общего типа наркоза;
- выполнение анатомической разметки на кожных покровах при помощи интраоперационной установки рентгена, человек лежит на спине;
- создание операционного доступа по кожной складке на шее спереди (разрез равен примерно 3-4 см);
- раздвижение мышц ранорасширителем (мышечные волокна не разрезаются, а только аккуратно раздвигаются);
- используя микрохирургические инструменты, под контролем высокоточного операционного микроскопа электронного типа извлекают проблемный диск вместе с грыжей;
- далее выполняется спондилодез, сращение соседних позвонков, между которыми находился извлеченный хирургом деформированный диск при помощи установки межтелового импланта (кейджа), чтобы стабилизировать прооперированный сегмент;
- в конце процедуры обрабатывается рана и накладываются швы.
Схема установки импланта в шейном отделе.
Сеанс продолжается примерно 40 минут. Спустя несколько часов после его окончания пациент может вставать и передвигаться, а ориентировочно через трое суток оформляется выписка из стационара. К несложной, в плане физических нагрузок, профессиональной и бытовой деятельности приступать можно сразу после выписки, но не в ущерб реабилитации! К физической активности разрешается вернуться через 2-3 месяца, а до этого времени стоит пройти курс восстановления (прием медикаментов, физиотерапия, ЛФК, диета и пр.).
Пред операцией выполняется введение, местного анестетика для полного обезболивания того анатомического участка, где планируется хирургия. Для высокой визуализации рабочей анатомической зоны применяется эндоскопическая установка, обладающая многократным увеличением. Данного типа микрооперация собрала вокруг себя положительные отзывы, поскольку она самым тактичным и щадящим образом нейтрализует боли. Размер доступа составляет около 8-1,5 мм. Процесс удаления грыжи поясничного диска:
- сначала выполняется прокол мягких тканей в правильной проекции, при этом пациент лежит на животе;
- в произведенный заднебоковой доступ вводятся миниатюрные элементы эндоскопа и подводятся к диску через фораминальное отверстие позвоночника, контроль расположения эндоскопа в межпозвоночном пространстве выполняется с помощью рентгенологического оборудования;
- далее в рабочую трубку помешается микрохирургический инструментарий и хирург отщипывает патологический массив пульпозного ядра, вышедший за пределы диска, и выводит его наружу через эндоскопический тубус;
- процесс удаления постоянно отслеживается на большом операционном мониторе, а при обнаружении секвестрированных кусочков грыжи, доктор от них тщательно очищает позвоночное пространство;
- по окончании сеанса операционное поле промывается, инструменты извлекаются, на рану накладывают несколько швов и стерильный пластырь.
Эндоскопическая методика подразумевает резекцию грыжи с сохранением межпозвоночного диска, а также обеспечивает максимальную интактность позвоночным и околопозвоночным структурам, после нее риск развития нестабильности позвонков практически отсутствует, как и вероятность формирования негативных реакций. Через 2 часа больной может ходить, а на следующие сутки, если состояние удовлетворительное, его отпускают уже домой. Но особенного физического режима, своеобразной послеоперационной терапии для предупреждения осложнений и восстановления полноценного объема движений строго придерживаться крайне обязательно. А это 1-2 месяца, иначе повторное возникновение болезни на этом же сегменте неизбежно произойдет снова.
Внимание! Не верьте тому, кто говорит, что ограничения по поводу физической активности после эндоскопии вообще отсутствуют, а реабилитация не нужна. Это жестокий обман недобросовестных медицинских организаций, заинтересованных только в привлечении клиентов и финансовой выгоде. Или же подобный абсурд написан человеком, далеким от медицины. Некоторые пациенты воспринимают такую безграмотную информацию за правду, и расплачиваются потом за свою наивность ценой собственного здоровья.
Эндоскопическая резекция – это сложнейшая операция на очень многосложном и функционально значимом элементе опорно-двигательного аппарата, но не такая агрессивная, как, к примеру, радикальная дискэктомия. И эффективность метода зависит не только от качества выполненного вмешательства, но и напрямую от реабилитации и дальнейшего образа жизни человека, запомните это.
Микрохирургическая операция по удалению грыж является основополагающей методикой и надежной тактикой при тяжелых диагнозах. Применяется электронный микроскоп с десятикратным увеличением и удается избежать повреждения любых главных структур, в том числе нервов, находящихся на проблемном уровне. Разрез по величине небольшой, всего 2-3 см, но оперативное вмешательство очень серьезное, требующее высокой точности нейрохирурга.
Операционный сеанс занимает около 40 минут. Человека погружают в общий наркоз. Открыв доступ, специалист бережно сдвигает нервный корешок и осуществляет пофрагментную эктомию грыжевой ткани, по возможности сохраняя большую часть диска. Если без резекции всего диска не обойтись, а такие ситуации случаются крайне редко, дегенерированный межпозвонковый элемент удаляют полностью, а в освобожденное отверстие между позвонками ставится искусственный имплантат. Он будет выполнять функции диска, сохраняя анатомическую подвижность позвоночника.
В отличие от классической дискэктомии, микродискэктомия позволяет:
- избежать кровопотерь, существенно уменьшить риски последствий;
- быстро избавить от отголосков корешкового синдрома;
- рано активизировать пациента;
- сократить сроки до окончательного восстановления двигательно-опорных функций позвоночного столба;
- ускоренными темпами возобновить работоспособность верхних или нижних конечностей.
На следующий день пациент может вставать и двигаться, а по истечении 3-5 суток покинуть клинический центр. Сидеть не разрешается на протяжении 2 недель. Прописывается ношение поясничного бандажа или шейного воротника, лимитированное по времени. Реабилитационная программа составляется индивидуально для каждого больного основным специалистом совместно с реабилитологом, физиотерапевтом, инструктором по ЛФК. Продолжительность реабилитационного курса после хирургии зависит от самочувствия пациента: у кого-то он составляет 5-6 недель, а кому-то может потребоваться 2 месяца или более, чтобы физиологические показатели вернулись к норме.
Можно ли удалять выбухание пульпозного ядра еще способами кроме малоинвазивной хирургии? Да, но базовые методики вне конкуренции. Дадим краткую характеристику редко применяемым способам. Вы сможете понять, как удаляют ими грыжи поясничного отдела и очаги другой локализации.
Принцип процедуры примерно аналогичен лазерному выпариванию, только основным активным веществом здесь выступает холодная плазма. Путем пункционного прокола в смещенное студенистое вещество вводится игла, через которую подается струя низкотемпературной плазмы. Под ее воздействием ткань внутри диска частично разрушается и формируется полость с отрицательным давлением, что стимулирует обратное втягивание выпяченного фрагмента ядра и восстановление анатомически правильной формы диска. В итоге нервные корешки и сосудистые веточки освобождаются от грыжевой компрессии, боль проходит.
Такой прием уместен исключительно при протрузиях до 6 мм, то есть на раннем этапе патологии. Нельзя прибегать к данной технологии в возрасте 50 лет и старше, а также при выраженном пролабировании, то есть если размер выпячивания составляет более чем 6 мм. Практически все, кто удалял патоморфологическое образование посредством холодноплазменного воздействия, не нарушая рекомендационных правил, отмечают исчезновение болевого синдрома в течение первой недели. После такой терапии, как и после лазеролечения, спустя 1-3 года, возникает потребность в повторении лечебного сеанса, поскольку заболевание снова дает о себе знать. При застарелых и больших грыжах эта технология не действует.
Эта технология не подходит для лечения запущенных форм патологии, тем более, с ее помощью не выполняют удаление секвестра. Нетравматичная процедура целесообразна лишь на начальной стадии заболевания, когда, несмотря на небольшой размер грыжи, наблюдается сильная болезненная симптоматика, не купируемая традиционными обезболивающими средствами. Преимущественно гидропластику используют при несильных протрузиях, располагающихся в пояснично-крестцовой области.
Минимальная инвазивность обеспечивает миниатюрный в диаметре зонда нуклеотома, который чрескожно вводят в диск под контролем ЭОП под местной анестезией. Через зонд во внутреннюю зону диска подается высокоскоростная струя физраствора, измельчающая частично ткани пульпозного ядра (на 40 %). После разреженная студенистая субстанция вместе с внедренным раствором эвакуируется через внутренний порт зонда. Грыжа прекращает раздражать нервный корешок, вызывать его отек и воспаление, а вместе с этим устраняется и болевой синдром.
После гидропластической декомпрессии неприятный дискомфорт в пояснице пропадает в раннем послеоперационном периоде. Вечером в тот же день, когда была сделана процедура, пациента выписывают с предоставлением основных рекомендаций по ограничению физических нагрузок. Пойти на работу можно уже через 2-3 суток.
На заметку! В Чехии все эффективные и безопасные тактики миниинвазивного удаления грыжеобразования в позвоночнике практикуются на протяжении нескольких десятков лет. Отменная квалификация врачей и богатый опыт, безупречно оснащенные операционные залы и блоки диагностики позволяют предельно минимизировать все существующие риски развития негативных последствий и добиться послеоперационных результатов. Прогноз на благоприятный исход составляет 95%-100%.
источник
Удаление межпозвоночной грыжи: показания к хирургическому вмешательству, виды операций, возможные осложнения
Грыжа между позвонками — распространенное и небезопасное выпячивание, которое чаще диагностируется у людей среднего и пожилого возраста. У молодых пациентов она тоже не является исключением.
Патологию на ранних стадиях можно лечить консервативными методами. Если же заболевание уже перешло в запущенное состояние, то, чтобы вернуть пациента к полноценному образу жизни, удаление межпозвоночной грыжи неизбежно.
Удаление позвоночной грыжи имеет строгие показания:
- неэффективность традиционной терапии, о которой свидетельствует постоянная боль и другие симптомы патологического процесса;
- параличи и парезы, а также другие неврологические признаки;
- появилось недержание мочи или кала, развилась импотенция у мужчин;
- прогрессирующая атрофия мышечной ткани;
- спондилолистез;
- защемление грыжи;
- сдавливание нервов, регулирующих функциональность тазовых органов.
Это практически все показания к операции. Решение о проведении вмешательства должен принимать только квалифицированный специалист после прохождения больным ряда диагностических исследований. В обратном случае вместо ожидаемого улучшения, хирургическое лечение может только навредить.
Удаление грыжи, цена которого зависит от типа операции, можно проводить не всегда.
Существуют такие противопоказания к вмешательству:
- новообразование злокачественного или доброкачественного характера;
- сужение спинномозгового канала;
- инфекционное поражение и воспаление в области локализации грыжи;
- сдавливание нервов рубцовой тканью;
- гипертонический криз;
- тяжелая недостаточная функциональность сердца в стадии декомпенсации;
- коматозное состояние.
Только доктор имеет право давать рекомендации пациенту относительно оперативного вмешательства. Но, принимая такое серьезное решение, лучше проконсультироваться с несколькими специалистами.
Существует несколько видов операций по удалению выпячиваний позвоночного столба.
Целесообразность каждого из них определяет врач:
Каждая из представленных операций имеет свои показания и противопоказания. Тип вмешательства назначается, исходя из размера выпячивания, степени тяжести заболевания, интенсивности симптоматики.
Питание после удаления межпозвоночной грыжи должно быть полноценным, но диетическим. Следует употреблять кальцийсодержащие продукты: рыбу, молоко, сыр, творог и т. д.
Необходимы блюда, в которых присутствует желатин. Также врач назначит комплекс необходимых витаминов и минералов для скорейшего восстановления. От твердой пищи на некоторое время придется отказаться.
В зависимости от того, какие методы удаления межпозвонковой грыжи были выбраны, должна соблюдаться инструкция по их проведению и реабилитации.
Даже, если врач и пациент полностью придерживаются всех требований, в 25% — 30% всех случаев возникают послеоперационные осложнения:
- Кровотечение. Оно может появиться как во время процедуры, так и после ее завершения. Причиной этому является повреждение сосудов. Срочная помощь врача здесь обязательна.
- Длительная слабость, тошнота и рвота, как реакция на препараты для наркоза.
- Хронические болевые ощущения, способные усиливаться. Такие последствия встречаются чаще других. Связаны они с повреждением нервных окончаний и близлежащих тканей во время операции.
Существуют и отдаленные осложнения после удаления межпозвоночной грыжи:
- тромбоз в сосудах ног;
- повреждение спинномозговых оболочек;
- рецидив межпозвоночной грыжи (после удаления выпячивания мышцы становятся слабее, а еще частично удаляется диск, что приводит к относительной нестабильности позвоночного столба);
- повреждение спинного мозга или нерва;
- грубое рубцевание тканей на месте проведения операции (при этом нарушается подвижность указанного сегмента позвоночника).
Оперативное вмешательство — это радикальный метод лечения грыжи. Сегодня он применяется все реже, так как показаний для его применения немного. Так как удалить грыжу позвоночника можно в любой момент, лучше не торопиться с таким решением, а проконсультироваться у нескольких специалистов и попробовать пролечиться консервативно. Ведь сейчас существует столько инновационных разработок для успешной терапии!
Узнать больше информации о проведении удаления выпячиваний позвоночного столба и риске возможных осложнений можно на видео в этой статье.
источник
Грыжа поясничного отдела позвоночника относится к тяжелым заболеваниям опорно-двигательного аппарата. На начальной стадии патологического процесса отдают предпочтение консервативным терапевтическим схемам. Операцию по удалению грыжи поясничного отдела позвоночника проводят в том случае, когда уже не остается других способов помочь пациенту.
Операция при межпозвоночной грыже выполняется только после комплексной диагностики пациента.
- клинический анализ мочи и крови;
- флюорография (повторно не проводится, если после последней прошло менее 6 месяцев);
- электрокардиограмма, а пациентам старше 40 лет тщательное обследование у кардиолога;
- больным, наблюдающимся у гастроэнтеролога, перед операцией на позвоночнике показана гастроскопия для исключения кровотечений и прободных язв;
- если анализ крови показывается повышенное содержание сахара, то необходимо дополнительно проконсультироваться у эндокринолога;
- рентгеновский снимок пояснично-крестцового отдела в двух проекциях;
- МРТ и КТ поясницы.
На снимках МРТ идеально видны все изменения в мягких тканях, а также он отчетливо визуализирует межпозвоночные диски, хрящи, новообразования, спинной мозг, нервную и сосудистую ткани. МРТ помогает точно определить размеры грыжи поясничного отдела позвоночника перед операцией.
Удаление позвоночной грыжи проводят по абсолютным или относительным показаниям. О целесообразности хирургического вмешательства принимает решение ведущий пациента невролог или целый консилиум врачей.
- Секвестирование. Это патологическое состояние, при котором ядро диска полностью оказывается в эпидуральном пространстве. На фоне этого происходит компрессия спинномозговых корешков и появляется острая боль, локализованная в поясничной области, и постепенно переходящий в нижние конечности. Без хирургического вмешательства может наступить паралича.
- Парез нижних конечностей. Такое клиническое проявление патологии указывает на то, что поврежденные нервные волокна нарушили работу ЦНС. Без иссечения грыжи уже через 30 дней после появления первичной симптоматики может развиться полная атрофия мышц.
- Грыжа большого размера. Если она перекрывает большую часть позвоночного канала, то возникает кауда-синдром, который сопровождается нарушением процессов выделения организмом мочи и кала, а также снижением эректильной функции у сильного пола. Если не прибегнуть к хирургическому вмешательству, то прогноз окажется неутешительным.
Стоит ли делать операцию по удалению межпозвоночной грыжи в поясничном отделе спины также решают с учетом того, наблюдается ли положительная динамика от назначенной ранее терапии в течение 2 месяцев. Но даже если имеются серьезные показания к операции при грыже позвоночника, то как именно ее решат удалять может сильно отличаться у разных пациентов.
Существуют различные виды операций по удалению грыжи позвоночника. Какой хирургической манипуляции по иссечению грыжи в поясничном отделе отдать предпочтение, решает нейрохирург. Предварительно больной проходит тщательное обследование, а также учитывается стадия развития дегенеративного процесса, сопутствующая симптоматика и общее состояние пациента.
- дискэктомия;
- ламинэктомия;
- эндоскопическое удаление;
- микрохирургия;
- нуклеопластика;
- лазерная операция.
У любого из перечисленных методов имеются свои достоинства и недостатки. Когда при проведении операции по удалению грыжи отдают предпочтение тому или иному методу, то учитывают все особенности течения патологического процесса, а также финансовые возможности пациента.
Дискэктомия является классической операцией, которая подразумевает открытый разрез и полное/частичное удаление поврежденного диска. Удаление грыжи межпозвоночного диска таким способом занимает около 2 часов. После дискэктомии соседние позвонки срастаются. Но в некоторых случаях прибегают к трансплантации кости.
Нужно ли оперировать дегенеративные изменения межпозвоночного диска именно таким способом решает консилиум врачей. Дискэтомии могут отдать предпочтение с учетом того, что после ее проведения крайне редко случаются рецидивы заболевания.
Ламинэктомия применяется при наличии серьезных осложнений или при появлении крупных новообразований. После выполнения такой операции на позвоночнике грыжа перестает беспокоить на фоне того, что ее удаляют вместе с дужкой позвонка. Устранение компрессии освобождает пациента от боли.
Межпозвоночную грыжу поясничного отдела таким способом удаляют под общей анестезией. На проведение ламинэктомии может уйти 2-3 часа. Иногда на место иссеченной позвоночной дужки устанавливается трансплантат кости, взятой у больного.
Эндоскопическая операция при грыже поясничного отдела позвоночника выполняется с применением спинального эндоскопа. Эта методика считается достаточно щадящей, поскольку в процессе практически не повреждаются мышечные волокна и связи, а также практически сведен к минимуму риск кровотечения. Кроме того, для введения эндоскопического оборудования достаточно сделать небольшое рассечение тканей (1,5 см). Однако не любую грыжу позвоночника возможно устранить с помощью этого метода.
Микрохирургическое удаление поясничной грыжи является «золотым стандартом» в борьбе с данной патологией. Выполняя такую хирургическую манипуляцию, нейрохирург использует микроскоп и базовый набор инструментов для микрохирургии. Его задача — освободить нервные корешки от компрессии. Разрез при таком иссечении дегенеративных изменений пояснично-крестцового отдела позвоночника незначительный, поэтому рубцы практически не заметны.
Нуклеопластика — это хирургическое вмешательство, требующее минимального проникновения и направленное на коррекцию ядра позвоночного диска. Такая операция по удалению позвоночной грыжи выполняется под местным обезболиванием и не требует рассечения тканей. Основная ее задача — разрушить и удалить пульпозное ядро (полностью или частично) с помощью различного физического воздействия.
Такие мало проникающие вмешательства становятся все более популярными. Но сделать операцию именно таким методом получится не при всех грыжах позвоночника. Если МРТ показывает разрыв фиброзного кольца, то нуклеопластику не проводят.
- Холодноплазменная нуклеопластика. При межпозвоночной грыже операция по реконструкции диска с помощью плазмы может оказаться очень актуальной. Через специальную иглу в диск вводится электрод, подающий плазму в виде струи. Холод разрушает клетки грыжи, при этом пульпозное ядро уплотняется и восстанавливается. Вся манипуляция занимает от 15 минут до получаса. А болевой синдром проходит сразу по окончании нуклеопластики.
- Гидропластика. Специальной иглой делается еле заметный прокол (2-3 мм) под контролем рентгенографии. В прокол под мощным давлением поступает изотонический раствор натрия. А затем вместе с жидкостью удаляются и фрагменты диска.
- Интервенционная дискотомия. К пульпозному ядру подводится очень маленький аппарат, который имеет вращающуюся головку, напоминающую миксер. Он ударным воздействием разрушает ядро, которое затем отсасывается.
После нуклеопластики на поясничной области позвоночника рекомендовано носить ортопедический корсет и избегать физических нагрузок, как минимум, на протяжении 14 дней.
Операция по удалению межпозвоночной грыжи поясничного отдела в лазерной хирургии считается малотравматичным способом лечения. В медицинской практике лазер используется как для разрушения, так и для восстановления.
Иссечение дегенеративных изменений в позвоночнике посредством лазера осуществляют, если отсутствует секвестр пульпозного ядра.
- прокол кожного покрова и введение иглы в диск;
- энергетическое воздействие лазером, который подается в иглу;
- выпаривание жидкости и усыхание грыжи.
Явным достоинством хирургического лечения с помощью лазера является полное отсутствие рубцов, короткий период реабилитации и восстановления.
Осложнения после операции по удалению межпозвонковой грыжи встречаются редко, но имеют место:
- повреждения нерва;
- инфицирование;
- невозможность удаления некоторых аномалий.
Современные методы иссечения позвоночной грыжи, как правило, дают положительный результат, и пациентам не приходится сталкиваться с большинством послеоперационных осложнений. Рецидив заболевания случается только у 5 пациентов из 100. Малоинвазивные методы сокращают реабилитационный период.
Тем не менее, соглашаясь на операцию, пациенты хотят знать о всех возможных последствиях после удаления грыжи.
- через определенный промежуток времени боль возвращается и начинает быстро прогрессировать остеохондроз поясничного отдела;
- стеноз позвоночного канала, возникающий на фоне образования рубцов и соединительнотканных тяжей;
- воспаление в эпидуральной области спинного мозга;
- рецидив грыжи позвоночника;
- утрата двигательных функций, на фоне травмирования нервных волокон в ходе операции.
Если же пациент проявляет бдительность и четко придерживается всех рекомендаций нейрохирургов и неврологов, то восстановительный период пройдет довольно гладко.
Видео — грыжа диска
Правильное восстановление после операции по удалению грыжи позвоночника поможет избежать многих печальных последствий.
- после иссечения грыжи на протяжении первых 14 дней не рекомендуется сидеть, поднимать и носить тяжести;
- необходимо исключить наклоны и резкие движения;
- противопоказаны любые механические воздействия на оперированную область (массаж, мануальная терапия);
- в течение 2-3 месяцев носить ортопедический корсет для позвоночника;
- избегать длительного пребывания в статичной позе, а также прыжков даже через 60 дней после хирургических манипуляций;
- под наблюдением специалиста по ЛФК необходимо выполнять комплекс упражнений для позвоночника.
Операция на пояснице — это не приоритетный метод лечения грыжи позвоночника, но в некоторых случаях она является единственно верным решением. Чтобы не пришлось прибегать к радикальным методам, нужно стараться не допускать осложнений заболевания и лечить его на ранних этапах с помощью консервативных методов.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
источник

Реабилитации после удаления грыжи поясничного отдела — это довольно долгий процесс. Межпозвоночная грыжа возникает в основном у людей после 30 лет. Грыжа поясничного отдела позвоночника встречается гораздо чаще, чем грудная или шейная. Хирургическое вмешательство для лечения этой болезни требуется не так часто. Но, тем не менее, врачи назначают эту процедуру своим пациентам. Поэтому очень важно знать, как проходит реабилитация после удаления грыжи поясничного отдела позвоночника.
Реабилитационный период включает в себя ЛФК – лечебные упражнения, физиотерапевтические процедуры и медикаментозное лечение. Также курс реабилитации включает в себя три восстанавливающих этапа, которые будет подробно рассмотрены.

Позвоночный столб состоит из позвонков и межпозвоночных дисков, которые достаточно хрупкую структуру. Поэтому необходимо ответственно подходить ко всем рекомендациям лечащего врача, чтобы сохранить спину в здоровом состоянии.
Так сложилось, что пациенты, перенёсшие операцию, считают, что они полностью излечились и болезнь к ним больше не вернётся. На деле всё обстоит так, что если не следовать всем рекомендациям врача, то межпозвоночная грыжа может появиться снова. Чтобы избежать рецидива и восстановить двигательные функции, следует правильно организовать процесс восстановления организма.
Пациенту необходимо не только покой и снижение физических нагрузок после проведения операции. После операции боль может полностью исчезнуть или остаться небольшое болевое ощущение в области разреза, которое легко снимается с помощью обезболивающих средств. Если в этот период не принимать назначенные препараты или нарушать режим, то это верный путь к появлению новой грыжи.
Реабилитация – это долгий процесс. Сколько именно она будет длиться, зависит от тяжести заболевания и усилий самого пациента. Только комплексный подход к восстановлению организма принесёт максимальный эффект.
В статье подробно расскажем о всех этапах и особенностей после удаления грыжи позвоночника, а также приведём отзывы реальных пациентов.

Этот натуральный метод восстановления известен нам уже сотни лет …
Хирургическая операция не всегда проходит идеально, что может привести к различным осложнениям. Какие же последствия могут появиться (тьфу-тьфу-тьфу) при удалении межпозвоночной грыжи?
При наркозе:
- при подаче наркоза – деформация пищевода или трахеи;
- аллергия на компоненты, входящие в состав анестезии.
При операции:
- бесконтрольное снижение артериального давления;
- остановка сердца или дыхания;
- разрыв оболочки спинного мозга, что может привести к постоянным мигреням;
- заражение спинномозговой и цереброспинальной жидкости;
- повреждение возвратного нерва, что может привести затруднению дыхания и потере голоса. Он самостоятельно восстанавливается через пару месяцев;
- вероятность повреждения нервных корешков;
- случайная травма спинного мозга, что может привести к параличу, неврологическим заболеваниям и другим болезням;
- повреждение артерии Адамкевича, особенно в области грыжи L4-S1, где заболевания появляется чаще всего. Это приводит к параличам и недержанию мочи.

После операции:
- остеомиелит позвоночных тел – гнойные образования, влияющие на функции позвонков. Это ведёт к перелому позвоночника;
- токсичное отравление внутренних органов;
- стеноз позвоночного канала, при этом происходит сдавливание спинного мозга и нервных корешков. При этом показано повторное хирургическое вмешательство;
Что такое стеноз позвоночного канала
- рецидив заболевания – это повторное появление новой грыжи в области проведения операции. Может случиться уже через год после процедуры удаления грыжи диска;
- смещение позвонков с повреждением межпозвонкового диска, и как следствие – появление протрузии или грыжи.
Запомните! Хирургическое удаление межпозвоночной грыжи не ведёт к инвалидности. Если выполнять все требования врачей, то возвращение к нормальной жизни произойдёт очень быстро.
Оперативное вмешательство – это не единственный способ удаления грыжи. Существуют и другие методы лечения этого заболевания позвоночника. Поэтому делать операцию надо при отсутствии пользы от других видов терапии в течение полугода.

Светлана: После 1 курса спина проходит навсегда! Я долго искала, как вылечить спину.
Перепробовала все методы и мне помог именно этот способ. Мои результаты я написала в своем блоге.
После проведения операции у пациента ещё долгое время могут быть неприятные ощущения: снижение чувствительности, воспалительные процессы, боли. Реабилитационный период должен вернуть возвратить прежний образ жизни пациента и включает в себя:
- нормализация работы позвоночника;
- устранение болевого синдрома;
- восстановление целостности опорно-двигательного аппарата;
- укрепление мышечного корсета;
- восстановление работы всего организма и возвращение к прежнему образу жизни.

Самые важные цели: восстановление нормальной жизнедеятельности и снижения риска появления новой грыжи.
Период реабилитации может занимать до 12 месяцев, смотря какие возникли осложнения и степень заболевания.
Также очень важно укрепить мышечный корсет, куда входят глубокие мышцы спины, живота, пояснично-крестцового отдела. Если мышцы слабые, то организму тяжело держать позвоночник нормальном состоянии. Это приводит к образованию грыжи.
Для максимальной эффективности реабилитационного периода требуется рекомендации всех профильных специалистов: хирурга, невропатолога, вертебролога, реабилитолога и других врачей.
Чем обоснован выбор типа реабилитационных процедур:
- тип оперативного вмешательства;
- особенности организма пациента;
- возраст;
- тяжесть заболевания;
- послеоперационные осложнения.
Основные типы восстановительных лечебных процедур:
- физиотерапевтические процедуры;
- ношение поддерживающего корсета и бандажа;

Несколько месяцев назад меня скрутило на даче, резкая боль в пояснице не давала двигаться, даже не смогла идти. Врач в больнице поставили диагноз остеохондроз поясничного отдела позвоночника 2 степени, грыжа дисков L3-L4.
Прописали Артрозан и Мильгамму, но они не помогали. Терпеть эту боль было невыносимо. Вызывали скорую, они поставили новокаиновую блокаду и намекнули на операцию. Я все время думала, об этом, что окажусь обузой для семьи…
Все изменилось, когда дочка дала почитать мне одну статью. Не представляете на сколько я ей за это благодарна. Эта статья буквально вытащила меня из инвалидного кресла.
Последние месяцы начала больше двигаться, весной и летом каждый день езжу на дачу. Кто хочет прожить долгую и энергичную жизнь без остеохондроза, уделите 5 минут и прочитайте статью.
Этапы восстановления после операции по удалению межпозвоночной грыжи:
- Спустя 7-14 дней. В этот период надо устранить болевые симптомы, оказать психологическую поддержку. Вставать с кровати и ходить уже можно через 2-3 дня после процедуры. Вставать с кровати разрешено только с поддерживающим корсетом. Его необходимо применять не менее 2 месяцев по 3-6 часов в день, например при ЛФК и прогулках, а на ночь снимать. Пациенту назначается повторное обследование, а также медикаментозное лечение. Лечебной гимнастикой уже можно начать заниматься, но предпочтительно в лежачем положении. Без жёсткого корсета запрещено вставать даже в туалет. Случайные движения могут спровоцировать появление воспалений, отёков и болей. Боль в ноге после операции может ещё появляться несколько недель, которая пройдёт сама по себе.
Поддерживающий корсет после операции
- Через 2 месяца. Подготовка пациента к прежнему образу жизни. В этот период надо нельзя делать повороты и наклоны, а также садиться.
- Спустя 3 месяца после операции. На этом этапе обязательно выполнять ЛФК, чтобы укрепить мышцы и предотвратить появление грыжи. Этот период продолжается до года, но заниматься профилактикой рецидива заболевания следует всю жизнь. Вероятность повторения приступа составляет 5-10%. Одна из главных причин рецидива — это неграмотный хирург, плохая реабилитация и нарушение пациентами важных правил.
Когда можно садиться после удаления грыжи поясничного отдела позвоночника? Средний срок запрета на сидение составляет от 4 до 6 недель. Вас должны научить, как это делать правильно.
Принципы восстановительного периода:
- правильное назначение реабилитационных процедур для скорейшего выздоровления;
- тщательный врачебный контроль над здоровьем пациента с обязательным участием хирурга, делавшим операцию на позвоночнике.
Истории наших читателей

По ее словам, боль была словно собаки грызут ее ноги и спину. И я ничем не мог ей помочь, только держал за руку и успокаивал. Она колола себе обезболивающие и засыпала, а через некоторое время все опять повторялось…
Утром, проснувшись, жена все чаще и чаще плакала. Улыбка полностью пропала с ее лица, словно наш дом навсегда покинуло солнце. Передвигалась она тоже с трудом — коленные суставы и крестец не давали возможность даже повернуться.
Первая ночь после применения этого нового средства прошла впервые без криков. А утром жена подошла ко мне веселая и говорит с улыбкой: «А боли-то нет!» Буквально на шестой день я купил про запас еще шесть упаковок. И впервые за эти 2 года я увидел свою любимую жену счастливой и улыбающейся. По дому она порхает, как ласточка, лучи жизни играют в ее глазах.
| Этап | Срок | Особенности |
|---|---|---|
| Первый (ранний, восстановительное лечение) | 1-14 суток |
|
| Второй | 15-60 дней |
|
| Третий (возвращение к прежнему образу жизни) | 60 дней — до полного выздоровления |
|

Меня зовут Мария, мне 42 года. Несколько лет назад у меня был тяжелейший грипп, после которого я загремела в больницу с осложнениями. Одним из осложнений стал воспалительный процесс в пояснице и суставах. Рентген показал начальные признаки поясничного остеохондроза и грыжи. А мне на тот момент было 39 лет.
При ходьбе при подъеме по лестнице в пояснице и ноге возникала ноющая боль.
Я перепробовала много: Вольтарен, Мильгамму, Диклофенак… Что-то помогало больше, что-то меньше. Но только это новое средство убрало жуткие боли. Последний рентген ничего не показал.
Так и хочется помахать этим снимком перед врачами, которые говорили, что хуже может быть, а лучше уже не станет. Средство держу под рукой и всем рекомендую. Меня оно спасло, это точно.
В послеоперационный период до трёх месяцев после операции строго запрещено:
- принимать сидячее положение. При езде в автомобили надо принять лежачее или полусидячее положение. Это связано с дополнительной нагрузкой на поясницу. Садиться за руль разрешено только по истечении трёх месяцев после операции;
- поднятие тяжестей более 2-3 кг;
После операции нельзя поднимать тяжёлые вещи в течение 3 месяцев
- передвигаться без поддерживающего корсета. Его можно носить не дольше трёх часов в сутки;
- резкие движения спиной, скручивания, повороты, прыжки. Это может привести к травмам позвонков и дисков;
- различные физические упражнения без консультации доктора;
- принятие обезболивающих препаратов, не одобренных лечащим врачом, даже если появилась сильная боль. В этом случае стоит сходить на приём к врачу;
- сеансы мануальной терапии;
- отказ от курения, алкоголя и других вредных привычек;
- контроль веса.
Важно защищать место, где была проведена операция от любых физических нагрузок и переохлаждения.
В период от трёх месяцев до года надо придерживаться следующих правил:
- долгое время находится в одной и той же позе;
- перед физическими нагрузками требуется разминка мышц;
- запрещена тряска и долгие поездки в транспорте;
- нельзя поднимать тяжести от 5 до 10 кг. Максимальный вес должен определить врач;
- запрещено переохлаждать организм;
- необходимо несколько раз в день принимать горизонтальное положение на 20 минут.
На протяжении всей жизни требуется соблюдать все рекомендации, какие вам даст ваш лечащий врач, чтобы предотвратить появления новых межпозвоночных грыж.
Болезни позвоночника и суставов лечатся только натуральными компонентами?
Мы привыкли думать, что в отличие от медицинских препаратов, натуральные вещества не способны полностью вылечить болезнь. Но оказалось, что пластыри Zb Pain Relief действуют куда эффективнее своих аптечных конкурентов. Как он работает:
- В первые 1-2 часа натуральные компоненты пластыря проникают внутрь сустава и эффективно снимают даже острую боль;
- Спустя сутки полностью уходит дискомфорт, спазмы и воспаление
- На третий день начинается выведение солей и полноценное восстановление суставов и хрящей;
- Спустя 2 недели человек чувствует себя полностью здоровым;
- По истечении полного курса лечения болезнь полностью проходит.
Мнение врача:
«Я был крайне удивлен, когда узнал о пластырях Zb Pain Relief. Это средство полностью натуральное и при этом, действительно, эффективнее многих аптечных препаратов. Что еще удивительнее, так это цена. Пластырь дешевле своих конкурентов в разы, что для меня очень важно, ведь, таким образом, средство доступно большему количеству моих пациентов.»
Основные типы реабилитационных процедур включают в себя физиопроцедуры, приём лекарств, массаж, лечение в санаториях, иглоукалывание, ЛФК.
Методов физиотерапевтического воздействия существует немало. Их может назначить лечащий врач в любой период восстановления. Цель процедур – устранение болей, отёков, спазмов в мышцах, нормализация кровообращения.
- Электрофорез или ионофорез. Этот метод реабилитации предназначен, чтобы усилить проникновение медицинских препаратов в глубокие ткани. С помощью электро- и ионофореза можно избавиться от болей и значительно сократить время реабилитации.
- Грязевые обёртывания. Они рассасывают рцы, снижают болевые и воспалительные процессы.
Грязевые обёртывания при грыже позвоночника
- УВЧ терапия. Воздействие на организм человека электромагнитным полем. При этом улучшается кровообращение, повышается тонус мышц, клетки начинают более активно восстанавливаться. Также процедура имеет обезболивающий и противовоспалительный эффект.
- Электрическая внутритканевая стимуляция. Улучшает питание костной и хрящевой тканей. Происходит усиленное восстановление поражённых нервных корешков.
Электрическая внутритканевая стимуляция при грыже
- Фонофорез. Это комбинированный физиотерапевтический метод, при помощи которого под действием ультразвуковых волн вводятся лечебные препараты. Оказывает эффект, похожий на массаж, но при этом не оказывает механическое воздействие. Ультразвуковая терапия снимает отёки и воспаления.
- Магнитная терапия. Методика восстановления основана на воздействии магнитным низкочастотным полем. При этом быстро восстанавливается нормальное функционирование опорно-двигательной системы, улучшаются обменные процессы, снимается боль и воспаление.
Сразу после проведения операции может появиться боли, возникающие из-за остаточных явлений грыжи диска. Чтобы справиться с болями и восстановить организм, рекомендуется приём различных медикаментов.
- Для устранения болевых симптомов пациентам выписывают НПВП (нестероидные противовоспалительные препараты). Названия лекарств: Ортофен, Диклофенак, Ибупрофен, Нурофен, Мовалис, Найз, Мелоксикам и др.
- Чтобы улучшить кровообращение в тканях и восстановить питание дисков назначают Актовегин, Кавинтон, Пикамилон, Никотиновую кислоту т.д.
- Хондропротекторы выписывают, чтобы ускорить регенерацию хрящевой ткани: Артра, Алфлутоп, Терафлекс, Дона и др.
Артра — хондропротектор
- Для устранения спазмов в мышцах используют миорелаксанты: Сирдалуд, Баклосан, Мидокалм.
- Повреждённые нервные корешки после проведения операции необходимо как можно быстрее восстановить, а также нормализовать работу нервных волокон. Для этого назначают витамины группы B: Мильгамма, Комбилипен, Нейромультивит и др.
Мильгамма
Хорошая статья в продолжение:
Лечебные пластыри
Пластыри при лечении радикулита имеют преимущества в удобстве использования, длительном обезболивающем действии и малом количестве противопоказаний.
Zb Pain Relief (Пэйн Релиф). Это ортопедический китайский пластырь, который устраняет боль, воспаление, спазмы в мышцах и восстанавливает повреждённую хрящевую ткань в позвонках. В состав входят более 30 натуральных компонентов. Лечебные компоненты пластыря тают за счёт температуры тела и обеспечивают длительный обезболивающий эффект в течение 3 дней. Прочитать подробнее о пластыре >>>

Перцовый пластырь. При радикулите это изделие обеспечивает сильный прогревающий эффект. В состав входит экстракт вытяжки стручкового перца. Может вызвать ожог кожи. Стоимость перцового пластыря – от 15 р.

Чёрный нефрит. В этом обезболивающем пластыре лекарственные вещества проникают глубоко в кожу, эффективно снимая воспаление и боль. Изделие влияет на саму причину возникновения болевого синдрома. Действует пластырь в течение 2 суток. В состав ортопедического пластыря входит более 40 натуральных трав. Прочитать подробнее о Чёрном нефрите >>>

Версатис. Это японский пластырь с лидокаином, который снимает боль и воспаление в спине. Лидокаин является анестетиком, который блокирует нервные импульсы от болевой области к головному мозгу. Пластырь действует в течение 12 часов. Стоимость Версатиса от 850 р.

Injoint. Это прозрачный гель-пластырь, который хорошо помогает при множестве заболеваний позвоночника и суставов. В состав входит 3 мощных природных компонента: пчелиный яд, змеиный яд и панты маралов. Инджоинт снимает сильные боли и воспаления, влияет на саму причину болезни. Действует изделие 1-2 суток. Прочитать подробнее о средстве >>>

Вольтарен. Это пластырь с диклофенаком. Эффективно снимает воспаления и слабую боль. Возможно появление побочных эффектов. Не влияет на причину болезни. Действует Вольтарен 24 часа. Цена – от 250 р.

Нанопласт Форте. Самый рекламируемый китайский пластырь. Действие основано на излучении магнитного поля и инфракрасного излучения, прогревающего повреждённую область. Действует 12 часов. Цена – от 170 р.

Кетонал Термо. Это согревающий пластырь, имеющий в своём составе железный порошок и активированный уголь. Действует изделие в течение 12 часов. Улучшает кровообращение, снимает спазмы и боли. Цена от 750 р.

Уникальные мази
Osteosanum (Остеосанум). В мазь входят панты маралов, которые являются редким веществом. Панты алтайских маралов добывают из рогов оленей всего один раз в год. Вещество значительно улучшает состояние хрящевой ткани в суставах и межпозвонковых дисках. Дополнительно мазь Остеосанум способствует уменьшению боли и воспаления. Прочитать подробнее про мазь Osteosanum >>>


Сустафаст. Крем содержит такие уникальные вещества, как печень акулы, глюкозамин, хондроитин и экстракты различных целебных трав. Этот крем имеет 13 патентов на изобретение. Средство в короткие сроки уменьшает сильную боль. Прочитайте подробнее про крем Сустафаст >>>

Крем-воск «Здоров». Имеет уникальный состав: кедровая живица, прополис, пчелиная огнёвка, пчелиный подмор, воск и яд, витамины группы B. Крем-воск эффективно восстанавливает поражённые суставы и диски позвоночника, улучшает состояние кровеносных сосудов, снимает болевой синдром, воспаление и сильный отёк, способствует уменьшению отложения солей. Узнать подробнее про крем-воск Здоров >>>

Крем «Акулий жир». Что входит в состав этого средства? Акулий жир, камфора и хондроитин. Этот эффективный крем быстро снимает острую боль, значительно улучшает объём движений, снимает отёки. Прочитать подробнее про крем «Акулий жир» >>>

Артропант. Это достаточно редкий крем – всего производят 1,5 тысячи упаковок в год. Это связано с редким веществом крема – панты маралов, которое добывают в ограниченном количестве. Средство великолепно регенерирует и защищает хрящевую ткань, влияя на саму причину заболевания. Узнайте подробнее про крем Артропант >>>

Массаж обычно назначают через два месяца после выписки из клиники. Процедуры должны быть щадящими и улучшающими приток крови в тканях спины. Особенно он будет полезен при онемении конечностей и слабости.
Через пару месяцев после оперативного лечения пациент может отправиться на грязевой или минеральный санаторий. Это считается самым лучшим вариантом полного восстановления после операции. На курорте проводят следующие процедуры:
- лечебная физкультура;
- физиотерапевтические процедуры;
- правильное питание;
- механотерапия – лечение с помощью различных механических аппаратов;
Механотерапия после операции по удалению грыжи
- гелиотерапия — солнцелечение;
- пелоидотерапия – лечение лечебными грязями;
- талассотерапия – положительное влияние на организм морским климатом и купаниями в море.
При правильной реабилитации, проводимой не менее полугода, полностью сохраняет эффект от операции и возвращает человека к прежнему образу жизни.
Правильное питание после операции играет важную роль. В самые первые дни после процедуры пища должна содержать много клетчатки и легко усваивается организмом. Нельзя допускать проблем с кишечником, чтобы не было дополнительной нагрузки на мышцы живота.
Позже рекомендуется снизить калорийную пищу, чтобы не набрать вес. Ожирение ведёт к лишней нагрузке на позвоночный столб.
Рекомендуется также принимать различные лечебные ванны.
- Сероводородные и сульфидные ванны. Восстанавливают повреждённые ткани, нормализуют кровообращение, расслабляют мышцы, снижают воспалительные процессы.
- Скипидарные ванны. Усиливают восстановление тканей, рассасывают рцы.
- Радоновые ванны. Нормализуют нервно-мышечную проводимость, а также усиливают кровообращение.
Радоновые ванны в санатории
- Травяные ванны. Устраняют напряжение и боли в мышцах спины.
Этот тип восстановительного лечения оказывает общий расслабляющий эффект на организм. Помните, что после операции нельзя долго находиться в воде (не более получаса).
Короткие обливания холодной водой также очень полезны, так как улучшается функционирование мышц и нервных окончаний.
Этот метод основан на активизации биологически активных точек при помощи тонких игл. Иглоукалывание можно использовать через месяц после проведения операции по удалению грыжи позвоночника, когда всё заживёт. Не рекомендуется использование этого метода с процедурами, оказывающими электрическое влияние, например, электрофорез.
Воздействие различными температурами на организм может включаться в программу реабилитационного лечения.
- Парафиновые аппликации. При помощи этого метода происходит влияние на позвоночник при помощи высоких температур В результате этого устраняются мышечные спазмы и воспалительные процессы, улучшается крово- и лимфообращение, улучшается нервная система.
Парафиновые аппликации
- При воздействии холодом используют лёд. Его можно использовать сразу же после операции с разрешения врача. Лёд сужает кровеносные сосуды и поэтому происходит снижение кровотока. При этом снимается боль, устраняются спазмы мышцах и воспаления.

Меня зовут Ольга, мне 38 лет. Очень сильно болела спина в пояснице. Пришла в больницу — сделали МРТ, сказали: ”У вас грыжа и остеохондроз 4 степени. Готовьтесь к операции”. Я чуть в обморок там не упала! Какой ужас! Какая операция, мне всего 38? Оказывается, и в таком возрасте можно заработать остеохондроз 4 степени.
А ведь все началось с обычной боли в пояснице, которая потом стала хронической, ноющей, затем образовалась грыжа поясничного отдела! Она мешала спать и ходить. Я отказалась от операции, потому что боялась наркоза: вдруг усну и не проснусь больше. У меня к тому же ещё есть проблемы с сердцем. В итоге назначили мне кучу бесполезных лекарств, а когда я возвращалась, врачи просто разводили руками, мол чё ж вы хотите, операцию надо делать….
Пару месяцев назад, в интернете, я наткнулась на одну статью, которая меня буквально спасла. Я восстановила своё здоровье и боль ушла! Я так благодарна судьбе, случаю, который навёл меня на эту статью! Наконец мой позвоночник здоров, и все благодаря этой статье! Всем у кого есть БОЛИ В СПИНЕ — читать ОБЯЗАТЕЛЬНО ! Сейчас НИКАКОЙ БОЛИ, нормально сплю, хожу и работаю на даче.
Этот тип реабилитации нужно выполнять как можно быстрее после оперативного вмешательства. Курс ЛФК подбирается индивидуально лечащим врачом. Лечебная физкультура направлена на укрепление мышечного корсета, улучшение кровообращения, восстановления подвижности и возвращение к прежнему образу жизни.
При выполнении восстановительной гимнастики надо следовать некоторым правилам:
- движения должны быть плавными, без резких действий;
- если появляется боль и неприятные ощущения, то упражнения следует прекратить;
- при постоянных болях, появляющихся при ЛФК, следует обратиться к доктору.
ЛФК должна войти в привычку и стать частью жизни пациента. Заниматься следует постоянно, а лучше – ежедневно. Иначе — появится рецидив, что приведёт к новой операции и новым осложнениям.
В первые 5-10 дней после операции можно заниматься ходьбой в ограниченных количествах с перерывами на отдых.

Пока больному запрещено садиться, то гимнастику стоит выполнять лёжа на специальном коврике.
- Лечь на спину, согнуть ноги в коленях, а руки вытянуть в обе стороны. Далее надо приподнять таз вверх и замереть в таком положении на 10-15 секунд. Со временем продолжительность держания тазовой области увеличить до 1 минуты. Количество повторов – 10-15 раз.
- Положить руки крест-накрест на грудную клетку, ноги следует согнуть в коленях. Голову наклонить вниз, подбородок максимально прижать к груди. Напрягая пресс, поднять корпус тела вперёд и замереть на 10 секунд. Затем вернуться в исходное положение и расслабить тело. Повторить 10-15 раз.
- Лёжа на спине медленно согнуть ноги в коленях и прижать их к груди. Напрячь ягодичные мышцы. Медленно расслабить мышцы ягодиц, но ноги оставить в прежнем положении на 30 секунд и потом плавно их выпрямить.
- Лечь на живот, руки расположить под подбородком. Далее медленно поднять выпрямленную ногу вверх, невысоко и так же плавно опустить. Тазовая область при этом должна быть неподвижна.
В ранний период реабилитации надо ограничить физическую активность. Курс лечебной гимнастики в идеале должен подобрать грамотный специалист. Нежелательно самостоятельно выполнять упражнения.
Этот комплекс упражнений способен держать в тонусе позвоночник и мышцы спины.
- Отжимания от пола. Это упражнение необходимо выполнять с прямой спиной. При опускании тела воздух надо вдыхать, а поднимаясь – выдыхать. Повторить 15 раз.
- Упражнение – Велосипед. Лечь на спину, ноги поднять и выполнять вращательные движения, имитируя езду на велосипеде. Начинать надо от 10 повторений и со временем увеличить до 150. Нагрузку надо регулировать путём увеличения подъёма ног.
- Приседания. Для выполнения этого упражнения необходимо представлять, что садишься на стул. После операции на пояснице запрещены глубокие приседания. Количество приседаний 10-15 раз.
При выполнении этих упражнений с утра, позвоночник будет готов к ежедневным различным нагрузкам. Также помните о других рекомендациях врача.
В этот период рекомендуется плавать и выполнять упражнения в воде. Не следует нырять или прыгать с вышки. Желательно, чтобы вода в бассейне была не прохладной.
Обязательно прочитайте хорошую статью:
Чтобы не допустить повторения приступа, не рекомендуется планировать беременность в первый год после проведения операции по удалению грыжи на позвоночнике. Позвоночный столб и мышцы спины должны окрепнуть.
Во многих случаях инвалидность не дают. Исключения составляет тот факт, что после полной реабилитации пациента у него не улучшилось состояние. Тогда созывают специальную комиссию для решения вопроса о присвоении группы. Вообще статус нетрудоспособного даётся временно, до 6 месяцев. Только лечащий врач сможет дать точный ответ, стоит ли вообще рассчитывать на инвалидную группу.
Пациентам без осложнений и с успешной реабилитацией больничный заканчивается сразу после окончания восстановления. Приблизительно это составляет 2-3 месяца, после чего пациент может выйти на работу.
Во многих случаях он длится не более трёх месяцев, после чего человек может вернуться к прежнему образу жизни.

Примерно через неделю шов снимают. Уже через 10 дней разрез, длина которого составляет от 2 до 5 см, неплохо заживает, отёчность и воспаление уменьшается. Если у пациента состояние хорошее, то после удаления швов больного выписывают из больницы.
Некоторые пациенты могут лениться и не следовать всем предписаниям врача, в том числе и выполнении лечебных упражнений. Если до планового осмотра, который бывает через 1,5 и 3 месяца, у пациента появились следующие симптомы, то надо как можно скорее прийти на приём к лечащему врачу:
- появились проблемы с мочеиспусканием;
- онемение в конечностях;
- появилась боль в ногах, руках, животе и спине;
- увеличилась температура тела;
- появляются спазмы в мышцах спины;
- воспалилась рана в месте разреза.
Париться в бане и сауне разрешается только через полгода после проведения операции, а принимать тёплый душ уже через 3 дня после хирургического вмешательства.
Если появился повторный приступ в результате разных факторов, будь то халатное отношение пациента к рекомендациям или появление осложнений, то назначают ещё одну операцию. При ней есть вероятность полного удаления межпозвоночных дисков и замена их на имплантаты.
В течение первого года после операции вероятность риска повторного появления грыжи очень высока. Ту физическую активность, к которой пришёл пациент спустя 2-3 месяца после операции, включая лечебные упражнения, надо сохранять не менее 12 месяцев.
Если не заниматься ЛФК, то могут возникнуть спайки, из-за которых придётся снова лечь на операционный стол. Сильные спайки в 3,5% всех случаев могут буквально замуровать нервные корешки в спинном мозге.
По статистике, после операции грыжи в поясничном отделе позвоночника боль может появиться в одной из ног, а также в месте разреза. Также может снизиться чувствительность нижних конечностей (особенно стоп). если болевые синдромы появились не из-за осложнений, то они пройдут сами по себе за 14 дней. В этом случае помогут НПВП и более сильные обезболивающие препараты.
Андрей, 45 лет
У меня осенью появились первые симптомы грыжи, а через 2 месяца начала очень сильно подволакивать ногу, она очень болела, начиная от ягодиц и заканчивая голенью. Несмотря на обильный приём обезболивающих препаратов и уколов, спал максимум один час в сутки. Сходил на приём к врачу – назначили МРТ.
После обследования определили одну большую грыжу. Предложили сделать операцию. Через месяц лёг на операционный стол, удалили грыжу 10 мм L5-S1. Также поставили транспедикулярную фиксацию позвоночника (ТПФ). Состояние после операции было хорошее, боль в ноге сразу же пропала. Пришлось не садиться 3 месяца и носить корсет. Спустя ещё месяц сел за руль автомобиля. Иногда появляются небольшие боли в спине. Онемение в ноге появляется лишь при появлении боли в позвоночнике.
Михаил, 47 лет
У меня была грыжа 12 мм со сдавливанием нервных корешков. Когда мне её диагностировали, то я начал лечиться у мануального терапевта. Конечно, после каждого сеанса мне становилось легче, но при последующих приступах боли сеансы стали длиться гораздо дольше.
Это лечение у меня продолжалось 2 года. Потом случился очень сильный приступ, что я не мог даже подняться. Через неделю мне сделали операцию по удалению грыжи. Боль пропала уже на следующий день. В больнице мне назначили курс ЛФК, чтобы я занимался дома. Советы из моего опыта:
- Если у вас постоянно повторяются боли в поясничной области, то запишитесь и сделайте МРТ. Не слушайте терапевта, который будет ссылаться на остеохондроз и пичкать вас таблетками.
- При обнаружении на снимке грыжи – не теряйте времени, а записывайтесь к нейрохирургу на приём.
- Если при консервативном лечении (обычно не более 10 дней, куда входят капельницы, таблетки, уколы) не становится легче, то сразу же делайте операцию. Потому что если отомрут нервные корешки – то всё, конец.
- Обязательно после операции надо побольше ходить, чтобы восстановить хрящевую ткань между позвонками.
- Спустя 2 месяца, как заживёт фиброзное кольцо, надо начинать заниматься упражнениями для восстановления позвоночника, не раньше.
Главное не отчаивайтесь – судьба нам посылает именно те испытания, которые мы можем пройти!
Мария, 38 лет
У меня появилась межпозвоночная грыжа размером 12 мм. Её долго не могли обнаружить, назначали много разных анализов и схем лечения, но стало только хуже. В итоге я сходила на МРТ, где мне диагностировали грыжу.
Назначили срочную операцию, поскольку началось выпадение грыжи и сдавливание в районе копчика – так называемого конского хвоста. Все меня стали отговаривать, поскольку могут быть тяжёлые осложнения. Но я решилась, потому что боли были очень страшные. Операцию мне делали в городе Пермь. Нейрохирург очень удивился, как я смогла столько прожить с этой болью. Удаление грыжи прошло успешно. Через три дня уже смогла ходить, а через неделю уже выписали из клиники.
Я много ходила пешком – ноги больше не хромали, прошло онемение, боли нет совсем. Через два месяца я уже могла сидеть, вышла на работу. Три месяца принимала кальций, если возникают болевые синдромы – я на них старалась не обращать внимания. Через несколько лет точно такая же грыжа появилась и у моего мужа – мы бегом к этому хирургу на операцию. Поставили на ноги – и муж снова работает. Иногда у него появляются боли, но ЛФК помогает с ними справиться. Если кому интересно, нейрохирурга зовут Энгаус Александр Михайлович.
Жанна, 40 лет
Мне 40 лет, обнаружили две большие спинные грыжи по 0,55 мм. Операцию решилась делать в клинике Уридыль (Wooridul), г. Сеул, Южная Корея. Обследование прошло за один день, на следующий день сделали операцию с помощью эндоскопа.
Наркоз очень хороший, отошла от него сразу. Спустя четыре часа после операции надели поддерживающий корсет и разрешили ходить. Я была, мягко говоря, в огромном удивлении, что острой боли больше не было, причём сразу же после процедуры. Через неделю меня выписали, дали много лекарств. Корсет сняла через один месяц и начала заниматься ЛФК, чтобы укрепить мышечный корсет. Оказывать длительное давление на поясницу строго не рекомендуется, например, садиться.
До оперативного вмешательства у меня болела поясница, немела вся левая нога. А сейчас все эти симптомы пропали, могу стоять по много часов в очереди (а после операции прошёл только месяц). Что я вам могу сказать – выбирайте не дешёвую клинику, а качественную.
Марат, 37 лет
Мне 37 лет, боли в позвоночнике меня изматывают уже десять лет. МРТ сделал сам – и обнаружилась большая грыжа 0,70 мм. Обращался ко многим врачам – только зря выкинул деньги. Ходил к мануальному терапевту, он, конечно, снимал острые боли, он делал лечебный массаж, вправлял позвонки.
С годами боли усилились, боль стала отдавать в левую ногу. Появились небольшие проблемы с потенцией. Так произошло, что заболел мануальщик. Он подсказал обратиться к другому специалисту, который сразу меня направил на вытяжение позвоночника. Запомните, ни в коем случае не делайте вытяжку при грыже! После процедуры я не мог встать с кровати. Никакие препараты не помогли успокоить боли. Сразу после этой злополучного вытяжения я попал на операцию. После неё смог встать только на второй день. Движения конечно у меня стали скованными, страшно наклоняться, хотя боли все исчезли. Запретили сидеть полгода, поэтому я или стою, или лежу. Обезболивающие таблетки не пью совершенно, онемение в ногах пропало.
Рекомендации, какие мне дали после операции: регулярно делайте лечебную гимнастику, правильно питайтесь во избежание запора. Сидеть запрещено, переохлаждаться и принимать горячую ванну тоже нельзя – иначе вылезет грыжа на этом же месте. Откажитесь от газировок.
Общался с пациентами, которым этот врач делал эту операцию – почти у всех не было проблем уже много лет, главное выполняйте все рекомендации врача. Правда, был один пациент, которому за 11 лет сделали 13 операций, а всё потому, что он просто не выполнял рекомендации специалиста. Поэтому задумайтесь, стоит ли искать какие-либо способы в альтернативной медицине, чем сделать операцию и позже соблюдать все рекомендации врача, чтобы не допустить рецидива грыжи.
Марина, 30 лет
Мне 30 лет. Я узнала, что у меня 2 грыжи в L4-L5. Я целый год лечилась разными способами – мануальная терапия, массажи, уколы, парафинотерапия, лечение лазером и другими. Всё это ерунда! Грыжа даже увеличилась в размерах на 3 мм!
Решилась я на операцию, потому что я даже ходить нормально не могла – меня всю перекосило на одну сторону. Отсечение грыжи прошло прекрасно. Врач даже показал, как выглядит межпозвоночная грыжа – жилистое мясо розового цвета…
После операции иногда возникают боли. Реабилитация очень важна! Садиться начала только через 3 месяца после оперативного вмешательства. ЛФК делаю только лёжа. Потом требуется ходить плавать в бассейн, кушать желейные продукты, например, холодец. Все здоровья и верьте в себя! Операция не такое уж и страшное дело, поверьте!
Подведём итоги. Активная реабилитация после удаления межпозвоночной грыжи – это очень важный и долгий процесс, к которому следует относиться ответственно. Это предотвратит рецидивов заболевания и вернёт прежний образ жизни к пациенту.
Отличные статьи в продолжение:

Прежде чем читать дальше, хочу вас предостеречь.
Большинство средств «лечащих» болезни спины и суставов, которые рекламируют по телевизору и продают в аптеках — это сплошной развод. Сначала может показаться, что крема и мази помогают, НО на самом деле они лишь ВРЕМЕННО снимают симптомы болезни.
Простыми словами, вы покупаете обычное обезболивающее, а болезнь продолжает развиваться переходя в более тяжелую стадию. Обычная боль может быть симптомом более серьезных заболеваний:
- дистрофия мышечной ткани в области ягодиц, бедра и голени;
- защемление седалищного нерва;
- острая и резкая боль — прострелы;
- синдром «конского хвоста», который приводит к параличу ног;
- импотенция и бесплодие.
Как же быть? — спросите вы. Мы изучили огромное количество материалов и самое главное проверили на практике большинство средств для лечения заболеваний позвоночника и суставов. Так вот, оказалось, что единственное новое средство, которое не убирает симптомы, а по-настоящему лечит — это лекарство, которое не продаётся в аптеках и не рекламируется по телевизору!
Чтобы вы не подумали, что вам втюхивают очередное «чудо-средство», я не буду расписывать, какой это действенный препарат… Если интересно, прочитайте всю информацию о нём сами.
Комментарии: 30
Надежда Зорина, 6 дней назад
Лучшее средство для лечения суставов запаренный лавровый лист с желатином. И конечно же зарядка по утрам.
Олег Перфицкий, 6 дней назад
Я в 2017 году попробовал на себе ортопедические пластыри Пейн Релиф, и без всякой аптечной химии избавился от ужасных болей, почти год прошел, легкость в движениях как в молодости. Единственное, что в магазинах не продают их, нужно заказывать у производителя. Мне за 2 дня доставили. Здоровья вам!
Виктор Верхогляд, 6 дней назад
Оббегал все аптеки, нигде не слышали о таком товаре, в общем в первый раз покупаю что — то в интернете. Если надувательство — то сообщу.
Лариса Узворова, 6 дней назад
Когда суставы болят — это мучение, по себе знаю… ужас! Сделаешь тут зарядку, иногда кажется, что дышать больно. Сначала лечилась народными средствами, скорлупой, рисом, каштанами, отварами — пережитки прошлого так сказать. В поликлинике сказали, что кроме уколов ничего не поможет. Проставили 10 штук, как не могла ходить так и сейчас, только по бюджету еще больше ударило.
Николай Грив, 6 дней назад
Так а где купить? Дайте адрес чтоле…
Екатерина Григорова, 6 дней назад
Ольга Одинцова, 5 дней назад
Вы правильно подметили, о пережитках прошлого, к чему мучать себя и тело, если можно купить хорошее и главное эффективное средство, наложить на больной участок, и через пару дней дискомфорта как ни бывало. Мы всей семьей использовали эти пластыри, нам с мужем по 52 года, заказывали тоже в интернете, ничего сложного, доставляют прям домой, оплата при получении. Рекомендую теперь всем соседкам по дому. К весне будем бегать.
Валерий Захаров, 5 дней назад
Спасибо за ответ. Я пропил столько лекарств, что сосчитать сложно. Уколов прошел 2 курса, денег ушло немерено, попробую еще это заказать, цена не высокая смотрю.
Светлана Алексеевна, 5 дней назад
Пластыри не являются лекарственными препаратами, именно поэтому они являются крайне эффективными при профилактических действиях. Я предпочитаю лечебные пластыри, нежели химию, которая лечит одно — а другое калечит.
Маришка Дроздова, 5 дней назад
Работаю консультантом в женском магазине, все знают я думаю какие требования, ни минуты покоя, ни присесть и по 10 часов на ногах, думала уже уходить с работы настолько сильно я ощущала боль, снимок показал — что все в порядке, а терапевт сказал — пройдет. А потом сотрудница посоветовала принимать ZB PAIN RELIEF, и я естественно поняла как это у коллектива получается к концу дня быть огурцом. В общем попробовала эти пластыри и напрочь забыла о болях. Решать вам конечно.
Виталий Неведров, 5 дней назад
Нехватка коллагена в тканях — хрустят хрящи. Также проблема с кальцием, видимо он не усваивается у вас в организме, для этого нужно принимать сопутствующие ферменты, которые содержит ZB PAIN RELIEF. Это средство включает в состав все нужные компоненты и служит для укрепления костной смазки — это с официального сайта информация.
Виктория Огир, 4 дня назад
Проблемы с суставами и костями – это не шутки, начните заботиться о них как можно раньше с помощью средств, которые не повредят никакие внутренние органы, включая желудочный тракт. О каких уколах не идет речь, уколы это только анальгезирующее действие — нужно лечить, а не только симптомы снимать!
Григорий Скворцов, 4 дня назад
Мне нужны эти пластыри, кто то может продать? Я не разбираюсь в покупках на просторах интернет сети. Достали врачи в больнице, чуть что так сразу резать, сразу операции предлагают делать.
Людмила48, 4 дня назад
Об этих пластырях я услышала в очереди около хлебного киоска, две старушки обсуждали болячки свои, и одна похвасталась что суставы ее не беспокоят, внук на новый год подарил пластырь специальный. Так вот она носила его 3 дня, и хруст и боли как рукой сняло. Я краем уха услышала название, потом на официальном сайте прочитала об этом продукте, сделала заказ и мне доставили прям домой.
Дмитрий Прозвейников, 3 дня назад
Думаю приобрести себе “ZB PAIN RELIEF”, кто испробовал, как быстро проходит боль?
Андрей Погорелов, 3 дня назад
Думаю от запущенности будет зависеть, я легкоатлет, также люблю футбол, иногда вечером после тренировок слышал хруст и испытывал резкую боль при ходьбе. А скованность в движениях тренер заметил, и принес мне пластыри, сказал применять каждый день. Весь курс не прошел так как пропал дискомфорт и надобность пропала, но решил оставить свой отзыв может кому то пригодится.
Дмитрий52, 3 дня назад
ПОМОГИТЕ, третий день не могу встать с кровати так спина болит! Посоветуйте проверенное средство…
Дарья Куиш, 3 дня назад
Состав натуральный — это радует, еще ни разу не слышала, что кому-то не помог ZB PAIN RELIEF, сама знаю, так как мужа спасла им. Жизнь полностью перевернулась, когда мы поняли, что ему придется рассчитаться с работы, он просто ходить не мог, а у нас трое деток. Вот не зря я не доверяю медработникам, судя по ответам никому в больнице ничего хорошего не рекомендовали.
Макс Решетник, 3 дня назад
Добротный пластырь могу сказать, сыну прописали. так как у него с детства недостаточность хрящевой ткани. Ребенок будто ожил, гоняет теперь.
Мария Шукшинкина, 2 дня назад
Супер! Артроза как не бывало!
Виктор Верхогляд, 1 день назад
Итак, как обещал, хочу поделиться своими впечатлениями. Пластыри доставили быстро. На вид качественные, сделаны из качественного дышащего материала (т.е. кожа под пластырем не потеет), чем-то напоминают перцовые пластыри. Но только внешне. По эффектам, конечно, как небо и земля. Боль реально снимают за несколько минут. Даже удивился. Причем приклеивали оба с женой, и обоим помогло. В общем, впечатления самые хорошие.
Принцесса Юга, 1 день назад
Много лет назад я стала вегетарианкой, начала заниматься йогой профессионально, естественно без мяса организм начал вести себя совершенно по другому, и кости с суставами начали меня тревожить ежедневно острой болью и скованностью в движениях. Потом я открыла для себя полностью натуральный пластырь под названием ZB PAIN RELIEF, и присоединилась ко всем, кому это средство помогло избавиться от боли. Теперь мое хобби приносит мне втрое больше радости…
Люси Абрамовна, 1 день назад
А у меня сын танцами занимается, посоветую ему эти пластыри для профилактики, почему бы и нет. Чтоб в старости не страдал от проблем с суставами и позвоночником.
Наталья Швецова, 1 день назад
Я заказывала напрямую у производителя, он дает сертификат качества и конечно же оригинальный продукт. Вот ( ссылка )
Елена, 1 день назад
Полезная информация. Спасибо, Наталья. Пластыри удалось заказать со скидкой по акции, почти на треть дешевле получились.
Руслан Кашапов, 1 день назад
Тоже есть опыт использования пластырей «ZB PAIN RELIEF» и тоже положительный. Приятно удивил. Причем заметное облегчение заметил уже после использования, ноющая боль, которая сопровождала меня 90% времени бодрствования, стала стихать и к вечеру прошла полностью без таблеток. В общей сложности использовал пластыри 2 недели, за это время боли прошли полностью. Чувствую себя великолепно.
Владимир Мулин, сегодня
Пластыри просто супер! Помогли избавиться от остеохондроза и начинавшейся грыжи за 7 недель. Попробовал его по совету своего лечащего врача и не могу нарадоваться. А то тоже было хоть вешайся,вся жизнь из-за больной спины рушилась. Не то что работать не мог, ходил еле-еле.
Мария А., сегодня
Китайские ортопедические пластыри это действительно что-то! Когда заказывала, даже не думала, что так будет. Боль снимают очень быстро и снова чувствуешь себя человеком. Когда заказывала, знала, что помогут, поскольку рекомендовала близкая подруга, но не думала, что настолько. Сейчас прохожу полный курс, надеюсь, что получится полностью избавиться от болей в будущем. И есть уверенность, что именно так и будет!
Марина Елисеева, сегодня
Знакомая пользуется этими пластырями. Работаем вместе. У меня проблем с этим нет, но однажды продуло шею, так что после обеда я даже не могла повернуть голову. Коллега буквально насильно приклеила мне кусочек пластыря (который отрезала ножницами), через час я совсем забыла, что у меня болела шея. Мне понравилось.
Екатерина Вакулина, сегодня
Пластырь реально помогает. Результат просто превзошел мои ожидания. Весь артрит на пальцах рук исчез за 14 дней! Заказала ещё несколько упаковок своим подругам.
источник





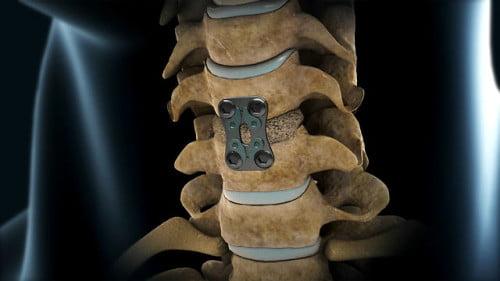











 Что такое стеноз позвоночного канала
Что такое стеноз позвоночного канала Поддерживающий корсет после операции
Поддерживающий корсет после операции После операции нельзя поднимать тяжёлые вещи в течение 3 месяцев
После операции нельзя поднимать тяжёлые вещи в течение 3 месяцев
 Грязевые обёртывания при грыже позвоночника
Грязевые обёртывания при грыже позвоночника Электрическая внутритканевая стимуляция при грыже
Электрическая внутритканевая стимуляция при грыже Артра — хондропротектор
Артра — хондропротектор Мильгамма
Мильгамма Механотерапия после операции по удалению грыжи
Механотерапия после операции по удалению грыжи Радоновые ванны в санатории
Радоновые ванны в санатории Парафиновые аппликации
Парафиновые аппликации