«Огромное спасибо Анастасии Михайловне за нашего сыночка! Рожала у нее 28.01.2014 г. — очень довольна! Она действительно врач от Бога, находилась со мной от начала схваток и до победного конца! Великолепное отношение, высокий уровень профессионализма. »
«Отличный специалист,побольше бы таких врачей.Всегда выслушает,посоветует.После приема у нее,становится даже легче как то ) ОТЛИЧНЫЙ ВРАЧ»
«Хочу поблагодарить врача Барыкина С. П.. И сказать, что, таких как он, в городе встретить — большая редкость! Он действительно профессионал в своей работе. Огромное спасибо Вам!»
«За всеми процедурами обращаюсь только к Ирине Николаевне. Она делает всё великолепно! Результат выше всяких похвал. Нравится, что она всегда доброжелательно и компетентно относится к клиентам, работу свою выполняет на высшем профессиональном уровне. Советую. »
«А. Е.Гусева — замечательный хирург и опытный врач клиницист. Спасибо ее за успешно проведенную операцию.»
«Лечусь у Любови Викторовны около 15 лет,когда она еще принимала в Узловской жд больнице.Попала к ней со своей проблемой в отчаянии ,не могли поставить диагноз.А она только выслушала меня и сразу сказала ,что это цервикальная дистония.Назначила препарат. »
«Хочу выразить благодарность нашему любимому доктору Наумову Артему Валерьевичу! Очень внимательный и добрый доктор, мои детишки с удовольствием ходят на приём! Лечение назначает эффективное и квалифицированное! Всегда вежлив и отзывчив!»
«Замечательный врач! Всегда помогает решить проблему со здоровьем с положительным результатом. Всем рекомендую!)»
«Я очень рад, что попал на лечение именно к Овчинникову. Слышал много хороших отзывов о его работе, поэтому сам обратился именно к нему. Врач оказался очень профессиональным, грамотным и опытным. После того, как смог поставить поставить точный диагноз. »
«Периодически прохожу лечение в терапии №1. Все достаточно хорошо и лечение, и отношение. Отделение чистое, убирают регулярно, питание среднее, но даже получше, чем в некоторых других больницах, лекарства не покупала, все есть в отделении.»
«Доктор знает своё дело. Я боялась, а оказалось, что зря. Было не больно совсем. Еще раз спасибо Волков А. Е..»
«Была на приеме в клинике у невролога Лебедева Е. Б.. Доктор поразил своей чуткостью, интеллигентностью, вниманием к пациенту. Осмотрел, первым делом успокоил, потом все подробно объяснил, ответил на вопросы. Прием оказался последним в его смене и доктор. »
«Спасибо, доктор! Вы — лучшая! Необходимая информация о прививках, забота и доброе отношение к малышу — всё это есть!»
«Большое спасибо этому специалисту. Успокоила, объяснила. Проблема, оказалась не проблемой. Очень довольна приемом. Спасибо Савостьяновой Н.П.!»
«Очень хороший врач и замечательный человечек! Всегда выслушает и ответит на все твои вопросы, лишний раз не пичкает всякими ненужными таблетками, только то, что необходимо — именно тебе. Спасибо за Ваш труд! Обожаю Вас!»
«Очень грамотный врач. Всегда очень внимательно посмотрит и выслушает. Никогда не торопится с назначением лечения, пока точно не установит диагноз! Мне кажется, это правильный подход!»
«Хочу выразить огромную благодарность Осипову Сергею Сергеевичу. Отличный доктор, приятный мужчина, который доходчиво всё объяснял. Не думала, что есть такие добрый и отзывчивые у нас врачи.»
«Приходил на удаление. Я не боюсь стоматологов, но всё-таки волновался, так как пришлось удалять сразу несколько зубов. Врач, к счастью, попался очень опытный и внимательный. Сделал всё очень чётко, безболезненно, быстро. Очень рад, что удалением занимался. »
«Очень грамотный, разбирающийся специалист и просто прекрасный человек. Я испытываю к нему глубокое уважение и благодарность. Мне угрожала операция, спину сковало так, что жить не хотелось. Боли мучили адские. Спасибо профессору Давлицарову, вытащил с. »
«Грамотный, вдумчивый, порядочный доктор! Приятно общаться. Профессор, но никаких амбиций. Можно задать любой, даже глупый вопрос и всегда получишь квалифицированный ответ.»
источник
На вопросы читателей «Слободы» отвечал зав. отделением нейрохирургического отделения спинно-мозговой травмы Тульской областной клинической больницы Андрей Викторович ХОХЛОВ .
ЗАМУЧИЛА ГРЫЖА
-
— Уже три года мучают боли в пояснице. У меня обнаружили грыжу диска пояснично-крестцового отдела, высотой 10 мм, шириной у основания 15 мм. Прошла курс лечения, но боли сохраняются. Год назад я родила, сейчас боль от спины стала отдавать в правую ногу. Бывает слабость в ноге: Л., 33 года, Узловая.
— Вы можете подняться на носочки левой ноги, а затем правой? Получается одинаково?
— Нет, правая нога все же слабее.
— У Вас большая грыжа диска. С учетом того, что боль беспокоит Вас уже несколько лет и есть слабость в стопе, скорее всего, грыжу придется оперировать. На сегодняшний день мы имеем возможность удаления Вашей грыжи эндоскопическим путем. Данная операция проводится без широкого разреза кожи, делается небольшой прокол. После операции на следующий день пациент может вставать с постели и практически вести обычный образ жизни. Общий срок лечения в стационаре составляет 5-7 дней. Для того чтобы окончательно определить показания для хирургического лечения, Вам необходимо показаться врачу-нейротравматологу в Клинико-диагностический центр.
— А после операции боли остаются?
— Как правило, уменьшаются или исчезают вовсе, сила мышц в ноге также должна увеличиться или восстановиться.
— У меня грыжа пятого поясничного диска. Мне ее вправили, после чего порекомендовали сделать электрофорез с крипазином. Проделала 25 процедур, после чего у меня началась сильная аллергия. Врач говорит, что электрофорез с крипазином нужно через некоторое время повторить. Так ли это? Т., 42 года, Тула.
— Если у Вас есть аллергия на препарат, то повторять процедуру опасно.
— А в чем состоит действие крипазина?
— Позвоночный диск состоит из двух частей: плотной фиброзной и мягкой пульпозной. «Мягкая» часть и образует грыжу, выходит из диска, иногда разрывая все, что есть на ее пути. Крипазин высушивает жидкую часть диска, превращает ее в рубец. Тем самым грыжа уменьшается. Ну а если грыжа вышла далеко за пределы диска, крипазин превращает в рубец все, что находится вокруг грыжи. Поэтому крипазин помогает далеко не всем и не при больших грыжах.
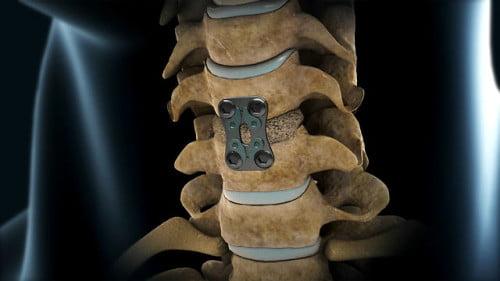
— У меня межпозвоночная грыжа 9 мм в поясничном отделе позвоночника. Плохо хожу, начали болеть колени. Нейрохирург предлагает операцию, но я боюсь — смогу ли я после ходить? Врач говорит, мои шансы 50 на 50: О.М., 45 лет, Тула.
— Мы имеем возможность оперировать таких больных как Вы с применением стабилизирующих систем. Позвонки фиксируются специальными титановыми конструкциями. Грыжа удаляется полностью, корешки, которые она сдавливает, освобождаются. Результаты бывают хорошими. Подходите на прием к нейротравматологам. Врачи посоветуют, что Вам делать дальше.
КАК ЖИТЬ С ГРЫЖЕЙ
— Скажите, можно ли, имея грыжу, заниматься спортом? И какие упражнения вредны и полезны для спины? И., Тула.
— Самая большая вредность для позвоночника — длительно сидеть на табуретке или на стуле с очень низкой спинкой. В этом случае нагрузка на ваш позвоночник в поясничной области составляет до 250 кг на 1 кв. см. Также очень опасна для здоровья позвоночника упражнения со становой тягой (поднимать тяжести с пола с прямой спиной) и осевые нагрузки с поворотами туловища. Лучше всего заниматься гимнастикой, где есть комплекс упражнений и на укрепление мышц спины, брюшного пресса, и на гибкость, растяжку. Также для укрепления мышц спины полезны пилатес, каланетика. Очень эффективно плавание. Для позвоночника и общего здоровья организма полезна ходьба в среднем темпе. А вот бег и прыжки не рекомендуются.
— Можно ли пользоваться разгрузочными корсетами?
— Можно, но не постоянно, а постоянно — нецелесообразно. Корсет можно надевать при работе с осевыми нагрузками на позвоночник (при поднятии тяжести, копании огорода), а также при длительных поездках в машинах, автобусах, самолетах.
— У меня частенько болит спина из-за грыжи. Можно ли мне носить тяжести? М. И., Тула.
— От того, какую сумочку вы носите каждый день, конечно, зависит здоровье позвоночника. Иногда дамы умудряются вместить в свою сумочку косметичку, духи, мобильный телефон, связку ключей и еще кучу «необходимых мелочей». Между тем, сумка, которую вы постоянно носите на плече, весом более 3 кг приводит к заболеваниям позвоночника. Особенно плохо, когда она крепится на длинном ремешке — нагрузка на спину увеличивается. Если необходимо постоянно носить тяжелые сумки, то нагрузку лучше распределять равномерно на обе руки.
— Иногда испытываю боль в левой стороне груди, но кардиолог говорит, что сердце у меня здоровое. О. П., г. Алексин.
— Если в груди колет при глубоком дыхании или резких поворотах, скорее всего, проблема в позвоночнике и опорно-двигательном аппарате. Покажитесь на прием неврологу, чтобы убедиться — нет ли у Вас остеохондроза или сколиоза. Если же область сердца начнет ныть и покалывать при переедании или, наоборот, на голодный желудок, покажитесь гастроэнтерологу.
БЕРЕГИТЕ СПИНУ
— Мама советует мне для здоровья спины есть холодец. Мол, он очень полезен для хрящевой ткани. А я его не люблю. Какая еще пища хороша для спины? Р.Н., Щекино.
— Я считаю, что есть нужно то, что нравится. Но все же следите за питанием: избыточный вес — дополнительная нагрузка на мышечный и связочный аппарат спины. Питание, перегруженное животными жирами, негативно сказывается на состояние позвоночника. Ограничьте потребление поваренной соли. Ешьте больше овощей и фруктов, молочных продуктов, морских продуктов, которые необходимы для укрепления структуры костной и хрящевой тканей.
— Начинается дачный сезон и мои родители сейчас кинутся копать огород. Потом снова будут мучаться с болью в спине. Может, есть какие-нибудь способы профилактики? И., Тула.
— Как правило, такие средства профилактики подойдут не только тем, кто активно копает огород, но и тем, кто ведет малоподвижный образ жизни. Каждый час надо вставать со стула/отрываться от лопаты, походить, размяться, отдохнуть 5-10 минут: Если вы знаете предел своих физических нагрузок, то выше этого передела не нужно прыгать. Необходимо регулировать нагрузку, чтобы не вызвать обострения болевого синдрома. В своей дачной аптечке на экстренный случай необходимо иметь препараты (нестероидные противовоспалительные средства), которые помогут при резкой боли в спине: нурофен, ибупрофен, мовалис. Также необходимо иметь препараты для местного применения (фастум-гель, долгит-крем).
Существуют и физические упражнения, которые используются для уменьшения боли. При сохранении боли обратитесь к неврологу в поликлинику по месту жительства.
О ЧЕМ РАССКАЖЕТ ПОЗВОНОЧНИК
При защемлении нервов, заболеваний суставов позвоночника может болеть не только спина. Прислушайтесь к звоночкам, которые посылает вам ваш позвоночник и, возможно, вам удастся справить с болью.
Болит голова, ломит затылок — проблемы с 1 и 2 шейными позвонками.
Тянущие боли в плече, руке, головокружения — проблемы с нижними позвонками шейного отдела.
Боли по типу межреберной невралгии, боли в области сердца — может быть, у вас защемление нервов в грудном отделе позвоночника.
Боли в области почек могут быть обусловлены проблемами в поясничном отделе позвоночника.
Боль в ноге (бедре, голени, стопе), промежности — проблемы в поясничном отделе позвоночника и крестце.
Чтобы выяснить, где и почему болит позвоночник, обратитесь к нейротравматологу. Для более полной диагностики состояния позвоночника желательно проведение рентгенографии, а иногда и магнитно-резонансной томографии.
источник
Телефон отделения: (4872) 20-30-31 доб 3-14, 8 (920) 777-49-49
Запись на прием к специалисту: (4872) 701-911
Отделение эндоскопической и малоинвазивной хирургии — это один из самых передовых медицинских центров в Туле на базе Железнодорожной больницы.
Возглавляет отделение врач-хирург, флеболог, доцент кафедры хирургии №1 медицинского института ТулГУ – Соловьева Ольга Владимировна.
- желчекаменная болезнь (лапароскопическая холецистэктомия)
- паховая, бедренная, пупочная грыжа (традиционная операция с использованием немецкого сетчатого трансплантата, лапароскопическая операция)
- послеоперационная грыжа (традиционная операция с использованием немецкого сетчатого трансплантата, лапароскопическая операция)
- грыжа пищевого отверстия диафрагмы (лапароскопическая операция)
- киста селезенки (лапароскопическая спленэктомия)
- киста печени (лапароскопическое удаление кисты печени)
- аппендицит острый и хронический (лапароскопическая аппендэктомия)
- киста или опухоль надпочечника (лапароскопическая операция)
Хирургия ожирения:
- установка и удаление баллона
- лапароскопическая установка бандажа
- лапароскопическая продольная резекция желудка
- лапароскопичечкое гастрошунтирование
- лапароскопическая гастропликация
Флебология:
- эндоскопическая операция
- флебэктомия
- минифлебэктомия
- РЧА (радиочастотная облитерация вен)
- склерозирование
Урология:
- лапароскопическая операция при варикоцеле
- лапароскопическая операция при кисте почки
Гинекология:
- миома матки (лапароскопическая операция – размер не имеет значение)
- киста яичника (лапароскопическая операция)
- лапароскопические операции при опущении и выпадении матки и влагалища
Данилина Ольга Александровна:
- ампутация/экстипрация матки
- операции на придатках матки (кисты и др.)
- лапароскопия при бесплодии, синдроме поликистозных яичников
- гистерорезектоскопия: удаление миомы матки, полипов. Облация эндометрия
- удаление миомы матки
- опущение матки и стенок влагалища
- операции при недержании мочи
- интимная пластика
- малые гинекологические операции: выскабливание полости матки, диагностическая гистероскопия, конизация шейки матки, операции на бартолиновой железе (вскрытие абцессов, удаление кист, марсупализация бартолиновой железы)
Наше отделение проводит полный спектр операций с использованием эндоскопического и традиционного доступов. Применяются новые технологии, малоинвазивные методики.
Отделение отличается от профильных медицинских центров в Туле тем, что операции проводятся в различных направлениях: при заболеваниях желудочно-кишечного тракта (желчекаменная болезнь), грыж любой локализации (в том числе грыжи пищеводного отверстия диафрагмы), почек, варикозного расширения вен, гинекологические заболевания.
Центр эндохирургии оказывает квалифицированную медицинскую помощь. Каждый пациент окружен у нас комфортом и вниманием. Обстановка в отделении приближена к домашней: уютные 2-х местные палаты с телевизором и необходимыми удобствами. Благодаря солидной материально-технической базе и квалификации нашего персонала мы можем обследовать пациентов и предоставить консультацию узкого специалиста в считанные сроки.
При необходимости больные могут быть госпитализированы в день обращения после осмотра врачами отделения.
Наши пациенты получают медицинскую помощь на высоком профессиональном уровне.
После проведения операции и выписки клиенты центра находятся под наблюдением специалистов.
Мы принимаем пациентов вне зависимости от прописки.
источник
Пупочная грыжа — это заболевание, при котором происходит выход внутренних органов за пределы брюшной стенки в области пупка. Пупочное кольцо является наиболее слабым местом развития мышц брюшной стенки, поэтому пупочные грыжи достаточно часто встречаются.
Как распознать пупочную грыжу самостоятельно?
Пупочную грыжу можно распознать самостоятельно. Основными симптомами пупочной грыжи являются:
- Появление выпячивания в области пупка;
- Резкая боль в области пупка при кашле или движениях;
- Уменьшение болевых ощущений и выпячивания при лежании на спине;
Если Вы распознали у себя симптомы, похожие на пупочную грыжу, мы рекомендуем обратиться к врачу-хирургу для точной диагностики и последующего лечения.
Осложнения при пупочной грыже
- Ущемление пупочной грыжи: происходит зажатие выпавшего органа грыжевыми воротами. При сильном ущемлении орган может травмироваться, что требует экстренного оперативного вмешательства, вплоть до удаления части (фрагмента) ущемленного органа.
ВАЖНО! Если вы обнаружили кровь в каловых массах, болевые ощущения при надавливании (вправлении грыжи) или занятии лежачего положения не проходят, то нужно сразу обратиться за неотложной помощью.
Причины возникновения пупочной грыжи:
- Растяжение пупочного кольца при беременности;
- Плохое зарастание пупочного кольца у детей (до 5 лет);
- Излишнее ожирение;
- Наследственная слабость мышц брюшной полости
- Полостные операции, ослабившие брюшную полость в области пупочного кольца.
Лечение пупочной грыжи
Пупочная грыжа хорошо поддается хирургическому лечению. Операция по удалению пупочной грыжи может делаться в амбулаторных условиях, хотя в государственной медицине она проводится только с госпитализацией. Метод операции удалению пупочной грыжи (герниопластики) и материалы зависят от размера грыжевых ворот.
Операция по удалению грыжи с применением собственных тканей
При небольших размерах грыжи (3 — 5 см) самую лучшую эффективность лечения показывает метод сшивания грыжевых ворот с помощью местных тканей. При операции производится минимальное рассечение ткани и стягивание отверстия грыжи стежками. После этого разрез закрывается и делается пластика шва после которой практически отсутствуют видимые следы операции.
При небольшом слое подкожного жира операция делается с помощью хирургического лазера . Операция по удалению грыжи малого размера является малоинвазивной и не требует госпитализации, процесс полного восстановления не превышает одного месяца. Рецидивы после качественно проведенной операции тоже исключены.
Операция по удалению грыжи с применением сетчатого импланта
 |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Код | Название | Цена,руб. | |
| 1. Стационарная лечебно-оздоровительная программа №1, при желчекаменной болезни | |||
| 1.1. | Традиционная холецистэктомия | 30 460 | |
| 1.2. | Лапароскопическая холецистэктомия 1 категории сложности | 29 900 | |
| 1.3. | Лапароскопическая холецистэктомия 2 категории сложности | 32 900 | |
| 1.4. | Лапароскопическая холецистэктомия, дренирование холедоха по Пиковскому | 44 700 | |
| 1.5. | Лапароскопическая холецистэктомия, холедохолитотомия дренирование холедоха | 47 700 | |
| 1.6. | Традиционная холецистэктомия, дренирование холедоха по Пиковскому | 34 700 | |
| 1.7. | Холецистэктомия, холедохолитотомия, дренирование холедоха по Керру | 42 100 | |
| 2. Стационарная лечебно-оздоровительная программа «ФЛЕБОЛОГИЯ» №2 (варикозное расширение вен нижних конечностей) | |||
| 2.1. | Радиочастотная абляция вен | 40 400 | |
| 2.2. | Эндоскопическая диссекция перфоратных вен | 36 320 | |
| 2.3.1 | Флебэктомия 1 категории сложности | 23 200 | |
| 2.3.2 | Флебэктомия 2 категории сложности | 28 200 | |
| 2.3.3 | Флебэктомия 3 категории сложности | 33 200 | |
| 2.4.1 | Минифлебэктомия голени | 18 170 | |
| 2.4.2 | Минифлебэктомия бедра | 16 080 | |
| 2.5.1 | Пункционное склерозирование 1 категории сложности(1 сеанс) | 2 000 | |
| 2.5.2 | Пункционное склерозирование 2 категории сложности(1 сеанс) | 4 000 | |
| 2.5.3 | Пункционное склерозирование 3 категории сложности(1 сеанс) | 5 800 | |
| 3. Стационарная лечебно-оздоровительная программа №3, при пролапсе гениталий и стрессовом недержании мочи | |||
| 3.1. | Лапароскопическая промонтофиксация | 35 800 | |
| 3.2. | Передняя и задняя кольпоперинеоррафия | 32 500 | |
| 3.3. | Передняя кольпоррафия | 20 800 | |
| 3.4. | Задняя кольпоррафия | 20 800 | |
| 3.5. | Вентерофиксация с использованием сетчатого трансплантата | 29 800 | |
| 3.6. | Операция TVT-О | 38 400 | |
| 3.8. | Лапароскопическая сакровагинопексия | 40 250 | |
| 3.9 | Срединная кольпоррафия 1 категории сложности | 18 930 | |
| 3.10 | Срединная кольпоррафия 2 категории сложности | 34 200 | |
| 3.11 | Экстирпация матки влагалищным доступом | 38 690 | |
| 3.12 | Вагинэктомия | 46 900 | |
| 3. Стационарная лечебно-оздоровительная программа №4, эндоскопические гинекологические операции | |||
| 4.1.1. | Ампутация, экстирпация матки 1 категории сложности | 44 700 | |
| 4.1.2. | Ампутация, экстирпация матки 2 категории сложности | 49 700 | |
| 4.1.3. | Лапароскопическая операция на придатках матки 1 категории сложности | 19 080 | |
| 4.1.4. | Лапароскопическая операция на придатках матки 2 категории сложности | 40 850 | |
| 4.1.5. | Лапароскопическая миомэктомия менее 5 см | 34 610 | |
| 4.1.6. | Лапароскопическая миомэктомия более 5 см | 43 900 | |
| 4.1.7. | Диагностическая лапароскопия | 14 700 | |
| 4.1.8. | Гистерорезектоскопия 1 категории сложности | 12 500 | |
| 4.1.9. | Гистерорезектоскопия 2 категории сложности | 18 000 | |
| 4.2. Гинекологические полостные операции | |||
| 4.2.1. | Ампутация, экстирпация матки | 30 800 | |
| 4.2.2. | Полостная операция на придатках | 25 700 | |
| 4.2.3. | Раздельное диагностическое выскабливание матки и цервикального канала | 6 900 | |
| 4.2.4. | Миомэктомия менее 5 см | 27 700 | |
| 4.2.5. | Миомэктомия более 5 см | 30 700 | |
| Интимная гинекология | |||
| Гименопластика | 13 750 | ||
| Интимная пластика малых половых губ | 14 700 | ||
| Хирургическая дефлорация | 5 880 | ||
| 5. Стационарная лечебно-оздоровительная программа №5, при гастроэзофагеальной рефлюксной болезни | |||
| 5.1. | Традиционная фундопликация, крурорафия | 41 060 | |
| 5.2. | Лапароскопическая круроррафия, фундопликация | 39 860 | |
| 5.3. | Лапароскопическая круроррафия, фундопликация сетчатым трансплантатом | 50 860 | |
| 6. Стационарная лечебно-оздоровительная программа №6, при грыжах предней брюшной стенки | |||
| 6.1. | Традиционное грыжесечение (паховая, бедренная, пупочная грыжи) с пластикой сетчатым трансплантатом | 32 300 | |
| 6.2. | Лапароскопическая герниопластика при паховой и бедренной грыже | 30 050 | |
| 6.3. | |||




 Прежде чем перейти к рассмотрению лечения позвоночной грыжи лазером, нужно кратко ознакомиться со строением межпозвоночных дисков и определить состояние патологии. Для того чтобы тело могло легко сгибаться и разгибаться в разные стороны природой предусмотрены межпозвоночные диски, играющие важную роль в работе позвоночного столба.
Прежде чем перейти к рассмотрению лечения позвоночной грыжи лазером, нужно кратко ознакомиться со строением межпозвоночных дисков и определить состояние патологии. Для того чтобы тело могло легко сгибаться и разгибаться в разные стороны природой предусмотрены межпозвоночные диски, играющие важную роль в работе позвоночного столба. В результате образовавшейся грыжи возникает сдавливание некоторых расположенных рядом нервных отростков, отвечающих за другие органы и части человеческого тела. В результате таких изменений пациент может получить временную нетрудоспособность, сужение позвоночного канала может привести к воспалению оболочки спинного мозга. Явление сопровождается сильными болями и может вызвать паралич нижних конечностей.
В результате образовавшейся грыжи возникает сдавливание некоторых расположенных рядом нервных отростков, отвечающих за другие органы и части человеческого тела. В результате таких изменений пациент может получить временную нетрудоспособность, сужение позвоночного канала может привести к воспалению оболочки спинного мозга. Явление сопровождается сильными болями и может вызвать паралич нижних конечностей. межпозвоночная грыжа грудного отдела начинается с развития компрессионного сдавливания корешков спинного мозга или его самого, это вызывает боль в груди, в области ребер, в спине, провоцирует развитие сердечных, желудочных и дыхательных заболеваний, хирургическое лечение проводится редко, в основном используется консервативный метод;
межпозвоночная грыжа грудного отдела начинается с развития компрессионного сдавливания корешков спинного мозга или его самого, это вызывает боль в груди, в области ребер, в спине, провоцирует развитие сердечных, желудочных и дыхательных заболеваний, хирургическое лечение проводится редко, в основном используется консервативный метод; если присутствуют комбинированные стенозы и нарушена целостность и структура канала позвоночного спинного мозга;
если присутствуют комбинированные стенозы и нарушена целостность и структура канала позвоночного спинного мозга; удалять или лечить грыжу лазером можно на нескольких участках позвоночника одновременно, но следует тщательно подойти к выявлению воспалений хрящевой ткани, применение метода может усугубить ситуацию;
удалять или лечить грыжу лазером можно на нескольких участках позвоночника одновременно, но следует тщательно подойти к выявлению воспалений хрящевой ткани, применение метода может усугубить ситуацию; исследование крови и мочи;
исследование крови и мочи; В течение двух месяцев исключаются любые физические нагрузки и прекращаются спортивные занятия и тренировки. После окончания реабилитации обращают внимание на лишний вес, если такая проблема присутствует, то пересматривают рацион в сторону уменьшения калорийности.
В течение двух месяцев исключаются любые физические нагрузки и прекращаются спортивные занятия и тренировки. После окончания реабилитации обращают внимание на лишний вес, если такая проблема присутствует, то пересматривают рацион в сторону уменьшения калорийности.