Грыжа яичка у ребенка — заболевание, при котором в мошонке находится кишечная петля или фрагмент другого органа. Продолжительное развитие грыжевого выпячивания угрожает ущемлением.
Грыжа яичка у ребенка — заболевание, при котором в мошонке находится кишечная петля или фрагмент другого органа.
Этиологию болезни определяют процессы, происходящие во внутриутробном периоде развития. Иногда яички не опускаются в мошонку. Развитие крипторхизма является причиной возникновения мошоночной грыжи.
Образование чаще всего бывает у детей односторонним. С правой стороны оно появляется в несколько раз чаще, чем с левой. Заболевание является врожденным и редко — приобретенным.
Такая грыжа развивается из-за слабости стенок канала паха. Это явление характерно для недоношенных мальчиков. Грыжи появляются от того, что влагалищный отросток брюшины неполностью зарастает или заращения вовсе не происходит. В этих условиях существует большой риск проникновения органов абдоминальной полости с образованием грыжи.
Появление патологии у недоношенных объясняется тем, что внутриутробное развитие младенца заканчивается еще на том этапе, когда яички не успевают опуститься в мошонку. На этом же сроке развития организма ребенка его мышцы еще недостаточно развиты. Брюшина не способна хорошо удерживать органы.
Мошоночные грыжи возникают и в связи с врожденным вывихом или подвывихом бедра. Среди детских хирургов и педиатров существует предположение, что болезнь может развиваться из-за генетической предрасположенности.
У детей старше 10 лет грыжа развивается из-за интенсивных занятий спортом или усиленных физических нагрузок. Предрасполагающие факторы появления мошоночного выпячивания в этом случае следующие:
- слабость мышц брюшного пресса;
- аномалии строения пахового канала;
- избыточный вес;
- малоподвижный образ жизни.
Частыми причинами появления мошоночной грыжи считаются вирусные и бактериальные патологии.
Частыми причинами появления мошоночной грыжи считаются вирусные и бактериальные патологии. Причем не обязательно, чтобы они развивались в брюшной полости или в области малого таза. Сильный и продолжительный кашель, насморк способствуют тому, что часть кишечника из-за повышенного внутрибрюшного давления может проникнуть в паховый канал и дальше в мошонку. Также способствуют появлению патологии запоры.
Внешне заболевание проявляется в виде небольшого выпячивания различной формы в мошонке. Отмечают такие признаки:
- увеличение выпячивания в случае напряжения мускулатуры живота при кашле, опорожнении кишечника, чихании и плаче;
- область выпячивания мягкая, в лежачем положении практически полностью исчезает;
- урчание может наблюдаться из-за попадания в мошонку кишечных петель;
- при сдавливании выпячивание исчезает;
- после вправления грыжевого дефекта можно пальпировать увеличенное и утолщенное паховое кольцо;
- если врач вводит палец в грыжевые ворота, то ощущает незначительный толчок во время кашля.
В случае если выпячивание имеет большие размеры, то появляются такие симптомы:
- резкая боль;
- ощущение дискомфорта (заключающееся в беспокойстве, плаче);
- нарушение процессов переваривания пищи с присоединением поноса, запора, тошноты, иногда рвоты;
- снижение, иногда полное отсутствие аппетита;
- повышенное формирование кишечных газов.
Осмотр врача позволяет установить наличие грыжи у ребенка. Большое значение имеет анализ анамнеза. Недоношенность является важным диагностическим признаком и может свидетельствовать о риске развития грыжи.
Подтверждают диагноз следующие признаки:
- утолщение и увеличение частей семенного канатика;
- расширение пахового кольца;
- положительный признак толчка во время кашля.
Осмотр врача позволяет установить наличие грыжи у ребенка.
В сомнительных случаях маленького пациента направляют на ультразвуковое обследование.
Ущемленную грыжу необходимо дифференцировать с кистой семенного канатика и паховым лимфаденитом. Часто времени на дополнительные обследования нет и сомнения разрешаются уже в процессе проведения хирургического вмешательства, которое способствует ликвидации причины развития патологии.
Длительное течение грыжи без лечения способствует возникновению тяжелых осложнений. Все они представляют угрозу для здоровья и жизни маленького пациента. Промедление с оказанием помощи чрезвычайно опасно.
При ущемлении петля кишечника или сальник резко и внезапно сдавливается грыжевыми воротами. Это явление приводит к омертвению фрагмента органа, к резким расстройствам процесса кровообращения. Лечение осложнения — экстренная хирургическая операция.
Лечение осложнения — экстренная хирургическая операция.
Причины развития ущемления:
- чрезмерное повышение давления внутри абдоминальной полости из-за неадекватных возрасту физических нагрузок, метеоризма, потугах при запоре;
- проникновение инфекции;
- неловкие движения;
- усиленное развитие грыжевого выпячивания.
В момент ущемления поведение ребенка резко изменяется. Он находится в беспокойном состоянии, плачет. Более взрослые дети жалуются на резкую боль и показывают, где у них наблюдаются неприятные ощущения. При осмотре выпячивание напряжено и резко болезненно, иногда дети не дают притронуться к нему.
Спустя некоторое время боль проходит. Ребенок становится вялым и безразличным ко всему происходящему. У него появляется рвота, резкая задержка опорожнения кишечника. Эти симптомы являются опасными (особенно мнимое улучшение состояния здоровья). В этих случаях родителям необходимо срочно обратиться к врачу. Операция проводится по неотложным показаниям.
При развитии ущемления запрещается пытаться самостоятельно вправить грыжу. Это приводит к еще большему ухудшению состояния здоровья.
При распространении инфекции из грыжевого мешка в червеобразный отросток возникает его воспаление. Закупорку этого отростка вызывают паразитарные инвазии, проникновение каловых масс, инородные тела. Другие предрасполагающие факторы развития опасного заболевания:
- ангина;
- отит;
- острое респираторное заболевание;
- некоторые кишечные патологии;
- запоры;
- злоупотребление сладостями;
- переедание;
- интенсивные физические нагрузки;
- недостаточное поступление клетчатки, находящейся в продуктах.
Интенсивные физические нагрузки — предрасполагающий фактор развития опасного заболевания.
Симптомы воспаления червеобразного отростка своеобразны. Родителям следует внимательно ознакомиться с ними, потому что невнимательность к состоянию здоровья ребенка имеет плачевные последствия. Необходимо обратить внимание на следующие признаки:
- Ребенок внезапно становится вялым, отказывается от пищи, не играет.
- Боль. Мальчик поднимает ноги, руками пытается оберегать пораженное место. Локализация боли — справа в нижней части абдоминальной полости. Маленькие дети не могут точно указать локализацию боли, поэтому существуют трудности с диагностикой.
- Ребенок сопротивляется осмотру, отталкивает руку.
- Повышение температуры.
- Рвота и понос. Они быстро приводят к обезвоживанию, которое тем больше выражено, чем меньше возраст пациента.
Не всегда у детей могут появляться указанные признаки патологии. У некоторых болезнь способна протекать в молниеносной форме. В результате всего за несколько часов развивается перитонит — воспаление брюшины. При перитоните боль распространяется на весь живот, температура может повышаться до 40°С.
При перитоните боль распространяется на весь живот, температура может повышаться до 40°С.
Лечение аппендицита — только хирургическое.
Это осложнение появляется вследствие таких причин:
- врожденные патологии ЖКТ;
- заворот кишок;
- внедрение части одной кишки в другую;
- наличие спаек в абдоминальной полости;
- накопление каловых масс в кишечнике;
- глистная инвазия.
Кишечная непроходимость появляется при глистной инвазии.
Главные симптомы непроходимости:
- выраженные схваткообразные боли в животе;
- запор;
- вздутие живота;
- рвота (она бывает многократной и не приносящей улучшения).
При непроходимости ребенок беспокойный, у него отмечается страдальческое выражение лица. Проявляется бледность кожи.
Лечение непроходимости — хирургическое. Операция должна проводиться в экстренном порядке.
Грыжи бывают невправимыми при достижении ими больших размеров. У ребенка наблюдается боль, увеличение размеров выпячивания. В горизонтальном положении оно не уменьшается, не исчезает при легком надавливании.
Если грыжа остается невправимой продолжительное время, то ребенок страдает запорами, тошнотой. Сильные физические нагрузки приводят к развитию ущемления.
Чаще всего грыжа яичек у новорожденных лечится с помощью хирургического вмешательства. Оно позволяет навсегда избавиться от дефекта. В редких случаях ребенку назначается поддерживающее консервативное лечение.
Показаниями для безоперационного лечения маленьких пациентов являются небольшие размеры грыжи или наличие противопоказаний. Консервативная терапия у грудничка назначается
- при тяжелом состоянии здоровья;
- при воспалительных патологиях;
- при острой недостаточности сердца и почек;
- по причине малого возраста (операцию по лечению грыжи не делают детям до 6 месяцев);
- при тяжелых патологиях крови.
При наличии боли показан прием обезболивающих и спазмолитических препаратов.
При указанном лечении больным назначают массаж. Рекомендуется носить специальный противогрыжевой бандаж или плавки. Для недопущения развития запора или поноса необходимо наладить питание, выполнять лечебную гимнастику. При наличии боли показан прием обезболивающих и спазмолитических препаратов.
Все рецепты народной медицины используются только как вспомогательные средства лечения грыжи. Используются такие препараты:
- Отвар клевера. Цветки залить кипятком (на 1 часть сырья — 2 части воды), проваривают на небольшом огне несколько минут, настаивают полчаса. Принимать внутрь по полстакана 2 раза в день на протяжении 3 недель.
- Отвар полыни применяют для примочек в области развития грыжи. Для приготовления отвара нужно взять 1 ст. л. травы, залить 1 стаканом кипятка, варить 10 минут. Продолжительность лечения — 1 месяц.
- Полезно ставить компресс из сока квашеной капусты. Процедуру нужно выполнять каждый день.
Все рецепты народной медицины используются только как вспомогательные средства лечения грыжи.
Хирургическая операция — это наиболее надежный метод избавления от грыжи. У мальчиков она проводится планово. Срочное выполнение оперативного вмешательства показано при ущемлении грыжи и развитии других опасных для жизни осложнений.
При плановой операции подготовка должна включать такие меры:
- Обязательное очищение кишечника и мочевого пузыря.
- Голодание в течение нескольких часов до вмешательства.
- С целью недопущения заражения раны назначаются антибактериальные препараты.
- Устанавливается мочевой катетер.
Голодание в течение нескольких часов до вмешательства.
При ущемлении и другом опасном осложнении оперативное вмешательство проводится без подготовки.
При этом на брюшной стенке делается разрез (до 10 см в длину) с целью обеспечения доступа к грыжевому мешку. Его содержимое вправляется в абдоминальную полость, а патологическое образование удаляется.
Затем происходит зашивание раны с ее укреплением собственными тканями. Применяется и сетка из нейтрального материала, который не приносит вреда организму.
Относительным недостатком такого вида вмешательства является его длительность, необходимость длительного реабилитационного периода и нахождения пациента в стационаре. Большинство врачей отказываются от открытого лечения грыжи яичка в пользу лапароскопии.
Эта технология проведения оперативного вмешательства позволяет не вскрывать патологически измененный паховый канал и осуществлять доступ к нему с использованием нескольких небольших проколов. При этом риск травмирования, осложнений сводится к минимуму. Вмешательство проводят под общим наркозом. Операция не требует длительного реабилитационного периода, и через несколько часов маленький пациент может поехать домой.
При лапароскопии в брюшную полость вводится инструмент с оптической аппаратурой.
При лапароскопии в брюшную полость вводится инструмент с оптической аппаратурой, другое необходимое хирургическое оборудование. Продолжительность вмешательства — не более получаса.
Лапароскопический способ лечения хорошо переносится детьми и редко сопровождается развитием рецидива.
Восстановительный период после оперативного вмешательства составляет от 1 до 2 недель. Все это время нужно принимать антибактериальные препараты для исключения развития осложнений. Врач может рекомендовать ношение плавок, которые предупреждают повторное развитие грыжи.
В реабилитационный период необходимо уделять особое внимание питанию. Диета должна исключать употребление блюд, вызывающих газообразование и запор. Обязательно проведение лечебной гимнастики и сеансов массажа.
В реабилитационный период необходимо уделять особое внимание питанию.
Возобновление двигательной активности возможно только по показаниям врача после укрепления стенки канала паха.
Увеличение яичка в размерах может наступить в результате варикоцеле. Оно возникает у ребенка в том случае, если в ходе операции пережимался или повреждался пучок сосудов. Иногда может происходить закупорка вен.
Отек тестикул происходит и в результате развития водянки. При этом осложнении в полости оболочек органов накапливается жидкость. Характерно увеличение половой железы только с одной стороны. Мошонка увеличивается в размере, иногда повышается температура тела.
- нарушение оттока лимфы;
- гематома;
- инфицирование раны (это чрезвычайно опасное осложнение, угрожающее развитием сепсиса).
Отек в яичках является причиной сильного дискомфорта, боли. В результате может развиваться бесплодие, атрофия и омертвение половых желез.
Тактика лечения будет зависеть от степени осложнения. Чаще всего назначается операция в сочетании с приемом антибактериальных препаратов.
С раннего возраста рекомендуется следить за режимом питания и функционированием органов пищеварения ребенка. Категорически нельзя допускать появления у ребенка запоров, поносов и чрезмерного выделения газов. Нужно лечить патологии дыхательной системы, потому что сильный кашель приводит к повышению давления внутри абдоминальной полости.
Следует заниматься физической культурой, способствующей укреплению мышц брюшного пресса. Не допускается поднятие тяжестей.
источник
Одной из самых распространенных патологий брюшной полости у детей является паховая грыжа. Обычно она обнаруживается в раннем возрасте, и родители оказываются перед фактом необходимости лечения. При этом желательно хорошо представлять себе, что именно происходит с чадом, и почему это случилось. В этой статье мы дадим ответ на эти и другие вопросы.
Детская грыжа в паху — это состояние, при котором через паховый канал выпячивается наружу вагинальный отросток брюшины. То, что ищет выхода через паховый канал, носит название грыжевого мешка. Внутри у него — части внутренних органов, например, мочевого пузыря или кишечника. Паховый канал — небольшая щель, проходящая в области паха между мышечными тканями и связками. Внутри щели у деток женского пола находится круглая связка матки, а у мальчиков там проходит семенной канатик.
По статистике, грыжевые образования в паху наиболее часто обнаруживаются именно у мальчиков. Риск появления у них такого недуга по разным оценкам достигает 25-30%, тогда как у девочек он всего около 3%. По данным педиатров, на каждую девочку с таким диагнозом приходится 6 мальчиков с аналогичной проблемой.
У недоношенных детей риск развития паховой грыжи существенно выше, чем у крох, появившихся на свет вовремя. Риск развития у первых — не менее 25%, у детей, появившихся в срок, – 5%.
Грыжевая болезнь в паху считается врожденной, формы приобретенные — это удел взрослых и пожилых людей. У мальчиков и девочек предпосылки к появлению шишки в паховой области создаются всегда еще тогда, когда они находятся в животе у мамы.
У будущих мальчиков в эмбриональный период яички формируются в животе. Опускаться вниз к паховому каналу они начинают только на 5-6 месяце беременности. При этом они несколько «утягивают» за собой брюшину. Окончательно яичко опускается ближе к родам, на 9-м месяце беременности. Тот самый утянутый карман из брюшины, который образовался в результате опущения, и называется влагалищным отростком.
В норме он затягивается полностью к моменту появления мальчика на свет. Если по каким-то причинам этого не случится, сообщение пахового канала с брюшной полостью остается открытым. Это может привести к тому, что по пути, который прошло яичко, может отправиться и петля кишечника или другой внутренний орган. Именно это и станет грыжей в паху.
Если с мальчиками все более-менее понятно, то с механизмами появления грыжи у девочек обычно возникает больше вопросов. Ответы кроются в анатомических особенностях эмбриона женского пола. У девочек матка тоже не с самого начала находится на своем месте. Сначала этот важный репродуктивный орган закладывается и формируется намного выше положенного. И потом, примерно с 4-5 месяца беременности, матка начинает свой путь вниз, аналогичным образом, утягивая за собой часть брюшины.
За ней остается аналогичный влагалищный отросток. И если к моменту рождения сообщение с полостью живота на закроется, не исключен выход грыжевого мешка. Таким образом, становится понятно, почему у недоношенных детей паховые грыжи встречаются в пять раз чаще, чем у доношенных.
Но риск возникновения и сама грыжа как факт — не одно и то же. Риск может быть, а грыжи нет.
Самые распространенные причины, по которым грыжевой мешочек все-таки выпячивается наружу, таковы:
- генетическая предрасположенность к слабости брюшины;
- кистообразные новообразования семенного канатика;
- гидроцеле (водянка яичка);
- дисплазия тазобедренного сустава;
- грыжевые образования спинного мозга, проблемы с позвоночником.
Грыжи позже (после 9-10 лет) появляются в паху очень редко, и у них первопричины могут быть иные, чем у новорожденных и грудничков. При врожденной предрасположенности, описанной выше, паховые грыжи могут появиться у детей с сильным ожирением, у ребят, которые ведут неактивный образ жизни, мало двигаются, не занимаются спортом, у тех, кто страдает частыми и сильными запорами, а также болезнями респираторного плана, связанными с сильным хроническим кашлем.
В зависимости от того, с какой стороны появилась грыжа, ее квалифицируют, как правостороннюю или левостороннюю. Правосторонние чаще бывают у мальчиков, маленькие принцессы такой локализацией грыжевого мешка страдают нечасто. Грыжевые образования слева в паховой области регистрируются в трети всех случаев.
С двух сторон одновременно грыжа в подавляющем большинстве случаев появляется именно у девочек. Двухсторонняя грыжа у детей мужского пола обнаруживается примерно в 12% случаев.
Как и многие иные грыжевые образования, паховые тоже разделяются на косые и прямые. Косые попадают в паховый канал, полностью повторяя путь яичка в перинатальном возрасте — сверху с прохождением через паховое кольцо. Грыжи прямого типа у деток случаются весьма нечасто, при них мешок грыжи выходит наружу через брюшину.
У мальчуганов особняком стоит отдельный вид болезни — мошоночная или пахово-мошоночная грыжа.
По подвижности или неподвижности мешка различают:
- ущемленную грыжу;
- эластически ущемленную грыжу;
- грыжу с каловым защемлением:
- грыжу с защемлением Рихтера (пристеночное ущемление петли кишки);
- грыжу с ретроградным ущемлением (при защемлении двух и более органов);
- неущемленную.
Вправить возможно исключительно неущемленные паховые грыжи. Все виды защемления подлежат лечению с применением оперативных хирургических манипуляций.
Основная опасность паховой грыжи кроется именно в вероятности ее ущемления. Каким оно будет — никто предсказать не берется. При каловом типе патологии ущемление возникает из-за переполненности кишечной петли, которая попала в мешочек, каловыми массами, при ретроградном — пережимается не только брызжейка кишки, которая в мешке, но и брызжейка кишки, которая находится в брюшной полости.
Во всех без исключения случаях защемления ребенку нужна незамедлительная и неотложная хирургическая помощь. Ущемление, по какому бы типу оно ни развивалось, связано с недостаточностью кровоснабжения в зажатом органе, что довольно быстро (порой за несколько часов) способно привести к отмиранию тканей, к некрозу. Случаи гангрены ущемленных органов даже в наш развитый век с оперативной медициной врачи регистрируют в 10% случаев. На летальные исходы приходится примерно 3,9%, при гангрене смертность выше — от 20 до 35%.
Ущемление всегда протекает остро. Появляется сильная нестерпимая боль в паховой области, тошнота, а иногда и многократная рвота, грыжа становится невправляемой, ухудшение самочувствия нарастает очень быстро. Промедление и попытки самолечения опасны. Нужно срочно доставить маленького пациента в хирургический стационар.
Справедливости ради нужно отметить, что в детском возрасте большая часть паховых грыж не осложняется ущемлением. Но родители ребенка, которому поставили такой диагноз, и которые не могут решиться на операцию, должны быть готовы и к такому повороту событий. Чем старше становится ребенок, чем выше становится риск защемления.
Острое состояние, связанное с ущемлением, диагностировать нетрудно. Гораздо сложнее бывает найти паховую грыжу до того, как она осложнится ущемлением. Дело в том, что единственный симптом — это образование в паху самой грыжи. Она выглядит как уплотнение округлой или неправильной формы, слегка выступающее.
Легче всего заметить патологию у малышей. Например, у деток до года, годовалого ребенка, которых родители регулярно переодевают, купают, грыжа будет визуализироваться в моменты сильного плача, крика, во время кашля. В спокойном состоянии, когда ребенок не напрягает брюшную стенку или во сне грыжи заметно у младенца не будет.
Расположение мешочка при мошоночной грыже у мальчуганов — внутри мошонки, таким образом, деформирована будет именно она. У девочек грыжа обычно предпочитает опускаться в половую губу, в результате наблюдается сильное увеличение одной половой губы по сравнению со второй. При двусторонней патологии — обе губы будут неестественно большими.
У детей 5-6-7 лет и старше найти грыжу бывает сложнее, ведь родители больше не имеют доступа ко всем частям тела чада по этическим соображениям. Но такие дети могут словами сообщить о том, что их беспокоит. Без внимания нельзя оставлять жалобы на ноющую боль внизу живота, а также на боль и ощущение распирания в области мошонки и паха после длительной ходьбы, бега.
Неущемленная грыжа не должна сильно беспокоить ребенка.
Симптомы, которые должны заставить родителей срочно отправить ребенка в больницу, таковы:
- раздутость живота, отсутствие отхождения газов;
- усиление характера боли в области паха — с покалывания и тянущих ощущений на острую боль;
- грыжевой мешок становится жестким, напряженным и неподвижным, прикосновение к нему вызывает у ребенка сильную боль.
Обычно паховую грыжу удается обнаружить в первые месяцы жизни ребенка. Часто ее находят сами родители, в остальных случаях — детский хирург на очередном плановом осмотре в поликлинике. Осматривать ребенка от рождения до 1 года принято в горизонтальном положении.
Малышей, которым уже исполнилось 2 года, могут осматривать в положении стоя, с обязательной оценкой грыжи при наклоне туловища вперед. Детям, которым уже исполнилось 4 года, хирург даст еще одно «задание» – покашлять, так как при кашлевом рефлексе удается рассмотреть грыжу более детально и оценить ее размеры.
Доктор будет сравнивать, симметричны ли яички у мальчиков, какова форма и величина половых губ у девочки, Далее врач дает направление на ультразвуковое исследование. Мальчикам делают УЗИ пахового канала, девочкам — УЗИ органов малого таза и брюшной полости. Мальчикам дополнительно назначают диафаноскопию мошонки. Это процедура простая и безболезненная, она заключается в оценке того, как орган способен пропускать через себя лучи света. Этот метод позволяет установить или опровергнуть водянку яичек в качестве возможной первопричины появления грыжи в паху.
Когда УЗИ показывает, что в мешочек грыжи опустилась часть мочевого пузыря, то будет назначена цистография — процедура, при которой в пузырь вводится особое вещество, которое затем хорошо различимо на рентгеновском снимке, это позволяет детально рассмотреть состояние зажатого органа. Ирригоскопия назначается в том случае, если будет установлено по результатам УЗИ, что в содержимом мешка присутствует петля кишечника. Ребенку при помощи клизмы вводят контрастирующий раствор в прямую кишку, после чего делают рентген для оценки особенностей ущемленного органа.
В отношении паховых грыж врачи обычно довольно категоричны и в качестве лечения предлагают оперативное удаление грыжевого мешка. Действительно, риски осложнений есть, и сохранять грыжу по большому счету нет никакого смысла.
Самостоятельно паховая грыжа не пройдет, как это бывает с пупочной у малышей.
Влагалищный отросток сам по себе по аналогии с пупочным кольцом не затянется и не зарастет. Если этого не произошло на момент появления на свет, то дальше должны действовать доктора. Заклеивать пластырем, надеяться на помощь специального бандажа, не стоит, нужно делать операцию. Операция под названием «герниорафия» – единственный возможный вариант решения проблемы. Однако статистика показывает, что около 10% пациентов после такой операции испытывают генитофеморальный болевой синдром. А потому детям с неущемленными грыжами небольших размеров дают «отсрочку», выбирая метод бдительного выжидания.
Сама операция считается не самой сложной, провести ее может даже начинающий хирург (именно это часто и происходит на самом деле, именно на грыжесечении получают первое «боевое крещение» вчерашние выпускники медицинских ВУЗов). Поэтому родителям, которые, естественно, переживают за последствия хирургического вмешательства, стоит поинтересоваться квалификацией специалиста перед проведением плановой операции. Детям операцию проводят под общим наркозом. Сначала врачи получают доступ к паховому каналу через разрез, затем находят грыжевой мешок и удаляют его. После чего паховый канал ушивают до нормальных, естественных размеров, а в случае его разрушения делают пластику канала.
Грыжу можно закрыть сеткой, если ее удалось вправить во время операции и обойтись без удаления. Операции чаще всего стараются проводить неполостным методом. Для этого используют возможности лапароскопии. Лапаротомию (разрез брюшной стенки) проводят только тогда, когда часть кишечника из-за ущемления грыжи оказывается нежизнеспособной и ее нужно удалить. После лапароскопической операции дети быстро приходят в себя, уже через несколько часов поднимаются, восстановительный период небольшой. Вероятность рецидива составляет около 1-3%. Неосложненные небольшие грыжи в паху детям удаляют планово, выписать ребенка домой при нормальном его самочувствии могут уже через 3-4 часа.
Прогнозы врачи оценивают, как условно-благоприятные. Если операция была проведена грамотно, и пациент будет впоследствии соблюдать все назначения, о паховой грыже можно будет забыть на всю оставшуюся жизнь.
После операции ребенку примерно через месяц показана лечебная физкультура. Заняться ею можно на базе кабинета ЛФК в поликлинике по месту жительства. Упражнения с мячами, палками, у гимнастической стенки призваны помочь ребенку как можно скорее вернуться к привычной жизни. К тому же такая физкультура ускоряет процесс регенерации тканей в области хирургического вмешательства, улучшает гомеостаз, укрепляет мышцы брюшной стенки.
К комплексу упражнений обязательно добавляют дыхательную гимнастику. Через 3-4 недели после операции ребенок может заниматься активной ходьбой (спортивной), ходить на лыжах, посещать бассейн. Массаж в этот период направлен на недопущение нарушения перистальтики кишечника, укрепление мышц живота. Для этого ребенку массируют спинку вдоль позвоночного столба, совершают массирующие круговые движения в области живота, вокруг пупка, поглаживают косые мышцы живота. Завершать массаж нужно всегда нижней частью тела, поглаживая, а затем разминая ножки.
Помогут ребенку и оградят от возможных рецидивов и специальные удерживающие устройства, которые носят после операции — бандажи. Детские бандажи не похожи на взрослые, покупать их нужно в специализированных ортопедических салонах, предварительно спросив размер и другие конструктивные особенности изделия у лечащего врача.
Бандаж после операции по удалению паховой грыжи бывает:
- левосторонним;
- правосторонним;
- двусторонним.
К бандажу в комплекте идут специальные вкладыши, которые фиксируются на том месте, где была (или есть) грыжа. Следует понимать, что вылечить грыжу в паху такие ортопедические приспособления не могут, они лишь поддерживают грыжевой мешок от выпадения и незначительно снижают риск ущемления. Именно поэтому информацию о бандажах мы поместили в раздел о реабилитации.
Проблемы диагностики и лечения паховой грыжи у ребенка обсуждаются на многочисленных родительских форумах в интернете. Большинство мам и пап отмечают, что дети более старшего возраста легче переносят операцию по удалению грыжи, и уже на следующий день они активно двигаются. Мамы малышей до года утверждают, что их выписывали из стационара несколько позже, чем старших деток, но не позднее, чем на 4-5 сутки. В стационар с собой желательно взять одноразовые пеленки, они пригодятся ребенку после операции, когда ему нельзя будет подниматься, и питьевую воду без газа.
На рецидивы после операции родители практически не жалуются, но нарекания есть в адрес диагностов. Довольно часто, по отзывам, когда ребенка госпитализируют планово на операцию с одной грыжей, хирурги уже в операционной находят два, а то и три грыжевых мешка. Некоторым деткам удалят сразу и паховую, и пупочную грыжи. Это не сказывается отрицательно на самочувствии после вмешательства, но требует несколько иного, расширенного комплекса мер в процессе реабилитации.
О том, чем опасна паховая грыжа расскажет детский хирург Александр Иванович Сумин в следующем видео.
источник
Грыжи передней брюшной стенки являются самой распространенной хирургической патологией у детей. Тема эта достаточно тривиальная, известная любому доктору и большинству родителей. Давно разработаны аспекты диагностики, сроки и методы хирургического лечения грыж. В Интернете можно найти достаточно информации и о характере этого заболевания, и о том, где и как проконсультировать и полечить ребенка. Однако до сих пор удивляет количество поздних обращений в стационар с ущемленными паховыми грыжами, выявление ранее не диагностированных различных грыж передней брюшной стенки у подростков. И конечно же возмущают заведомо неэффективные, но необыкновенно популярные в последнее время нетрадиционные способы лечения грыж у различных народных целителей, повитух и т.д. Учитывая перечисленные «но», проведем небольшой «ликбез» среди молодых родителей.
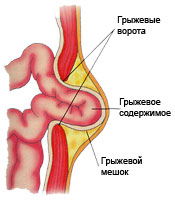
Мы остановимся на паховых и пупочных грыжах, т.к. они наиболее распространены.
Что такое паховые грыжи?
Паховая грыжа у детей — это выпячивание в паховой области, обусловленное наличием незакрытого вагинального отростка, содержащим петлю кишки, сальник или яичник.
Такие грыжи встречаются более чем у 5% детей, но у недоношенных они обнаруживаются в 3-5 раз чаще, чем среди доношенных. У детей, страдающих нарушением развития соединительной ткани на фоне генетически обусловленных заболеваний, грыжи передней брюшной стенки можно наблюдать в 2-3 раза чаще. Достаточно часто паховые грыжи сочетаются с различной врожденной ортопедической патологией (например, врожденным вывихом бедра) и пороками развития нервной системы (спинномозговые грыжи).
Соотношение мальчиков и девочек, страдающих данным заболеванием, составляет, по разным данным, от 3:1 до 10:1. Возможно, это связано с процессом опущения тестикул (яичек) у мальчиков из брюшной полости в мошонку. По данным некоторых авторов, у мальчиков в 60% случаев встречается правосторонняя паховая грыжа, а в 10% случаев — двусторонняя паховая грыжа. У девочек в более чем 50% случаев диагностируют паховые грыжи с двух сторон.
При изучении наследственной предрасположенности было выяснено, что у 11,5% детей с паховыми грыжами один из родителей ранее был оперирован по поводу этого же заболевания.
Основным симптомом паховой грыжи у мальчиков и у девочек является выпячивание в паховой области. При пахово-мошоночной грыже грыжевое выпячивание распространяется до дна мошонки. Особенно заметным выпячивание становится после физической нагрузки, при плаче, крике ребенка, что связано с повышением внутрибрюшного давления. Неосложненная паховая грыжа имеет мягкоэластичную консистенцию, при надавливании легко, без труда вправляется в брюшную полость, иногда с урчанием, если содержимым является петля кишки. Пальпация и вправление неосложненной паховой грыжи не причиняет какого-либо дискомфорта ребенку.
Водянка оболочек яичка достаточно часто встречается у новорожденных мальчиков. При этом визуально определяется припухлость в области мошонки, то исчезающая, то увеличивающаяся, особенно при крике, плаче.
Как правило, водянки оболочек яичка у детей раннего возраста проходят спонтанно в течение первого года жизни. При сохранении водянки в более старшем возрасте (после 2 лет) требуется оперативное лечение.
Появления грыжевого выпячивания в паховой или пахово-мошоночной области должно насторожить родителей и стать поводом для обращения к детскому хирургу. В настоящее время плановое оперативное лечение паховых грыж у детей принято проводить сразу после установления диагноза. Однако у детей до 6 месяцев жизни, особенно с какой-либо сопутствующей патологией, при наличии свободного вправления грыжевого содержимого оперативное лечение можно отложить до второй половины первого года жизни. При этом следует помнить, что данный ребенок должен находиться под наблюдением детского хирурга, а родители должны быть информированы о симптомах ущемления грыжи. Даже один эпизод ущемления является показанием для плановой операции.
Ущемление — это сдавление содержимого грыжевого мешка с развитием нарушения кровообращения в ущемленных органах вплоть до некроза (омертвения тканей).
Ущемленные паховые грыжи нередко наблюдаются у детей до 1 года, обычно у недоношенных. У мальчиков наиболее часто ущемляется петля кишки или прядь сальника, у девочек — яичник, реже — маточная труба или петля кишки. Содержимое грыжевого мешка через внутреннее паховое кольцо проникает в паховый канал. Ущемление связано с развитием постепенного отека содержимого грыжевого мешка, нарушением венозного и лимфатического оттока, усилением отека, что приводит к сдавлению. Нарушается приток артериальной крови и развивается некроз ущемленного органа. При этом визуально можно определить признаки сдавления (странгуляции) содержимого грыжевого мешка: грыжевое выпячивание плотное, выраженно болезненное, в паховой области появляются отек и покраснение.
Наиболее чувствительна к прекращению кровоснабжения ткань яичника у девочек. Даже небольшая длительность ущемления может привести к некрозу органа. Ущемление яичника также вызывает гибель яйцеклеток, что в дальнейшем может отразиться на репродуктивных способностях. Учитывая данные обстоятельства, при ущемлении паховых грыж у девочек принято проводить экстренное оперативное вмешательство.
При поступлении в стационар мальчика с небольшой давностью ущемления паховой грыжи и отсутствием симптомов сдавления (странгуляции) содержимого грыжевого мешка принято проводить комплекс консервативных мероприятий, направленных на расслабление мышц, уменьшение отека и вправление грыжевого содержимого. Ребенку вводят спазмолитики, успокаивающие препараты.
При вправлении паховой грыжи и улучшении состояния ребенка рекомендуют выполнить плановое оперативное вмешательство. При удовлетворительном состоянии ребенка и отсутствии каких-либо тяжелых сопутствующих заболеваний не следует надолго откладывать оперативное лечение, так как всегда существует угроза повторного ущемления, которое может протекать менее благополучно. Кроме того, неоднократные ущемления паховых грыж затрудняют оперативное вмешательство в связи с формированием плотных сращений между грыжевым мешком и элементами семенного канатика.
При отсутствии эффекта от консервативных мероприятий при ущемленных паховых грыжах проводят оперативное лечение в экстренном порядке. При большой давности ущемления и наличии симптомов сдавления содержимого грыжевого мешка к операции приступают немедленно без попыток консервативного лечения.
Ввиду анатомических особенностей техника операции у девочек несколько проще, чем у мальчиков. При ущемленных паховых грыжах во время операции оценивают состояние ущемленного органа (петли кишки, сальника, яичника). При нарушении кровообращения в ущемленном органе проводят комплекс консервативных мероприятий, направленных на восстановление жизнеспособности последнего. При отсутствии эффекта некротизированный орган удаляют. К счастью, это случается достаточно редко: по данным зарубежных авторов, при ущемлении петли кишки проведение резекции нежизнеспособного участка (удаления части органа) требуется в 1,5% случаев.
Еще одно осложнение ущемления паховой грыжи у мальчиков — нарушение кровообращения яичка. Данное осложнение встречается у 5% детей с ущемленными паховыми грыжами и, в случаях поздней диагностики, может привести к атрофии (уменьшению размеров и прекращению работы) яичка.
Рецидивы паховых грыж, по данным мировой медицинской литературы, составляют менее 1 % и чаще всего возникают у недоношенных детей и у детей с заболеваниями соединительной ткани. Некоторые авторы утверждают, что достаточно часто рецидивы паховых грыж возникают после экстренных оперативных вмешательств. Таким образом, своевременная диагностика паховых грыж с последующим плановым лечением позволяет уменьшить число осложнений и риск, всегда присутствующий при экстренных операциях.
По нашим наблюдениям, нетрадиционные методы лечения паховых грыж (в т.ч. заговорами) не только не приводят к выздоровлению, но и затрудняют последующее оперативное лечение ввиду развития спаечного процесса. Включение в спаечный процесс семявыносящего протока может привести к его закрытию с развитием нарушений репродуктивной функции. Нередко огромная вера родителей в силу заговоров и притупление их бдительности приводят к поздним обращениям в стационар при ущемлении грыжи, что чревато развитием перечисленных осложнений.
Пупочная грыжа является одной из самых частых хирургических патологий детского возраста и встречается у каждого пятого ребенка, а среди недоношенных детей — у каждого третьего. При рождении минимальный дефект пупочного кольца определяется практически у каждого новорожденного. При крике, плаче младенца появляется грыжевое выпячивание, что обычно настораживает родителей. Часто родители связывают беспокойство ребенка с наличием пупочной грыжи. Однако случаи ущемления пупочной грыжи крайне редки.
Пупочные грыжи склонны к спонтанному закрытию. При этом важен размер дефекта пупочного кольца: при его диаметре менее 1,5 см, как правило, к 3-5 годам жизни отмечается закрытие дефекта. Если пупочная грыжа сохраняется после 5 лет, то необходимо оперативное лечение.
При наличии дефекта пупочного кольца большого диаметра самостоятельное закрытие практически невозможно, что также требует проведения операции — возможно, в более раннем возрасте (3-4 года). Таким образом, пупочная грыжа требует наблюдения ребенка у детского хирурга для определения тактики лечения.
Практика показала, что заклеивание пупка, прикладывание монет к области пупка не дают никакого эффекта и достаточно часто вызывают раздражение кожи околопупочной области.
К консервативным мероприятиям, направленным на закрытие дефекта пупочного кольца у детей до года, можно отнести общий массаж, массаж передней брюшной стенки, выкладывание на живот, лечебную физкультуру. Общий массаж и лечебную физкультуру проводят массажисты и врачи ЛФК. Массаж передней брюшной стенки — поглаживание живота по часовой стрелке — могут делать любые родители перед каждым кормлением, после чего ребенка рекомендуется выложить на живот на 5- 10 минут. Однако при грыжах большого размера не следует уповать на данные методы.
Целью операции при пупочной грыже заключается ушивание дефекта пупочного кольца. Разрез небольшого размера производят над пупком в кожной складке, что, наряду с косметическими швами, делает послеоперационный рубец практически незаметным. С возрастом эластичность тканей снижается, и небольшой дефект пупочного кольца, не ликвидированный в детском возрасте, превращается в большую пупочную грыжу у взрослых. Часто пупочная грыжа начинает увеличиваться после родов у женщин. Пупочные грыжи у взрослых склонны к ущемлению и частым рецидивам. Поэтому во всем мире принято лечить грыжи передней брюшной стенки в детском возрасте, лучше до школы.
Автор Юлия Аверьянова
Алексей Степанов
источник
Грыжа яичка у ребенка — это патология, при которой вместе с половыми железами в мошонку младенца опускается петля кишечника. Это заболевание является подвидом паховой грыжи, но влечет за собой куда более высокий риск ущемления и невправимости выпячивания. Методом лечения, как и при других видах патологии, является операция, однако высокая частота диагностирования врожденного дефекта обуславливает применимость консервативной терапии.
Методом лечения, как и при других видах патологии, является операция.
Грыжи яичек, также называемые мошоночными, классифицируются на врожденные и приобретенные. Оба вида дефекта являются следствием расширения или другой патологии пахового канала.
Врожденная грыжа возникает в том случае, когда нарушается процесс опущения яичек в мошонку. При нормальном развитии плода это происходит в конце 3 триместра, на 36 неделе беременности.
После выхода из брюшины половые железы мальчиков проходят паховый канал и опускаются на предназначенное им место. Однако при задержке яичек в канале происходит расширение его стенок и образование грыжевых ворот, в которые свободно проникает петля кишечника.
Факторами риска возникновения дефекта у новорожденного являются недоношенность ребенка (срок гестации менее 36 недель) и внутриутробные патологии развития плода. Врожденные пахово-мошоночные грыжи встречаются у 20-25% недоношенных грудничков мужского пола.
Факторами риска возникновения дефекта у новорожденного являются недоношенность ребенка.
Приобретенный вариант патологии может возникнуть из-за следующих причин:
- частые запоры, вздутие живота;
- длительный крик, плач у ребенка;
- сильная рвота и кашель;
- тяжелые физические нагрузки.
Факторами риска возникновения мошоночной грыжи являются: генетическая предрасположенность к слабости стенок пахового канала, родовые травмы и водянка яичек.
В отсутствие осложнений грыжи нередко проявляются одним симптомом — выраженной асимметрией мошонки. Выпячивание имеет округлую форму, поэтому родители ребенка сначала могут обратить внимание только на размер дефекта. К другим признакам, которые указывают на образование грыжевого выпячивания, относятся:
- увеличение размеров мошонки при напряжении брюшных мышц, дефекации, кашле, плаче ребенка;
- исчезновение дефекта при надавливании на него и в горизонтальном положении тела (при крупных грыжах и на поздних стадиях патологии симптом отсутствует или наблюдается только частично);
- эластичность и мягкость образования при пальпации мошонки;
- урчание в области выпуклого образования, если в мошонке находятся петли кишечника.
При крупном размере дефекта или развитии осложнений у ребенка наблюдаются:
- сильная боль в области выпячивания;
- нарушение функционирования органов пищеварения (тошнота, рвота, отсутствие аппетита, потеря массы тела, запор, понос, избыточное газообразование в кишечнике);
- гиперемия, отек в области грыжи;
- общая слабость, существенное ухудшение самочувствия.
При крупном размере дефекта или развитии осложнений у ребенка наблюдается отсутствие аппетита.
Расстройства пищеварения, боли в животе и мошонке, отечность и изменение цвета кожи в зоне образования дефекта — тревожные симптомы, которые являются показанием для немедленного обращения к детскому хирургу.
Диагностика врожденной пахово-мошоночной грыжи происходит в роддоме. Наличие дефекта определяется при врачебных осмотрах новорожденного. В более позднем возрасте диагностирование патологии требует визита к хирургу. Для подтверждения диагноза грыжи применяются следующие методы:
- диафаноскопия (просвечивание мошонки с помощью пучка света);
- ультразвуковая диагностика яичек и лимфатических узлов паха для исключения опухолевых образований и определения объема дефекта;
- рентгенография с контрастом;
- биопсия грыжевого содержимого (проводится редко, при подозрении на кисту семенного канатика).
Патология требует дифференцирования с водянкой, воспалением и расширением сосудов яичек.
Диагностика врожденной пахово-мошоночной грыжи происходит в роддоме.
На начальной стадии болезни состояние ребенка может оставаться в пределах нормы. Однако даже наличие вправимой в брюшную полость при надавливании на мошонку грыжи не является поводом игнорировать патологию.
При отсутствии консервативного или хирургического лечения грыжевое выпячивание может привести к тяжелым осложнениям. К ним относится ущемление участка кишки, непроходимость каловых масс, воспаление брюшины или аппендикса, образование невправимого дефекта мошонки.
Ущемление содержимого грыжевого мешка — это состояние, при котором происходит сжатие петли кишечника в полости мошонки. При этом прекращается кровоснабжение и развивается сильное воспаление изолированной части органа. Ущемление может привести к некрозу участка кишечника.
Симптоматически ущемление проявляется сильным отеком, покраснением и болью в области мошонки.
Воспаление отростка слепой кишки (аппендицит) или всей брюшины (перитонит) часто возникает при крупных паховых грыжах. Вероятность развития данного осложнения при мошоночном выпячивании является достаточно высокой. Это обусловлено анатомическими особенностями дефекта пахового канала.
При данных воспалительных процессах у ребенка наблюдается боль, которая усиливается при пальпации, тошнота, рвота, понос, общая слабость и повышение температуры тела.
При попадании кишечных петель в мошонку и их сдавливании в грыжевом мешке может развиться непроходимость каловых масс. Это провоцирует задержку стула, вздутие, неукротимую рвоту, общую слабость и потерю аппетита, схваткообразные боли в области живота.
Невправимые грыжи определяются при попытке втолкнуть выпуклое образование в брюшную полость. Проявление вне зависимости от положения тела и силы надавливания характерно для крупных дефектов. Из-за высокого риска проявления более опасных осложнений мошоночные образования больших размеров следует удалять как можно скорее.
Лечение грыжи яичек у новорожденных возможно только безоперационными методами. Проводить операцию, которая окончательно устранит дефект, рекомендуется не ранее 6 месяцев жизни ребенка. При развитии осложнений показано экстренное вмешательство вне зависимости от возраста пациента.
Безоперационная терапия рекомендована не только грудничкам младше 6 месяцев, но и пациентам, у которых наблюдаются:
- хронические воспалительные заболевания;
- плохое самочувствие;
- недостаточность почек и печени в острой форме;
- болезни системы кроветворения;
- сердечно-сосудистые патологии;
- неврологические нарушения, связанные с недоношенностью, гипоксией и др.;
- вправимые грыжи небольших размеров.
Безоперационная терапия рекомендована не только грудничкам младше 6 месяцев, но и пациентам, у которых наблюдается сердечно-сосудистые патологии.
Консервативная терапия подразумевает ряд лечебных мероприятий, которые направлены на ликвидацию выпячивания, укрепление брюшных мышц ребенка и предотвращение развития осложнений грыжи. К данным мероприятиям относятся:
- массаж и вправление выпячивания (должны проводиться только специалистом);
- ношение бандажа для предупреждения ущемления содержимого грыжевого мешка;
- соблюдение диеты ребенком или кормящей матерью для нормализации стула и профилактики расстройств ЖКТ;
- медикаментозная терапия заболеваний, вызывающих кашель, повышенное газообразование и нарушения стула.
Безоперационная терапия является достаточно рискованным методом лечения грыжи и не рекомендуется к применению при отсутствии противопоказаний к проведению операции.
Народная медицина применяется в качестве вспомогательного метода в дополнение к консервативному лечению. Использование домашних средств допускается только при следующих условиях:
- возраст пациента составляет более 3 лет;
- терапия проводится под контролем врача, после консультации с хирургом;
- при наличии противопоказаний к операции лечение народными средствами проводится параллельно с ношением бандажа, диетотерапией и прохождением курса массажа;
- при развитии симптомов осложнений терапия домашними средствами немедленно прекращается с дальнейшим обращением к врачу.
При ущемлении грыжи некроз тканей может развиться в течение нескольких часов, поэтому любое промедление и надежды на действенность народной медицины может обернуться опасными последствиями и даже летальным исходом.
Народная медицина применяется в качестве вспомогательного метода в дополнение к консервативному лечению.
В симптоматической терапии мошоночной грыжи применяются:
- отвар клевера и таволги (внутрь);
- чай из цветов василька;
- примочки с настоем полыни и коры дуба;
- компрессы с квашеной капустой.
Прием народных средств начинают с небольших доз для предотвращения аллергической реакции и расстройства ЖКТ.
Операция по удалению грыжи яичка является единственным методом лечения дефекта, который дает устойчивый результат. Она может проводиться в плановом порядке или экстренно.
Плановое удаление мошоночной грыжи у детей проводится в 1-1,5 года. Это обусловлено тем, что дети в этом возрасте уже достаточно окрепли для быстрой реабилитации после наркоза, проведения операции и последующей медикаментозной терапии.
Откладывание на более поздние сроки без причины, связанной со здоровьем ребенка, может привести к осложнениям, т. к. годовалые дети достаточно подвижны и могут случайно ущемить кишку во время активности.
Подготовка к плановому хирургическому вмешательству включает:
- заблаговременное лечение очагов инфекций в организме ребенка (воспаления дыхательных путей, кариеса и др.) и компенсацию хронических системных патологий;
- предоперационные лабораторные и инструментальные исследования (анализ крови на сахар, инфекции и биохимию, анализ мочи, ЭКГ);
- консультацию с узкими специалистами (эндокринологом, кардиологом и др.) при наличии отклонений;
- запрет на прием пищи за несколько часов до проведения процедуры.
Непосредственно перед операцией проводятся:
- очищение кишечника;
- освобождение мочевого пузыря, установка мочевого катетера.
Операция может проводиться классическим способом, при помощи разреза. Во время вмешательства хирург рассекает ткани в паховой области и находит грыжевый мешок.
Если грыжа ущемлена и в ней находятся петли кишечника, их обязательно проверяют на функциональность: при нормальном цвете и активной перистальтике часть органа сохраняется, при потемнении и замедлении сокращений ущемленный участок иссекается, а между концами кишки создается искусственное соединение.
После вправления кишки в брюшную полость грыжевый мешок удаляется, а паховый канал подвергается укреплению. Для этого могут использоваться как собственная ткань, так и эндопротез (полимерная сетка). В случае грыжи у ребенка чаще применяется ушивание без использования посторонних материалов.
Операция завершается дренированием полости раны от крови, послойным сшиванием рассеченных тканей и наложением асептической повязки.
Удаление грыжи может быть произведено и малотравматичным методом — с помощью лапароскопии.
В ходе этой операции выполняется не разрез тканей, а несколько небольших проколов диаметром до 1,5 см, сквозь которые в паховую область вводятся инструменты.
Реабилитация после удаления грыжи занимает 1-2 недели в зависимости от возраста ребенка, выбранного метода хирургического вмешательства и наличия послеоперационных осложнений.
После операции детям назначается курс антибактериальных препаратов для исключения инфекции раны. Повязку необходимо менять ежедневно. Швы снимаются на 7-10 день после вмешательства.
Для предотвращения осложнений и рецидивов рекомендуются следующие меры:
- ношение бандажа или эластичных трусиков в период реабилитации;
- соблюдение специальной диеты самим грудничком или кормящей матерью (исключаются продукты, провоцирующие запор и метеоризм);
- массаж для укрепления брюшных мышц;
- лечебная физкультура в позднем восстановительном периоде.
Для предотвращения осложнений и рецидивов рекомендуется лечебная физкультура в позднем восстановительном периоде.
Отек яичка является распространенным осложнением операции по удалению грыжи. Он считается следствием сдавливания или повреждения сосудов мошонки при укреплении пахового канала.
В большинстве случаев гематомы рассасываются в реабилитационный период, однако набухание мошонки после операции является поводом для консультации с лечащим врачом. Послеоперационные отеки требуют квалифицированного наблюдения.
Профилактика грыжи яичек полезна вне зависимости от наличия патологии в анамнезе. Специфика упражнений и иных мер зависит от возраста ребенка:
- Грудные дети должны получать нормальное питание с достаточным количеством пищевых волокон. Нельзя также допускать длительного крика младенца. Кроме этого, ребенок должен двигаться: длительное лежание в одной позе снижает перистальтику кишечника.
- Более старшим детям рекомендуется лечебная гимнастика для укрепления мышц живота.
Вне зависимости от возраста пациента необходимо своевременно лечить патологии ЖКТ.
Вне зависимости от возраста пациента необходимо своевременно лечить патологии ЖКТ и дыхательной системы, которые провоцируют нарушения стула, метеоризм, рвоту и кашель.
источник




























































