Краткое содержание: Парамедианная грыжа диска, как правило, является следствием дегенеративного процесса в межпозвонковом диске и приводит к хронической боли в шее или спине, а также к другим неприятным симптомам.
Парамедианная грыжа диска — это смещение межпозвонкового диска справа и слева от срединной линии. В этом положении грыжа диска может сдавливать корешки спинного мозга и вызывать стойкий болевой синдром, а также при большом размере или узком позвоночном канале и структуры спинного мозга.
Данное состояние, как уже было сказано, зачастую является следствием естественного процесса дегенерации позвоночника, которая приводит к повышению давления на межпозвонковые диски. Диски располагаются между позвонками и действуют в качестве амортизаторов, препятствуя возникновению трения между соседними позвонками. Кроме того, межпозвонковые диски ответственны за подвижность и гибкость позвоночника. Если на диск оказывается слишком сильное давление, он может изменить свою форму и выйти за пределы того пространства, где он находится в норме.
Внутренний гелеобразный материал диска (пульпозное ядро) давит на твердую наружную оболочку (фиброзное кольцо), что, в конечном итоге, приводит к разрыву внешней оболочки диска в месте давления и выпячиванию части внутреннего материала диска в позвоночный канал. Такое состояние называют межпозвонковой грыжей. При парамедианной грыже внутренний материал диска выпячивается в сторону центра позвоночника, в область между позвоночником и спинным мозгом. Если грыжа сдавливает нервный корешок рядом со спинным мозгом, результатом может стать сильная боль, а также другие симптомы.
Поскольку парамедианная грыжа диска похожа на другие варианты межпозвонковых грыж, важно понимать разницу, чтобы найти правильные методы лечения.
Варианты расположения межпозвонковых грыж:
Грыжа расположена по направлению к центру позвоночного канала и спинного мозга;
Грыжа расположена с левой или с правой стороны позвоночного канала, где она может защемить нервные корешки, отходящие от спинного мозга;
Грыжа расположена рядом с центром позвоночного канала, где она может сдавить спинной мозг и корешки спинномозговых нервов;
Грыжа расположена сзади и слева или сзади и справа по отношению к позвоночному каналу и может сдавить корешки спинномозговых нервов.
Кроме того, существует два варианта парамедианной грыжи диска:
Левая парамедианная грыжа диска — это грыжа диска, которая располагается в лево-центральной части позвоночного столба. Поскольку левая парамедианная грыжа находится с левой стороны спинного мозга, как правило, сдавливая нервные корешки, отходящие от спинного мозга слева, симптомы при левой парамедианной грыже обычно ощущаются с левой стороны тела. Эти симптомы, если их не лечить, могут в дальнейшем привести к необратимым повреждениям;
Правая парамедианная грыжа диска — это грыжа, располагающаяся в право-центральной части позвоночного столба. Как правило, она сдавливает нервные корешки, отходящие от спинного мозга справа, поэтому симптомы при правой парамедианной грыже диска обычно ощущаются с правой стороны тела. Такие симптомы, если на них не обращать внимания, могут в дальнейшем привести к необратимым повреждениям нервной ткани.
С возрастом межпозвонковые диски начинают медленно разрушаться. Такой процесс называется дегенерацией. Дегенерация приводит к сокращению пространства между позвонками и увеличению риска появления межпозвонковой грыжи.
Также существуют некоторые факторы риска развития межпозвонковой грыжи. К таким факторам относят:
- травму шеи или спины;
- постоянную и излишнюю нагрузку на позвоночник;
- неправильную позу при поднятии тяжестей;
- ожирение;
- курение.
Большинство межпозвонковых грыж в поясничном отделе позвоночника образуются между четвертым и пятым поясничными позвонками или между пятым поясничным и первым крестцовым позвонками. Межпозвонковые грыжи в шейном отделе позвоночника обычно появляются между пятым и шестым или между шестым и седьмым шейными позвонками.
Межпозвонковые грыжи, как правило, вызывают симптомы на одной стороне тела, поскольку грыжа сдавливает корешки спинномозговых нервов на уровне позвоночника, соответствующем ее расположению. Сдавление нервных корешков приводит к боли, онемению и мышечной слабости в конечности, за иннервацию которой отвечает пораженный нерв.
Симптомы парамедианной грыжи диска в поясничном отделе позвоночника включают:
- боль в пояснице;
- боль, отдающую в ягодицу и ногу (ишиас);
- онемение и покалывание в ягодице или ноге (парестезия);
- мышечную слабость в одной, иногда в обеих ногах;
- потерю контроля за функциями мочеиспускания и/или дефекации (появляется в том случае, если большая грыжа повреждает группу нервных корешков, отходящих от конца спинного мозга — т.н. конский хвост). Синдром конского хвоста — это экстренное состояние, требующее немедленной медицинской помощи.
Симптомы парамедианной грыжи диска в шейном отделе позвоночника включают:
- боль в шее;
- боль в плече;
- боль, отдающую в руку;
- онемение и покалывание в плече или руке;
- слабость в одной, иногда обеих руках;
- редко — онемение или слабость в ногах (из-за сдавления спинного мозга).
Медицинский осмотр может выявить снижение чувствительности, мышечную слабость или понижение глубоких сухожильных рефлексов в конечности, иннервируемой пораженным нервом.
При межпозвонковой грыже в поясничном отделе позвоночника компрессию нервных корешков подтверждает положительный тест Ласега: пациент испытывает боль по задней стороне ноги при поднятии ноги в положении лежа и с выпрямленным коленом.
- рентгенография позвоночника может показать дегенерацию межпозвонкового дискового пространства, но не показывает сами диски;
- компьютерная томография предоставляет более детальные изображения структур позвоночника. Тем не менее, качество снимков КТ не очень высокое, поэтому при диагностике межпозвонковой грыжи КТ используют только в случае противопоказаний к проведению МРТ;
- магнитно-резонансная томография (МРТ) использует радиоволны и мощный магнит для создания трехмерных детальных изображений структур позвоночника и окружающих его тканей. Является основным радиологическим методом диагностики межпозвонковой грыжи;
- миелография включает введение красителя в спинномозговую жидкость и дальнейшую рентгенографию для создания изображений позвоночного канала.
- электромиография оценивает функционирование нервов и мышц;
- исследования нервной проводимости измеряют то, насколько хорошо электрические сигналы проходят по нервам.
В целом, 90% пациентов с парамедианной грыжей межпозвонкового диска успешно вылечиваются с помощью нехирургических методов лечения, которые включают:
- противовоспалительные препараты, такие как ибупрофен, снижающие воспаление и боль. При отсутствии эффекта от медикаментозной терапии в течение 3 дней- необходимо от нее отказаться и использовать другие методы лечения.
- безнагрузочное вытяжение позвоночника, увеличивающее расстояние между позвонками и снижающее темпы дегенерации межпозвонковых дисков;
- лечебную гимнастику, укрепляющую мышцы спины;
- медицинский массаж, улучшающий приток крови к мышцам спины и снимающий мышечные спазмы;
- гирудотерапия
В большинстве случаев, при парамедианной грыже диска хирургическое вмешательство не требуется. Тем не менее, после шести недель консервативного лечения операция может быть назначена пациентам с выраженным болевым синдромом, а также тем, кто испытывает проблемы при ходьбе. Экстренные случаи, такие как синдром конского хвоста, требуют срочного хирургического вмешательства, чтобы избежать необратимых повреждений нервной ткани и, как следствие, потери функционирования. Самыми распространенными видами операций при межпозвонковой грыже являются дискэктомия/микродискэктомия (удаление части диска, сдавливающей нерв) и спинальная фузия (сращение позвонков между собой для того, чтобы избежать нестабильности пораженного позвоночного сегмента).
Выработка адекватного двигательного стереотипа (обучение правильным позам при сидении, стоянии, поднятии предметов) и правильной осанки могут снизить риск появления межпозвонковой грыжи. Например, при подъеме тяжелых предметов люди должны использовать мышцы ног, а не спины, чтобы избежать резкой нагрузки на позвоночник и, как следствие, его травматизации.
Также важно постоянно поддерживать достаточную физическую активность. Результаты регулярных упражнений — здоровый вес, сильные мышцы, высокая гибкость — обеспечивают здоровье позвоночника и снижают вероятность образования межпозвонковых грыж.
Статья добавлена в Яндекс Вебмастер 2018-04-24 , 14:48.
источник
Из-за нарушений в позвоночном столбе может появляться межпозвоночная грыжа . Эта патология сопровождается потерей целостности фиброзного кольца и выпячиванием внутреннего вещества диска за пределы позвонка.
Среди нескольких разновидностей патологии зачастую диагностируют центральную форму, которая образовывается в любом отделе позвоночника.
Существует ряд факторов, провоцирующих образование центральной грыжи межпозвонкового диска. Патология является следствием:
- травмирования позвоночного столба;
- старения организма;
- неразвитости мышц спины;
- болезней позвоночника;
- чрезмерных нагрузок.
Наиболее сложной формой заболевания считается центральная грыжа (другое название – срединная, медианная). Поскольку для патологии характерно смещение пульпозного ядра по центру, во время лечения с доступом к медианному выпячиванию возникают проблемы.
Самое опасное направление – заднее, потому что позвоночный столб в этом месте вынужден принимать максимальную нагрузку. В результате диски теряют эластичность, а вываливание ядра может обернуться полной потерей подвижности конечностей, потому что защемляется спинномозговой канал.
Задняя центральная грыжа, к примеру, диска L4-L5 приводит к сильному болевому дискомфорту по причине компрессии нервных окончаний .
При возникновении центральной формы болезни ядро также может выбухать в переднюю область. При этом нервные корешки сдавливаются с обеих сторон диска, а грыжа растет непосредственно из его центра.
Нередко развивается центральная грыжа диска L5-S1 позвонков, то есть патология поражает поясничный отдел. Иногда страдает шейный отдел.
Отдельно стоит выделить грыжу Шморля . Это состояние, при котором хрящевая ткань диска продавливается прямо в позвонок. Зачастую патологию выявляют случайно. Для нее характерно отсутствие ярких признаков.
Если межпозвоночная грыжа формируется в шейном отделе, чаще всего она локализуется в сегменте C5-C6. Обычно до появления в данном участке патологического образования больной имеет дело с остеохондрозом .
Грыжевое выпячивание заявляет о себе:
- болями в голове, шее и руке;
- онемением пальцев;
- слабостью;
- головокружением;
- снижением подвижности шейных позвонков.
Нарушение в поясничном отделе позвоночника часто диагностируется по той причине, что эта область позвоночного столба является максимально нагруженной.
Межпозвонковую патологию, образовавшуюся, например, в диске L5-S1 или L4-L5 недаром считают крайне опасной. Такое выпячивание без своевременного и грамотного лечения приводит к тяжелым осложнениям.
Из-за центральной грыжи L5-S1 пациент может получить инвалидность. Патология поясничного отдела сопровождается:
- резкими болями во время наклона и поднятия тяжестей, причем симптом может длительный период не исчезать;
- болезненным дискомфортом в конечностях и их онемением;
- нарушением чувствительности в поясничной и паховой области;
- потерей кожной чувствительности;
- слабостью в нижних конечностях;
- нарушениями функций органов таза;
- скачками давления .
Иногда заболевание бывает достаточно сложно выявить, поскольку оно формируется без каких-либо явных проявлений. Если конечности немеют и присутствует ощущение «мурашек», следует немедленно пройти обследование. Диагностика патологии осуществляется при помощи:
Наличие грыжи Шморля точно покажет рентген. Квалифицированный врач может прочувствовать патологию методом пальпации. Присутствие выпячивания подтверждается небольшой напряженностью мышц и болью.
Наличие сильнейшей боли при медианной грыже заставляет больного постоянно находиться в постели, потому что в лежачем положении с позвонков снимается нагрузка, соответственно, уменьшается защемление.
Лечение центральной формы болезни предусматривает использование:
- нестероидных противовоспалительных препаратов ;
- лекарств с обезболивающим действием при чрезмерном болевом синдроме;
- массажа , ЛФК , мануальной терапии , физиотерапии , благодаря которым улучшается кровоток, восстанавливается обмен веществ в пораженных тканях и укрепляется мышечный корсет;
- хирургического вмешательства . Если была обнаружена тяжелая форма грыжевого выпячивания, пациента готовят к операции.
Нестероидными средствами и анальгетиками нельзя пользоваться слишком долго. НПВП способны повлиять на функционирование органов, а из-за обезболивающих происходит снижение чувствительности нервных корешков. Любое резкое движение может обернуться новым приступом.
Все лекарственные препараты может назначать только лечащий врач, в соответствии с имеющейся картиной болезни.
Чтобы избежать инвалидизации по причине образования грыжевого выпячивания, необходимо своевременно обращаться к врачу при малейших негативных проявлениях в области позвоночника. Чем раньше начнется лечение, тем больше шансов на успешное выздоровление.
Подборка моих материалов по здоровью позвоночника и суставов:
Дополнительно рекомендую эти материалы и оборудование здоровья и тренировок:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
источник
Позвоночник состоит из тридцати трех косточек, известных как позвонки. Каждый позвонок разделен от смежных, непосредственно с помощью дисков межпозвонковых, губчатой, но достаточно мощной соединительной тканей.
Межпозвоночные диски, а еще связки и костяные отростки, соединяют отдельные позвонки, чтобы помочь поддерживать позвонкам выравнивание и искривление всего столба, и при этом позволять им движение.
Позвоночник имеет такой канал, при котором есть очень важные жизненно необходимые элементы, связанные со спинномозговой жидкостью. В таком канале есть сам мозг и он окружен ею. На той и другой сторонке позвоночника есть маленькие отверстия, позволяющие выйти корешку из канала.
- Шейный – имеет семь позвонков в области шеи. Эти позвонки маленькие и позволяют подвижности шеи.
- Грудной — состоит из 12 позвонков спины. Они крупнее и сильнее, чем шейные позвонки. Каждый грудной позвонок прикрепляется к ребру с обеих сторон. Это обеспечивает значительной жесткости, и прочности в грудной части позвоночника.
- Поясничный — как правило, состоит из пяти позвонков. Они находятся ниже грудных позвонков и маркированы (L1, L2, L3, L4, L5) в порядке убывания начиная с самого верха. Межпозвоночные диски пронумерованы. Первый поясничный диск маркирован L1-2, и они помечены последовательно вниз L5 S1. s1 — представляет собой крестец, который соединяет позвоночник с тазом.
Эти позвонки являются самыми большими, потому что они выдерживают наибольшее количество нагрузки. Грыжа межпозвонкового диска l4 s1 редко встречается. Позвонки поясничного отдела позвоночника более подвижны, чем в грудном отделе позвоночника. Из-за этих факторов, поясничный отдел позвоночника больше страдает от дегенеративных заболеваний и грыж дисков.
Крестцово — копчиковая — самая нижняя часть позвоночника. Он прикрепляется к тазу с обеих сторон. Пятый позвонок в поясничном отделе низа позвоночника иногда может быть слит с крестцом.
Грыжа диска происходит, когда волокнистая внешняя часть диска разрывается, а пульпозное (желеобразное) ядро прорывает фиброзное кольцо межпозвоночного диска. Когда грыжа межпозвоночного диска сжимает близлежащий нерв, получается защемление нерва, что вызывает боль, онемение, покалывание или слабость в руках или ногах. Вещество, которое составляет желеобразное ядро диска, также может воспалять и раздражать нерв, вызывая дополнительную боль.
Межпозвоночные грыжи делятся на три вида:
- Протрузия – выпячивание диска на 1-3 мм.
- Пролапс — выпадение диска на 3-6 мм.
- Развитие грыжи – выпячивание диска на 6 до 15.
2. По виду тканей межпозвоночные грыжи:
- Костные (спондилезный остеофит) – диагностируется очень редко (в 1% случаев) у пожилых людей.
- Хрящевые (остеофиты) – развиваются у 15% больных.
- Пульпозные (грыжа Шморля)- образуются в 84% случаев.
3. По направлению выхода в соответствии с центром тяжести позвоночно сегмента:
- Фораминальная – грыжевое выпячивание осуществляется через отверстие, из которого выходят нервные окончания
- Медианная грыжа диска – характеризуется расколом круглого дискового хряща по радиусу. Выходные ворота в данном случае направлены к периферии от круговой площадки позвонкового тела
- Левосторонняя
- Правосторонняя
- Передняя
- Задняя
Изменения межпозвоночного диска.
Прогрессирование патологии варьируется от внезапного до медленного появления симптомов. Существуют четыре стадии:
Этапы 1 и 2 называются неполной межпозвоночной грыжей, а 3 и 4 являются полной грыжей. Неврологический дефицит может включать в себя сенсорные изменения (то есть покалывание, онемение) и изменение при движении (слабость, нарушение рефлекторных функций). Эти изменения вызваны сжатием нерва, создаваемого давлением со стороны внутреннего диска.
- Шейный — боль распространяется в области шеи, плеч и рук.
- Грудной — боль распространяется в грудь.
- Поясничный — боль распространяется в ягодицы, бедра, ноги.
Синдром конского хвоста происходит от центральной грыжи диска и является серьезной патологией требующей немедленного хирургического вмешательства. Симптомы включают в себя двустороннюю боль в ногах, потеря перианальной ощущение (ануса), паралич мочевого пузыря, а также слабость анального сфинктера.
Позвоночник исследуют у больного стоя. Из-за мышечного спазма, можно увидеть, потерю нормальной кривизны позвоночника. Корешковая боль (воспаление спинного нерва) может возрастать при надавливании на пораженный участок.
Пациент ложится, колено разводится, и бедро сгибается. Если боль усиливается — это указывает на воспаление нижних пояснично-крестцовых нервных корешков. Другие неврологические тесты проводятся, чтобы определить потерю чувствительности и моторной функции. Изменение патологических рефлексов могут указывать на расположение грыж.
Необходимо сделать рентгенограмму и МРТ (магниторезонансная томография) содержащую более подробную информацию. МРТ является лучшим методом, который позволяет врачу увидеть мягкие ткани позвоночника, невидимые в обычном рентгене.
Результаты обследования и испытаний сравниваются, чтобы сделать правильный диагноз. Это включает в себя определение местоположения грыж и определяет варианты последующего лечения.
Дорзальная грыжа межпозвонкового диска обычно протекает бессимптомно, но иногда наблюдают появление таких симптомов: дискомфорт, боль в нижней части спины, которая продолжается в течение длительного времени. Со временем боль становится сильнее. Она начинает быть судорожной. Особенно ощущается дискомфорт после физической нагрузки в одном положении. Больной может услышать в спине щелчки или хруст.
Во время болевого синдрома боль является интенсивной, даже во время дыхания и кашля. Со временем боль начинает отдавать в ногу. В результате ухудшения дискомфорта в спине трудно выпрямить ногу, ухудшается коленный рефлекс, наблюдаются и другие симптомы.
Если не лечить, состояние будет постепенно ухудшаться, приведет к разрыву фиброзного кольца, что может привести к постоянному параличу. Чтобы выбрать лечение, необходимо выяснить причину возникновения грыжи.
Медианная грыжа межпозвонкового диска это один из вариантов задних грыж дисков L5 S1, L4 L5 образуется в месте, где с канала спинного мозга выходят нервные стволы. Приводит к серьезной патологии.
Циркулярная грыжа межпозвонкового диска проявляется своеобразно: затрудняются движения, ухудшается общая подвижность. В месте поражения отек, который может сдавливать не только корешки, но и спинной мозг.
Секвестрированная грыжа межпозвонкового диска – это крайне тяжелый вариант. Происходит выпадение пульпозного ядра диска в область спинномозгового канала, где проходят спинномозговые нервы. Болезнь происходит у людей страдающих грыжей межпозвоночного диска с протрузией или выбуханием диска. Относится к третьей степени сложности.
Процесс образования секвестрированной грыжи диска.
Возрастные изменения в волокнистой, и хрящевых тканей позвоночника способствуют протрузии диска и разрывам фиброзного кольца, вызывая образование грыж. Прыжки с высоты, травмы и вес сильно влияет на межпозвонковые пространства.
- Травмы позвоночника или шеи.
- Деформирование с возрастом.
- Неправильный подъем тяжести.
- Заболевание ОДА (опорно-двигательного аппарата).
- Заболевание суставов (артроз, артрит).
- Сифилис.
- Тучность.
- Длительный остеохондроз.
Грыжа межпозвоночного диска случается чаще всего в поясничном отделе позвоночника, особенно в L4 L5 и уровни L5 S1 (L — поясницы, S — Сакральная). Это происходит потому, что поясничный отдел позвоночника несет большую часть веса тела. Особенно актуально в случаях грыж большого размера.
Наиболее всего уязвимы люди в возрастелет, потому что с возрастом позвоночник теряет свою эластичность. Циркулярная грыжа межпозвонкового диска чаще всего повреждает сегмент L5 S1.
L5 S1 — поясничный сегмент.
C5 C6 (C6 нервных корешков) — грыжа межпозвоночных дисков С5 С6 может вызвать слабость в двуглавой мышцы (в передней части верхней части рук) и запястья разгибателей. Онемение и покалывание вместе с болью может излучать к стороне большого пальца руки. Это один из самых распространенных случаев для шейной грыж диска.
При шейной грыже наиболее часто страдают позвонки C6 C7 сегментов. C6 C7 (C7 нервного корешка) — грыжа диска в этой области может вызвать слабость в трицепс (мышцы в задней части плеча и распространяющаяся к предплечью) и разгибательных мышц пальцев. Онемение и покалывание наряду с болью может распространяться вниз трицепсов и в средний палец.
Таблица патологий сегментов позвоночника
Межпозвоночные диски являются гибкими «втулками» между позвонками. Их основным рабочим местом, является пространство для спинномозговых нервов, которые выходят из спинного мозга через костные окна (так называемые межпозвонковые отверстия), и действуют в качестве амортизаторов. Диски изготовлены из двух отдельных частей.
Фиброзное кольцо. Кольцевое пространство является внешней частью диска. Оно состоит из связочных колец (можно сравнить с кольцами на дереве). Часть пульпозного центра содержит желейное ядро. Жидкость не может быть сжата, таким образом, эти желейные центры выполняют функцию амортизаторов.
Когда вы несете вес, давление толкает ядро в сторону внешней части диска на 360 градусов. Когда вы наклоняетесь вперед, ядро выталкивается больше к задней части диска. Кольцевые волокна, как правило, достаточно жесткие, чтобы содержать диск во время обычной деятельности, включая работу.
Но когда слишком много дискального давления, эти слои могут быть связками и начнут разрушаться изнутри. По мере того как самые внутренние слои начинают рвать, желе ядра начинает вытесняться наружными (вправо или влево или обе) задние части диска. Чем больше разрыв, тем больше выпуклость.
Грыжа межпозвонкового диска.
Травмы, которые вызывают межпозвоночные диски, выпирают грыжу. Это может быть вызвано либо острой травмой или повторяющейся физической нагрузкой. Механические напряжения действуют на травмированные или ослабленные кольцевые связки и позволяют желе выпирать наружу.
Если выпуклость (часто упоминается как грыжа диска) выступает на небольшой площади (менее 25% окружности диска), то мы называем ее в качестве координационного центра диска. Однако, слишком часто, позвоночный диск может выпячиваться на большие площади (до 50% от окружности диска). Эта патология называется — диффузная грыжа межпозвоночного диска.
Различия в двух случаях незначительны. Координационные вздутия диска являются более локализованными, вызывая боль, которая обычно сфокусированная в одной области. Это происходит потому, что там меньше участвующих нервов. Необходимо иметь в виду, что грыжа межпозвоночного диска может часто вызывать ишиас.
Поскольку диффузные дисковые вздутия занимают больше места, они, как правило, вызывают более широкий спектр симптомов. Боль часто с обеих сторон. Но благодаря давлению на шнур, может давать другие симптомы благодаря нескольким спинномозговым нервам.
Боль помогает узнать, с какого рода грыжей диска вы имеете дело. Время восстановления может более длительным, для диффузного рода грыжи.
Парамедианная грыжа межпозвонкового диска также известна под несколькими другими названиями, в том числе, заднебоковая грыжа межпозвоночного диска, парамедиальная выпуклость диска, парасрединная выпуклость диска и парамедиальное выпячивание диска. Это явление независимо от точной диагностической терминологии, является наиболее распространенным типом грыжи межпозвоночного диска среди существующих. Наиболее распространенная она в поясничном отделе позвоночника.
Хотя это не имеет решающего значения, чтобы полностью понять природу заднебоковой грыжи, по сравнению с боковой или центральной грыжи диска, это всегда хорошая идея, чтобы изучить основы о дисковых выпуклостях для того, чтобы улучшить свои шансы на успешное лечение и устранение боли. В конце концов, каждый тип грыжа может производить различные эффекты на различных типах нервной ткани.
Эти грыжи имеют асимметричную выпуклость рисунка. Они могут повлиять на правую сторону или левую сторону диска, и, как правило, входить в боковую выемку на боковой стороне спинного мозга.
В некоторых случаях парамедиальная грыжа, как правило, падает на дуральный мешок на фронтальной или боковой поверхности. В более редких случаях эти грыжи могут фактически затрагивать спинной мозг.
Помните, что грыжи, которые полностью или частично блокируют фораминальное пространство, называется — фораминальная грыжа межпозвонкового диска.
Парамедиальный диск может выпирать на широкой основе или иметь очаговый характер. В большинстве случаев не вызывает проблем, вызванная симптоматическая боль не требует какого-либо особого ухода, и, скорее всего, пройдет самостоятельно.
Некоторые грыжи могут потребовать профессионального медицинского лечения и даже хирургического вмешательства. Это особенно актуально для тяжелых и проверенных случаев защемления нервов или при стенозе позвоночного канала, когда выпуклость фактически сдавливает спинной мозг.
Не забудьте сравнить любые фактические симптомы с клиническими симптомами, после постановки диагноза, чтобы улучшить шансы на успешное лечение, независимо от того, какую терапию вы выбрали. Если симптомы не совпадают с диагнозом, то любое лечение вряд ли окажется успешным.
Срединная грыжа межпозвонковых дисков является типом травмы спины, что может вызвать сильную боль, которая, как правило, продолжается в течение определенного периода времени. Защемление нерва может послужить грыже межпозвоночного диска. На этот момент, пострадавший может чувствовать различные ощущения, от онемения и покалывания слабости в мышцах к чувству поражения электрическим током в позвоночник.
В некоторых случаях, больной может на самом деле потерять контроль функциональных возможностей мочевого пузыря. У людей страдающие от межпозвоночной грыжи, могут развиваться хронические проблемы, и часто проводят годы в процессе восстановления от травмы. Чем старше возраст, тем выше вероятность развития грыжи диска.
Большинство людей затрудняются назвать точную причину образования грыжи. Тяжесть необходимо
поднимать с согнутыми в ногах коленах, как бы группируясь. Редко, травматическое событие, как падение или удар по спине может вызвать грыжу межпозвоночного диска.
Если курс лечения нехирургическим (как правило, от четырех до шести недель) не является эффективным для снятия боли грыжи. Часто микродискэктомия (тип поясничной декомпрессионной хирургии) — используется для лечения компрессии нерва с грыжей межпозвоночного диска.
Во время минимально инвазивной процедуры микродискэктомии, грыжа межпозвоночного диска под корешок нерва удаляется. Давая нервному корешку больше пространства, давление сброшено, и корешок нерва может начать освобождаться.
Процедура микродискэктомия, как правило, успешна для снятия боли в ноге (при ишиасе), вызванных грыжей межпозвоночного диска. Хотя для восстановления нерва понадобится несколько недель или месяцев. Пациенты часто чувствуют облегчение в ногах, и, как правило, имеют минимальное количество дискомфорта после операции.
Микродискэктомия. Камера и манипулятор.
Первый шаг лечения, как правило, отдых и использование НПВП (нестероидных противовоспалительных препаратов), такие, как ибупрофен, напроксен, или ингибиторов ЦОГ-2.Если боль от шейной грыжи межпозвоночного диска является тяжелой и продолжается в течение более двух недель, врачи могут прописать дополнительные лекарства, в том числе:
- стероиды, чтобы сократить воспаление и облегчить боль;
- сильное обезболивающее если сильная боль.
Если боль длится более двух-четырех недель, часто рекомендуются:
- Физическая терапия и физические упражнения, чтобы помочь уменьшить давление на нервный корешок хиропрактика манипуляции с низкой скорости может быть полезным.
- Тем не менее, с осторожностью следует использовать с манипуляции, если пациент испытывает какие-либо неврологические расстройства.
- Руководство тяги, чтобы освободить нерв, выходящий из позвоночного канала.
- Эпидуральная инъекция, чтобы устранить боль и снять воспаление.
При отсутствии значительного облегчения боли при консервативном лечении, включая оральные обезболивающие и противовоспалительные препараты, рекомендуется хирургическая операция. Точный контроль позиционирования иглы обеспечивает оптимальное распределение стероидов вдоль болезненного нервного корешка. Обычные хирургии предлагает неоптимальные результаты, которые часто заканчиваются инвалидностью.
Для достижения минимально инвазивной дискальной декомпрессии, были разработаны различные методы перкутанные. Их принцип заключается в удалении небольшого объема ядра, что приводит к важному уменьшению интрадискального давления, а затем снижении давления внутри грыжи диска.
Показаны эти операции, только для грыж, обнаруженных с помощью компьютерной томографии или магниторезонанса. Методы, такие как радиочастотная или лазерная нуклеотомия кажутся более эффективными, чем чисто механических нуклеотомии. Но, насамом деле, положительных отзывов мало.
Лечение боли в симптоматической грыже диска, зависит главным образом, от консервативного ухода, совмещая отдых, физиотерапию, анальгетики и противовоспалительные препараты. Субоптимальные результаты традиционной открытой хирургии привели к разработке минимально инвазивных методов.
Минимально инвазивные черезкожные техники, используемые сегодня предназначены для удаления небольшого количества центрального ядра, с тем, чтобы уменьшить интрадискальное давление и, таким образом, избежать сжатия.
Корешковая боль из-за грыжи диска не может быть объяснено с помощью чисто механического подхода. Стероидные инъекции противопоказаны пациентам с сахарным диабетом, язвенным заболеванием желудка и беременным. У пациентов с нарушениями коагуляции, эпидуральная пункция противопоказана.
Это оперативное вмешательство по удалению грыжи межпозвонкового диска. Выполняется под местной анестезией через пункционную иглу. Игла вводится в полость межпозвонкового диска. Во время операции ведется постоянный рентгеновский контроль. Процедура проводится в амбулаторных условиях.
Руководство изображения обеспечивается с помощью КТ, МРТ или рентгеноскопии. Контроль КТ часто является предпочтительным, поскольку это позволяет точное планирование и позиционирование иглы. Инъекция соединительной ткани требует строгой асептики. При удалении грыжи дисков с помощью такой операции, воздействие на ткань диска производится холодной плазмой.
Лечение грыжи межпозвоночного диска является сложным из-за индивидуализированного характера боли и симптомов каждого пациента. Вариант лечения, который снимает боль, и дискомфорт для одного пациента может не работать для другого. Консультируясь с несколькими специалистами, пациент может найти наиболее приемлемый вариант лечения для их случая, и могут избежать операции.
Сайт носит информационный характер. Не занимайтесь самолечением. В случае обнаружения у себя каких-либо симптомов заболеваний обращайтесь к врачу. Представленные на сайте препараты имеют противопоказания, перед применением ознакомьтесь с инструкцией или проконсультируйтесь со специалистом.
Межпозвоночная грыжа — одно из следствий остеохондроза, представляющее собой выпячивание межпозвонкового диска между телами позвонков. Манифестирует болями, тоническим мышечным напряжением и ограничением движений в пораженном участке позвоночника. Может приводить к сдавлению спинальных корешков, сосудов и спинного мозга. Визуализируется при помощи КТ, МРТ или контрастной миелографии. Лечение преимущественно консервативное (медикаментозное, ЛФК, массаж, тракционная терапия). Операции по удалению дисков (дискэктомия, эндоскопическая дискэктомия) проводятся по строгим показаниям и могут повлечь за собой тяжелые осложнения.
Всего в позвоночном столбе находится 24 межпозвонковых диска. Они имеют разный размер: наиболее маленький — у дисков шейного отдела, а наиболее большой — у поясничных дисков. Во всех отделах диски характеризуются однотипным строением: пульпозное ядро, окруженное фиброзным кольцом. Ядро на 90% состоит из воды, его консистенция напоминает гель. Фиброзное кольцо сформировано проходящими в различных направлениях волокнами. Вместе компоненты диска обуславливают его эластичность, упругость, устойчивость к скручиванию и сгибанию. Межпозвонковые диски обеспечивают подвижные соединения между телами позвонков и амортизацию позвоночника.
Межпозвонковый (межпозвоночный) диск в норме располагается строго между телами двух смежных позвонков. Когда он выходит за пределы этого пространства, говорят о межпозвоночной грыже. Наиболее часто грыжи формируются в поясничном отделе, ведь он несет основную нагрузку при движениях и подъеме тяжестей. На втором месте по частоте образования грыж находится шейный отдел, в котором осуществляются сложные движения большого объема (скручивание, сгибание). Возраст пациентов, у которых диагностирована межпозвоночная грыжа, обычно колеблется в пределахлет. При прогрессировании межпозвоночная грыжа может стать причиной ряда серьезных следствий, ивалидизирующих больного. В связи с этим ее своевременное выявление и диагностика являются актуальными задачами практической вертебрологии и неврологии.
Основным фактором развития грыж выступает остеохондроз позвоночника. В результате происходящих при остеохондрозе дегенеративно-дистрофических изменений межпозвонковый диск теряет воду и утрачивает свою эластичность. Высота диска уменьшается, он с трудом выдерживает оказываемое на него давление позвонков и легко травмируется при чрезмерных физических нагрузках. В такой ситуации под действием различных неблагоприятных факторов происходит смещение части диска за пределы пространства между позвонками. Начинает формироваться межпозвоночная грыжа.
Более ранее развитие остеохондроза наблюдается у лиц с аномалиями развития позвоночника (клиновидными позвонками, люмбализацией, слиянием позвонков, синдромом Клиппеля-Фейля и др.), дисметаболическими заболеваниями (сахарным диабетом, гипотиреозом), перенесенными ранее травмами позвоночника (переломом позвоночника, позвоночно-спинномозговой травмой). Причиной раннего остеохондроза могут являться аномалии развития, приводящие к неравномерной нагрузке на позвоночный столб (например, дисплазия тазобедренного сустава). Провоцирующими формирование грыжи факторами выступают подъем тяжести, ушиб позвоночника, вибрация, резкие движения, длительное пребывание в позе сидя (у автомобилистов, работающих за компьютером лиц и т. п.), ожирение, неправильная нагрузка на позвоночный столб вследствие кифоза, лордоза и других видов искривления позвоночника, при нарушении осанки и работе в неудобной позе.
На начальном этапе происходит незначительное смещение диска до 2-3 мм, именуемое пролапсом диска. Дальнейшее смещение (на 4 мм и более) обозначается термином протрузия диска. При этом пульпозное ядро смещается, но располагается в пределах фиброзного кольца. Клинически манифестируют симптомы раздражения расположенного рядом спинномозгового корешка. Дальнейшее прогрессирование межпозвоночной грыжи приводит к трещине или расслоению фиброзной капсулы диска и выпадению пульпозного ядра за ее пределы. Это состояние называется экструзия диска. На данном этапе межпозвоночная грыжа может передавливать спинальный корешок и кровоснабжающий его сосуд, обуславливая радикулопатию и радикуломиелоишемию — корешковый синдром с симптомами выпадения неврологических функций. Стадия, на которой выпавшее пульпозное ядро свисает как капля за пределами межпозвонковой щели, обозначается как секвестрация диска. Как правило, она приводит к разрыву фиброзной капсулы и полному истечению ядра. На стадии экструзии и секвестрации межпозвоночная грыжа достигает таких размеров, что может вызвать сдавление спинного мозга с развитием компрессионной миелопатии.
В начале своего формирования грыжа межпозвонкового диска зачастую имеет латентное течение. Затем появляются боли в том отделе позвоночника, где локализуется грыжа. Первоначально боли носят тупой транзиторный характер, усиливаются при статической и динамической нагрузке, полностью проходят в положении лежа. Пациент старается щадить больную зону позвоночного столба, ограничивая движения в ней. Параллельно с болевым синдромом развивается мышечно-тоническое напряжение на соответствующем участке паравертебральной области.
По мере увеличения грыжевого выпячивания отмечается нарастание болевого и мышечно-тонического синдромов, ограничение движений. Боль принимает постоянный характер, может сохраняться в положении лежа. Мышечное напряжение более выражено со стороны расположения грыжи и может провоцировать перекос позвоночника, что создает дополнительную нагрузку на него и усугубляет клинические проявления. При дальнейшем прогрессировании грыжи межпозвонкового диска развиваются осложнения. В ряде случаев грыжа имеет субклиническое течение и манифестирует только при возникновении последних.
Межпозвоночная грыжа может иметь ряд клинических особенностей в зависимости от отдела позвоночника, в котором она локализуется. Так, межпозвоночная грыжа шейного отдела сопровождается болями в шее и рефлекторной мышечной кривошеей; может осложниться синдромом позвоночной артерии. Межпозвоночная грыжа грудного отдела зачастую имитирует клинику соматических заболеваний (стенокардии, язвенной болезни желудка, острого панкреатита); способна спровоцировать диспепсию, дискинезию кишечника, затруднение глотания, ферментную недостаточность поджелудочной железы. Межпозвоночная грыжа поясничного отдела проявляется симптомами люмбаго и люмбоишиалгии, затрудняет ходьбу и наклоны туловища.
Корешковый синдром возникает при воздействии грыжи на расположенный рядом с ней спинномозговой нерв. Корешковый синдром может иметь этапное развитие: вначале наблюдаются симптомы раздражения корешка, а затем выпадение его функций. В первом случае характерен интенсивный болевой синдром, описываемый пациентами как «прострел» или «удар электрическим током», провоцируемый движениями в пораженном отделе позвоночника. В зоне иннервации корешка отмечаются парестезии. Выпадение функций корешка приводит к появлению в области его иннервации мышечной слабости и гипотонии, понижения чувствительности. Со временем развивается вялый парез с мышечными атрофиями, угасанием сухожильных рефлексов и трофическими расстройствами.
Дискогенная миелопатия формируется, когда образовавшаяся грыжа вызывает сужение позвоночного канала и сдавление спинномозгового вещества. В первую очередь страдает двигательная функция. На уровне поражения развивается периферический парез. Затем присоединяется выпадение чувствительности и сенситивная атаксия. При грыже поясничного отдела возможны тазовые расстройства. Как правило, вначале проявления миелопатии носят односторонний характер. Без проведения соответствующего лечения возникающие в спинном мозге изменения становятся необратимыми, и сформировавшийся неврологический дефицит не подлежит обратному развитию.
Синдром позвоночной артерии возникает, если грыжа шейного отдела сдавливает проходящую вдоль боковой поверхности тел позвонков позвоночную артерию. Проявляется головокружениями, вестибулярной атаксией, ушным шумом, транзиторными скотомами и фотопсиями, обмороками. Может служить причиной преходящих нарушений мозгового кровообращения (ТИА) в вертебро-базилярном бассейне.
Начальные проявления грыжи межпозвонкового диска малоспецифичны и сходны с клиникой неосложненного грыжей остеохондроза позвоночника. Рентгенография позвоночника позволяет диагностировать остеохондроз, искривление позвоночника, аномалии его развития и др. патологию костных структур. Однако межпозвоночная грыжа на рентгенограммах не видна. Заподозрить грыжу в таких случаях можно по упорному характеру болевого синдрома и его прогрессированию. В ходе диагностики неврологу и вертебрологу необходимо дифференцировать грыжу межпозвонкового диска от миозита, плексита, грыжи Шморля, спондилоартроза, гематомы и опухоли позвоночника.
Обнаружить грыжу позволяют томографические методики исследования — МРТ и КТ позвоночника. Причем МРТ позвоночника более информативна, поскольку дает лучшую визуализацию мягкотканных структур. При помощи МРТ удается не только «увидеть» грыжу, установить ее локализацию и стадию процесса, но и определить степень сужения позвоночного канала. При отсутствии возможности проведения томографии, для подтверждения диагноза «межпозвоночная грыжа» может применяться контрастная миелография.
Межпозвоночная грыжа шейного отдела, сопровождающаяся симптоматикой сдавления позвоночной артерии, является показанием к проведению сосудистых исследований: РЭГ, УЗДГ позвоночных артерий. Обследование, как правило, проводят с функциональными пробами (повороты и наклоны головы). Пациенты с грыжей в грудном отделе, в зависимости от клинической картины, могут нуждаться в консультации кардиолога, гастроэнтеролога, пульмонолога с проведением ЭКГ, обзорной рентгенографии ОГК, гастроскопии и т. д.
Консервативная терапия является наиболее предпочтительной лечебной тактикой при грыже межпозвонкового диска. Она носит комплексный характер. Медикаментозная составляющая включает препараты для купирования болевого синдрома (кетопрофен, ибупрофен, диклофенак, напроксен, мелоксикам и др.), миорелаксанты для снятия мышечно-тонического синдрома (толперизона гидрохлорид), необходимые для поддержания нервной ткани витаминые комплексы (В1, В6, В12), противоотечные средства. С целью купирования интенсивного болевого синдрома применяется локальное введение кортикостероидов и местных анестетиков в виде паравертебральных блокад. В начальных стадиях эффективны хондропротекторы (хондроитинсульфат, глюкозамин и пр.).
Межпозвоночная грыжа в остром периоде является показанием для назначения УВЧ, ультрафонофореза с гидрокортизоном, электрофореза. В период реконвалесценции для восстановления паретичных мышц применяется электромиостимуляция, рефлексотерапия, грязелечение. Хороший эффект оказывает тракционная терапия, при помощи которой происходит увеличение межпозвонкового расстояния и значительное уменьшение нагрузки на пораженный диск, что обеспечивает условия для остановки прогрессирования грыжевого выпячивания, а на начальных стадиях может способствовать некоторому восстановлению диска. Мануальная терапия способна заменить вытяжение позвоночника, но, к сожалению, на практике имеет большой процент осложнений, поэтому может быть проведена только опытным мануальным терапевтом.
Важнейшая роль в лечении межпозвоночной грыжи отводится лечебной физкультуре. Специально подобранными упражнениями может достигаться и вытяжение позвоночника, и укрепление его мышечного каркаса, и улучшение кровоснабжения пораженного диска. Регулярные упражнения позволяют настолько укрепить мышцы, удерживающие позвоночник, что рецидив грыжи или ее появление в других отделах позвоночного столба практически исключаются. Хорошо дополняет ЛФК курсовое проведение массажа, а также плавание.
Хирургическое лечение необходимо лишь тем пациентам, у которых комплексное применение консервативной терапии оказалось безрезультатным, а имеющиеся тяжелые осложнения (некупируемый более 1-1,5 мес. болевой синдром, дискогенная миелопатия, синдром позвоночной артерии с ТИА) имеют тенденцию к прогрессированию. Учитывая возможные послеоперационные осложнения (кровотечение, повреждение или инфицирование спинного мозга, травмирование спинального корешка, развитие спинального арахноидита и др.), не следует спешить с операцией. Опыт показал, что хирургическое вмешательство действительно необходимо примерно в 10-15% случаев грыжи межпозвонкового диска. 90% пациентов успешно лечатся консервативным способом.
Целью операции может быть декомпрессия позвоночного канала или удаление грыжи. В первом случае производится ламинэктомия, во втором — открытая или эндоскопическая дискэктомия, микродискэктомия. Если в ходе вмешательства осуществляется полное удаление диска (дискэктомия), то для стабилизации позвоночника выполняется установка B-Twin-импланта или фиксация позвоночника. Новыми способами хирургического лечения являются лазерная вапоризация, внутридисковая электротермальная терапия. В послеоперационном периоде важнейшим является постепенное наращивание двигательной нагрузки с анатомически правильным выполнением всех движений. В восстановительном периоде обязательно ЛФК.
Примерно у половины пациентов при адекватной консервативной терапии уже через месяц межпозвоночная грыжа перестает о себе напоминать. В других случаях для этого необходим более длительный период, варьирующий от 2 до 6 мес., а для полного восстановления может потребоваться до 2 лет. В «идеальном» варианте выпавшее пульпозное ядро рассасывается за счет процессов резорбции, и межпозвоночная грыжа уменьшается в размере. Примерно в трети случаев этот процесс занимает около года, но может продолжаться до 5-7 лет. Неблагоприятный прогноз возникает в случаях длительно существующей миелопатии. В таких условиях неврологический дефицит сохраняется даже после оперативного удаления грыжи и приводит к инвалидизации пациентов.
Поскольку в большинстве случаев межпозвоночная грыжа — это следствие неправильных нагрузок на позвоночник, то ее основная профилактика состоит в обеспечении адекватного функционирования позвоночного столба. Полезны активные движения, плавание, регулярная гимнастика для укрепления мышц. Необходимо избегать неправильного положения позвоночника (сутулость, гиперлордоз и т. п.), поднятия чрезмерных тяжестей, длительного вынужденного положения, набора избыточного веса.
предназначена только для ознакомления
и не заменяет квалифицированную медицинскую помощь.
Согласно статистическим исследованиям, алгический синдром в области спины возникают у каждого 2-го жителя нашей страны независимо от возраста, половой принадлежности и рода деятельности. Как правило, большинство подобных клинических случаев подтверждают наличие у человека той или иной патологии позвоночного столба.
Каждый второй житель нашей страны страдает от болей в спине
В отличие от преимущественного числа патологических состояний, что провоцируют возникновение болезненных ощущений, грыжа Шморля представляет собой абсолютно безболезненный недуг.
Причина этому кроется в особенности строения костных позвоночных структур, когда патологическое выпячивание не давит на нервные пучки.
Мало кому известно, что такое грыжа Шморля позвоночника? Заболевание с таким названием в последние годы часто встречается в ортопедической и травматологической практике и нередко нуждается в хирургической коррекции.
Узлы Шморля или грыжа Шморля – патологическое состояние, что проявляется наличием очагов частичного продавливания хрящевых структур межпозвоночных дисков в тела позвонков.
Это возможно в случаях, когда в силу определенных обстоятельств плотность кости становится ниже плотности хряща, в результате чего последний продавливает кость, формируя в теле позвонка микроперелом с разной степенью тяжести.
О том что такое грыжа Шморля — смотрите в видео:
Хрящевая грыжа Шморля возникает преимущественно на фоне тяжелых форм кифозного поражения позвоночного столба.
Заболевание в большинстве клинических случаев протекает без характерной симптоматики и диагностируется случайно при профилактических осмотрах и прохождении рентгенографии.
Недуг чаще поражает позвоночник пожилых людей, но нередко встречается и среди молодежи.
Позвоночная грыжа Шморля относится к числу патологий, что носят наследственный характер. Как правило, заболевание возникает в результате генетических патологий развития костной ткани или дефектов ее образования на этапе активного роста в детские годы.
В этот период, когда костные структуры позвоночника резко вытягиваются, в их толще образуются своеобразные пустоты, в которые потом и проваливается часть межпозвоночного диска.
Изменения в позвоночнике при грыже Шморля
Причиной возникновения патологического состояния может послужить травма позвоночного столба с повреждением целостности тела позвонка и образованием пустоты, которую со временем заполняет растянувшаяся от нагрузок хрящевая ткань.
В таких случаях, как правило, возникают единичные грыжи Шморля.
Дисковая протузия — грыжа Шморля может быть также спровоцирована тотальным остеопорозом с поражением тел позвонков в сочетании с интенсивными физнагрузками, а также плохим кровоснабжением костной (оссиальной) ткани, в результате которого она становиться рыхлой и пористой.
Часто на запущенных стадиях остеопороза у пациентов диагностируются множественные грыжи Шморля.
Симптомы грыжи Шморля шейного отдела позвоночника, как и нижерасположенных его сегментов, представляют собой некую трудность для диагностики, так как в большинстве клинических случаев расцениваются пациентом за банальную усталость.
Подобные симптомы характерны лишь для тех вариантов недуга, которые развиваются на фоне травм позвонков или наличия сопутствующих патологий опорно-двигательной сферы. Во всех остальных случаях заболевание грыжа Шморля диагностируется случайно при проведении дополнительных обследований и отсутствия каких-либо жалоб со стороны человека.
Как правило, грыжу Шморля диагностирую случайно
Алгический синдром (боли при грыже Шморля) отмечаются крайне редко. Они настолько незначительны, что даже не расцениваются пациентом за проявления болезни и, тем более, не являются для больного человека сигналом для обращения к специалисту.
Информационную ценность для врача имеют исключительно рентгенологические признаки патологического процесса.
Как мелкие грыжи Шморля, так и их аналоги внушительных размеров определяются в медицинской практике с помощью следующих методов инструментального исследования:
- рентгенография позвоночника в разных проекциях (рентген грыжи Шморля наиболее распространенный метод диагностики недуга);
- компьютерная томография с определением точной локализации патологических выпячиваний, их размеров и тому подобное;
- МРТ.
Подробнее о современных методах диагностики патологий опорно-двигательного аппарата читайте в этой статье…
Чем опасны грыжи Шморля? Центральная грыжа Шморля, которая образуется путем проваливания хрящевой ткани в центральную часть позвонка, не представляет собой опасности для здоровья человека, не влияет на его работоспособность и не имеет резко выраженной клинической картины.
Другое дело если речь идет о множественных грыжевых образованиях или интравертебральной грыже Шморля, расположенной ближе к латеральной части тела позвонка.
Множественные грыжи Шморля опасны серьезными осложнениями
Подобный вариант развития заболевания опасен рисками возникновения осложнений, среди которых защемление нервных корешков, компрессионные переломы, сужение просвета магистральных сосудов с нарушением адекватности кровообращения.
Вопрос, что делать с грыжей Шморля, волнует многих пациентов, которым был выставлен подобный диагноз? В подавляющем большинстве клинических случаев, когда грыжевое образование не несет в себе угрозы нормальной жизнедеятельности человека, пациенты с данной патологией не нуждаются в специализированном лечении.
Как правило, они состоят на учете у вертебролога или невропатолога и периодически проходят контрольные исследования, что позволяют предупредить в области поражения развитие грыж межпозвоночных дисков.
Медикаментозное лечение грыжи Шморля сводится к приему препаратов с анальгезирующим действием и нестероидных противовоспалительных лекарственных форм в виде мазей, гелей, таблеток, что позволяют приостановить развитие воспаления в зоне пораженного хряща и уменьшить интенсивность болевых ощущений, сопровождающих данный патологический процесс.
Использование мазей и гелей позволяет приостановить воспаление в зоне поражение
Если причиной заболевания стала травма позвоночника, тогда больному целесообразно назначить препараты кальция, для укрепления костной ткани. Операция на грыжу Шморля в современной лечебной практике не выполняется, так как к ее проведению нет особых показаний.
В настоящее время наиболее популярным видом лечения грыжи Шморля шейного, грудного и поясничного отделов позвоночника является физиотерапия с применением следующих методик:
- специальный массаж при грыже Шморля позвоночного столба для укрепления мышц и связок, а также улучшения кровоснабжения данной зоны;
- акупунктура грыжи Шморля;
- лечебная гимнастика;
- иглоукалывание;
- вытяжение;
- магнитотерапия;
- мануальная терапия.
Физиотерапевтическое лечение грыжи Шморля поясничного отдела позвоночника сводится к назначению пациентам комплекса гимнастических упражнений, специально разработанных для данного вида патологии.
Гимнастика при грыже Шморля поясничного отдела позвоночника направлена на усиление мышц и связок, удерживающих структуры позвоночного столба и предупреждение образования протрузии межпозвоночных дисков.
Все упражнения при грыже Шморля поясничного отдела позвоночника должны проводиться под контролем лечащего врача, чтобы избежать развития тяжелых последствий со стороны опорно-двигательной или нервной системы.
Упражнения необходимо выполнять под руководством врача
Не смотря на то, что заболевание протекает практически без симптомов и не несет в себе угрозы для нормальной жизнедеятельности человека, врачи не одобряют попыток некоторых пациентов лечить грыжи Шморля в домашних условиях.
Подобные действия могут спровоцировать возникновение более сложных вариантов патологии межпозвоночных дисков, компрессионных переломов или воспаления защемленных нервных корешков.
Домашнее лечение заболевания должно сводиться к соблюдению щадящего режима, сбалансированному питанию и контролю физических нагрузок.
Берут ли в армию с грыжей Шморля? Недуг в основном не является причиной для отмены службы в воинских подразделениях или учебы в военных учреждениях. Исключение представляют собой множественные грыжевые выпячивания межпозвоночных дисков, с нарушением функционирования нервных корешков или большим риском развития компрессии спинного мозга.
Пациент М., 1976 года рождения, впервые обратился к неврологу Кунцевского медико-реабилитационного центра 16.07.2010 года с жалобами на постоянную боль в пояснице тянущего, ноющего характера, усиливающуюся к вечеру (пациент – офисный работник, большую часть времени проводит сидя за компьютером). Появление болевого синдрома отмечает в течение последних 2-3 месяцев, неврологом ранее не консультирован.
В неврологическом статусе отмечался умеренный мышечно-тонический синдром на поясничном уровне, пальпация паравертебральных точек безболезненная. Сухожильные рефлексы живые, равные с обеих сторон. Объем движений в позвоночнике полный. Чувствительных нарушений не выявлено.
В день обращения пациенту были проведены следующие обследования:
- МРТ поясничного отдела позвоночника (16.07.2010) – центральные грыжи межпозвоночных дисков L5-S1 6 мм, L4-L5 3 мм; протрузия L3-L4 1 мм; дегенеративные изменения поясничного отдела позвоночника, спондилоартроз.
- УЗИ почек – без патологии.
Неврологом были рекомендованы реабилитационный цикл индивидуальных занятий в зале ЛФК и массаж спины; от предложенного лечения пациент отказался.
Спустя длительное время (более года) пациент повторно обратился в Кунцевский центр к неврологу 10.11.11 года с острым болевым синдромом в поясничном отделе позвоночника с иррадиацией в обе ноги. Настоящее обострение в течение последних 3 недель с постепенным нарастанием симптоматики.
- В ходе неврологического осмотра у пациента выявлены анталгическая поза, ограничение движений в поясничном отделе позвоночника, положительный симптом Лассега с обеих сторон до 10˚, а также резко выраженный мышечно-тонический синдром и болезненность при пальпации паравертебральных точек на поясничном уровне, перекос таза. Сухожильные рефлексы были сохранены. Чувствительных расстройств не отмечалось.
- Пациенту было выполнено повторное исследование – МРТ поясничного отдела позвоночника (10.11.2011) – центральная грыжа межпозвоночного диска L4-L5 11 мм с формированием абсолютного стеноза позвоночного каналана этом уровне до 4 мм; правосторонняя медианно-парамедианная грыжа L5-S1 5 мм с компрессией нервного корешка, миграцией каудально; правосторонняя медианно-парамедианная грыжа L3-L4 4 мм с компрессией нервного корешка; дегенеративные изменения поясничного отдела позвоночника, спондилоартроз. Таким образом, выявлена отрицательная динамика по сравнению с предыдущим исследованием в виде увеличения размеров грыжевых выпячиваний и появление грыжи на уровне L3-L4.
Лечащий невролог предложил консультацию нейрохирурга, от которой пациент категорически отказался.
На первом этапе пациенту проводилась интенсивная медикаментозная терапия – внутривенные инфузии, внутримышечные инъекции, физиолечение (процедуры внутритканевой электростимуляции – 3 сеанса, «Хивамат» – 5 сеансов), на этом фоне удалось уменьшить интенсивность болевого синдрома в пояснице и ногах.
Далее пациент получал медикаменты внутримышечно и внутрь и 10 сеансов иглорефлексотерапии в сочетании с лазеротерапией — 10 сеансов, на этом фоне болевой синдром был полностью купирован.
Заключительным этапом лечения были индивидуальные занятия в зале, активная реабилитационная программа силовых тренингов и гимнастик.
После прохождения комплекса реабилитационных мероприятий пациенту было выполнено контрольное исследование – МРТ поясничного отдела позвоночника (25.03.12) – центральная грыжа межпозвоночного диска L4-L5 5,5 мм; правосторонняя медианно-парамедианная грыжа L5-S1 5 мм с компрессией нервного корешка, миграцией каудально; правосторонняя медианно-парамедианная грыжа L3-L4 3,5 мм с компрессией нервного корешка; дегенеративные изменения поясничного отдела позвоночника, спондилоартроз.
Итак, объективно отмечается положительная динамика в виде значительного уменьшения размеров грыж межпозвонковых дисков.
Пациент чувствует себя хорошо, болевой синдром в спине не беспокоит, ему проведен плановый поддерживающий курс иглорефлексотерапии с гомеосиниатрией (10 сеансов) и 5 процедур лазеротерапии.
В настоящее время пациент продолжает выполнять рекомендованный комплекс лечебных гимнастик и силовых упражнений, назначен контрольный визит к лечащему неврологу через 6 месяцев для активного динамического наблюдения.
Узнайте подробнее о беспокоящих вас заболеваниях
Информация, размещенная на сайте, не является публичной офертой. Актуальную информацию о ценах, акциях и предложениях уточняйте по телефону.
- Наши контакты
- Наша команда
- О центрах
- Цены
- Система скидок
- Справочник
- Диагностика
- Лечение
- Истории пациентов
Открытая КлиникаВсе клиники сети Медико-реабилитационные центры:
Спасибо за обращение в Открытую клинику! Операторы колл-центра свяжутся с вами в ближайшее время
Грыжа Шморля – заболевание позвоночника, при котором происходит вдавливание межпозвонкового диска в тело выше- или нижележащего позвонка. Это происходит ввиду истончения костной пластинки, отграничивающей тело позвонка от межпозвоночного диска. Чаще всего поражается поясничный отдел позвоночника, так как на него приходится основная нагрузка, однако грыжа Шморля может появиться в любом отделе позвоночника при наличии предрасполагающих факторов.
Следует отметить, что в последнее время частота выявления этого заболевания увеличивается, что связано в большей степени с преобладанием малоподвижного образа жизни, увеличением количества людей, страдающих ожирением, а также с появлением более совершенных диагностических методов. Чаще заболевание возникает в детском и юношеском возрасте – в период наиболее активного роста, но может появиться и позднее.
Причинами появления грыж Шморля могут быть как врожденные заболевания (болезнь Шейермана-Мау ) , так и воздействие внешних неблагоприятных факторов . В молодом возрасте этими факторами могут выступать хроническое нарушение осанки, травмы, поднятие чрезмерных тяжестей, занятия спортом с вертикальной либо ударной нагрузкой на позвоночник, а в пожилом возрасте ведущим фактором развития данного заболевания становится остеопороз (снижение плотности костной ткани из-за нехватки кальция). Избыточный вес также является сильным предрасполагающим фактором.
В зависимости от локализации различают передние, задние, боковые и центральные грыжи. Наиболее благоприятными по течению и чаще всего встречающимися являются центральные грыжи. Обычно они протекают бессимптомно, и выявляются при рентгенологическом или томографическом обследовании. Иногда при наличии обширной центральной грыжи Шморля выявляются симптомы, характерные для остеохондроза позвоночника – боли при долгом стоянии, ходьбе, наклонах, чувство усталости в спине, боли в пояснице с отдачей в нижние конечности, и еще реже нарушения подвижности позвоночника в пораженном отделе. Также бывают мелкие грыжи Шморля.
Несмотря на зловещее название, сама по себе грыжа Шморля не опасна, так как не может сдавливать спинной мозг или спинномозговые корешки, однако ее наличие должно настораживать в отношении возможности появления грыжи межпозвоночного диска с выпадением и последующим сдавлением спинномозгового канала, а также компрессионного перелома пораженного позвонка в дальнейшем, поэтому лечение грыжи Шморля надо начинать сразу после ее обнаружения, независимо от наличия или отсутствия симптоматики.
Лечение грыжи Шморля подбирается индивидуально с учетом причины появления грыжи, а также возраста и пола пациента. В программе лечения успешно применяются физиотерапевтические методы – лечебная физкультура, иглорефлексотерапия, массаж, вытяжение позвоночника. Также полезны занятия плаванием. Следует учитывать, что спортивные упражнения, несущие дополнительную осевую нагрузку на позвоночник, должны быть исключены полностью. При наличии же болевой симптоматики дополнительно применяются обезболивающие и противовоспалительные препараты.
Наиболее эффективными мерами по профилактике развития грыж Шморля являются:
— борьба с лишним весом, так как при ожирении резко возрастает нагрузка на позвоночник;
— если ваша работа требует долгого нахождения в вертикальном положении или связана с поднятием тяжестей, необходимо регулярно разгружать позвоночник (простое зависание на турнике в течение 5-7 минут ежедневно, занятия плаванием, массаж спины), а также не реже раза в год проходить обследование у специалистов.
Дефекты Шморля или узелки Шморля представляют собой грыжеподобные выпячивания пульпозного (или студенистого) ядра межпозвонкового диска.
автор: врач-рефлексотерапевт Харьковский В.Ю.
Физические упражнения при грыже Шморля входят в перечень рекомендаций врачей вертебрологов, ортопедов, неврологов, хирургов и других специалистов, к которым обратится пациент, перепуганный таинственным названием выявленной у него патологии. Правда, оговорок, каких упражнений делать нельзя, будет предостаточно.
Очень часто призывника и его родителей интересует вопрос: «Берут ли в армию с грыжей Шморля?». Давайте для начала разберемся, что же это за заболевание и какие симптомы его сопровождают. При грыже Шморля из межпозвонкового диска в тело позвонка происходит вдавливание хрящевой ткани. Данный недуг может быть одним из синдромов болезни Шейермана — Мау. Помимо того, грыжа Шморля нередко появляется при кифозе — сильной сутулости.
автор: врач Макаренкова Т.Ю.
Грыжа Шморля- это патологическое состояние, обусловленное изменениями позвоночного столба дегенеративного характера. Патологические изменения при грыже Шморля возникают в замыкательной пластине межпозвоночного диска, вследствие чего происходит выпячивание его хрящевой части в тело позвонка, расположенного выше или ниже.
Диафрагмальная грыжа представляет собой перемещение органов брюшной полости в полость грудную, через дефект в диафрагме или при наличие в ней слабой зоны. При этом характерным является наличие грыжевого мешка, грыжевых ворот и грыжевого содержимого. Причем, если грыжевой мешок отсутствует – грыжа называется ложной.
Все диафрагмальные грыжи делятся на травматические и нетравматические. Нетравматические грыжи, к которым и относится диафрагмальная грыжа плода, делятся на ложные врожденные грыжи (дефекты) диафрагмы, истинные грыжи слабых зон диафрагмы, истинные грыжи атипичных локализаций, грыжи естественных отверстий диафрагмы.
Паховые грыжи по некоторым статистическим данным составляют до 75 % среди всех остальных грыж брюшной стенки.
Характерными симптомами для любых наружных грыж являются: выпячивание передней брюшной стенки, обычно появляется при физической нагрузке или при вертикальном положении пациента.
Автор: абдоминальный хирург Денисов М.М.
Белая линия живота представляет собой анатомический участок, расположенный между мечевидным отростком грудины и лобком строго по средней линии. Наибольшее значение с хирургической точки зрения имеет участок, который располагается между мечевидным отростком и пупком. Ширина белой линии в этом участке достигает 2 сантиметров, поэтому именно здесь наиболее часто образуются грыжи. На участке, расположенном между пупком и лобком, грыжи возникают очень редко.
Пупочные грыжи у детей характеризуются возникновением в первые полгода жизни, когда еще не произошло полное формирование пупочного кольца. У детей грыжи подразделяются на врожденные и приобретенные.
источник
Поясничный отдел позвоночника часто подвергается различным патологическим изменениям. Многие пациенты обращаются к врачам с жалобами на боли в спине, и у подавляющего числа подтверждается именно вертеброгенная природа симптомов. А источником дискомфорта нередко становятся грыжи дисков L4-S1. Поэтому нелишним будет ориентироваться в причинах развития патологии, ее видах, основных диагностических и лечебных мероприятиях, назначаемых врачом.

К межпозвоночному (МП) диску не подходят сосуды. Он питается благодаря диффузии веществ из соседних тканей, преимущественно тел позвонков. Последние имеют губчатую структуру, а потому хорошо снабжаются кровью. В общей структуре осевого скелета диски играют и стабилизирующую роль, поддерживая, наряду с суставами, связками и мышцами, позвоночник в вертикальном положении и давая ему необходимую свободу движений.
Чтобы сформировалась межпозвоночная грыжа, необходимо сочетание нескольких факторов. Диски подвергаются внешним влияниям и в то же время находятся во власти внутренних процессов. И те, и другие могут нарушать нормальные анатомо-функциональные взаимоотношения, становясь причиной развития грыжевого выпячивания. Такими факторами можно считать следующие:
- Избыточная физическая нагрузка.
- Малоподвижность (гиподинамия).
- Неправильная осанка.
- Травматические повреждения.
- Искривления позвоночника.
- Ожирение.
- Остеохондроз.
- Вредные привычки.
- Возрастные изменения.
- Метаболические расстройства.
- Наследственность.
Можно сказать, что грыжа межпозвоночного диска L5-S1 является мультифакторным заболеванием, возникающим из-за локальных нарушений в двигательных сегментах и на фоне общих расстройств в организме. Именно в месте, где заканчивается поясница и начинается неподвижный крестец, возникает основное биомеханическое напряжение с перераспределением нагрузки, что создает риск образования грыжи. Особенно опасны в этом плане движения с одновременными наклонами и поворотами туловища.
Из-за чрезмерной нагрузки повышается внутридисковое давление, что ведет к растяжению наружной капсулы. А под влиянием дистрофических процессов в ядре (потеря воды, нехватка питательных веществ) матрикс теряет эластические свойства, провоцируя снижение высоты межпозвонкового пространства. В фиброзном кольце образуются сначала микротрещины, а потом оно надрывается. После этого ядерная субстанция устремляется наружу, образуя грыжевое выпячивание.
Формирование грыжи пояснично-крестцового отдела – процесс не одного дня. Патология формируется постепенно под воздействием многих факторов.
Каждое заболевание имеет определенные разновидности, которые отражены в клинической классификации. Это относится и к грыжам поясничного отдела. При этом учитываются следующие характеристики патологии: размер и степень развития, локализация, направление выпячивания и его состав. Чаще всего возникает грыжа диска L5-S1, как сегмента, подвергающегося наибольшей нагрузке. Патология локализуется и на уровне L4, а вышележащие элементы страдают гораздо реже. Учитывая степень развития и размер образования, различают:
- 1 – протрузию (выпячивание 1–3 мм).
- 2 – пролапс (выпячивание 3–6 мм).
- 3 – грыжу (выпячивание 6–15 мм).
В составе грыжевого мешка могут находиться различные ткани. Чаще всего там обнаруживается пульпозное ядро, но бывают хрящи и даже костные фрагменты (из остеофитов). Если вещество, составляющее основу выпячивания, отделяется от диска и проваливается в подсвязочное пространство или спинномозговой канал, то говорят о секвестрированной грыже. Она может приводить к нарушениям на уровне, отличном от расположения первичного процесса. По тому, какое направление принимает выпячивание, различают такие виды грыж:
А Вы знали, что 89% населения России и стран СНГ больны гипертонией? Причем большинство людей даже не подозревают этого. По статистике две трети пациентов умирает в течение первых 5 лет развития болезни.
Если у вас часто повышается давление, болит голова, вы чувствуете хроническую усталость и, практически, привыкли к плохому самочувствию, не спешите глотать таблетки и ложиться на операционный стол. Скорее всего, вам поможет простая чистка сосудов.
В рамках Федеральной программы, при подаче заявки до (включительно) каждый житель РФ и СНГ может почистить свои сосуды бесплатно. Читайте подробности в официальном источнике .
Первая разновидность протекает сравнительно благоприятно. А наибольшую опасность представляет задняя грыжа, когда выпячивание ориентировано в направлении центрального канала спинного мозга и нервных корешков. Рассматривая ее подробнее, можно определить несколько вариантов:
- Медианная (срединная).
- Парамедианная.
- Фораминальная.
Также существует циркулярная грыжа диска L5-S1, когда выпячивание равномерное (по кругу) и охватывает сразу несколько локаций. Кроме того, в классификации должны учитываться и клинические синдромы, которые выявляются у пациента. Это дает возможность получить целостное восприятие о патологии, взглянув лишь на один диагноз.
Классификация межпозвонковых грыж включает различные характеристики: размер и степень, локализацию и направление выпячивания, его состав.
Любая грыжа поясничного отдела рано или поздно проявит себя. И чаще всего это происходит совершенно внезапно: во время какого-то неловкого движения или при переноске тяжести. Грыжа L4 L5 или патология сегмента S1 дают сходную клиническую картину, поэтому только на основании симптомов бывает нелегко разобраться, какой участок поражен. Но весомую часть диагноза все же составляют первичные мероприятия: опрос и физикальное обследование.
Грыжа диска L5-S1 приводит к раздражению и сжатию нервных путей, отходящих от спинного мозга. Это сопровождается рядом признаков, среди которых преобладает боль – основное проявление корешкового синдрома (радикулопатии). Она имеет следующие разновидности:
- Люмбаго – острый прострел в пояснице.
- Люмбалгия – ноющая и глубокая.
- Люмбоишиалгия – тянущая, отдающая от ягодицы в ногу (по задней поверхности к стопе).
Вторая составляющая симптоматики грыж – это расстройства, возникающие в участках тела, иннервируемых пораженными волокнами. Страдают двигательная, сенсорная и вегетативная функции, поэтому грыжа межпозвонкового диска также проявляется:
- Онемением, покалыванием, жжением.
- Снижением чувствительности.
- Мышечной слабостью.
- Изменением сухожильных рефлексов.
- Побледнением кожи, потливостью.
Кроме того, нарушается функция органов малого таза. Грыжи МП дисков часто приводят к стойким запорам, недержанию или задержке мочи, нарушению женской репродуктивной функции и импотенции у мужчин. Это может привести пациентов на прием других специалистов, хотя источник проблемы именно в позвоночнике.
На местном уровне – в области поясницы – регистрируется мышечный спазм, точки выхода нервов болезненны. Рефлекторно сглаживается физиологический лордоз, т. е. спина становится практически без нижнего изгиба. Функция пораженного отдела позвоночника, безусловно, нарушена. Пациентам, у которых выявлена грыжа L5-S1, трудно выполнять простые повседневные движения: нагибаться, сидеть, вставать с кровати, ходить. А если происходит компрессия спинного мозга, то возникают серьезные неврологические нарушения в виде парезов и параличей.
Следующая информация выходит за рамки данной статьи, но не написать об этом было бы грубым неуважением к посетителям сайта. Информация крайне важная, просим прочитать ее до конца.
В России и странах СНГ 97.5% постоянно страдают от: простуд, головных болей и хронической усталости.
Неприятный запах изо рта, высыпания на коже, мешки под глазами, понос или запор — эти симптомы стали на столько обыденными, что люди перестали обращать на это внимание.
Не хотим Вас запугивать, но при наличии хоть одного из симптомов — с вероятностью в 85% можно сказать, у вас в организме присутствуют паразиты. И с ними нужно срочно бороться! Ведь глисты смертельно опасны для человека – они способны очень быстро плодиться и долго жить, а болезни, которые они вызывают, проходят тяжело, с частыми рецидивами. Большинство людей даже не подозревают о том, что они заражены паразитами.
Сразу хотим предупредить, что не нужно бежать в аптеку и скупать дорогущие лекарства, которые по словам фармацевтов вытравят всех паразитов.
Большинство лекарств крайне неэффективны, кроме того они наносят огромный вред организму. Травя глистов, в первую очередь вы травите себя!
Как победить заразу и при этом не навредить себе? Известный врач — Дворниченко Виктория Владимировна в недавнем интервью рассказала про действенный домашний метод по выведению паразитов.
Грыжа позвоночника проявляется радикулопатией с болью, рефлекторными, неврологическими и вегетативно-сосудистыми нарушениями.
Диагностика грыж обязательно включает инструментальное обследование. Визуализационные методы позволяют точно установить степень и локализацию патологии, чтобы в дальнейшем можно было провести адекватное лечение. Наиболее распространенное исследование в таких случаях – томография (магнитно-резонансная или компьютерная). Но состояние мягких тканей позволяет оценить и УЗИ позвоночника.
При выявлении грыжи диска L5-S1 лечение должно включать различные средства, поскольку наибольшую результативность следует ожидать от комплексного воздействия на патологический процесс. Крайне важно устранить факторы и механизмы прогрессирования болезни, параллельно проводя коррекцию симптомов.
Пациентам с грыжей противопоказаны повышенные нагрузки на поясницу, что нужно учитывать в профессиональной деятельности и быту. Следует серьезно отнестись к нормализации веса, в чем поможет специальная диета. В качестве общего оздоровления и повышения иммунологической резистентности полезны прогулки на свежем воздухе, плавание, посещение бани. Следует бороться с вредными привычками: курением и употреблением алкоголя. Важно вовремя обращаться к врачу при болях в спине, ведь только он знает, как лечить грыжу.
Медикаментозная терапия нужна для купирования острых признаков, прежде всего боли, нормализации нервного проведения и трофических процессов внутри диска. Это осуществляется с помощью препаратов:
- Нестероидных противовоспалительных (Ксефокам, Артрозан, Ортофен).
- Миорелаксантов (Мидокалм).
- Витаминов (Нейромакс).
- Сосудистых (Актовегин).
- Хондропротекторов (Терафлекс).
Сначала применяются лекарства в инъекциях, затем в таблетках, и в последнюю очередь – местные формы (мази, крема, гели). Иногда приходится выполнять даже блокады с Новокаином и гормонами (при интенсивной и упорной боли).
Здравствуйте! Меня зовут
Людмила Петровна, хочу высказать свою благодраность Вам и вашему сайту.
Наконец-таки я смогла избавиться от грыжи. Веду активный образ жизни, живу и радуюсь каждому моменту!
В 45 лет у меня вылезла грыжа. Когда стукнуло 58 лет, начались осложнения, я уже практически не могла ходить, а эти страшные боли, вы просто не представляете как я мучалась, все было очень плохо. Чего только не пробовала, больницы, поликлиники, процедуры, дорогущие мази. ничего не помогало.
Все изменилось, когда дочка дала прочитать мне одну статью в интернете . Не представляете на сколько я ей за это благодарна. Эта статья буквально подняла меня с постели. Не поверите, но всего за 2 недели я полностью вылечила грыжу. Последние несколько лет начала много двигаться, весной и летом каждый день езжу на дачу, с мужем ведём активный образ жизни, много путешествуем. Все удивляются, как я все успеваю, откуда столько сил и энергии, все никак не поверят, что мне 62 года.
Кто хочет прожить долгую и энергичную жизнь без грыжи, уделите 5 минут и прочитайте эту статью .
Лечение грыжи межпозвоночного диска L4 L5 не обходится без гимнастики. Это является обязательным условием при любых заболеваниях скелетной системы, в том числе и позвоночника. Сначала пациент лежит на жестком щите и постепенно выполняет легкие упражнения. Каждому пациенту врач назначает свой комплекс для поясницы, который помогает расслабить мышцы и вытянуть позвоночник. Он может включать следующие моменты:
- Лежа на спине, наклониться вперед, коснувшись прямых ног лбом.
- Из того же положения приподнимать прямые ноги вверх, выполнять ими «ножницы», удерживать в одном положении.
- Упражнение «велосипед».
- Сидя на стуле, завести руки за голову и наклониться вниз.
- Стоя с руками на поясе, попеременно поднимать прямые ноги.
- Висеть на гимнастической стенке или перекладине и поднимать ноги до уровня пояса.
Упражнения следует выполнять регулярно, не менее 4 раз в неделю. Но при этом следует помнить, что гимнастика с разгибанием туловища и наклонами показана лишь тогда, когда устранены острые признаки, иначе состояние может ухудшиться.
Гимнастика – важный компонент консервативного лечения, который при правильном подходе позволяет даже обойтись без операции.
В подострой стадии лечение дополняют массажем. Болезни позвоночника, в том числе и грыжа диска L4-L5, зачастую требуют ручного воздействия, благодаря чему уменьшаются боли, улучшается кровоток и обменные процессы в тканях, восстанавливается нервная функция, предупреждаются контрактуры и трофические нарушения. Используя поглаживание, растирание, разминание и вибрацию, массируется поясница, крестец и зона седалищного нерва.
В качестве дополнительного компонента терапии грыжи используются физические методы. Как и массаж, они способствуют устранению симптомов и улучшают тканевые процессы. Могут назначаться такие процедуры:
- Электрофорез.
- Магнитотерапия.
- Лазерное лечение.
- УВЧ-терапия.
- Криотерапия.
- Бальнеотерапия.
Какой комплекс подойдет конкретному пациенту, скажет врач. При его назначении физиотерапевт учитывает характеристики патологии и особенности организма.
Если консервативные методы не дают эффекта, то возникает необходимость в хирургической коррекции. Основа лечения – это декомпрессия нервных корешков. Она осуществляется двумя способами: дискотомия или ламинэктомия. А все остальные техники являются по сути их модификациями. Реабилитационная программа после операции включает уже перечисленные методами. Но, несмотря на применяемые средства, нужно помнить: главное в лечении – это его раннее начало и четкое выполнение рекомендаций врача.
Вылечила грыжу дома. Прошло уже 2 месяца, как я забыла о своей грыже. Ох, как же я раньше мучалась, жуткая была боль, в последнее время толком ходить нормально не могла. Сколько раз я ходила по поликлиникам, но там только дорогущие таблетки да мази назначали, от которых не было толку вообще. И вот уже 7 неделя пошла, как грыжа ни капельки не беспокоит, через день на дачу езжу работать, а с автобуса идти 3 км, так вот вообще легко хожу! Все благодаря этой статье . Всем у кого грыжа — читать обязательно!
Грыжа в межпозвоночном диске представляет собой выпячивание либо выпадение его фрагментов в позвоночный канал. Развивается она вследствие остеохондроза либо травмы. Выпячивание может спровоцировать сдавление нервных волокон.
В позвоночнике отдельные элементы соединяются друг с другом при помощи дисков. Эти структуры обладают определенной плотностью и включают в себя эластичное ядро. Оно располагается в центральной части диска. Ядро окружено прочными кольцами, образованными соединительной тканью. Межпозвоночные диски придают столбу гибкость и прочность. Некоторые патологические состояния провоцируют разрушение этих элементов. В результате формируются грыжи.
Чаще всего заболевание появляется у людей 25-50 лет. При этом в пожилом возрасте грыжа развивается редко. Это связано с тем, что возрастные изменения в элементах снижают его подвижность. У детей выпячивания также формируются достаточно редко. Как правило, в раннем возрасте патология является врожденной.
К основным провоцирующим факторам относят разнообразные сбои в течении обменных процессов, инфекционные поражения, нарушения осанки, травмы, остеохондроз. Как правило, развитию межпозвоночной грыжи сопутствует повышение давления внутри диска. Такое явление может быть спровоцировано различными причинами. При наличии остеохондроза появление грыжи может обуславливаться поднятием тяжести. К факторам риска относят также повышенную массу тела. При большом весе на позвоночный столб оказывается сильное давление. Диски и прочие элементы испытывают повышенную нагрузку. Со временем они подвергаются разрушению. Одним из первых патологических состояний при этом является именно грыжа межпозвоночного диска l5 S1. Выпячивание может также образоваться при резком повороте туловища в сторону.
Наибольшую нагрузку испытывает на себе поясничный отдел позвоночника. Потому чаще всего выпячивание формируется именно в этом отделе. Редкими считаются случаи появления патологии в шейном и грудном сегментах.
В этом сегменте выпячивание образуется чаще всего. Нередко грыжа диска l5 S1 распространяется и на близлежащие зоны. Рассматриваемая патология свидетельствует о том, что выпячивание пульпозного ядра произошло (если это начальный этап) между пятым поясничным и первым крестцовыми элементами. Именно в данной области отмечается наибольшая нагрузка на позвоночный столб в процессе движения человека. Грыжа диска l5 S1 может являться следствием травмирования или перенесенных заболеваний. При постоянных физических перенапряжениях ситуация ухудшается.
Грыжа диска l5 S1 может быть в запущенной стадии. Это существенно осложняет терапию и увеличивает ее продолжительность. При наличии неустраненных факторов и симптомов, усиливающих патологию, грыжа межпозвоночного диска l5 S1 может осложняться сопутствующими заболеваниями. Особое значение имеет расположение выпячивания. Также грыжа диска l5 S1 может сопровождаться рядом осложнений, которые обусловлены индивидуальными особенностями организма. Вследствие воздействия сильной осевой нагрузки может повыситься внутреннее давление на эту область. Существенно затрудняет терапию парамедианная грыжа диска l5 S1. С течением времени либо под влиянием комплекса различных факторов может начаться разрушение фиброзного кольца, расположенного между дисками. В соответствии со стадией выпячивания пульпозного ядра, а также в зависимости от отклонений от анатомической нормы окружающей ткани будет отличаться и терапия.
В области пятого поясничного и первого крестцового элементов продольная передняя связка укреплена достаточно сильно. Так обеспечивается защита структуры межпозвоночного диска. В связи с этим выпячивание может прорваться в противоположной стороне. Задняя продольная связка отличается меньшей эластичностью. Из-за этого она больше подвержена повреждениям. В результате прорыва образуется дорзальная грыжа диска l5 S1. Выпячивание при этом может быть двух типов. В частности, существует медиальная грыжа диска l5 S1. В этом случае выпячивание случилось в районе серединной линии. Такого рода диагноз специалист ставит, если грыжевое образование проникло в межпозвоночные отверстия. Оно начинает сужаться, а стенки дурального мешка деформируются. Также определяют парамедианную грыжу. В этом случае отмечается искривление столба по типу сколиозного. При этом деформация происходит в другом направлении от выпячивания.
Особенно сложно поддается воздействию задняя грыжа диска l5 S1. Намного легче провести терапевтические мероприятия при переднем выпячивании. Зачастую к патологии присоединяются сопутствующие заболевания. Они существенно усложняют клиническую картину и последующее лечение межпозвонковой грыжи. Среди сопутствующих патологий наиболее часто выявляются антеспондилолистез, ретроспондилолистез, ункоартроз. В перечень патологий можно добавить и спондилоартрой. Им также достаточно часто сопровождается грыжа диска l5 S1. Лечение в таких случаях будет направлено также на устранение симптомов осложняющих патологий. Среди предшествующих заболеваний чаще всего диагностируется остеохондроз.
Само по себе выпячивание достаточно легко поддается устранению. Здесь важно своевременно начать лечение межпозвонковой грыжи. В связи с этим, не стоит затягивать с визитом к врачу. Однако зачастую диагностируются уже запущенные стадии заболевания. Тот или иной метод терапии подбирается в зависимости от клинической картины, которой сопровождается грыжа диска l5 S1. Лечение может быть как консервативным, так и оперативным. Хирургический метод применяется при длительном течении и возникновении серьезных осложнений.
Это одно из частых осложнений из всех, которыми сопровождается грыжа диска l5 S1. Лечение в этом случае необходимо комплексное. Протрузия представляет собой состояние, на фоне которого отмечается смещение пульпозного ядра. При этом фиброзное кольцо сохраняет свою целостность. Сам диск при протрузии может сместиться на 6 мм. Патологическое состояние может быть нескольких типов. В частности, выделяют:
• Циркулярную протрузию. В данном случае происходит равномерное расширение и увеличение межпозвоночного диска. Циркулярный тип патологии диагностируется чаще остальных.
• Медианную протрузию. Ее иногда путают с другим видом выпячивания – грыжей Шморля. Для данного состояния характерно вываливание по направлению к центру спинномозгового канала.
• Дорзальную протрузию. Это выпячивание может сопровождаться защемлением элементов нервной системы.
• Диффузная протрузия. В этом случае поражение диска составляет более 40%.
• Фораминальную протрузию. В этом случае выпячивание происходит в сторону межпозвоночного канала. При этом отмечается ущемление пятого корешка поясницы.
• Парамедианную протрузию. Для данного патологического состояния характерно ущемление первого нервного корешка в крестце. Само выпячивание в этом случае направлено к центру спинномозгового канала.
• Совместную протрузию. В этом случае диагностируется одновременное поражение двух позвоночных сегментов.
Эта форма считается самой опасной. Она развивается при несвоевременном или неправильном лечении экструзии. Это стадия, при которой нормализовать жизнедеятельность позвоночника без операции сложно. На фоне секвестрированного образования происходит ущемление нервных корешков крестцового и поясничного отделов. Вместе с этим поражение распространяется на волокна, проходящие по спинномозговому каналу. В народе данное состояние называется «синдром конского хвоста».
При начальных стадиях болезни пациента начинают беспокоить боли местного характера, локализующиеся в районе поражения. С течением времени они будут распространяться на ягодицу. Усиление болевого синдрома происходит при увеличении нагрузки или в процессе движения. При сильном ущемлении нервных волокон боль начнет отдавать в часть бедра. Пациент будет ощущать ухудшение чувствительности в той зоне, где «реагировал» сдавленный нервный корешок. Появляется онемение в стопе или пропадают соответствующие рефлексы. Такие симптомы в особенности характерны для дорзального выпячивания. Срединное вываливание может сдавливать особенно важные нервные волокна. Это, в свою очередь, зачастую провоцирует нарушения в деятельности органов таза. При отсутствии лечения может произойти паралич ног. Во избежание подобных осложнений специалисты назначают операцию.
Лечение выпячивания осуществляется двумя методами: консервативным и оперативным. Традиционная терапия включает в себя прием противовоспалительных нестероидных медикаментов. К ним относят, например, такие средства, как «Напроксен» или «Ибупрофен». Также в комплекс консервативных мероприятий входит физиотерапия. Она направлена на высвобождение защемленных корешков и стабилизацию позвоночника. Существуют специальные комплексы упражнений, рекомендуемые пациентам. Сначала это могут быть приседания и медленные наклоны. При обострении рекомендован 2-дневный постельный режим. Дольше лежать не следует, поскольку восстановиться будет труднее. В случае отсутствия результата после консервативных мероприятий применяют оперативный метод. Хирургическое вмешательство, как правило, позволяет быстро и на длительный период избавиться от патологии. Однако при этом возможен рецидив.
Что форма носа может сказать о вашей личности? Многие эксперты считают, что, посмотрев на нос, можно многое сказать о личности человека. Поэтому при первой встрече обратите внимание на нос незнаком.
15 симптомов рака, которые женщины чаще всего игнорируют Многие признаки рака похожи на симптомы других заболеваний или состояний, поэтому их часто игнорируют. Обращайте внимание на свое тело. Если вы замети.
Почему некоторые дети рождаются с «поцелуем ангела»? Ангелы, как всем нам известно, относятся доброжелательно к людям и их здоровью. Если у вашего ребенка есть так называемый поцелуй ангела, то вам нечег.
Никогда не делайте этого в церкви! Если вы не уверены относительно того, правильно ведете себя в церкви или нет, то, вероятно, поступаете все же не так, как положено. Вот список ужасных.
10 очаровательных звездных детей, которые сегодня выглядят совсем иначе Время летит, и однажды маленькие знаменитости становятся взрослыми личностями, которых уже не узнать. Миловидные мальчишки и девчонки превращаются в с.
Наши предки спали не так, как мы. Что мы делаем неправильно? В это трудно поверить, но ученые и многие историки склоняются к мнению, что современный человек спит совсем не так, как его древние предки. Изначально.
Грыжа диска L5 S1 развивается между последним (пятым) поясничным позвонком и крестцом: именно там расположен центр тяжести тела человека.
Нажмите на фото для увеличения
Сверху и снизу тело каждого позвонка покрывают тонкие хрящи, через которые происходит питание межпозвоночного диска. Чем большую нагрузку испытывает позвоночник, тем сильнее уплотняются эти структуры, что ухудшает проникновение питательных веществ внутрь диска. Итогом такого нарушения становится состояние, когда несжимаемое гелеобразное ядро диска, не получая достаточного питания, усыхает, а его периферическая часть выпячивается в позвоночный канал, а затем и лопается. Это и есть грыжа диска.
На диск между позвонками L5 и S1 приходится большая нагрузка, поэтому в этом отделе позвоночника грыжа возникает относительно часто.
Уже на начальной стадии патология сильно ухудшает качество жизни человека, проявляясь выраженной болью в спине и ногах. Она опасна для здоровья, т. к. может привести не только к параличу нижних конечностей, но и серьезному нарушению работы органов брюшной полости.
Консервативная терапия, проводимая на начальных стадиях болезни, способна позволить забыть о недуге надолго (при условии соблюдения щадящего образа жизни).
Если же человек обратился к врачу поздно – большая вероятность, что придется выполнять операцию. Паники при этом быть не должно, так как выполняется вмешательство сейчас минимально травмирующими способами с высоким процентом успеха.
Причины болезни грыжа межпозвоночного диска L5 S1 – это патологии, при которых нарушается питание позвоночника:
- остеохондроз;
- врожденные заболевания позвоночника, при которых на диск между 5 поясничным и 1 крестцовым позвонками приходится повышенная нагрузка (срастание последнего поясничного позвонка с крестцом, больший или меньший, чем нужно, угол физиологического изгиба поясничного отдела);
- сколиоз поясничного отдела, который не лечили;
- интенсивные физические нагрузки, связанные с подъемом и перенесением тяжестей;
- некоторые генетические заболевания, вызывающие слабость мышц и/или связок, которые удерживают позвоночник;
- ревматоидный артрит, болезнь Бехтерева;
- ожирение, когда на межпозвоночные диски (в том числе L5 S1) приходится повышенная статическая нагрузка;
- травмы этого сегмента позвоночника;
- заболевания сосудов, питающих непосредственно позвонки;
- малое потребление жидкости в течение суток;
- недостаток кальция и фосфора в позвонках.
В зависимости от того, в какую сторону выпячивается центр диска (пульпозное ядро), грыжа диска L5 S1 может быть:
(если таблица видна не полностью – листайте ее вправо)
Такое лечение проводят в крайних случаях: при неэффективности консервативной терапии, развитии паралича или «синдрома конского хвоста». При современных операциях через разрез или прокол убирают участок межпозвоночного диска, давящий на нервы или спинной мозг. Диск выпаривают лазером или высасывают с помощью отрицательного давления. В очень редких случаях проводят «большую операцию», когда поврежденный диск извлекают обычными нейрохирургическими инструментами через разрез, относительно большой по протяженности.
(блок ниже можно пролистать вправо до конца)
Симптомы межпозвоночной грыжи
Обзор грыжи шейного отдела позвоночника: суть заболевания, симптомы, лечение
Характеристика межпозвоночной грыжи: симптомы, диагностика, лечение
Оцените статью: (среднее: 4,27, голосов 15)
Источники: http://moyskelet.ru/bolezni/osteoxondroz/gryzha-diska-l5-s1.html, http://fb.ru/article/169502/gryija-diska-l-s-vozmojnyie-oslojneniya-i-sposobyi-lecheniya, http://gryzhinet.ru/pozvon/gryzha-diska-l5-s1-068.html
Дорогой читатель, я готов с тобой поспорить, что у тебя или твоих близких в той или иной степени болят суставы. По началу это просто безобидный хруст или небольшая боль в спине, колене или других суставах. Со временем болезнь прогрессирует и суставы начинают болеть от физических нагрузок или при смене погоды.
Обычная боль в суставах может быть симптомом более серьезных заболеваний:
- Острый гнойный артрит;
- Остеомиелит — воспаление кости;
- Сепс — заражение крови;
- Контрактура — ограничение подвижности сустава;
- Патологический вывих — выход головки сустава из суставной ямки.
В особо запущенных случаях все это приводит к тому, что человек становится инвалидом, привязанным к постели.
Как же быть? — спросите вы.
Мы изучили огромное количество материалов и самое главное проверили на практике большинство средств для лечения суставов. Так вот, оказалось, что единственный препарат, который не убирает симптомы, а по-настоящему лечит суставы — это Artrodex .
Данный препарат не продается в аптеках и его не рекламируют по телевизору и в интернете, а по акции стоит он всего 1 рубль.
Чтобы вы не подумали, что вам втюхивают очередной «чудо-крем», я не буду расписывать, какой это действенный препарат. Если интересно, читайте всю информацию о Artrodex сами. Вот ссылка на статью .
источник






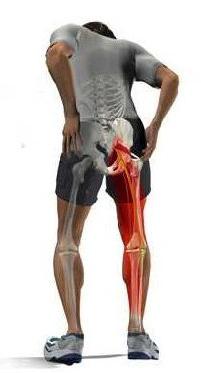
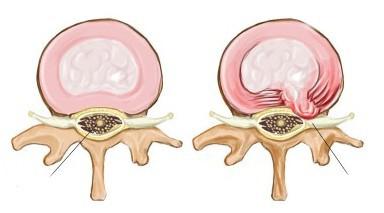
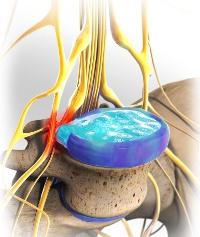
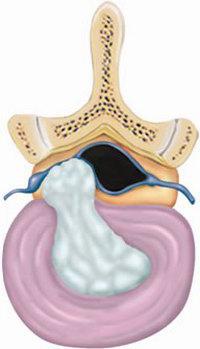
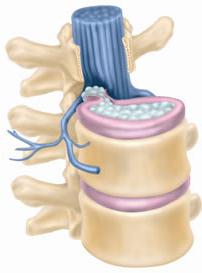
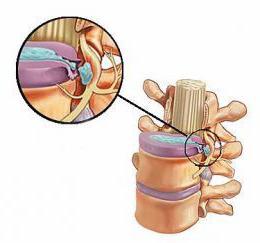
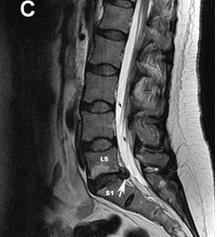
 Симптомы межпозвоночной грыжи
Симптомы межпозвоночной грыжи Обзор грыжи шейного отдела позвоночника: суть заболевания, симптомы, лечение
Обзор грыжи шейного отдела позвоночника: суть заболевания, симптомы, лечение Характеристика межпозвоночной грыжи: симптомы, диагностика, лечение
Характеристика межпозвоночной грыжи: симптомы, диагностика, лечение