Треугольник Гeссельбаха — имеет два описания — оригинальное и современное. В оригинале его границами являются нижние эпигастральные сосуды, влагалище прямой мышцы живота и куперова связка. В этой зоне образуются прямые паховые грыжи. В современных руководствах — нижней границей считается паховая связка. Это более удобно для определения зоны вмешательства при открытых операциях, однако при лапароскопических манипуляциях, когда паховая связка не видна, целесообразнее использовать оригинальное описание. Треугольник Гессельбаха в проекции задней стенки пахового канала покрывают 2 соединительнотканых слоя — поперечная фасция и апоневроз поперечной мышцы живота.
Границы треугольника Гессельбаха в оригинальном (А) и современном (Б) описании:
1 — нижние эпигастралъные сосуды;
Только при подходе сзади может быть идентифицирован паховый серп, имеющий большое значение при образовании грыж.
Кроме того, при лапароскопической герниопластике имеют большое значение еще две зоны — треугольник боли и роковой треугольник.
Роковой треугольник — пространство расположенное между семявыносящим протоком и яичковыми сосудами. В этой зоне под брюшиной и поперечной фасцией проходят наружные подвздошные сосуды. В этой зоне нельзя накладывать скобки ни при каких условиях.
Треугольник боли — расположен латеральнее яичковых сосудов и сверху ограничен подвздошно-лобковым трактом. Здесь проходят половая и бедренная ветви бе дренно-полового нерва, бедренный нерв и латеральный кожный нерв бедра. Наложение скобок в этой зоне приводит к невралгии соответствующего нерва.
Выделяемые треугольники паховой области:
1 — треугольник боли; 2 — подвздошно-лонный тракт; 3 — ворота косой паховой грыжи; 4 — нижние эпигастралъные сосуды; 5 — прямая мышца; 6 — треугольник Гесселъбаха; 7 — ворота прямой паховой грыжи; 8 — лонное сочленение; 9 — ворота бедренных грыж; 10 — связка Купера; 11 — семявыносящий проток; 12 — сосуды семянного канатика; 13 — наружные подвздошные артерии и вены; 14 -роковой треугольник
Классификация грыж. Комбинированные грыжи паховой области. Рецидивная паховая грыжа
Особенностью является наличие нескольких, не связанных между собой, грыжевых мешков с одной стороны. При этом имеется также несколько грыжевых ворот. Наиболее часто встречается сочетание косой и прямой грыж.
Комбинированная грыжа: прямая паховая грыжа и внутрибрюшинная грыжа мочевого пузыря.
1 — peritoneum; 2 — мочевой пузырь; 3 — грыжевой мешок; 4 — тонкая кишка
Не имеет четких анатомических особенностей, а зависит от вида выполненной пластики и причин образования рецидива. По своему течению и видам операций скорее может быть отнесена к послеоперационным грыжам.
Приведенная выше классификация была разработана для традиционных подходов к герниопластике. С появлением эндоскопических технологий были разработаны и новые классификации, позволяющие выбрать оптимальный эндоскопический подход.
Оптимальной мы считаем классификацию грыж, предложенную А.Б. Гуслевым в 1995 г и модифицированную Емельяновым С.И. с соавт., 2000 г.:
Косые паховые грыжи с нерасширенным внутренним паховым кольцом.
Косые паховые грыжи. Задняя стенка пахового канала интактна.
Косые паховые грыжи с несостоятельностью задней стенки.
Прямые паховые грыжи без несостоятельности задней стенки пахового канала.
Прямые паховые грыжи с несостоятельностью задней стенки.
Рецидивные паховые грыжи: (прямые, косые, комбинированные, рецидивные после лапароскопической герниопластики любого вида).
Косая паховая грыжа. Врожденные паховые грыжи
Косые паховые грыжи начинаются с небольшого выпячивания брюшины в глубоком кольце пахового канала, которое постепенно увеличивается вследствие расслоения или расслабления волокон поперечной фасции. Изначально глубокое кольцо расширяется латерально, но с увеличением грыжи может расширяться и медиально, разрушая заднюю стенку пахового канала.
Косые паховые грыжи могут быть врожденные и приобретенные.
Врожденная (слева) и приобретенная (справа) косая паховая грыжа (схема).
1 — peritoneum; 2 — fascia transversalis; 3 — тонкая кишка; — грыжевой мешок; 5 — testis; 6 — tunica vaginalis testis; 7 — tunica dartos; 8 — кожа; 9 — грыжевой мешок — tunica vaginalis testis; 10 — fascia spermatica interna
Врожденные паховые грыжи тесно связаны с процессом опускания яичка. Известно, что формируется яичко на уровне 2
3 поясничных позвонков, примыкая к первичной почке. Брюшина покрывает его с трех сторон. Затем яичко с ростом эмбриона начинает опускаться вниз, следуя так называемому проводнику. К 4-6-му месяцу внутриутробной жизни оно лежит уже у внутреннего пахового кольца, на протяжении 7-го месяца проходит паховый канал и на 9-м месяце опускается в мошонку, достигая ее дна к моменту рождения ребенка. Вместе с яичком и его придатком паховый канал проходит семявыносящий проток, артерии и вены яичка, образующие артериовенозное сплетение, лимфатические сосуды. К моменту рождения ребенка проводник яичка атрофируется.
Влагалищный отросток брюшины может не облитерироваться, в этом случае формируется врожденная паховая грыжа. При этом влагалищный отросток брюшины является грыжевым мешком.
Приобретенная косая паховая грыжа. Классификация паховых грыж.
Образуется под влиянием различных факторов при полном заращении влагалищного отростка брюшины. Грыжевой мешок является выпячиванием париетальной брюшины в области латеральной паховой ямки, которое выходит во внутреннее паховое кольцо, проходит через весь паховый канал и выходит через наружное паховое кольцо. В своем развитии она проходит ряд последовательных стадий ( Классификация паховых грыж ) (Крымов А П, 1929 г).
Виды косых паховых грыж по А. П. Крымову. А — начинающаяся; Б канальная; В — грыжа семенного канатика; Г — пахово-мошоночная.
1 — fascia transversalis; 2 — тонкая кишка; 3 — lig. inguinale; 4 — peritoneum; 5 — funiculus spermaticus; 6 апоневроз m. obliqui externi abdominis; 7 — m. obliquus internus abdominis; 8 — m. transversus abdominis; 9 anulus inguinalis superficialis; 10 — дно грыжевого мешка; 11 — грыжевой мешок; 12 — scrotum
1. начинающаяся косая грыжа, когда дно грыжевого мешка достижимо только пальцем введенным в наружное отверстие пахового канала только при натужива- нии больного;
2. канальная грыжа, при которой дно грыжевого мешка доходит до наружного отверстия пахового канала;
3. косая грыжа семенного канатика, при которой грыжа выходит из пахового канала и определяется в паховой области;
4. косая пахово-мошоночная грыжа, при которой грыжевой мешок, следуя ходу семенного канатика, спускается в мошонку.
Редкие виды косых приобретенных паховых грыж. Грыжа Купера
Косая паховая грыжа с выпрямленным каналом. Эта разновидность косой грыжи встречается обычно у пожилых пациентов, на фоне выраженной атрофии мышечно-апоневротических структур. В этом случае увеличение грыжи сопровождается расширением внутреннего пахового кольца, прежде всего в медиальную сторону. В результате внутреннее паховое кольцо все больше приближается к поверхностному, паховый канал теряет свое косое направление, превращаясь в прямое широкое отверстие, ведущее в брюшную полость.
Пахово-промежуточная грыжа. Грыжевой мешок располагается кзади от апоневроза m. obliqui externi abdominis.»
1 — peritoneum; 2 — fascia transversalis; 3 — m. transversus abdominis; 4 m. obliquus internus abdominis; 5 — тонкая кишка; 6 — грыжевой мешок; 7 — апоневроз m. obliqui externi abdominis; 8 — кожа
Внутристеночные паховые грыжи. Встречаются очень редко. Основным отличаем этих грыж является то, что грыжевой мешок выходит из оболочек семенного канатика и проникает между мышечными слоями передней брюшной стенки.
Осумкованная паховая грыжа ( Грыжа Купера ). Данный вид грыжи отличается тем, что имеется два грыжевых мешка заключенных один в другой. С брюшной полостью сообщается только внутренний мешок. Из наружного мешка, не вскрыв внутренний, проникнуть в брюшную полость нельзя.
Осумкованная косая паховая грыжа. Один грыжевой мешок находится в полости другого. 1 — peritoneum; 2 — тонкая кишка; 3 — грыжевой мешок; 4 — scrotum.
Околопаховая грыжа. Особенностью является то, что из пахового канала грыжа выходит не через наружное паховое кольцо, а через щель в апоневрозе наружной косой мышцы живота.
Околопаховая косая грыжа. Грыжевой мешок выходит в подкожную жировую клетчатку через щель в апоневрозе m. obliqui externi abdominis.
1 — апоневроз m. obliqui externi abdominis; 2 — щель в апоневрозе m. obliqui externi abdominis ; 3 — грыжевой мешок; 4 — anulus inguinalis superficialis; 5 — funiculus spermaticus
Прямая паховая грыжа. Классификация прямых паховых грыж
Прямая паховая грыжа начинается с выпячивания в апоневрозе поперечной мышцы живота в задней стенке пахового канала — в треугольнике Гессельбаха. После начала выпячивания постепенно начинает изгибаться апоневротическая дуга. Грыжевые ворота начинают увеличиваться прежде всего вверх, так как снизу и медиально они ограничены плотными апоневротическими структурами.
Виды прямых паховых грыж по Н. И. Кукуджанову.
А — начинающаяся; Б — интерстициальная; В — пахово-мошоночная. 1 — peritoneum; 2 — fascia transversalis; 3 — m. transversus abdominis; 4 — тонкая кишка; 5 — сальник; 6 — funiculus spermaticus; 7 — апоневроз m. obliqui externi abdominis; 8 — m. obliquus internus abdominis; 9 — кожа; 10 — anulus inguinalis superficialis; 11 — грыжевой мешок; 12 — scrotum.
Кукуджанов Н.И. (1969) выделяет следующие виды прямых паховых грыж:
1. начинающаяся грыжа, при которой имеется небольшое выпячивание задней стенки пахового канала;
2. интерстициальная паховая грыжа, достигает значительных размеров, помещаясь в основном в паховом канале, позади апоневроза наружной косой мышцы живота;
3. пахово-мошоночная грыжа, при которой грыжевое выпячивание выходит из пахового канала через наружное отверстие и спускается в мошонку, располагаясь вне семенного канатика.
источник
Грыжа представляет собой выхождение внутреннего органа или ее части через естественное или искусственное отверстие в какой-либо полости тела, называемое грыжевыми воротами. При этом не наблюдается целостность выстилающих ее оболочек и кожи. Паховая грыжа наиболее часто диагностируется у представителей сильного пола.
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
- Причины возникновения паховой грыжи у мужчин
- Разновидности паховых грыж
- Паховая грыжа у мужчин: симптомы и признаки
- Диагностика
- Последствия и осложнения паховой грыжи у мужчин
- Лечение паховой грыжи у мужчин
- Операция паховой грыжи
- Реабилитация и восстановление. Упражнения
- Народное лечение паховой грыжи у мужчин
- Профилактические меры
Грыжевое выпячивание, которое при опускании через отверстие пахового канала проникает под кожу, в значительной степени возникает из-за анатомических особенностей его стенок. В некоторых случаях при увеличении грыжи она может опуститься даже в мошонку. Специалисты указывают на несколько разных причин формирования данной патологии. При этом они различают такие факторы возникновения грыж:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Предполагающие, представляющие собой ослабленные места, находящиеся в слое брюшной стенки. К ним относятся: слабость стенок пахового канала, поверхностное и глубокое паховое кольцо, ослабленные мышцы и связки.
- Производящие, включающие все воздействия, усиливающие давление в области брюшины и паха. К ним относятся: различные травмы, избыточная масса тела, интенсивные физические нагрузки, проблемы с пищеварительной системой, нарушения функций мочеполовой системы, сильный кашель.
В зависимости от происхождения, данные патологии делятся на врожденные (на их долю приходится небольшое число грыж) и приобретенные.
В зависимости от анатомической структуры специалисты дифференцируют следующие виды грыж в паху:
- Прямую, являющуюся приобретенной. При этой патологии грыжа проникает в паховый канал, не задевая семенной канатик.
- Косую, образующуюся тогда, когда грыжевое содержимое из брюшины проникает в паховый канал во внутреннее кольцо. Такой вид грыжи бывает врожденным и приобретенным практически в любом возрасте.
- Комбинированную, нередко включающих несколько патологий.
Существует также разделение таких патологий на односторонние (слева или справа) и двухсторонние (расположенные с обеих сторон паха).
По степени выраженности такая патология бывает:
- Начальной (с первыми проявлениями), при которых грыжевой мешок проникает в паховое кольцо;
- канальной, при которой грыжа движется по паховому каналу и остается в его пределах, не опускаясь дальше;
- собственно паховой, характеризующейся увеличением в размерах и выходом образования за пределы канала;
- пахово-мошоночной, являющейся самой последней стадией, при которой грыжевое содержимое опускается в мошонку.
К сожалению, первые признаки данной патологии практически незаметны. На начальной стадии развития грыжи наблюдается небольшая припухлость в зоне паха. Она может иметь различные размеры. В некоторых случаях она настолько велика, что передвижение человека становится затруднительным. Со временем выпячивание изменяется в размерах, особенно при интенсивных физических нагрузках или изменении положения тела.
В подавляющем большинстве случаев грыжевая выпуклость имеет округлую форму. Это значит, что она находится в паховом положении.
При формировании грыжи в пахово-мошоночной зоне грыжа у мужчин имеет вытянутую форму. Грыжевая выпуклость имеет свойство колебаться при натуживании или кашле. Явный признак этой патологии – выпавший орган в лежачем положении не занимает свое обычное место.
У больного отмечается ноющая, тупая тянущая боль. Чаще всего она возникает в нижней части живота и паховой зоне. При любых физических действиях болевой синдром усиливается. У некоторых больных отмечается чувство жжения и неприятные ощущения в паховой зоне. Практически у всех мужчин на более поздних стадиях заболевания отмечается учащение мочеиспускания, нарушение функций ЖКТ. Это обусловлено ущемлением внутренних органов.
Характерные симптомы заболевания чаще всего проявляются постепенно, хотя в редких случаях паховая грыжа развивается стремительно. К ним относятся:
- дискомфорт при ходьбе и движениях;
- увеличение объема семенного канатика;
- боли в районе выпуклости или паху;
- увеличение пахового кольца;
- тошнота и рвота;
- длительные запоры;
- кал с кровью.
Иногда паховую грыжу у мужчин можно спутать с водянкой яичка. Для дифференциации этих патологий существуют два существенных отличия:
- при водянке яичко помещено как бы внутрь новообразования, а при грыже оно находится сверху;
- при паховой грыже выпуклость мягче, чем при водянке.
Чаще всего диагноз устанавливается после визуального осмотра пациента. При подготовке к терапии больного обследуют различными методами. Как правило, проводят:
- Ультразвуковое исследование (УЗИ) содержимого грыжевого мешка и брюшины. Благодаря ему определяют, что находится внутри него, число кишечных петель и, каким образом они располагаются.
- Ирригоскопию, при которой в анальное отверстие пациента вводится специальный раствор, хорошо видимый в кишечнике в рентгеновских лучах. Благодаря такому исследованию оценивают содержимое грыжевого мешка и размер ворот.
Если есть подозрение на ущемление грыжи, назначают дифференциальную диагностику с не ущемленной грыжей. В ходе нее изучают все имеющиеся симптомы и делают окончательный вывод о состоянии пациента.

Среди менее опасных осложнений данной патологии следует отметить:
- воспаление грыжи;
- ущемление грыжевого содержимого (ретроградное, пристеночное);
- расстройства в работе кишечника, выражающиеся в запорах, метеоризме и непроходимости кишечника;
- диуретические проблемы, например, задержка выделения мочи;
- воспаление яичка;
- ослабление половых функций (отсутствие потенции, ухудшение сперматогенеза, бесплодие).
Все пациенты с данной патологией обеспокоены вопросом, как лечить паховую грыжу у мужчин? В большинстве случаев требуется хирургическое вмешательство. Это обусловлено тем, что такая патология практически не поддается без операционной терапии.
Удаление паховой грыжи у мужчин проводится путем устранения образовавшегося грыжевого мешка и вправления сместившегося внутреннего органа на его место.
Оно практически не сопровождается серьезными осложнениями. При такой операции не во всех случаях предусматривается извлечение и удаление грыжи. На начальных стадиях развития данной патологии применяется обтурационная пластика. В процессе этой операции новообразование вправляют в брюшину через маленький разрез, а затем укрепляют специальной сеткой. Все манипуляции по устранению этой патологии необходимо производить при первых же признаках заболевания, тогда вероятность осложнений сводится к нулю.
Если пациенту поставлен диагноз «паховая грыжа» и у него нет противопоказаний к ее проведению, то ему предлагают осуществить операцию, которая заключается в устранении образовавшегося грыжевого мешка. В ходе нее сместившийся орган вправляют на его нормальное место. После этого укрепляют стенки пахового канала. Это можно сделать двумя способами:
- Путем создания дупликатуры (удваивание складки апоневроза с помощью растягивания и подшивания к мышечным волокнам).
- Путем подшивания к каналу особой синтетической сетки, изготовленной из специальных материалов (полипропилен). При этом используются разнообразные варианты плетения, которые влияют на стоимость этой сетки. Эта процедура называется герниопластикой без растяжения внутренних тканей. Чаще всего она осуществляется эндоскопическим методом.

Существуют ограничения в проведении оперативного вмешательства. К ним относятся:
- возраст пациента;
- состояние здоровья;
- непереносимость медицинских препаратов, используемых для наркоза.
При наличии одного или нескольких противопоказаний к проведению операции пациенту показано консервативное лечение. Для него применяют специальные бандажи. Бандаж при паховой грыже у мужчин наиболее часто используется в качестве приостанавливающей развитие патологии меры. Также его применяют для предотвращения ущемления грыжевого содержимого. Также его используют для предупреждения рецидивов после проведенной операции.
После удаления грыжевого мешка требуется реабилитация пациента. Она не отличается особой специфичностью и не нуждается в специальных предписаниях. После операции на протяжении 1-2 дней пациент может испытывать незначительные болевые ощущения, дискомфорт в зоне вмешательства. На их интенсивность влияет размер паховой грыжи. В реабилитационный период может быть назначен прием обезболивающих препаратов. По некоторым показаниям предписывается и прием антибиотиков. В большинстве случаев для скорейшего снятия отечности и рассасывания шва назначают специальные мази и гели.
В послеоперационный период физические нагрузки противопоказаны. Врач чаще всего назначает специальную диету, предназначенную для сокращения газообразования в кишечнике и предупреждения запоров.
Только спустя 2 недели большинство пациентов могут вернуться к нормальной жизни. Продолжительность реабилитационного периода напрямую зависит от типа операции, состояния пациента и возможных осложнений.
На протяжении месяца после хирургического вмешательства не допускается влияние на человека вредных условий труда. Рецидивы после проведенной операции отмечаются в редких случаях.

- «езда на велосипеде»;
- приподнимание согнутого колена в направлении противоположного локтя;
- «ножницы» ногами;
- боковые круговые движения ногами.
Упражнения нужно выполнять ежедневно. При этом каждое из них повторяют по 40-50 раз.
Некоторые люди не хотят прибегать к операции и надеются на какие-то чудодейственные рецепты знахарей. Врачи убеждены в том, что лечение паховой грыжи народными средствами не только не улучшает здоровье больного, но может усугубить положение и привести к опасным для жизни осложнениям. Среди самых популярных методов устранения паховой грыжи народными методами можно выделить такие:
- вправление грыжи вручную;
- компрессы с настоями лекарственных трав;
- прикладывание к выпячиванию грыжи кислого капустного листа или компрессов с рассолом квашеной капусты;
- обтирание паха холодным столовым уксусом (2 ст. ложки уксуса на стакан воды);
- натирания выпячивания кусочками льда.
- прием внутрь настоев лекарственных трав. Чаще всего для лечения грыжи используют лекарственное сырье василька, крыжовника, лиственницы, бессмертника, хвоща полевого.
Лечение данной патологии с применением рецептов народной медицины может использоваться только, как дополнительный метод терапии к основному, а именно – операции.
Паховая грыжа – довольно распространенное явление, но при соблюдении некоторых правил профилактики, ее появление можно предотвратить. Люди, активно занимающиеся физической культурой должны следить за нагрузками на организм и не увлекаться поднятием больших тяжестей. Лучшим способом предотвратить такую грыжу является регулярное выполнение упражнений для укрепления брюшного пресса. Также немаловажную роль в профилактике грыжи играет отказ от вредных привычек, переедания, своевременное устранение заболеваний внутренних органов, приводящих к запорам и хроническому кашлю.
Паховая грыжа у мужчин – довольно серьезное заболевание, которое при несвоевременном лечении может привести к опасным осложнениям, поэтому крайне важно своевременно выявить симптомы этой патологии и назначить правильное лечение.

С его помощью происходит иннервация нижних конечностей и внутренних органов в области таза.
Синдром конского хвоста (далее для удобства СКХ) — это поражение нервных корешков данного пучка, вследствие воспаления или механического сдавливания, которое без немедленного оперативного вмешательства может привести к серьезным нарушениям в функционировании органов малого таза, к потере чувствительности и даже параличу нижних конечностей.
Вначале появляется сильная боль локализующаяся в пояснице, затем идет ее продвижение вниз — начинают болеть мышцы ягодиц, далее иррадиация идет по задней стороне бедер.
К другим проявлениям СКХ можно отнести слабость мышц ног, снижение общей чувствительности в нижней части тела, чувство онемения паха, кобчика или в крестце.
Если вы любите ездить на лошадях, то это вам знакомо — потеря чувствительности ног из-за длительного их сдавливания о седло лошади. Потеря коленного и ахиллового рефлексов также может быть связана с СКХ. Отмечаются различные нарушения в работе кишечника и мочевого пузыря, а также в сексуальной сфере.
Их можно разделить на механические и воспалительные. Это могут быть:
- грыжа межпозвоночного диска;
- люмбосакральная плексопатия — это поражение передних ветвей нервных сплетений спинного мозга в поясничном отделе;
- врожденные аномалии;
- сужение позвонков поясничного отдела;
- опухоли спинного мозга;
- кровоизлияния в области позвоночника;
- инфекционные болезни.
Боль при болезни бывает двух видов — местная и корешковая.
Местная характеризуется сильным и глубоким характером, локализуется в месте где раздражается само тело позвонка и окружающих его мягких тканей.
Корешковая возникает при сдавливании нервного пучка и она распространяется по ходу следования нерва, характеризуется крайне острым характером.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Дисфункции органов малого таза могут быть самыми разными — как задержка мочи, так и ее недержание, с кишечником как запор, так и полное недержание кала.
Первичный диагноз ставится на основании опроса больного, далее задача врача определить причину СКХ и подобрать эффективную методику лечения.
Для этого применяют лабораторные анализы, используют физикальное (осмотр, пальпация и другие методы основанные на использовании врачом его органов чувств) обследование, компьютерная и магнитно-резонансная томографии.
Это позволяет определить очаг поражения, а также определить не являются данные симптомы следствием онкологических или инфекционных заболеваний.
Как уже упоминалось в большинстве случаев при лечении синдрома конского хвоста применяют оперативное вмешательство, но лечение напрямую зависит от причин сдавливания.
При болезни Бехтерева, которая характеризуется воспалительными процессами, как правило обходятся консервативными методами лечения — больному прописывают кортикостероиды и нестероидные медикаменты (например ибупрофен, приксикам, диклофенак, целебрекс, ортофен).
Если причиной сдавливания являются метастазы опухоли, то применяют лучевую терапию.
При инфекционных заболеваниях применяется антибактериальная терапия, на основе антибиотиков.
Теперь поговорим о хирургическом виде лечения.
При грыже межпозвоночного диска применяют ламинэктомия (удаление части позвонка) или дискэктомия (удаление части межпозвоночного диска).
По характеру симптомов можно построить прогноз по СКХ.
Так например пациенты с болями в обеих ногах имеют меньше шансов на полное восстановление всех функций, чем больные с болями в одной из ног.
Если наблюдается полное онемение мошонки (промежности) — большая вероятность постоянного паралича мочевого пузыря. Также по степени уменьшения 
Восстановление функции мочевого пузыря может затянуться на пару лет. Послеоперационное применение медикаментов направленно на восстановление функций органов малого таза.
Профилактика заключается в правильной идентификации симптомов, так как большинство пациентов с болями в пояснице и ногах и мышечной слабости, так и не получают диагноз СКХ.
А вот если возникают проблемы с чувствительностью в паховой области, нарушения в функционировании мочевого пузыря и кишечника, то стоит обратить на этого пациента самое пристальное внимание.
Также необходимо периодически консультироваться с вашим лечащим врачом о появлении болей и их связью с частотой ваших естественных отправлений.
Помните, что между появлением болей и онемения и началом лечения наблюдается обратная зависимость — чем больше этот временной отрезок — тем меньше шансов на полное восстановление, а полученные дисфункции и парезы станут постоянными и никогда не позволят вам вернуться к полноценной жизни.
Берегите себя и ваших близких!
источник
Паховая грыжа (далее сокращенно ПГр) встречается у 1–5% взрослых, причем страдают преимущественно мужчины (85% случаев). Чаще всего появление паховой грыжи не сопровождается резко выраженными признаками; пациент может долгое время не догадываться о существовании грыжевого выпячивания.
Основные симптомы паховой грыжи:
- боль в паховой области слева или справа, чаще тупая, длительная;
- припухлость в паху слева или справа, которая может возникать или увеличиваться после еды, при натуживании;
- нарушение пищеварения, мочеиспускания, у женщин – менструаций.
Эти симптомы сам больной может объяснять заболеваниями кишечника, половой сферы и т. п. Только при увеличении грыжи, появлении признаков невправимой, ущемленной или скользящей грыжи (об этом далее) многие приходят к мысли о необходимости посетить хирурга.
ПГр может практически не мешать привычному образу жизни или резко нарушать его – все индивидуально.
Сформировавшуюся грыжу нельзя вылечить консервативными методами. Но современные операции, выполненные малоинвазивными методами (эндоскопические) с применением сетчатых имплантов, почти в 100% случаев гарантируют решение проблемы.
Грыжа формируется постепенно, на фоне систематического или постоянного повышения внутрибрюшного давления: при постоянном натуживании в случае хронических запоров, при длительном кашле, при подъеме тяжестей.
Первые симптомы заболевания – боль и припухлость в области грыжи. Боль обычно тупая и ноющая. Она может стать постоянным спутником человека или возникать периодически. При ощупывании паховой области на стороне поражения можно заметить некоторую припухлость, которая может появляться или увеличиваться, когда человек находится в вертикальном положении, и исчезать вовсе, если пациент ложится. Ни местного повышения температуры, ни красноты над припухлым участком тела при неосложненных ПГр не наблюдается.
На первых порах многие грыжи являются вправимыми: содержимое грыжевого мешка при надавливании на него или даже самостоятельно (при снижении внутрибрюшного давления, смене положения тела) возвращается в брюшную полость. При этом исчезают и боль, и припухлость.
Именно такие небольшие паховые грыжи представляют наибольшую сложность в диагностике. Но опытный врач (хирург) даже при вправимой грыже может предположить верный диагноз, проведя осмотр и пальпацию, при которой обнаружит расширение отверстия пахового канала.
По мере прогрессирования болезни признаки ее становятся более явными:
- Размеры припухлости увеличиваются, грыжевое выпячивание становится хорошо видимым невооруженным глазом.
- К болям в области ПГр присоединяются дискомфорт при ходьбе, выраженное ограничение трудоспособности.
- Очень большие ПГр могут вовсе скрывать половой член или приводить к его отклонению в сторону, противоположную грыжевому выпячиванию.
- Если ПГр опускается в мошонку – яичко на стороне поражения резко увеличивается в размерах. При ощупывании мошонка имеет мягкую консистенцию, а яичко легко пальпируется отдельно от грыжевого выпячивания. Эти признаки помогают отличить паховую грыжу от водянки яичка, при которой мошонка напряжена, а яичко пропальпировать отдельно не удается.
В большой грыжевой мешок могут попадать петли кишечника, мочевой пузырь, мочеточники, маточные трубы и яичники у женщин. Симптомы ПГр отличаются в зависимости от того, участок какого органа составляет грыжевое выпячивание.
Рассмотрим возможные виды грыж.
В данном случае возникают следующие симптомы паховой грыжи:
Нарушение нормальной перистальтики кишок, оказавшихся в грыжевом мешке, может спровоцировать развитие острого аппендицита. В этом случае человек почувствует резкое ухудшение состояния: боль усилится, разовьется тошнота, возникнет рвота, температура тела может подняться до 37–38 С, а частота сердцебиения увеличится больше нормы.
Если в грыжевой мешок попал мочевой пузырь – нередко развивается очень характерный симптом «мочеиспускание в два приема». При наполненном мочевом пузыре позывы на мочеиспускание отсутствуют, но пациент может помочиться. После опорожнения мочевого пузыря возникает позыв на мочеиспускание – и возможно выделение второй порции мочи.
Другие типичные симптомы ПГр, образованные органами мочевыделительной системы:
- учащенное мочеиспускание, режущие боли при мочеиспускании;
- нередко для того, чтобы опорожнить мочевой пузырь, человеку необходимо занять вынужденную позу;
- после похода в туалет у таких пациентов припухлость в проекции грыжи заметно уменьшается, но постепенно размеры выпячивания увеличиваются вновь.
В таком случае помимо типичных для паховых грыж симптомов (припухлости, тупых болей в области выпячивания) возникают выраженные боли во время менструации. Эти боли могут быть тупыми и ноющими, либо иметь характер схваток, сопровождать весь период менструации или появляться в первые дни месячных.
ПГр могут значительно ухудшать качество жизни человека. Но опаснее всего ситуации, когда происходит ущемление грыжи в грыжевых воротах. При ущемлении ПГр резко нарушается кровообращение в той части органа, который попал в грыжевой мешок. Если пациенту не оказать экстренную хирургическую помощь, возможны очень серьезные последствия: непроходимость кишечника, некроз (омертвение) участка кишки, каловый перитонит – это серьезнейшие угрозы для жизни.
Организм сигнализирует о развитии ущемленной ПГр резким усилением боли и изменением ее характера. Обычно провоцирует ущемление резкое повышение внутрибрюшного давления, например, при поднятии тяжестей.
(если таблица видна не полностью – листайте ее вправо)
Появляется острая боль в области ПГр, которая быстро распространяется по всему животу.
В первые минуты и часы могут возникать позывы на дефекацию, при этом появляется жидкий стул. Но уже спустя некоторое время всякий стул исчезает (хотя непродуктивные позывы в туалет могут по-прежнему возникать), а вместе с ним прекращается и отхождение газов.
Важнейший симптом ущемленной грыжи: при натуживании или кашле грыжевое выпячивание не увеличивается в размерах, как это было до ущемления.
Быстро нарастает тошнота, возникает рвота. Если отсрочить визит к врачу – рвота становится неукротимой.
Нередко повышается температура, сердцебиение становится частым, а артериальное давление падает.
Без лечения шоковое состояние может привести к гибели человека.
В этом случае картина не столь яркая: боль может быть вполне терпимой, а общее самочувствие не вызывать подозрения на экстренную хирургическую патологию.
У мужчин в результате ущемления паховой грыжи может развиться ишемический орхит (воспаление яичка из-за нарушения его кровоснабжения), который проявляется покраснением, напряжением и болью в мошонке на стороне поражения.
Может развиться острая задержка мочеиспускания.
Помимо ущемления, которое возникает у 10–20% людей с паховой локализацией грыж, осложнениями грыжи могут становиться и другие состояния: воспаление ПГр или копростаз (застой кала).
При копростазе (застое кала) в ответ на кашель и натуживание происходит дальнейшее увеличение грыжевого выпячивания (дифференциальная диагностика с ущемленными ПГр). Сама грыжа значительно увеличивается в размерах, а при пальпации приобретает тестоподобную консистенцию. Если не принять меры, ситуация может закончиться каловым ущемлением.
При воспалении ПГр кожа над грыжевым выпячиванием становится красной, появляется боль при пальпации грыжи или попытке ее вправить. Присоединение таких симптомов как лихорадка, рвота, озноб, нарушение отхождения газов может говорить о переходе воспаления в гнойную форму. Гнойное воспаление, как и ущемленная грыжа, требует хирургического лечения.
Паховая грыжа – патология, которую нельзя вылечить консервативными методами. Без должного лечения она осложняется в 20% случаев, и почти всегда существенно ухудшает качество жизни страдающего ею человека. Единственная действенная тактика борьбы с грыжей – хирургическое вмешательство.
Современные эндоскопические и открытые вмешательства гарантируют избавление от ПГр, а вместе с ней – и от всех неприятных симптомов, которыми она проявляется. Если вы заподозрили у себя грыжу, то самый верный шаг, который вы можете сделать – посетить хирурга.
источник
Емельянов С. И., Протасов А. В., Рутенбург Г. М. — Эндоскопическая хирургия паховых и бедренных грыж
Подвздошно-подчревный нерв (n.iliogypogastricus) проходит через брюшную стенку, пронизывая поясничную мышцу, проходит под квадратной мышцей поясницы, затем под внутренней косой мышцей живота, через фасцию наружной косой мышцы и достигает прямой и пирамидальной мышц. Кожные ветви прободают мышечный слой и иннервируют кожу живота.
Подвздошно-паховой нерв (n.ilioinguinalis) имеет сходное направление. Он проходит параллельно и каудальнее подвздошно-подчревного нерва, выходит из брюшной стенки в паховый канал и, проходя через наружное паховое кольцо, иннервирует кожу мошонки или больших половых губ, кожу лобка и паховые области, отдавая несколько кожных веточек и мышечных ветвей к внутренней, наружной косым и поперечным мышцам. Компрессия этих двух нервов причиняет боль в паху, чувство тяжести медиальнее передней верхней ости и снижение чувствительности в этой зоне. Ранение обоих этих нервов может приводить к снижению тонуса нижней части передней брюшной стенки. Полово-бедренный нерв (n.genitofemoralis) (LI-L2) прежде, чем достичь паховой связки разделяется на две ветви: латеральную (бедренную), бедренную и медиальную (половую). Бедренная ветвь, проходит латеральнее бедренной артерии, входит в бедренный треугольник и, проходя через продырявленную фасцию, иннервирует кожу передней медиальной поверхности бедра. Половая ветвь, проходя через паховый канал, выходит на уровне пахового кольца и иннервирует мошонку или половые губы, а также кожу передней медиальной поверхности бедра. Возможность ранения подвздошно-пахового и полово-бедренного нервов известны хирургам как осложнения аппендэктомии и нефрэктомии и как следствие формирования грануляционной ткани вокруг оперативного разреза.
Возможность случайного ранения подвздошно-пахового нерва во время традиционных операций герниопластики была продемонстрирована, как следствие анатомической вариабельности этого нерва, который в 35% случаев имеет атипичное расположение в элементах семенного канатика или в круглой связке у женщин. Различное расположение атипичной и половой ветви полово-бедренного нерва в семенном канатике, при препаровке последнего во время герниопластики, может доставить много хлопот при идентификации пути нерва. У женщин подвздошно-паховый нерв находится в таком же анатомическом соотношении с круглой связкой, как у мужчин с семенным канатиком, но он меньше и идентифицировать его сложнее. Невропатия полово-бедренного нерва включает наличие болевого синдрома в медиальной и верхней паховой областях, в мошонке, (больших половых губах) и на бедре. Движения в бедре могут усиливать боль. Кроме расстройств чувствительности, ранения нерва у мужчин приводят к снижению тонуса мышцы поднимающей яичко и исчезновению кремастерного рефлекса. Такая невропатия отличается от невропатии запирательного нерва отсутствием вовлечения в процесс приводящих мышц бедра. Ее можно отличить от невропатии подвздошно-пахового нерва, поскольку при последней поражение распространяется более медиально. Из-за вариабельности анатомического расположения этих нервов и перекрытия их зон иннервации, паховые невропатии с преимущественными сенсорными нарушениями объединены Вонтцем (Wantz) и названы «хронической резидуальной невралгией».
Автор не определяет этот синдром, как поражение определенного нерва, но как более или менее распространенное поражение чувствительных ветвей подвздошно-пахового, подвздошно-подчревного нервов и половой ветви полово-бедренного нерва. Хроническая резидуальная невралгия -осложнение настолько серьезное, насколько и трудно поддающееся излечению. Боль тупая, иногда с чувством тяжести или жжения, усиливающееся при контакте с одеждой, сексуальной активности и движениях.
Эти симптомы следует отличать от наличия спонтанного усиления болей, особенно при формировании центральной боли при хронической денервации. В этих случаях афферентные пути центральной нервной системы прерываются на уровне иннервируемой кожи. Поначалу это проявляется как зона анестезии, а впоследствии замещается гиперстезией. Постоянная кожная гиперстезия, усиливающаяся при движениях тела и перкуссии часто является проявлением нарушенной пролиферации нервных волокон без невриномы, как это происходит при формировании невромы. Однако, одним из преимуществ лапапроскопической герниопластики наряду с уменьшением послеоперационной боли, более быстрым выздоровлением и, таким образом, ранним возвращением к работе, является уменьшение возможности ранения нервов, особенно подвздошно-подчревного и позвдошно-пахового, поскольку они расположены более поверхностно по отношению к плоскости предбрюшинной препаровки.
При лапароскопической герниопластике более вероятен риск ранения полово-бедренного и латерального кожного нервов бедра. Последний проходит между верхней и нижней подвздошной остью, где разделяется на две ветви. Бедренная ветвь, после того, как она выходит через широкую фасцию бедра, иннервирует кожу наружной поверхности бедра, в то время как ягодичная ветвь иннервирует боковую ягодичную область. Сдавление нерва на уровне пахового канала приводит к развитию синдрома, известного как «nevralgia parestetica». Этот синдром включает болезненные парeстезии с гиперстезией в зоне иннервации нервов. Симптомы ухудшаются в положении стоя, при напряжении и приведении нижней конечности. Эта невропатия часть возникает у тучных пациентов, больных диабетом и беременных. Последнее время «nevralgia parestetica» была описана как осложнение лапароскопической герниопластики черезбрюшинным доступом при компрессии нерва при установке скрепок. В этих случаях клиническое обследование выявляет область кожной гиперстезии.
Запирательный нерв (n.obturatorius) — смешанный нерв, который как и латеральный кожный нерв бедра иннервирует нижнюю конечность. После прохождения через запирательный канал, он иннервирует медиальные мышцы бедра, аддукторы и кожу медиальной поверхности бедра. Запирательная грыжа может провоцировать компрессию нерва в запирательном отверстии, кроме того, его повреждение возможно во время традиционной операции при лечении грыжи. В доступной литературе нами не было найдено сообщений о повреждении этого нерва при лапароскопической герниопластике. Запирательная невралгия описывается как болезненный синдром, в надпаховой области, на медиальной поверхности бедра, до колена, а иногда до лодыжки. Приводящие мышцы бедра становятся слабыми, а приводящие рефлексы ослабевают.
Бедренный нерв (n.femoralis) — смешанный нерв самый большой в поясничном сплетении, его моторные волокна иннервируют передние мышцы бедра, а чувствительные волокна кожу передней, передне-медиальной поверхности бедра, латеральную поверхность и коленный сустав. Он спускается вдоль латерального края поясничной мышцы и проходит под паховой связкой латеральнее бедренной артерии. Прежде чем выйти из брюшной полости, он отдает ветви к поясничной и подвздошной мышцам. Ранение этих ветвей может привести к дефициту сгибания бедра и невозможности подняться по лестнице или встать из сидячего положения. После того как нерв проходит под паховой связкой, он разделяется на конечные ветви: двигательная ветвь иннервирует портняжную мышцу, чувствительные ветви — кожу передней поверхности бедра. Медиальный кожно-мышечный нерв направляется к гребенчатой мышце, к длинному аддуктору и к коже верхней медиальной поверхности бедра. От него так же отходит ветвь к четырехглавой мышце и подкожный нерв. Последний является чисто чувствительным нервом и иннервирует всю медиальную поверхность бедра и часть медиальной поверхности голени до основания большого пальца. Ранение бедренного нерва на уровне паховой складки клинически проявляется слабостью разгибателей бедра, снижением или отсутствием коленного рефлекса с парестезиями и гипостезиями передней поверхности бедра вплоть до медиальной лодыжки. В супинированном положении пациент не в состоянии оторвать голень от кровати. Так же затруднительна ходьба из-за слабости в колене.
Мнение о снижении количества послеперационных невралгий после лапароскопической герниопластики разделяется не всеми хирургами. В большинстве докладов сообщается о 3% неврологических осложнений. Это количество не значительно отличается от процента осложнений при обычном грыжесечении, особенно, если учитывать случаи неврином, гипо- или анастезии, вызванные пересечением подвздошно-пахового и подвздошно-подчревного нервов во время открытой операции. При лапароском вмешательстве поле действия распространяется на неврологически важную область. До сегодняшнего дня эта область была мало изучена и недостаточно хорошо описана в большинстве анатомических книг. Наши исследования позволили изучить и более подробно описать в работе анатомию паховой области.
Наличие половой ветви полово-бедренного нерва (L1,L2) выявляется проксимальнее семявыносящего протока и тестикулярных сосудов, медиально и латерально от подвздошной артерии. Его бедренная ветвь, раньше практически неизвестная, выходит через поясничную мышцу и латеральнее яичковых сосудов под паховой связкой. Ее повреждение может приводить к болезненному синдрому над и под паховой связкой. Это единственный нерв в этой области иннервирующий кожу над и под паховой связкой. Этот нерв — латеральный кожный нерв бедра: самый латеральный из трех внутрибрюшных нервов, покрытый тонкой фасцией подвздошной мышцы, расположен на 1-2 см медиальнее передней верхней подвздошной ости. Нерв может быть поврежден при излишней препаровке, но обычно он затрагивается при установке скрепок над паховой связкой медиальнее передней верхней подвздошной ости. «Neralgia paresthetica» (парестезия или каузалгия на передней латеральной поверхности бедра) является следствием его повреждения.
Бедренный нерв повреждается значительно реже из-за того, что он прикрыт подвздошными сосудами и глубоко расположен. Он может быть поврежден при чрезмерной препаровке и неприемлемой установке скрепок через паховую связку вблизи внутреннего пахового кольца. Даже расположенный глубоко, он может стать жертвой небрежной или неправильной установки скрепок. Именно подвздошно-паховый (L1) и подвздошно-подчревный (T12,L1) нервы, относятся к паховому каналу и могут быть повреждены во время травматичной препаровки грыжевого мешка при косой грыже или во время рассечения поперечной фасции при прямой грыже. Тем не менее, наиболее часто описываемый механизм ранения — установка скрепок выше и медиальнее верхней передней подвздошной ости, особенно, при использовании ручное давление на брюшную стенку. Использование эндостеплера для прикрепления сетки делает такие ранения более частыми. Установка скрепок под паховой связкой недопустима из-за возможного ранения латерального кожного нерва бедра. Расширенная препаровка семенного канатика и плотные спайки с грыжевым мешком могут вызвать невралгию из-за ранения ветвей полово-бедренного нерва, который находится в паховом канале.
Подробное знание анатомии оперируемой области — залог успешной операции. Таким образом, полученный во время наших исследований материал, позволит значительно лучше сориентироваться хирургам в паховой области при лапароскопической герниопластике и избежать возможных осложнений.
В 1991 году д-р Spaw указал на важность треугольного пространства, заключённого между семявыносящим протоком медиально и внутренними яичковыми сосудами латерально, который был им назван «роковым треугольником». Это название было придумано, чтобы предостеречь хирургов-лапароскопистов от опасности, связанной с этой областью, поскольку в этой области лежат прикрытые брюшиной и поперечной фасцией наружные подвздошные сосуды. Чтобы избежать ранения этих важных структур, накладывать швы или скрепки следует только медиальнее семявыносящего протока и латеральнее яичковых сосудов.
Основные структуры и выделяемые треугольники. 1.Прямая мышца; 2.Треугольник Гессельбаха; 3.Ворота прямых паховых грыж; 4.Лонное сочленение; 5.Ворота бедренных грыж; 6.Связка Купера; 7.Семявыносящий проток. 8.Сосуды семянного канатика; 9.Наружные подвздошные артерии и вены; 10.Нижние эпигастральные сосуды; 11.Ворота косой паховой грыжи; 12.Папартова связка; 13. «Треугольник боли»; 14. «Роковой треугольник».
B — мочевой пузырь; CI — общая подвздошная артерия; UA — пупочная артерия; CL — Куперова связка; PB — анастомозирующая лонная ветвь; AP — передняя лобковая ветвь и подвздошно-лонная вена; RP — позадилонная вена; ES — сосуды кремастера; IE — нижние эпигастральные сосуды; VD — семявыносящий проток; IV — наружная подвздошная вена; IA — наружная подвздошная артерия; GN — полово-бедренный нерв; GB — половая ветвь полово-бедренного нерва FB — бедренная ветвь полово-бедренного нерва; IPA — подвздошно-поясничная арка; U — мочеточник; IS — тестикулярные сосуды; DC — глубокие огибающие подвздошные сосуды; IP — подвздошно-лонный тракт; FN — бедренный нерв; LC — латеральный бедренный кожный нерв; IL — подвздошно-паховый нерв; PM — большая поясничная мышца; IM — подвздошная мышца; LV — подвздошно-поясничные сосуды.
Опыт хирургов-лапароскопистов показал, что эти предостережения хотя и уместны, но недостаточны для избежания невралгии после операции. Границы «опасной области» следует расширить с целью включить в неё другой чрезвычайно важный ориентир на который не следует накладывать скрепки — подвздошно-лобковый тракт. Половая и бедренная ветви бедренно-полового нерва, бедренный нерв и латеральный кожный нерв бедра — все они лежат латеральнее сосудов яичка непосредственно под (или в некоторых случаях между) волокнами подвздошно-лобкового тракта. Следовательно установка скрепок каудальнее подвздошно-лобкового тракта и латеральнее внутренних яичковых сосудов может привести к транзиторной или постоянной невралгии в следствии ранения одного или более нервов и ветвей из выше-перечисленных.
Повреждение подвздошно-пахового или подвздошно-надчревного нервов проявляется болью в паху или внизу живота. Ранения этих нервов менее часты при лапароскопической герниопластике, чем при обычной, поскольку они лежат поверхностнее предбрюшинного пространства и не затрагиваются во время препаровки. Иногда они всё же затрагиваются при установке скрепок слишком глубоко, особенно при использовании жёсткой бимануальной методики. Половая ветвь полово-бедренного нерва в большинстве случаев не встречается в местах обычной установки скрепок. Однако манипуляции при выделении грыжевого мешка косой грыжи могут повредить эту ветвь, что приведёт к болям по ходу семенного канатика и в мошонке.
Более того, в некоторых случаях половая ветвь проходит под подвздошно-паховым трактом и входит в паховый канал снизу, а не через глубокое паховое кольцо. Этот вариант может объяснить некоторые случаи повреждения половой ветви. Повреждённая половая ветвь возможно ответственна за болезненные ощущения, известные как дисэякуляция. Это осложнение у пациентов, перенёсших традиционную герниопластику проявляется болями, жжением или резями, испытываемыми во время эякуляции. Появляется это состояние в различные сроки после операции и возможно вызвано дистензионными нарушениями в семявыносящем протоке при эякуляции.
Бедренная ветвь и латеральный кожный нерв бедра лежат на передней поверхности поясничной и подвздошной мышц соответственно. Вдоль направления, где устанавливаются скрепки для прикрепления нижнелатеральной границы протеза к подвздошно-лобковому тракту они лежат поверхностно. Если скрепки латеральнее внутренних яичковых сосудов устанавливать под подвздошно-лобковым трактом эти нервы могут быть повреждены. Бедренный нерв обычно находится относительно глубоко, между поясничной и подвздошной мышцами. Иногда всё же он может находиться более поверхностно и становится более уязвимым для скрепок, накладываемых медиальнее и ближе к илеопектинальной дуге. Его ранение может повлечь чувствительные (обычно боль, жжение в переднемедиальной поверхности бедра) или функциональные последствия (невозможность разогнуть ногу, атрофия четырёхглавой мышцы).
Исходя из этого накладывать скрепки латеральнее семявыносящего протока необходимо только над подвздошно-лобковым трактом и параллельно ему с целью выполнить наиболее безопасную герниопластику. Эти предостережения позволяют хирургу не допустить повреждения нервов, а также наружных подвздошных и глубоких огибающих подвздошных сосудов. Кроме того следует соблюдать осторожность на латеральном крае связки Купера тотчас медиальнее семявыносящего протока при установке нижнемедиального угла сетки. Это позволит хирургу обойти лобковую ветвь (анастомоз с запирательной артерией), которая обычно лежит на медиальной части связки Купера.
Таким образом, благодаря появившемуся в последнее время интересу к эндохирургической герниорафии, анатомия паховой области, описанная из заднего или преперитонеального доступа стала понятна лучше. Эта информация не всегда находит понимание у общих хирургов, что доказывается тревожащим числом невралгий, наблюдающихся на ранних стадиях развития лапароскопической герниопластики. Также вызывают озабоченность случаи гематом, вызванные случайным ранением кровеносных сосудов, локализации которых были плохо поняты. Для выполнения операций лапароскопической герниопластики хирургу необходимо глубокое понимание анатомии паховой области и нижней части передней брюшной стенки.
Особого внимания, на наш взгляд, следует уделить классификации паховых и бедренных грыж. На сегодняшний день не существует одной, общепринятой классификации, включающей в себя все виды паховых и бедренных грыж. Кроме того, назначение любой классификации заключается в однозначном трактовании всех видов грыж любым хирургом, для определения наиболее оптимального вида оперативного вмешательства.
Различный доступ и использование абсолютно несхожих ориентиров во время операции, несхожесть используемых параметров определяют и разные типы классификаций для традиционных и эндовидеохирургических операций.
Жирной стрелкой обозначено глубокое паховое кольцо, тонкой — бедренное кольцо. RM — прямая мышца живота; LS — полукружная линия; IE — нижние эпигастральные сосуды; ES — сосуды кремастера; CL — Куперова связка; IP — подвздошно-лонный тракт; DC — глубокие огибающие подвздошные сосуды; UA — пупочные артерии; SV — верхняя пузырная артерия; HL — связка Генле; AA — апоневротическая арка поперечной мышцы живота; VD — семявыносящий проток;IS — внутренние тестикулярные сосуды; PB — анастомозирующая лонная ветвь; AP — передняя лобковая ветвь и подвздошно-лонная вена; PV — подвздошно-лонная вена; RP — позадилонная вена; AO — аномальная запирательная артерия; GB — половая ветвь полово-бедренного нерва FB — бедренная ветвь полово-бедренного нерва; LC — латеральный бедренный кожный нерв; TS — кольцо поперечной фасции; CI — общая подвздошная артерия; IA — наружная подвздошная артерия; IV — наружная подвздошная вена; PA — подвздошно-гребешковая арка; FN — бедренный нерв; PM — большая поясничная мышца; IM — подвздошная мышца; A — брюшная аорта.
источник
Паховая грыжа возникает чаще у мужчин и новорожденных по причине слабости мышц, нарушения развития соединительной ткани и на фоне приобретенных факторов. Это самое частое хирургическое заболевание среди детей, у взрослых грыжа в паху возникает внезапно и может некоторое время не тревожить вовсе.
К врачу чаще обращаются, когда уже болит паховая грыжа, нарастают все признаки, что может стать показанием к экстренному хирургическому удалению. Вылечить заболевание можно только путем операции, но к ней требуется подготовка, потому нужно знать, как избавиться от неприятных симптомов без риска осложнений до момента основного лечения.
Паховая грыжа не всегда проявляется болями. Некоторых женщин и мужчин тревожит только небольшая припухлость в паху и дискомфорт во время ходьбы. Это неосложненное заболевание, и эту стадию важно сохранить до проведения операции.
С целью обезболивания применяются таблетки, уколы, бандаж, меняется питание для исключения запора, снижается нагрузка. У женщин заболевание чаще протекает без боли, у мужчин же проявляется яркая симптоматика, потому приходится прибегать к различным способам устранения неприятных ощущений.
Основное проявление паховой грыжи – припухлость в области паха, у мужчин увеличиваются одно или два яичка, у женщин – меняется форма больших половых губ. Выпячивание может быть безболезненным, что во многом зависит от образа жизни, профессиональной деятельности и общего состояния организма. У спортсменов выше риск осложнений с выраженной симптоматикой, при сидячей работе опасность ниже, но всегда есть.
Проявлениями грыжи могут быть следующие симптомы:
- покраснение в области паха без признаков воспаления;
- дискомфорт во время движения;
- болезненные ощущения внизу живота;
- диспепсические симптомы, диарея, тошнота и рвота;
- ощущение жжения в области выпячивания.
Подтверждается паховая грыжа путем УЗИ, но даже во время осмотра без дополнительных исследований врач может диагностировать заболевание. Ультразвуковая диагностика и другие методы нужны для осмотра содержимого грыжевого мешка, оценки степени тяжести. Без УЗИ нельзя провести операцию, исследование проводится до и после удаления дефекта.
Основные причины боли при грыже в паху – ущемление и сопутствующие заболевания кишечника. Осложненное заболевание проявляется общими симптомами. Помимо боли, есть слабость, недомогание, повышается температура. Ущемление может стать причиной некроза внутренних органов, кровотечения, заражения крови и многих других тяжелых последствий.
Почему появляется боль при грыже:
- повышенное содержание газов в кишечнике;
- высокое внутрибрюшное давление;
- резкое поднятие тяжести;
- частые запоры, вздутие живота;
- случайная травма;
- хронический кашель.
При ущемлении будут тревожить следующие проявления:
- боль в области паха и внизу живота;
- выпячивание увеличивается, уплотняется;
- появляется тошнота, реже рвота;
- грыжа не вправляется на место и не уменьшается в положении лежа;
- задержка стула и мочеиспускания.
Ущемление может сопровождаться кровотечением, тогда появляется рвота с кровью. Без серьезных нарушений боль постепенно стихает, но общее недомогание остается. Через несколько часов с момента яркой симптоматики отмечается бледность кожи, онемение.
Стихание проявлений – это не улучшение состояния, а новый этап заболевания, начинается разрушение стенки кишечника по причине недостаточного кровообращения.
Боль при грыже и сам факт этого заболевания – абсолютные показания к операции. Иногда требуется долгая подготовка или есть противопоказания к хирургическому лечению, тогда назначается ношение бандажа и лекарства для уменьшения болезненности.
Консервативные методы показаны при таких противопоказаниях к операции:
- пожилой возраст и тяжелые системные заболевания;
- беременность;
- истощение организма, кахексия.
Бандаж поможет снять болезненность и после операции. Он нужен во время занятий спортом, когда есть предрасположенность к грыже или ранее уже было проведено ее лечение.
Боли в животе при грыже устраняются спазмолитическими препаратами. На время обезболить область дефекта и окружающие органы поможет Но-Шпа или Дротаверин. Но ни в коем случае нельзя их применять регулярно и при выраженной симптоматике. Сильная боль может указывать на ущемление, а препараты скроют важный диагностический признак. Несвоевременное обнаружение осложнения заканчивается самыми тяжелыми последствиями для всего организма.
От ноющей боли помогут местные мази и гели, которые можно наносить непосредственно на область выпячивания. Когда тревожит расстройство кишечника, вздутие и запор, можно принять слабительное средство, но только с разрешения врача.
Важнейшим этапом для снятия болезненности и улучшения общего самочувствия будет диета:
- исключается жирная пища, острое и слишком сладкое;
- из рациона убираются газированные напитки, кофе;
- не рекомендуется спешить во время приема пищи;
- важно кушать часто, но небольшими порциями;
- лучше готовить на пару или запекать;
- уменьшается калорийность, добавляется больше витаминной пищи.
Рецепты народной медицины можно сочетать с назначенным врачом курсом, но нельзя относиться к ним, как к самостоятельному методу лечения. В домашних условиях можно готовить компрессы, отвары, настойки и мази для наружного применения, а также общеукрепляющие средства для приема внутрь. Важно помнить, что большая часть лечебных трав являются аллергенами, потому к выбору их нужно относиться ответственно.
Что делать в домашних условиях для избавления от боли при паховой грыже:
- компресс из папоротника – не только хорошее обезболивающее средство, но и способ зафиксировать выпячивание на ночь, для чего нужно приложить лист растения к грыже;
- компресс из крапивы и сметаны – нужно измельчить крапиву, добавит сметаны, готовую смесь приложить к дефекту на ночь, зафиксировав капустным листом;
- отвар крыжовника – общеукрепляющее лекарство, его можно пить по полстакана ежедневно перед едой;
- отвар клевера – принимается ежедневно по 1/3 стакана за полчаса до еды.
Популярное средство при паховой грыже – свиной жир.
Из него можно самостоятельно приготовить лечебную мазь. Для этого жир растапливается и выливается в стеклянную емкость, куда опускается целое куриное яйцо. В банку заливается уксус, она оставляется в прохладном помещении, пока яйцо полностью не растворится. Затем смесь снова растапливается, перемешивается и оставляется в холодильнике. Готовую мазь можно наносить на больное место и фиксировать бинтом на несколько часов ежедневно.
Компресс из квашеной капусты также поможет от болезненности. Для этого нужно сделать компресс и приложить к грыже. С этой целью подойдут и другие ингредиенты: полынь, цветки василька.
Удаление грыжи нужно проводить обязательно по причине риска осложнений:
- невправимость – между органом и грыжевым мешком образуются спайки, отчего содержимое перестает свободно перемещаться, при таком осложнении проводится плановая операция;
- копростаз – когда в грыжевом мешке находится часть кишки, в ней скапливаются каловые массы, что в дальнейшем заканчивается непроходимостью кишечника;
- ущемление – опасное состояние с показанием к экстренной операции, содержимое грыжевого мешка сдавливается, от этого страдают зажатые органы, сосуды и окружающие ткани, есть риск внутреннего кровотечения и некроза;
- воспаление – состояние требует немедленной операции с тщательной подготовкой.
Удаление проводится путем открытой и лапароскопической операции. В первом случае делается широкий разрез брюшной стенки в области дефекта. Грыжа вправляется на место и ткани ушиваются с установкой сетки или путем натяжения естественных тканей. Лапароскопия менее травматична, делается 3 прокола, через которые вводятся инструменты и камера.
Обезболивание может проводиться местным анестетиком или же операция проходит под общим наркозом. Способ обезболивания подбирается, зависимо от стадии заболевания и выбора самого пациента, если нет противопоказаний.
Местную анестезию применяют на начальной стадии грыжи, и когда есть противопоказания к общему наркозу. Спинномозговое обезболивание обеспечивает полную нечувствительность ниже области введения препарата, пациент при этом находится в сознании. Общий наркоз показан при лапароскопической операции, при больших дефектах и осложненной грыже.
У детей грыжа не менее редкое явление, и лечение проводится хирургически. Чем раньше будет проведена операция, тем ниже риск тяжелых осложнений, среди которых и бесплодие. У ребенка грыжа может болеть, на что указывает сильный плач, плохой сон, беспокойство.
Лечение детей в домашних условиях категорически запрещено, ведь в любой момент может произойти ущемление, что без своевременной помощи приведет к отмиранию органов в грыжевом мешке за несколько часов.
Плач и крик ребенка только способствуют скорому ущемлению грыжи. Внешне осложнение проявится увеличением припухлости, сильным покраснением кожи. В таком случае нужно вызвать скорую помощь. До плановой операции, когда нет осложнений, ребенку назначается бандаж, который будет поддерживать органы, препятствуя их еще большему выпиранию.
Избавить ребенка от боли при паховой грыже можно только решением о проведении операции. Нет никаких других способов, которые могли бы вернуть органы на место, обеспечив нормальное развитие без риска повторного заболевания.
Плановая операции требует специальной подготовки, которая начинается за 2-3 недели:
- за неделю до операции сдаются общие анализы крови, мочи, проводится УЗИ, дополнительно назначается флюорография и консультация у профильных врачей;
- обсуждается с хирургом вид обезболивания, исключаются противопоказания к выбранному варианту анестезии;
- за несколько дней нужно начать следовать строгой диете, убрать из рациона газообразующие продукты;
- перед операцией ужин должен быть легким, утром показана очистительная клизма;
- операция не проводится, пока не будут устранены факторы риска в виде острых заболеваний и обострения хронических недугов.
После грыжесечения боль будет тревожить несколько дней, что является нормальной реакцией на травмирование тканей. Врач назначит обезболивающие препараты, витамины и даст рекомендации по поводу питания и ухода за раной.
В ранний период после операции снизить болевой синдром поможет соблюдение постельного режима, щадящее питание и ношение послеоперационного бандажа.
Первые 3 недели после грыжесечения рекомендуется воздержаться от половой жизни. Поднятие тяжестей полностью исключено, как и занятие активными видами спорта. Начинать делать упражнения можно со второго месяца после операции, постепенно возвращаясь к привычной жизни.
Предупредить грыжу можно, зная ее основные факторы и причины появления:
- наследственность и возраст – контролировать эти факторы нельзя, но можно уделять больше внимания профилактике, когда есть предрасположенность к грыже;
- лишний вес и период беременности – связаны с повышением внутрибрюшного давления, когда есть слабость мышц, это может спровоцировать выпячивание органов;
- врожденные аномалии пахового канала;
- неполное заращение влагалищного отростка;
- занятия тяжелыми видами спорта;
- высокая нагрузка на рабочем месте;
- постоянные запоры, заболевания мочеполовой системы;
- хронический кашель – по причине туберкулеза легких или бронхита.
Паховая грыжа бывает разных видов. Тяжелой формой считается пахово-мошоночная, она возникает у мужчин как осложнение. Она может быть односторонней и двухсторонней, что проявляется увеличением мошонки с одной или обеих сторон. Эта форма заболевания распространена среди маленьких мальчиков. Но и у взрослых и у детей лечение возможно только хирургически.
Многие клиники предлагают консервативные методики при паховой грыже, но в таком подходе нуждаются тяжелобольные, когда операция строго противопоказана. Это также временная мера до операции и способ послеоперационного восстановления.
источник
Паховая область у мужчин и женщин имеет форму треугольника, ограничена обоюдно перпендикулярными линиями, проведенными через лобковое соединение снизу и наиболее выступающую часть тазовой кости сбоку.
У мужчин совсем иная анатомия данной области, нежели у женщин. В паховой области мужчины проходит очень важная структура — семенной канатик, в составе которого размещены артерия, венозное сплетение и семявыносящая протока. Первая из них приносит кровь к яичкам, венозное сплетение отводит кровь в брюшную полость (при застое крови может развиться варикоцеле), а по семявыносящей протоке выводится сперма из яичек.
Главным защитным барьером паховой области являются мышцы и фасции — мощная соединительнотканная структура, которая окутывает мышцы и служит им защитой. Внешняя косая, внутренняя косая и поперечная мышцы ограничивают паховый канал, а поперечная фасция выступает в роли задней его стенки. Именно слабость задней стенки становится причиной возникновения паховых грыж.
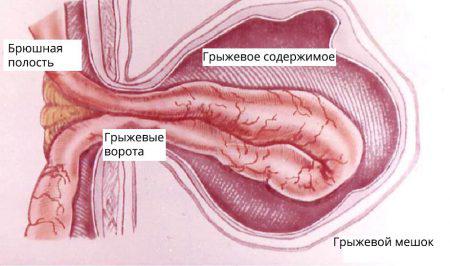
- Грыжевые ворота – это кольцо, которое состоит из плотной соединительной ткани, через которое происходит выпячивание органов под кожу. Именно в данном месте может возникнуть ущемление грыжи. Размеры варьируют от 2-3 см до 10-15 см при паховых грыжах. Впрочем, именно узкие грыжевые ворота чаще склонны к ущемлению содержимого грыжевого мешка.
- Грыжевой мешок – это часть брюшины (тонкая оболочка, которая покрывает мышцы живота изнутри), которая вышла сквозь грыжевые ворота под кожу. Грыжевой мешок может быть до 2-3 см в длину, но иногда достигать огромных размеров до 30-40 см.
- Грыжевое содержимое – им может быть любой подвижный орган брюшной полости. Иногда при паховой грыже за пределы брюшной полости может выходить вся тонкая кишка (около 4 метров), селезенка, аппендикс, часть толстой кишки, весь сальник (орган, состоящий из жировой ткани, которые покрывает все органы брюшной полости).
В зависимости от происхождения грыжевого мешка грыжи бывают:
- Врожденные – возникают, когда не происходит заращивания влагалищного отростка брюшины, при опущении яичек в мошонку ещё до рождения. Они бывают только косыми.
- Приобретенные – возникают преимущественно у взрослых, которые испытывают сильные физические нагрузки. Они бывают и прямые, и косые.
По анатомической классификации, грыжи бывают следующих видов:
- косая ПГ – характеризуется прохождением грыжевого мешка в составе семенного канатика с последующим появлением выпячивания под кожей паховой области, а в запущенном случае и в мошонке. Имеет тенденцию к ущемлениям. Размеры варьируют от 4-5 см до гигантских — 30-40 см;
Рисунок 3. Скользящая грыжа
- прямая ПГ– она всегда приобретённая, никогда не проходит в составе семенного канатика и не опускается в мошонку, именно этими признаками она отличается от косой паховой грыжи. Данная грыжа очень редко ущемляется. Размеры обычно не очень большие, в среднем 5-10 см;
- скользящая ПГ– уже от названия можно предположить, что этот вид грыжи характеризуется неполным попаданием органа в грыжевой мешок, а только одной из его стенок. Часто в грыжевом мешке оказывается только часть мочевого пузыря, слепой кишки. Именно поэтому, при данном виде грыжи, возникает некие сложности при ушивании грыжевого мешка во время операции; (Рис. 3)
- надпузырная ПГ – возникает при слабости анатомических структур, расположенных сразу над лобковой костью. Выпячивание обычно не очень больших размеров;
- комбинированная ПГ – при этом виде грыж у пациента одновременно встречаются прямая и косая паховые грыжи, очень редко к ним присоединяется надпузырная грыжа.
Еще одна важная клиническая классификация, от которой зависит выбор лечения:
- вправимая ПГ – характеризуется самостоятельным или с помощью рук вправлением содержимого грыжи в брюшную полость. Обычно это грыжи небольших размеров и на начальной стадии развития, когда еще не образовались спайки между тканями;
- невправимая ПГ – возникает при длительном наличии грыжи, когда грыжевой мешок соединен спайками с подкожной жировой клетчаткой. При этом грыжу вправить в брюшную полость не удается, однако содержимое её не напряжено и может слегка уменьшаться или увеличиваться;
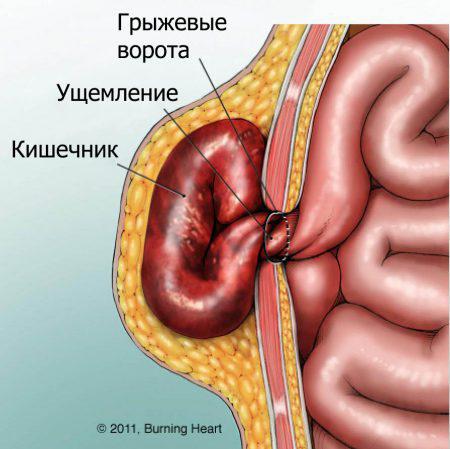
- ущемленная ПГ – при ущемлении невозможно даже с внешней помощью вправить содержимое грыжи в брюшную полость. При этом грыжевой мешок напряжен, болезненный. (Рис. 4)
Определить, является ли паховая грыжа ущемленной или нет, можно выполнив простую задачу — придерживая рукой грыжу, необходимо покашлять несколько раз. Если при этом грыжевое выпячивание увеличивается и уменьшается – то грыжа вправимая. В ином случае, если при покашливании выпячивание не изменяет своих размеров и продолжает болеть – скорее всего, что грыжа ущемленная!
Очень важно помнить, что при ущемлении грыжи необходима срочная операция!
Среди основных причин появления паховых грыж выделяют следующие:
- генетическая аномалия — при которой присутствует генетически обусловленная слабость соединительной ткани. При этом могут развиваться не только паховые грыжи, но и бедренные, пупочные, а также искривления позвоночника, типичные вывихи суставов;
- врождённая патология – характеризуется неполным зарастанием отростка брюшины, который возникает у всех мальчиков в паховой области еще до рождения, и должен закрыться в первый период жизни;
- чрезмерные физические нагрузки – тяжелая работа, профессиональные занятия спортом, тяжелая атлетика;
- травмы;
- проблемы с желудочно-кишечным трактом – запоры;
- поражение нервной системы – инсульт с развитием паралича с одной стороны тела.
При пальпации (ощупывание тела руками) паховой области при наличии грыжи, можно ощутить округлое образование, мягкой консистенции, эластичное, умеренно или не болезненное.
Если образование или выпячивание проявилось, тогда нужно расположить руку на паховой грыже и одновременно покашлять, если выпячивание будет увеличиваться и уменьшаться в объеме, то это значит, что грыжа вправимая/невправимая. Если же, при кашле размеры грыжи не изменяются, то это свидетельствует об ущемлении грыжи и требуется срочное хирургическое вмешательство. Данное исследование носит название — симптом «кашлевого толчка».
При значительном увеличении выпячивания, оно может определяться даже в мошонке и быть гигантских размеров. При этом нужно выполнить УЗИ, чтобы отличить грыжевое содержимое от содержимого мошонки.
Различать между собой прямую или косую паховою грыжи не нужно, это имеет практическое значение только для хирурга.
Здесь рецепт очень простой – не паниковать, если это простая вправимая или невправимая паховая грыжа. В плановом порядке нужно прийти на обследование к хирургу и в дальнейшем сделать операцию.
Однако, если выявлена ущемленная паховая грыжа, тогда немедленно нужно вызывать скорую помощь и госпитализироваться в хирургическое отделение. Если грыжа в течении 2-х часов вправилась самостоятельно, то требуется наблюдение врача не менее 2-х суток, в иной ситуации — нужна немедленная операция.
Лечение паховой грыжи без операции предусматривает влияние на основные причины ее развития: уменьшение физической нагрузки, режим питания, который не приводит к запорам, нужно избегать длительной статической нагрузки, лечение хронических заболеваний дыхательных путей, что повышает внутрибрюшное давление.

Хирурги не рекомендуют носить бандажный пояс и при наличии вправимой паховой грыжи, так как эффективность его очень низка, а при проведении последующего оперативного вмешательства обнаруживается массивный спаечный процесс, который может привести к осложнениям или рецидиву.
Таким образом, использование бандажа является лишь вынужденным мероприятием, ни в коем случае не заменяющим операцию.
К оперативной технике устранение паховой грыжи нужно подходить сугубо индивидуально. Лучше всего выполнять операцию на начальной стадии развития грыжи, когда она ещё вправима. Также важным моментом является выполнение операции в осенне-зимний период.
Тип наркоза выбирает анестезиолог, исходя из особенностей организма пациента – это может быть местная анестезия, спинномозговая анестезия (препарат вводиться в спинномозговую жидкость, при этом обезболивается полностью вся нижележащая часть тела), перидуральная анестезия (наркозный препарат вводиться в позвоночник, при этом обезболивается только определённая зона туловища), общий наркоз.
Рассмотрим некоторые виды оперативных вмешательств:
Герниопластика собственными тканями — заключается в устранении грыжевого мешка и выполнении пластики пахового канала собственными тканями:
- Метод Бассини – выполняется подшивание мышц паховой области к паховой связке, тем самым укрепляется задняя стенка пахового канала, семенной канатик расположен под апоневрозом. Метод редко применяется в последнее время, возможны рецидивы. (Рис. 6)
Рисунок 6. Метод Бассини
- Метод Постемпского – одним блоком сверху подшивается апоневроз и мышцы к паховой связке, при этом семенной канатик передвигается под кожу, при этом в последствии возможно образование спаек между элементами канатика и жировой клетчаткой. (Рис. 7)
Рисунок 7. Метод Постемпского
- Метод Шоулдайса – является «золотым» паховой герниопластики. Особенностью является послойное соединение тканей пахового канала в четыре ряда одной нитью. (Рис. 8)
Рисунок 8. Метод Шоулдайса
Герниопластика с помощью сетки (аллотрансплантанта) — основывается на использовании синтетических материалов для закрытия дефекта тканей. при данной методике используют не рассасывающиеся сетки, созданные из полиуретана, полипропилена. Основным преимуществом перед предыдущим видом пластики является отсутствие натяжения тканей, большая прочность искусственного материала.
- Метод Лихтенштейна – наиболее признан в мире, очень популярен, отличается малым количеством рецидивов. Заключается в постановке сетки на мышцы пахового канала, при этом семенной канатик укладывают на сетку, поверх ушивают апоневроз. Недостатком метода может быть длительные болевые ощущения и дискомфорт в области операции, иногда и отторжение сетки. Последнее осложнение очень редкое, возникает при повышенной чувствительности к инородным телам и нарушении асептики (меры, которые предотвращают попаданию инфекции в раневую поверхность). (Рис. 9)
Рисунок 9. Метод Лихтенштейна
- Метод plug and patch (пробка и заплатка) – новый метод, при котором во внутреннее паховое кольцо вводиться сетка в виде зонтика, далее она подшивается к мышцам и покрывается апоневрозом. (Рис. 10)
Рисунок 10. Метод plug and patch
- Система Prolene hernia – специальная комбинированная, одна часть которой сетка вводиться предбрюшинно, другая подшивается к мышцам и покрывается апоневрозом.(Рис. 11)
Рисунок 11. Система Prolene hernia
Лапароскопическая герниопластика — хирургия не стоит на месте, и уже постепенно внедряется в практику этот новый вид пластики. Одними из ее недостатков являются высокая стоимость и низкая распространенность в разных регионах страны. Этот вид вмешательств требует не только специфического инструментария, но и высокой квалификации хирурга.
- Внутрибрюшинный метод (ТАРР-Transabdominal preperitoneal hernia repair) – на животе производиться до трёх маленьких разрезов, через которые вводятся лапароскопические инструменты и внутрибрюшинно производится выделение грыжевого мешка, постановка и подшивание сетки к брюшине. (Рис. 12)
Рисунок 12. Внутрибрюшинный метод
- Внебрюшинный метод (TEP – total extraperitoneal hernia repair) – так же, как и в предыдущем случае выполняются 3-4 разреза на животе, однако все манипуляции выполняются в подкожной жировой клетчатке.(Рис. 13)
Рисунок 13. Внебрюшинный метод
После выполнения операции герниопластики паховой грыжи в плановом порядке, больной около суток должен придерживаться постельного режима. После спинномозговой анестезии пациент не будет чувствовать нижнюю часть тела приблизительно 4-6 часов. Когда чувствительность вернется, можно поворачиваться на бок. Первый приём пищи и воды можно сделать через 12-24 часа, начинать следует с обычного супа, киселя, сладкого чая или простой минеральной воды. Далее диета расширяется и разрешено питаться привычной для пациента едой.
Вставать с постели позволено на следующий день после операции, желательно с помощью посторонних людей. Далее постепенно появятся силы и дозволено ходить самостоятельно.
- обезболивающие препараты вводятся на протяжении первых 3-4 дней;
- антибиотики (в зависимости от длительности и хода операции) на протяжении от 1 до 3 дней;
- антикоагулянты (препараты, которые значительно уменьшают свертываемость крови) ежедневно на протяжении 7 дней, если есть сопутствующие заболевания, возраст после 40 лет, ожирение, болезни вен нижних конечностей.
На протяжении 1-2 месяцев категорические запрещено заниматься тяжелыми физическими работами, нужно вести щадящий образ жизни, после 2-го месяца нужно постепенно наращивать нагрузку.
Может показаться, что паховая грыжа – это безобидная физическая патология, которую можно игнорировать. Однако существуют очень грозные осложнения, которые возникают при длительном наличии грыжи у мужчины и могут привести к очень серьёзным последствиям. Вот некоторые из них:
- Ущемление паховой грыжи – очень грозное осложнение, которое может возникнуть в любое время суток, даже в покое. Но чаще при выполнении физических нагрузок, резком поднятии с кровати, кашле, затрудненном мочеиспускании. При ущемлении в течении 2-х часов нужно произвести операцию и, если ущемленный орган жизнеспособен, то просто вправить его, провести герниопластику по вышеописанным методикам. Если же ущемленный орган нежизнеспособен, то нужно произвести его удаление или резекцию (частичное удаление органа) и сделать герниопластику.
- Острая кишечная непроходимость – данное осложнение возникает при образовании спаек в брюшной полости при длительном наличии грыжи и постоянном ее вправлении или применении бандажа. Также может возникать при ущемлении грыжи, когда ущемляется тонкая или толстая кишка. При этом осложнении нужно производить лапаротомию (разрез живота по вертикальной линии от пупка до лобка), осмотреть все органы и устранить причину развития непроходимости. Послеоперационный период в этом случае значительно увеличивается, составляет около 9-12 суток.
- Нарушение функции кишечного тракта — возникает при длительном наличии грыжи, особенно когда она больших размеров. При этом большая часть тонкой кишки попадает в грыжевой мешок, далее под кожу, изменяя анатомическое положении кишечника, что приводит к запорам. Разрешить эту проблему можно только оперативным путём.
Нужно ещё раз повторить — паховая грыжа лечиться только оперативным путём. Ношение бандажа, избегание операции, самостоятельное вправление грыжи имеет только временное значение и не должно применяться как окончательное лечение.
Последствиями неоперирования паховой грыжи у мужчин, как уже упоминалось, может стать ее ущемление, дискомфорт в паховой области, боли при физических нагрузках, появление спаечного процесса в брюшной полости, длительные запоры, асимметрия живота.
Выполнив операцию по одной из описанных методик, пациент избавится от упоминавшихся ранее проблем, связанных с наличием паховой грыжи.
источник

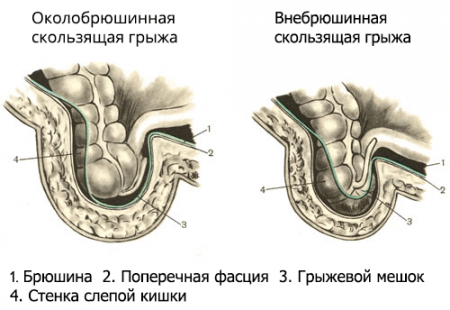 Рисунок 3. Скользящая грыжа
Рисунок 3. Скользящая грыжа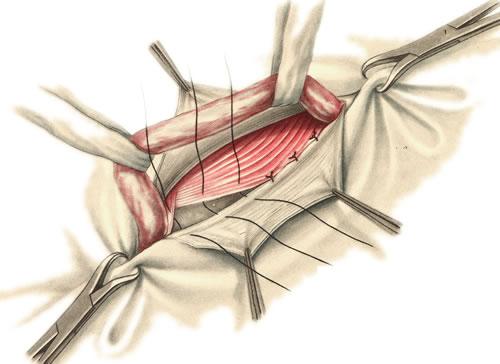 Рисунок 6. Метод Бассини
Рисунок 6. Метод Бассини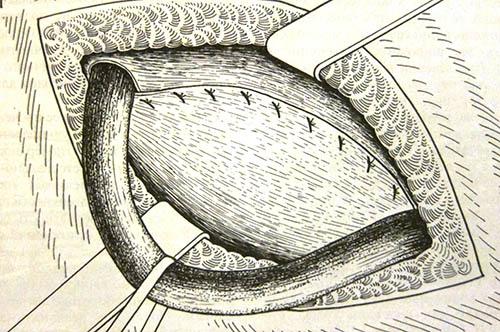 Рисунок 7. Метод Постемпского
Рисунок 7. Метод Постемпского Рисунок 8. Метод Шоулдайса
Рисунок 8. Метод Шоулдайса Рисунок 9. Метод Лихтенштейна
Рисунок 9. Метод Лихтенштейна Рисунок 10. Метод plug and patch
Рисунок 10. Метод plug and patch Рисунок 11. Система Prolene hernia
Рисунок 11. Система Prolene hernia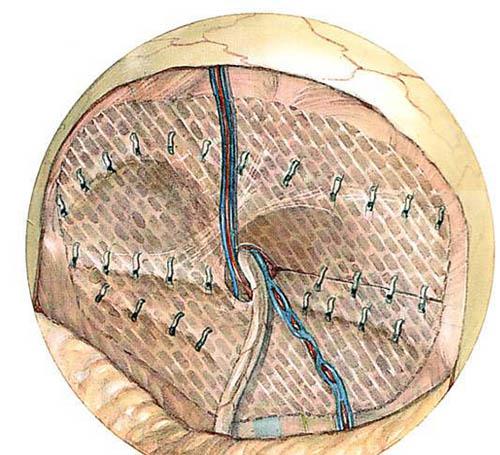 Рисунок 12. Внутрибрюшинный метод
Рисунок 12. Внутрибрюшинный метод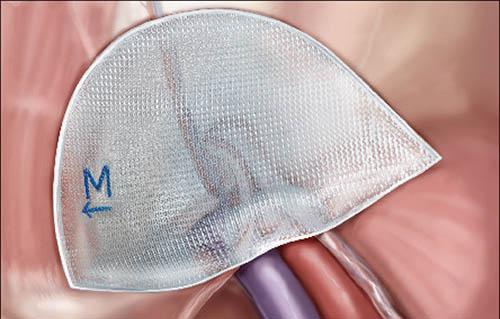 Рисунок 13. Внебрюшинный метод
Рисунок 13. Внебрюшинный метод