- Послеоперационные грыжи живота
- Лечение диафрагмальной грыжи
Грыжа передней брюшной стенки – это патологическое выпячивание внутренних органов и тканей через естественные или приобретенные дефекты передней брюшной стенки – грыжевые ворота.
Мы используем только импортные высококачественные сетчатые импланты (сетки) ведущих мировых производителей (BARD, MEDTRONIC, ETHICON). Операции при грыжах выполняются в основном через проколы при лапароскопии и мини-доступ длиной около 4-6 см.
Выбор типа сетки, ее размера и способа размещения и фиксации проводится строго индивидуально, на основе обязательного измерения размеров грыжевых ворот до операции (путем клинического исследования, УЗИ, СКТ) и во время лечения, а так же особенностей каждого пациента.
Мы используем как зарекомендовавшие себя классические, так и новейшие облегченные проленовые сетки, а так же высокотехнологичные композитные сетки с противоспаечным покрытием на основе крупнопористого пролена для лапароскопической герниопластики (BARD, MEDTRONIC, ETHICON). Применение легких и композитных сеток позволяет снизить частоту ранних и отдаленных послеоперационных осложнений в виде серомы (накопления жидкости), хронической боли, спаечного процесса, дискомфорта в зоне операции.
Применение лапароскопической операции в центре «Гранд Медика» при любых видах грыжи обеспечивает профилактику инфекционных осложнений, значимо снижает травматичность вмешательства, снижает частоту повторного образования грыжи и позволяет вернуться к привычному образу жизни в течении через 1-2 недели. Данный вид доступа целесообразен у пациентов с ожирением и сахарным диабетом, а так же при наличии у пациента других заболеваний кроме грыжи (например, камни в желчном пузыре).
Во время лапароскопической операции производится перекрытие грыжевых ворот на 4-5 см по периметру, а так же укрепление всего послеоперационного рубца, в том числе устранение других сопутствующих хирургических заболеваний (спайки в брюшной полости, камни в желчном пузыре и др).
Оперативное лечение паховой грыжи должно выполняться большинству пациентов (мужчинам и женщинам) с целью профилактики такого жизнеугрожающего осложнения как ущемление грыжи. Длительное существование паховой грыжи может приводить к значительному ее увеличению, опущению грыжи в мошонку, что ограничивает привычную деятельность и снижает качество жизни пациента, вызывает косметический дефект.
В нашем центре выполняется 4 новейшие методики хирургического лечения паховой грыжи с использованием сетки, обеспечивающие малую травматичность вмешательства, уменьшение послеоперационной боли и быстрый возврат к привычному образу жизни.
Длительность лечения в стационаре при паховой грыже составляет 1-3 дня. Частота рецидива паховой грыжи, в зависимости от методики не превышает 0,5-2%. Специалисты нашего центра на дооперационном осмотре помогут подобрать Вам оптимальную методику лечения паховой грыжи с учетом пола, возраста, образа жизни и профессии, состояния организма, типа грыжи и желаемых сроков реабилитации.
Безупречное соблюдение методики операции, применение «бесшовной» фиксации и «легкой» сетки обеспечивает хорошие результаты лечения паховой грыжи в нашей клинике.
В нашем центре по показаниям Вам может быть предложено ультразвуковое исследование паховых областей для подтверждения наличия малой грыжи, либо грыжи на другой стороне.
Лапароскопические методики при паховой грыже, в том числе двусторонней грыже, которые могут быть предложены Вам:
Лапароскопическая пластика 3D — имплантом с памятью формы.
Эксперты Европейского общества герниологов считают данную лапароскопическую методику предпочтительной. Противопоказаниями к ней являются ранее перенесенные открытые операции в нижнем этаже брюшной полости, морбидное ожирение, пахово-мошоночные грыжи. Размер сетчатого импланта составляет не менее 15х10 см.

Рисунок – Условная схема расположение проколов и внебрюшинной лапароскопической паховой пластике по методике ТЕР
Достоинствами TEP-пластики по сравнению с открытыми методами герниопластики являются:
лучший косметический результат – остается три малозаметных рубца ниже пупка
наименьший болевой синдром в послеоперационном периоде в сравнении с другими видами операций
методика обеспечивает профилактику хронической боли за счет бесшовной фиксации сетки
отсутствует вероятность повреждения органов брюшной полости и развития спаечного процесса в брюшной полости
сохраняется возможность устранения двухсторонних грыж• отсутствие ограничений при последующих физических нагрузках и в занятии спортом
Паховая герниопластика через брюшную полость с размещением сетки в предбрюшинном пространстве. Выполняется с использованием полипропиленовой сетки как правило через три прокола.
Достоинствами TАРР-пластики по сравнению с ТЕР и другими методами герниопластики являются:
возможность выполнения других вмешательств, одновременно с устранением грыжи (камни в желчном пузыре, спайки, кисты и др)
является оптимальным методом при лечении рецидива паховой грыжи после открытой пластики
может использоваться у пациентов с сахарным диабетом, морбидным ожирением, после перенесенных операций на органах брюшной полости, больших паховых грыжах
обеспечивается возможность выявления грыжи и ее устранения с противоположной стороны до клинических проявлений
Лапароскопическая методика ТАРР предусматривает фиксацию сетки грыжевым степлером в регламентированных точках. Размер сетчатого импланта составляет не менее 15х10 см.
Рисунок — Условная схема расположения проколов, их приблизительный размер и стандартные точки фиксации сетчатого импланта при ТАРР
Лапароскопическая пластика 3D – имплантом с памятью формы выполняется сетчатым имплантом с памятью формы, что существенно облегчает его точное размещение над грыжевыми воротами и позволяет закрыть все другие потенциальные места выхода грыжи на стороне операции. Наличие кольца памяти формы, легкий вес сетки и ее объемная форма позволяют уменьшить количество точек фиксации, либо использовать «бесшовную» фиксацию сетки за счет адекватного расправления протеза. Данные особенности сетка 3D – МАХ Light позволяют снизить послеоперационную боль, частоту хронической боли и дискомфорта в паховой области.
Рисунок – Сетки с памятью формы и схема лапароскопической пластики 3D – МАХ Light при паховой грыже.
Данная методика рекомендована к использованию Европейским обществом герниологов и выполняется через открытый доступ длиной 5-10 см, позволяет устранить паховую грыжу любого типа и размера. В нашем центре данная операция выполняется в двух вариантах — как с использованием стандартной, так и крупнопористой легкой полипропиленовой стеки для снижения частоты дискомфорта и хронической боли.
Размер сетчатого импланта зависит от высоты пахового промежутка и размерами пахового канала. Независимо от характера используемой сетки при операции Лихтенштейна в нашем центре проводится визуализация всех нервных структур паховой области в зоне операции, данный этап является обязательным и снижает частоту хронической боли и дискомфорта после операции. Операция Лихтенштейна позволяет снизить частоту повторного образования грыжи менее 1% и относится к методикам «золотого стандарта» при паховой грыже.

Рисунок – Схема операции Лихтенштейна при паховой грыже
Методика ONSTEP («онстеп») как и операция Лихтенштейна является новейшим малотравматичным способом герниопластики с использованием сетчатого импланта.
Методика ONSTEP выполняется с помощью сетки с памятью формы и не требует фиксации сетки швами, что позволяет в 2 раза уменьшить длину раны и существенно снизить послеоперационную боль. Данная операция целесообразна у пациентов с паховой грыжей, имеющих болевые ощущения до операции.
Операция ONSTEP выполняется через доступ в стороне от нервных стволов паховой области и обеспечивает эффективное закрытие грыжевых ворот за счет использования саморасправляющегося высокотехнологичного сетчатого импланта с кольцом памяти формы.
В нашей клинике применяется проленовый сетчатый имплант Polysoft (ВАRD) длиной 16 см или 14 см, в зависимости от телосложения пациента.
Разрез расположен в стороне от крупных нервных стволов, чтобы свести
к минимуму риск развития хронической боли.
Главное достоинство данной технологии – профилактика хронической боли, как и при лапароскопической ТЕР-пластике. В отдаленном послеоперационном периоде частота рецидива грыжи не превышает 2,0%, а частота хронической боли не более 4,0%.

Рисунок – Операция ONSTEP при паховой грыже (схема)
Оперативное лечение послеоперационной грыжи должно выполняться всем пациентам, не имеющих противопоказаний к операции, с целью профилактики такого жизнеугрожающего осложнения как ущемление грыжи. Длительное существование послеоперационной грыжи может приводить к значительному увеличению грыжи, уменьшению объема брюшной полости, ограничивает привычную деятельность и снижает качество жизни пациента, вызывает косметический дефект.
В нашем центре выполняется все новейшие методики хирургического лечения послеоперационной грыжи с использованием сетки, обеспечивающие малую травматичность вмешательства, уменьшение послеоперационной боли и быстрый возврат к привычному образу жизни. Длительность лечения в стационаре при послеоперационной грыже, как правило, составляет 2-5 дней.
Специалисты нашего центра на дооперационном осмотре помогут подобрать Вам оптимальную методику лечения послеоперационной грыжи с учетом пола, возраста, образа жизни и профессии, состояния организма, типа грыжи и желаемых сроков реабилитации.
Мы проводим лечение сложных грыж, а так же пациентов с повторным образованием грыжи.
Мы применяем новейшие методики лечения послеоперационных грыж живота с использованием высокотехнологичных сетчатых имплантов (сеток) — лапароскопическая герниопластика «IPOM», TAR – пластика. Так же выполняются традиционные операции при послеоперационных грыжах живота.
Наличие дооперационных факторов рецидива грыжи, послеоперационные осложнения или ошибки в ходе выполнения операции обрекают до 30% больных на повторное образование грыжи.
У пациентов с рецидивом послеоперационной грыжи в нашем центре, в соответствии с международными и национальными рекомендациями, выполняются повторные операции с использованием сетки — лапароскопическая герниопластика «IPOM», варианты сепарационной пластики.
Данные методики позволяют укрепить весь послеоперационный рубец и устранить все грыжи. У пациентов с патологическим ожирением возможна хирургическая или эндоскопическая коррекция массы тела с помощью баллона до операции пластики грыжи.
В нашем центре по показаниям Вам может быть предложена спиральная компютерная томография органов брюшной полости, позволяющая дать точную оценку количеству и размерам грыж и исключить другие хирургические заболевания брюшной полости.
Безболезненное исследование «спирометрия» позволяет оценить функцию внешнего дыхания до операции. У пациентов с заболеваниями сердечно-сосудистой системы выполняется эхокардиография (ультразвуковое исследование сердца).
Выполняется у пациентов с послеоперационными грыжами, диастазе (расхождении) прямых мышц живота, пупочной грыже, и признана ведущими мировыми экспертами, как лучшая методика для профилактики послеоперационных раневых осложнений с минимальной частотой рецидива грыжи не более 10-15%.
В нашем центре данный малотравматичный способ лечения как одиночной, так и множественных грыж живота выполняется только с использованием импортных сеток со специальным противоспаечным покрытием и рассасывающимися системами фиксации сетчатого протеза высочайшего качества.
Лапароскопическая операция IPOM при грыже выполняется без разреза, через 3-5 небольших проколов на расстоянии от грыжи. Операция не сопровождается сильной болью после операции, благодаря этому пациенты могут покинуть Гранд Медику на вторые-третьи сутки после операции.
Данная операция является методом выбора у пациентов с ожирением, сахарным диабетом, множественных грыжах. Лапароскопическая герниопластика IPOM показана у пациентов с размером грыжевых ворот до 10 см, при наличии диастаза (расхождения) прямых мышц живота.
В нашем центре лапароскопическая герниопластика IPOM выполняется с использованием высокотехнологичных сеток с противоспаечным покрытием (Parieten Composite, Ventralight и другие) и рассасывающихся систем фиксации (Sorbafix, AbsorbaTack и другие).
Рисунок — Композитная сетка с противоспаечным покрытием Ventralight (США)
Фиксаторы из полилактидов практически полностью рассасываются в течение 12 месяцев с момента имплантации, оставляя значительно меньше инородного материала в организме пациента.
Рисунок – Система для фиксации сетки при лапароскопической пластике IPOM — герниостеплер с рассасывающимися клипсами длиной 6 мм.
Рисунок — Фиксация сетки с противоспаечным покрытием с помощью герниостеплера при лапароскопической пластике IPOM (схема)
Данные методики выполняются в ситуации, когда по каким-либо причинам невозможно выполнить лапароскопическую или другую малоинвазивную операцию. Среди открытых методик, мы предпочитаем методики, позволяющие располагать сетчатый имплант над брюшиной (sublay) или под ней (IPOM), что значительно снижает частоту послеоперационных осложнений со стороны раны.
У пациентов с множественными грыжевыми дефектами, имеющих противопоказания к лапароскопическому методу, в нашем центре применяется ретромускулярная пластика с расположением сетки позади прямых мышц. Ретромускулярная пластика позволяет устранить несколько грыжевых дефектов и восстановить белую линию живота, улучшая функцию передней брюшной стенки.
В нашем центре открытые операции при послеоперационной грыже выполняются с использованием сетчатых имплантов только ведущих мировых производителей (BARD, MEDTRONIC, ETHICON), что способствует благополучному заживлению раны, и практически исключает отторжение сетки. Вне зависимости от места размещения сетки, неизменным остается правило перекрытия сеткой краев грыжевых ворот на 4-5 см по их периметру. При данных методиках мы в обязательном порядке выполняем антибактериальную профилактику раневой инфекции и вакуумное дренирование раны тонкой трубкой в первые дни после операции. Частота рецидива грыжи после данных операций в среднем около 20%.
У пациентов с повторыми и гигантскими грыжами выполняется сепарационная методика герниопластики (TAR – пластика), повышающая безопасность операции за счет снижения частоты синдрома внутрибрюшной гипертенезии. При данной методике производится увеличение объема брюшной полости за счет разделения мышц передней брюшной стенки, при этом сама герниопластика выполняется с размещением высококачественной сетки в брюшной полости позади грыжевых ворот или в предбрюшинном пространстве. TAR – пластика позволяет устранять грыжи у пациентов, считавшихся ранее неоперабельными.

Рисунок — Схема сепарационной TAR – пластика и расположение сетки (зеленым)
Оперативное лечение пупочной грыжи необходимо выполняться всем пациентам, не имеющих противопоказаний к операции, с целью профилактики такого жизнеугрожающего осложнения как ущемление грыжи. Длительное существование пупочной грыжи может приводить к значительному увеличению грыжи, вызывает косметический дефект, грозит ущемлением.
В нашем центре выполняется все новейшие методики хирургического лечения пупочной грыжи с использованием сетки, обеспечивающие малую травматичность вмешательства, уменьшение послеоперационной боли и быстрый возврат к привычному образу жизни. Длительность лечения в стационаре при послеоперационной грыже, как правило, составляет 1-3 дня. Специалисты нашего центра на дооперационном осмотре помогут подобрать Вам оптимальную методику лечения с учетом пола, возраста, образа жизни и профессии, состояния организма, типа грыжи и желаемых сроков реабилитации.
У пациентов с пупочной грыжей в «Гранд Медика» применяются несколько видов современных операций с использованием сетки — пластика пупочной грыжи системой Ventralex, стандартная пластика полипропиленовой стекой, лапароскопическая технология IPOM.
Пластика пупочной грыжи системой Ventralex обеспечивает эффективное закрытие грыжевых ворот за счет использования саморасправляющегося высокотехнологичного сетчатого импланта с кольцом памяти формы и противоспаечным покрытием (PTFE – политетрафторэтилен). За счет кольца с памятью формы происходит полное расправление сетки Ventralex, что обеспечивает точное закрытие грыжи без необходимости дополнительной фиксации швами, что снижает травматичность и продолжительность операции. Длина разреза при пластике Ventralex не превышает величину грыжевого дефекта, что значительно меньше, чем при других методах лечения грыжи. Данная технология относится к IPOM-пластике и позволяет закрывать дефекты до 4-5 см в диаметре. Методика целесообразна при сочетании пупочной грыжи с ожирением, рецидиве пупочной грыжи.

Рисунок — Сетчатый имплант с противоспаечным покрытием Ventralex (США)

Рисунок — Пластика пупочной грыжи системой Ventralex (схема)
Лапароскопическая технология IPOM при пупочной грыже и околопупочной грыже позволяет устранять грыжевые дефекты до 7-8 см в диаметре через три – четыре небольших прокола. При данной методике применяются высокотехнологичные сетки с противоспаечным покрытием. Методика целесообразна у пациентов с ожирением, сахарным диабетом.
Рисунок — Фиксация сетки с противоспаечным покрытием при лапароскопической пластике пупочной грыжи по технологии IPOM (схема)
Кому необходимо хирургическое лечение при грыже пищеводного отверстия диафрагмы? Устранение грыжи пищеводного отверстия диафрагмы необходимо пациентам с околопищеводной (параэзофагеальной) грыжей из-за риска ее ущемления вне зависимости от выраженности имеющихся симптомов, а так же пациентам со скользящей грыжей пищеводного отверстия диафрагмы, имеющей выраженные клинические проявления в виде изжоги, регургитации (срыгивания) пищей и требующей постоянного медикаментозного лечения.
Пациенты с внепищеводными симптомами диафрагмальной грыжи (рецидивы пневмонии и бронхита, ночной кашель, хронический ларингит), метаплазией Баррета, побочными эффектами от терапии кислото-снижающими препаратами так же являются кандидатами на оперативное лечение.

Рисунок — Основные виды грыжи пищеводного отверстия диафрагмы
В нашем центре у подавляющего большинства пациентов используется лапароскопический доступ, который легко переносится пациентами, позволяет быстро вернуться к привычному образу жизни и физической активности. Операции выполняет эксперт высшей квалификации, специализирующийся на данной проблеме.
Проводится диагностика и лечение приобретенного короткого пищевода в сочетании с диафрагмальной грыжей. Тщательное техническое исполнение методики, зарекомендовавших себя в мире и в России является профилактикой новых патологических синдромов, связанных с операцией.
Лапароскопическая фундопликация в нашем центре выполняется в варианте полной фундопликации («короткий мягкий» Nissen, Nissen в модификации Э.А. Галлямова, симметричная полная фундопликация по А.Ф. Черноусову в модификации РНЦХ имени Б. Петровского), которые обеспечивают надежную защиту от рефлюкса и обеспечивают выздоровление.
Индивидуальный выбор методики фундопликации и способа устранения грыжи (уменьшение пищеводного отверстия диафрагмы путем его частичного ушивания) позволит избавить от имеющихся симптомов пациентов с любым типом грыжи.
Целью хирургического лечения при грыже пищеводного отверстия диафрагмы является устранение имеющихся симптомов желудочно-пищеводного рефлюкса, устранение самой грыжи, восстановление анатомического (естественного) расположения пищеводно-желудочного соединения.
Хирургическое лечение избавляет пациента от необходимости медикаментозного лечения, повышает качество жизни, устраняет угрозу тяжелых осложнений грыжи и рефлюкса в виде ущемления, развития кровотечения, сужения пищевода и т.д., устраняет воспалительный процесс в стенке пищевода и улучшает его функцию.
Пациентам, имеющим патологическое (морбидное) ожирение с индексом массы тела более 35 кг/м2 в сочетании с грыжей пищеводного отверстия диафрагмы имеющей выраженные клинические проявления, согласно существующим международным клиническим рекомендациям, целесообразно выполнение бариатрического вмешательства (гастрошунтирование либо продольная гастропластика).

Рисунок — Фундопликация по Ниссену (схема)
Результаты хирургического лечения грыжи пищеводного отверстия диафрагмы оценивают при рентгеноскопии и гастроскопии не ранее чем через 6 месяцев.
Отличные и хорошие отдаленные результаты хирургического лечения грыжи пищеводного отверстия диафрагмы, отсутствие рецидива грыжи на сроках пять и более лет наблюдают у 80-85%, отсутствие рефлюкса – у 92-94% пациентов после лапароскопической операции.
источник
Большую роль в появлении грыж играет предрасположенность организма. Иногда выпячивание может развиться даже при прекрасно натренированных мышцах брюшного пресса. В отдельных случаях фактор натренированности способствует развитию грыжи, к тому же крепкие мышцы делают пупочную грыжу почти незаметной, повышая вероятность ее ущемления.
Основным признаком болезни является появившееся в области пупка выпячивание, которое может увеличиваться. При небольших размерах оно при нахождении в горизонтальной позе будет исчезать или с легкостью вправляться. Боль возникает вследствие физической нагрузки, при кашле, чихании.
Есть определенные симптомы, при появлении которых откладывать операцию нельзя. К ним относятся:
- расстройства диспепсического характера;
- кал мелена (полужидкий стул черного цвета);
- колостаз и отсутствие отхождения газов;
- боль в паховой области острого характера, значительно усиливающаяся во время ходьбы;
- повышение температуры;
- невозможность лежа на спине легким нажатием вправить грыжу

При подозрении на пупочную грыжу проводят рентгенографию желудка и двенадцатиперстной кишки. Такое обследование позволяет выявить другие болезни, приводящие к появлению болевого синдрома в этой части живота.
- гастроскопию;
- герниографию (рентген с введением контрастного вещества);
- ультразвуковое исследование органов брюшной полости.
При подтверждении диагноза “пупочная грыжа” назначается лечение. Единственным способом радикального решения проблемы является операция, поскольку грыжа никогда не исчезает самостоятельно и проявляет тенденцию к увеличению в размерах, вследствие чего возрастает риск развития осложнений – в частности, ущемления грыжевого выпячивания. Такие меры, как, например, ношение бандажа, могут лишь замедлить прогрессирование болезни и применяются только в качестве временных.
Выпячивание может исчезнуть только у малышей до 5 лет. В этом случае врач предпочитает выбрать выжидательную тактику, хотя при тяжелом течении болезни операция может быть назначена даже годовалому малышу.
Второй возможной причиной ее откладывания является беременность пациентки, но и в этом случае при наличии серьезных показаний проводят щадящие виды хирургического лечения.
Намеренное затягивание операции по поводу пупочной грыжи очень опасно, за медицинской помощью нужно обращаться сразу после появления первых признаков патологии.
При всем разнообразии применяемых на сегодняшний день методов их целью являются:
- удаление грыжевого мешка;
- вправление внутренних органов обратно в брюшную полость;
- укрепление слабых участков брюшной стенки, на которых появились грыжевые ворота.
В настоящее время применяются две основные методики:
- Традиционная (натяжная)– осуществляется посредством использования местных тканей.
- Ненатяжная – с применением имплантатов.
Поскольку грыжевое выпячивание развивается вследствие появления отверстия, избавиться от него можно при помощи стягивания краев собственных тканей. Есть также способ избежать натяжения окружающих тканей: это накладывание сверху или снизу особого имплантата.
Хирургическая пластика пупочной грыжи называется герниографией. Основы ее применения были заложены еще в конце 19 столетия итальянским хирургом Бассини.
Сутью натяжной герниопластики (традиционного способа) с применением тканей пациента является устранение грыжевых ворот посредством сшивания мышц и апоневроза. Основным минусом метода является продолжительность болевых ощущений: она может достигать нескольких недель и даже месяцев. Вероятность рецидивов зависит от определенных обстоятельств (размеров ворот и выпячивания, длительности протекания болезни) и составляет от 2 до 14%.
Минимальный срок исключения физических нагрузок после операции – 3 месяца.
В конце 20 века (точнее — с середины 80-х годов) начала развиваться так называемая теория ненатяжной пластики. Сначала исследования велись только в области лечения паховых грыж, но в дальнейшем их результаты стали применять к лечению выпячиваний различной локализации, в том числе пупочной.
Есть мнение, что основной причиной рецидивов после операции пупковой грыжи является процесс сшивания, при котором происходит натяжение разнородных тканей, противоречащее естественным закономерностям заживления раны. Поэтому для проведения герниопластики используют разные синтетические имплантаты. Через полгода такой имплантат практически невозможно отличить от собственных тканей. Данный способ пластики грыж имеет следующие преимущества:
- помогает избежать натяжения собственных тканей;
- при его использовании не сшиваются ткани разного происхождения;
- значительно сокращается количество рецидивов.
Отличительной особенностью лапароскопических операций является их выполнение через проколы небольших размеров. Течение операции контролируют при помощи миниатюрной видеокамеры. В большинстве случаев устранение дефекта брюшной стенки производится при помощи устанавливаемого изнутри синтетического сетчатого протеза.
Период реабилитации в основном не превышает 14 дней. Рецидивы возможны в 2-5% случаев. Проведение подобного лечения возможно в амбулаторных условиях с применением местного или эпидурального (спинального) обезболивания.
До операции осуществляется комплексное обследование пациента для оценки его соматического статуса. При необходимости проводится коррекция – стабилизация состояния пациента. Мера эта является обязательной: она позволяет значительно сократить риск развития осложнений.
К мероприятиям предоперационного обследования относятся:
- анализ состава крови (клинический и биохимический);
- исследование клинического состава мочи;
- анализы на гепатит, ВИЧ, сифилис;
- электрокардиограмма;
- коагулограмма (анализ свертываемости крови);
- рентгенография грудной клетки.
Так называемая аутопластика (или пластика с применением собственных тканей) осуществляется при размерах грыжевых ворот до 3 см. Во время такой операции хирург создает удвоенную структуру, благодаря которой передняя брюшная стенка становится значительно прочнее. Если грыжевые ворота отличаются большими размерами, обычное “удваивание” тканей может спровоцировать рецидив заболевания.
К натяжной пластике относятся:
- Метод Мейо.
- Метод Сапежко.
- Метод Лексера.
Классическая операция предполагает следующие этапы:
- иссечение кожи в околопупочной области;
- иссечение грыжевого мешка;
- сшивание тканей стенки брюшной полости;
- ушивание кожи.
Операции с натяжением тканей рекомендованы в основном при маленьких размерах выпячивания и при отсутствии у пациента ожирения.
- Производится продольный разрез выше пупка (примерно на расстоянии 2-3 см) по средней линии с обходом с левой стороны. Разрез продолжается на 3 или 4 см ниже.
- При наличии у пациента лишнего веса делается разрез полулунной или овальной формы – он как бы окаймляет выпячивание с нижней стороны.
- Кожа и подкожная клетчатка рассекаются до достижения апоневроза белой линии. Кожный лоскут отпрепаровывают слева направо.
- Кожа и расположенная под ней подкожная клетчатка отделяются от грыжевого мешка. Выделение мешка продолжается до достижения хорошей видимости грыжевых ворот (они образованы плотным краем околопупочного кольца).
- В пространство между пупочным кольцом и шейкой мешка вводится желобоватый зонд. По нему осуществляется поперечное рассечение кольца. Рассекать можно и по белой линии, в направлении вверх и вниз.
- После этого становится возможным полное выделение грыжевого мешка. Его вскрывают, затем вправляют содержимое и отсекают.
- Брюшина ушивается посредством наложения непрерывного кетгутового шва.
Пластика по Мейо при пупочных грыжах осуществляется только в случае поперечного рассечения. Швы накладываются в форме буквы “П”.
- Производится прошивание верхнего лоскута шелком вначале с внешней стороны в направлении внутрь с 1,5-сантиметровым отступом от края, потом при помощи этой же нитки по нижнему краю апоневроза делается стежок с наружной части внутрь и из внутренней части к наружной. При этом отступ должен составлять всего 0,5 см. На верхнем крае выходят на том же уровне. Требуется три таких шва: один располагается в центре, а два – по бокам.
- Во время завязывания нижний конец апоневроза перемещается под верхний, после чего производится его фиксация в виде дупликатуры.
- Подшивание свободного края верхнего лоскута к поверхности нижнего осуществляется посредством отдельных узловых швов (второй ряд).
Пластика по методу Сапежко осуществляется в случае продольного рассечения околопупочного кольца.
- Ассистент оттягивает левый конец апоневроза на зажимах Кохера. Этот край прогибается таким образом, чтобы внутренняя поверхность оказалась максимально вывернутой.
- Хирург подтягивает к ней правый край (стараясь подвести как можно дальше) и осуществляет подшивание П-образными или отдельными узловыми шелковыми швами.
- Левый свободный край укладывается над правым и подшивается отдельными швами. Таким способом удается достичь апоневротического удвоения брюшной стенки.
Операция по Лексеру в большинстве случаев проводится маленьким пациентам при небольших размерах выпячивания. Делается разрез популунной формы. Он окаймляет грыжевое выпячивание снизу. Пупок удаляется или сохраняется в зависимости от размеров грыжи: если опухоль небольшая, возможно сохранение пупка. Пупочное апоневротическое кольцо ушивают посредством шелкового кисетного шва, над которым накладываются узловые отдельные швы.
Основными недостатками перечисленных методов являются:
- длительность восстановительного периода: в среднем физическая нагрузка ограничивается до 1 года;
- значительный риск повторного появления грыжи — до 20%. Если аутопластика применяется при размерах грыжи более 3 см, вероятность рецидива возрастает до 35-50%.
При таких операциях дефект закрывается при помощи особых материалов. Они совершенно инертны для организма и не приводят к проявлению аллергической реакции или отторжения. Пластика с использованием сетчатых имплантатов является самым современным и эффективным методом лечения грыжи. Спустя некоторое время после операции (в основном через неделю) сетка начинает прорастать тканями самого организма. На оперированном участке происходит формирование прочной соединительнотканной преграды.
Есть два основных способа установки сеток:
- Производится ее размещение над апоневрозом, прямо под кожным покровом. Недостатком данного способа является возможность формирования сером (патологического скопления жидкости под слоем кожи), что значительно продлевает реабилитационный период. В настоящее время этот способ используют очень редко – в основном в случае пожилого возраста пациента, при отсутствии необходимости быстрого возвращения к активной жизни.
- Второй метод предполагает имплантирование сетки под апоневроз, в глубоко расположенные слои брюшной стенки – под околопупочное кольцо. Это более предпочтительный способ устранения дефекта. Он практически лишен недостатков.
При значительных дефектах стенки брюшного пресса, наличии так называемого “феномена второй брюшной полости” нередко назначают специальную предоперационную подготовку, целью которой является увеличение объема брюшной полости и приспособление систем организма к повышенному внутрибрюшному давлению. Только после этого проводится пластика брюшной стенки с применением целого комплекса полимерных протезов.
Их имплантация осуществляется по специальной методике.
Основные плюсы данного способа:
- максимальный уровень комфорта;
- абсолютное исключение вероятности смещения протеза и повторного развития грыжи;
- в случае расхождения прямых мышц — возможность проведения дополнительной пластики;
- повышенная степень надежности в сочетании со всеми возможными степенями защиты;
- минимальная вероятность повреждения нервов в результате небольшого количества накладываемых швов;
- короткий реабилитационный период;
- возможность применения любого вида анестезии.
Во время операции пупочной грыжи используются особые нити, не вызывающие реакции со стороны организма.
Одним из современных способов лечения пупочной грыжи является лапароскопия. Ее стали применять около 15 лет назад. Суть метода заключается в создании лапароскопического доступа к брюшной стенке. Такой способ ушивания грыжевого выпячивания обладает всеми плюсами малоинвазивной хирургии. Это:
- отсутствие болевых ощущений;
- минимальная травматизация тканей;
- минимум операционного вмешательства;
- отличный косметический эффект;
- очень короткий восстановительный период;
- низкий процент рецидивов и осложнений.
Данный способ просто незаменим в случае сочетания грыжи с другими болезнями органов брюшной полости, которые также требуют хирургического вмешательства. При операции применяется современная видеоэндоскопическая техника, особые материалы и инструменты для создания сверхтонких швов. По мнению многих европейских специалистов, на сегодняшний день лапароскопический метод операции является золотым стандартом в лечении пупочной грыжи.
Противопоказаниями к операции являются:
- иммунодефицитные состояния, ВИЧ;
- печеночные патологии, гепатит С;
- активная фаза менструального цикла.
Длительность периода реабилитации после операции на пупочной грыже зависит от конкретного вида вмешательства. Пациенты должны начать носить бандаж непосредственно после операции: это необходимо для поддержания ослабленной области пупка и брюшной стенки. В отдельных случаях хирург может разрешить ношение широкого пояса вместо бандажа. При нормальном самочувствии пациент может быть выписан спустя 3 часа после операции, но в любом случае он должен проходить периодические осмотры.
Первые 2-3 дня для предупреждения расхождения швов необходим постельный режим. На третий день можно вставать. Физические нагрузки в течение нескольких дней совершенно исключаются. На протяжении недели или немного дольше перевязки проводят в больнице, после этого их можно осуществлять самостоятельно.
Пациентам прописывают антибиотики, обезболивающие препараты и сеансы физиотерапии, способствующие заживлению раны.
В послеоперационный период особое внимание надо уделять правильному питанию. Из рациона исключаются острые блюда, продукты, способствующие газообразованию и приводящие к запорам.
Меню должно быть основано на легкой пище: супах, кашах, вареных овощах, способствующих размягчению стула. Постепенно можно вводить в рацион новые продукты, внимательно следя за реакцией организма.
источник
Пупочная грыжа – это патологическое состояние, при котором фрагмент петли кишечника выходит наружу через стенку брюшины в области пупочного кольца. Внешне грыжа проявляется как видимое выпячивание под кожей, мягкое наощупь. Консервативные методы можно использовать лишь в легких случаях без осложнений и рецидивов. Наиболее действенные из них – специальные упражнения и массаж, укрепляющие мышцы передней стенки брюшины.
Причиной грыжи является увеличение внутрибрюшного давления с одновременным ослаблением или врожденным дефектом мышц пупочного кольца. Приобретенную пупочную грыжу провоцируют тяжелые физические нагрузки, беременность, лишний вес, частые запоры, сильный кашель. У маленьких детей грыжа возникает из-за чрезмерных натуживаний во время плача и крика.
Вылечить грыжу в детском возрасте с помощью консервативных методов достаточно просто, а вот во взрослом и пожилом возрасте без операции обходится довольно редко.
Избежать хирургического вмешательства возможно лишь при относительно легкой форме выпячивания, которую можно самостоятельно вправить в лежачем положении. Лечить пупочную грыжу консервативными методами можно при отсутствии осложнений.
Это важно! Наличие пупочной грыжи требует консультаций и наблюдения врача – терапевта или хирурга. Специалист должен убедиться, что у пациента нет угрозы разрыва грыжевого мешка или ущемления петли кишечника. Это опасные для жизни и здоровья состояния, которые требуют немедленной операции.
Операция для устранения пупочной грыжи называется герниопластика, которая проводится двумя способами:
- По методу Сапежко, который заключается в ушивании края пупочного кольца в продольном или поперечном направлении. Это достаточно сложная операция с длительным реабилитационным периодом. Недостаток этого метода – вероятность рецидива грыжи в том же месте.
- Вшиваниеспециальной сетки под или над пупочным мышечным кольцом. С помощью сетки создается механическое препятствие для выхода кишечных петель через стенку брюшной полости. В настоящее время это оптимальный метод лечения грыжи, имеющий минимум осложнений и короткий период реабилитации.
Оперативное лечение грыжи предпочтительно во взрослом возрасте почти во всех случаях, поскольку это рецидивирующее заболевание имеет высокий риск осложнений, связанных с работой кишечника.
Вылечить неосложненную пупочную грыжу можно консервативными методами, если она не более 1,5 см в диаметре и легко вплавляется пальцем в горизонтальном положении. Лечение грыжи направлено на укрепление брюшных стенок, которые удерживают внутренние органы внутри полости тела.
Мышцы передней брюшной стенки хорошо укрепляет любая физическая активность: зарядка, легкие физические упражнения:
- подъем таза в положении лежа на спине;
- медленный отрыв туловища от пола в положении лежа на спине.
Это важно! Упражнения для повышения тонуса мышц стенки брюшины не должны быть слишком интенсивными, т.к. чрезмерное увеличение внутрибрюшного давления только усугубит проблему. Ни в коем случае не нужно выполнять силовые упражнения, связанные с подъемом тяжестей.
С помощью массажа также можно укрепить мышцы брюшной стенки. Хорошо работают следующие техники:
- поглаживания живота по часовой стрелке в области пупка;
- пощипывания кожи вокруг пупочной области;
- растирания прямых мышц живота;
- поглаживания в разных направлениях.
Эти несложные техники можно применять в виде самомассажа. Параллельно с ними рекомендуется использовать холодную воду – струю воды из душа, направленную в область пупка.
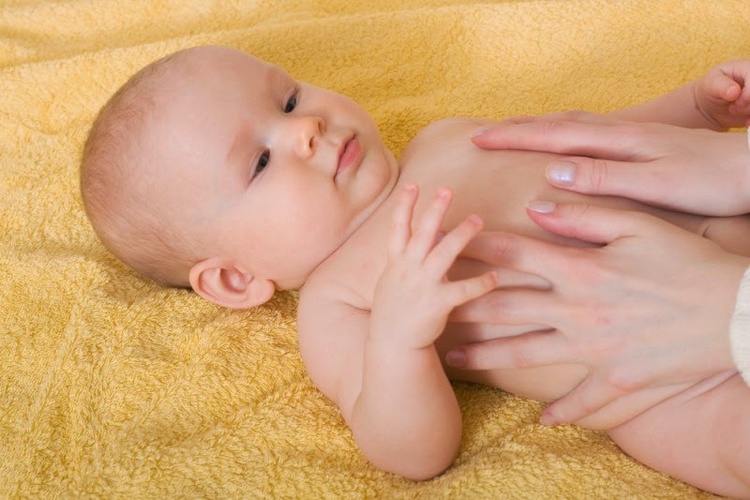
Специальный бандаж для лечения и послеоперационной профилактики пупочной грыжи фиксирует мышцы брюшной стенки в необходимом положении, оказывая небольшое, но перманентное давление. Длительное ношение бандажа производит тонизирующий и укрепляющий эффект на мышцы живота.
Современные модели бандажей гигроскопичны, хорошо пропускают воздух и незаметны под одеждой. Большинство моделей имеют специальный аппликатор, который нужно поместить непосредственно над областью выпячивания, надевая изделие утром в лежачем положении поверх белья. Носят бандаж весь день, снимая только на ночь.
Существуют специальные пупочные пластыри, которыми фиксируют кожу в области пупка у маленьких детей таким образом, чтобы грыжа поддерживалась во вправленном положении. Изделие наклеивается на кожу и затягивается по принципу ремня с помощью шлейки.
Для взрослых пластырь для лечения пупочной грыжи не применяется, изделие предназначено для детей до 1 года.
Большинство народных средств для лечения пупочной грыжи на самом деле не оказывают никакого эффекта. Это понятно каждому, кто понимает механизм и причину образования грыжи: ослабление мышечного кольца, из-за чего наружу выходит фрагмента петли кишечника. Методы народной медицины, использующие различные компрессы, примочки и отвары, в принципе не эффективны, поскольку они воздействуют на поверхность кожи, но никак не на мышечные структуры брюшной стенки.
Эффективность компрессов может наблюдаться лишь изредка, и она обычно связана не с действием трав или других компонентов, а с температурой и давлением. Тепло, как и холод, рефлекторно повышают тонус мышц, что может облегчить проявления пупочной грыжи. Но не стоит рассчитывать, что отвары из различных трав или другие растительные компоненты в виде компрессов и примочек помогут вылечить грыжу.
Ванны для лечения пупочной грыжи также малоэффективны. Все средства, не связанные непосредственно с механическим воздействием на мышцы живота, можно использовать в качестве вспомогательных средств, работающих по принципу плацебо. В качестве самостоятельных средств лечения их рассматривать нельзя.
В 90% случаев операция по устранению пупочной грыжи – самый быстрый и эффективный способ лечения. Существуют состояния, требующие неотложной хирургической помощи:
- если постоянно происходят рецидивы грыжи при консервативном лечении;
- если выпячивание стало невозможно вправить самостоятельно в горизонтальном положении;
- когда выпячивание увеличилось в размере, имеет хоботообразную форму;
- при начавшемся спаечном процессе;
- при ущемлении петли кишечника или угрозе разрыва грыжевого мешка;
- если возникли трудности с дефекацией или отхождением газов;
- при появлении крови в каловых массах.
В этих случаях необходимо незамедлительно обратиться за медицинской помощью, т.к. промедление чревато серьезными осложнениями – от кишечной непроходимости до перитонита с летальным исходом.
источник
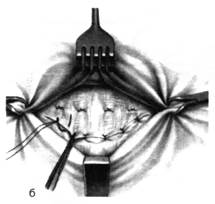
Пупочные грыжи детского возраста и грыжи взрослых можно оперировать экстраперитонеальным и интраперитонеальным способами. В зависимости от способа операции применяют различные разрезы кожи (рис. 6).
Рис. 6. Разрезы кожи при операции пупочных грыж
1 — разрез по срединной линии живота на уровне пупка, 2 — полулунный разрез, окаймляющий пупок снизу, 3 — овальный разрез. (Из: Войленко В.Н., Меделян А.И., Омельченко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.)
Экстраперитонеальный способ применяют редко, главным образом при небольших грыжах, когда вправление грыжевого содержимого не представляет затруднений.
К интраперитонеальным способам оперативного лечения пупочных грыж относят способы Лексера (при небольших пупочных грыжах), Сапежко, Мейо (при средних и больших грыжах) и др.
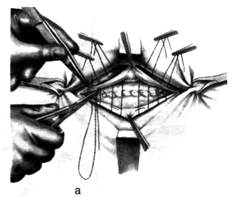
Операцию производят чаще у детей при небольших пупочных грыжах. Ушивают пупочное апоневротическое кольцо шёлковым кисетным швом, поверх которого накладывают отдельные узловые швы (рис. 7).
Техника. Проводят полулунный разрез кожи. Во время операции пупок можно удалить или оставить. Нередко очень трудно выделить дно грыжевого мешка, которое интимно спаяно с пупком. В таких случаях выделяют шейку грыжевого мешка, вскрывают её и грыжевое содержимое вправляют в брюшную полость. Шейку мешка прошивают шёлковой нитью, перевязывают и мешок отсекают. Культю мешка погружают за пупочное кольцо, а дно его отсекают от пупка. Закончив обработку грыжевого мешка, приступают к закрытию грыжевых ворот.
Рис. 7. Операция при пупочной грыже по Лексеру
а — выделение грыжевого мешка, б — наложение кисетного шва вокруг пупочного кольца. (Из: Войленко В.Н., Меделян А.И., Омельченко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.)
Для этого под контролем указательного пальца, введённого в пупочное кольцо, на апоневроз вокруг кольца накладывают шёлковый кисетный шов, который затем затягивают. Поверх кисетного шва накладывают ещё 3-4 узловых шёлковых шва на переднюю стенку влагалища прямых мышц живота.
Техника. Разрез кожи проводят по срединной линии живота. Отсепаровывают кожные лоскуты от апоневроза вправо и влево до появления грыжевых ворот. Выделяют грыжевой мешок из подкожной жировой клетчатки, которую отслаивают от апоневроза в стороны на 10-15 см.
Между шейкой грыжевого мешка и пупочным кольцом вводят желобоватый зонд и по нему кольцо рассекают кверху и книзу по белой линии живота. Вскрывают грыжевой мешок, проводят его ревизию, вправляют содержимое, прошивают шейку грыжевого мешка и отсекают его дистальный конец.
Левый край апоневроза оттягивают и прогибают так, чтобы максимально вывернуть его внутреннюю поверхность. К ней подтягивают и подшивают отдельными узловыми или П-образными шёлковыми швами правый край апоневроза, стараясь подвести его по возможности дальше.
После этого рядом узловых шёлковых швов подшивают край рассечённого апоневроза одной стороны к задней стенке влагалища прямой мышцы живота противоположной стороны. Свободный левый край апоневроза укладывают на переднюю стенку влагалища прямой мышцы живота противоположной стороны и также фиксируют рядом узловых шёлковых швов.
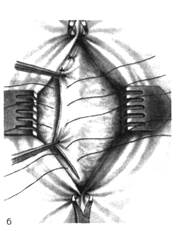
Рис. 8. Операция при пупочной грыже по Сапежко
а — подшивание края правого лоскута апоневроза к задней стенке влагалища левой прямой мышцы живота, б — подшивание левого лоскута апоневроза к передней стенке влагалища правой прямой мышцы живота. (Из: Войленко В.Н., Меделян А.И., Омельченко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.)
Техника. Проводят овальный разрез кожи и подкожной клетчатки. Кожу с пупком отсепаровывают, обнажают края грыжевого отверстия. Кожный лоскут захватывают зажимами и отслаивают от апоневроза вокруг грыжевых ворот на протяжении 5-7 см. Грыжевое кольцо рассекают в поперечном направлении по зонду Кохера. Попутно отсепаровывают грыжевой мешок до шейки. Грыжевой мешок вскрывают, содержимое осматривают и вправляют в брюшную полость. Грыжевой мешок иссекают по краю грыжевого кольца и удаляют вместе с кожным лоскутом. Брюшину зашивают непрерывным кетгутовым швом. Для закрытия грыжевых ворот отверстие пупочного кольца рассекают в поперечном направлении вправо и влево (рис. 9-11).
Рис.9. Операция при пупочной грыже по Мейо
а— отслаивание кожного лоскута и выделение шейки грыжевого мешка, б — рассечение грыжевого кольца. (Из: Войленко В.Н., Меделян А.И., Омельченко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.)
Рис. 10. Операция при пупочной грыже по Мейо
а — вскрытие грыжевого мешка, б — ушивание брюшины непрерывным кетгутовым швом. (Из: Войленко В.Н., Меделян А.И., Омельченко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.)
Верхний край апоневроза отсепаровывают от подлежащих мышц. Затем на апоневротические лоскуты накладывают несколько П-образных шёлковых швов так, чтобы при завязывании нижний край апоневроза перемещался под верхний, и фиксируют в виде дупликатуры. Свободный край верхнего лоскута апоневроза подшивают к поверхности нижнего лоскута вторым рядом отдельных узловых швов.
Рис. 11. Операция при пупочной грыже по Мейо
а — подшивание нижнего лоскута апоневроза к верхнему лоскуту рядом узловых П-образных швов, б — подшивание верхнего лоскута апоневроза к нижнему лоскуту рядом узловых швов. (Из: Войленко В.Н., Меделян А.И., Омельченко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.)
Дата добавления: 2016-04-14 ; просмотров: 1669 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник
Пупочная грыжа – состояние, при котором внутренние органы (кишечник, большой сальник) выходят за пределы передней брюшной стенки через отверстие, локализующееся в области пупка (пупочное кольцо).
Грыжевые ворота обычно имеют округлую форму. При больших грыжах и отвислом животе они находятся в верхнем отделе грыжевого выпячивания. Апоневроз и мышцы в зоне грыжевых ворот и в эпигастральной области нередко истончены, атрофичны, разволокнены. Это необходимо иметь в виду при выборе метода и способа операции.
Грыжевой мешок пупочных грыж покрыт кожей, подкожной клетчаткой и поперечной фасцией.
Грыжевым содержимым пупочных грыж чаще всего являются сальник, тонкая и толстая кишки. Грыжевое содержимое или свободно располагается в грыжевом мешке, или спаяно с ним.
· выпячивание в области пупка, которое уменьшается в размерах или исчезает в лежачем положении;
· боль в животе, возникающая при физической нагрузке и кашле;
· расширение пупочного кольца;
Методы диагностики пупочной грыжи:
· рентгенография желудка и двенадцатиперстной кишки;
· гастроскопия (ЭГДС, эзофагогастродуоденоскопия);
· герниография — рентенологический метод, заключающийся в введении в брюшную полость специального контрастного вещества с целью исследования грыжи
· УЗИ грыжевого выпячивания.
Пупочные грыжи могут быть врожденными и приобретенными. Врожденная грыжа обнаруживается сразу после рождения: в области пупка имеется шаровидное выпячивание с широким основанием, переходящее в пупочный канатик. При крике ребенка грыжевое выпячивание увеличивается.
Проявления пупочной грыжи зависят от ее величины, размеров грыжевых ворот, выраженности спаечного процесса и сопутствующего ожирения. Грыжи бывают вправляемыми и невправляемыми, когда грыжевой мешок срастается с окружающими тканями при помощи спаек. Нередко небольшие пупочные грыжи не доставляют больным беспокойства, если грыжевые ворота достаточно широкие и грыжа свободно вправляется. Большие и невправимые грыжи затрудняют продвижение содержимого по кишечнику, поэтому больные страдают запорами, периодически появляющимися болями, у них часто бывает тошнота и даже рвота.
У новорожденных причиной появления грыжи является замедленное срастание пупочного кольца. Со временем под пупочной пуговкой у малыша образуется полое пространство. При плаче ребенка происходит давление мышц живота на брюшную полость, вследствие чего петля кишечника выходит в полое пространство и пупок выпячивается. Также пупочные грыжи у детей могут возникать при частых и сильных запорах.
У взрослых пупочная грыжа чаще развивается у женщин старше 40 лет, что связано с растяжением пупочного кольца во время беременности. При неблагоприятных условиях пупочное кольцо расширяется; ткани, окружающие его, атрофируются; устойчивость кольца к внутрибрюшному давлению снижается.
К предрасполагающим факторам, ослабляющим пупочное кольцо, относят:
· наследственную слабость соединительной ткани пупочного кольца;
· замедленное срастание пупочного кольца у детей до 5 лет;
Факторы риска, связанные с повышением внутрибрюшного давления:
· частый плач и крик в младенческом возрасте;
Профилактика пупочной грыжи:
· ношение бандажа во время беременности;
До 5 лет пупочную грыжу не оперируют, так как существует возможность самостоятельного закрытия дефекта. С целью излечения пупочной грыжи у детей рекомендуется общеукрепляющая терапия, массаж грыжевого кольца, лечебная физкультура.
У взрослых лечение пупочной грыжи проводится только хирургическим путем в условиях стационара.
Виды операций (герниопластика):
1. Традиционная пластика местными тканями производится по методам Сапежко и Мейо. Техника проведения: края апоневроза пупочного кольца ушиваются в два слоя, либо в вертикальном, либо в поперечном направлении. В большинстве случаев в ходе данных операций приходиться удалять пупок, а у больных с ожирением возможно удаление избыточного жирового фартука.
Основные недостатки операции:
· длительный период реабилитации (ограничение физической нагрузки до 1 года);
· большой риск рецидива грыжи (повторного появления грыжи на этом же месте).
2. Пластика с применением сетчатых имплантов. Существует два способа установки сеток.
а) Сетка помещается над апоневрозом (над пупочным кольцом), непосредственно под кожей. Такая операция выполняется в тех случаях, когда невозможно ушить грыжевые ворота из-за их больших размеров.
б) Сетка помещается под апоневроз (под пупочное кольцо). Это наиболее оптимальный способ лечения пупочной грыжи. Недостатков у данного метода оперативного лечения нет.
· короткий период реабилитации (не более 1 месяца даже для спортсменов);
· низкий процент рецидива (менее 1%);
· операция выполнятся под любым видом анестезии.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ — конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Папиллярные узоры пальцев рук — маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
источник
Под пупочной грыжей понимают выпячивание части кишечника сквозь отверстие, расположенное между брюшными мышцами. Такое образование может быть неущемленным и не способствовать нарушению кровотока, тогда оно не представляет угрозы, а при ущемленной форме требуется срочная операция. Лечение пупочной грыжи зависит от ее стадии и формы, на начальных этапах можно обойтись без хирургии.
Под пупочной грыжей понимают выпячивание части кишечника сквозь отверстие, расположенное между брюшными мышцами.
Ключевой причиной заболевания является высокое давление в области живота, играет роль и наследственный фактор. Женщины болеют чаще, особенно во время беременности. А у мужчин патологию могут вызывать усердные силовые нагрузки и спортивные занятия. В зоне риска люди с ожирением, вредными привычками, ведущие малоподвижный образ жизни или перенесшие травмы.
Выпячивание может появиться в детстве и со временем увеличиваться в размерах. Если его не лечить, то могут появиться осложнения.
На начальных этапах грыжу можно определить по небольшому выпячиванию в области пупка. В дальнейшем оно увеличивается и появляются боли при попытке его вправить. Затем возникают неприятные ощущения не только в этой области, но и мышцах спины. Если в мешок попадают части кишечника, могут появиться сильные боли, тошнота, запоры, потемнение межмышечного кармана, повышение температуры, проблемы с ЖКТ и т.д. В такой стадии лечить заболевание в домашних условиях противопоказано.
Грыжу можно определить по небольшому выпячиванию в области пупка, в дальнейшем оно увеличивается и появляются боли при попытке его вправить.
Как такового медикаментозного лечения грыжи у взрослых не существует. Таблетки могут просто облегчить состояние, но вылечить патологию они не могут. В зависимости от ее проявления врач может назначить такие препараты, как:
- 1 Баралгин, Спазмолгон или Но-шпа — для снятия болевого синдрома.
- 2 Регулакс, Лаксатин или Сенадексин — от запоров.
- 3 Мотинол и Допрокин — противорвотные средства.
- 4 Домидон и Итомед — при изжоге.
Пупочная грыжа появляется на фоне ослабевания мышц брюшной полости, по этой причине нужна качественная физиотерапия. Она хорошо помогает на ранних этапах заболевания. Благодаря ей можно повысить мышечный тонус и укрепить мышечную структуру. Нельзя забывать о физической активности и после оперативного вмешательства, чтобы восстановить состояние органов брюшной полости быстрее.
Грыжа у взрослых и детей хорошо лечится массажем. Мануальное лечение укрепляет мышечную структуру, восстанавливая ее, и приводит кровообращение в норму. Улучшается общее состояние больного, налаживается его пищеварительная система.
Сеанс массажа должен проводить специалист в домашних или стационарных условиях. Приемы следующее:
- 1 Медленные поглаживания в области пупка по часовой стрелке в течение 3-5 минут.
- 2 Пощипывания в этой же части для непроизвольных сокращений мышц, это улучшает обмен тканей и повышает тонус.
- 3 Растирания мышц — укрепляет волокна и благотворно влияет на желудочную перистальтику.
Некоторые врачи рекомендуют для лечения заболевания проводить иглоукалывание, хотя его чаще назначают при грыже поясничного отдела позвоночника, а не пупка. Эффективность данной методики не доказана, и проводить ее должен только опытный специалист, поскольку введение игл в неправильные точки может усугубить состояние пациента.
Некоторые врачи рекомендуют для лечения заболевания проводить иглоукалывание, хотя его чаще назначают при грыже поясничного отдела позвоночника, а не пупка.
Важную роль при лечении играет то, как часто пациент выполняет физические упражнения. Поначалу гимнастику нужно делать под контролем тренера, чтобы риск появления осложнений заболевания был сведен к минимуму.
Есть специальный комплекс, рекомендуемый непосредственно при пупочной грыже:
- 1 Нужно принять положение лежа и руки положить за голову. Затем прямые ноги следует поднять на 5 секунд и опустить. Выполнять по 5 раз.
- 2 Исходное положение аналогичное. Плечи отрываются от пола, задерживаются на несколько секунд, потом опустить назад. Выполняется тоже по 5 подходов.
- 3 Сесть на стул и повернуться корпусом влево. Задержаться и вернуться, потом выполнить поворот в другую сторону. Повторяется по 5 раз для обеих сторон.
- 4 Лечь на пол и поднять ровные ноги вверх, в таком положении ими делают «Ножницы» в течение 10 секунд, за раз выполняется 5 подходов.
- 5 Лечь на спину и потянуть правый локоть к противоположному колену, удержаться так несколько секунд и затем поднять ногу и руку. Повторить по 5 раз.
Важную роль при лечении играет то, как часто пациент выполняет физические упражнения.
По мере укрепления мышц такие нагрузки можно увеличивать. Но они запрещены во время беременности и тогда, когда выпячивание сопровождается болями. Прекратить упражнения нужно и тогда, когда их выполнение причиняет дискомфорт или состояние не улучшается.
Ношение такого приспособления при грыже назначают при беременности, а также в тех случаях, когда операцию сделать по разным причинам невозможно. Бандажи носят и те больные, чья работа связана с тяжелыми физическими нагрузками.
Подобрать тот или иной вариант должен врач, если корсет подобран неправильно, это не только не даст результата, но может и навредить. При ношении он не должен вызывать боли и дискомфорта.
Средство помогает перераспределить напряжение на стенку живота, благодаря чему грыжевой мешок через пупочное кольцо не сможет выйти наверх. Он помогает предотвратить такое осложнение как ущемление, а еще в некоторых случаях его нужно носить и после операции.
Бандаж назначают при грыже во время беременности, а также в тех случаях, когда операцию сделать по разным причинам невозможно.
Вылечить пупочную грыжу у детей можно с помощью пластыря. Есть и взрослые варианты, но они используются редко. Накладывается средство вокруг живота таким образом, чтобы в области пупка сформировалась кожная складка. При наложении пупок сжимается пальцами, а содержимое мешка вправляется в брюшную полость.
Пластырь наклеивается на длительное время и не снимается во время сна или купания. При лечении детей достаточно 3-4 сеанса для улучшения состояния.
Рецепты нетрадиционной медицины хорошо подходят в самом начале лечения как для взрослых, так и детей. Но перед использованием того или иного средства нужно посоветоваться с врачом, поскольку даже натуральные компоненты могут вызывать аллергию и другие неприятные последствия.
Рецепты нетрадиционной медицины хорошо подходят в самом начале лечения как для взрослых, так и детей.
При пупочной грыже рекомендуются прикладывать к области пупка компрессы на основе таких компонентов:
- 1 Красной глины — из нее вручную делается маленькая лепешка и кладется на пупок, пока полностью не высохнет.
- 2 Овсяной крупы — хлопья нужно измельчить и настоять в кипятке, пока они не станут густыми. В таком виде их прикладывают на живот на несколько часов.
- 3 Лука — 1 головку запекают в духовке, потом прикладывают к грыже на час.
- 4 Меда и крапивы — растение измельчают, соединяют со сладким продуктом и делают компресс на ночь.
- 5 Сосновой живицы — прикладывают к проблемному участку, кожу вокруг обрабатывают камфорным маслом.
Есть и средства народной медицины, что хорошо зарекомендовали себя при лечении грыжи пупка, для приема внутрь. Они готовятся так:
- 1 Отвар василька — 3 ч. л. цветков заварить в 1 л кипятка и настаивать в течение часа. Потом средство процеживается и принимается по 3 раза по 100 мл до еды.
- 2 Отвар клевера — 1 ст. л. растения заливают 200 мл кипятка и настаивают час, потом процеживают и принимают до еды по 3 раза в день по 1/3 стакана.
- 3 Настой из плакун-травы — 1 ст. л. травы в измельченном виде заливают 500 мл кипятка и настаивают час. Потом его принимают каждый день по 50 мл в течение 2 недель.
- 4 Отвар налима — сначала варится бульон из этой рыбы в течение 3 часов. В день нужно съедать по 0,5 л. Каждый день нужно готовить свежее блюдо, вчерашний отвар не подойдет.
Отвар василька хорошо зарекомендовал себя в лечении пупочной грыжи, 3 ч. л. цветков заварить в 1 л кипятка и настаивать в течение часа, принимается по 3 раза по 100 мл до еды.
Операция является единственным способом лечения пупочной грыжи у взрослых. Несмотря на обилие информации о том, что от нее можно избавиться путем вправления, такой способ может привести к осложнениям и необратимым последствиям. Хирургическое вмешательство может быть перенесено при неосложненной форме при беременности, обострениях хронических заболеваний и других ситуациях. В случае ущемления оно выполняется в срочном порядке. Существуют разные методики выполнения операции.
Операция является единственным способом лечения пупочной грыжи у взрослых.
Такая пластическая процедура выполняется по методу Мейо и Сапежко местными тканями. Края пупочного кольца ушиваются в несколько слоев краями апоневроза вертикально или поперечно. Если пациент при этом страдает ожирением, то дополнительно это помогает удалить избыточный жир. Такой способ выполнения операции имеет 2 недостатка:
- долгосрочная реабилитация;
- высокие риски рецидивов заболевания.
В ходе процедуры органы брюшной полости возвращаются в свое правильное положение с помощью синтетических имплантов. Таким же образом укрепляется и пупочное кольцо. Лапароскопия предусматривает проделывание 3 проколов небольшого размера, посредством которых в брюшину вводятся манипуляторы. Полость осматривается с помощью специального оборудования, при необходимости врач разделяет сращения. Брюшная стенка внутри укрепляется с помощью сетчатого импланта с противоспаечным барьером.
Лапароскопия предусматривает проделывание 3 проколов небольшого размера, посредством которых в брюшину вводятся манипуляторы.
По окончании процедуры в месте проколов накладываются швы. Благодаря минимальному травмированию тканей реабилитация проходит быстро. Уже на следующий день пациент может вернуться к привычной жизни, а полное восстановление происходит в течение 2 недель. Такой метод хорош и тем, что процент возможных рецидивов и осложнений минимальный.
Чтобы не допустить развития пупочной грыжи, нужно соблюдать правила:
- во время беременности носить специальный бандаж, особенно на поздних сроках;
- регулярно тренировать мышцы живота;
- не поднимать тяжести и избегать больших физических нагрузок;
- следить за весом и правильно питаться.
Правильное питание — важный аспект профилактики болезни, ведь люди с лишним весом в первую очередь попадают в группу риска, независимо от пола.
Правильное питание — важный аспект профилактики болезни, ведь люди с лишним весом в первую очередь попадают в группу риска, независимо от пола. Существуют такие рекомендации:
- готовить блюда на пару, тушить, запекать или варить;
- пить достаточно жидкости;
- отказаться от алкоголя;
- употреблять больше фруктов и овощей;
- свести к минимуму употребление макаронных изделий и выпечки;
- сократить потребление продуктов с животными жирами.
Если заболевание находится на ранней стадии, то нужно делать все возможное, чтобы не допустить ущемления. Поначалу кишечные петли свободно выходят через пупочное кольцо, но затем появляются спайки в области грыжевых ворот, а сама грыжа увеличивается до больших размеров, что представляет опасность для жизни человека. В этом случае профилактика заключается в физиотерапии, ношении бандажа и других врачебных рекомендациях.
Сейчас в открытых источниках можно прочесть о том, как люди сумели избавиться от грыжи пупка. Многие активно делятся своим опытом с другими.
Ольга, 37 лет, г. Омск: «Грыжа появилась после больших нагрузок, использовала все возможные методы борьбы. В самом начале обратила внимание на характерный нарост и пошла к врачу. Помогли физические упражнения, гимнастика, а также овсяные и медовые компрессы. Но ни одно средство не поможет по отдельности, все должно быть в комплексе».
Елена, 28 лет, г. Астрахань: «Узнала, что взрослые могут избавиться от болезни без операции на начальной стадии. Повезло, что вовремя обратилась к врачу. Благодаря гимнастике и массажу все прошло и быстро».
Владимир, 48 лет, г. Вологда: «Полностью вылечиться без хирургии не удалось, как не пробовал, но ситуация была такая, что тянуть было нельзя. Возможно, просто боялся. Но операция совсем не сложная, если бы знал об этом заранее, не мучился, и пошел сразу. Никому не рекомендую терпеть, оно того не стоит».
Алексей, г. Москва, 61 год: «Удалял грыжу путем лапароскопии. Сказали, что этот способ самый лучший. И это правда: операция делается в день госпитализации под наркозом. После ее проведения места проколов заклеили, никакие перевязки не потребовались, их даже можно мочить. Вставать можно сразу после отхождения наркоза, выписали на второй день. Реабилитация прошла практически незаметно, никаких особых ограничений не было».
источник