Межпозвонковая грыжа – одна из наиболее распространенных опорно-двигательных патологий, которая может развиться в любом возрасте, но обычно проявляется у пациентов старше 30 лет. Чаще всего поражение локализуется в нижних отделах позвоночного столба, реже в грудном и шейном, что связано с анатомическими особенностями позвоночника. Существует несколько разновидностей заболевания, в число которых входят парамедианные (парамедиальные) грыжи – опасные патологии, способные вызвать осложнения и неприятные последствия для здоровья. Как проявляется парамедианная грыжа, и можно ли ее вылечить?
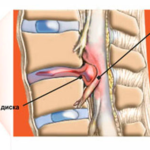
Механизм развития грыжи заключается в выпячивании межпозвонкового диска – элемента опорно-двигательного аппарата, который обеспечивает позвонкам эластичность и подвижность. Он состоит из фиброзной оболочки и полужидкого (пульпозного) ядра, и при серьезном выпирании за пределы позвоночника твердая оболочка теряет целостность, а содержимое центра выходит наружу. Это вызывает серьезные нарушения работы позвоночника, в сложных случаях ведет к расстройству функций внутренних органов и инвалидности. Нижние отделы позвоночного столба несут на себе наибольшую нагрузку, поэтому чаще всего грыжа поражает эти участки, реже встречается в грудном и шейном отделе.
В зависимости от клинического течения и характеристик патологии, межпозвоночные грыжи делятся на несколько видов – дорзальная, циркулярная, медиальная и парамедиальная. Парамедиальная разновидность заболевания характеризуется выпячиванием центра межпозвонкового диска вправо или влево от спинномозгового канала, что может вызвать компрессию спинномозговых корешков.
Для справки! Парамедианная грыжа – одна из наиболее опасных разновидностей заболевания, так как сжатие спинного мозга может вызвать синдром «конского хвоста», нарушения чувствительности и функций органов пищеварения.
Классификация парамедиальных грыж основывается на локализации патологического процесса и клинических особенностях его течения. В перечень наиболее распространенных разновидностей заболевания входят:
- медиально-парамедиальная расположена по центру позвоночного столба, но переходит на боковые участки;
- парамедиальная локализуется четко с правой или с левой стороны;
- парамедиальная секвестированная – пульпозная часть хрящевого тела диска частично или полностью проникает в спинномозговой канал;
- парамедианно-фораминальная направлена в сторону спинномозговых корешков;
- вентральная грыжа выпячивается вперед, по направлению от центральной части позвоночника наружу;
- дорсальная – выпячивание направлено в сторону спинного мозга;
- билатеральная поражает позвоночный столб с обеих сторон;
- задняя в основном располагается в задней части тела межпозвоночного диска;
- циркулярная опоясывает тело межпозвоночного диска по кругу.
По месту локализации грыжи бывают право- и левосторонними, а также могут располагаться на определенном участке позвоночного столба. Правосторонние грыжи поражают нервы, которые отвечают за функционирование правой стороны тела, а левосторонние, соответственно, левой стороны, но такое деление является условным, так как при распространении патологического процесса нарушения могут проявляться как с одной, так и с другой стороны.
При постановке диагноза рядом с названием патологии ставится буква и цифра, которые определяют точное местоположение грыжи в позвоночном столбе. Чаще всего она локализуется в нижней части поясничного или шейного участков, вызывая разные симптомы и нарушения.
| Локализация грыжи | Особенности |
|---|---|
| Шейный отдел (С5-С6) | Патология развивается вследствие слабости мышечного корсета и высокой подвижности позвонков на этом участке позвоночного столба при воздействии внешних негативных факторов. Чаще всего причиной грыжи становятся механические повреждения и травмы, особенно хлыстовые – возникают при резком запрокидывании головы назад и вперед |
| Шейный отдел (С6-С7) | Основная причина грыжи – нестабильность шейного отдела позвоночного столба, но иногда оно может возникать и при других нарушениях работы опорно-двигательной системы, включая остеохондроз, воспалительные процессы в мягких тканях, физиологические аномалии и т.д. |
| Поясничный отдел (L4-L5) | Чаще всего поражение встречается у людей, которые занимаются сидячей работой – фиксированное положение позвоночного столба увеличивает нагрузку на позвонки и диски, ухудшает кровообращение и обменные процессы, что ведет к нарушению целостности дисков и развитию грыжи |
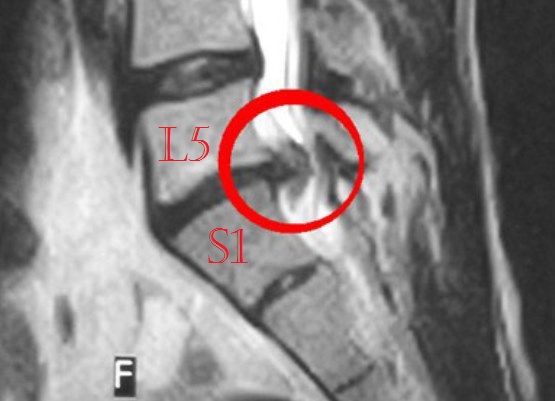
| Поясничный и крестцовый отдел (L5-S1) | Наиболее распространенная разновидность патологии, которая связана с повышенными нагрузками на эту часть позвоночного столба, и способна вызвать серьезные осложнения – неврологические расстройства, дисфункции внутренних органов, проблемы с двигательной активностью |
Для справки! В грудном отделе позвоночника грыжевые поражения развиваются реже всего, так как нагрузки на него сравнительно небольшие, а позвонки и межпозвоночные диски менее подвижны.
Парамедианные грыжи развиваются под влиянием факторов, которые оказывают негативное воздействие на метаболические процессы и микроциркуляцию крови в тканях позвонков и межпозвоночных дисков, а также ухудшают работу опорно-двигательного аппарата. В число причин патологии входят:
- нарушения осанки и заболевания позвоночника (остеохондроз, протрузия, искривление позвоночного столба);
- врожденные аномалии строения позвоночного столба;
- дисплазия тазобедренных суставов, перенесенная в детском возрасте, особенно при отсутствии лечения или неправильной терапии заболевания;
- чрезмерные физические нагрузки, механические повреждения, травмы и ушибы;
- сидячая работа, малоподвижный образ жизни;
- возрастные изменения в организме;
- вредные привычки, которые нарушают кровообращение и снижают уровень насыщения тканей кислородом (курение, злоупотребление кофеином и алкоголем);
- несбалансированное питание, необходимых для нормального функционирования позвоночника веществ, витаминов и микроэлементов в рационе;
- наследственная предрасположенность;
- нарушение гормонального фона и работы эндокринной системы.
Важно! Некоторые патологические процессы (механические повреждения позвоночника, перенесенные в детстве заболевания опорно-двигательного аппарата и т.д.) могут проявиться через несколько лет различными заболеваниями позвоночника, в том числе межпозвоночной грыжей.
Признаки парамедиальной грыжи зависят от локализации, стадии и клинического течения заболевания. Общие проявления патологии включают:
- боли в области поражения, которая может носить разную интенсивность и характер (тянущая, ноющая, тупая и т.д.);
- хруст, щелчки и скованность при движениях;
- неврологические проявления – онемение, затекание, ощущение «мурашек», слабость и покалывание в конечностях, парезы и параличи.
Если вы хотите более подробно узнать, как определить грыжу позвоночника, а также рассмотреть основные признаки заболевания и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Ключевой симптом заболевания – болевые ощущения, которые на начальных стадиях возникают после физической активности, при неловких движениях и мышечном напряжении (кашель, чихание, смех и т.д.). По мере развития патологического процесса поврежденный диск пережимает нервные окончания, дискомфорт становится более интенсивным, возникают прострелы – острые приступы боли, продолжающиеся от нескольких секунд до нескольких часов, иногда суток. Он распространяется по ходу пораженного нерва, может иррадиировать в близлежащие органы и серьезно ухудшает качество жизни.
Дополнительные симптомы патологического процесса зависят от того, в какой части позвоночника находится пораженный диск – шейном, грудном или поясничном отделе.
| Отдел позвоночника | Изображение | Дополнительные проявления грыжи |
|---|---|---|
| Шейный отдел |  |
Головокружение, боли в голове; слуховые и зрительные расстройства (шум в ушах, «мурашки» и пелена перед глазами); покраснение или побледнение лица, онемение кожных покровов; ухудшение памяти и внимания; нарушения работы верхних конечностей |
| Грудной отдел |  |
Покалывание, онемение, расстройство чувствительности в руках или ногах; боли в области желудка или грудной клетки; нарушения пищеварения и выделительной функции |
| Поясничный отдел |  |
Неприятные ощущения в ягодицах, бедрах, верхней части ног; расстройства двигательной активности ног (хромота, парезы, параличи); мышечная слабость; дисфункция кишечника и мочевого пузыря; нарушения менструального цикла у женщин и эрекции у мужчин |
Внимание! Симптомы парамедиальной грыжи могут «маскироваться» под проявления других заболеваний – артериальной гипертензии, расстройств пищеварительного тракта, инфаркта миокарда и болезней мочевыводящих путей.
Парамедианная грыжа – серьезное заболевание, которое может привести к нарушениям работы всего опорно-двигательного аппарата, проблемам с двигательной активностью и выполнением элементарных бытовых задач. Больные с этим диагнозом часто испытывают сильные боли, которые ухудшают качество жизни, вызывают бессонницу, депрессию и хроническую усталость. В запущенных случаях возможны параличи и парезы конечностей, частичные или полные, мышечная атрофия и инвалидность.
Наиболее опасное осложнение патологии – компрессия и травмы спинного мозга. Из канала, который находится в центре позвоночного столба, выходят нервные окончания, отвечающие за иннервацию и функционирование внутренних органов. При поражении этих структур возможно развитие синдрома «конского хвоста» – заболевания, связанного с повреждением нервного пучка, расположенного в нижней части спины, и вызывающего недержание мочи и кала, нарушения половой функции и работы других органов брюшной полости.
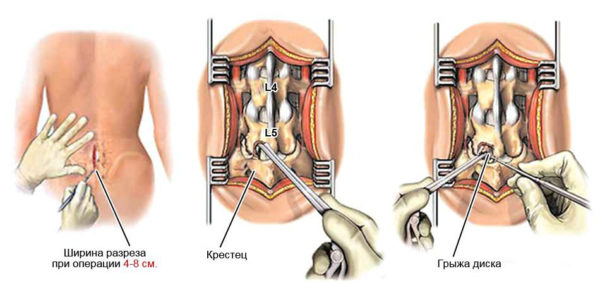
Лечением парамедиальных грыж занимается врач-вертебролог или хирург, а постановка диагноза проводится в несколько этапов. Для начала следует обратиться к терапевту, который проведет внешний осмотр и пальпацию пораженных участков, сбор жалоб и анамнеза, после чего направит больного на дополнительные исследования.
- Рентген. Один из ключевых методов диагностики заболеваний позвоночника, позволяющий выявить грыжу, определить место ее локализации и особенности клинического течения.
- КТ и МРТ. Наиболее информативные, но дорогостоящие методы диагностики, с помощью которых можно выявить патологический процесс на любых стадиях, оценить состояние позвоночника и близлежащих тканей.
- УЗИ с допплером. С помощью допплера врачи выявляют нарушения кровотока в артериях, вызванные компрессией нервных корешков. Обычное УЗИ при грыжах используется редко – как правило, для исключения других заболеваний, имеющих схожую с грыжей симптоматику.
- Электромиография. Электромиография дает возможность оценить состояние мышц, проводимость между волокнами и нервными корешками, которая часто нарушается при патологических процессах в позвоночнике.
Если вы хотите более подробно узнать, что лучше УЗИ позвоночника или МРТ, а также рассмотреть преимущества и противопоказания, вы можете прочитать статью об этом на нашем портале.
Иногда вместе с инструментальными методами исследования больным показаны другие диагностические процедуры: клинические анализы крови и мочи, консультации узких специалистов – невролога, иммунолога и т.д.
Важно! Грыжа не имеет специфических признаков, которые позволяют поставить диагноз исключительно на основе жалоб пациента, поэтому терапия назначается только после комплексного исследования.
Лечение патологий позвоночника – продолжительный процесс, который включает несколько этапов и разные методы лечения, включая консервативную терапию, физиотерапевтические процедуры, ЛФК.
Лекарственные препараты при грыже используются для устранения симптомов патологии, улучшения состояния тканей и работы опорно-двигательного аппарата, укрепления иммунитета.
| Группа лекарственных средств | Препараты | Изображение | Терапевтическое воздействие | Особенности применения |
|---|---|---|---|---|
| Обезболивающие и анальгетики | «Баралгин», «Кеторолак», «Кетанов», «Кетотифен» | Снимают болевой синдром, облегчают общее состояние | По 1-2 таблетке 3 раза в день не более трех дней подряд. Противопоказания: язвенные поражения ЖКТ, тяжелые почечные и печеночные дисфункции, беременность, лактация, индивидуальная непереносимость | |
| Нестероидные противовоспалительные препараты | «Ибупрофен», «Индометацин», «Мовалис» | Устраняют дискомфорт, уменьшают воспалительный процесс | 1 таблетка через 6-8 часов, применять не более пяти дней подряд. В число противопоказаний входят заболевания ЖКТ, почечная и печеночная недостаточность, сердечно-сосудистые расстройства, аллергические реакции | |
| Миорелаксанты | «Мидокалм», «Баклофен», «Сирдалуд» | Снимают мышечный спазм, высвобождают зажатые нервные окончания | 1-3 таблетки 2-3 раза в сутки, курс лечения зависит от клинического течения болезни. Препараты не применяются при миастении (слабости мышц), индивидуальной непереносимости, возрасте до 3-х лет, беременности и лактации | |
| Хондропротекторы | «Артра», «Терафлекс», «Хондроксид» | Защищают ткани межпозвоночных дисков, способствуют их регенерации | По 1 таблетке два раза в день, курс лечения длительный (от нескольких недель до нескольких месяцев). Противопоказания: аллергические реакции, тяжелые болезни почек и печени, беременность, возраст до 15 лет |
При приеме лекарственных средств для борьбы с симптомами парамедиальной грыжи необходимо внимательно прочитать инструкцию – каждый препарат имеет побочные эффекты и особенности использования.
Физиотерапевтические методы при парамедианной грыже включают электрофорез с лекарственными средствами (обезболивающие препараты, вытяжки из лекарственных растений), магнитотерапию, УВЧ, облучение ультрафиолетом, озокеритовые и грязевые аппликации. Процедуры улучшают кровообращение, состояние хрящевых и костных тканей, снижают риск осложнений и рецидивов заболевания. Кроме того, больным с грыжей рекомендуется акупунктура, массаж и вытяжение позвоночника, но подобные терапевтические мероприятия должен проводить опытный специалист, иначе возможно ухудшение состояния и серьезные последствия для здоровья.
Важно! Физиотерапевтические методы используются в периоды ремиссии, после купирования острых болевых ощущений и воспалительного процесса.
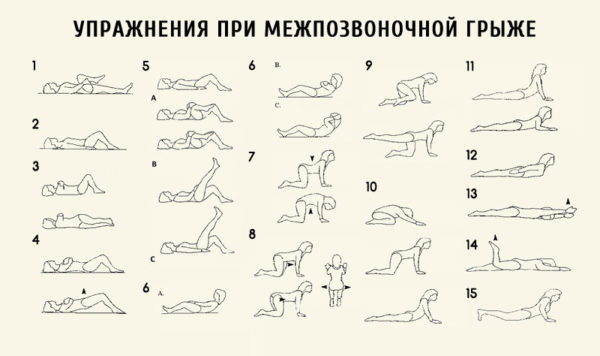
ЛФК – основной метод лечения парамедиальной грыжи, а его цель заключается в укреплении мышечного каркаса, улучшении кровообращения и трофики тканей. Комплекс упражнений разрабатывает врач в зависимости от клинического течения заболевания и особенностей организма больного, а выполнять их нужно ежедневно в течение 1-1,5 месяца с соблюдением ряда важных правил.
- Начинать нужно с небольших нагрузок, постепенно увеличивая двигательную амплитуду и переходя к упражнениям с утяжелением.
- Занятия не должны вызывать дискомфорта – при резкой боли или других неприятных ощущений следует прекратить тренировки и немного отдохнуть.
- Упражнения выполняются медленно, без резких движений, прыжков или толчков.
- Каждая из форм грыжи имеет ряд движений, которые относятся к противопоказаниям – при поражении шейного отдела запрещено резкое закидывание головы назад, а при грыже позвоночника нельзя наклоняться назад.
Первые результаты от ЛФК при поражениях позвоночника появляются только через несколько недель, поэтому больному нужно набраться терпения и строго выполнять врачебные рекомендации.
Хирургическое вмешательство при парамедианной грыже применяется в тяжелых случаях, когда у больного наблюдаются сильные боли, нарушения двигательной активности или дисфункции внутренних органов. В ходе операции хирург удаляет пораженный диск или его часть, при необходимости заменяет его искусственным. Для проведения вмешательства могут использоваться классические хирургические методики или лазер – лазерная вапоризация подразумевает выпаривание части диска при помощи специального оборудования. После операции больной ощущает облегчение практически сразу, но для полного восстановления функций позвоночника необходим длительный период реабилитации.
Приступы боли при парамедианной грыже доставляют серьезный дискомфорт и лишают трудоспособности, но при правильном поведении неприятные ощущения можно снять, и достаточно быстро вернуться к привычному образу жизни.
Шаг 1. Лечь на жесткую поверхность в удобном положении, максимально снизив нагрузку на поврежденный участок позвоночника. Постельный режим следует соблюдать не менее трех дней.
Шаг 2. Принять анальгетик или нестероидное противовоспалительное средство в возрастной дозировке – наиболее эффективными считаются «Кеторол», «Мовалис», «Индометацин», «Диклак». Можно воспользоваться согревающими, раздражающими или обезболивающими препаратами местного воздействия («Диклофенак», «Фастум гель», «Вольтарен гель») или приложить к больному месту теплый компресс.
Самые простые рецепты согревающих компрессов:
- смешать столовую ложку натертого корня хрена с таким же количеством растительного масла, нанести на больное место, закрыть пленкой, утеплить, оставить на полчаса;
- залить кипятком 1-2 горсти свежих березовых листьев, оставить на 10 минут, обложить ими пораженную область и держать 3-4 часа;
- размешать в стакане воды 100-150 г красной глины, немного прогреть на слабом огне, добавить столовую ложку керосина, перемешать, слепить из получившейся массы лепешку и приложить к пораженному месту на час.
Если компресс доставляет сильный дискомфорт, его нужно немедленно снять и смыть остатки теплой водой.
Шаг 3. После устранения неприятных ощущений обратиться к врачу и пройти диагностику организма для определения локализации и клинических особенностей течения грыжи.
Внимание! Если прием обычных лекарственных препаратов не дает необходимого эффекта, больного следует показать врачу как можно скорее – это позволит избежать поражения спинного мозга и других серьезных осложнений.
Для профилактики парамедиальной грыжи нужно вести правильный образ жизни, сбалансировано питаться и заниматься легкой физической активностью, по возможности избегая перегрузок позвоночного столба. Людям, которые занимаются сидячей работой, рекомендуется следить за осанкой, время от времени делать легкую гимнастику, разминать мышцы и восстанавливать нарушенное кровообращение с помощью легкого самомассажа. Людям, которые входят в группу риска по заболеваниям опорно-двигательного аппарата, следует отказаться от потенциально опасных и экстремальных видов спорта, а также раз в несколько месяцев проходить профилактические осмотры позвоночника у специалиста.
Парамедианная грыжа – опасное нарушение работы позвоночника, которое нельзя игнорировать, иначе оно может вызвать неприятные последствия вплоть до инвалидности. При соблюдении врачебных рекомендаций и внимательном отношении к своему здоровью можно значительно снизить проявления заболевания, предотвратить его рецидивы и нормализовать работу опорно-двигательного аппарата.
источник
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
Онемение ног и рук, появление кожных участков без чувствительности или с резким её снижением, боль в разных отделах спины. Все это симптомы, которые широко распространены у современного человека в среднем возрасте. И все они в подавляющем большинстве случаев являются признаками остеохондроза. Между прочим, это дегенеративное заболевание хрящевых тканей межпозвонковых дисков в настоящее время диагностируется у пациентов даже в возрасте до 20-ти лет. И это связано в большей степени с малоподвижным образом жизни, приводящем к дистрофии мышечного каркаса спины.
Парамедианная грыжа межпозвонкового диска является очень распространенным заболеванием, являющемся по своей сути осложнением остеохондроза. Она может сформироваться в шейном, грудном и пояснично-крестцовом отделе позвоночника. Для её появления обычно достаточно резкого движения, подъема тяжести и сильного стрессового воздействия.
Для начала стоит разобраться с тем, что это такое и какие причины вызывают подобное заболевание. Начнем с того, что парамедианная грыжа межпозвонкового диска – это боковое поражение фиброзного кольца, оно может быть либо правосторонним, либо левосторонним. Подобное грыжевое выпячивание очень часто сопряжено с неравномерным распределением физической нагрузки на позвоночный столб. Наиболее частая локализация – на стыке поясницы и крестца и в шее между телами позвонков C5 и C6.
Вероятные причины возникновения парамедианной межпозвонковой грыжи диска могут включать в себя:
- недостаточное развитие мышечного каркаса спины в детском и подростковом возрасте;
- слабость мышечного волокна на фоне отсутствия регулярных физических нагрузок;
- искривление позвоночного столба с изменением осанки в боковой плоскости;
- нарушение обмена веществ, связанного с деструкцией хрящевой и костной ткани;
- употребление слабых и крепких алкогольных напитков и курение вызывает нарушение сосудистого тонуса мелких капилляров;
- травматические поражения тканей спины;
- неправильная постановка стопы (косолапость или плоскостопие, в том числе и нечеткое снижение высоты внутреннего свода;
- вальгусная деформация костей большого пальца стопы, приводящее к изменению угла положения костей нижних конечностей в полости суставов;
- избыточная масса тела;
- недостаточное употребление жидкости, приводящее к увеличению агрегации тромбоцитов и уменьшению процентного содержания плазмы крови по отношению к её форменным элементам.
Рассматривается теория генетической предрасположенности и взаимосвязи с нарушением гормонального баланса в оргазме человека в возрасте перед наступлением климакса.
Эта патология является боковой, соответственно, она может быть, в зависимости от своей локализации левосторонней или правосторонней. Определяется положение по рентгенографическому снимку. Отличается сильнейшими болями, иррадиирущими по ходу корешкового нерва, который подвергается компрессии грыжевым выпячиванием участка пульпозного ядра.
Левосторонняя парамедианная грыжа межпозвонкового диска, расположенная в пояснично-крестцовом отделе позвоночника чаще всего, является следствием нарушения правил организации рабочего места. При этом будущий пациент при положении сидя находится в положении перекоса позвоночника в правую сторону. На межпозвонковые диски оказывается сильная боковая нагрузка. Это приводит к протрузии и грыжевому выпячиванию. При данной патологии наблюдается иррадиация боли по ходу седалищного нерва с левой стороны.
Правосторонняя парамедианная грыжа межпозвонкового диска в поясничной области дает чувство онемения и боли в правой ноге. Она возникает чаще у людей, занятых тяжелым физическим трудом, связанным с постоянным подъемом тяжестей и длительным нахождением в положении наклона тела вперед и вбок.
В качестве предрасполагающего фактора рассматривается дегенеративное разрушение хрящевой ткани фиброзного кольца, которое защищает внутреннее пульпозное ядро. Для обеспечения доставочной эластичности и упругости межпозвоночного хрящевого диска необходимо его полноценное снабжение всем необходимыми питательными веществами, растворенными в плазме крови. И возможен только один путь транспортировки всего этого к хрящевым волокнам межпозвоночного диска. Это диффузный обмен между мышечной и хрящевой тканью. Но для его реализации необходимы полноценные и регулярные физические нагрузки на мышечный каркас спины.
Отсутствие физических нагрузок приводит к снижению объема диффузного обмена жидкостей. В результате фиброзное кольцо теряет влагу и становится хрупким и подверженным к растрескиванию. Эти небольшие трещины тут же заполняются отложениями солей. Таким образом начинается процесс кальцификации межпозвоночного диска. С течением времени фиброзное кольцо полностью утрачивает свою гибкость и эластичность. Начинается деформация его формы в виде протрузии. И финальным этапом этого процесса становится грыжа диска.
При реактивной деформации тел позвонков может возникает унковертебральный артроз и нестабильность их положения. Это еще больше усугубляет положение пациента, провоцируя сильнейшие приступы боли за счет постоянного травмирования корешковых нервов.
Парамедианная межпозвонковая грыжа является частой локализацией в связи с анатомическим строением связочного аппарата. Передняя и задняя поверхность прочно укреплена сухожильными и связочными тканями. А вот в боковых проекциях они абсолютно не защищены. Соответственно здесь и располагается то самое тонкое место, которое под влиянием экстремальной нагрузки рвется.
Если говорить про симптомы этой грыжи межпозвонкового диска, то стоит отметить, что они относятся к классическим клиническим проявлениям неврологической картины поражения корешковых нервов. Признаки зависят от места локализации парамедианной межпозвонковой грыжи диска. Разберем их все по порядку.
Начнем с шейного отдела позвоночника. Если здесь возникает парамедианная межпозвонковая грыжа диска, то у пациента могут развиваться следующие проявления:
- нарушение чувствительности в верхних конечностях;
- снижение мышечной силы в руках;
- резкая болезненность в шее и воротниковой зоне;
- головные боли, головокружение и снижение умственной работоспособности;
- нарушения сердечного ритма и перепады уровня артериального давления;
- признаки вегетососудистой дистонии у лиц в возрасте до 30-ти лет.
Помимо этого, первичная клиническая картина может проявиться в виде резкого развития спинального инсульта в задних церебральных структурах. Вертеброгенная характер этой транзиторной ишемии головного мозга очень часто остается длительное время на распознанной соответственно, проводится лечение, которое не отвечает стандартам терапии парамедианной межпозвонковой грыжи.
Еще одна частая локализация парамедианной межпозвонковой грыжи – это пояснично-крестцовый отдел позвоночника. И здесь на первый план выходит сильнейшая боль в спине в виде внезапного прострела. Сразу же отнимается нога на стороне поражения и снижается её мышечная сила. Если пациент в это время стоит, то возможно внезапное падение.
Обычно приступ с появлением грыжевого выпячивания в области поясницы возникает в момент резкого подъема тяжести при одновременном разгибании тела. В этот момент чувствуется сильнейший прострел. Пациент не может самостоятельно разогнуться и тут же появляется жалоба на слабость и боль в одной из нижних конечностей. Это типичные симптомы парамедианной межпозвонковой грыжи диска в области пояснично-крестцового отдела.
В дальнейшем клиническая картина может развиваться по неврологическому или воспалительному сценарию. В первом случае развивается парез или паралич на той стороне, за инновацию которой отвечает корешковый нерв, находящийся под компрессией со стороны грыжевого выпячивания пульпозного ядра. Воспалительный процесс является компенсаторным, за счет отечности тканей происходит уменьшение компрессии на корешковый нерв. Но это провоцирует сильнейшее перенапряжение мышц в области поясницы. Это приводит к искривлению позвоночного столба. В дальнейшем может возникнуть симметричная парамедианная межпозвонковая грыжа с противоположной стороны диска.
Парамедианная грыжа межпозвонкового диска l5-S1 является очень частой локализацией и достаточно сложно поддается лечению консервативными способами лечения. Можно даже сказать, что фармакологическое лечение не приводит к положительному результату. С помощью нестероидных противовоспалительных препаратов и миорелаксантов можно лишь временно купировать процесс воспаления и компенсаторного перенапряжения мышц поясницы. Но на фоне этого процесс дегенеративного распада межпозвонкового диска только усугубляется.
Между тем, существует эффективное лечение парамедианной грыжи межпозвонкового диска l5-S1 с помощью методик мануальной терапии. Используя тракционное вытяжение позвоночного столба можно эффективно и быстро устранить компрессию и восстановить нормальную иннервацию всех участков тела. При этом пациент испытывает облегчение боли и её полное исчезновение спустя 2-3 сеанса проведения данной процедуры.
В дальнейшем остеопат вправляет выпавшее пульпозное ядро. Другие специалисты по мануальной терапии начинают проводить планомерную работу по восстановлению целостности и эластичности фиброзного кольца и его диффузного снабжения всем необходимым.
Вы можете записаться на первичную бесплатную консультацию к нашим докторам. В ходе первого приема вам будет предоставлена исчерпывающая информация о возможностях и перспективах будущего лечения в вашем индивидуальном случае.
источник
Парамедианная (парамедиальная) грыжа – дегенеративное поражение межпозвоночных хрящей дисков с их частичным смещением, которое приводит к сдавливанию спинномозговой жидкости с одной или двух сторон. 70% всех диагностируемых грыж – этого типа. Патология опасна, поскольку её рост становится причиной пережимания нервных окончаний спинного мозга, что существенно ограничивает дееспособность человека, вплоть до инвалидности. Развивается обычно на фоне уже имеющихся сколиоза, остеохондроза и дисплазии.
По расположению к средней линии различают: левостороннюю патологию, правостороннюю, медианную. Классифицируют патологии также по степени выпячивания и локализации. Парамедианная грыжа диска бывает:
- Дорсальная – смещение диска в просвет между позвонками;
- Латеральная – образование затрагивает заднюю часть фиброзного кольца;
- Секвестрированная – диагностируется при выпадении части диска в область спинномозгового канала.
Существует ещё разделение грыжевых выпячиваний в зависимости от отдела позвоночника, в котором образовалось нарушение: шейном, грудном (редко), поясничном (чаще всего) или пояснично-крестцовом.
Парамедиальная грыжа диска в зависимости от направления пролабирования образовывается слева или справа. В первом случае пережимаются нервы левой части спинного мозга, нарушая нормальное функционирование органов и систем этой стороны тела. Правосторонняя грыжа становится причиной дискомфортных ощущений с правой стороны.
Типичным местом локализации грыжевых образований являются поясничные позвонки L5-S1 и L4-L5, иногда нарушения диагностируются на уровне шейного отдела – C5-C6. В первом случае патологическое развитие происходит между 5 позвонком поясницы и крестцом. L4 -L5 локализуется в отделе поясницы, характеризуется разрывом или выпадением содержимого диска в пространство между позвонками. C5- C6 диагностируется на участке между 5 и 6 шейным позвонком.
К возможным причинам относят:
- Травматизацию спины (в результате дорожно-транспортного происшествия, прыжков с высоты, подъема тяжестей);
- Ревматоидный артрит;
- Непролеченый сколиоз;
- Болезнь Бехтерева;
- Снижение высоты межпозвоночных дисков;
- Длительный дефицит кальция, фосфора;
- Ожирение;
- Врожденные анатомические особенности позвоночника;
- Остеохондроз;
- Чрезмерные физические нагрузки;
- Физиологические, связанные с возрастом изменения в тканях позвоночника;
- Наследственный фактор.
На начальном этапе заболевания беспокоящие признаки слабовыражены и характеризуются ноющей, средней интенсивности болью в области спины, поясницы или шеи. Позднее дискомфортные ощущения усиливаются, появляются дополнительные симптомы:
- При грыжевом образовании C6-C7 частыми становятся жалобы на потерю чувствительности верхних конечностей, боль в месте формирования грыжи, головокружение, повышение или понижение давления, а также нарушение зрительных и слуховых функций.
- Грыжевое образование L4-L5 становится причиной тремора, слабости ног, их отёчности, а также провоцирует появление проблем с потенцией, дефекацией, мочеиспусканием.
- При грыжевом образовании L5-S1 возникает слабость мышц, онемение мошонки, ухудшение чувствительности ног.
При обращении пациента специалист выполняет сбор анамнеза и проводит пальпацию пораженной области. Для подтверждения диагноза назначается МРТ, КТ, УЗИ, рентгенография. Эти способы диагностики позволяют также определить локализацию, степень и тип выпячивания, дифференцировать патологию от других заболеваний. Обращение к врачу на начальной стадии формирования парамедиальной грыжи позволяет обойтись медикаментозной терапией.
Устранение проблемы при отсутствии показаний к немедленному хирургическому вмешательству начинается с консервативных методов. Если они малоэффективны – рекомендуют операцию. Медикаментозное лечение парамедианной грыжи обычно состоит в назначении:
- Нестероидных противовоспалительных препаратов;
- Миорелаксантов;
- Кортикостероидов;
- Обезболивающих и снимающих мышечный тонус средств.
После купирования боли и воспалительного процесса прописывают иглорефлексотерапию, лечебный массаж и гимнастику, ультразвуковую, ударно-волновую терапию. Врач может рекомендовать позвоночный бандаж, а также аппаратное или ручное вытяжение позвоночника. Эти процедуры при терапии парамедианных грыж прописываются на длительный период, до 6 месяцев. Оперативное вмешательство проводится обычно лазерным или эндоскопическим методом. Другие способы применяются редко по причине труднодоступного расположения грыжи. Противопоказаниями к хирургической операции является беременность, низкое давление, заболевания сердечно-сосудистой системы.
После оперативного лечения парамедианной грыжи очень важен покой, максимальное ограничение физической активности, рекомендовано применение корсета. Нагрузка на опорно-двигательный аппарат должна поступать дозировано, постепенно увеличивающимися небольшими объемами.
Сидячая работа возможна лишь спустя 1 месяц после операции, примерно по 30 минут в день. Водить машину разрешается непродолжительное время через 1,5 месяца после лечения.
Для скорейшего восстановления полезны будут плаванье, массаж и лечебная гимнастика. Щадящий режим двигательной активности и нагрузок необходим продолжительное время.
Парамедианная грыжа диска – серьезная патология, которая вызывает много неприятных ощущений, а также значительно ухудшает качество жизни. Однако вовремя выполненная диагностика и правильное лечение помогают предотвратить осложнения и забыть о недуге.
источник
С болью в разных участках спины сталкиваются многие люди. И не всегда она говорит о серьезном заболевании. Иногда это лишь следствие чрезмерной физической нагрузки или неправильного положения тела, например, при сидячей работе.
Но бывает и так, что спина болит из-за парамедианной грыжи диска в одном из участков позвоночного столба. Чаще всего патология затрагивает шейные позвонки C6, C7. Как она проявляется? Какими способами ее можно вылечить?
Парамедианная грыжа межпозвонкового диска C5, C6 и C7 – это повреждение хряща. Для заболевания характерны изменения не только в самом диске, но и в расположенных рядом позвонках и мышцах.
Под воздействием некоторых факторов меняется структура пульпозного ядра, которое в норме играет роль амортизатора. Из-за этого оно становится менее упругим, а после и вовсе высыхает.
Фиброзное кольцо также теряет упругость и выпячивается. На первых порах это выпячивание называется протрузией . Когда ядро выпадает через образовавшиеся в кольце трещинки, развивается грыжа.
Грыжа диска C6-7 бывает нескольких видов:
- Парамедианная грыжа диска C5-C6 справа или слева. Ядро выпячивается в ту сторону, где расположен спинномозговой канал. Патология будет выражена настолько, насколько сдавлен спинной мозг. В некоторых случаях она совсем не имеет симптомов, а иногда проявляется в сильнейшей боли.
- Латеральная . Выпячивание «смотрит» в сторону отверстия между двумя дисками. Степень выраженности симптомов зависит от того, насколько сильно сдавлены нервные корешки.
- Секвестрированная . По сути, это разновидность парамедианной грыжи, расположенной справа или слева. Для нее характерно выпадение части диска в полость спинномозгового канала. Как и в первом случае, симптомы зависят от степени давления на спинной мозг.
Чаще всего данная патология развивается по таким причинам:
- возрастные изменения,
- наследственность,
- чрезмерная нагрузка на позвоночник, а именно на его шейный отдел.
Все это приводит к нарушению обменных процессов и, как следствие, изменению структуры ядра.
В самом начале своего развития грыжи дисков C5-C6-C7 почти не имеет симптомов, за исключением ноющей боли. Чаще всего она принимается за признак переутомления. Но с ростом выпячивания клиническая картина заметно меняется:
- Пальцы и кисти рук в целом теряют чувствительность.
- В мышцах ощущается слабость.
- В шее появляется сильная боль, которая часто распространяется до самых лопаток.
- Сильная головная боль .
- Проблемы со слухом и зрением.
Перечисленные симптомы могут усиливаться при поворотах или наклонах головы.
При появлении одного или нескольких симптомов следует немедленно обратиться к врачу. Для подтверждения диагноза он может назначить такие процедуры:
Что можно узнать с их помощью? Обследования дают информацию о том:
- какие изменения произошли с шейным отделом позвоночного столба;
- насколько были сдвинуты позвонки;
- стал ли диск плоским;
- был ли сужен позвоночный канал;
- появилась ли уже протрузия;
- есть ли утолщение связок.
По результатам обследования будут даны рекомендации относительно лечения.
Лечение парамедианной грыжи дисков C5-C6-C7 бывает консервативным и хирургическим . Консервативное преследует несколько целей:
- Привести в норму обмен веществ в поврежденном позвонке.
- Снять спазм и расслабить мышцы шеи.
- Укрепить мышцы.
- Избавить человека от боли.
К консервативному лечению относится прием медикаментов, физиотерапевтические меры , массаж , мануальная терапия , гимнастика и т.д.
Чаще всего врач назначает четыре вида лекарственных средств:
- Противовоспалительные . Сначала лучше использовать препараты в виде инъекций . Как только состояние улучшится, можно перейти на таблетки.
- Миорелаксанты . Это лекарства, которые снимают спазмы. Как и противовоспалительные препараты, первые несколько дней их лучше использовать для внутримышечных инъекций.
- Хондропротекторы . Активизируют процесс восстановления фиброзного кольца. Курс лечения длится не менее 6 месяцев.
- Обезболивающие средства для проведения блокады . Помогают справиться с болью, слабостью, чувством онемения или жжения в руках.
Все лекарственные препараты назначаются только врачом! Без назначения принимать любые, даже самые безопасные средства категорически запрещено!
Физиотерапевтические процедуры можно проводить только тогда, когда полностью исчезнет боль. Чаще всего применяются:
- диадинамотерапия;
- магнитотерапия ;
- парафиновые компрессы;
- электрофорез с применением обезболивающих средств;
- озокеритовые аппликации.
Если консервативные методы лечения не приносят результатов, показано проведение операции. Они бывают нескольких видов:
- Дискэктомия и остеосинтез. Удаляется тот фрагмент диска, который сдавливает нервные корешки. После в это место вводят костную массу, соединяющую два позвонка, или искусственный диск.
- Задняя дискэктомия. В отличие от предыдущей операции, разрез проводится на задней части шеи. Грыжа удаляется полностью.
- Микроэндоскопическая дискэктомия. Процедура проводится с использованием специальных инструментов. В разрез вводится эндоскоп, изображение от которого появляется на мониторе и позволяет руководить процессом.
Лечение заболевания должно быть комплексным.
Медианно-парамедианная грыжа C5-C6 и других участков шейного отдела позвоночника чаще всего развивается вследствие чрезмерной или недостаточной физической нагрузки. Как и у других видов заболевания, ее основной симптом – сильная боль. Улучшить ситуацию поможет правильное лечение.
Подборка моих материалов по здоровью позвоночника и суставов:
Дополнительно рекомендую эти материалы и оборудование здоровья и тренировок:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
источник
С обеих сторон тела позвонка (сверху и снизу) располагается хрящевая прослойка. Внутри, точно по центру, — пульпозное ядро.
Оно состоит из мягких клеток хряща с большим содержанием гиалуроновой кислоты, которая исполняет роль амортизатора.
По окружности располагается фиброзное кольцо. Оно обеспечивает гибкость позвоночного столба.
Образовавшаяся парамедианная грыжа дисков позвоночника представляет собой выпячивание пульпозного ядра за пределы нормальной, анатомической локализации.
В зависимости от направления грыжевого выпячивания различают несколько видов грыж межпозвонковых дисков.
По местам сдвига ядра позвонка выделена определенная классификация парамедианных грыж диска позвоночника.
Они, в свою очередь, подразделяются на следующие виды:
- Центральная – направлена внутрь спинномозгового канала;
- Заднебоковая – к боковой стенке позвоночника;
- Боковая – в правый или левый бок позвоночного столба;
- Двусторонняя – вправо и влево одновременно.
Также разделяют парамедиальные грыжи по месту их локализации в позвоночном отделе: шейные (С), грудные (Th), поясничные (L), крестцовые(S).
В зависимости от направления грыжевого выпячивания каждая парамедианная грыжа дисков позвоночника имеет характерные проявления.
Данный вид грыжи образовывается преимущественно в шейном или поясничном отделе позвоночника.
Проявляется нарушением функций правой верхней и нижней конечности: онемением, потерей чувствительности, ослаблением или выпадением сухожильных рефлексов.
Часто правосторонняя парамедианная грыжа шейного отдела позвоночного столба сопровождается снижением слуха на правое ухо и падением зрения в правом глазу.
Парамедиальная грыжа слева проявляется теми же симптомами, как и при правосторонней локализации.
Помимо того, если грыжа образуется в грудном отделе позвоночника, страдает сердечная деятельность за счет сдавления симпатического столба и солнечного сплетения.
Если левосторонняя парамедианная грыжа направлена внутрь позвоночного столба, присоединяются общемозговые симптомы: тошнота, рвота, общая слабость.
В шейном отделе проявления аналогичны правосторонней парамедиальной грыже.
Для выпячивания пульпозного ядра, расположенного между четвертым и пятым позвонками поясничного отдела характерны следующие проявления:
- Непроизвольное подрагивание мышц ноги на стороне поражения;
- Снижение тактильной и температурной чувствительности;
- Слабость мышц;
- Нарушение функций тазовых органов: задержка мочеиспускания и запор.
Причина, по которой прогрессирует парамедиальная грыжа диска L4 L5, в основном длительное, нефизиологичное положение сидя, у водителей, например.
Межпозвонковая грыжа в пояснично-крестцовом отделе – самая распространенная форма заболевания.
Это связано с повышенной нагрузкой на позвоночник именно в этом отделе при любом положении тела.
В запущенных случаях парамедиальная грыжа диска L5 S1 сопровождается синдромом «конского хвоста» — тазового участка спинного мозга.
Для синдрома «ноского хвоста» характерны следующие проявления:
- Боли в пояснице, как при нагрузке, так и в состоянии покоя;
- Развитие болей на стороне поражения спинного мозга: от ягодицы до пальцев ног;
- Онемение мошонки в положении сидя;
- Недержание мочи и кала;
- Отсутствие чувствительности в ноге и ослабление мышечной силы;
- Снижение или полное выпадение сухожильных рефлексов.
Развернутая клиническая картина синдрома «конского хвоста» — прямое показание для оперативного лечения.
При отсутствии показаний для экстренного хирургического вмешательства лечение проводится консервативно.
Схема лечения парамедианных грыж предусматривает использование медикаментов следующих групп:
- Обезболивающие препараты: новокаиновые блокады, внутривенное введение спазмолитиков;
- Нестероидные противовоспалительные препараты (ортофен и его производные, диклофенак, ибупрофен);
- Миорелаксанты – препараты, снимающие мышечное напряжение;
- Медикаменты, улучшающие кровоснабжение, следовательно, питание поврежденных тканей (актовегин, солкосерил, трентал).
Используются все известные пути введения и воздействия: от внутривенного и подкожного до аэрозольного и аппаратного (ионофорез и электрофорез).
После снятия болевого синдрома лечение парамедианной грыжи предусматривает методы лечебной физкультуры и массажа.
Оперативное лечение предусматривает полное удаление межпозвоночных дисков, как верхнего, так и нижнего.
Дискэктомия проводится с применением имплантата или же без него.
Объем операции зависит от локализации грыжи, общего состояния больного и уровня квалификации медицинского учреждения.
Реабилитационные мероприятия после оперативного лечения предусматривают длительный период адаптации к привычным условиям жизнедеятельности.
Физические нагрузки ограничиваются и нарастают постепенно. Только спустя полтора-два месяца пациентам разрешается сидячая работа, не более 45 минут в день.
На протяжении восстановительного периода, в течение полугода проводятся специальные физические упражнения, физиопроцедуры и массаж.
В начальных стадиях лечение парамедианной грыжи достаточно эффективно без оперативного вмешательства, а при соблюдении врачебных рекомендаций, обострения заболевания не наблюдается в течение достаточно длительного периода времени.
источник
Грыжа межпозвоночного диска – характеризуется нарушением прочности волокон фиброзного кольца диска, вследствие чего происходит выступание фрагмента пульпозного. Ежегодно на каждые 100 тыс. жителей примерно 150 пациентам диагностируют «грыжу межпозвоночного диска». И в 80% случаев данное заболевание является осложнением давнего остеохондроза. Пик заболеваемости приходится на возраст 40-55 лет, однако позвоночные грыжи и в 25-40 лет – отнюдь, не редкость. Из общего числа больных приблизительно 20% людей нуждаются в операции.
Чаще поражается пояснично-крестцовый отдел, он отличается самой высокой подвижностью и является опорным для верхних и центральных сегментов позвоночного столба. Диски на уровне шеи значительно меньше повреждаются, и совсем в единичных случаях страдают грудные межпозвонковые элементы.
Мужчины чаще женщин сталкиваются с подобной медицинской проблемой, так как соединительные ткани мужского организма обладают немного меньшей степенью упругости и эластичности. Еще одно объяснение – мужской пол имеет большее причастие к тяжелому физическому труду. Регулярные физические нагрузки, несоизмеримые с физиологическими возможностями опорно-двигательного аппарата, – лидирующая причина, стимулирующая дегенеративные изменения в позвоночнике и, как следствие, ведущая к развитию неблагополучной патологии.
Начинается болезнь с протрузии – небольшой деформации междупозвоночной прослойки, при этом внутренние волокна фиброзного кольца повреждены, а целостность наружных его структур сохранена. При отсутствии адекватного лечения патогенез переходит в стадию истинной грыжи – пролапса. На поздних этапах заболевания кольцо разрывается, и часть ядра вываливается за границы позвонков, оказывая компрессию на спинномозговой канал и сосудисто-нервные структуры. В самом тяжелом случае происходит секвестрация – отделение ядра от диска и попадание его в спинномозговой канал. Осложненные варианты представляют огромную опасность для пациента, так как они чреваты полной или частичной парализацией конечностей.
Между телами позвонков находятся хрящевые прослойки – это межпозвоночные диски. Они состоят из кольцевидного элемента (фиброзного кольца), внутри которого находится желеобразная субстанция (пульпозное ядро), обладающая хорошей упругостью. Межпозвонковые диски являются главными амортизаторами позвоночника. При ходьбе, беге и даже в момент стояния они помогают смягчить давящее вертикальное воздействие (осевую нагрузку) на позвоночный столб и погасить колебания при движении тела.
При неблагоприятных факторах, ухудшающих метаболизм в костно-хрящевых компонентах позвоночной системы, активизируются дегенеративные и дистрофические процессы в структурообразующих единицах амортизационной прослойки, из-за чего фиброзное кольцо разрушается и надрывается. Студенистое вещество в свою очередь начинает оказывать давление на поврежденный участок, что приводит к выпячиванию диска с определенной стороны. Поскольку выступающая часть обычно располагается в непосредственной близости со спинальными нервными образованиями, происходит раздражение этих нервов, с которыми патологическое выпячивание контактирует. Таким образом, человек начинает испытывать болезненные симптомы на пострадавшем участке спины или в шее, зачастую с иррадиацией в ногу или руку.
Симптомы грыж межпозвоночных дисков зависят от локализации, размеров развившегося выпячивания, степени вовлеченности в патологический процесс спинномозговых структур. Ниже мы приводим основные симптомы, которые наблюдаются при данном заболевании:
- локальный болевой синдром (ноющий, тянущий, глубокий или стреляющий) в конкретном позвоночном сегменте, который, как правило, увеличивается при выполнении каких-либо движений;
- иррадиирущие боли, которые отдают в любую часть верхней или нижней конечности, ягодицы, стопу, плечелопаточную зону или грудную клетку;
- нарушение чувствительности (гиперестезия или гипестезия) конечности;
- мышечная слабость ноги или руки (в зависимости от локализации очага);
- тугоподвижность в определенном отделе позвоночника;
- частые головные боли, головокружение, шум в ушах, скачки АД, бессонница, шаткость походки и другие неврологические расстройства;
- дисфункция кишечника и мочеполовой системы (самопроизвольная дефекация, недержание мочи, сбой репродуктивных функций).
Так распределяются болевые зоны в зависимости от места нахождения грыжи.
Внимание! Первый признак, который должен вас насторожить и послужить мотивом безотлагательного визита к врачу, – это боль в спине или шее любой интенсивности на определенном участке.
Не можем с самого начала не коснуться вопроса армии, ведь мужской пол часто болеет данным заболеванием. Поэтому хотим сразу оповестить по поводу того, берут ли в армию, если история болезней молодого человека включает грыжу межпозвоночного диска. В большинстве случаев призывнику дают освобождение.
Рассматриваемая нами патология не позволяет осуществлять интенсивные физтренировки, а также часто сопровождается довольно серьезными осложнениями. Человеку показан особенный образ жизни: постоянный врачебный контроль, иммобилизация, соразмеренные щадящие нагрузки и строгое соблюдение лечебно-профилактического курса.
Но стоит учесть, что медкомиссия рассматривает каждый случай индивидуально, основываясь на сложность конкретной проблемы. Неосложненные, бессимптомные и легкие формы болезни не являются безусловным противопоказанием для зачисления в воинские ряды.
Чтобы получить освобождение от армии, необходимо предоставить врачебной комиссии мед. документацию (вместе со снимками) с основного места лечения, подтверждающую диагноз. На основании тяжести клинической картины будет вынесен вердикт: служба с ограничениями; запас; отсрочка, когда новобранец должен вылечиться до следующей призывной компании; полное освобождение от призыва (не годен).
Как мы ранее сказали, основополагающим фактором, провоцирующим патологию, является остеохондроз. Комплекс дегенеративно-дистрофических нарушений, отмечающийся в хрящевых тканях позвоночника. Если его не лечить, что считается почему-то вполне нормально для многих людей, на первый взгляд безобидный диагноз способен перерасти в серьезнейшую проблему – грыжу между позвонками. Обратите внимание на фото, по ним вы сможете лучше понять, как выглядит межпозвонковая прослойка в здоровом и патологически измененном состоянии. Способствуют возникновению подобных дегенераций в дисках следующие причины:
- травматические поражения костно-мышечной системы;
- избыточная масса тела;
- дефицит двигательной активности;
- чрезмерные физические нагрузки (занятия тяжелыми видами спорта, поднятие тяжестей и пр.);
- врожденная и приобретенная слабость мышечно-связочного аппарата;
- нарушенный обмен веществ в организме;
- аутоиммунные заболевания, гормональные сбои;
- различные искривления позвоночника;
- длительное пребывание в сидячем положении (часто появляется у водителей и офисных работников);
- вредные привычки, особенно курение;
- неблагоприятная наследственность и возрастное старение организма.
Правильная техника положения тела при физических работах.
Грыжа диска не только подавляет двигательные функции на местном уровне, но и угнетает транспортную ветвь нервной системы порождая целую цепочку неврологических расстройств и достаточно опасное поражение ЦНС, заканчивающееся обездвиженностью конечностей. Она же в запущенном состоянии приводит к тяжелым расстройствам работы органов малого таза, головного мозга, сердечно-сосудистой системы и прочих жизненно важных функциональных составляющих организма, которые соседствуют с участком поражения позвоночного столба.
Обычный рентген имеет низкую информативность в отношении распознавания позвоночных грыж, потому что он хорошо визуализирует костные структуры, в нашем случае – позвонки. По снимку рентгена, показывающему искаженное взаимное расположение тел позвонков (угловое смещение, сужение промежутка между ними и пр.) и наличие дистрофических признаков (остеофиты и др.), можно лишь предположить, что имеется дисковое выпячивание. Однако возможностями четкой визуализации именно мягких тканей (структур диска, спинного мозга, нервных окончаний) располагает магниторезонансная томография. Компьютерная томография является средним по информативности методом – лучше, чем рентген, но хуже, чем МРТ.
Грыжа между 3 и 4 сегментом.
Однако посетите любой тематический форум, где вы узнаете, что сначала пациенты, жалующиеся на болезненные ощущения в спине, проходят рентген. Отсюда вопрос: а почему бы сразу не отправить на высокоинформативную диагностику? Изначально специалисты выдают направление на рентгенографию, и, только получив первичные сведения о состоянии хребта, уже решают, необходимо ли дальше человеку выполнять диагностическое обследование посредством МРТ или КТ.
Динамика от начальной и до последней стадии заболевания.
Многие другие патологии, совершенно не связанные с поражением данного органа, проявляются схожими признаками, к примеру, истинные болезни сердца, почек, легких, ЖКТ. При рассеянном склерозе происходит онемение конечностей, что зачастую наблюдается и при межпозвоночной грыже. Поэтому здесь важно грамотно дифференцировать проблему. Возможно, рентген покажет идеальное состояние позвоночника, тогда дальнейшие диагностические мероприятия будут совершенно другого плана.
К какому врачу обращаться при ощущении болезненного дискомфорта в пояснице, грудных и шейных позвонках? Первоначально вам стоить посетить терапевта, он выслушает жалобы, осмотрит и направит на рентген, а также выдаст бланки на прохождение анализов мочи и кала. Далее, исходя из полученных данных первичной диагностики, врач-терапевт направит к нужному специалисту.
В профиле лечения межпозвоночных грыж дисков специализируются два основных врача: ортопед и невропатолог. Если речь идет о хирургическом вмешательстве, позвоночник оперирует нейрохирург. Кроме основных специалистов с вами будут работать физиотерапевты и инструкторы по ЛФК. Консервативная терапия проходит в амбулаторных и частично домашних условиях, оперативное вмешательство и реабилитация после нее – в пределах стационара.
Если имеется беременность, опытный специалист рекомендует щадящую консервативную терапию, не влияющую отрицательно на плод и самочувствие будущей матери. Беременным женщинам потребуется лечение по специфической схеме, поскольку его отсутствие может привести к очень плохим последствиям, вплоть до инвалидности. Операцию откладывают на послеродовой период. Обычно при беременности рекомендуются ношение бандажа, облегченная гимнастика, плавание, использование неагрессивных медикаментозных и народных средств для облегчения болей.
Дисковые выступы, размером менее 6 мм, в основном лечатся посредством симптоматической и поддерживающей терапии. Наиболее податливы консервативному лечению симптомы при легких формах. Безоперационные тактики позволяют остановить прогрессирование болезни и добиться улучшения качества жизни пациента за счет усиление кровотока и лимфотока в околопозвоночных структурах и конечностях, нормализации тонуса мышц, выгодного распределения нагрузки. Стандартная терапевтическая схема включает:
- создание временного покоя пораженной части и ношение специальных ортопедических приспособлений (корсет, бандаж, воротник);
- занятия лечебной физкультурой (разрабатывают позвоночник, повышают выносливость костно-мышечного корсета, не перегружая проблемный отдел);
- посещение физиотерапевтических процедур, например, электрофореза, ультразвука с Карипаином и др.;
- проведение сеансов массажа, мануальной терапии, кинезетерапии, горизонтальные или вертикальные вытяжения (помогают снять давление грыжи с нервных корешков, улучшить местное кровообращение и тканевое питание);
- медикаментозное лечение, а именно применение обезболивающих и противовоспалительных лекарств, хондропротекторов, миорелаксантов, витаминно-минеральных комплексов и пр.;
- соблюдение специальной диеты.
Когда консервативный подход не приносит облегчения, при этом масштабы грыжи не превысили 6-7 мм, тогда целесообразно провести нетравматичную и безболезненную процедуру, которая называется нуклеопластика. Она бывает различных видов: лазерной, холодноплазменной, электроволновой. При больших размерах (от 8 мм и более) применяется сложное оперативное вмешательство: дискэктомии (травматичная и редко применяемая тактика) или микродискэктомии (распространенный прием).
Наиболее часто эпицентр приходится на уровень l5 S1, лечение при патогенезе такой локализации важно начинать как можно раньше, еще на стадии протрузии. Поврежденный дисковый элемент с вывалившимся пульпозным ядром, расположенный между 5-м поясничным и 1-м крестцовым позвонком, представляет реальную угрозу для работоспособности ног, функционирования кишечника и мочевыделительной системы. Сразу после подтверждения диагноза немедленно приступайте к ответственной реализации всех врачебных предписаний. Никогда не занимайтесь самолечением, как лечить l5 S1 грыжу в вашем случае, скажет сугубо квалифицированный доктор, но только после пройденного вами полного обследования.
Если брать во внимание частоту поражений в шейном отделе, то в сегменте С5 С6 болезнь обнаруживается чаще всего. Несмотря на то, что лишь 8% грыж определяются в шейных межпозвоночных хрящах, любая из них считается опасной, рядом проходят важные сосуды, нервы, артерии, отвечающие за функциональность головного мозга. Крупные образования могут пережать позвоночную артерию, питающую головной мозг, и стать причиной раннего инсульта, либо повредить проводящую функцию нервных импульсов и довести до частичной или полной парализации верхних конечностей.
Любое хирургическое вмешательство возле головы, где спинной мозг соединяется с головным, сопряжено самыми большими рисками. Поэтому в районе С5 С6 лечение (5 мм – это уже много) стараются всячески ограничить интенсивными консервативными способами. Однако, к сожалению, объемы очага даже 5-6 мм считаются большими, что иногда вынуждает в экстренном порядке привлекать нейрохирургические тактики.
Оперативное вмешательство в первую очередь показано, если консервативная терапия в течение 2-3 месяцев не оказала никаких результатов. К операции могут обратиться на любой стадии, если появились выраженные осложнения. При сильной компрессии спинного мозга, спинальных нервов и сосудов, что обусловило синдром «конского хвоста», несостоятельность сгибания и разгибания стоп, мышечную атрофию и парез руки или ноги, серьезное нарушение кровоснабжения и кислородное голодание головного мозга и пр. Стадия секвестрации, в момент которой происходит отрыв грыжи от диска, требует немедленной хирургической помощи.
Положение пациента во время операции.
Микродискэктомия подразумевает совершение корректирующих и антикомпрессионных манипуляций через небольшой операционный разрез (максимум до 3 см) под контролем эндоскопа или микроскопа, без ущерба для мышечных и связочных тканей. Удалению подлежит только выпавший элемент диска, собственно, то, что мы называем грыжей. А сам диск по максимуму сохраняется. Такая малоинвазивная технология переносится легко, однако в дальнейшем, несмотря на миниинвазивность, обязательно должна последовать качественная реабилитация пациента. При безукоризненно сделанной микродискэктомии и идеально организованной восстановительной терапии можно с уверенностью рассчитывать на благоприятный прогноз.
На ранних этапах, если упорная симптоматика не дает возможности нормально жить, допустимо проведение щадящего хирургического лечения при помощи одного из методов нуклеопластики. Реконструкция диска происходит за счет воздействия на смещенное центральное ядро холодной плазмой или лазером. Холодноплазменная или лазерная энергия подается в пульпозный элемент через электрод, помещенный в тонкий зонд-проводник. Зонд под рентген-контролем вводится в ядро и специалист начинает воздействовать на него соответствующего типа излучением. Так, происходит его сжатие и втягивание провисающей массы на свое место, а вместе с этим восстановление нормальных форм диска. Реабилитация быстрая, госпитализации не требуется.
Основное лечение, как мы ранее засвидетельствовали, возможно в двух вариантах: без операции и с применением оперативных тактик. Выбор, какой в данной ситуации уместен подход, делает врач. Учитывается все: симптомы, выраженность и генерализация патоморфологических признаков, направление выпячивания, индивидуальные особенности пациента (вес, возраст, профессиональная деятельность и др.), сопутствующие патологии и т. д. Основные симптомы при наличии поясничной грыжи межпозвонковых дисков следующего плана:
- появление боли в районе поясницы, ягодичной зоне, бедре и голени, ступне;
- болевой синдром, отдающий, как правило, в одну из ног;
- чувство онемения, пощипывания, покалывания, похолодения или беганья мурашек в нижней конечности, в промежности;
- атрофический синдром (слабость) мышц ноги;
- ощущение «обруча» в нижней части спины;
- очень распространено явление, когда стопа теряет опороспособность, и при ходьбе она волочится;
- нарушения со стороны работы органов, располагающихся в полости малого таза (прямой кишки, мочевого пузыря, яичников);
- сниженная потенция у мужчин, у женщин бесплодие, проблемы с менструальным циклом.
Все пункты касаются преимущественно уже умеренной и тяжелой степени. Печально, но именно на этих этапах человек чаще всего начинает испытывать выраженный дискомфорт, что и заставляет его посетить доктора. Всегда, независимо от выраженности проявлений, назначается лечение. Форум – не место выискивать средства для решения вашей проблемы, вам срочно следует обратиться за высокоспециализированной помощью в медучреждение. В противном случае, могут случиться непоправимые последствия, при которых и хирургия не спасет. Летальный исход при возникновении грыжевой фрагментации тоже не исключается.
Как лечить поясничную грыжу межпозвоночного диска правильно, вас проинструктирует узкопрофильный специалист. Мало того, что он непосредственно знаком с настоящей клинической картиной вашей проблемной области, ему известны все тонкости и подводные камни анатомии позвоночника, меры безопасного и эффективного его лечения.
| Размер поясничной грыжи | Характеристика | |
| от 1 мм до 5 мм | легкая протрузия | амбулаторная терапия и лечение дома (физиотлечение, ЛФК, тракция позвоночника, прием хондропротекторов и др.) |
| от 6 мм до 8 мм | умеренно выраженный очаг | консервативные методы еще в силе, если не отмечается прогрессирования болезни |
| от 9 мм до 1,2 см | очень крупное выпячивание | в основном необходимо оперативное вмешательство |
| более 1,2 см | критическая стадия, опасна секвестрацией | в экстренном порядке делают операцию |
В шейном отделе грыжи по степени опасности самые коварные. Не откладывайте лечение и не игнорируйте меры профилактики, если у вас есть шейный остеохондроз, ведь именно он становится провокатором угрожающего патогенеза. Как его симптомы могут проявлять себя, вам, скорее всего, известно. Но все же, напомним:
- хруст, скрежет при различных движениях шеи;
- ощущение жжения между лопатками;
- ограниченная подвижность головы в определенном направлении (наклоны в одну из сторон, при поворотах в сторону, опускании к груди);
- напряженность шейных мышц;
- периодические или постоянные головные боли, нарушения сна;
- нарушенная координация движений при ходьбе;
- рассеянность, снижение памяти, ухудшение остроты зрения и слуха;
- неприятные ощущения в руках и голове (покалывания, онемения, мурашки и пр.).
Прогрессирование дегенеративно-дистрофических реакций, если долгое время не предпринимались соответствующие меры, способствует развитию грыжи. В зависимости от того, где она концентрируется, появляются те или иные симптомы. Рассмотрим симптоматику заболевания с локализацией С5-С6, где пролегает пучок нервных волокон, который, кстати, отвечает за иннервацию мышц плечевого и локтевого суставов, большого пальца руки:
- тремор кистей рук, потеря чувствительности в руках;
- слабость в запястье, двуглавой мышце плеча;
- сложности в поднятии и сгибании в локте руки, конечность свисает, как плеть;
- по ходу тыльной стороны предплечья ощущение онемения, ползания мурашек, жжения или покалывания;
- локальные болезненные явления, в том числе, «бьющие» от плеча до большого пальца;
- резкое падение зрения, мушки перед глазами.
Что касается размеров, то при наличии грыжи 1-5 мм рекомендовано обязательное амбулаторное лечение: лечебная гимнастика, физиотерапия и на какое-то время иммобилизация шеи при помощи шейного воротника – основные принципы. От 6 мм и более – безусловный повод к операции.
Эта зона менее склонна страдать от подобного патогенеза. Однако нельзя не оповестить людей, какие симптомы свойственны межпозвоночным грыжам, появившимся на определенном участке грудного отдела. Чаще всего наблюдаются признаки следующего характера:
- резкая, тупая, ноющая, простреливающая боль в верхней части спины (наиболее частая жалоба);
- болезненность в груди (многие воспринимают за боль в сердце), ребрах, верхней области брюшной полости, подмышечной зоне, руках (от подмышек до ладони);
- ферментная недостаточность по панкреатическому типу, диспепсия, дискинезия кишечника;
- различного рода кожные парестезии (онемение, ползание мурашек, пощипывание и др.), которые ощущаются в верхних конечностях по внутренней поверхности, в эпигастральной части живота, с передней стороны грудной клетки;
- болевой синдром и чувство слабости в плечелопаточной области;
- затруднение дыхания, ночной храп, одышка.
Если поражение не ограничивается нервными корешками и еще возникло повреждение спинного мозга, тогда неприятная симптоматика может распространиться и на ноги, мочевой пузырь и прямокишечную полость. Драматичный криз в виде паралича может произойти со всей частью тела, расположенной ниже поврежденного сегмента.
Это одна из самых распространенных и опасных разновидностей выпячивания, причем по большей мере возникающая именно в пояснично-крестцовом звене l5-S1. Данная форма может быть и в шее, преимущественно с вовлечением диска С5 С6. Под словом «дорсальная» подразумевается грыжа, при которой смещение сосредоточено непосредственно в сторону спинального канала (задняя локация). То есть, если грыжевый выступ устремлен в межпозвоночный просвет спинномозгового канала, он будет называться дорсальным. Такая грыжа в свою очередь бывает медианной (центральной) и парамедианной (под углом). Как мы сказали, это самая типичная форма заболевания, но центральные протрузии более тяжелые, потому что они как раз по серединной линии пролабируют в спинной канал.
Образование на уровне I5 S1.
Поскольку именно здесь локализуется первостепенной важности отдел ЦНС (спинной мозг) и прилегающее к нему обилие нервных сплетений, появление такого вида деформации сопровождается крайне неприятной симптоматикой, более изощренным комплексом неврологических признаков. А при отсутствии адекватного лечения – перекрытием просвета канала и парализацией конечностей. Причины развития такие же, как и у всех остальных грыж.
Фораминальная грыжа и протрузия – это дисковое выбухание, обращенное в апертуру, где выходят корешки нервов. Иными словами очаг мигрирует в самое узкое отверстие в позвоночнике, которое на латинском языке называется «foramen» (межпозвонковое отверстие). Данный отсек образован задними дужками двух соседних тел позвонков. В нем свободно размещаются спинные нервы. При появлении постороннего тела, тем более крупных размеров, происходит их притеснение, раздражение и воспаление, пережатие.
Это тоже один из тревожных диагнозов, отличающийся от прочих стремительной прогрессией. Он вызывает так называемый нейрокомпрессионный синдром, а именно, сдавливание корешков, что дает о себе знать резко возникающими, ярко выраженными, локальными приступами болями, что заставляет человека принимать вынужденную приспособительную позу. При смене положения болевой синдром только усиливается. Анальгетики и НПВС дают кратковременный и малозначительный эффект.
От стойкой мучительной боли, которую купировать не получается, избавляет операция. Такой фатальный этап, как секвестрация, наступает за достаточно короткие сроки после образования протрузии. К счастью, данная классификация болезни диагностируется достаточно редко, из общего количества всех возможных вариаций выпячивания на ее долю приходится 7%.
Лечебно-медикаментозные блокады в виде гормональных уколов, которые делаются непосредственно в больную область, нельзя выполнять себе самому! Это слишком сложная манипуляция, требующая высокой точности введения иглы и отменного профессионализма. Локально кортикостероиды показаны в самых крайних ситуациях, если имеются изнуряющие болевые признаки, которые не проходят после применения НПВС. И запомните, гормоны не рассасывают грыжу, а только снимают местный отек, благодаря чему сокращается давление на окончания нервов.
Такое обозначение, как l4 l5, обозначает, что между 4 и 5 поясничными позвонками целостность хрящевой прокладки нарушена. В этом объекте затрагивается нерв L4, входящий в структуру одного большого нерва – седалищного. Если учитывать соответствующий отдел позвоночного столба, подобные повреждения диска l4 l5 (лечение срочно необходимо!) образуются в 46% случаев. В 48 % – между пятым поясничным телом и S1 (первым крестцовым), что не намного чаще.
Зона l4 l5, очаг указан стрелками.
Плоская сублигаментарная грыжа l4-l5, известная в медицине как грыжевой секвестр, является заключительной стадией заболевания. При таком неблагополучном развитии содержимое диска (студенистое ядро) по частям начинает стекать в полость позвоночного канала, что чревато полным исчезновением произвольных движений в конечности. При начавшемся сублигаментарном процессе человеку даже чихание и покашливание доставляют неимоверную боль в виде жуткого прострела в поясницу, не говоря уже о совершении физических задач. В 80% финальный этап заканчивается инвалидностью. Если экстренно произвести хирургическое лечение, а после него хорошо реабилитироваться, можно на 70-80 % надеяться на восстановление опорных и локомоторных функций, максимально приближенных норме.
Клинически болезнь в этом месте проявляется по-особенному, поэтому отличить ее от проблемы, к примеру с шейной зоной С4 С5, несложно. Во-первых, присутствует гипералгезия местного характера (стреляет, ноет, тянет в пояснице), а также отмечается боль с иррадиацией в правую или левую ногу. Кроме того, больной жалуется на то, что нога немеет, особенно в районе голени и стопы, а также в недостаточном объеме сгибается в колене или в области лодыжки ощущается мышечно-связочная слабость. Дополнительно могут сопутствовать повышенное потоотделение, «мраморность» кожных покровов, появившееся искривление позвоночника.
Не спите на жесткой кровати, не ложитесь и не садитесь на прохладную поверхность. При межпозвонковых грыжах, о чем предупреждают специалисты по ортопедической части, это делать строго противопоказано.
Международная классификация болезней 10 пересмотра, или сокращенно МКБ, является нормативным документом, включающим все известные заболевания человека, каждому из которых присвоен свой буквенно-цифровой код. Благодаря преобразованию словесной формулировки диагноза в кодовое значение обеспечивается удобство сбора, архивирования, извлечения, анализа, обмена данных в международном формате о том или ином заболевании. МКБ позволяет придерживаться единой стандартизации в отношении диагностики и методологических принципов в терапии отдельно взятой патологии. Проще говоря, это справочная сеть, которая предназначена для работников медицины и здравоохранения.
Пациенты могут встретить непонятное сокращение, к примеру, в медицинской документации по нетрудоспособности. Ну что ж, чтобы вы не озадачивались, увидев в выписке непонятные буквы и цифры, попробуем проинформировать вас в этом вопросе. Итак, согласно международному классификатору, код по МКБ позвоночным грыжам назначается строго с учетом типа и места поражения.
- Так как заболевание относится к группе «Болезни костно-мышечной системы и соединительной ткани», коим присвоена латинская буква «М», то она и будет начинать код.
- Далее идет определенное двузначное число из категории «Дорсопатия», где 50 – это поражения шейного отдела позвоночника, 51 – грудного, поясничного и крестцового.
- Затем ставится точка, а после нее вводится еще одна цифра из диапазона 0-9, которая будет уточнять клиническую картину.
Для шейной области, включая шейно-грудную, к примеру, 0 – это грыжа с миелопатией, 1 – с радикулопатией и т.д. Для грудной/поясничной/крестцовой зон: 0 и 1 – аналогичные уточнения; 2 – другого характера смещение (Люмбаго); 3 – образование, протекающее без неврологических признаков (то же самое и с шеей); 4 – ставится при известных всем грыжах Шморля, и так далее. Чтобы стало понятнее, приводим пример полного диагноза в сокращенном варианте узелка Шморля: М51.4. Если диагноз не уточнен, требуется проведение дополнительного уточняющего обследования, тогда М50.9 или М51.9. Хотя вам МКБ коды в принципе не нужны, вполне будет достаточно поверхностного представления, что это такое.
Диск, образующий амортизационную «подушку» на уровне Т6 Т7, что соответствует грудной зоне, практически никогда не повреждается. Связано это с тем, что именно в этой части позвоночная конструкция очень надежно зафиксирована мышечным корсетом. Однако и на 100 % не исключается деструкция диска Т6 Т7 со всеми вытекающими последствиями. Пусть мизерный процент, но он есть. Поэтому при ощущении некоторых неудобств болезненного плана промеж лопаток и/или в подреберье необходима качественная дифференциальная диагностика, чтобы исключить патологии схожие по симптоматике:
- воспаление легких и плеврит;
- абсцедирующая пневмония;
- сердечный инфаркт;
- стенокардия;
- перикардит, миокардит;
- воспаление пищевода, поджелудочной железы, слизистой желудка и пр.
При подтверждении того, что беспокойные признаки связаны с парамедианной протрузией, пролапсом грудной межпозвонковой пластины, нужно начать борьбу с ней. Ведь осложнения могут быть ужасными, – парез и паралич всех частей тела, которые находятся ниже очаговой точки.
В абсолютно любой зоне патологические изменения дискового элемента способны принести немало страданий, как психологических, так и физических. Они же суровы и беспощадны, если лечебно-оздоровительных мер не последовало вовремя. Всегда будьте на чеку, не шутите с позвоночником, который дарит нам самое ценное – способность двигаться, чтобы потом не жалеть об утерянном времени, когда еще можно было обойтись консервативными методами.
Жизнь превращается в мучения при нарушении работы опорно-двигательного аппарата.
Ортопедия, травматология, нейрохирургия, реабилитация позвоночника – гордость Чешской республики, это известно всему свету. Здесь перворазрядно владеют всеми эффективными способами современной физиотерапии и спинальной хирургии, что исключает неудовлетворительные результаты. Чешские специалисты – врачи с большой буквы, которые ценятся во всем мире. Прекрасную репутацию завоевала клиника Artusmed, где ставят на ноги даже, казалось бы, безнадежных пациентов. Огромное преимущество Чехии – это качество лечения, сравнимое с немецким и израильским и низкая стоимость.
Наши пациенты — наша гордость!
https://www.mayoclinic.org/diseases-conditions/herniated-disk/symptoms-causes/syc-20354095
https://www.aans.org/Patients/Neurosurgical-Conditions-and-Treatments/Herniated-Disc
https://orthoinfo.aaos.org/en/diseases—conditions/herniated-disk/
источник