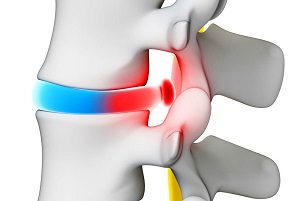
Грыжа позвоночника – это выпячивание части студенистого ядра межпозвоночного диска сквозь разрыв фиброзного кольца.
Причин появления таких деформаций множество, а вот избавление, как правило, предусматривает два метода:
Однако ни один из методов не дает стопроцентную гарантию избавления. Порой вскоре после операции на позвоночнике может произойти рецидив межпозвоночной грыжи , а это повторение болезни со всей ее симптоматикой.
При любом методе избавления от болезни сохраняется опасность повторения. Согласно исследованиям, рецидив грыжи после операции может быть вызван рядом причин:
- не соблюдаются рекомендации врача во время восстановительного периода;
- пациент проявляет чрезмерную физическую активность;
- физические нагрузки сверх рекомендованных;
- не выполняется лечебная гимнастика и другие послеоперационные процедуры;
- отсутствие болей и других симптомов пациент принимает за полное выздоровление, резко возвращаясь к прежнему режиму жизни;
- возможны осложнения в виде нагноения, кровотечения;
- изначально запущенный случай болезни;
- новые травмы;
- спайки , другие дегенеративные изменения тканей после операции;
- ошибочно выбранный метод терапии и операции.
Клиническая картина практически полностью совпадает с симптомами первичной патологии, но при этом отмечаются ухудшения:
- ощущаются сильные боли, порой они интенсивнее, чем в дооперационный период;
- рентгеновские снимки показывают ухудшение неврологического дефицита по сравнению с первичной грыжей;
- в ряде случаев нарушаются функции нижних конечностей, органов малого таза;
- отмечаются боли, не связанные напрямую с межпозвоночной грыжей, такие, как головная боль , боль за грудиной и т.д.
Самый худший результат, к которому может привести рецидив, – паралич и парез конечностей.
Лечение повторного проявления болезни заключается в:
Кроме прочего, рекомендуется проведение МРТ в динамике. Согласно этим исследованиям выносится решение о целесообразности того или иного лечения и о необходимости повторного оперативного вмешательства.
Если после нескольких хирургических вмешательств улучшение не наступает, то возможным результатом является необходимость установки имплантата на место пораженного диска.
Хирургические манипуляции, направленные на удаление грыжи диска, устраняют только последствия дегенеративно-дистрофического процесса, зато провоцируют стремительное развитие разрушительного процесса в целом.
Поэтому одна, две, даже три операции не гарантируют полного избавления от заболевания. Более того, зачастую рецидив грыжи позвоночника наблюдается уже спустя месяц после первого оперативного вмешательства.
Так что же делать? Оперироваться или нет? Однозначный ответ может дать лишь доктор после проведения ряда исследований и анализов .
Бывает, что операция – это единственный шанс пациента вернуться к нормальному образу жизни, даже при условии, что их будет несколько.
Для женщин оперативное вмешательство бывает единственным шансом стать матерью, ведь заболевания спины – плохой спутник при беременности .
Зачастую пациенту предлагается неоперационный метод избавления от болезни. Это значительно безопаснее, чем послеоперационный период, долгая реабилитация , которая все равно в итоге может привести к рецидиву после удаления грыжи позвоночника .
Согласно статистике, полное выздоровление после удаления наблюдается лишь у 30% заболевших, у 50% восстанавливается функциональность позвоночника, но риск повторения остается.
Помните, что хирургическое вмешательство необходимо только согласно исследованиям и только тогда, когда другие методы не принесли необходимых результатов.
Ни один хирург не даст стопроцентную гарантию, что болезнь после оперативного вмешательства не станет прогрессировать и не повторится.
Поэтому лучше постараться не допустить деформаций позвоночника, ибо расплачиваться за незначительные травмы порой приходится всю жизнь.
Полную картину видит и знает только лечащий хирург, но при возможности лучше обследоваться в нескольких клиниках, чтобы иметь возможность выбрать наиболее приемлемый, эффективный способ избавления от болезни.
Для предотвращения обострения или прогрессирования заболевания, необходимо тщательно соблюдать рекомендации лечащего врача, неважно, какой метод первоначального лечения выбран – консервативный или оперативный.
Как правило, рекомендации следующие:
- вовремя принимать медикаментозное лечение;
- делать специальную гимнастику и пройти курс ЛФК;
- при необходимости посещать мануального терапевта;
- ограничить или полностью исключить поднятие тяжестей ;
- соблюдать режим;
- правильно питаться;
- носить специальный корсет для поддержки позвоночника и т.п.
Необходимо помнить, что излечение позвоночной грыжи не происходит моментально, сиюминутного исцеления не случится.
Только соблюдая требования и рекомендации доктора, можно продлить жизнь без боли спины и укрепить свое здоровье.
Подборка моих материалов по здоровью позвоночника и суставов:
Дополнительно рекомендую эти материалы и оборудование здоровья и тренировок:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
источник
Не исключено, что после удаления межпозвоночной грыжи, она вновь может возникнуть на прежнем месте. Рецидив грыжи позвоночника наблюдается как у людей, перенесших оперативное вмешательство, так и у тех, кто лечит патологию консервативным путем. Несмотря на современный подход к излечиванию этого заболевания и инновационные технологии в хирургии, врачи не дают 100% гарантий, что даже после операции диагноз не вернется. Чтобы повторно не столкнуться с грыжей, пациенту рекомендуется придерживаться всех рекомендаций врачей.
Повторная грыжа на позвоночнике отмечается у больных не так уж и часто. При правильном и своевременно начатом лечении людям удается навсегда побороть недуг и предупредить его рецидив в дальнейшем. Обычно диагностируют грыжевой дефект на месте предыдущего в следующих случаях:
- Несоблюдение специального послеоперационного режима. Зачастую эта проблема отмечается в детском возрасте.
- Чрезмерная двигательная активность.
- Полученные травмы.
- Подъем предметов, массой более 1,5 кг.
- Появление кровотечений, нагноения после оперативного вмешательства.
- Изменение тканевых структур в результате наследственности или отказа от вредных привычек.
- Деформация ткани, окружающей прооперированный участок. Вследствие этого ухудшается срастание швов и затягивается приживление искусственного имплантата.
- Неверно подобранный метод хирургического вмешательства.
Вернуться к оглавлению
В большинстве случаев на повторную грыжу указывают те же симптомы, что и на первоначальную. В зоне проведения предыдущей операции над поверхностью тела образуется выпуклость, имеющая вследствие рубцовых изменений плотную консистенцию. Это относится к паховой, пупочной или грыже, местом локализации которой стала белая линия живота. В результате больного начинают беспокоить следующие симптомы:
Большинство рецидивных грыж поддаются консервативному лечению значительно хуже. Терапевтический курс подразумевает прием лекарственных препаратов, выполнение физиопроцедур, основная функция которых укрепить мышцы пресса, если выпуклость образовалась в паху, зоне пупка либо повысить прочность мышечной ткани спины, когда грыжа поразила межпозвоночные диски шейного, поясничного отдела.
При повторном грыжевом образовании более результативным будет хирургическое вмешательство, однако, перед ним необходимо провести противовоспалительную терапию и укрепить организм больного.
Этот способ терапии межпозвоночных дефектов подразумевает нейрохирургическое вмешательство. Для иссечения грыжи делается небольшой разрез. Весомым преимуществом такой операции по удалению грыжевого образования является быстрое восстановление и отсутствие болей. Реабилитационный период занимает в среднем 2—3 недели.
Все больше стала пользоваться спросом операция по иссечению грыжевого дефекта посредством специального оборудования. Весь процесс проведения хирургического лечения можно наблюдать на мониторе. Этот метод не требует длительного реабилитационного периода, поэтому уже через 24 часа после операции больной может передвигаться. При удалении грыжи эндоскопическим путем риск возникновения осложнений сводится к нулю.
Удалить грыжу можно и при помощи лазера. Процедура осуществляется следующим образом:
- вводят в болезненный участок специальную иглу, а через нее наконечник-световод;
- нагревают грыжевое образование до 70-ти градусов, исключая деформацию межпозвоночного диска;
- происходит испарение жидкости и уменьшение размера грыжи.
Реабилитационный период после проведения такой операции занимает больше времени, а болезненная симптоматика проходит только спустя несколько месяцев. При лазеротерапии укрепляется костная ткань позвоночного столба, сокращается вероятность разрушения диска и предотвращается возможность рецидивирующего образования грыжи на предыдущем месте.
Если костная ткань повреждена сильно либо существует необходимость в укреплении позвоночника, больному может быть назначена вертебропластика. Укрепление осуществляется с помощью специальной медицинской пластмассы или костного цемента. В результате предотвращается последующая деформация межпозвонковых дисков и стабилизируется позвоночник.
Ни одно лечебное мероприятие не дает полной гарантии, что грыжа не возникнет вновь. Однако если придерживаться рекомендаций врачей, то удастся предотвратить ее повторное возникновение. Так, категорически запрещается поднимать тяжести, употреблять жирную, жареную и другую пищу, которая способствует повышению массы тела. В реабилитационный период для более скорого восстановления следует проводить физиопроцедуры, посещать бассейн, массаж, лечебно-физическую культуру. Лучшей профилактикой рецидивов будет правильно организованная предоперационная подготовка и профессиональная техника грыжеиссечения.
источник
Операция по удалению межпозвоночной грыжи чревата осложнениями, к которым относится рецидив — повторное возникновение выпячивания в одном и том же межпозвоночном диске. Причиной рецидива после удаления межпозвоночной грыжи является физическая нагрузка, повторные травмы, резкое движение после неудобной позы. Хирургическое вмешательство дает шансы на возвращение полной трудоспособности, а при сложных формах патологии становится единственным способом лечения, позволяющей избежать инвалидности.
После операции чаще всего случаются такие осложнения:
- Последствия после грыжи поясничного отдела. Если не провести вовремя лечение, пациента не может длительное время нормально двигаться, в связи с чем могут возникнуть проблемы с органами в области малого таза. Кроме этого, теряется чувствительность конечностей, мышцы постепенно атрофируются. Процесс сопровождается отеками, болью.
- Грыжа шейного отдела. Заболевание опасно в силу того, что находится близко к мозгу. Сопровождается хроническими головными болями, проблемами с памятью.
- Развитие радикулита или артроза позвоночника. Возникает острая боль, которая начинает усиливаться со сменой положения тела и при подъеме тяжелых предметов. Человек не может разогнуться, повернуться.
- Невыполнение рекомендаций врача в период восстановления.
- Физические нагрузки, превышающие дозволенные.
- Игнор лечебной гимнастики и остальных процедур, которые необходимо выполнять после операции.
- Поведение, соответствующее поведению здорового человека из-за отсутствия боли и других симптомов.
- Слишком быстрое возвращение к обычному режиму.
- Запущенное с самого начала заболевание.
- Дегенеративные процессы, которые начали развиваться в тканях после операции (травмы, спайки).
- Вид терапии или операции были выбраны ошибочно.

Симптомы повторной грыжи аналогичны первичному заболеванию, но наблюдаются некоторые ухудшения:
- сильные боли, иногда интенсивнее, чем до операции;
- неврологический дефицит, который проявляется в результате повреждения спинного мозга;
- нарушение в функционировании нижних конечностей и органов малого таза;
- нагноения, кровотечения;
- боли в спине;
- полный или частичный паралич конечностей.
Для лечения рецидива грыжи позвоночника не всегда требуется повторная операция. Сначала проводится не операционный способ решения проблемы, который является более безопасным, не требует длительного послеоперационного процесса. Терапия состоит из медикаментозного лечения и лечебно-профилактических процедур:
- прием препаратов противовоспалительного действия и витаминного комплекса;
- специальная гимнастика, которую нужно делать систематически;
- назначение мануальной и магнитно-резонансной терапии.

Выбор методов лечения принимается исходя из результатов проведенного обследования. Нужна операция или нет станет ясно тогда, когда не будет достигнут положительный результат после 4—6 недель лечения. Одно или несколько хирургических вмешательств позволяют удалить повторную грыжу, но не дают гарантии полного выздоровления. Нередко рецидив грыжи происходит по прошествии месяца после первой операции. В независимости от того какой метод лечения выбран для предотвращения обострений и развития заболевания, следует придерживаться рекомендаций врача:
- прием медикаментов;
- лечебная гимнастика;
- ЛФК;
- посещение мануального терапевта;
- ограничение или исключение подъема тяжелых предметов;
- соблюдение специального режима;
- правильное питание;
- ношение корсета для поддержки позвоночника.
Позвоночная грыжа быстро не лечится, мгновенного исцеления не произойдет. В будущем также важна профилактика защемления межпозвоночных дисков, поскольку операция не дает полной уверенности в полном выздоровлении. Больным с неоднократными рецидивами грыжи с целью недопущения их повтора, может быть назначен спондилодез. Это хирургическая процедура, которая состоит с удаления межпозвоночного диска и слияния 2-х смежных позвонков.
источник
Как показывает практический опыт, 1/5 часть из общего количества пациентов при таком диагнозе нуждается в хирургическом лечении. Практически 50% из числа всех существующих вмешательств на позвоночнике выполняются именно по поводу удаления межпозвонковых грыж. Например, в США ежегодно оперируют 200-300 тыс. человек, у которых диагностирована неблагополучная клиническая картина в структурах позвоночных дисков.
Но даже при успешно проведенных манипуляциях, у части пациентов (примерно у 25%) остается или через какое-то время рецидивирует корешковый синдром, сохраняются или возникают неврологические и двигательные расстройства. Клиническое обследование больных, которые попали в группу людей с неудовлетворительными результатами, установило, что причинами синдрома неудачно прооперированного позвоночника по большей мере являются:
- рецидивы грыжеообразования на том же уровне (8%);
- сужение позвоночного канала из-за экзостозов и артроза межпозвоночных суставов (4,5%);
- появление грыжи на смежном с прооперированным сегментом диске (3,5%);
- образование патологических рубцов и спаек в позвоночном канале (3%);
- рубцово-спаечных образований в нервных корешках (3%)
- постоперационные псевдоменингоцеле и спинально-эпидуральные гематомы (1%).
Зоны, куда может отдаваться болевой синдром.
Как можно проследить, особенную тревогу вызывают рецидивы заболевания в том же месте, где производилась резекция грыжевой ткани. И довольно часто – это следствие допущенных ошибок и неточностей в ходе реабилитационного периода, игнорирование в отдаленные сроки требований и ограничений, касающихся повседневного образа жизни. Кто после качественной реабилитации продолжил восстановление в санатории, меньше остальных рискуют столкнуться с последствиями. Поэтому этот факт нужно принять к сведению всем пациентам, поскольку закрепление достигнутых функциональных результатов сразу по окончании основной реабилитационной программы играет далеко не второстепенную роль.
По поводу осложнений на форум часто приходят письма, где пациенты винят в их появлении нейрохирургов, которые плохо сделали операцию. Непосредственно хирургия в разы реже становится виновницей неблагополучного прогноза. Современные нейрохирургические технологии сегодня великолепно продуманы от создания безопасного доступа до ультраточной визуализации, они отлично изучены, освоены и отточены до мелочей спинальными хирургами.
Отечественные клиники не имеют отлаженной системой реабилитации. Поэтому во многих наших больницах, соотношение последствий оперативного вмешательства и неграмотного послеоперационного восстановления примерно равное – 50/50. Люди, прооперированные, к примеру, в России, на жизнь после операции жалуются слишком часто, ее качество не всегда такое, о котором мечтали пациенты. Эффективность операций в целом по России – 80%.
От врача зависит 99% успеха лечения.
Поэтому лучше проходить операцию, чтобы гарантировано не стать жертвой неквалифицированных действий горе-хирурга, в ведущих зарубежных странах по хирургии позвоночника и опорно-двигательного аппарата (в Чехии, Германии, Израиле). Даже самые сложные в техническом плане манипуляции здесь вам проведут «чисто», безукоризненность ответственной процедуры обеспечена на 98%-100%.
Очень значимо и реабилитационное пособие получить качественно и в полном объеме, а вот эту часть лечебного процесса могут предоставить уже далеко не все зарубежные страны-лидеры. Нигде, кроме Чехии, программа операции по удалению грыжи позвоночника не учитывает нормальный курс реабилитационной терапии. Кроме того, стоимость полноценной чешской программы высокопрофессионального комплексного лечения в 2-3 раза ниже, чем цена в Германии и Израиле только на одну услугу врача-хирурга. Прогнозы на благополучный послеоперационный исход в Чехии – 95%-100%.
Мы не будем перечислять все пункты инструкции, она вам известна, поскольку всегда выдается на руки при выписке из стационара. Но вот о некоторых неосвещенных в выданной инструкции требованиях, о чем чаще всего на форумах спрашивают пациенты, считаем нужным осведомить. Итак, два самых распространенных вопроса: разрешена ли баня после операции и когда можно заниматься сексом?
- Где-то можно вычитать, что баня – это самое то против спаечно-рубцового процесса после удаления позвоночной грыжи. Внимание! Этот факт не имеет клинических подтверждений. Более того, в баню ходить запрещено после операции минимум 6 месяцев, а еще лучше год. Температурные процедуры, это стимуляторы метаболизма и нормализации функций организма и если имеется хотя бы малый признак внутреннего или наружного воспаления в зоне операционного поля, они же могут так же интенсивно и простимулировать прогрессирование воспалительной реакции. Парная способна вызвать отек операционной раны, расхождение «свежих» швов. А это – благоприятная среда для попадания патогенных бактерий и развития гнойно-инфекционного патогенеза.
- Что касается секса, его следует ненадолго исключить. Обычно врачи не советуют возобновлять половую активность как минимум 14 дней со дня вмешательства. И даже с этого момента, пока вы окончательно не восстановитесь, сексуальный контакт должен быть максимально безопасным. Вы должны быть пассивным партнером. Чтобы не причинить травму прооперированной части хребта, секс допускается щадящего типа, не отличающийся высоким напряжением. Правило отсутствия избыточной нагрузки на позвоночник, в частности на пояснично-крестцовый отдел (чаще грыжи удаляют именно в этом сегменте), должно соблюдаться примерно 6 месяцев.
Важно! Чтобы добиться полноценного восстановления качества жизни и избежать последствий, соблюдайте в строгости все противопоказания и показания, которые изложены в памятке, выданной вам при выписке из хирургического стационара. И непременно продолжите восстановление в реабилитационном центре. Стандартный срок обязательной реабилитации при условии положительной динамики составляет 3 месяца.
В первую очередь любое оперативное вмешательство, выполняемое при грыже позвоночника, преследует декомпрессию нервных структур, чтобы избавить пациента от неврологического дефицита и мучительной боли в спине и конечностях. Если чувствительность не возобновилась, а боли не устранены, можно говорить либо об остаточных симптомах, либо о последствиях. Болевой синдром в районе раны в ранний период наблюдается практически у всех, как нормальная реакция организма на операционную травму. Когда шов хорошо заживет, что обычно происходит в течение 3-7 дней, локальные болезненные признаки ликвидируются.
Постоперационным осложнением считается рецидив грыжи, встречаемость – 11,5% случаев из 100%. Произойти он может как в прооперированном сегменте (8%), так и на совершенно других сегментарных уровнях (3,5%). Полных гарантий, что грыжевое выпячивание не возникнет в ближнем или отдаленном будущем, вам не даст ни один оперирующий хирург, даже самый успешный. Однако можно максимально обезопасить себя от очередного формирования злополучного процесса в дисках позвоночника. И от пациента здесь очень многое зависит!
Вы должны четко понимать, что полноценная медреабилитация после процедуры удаления существенно сокращает вероятность повторного возвращения патологии, в связи с чем не должны отступать ни на шаг от предложенной реабилитологом и хирургом индивидуальной программы послеоперационного лечения. По максимуму предупредить данное последствие помогают интенсивные физические методы – ЛФК, физиотерапия, строго дозированный режим физической активности и пр.
Техника операции на видео:
Кроме того, человек должен знать, когда можно садиться, так как преждевременная отмена запрета на положение «сидя» – нередкая причина развития повторных деформаций хрящевых структур диска. Обычно запрещается сидеть 4-6 недель, но продолжительность сроков должен устанавливать в любом случае врач. Также вы обязаны носить корсет для позвоночника, который поможет быстрее восстановиться проблемному отделу и внести свою лепту в профилактику последствий. А вот относительно того, как долго ортопедическое устройство придется использовать, тоже определяется сугубо компетентным специалистом с учетом клинических данных по динамике восстановления.
Кто-то восстанавливается согласно плану – через 3 месяца, а кому-то может понадобиться и увеличить длительность восстановительного периода еще на несколько месяцев. Сроки напрямую зависят от индивидуальных особенностей организма к функциональному восстановлению, дооперационного состояния больного, объема и сложности проведенной операции. Но и после выздоровления делайте регулярно зарядку и соблюдайте все меры предосторожности. Не подвергайте себя недопустимым нагрузкам, так как даже поднятие тяжеловесного предмета способно вернуть заболевание.
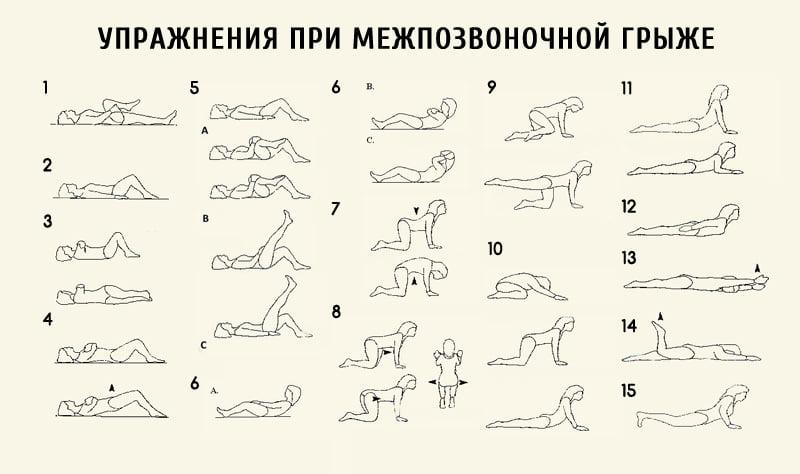
Этот комплекс выполняется как до, так и после операции. Но с согласия врача.
Остаточные боли могут еще какой-то период сохраняться, особенно у людей, поступивших в лечебное учреждение изначально с серьезными вертеброгенными нарушениями, которые прогрессировали слишком продолжительное время. По мере восстановления нервной ткани и мышечных структур неприятные симптомы, не устранившиеся сразу после вмешательства, постепенно будут утихать. Но примите к сведению, что сами по себе, без надлежащего послеоперационного лечения, они не только не пройдут, но и могут приобрести стойкую хроническую форму, иногда с необратимым характером.
Будьте бдительны! Если вас беспокоит боль после удаления грыжи, нужна консультация нейрохирурга! Не пытайтесь связываться с онлайн-докторами через интернет, они вам ничем не помогут, так как не имеют ни малейшего представления об особенностях вашего клинического случая, нюансах хирургического вмешательства, специфике вашего восстановления.
Все хотят получить ответ на наиболее волнующий вопрос: опасна ли операция по поводу грыжи позвоночника? Абсолютно у каждого оперативного метода лечения есть риски возможного развития осложнений. В нашем случае опасность операции тоже не исключается, и в доминирующем количестве она состоит в появлении рецидива, который решается повторным вмешательством. Безусловно, особенное значение еще играет качество интраоперационного сеанса, но, как правило, в преуспевающих клиниках операция проходит благополучно.
Уважаемый доктор Антон Епифанов, один из немногих в русскоязычной среде подробно объясняет опасность операций на позвоночнике, за что ему большая благодарность:
Какими могут быть интраоперационные последствия? Преимущественно они связаны с ранением нерва или твердой мозговой оболочки спинного мозга.- Первое осложнение будет проявляться болями и нарушением чувствительности в ногах или руках, в зависимости от места нахождения травмированного нерва. Если нервная структура повреждена сильно, прогноз на ее восстановление, к сожалению, неутешительный.
- При повреждении твердой спинномозговой оболочки, если хирург своевременно обнаружил причиненный дефект, он его ушьет. В противном случае будет вытекать спинномозговая жидкость. Нарушенная циркуляция ликвора вызовет проблемы с внутричерепным давлением и, как следствие, пациент будет испытывать сильные головные боли. Твердая оболочка может зажить самостоятельно, примерно за 2 недели.
Негативные реакции бывают и послеоперационными, ранние и поздние:
- К ранним осложнениям относят гнойно-септические процессы, в числе которых эпидурит, остеомиелит, нагноение шва, пневмония. Кроме того, в группу ранних постоперационных последствий входят тромбоз глубоких вен нижних конечностей и тромбоэмболия легких.
- Поздние негативные реакции – это повторные рецидивы, вторичные дегенеративно-дистрофические патологии. Сюда же входят грубые рубцово-спаечные разрастания, которые в свою очередь сдавливают нервные образования, что, как и при межпозвоночных грыжах, проявляется болевым синдромом и/или парестезиями, распространяющимися по ходу защемленного нерва.
Если операция проходила на образцовом уровне, соблюдены все профилактические меры и безупречно выполняются врачебные рекомендации, вероятность возникновения любых последствий сводится к самому предельному минимуму.
источник

Восстановление после операции на позвоночнике призвано возвратить человека к привычному образу жизни и является не менее важной частью всего комплекса лечения.
При несоблюдении правил реабилитации положение усугубляется с каждым днем.
- сдавливании нервов, провоцирующем боль в пояснице;
- сколиозе с углом искривления больше 40 градусов;
- прогрессирующих искривлениях позвоночника;
- деформациях позвоночного столба, из-за которых сдавливаются внутренние органы;
- ярко выраженном дефекте внешнего вида из-за горба;
- некоторых переломах позвоночника;
- развитии позвоночной нестабильности;
- позвонковых грыжах с разрывами и воспалением нервов.
- дискэктомия — иссечение грыжи диска;
- ламинэктомия — процедура удаления кости, расположенной над спинномозговым каналом;
- артродез — сращивание нескольких костей позвоночника;
- вертебропластика — введение костного цемента в пораженные позвонки;
- имплантация искусственных дисков.
Восстановление после вмешательства – набор мероприятий, прописанных лечащим доктором.
Главная цель реабилитации – улучшение самочувствия человека и способности самостоятельно двигаться, заниматься стандартными вещами.
Восстановление после процедуры помогает быстрее приспособиться к ограниченным возможностям. Нельзя пренебрегать им даже при несущественных неврологических отклонениях.
Реабилитационные меры состоят в назначении лекарств, физиотерапии, массаже, лечебной гимнастике, мануальной терапии, иглорефлексотерапии и санаторном 
Кроме того, больному следует вести здоровый образ жизни, не поднимать тяжести, избегать переохлаждений, стрессов, продолжительного однообразной работы в одном положении, следить за весом, не делать резких движений на не подготовленные мышцы.
Реабилитация после вмешательства на позвоночном столбе ставит целью нейтрализовать последствия, вынужденные компенсации от неправильных нагрузок на осевую и периферическую части скелета вместе с неправильными стереотипами, формировавшимися у человека годами.
Набор способов, действий и приёмов зависит от течения болезни, особенностей организма и давности консервативного лечения.
Так как последнее без нейтрализации главной причины нарушения имеет симптоматический характер, и поэтому провоцирует возникновение компенсаторных патологических перестроек.
Реабилитация начинается практически сразу после операции, будь то иссеченая грыжа позвоночника или любое другое вмешательство.
Врач проводит осмотр больного. После анализа ответов больного и результатов осмотра, лечащий врач должен определить оптимальный способ помощи.
Далее будет разработан план лечения, состоящий из разных процедур и упражнений, которые помогут восстановиться, уменьшить боль, позволят выполнять повседневную работу. План так же включает прогноз, которого постарается достичь доктор вместе с больным после осуществленного лечения.
Восстановление осуществляется в три этапа:
- Задача первого — нейтрализация боли, парезов, онемения и компенсация перекосов тела.
- Второй нацелен на борьбу с ограничениями и нормализацию общего состояния.
- Третий — на восстановление целостности и прочности опорно-двигательной системы, устранение ограничений для занятий физкультурой.

Подобные мероприятия, в принципе, дают эффект и в той ситуации, когда между процедурой и курсом реабилитации прошло много времени.
Современная медицина предлагает большой арсенал методов восстановления.
К основным методам относят:
- Лечебная физкультура. Еще не придумано более действенного способа восстановления после операций. Как известно, одно из неприятнейших последствий вмешательства – нарушение подвижности и, как результат, проблемы с кровообращением. Упражнения нормализуют тонус мышц, кровоток и помогают скорее вернуться в норму.
- Физиотерапия – лечение посредством тепла, холода, ультразвука, электротока, магнитного поля, лазера. Она активизирует процессы заживления ран и нейтрализует боль, восстанавливает циркуляцию крови в тканях. После процедуры больной вынужден долго лежать или сидеть. Чтобы уменьшить последствия долгой неподвижности, используют специальные тренажеры, в которых человек может принять вертикальное положение.
- Лечебный массаж полезен при многих нарушениях работы организма. Он позволяет вернуть чувствительность, восстановить кровоснабжение, избежать пролежней и разработать слабые мышцы.
- Крайне важный этап любой реабилитационной программы – приспособление к жизни после манипуляции. Все описанные способы могут устранить физические последствия, но для возвращения к обычной жизни этого недостаточно. После вмешательства человеку придется заново привыкать к повседневной жизни. Эту задачу выполняет эрготерапия, которая помогает больному вернуть себе способность к самообслуживанию.
- Восстановление включает и психотерапию, т.к. поражение позвоночного столба может существенно изменить стандартный образ жизни и стать серьезным испытанием для эмоционального состояния.
- Воздействие иглоукалыванием улучшает иннервацию опорно-двигательной системы, нормализует работу всех систем, ускоряет реабилитацию после травм и операций.
- Миостимуляция. Действие импульсным током активизирует восстановление, улучшает работу нервной системы и сердца, упреждает атрофию мышц, ускоряет восстановление после длительной неподвижности.
- Лечение минеральными водами повышает иммунитет. Массажные души с минеральной водой крайне полезны при поражениях опорно-двигательного аппарата.
- Ношение специальных корсетов снижает нагрузку на диски и суставы, мышцы, связки. Для проблемного позвоночного столба полезно ношение корсетов в продолжение 2 месяцев после операции.
- Существует «сухое», подводное, вертикальное и горизонтальное вытяжение позвоночника. Суть его в растягивании эластичных тканей и суставов позвоночника за счет тяжести тела или дополнительных отягощений. Такие процедуры расслабляют мышцы, увеличивают объем движений и подвижность позвоночного столба.
Таким образом, к восстановительному периоду нужно отнестись крайне серьезно. Даже если человеку необходимо будет отказаться от отдельных составляющих стиля жизни, в данной ситуации это мелочи.
В ряде случаев межпозвоночная грыжа имеет рецидивирующее течение, то есть заболевание периодически обостряется и вновь приносит страдания. Что является причиной рецидивов и как с этим бороться?
При любом методе лечения грыжи – консервативном или хирургическом, сохраняется возможность развития рецидива. Частота возникновения при обоих методах приблизительно одинакова и составляет 0,4-4% от общего количества случаев заболевания.
Тщательный анализ процесса развития рецидивирующей протрУЗИи позволил выделить основные причины этого процесса:
- несоблюдение рекомендаций лечащего врача;
- надежда на 100% эффективность медикаментозной терапии и нежелание пациента заниматься ЛФК и другими восстановительными методиками;
- преждевременный выход на работу и, как следствие, длительная работа с осевой нагрузкой на позвоночник;
- нарушение техники операции при хирургическом вмешательстве на позвоночнике;
- индивидуальные особенности организма пациента, такие как склонность к развитию келоидных рубцов. У подобных больных после операции отмечается чрезмерное разрастание рубцовой ткани, которое и приводит к рецидиву.
В ряде исследований отмечено, что развитие рецидива межпозвоночной грыжи в послеоперациионном периоде связано с активацией дегенеративно-дистрофического процесса в прооперированном сегменте позвоночника. Особенно часто данный процесс отмечается при чрезмерно большом доступе в ходе первичной операции.
Излишняя травматизация окружающих позвоночник и межпозвоночный диск тканей становится причиной нестабильности в данном позвоночном сегменте, что и приводит к повторной травматизации диска. Сила провоцирующего фактора может быть незначительна – неловкое движение, случайное принятие сидячего положения в ранний послеоперациионный период.
Рецидив грыжи после консервативного лечения в плане клинических проявлений (симптомов) почти не отличается от первичной манифестации заболевания. На первый план выходит болевой синдром – он может быть более интенсивным, но обычно интенсивность ниже и постепенно нарастает при отсутствии терапии. Отмечается нарушение функции нижних конечностей и тазовых органов.
Для рецидива в послеоперациионный период характерно следующее:
- болевой синдром выражен гораздо сильнее, чем при первом проявлении;
- отмечается усугубление неврологического дефицита по сравнению с первичной протрУЗИей;
- послеоперациионное обострение характеризуется более высокой степенью выраженности неврологического дефицита;
- высок процент инвалидизации больных с рецидивирующей грыжей.
На данный момент усилия большинства нейрохирургических стационаров и институтов направлены на поиск методов снижения частоты послеоперациионного рецидивирования.
Принципы лечения очередного обострения грыжи позвоночника не отличаются от принципов купирования первично возникшей протрУЗИи. Они включают в себя:
- медикаментозную терапию (нестероидные противовоспалительные препараты, хондропротекторы, витамины);
- лечебную физическую культуру (ЛФК);
- мануальную терапию и др.
Отсутствие эффекта от консервативного лечения — повод для оперативного лечения рецидивирующей грыжи.
Гораздо сложнее лечить рецидив оперированной грыжи позвоночника. Необходимо выполнить функциональные спондиллограммы, определить объем предыдущего вмешательства при помощи магнитно-резонансной томографии или компьютерной томографии.
Повторная операциия обязательно включает в себя декомпресссию нейрональных структур путем фораминотомии и радикулолиза; в ряде случаев приходится устанавливать металлоконструкции, так как естественного саногенеза (защитно-восстановительных функций) организма недостаточно для восстановления функции диска.
Необходимо помнить, что рецидивы грыж, развивающиеся позже, чем через 3 года после операции, рассматриваются как результат прогрессирования заболевания.
Основной метод – соблюдение всех рекомендаций лечащего врача. Сочетание медикаментозных методов лечения, ЛФК, мануальной терапии, кинезитерапии.
Огромное значение придается профилактическим мерам: соблюдение охранительного режима в послеоперациионный период, снижение нагрузки на позвоночник, укреплению мышечного корсета.
Несмотря на все успехи врачей в проблеме лечения грыж позвоночника, во многом частота развития обострения определяется несознательностью пациентов, ждущих мгновенного исцеления при помощи операции или лекарств. Лечение грыжи – это ежедневный, кропотливый труд, и только, работая над собой каждый день на протяжении месяцев и лет, вы сможете сказать: «Я СДЕЛАЛ ЭТО, Я МОГУ ИДТИ!» (В. И. Дикуль).
Лечение грыжевых выпячиваний ПКОП в медицинской практике может реализовываться консервативным методом и с помощью хирургической коррекции. Операция по удалению грыжи поясничного отдела позвоночника рекомендуется специалистом только после того, когда медикаменты и физиолечение не принесли облегчения состояния пациента.
Согласно статистическим данным, хирургическая коррекция грыжевого образования межпозвонкового диска показана примерно в 10-18% случаев от общего количества диагностированных грыж. Эффективности таких операций составляет около 95%.
Узнать больше об удалении грыжи поясничного отдела позвоночника, отзывах, последствиях и методах его реализации позволит ниже изложенная статья.
Операция на межпозвоночную грыжу поясничного отдела показана в следующих клинических случаях:
- при развитии стойкого болевого (алгического) синдрома с резистенцией к медикаментозной терапии на протяжении длительного периода времени;
- при стабильном нарастании неврологических симптомов;
- в случае возникновения признаков поражения конского хвоста, что проявляется нарушением в работе органных элементов полости малого таза, промежности, расстройство половой функции и тому подобное;
- для операции размеры грыжи поясничного отдела позвоночника должны составлять более 0,9 см.
Удаление грыжи поясничного отдела позвоночника, цены на которое зависят от объемов и общей сложности хирургического вмешательства, а также необходимости использования специальной аппаратуры, проводится с помощью разнообразных методик, каждая из которых имеет свои показания, положительные стороны и отрицательные эффекты.
Принимать решение о целесообразности назначения конкретного метода хирургической коррекции грыжи ПКОП должен принимать исключительно врач, учитывая вариант течения патологии у пациента, индивидуальные особенности его организма и степень запущенности патологического процесса.
Лазерная реконструкция межпозвоночного диска представляет собой малоинвазивный метод восстановления фиброзно-хрящевой ткани с помощью специального лазера. Хирургическое вмешательство проводится под местным обезболиванием. Под контролем рентгенологической аппаратуры в межпозвонковый диск вводится игла, она подогревает хрящевую ткань и способствует ее быстрой регенерации.
Как проходит процедура — смотрите в видео:
Процедура хорошо переносится пациентами всех возрастов. Лазерная реконструкция прекрасно укрепляет диск и практически никогда не имеет отрицательных последствий в виде осложнений или рецидивов.
Лазерная ваполяризация – удаление грыжи поясничного отдела позвоночника лазером путем испарения части пораженного межпозвоночного диска. Как и лазерная реконструкция, ваполяризация проводится под местным обезболиванием.
В ходе оперативного вмешательства хирург вводит в хрящ иглу, через которую испаряется до 60% ткани диска.
В результате этого межпозвоночный диск «тает», давление внутри него падает, что способствует восстановлению его нормальной формы. Данная процедура позволяет уже через несколько дней после операции вернуть пациента к здоровому образу жизни.
Микродискэктомия – современный хирургический метод, благодаря которому удается разблокировать сдавленный грыжевым выпячиванием нервный корешок, путем удаления части пораженного диска. Данная малоинвазивная операция по удалению межпозвонковой грыжи поясничного отдела нуждается в общем наркозе. Хирургическое вмешательство проводится с использованием операционного микроскопа и микрохирургического инструментария. В месте проекции грыжи диска хирург делает надрез кожи длиной до 5 см. Потом без рассечения спинных мышц проводится удаление части пульпозного ядра и освобождение нерва от давления.
Все подробности о данном виде операции вы узнаете из видео:
Восстановление после удаления межпозвоночной грыжи поясничного отдела с применением микродискэктомии длится всего несколько дней. Метод зарекомендовал себя как эффективный способ ликвидации резистентного болевого синдрома практически без повреждения целостности костных структур позвонка.
Микродискэктомия может быть применена к таким сложным вариантам протрузии диска, как секвестрированная грыжа поясничного отдела, отзывы об операции неоднозначны, но в большинстве случаев оказываются положительными.
Главным отличием малоинвазивной эндоскопической микродискэктомии является то, что во время операции грыжа удаляется без классического хирургического доступа путем прокола кожи. Хирургическое вмешательство проводится под строгим контролем эндоскопического оборудования.
Согласно отзывам, данная операция на межпозвоночную грыжу поясничного отдела оказывается эффективной в 85% случаев и позволяет избежать таких послеоперационных осложнений, как инфицирование раны, рецидив грыжи диска, образование гематомы. Лечение после операции грыжи позвоночника поясничного отдела эндоскопическим методом не проводится, так как хирургическое вмешательство является самодостаточным методом терапии.
Ламинэктомия – декомпрессивная хирургическая манипуляция по удалению грыжевого выпячивания ПКОП, которое сдавливает нервные пучки или спинномозговую ткань. Суть метода состоит в удалении части дужки позвонка и грыжевого образования, что провоцирует компрессию нервной ткани и является причиной резистентного к медикаментам болевого синдрома.
Как выполняют данную операцию — смотрите в видео:
Подобная операция на грыже поясничного отдела позвоночника проводится в условии операционной под общим наркозом. Хирург делает классический доступ и оголяет нервные волокна. Ход хирургического вмешательства контролируется специальной и высокоточной рентгенологической аппаратурой.
Перед тем, как удаляют межпозвоночную грыжу поясничного отдела, врачи оценивают риски развития возможных осложнений.
Последствия операции на грыже поясничного отдела позвоночника могут быть следующими:
- резкое прогрессирование остеохондроза позвоночника, которое встречается у 20% прооперированных больных;
- развитие гнойного инфекционного процесса в подкожной клетчатке спинного мозга – эпидурита, что сопровождается лихорадкой, интенсивными корешковыми болями, расстройствами в работе тазовых органов, изменениями в анализах и тому подобное;
- нарушение тазовых функций, как результат врачебной ошибки, исправить которую невозможно;
- возникновение парезов и параличей вследствие травмы спинного мозга хирургическим инструментарием;
- развитие остеомиелита и септических состояний;
- спайки и послеоперационные рубцевания в месте хирургического доступа, которым может потребоваться оперативная коррекция.
Реабилитация после удаления межпозвоночной грыжи поясничного отдела проводится практически у всех пациентов в постоперационный период. Ее длительность зависит от метода оперативного вмешательства, развития осложнений и резервов организма больного человека.
Курс реабилитации назначается в индивидуальном режиме квалифицированным специалистом и позволяет избежать возникновения нежелательных последствий операции, ускорить выздоровление пациента и приблизить его возвращение к полноценной жизни без болей поясничном и крестцовом отделе.
Реабилитация после удаления грыжи поясничного отдела позвоночника, как правило, происходит в условиях стационара в три основных этапа:
- ликвидация болевого синдрома и неврологической симптоматики;
- укрепление организма пациента;
- восстановление функции опорно-двигательной сферы и возможности переносить обычные физические нагрузки.
Восстановлению перенесших хирургическое вмешательство больных в послеоперационном периоде способствуют лечебная физкультура, массаж, физиотерапия и грамотно составленный режим питания. Все эти методики позволяют сократить сроки реабилитации больных, укрепить их здоровье и провести эффективную профилактику рецидивов.
По состоянию на сегодняшний день в нашей стране проводится полный спектр хирургических вмешательств относительно грыж ПКОП.
Стоимость операции на межпозвоночной грыже поясничного отдела зависит от нескольких факторов: сложности и объемов операции, применения в ходе процедуры специального оборудования и многого другого. К счастью, цена подобной хирургической манипуляции является вполне доступной, поэтому ее могут позволить себе многие пациенты, страдающие от хронического и неизлечимого консервативным способом болевого синдрома.
источник