Людей, страдающих заболеваниями спины, интересует вопрос, при каких размерах грыжи позвоночника требуется операция. В последние годы люди все чаще сталкиваются с заболеваниями позвоночника. Причина этого в сидячем, малоподвижном образе жизни, длительной езде в машине, отсутствии физических нагрузок, проблемах с осанкой с детского возраста, сколиозе.
Грыжа позвоночника — это болезнь, при которой из-за смещения позвоночного диска происходит ущемление нервных окончаний, что влечет за собой сильный болевой синдром. Опасна ли спинная грыжа? Да, при отсутствии грамотного лечения в дальнейшем возможен даже паралич конечностей или нижней части тела. Чтобы этого не допустить, при наличии абсолютных показаний к проведению больному обязательно должна быть сделана операция по удалению межпозвоночной грыжи.
Существуют различные методы консервативного лечения, которые помогают эффективно справиться с симптомами этого заболевания и не допустить рецидивов заболевания. Как правило, 95% больных можно вылечить, не прибегая к операции. Выбирая между этими 2 способами лечения, врачи оценивают такой важный фактор, как размер грыжи. Для того чтобы это сделать, используются различные виды обследований:
По результатам такого обследования врачом будет принято решение об оптимальном методе лечения больного.
Размер грыжи, являющийся определяющим фактором при принятии решения об операции, зависит от отдела позвоночника, в котором она локализуется.
Считается, что протрузии в поясничном и грудном отделах размерами до 12 мм подлежат консервативному лечению, и у больного есть шанс избежать операции. А для шейной грыжи размер 7 мм уже критический, в таком случае вероятность того, что будет применен оперативный способ лечения, высокая.
Показания к операции не ограничиваются исключительно размером грыжи, а зависят еще от того, ущемляется ли спинной мозг или нервные окончания. К оперативному вмешательству обращаются еще и тогда, когда длительное лечение с применением различных методик не приносит человеку облегчения и болевой синдром не уменьшается.

У этой операции довольно высокий уровень осложнений (примерно 80% случаев). Еще одной особенностью данной операции является то, что после нее больному предстоит длительный период реабилитации, который может растянуться на несколько лет.
Наиболее распространенная — это грыжа в поясничном отделе позвоночника. Обычно она проявляется:
- сильными болями в ногах;
- онемением конечностей;
- проблемами в мочеполовой системе;
- нарушениями в работе кишечника.
При грыже поясничного отдела позвоночника размером не более 3 мм подразумевается амбулаторное или домашнее лечение, лечебная гимнастика. Она включает в себя комплекс специальных упражнений, нацеленных на укрепление мышечного корсета. С их помощью можно привести в тонус ослабленные мышцы и, наоборот, расслабить зажатые.
Протрузия размером 6–7 мм считается врачами средней и предполагает более сложное амбулаторное лечение. Но оперативное вмешательство в этом случае не требуется.
В случае если протрузия достигает размера 12 мм и более, обычно требуется оперативное вмешательство. Особенно если происходит ущемление нервных корешков, называемых конский хвост. При его сдавливании у больного может развиться паралич нижней части тела. В этом случае операция по удалению грыжи позвоночника — это единственный шанс для больного сохранить или восстановить свою двигательную активность.
Шейная грыжа встречается немного реже, чем грыжа поясничного отдела. Ее симптомами могут выступать:
- головные боли;
- проблемы с памятью;
- скачки артериального давления;
- головокружения;
- боли в конечностях.
При наличии грыжи в шейном отделе у пациента нарушается кровоснабжение мозга, что в дальнейшем может стать причиной инсульта. Поэтому если есть подозрения на наличие протрузий в шейном отделе, необходимо обязательно посетить специалистов и начать лечение как можно раньше.
При размере 2 мм шейная протрузия предусматривает лечение, сочетающее прием медикаментов, массаж и комплекс специальных упражнений. Если размеры ее — 3–4 мм, то лечение необходимо начать как можно раньше, чтобы предотвратить дальнейшее увеличение. Максимальный размер протрузии, при котором допускается консервативное лечение, — 5–6 мм. Если размер ее превышает 6 мм, то больному нужно делать операцию.
При наличии протрузии в грудном отделе позвоночника больного беспокоят боли в груди, между лопаток, в некоторых случаях может развиться сколиоз. Протрузия на этом участке позвоночника размером 1–5 мм считается маленькой, 5–6 мм — средней, 9–12 мм — большой, более 12 мм — происходит выпадение позвонка.
Немедленное оперативное вмешательство показано при наличии грыжи размером 12 мм и более в том случае, если появились признаки ущемления спинного мозга. Если же они отсутствуют, то нужно подбирать из множества доступных методик лечения те, которые подойдут конкретному пациенту и будут эффективны для него.
Сейчас существует множество клиник, предлагающих для этого самые разные методики. Среди них:
- иглоукалывание;
- мануальная терапия;
- курсы лечения гомеопатическими средствами от болей в спине по китайской системе;
- гирудотерапия;
- лазерная терапия.
Главное — правильно подобрать методику лечения исходя из состояния больного, его возраста и клинической картины заболевания в целом.
Для достижения положительного эффекта в лечении межпозвоночной грыжи главное — начинать лечение сразу же после ее обнаружения, не откладывая на потом. Лечебную гимнастику нужно делать все время, чтобы предотвратить возникновение новых очагов и укрепить мышечный тонус в спине.
Необходимо помнить, что если вы после операции и периода восстановления не будете выполнять комплекс упражнений для спины, то ваши шансы на рецидив заболевания очень велики.
источник
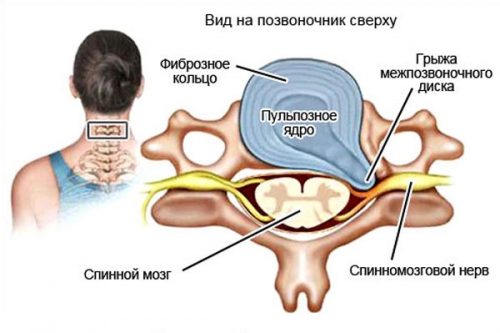
В зависимости от места поражения, различают грыжу межпозвонкового диска шейного, грудного и поясничного отдела позвоночника.
Лечение грыжи межпозвонкового диска может быть консервативным либо хирургическим, при выборе метода лечения врачи обычно обращают внимание на размер грыжи. Для определения размера грыжи диска используют различные виды обследования – рентгенографию, компьютерную и магнитно-резонансную томографию. Так как сама грыжа – это объемное образование, специалисты используют три размера, однако наиболее важным показателем является размер протрузии (выпячивания).
Для грыжи диска шейного отдела небольшой размер протрузии – это 1-2 мм, большой размер протрузии – 5-6 мм. Для грыжи диска грудного и поясничного отдела показатели следующие: небольшой размер протрузии – 1-5 мм, средний размер протрузии – 6-8 мм, большой размер протрузии – свыше 9 мм. По мнению большинства специалистов, при грыжах небольшого и среднего размера показано консервативное лечение, в то время как при наличии грыжи большого размера пациенту необходима хирургическая операция. Кроме этого, абсолютным показанием к хирургической операции являются серьезные неврологические расстройства (недержание мочи и кала), связанные с грыжей межпозвонкового диска.
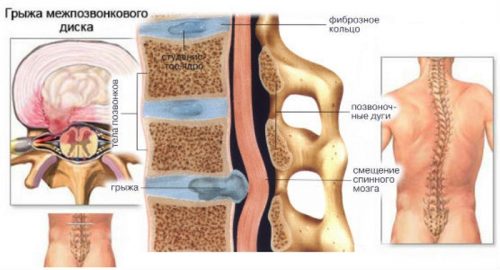
Межпозвоночная грыжа – это одно из сложных и серьезных заболеваний позвоночного столба, при котором наблюдается смещение поврежденного межпозвоночного диска и выпячивание его за пределы своих границ.
Основная опасность грыжи заключается в вероятности сужения канала позвоночника, в результате которого происходит сильное и длительное сдавливание оболочки спинного мозга и отростков (нервных корешков). Этот процесс вызывает отек и воспаление окружающих тканей: сначала появляется ощущение дискомфорта и быстрое утомление, а затем больной начинает чувствовать боль в месте, где проходят нервные окончания и в области возникновения позвоночной грыжи.
В зависимости от стадии формирования и размера назначают консервативный и оперативный методы лечения. Для диагностики заболевания позвоночной грыжи чаще всего проводят магнитно-резонансное обследование пораженного диска. Этот метод достаточно безопасен и предоставляет наиболее полную информацию о точном размере протрузии или межпозвоночных грыж. Также могут для определения размера грыжи использовать компьютерную томографию и рентгенографию.
Различают следующие размеры:
Размеры межпозвоночной грыжи или протрузии грудного и поясничного отделов позвоночника:
По мнению специалистов, немедленное оперативное вмешательство требуется при размерах протрузии 9-12 мм и более, только в том случае если присутствуют симптомы сдавливания элементов «конского хвоста» и спинного мозга.
Размеры протрузии шейного отела позвоночника:
Операция шейного отдела позвоночника показана людям, у которых размер протрузии 6-7 мм и более, в остальных же случаях достаточно амбулаторного лечения. Целью хирургического вмешательства является устранение сдавливания структур спинного мозга межпозвоночной грыжи большого размера, а также маленького при наличии стеноза позвоночника. Стоит отметить, что своевременное обращения за помощью к квалифицированным специалистам и правильно назначенное лечение поможет справиться с болезнью в 95 % случаев.
Огромная благодарность замечательному доктору Золотареву Евгению Юрьевичу! Больше спасибо за высокий профессионализм! Это удивительный доктор, который видит руками. В клинику Бобыря на Алексеевской попали случайно, искали через интернет доктора для .
Обратилась в клинику Бобыря (г. Зеленоград, корп. 814) с жалобами на сильные головные боли, боли в шейном отделе и пояснице, которые мучили меня не один год. Результат превзошел все мои ожидания! Я попала к специалистам, у которых по-настоящему .
Здравствуйте, мне 33 года. Женщина. Самый первый раз проходила лечение в клинике в 22. Спустя 11 сеансов, и занимаясь гимнастикой на дому в течении 3-х месяцев, буквально «встала на ноги»! Спина радовала: прямая как струнка! Думаю, легкое течение .
В 2012 году первый раз обратилась в клинику д.Бобыря на Алексеевской, были тянущие боли в спине. После тщательной диагностики меня направили к массажисту-реабилитологу Иксанову Руслану, он меня быстро и качественно «выправил», с тех пор каждые 4-6 .
Спешу выразить свою радость и благодарность! Моей дочери определили сколеоз 3-й степени. Мы проходили лечение в клинике «Бобыря» в течение 8 месяцев, и в результате рентген показал явные улучшения! Другие врачи утверждали, что это невозможно, но .
Благодарю Доктора Халили Рамазана Нусретовича, за его высокий профессионализм и Доброту! Это наш семейный Доктор, уже несколько месяцев. У мужа боли в спине и плече мучили несколько лет. Терпел. Пока от боли спать перестал. После нескольких сеансов у .
источник
Людей, страдающих заболеваниями спины, интересует вопрос, при каких размерах грыжи позвоночника требуется операция.
В последние годы люди все чаще сталкиваются с заболеваниями позвоночника.
Причина этого в сидячем, малоподвижном образе жизни, длительной езде в машине, отсутствии физических нагрузок, проблемах с осанкой с детского возраста, сколиозе.
Грыжа позвоночника — это болезнь, при которой из-за смещения позвоночного диска происходит ущемление нервных окончаний, что влечет за собой сильный болевой синдром.
Опасна ли спинная грыжа? Да, при отсутствии грамотного лечения в дальнейшем возможен даже паралич конечностей или нижней части тела.
Чтобы этого не допустить, при наличии абсолютных показаний к проведению больному обязательно должна быть сделана операция по удалению межпозвоночной грыжи.
Существуют различные методы консервативного лечения, которые помогают эффективно справиться с симптомами этого заболевания и не допустить рецидивов заболевания.
Как правило, 95% больных можно вылечить, не прибегая к операции. Выбирая между этими 2 способами лечения, врачи оценивают такой важный фактор, как размер грыжи.
Для того чтобы это сделать, используются различные виды обследований:
По результатам такого обследования врачом будет принято решение об оптимальном методе лечения больного.
Размер грыжи, являющийся определяющим фактором при принятии решения об операции, зависит от отдела позвоночника, в котором она локализуется.
Считается, что протрузии в поясничном и грудном отделах размерами до 12 мм подлежат консервативному лечению, и у больного есть шанс избежать операции. А для шейной грыжи размер 7 мм уже критический, в таком случае вероятность того, что будет применен оперативный способ лечения, высокая.
Показания к операции не ограничиваются исключительно размером грыжи, а зависят еще от того, ущемляется ли спинной мозг или нервные окончания.
К оперативному вмешательству обращаются еще и тогда, когда длительное лечение с применением различных методик не приносит человеку облегчения и болевой синдром не уменьшается.
Вообще больному нужно стараться как можно дольше обойтись без операции и использовать все возможные способы и методики для того, чтобы вылечиться безоперационным способом.
Пациент должен понимать, что с помощью операции можно удалить существующую грыжу, но не повлиять на причину ее появления.
Высока вероятность того, что спустя некоторое время протрузия появится на другом участке позвоночника.
У этой операции довольно высокий уровень осложнений (примерно 80% случаев). Еще одной особенностью данной операции является то, что после нее больному предстоит длительный период реабилитации, который может растянуться на несколько лет.
Наиболее распространенная — это грыжа в поясничном отделе позвоночника. Обычно она проявляется:
- сильными болями в ногах;
- онемением конечностей;
- проблемами в мочеполовой системе;
- нарушениями в работе кишечника.
При грыже поясничного отдела позвоночника размером не более 3 мм подразумевается амбулаторное или домашнее лечение, лечебная гимнастика.
Она включает в себя комплекс специальных упражнений, нацеленных на укрепление мышечного корсета.
С их помощью можно привести в тонус ослабленные мышцы и, наоборот, расслабить зажатые.
Протрузия размером 6–7 мм считается врачами средней и предполагает более сложное амбулаторное лечение. Но оперативное вмешательство в этом случае не требуется.
В случае если протрузия достигает размера 12 мм и более, обычно требуется оперативное вмешательство. Особенно если происходит ущемление нервных корешков, называемых конский хвост.
При его сдавливании у больного может развиться паралич нижней части тела.
В этом случае операция по удалению грыжи позвоночника — это единственный шанс для больного сохранить или восстановить свою двигательную активность.
Шейная грыжа встречается немного реже, чем грыжа поясничного отдела. Ее симптомами могут выступать:
- головные боли;
- проблемы с памятью;
- скачки артериального давления;
- головокружения;
- боли в конечностях.
При наличии грыжи в шейном отделе у пациента нарушается кровоснабжение мозга, что в дальнейшем может стать причиной инсульта. Поэтому если есть подозрения на наличие протрузий в шейном отделе, необходимо обязательно посетить специалистов и начать лечение как можно раньше.
При размере 2 мм шейная протрузия предусматривает лечение, сочетающее прием медикаментов, массаж и комплекс специальных упражнений.
Если размеры ее — 3–4 мм, то лечение необходимо начать как можно раньше, чтобы предотвратить дальнейшее увеличение. Максимальный размер протрузии, при котором допускается консервативное лечение, — 5–6 мм.
Если размер ее превышает 6 мм, то больному нужно делать операцию.
При наличии протрузии в грудном отделе позвоночника больного беспокоят боли в груди, между лопаток, в некоторых случаях может развиться сколиоз.
Протрузия на этом участке позвоночника размером 1–5 мм считается маленькой, 5–6 мм — средней, 9–12 мм — большой, более 12 мм — происходит выпадение позвонка.
Немедленное оперативное вмешательство показано при наличии грыжи размером 12 мм и более в том случае, если появились признаки ущемления спинного мозга.
Если же они отсутствуют, то нужно подбирать из множества доступных методик лечения те, которые подойдут конкретному пациенту и будут эффективны для него.
Сейчас существует множество клиник, предлагающих для этого самые разные методики. Среди них:
Для достижения положительного эффекта в лечении межпозвоночной грыжи главное — начинать лечение сразу же после ее обнаружения, не откладывая на потом. Лечебную гимнастику нужно делать все время, чтобы предотвратить возникновение новых очагов и укрепить мышечный тонус в спине.
Необходимо помнить, что если вы после операции и периода восстановления не будете выполнять комплекс упражнений для спины, то ваши шансы на рецидив заболевания очень велики.
При постоянных ноющих или «стреляющих» болях в спине, пояснице, шее, которые не проходят достаточно долгое время, следует обратить серьезное внимание на свое здоровье. Возможно, такие боли говорят о наличии у вас межпозвоночной грыжи.
Это неприятное опасное заболевание, требующее оперативного лечения, иначе болезнь может прогрессировать и нанести серьезный урон здоровью и самочувствию человека.
Межпозвоночная грыжа возникает при смещении пульпозного ядра межпозвоночного диска с разрывом фиброзного кольца.
Межпозвоночная грыжа может локализоваться в разных отделах позвоночника. Наиболее часто встречается такая грыжа в пояснично-крестцовом отделе позвоночника.
При этом боль может отдавать в спину, поясницу, бедра, ноги, ступни, ягодицы.
Могут происходить нарушения работы кишечника, мочевого пузыря, у мужчин могут возникнуть проблемы с потенцией.
Реже встречается межпозвонковая грыжа в шейном отделе.
Могут появиться головные боли, возникнуть болевые ощущения в руках и плечах, появляются частые головокружения, нарушаются функции памяти.
При межпозвоночной грыже грудного отдела боль тоже в грудной отдел, в межлопаточную область, может появиться сколиоз.
Межпозвонковая грыжа появляется, как правило, от неудобного рабочего места и неправильного положения во время исполнения профессиональных обязанностей водителей, хирургов, сварщиков и т.д.
Часто деффекты межпозвоночного диска возникают от регулярного поднятия тяжестей.
Опасности межпозвонковой грыжи подвергаются и те, кто получит травму позвоночника вследствие неудачного падения, различные переломы.
Лечение грыжи необходимо начинать как только она обнаружена. Чем больше запустить межпозвоночную грыжу, тем больше времени и сил уйдет на снятие боли. При подозрении межпозвонковой грыжи врач назначает КТ или МРТ.
В основном специалисты рекомендуют в качестве метода диагности межпозвонковой грыжи использовать магнитно-резонансную томографию – она наиболее безопасна для здоровья и предоставляет самые точные данные о локализации грыжи и ее размере.
Межпозвонковую грыжу лечат различными способами: консервативным и хирургическим. Метод лечения определяется размером грыжи позвоночника.
Если смещение только начало происходить, и размер позвоночной грыжи составляет около 2 мм, могут обойтись медикаментозным методом, мануальной терапией, вытяжением позвоночника и т.д.
Средняя по размеру протрузия, например, межпозвоночная грыжа 5 мм тоже лечится безоперационным методом. При крупном размере грыжи позвоночника 8 мм лечение назначают в том числе и хирургическое.
Однако, операционное вмешательство в данном случае – не заключительный этап лечения грыжи позвоночника. После проведения операции больному назначают медикаментозное лечение, массаж, физиотерапевтические процедуры, рекоммендуют санаторное лечение.
Расскажем подробнее о лечении грыжи, исходя из размеров смещения. Размеры межпозвоночной грыжи поясничного и грудного отдела позвоночника подразделяются следующим образом: небольшая протрузия от 1 до 5 мм.
Средней протрузией считается от 6 мм выпячивания межпозвонкового диска, а крупной – больше 9 мм. Размеры грыжи шейного отдела позвоночника: небольшая – 1-2 мм, большая протрузия – 5-6 мм.
Таким образом, необходимость хирургического вмешательства чаще всего определяется исходя из размеров позвоночной грыжи.
Межпозвоночная грыжа поясничного отдела в 3 мм требует амбулоторного лечения, домашнего лечения, подразумевающее вытяжение позвоночника, лечебную гимнастику.
Позвоночная грыжа поясничного отдела 6 мм считается средней, поэтому подразумевает более серьезное амбулоторноелечение с применением дополнительных методов.
Мануальная терапия, физиотерапиевтическое лечение (массаж, ультразвук, вытяжение позвоночника), лечебная физкультура.
Однако, на вопрос, необходима ли операция для лечения межпозвоночной грыжи поясничного отдела 6-7 мм, врачи отвечают, что хирургического вмешательства не требуется.
А вот при межпозвоночной грыже поясничного отдела размером в 12 мм требуется оперативное вмешательство, если появляются симптомы сдавливания спинного мозга и при появлении элементов «конского хвоста».
Межпозвоночная грыжа до 2 мм в шейном отделе позвоночника считается небольшой, для ее лечения предусмотрены мануальные, медикаментозные, физиотерапевтические методы.
Грыжа позвоночника шейного отдела размером 3 мм, как и межпозвонковая грыжа в 4 мм, требует срочного амбулоторного лечения, чтобы избежать дальнейшей травмированности участка. Межпозвонковая грыжа на данном участке в 5-6 мм еще допускает амбулоторное лечение.
А вот при обнаружении межпозвоночной грыжи шейного отдела позвоночника размером выше 6 мм требует срочного оперативного вмешательства.
Независимо от того, какого размера и в каком отделе обнаружена межпозвоночная грыжа, чем скорее начнется лечение, тем лучше.
Если вовремя обнаружить грыжу позвоночника, есть все шансы избавиться от болезни или хотя бы снять симптомы, обеспечивая должный уровень качества жизни. Помимо амбулоторного лечения, эффективно применять народные средства для лечения грыжи.
Но только в качестве дополнения, не заменяя ими консервативное лечение (медикаментозный метод, мануальную и физиотерапию).
Предшественники межпозвоночной грыжи – остеохондроз в запущенной стадии или травмы позвоночного столба.
В зависимости от того, в каком отделе позвоночника локализуется грыжевое выпячивание, возникают такие симптомы: головные боли, онемение верхних или нижних конечностей, ухудшение подвижности в области пораженного диска. В некоторых случаях возникает парез конечностей.
Лечить грыжу межпозвонкового диска возможно консервативным (применение медикаментов, физиопроцедур, массажа и ЛФК) или оперативным путем.
Показания к операции по удалению грыжи: продолжительный болевой синдром, не поддающийся консервативной терапии, большой размер грыжевого выпячивания, которое сдавливает нервные окончания и
Грыжи могут локализоваться в грудном, шейном или поясничном отделе позвоночника.
Независимо от места расположения выпячивания, врачи изначально прибегают к щадящим методам терапии, и только когда испробованы консервативные способы, невролог порекомендует операцию по удалению грыжи.
Делать операцию целесообразно, если применение традиционных методов лечения на протяжении 1,5–2 месяцев не дало положительных результатов и боли продолжают мучить пациента.
Кроме неэффективности консервативной терапии, показанием к операции является большой размер грыжевого выпячивания.
При грыже грудного или поясничного отделов позвоночника делать операцию нужно, если размер протрузии превышает 9 мм.
Показанием для немедленного оперативного вмешательства становится синдром конского хвоста, которому свойственны сильные боли, изменение тактильных ощущений, нарушение рефлекторных функций.
Размер грыжевого выпячивания в грудном и поясничном отделе позвоночника до 5 мм считается маленьким, до 8 мм – средним, свыше этого размера – это большие грыжи, при которых делать операцию целесообразно.
При грыжевом выпячивании в шейном отделе показанием к операции является протрузия, размер которой превышает 6 мм.
Грыжа межпозвонкового диска шейного отдела позвоночника считается маленькой при размерах до 2 мм, средней – до 4 мм, большой – до 6 мм, но даже при таком размере можно обойтись консервативной терапией.
При грыже свыше 6 мм делают операцию. Оперативное вмешательство обязательно и при стенозе позвоночника, даже если размер протрузии маленький или средний.
Как уже говорилось, делать операцию на позвоночнике следует при интенсивной боли, снять которую обычными терапевтическими методами невозможно, при больших размерах грыжевого выпячивания, при нарушении чувствительности и двигательной активности конечностей.
Прежде чем принимать решение к проведению оперативного вмешательства, врач тщательно исследует тот отдел позвоночного столба, в котором произошел разрыв диска с выходом пульпозного ядра.
Чтобы определить месторасположение и размер грыжи, требуется магнитно-резонансная томография.
Этот метод для исследования межпозвонкового диска точный и информативный, но вместе с этим и сложный.
Данный метод позволяет определить размеры и локализацию грыжевого выпячивания и выявить сопутствующие патологические процессы.
Еще одно исследование, которое применяется при протрузии диска, это компьютерная томография. Однако эта методика не столь результативна, как МРТ (возникают погрешности), и менее безопасна для организма пациента.
Если после лечения традиционными методами боли у пациента не прекращаются, происходит дисфункция органов малого таза, а проведенные исследования показали грыжу большого размера – требуется оперативное вмешательство. Существует несколько методов удаления патологического новообразования.
Прежде чем делать операцию пациенту, следует взвешенно и обдуманно подойти к выбору метода удаления грыжевого выпячивания. Иссечение патологического новообразования производится несколькими способами, и все они имеют свои за и против.
Выбор методики зависит от диагноза, истории болезни и предпочтений самого пациента. Не последнюю роль играют финансовое состояние больного.
Но чаще всего боли заставляют пациента соглашаться с врачом, поскольку единственное желание больного – поскорее избавиться от проблемы.
Делать операцию при протрузии диска и грыжевом выпячивании можно несколькими способами. Это:
- дискэктомия;
- микродискэктомия;
- ламинэктомия;
- эндоскопия;
- нуклеопластика.
Каждый из этих методов избавляет пациента от патологии. Боли стихают, и человеку кажется, что уже завтра он может приступать к активной деятельности.
Но после оперативного вмешательства необходима реабилитация.
Кроме того, нужно помнить, что удаление грыжи не обещает 100%-го результата, иногда боли возвращаются, случается рецидив.
Данный метод уже устарел, делать такую операцию приходится в крайних случаях. Вмешательство проходит под общим наркозом – хирург делает разрез в 10 см и иссекает пострадавший диск.
Это недорогой вариант удаления грыжи, который требует антибиотикотерапии и длительной реабилитации. После проведенного вмешательства прооперированный человек пребывает в стационаре две недели.
Полная реабилитация проходит через три месяца.
Плюс этого метода – минимальный процент рецидивов (3%).
Это микрохирургическое вмешательство. Через маленький разрез (до 4 см) хирург при помощи мощного микроскопа грыжевое выпячивание и высвобождает сдавленный нервный корешок. После иссечения новообразования проводится лазерная обработка для регенерации поврежденных тканей диска.
После того как было проведено микрохирургическое иссечение, пациенту разрешено садиться, а реабилитация в этом случае займет не более месяца.
К активной деятельности с физическими нагрузками пациенту разрешается приступать после трехмесячного ношения специального поддерживающего корсета.
Минусы этого метода – рецидивы до 15% за первый послеоперационный год.
Это микрохирургическое вмешательство проводится с использованием эндоскопических инструментов под эпидуральной анестезией. Хирург контролирует собственные действия через монитор, поскольку инструменты оснащены микроскопической камерой.
Разрез делается минимальный (не более 2 см). Это малоинвазивная операция, при которой мышцы и связки остаются неповрежденными. Уже через 1-2 дня после грыжесечения пациента отпускают домой, реабилитация при этом длится меньше месяца.
У этого метода мало недостатков, поэтому он часто используется в хирургии.
Минусы : процент рецидивов – 10%, не все типы грыж подлежат удалению при помощи эндоскопии, и это дорогостоящая операция.
Такое малоинвазивное вмешательство проводится под местной анестезией. Выгляди это так – в нескольких местах поврежденного диска при помощи специальной иглы делают небольшие отверстия.
Через отверстие иглы передается лазерное или радиочастотное излучение, происходит нагрев студенистого вещества внутри диска, под действием которого оно распадается, давление на нервные корешки спадает, и исчезает болевой синдром.
Операция проводится не более часа, через несколько часов после нее пациента отпускают домой, полная реабилитация длится 1,5 месяца.
Операцию дела под общей анестезией – хирург делает разрез до 10 см, через него удаляется часть позвонка, к которому грыжей прижат нервный отросток.
После операции несколько дней проходит реабилитация в стационаре, болевой синдром отступает сразу.
Из рисков выделяют опасность инфицирования и повреждение нервных окончаний.
После операции важен период реабилитации, но это не время для лежания на диване. В этот период нужны занятия лечебной физкультурой, она поможет укрепить мышечный каркас и снизить риск рецидива.
Наш позвоночный столб – это результат миллиардов лет эволюции.
Это сложная конструкция, которая обеспечивает опорную функцию и значительную подвижность.
Каждый из сегментов включает определенное количество позвонков (поэтому каждый из них имеет свой размер), а между ними – межпозвоночные диски, которые в позвоночнике выступают в роли суставов.
Для того чтобы понять возможные причины нарушений структуры диска, необходимо понимать как он устроен.
В самом центре диска находится так называемое студенистое ядро, а по его периферии располагается фиброзное кольцо, плотность которого значительно превышает плотность ядра, т. к. центральная часть диска состоит более чем на 80% из воды. С возрастом этот процент снижается, в результате чего в позвоночнике развиваются дегенеративные процессы.
Также диски выступают в роли своеобразных амортизаторов. При вертикальной нагрузке, поворотах или наклонах студенистое ядро и фиброзное кольцо меняют свою конфигурацию, тем самым снимая нагрузку на костную часть позвоночного столба.
Различные сегменты позвоночника испытывают различную нагрузку. Наиболее «поражаемые» в этом плане шейный и поясничный отделы. Именно в этих сегментах с наибольшей частотой возникают дегенеративные процессы и, как следствие, грыжа межпозвонкового диска.
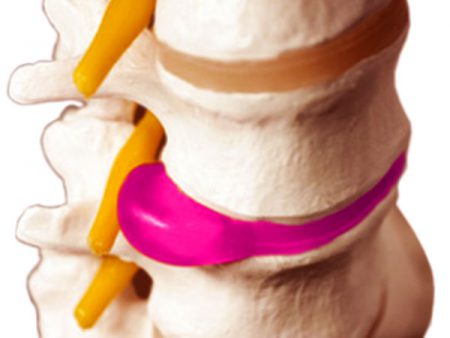
Грыжа – результат дегенеративного заболевания позвоночника – остеохондроза. Это смещение деформированного диска и выход его за пределы позвонков.
Существует 2 варианта грыжи:
- Протрузия – когда пульпозное ядро частично выходит за пределы фиброзного кольца.
- Пролапс – практически полное выпячивание хрящевой части диска за пределы позвонков.
В зависимости от стадии грыжи выделяют и два клинических варианта:
- Давление диска на нервный корешок (2% случаев).
- Нахождение части диска рядом с корешком, без какого-либо на него воздействия (98% случаев).
В редких случаях возможна секвестрация диска – свободное нахождение хрящевой части в просвете спинномозгового канала. Это происходит в результате полного разрыва волокон фиброзного кольца.
В подавляющем большинстве случаев грыжа выходит латерально, т. е. вбок. Но также возможны и задние грыжи – выпячивание диска в просвет позвоночного канала.
Их течение крайне неблагоприятно.
Выделяют и бессимптомные (латентные) грыжи, при которых студенистое ядро проникает в рядом расположенный позвонок – грыжа Шморля.
Возникновению межпозвонковых грыж, как правило, предшествуют те или иные причины. Наиболее значимые из них:
- Генетическая предрасположенность.
- Возраст пациента (старше 40–45 лет).
- Постоянная механическая нагрузка в вертикальном положении (ортостаз).
- Изменение обменных процессов (ухудшение кровоснабжения, снижение содержания жидкости в студенистом ядре и др.).
- Травмы.
- Малоподвижный образ жизни.
Некоторые из этих причин скорректировать невозможно (наследственность, возраст, особенности метаболизма), но часть из них поддается нашему влиянию: питание, образ жизни, травматизм. Результат нашего воздействия может положительно повлиять на течение болезни или даже полностью предотвратить ее появление, главное, вовремя начать профилактику.
Поясничный сегмент позвоночного столба весьма уязвим при вертикальных нагрузках, наклонах вперед и особенно при поднятии тяжести. Именно здесь сосредотачивается наибольшее напряжение всего опорного аппарата. В результате чего, именно поясничные грыжи встречаются наиболее часто.
95% межпозвонковых поясничных грыж приходится на уровень l5-s1 и l4-l5, т. е. грыжа располагается между пятым (последним) поясничным позвонком и первым крестцовым или между 4 и 5 поясничными позвонками. Около 4% приходится на уровень l3-l4 и 1% на другие локализации.
Как правило, болезнь начинается остро. Ее появление провоцируется поднятием тяжести, резким движением или травмой.
Первое проявление – сильная радикулярная (неврогенного происхождения) боль в пояснично-крестцовой области. Она может иррадиировать (отдавать) по задней поверхности ягодицы, бедра и голени, т. е.
по ходу седалищного нерва. Отмечается значительное усиление боли при натуживании или при любой попытке к движению.
При обследовании специалиста характерно выявление специфических симптомов: симптома натяжения (Ласега и Нери).
Возможно появление перемежающейся хромоты, т. е. возникновение слабости и боли при движении на стороне поражения.
Этот симптом возникает в результате наличия проблем с кровообращением, а именно с венозным оттоком.
При этом важным отличительным признаком является то, что кровоток в нижних конечностях не нарушен.
Больной принимает для себя вынужденное положение – позу, в которой ему наиболее комфортно и которая доставляет минимум неприятных ощущений. Для грыжи пояснично-крестцового отдела это лежа или сидя с согнутыми ногами.
Для локализации в области l5 – s1 или l4-l5 характерно рецидивирующее (повторяющееся) течение, особенно при начальных стадиях заболевания, когда операция еще не показана.
Заподозрить грыжу в поясничном отделе только по клинике не составляет больших трудностей для опытного невропатолога.
Однако диагноз с точкой можно поставить при наличии рентгеновских снимков с обязательным вовлечением позвонков с l4 по s1, результатов КТ или МРТ.
Высокоинформативным является и УЗИ.
С помощью данных инструментальных методов мы определим размер выпячивания, точную его локализацию (l4-l5 или l5-s1), наличие и степень сдавления спинного мозга или нервного корешка.
Именно размер сдавливающей части диска является одним из определяющих показаний к проведению операции.
Операция при пояснично-крестцовых выпячиваниях весьма травматичное вмешательство, которое требует долгой реабилитации. Вследствие этого, список показаний к операции весьма ограничен:
- Неэффективность продолжительного и упорного консервативного лечения (в течение 2–3 месяцев).
- Обнаружение на снимках КТ образования больших размеров области l4-l5 или l5-s1, сдавливающего нервный корешок и вызывающего сильнейшие радикулярные боли, не купирующиеся противовоспалительными препаратами.
- Наличие постороннего образования, превышающего размер 0,6 см и сдавливающего спинной мозг.
- Наличие синдрома сдавления конского хвоста (паралич нижних конечностей).
Грыжи этой локализации встречаются намного реже, чем в области с l4 по s1.
В шейном сегменте основная нагрузка приходится на нижний отдел. Поэтому грыжи чаще возникают между c5-c6 и c6-c7.
Наиболее частой причиной выпячивания в шейном отделе является «хластовая» травма (быстрое сгибание и разгибание головы), нередкая при ДТП.
Болезнь начинается с острой боли в шейной области с иррадиацией в руку и плечо на стороне поражения. Боль усиливается при наклонах и поворотах шеи.
Возможно наличие симптомов повреждения спинного мозга (при задней грыже).
На поздних стадиях заболевания характерно наличие мышечной слабости и атрофии (уменьшение мышц в размере) плечевого пояса.
В отличие от грыж в области с l4 по s1 интенсивность боли и их иррадиация в шейном отделе намного ниже.
Размер грыжевого выпячивания в данном случае несущественный: от 0,7 до 5 мм. Иногда их даже не обнаруживают в ходе инструментальных исследований вследствие столь малых размеров.
Грыжи поясничного и шейного отделов позвоночника значительно снижают качество жизни. Важно вовремя начать терапию предварительно проконсультировавшись с опытным невропатологом.
Но лучше своевременно заняться профилактикой, которая включает в себя:
- Ведение активного образа жизни.
- Не поднимать тяжести, не работать длительно в наклон.
- Укрепление мышечного аппарата спины.
Чем раньше заняться профилактикой, тем ниже процент развития дегенеративных заболеваний позвоночника.
Межпозвоночная грыжа – это патология, при которой происходит выпячивание пульпозного ядра межпозвоночного диска через трещинки в его фиброзном кольце.
Выпячивание происходит, как правило, в заднюю и боковые стороны, что приводит к сдавливанию нервных корешков или спинного мозга с развитием стойких неврологических симптомов: болей, нарушения движений, чувствительности, проблемы с функцией дефекации и мочеиспускания.
Межпозвоночная грыжа встречается в подавляющем большинстве случаев в поясничном отделе позвоночника, реже – в шейном и крайне редко — в грудном.
Межпозвоночные грыжи – явление довольно частое, зачастую протекающее вообще бессимптомно. Существует также множество методик безоперационного лечения грыж дисков (которое, конечно, не избавляет от грыжи, но довольно эффективно и надолго снимает симптомы).
Считается, что только в 10% случаев межпозвоночных грыж предлагается операция. Операции на позвоночнике – это всегда большой риск и мало гарантий.
Позвоночник – сложная структура, каждый морфологический компонент в ней очень важен, и удаление диска естественно нарушает биомеханику и основные функции позвоночника.
Поэтому в случае данной патологии операция предлагается только тогда, когда никакими другими методами не удается устранить симптомы, мучающие пациента. Причем единого мнения среди врачей относительно показаний для такой операции до сих пор нет.
В настоящее время считается, что размеры грыжи не влияют на выбор метода лечения, это лишь дополнительный фактор в принятии решения об операции (чем больше размеры грыжи при наличии симптомов, тем более хирурги склоняются к оперативному лечению).
Основные показания для удаления позвоночной грыжи – это выраженность клинических симптомов.
- В случае нарушения функции органов малого таза (недержание или задержка мочи и кала). Это симптомы сдавления конского хвоста спинного мозга, операция в данном случае проводится экстренно.
- Выраженный болевой синдром, не поддающийся купированию в течение 1,5-2 месяцев, иногда требующий применения наркотических аналгетиков.
- Болевой синдром, нарастающий по интенсивности, несмотря на консервативное лечение.
- Мышечная слабость, нарушение движений в одной или обеих ногах.
- Секвестрированная грыжа диска (то есть полное выпадение фрагмента диска или пульпозного ядра). В данном случае операция предлагается даже при не очень выраженных симптомах.
Открытая классическая дискэктомия проводится под общим наркозом.
Разрез кожи над пораженным сегментом позвоночного столба – не менее 7-9 см. Широко отодвигаются мышцы, рассекается желтая связка, покрывающая позвоночник снаружи.
Для лучшего доступа производится ламинэктомия – удаление части дуги позвонка.
Кроме удаления диска производится частичное иссечение отростков позвонков. На месте удаленного диска развивается неподвижное соединительнотканное соединение позвонков.
Иногда для стабилизации позвонков на место удаленного диска устанавливается имплантат (искусственный титановый или костный, взятый из гребня подвздошной кости пациента). С этой же целью при нестабильности участка позвоночника возможно соединение нескольких позвонков металлическими пластинами.
Открытая дискэктомия длится около 2-х часов, затем пациент в течение суток вынужден лежать на спине. Сидеть не разрешается в течение 3-х недель.
Открытая дискэктомия – довольно травматичная операция, требующая длительного периода восстановления и реабилитации. В настоящее время применяется редко.
Однако в некоторых случаях это единственный метод лечения (в случаях грыж больших размеров, секвестирования диска, сужения канала спинного мозга и некоторых других осложнениях).
Также считается, что открытая дискэктомия является самым надежным методом и дает наименьшее количество рецидивов.
Кроме того, этот метод не требует дорогостоящего оборудования и может быть выполнен в любом нейрохирургическом отделении.
Микродискэктомия. Это менее травматичная операция, выполняется с помощью специальных микрохирургических инструментов под ультразвуковым или рентгенологическим контролем.
Операционный разрез в данном случае небольшой -3-4 см. Тщательно отодвигаются мышцы, «выкусывается» небольшой участок желтой связки и затем непосредственно удаляется грыжа или часть диска.
При этом методе операции почти все межпозвоночные суставы, мышцы и связки остаются интактными, поэтому биомеханика позвонков практически не нарушается.
Эндоскопическая дискэктомия. Все этапы и принципы операции те же. Отличие в том, что проводится операция через еще меньший разрез (1,5-2 см) с помощью специального эндоскопического прибора. Все манипуляции хирург проводит под визуальным контролем монитора.
Малоинвазивные дискэктомии имеют много преимуществ:
- Операция может проводиться под эпидуральной или даже местной анестезией.
- Не требуется длительный постельный режим и долгая реабилитация.
- Сроки стационарного лечения – 3-5 дней. В некоторых клиниках операция проводится амбулаторно.
- Трудоспособность восстанавливается через 2 недели.
Перкутанная дискэктомия (нуклеопластка) проводится при небольших грыжах без разрыва фиброзного кольца (в 10-15% всех грыж). Проводится в амбулаторных условиях под местной анестезией.
Под рентгенологическим контролем в центр диска вводится специальная канюля, через нее к ядру подводится электрод с лазерным излучением или холодной плазмой.
Они разрушают часть пульпозного ядра, уменьшая размеры грыжи и снижая давление внутри диска.
Для установления диагноза межпозвоночной грыжи, определения ее точных размеров и локализации используется метод МРТ позвоночника.
Непосредственно перед операцией пациент проходит обследование:
- Общий анализ крови.
- Общий анализ мочи
- Коагулограмма.
- Биохимический анализ.
- Рентгенография легких.
- Исследование на маркеры инфекционных заболеваний.
- Осмотр терапевта.
Противопоказана операция при:
- Острых инфекционных заболеваниях.
- Декомпенсированных хронических заболеваниях.
- Беременности.
- Нарушении свертывающей системы крови.
За 8 часов до операции запрещается есть и пить.
После открытой дискэктомии назначается строгий постельный режим не менее чем на сутки. Через сутки удаляется дренаж. При необходимости назначаются обезболивающие препараты и антибиотики.
В течение 3-х недель не разрешается сидеть, наклоняться, поднимать тяжести. Ходить рекомендуется в специальном поясничном корсете.
После микрохирургических операций вставать можно уже через несколько часов, через несколько дней пациент возвращается к обычным физическим нагрузкам.
Однако подъемы тяжестей и сгибания позвоночника все же рекомендовано ограничить в течение 4-6 недель. На этот же срок рекомендовано сделать перерыв в вождении автомобиля.
Женщинам не рекомендуется беременеть в течение полугода после операции.
Возможные осложнения после операции:
- Кровотечение.
- Инфицирование раны и спинномозговых оболочек.
- Повреждение спинномозговых оболочек, с истечением цереброспинальной жидкости.
- Повреждение нервного корешка или спинного мозга.
- Рецидив грыжи межпозвоночного диска.
К сожалению, по статистике, операция эффективна только в 80-85% случаев. Причины рецидива болевого синдрома после операции могут быть самыми разными:
- Неполное удаление грыжи при микрохирургической технике.
- Возникновение грыжи в другом диске из-за усиления нагрузки на него после удаления соседнего.
- Причина болей изначально была не в грыже диска.
При возникновении острой картины сдавления нервных корешков или спинного мозга такой вопрос, как правило, не стоит. В этом случае операция должна быть проведена как можно раньше, чтобы избежать необратимых изменений.
Сомнения могут возникнуть у пациента при длительном болевом синдроме. Конечно, операция – это риск и крайняя мера. Подавляющее число больных боятся операции и стараются ее оттянуть как можно дольше.
Если же проведено несколько курсов лечения, прошло 1,5-2 месяца, а боли не уходят – предлагается операция.
Что важно знать на этапе принятия решения о согласии или несогласии на нее?
- Четких единых критериев для показаний к удалению грыжи оперативным путем нет. То есть основным критерием будет субъективное восприятие боли каждым пациентом («можешь терпеть боль – терпи, не можешь – оперируйся»).
- Лучше проконсультироваться у нескольких врачей, желательно из разных клинических школ. При суммировании их мнений приходим к собственному решению.
- При наличии симптомов сдавления нервных корешков (мышечной слабости, онемения) решение нужно принять в срок до 6 месяцев. Считается, что после этого срока операция уже не решит эти проблемы.
- Если возникают сомнения о стоимости операции, нужно принять тот факт, что затраты на длительное консервативное лечение могут намного превысить затраты на операцию.
- Очень важно найти в интернете отзывы тех людей, которые уже перенесли эту операцию, лучше пообщаться с ними в личной переписке. В основном отзывы пациентов, перенесших удаление межпозвоночной грыжи, положительные. Ведь в 80-90 % случаев эта операция действительно эффективна.
Наиболее хорошие отзывы об малоинвазивных методах: микродискэктомии, эндоскопической дискэктомии или лазерном удалении грыжи.
Такая операция на позвоночнике оказывается малоболезненной и не такой страшной процедурой, как казалась.
Боли уходят в течение нескольких дней, не надо соблюдать постельный режим, требуются только некоторые ограничения в нагрузках на позвоночник.
Существует мнение, что после операции на позвоночнике человек становится инвалидом. Это не так. Ведь операция по удалению грыжи диска в большинстве случаев выполняет свою цель – вылечить человека и вернуть его к выполнению обычной нагрузки.
Больничный лист после удаления грыжи продлевается до 1,5-2 месяцев. При благоприятном течении пациент возвращается к работе.
Если же работа связана с тяжелым физическим трудом (поднятие тяжестей, работа с лопатой, монотонные сгибания-разгибания спины), таким пациентам лист нетрудоспособности может быть продлен до 4-х месяцев или же через комиссию ВК выдается справка на легкий труд.
На комиссию для назначения инвалидности пациент направляется только в случае отсутствия эффекта от операции: при сохраняющемся болевом синдроме, неврологических нарушениях функций.
Дискэктомию могут сделать бесплатно по полису ОМС в любом нейрохирургическом отделении.
При желании можно прооперироваться в частной клинике, выбрав врача, согласовав метод операции.
Стоимость операций по удалению грыжи диска в разных клиниках колеблется от 30 до 120 тыс рублей.
источник
Наш позвоночный столб – это результат миллиардов лет эволюции. Это сложная конструкция, которая обеспечивает опорную функцию и значительную подвижность.
Позвоночник состоит из пяти сегментов:
Каждый из сегментов включает определенное количество позвонков (поэтому каждый из них имеет свой размер), а между ними – межпозвоночные диски, которые в позвоночнике выступают в роли суставов.
Для того чтобы понять возможные причины нарушений структуры диска, необходимо понимать как он устроен.
В самом центре диска находится так называемое студенистое ядро, а по его периферии располагается фиброзное кольцо, плотность которого значительно превышает плотность ядра, т. к. центральная часть диска состоит более чем на 80% из воды. С возрастом этот процент снижается, в результате чего в позвоночнике развиваются дегенеративные процессы.
Межпозвоночные диски обеспечивают высоту позвоночного столба и отчасти определяют рост человека.
Также диски выступают в роли своеобразных амортизаторов. При вертикальной нагрузке, поворотах или наклонах студенистое ядро и фиброзное кольцо меняют свою конфигурацию, тем самым снимая нагрузку на костную часть позвоночного столба.
Различные сегменты позвоночника испытывают различную нагрузку. Наиболее «поражаемые» в этом плане шейный и поясничный отделы. Именно в этих сегментах с наибольшей частотой возникают дегенеративные процессы и, как следствие, грыжа межпозвонкового диска.
Грыжа – результат дегенеративного заболевания позвоночника – остеохондроза. Это смещение деформированного диска и выход его за пределы позвонков.
Существует 2 варианта грыжи:
- Протрузия – когда пульпозное ядро частично выходит за пределы фиброзного кольца.
- Пролапс – практически полное выпячивание хрящевой части диска за пределы позвонков.
В зависимости от стадии грыжи выделяют и два клинических варианта:
- Давление диска на нервный корешок (2% случаев).
- Нахождение части диска рядом с корешком, без какого-либо на него воздействия (98% случаев).
В редких случаях возможна секвестрация диска – свободное нахождение хрящевой части в просвете спинномозгового канала. Это происходит в результате полного разрыва волокон фиброзного кольца.
В подавляющем большинстве случаев грыжа выходит латерально, т. е. вбок. Но также возможны и задние грыжи – выпячивание диска в просвет позвоночного канала. Их течение крайне неблагоприятно. Выделяют и бессимптомные (латентные) грыжи, при которых студенистое ядро проникает в рядом расположенный позвонок – грыжа Шморля.
Наиболее часто грыжи образуются в шейном и поясничном сегментах позвоночника. Локализация грыжи обуславливает клинику заболевания.
Возникновению межпозвонковых грыж, как правило, предшествуют те или иные причины. Наиболее значимые из них:
- Генетическая предрасположенность.
- Возраст пациента (старше 40–45 лет).
- Постоянная механическая нагрузка в вертикальном положении (ортостаз).
- Изменение обменных процессов (ухудшение кровоснабжения, снижение содержания жидкости в студенистом ядре и др.).
- Травмы.
- Малоподвижный образ жизни.
Некоторые из этих причин скорректировать невозможно (наследственность, возраст, особенности метаболизма), но часть из них поддается нашему влиянию: питание, образ жизни, травматизм. Результат нашего воздействия может положительно повлиять на течение болезни или даже полностью предотвратить ее появление, главное, вовремя начать профилактику.
Поясничный сегмент позвоночного столба весьма уязвим при вертикальных нагрузках, наклонах вперед и особенно при поднятии тяжести. Именно здесь сосредотачивается наибольшее напряжение всего опорного аппарата. В результате чего, именно поясничные грыжи встречаются наиболее часто.
95% межпозвонковых поясничных грыж приходится на уровень l5-s1 и l4-l5, т. е. грыжа располагается между пятым (последним) поясничным позвонком и первым крестцовым или между 4 и 5 поясничными позвонками. Около 4% приходится на уровень l3-l4 и 1% на другие локализации.
Именно при наличии грыжи l5-s1 наиболее часто возникает сдавление нервного корешка. Также это возникает и при грыже в области l4-l5. Это объясняется анатомическими особенностями пояснично-крестцового сегмента.
Как правило, болезнь начинается остро. Ее появление провоцируется поднятием тяжести, резким движением или травмой. Первое проявление – сильная радикулярная (неврогенного происхождения) боль в пояснично-крестцовой области. Она может иррадиировать (отдавать) по задней поверхности ягодицы, бедра и голени, т. е. по ходу седалищного нерва. Отмечается значительное усиление боли при натуживании или при любой попытке к движению.
При обследовании специалиста характерно выявление специфических симптомов: симптома натяжения (Ласега и Нери).
Возможно появление перемежающейся хромоты, т. е. возникновение слабости и боли при движении на стороне поражения. Этот симптом возникает в результате наличия проблем с кровообращением, а именно с венозным оттоком. При этом важным отличительным признаком является то, что кровоток в нижних конечностях не нарушен.
Больной принимает для себя вынужденное положение – позу, в которой ему наиболее комфортно и которая доставляет минимум неприятных ощущений. Для грыжи пояснично-крестцового отдела это лежа или сидя с согнутыми ногами.
Для локализации в области l5 – s1 или l4-l5 характерно рецидивирующее (повторяющееся) течение, особенно при начальных стадиях заболевания, когда операция еще не показана.
Заподозрить грыжу в поясничном отделе только по клинике не составляет больших трудностей для опытного невропатолога. Однако диагноз с точкой можно поставить при наличии рентгеновских снимков с обязательным вовлечением позвонков с l4 по s1, результатов КТ или МРТ. Высокоинформативным является и УЗИ.
С помощью данных инструментальных методов мы определим размер выпячивания, точную его локализацию (l4-l5 или l5-s1), наличие и степень сдавления спинного мозга или нервного корешка.
Именно размер сдавливающей части диска является одним из определяющих показаний к проведению операции.
Операция при пояснично-крестцовых выпячиваниях весьма травматичное вмешательство, которое требует долгой реабилитации. Вследствие этого, список показаний к операции весьма ограничен:
- Неэффективность продолжительного и упорного консервативного лечения (в течение 2–3 месяцев).
- Обнаружение на снимках КТ образования больших размеров области l4-l5 или l5-s1, сдавливающего нервный корешок и вызывающего сильнейшие радикулярные боли, не купирующиеся противовоспалительными препаратами.
- Наличие постороннего образования, превышающего размер 0,6 см и сдавливающего спинной мозг.
- Наличие синдрома сдавления конского хвоста (паралич нижних конечностей).
В последнем случае операция проводится в экстренном порядке. Во всех остальных невропатолог ставит вопрос о плановом хирургическом вмешательстве и индивидуально определяет размер операции.
Грыжи этой локализации встречаются намного реже, чем в области с l4 по s1.
В шейном сегменте основная нагрузка приходится на нижний отдел. Поэтому грыжи чаще возникают между c5-c6 и c6-c7.
Наиболее частой причиной выпячивания в шейном отделе является «хластовая» травма (быстрое сгибание и разгибание головы), нередкая при ДТП.
Болезнь начинается с острой боли в шейной области с иррадиацией в руку и плечо на стороне поражения. Боль усиливается при наклонах и поворотах шеи.
Возможно наличие симптомов повреждения спинного мозга (при задней грыже).
На поздних стадиях заболевания характерно наличие мышечной слабости и атрофии (уменьшение мышц в размере) плечевого пояса.
В отличие от грыж в области с l4 по s1 интенсивность боли и их иррадиация в шейном отделе намного ниже.
Размер грыжевого выпячивания в данном случае несущественный: от 0,7 до 5 мм. Иногда их даже не обнаруживают в ходе инструментальных исследований вследствие столь малых размеров.
Вследствие малых размеров выпячивания вопрос о хирургическом вмешательстве ставят редко.
Грыжи поясничного и шейного отделов позвоночника значительно снижают качество жизни. Важно вовремя начать терапию предварительно проконсультировавшись с опытным невропатологом.
Но лучше своевременно заняться профилактикой, которая включает в себя:
- Ведение активного образа жизни.
- Не поднимать тяжести, не работать длительно в наклон.
- Укрепление мышечного аппарата спины.
Чем раньше заняться профилактикой, тем ниже процент развития дегенеративных заболеваний позвоночника.
источник
Грыжа позвоночника может образоваться в любом из его отделов. Чаще других поражается поясница (до 90% всех случаев), потом шея. В грыжа в грудном отделе образуется реже всего. Поясница больше всех остальных участков спины подвержена физическим нагрузкам. Под их действием происходит деформация межпозвонковых дисков. Выпячивание их за естественные границы называется протрузией, и считается нормальным явлением, если проходит с исчезновением нагрузки. Когда изменения сохраняются и развиваются, можно говорить о патологии. Лечение грыжи позвоночника напрямую зависит от ее размеров и тяжести течения заболевания.
При постоянных или избыточных нагрузках, с возрастом, в межпозвонковом диске возникают дистрофические процессы. Содержание жидкости в нём уменьшается, фиброзное кольцо теряет прочность и эластичность. Постоянное и неравномерное давление на него пульпозного ядра вызывает появление микротрещин и, со временем, если не лечиться, неизбежно приводит к разрыву. Разделить такой патологический процесс можно на несколько стадий:
- Начальные дегенеративные изменения в межпозвонковом диске.
- Протрузия (выпячивание).
- Грыжа (пролапс или свисание).
- Секвестрация (отделение фрагмента пульпозного ядра).
Грыжа может выступать наружу (наиболее безопасный вариант), внутрь позвоночного канала или в бок (оба состояния опасны). Степень тяжести заболевания определяется не только направлением выпячивания, но и его величиной. Для каждого участка позвоночника размер появившейся патологии имеет свое значение. Если для поясничного отдела выпячивание в 1–3 мм будет считаться скорее протрузией, то для шейного это уже полноценная межпозвонковая грыжа, причём довольно большая и опасная.
- От 1 до 5 мм – небольшая протрузия. В шейном отделе до 2 мм, в грудном и пояснично-крестцовом до 5.
- От 6 до 8 мм – протрузия среднего размера. Если локализация находится в шейном отделе, то её 5–6 мм можно считать большой, а 2–4 мм средней. Для грудного и поясничного максимальный показатель 8 мм.
- От 9 до 12 мм – большая межпозвонковая грыжа. Выпячивания таких размеров характерны для грудного или поясничного отделов.
- От 12 мм и более – большой пролапс или секвестрация.
Размер грыжи не всегда имеет главное значение. Гораздо важнее направление выпячивания. Если грыжа выступает в позвоночный канал, то опасность представляет даже самая маленькая (1–3 мм). Компрессия спинного мозга может вызывать сильные боли и привести к скорому параличу.
Лечить межпозвонковую грыжу можно разными способами – консервативно или оперативно, всё зависит от размера.
Патология шейного отдела считается самой сложной в лечении из-за малых размеров этой части позвоночника, небольшой величины как позвонков, так и разделяющих их дисков. Но чаще всего пациенты обращаются с жалобами не на шею, а на пояснично-крестцовую область. Здесь встречаются образования до 15 мм.
Поясничная и шейная грыжи считаются наиболее опасными. В шее они способны вызвать парезы верхних конечностей и ишемию головного мозга, в пояснице мешают полноценному функционированию опорно-двигательного аппарата и влияют на работу внутренних органов.
Без операции можно обойтись при грыже в пояснице до 8 мм, в шее – до 2–4. Лечение в этом случае симптоматическое (снятие боли, устранение напряжения) и улучшающее гибкость позвоночного столба:
- Медикаментозное.
- ЛФК.
- Мануальная терапия.
- Физиотерапия.
Главное при консервативном лечении межпозвонковой грыжи – не упустить момент, когда оно еще может быть эффективным.
Базовая терапия медикаментами включает несколько направлений: устранение причин, снятие симптомов, блокировка болевого синдрома при необходимости. Основные группы препаратов для лечения межпозвонковой грыжи:
- Нестероидные противовоспалительные средства (НПВС). Часто применяют Диклофенак или Мовалис (НПВС). Препараты блокируют выработку циклооксигеназы, участвующую в воспалительном процессе, снижают жар и хорошо ослабляют болевой синдром.
- Хондропротекторы и препараты на основе гиалуроновой кислоты. Обычно назначают Терафлекс или Алфлутоп (хондропротекторы). Они хорошо переносятся пациентами, питают хрящевую ткань межпозвонкового диска и укрепляют его структуру, тем самым предотвращая разрушительный процесс и тормозя прогрессирование болезни. Карипаин Плюс или Румалон – препараты, содержащие гиалуроновую кислоту. Они помогают повысить уровень жидкости в пульпозном ядре и увеличить эластичность фиброзного кольца.
- Миорелаксанты. Мидокалм расслабляет скованные мышцы. Применяется только по назначению врача.
- Улучшающие кровоснабжение. Трентал или Пентоксифиллин укрепляют стенки сосудов, расслабляют гладкую мускулатуру и, при комплексной терапии с Мильгаммой (витамины группы В) и Актовегином (нейропротектор), уменьшают нехватку кислорода.
- Средства для защиты ЖКТ. Гастал или Альмагель предотвращают повреждение ЖКТ при использовании НПВС. Их назначают в комплексе с нестероидными препаратами.
- Антидепрессанты. Сертралин или Инсидон позволяют полноценно восстановиться организму во время сна.
Спазм и болевой синдром купируется при помощи инъекции анестетиков и кортикостероидов. Действие этой процедуры может продлиться до нескольких недель. Продолжительность зависит от способа введения препаратов и ответной реакции организма. Блокада при грыже поясничного отдела позвоночника делится на два вида:
- Локальная – периартикулярная, внутрисуставная или эпидуральная.
- Сегментарная – паравертебральная.
Определить необходимость назначения блокады и решить, каким способом она будет проведена, может только квалифицированный специалист, имеющий опыт такого лечения. Врач должен выяснить, не имеет ли пациент противопоказаний, и учесть все риски при возможных осложнениях.
Использование блокады при межпозвоночной грыже разных размеров имеет ряд преимуществ:
- Быстрый результат. Анестетик подается непосредственно к очагу поражения.
- Минимальное влияние вводимых препаратов на весь организм из-за местного применения.
- Многократное применение процедуры дает устойчивое, долговременное купирование болевого синдрома и быстрое устранение воспалительного процесса.
Выполнять ее можно только после консультации с врачом. Характер и нагрузка упражнений должны соответствовать предшествующей терапии (например, операции), если таковая проводилась, или отвечать определенным задачам, при использовании в качестве лечения.
В отличие от упражнений для шейного отдела, которые выполняются сидя, гимнастика для поясничной зоны должна проходить в положении лежа. Для верхней части позвоночника упражнения расслабляющие, а для нижней в обязательном порядке подключаются комплексы, укрепляющие мышцы поясницы.
Допустимый комплекс ЛФК при поясничной грыже:
- Лежа на спине ноги выпрямить вместе, руки вытянуть вдоль туловища.
- Напрячь и расслабить мышцы пресса.
- Слегка приподнять таз и задержаться в таком положении 10 секунд.
- Лежать на спине поочередно притягивая к себе согнутые в коленях ноги, стараться прижать их к груди.
Лечебную физкультуру назначают при грыжах в поясничном отделе размером не более 6 мм. В других случаях используют как восстанавливающую процедуру после операции.
Кроме основного лечения, межпозвоночной грыже поясничного (грудного, шейного) отдела, существуют вспомогательные меры, позволяющие усилить его эффект, закрепить и не допустить рецидивов заболевания.
Массаж при межпозвоночной грыже назначают исключительно в период ремиссии. Основная цель – снизить мышечный тонус, улучшить кровоток, облегчить боль и ускорить реабилитацию. Манипуляции массажиста должны быть мягкими и осторожными. При разминании пациент не должен чувствовать боли.
Лечение при помощи слабых токов давно и успешно применяется. Это, например, диадинамическая его разновидность или электрофорез. Прикрепленные к коже больного электроды под небольшим напряжением оказывают либо местно-раздражающий эффект, либо помогают проникнуть лекарству к очагу поражения.
Процедуры электрофореза с Новокаином или Лидокаином при лечении межпозвонковой грыжи позволяют значительно снизить объем применяемых нестероидных препаратов, тем самым уменьшить негативное влияние последних на организм.
Хирургическое вмешательство при лечении грыжи поясничного отдела считается мерой крайней необходимости при размерах выпячивания 12–15 мм. Воспользоваться этим способом целесообразно только в случае долгой и безрезультатной борьбы, сильного влияния на внутренние органы с самого начала развития патологии или при критическом обострении.
Операция проводится под большим увеличением или микроскопом. Нейрохирург при минимальном разрезе (до 2 см) и почти ювелирным инструментом удаляет межпозвоночную грыжу любой разновидности. Повреждения от манипуляций доктора незначительные (частично удаляется жёлтая связка и в редких случаях иссекаются дужки позвонков), поэтому рецидивы сведены к минимуму.
Показанием к проведению микродискэктомии обычно считается:
- Не проходящий болевой синдром даже при использовании блокады.
- Компрессии позвоночного канала.
- Грыжа размером до 5–6 мм.
Период восстановления занимает незначительное время, так как в ходе операции не затрагиваются мышцы и связки. Пациент сразу может сидеть, болевой синдром незначительный.
Операция по последнему слову техники. Делается микроразрез (не более 0,5 см), в который вводится эндоскоп. С его помощью осматривается грыжа, а затем проводится её удаление. Все манипуляции хирург видит на мониторе.
Главным преимуществом этой методики является отсутствие реабилитационного периода. Пациент на ногах сразу после процедуры. Слабая сторона – это ограничение ее использования в зависимости от размеров выпячивания. Возможность проведения этой малоинвазивной операции определена размерами грыжи до 6 мм.
Удаление межпозвонковой грыжи при помощи лазера может являться как самостоятельным лечением, так быть применено в комплексе с обычной операцией (на заключительной стадии эндоскопической микродискэктомии). Введенный через пункционное отверстие световод нагревает выпячивание. Превратившаяся в пар жидкость удаляется через иглу.
Метод позволяет убрать грыжу, не нанося пациенту никакого вреда. Лазерная нуклеопластика – малоинвазивная процедура с минимумом возможных осложнений, однако в стационаре пациенту придётся провести не меньше 3 суток. Операция эффективна у молодых пациентов с размером грыжи не более 6 мм.
Даже самый современный способ лечения требует ответственного отношения к восстановительному периоду после операции. Соблюдайте рекомендации лечащего врача, ведите здоровый образ жизни, не избегайте посильных физических нагрузок и регулярно проходите обследование, чтобы не допустить образования новых межпозвонковых грыж.
источник
Вопрос о хирургическом лечении клинических проявлений, которые обусловлены грыжей межпозвонкового диска, требует квалифицированного решения (после тщательного обследования) с участием невролога, нейрохирурга, терапевта (а в некоторых случаях и с участием ортопеда и/или ревматолога).
К сожалению, нередко оперативное вмешательство проводится при отсутствии должных показаний (которые и будут рассмотрены в настоящей статье), что чревато формированием хронического постдискэктомического болевого синдрома или синдрома неудачной операции на позвоночнике (FBSS — Failed Back Surgery Syndrome»), который обусловлен множеством факторов, например, нарушением биомеханики движения в оперированном сегменте позвоночника, спаечным процессом, хроническим эпидуритом и т. п.
Рассмотрим показания к оперативному лечению клинических проявлений, вызванных грыжей межпозвонкового диска, которые опубликованы ведущими специалистами в области неврологии, ветеброневрологии и мануальной терапии.
В статье профессора, д.м.н. О.С. Левина (Кафедра неврологии Российской медицинской академии постдипломного образования, Москва) «Диагностика и лечение вертеброгенной пояснично-крестцовой радикулопатии» в отношении рассматриваемой нами проблемы указано следующее :
Недавние масштабные исследования показали, что хотя раннее оперативное лечение несомненно приводит к более быстрому ослаблению боли, спустя полгода, год и два оно не имеет преимуществ по основным показателям болевого синдрома и степени инвалидизации перед консервативной терапией и не снижает риск хронизации боли.
Выяснилось, что сроки проведения оперативного вмешательства в целом не влияют на его эффективность. В связи с этим в неосложненных случаях вертеброгенной радикулопатии решение вопроса об оперативном лечении может быть отсрочено на 6–8 недель, в течение которых должна проводиться адекватная (!) консервативная терапия. Сохранение интенсивного корешкового болевого синдрома, резкое ограничение подвижности, резистентность к консервативным мероприятиям в эти сроки могут быть показаниями к оперативному вмешательству.
Абсолютными показаниями к оперативному лечению является сдавление корешков конского хвоста с парезом стопы, анестезией аногенитальной области, нарушением функций тазовых органов. Показанием к операции может быть также нарастание неврологических симптомов, например слабости мышц. Что касается других случаев, то вопросы о целесообразности, оптимальных времени и методе оперативного лечения остаются предметом дискуссии.
В последние годы наряду с традиционной дискэктомией применяют более щадящие методики оперативного вмешательства; микродискэктомию, лазерную декомпрессию (вапоризацию) межпозвонкового диска, высокочастотную аблацию диска и т.д. К примеру, лазерная вапоризация потенциально эффективна при радикулопатии, связанной с грыжей межпозвонкового диска при сохранении целостности фиброзного кольца, выбуханием его не более чем на 1/3 сагиттального размера позвоночного канала (около 6 мм) и при отсутствии у пациента двигательных расстройств или симптомов компрессии корешков конского хвоста. Малоинвазивность вмешательства расширяет круг показаний к нему. Тем не менее остается неизменным принцип: оперативному вмешательству должна предшествовать оптимальная консервативная терапия в течение не менее 6 недель.
В отношении применения щадящих методик лечения грыжи межпозвонкового диска, также существует следующая рекомендация (с которой более подробно можно ознакомится в статье: «Невропатический болевой синдром при болях в спине» А.Н. Баринов, Первый Московский Государственный Медицинский Университет им. И.М.Сеченова) :
При условии наличия несеквестрированной латеральной (фораминальной) грыжи диска, менее 7 мм, и кратковременной эффективности фораминальных блокад и/или плохой переносимости глюкокортикоидов — проводится малоинвазивная процедура лазерной вапоризации (или ее модификации — фораминопластики), холодноплазменной аблации или внутридисковой электротермической аннулопластики, которая эффективна у 50-65% пациентов. Если и эта малоинвазивная процедура не приводит к регрессу боли, тогда производится микродискэктомия.
Согласно рекомендациям Л.С. Манвелова, В.М. Тюрникова, Научный центр неврологии РАМН, Москва (которые опубликованы в статье «Поясничные боли: этиология, клиника, диагностика и лечение») показания к хирургическому лечению клинических проявлений, обусловленных грыжей межпозвонкового диска, делятся на относительные и абсолютные :
Абсолютным показанием к хирургическому лечению является развитие каудального синдрома, наличие секвестрированной грыжи межпозвонкового диска, выраженный корешковый болевой синдром, не уменьшающийся, несмотря на проводимое лечение.
Развитие радикуломиелоишемии также требует экстренного оперативного вмешательства, однако по прошествии первых 12–24 ч показания к операции в подобного рода случаях становятся относительными, во-первых, из-за формирования необратимых изменений в корешках, и во-вторых, потому что в большинстве случаев в ходе лечебно-реабилитаци-онных мероприятий процесс регрессирует приблизительно в течение 6 месяцев. Такие же сроки регресса наблюдаются и при отсроченных операциях.
К относительным показаниям относят неэффективность консервативного лечения, рекуррентный ишиас. Консервативная терапия по продолжительности не должна превышать 3 месяцев и длиться как минимум 6 недель.
Предполагается, что хирургический подход в случае острого корешкового синдрома и неэффективности консервативного лечения, оправдывается в течение первых 3 месяцев после появления боли для предотвращения хронических патологических изменений в корешке. Относительным показанием являются случаи крайне выраженного болевого синдрома, когда происходит смена болевой составляющей возрастанием неврологического дефицита.
В качестве заключения, так сказать, подводя итог выше сказанному, следует перечислить показания к оперативному лечению грыжи межпозвонкового диска, адаптированные для их правильного восприятия пациентами и врачами, не имеющих отношение к неврологии и нейрохирургии, и опубликованные в статье Ф.П. Ступина (врач высшей категории, к.м.н., доцент курса восстановительной медицины при кафедре физической реабилитации и спортивной медицины РМАПО) «Межпозвонковая грыжа. Нужна ли операция?» (читать статью полностью ->) :
«По итогам многолетних наблюдений и результатам оперативного и консервативного методов лечения нами отмечено, что показаниями к операции являются:
• парезы и параличи сфинктеров прямой кишки и мочевого пузыря;
• выраженность и упорство корешковой боли, и отсутствие тенденции к их исчезновению в течение 2-х недель, особенно при размере грыжевого выпячивания свыше 7 мм, тем более с секвестрацией.
Это неотложные показания, когда на операцию нужно соглашаться по неволе, иначе будет хуже.
А вот в следующих случаях на операцию идти нужно только по собственной воли, тщательно взвешивая свое решение:
• неэффективность консервативного лечения в течение 3-х месяцев и более;
• параличи конечностей и сегментов;
• признаки атрофии мышц на фоне отсутствия функциональной активности корешка.
Это относительные показания, т.е. относительно способности человека выдерживать боль, необходимости выходить на работу и возможности к самообслуживанию».
PS: Уважаемые врачи и пациенты, запомните следующее: даже если имеются показания к опертаивному лечению грыжи межпозвонковго диска и опреация проведена — хирургическое лечение клинических проявлений грыжи межпозвонкового диска не является заключительным этапом в лечении больных, а представляет одно из звеньев большого комплекса реабилитационных мероприятий».
источник