Пупочная грыжа – это болезнь, при которой органы выпячиваются через расширенное пупочное кольцо. Самым действенным и эффективным методом терапии является оперативное вмешательство, риск рецидивирования грыжи при котором минимальный. Поэтому для избежания осложнений, связанных с ущемлением органов, необходимо своевременно обращаться к хирургу.
Чаще грыжи встречаются приобретенные, реже врожденные. Для пупочных грыж характерно быстрое прогрессирование и увеличение в размере, особенно если не соблюдаются рекомендации доктора. Размер грыжи может варьировать от одного до нескольких десятков сантиметров, диаметр грыжевого мешка превышает диаметр ворот. Поэтому для данного вида грыж характерно частое ущемление содержимого и непроходимость кишечника, а эти состояния уже являются показаниями к экстренной герниопластике.
Часто грыже сопутствуют растянутые истонченные мышцы и апоневроз, диастаз мышц. Сам грыжевой мешок окружен истонченными тканями. Если грыжа возникала неоднократно, могут быть спайки и перегородки внутри мешка, которые также способствуют защемлению органов.
Пупочная грыжа, помимо видимого выпячивания, сопровождается болью, усиливающейся при движении, тошнотой.
Область пупа не покрыта мышцами, поэтому является слабым местом. Факторы, способствующие растяжению пупочного кольца и формированию грыжевого мешка следующие:
-
дефекты пупочного кольца травмы повышенное внутрибрюшное давление
-
избыточные нагрузки сильный продолжительный кашель беременность и роды запоры избыточный вес.
Первым диагностическим критерием является визуальный осмотр доктора и пальпация грыжи. Врач может определить вовлеченность органов в грыжевой мешок, диаметр пупочного кольца, вправляемость грыжи, болезненность и напряженность. Далее хирург может назначить рентгенограмму желудка и кишечника с контрастированием, ФГДС, УЗИ, герниографию.
УЗИ описывает размер грыжи, органы, находящиеся внутри и наличие спаечного процесса.
Герниография – введение контраста в брюшную полость и отслеживание его стекания в грыжевой мешок.
Компьютерная томография подтверждает диагноз, если у доктора имеются сомнения после проведенных обследований.
В настоящий момент известно несколько методов оперативного лечения пупочной грыжи, они представлены в таблице.
| Вид операции | Описание |
| По Мейо | Пациенту под общим наркозом делают несколько надрезов, разделяют клетчатку от соединительной ткани. Грыжевой мешок разрезают, органы переносят в брюшную полость. После этого мешок ушивают, разрезанный апоневроз сшивают. |
| По Сапежко | От метода по Мейо отличается послойным сшиванием. Не подходит людям с ожирением. |
| По Бассини | Грыжевое отверстие стягивают мышцами живота. Проведение возможно при грыжах малого размера. Мышцы не должны быть растянутыми. |
| По Лексеру | Используется при неразрывности пупка и грыжевого мешка. Иссекают мешок и послойно накладывают швы. |
| По Краснобаеву | Используется метод при оперировании детей. Грыжевые ворота устраняют за счет подкожной клетчатки. |
Вышеуказанные методы относятся к натяжным, в настоящее время применяются редко. При этих операциях может быть удалён пупок. Период восстановления достаточно долгий, пациент подвержен риску осложнений и рецидивов.
| Лапароскопический способ | Самый безопасный способ герниопластики с минимальным восстановительным периодом. Минус – если грыжевой мешок крупный, выполнить данную манипуляцию невозможно. Преимущества:
|
| По Лихтенштейну — с использованием сетчатого импланта | Вшивание сетки в ослабленные растянутые ткани. Расположение импланта может быть под или над апоневрозом. Применим при грыжах среднего размера. |
Средняя продолжительность операции – от 30 мин до 2 часов.
Сетчатые импланты применяются довольно часто, их преимущество в высокой эффективности и небольшой вероятности осложнения. Есть несколько разновидностей сеток, которые отличаются материалом изготовления и ценой:
-
Рассасывающийся имплант из полигликолевой кислоты – это высокопрочный имплант, который полностью рассасывается через 4 месяца после установки. На месте сетки остаются соединительнотканные тяжи, образованные на месте импланта. Частично рассасывающиеся на базе полипропилена – вокруг импланта также образуется соединительная ткань, но полипропиленовая сетка остается на месте, исключая рецидив грыжи. Для данного вида характерна низкая вероятность аллергической и воспалительной реакции. Не рассасывающиеся импланты (полипропилен, тефлон или полиэстер) – длительное время остаются в неизменном состоянии, не аллергичны. Не подвержены гидролизу и биодеградации. PHS -система: трёхслойный имплант, слои которого располагаются на разных уровнях. Положительное качество этой системы заключается в том, что требуется меньше шовного материала, заживление происходит быстро и относительно безболезненно.
Все современные материалы отличаются гипоаллергенностью, низкой токсичностью, устойчивостью к инфекционным агентам, эластичностью.
При герниопластике пупочной грыжи допустимы три вида обезболивания – местное, эпидуральное и общее.
возможно при неосложненных пупочных грыжах. Анестезиолог вводит препараты между позвонками на определённом уровне, при этом выключается чувствительность нижней половины живота и ниже.
При лапароскопической герниопластике применяется комбинированная анестезия с искусственной вентиляцией легких.
Перед грыжесечением пациент должен быть обследован. Обследование включает в себя следующие анализы:
-
Общий анализ крови, Биохимия крови, Общий анализ мочи, Коагулограмма, Кровь на ВИЧ, гепатиты и сифилис, ЭКГ.
За день до операции пациент кушает в последний раз в 18:00 и принимает душ. При необходимости медперсонал может предложить клизму и сбрить волосы на оперируемом участке.
источник
Операция пупочной грыжи — единственный эффективный способ лечения заболевания, помогающий полностью избавиться от проблемы. Существует множество вариантов герниопластики, выбор способа зависит от размера грыжи, наличия осложнений и общего состояния организма.
Операция пупочной грыжи — единственный эффективный способ лечения заболевания, помогающий полностью избавиться от проблемы.
Возникновению пупочных грыж способствуют следующие факторы:
- врожденная слабость передней брюшной стенки;
- недоразвитие соединительнотканных волокон пупочной области, препятствующее нормальному формированию кольца;
- беременность (по мере роста живота возникает диастаз — расхождение мышц брюшного пресса);
- ожирение;
- хронические запоры;
- тяжелый физический труд, способствующий повышению брюшного давления;
- дефицит массы тела, рахит и другие заболевания у новорожденных, способствующие снижению мышечного тонуса;
- хронические заболевания, сопровождающиеся кашлем.
Клиническая картина пупочной грыжи включает:
- Наличие припухлости в средней части живота. Размеры выпячивания бывают различными, они меняются в зависимости от физических нагрузок и положения тела. Небольшие грыжи вправляются при нажатии на них, при появлении спаек они становятся невправимыми.
- Появление толчка при касании к выпячиванию, сопровождающемся напряжением мышц брюшного пресса.
- Боли в области пупка. Имеют разную интенсивность, усиливаются при опорожнении кишечника, кашле, движениях.
- Признаки нарушения пищеварения. Пациент жалуется на тошноту, рвоту, запор.
Показаниями к плановой операции являются:
- неосложненные пупочные грыжи у детей старше 5 лет;
- диагностированные вентральные грыжи у пациентов, прошедших необходимую подготовку;
- невправимые грыжи живота, не осложненные воспалением и некрозом выпавших органов.
Размеры выпячивания бывают различными, они меняются в зависимости от физических нагрузок и положения тела. Небольшие грыжи вправляются при нажатии на них, при появлении спаек они становятся невправимыми.
Экстренные хирургические вмешательства назначаются при:
- ущемленных грыжах любых размеров;
- послеоперационных и рецидивных грыжевых дефектах пупочной области;
- спаечных процессах, сопровождающихся острой кишечной непроходимостью;
- угроза нарушения целостности грыжевого мешка при истончении или прободении кожи над припухлостью.
При развитии опасных для жизни осложнений хирургическому вмешательству подлежат лица пожилого и старческого возраста (несмотря на высокий риск развития послеоперационных осложнений).
Противопоказаниями к плановой операции на пупке являются:
- гигантские выпячивания передней стенки живота у пациентов старше 70 лет;
- декомпенсированные формы сердечной и дыхательной недостаточности;
- беременность (вмешательство откладывают до момента рождения ребенка);
- обострение хронических заболеваний;
- острые инфекции;
- цирроз печени, сопровождающийся повышением давления в воротной вене;
- наличие большого количества жидкости за брюшиной (асцит);
- увеличение печени и селезенки;
- варикозное расширение вен органов пищеварительной системы, сопровождающееся кровотечениями;
- декомпенсированный сахарный диабет, при котором введение инсулина не дает положительного результата;
- терминальные стадии хронической почечной недостаточности;
- послеоперационные грыжи, образующиеся после паллиативных вмешательств, например, при онкологических заболеваниях.
Воспалительные и инфекционные заболевания, протекающие в острой стадии, являются противопоказанием к проведению плановой операции.
Удаление пупочной грыжи осуществляется с применением 2 методик:
- Натяжной герниопластики. Во время операции выпавшие органы вправляют в брюшную полость, грыжевые ворота устраняют путем натяжения и сшивания собственных тканей пациента.
- Обтурационной (ненатяжной) герниопластики. Для закрытия дефекта в передней брюшной полости используют сетчатые импланты.
К натяжным хирургическим вмешательствам относят:
- Метод Мейо. Проводится операция под местным наркозом. В области грыжи делаются небольшие полукруглые разрезы, грыжевое отверстие рассекают в поперечном направлении, мешок вскрывают. После вправления содержимого избыточные ткани удаляют.
- Пластику по Сапежко. Такая операция подразумевает продольное рассечение пупочного кольца. С помощью зажимов оттягивают левый край соединительнотканной пластинки, выворачивая его. Правый край подшивают П-образными швами. Грыжа устраняется путем удвоения брюшной стенки.
- Метод Лексера. Применяется при небольших грыжах у детей. Устраняются ворота путем сшивания пупочного кольца кисетным швом, который укрепляется отдельными узловыми швами.
В зависимости от доступа операции бывают:
- полостными (доступ к грыжевому содержимому осуществляется через длинный разрез на передней брюшной стенке);
- лапароскопическими (все хирургические манипуляции выполняются с помощью миниатюрных инструментов, вводимых через небольшие проколы).
Открытые операции при пупочных выпячиваниях проводятся следующим образом:
- Делается продольный разрез, начинающийся на 2-3 см выше пупка, проходящий по средней живота. Обход выпячивания осуществляется с левой стороны. При наличии лишнего веса разрез имеет полукруглую форму, он огибает припухлость с нижней стороны.
- Кожу и подлежащие мягкие ткани рассекают до достижения соединительнотканной пластинки. Кожный лоскут отделяют слева направо.
- Органы, входящие в состав грыжевого мешка, отделяют от окружающих тканей. Процедуру продолжают до обеспечения хорошей видимости дефекта в пупочной области.
- В расстояние между пупочным отверстием и шейкой мешка вводится зонд. Рассечение ворот производят, ориентируясь на зонд. Разрезать ткани можно и по белой линии.
- Выпавшие через дефект в пупочной области органы осматривают на наличие признаков воспаления и некроза. При необходимости пораженные ткани удаляют, органы возвращают в правильное положение.
- Грыжевые оболочки удаляют вместе с избыточной кожей и жировой клетчаткой.
- Мягкие ткани ушивают посредством наложения швов. При ненатяжной герниопластике отверстие закрывают специальной сеткой.
Лапароскопия считается самой щадящей операцией. При ее выполнении брюшину не разрезают, а выполняют несколько проколов.
Порядок проведения эндоскопической операции включает:
- производство проколов, через которые будут вводиться инструменты;
- рассечение кольца посредством эндоножниц;
- удаление грыжевой жидкости с дальнейшей обработкой тканей антисептиком;
- оценку жизнеспособности выпавших органов;
- резекцию отмерших тканей;
- возвращение органов в брюшную полость с последующим удалением мешка;
- закрытие грыжевого дефекта синтетическим сетчатым имплантом.
Подготовка к грыжесечению включает:
- Предоперационное обследование. Пациент сдает анализы крови и мочи, проходит ЭКГ и флюорографию. Обязательным является исследование крови на скрытые инфекции и свертываемость. Перед составлением плана хирургического вмешательства проводят УЗИ органов брюшной полости.
- Отказ от приема некоторых лекарственных препаратов. Риск развития послеоперационных кровотечений повышается при приеме антикоагулянтов. Отменяют их за неделю до хирургического вмешательства, решая этот вопрос с лечащим врачом.
- Беседу с хирургом и анестезиологом. Врачи осматривают выпячивание, подбирают вид анестезии, выясняют наличие аллергических реакций на наркоз.
- Отказ от приема пищи за 12 часов до операции. Вечером накануне допускается употребление небольшого количества жидкости.
- Выполнение гигиенических процедур. Перед операцией пациент принимает душ и надевает чистое белье.
- Очищение кишечника. Осуществляется с помощью клизм и слабительных свечей.
Операции при ущемленных пупочных грыжах у мужчин и женщин выполняются без подготовки.
При нормальном течении восстановительного периода швы снимают на 7 сутки, пациент после этого отправляется домой. Длительность реабилитации зависит от сложности вмешательства. В течение 3-6 месяцев исключают любые физические нагрузки, носят специальное белье. В первые дни после операции вводят анальгетики и антибиотики. Нужно соблюдать диету, нормализующую перистальтику кишечника. Швы обрабатывают антисептиками, повязку регулярно меняют. После заживления операционной раны начинают выполнение упражнений, направленных на укрепление мышц брюшного пресса.
В первые дни после операции питаются жидкой пищей — бульонами без овощей и мяса, чаем, киселем. Едят небольшими порциями, калорийность суточного рациона не должна превышать 1100 ккал.
Последний прием пищи осуществляют за 3-4 часа до отхода ко сну. В дальнейшем в рацион вводят каши, отварные овощи и фрукты, нежирную рыбу и творог.
Операция на пупочной грыже может осложняться:
- воспалением и нагноением операционной раны;
- рецидивом грыжи;
- повреждением внутренних органов, мягких тканей и сосудов во время вмешательства;
- сильным натяжением тканей, сопровождающимся прорезыванием шовных нитей;
- смещением сетчатого импланта относительно места его установки;
- отторжением импланта;
- образованием спаек;
- сильным кровотечением.
Ольга, 35 лет, Севастополь: «Когда моей дочери было 2 месяца, она начала часто плакать. Обратилась к педиатру, врач обнаружила выпячивание в области пупка. При проведении УЗИ было диагностировано, что через грыжевые ворота выпали петли кишечника. Хирург назначил операцию — лапароскопическую герниопластику. Решили делать ее платно, цена составила 50 тыс. рублей. Операция длилась час, после чего ребенка поместили в палату интенсивной терапии. Заживление протекало без осложнений, на месте проколов остались небольшие рубцы.»
Александр, 40 лет, Санкт-Петербург: «Пупочная грыжа образовалась из-за тяжелой работы. Встал вопрос об операции, из-за больших размеров выпячивания пришлось прибегнуть к открытому хирургическому вмешательству. Проходила операция под общим наркозом, в первые дни испытывал сильные боли, справляться с которыми помогали обезболивающие препараты. Через 2 дня смог медленно ходить по палате, в стационаре провел 10 дней. Уже 5 лет живу без грыжи. Единственным недостатком операции считаю оставшийся после нее длинный шов.»
Удаление пупочной грыжи лапароскопией считается эффективным .
Герниопластика пупочной грыжи — хирургическая операция, .
Лечение пупочной грыжи у взрослых пациентов возможно только .
Одной из наиболее распространенных причин появления грыжи у .
источник
Как устраняется пупочная грыжа после операции? На этот вопрос, как и многий другой, ответит врач. Грыжа в области пупка — это одно из состояний, при котором внутренние органы (такие как кишечник) выступают за границы передней брюшной стенки через отверстие, локализующееся в районе пупка. Проявляется заболевание в виде выпячивания в области пупка, которое может увеличиваться или, напротив, становиться менее заметным при принятии горизонтального положения. Иногда образование может занимать большую площадь.
Лечит этот сложное заболевание хирург, и обращаться к нему надо сразу же, как только появились неприятные ощущения. К симптомам пупочной грыжи можно отнести следующие явления:
- боли в области живота при кашле или физических нагрузках;
- присутствие тошноты;
- расширенное пупочное кольцо.
Диагностировать пупочную грыжу можно несколькими способами:
- Пройти обследование у узкого специалиста.
- Сделать рентген желудка и двенадцатиперстной кишки.
- Сделать УЗИ.
- Пройти процедуру гастроскопии.
- Сделать такую процедуру, как герниография — рентгенологический метод, заключающийся во введении в брюшную полость особого контрастного вещества, которое позволяет исследовать грыжу.
Пупочные грыжи могут быть двух видов: врожденная и приобретенная. Врожденную можно обнаружить сразу же после рождения ребенка. В области пупка, где была пуповина, имеется шаровидное выпячивание с широким основанием, переходящее в пупочный канатик. Если младенец сильно кричит, грыжевое выпячивание увеличивается. Насколько разными могут быть врожденные или приобретенные грыжи, можно посмотреть на видео, которое демонстрируют пациентам в медицинском учреждении. Как лечить пупочную грыжу? Обычно лечение грыжи хирургическим путем до пятилетнего возраста не проводится. Ее пытаются устранить при помощи массажа и лечебной физкультуры. Если ничего не помогает и пупок не уменьшается, приходится прибегнуть к оперативному вмешательству на грыжу.
Удаление пупочной грыжи у взрослых проходит только оперативным методом, лечение назначается сразу, причем строго в условиях стационара.
Традиционный вид пластики (метод Сапежко и Мейо) имеет некоторые недостатки:
- период восстановления организма может длиться достаточно долго (большие нагрузки запрещены в течение одного года);
- высокий риск того, что образование после операции проявится вновь в той же области.
Практикуется удаление грыжи с использованием сетчатых имплантов, которые могут устанавливаться несколькими способами. Достоинства операции:
- восстановление может происходить не больше одного месяца, оперированный пациент может заниматься физическими нагрузками и даже спортом;
- небольшой процент рецидива заболевания — 1%;
- операция может быть произведена при любом виде анестезии, имеющей долгое действие, необязательно общей.
Лапараскопический метод по удалению грыжи живота — один из наиболее щадящих форм операций, поскольку он может протекать без разрезов на теле, достаточно нескольких проколов. Реабилитация проходит легко и быстро, однако такой метод имеет противопоказания. К ним относятся:
- состояния иммунодефицита, в том числе и ВИЧ,
- нарушения работы печени,
- время менструаций у женщин.
Нередко операцию проводят в комбинации с постановкой сетчатого импланта. Операции по удалению пупочной грыжи у взрослых проводятся по следующей схеме. Сначала пациента помещают в стационар для осмотра и подготовки к оперативному вмешательству. Если пациент поступает в экстренном состоянии, подготовка к операции на пупочную грыжу у взрослых сводится к минимуму.
Затем пациенту делается анестезия (местная или проводниковая; общий наркоз как более сложный используют при повторных проявлениях). Если образование небольшого размера, операция на пупочной грыже сводится к тому, что ушивается пупочное кольцо. Если образование имеет больший размер, его приходится закрывать хирургическим способом. Возникшие спайки рассекаются, что позволяет оставаться внутренним органам в грыжевом мешке. Можно заниматься и профилактикой грыж. Обычно врачи рекомендуют соблюдать некоторые простые правила:
- тренировка мышц живота (это позволит поддержать их в тонусе);
- правильное питание, которые поможет контролировать массу тела;
- в период беременности необходимо носить пупковый бандаж;
- избегать больших физических нагрузок.
Почему появляется пупочная грыжа? У малышей причиной появления может быть замедленное срастание пупочного кольца. Взрослое население чаще подвержено развитию пупочной грыжи после 40 лет. Особенно это касается беременных женщин.
К предрасполагающим факторам относят:
- слабость соединительной ткани;
- медленное срастание пупочного кольца;
- ожирение;
- послеоперационные рубцы.
Факторы риска, способные привести к повышению внутрибрюшного давления:
- частый плач и крик у младенцев;
- перенапряжение в физическом плане;
- запоры;
- период беременности;
- асцит;
- продолжительный сильный кашель.
Детский возраст до пяти лет. Есть определенная вероятность, что грыжа уберется самостоятельно вместе с ростом организма. Если она не является причиной сильного дискомфорта и не создает никаких осложнений, операцию откладывают на несколько лет. После пяти лет мальчикам тоже не всегда рекомендуется делать операцию сразу. А вот девочкам удалять грыжу необходимо. Связано это с ростом репродуктивной системы.
Не делают операции при активных инфекциях в организме потому что операция — это определенный риск, возможны осложнения.
Болезни, которые не излечимы. Так как грыжевая опухоль не является опасным заболеванием, особенно когда находится на ранних стадиях, неизлечимо больных не подвергают риску, связанному с операцией.
Вторая половина беременности. Любая операция — это стресс для организма и, соответственно, риск как для мамы, так и для малыша. Поэтому подобных ситуаций лучше не допускать при беременности. Если образование не несет определенные риски, хирургическое вмешательство откладывают до прекращения грудного вскармливания.
Противопоказанием является инсульт или инфаркт. В таких случаях пациентами тяжело переносится наркоз, из-за этого их не подвергают таком риску.
Нарушения в сердечно-сосудистой и легочной деятельности также являются препятствием для операции.
Большие образования у людей, которые старше семидесятилетнего возраста, удаляют крайне редко. Хирургическое вмешательство такими пациентами переносится плохо.
Операция по удалению пупочной грыжи противопоказана пациентам с диабетом, а также при почечной недостаточности, протекающей в тяжелой форме, циррозе печени с осложнениями, варикозном расширении вен пищевода.
источник

Лечение патологии проводится исключительно хирургическим путем в условиях стационара мед. учреждения, методом радикальной терапии, который называется герниопластика. Оперирование патологии производится после проведения диагностических мероприятий с условием, что пациент достиг возраста 5 лет и у него отсутствует положительная динамика.
Диагностика пупочной грыжи не составляет большого труда. Обычно выявляет патологию педиатр или терапевт путем визуального осмотра и прощупывания проблемной области. Пупочная грыжа выглядит как шаровидное выпячивание тканей в области пупка. В некоторых случаях сквозь тонкий кожный покров просматривается кишечная петля. При пальпации выпуклости и окружающих ее тканей прощупывается дефект брюшной стенки и сам грыжевый мешок.
Однако для точной дифференциации заболевания требуется также консультация хирурга. Чтобы исключить другие патологии со схожей симптоматикой хирург может назначить проведение таких диагностических процедур:
- Эзофагогастродуоденоскопия (ЭГДС).
- Рентгеновские методы исследования – герниография, рентгенография желудка.
- УЗ-исследование органов, которые находятся в брюшной полости, а также самого грыжевого мешка.
После постановки диагноза пациенту во избежание возникновения осложнений рекомендована пластика грыжи.
Существующие не сегодняшний день методики герниопластики можно классифицировать на такие виды:
- Пластика грыжи собственными местными тканями пациента. В медицинских кругах такая разновидность вмешательства называется натяжная герниопластика.
- Оперативное лечение с использованием сетки (импланта из полимерного инертного материала) для герниопластики. Эта разновидность хирургического вмешательства называется ненатяжная герниопластика.
Недостатки первого варианта – долгий реабилитационный период (до 12 месяцев) и большая вероятность рецидива патологии. Ведь в процессе пластики происходит значительное натяжения тканей в области ушивания грыжевых ворот. Это и способствует несостоятельности шва, неправильному рубцеванию, послеоперационному болевому синдрому, осложнениям и рецидивам.
При грыжесечении с применением сетки восстановительный период сокращается до 30 дней, а вероятность повторного возникновения грыжи составляет примерно 3-1%.
Способы лечения пупочной грыжи можно классифицировать и в зависимости от доступа:
- Открытая полостная операция.
- Лапароскопическая герниопластика.
Основные способы хирургического лечения пупочной грыжи (открытого типа) в зависимости от метода обработки ворот выпячивания:
- Герниопластика по Лихтенштейну – это один из самых простых и безопасных методов лечения. Он не требует длительной подготовки пациента, прост в исполнении, имеет самые низкие показатели осложнений и рецидивов. Единственный недостаток пластики грыжи по Лихтенштейну – относительная дороговизна импланта.
- Герниопластика (натяжная) по Бассини. Этот классический метод оперативного вмешательства применяется по сегодняшний день. Наилучшие условия для проведения пластики по Бассини – небольшое по объему выпячивание, которое возникло впервые у относительно молодого пациента.
- Герниопластика по Мейо и по Сапежко. Это очень похожие натяжные методы лечения грыжи. Единственное отличие между ними в том, где именно делается рассечение пупочного кольца. Метод Мейо предполагает рассечение пупочного кольца поперек, а по Сапежко эта процедура проводится вдоль пупка.
Выбор метода проведения герниопластики пупочной грыжи зависит от нескольких факторов: предпочтений оперирующего хирурга, особенностей клинической картины патологии (локализации и размеров выпячивания), физиологических особенностей пациента и его финансовых возможностей.
Следует отметить, что предоперационная подготовка пациента к лапароскопической или открытой герниопластике пупочной грыжи незначительно отличается от подготовки к любому хирургическому вмешательству. После диагностических мероприятий лечащий врач обсуждает с больным и назначает оптимальную дату проведения операции. До этой даты пациент должен пройти все необходимые исследования, обратившись в местную поликлинику:
- Определение группы крови и резус-фактора.
- Общеклинический анализ крови.
- Анализ крови на биохимию.
- Анализ крови на свертываемость.
- Общеклинический анализ мочи.
- Флюорография.
- Электрокардиограмма.
- Анализ на ВИЧ.
- Анализ на гепатиты и сифилис.
- УЗИ брюшной полости.
Также врачом в случае надобности могут быть назначены и другие лабораторные или аппаратные исследования.
За несколько дней до того, как будет проведена открытая или лапароскопическая герниопластика, пациент должен прекратить прием любых антикоагулянтов и кроверазжижающих препаратов, к примеру, аспирина. В любом случае лечащий врач должен быть поставлен в известность о том, что пациент такие препараты принимал/принимает.
За день до даты, на которую назначено лечение пупочной грыжи, пациент должен прийти в больницу с вещами и результатами исследований. Некоторые анализы на усмотрение врача могут быть проведены повторно. Также будет проведено заключительное обследование у хирурга. Возможно, потребуется консультация анестезиолога.
Накануне операции пациент принимает душ и надевает чистую одежду, возможно, понадобиться поставить клизму. Открытая или эндоскопическая герниопластика проводится с утра и на пустой желудок, поэтому после ужина пациенту запрещено употреблять пищу, от воды также желательно отказаться.
Лапароскопическая герниопластика проводится под общим наркозом, открытая – под общим или в условиях местного обезболивания. Предпочтите в большинстве случаев отдается последнему методу анестезии, так как он более безопасен для пациентов с заболеваниями дыхательной системы и сердечно-сосудистыми патологиями.
Все способы, которыми осуществляется лечение пупочной грыжи, имеют практически одинаковые начальные этапы:
- Врач делает разрез кожи и подкожных мягких тканей, находит место образования патологии.
- То, что находится в грыжевом мешке, либо помещается обратно в брюшную полость, либо, в случае наличия соответствующих показаний, удаляется.
- Далее применяется выбранный в дооперационный период метод пластики грыжи.
- Если грыжа большая, будет проведено удаление пупка. Однако в случае, если выпячивание небольших размеров, пупок стараются сохранить.
- После завершения всех необходимых процедур ткани зашиваются.
Лапароскопию пупочной грыжи проводят при помощи трех проколов. В прокол в области пупка вводится эндоскоп, в оба других – необходимые для удаления грыжи инструменты. Во время эндоскопической операции травмируется гораздо меньшее количество мышечной ткани, чем при полостной операции.
Сколько длится послеоперационный период и осложнения – какова вероятность их возникновения – вот два вопроса, которые беспокоят пациентов сильнее всего. Длительность пребывания в стационаре клиники зависит от вида проведенной операции. Если она была полостной, пациент останется под надзором врачей на 7 дней. После лапароскопии возможна более быстрая выписка.
В домашних условиях больной постепенно возвращается к привычному образу жизни. Крайне рекомендовано ношение специального бандажа, который будет защищать неокрепшие мышцы брюшины от разрывов и расхождений.
Срок восстановления также зависит от вида хирургической операции. Обычно полное восстановление наступает не раньше 1 и не позже 12 месяцев.
Осложнения после герниопластики возникают крайне редко, но все же полностью исключить возможность их появления нельзя:
- Инфицирование раны может случиться, если во время проведения операции был обнаружен ранее недиагностированный очаг воспаления. В таком случае назначаются антибиотики.
- Серома, то есть отек тканей в зоне оперативного вмешательства. Возникает как реакция организма пациента на имплант. Это кратковременное явление, которое проходит само, лечения не требует.
- Гематома, то есть кровоизлияние крови в прооперированной области. Гематома в большинстве случаев рассасывается сама, но может понадобиться дренирование.
- Невралгия, то есть нарушение в работе нервных волокон, возникает у 1 пациента из 10. Проявляется невралгия болями, жжением и другими неприятными ощущениями, проходит обычно самостоятельно в течение полугода сопле операции. Назначаются обезболивающие препараты.
Также в послеоперационный период у больного могут начаться проблемы с перистальтикой кишечника. Чтобы нормализовать перистальтику пациенту прописывают соответствующие медикаментозные препараты. А также рекомендуют придерживаться умеренной двигательной активности и диеты.
Диету после герниопластики нужно соблюдать не менее 2-3 недель, а лучше – до окончания восстановительного периода. Пища должна быть максимально щадящей для ЖКТ. Таким образом можно будет избежать возникновения запоров, которые в период реабилитации крайне опасны.
Все блюда в меню пациента должны быть приготовлены на пару или отварены. А также тщательно измельчены – в пюреобразное или жидкое состояние. Предпочтение должно отдаваться диетическим и натуральным продуктам, которые не вызывают вздутия, и быстро перевариваются организмом. Также в течение суток нужно употреблять рекомендованное лечащим врачом количество чистой воды.
Жирные сорта мяса, бобовые, капуста, редис, редька – эти продукты запрещены к употреблению в восстановительный период.
Ранняя, но умеренная двигательная активность – это то, что нужно для быстрого восстановления после операции. Пока швы полностью не заживут нужно:
- По возможности двигаться в лежачем положении, не создавая значительной нагрузки на область пресса.
- Вставать с кровати и ходить по квартире, выполняя посильные бытовые задачи.
- Выходить на улицу, ходить в умеренном темпе по 10-15 минут несколько раз в день.
Любые значительные физические нагрузки, поднятие тяжестей, занятия спортом строго запрещены. Выход на работу возможен через 1-1,5 месяца, но только если профессиональная деятельность пациента не связана с тяжелым физическим трудом.
Что касается сексуальной жизни, то любые ее проявления в первые 2-3 недели следует ограничить или исключить. Когда швы полностью заживут, занятия сексом можно возобновить, но в очень «деликатном режиме». Беременность после удаления пупочной грыжи рекомендовано отложить до момента полного восстановления. То есть после операции и до момента зачатия должно пройти 10-12 месяцев.
Герниопластика пупочной грыжи – это единственный надежный метод избавиться от патологии во взрослом возрасте. Дети до 5 лет могут эту проблему просто «перерасти».
Герниопластика может проводиться несколькими способами – как полостная операция или лапароскопия. Существует также несколько подвидов открытой операции, целесообразность применения которых определяется в каждом индивидуальном случае патологии. От того, какой именно способ хирургического вмешательства был применен, зависит и длительность восстановительного послеоперационного периода. Но в любом случае реабилитация занимает 1-3, чаще 10-12 месяцев.
источник
Большую роль в появлении грыж играет предрасположенность организма. Иногда выпячивание может развиться даже при прекрасно натренированных мышцах брюшного пресса. В отдельных случаях фактор натренированности способствует развитию грыжи, к тому же крепкие мышцы делают пупочную грыжу почти незаметной, повышая вероятность ее ущемления.
Основным признаком болезни является появившееся в области пупка выпячивание, которое может увеличиваться. При небольших размерах оно при нахождении в горизонтальной позе будет исчезать или с легкостью вправляться. Боль возникает вследствие физической нагрузки, при кашле, чихании.
Есть определенные симптомы, при появлении которых откладывать операцию нельзя. К ним относятся:
- расстройства диспепсического характера;
- кал мелена (полужидкий стул черного цвета);
- колостаз и отсутствие отхождения газов;
- боль в паховой области острого характера, значительно усиливающаяся во время ходьбы;
- повышение температуры;
- невозможность лежа на спине легким нажатием вправить грыжу

При подозрении на пупочную грыжу проводят рентгенографию желудка и двенадцатиперстной кишки. Такое обследование позволяет выявить другие болезни, приводящие к появлению болевого синдрома в этой части живота.
- гастроскопию;
- герниографию (рентген с введением контрастного вещества);
- ультразвуковое исследование органов брюшной полости.
При подтверждении диагноза “пупочная грыжа” назначается лечение. Единственным способом радикального решения проблемы является операция, поскольку грыжа никогда не исчезает самостоятельно и проявляет тенденцию к увеличению в размерах, вследствие чего возрастает риск развития осложнений – в частности, ущемления грыжевого выпячивания. Такие меры, как, например, ношение бандажа, могут лишь замедлить прогрессирование болезни и применяются только в качестве временных.
Выпячивание может исчезнуть только у малышей до 5 лет. В этом случае врач предпочитает выбрать выжидательную тактику, хотя при тяжелом течении болезни операция может быть назначена даже годовалому малышу.
Второй возможной причиной ее откладывания является беременность пациентки, но и в этом случае при наличии серьезных показаний проводят щадящие виды хирургического лечения.
Намеренное затягивание операции по поводу пупочной грыжи очень опасно, за медицинской помощью нужно обращаться сразу после появления первых признаков патологии.
При всем разнообразии применяемых на сегодняшний день методов их целью являются:
- удаление грыжевого мешка;
- вправление внутренних органов обратно в брюшную полость;
- укрепление слабых участков брюшной стенки, на которых появились грыжевые ворота.
В настоящее время применяются две основные методики:
- Традиционная (натяжная)– осуществляется посредством использования местных тканей.
- Ненатяжная – с применением имплантатов.
Поскольку грыжевое выпячивание развивается вследствие появления отверстия, избавиться от него можно при помощи стягивания краев собственных тканей. Есть также способ избежать натяжения окружающих тканей: это накладывание сверху или снизу особого имплантата.
Хирургическая пластика пупочной грыжи называется герниографией. Основы ее применения были заложены еще в конце 19 столетия итальянским хирургом Бассини.
Сутью натяжной герниопластики (традиционного способа) с применением тканей пациента является устранение грыжевых ворот посредством сшивания мышц и апоневроза. Основным минусом метода является продолжительность болевых ощущений: она может достигать нескольких недель и даже месяцев. Вероятность рецидивов зависит от определенных обстоятельств (размеров ворот и выпячивания, длительности протекания болезни) и составляет от 2 до 14%.
Минимальный срок исключения физических нагрузок после операции – 3 месяца.
В конце 20 века (точнее — с середины 80-х годов) начала развиваться так называемая теория ненатяжной пластики. Сначала исследования велись только в области лечения паховых грыж, но в дальнейшем их результаты стали применять к лечению выпячиваний различной локализации, в том числе пупочной.
Есть мнение, что основной причиной рецидивов после операции пупковой грыжи является процесс сшивания, при котором происходит натяжение разнородных тканей, противоречащее естественным закономерностям заживления раны. Поэтому для проведения герниопластики используют разные синтетические имплантаты. Через полгода такой имплантат практически невозможно отличить от собственных тканей. Данный способ пластики грыж имеет следующие преимущества:
- помогает избежать натяжения собственных тканей;
- при его использовании не сшиваются ткани разного происхождения;
- значительно сокращается количество рецидивов.
Отличительной особенностью лапароскопических операций является их выполнение через проколы небольших размеров. Течение операции контролируют при помощи миниатюрной видеокамеры. В большинстве случаев устранение дефекта брюшной стенки производится при помощи устанавливаемого изнутри синтетического сетчатого протеза.
Период реабилитации в основном не превышает 14 дней. Рецидивы возможны в 2-5% случаев. Проведение подобного лечения возможно в амбулаторных условиях с применением местного или эпидурального (спинального) обезболивания.
До операции осуществляется комплексное обследование пациента для оценки его соматического статуса. При необходимости проводится коррекция – стабилизация состояния пациента. Мера эта является обязательной: она позволяет значительно сократить риск развития осложнений.
К мероприятиям предоперационного обследования относятся:
- анализ состава крови (клинический и биохимический);
- исследование клинического состава мочи;
- анализы на гепатит, ВИЧ, сифилис;
- электрокардиограмма;
- коагулограмма (анализ свертываемости крови);
- рентгенография грудной клетки.
Так называемая аутопластика (или пластика с применением собственных тканей) осуществляется при размерах грыжевых ворот до 3 см. Во время такой операции хирург создает удвоенную структуру, благодаря которой передняя брюшная стенка становится значительно прочнее. Если грыжевые ворота отличаются большими размерами, обычное “удваивание” тканей может спровоцировать рецидив заболевания.
К натяжной пластике относятся:
- Метод Мейо.
- Метод Сапежко.
- Метод Лексера.
Классическая операция предполагает следующие этапы:
- иссечение кожи в околопупочной области;
- иссечение грыжевого мешка;
- сшивание тканей стенки брюшной полости;
- ушивание кожи.
Операции с натяжением тканей рекомендованы в основном при маленьких размерах выпячивания и при отсутствии у пациента ожирения.
- Производится продольный разрез выше пупка (примерно на расстоянии 2-3 см) по средней линии с обходом с левой стороны. Разрез продолжается на 3 или 4 см ниже.
- При наличии у пациента лишнего веса делается разрез полулунной или овальной формы – он как бы окаймляет выпячивание с нижней стороны.
- Кожа и подкожная клетчатка рассекаются до достижения апоневроза белой линии. Кожный лоскут отпрепаровывают слева направо.
- Кожа и расположенная под ней подкожная клетчатка отделяются от грыжевого мешка. Выделение мешка продолжается до достижения хорошей видимости грыжевых ворот (они образованы плотным краем околопупочного кольца).
- В пространство между пупочным кольцом и шейкой мешка вводится желобоватый зонд. По нему осуществляется поперечное рассечение кольца. Рассекать можно и по белой линии, в направлении вверх и вниз.
- После этого становится возможным полное выделение грыжевого мешка. Его вскрывают, затем вправляют содержимое и отсекают.
- Брюшина ушивается посредством наложения непрерывного кетгутового шва.
Пластика по Мейо при пупочных грыжах осуществляется только в случае поперечного рассечения. Швы накладываются в форме буквы “П”.
- Производится прошивание верхнего лоскута шелком вначале с внешней стороны в направлении внутрь с 1,5-сантиметровым отступом от края, потом при помощи этой же нитки по нижнему краю апоневроза делается стежок с наружной части внутрь и из внутренней части к наружной. При этом отступ должен составлять всего 0,5 см. На верхнем крае выходят на том же уровне. Требуется три таких шва: один располагается в центре, а два – по бокам.
- Во время завязывания нижний конец апоневроза перемещается под верхний, после чего производится его фиксация в виде дупликатуры.
- Подшивание свободного края верхнего лоскута к поверхности нижнего осуществляется посредством отдельных узловых швов (второй ряд).
Пластика по методу Сапежко осуществляется в случае продольного рассечения околопупочного кольца.
- Ассистент оттягивает левый конец апоневроза на зажимах Кохера. Этот край прогибается таким образом, чтобы внутренняя поверхность оказалась максимально вывернутой.
- Хирург подтягивает к ней правый край (стараясь подвести как можно дальше) и осуществляет подшивание П-образными или отдельными узловыми шелковыми швами.
- Левый свободный край укладывается над правым и подшивается отдельными швами. Таким способом удается достичь апоневротического удвоения брюшной стенки.
Операция по Лексеру в большинстве случаев проводится маленьким пациентам при небольших размерах выпячивания. Делается разрез популунной формы. Он окаймляет грыжевое выпячивание снизу. Пупок удаляется или сохраняется в зависимости от размеров грыжи: если опухоль небольшая, возможно сохранение пупка. Пупочное апоневротическое кольцо ушивают посредством шелкового кисетного шва, над которым накладываются узловые отдельные швы.
Основными недостатками перечисленных методов являются:
- длительность восстановительного периода: в среднем физическая нагрузка ограничивается до 1 года;
- значительный риск повторного появления грыжи — до 20%. Если аутопластика применяется при размерах грыжи более 3 см, вероятность рецидива возрастает до 35-50%.
При таких операциях дефект закрывается при помощи особых материалов. Они совершенно инертны для организма и не приводят к проявлению аллергической реакции или отторжения. Пластика с использованием сетчатых имплантатов является самым современным и эффективным методом лечения грыжи. Спустя некоторое время после операции (в основном через неделю) сетка начинает прорастать тканями самого организма. На оперированном участке происходит формирование прочной соединительнотканной преграды.
Есть два основных способа установки сеток:
- Производится ее размещение над апоневрозом, прямо под кожным покровом. Недостатком данного способа является возможность формирования сером (патологического скопления жидкости под слоем кожи), что значительно продлевает реабилитационный период. В настоящее время этот способ используют очень редко – в основном в случае пожилого возраста пациента, при отсутствии необходимости быстрого возвращения к активной жизни.
- Второй метод предполагает имплантирование сетки под апоневроз, в глубоко расположенные слои брюшной стенки – под околопупочное кольцо. Это более предпочтительный способ устранения дефекта. Он практически лишен недостатков.
При значительных дефектах стенки брюшного пресса, наличии так называемого “феномена второй брюшной полости” нередко назначают специальную предоперационную подготовку, целью которой является увеличение объема брюшной полости и приспособление систем организма к повышенному внутрибрюшному давлению. Только после этого проводится пластика брюшной стенки с применением целого комплекса полимерных протезов.
Их имплантация осуществляется по специальной методике.
Основные плюсы данного способа:
- максимальный уровень комфорта;
- абсолютное исключение вероятности смещения протеза и повторного развития грыжи;
- в случае расхождения прямых мышц — возможность проведения дополнительной пластики;
- повышенная степень надежности в сочетании со всеми возможными степенями защиты;
- минимальная вероятность повреждения нервов в результате небольшого количества накладываемых швов;
- короткий реабилитационный период;
- возможность применения любого вида анестезии.
Во время операции пупочной грыжи используются особые нити, не вызывающие реакции со стороны организма.
Одним из современных способов лечения пупочной грыжи является лапароскопия. Ее стали применять около 15 лет назад. Суть метода заключается в создании лапароскопического доступа к брюшной стенке. Такой способ ушивания грыжевого выпячивания обладает всеми плюсами малоинвазивной хирургии. Это:
- отсутствие болевых ощущений;
- минимальная травматизация тканей;
- минимум операционного вмешательства;
- отличный косметический эффект;
- очень короткий восстановительный период;
- низкий процент рецидивов и осложнений.
Данный способ просто незаменим в случае сочетания грыжи с другими болезнями органов брюшной полости, которые также требуют хирургического вмешательства. При операции применяется современная видеоэндоскопическая техника, особые материалы и инструменты для создания сверхтонких швов. По мнению многих европейских специалистов, на сегодняшний день лапароскопический метод операции является золотым стандартом в лечении пупочной грыжи.
Противопоказаниями к операции являются:
- иммунодефицитные состояния, ВИЧ;
- печеночные патологии, гепатит С;
- активная фаза менструального цикла.
Длительность периода реабилитации после операции на пупочной грыже зависит от конкретного вида вмешательства. Пациенты должны начать носить бандаж непосредственно после операции: это необходимо для поддержания ослабленной области пупка и брюшной стенки. В отдельных случаях хирург может разрешить ношение широкого пояса вместо бандажа. При нормальном самочувствии пациент может быть выписан спустя 3 часа после операции, но в любом случае он должен проходить периодические осмотры.
Первые 2-3 дня для предупреждения расхождения швов необходим постельный режим. На третий день можно вставать. Физические нагрузки в течение нескольких дней совершенно исключаются. На протяжении недели или немного дольше перевязки проводят в больнице, после этого их можно осуществлять самостоятельно.
Пациентам прописывают антибиотики, обезболивающие препараты и сеансы физиотерапии, способствующие заживлению раны.
В послеоперационный период особое внимание надо уделять правильному питанию. Из рациона исключаются острые блюда, продукты, способствующие газообразованию и приводящие к запорам.
Меню должно быть основано на легкой пище: супах, кашах, вареных овощах, способствующих размягчению стула. Постепенно можно вводить в рацион новые продукты, внимательно следя за реакцией организма.
источник
Операция пупочной грыжи — наиболее эффективный способ лечения грыжевого дефекта как у взрослых, так и у маленьких пациентов. Специалисты проводят хирургическое вмешательство при помощи малоинвазивных, передовых методик, позволяющих добиться прекрасных терапевтических результатов без осложнений и неблагоприятных последствий.
Операция пупочной грыжи — наиболее эффективный способ лечения грыжевого дефекта как у взрослых, так и у маленьких пациентов.
Пупочная грыжа — патология с сопутствующим выпячиванием органов брюшной полости через пупочное кольцо. Причины заболевания:
- избыточная масса тела;
- запоры;
- чрезмерные физически нагрузки;
- частые беременности и роды;
- наличие опухоли в области пупка, брюшной полости;
- уретральные заболевания, нарушение мочеиспускания;
- бронхо-легочные болезни.
Согласно статистическим данным, патология чаще встречается у мужчин, чем у женщин. Спровоцировать заболевание могут интенсивные спортивные тренировки, занятия тяжелым физическим трудом, повышенное брюшное давление.
Главным признаком патологии является наличие выпячивания, локализованного в области пупочного кольца, видимого визуально. При этом новообразование уменьшается в размерах или исчезает, когда человек принимает горизонтальное положение.
Выделяют симптомы такой грыжи, это:
- тошнота;
- болезненные ощущения, локализованные возле пупка, при физических нагрузках;
- увеличение размеров пупочного кольца, его расширение;
- запоры;
- нарушения в функционировании желудочно-кишечного тракта;
- приступы рвоты.
Пупочная грыжа может лечиться консервативными методами, хотя они дают лишь временный эффект. Хирургическая операция проводится при наличии следующих клинических показаний:
- существенное увеличение размеров выпячивания;
- защемление грыжевого образования, чреватое интоксикацией организма, нарушениями в функционировании сердечно-сосудистой, дыхательной, пищеварительной систем;
- кишечная непроходимость — опасное состояние, при котором пациент не может опорожнить кишечник. Непроходимость сопровождается общей интоксикацией, обильной рвотой. В данной ситуации требуется экстренная операция, в противном случае высоки риски перитонита, некроза кишечных тканевых структур, сепсиса, заражения крови;
- эмбриональные грыжевые образования — являются патологией, возникающей еще в процессе внутриутробного развития. Операцию проводят сразу же после появления ребенка на свет.
Эмбриональные грыжевые образования — являются патологией, возникающей еще в процессе внутриутробного развития.
В других ситуациях прибегать к вмешательству рекомендуется для лечения детей старше 5 лет. Это обусловлено тем, что существует вероятность самостоятельного исчезновения грыжевого образования по мере роста ребенка.
Экстренная операция требуется при проявлении настораживающих симптомов, среди которых:
- острый, выраженный болевой синдром, локализованный в области живота;
- твердость и напряженность брюшных мышц;
- побледнение кожных покровов;
- сильная ослабленность;
- повышенная потливость;
- тошнота и приступы рвоты;
- кровянистые примеси в рвотных массах;
- невозможность опорожнения кишечника, отсутствие дефекации;
- диарея с кровянистыми примесями в каловых массах.
Экстренная операция требуется при проявлении настораживающих симптомов, среди которых повышенная потливость.
Подобная симптоматика указывает на острые состояния, требующие незамедлительного хирургического вмешательства. Отсутствие своевременных мер несет потенциальную угрозу не только для здоровья, но и для жизни больного.
Операция на пупке в области диастаза не проводится при наличии следующих клинических противопоказаний:
- инфекционные процессы, протекающие в острой форме;
- третий и четвертый триместры беременности;
- перенесенные в недавнем времени инфаркты;
- инсульты;
- нарушения в функционировании сердечно-сосудистой системы;
- легочные патологии, протекающие в тяжелой форме;
- осложненный цирроз печени;
- тяжелая форма почечной недостаточности;
- варикозная болезнь пищеводных вен;
- некоторые формы сахарного диабета.
Операция на пупке в области диастаза не проводится при некоторых формах сахарного диабета.
Врачи стараются избегать удаления крупных образований у больных старше 70 лет в связи с высокими рисками постоперационных осложнений. По той же причине операции не рекомендуются людям, страдающим неизлечимыми заболеваниями, например онкологией.
Решение о целесообразности операции принимается врачом в индивидуальном порядке.
При хирургическом вмешательстве на пупочной грыже может использоваться как общий наркоз, так и местная анестезия. Операция проводится открытым или закрытым способом (эндоскопическая хирургия).
Согласно общей классификации, все виды хирургических вмешательств, направленных на удаление грыжи в области пупка, подразделяют на 2 вида, это герниопластика:
При хирургическом вмешательстве на пупочной грыже может использоваться общий наркоз.
Специалисты отдают предпочтение малоинвазивным хирургическим методам, позволяющим избегать целого ряда постоперационных осложнений и сократить длительность восстановительного периода. Наиболее прогрессивные:
- Операция с сеткой, устанавливаемой под соединительную ткань. Отличается надежностью и безопасностью, гарантией отсутствия рецидивов заболевания.
- Имплантирование — установка имплантов в область, локализованную под пупочным кольцом и апоневрозом. Данная методика характеризуется высокими показателями эффективности даже при грыжевых образованиях крупных размеров.
Иногда требуется открытая операция.
Открытый способ — это традиционная полостная операция, подразумевающая разрез, удавление грыжевого мешка и наложение швов.
Натяжная герниопластика — осуществляется путем натяжения тканевых структур пациента, которые сводятся в области грыжевых ворот, после чего зашиваются.
Хирургическое вмешательство может проводиться следующими методами:
- Натяжная герниопластика — осуществляется путем натяжения тканевых структур пациента, которые сводятся в области грыжевых ворот, после чего зашиваются. Процедура проводится под общим наркозом. К данному методу прибегают редко в силу высокой вероятности неправильного образования рубцов, частых рецидивов, болезненности и продолжительности восстановительного периода.
- Метод Мейо — проводится через несколько небольших разрезов в пупочной зоне. Специалист отделяет апоневроз от подкожной клетчатки, разрезает грыжевый мешок, возвращая выпятившиеся внутренние органы в брюшную полость, удаляет грыжевое образование. На завершающем этапе проводится ушивание апоневрозных краев, расположенных вокруг пупочного кольца.
- Методика Сапежко — во многом схожа с предыдущим способом ведения операции. В ходе хирургического вмешательства специалист ушивает апоневрозные края в середине живота пациента, выполняя все манипуляции послойно. Такой подход способствует восстановлению тонуса брюшинных мышц и стабилизации показателей внутрибрюшного давления.
В некоторых более сложных, запущенных случаях удаляется и сам пупок.
Лапароскопия — передовой и безопасный метод удаления грыжевых образований.
Все манипуляции при использовании лапароскопии выполняются при помощи проколов в области живота, через которые вводится хирургический инструмент.
К преимуществам данной методики относятся: минимальная травматичность, безболезненность, короткий реабилитационный период, отсутствие неэстетичных шрамов, низкие риски развития осложнений и рецидивов. Все манипуляции выполняются при помощи нескольких проколов в области живота, через которые вводится миниатюрный хирургический инструмент и камера, позволяющая наблюдать за происходящим на экране компьютера.
Удаление грыжевого новообразования — сложная операция, к которой необходимо правильно подготовиться. Пациентам в предоперационном периоде назначаются виды диагностических исследований:
- лабораторные анализы мочи и крови;
- рентгенография грудной клетки;
- коагулограмма;
- биохимическое исследование крови;
- кардиограмма;
- флюорография;
- ультразвуковое исследование брюшной полости.
Пациентам в предоперационном периоде назначают лабораторные анализы мочи и крови.
Комплексное медицинское обследование позволяет исключить наличие возможных противопоказаний, подобрать оптимальную, наиболее эффективную для каждого пациента хирургическую методику.
За неделю до операций запрещается применение антикоагулянтов и других препаратов, снижающих показатели свертываемости крови. В день хирургического вмешательства следует воздерживаться от курения, питья и приема пищи.
При отсутствии осложнений швы снимают спустя неделю. Важно соблюдать рекомендации врачей, придерживаться диеты, ограничивать физические нагрузки, воздерживаться от поднятия тяжестей, носить специальное белье.
Бандажи укрепляют мышцы, препятствуют расхождению швов.
Продолжительность реабилитации зависит от операционного метода, возраста и состояния здоровья больного. Полное восстановление занимает около 3 месяцев.
После операции важно соблюдать рекомендации врачей и придерживаться диеты.
При развитии осложнений реабилитация может продлиться полгода. Вернуться к привычной жизни, трудовой деятельности пациенту можно через 1-1,5 месяца.
На протяжении первых нескольких недель после операции важно соблюдать специальную диету, направленную на предупреждение запоров и улучшение кишечной перистальтики.
Основу рациона должны составлять следующие продукты:
- свежие овощи;
- фрукты;
- зелень;
- мясо нежирных сортов;
- овощной бульон;
- паровые овощи;
- творог;
- различные виды каш;
- яйца, приготовленные всмятку.
В рацион человека после удаления пупочной грыжи должен входить творог.
Хлеб употреблять можно, но только черствый, желательно из зерновых сортов. Важно соблюдать питьевой режим, употребляя не менее 2 л чистой негазированной води.
Следующие продукты необходимо временно исключить из своего меню:
- грибы;
- бананы;
- капусту;
- молоко;
- редьку;
- мясо и рыбу жирных сортов;
- выпечку;
- копчености;
- маринады;
- орехи;
- чай;
- кофе;
- спиртные напитки.
Временно исключить из своего меню нужно алкогольные напитки.
Длительность диетотерапии составляет около 2-3 недель.
Хирургическое вмешательство, направленное на удаление пупочного грыжевого образования, может спровоцировать развитие следующих осложнений:
- присоединение инфекционных, воспалительных процессов;
- рецидив заболевания;
- чрезмерное натяжение тканевых структур, ведущее к ущемлению внутренних органов, нервных окончаний;
- отечность, серома — наиболее часто встречаются при имплантировании;
- нарушения в функционировании желудочно-кишечного тракта.
Операционное вмешательство — радикальный и наиболее эффективный способ избавиться от пупочной грыжи, предотвратив развитие сопутствующих заболеваний и нежелательных последствий. Малоинвазивные хирургические методы позволяют избежать болезненных ощущений и быстро вернуться к привычной жизни, трудовой деятельности.
Владислава, 35 лет, Волгоград: «В прошлом году удалила пупочную грыжу. Образование было большим, поэтому делали полостную операцию. Долго восстанавливалась, теперь забыла о проблеме. До этого несколько лет пыталась лечиться консервативными методами, но все было без положительных результатов».
Иннокентий, 52 года, Калининград: «В прошлом месяце сделали лапароскопическую операцию по удалению пупочной грыжи. Эффективный метод без боли и осложнений. К привычной жизни вернулся уже через пару недель, цена на операцию доступная».
Василиса, 26 лет, Москва: «Пупочную грыжу удаляли на третьем месяце беременности. Сильно волновалась, но все прошло удачно. Операцию делали эндоскопическим путем, удалось избежать шрамов, рубцов и долгого восстановления. Когда пришло время рожать, самочувствие было отличным».
источник
Послеоперационная грыжа на животе, а точнее, в брюшной стенке, относится к разновидности травматических воздействий. Она проявляется в области послеоперационного рубца, располагается под кожей. По отношению ко всем вариантам грыж этот вид составляет 6–8%.
Согласно статистике осложнений в послеоперационном периоде, на грыжи приходится до 5% от всех манипуляций со вскрытием брюшной полости, а при анализе течения нагноившихся ран показатель увеличивается до 10%. Меры по предупреждению зависят не только от вида хирургического вмешательства, умения врача, но и от поведения пациента, выполнения рекомендаций в период реабилитации.
Операции на животе проводятся по разному поводу. Каждая патология требует предварительного изучения и выбора оптимальной тактики. Чтобы хирург смог полностью выделить нужный орган, провести осмотр, остановить кровотечение, необходимо решить вопрос о доступе или конкретном месте разреза поверхностных тканей и кожи.
Для этого существуют типовые способы, разработанные практикой многих поколений врачей. Послеоперационные грыжи чаще образуются в анатомических зонах, где обеспечивается наиболее удобный доступ к органам брюшной полости. По локализации можно догадаться, какую операцию и разрез использовали хирурги.
- белой линии живота — проводилась верхняя или нижняя срединная лапаротомия (рассечение брюшины по центральной линии), вероятно, по поводу заболеваний желудка, кишечника;
- в подвздошной области справа — после операции аппендэктомии, на слепой кишке;
- пупочной области — может осложниться выздоровление от хирургических вмешательств на кишечнике;
- правого подреберья — нежелательный исход удаления камня и желчного пузыря, резекции печени;
- подреберья слева — спленэктомия (удаление селезенки);
- поясничной области сбоку — последствие операций на почках, доступа к мочеточникам;
- области над лобком — в случаях урологических заболеваний, хирургических вмешательств на внутренних половых органах у женщин.
Соответственно классификация послеоперационных грыж предусматривает следующие варианты: срединные (верхние и нижние), боковые (право- и левосторонние, верхние, нижние). В зависимости от величины послеоперационного дефекта:
- малые — не нарушают форму живота;
- средние — занимают небольшой участок в области брюшины;
- обширные — сопоставимы с дефектом большой зоны брюшной стенки;
- гигантские — резко деформируют живот, расположены в двух и более зонах брюшины.
Послеоперационные грыжи различаются по характеру — на вправимые и невправимые, по внутреннему строению — на однокамерные и многокамерные. С учетом эффективности лечения — хирурги выделяют рецидивирующие грыжи, включая многократно рецидивирующие. Принципы классификации важны для выбора способа устранения негативных последствий.
Причины послеоперационных грыж чаще всего связаны с невозможностью провести полную подготовку больного за неимением времени в случаях необходимости экстренного вмешательства. Ведь любая плановая операция требует предоперационной терапии, очищения кишечника, снятия интоксикации.
Отсутствие своевременных мер способствует осложнениям в послеоперационном периоде, связанным со вздутием кишечника, замедлением перистальтики, нарушением выделения кала (запорами), рвотой, повышением внутрибрюшного давления, застойными изменениями в легких с воспалением, кашлем. Все это в значительной степени ухудшает условия образования плотного послеоперационного рубца.
Не исключается ошибочный выбор метода доступа без учета анатомических и физиологических особенностей строения внутренних органов и брюшины. В результате нарушается кровоснабжение и иннервация в зоне оперативного вмешательства, в дальнейшем в тканях проявляются стойкие изменения, способствующие прорезыванию швов.
Значительна роль нагноительных осложнений. Этот тип относят к раннему проявлению. Воспаление и гной скапливаются в области раны, под апоневрозом мышц. Застойные пневмонии и бронхит, возникшие после операции, вызывают кашель, резкие толчки и колебания внутрибрюшного давления, что предрасполагает к возникновению грыжевых ворот.
К дефектам операционной техники относятся некачественный шовный материал, слишком сильное стяжение тканей, неустраненное кровотечение и скопление крови в гематомы с последующим быстрым нагноением, длительная тампонада и дренирование в зоне операции.
Из причин, зависящих от выполнения пациентом в послеоперационном периоде рекомендаций врача, наибольшее значение имеют: досрочное повышение физической нагрузки, нарушение диеты, пренебрежение ношением бандажа.
Грыжи чаще возникают у пациентов с ожирением, системными болезнями соединительной ткани, сахарным диабетом, при которых существенно нарушается формирование полноценного рубца. Для женщин имеет значение срок наступления беременности после операции. Ослабление организма, авитаминоз, давление увеличенной матки на брюшную стенку создают условия для грыжеобразования.
Хотя теоретически осложниться послеоперационной грыжей может любое хирургическое вмешательство на брюшной полости, чаще всего патология наблюдается после оперативного лечения:
- прободной язвы желудка;
- воспаления червеобразного отростка;
- калькулезного холецистита;
- кишечной непроходимости;
- у женщин удаления кислы яичника, матки;
- перитонита;
- последствий проникающих ранений в брюшную полость.
Основным признаком грыжи является обнаружение выпячивания в зоне послеоперационного рубца и вокруг него. На начальной стадии послеоперационные «шишки» пациенты вправляют в положении лежа самостоятельно, они не очень мешают и не имеют симптоматики. Боли и рост опухолевидного образования возникают при натуживании, резких движениях, подъеме тяжелых предметов.
В горизонтальном положении выпячивание уменьшается. Ухудшение состояния связано с переходом болевых ощущений в постоянные, иногда носящие характер приступа, схваток. Одновременно пациенты жалуются:
- на длительные запоры;
- постоянное вздутие живота;
- отрыжку;
- поташнивание;
- затрудненное выделение мочи (в случае надлобковых грыж);
- раздражение или воспаление кожи на животе в зоне грыжевого выпячивания.
Состояние пациента зависит от величины грыжи, спаечного процесса в брюшной полости, внутри грыжевого мешка. Иногда даже при больших грыжах пациенты не имеют жалоб.
Во время осмотра пациента в положении стоя и лежа хирург видит выпячивание в зоне и вокруг него. Чтобы выяснить величину и форму, пациента, находящегося в лежачем на спине положении, просят поднять голову. Это движение вызовет напряжение в мышцах живота и «выдавит» наружу грыжевой мешок с содержимым.
Одновременно проявляются все расхождения в зоне прямых мышц, возможные начинающиеся выпячивания, не связанные с основным. Пациенту обязательно назначаются методы исследования, позволяющие уточнить связь с внутренними органами.
Рентгенологическим путем выявляют состояние функционирования желудочно-кишечного тракта, имеющийся спаечный процесс, вхождение в грыжевую полость органов брюшной полости. УЗИ позволяет рассмотреть не только брюшные органы, но и полость грыжевого мешка, определить форму, истинные размеры грыжи, изменения в мышечных структурах, влияние спаек.
В комплекс обследования входит контрастное рентгенологическое исследование прохождения бариевой взвеси по желудку и кишечнику, изучение степени вмешательства желудка. Производятся снимки (рентгенограммы) и герниография (рентгеновский снимок содержимого грыжевого мешка).
Отсутствие лечебных мер при послеоперационных грыжах усугубляет состояние пациента. Со временем могут появиться:
- копростаз (застой кала и образование камней в кишечнике) с механической непроходимостью;
- ущемление;
- перфорация;
- частичная или полная спаечная кишечная непроходимость.
источник
На долю пупочных грыж приходится около половины образований, которые возникают в области передней брюшной стенки. Статистика свидетельствует, что каждый 10 человек сталкивается с данной патологией. Лишь половина пациентов обращаются в больницу самостоятельно. У остальных пупочная грыжа выявляется случайно, при обращении к врачу по другому вопросу или при плановой диспансеризации.

Пупочная грыжа (ПГ) – это выход части внутренних органов, которые располагаются в брюшной полости, через грыжевые ворота в районе пупочного кольца. Расхождение тканей в районе пупка может быть спровоцировано разными факторами. Общее одно – вылечить ПГ можно только хирургическим путем.
Исключений из этого правила немного:
- не врожденная грыжа небольшого размера в возрасте до 5-6 лет — проходит самостоятельно по мере роста ребенка
- состояние здоровья больного, при котором проведение операции небезопасно и представляет потенциальную угрозу жизни.
Обратите внимание! Пупочная иная грыжа не проходит самостоятельно никогда. Для ее лечения требуется ушивание дефекта передней брюшной стенки. Затягивание с обращением к хирургу приводит к осложнениям.
Противопоказанием к проведению герниопластики может служить состояние здоровья больного, его возраст. Целесообразность оперативного вмешательства оценивается индивидуально.
Возможные противопоказания к хирургическому лечению пупочной грыжи:
- Преклонный возраст пациента вкупе с большим размером образования. Операция может быть признана нецелесообразной у пациентов старше 70 лет, если ее исход, дальнейшая реабилитация представляется сомнительным по состоянию здоровья.
- Хронические заболевания, которые влияют на переносимость хирургического вмешательства. Это сердечная, почечная, дыхательная недостаточность, заболевания крови, цирроз печени, тяжелый сахарный диабет.
- Неизлечимые заболевания. Если пациент неизлечимо болен, то проведение оперативного вмешательства может увеличивать риск преждевременной смерти.
- Состояния, которые препятствуют безопасной анестезии. Например, недавно перенесенный инфаркт или инсульт.
- Беременность, вторая половина срока. Как временное состояние позволяет отложить опасную для плода и матери операцию. При условии, что пупочная грыжа не угрожает им больше оперативного вмешательства.
- Инфекционные болезни в активной стадии. Лечение откладывают до выздоровления пациента.
- Детский возраст. Если пупочная грыжа у ребенка не врожденная, то она может пройти самостоятельно в дошкольном возрасте. Часто пупок втягивается, как только малыш начинает ходить.
Обратите внимание! Целесообразность ушивания пупочной грыжи решается индивидуально, с учетом всех особенностей пациента и его болезни.
Техника проведения герниопластики у детей хорошо отработана. Осложнения после операции по ушиванию пупочной грыжи у маленьких пациентов составляют менее 1%. Оперативное вмешательство проводят под общим наркозом. Средняя продолжительность около 40 минут. Малыша предварительно готовят:
- Голодная диета с предыдущего вечера обязательна
- За 2 часа до операции нельзя давать ребенку даже воду.
Выбор методики проведения оперативного вмешательства остается за хирургом. Классическая пупочная герниопластика у детей при неосложненной грыже проводится следующим образом:
- Проводится горизонтальный, полукруглый разрез ниже пупка
- Содержимое грыжевого мешка вправляется в брюшную полость
- Мешок иссекается
- Грыжевые ворота зашивают «внакладку».
Выход из наркоза у ребенка сопровождается дурнотой, рвотой, плачем. Родителям не следует пугаться необычного поведения ребенка в первые полчаса после операции. Это обычная реакция детского организма на общий наркоз.
Показания для герниопластики ПГ у детей:
- Ущемление. Сопровождается болью, подъемом температуры, тошнотой, рвотой.
- Большой размер
- Возраст старше 6 лет
- Хоботообразная форма.
Успешность хирургического лечения пупочной грыжи у детей достигает 100%. Восстановительный период до недели.
Обратите внимание! Если доктор рекомендует хирургическое лечение пупочной грыжи вашему ребенку, значит, у него есть для этого достаточные основания.
Подготовительный этап включает в себя обязательное обследование состояния здоровья пациента. Для этого проводят:
- Лабораторные исследования крови и мочи (общий, биохимия)
- Анализ крови на инфекционные болезни: гепатит, ВИЧ, RW
- УЗИ брюшных органов и зоны грыжевого образования
- ЭКГ
- Осмотр специалистов по необходимости, гинеколог для женщин обязательно.
От больного требуется соблюдение диеты и голодного режима перед операцией + предварительная гигиеническая подготовка тела, включая бритье интимной зоны.
Существует несколько отработанных методик проведения пупочной герниопластики. Это малоинвазивные, которые проводят под местным обезболиванием и классические, под общим наркозом. Выбор способа удаления ПГ зависит от ситуации, возможностей клиники и, в некоторой степени, от желания пациента.
Три классических метода проведения операции с широким доступом отличаются ориентацией техникой разреза и ушивания грыжевых ворот. Показаны при средних и больших пупочных грыжах.
Операция с классическим доступом к грыжевому мешку, под общим наркозом. Рассечение брюшной стенки вертикальное, по центру грыжевого выпячивания. Операционное поле открывается путем отделения верхнего слоя от апоневротического на 10-15 см в стороны. Вскрытие грыжевого мешка делают в районе шейки. Содержимое заправляют на место. Грыжевой мешок иссекают. Ушивание проводят натяжным методом по белой линии, накладывая слои соединительной ткани с боковым захлестом. Швы узловые.
При небольших грыжах пупок стараются сохранить. Если размеры ПГ превышают средние, то пупок удаляют. Часто при такой операции «попутно» удаляют жировой фартук пациентам с тяжелым ожирением.
Послеоперационный период 2-3 месяца. Ограничения в трудовой деятельности и физической нагрузке до года. Вероятность рецидива высокая.
При ушивании ПГ по Лексеру разрез производят под пупочным кольцом, полукругом, по нижней границы грыжевого выпячивания. Верхний слой отслаивают от апоневротического кверху. Осматривают грыжевой мешок, удаляют спайки, вправляют содержимое и удаляют его.
Грыжевые ворота (апоневротический слой) ушивают методом кругового кисетного шва и затягивают к центру, завязывают. Края мышечных влагалищ сшивают узловыми стежками. Все швы накладывают посредством шелковых нитей. Последним подшивают верхний кожный лоскут.
Здесь разрез проводят по обеим сторонам грыжевого выпячивания. Делают два полукруга, отслаивают лоскут кожи, покрывающий грыжевой мешок. Определяют локацию грыжевых ворот, рассекают спайки. Грыжевой мешок вскрывают, вправляют внутренние органы в полость живота. Мешок иссекают вместе с покрывающим лоскутом кожи.
Грыжевые ворота зашивают двумя рядами узловых швов. Брюшину зашивают сплошным швом саморассасывающимся шовным материалом. апоневротические слои сшивают шелковыми нитками узловыми стежками с накладыванием лоскутов внахлест.
Все операции имеют общие характерные черты:
- При небольших грыжах пупок стараются сохранить. Если размеры ПГ превышают средние, то пупок удаляют.
- Часто при такой операции «попутно» удаляют жировой фартук пациентам с тяжелым ожирением.
- Послеоперационный период 2-3 месяца.
- Ограничения в трудовой деятельности и физической нагрузке до года.
Усечение грыжи при помощи лапароскопического доступа проводят при помощи нескольких небольших разрезов. В них вводят с разных сторон от грыжи хирургические и оптические инструменты. Хирург оперирует, глядя на монитор. Грыжевые ворота закрывают синтетической сеткой, которую вводят также через трубку.
Лапароскопическая операция в разы уменьшает восстановительный и реабилитационный период. Снижает общую нагрузку на организм и может проводиться пациентам, которым нельзя провести классическую операцию по состоянию здоровья. Недостатком лапароскопического метода является не всегда доступное оборудование и более высокая стоимость операции.
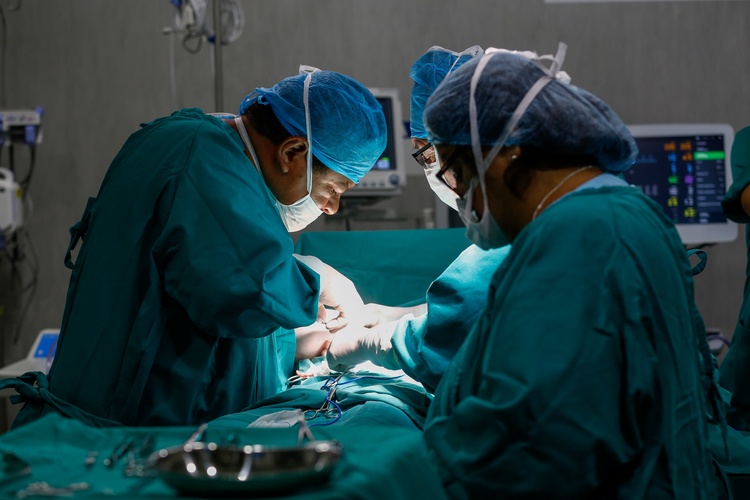
Закрытие грыжевых ворот синтетической сеткой является относительно новым и перспективным методом лечения ПГ. Такая пластика позволяет безболезненно и надежно закрыть даже очень большие грыжевые отверстия. Со временем имплантат зарастает собственной соединительной тканью, что предотвращает возникновение повторной грыжи.
Сетчатый имплантат может быть установлен как при полостной операции, так и лапароскопическим способом. Закрепляют сетку нерассасывающимся шовным материалом или титановыми скрепками.
- Послеоперационное инфицирование. Происходит крайне редко. Профилактический прием антибиотиков показан возрастным или ослабленным пациентам.
- Серома или послеоперационный отек. Возникает чаще как аллергическая реакция на установку имплантата. В лечении не нуждается, проходит самостоятельно. Требуется диагностическая дифференциация с рецидивом грыжи.
- Кровоизлияние. Показан дренаж.
- Невралгические нарушения послеоперационного периода – нарушение чувствительности отдельных участков, зуд, жжение, беспокойство. Симптомы проходят самостоятельно.
- Непроходимость кишечника, нарушения дефекации возможны из-за изменения местоположения кишечника. Для профилактики показана диета + препараты, стимулирующие моторику кишечника.
Реабилитация зависит от типа проведенной операции. Постельный режим назначается на трое суток, затем рекомендуется посильная двигательная активность. пациенту показано ношение бандажа от 1 до 6 месяцев. Послеоперационный бандаж при лечении пупочной грыжи предотвращает излишнее напряжение брюшной стенки и подъем внутрибрюшного давления.
Двигательная активность необходима для стимуляции кровообращения, работы кишечника и для того, чтобы внутренние органы «определились» с новым местом после вправления.
Обратите внимание! Двигательная активность не означает физическую нагрузку! Всякая тяжелая работа, предполагающая напряжение мышц живота исключается на 1 год. Только качественная реабилитация поможет исключить рецидив пупочной грыжи.
Послеоперационные повторные пупочные грыжи возможны:
- у детей – менее 1% от всех проведенных операций
- у взрослых при малых и средних грыжах вероятность рецидива составляет около 10%
- при больших и гигантских ПГ – до трети.
Чтобы не доводить ситуацию до критической, следует внимательно относиться к своему здоровью и вовремя обращаться за медицинской помощью.
источник

