Что представляет собой пупочная грыжа, код по МКБ-10 данного недуга — эти вопросы должен знать каждый практикующий врач, чтобы правильно провести диагностику и лечение этого заболевания. Пупочная грыжа — довольно неприятное патологическое состояние человека. Таким недугом страдают как дети, так и взрослые. И в зависимости от того, в каком возрасте проявилось заболевание, подбирается индивидуальная тактика лечения.
Международная классификация болезней определила каждому виду заболеваний свой код. По МКБ-10 пупочная грыжа имеет международный код — К42. Это основной код, но имеются также и подвиды, которым тоже присвоен особый код.
Пупочная грыжа — это выпячивание в той области, где находится пупок. В анатомическом плане у грыжи отмечают:
- грыжевые ворота;
- грыжевой мешок;
- грыжевое содержимое (обычно это петли кишечника).
По каким симптомам можно судить о том, что у пациента имеется эта болезнь? Грыжа, расположенная в области пупка, довольно длительное время может не подавать никаких симптомов ее наличия. Наблюдать первые симптомы проявления болезни можно тогда, когда образование ущемляется.
Когда симптомов еще нет, то о наличии образования могут говорить следующие признаки:
- видимое выпячивание в районе пупка;
- у выпячивания мягкоэластичная консистенция;
- когда заболевание находится в самой начальной стадии, то выпячивание легко можно вправить (такие грыжи называют легковправимыми);
- по размерам грыжевое выпячивание может различаться в зависимости от того, насколько долго присутствует грыжа.
Если образование ущемляется, то протекание болезни изменяется довольно резко. Появляются такие симптомы, как:
- сильные болезненные ощущения в районе выпячивания пупочной грыжи;
- отмечается нарушение стула;
- в некоторых случаях может наблюдаться повышение температуры тела;
- могут возникать приступы тошноты или рвоты;
- отрыжка может иметь тухлый запах;
- появляется слабость, и теряется аппетит.
Такое состояние для больного является опасным, потому что есть вероятность развития острой кишечной непроходимости.
Чтобы образовалась пупочная грыжа, должны сочетаться несколько факторов. Это врожденный фактор и приобретенный в процессе жизни. Врожденный фактор связан с определенным строением области пупка в анатомическом плане. А к приобретенным факторам можно отнести повышение внутрибрюшного давления, что и заставляет органы брюшной полости выпячиваться.
Факторы, которые относятся к врожденным, это:
- слабое пупочное кольцо;
- врожденный дефект анатомического плана;
- дисплазия соединительной ткани;
- слабые мышцы передней брюшной стенки.
Факторы, которые возникают при жизни человека, могут быть такими:
- кашель (особенно это относится к кашлю, который наблюдается при хроническом виде бронхита или у тех, кто курит);
- запор;
- некоторые виды профессий (например, музыканты, которые играют на духовых инструментах);
- занятые тяжелым физическим трудом лица.
Провести диагностику наличия пупочной грыжи не так уж и трудно. Чтобы это сделать, следует провести особо тщательное обследование, для чего необходимо будет посетить специалиста.
Все другие диагностические мероприятия направляются на исключение вероятных осложнений такого недуга. Чтобы понять, имеется ли у больного данное образование, ему необходимо пройти ряд диагностических процедур, таких как:
- УЗИ органов брюшной полости.
- Исследование рентгенологического плана. К нему же необходимо добавить рентген с применением контрастных веществ.
- Общий анализ мочи. Такое исследование может показать воспалительный процесс, который происходит на фоне ущемления пупочной грыжи.
Если лечение будет несвоевременным, то есть вероятность того, что могут возникнуть различного рода осложнения, такие как:
- появление кишечной непроходимости;
- перитонит;
- инфекционно-токсический или же болевой шок;
- состояние комы.
Все это говорит о том, что с лечением затягивать ни в коем случае нельзя. При малейших подозрениях на пупочную грыжу пациенту следует незамедлительно обратиться к врачу и пройти необходимые обследования.
Лечение пупочной грыжи производят в основном хирургическим путем. Выжидательная тактика используется лишь у новорожденных и детей, которым еще не исполнился год.
Такая тактика заключается в следующем:
- необходимо с особой периодичностью и динамикой наблюдать за тем, в каком состоянии находится пупочное кольцо;
- следует носить специальные приспособления, которые будут выполнять функцию поддерживания.
Хирургически грыжи удаляются только у взрослых или тех детей, у которых выжидательная тактика не привела к какому-либо результату.
Операция состоит из нескольких шагов. Сначала выделяют грыжевой мешок. Возвращают содержимое грыжевого мешка в брюшное пространство. Ликвидируют грыжевые ворота.
При помощи специальной сетки осуществляют укрепление грыжевых ворот. Обычно при такой операции пациенту делается местный вид обезболивания и в течение полугода после нее запрещается поднимать тяжести. Далее же разрешается вернуться к прежнему образу жизни.
Чтобы не допустить образования пупочной грыжи, важно знать, какие меры профилактики следует соблюдать. Если человек находится в зоне риска, и у него имеется повышенная вероятность образования пупочной грыжи, следует проходить осмотр у хирурга. Делать это необходимо с определенной периодичностью, чтобы любую патологию можно было обнаружить как можно быстрее.
Осмотры должны включать в себя рентгенологические и ультразвуковые исследования. Помимо этого, следует выполнять следующие рекомендации:
- своевременно лечить кашель;
- проводить борьбу с запорами;
- при ожирении рекомендуется нормализовать массу тела;
- отказаться от курения;
- не следует поднимать и носить тяжести.
Если у пациента все же выявляется наличие пупочной грыжи, то ему рекомендуется придерживаться определенного образа жизни.
Рекомендуется ограничить подъем тяжестей. Следует носить специальный суспензорий, который предупреждает выпячивание грыжевого содержимого и последующее его ущемление.
Необходимо рационально и сбалансировано питаться. Это исключит спастическое сокращение кишечника. При необходимости врачи рекомендуют хирургическое вмешательство.
источник
Пупочная грыжа у детей 3 лет является распространенным явлением. Правда, особенно часто патология встречается на первом году жизни. Однако и у более взрослых детей это явление имеет место.
Грыжа пупка представляет собой выпячивание внутренних органов из брюшной полости через пупочное отверстие. Во время беременности пуповина создает тесную взаимосвязь между женщиной и ребенком, обеспечивает ему питание, доставляет кислород и все необходимые для развития полезные вещества. При появлении на свет у ребенка открывается собственное легочное дыхание, что дает ему возможность принимать еду перорально. С этого момента отпадает биологическая потребность ребенка в пуповине.
Ненужная после рождения пуповина перерезается в родзале. Внутри живота ребенка остается пупочный канатик, который со временем зарастает соединительной тканью. Это происходит в среднем к концу первого месяца жизни ребенка. К окончанию периода новорожденности пупок должен окончательно зажить.
Однако это эталонный ход событий, а на практике все происходит иначе. Иногда случается так, что канатик не зарастает полностью, так как соединительная ткань образуется слишком медленно. Именно это и провоцирует развитие грыжи в пупке. Возникнуть грыжа может из-за пороков в развитии стенок брюшины, а также как следствие неправильных действий акушеров. Согласно статистике, каждый третий младенец, родившийся недоношенным, страдает от грыжи в пупке. До школы грыжа остается всего лишь у 4% детей.
Грыжи пупка подразделяются на два основных вида – приобретенные и врожденные. Врачи предполагают, что в случае врожденной грыжи проблема началась еще до того, как ребенок появился на свет. Специалисты считают, что грыжа появилась как следствие патологии внутриутробного развития.
Приобретенные пупочные грыжи у детей 3 лет, в свою очередь, подразделяются на косые и прямые. Последние возникают как следствие изменения фасций околопупочного пространства. Это провоцирует выход грыжи через пупочное кольцо. В случае с косой грыжей пупочный узелок образуется не в самом пупке, а рядом с ним. Наиболее частая локализация косой грыжи – между истонченной стенкой брюшины и поперечной фасцией, а также белой линией живота. После прохождения этого пути грыжевой мешок образуется в пупочном кольце.
Кроме того, условно грыжи можно поделить на те, которые вправляются, и те, которые не поддаются механическому воздействию. Последние часто становятся причиной ущемления грыжевого мешка и боли острого характера.
Полезная статья? Поделись ссылкой
По мнению большинства специалистов, дети, родившиеся с пупочной грыжей (код по МКБ-10 — K42), подвергались патогенному внутриутробному воздействию. Причиной появления врожденной грыжи может быть нарушение при формировании брюшины на уровне клеток. Подобная реакция может возникнуть при гипоксии, а также при ряде генетически обусловленных заболеваний.
Новорожденным детям диагноз ставится в ситуации, когда пупочное кольцо заживает слишком медленно. Факторами риска для новорожденных детей считаются:
3. Повышенное газообразование.
4. Слабость пупочного кольца наследственного характера.
5. Респираторные заболевания в острой и хронической форме, сопровождающиеся сильным кашлем.
Пупочная грыжа у детей 3 лет может образоваться на фоне подъема тяжестей и слабых мышц живота. Довольно часто родители самостоятельно провоцируют появление грыж, ставя ребенка на ножки слишком рано и помещая детей в ходунки и прыгунки. Мышцы ребенка не готовы к нагрузке в вертикальном положении. Он должен начать ползать, укрепляя тем самым живот и спину, а затем уже вставать. При нарушении последовательности, предусмотренной природой, после года у ребенка появляется пупочная грыжа.
В возрасте старше трех лет появление пупочной грыжи (код по МКБ-10 — K42) может спровоцировать избыточная масса тела и рубцы, оставленные на животе после хирургических операций. Продолжительный и интенсивный кашель также повышает вероятность грыжи вне зависимости от возраста ребенка. Еще один фактор, провоцирующий появление пупочной грыжи, – чрезмерные нагрузки после продолжительного перерыва.
Пупок торчит практически у всех младенцев в той или иной степени. Однако грыжей сильно выступающий или даже торчащий пупок у младенца назвать нельзя. Пупочная грыжа у детей 3 лет характеризуется определенным набором симптомов и признаков, у данной патологии есть своя специфическая клиническая картина, в которой выступающий пупок не является ключевым показателем.
Тяжелые патологии при развитии брюшины, когда грыжевые мешки имеют большой размер, достаточный для выхода сразу нескольких органов, например кишечника и печени, диагностируются еще в период вынашивания ребенка. Во время проведения планового ультразвукового исследования специалист должен обратить внимание на подобный патологический процесс. Плод в данном случае считается нежизнеспособным и редко живет более трех дней после рождения даже в условиях реанимации. Чаще всего пупочная грыжа в данном случае обусловлена генетическим фактором.
Как выглядит пупочная грыжа? Приобретенные ребенком после рождения грыжи редко доставляют малышу дискомфорт. Как правило, грыжевой узелок не превышает в размере 5 сантиметров и имеет свойство показываться, когда ребенок напрягает мышцы живота. В спокойном и расслабленном положении грыжа уходит.
Первый признак наличия пупочной грыжи – припухлость в области впадинки, в которой находится пупок. На начальном этапе она легко вправляется пальцем, но в дальнейшем появляются спайки и возникают затруднения с вправлением. Некоторые родители списывают кишечные колики, плохой сон и запоры на пупочную грыжу, однако специалисты это мнение не подтверждают. Иногда болит живот у ребенка в 3 года, и это может говорить о наличии грыжи.
Патология не влияет на пищеварительный процесс, поэтому тошнота, часто приписываемая данной патологии, скорее всего, вызвана иными факторами, например, перекармливанием ребенка. Другое дело, если дошло до защемления грыжевого мешка. Это является неотложным состоянием и требует принятия срочных мер. К счастью, ущемление пупочной грыжи, в отличие от паховой, происходит довольно редко. Симптомы пупочной грыжи у детей не должны остаться незамеченными.
В большинстве случаев приобретенная патология у детей проходит к году самостоятельно. Это происходит благодаря укреплению мышц живота. Если грыжа была приобретена ребенком после трех лет, необходимо провести тщательное обследование и выбрать метод лечения, чаще всего — хирургический. В возрасте старше трех лет пупочная грыжа сопровождается легкой тошнотой и запорами. Медикаментозное лечение в данном случае неэффективно, а результат физиотерапевтических процедур сомнителен.
Как выглядит пупочная грыжа, должен знать каждый родитель. Это поможет избежать осложнений.
Наличие грыжи в околопупочном или пупочном пространстве представляет опасность только в случае ущемления внутренних органов, которые выпадают в грыжевой мешок. Наиболее часто встречаются случаи ущемления кишечного кольца. У маленьких детей такая вероятность довольно мала, но у ребенка старшего возраста риск ущемления возрастает.
Основными признаками того, что произошло ущемление считаются:
1. Часто болит живот у ребенка 3 года. Боль характеризуется как острая и внезапная, высокой степени интенсивности, распространяющаяся на всю область живота.
2. Тошнота и частые позывы к рвоте.
3. Чувство распирания живота, затрудненное отхождение газов или их полное отсутствие.
4. В каловых массах наблюдается примесь крови.
5. Грыжевой мешок становится надутым, более темным и напряженным. При нахождении в горизонтальном положении грыжа не уходит.
Ущемление возникает на фоне очень узких грыжевых ворот. Если ворота широкие, ущемление маловероятно. Нельзя игнорировать перечисленные выше признаки. Ребенка при первых симптомах ущемления нужно уложить набок и вызвать скорую. При такой патологии ребенка укладывают в хирургическое отделение.
У новорожденных детей в большинстве случаев грыжи вправляются самостоятельно, однако не исключены и более сложные случаи. Важно посещать детского хирурга и наблюдать за течением патологии, получать рекомендации специалиста и следовать им. Не следует бездействовать, если у ребенка наблюдается пупочная грыжа. Лучше получить квалифицированную медицинскую помощь.
Ребенку во время ущемления нельзя давать много воды, обезболивающие препараты или делать холодный или горячий компресс. Также под запретом самостоятельное вправление грыжи. Это может привести к перитониту и некротическому процессу во внутренних органах.
Если у ребенка пупочная грыжа, что делать? Этот вопрос часто задают родители малышей. Определить наличие патологии может детский хирург. Если у родителей возникает подозрение на пупочную грыжу, начать стоит именно с этого специалиста. Хирург проведет визуальный осмотр и пальпацию живота ребенка, ознакомится с анамнезом, а также задаст несколько вопросов о протекании беременности и родов. Также хирурга будет интересовать процесс заживления пупочной раны.
Иногда врач просит ребенка покашлять (если это позволяет возраст). Это является частью первичного обследования ребенка на предмет наличия пупочной грыжи. Квалифицированный специалист определит грыжу даже на основании пальпации, однако для уточнения диагноза нужно будет пройти ряд дополнительных обследований.
В список входит ультразвуковое исследование брюшной полости, позволяющее подтвердить наличие грыжи, ее размеры и точное местоположение. Кроме того, могут понадобиться рентгенография и ирригоскопия. Последнее исследование проводится после введения в кишечник контрастного вещества. Данный метод позволяет визуализировать все отделы кишечника и выявить наличие спаек, пороков и перфорации. В некоторых случаях ребенку назначается эндоскопия. Также в обследование входит забор крови и мочи для проведения общего исследования.
Как лечить пупочную грыжу, будет описано ниже.
Главным и наиболее эффективным на сегодняшний день методом лечения пупочной грыжи считается хирургическое вмешательство. Однако в детском возрасте это вызывает определенные трудности. Как правило, операция в новорожденном возрасте проводится только в экстренных случаях, так как грыжа обладает свойством регрессировать. Экстренным случаем считается ущемление пупочной грыжи. Поэтому чаще всего врачами назначается выжидательная тактика. В случае если грыжа не ушла самостоятельно к пяти годам, проводится плановая операция.
Показания для проведения хирургического удаления пупочной грыжи у детей — возраст старше пяти лет, а также размер выпуклости более 1,5 см. Решение о проведении операции принимается в случае склонности грыжевого образования к росту, а также при наличии узких грыжевых ворот. Официальное название операции – герниопластика. В ходе манипуляции проводится иссечение грыжевого мешка, который заменяется на собственные ткани или специальный сетчатый имплантат, берущий всю нагрузку на себя и не позволяющий грыже рецидивировать.
Как лечить пупочную грыжу, должен подсказать врач. В детском возрасте оптимальным считается использование метода ненатяжной герниопластики, когда используется имплантат. Иссечение грыжи проводится не в каждом случае. Иногда удается вправить образование и зафиксировать таким образом, чтобы не допустить дальнейшего выпячивания, то есть необходимости в его удалении, по сути, нет.
Имплантат из сетки устанавливается как непосредственно над пупочным кольцом, так и под ним. Это зависит от того, насколько широки грыжевые ворота. На заключительном этапе операции проводится ушивание грыжевого пространства для предотвращения рецидива. Современная медицина позволяет проводить операцию на неосложненной грыже лапороскопическим методом. Это малоинвазивное вмешательство с минимальным травматическим эффектом и быстрым периодом восстановления. Кроме того, вправление и иссечение грыжевых мешков проводится с помощью более современных методов, например, с использованием лазера.
Хирургическое вмешательство проводится под любым видом наркоза, что важно в отношении лечения маленьких пациентов. Однако не все хирургические стационары проводят подобные операции в детском возрасте. Довольно много специалистов придерживаются натяжного метода при удалении грыжи. Вопрос о методе проведения операции обсуждается на подготовительном этапе с хирургом.
Современной разработкой, помогающей справиться с пупочной грыжей, является пупочный пластырь «Порофикс». Медицинское приспособление также рекомендуют использовать в качестве профилактики патологии.
Если ребенку была проведена операция по удалению грыжи натяжным методом, без использования имплантата, восстановительный период может длиться от месяца до полугода. Под запретом в этот период будут физические нагрузки. Риск повторного выпячивания грыжи при этом довольно велик. Ненатяжной метод проведения герниопластики не требует такой продолжительной реабилитации. Уже спустя несколько недель любые ограничения с ребенка снимаются, и он может продолжать вести полноценный образ жизни. При этом вероятность рецидива после проведения операции по данному методу — менее одного процента.
Важно следить за правильным рационом ребенка в восстановительный период после операции пупочной грыжи у детей. Лечебная диета направлена на минимизацию газообразования. Из рациона исключаются горох, капуста, кефир и газированные напитки. При запоре допускается прием ребенком мягких слабительных средств. Клизмы делать нельзя, равно как и позволять ребенку перенапрягаться при акте дефекации.
Не следует давать детям после операции густую и слишком твердую пищу. Желательно включить в рацион различные жидкие каши, компоты и кисель. Только по истечении одной недели после операции можно расширять рацион ребенка. Делать это нужно постепенно. Еще одним условием успешной реабилитации считается ношение специального послеоперационного детского пупочного грыжевого бандажа, а также лечебная гимнастика и массаж. В дальнейшем можно подключить ребенка более старшего возраста к занятиям спортом, так как это укрепит мышцы живота и позволит избежать рецидива.
Когда в больницу обращается пациент с пупочной грыжей, то чаще всего ему рекомендуется ее удаление, путем оперативного вмешательства. Но многие боятся и тянут до последнего, надеясь, что все рассосется само. На самом деле избавиться от страха и волнений помогут знания о том, что представляет собой пупочная грыжа у взрослых, отзывы об операции, информация о том, откуда она появляется, почему ее делать необходимо и чем опасно промедление.
В норме в месте, где соприкасаются сухожильные и мышечные волокна, они тесно переплетаются, но иногда в области пупка, в силу некоторых причин, вплотную не прилегают друг к другу, и тогда пупочное кольцо расслабляется и увеличивается. Получаются своеобразные грыжевые ворота, которые дают возможность органам брюшной полости под внутренним давлением выпячиваться наружу за ее пределы, образуя пупочную грыжу. Обычно это большой сальник или часть кишечника. Располагаются они в грыжевом мешке, состоящем из оболочки брюшины.
В начале заболевания пупочная грыжа еще небольшая и легко вправляется внутрь, но постепенно, в результате спаечного процесса, грыжевой мешок сращивается с прилегающими к нему тканями, и вправить внутрь грыжу уже невозможно. Да и со временем пупочное кольцо может расшириться настолько, что в грыжевой мешок может попасть и желудок.
Когда грыжа мала, то она особенно не тревожит. Конечно, иногда присутствуют неприятные ощущения, но на качество жизни они явно не влияют, а небольшое увеличение в области пупка не пугает, особенно мужчин.
Постепенно развивается спаечный процесс, грыжу становится вправлять все труднее, появляются боли при длительном стоянии, кашле, физических нагрузках.
Позже, если лечение не проводилось, больного начинают беспокоить запоры, появляются трудности с мочеиспусканием, частая тошнота, может возникнуть рвота. Эта стадия чревата опасными осложнениями, и тянуть с посещением хирурга не стоит.
Врач, скорее всего, предложит операцию, так как альтернативы просто не существует, хотя многие надеются, что, вправив грыжу, они избавятся от нее навсегда. Но это невозможно, и устранить ее сможет только хирург.
Может по-разному проявляться пупочная грыжа у взрослых. Отзывы об этом заболевании разнообразные. Те, у кого она не достигла больших размеров и особо не беспокоит, настроены оптимистично. Но некоторые больные жалуются на периодически возникающие нестерпимые боли, устранить которые неспособны даже сильные обезболивающие.
Чаще всего это заболевание развивается из-за ослабления передней стенки брюшины и пупочного кольца. Еще один фактор – это сильное давление изнутри брюшной полости. Когда присутствуют обе причины, то грыжа развивается быстро, и положение считается опасным и нуждается в скорейшем лечении.
Причины, по которым пупочное кольцо может расслабиться, следующие:
- Отсутствие физических нагрузок и мышечная слабость.
- Особенности соединительной ткани с рождения.
- Чрезмерная полнота.
- Быстрое похудение.
- Беременность (чаще всего развивается при поздних родах).
- Спайки и швы после операции.
- Травмы живота.
Повышение внутриутробного давления обусловлено:
- Роды, сопровождавшиеся осложнениями.
- Большие физические нагрузки.
- Частые запоры.
- Длительный, напряженный кашель.
Обычно наличие заболевания хирург диагностирует достаточно быстро. Симптомы ее ярко выражены. Врач опрашивает больного и выясняет, есть ли боли в области живота во время кашля, физических нагрузок. Осматривая пациента, он выясняет, расширено ли пупочное кольцо. Он для установления более детальной информации назначит рентгенографию желудка, двенадцатиперстной кишки, ультразвуковое исследование выпячивания, гастроскопию. Назначит герниографию — это введение в брюшную полость контрастного вещества, которое позволит исследовать грыжу.
Когда возникает подозрение, что появилась пупочная грыжа — у взрослых, — симптомы, лечение определяет только врач, иначе возможно перепутать ее с другим, не менее, и даже может быть, и более серьезным заболеванием.
При постепенном увеличении матки нарастает и внутрибрюшное давление, поэтому пупочная грыжа – явление у беременных довольно частое. Но оперативное вмешательство обычно не требуется, так как заболевание протекает достаточно спокойно. Так происходит потому, что нарастание давления происходит постепенно, да и матка, находящаяся между воротами грыжевого мешка и органами, препятствует их сильному выпадению.
Тем более хирургическая операция в период беременности негативно на ней сказывается. Поэтому врач рекомендует ношение компрессионного белья и бандажа. Они подбираются обязательно под его руководством.
Тот же врач будет наблюдать пациентку и после родов и определит период проведения операции. Обычно это происходит, когда мышцы живота после растяжения восстанавливаются, как и весь организм женщины.
Некоторые женщины, которым во время беременности был поставлен диагноз «пупочная грыжа» (у взрослых), отзывы об операции оставляют самые положительные. Некоторым хирург по их просьбе устранял небольшие косметические недостатки, связанные с вынашиванием ребенка. А операции проводятся щадящими методами и не оставляют некрасивых шрамов и следов на теле, что наиболее важно для женщины.
Обострения могут возникнуть на любом сроке появления грыжи. Наиболее опасно ее ущемление, когда происходит нарушение кровообращения, и ткани органа начинают отмирать. Обычно такое случается у пожилых людей, так как условия для этого развиваются по нарастающей в течение жизни.
Может начаться воспаление того органа, который попал в грыжевой мешок, часто это петля кишечника или сальник. При этом туда попадает часть брюшины, что может способствовать быстрому развитию перитонита.
Обычно осложнения провоцируются поднятием тяжелых предметов или значительной физической нагрузкой. Но случается и так, что даже смех, кашель или чихание могут служить поводом для защемления. Нарушение дефекации может способствовать увеличению давления на грыжу и служить поводом для воспаления.
- Ощущается резкая боль в области пупочного кольца.
- Невозможно вправить грыжу в брюшную полость, если до этого оно происходило достаточно легко.
- Грыжевой мешок становится горячим и напряженным.
- При сильном воспалении возникает общая интоксикация, сопровождающаяся головной болью, тошнотой, рвотой, ломотой в суставах и пояснице, повышением температуры.
- При защемлении кишечной петли симптомы как при кишечной непроходимости.
Если появились эти признаки, то совершенно оправдано немедленное обращение к врачу.
Операция по удалению пупочной грыжи называется герниопластикой, во время ее проведения органы возвращаются в брюшную полость, и грыжевые ворота укрепляются, чтобы болезнь не возвратилась вновь.
Ее лучше выполнять, когда грыжа еще не достигла больших размеров. Тогда и осложнений будет меньше, и реабилитационный период проходит без проблем. С этим согласны и те, у кого диагностирована пупочная грыжа. У взрослых отзывы об операции как раз подтверждают это мнение: все, кто вовремя обратился в больницу, говорят, что прекрасно себя чувствуют, и повторного выпячивания не случалось.
Оперативное вмешательство противопоказано при сложных заболеваниях сердца, хронических патологиях, острых инфекциях и беременности.
От того, как протекает клиническая картина, зависит и выбор методики проведения операции. Пластика грыжевых ворот может проходить с привлечением тканей самого пациента, а иногда используются синтетические импланты в виде сетки. Эндопротез используют, когда грыжевые ворота значительно расширены, и пупочное кольцо сильно ослаблено. Обычно этот метод себя оправдывает, и послеоперационных рецидивов не возникает.
Недостаток классического метода герниопластики – долгий период восстановления, продолжительность его может доходить до года, в случае, если грыжа была больших размеров или присутствовало ущемление.
Как выглядит пупочная грыжа у взрослых после операции? Фото внизу демонстрирует, насколько удачно проведена герниопластика и как выглядит живот, если обращение к доктору было своевременным.
Если же операция плановая, и грыжа небольшая, то врач может предложить лапароскопию. В этом случае надрезов не производится, а все происходит с помощью нескольких проколов. Этот метод сравнительно молодой и достаточно эффективный. Главное условие – грыжа не должна быть большой.
Его преимущество в том, что рецидивы возникают крайне редко, реабилитация проходит гораздо быстрее, чем при открытых вмешательствах, а шрамы практически не видны. Это связано с тем, что прилегающие ткани травмируются гораздо меньше, снижается риск послеоперационных спаечных процессов.
Насколько удачной бывает пупочная грыжа у взрослых? Отзывы после операции в основном положительные. Практически все больные утверждают, что во время ее проведения, хотя использовалась местная анестезия, особых болей не ощущали и даже беседовали с хирургом.
Есть и такие, к которым болезнь вернулась вновь по разным причинам: из-за сильного испуга, поднятия тяжестей, кашля. При повторной операции многие решаются поставить эндопротез.
Когда удалена пупочная грыжа у взрослых, после операции лечение в дальнейшем проходит в больнице. Встать с кровати можно будет уже на следующий день, и если все прошло хорошо, то вскоре можно отправляться домой. Когда были определенные осложнения с ущемлением и воспалением, то возникает необходимость в инъекциях антибиотиков, и полежать в стационаре придется дольше.
Чтобы болезнь не возвратилась и значительно снизилось давление на слабые еще швы, рекомендуется после операции носить специальный бандаж.
При пупочной грыже физические нагрузки благотворно влияют на выздоровление, но они должны быть умеренными и соответствовать состоянию пациента. Спортивная ходьба и легкий бег разрешаются уже после двух недель. А поднятие тяжестей и тренировки допускаются через месяц, и то это должны быть строго дозированные нагрузки.
Внимательного отношения к пище требует пупочная грыжа у взрослых после операции. Диета должна быть щадящая, и есть те продукты, которые приводят к запорам и газообразованию, противопоказано, так как они могут быть причиной чрезмерного давления на кишечник.
Жирное мясо, рыба, копчености и маринады – это те продукты, которые должны отсутствовать в рационе. К ним также относятся грибы, бобовые, черный хлеб, выпечка из дрожжевого теста, сливки, мороженое, яйца, сваренные вкрутую.
Каши из кукурузной муки, пшена и перловой крупы тоже лучше не есть, как и изюм, курагу, семечки и орехи. Такие овощи, как редька и редиска, помидоры, капуста, лук и чеснок, сладкий перец и баклажаны – тоже вредны для сохранения целостности шва.
Перистальтика кишечника может усилиться, а объем каловых масс значительно увеличиться, если съесть много продуктов, содержащих клетчатку, а этого тоже необходимо всячески избегать. Но вместе с тем она нужна для лучшего опорожнения кишечника, поэтому употреблять ее надо, но с осторожностью. Бананы, персики, яблоки, виноград – эти фрукты пусть подождут до снятия швов, также как и черный чай, кофе, соки, квас и алкоголь.
Конечно, диета достаточно жесткая, но она способствует быстрейшему выздоровлению, и перетерпеть вполне реально. До снятия швов, следует есть только нежирные бульоны, полужидкие овощные протертые супы, жиденькие каши, творог, диетическое мясо или рыбу, приготовленные на пару, яйцо всмятку или омлет, небольшое количество сухариков. Пить лучше некрепкий чай и фруктово-ягодные кисели. Эти незамысловатые продукты помогут утолить голод, и послеоперационные швы будут целы.
Становится ясно: когда появляется пупочная грыжа у взрослых, отзывы об операции показывают, что, чем раньше начато лечение, а в данном случае это вмешательство хирурга, тем последствия более предсказуемы, и о болезни со временем можно просто забыть навсегда.
Патологическое выпячивание органов брюшной полости называют грыжей. Среди подобных заболеваний выпячивание области пупка занимает третье место. Симптомы пупочной грыжи для взрослого и ребенка ничем не отличаются, поэтому диагностика, ка правило, не составляет труда. Патология выглядит, как грыжевой мешок, который выпирает через пупочное кольцо. Сначала такое выпячивание может быть небольшим, но когда заболевание переходит в запущенную стадию, грыжа доставляет человеку сильный дискомфорт.
Пупок – это самое слабое место на передней стенке живота, так как там нет жира и мышечной ткани. По этой причине данная зона является идеальной для развития грыжи. Когда внутренние органы попадают в пленку, которая состоит из соединительной ткани, то состояние характеризуется их выпиранием через расширение пупочного кольца. Грыжа пупка сначала не доставляет человеку особого дискомфорта и ее легко вправить на место, однако такие методы помогают лишь временно. Если патология переходит в запущенную форму, это грозит больному перитонитом и/или летальным исходом.
Грыжа на пупке у детей и взрослых заметна даже визуально. Самый первый симптом заболевания – выпячивание в пупочной области. Когда больной лежит на спине, то выпирание исчезает. Грыжа ярко выраженными ощущениями не сопровождается, но сопутствовать заболеванию, как у взрослого больного, так и у ребенка могут следующие признаки:
- ноющая боль в брюшной полости;
- расстройство пищеварения;
- тошнота;
- запоры;
- метеоризм;
- тяжесть в области пупка.
Когда болезнь прогрессирует, то возникают воспалительные процессы близлежащих органов или наблюдается защемление. В этот период пациент, независимо от возраста, чувствует:
- слабость;
- тошноту;
- рвоту;
- повышение температуры тела;
- отсутствие аппетита;
- неимение стула в течение нескольких суток.
Как определить патологию у взрослых, знают многие, но у новорожденных иногда трудно заметить данную проблему. Младенцы нередко страдают от грыжи пупка, ведь плохо сформированная брюшная стенка очень легко повреждается при кашле, плаче и запорах. Недуг часто появляется у деток, страдающих рахитом или генетической предрасположенностью к данной болезни. Наличие грыжевых выпячиваний в полости брюшины у детей постарше и подростков провоцируется увеличением внутрибрюшного давления в результате таких болезней, как:
Возникновение ущемления у женщин часто провоцируется беременностью, тяжелыми родами или крупным плодом. Слишком быстрое ожирение или стремительное похудение тоже может повлиять на возникновение шишки возле пупка. Мужчины могут заработать болезнь из-за подъема больших тяжестей, пренебрежения к физическим нагрузкам (гиподинамия), когда брюшной пресс слабеет или из-за частых запоров.
Абдоминальные грыжи делятся на врожденные и приобретенные. К первым относятся зародышевые пупочные патологии. Приобретенные дефекты включают в себя и детские заболевания, и взрослые. Патологию подразделяют на прямые и косые грыжи пупка. В первом случае образование дефекта связано с истончением фасции, поперечно прилагающей к пупочному кольцу.
При прямой направленности грыжевой мешок выходит в подкожную клетчатку через пупочное кольцо. Если грыжа косая, то выпячивание образуется под или над пупком, проходит через щель между поперечной фасцией и белой линией живота и только потом выходит через кольцо. По критерию смешиваемости грыжи классифицируются, как невправимые и вправимые. Вариантом первой является ущемление.
Если не проводится операция по удалению, то присутствует высокий риск опасных осложнений. Когда защемляется содержимое грыжевого мешка, больной чувствует острую боль и нуждается в срочной медицинской помощи. Такое состояние составляет угрозу жизни человека. При воспалении и ослаблении пупочного кольца, которое возникает при инфицировании грыжевого мешка, может возникнуть перитонит, что без срочного хирургического вмешательства приведет к смерти. При частых рецидивах заболевания может развиться копростаз – застой каловых масс.
Пупочная грыжа визуально видна, поэтому дифференциальная диагностика не вызывает проблем. Наличие дефекта в полости живота человек может нащупать самостоятельно. Откладывать визит к специалисту нельзя, иначе есть риск ущемления, после чего потребуется только хирургическое устранение пупочного выпячивания. Диагностика начинается с осмотра, при котором лечащий врач или детский хирург, если на консультации ребенок, ощупывает переднюю брюшную полость, смотрит, как выглядит дефект, определяя размеры грыжевых мешков и наличие паховой грыжи.
После беседы на выявление симптомов для подтверждения диагноза пациенту назначают дополнительные исследования:
- УЗИ брюшной полости;
- герниография;
- рентгенография с контрастом;
- гастродуоденоскопия 12 перстной кишки и желудка.
Врожденная патология у ребенка лечится легче, чем приобретенная. Возникновение пупочных выпячиваний во взрослом возрасте труднее поддается терапии. Самый разумный выход – это хирургическое удаление. Однако при оперативном лечении существуют риски послеоперационных осложнений, поэтому на начальной стадии врачи могут предложить консервативную терапию. Эффективен массаж банками и лечебная диета, которая помогает укрепить мышцы брюшной полости. Ношение бандажа тоже увеличивает шансы на выздоровление.
Если хирургическую патологию нельзя решить оперативным вмешательством (аллергия на наркоз, ослабленный иммунитет и прочие), то больному назначают ношение специального бандажа. Его использование помогает удерживать в фиксированном положении мышцы нижнего отдела поясницы и передней стенки брюшины. Изделие оказывает местное давление на пупочную область, предупреждая грыжевое выпячивание за границы живота. По отзывам пациентов с дефектами брюшной полости, постоянное ношение бандажа помогает вправлению грыжи.
Показания для ношения бандажа:
- После операции по удалению грыжи или при любом хирургическом вмешательстве, когда разрез проходил через пупок.
- При наличии временных противопоказаний к хирургическому вмешательству: острые заболевания, обострения хронических. После нормализации состояния больного проводится операция.
- Тяжелые заболевания: значительное нарушение функций сердечно-сосудистой и дыхательной систем, истощение, пожилой возраст, злокачественные опухоли.
- Беременность на поздних стадиях – что также является противопоказанием к операции.
Бандаж представляет собой широкий пояс из эластичной ткани, на внутренней поверхности которого крепится специальная подушечка-пелот анатомической формы. Она прижимает пупок и не позволяет грыже выпячиваться наружу.
Бандаж не является средством для лечения, он лишь помогает вправить выпячивание, предотвратить его ущемление.
Для устранения грыжевого мешка используют следующие хирургические методики (герниопластики):
- Натяжная (традиционная). Заключается в сшивании тканей пациента. Делают закрытие дефекта за счет натяжения волокон, расположенных рядом, чтобы создать каркас.
- Ненатяжная. Подразумевает применение дополнительной сетки, которую располагают над грыжевым отверстием, но собственные ткани больного не стягиваются.
- Лапароскопическая. Использование лапароскопа позволяет устранить дефект при минимальном повреждении брюшной стенки. На коже вместо длинного разреза остается несколько проколов, что уменьшает риски послеоперационных осложнений.
Если удаление прошло без осложнений, пациенту разрешается вставать на первый день.
В послеоперационном периоде показано ношение специального бандажа (при использовании сетчатых имплантатов – около месяца).На 10-14 день можно начинать заниматься лечебной физкультурой, но упражнения для брюшного пресса запрещены для выполнения.После операции обязательны ежедневные перевязки, швы снимают на 7 день (если не рассасываются сами).При болях назначают обезболивающие препараты.Также врач может назначить антибиотики, витамины, иммуномодуляторы.
Для укрепления грыжевых мешков и профилактики запоров рекомендуется придерживаться специального рациона питания. Диетотерапия является ключевой мерой при любом лечении грыжи. Правильное питание устраняет такие симптомы ущемления, как изжога, боли в животе, тошнота, рвота. Из рациона убирается жирная и острая пища, способствующая раздражению пищевода. Под запрет попадают: алкоголь, черный чай, кофе, соль, соусы, маринады, приправы, то есть продукты, вызывающие кислотность. Необходимо свести к минимуму употребление белого хлеба, винограда, гороха, капусты.
При врожденных заболеваниях грыжа пупка к трем годам нередко проходит сама собой, если малыш правильно питается, подвижен и активен. Удаление пупочной грыжи у детей хирургическими методами проводят, если грыжевой мешок увеличивается в размерах, при ущемлении петли кишечника или в случае сохранности патологии до 4 лет. Лучшими методами удаления дефекта у грудного ребенка и детей старшего возраста считается ежедневный массаж, лечебная физкультура и ношение пупочного пластыря.
Чтобы убрать характерное пупочное выпячивание у новорожденного, врачи рекомендуют надевать им в течение месяца специальные пластыри. Они не дают выпячиваться мягким тканям из околопупочного кольца. Пластыри бывают разных форм и характеристик. К примеру, популярное изделие Hartman выполнено из гипоаллергенного нетканого материала. Пупочный пластырь Porofix изготовлен в необычной форме – с двумя застежками, которые выглядят как пряжка от ремня. Родителям важно знать, что на незажившем пупке младенца нельзя использовать данные изделия.
Начальная стадия грыжи пупка отлично лечится народными методами. Комплекс мероприятий сводится к коррекции питания, массажу, прикладыванию примочек, компрессов, приему травяных отваров, настоев. Самые эффективные народные рецепты:
- Мазь. Следует растопить 50 г сливочного масла, затем влить 1 ч. л. настойки прополиса. Смесь нужно смешать и наложить на больное место в виде компресса. Целебную мазь необходимо держать всю ночь, а утром область пупка следует обмыть теплой водой, после чего сделать йодную сетку.
- Отвар из корня ревеня. Для его приготовления понадобится стакан измельченного сырья, который необходимо залить водой, чтобы прикрывала массу. Дальше состав ставят на очень маленький огонь и томят 6 часов. Готовый отвар принимают по стакану 1-2 раза в день до тех пор, пока заболевание не уйдет.
- Настойка пастушьей сумки. Следует заполнить измельченной травой стеклянную бутылку, потом емкость залить водкой до верха. Смесь должна находиться в прохладном темном месте 10 дней. Готовая настойка принимается трижды в день по половине чайной ложки до улучшения состояния.
Чтобы проявления были менее выраженными, и не понадобилось хирургическое вмешательство, следует вести здоровый образ жизни. Каждому человеку, независимо от возраста и наличия патологии, следует сделать акцент на следующих мерах:
- следить за массой тела;
- поднимать только посильные тяжести;
- регулярно тренировать мышцы брюшного пресса;
- беременным женщинам носить бандаж;
- своевременно лечить заболевания, которые способны вызвать высокое внутрибрюшное давление;
- новорожденным детям делать массаж и гимнастику.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2017
Грыжа белой линий живота–патологическое выпячивание около средней линии живота вследствие врожденного или приобретенного дефекта апоневроза.
Встречаются грыжи, расположенные непосредственно над пупком — параумбликальные.
Пупочная грыжа возникает вследствие задержки замыкания пупочного кольца в процессе заживления пупочной ранки.
Анатомические особенности этой области способствуют образованию пупочной грыжи.
· После отпадения пуповинного остатка пупочное кольцо закрывается. Однако оно плотно замыкается только в нижней части, где у эмбриона проходят две пупочные артерии и мочевой проток, которые вместе с окружающей их эмбриональной тканью образуют плотную соединительную, а затем фиброзную ткань. Это придает нижней части рубцовой ткани большую плотность.
· Верхний отдел пупочного кольца, через который проходит только пупочная вена, не имеющая оболочки, бывает значительно слабее нижнего. Кроме того, в части случаев недоразвития брюшная фасция закрывает его толькочастично. При недоразвитии фасции, а также в участках, где она недостаточно плотная, образуются небольшие дефекты, способствующие развитию грыжи. Большое значение при этом имеют различные моменты, повышающие внутрибрюшное давление. Длительные заболевания, вызывающие нарушения тонуса мышц и тургора тканей, недоношенность также создают благоприятные условия для образования пупочной грыжи.
Вентральная грыжа формируется после консервативного или оперативного лечения эмбриональной грыжи или гастрошизиса.
Спигелиевы грыжи возникают при наличии врожденных сегментарных перетяжек внутренней косой и поперечной мышц живота.
Структурная анатомия грыжи включает: грыжевые ворота — дефекты брюшной стенки врожденного или посттравматического генеза; грыжевой мешок — растянутый листок париетальной брюшины; грыжевое содержимое — органы брюшной полости, перемещенные в грыжевой мешок.
| МКБ-10 | |
| Код | Название |
| K42.0 | Пупочная грыжа с непроходимостью без гангрены |
| K42.1 | Пупочная грыжа с гангреной |
| K42.9 | Пупочная грыжа без непроходимости и гангрены |
| K43.0 | Грыжа передней брюшной стенки с непроходимостью без гангрены |
| K43.1 | Грыжа передней брюшной стенки с гангреной |
| K43.9 | Грыжа передней брюшной стенки без непроходимости или гангрены |
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| АЛТ | аланинаминотрансфераза |
| АСТ | аспартатаминотрансфераза |
| АЧТВ | активированное частичное тромбопластиновое время |
| ВИЧ | вирус иммунодефицита человека |
| ВПС | врожденный порок сердца |
| МНО | международное нормализованное отношение |
| МКБ | международная классификация болезней |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| УЗИ | ультразвуковое исследование |
| ЭКГ | электрокардиография |
| ЭХОКГ | эхокардиография |
Пользователи протокола: детские хирурги, педиатры, врачи общей практики.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
I.Грыжа белой линий живота (эпигастральная)
II. Пупочная грыжа
III. Околопупочная грыжа
IV. Спигелиевы грыжи
V. Вентральная грыжа (послеоперационная)
1) небольшие – дефект апоневроза не превышает 8-10 см;
2) большие – с дефектом апоневроза свыше 10-12 см;
3) гигантские – более 15 см.
Вентральная грыжа подразделяется на вправимые (с широким основанием) и невправимые. При невправимой грыже в процессе роста, когда ребенок начинает вставать и ходить, внтурибрюшное давление растягивает больше кожу, чем брюшную полость, и грыжа увеличивается в размерах.
VI. Приобретенная грыжа
VII. Рецидивные
VIII.Ущемленные грыжи
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ 4
Диагностические критерии
Жалобы: на опухолевидное выпячивание: в пупочной области – при пупочной грыже, над пупком – параумбликальные, между пупком и мечевидным отростком – при грыжах белой линии живота, вентральные – в области послеоперационного рубца,спигелиевы грыжи — в нижнем отделе или в боковом фланге живота.
Анамнез заболевания: поводом к осмотру становится диспансерное обследование детей или жалобы родителей на периодическое появление опухолевидного образования на передней брюшной стенке. При вентральных грыжах — в анамнезе консервативное или оператвиное лечение эмбриональной грыжи или гастрошизиса.
Физикальные обследования:
· Грыжа белой линий живота(эпигастральная) – обычно протекает бессимптомно и выявляются случайно родителями или при профилактических осмотрах чаще у детей старше 2-3 лет жизни. Грыжевое выпячивание бывает разных размеров. По средней линии живота между пупком и мечевидным отросткомопределяется округлое, гладкое, эластическое, безболезненное, легко вправимое образование. Часто в дефект апоневроза выпячивается только предбрюшинная клетчатка. В ряде случаев может возникать боль, что связано с вовлечением в дефект апоневроза париетальной брюшины, образующей грыжевой мешок.
· Пупочная грыжа–при осмотре в пупочной областипроявляется выпячивание округлой или овальной формы. В спокойном состоянии и в положении лежа грыжевое выпячивание легко вправляется в брюшную полость; тогда хорошо пальпируются незамкнутое пупочное кольцо. При широком пупочном кольце, когда грыжевое выпячивание появляется при малейшем беспокойстве ребенка, но также быстро и легко вправляется, нет никаких оснований думать, что содержимое грыжи травмируется и вызывает боль. Пупочные грыжи ущемляются крайне редко.
· Околопупочная грыжа– при внешнем осмотре ребенка параумбликальную грыжу трудно отличить от пупочной, но пальпация грыжевого кольца легко позволяет определить, что она находится над пупком. Пупочное кольцо при околопупочных грыжах бывает полностью замкнутым.
· Спигелиевы грыжи – проявляются в виде опухолевидного образования, которые выбухают периодически при напряжении или во время крика в нижнем отделе или в боковом фланге живота. Содержимым грыжевого мешка может быть сальник или петли кишечника.
· Вентральная грыжа– в области передней брюшной стенки, а именно в области послеоперационного рубцаопределяется грыжевое выпячивание, покрытое кожей, чаще имеющее полушаровидную форму. При пальпации в грыжевом мешке определяются кишечные петли, а грыжевыми воротами служат края прямых мышц живота.
Ущемленные грыжи, как и рецидивы у детей чрезвычайно редкое явление.
Лабораторные исследования:обычно неущемленная (неосложненная) грыжа передней брюшной стенки не влияет на показатели в общем анализе крови и мочи.
Инструментальные исследования:
· при сомнительных случаях для дифференцирования можно провести ультразвуковое исследование области патологического выпячивания.
Перечень необходимых исследований для плановой госпитализации:
· общий анализ крови;
· общий анализ мочи;
· биохимический анализ крови (общий белок и его фракции, мочевина, креатинин, АЛТ, АСТ, глюкоза, общий билирубин и его фракции, амилаза, калий, натрий, хлор, кальций);
· коагулограмма (протромбиновое время, фибриноген, тромбиновое время, МНО, АЧТВ);
· анализ крови на гепатит В, С
· анализ крови на ВИЧ
· кал на яйца глистов
· ЭКГ – для исключения патологии сердца перед предстоящей опреацией;
· ЭХОКГ – при подозрении на ВПС
консультация узких специалистов – по показаниям (анемия-гематолога, патология сердца-кардиолога и т.д.).
Показания для консультации специалистов:
· консультация узких специалистов – по показаниям.
Диагностический алгоритм:
источник
Пупочная грыжа (код по МКБ 10 — К42) может проявляться как у детей, так и у взрослых. В зависимости от возраста ее появления может использоваться различная лечебная тактика.
Пупочной грыжей называется выпячивание в области пупка. Оно имеет следующие анатомические образования:
- Грыжевые ворота
- Грыжевой мешок
- Грыжевое содержимое (наиболее часто это петли кишечника).
Пупочная грыжа длительное время протекает бессимптомно. Первые клинические проявления появляются, когда грыжа ущемляется.
На бессимптомной стадии о наличии пупочной грыжи говорят следующие признаки:
- Наличие выпячивания в области пупка
- Оно имеет мягкоэластическую консистенцию
- На начальных стадиях грыжевое выпячивание легко вправляется (вправимые грыжи)
- Размер его может быть различным, что зависит от давности существования грыжи.
Когда пупочная грыжа ущемляется, клиническая картина резко меняется. Она выглядит следующим образом:
- Появляются сильные боли в области грыжевого выпячивания
- Нарушается стул
- Может повышаться температура тела
- Наблюдается тошнота и рвота, отрыжка тухлым
- Слабость
- Потеря аппетита.
Это состояние угрожает жизни больного в виду развития острой кишечной непроходимости.
Для образования пупочной грыжи необходимо сочетание предрасполагающих факторов с производящими. Первые связаны с наличием определенного анатомического строения пупочной области, а вторые связаны с повышением внутрибрюшного давления, что заставляет органы брюшной полости выпячиваться.
Предрасполагающими факторами в отношении пупочной грыжи являются:
- Слабость пупочного кольца
- Врожденный анатомический дефект
- Дисплазия соединительной ткан;
- Слабость мышц передней брюшной стенки.
К производящим факторам относятся:
- Кашель, особенно кашель при хроническом бронхите у курильщиков
- Запоры
- Определенные профессии – музыкальная игра на духовых инструментах
- Лица, занятые тяжелым физическим трудом.
Поставить диагноз пупочной грыжи не сложно. Для этого необходимо провести тщательное объективное исследование. Все остальные диагностические мероприятия направлены на исключение возможных осложнений этого заболевания.
Диагностический поиск при наличии пупочной грыжи включает в себя следующие исследования:
- Ультразвуковое исследование органов брюшной полости
- Рентгенологическое исследование, в том числе с применением рентгенконтрастных веществ
- Общеклинический анализ мочи, который позволяет выявить воспалительные отклонения на фоне ущемления грыжи.
Отсутствие своевременного лечения пупочной грыжи способно привести к развитию грозных осложнений, таких как:
- Кишечная непроходимость
- Перитонит
- Инфекционно-токсический и болевой шок
- Кома.
Основное место в лечении пупочной грыжи отводится оперативному вмешательству. Только у новорожденных детей и детей до года может быть выбрана активно-выжидательная тактика. Она заключается в следующем:
- Динамическое наблюдение за состоянием пупочного кольца
- Ношение специальных поддерживающих приспособлений.
Операция по устранению пупочной грыжи выполняется у взрослых, а также при неэффективности активно-выжидательной тактики у детей. Она состоит из следующих этапов:
- Выделение грыжевого мешка
- Возвращение грыжевого содержимого в брюшную полость
- Ликвидация грыжевых ворот
- Укрепление грыжевых ворот с помощью специальной сетки.
Как правило, операция выполняется под местным обезболиванием. После ее проведения в течение полугода необходимо ограничить подъем тяжестей. Далее возможна полноценная нормальная жизнь.
В группу риска необходимо включать следующих людей:
- С отягощенной наследственностью (ближайшие родственники имели пупочную грыжу)
- Курильщиков
- С патологией желудочно-кишечного тракта, которая приводит к запорам
- Грузчиков
- Музыкантов
- Лиц с ожирением.
Профилактические мероприятия в отношении предупреждения образования пупочной грыжи направлены на устранение возможного влияния производящих факторов. При нахождении в повышенной группе риска по развитию пупочной грыжи необходимо периодически проходить профилактические осмотры у хирурга с прохождением ультразвукового и рентгенологического исследования.
Кроме этого, рекомендуется придерживаться следующих назначений:
- Своевременное лечение кашля
- Борьба с запорами
- Нормализация массы тела при наличии ожирения
- Отказ от курения
- Дозированный подъем и ношение тяжестей.
При наличии пупочной грыжи пациенту рекомендуется придерживаться определенного образа жизни. Основные рекомендации выглядят следующим образом:
- Ограничение подъема тяжестей
- Ношение специального суспензория, предупреждающего выпячивание грыжевого содержимого и его ущемления
- Рациональное питание, которое исключает спастическое сокращение кишечника
- Своевременное проведение оперативного вмешательства.
источник
Расширение пупочного кольца, расположенного по белой линии живота, приводит к выпадению внутренних органов под кожу. Так образуется пупочная грыжа. По статистике заболевание чаще встречается у девочек. Во взрослом возрасте мышцы передней стенки живота могут утрачивать тонус или растягиваться при беременности. При этом заболевание может обостриться. Пупочная грыжа имеет код по МКБ-10 с обозначением К42, но есть уточнения, если болезнь имеет осложнения.
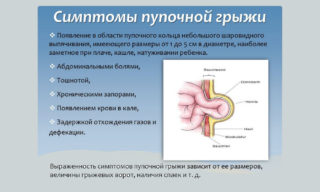
Органы, которые являются грыжевым содержимым, находятся в мешке из брюшины – тонкой соединительной ткани. По внешнему виду это шаровидное образование, которое выступает за пределы передней брюшной стенки.
В начале своего формирования грыжа имеет небольшие размеры, в горизонтальном положении ее обычно не видно. Выпячивание увеличивается со временем и более заметно в вертикальном положении, когда давление в брюшной полости увеличивается.
У женщин после 40 лет риск появления пупочной грыжи выше, чем у мужчин. Это связано с физиологическими особенностями – беременность, роды. Лечение заболевания возможно только хирургическим путем, так как грыжевые ворота со временем будут все больше расширяться.
При невозможности вправить грыжевой мешок обратно у человека начинаются проблемы с пищеварением – рвота, тошнота, нарушение перистальтики. Если в грыжевой мешок попадает мочевой пузырь, возникают проблемы с мочеиспусканием.
Боль при грыже пупка появляется после физических нагрузок, длительного кашля или запора. При ощупывании пальцами пупочной зоны можно определить некоторую пустую полость под кожей – широкие грыжевые ворота. Иногда пациент может слышать щелчки внутри живота.
При ущемлении наблюдается совсем другая клиническая картина. У пациента начинаются сильные боли, которые могут вызвать шоковое состояние. Выпячивание увеличивается в размерах, локальная температура тела в области грыжи повышается, из-за кишечной непроходимости мышцы напрягаются, а ущемление становится твердым на ощупь. До определенного момента температура повышается, затем начинает падать. Это происходит из-за некротических процессов в кишечнике и острой интоксикации организма. Если вовремя не прооперировать пациента, возможен летальный исход, как при перитоните. С началом необратимых изменений в тканях шансы выжить у человека очень малы.

Факторы, которые приводят к появлению грыжи, делятся на два вида:
- предрасполагающие – к ним относятся наследственная предрасположенность, половая принадлежность, возраст и особенности строения тела;
- производящие, которые непосредственно влияют на момент начала заболевания – повышение внутрибрюшного давления при кашле, запорах, поднятии тяжестей.
Человек может сам заметить у себя появление грыжи на самых ранних стадиях. Пока выпячивание небольшое, его легко вправить внутрь. Со временем появляются спайки в брюшной полости и сделать это становится невозможно – необходима операция.
Наиболее подвержены риску следующие категории людей:
- перенесшие операции на брюшной полости с местом разреза вблизи пупка;
- пациенты, у которых выявлен асцит – нарушение оттока жидкости из брюшной полости – онкологические больные;
- пациенты, имеющие лишний вес;
- беременные женщины, так как в этот период внутрибрюшное давление сильно увеличивается, а родовые нагрузки усиливают его;
- спортсмены-силовики, грузчики.
Люди с хроническими проблемами кишечника – запорами – более подвержены данному заболеванию, так как сильно тужатся при дефекации.
Если в детстве пупочное кольцо не до конца зарубцевалось, остается небольшое отверстие, через которое впоследствии может проникнуть сначала сальник, а затем петля тонкого кишечника.
При недостатке движения с возрастом мышцы брюшного пресса ослабевают, а подкожная жировая клетчатка является дополнительным весом, создающим давление изнутри.
Иногда при резком похудении мышечная ткань обвисает и ослабевает. Это также создает предпосылки для выпячивания органов через пупочное кольцо.

Невправимая грыжа пупка возникает при сращении тканей грыжевого отверстия с самой грыжей из-за фибринозных тяжей – спаек. Это опасное осложнение, хотя на первых этапах безболезненное. После физической работы может возникнуть ущемление и пациенту потребуется срочная хирургическая операция.
Врожденную патологию определяют сразу после рождения или после того как заживает пупок. Врачи не считают это грыжей, так как ситуация у ребенка до 3 – 5 лет может поменяться при полном формировании пупочного кольца. Такую грыжу называют ложной.
Приобретенное или истинное грыжевое новообразование появляется в возрасте от 5–6 лет. Различают прямые и косые грыжи. Прямые появляются из самого пупочного отверстия. Косые – над или под ним. Проходя через отверстие между белой линией и поперечной фасцией, грыжа выходит через пуповинное отверстие.

Для уточнения данных эндоскопии и рентгена используется УЗИ. На данном этапе важно провести дифференциальное отличие пупочной грыжи от возможных метастазов раковой опухоли желудка в кишечник, грыжи белой линии и эндометриоза пупка.
Гастродуоденоскопия проводится с целью определить наличие воспалительных процессов в желудочно-кишечном тракте, которые осложняют течение заболевания и влияют на ход лечения.
Большое значение имеет семейный анамнез. Если у близких родственников была похожая проблема, даже в начальной стадии не имеет смысла лечить заболевание консервативными методами – оно все равно проявится и будет угрожать жизни человека.

Из консервативных методов применяют бандаж. Его необходимо носить, пока пациент не излечится от сопутствующих заболеваний или организм не окрепнет настолько, что сможет вынести операцию. При отказе от герниопластики бандаж носят постоянно.
Массажные процедуры не помогают сузить пупочное кольцо. Массаж назначают детям до 3 лет, чтобы ускорить формирование рубца в области пупка. У взрослых восстановительные способности организма гораздо ниже.
Существует ошибочное мнение, что нужно качать пресс и мышцы укрепятся. Это неправильно. Лечение пупковой грыжи у мужчин, занимающихся силовыми видами спорта, осложняется повышенными нагрузками. Крепкая мускулатура живота может усугубить положение при ущемлении, поэтому единственный способ – герниопластика.
Метод, который позволяет навсегда забыть о проблемах с грыжей – это хирургическое ушивание пупочного кольца и закрытие грыжевых ворот. Существует несколько техник оперативного вмешательства:
- Лапароскопический с использованием имплантатов. При этом в полость через небольшие проколы вводятся инструменты для визуализации брюшины и проведения хирургических манипуляций. На пупочное кольцо накладывается специальная сетка и закрепляется нитками. Со временем имплантат обрастает собственными тканями организма и прочно удерживает петли кишечника.
- Операция в брюшной полости открытая. Для пациентов с лишним весом это лучший способ, так как хирурги имеют доступ к подкожной жировой клетчатке и удаляют ее вместе с участками кожи, затем ушивают. Грыжевые ворота закрывают двумя способами – собственными тканями или синтетической сеткой.
Лапароскопический метод позволяет сократить время пребывания в клинике, после него практически не возникает послеоперационных осложнений, но он подходит не всем пациентам и стоит дороже.
После полостной операции пациент восстанавливается дольше, есть опасность, что ослабленный организм не справится с инфекцией и начнется внутреннее воспаление, поэтому после хирургического вмешательства показана терапия антибиотиками и общеукрепляющими препаратами.
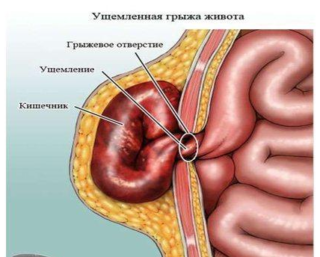
- разрыв грыжевого мешка;
- ущемление;
- рецидив заболевания.
До 20% случаев после ненатяжной герниопластики возникают рецидивы грыжи. В данной методике не используется синтетическая сетка, а ушитые ткани расходятся, вновь открывая грыжевые ворота. В таком случае назначается повторная операция в плановом порядке.
Ущемление грыжи – самое опасное осложнение. При попадании петель кишечника в грыжевой мешок движение каловых масс останавливается, а ткани постепенно отмирают. Оперативное вмешательство проводится в срочном порядке, так как состояние человека быстро ухудшается.
Разрыв грыжевого мешка может происходить при сращении брюшины, сальника с самой грыжей. При попытке вправить выпячивание пациент прикладывает усилия и тонкие ткани не выдерживают. Петли кишечника попадают под кожу. Иногда вместе с листками брюшины повреждается стенка кишки и ее содержимое выходит в полость. В такой ситуации необходима срочная операция и дезинфекция внутренних органов. В случае промедления у человека развивается перитонит.
Если грыжу можно вправить, и пациент не дает согласия на операцию, он должен носить бандаж постоянно, чтобы снизить внутрибрюшное давление. Беременным женщинам с признаками пупочной грыжи также необходим бандаж. Необходимо следить за питанием, чтобы не допускать запоров. Для этого подходит жидкая пища с большим количеством овощей.
В послеоперационный период в зависимости от методики хирургического вмешательства пациенту рекомендуют вставать на следующие сутки и начинать понемногу двигаться. После открытой полостной операции восстановление длится до года. В этот период исключены все физические нагрузки, не разрешается качать пресс, желательно соблюдение щадящей диеты.
Самый благоприятный прогноз — после лапароскопической операции с использованием синтетических имплантатов. Восстановление и реабилитация длятся не долго – до 3 месяцев, а рецидивы после накладывания сетки исключены.
При консервативном лечении прогноз неблагоприятный. Заболевание будет периодически проявляться или обостряться, что может вызвать угрозу для жизни человека. Женщинам, у которых грыжа пупка проявилась в период вынашивания ребенка, придется рано или поздно делать восстанавливающую операцию. Желательно выбрать лапароскопический метод, чтобы не было косметических дефектов на коже.
Врач терапевт второй категории, трансфузиолог, стаж 29 лет
Диагностика и лечение проблем с опорно-двигательный аппаратом (голень) и животом.
- боль и дискомфорт в животе;
- ушибы и травмы голени;
- кашель, боли в груди;
- ОРЗ, ОРВИ;
- пищевое отравление;
- простуда;
- насморк;
- общее недомогание;
- головная боль;
- ломота в суставах;
- повышенная температура.


- Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)», Чувашский государственный университет им. И.Н. Ульянова, медицинский факультет (1990 г.)
- Интернатура по специальности «Избранные вопросы терапии», Казанская государственная медицинская академия (1996 г.)
Курсы повышения квалификации
- «Вопросы нефрологии для терапевтов», Государственный институт для усовершенствования врачей имени В.И. Ленина (1995 г.)
- «Терапия», Казанская государственная медицинская академия (2001 г.)
- «Трансфузиология», Российская медицинская академия последипломного образования МЗ РФ (2003 г.)
- «Терапия и пульмонология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2006 г.)
- «Трансфузиология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2007 г.)
- «Трансфузиология», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2012 г.)
- «Терапия», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2013 г.)
- «Терапия», Российский университет дружбы народов (2017 г.)
Место работы: клиника МедЦентрСервис на Курской
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Грыжей белой линии живота называют патологию, при которой внутренние органы выпадают из брюшной полости через дефекты апоневроза, образуя грыжевой мешок под кожей. Проблема чаще встречается у мужчин разного возраста. У женщин патология возникает реже, в основном при беременности или после нее, а также в возрасте от 50 лет. Грыжа белой линии живота может формироваться и у ребенка, независимо от пола. Пик клинических случаев у детей приходится на 5-7 лет.
Патология грозит серьезными осложнениями, потому разберемся, какими симптомами проявляется грыжа белой линии живота у пациентов разных групп, рассмотрим все методы лечения, включая нетрадиционные и объясним, какие недостатки они имеют.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Классификация грыж белой линии живота
- Причины развития патологии
- Причины развития грыжи у детей
- Симптомы грыжи белой линии живота
- Методы диагностики эпигастральной грыжи
- Лечение грыжи белой линии живота с помощью операции
- Ход операции по иссечении грыжи
- Особенности лапароскопии грыжи
- Грыжа белой линии живота во время беременности
- Диета при грыжах различной этиологии
- Народные методы лечения
- Профилактика грыжи в области белой линии
- Ответы на вопросы об эпигастральной грыже
- Подведем итоги
Белая линия живота представляет собой слияние апоневрозов мышц передней брюшной стенки. Апоневрозы – это пластинки сухожилий, состоящих из коллагена соединительной ткани. Основное назначение белой линии живота – соединение левых и правых прямых мышц брюшной стенки. При нарушении целостности соединительной ткани появляются условия для образования грыж. В хирургической практике выделяют три вида этих патологий.
- Надпупочная или эпигастральная. Из-за слабости соединительной ткани на участке от пупка до солнечного сплетения этот тип грыж встречается чаще всего.
- Околопупочая или параумбиликальная. Встречается реже, часто диагностируется как пупочная грыжа.
- Подпупочная. Внизу живота белая линия имеет наибольшую прочность, поэтому в медицинской практике этот тип грыжи встречается крайне редко.
В особо тяжелых случаях грыжи могут появится в нескольких местах, одна над другой.
Кроме классификации по локализации патологии, грыжи группируют и по стадиям. Их всего три (смотрите описание в таблице).
Заметим, что симптомы грыжи на разных стадиях могут отличаться от приведенных в таблице. Это зависит от локализации патологии, содержимого грыжевого мешка и других факторов.
Согласно международной классификации болезней в редакции 2010 года (МКБ-10), рекомендованной ВОЗ, грыже белой линии живота может быть присвоена одна из нескольких групп:
Более точный код зависит от расположения патологии, наличия непроходимости или гангрены и присваивается после диагностического обследования.
Основной причиной образования грыж белой линии живота является ослабление или нарушение целостности соединительной ткани из-за следующих факторов:
- различные травмы;
- отсутствие или недостаточность физических нагрузок, в том числе из-за заболеваний ОДА, например, синовиом;
- ожирение;
- повышение внутрибрюшинного давления;
- операции (образовавшаяся грыжа является послеоперационным осложнением).
Это основные проблемы, которые становятся причиной появления патологии у людей независимо от возраста. Кроме того, у разных гендерных и возрастных групп пациентов грыжа белой линии живота может быть спровоцирована специфическими причинами.
В 60 % клинических случаев грыжа белой линии живота диагностируется у представителей сильного пола. Обычно это связано с профессиональной деятельностью или увлечениями мужчин. Эпигастральная грыжа может возникнуть в следующих случаях:
- резкий или неправильный подъем тяжестей во время работы или занятия спортом;
- ослабление апоневроза из-за малоподвижной работы (у водителей и мужчин, работающих в кабинетах);
- отсутствие бандажа при погрузочно-разгрузочных работах.
Большинство мужчин легкомысленно относятся к состоянию здоровья, поэтому у них грыжа белой линии живота выявляется на второй или третьей стадии.
У женщин грыжа белой линии живота чаще всего возникает во время беременности или после родов. Это связано с развитием диастаза прямых мышц живота. Давление плода на мышцы брюшной стенки приводит к тому, что они расходятся. Создаются условия для нарушения целостности апоневроза, что в дальнейшем может привести к образованию грыжи.
Женщинам, у которых имеются близкие родственники, страдавшие от патологии, а также при низкой физической активности, нужно обращать на признаки диастаза:
- непропорциональная, увеличенная талия;
- выпирающий вперед пупок;
- боли в области спины.
Часто признаки развиваются после родов. При этом попытки «убрать» живот с помощью упражнений не дают положительного результата. Именно в такой ситуации нужно обратиться к хирургу, чтобы предупредить развитие такого осложнения, как эпигастральная грыжа.
Кроме диастаза, причинами грыжи белой линии живота у женщин могут стать следующие факторы:
- тяжелые роды;
- частые запоры;
- трудности при мочеиспускании;
- сильный и продолжительный кашель;
- наследственная предрасположенность.
В некоторых случаях грыжа белой линии живота может возникнуть у женщин и после чрезмерных физических нагрузок.
У детей, как и у взрослых, грыжа может появиться после операции, при ожирении, повышении внутрибрюшинного давления и других факторов. Но первопричиной патологии является нарушение формирования апоневроза во время внутриутробного развития или в первые месяцы жизни. Важную роль в этом случае имеют генетические факторы, а также различного рода нарушения при беременности матери.
В большинстве случаев грыжа белой линии живота выявляется у детей в возрасте 5-7 лет. Для патологии характерна низкая частота ущемления и отсутствие предпосылок для самостоятельного закрытия грыжевых ворот.
У взрослых и детей, помимо основных, внешних признаков, имеется ряд симптомов, указывающих на увеличение или защемление грыжи. Проявляются они на второй и третьей стадии формирования и становятся поводом для обращения к хирургу за медицинской помощью.
Самыми яркими симптомами являются:
- боли в области образования грыжи;
- давящие ощущения в области локализации (пациенты говорят, что грыжа давит на желудок);
- тошнота и рвота;
- наличие частиц крови в каловых массах (если грыжа сформировалась из петли тонкого кишечника);
- вздутие живота;
- запоры.
Пациенты часто жалуются хирургу на усиление боли во время ходьбы, физических нагрузок или при перемене положения тела.
Диагностические мероприятия начинаются с осмотра пациента хирургом и сбора анамнеза. Врач ощупывает образовавшуюся под кожей шишку, делает предварительные выводы о ее форме, плотности, локализации. Во время сбора анамнеза, путем опроса пациента, устанавливаются возможные причины.
На этом этапе может проводиться и аускультация – прослушивание кишечника в области возникновения грыжи. Такой метод диагностики позволяет выявить нарушения моторики кишечника.
Чтобы удостовериться в наличии у пациента грыжи, а также провести дифференциальную диагностику и исключить патологии со схожими симптомами, применяется инструментальное обследование пациента.
- УЗИ-исследование – позволяет получить представление о содержимом грыжевого мешка и выявить осложнения, если они есть.
- Бариевая рентгенография для уточнения дальнейшего лечения. Эта методика позволяет обнаружить изменение в расположении внутренних органов, тем самым определить, из чего сформировалась грыжа.
- Гастроскопия для исследования желудка, пищевода и двенадцатиперстной кишки. Целью исследования является исключение заболеваний, имеющих схожую симптоматику.
Если есть необходимость в уточнении диагноза, а УЗИ и бариевая рентгенография не дают нужного результата, пациента направляют на КТ (компьютерную томографию). С помощью этого метода можно получить четкую и полную патологическую картину, установить отклонения в работе внутренних органов. КТ с успехом применяется и при заболеваниях опорно-двигательного аппарата, например, при остеомиелите.
Во время диагностики врач устанавливает и характер грыжи белой линии живота. Это необходимо, чтобы верно подобрать тактику лечения и снизить степень последствий для пациента. Подробную информацию смотрите в таблице.
| Характер грыжи | Симптомы |
| Вправимая | Образование шишки разной локализации и размера, увеличивающейся при изменении положения тела. Болезненность при пальпации может отсутствовать. Содержимое мешка убирается в брюшную полость. |
| Невправимая | Затрудненное вправление грыжи, сопровождающееся болезненностью. Общее угнетение организма, которое может осложняться наличием запоров и метеоризма. |
| Ущемленная | Лихорадка, острая боль, непроходимость кишечника. Наблюдается нарушение кровообращения в месте образования грыжи. |
Если у пациента выявлена ущемленная грыжа белой линии живота – необходима экстренная операция. В других случаях врач подбирает соответствующую тактику лечения.
В настоящее время единственным эффективным методом для устранения патологии является хирургическое вмешательство. Пластика грыжи с ушиванием дефекта в апоневрозе имеет лишь 10 % рецидивов и характеризуется низкой степенью осложнений. Другие методы, особенно рецепты народной медицины, для лечения грыж любой этиологии не эффективны, зачастую приводят к ухудшению состояния пациента.
Для ушивания грыжи применяют лапароскопический или консервативный (через операционный разрез) методы хирургического вмешательства. Выбор способа зависит от локализации и размера грыж, а также от предпочтений хирурга. Большинство врачей склоняются к традиционной операции, которая дает возможность тактильно ощутить содержимое грыжевого мешка.
Женщинам чаще проводят операцию методом лапароскопии. Связано это с эстетическими соображениями: послеоперационный шов отсутствует, а рубец от проколов практически незаметен.
Кроме мер, направленных на постановку диагноза, больному перед операцией нужно пройти дополнительное обследование, чтобы убедиться в отсутствии противопоказаний к хирургическому вмешательству. Обязательным являются:
- сдача крови и мочи для анализов;
- прохождение ЭКГ, чтобы убедиться в отсутствии патологий сердечно-сосудистой системы;
- аллергические пробы для подбора анестезирующего препарата.
В некоторых случаях за неделю или две до намеченной даты плановой операции назначается курс антибиотиков. Это необходимо, чтобы свести к минимуму риск послеоперационных осложнений. Если пациент проходит лечение другого заболевания, может быть приостановлен курс препаратов, особенно, если они влияют на состав крови.
В день проведения операции запрещено принимать пищу, пить и курить. Непосредственно перед операцией пациент должен дать письменное разрешение на хирургическое вмешательство и анестезию.
В большинстве случаев операции проводятся под местным обезболиванием с использованием метода Вишневского. Однако может быть применен и общий наркоз, если предстоит сложная операция (при грыжах больших размеров или ущемленных).
После достижения анестезирующего действия хирург делает надрез грыжевого мешка для обеспечения доступа к его содержимому. Затем исследует содержимое грыжевого мешка, вправляет выпавший орган в брюшную полость и приступает к пластике брюшных стенок.
В настоящее время для закрытия грыжевых ворот используется метод герниопластики. Пациенту устанавливается сетчатый имплантат, который не дает соединительной ткани расходиться и удерживает выпадающий орган в анатомическом положении.
Молодым мужчинам, организм которых обладает высокими регенеративными свойствами, может проводиться классическое ушивание грыжевых ворот без наложения сетчатого имплантата. Целесообразность такого метода определяется в ходе операции путем оценки состояния соединительной ткани. Если она не истончена, а грыжа имела небольшой размер, то хирург может отказаться от установки армирующей сетки.
Лапароскопический метод основан на проведении операции через проколы кожи. Хирург, в зависимости от локализации и особенностей грыжи, делает 3-4 порта (прокола кожи и мышц) диаметром не больше 1 см. В один из портов устанавливается эндоскоп – специальный прибор с встроенной видеокамерой, изображение с которой передается на монитор. В остальные порты вводится хирургический инструмент.
Операция отличается малой степенью травмирования тканей, лучше переносится большинством пациентов, способствует сокращению реабилитационного периода. Однако такой метод имеет и существенные недостатки:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- малый обзор операционного поля;
- ненадежная фиксация укрепляющей сетки;
- наличие противопоказаний (заболевания сердца или легких).
В сравнении с классическим хирургическим вмешательством, лапароскопия имеет большую частоту рецидивов.
После завершения операции по удалению грыжи белой линии живота пациента переводят на стационарное лечение. Его продолжительность зависит от способа хирургического вмешательства, наличия или отсутствия осложнений и общего состояния больного. После лапароскопической операции пациента могут выписать через 2-3 дня, если же операция проводилась открытым способом или обнаружились осложнения – срок пребывания в стационаре может варьироваться от 10 дней до месяца.
Жалобы пациентов после операции, в основном, связаны с болезненными или неприятными ощущениями в области шва. Это нормальное физиологическое состояние, бояться которого не стоит. Для уменьшения боли врач может назначит обезболивающие препараты.
Кроме болей, пациент может жаловаться на следующие проблемы:
- изменение цвета кожи возле рубца;
- появление синяков и кровоподтеков;
- онемение в области проведения операции или покалывание.
Эти признаки не угрожают жизни и здоровью пациента.
Особое внимание уделяется диете. В первые дни после операции по удалению грыжи белой линии живота рацион должен быть скорректирован так, чтобы исключить возникновение непроходимости кишечника и предупредить повышенное газообразование в органе.
После выхода пациента из больницы необходимо придерживаться рекомендаций врача. В течение месяца-двух занятия спортом и тяжелые физические нагрузки запрещены. Исключение – ходьба, которая препятствует образованию спаек и ускоряет регенерацию тканей.
Мужчинам и женщинам первую неделю необходимо воздержаться от управления автомобилем. Особенно, если были назначены обезболивающие препараты или пациент выписался на другой день после операции.
При возникновении кровотечений, усилении болезненных ощущений, повышении температуры нужно незамедлительно обратиться к врачу.
Из-за роста плода и, соответственно, увеличения размеров матки, у женщин повышается внутрибрюшинное давление. При ослабленном или дефектном апоневрозе это приводит к образованию грыжи белой линии живота. Согласно медицинской статистике, именно у беременных женщин чаще всего выявляется эта патология.
Сложность лечения заключается в невозможности применения обезболивающих препаратов без риска нанесения вреда плоду. Кроме того, хирургическое вмешательство увеличит нагрузку на внутренние органы и системы, поэтому сопряжено с опасностями для женщины в положении. Поэтому, если грыжа выявлена на поздних сроках беременности, то операции не проводят. Исключение – защемление грыжи, которое угрожает жизни больной.
Как правило, грыжа не увеличивается в размерах в течение всего срока вынашивания ребенка, поэтому меры направлены на поддержание здоровья женщины. Врач может рекомендовать:
- ношение специального бандажа;
- исключение физических нагрузок;
- корректировку рациона для нормализации веса.
Кроме этого, нужен постоянный контроль за состоянием здоровья беременной женщины, чтобы не упустить возможное развитие осложнений грыжи белой линии живота. Симптомы, на которые нужно обратить внимание:
- примесь крови в кале;
- частые запоры;
- повышение температуры;
- острая боль в области локализации патологии;
- усиливающееся давление на внутренние органы.
При наличии этих симптомов необходима экстренная операция, независимо от срока беременности.
Если показаний к хирургическому вмешательству нет, то женщина будет рожать в специальном корсете. Он сконструирован таким образом, чтобы снизить нагрузку на область образования грыжи. В этом случае осложнений во время родов, за исключением более сильных болей, не возникает. После рождения ребенка грыжу нужно будет вправить или иссечь в плановом порядке.
Специальной диеты при лечении грыжи нет. Есть ряд рекомендаций, которые нужно соблюдать:
- не пить газированные напитки;
- исключить из рациона копченую и острую пищу;
- не употреблять мясо жирных сортов;
- не принимать в пищу бобовые культуры и грибы.
Рацион питания корректируется таким образом, чтобы снизить газообразование в кишечнике и нагрузку на другие органы. После операции рацион больного состоит из жидких блюд и богатых клетчаткой продуктов. Возвращение к привычному режиму питания должно быть постепенным, с учетом предписаний врача.
Лечение грыжи белой линии живота народными способами неэффективно. Различные травы могут быть полезны, например, при радикулите, но против нарушения целостности апоневроза бессильны.
Некоторые рецепты могут снизить воспалительные процессы в кишечнике, уменьшить болезненность, поэтому рекомендуются для облегчения общего состояния человека.
Повышенное газообразование в кишечнике способствует увеличению внутрибрюшного давления и усугубляет течение грыжи. Для избавления от газов и нормализации моторики кишечника поможет следующий рецепт:
- возьмите 30 г сушеных семян укропа;
- залейте стаканом кипятка;
- настаивайте 5 минут, затем процедите.
Разделите полученный настой на две равные части, одну выпейте утром, вторую вечером. Курс рассчитан на два дня, затем сделайте день перерыва и возобновите прием настоя.
Хорошим противовоспалительным свойством обладают цветки ромашки и календулы. Для приготовления настоя возьмите:
- 20 г сухих цветков;
- 10 г цветов календулы;
- 1,5 стакана воды.
Смешайте растительное сырье, залейте водой и держите на водяной бане 10 минут. Процедите, пейте по половине стакана три раза в день за 30 минут до принятия пищи.
К сожалению, интернет буквально пестрит всевозможными рецептами, большая часть из которых не только бесполезна при лечении патологии, но и способна спровоцировать осложнения или летальный исход. Что нельзя делать при грыже белой линии живота?
- Прикладывать горячие компрессы. Во-первых, они раздражают нервные рецепторы и способны усилить боль в эпигастрии, а во-вторых, если образование грыжи сопровождается гноем, могут спровоцировать сепсис.
- Применять примочки. Эффекта от них не будет, а благоприятное время для посещения врача можно упустить.
- Применять любые рецепты во время беременности без одобрения их врачом. Вы можете навредить ребенку.
Если вам кто-то рассказал о «чудодейственном снадобье» — спросите хирурга о целесообразности применения подобного средства. В большинстве случаев компоненты имеют противопоказания и могут вам навредить.
Чтобы предупредить появление патологии, нужно соблюдать ряд рекомендаций:
- следить за весом, не допускать ожирения;
- избегать малоподвижного образа жизни;
- следить, чтобы не было запоров, особенно у детей;
- заниматься спортом;
- соблюдать технику безопасности при тяжелых работах.
При малейшем подозрении на появление грыжи нужно как можно быстрее обратится к врачу. Хирургическое лечение наиболее эффективно на ранних стадиях формирования патологии.
В некоторых случаях люди не спешат обращаться к врачу и задают вопросы, касающиеся лечения и качества жизни при грыжах белой линии живота. Мы собрали наиболее частые и постараемся на них ответить.
У новорожденного ребенка обнаружили грыжу. Нужна ли операция?
У детей в возрасте до года, в том числе у новорожденных или у грудничка, грыжа белой линии живота сформирована жировой тканью и почти всегда не создает угрозы для жизни малыша. Поэтому операцию лучше отложить и сделать, когда ребенок достигнет возраста 5-7 лет.
Ребенку 7 лет. Врачи диагностировали грыжу, но болей нет. Можно ли обойтись без операции?
Дети этого возраста хорошо переносят анестезию и хирургическое вмешательство. Если откладывать операцию – повышается риск развития осложнений, в том числе защемления грыжи. Родителям необходимо обратиться к врачу, чтобы подобрать подходящую тактику лечения.
Берут ли с грыжей белой линии живота в армию?
Ответ зависит от типа патологии. Если грыжа выпирает в вертикальном положении, увеличивается при кашле или физических нагрузках, а также имеет рецидивирующий характер – призывник освобождается от срочной службы в мирное время. Если же есть грыжевые ворота, а грыжевой мешок отсутствует – в армию берут с категорией Б (годность с ограничениями).
Что со мной будет, если грыжу не лечить?
Без лечения грыжа не исчезнет. Напротив, затягивая с посещением врача, больной рискует столкнуться с осложнениями, включая ущемление, гангрену и разлитой перитонит. Последние две патологии могут привести к смерти.
Можно ли при грыже белой линии живота заниматься спортом?
Тяжелые физические нагрузки могут усугубить ситуацию. Поэтому, если у человека обнаружена грыжа на второй или третьей стадии, лучше отказаться от занятия спортом, не качать пресс. Спортивная ходьба и легкий бег допустимы только с разрешения врача.
Поможет ли бандаж при лечении грыжи?
Как метод лечения – нет. Напротив, поддерживая мышцы брюшной стенки с помощью бандажа, человек расслабляет их, что приводит к большему выпадению органа за пределы брюшной полости. В профилактических целях, особенно при погрузочно-разгрузочных работах и беременности на поздних сроках, бандаж способен предупредить появление патологии.
Предстоит операция, но хотелось бы знать, сколько она длится.
Продолжительность операции в этом случае будет зависеть от ее сложности и применяемого метода. В среднем, хирургическое вмешательство длится от получаса при лапароскопической операции до нескольких часов, если хирург применяет открытый способ.
Можно ли рожать, если врач обнаружил эпигастральную грыжу?
При использовании специального корсета-бандажа рожать можно без особых опасений за свое здоровье. Желательно, чтобы на протяжение беременности женщина проходила регулярное обследование у хирурга по поводу грыжи.
Грыжа белой линии живота может образоваться у человека независимо от пола и возраста. Основные симптомы – образование припухлости, боли, нарушение пищеварения. Единственный эффективный способ лечения – хирургическое вмешательство.
Помните, грыжа не пройдет сама. Лечение методами народной медицины, равно как и игнорирование предписаний врача, могут спровоцировать осложнение и вызвать летальный исход. Напротив, своевременно сделанная операция снижает риск рецидивов и осложнений, позволяет быстрее вернуться к привычному образу жизни.
источник











