Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Наш кишечник – динамичный орган. Именно он создает основное давление в брюшной полости, так как он способен изменяться в объеме под воздействием съеденной пищи и газов, из-за этой пищи образованных. Даже когда мы спим или занимаемся своими делами, кишечник работает, сокращаясь, проводя пищу, жидкость и газы по своему ходу.
- Почему нужно лечить пупочную грыжу?
- Как можно обойтись без операции?
- Что представляет из себя операция?
- Какие могут быть осложнения операции?
Как только брюшная стенка в каком-то месте «дает слабину», то есть где-то расходится мышечный слой или растягивается сухожилие мышцы, кишечник сразу же устремляется туда. Так и возникает грыжа.
Пупочная грыжа – это попадание какого-то участка кишечника (в основном, тонкого) в пупочное кольцо и его выпячивание. Чаще всего она возникает у таких категорий лиц:
- Беспокойных или болеющих детей первых месяцев жизни, которые часто плачут и кричат (это создает повышение давления в брюшной полости при слабости передней брюшной стенки).
- Детей первых годов жизни, страдающих рахитом: это заболевание предрасполагает к снижению мышечного тонуса, в том числе и мышц передней брюшной стенки.
- Беременных и родивших женщин: и сама беременность, и большая физическая нагрузка во время родов и после них значительно увеличивают внутрибрюшное давление.
- Людей с ожирением вследствие эндокринного заболевания или лиц с лишним весом.
- Людей с заболеваниями печени или другими (в основном, онкологическими) болезнями, которые провоцируют развитие асцита – скопление жидкости в животе.
- Тех, кто занимается спортом или выполняет тяжелую физическую работу при слабости брюшной стенки (особенно если у человека уже были операции на животе, разрез при которых проходил возле пупка).
Лечение пупочной грыжи без операции возможно только у детей до 5 лет, всем остальным показана операция.
Осложнения нелеченной пупочной грыжи такие:
- Петли кишки, которые вначале свободно входят-выходят в пупочное кольцо, позже прорастают спайками. Так формируется невправляемая грыжа, которая не только представляет собой постоянный косметический дефект, но и легче может ущемиться.
- Ущемление грыжи. Обычно возникает из-за действия каких-то провоцирующих факторов: физической нагрузки, крика или плача, приема большого объема «тяжелой» пищи. В этом случае петли кишки не могут самостоятельно выйти из «ловушки», а само грыжевое отверстие сдавливает сосуды кишки, из-за чего участок кишечника может отмереть, если срочно не оказать помощь (это не всегда операция). Вправлять ущемление самостоятельно очень опасно для жизни!
- Кишечная непроходимость – тоже следствие спаечного процесса в воротах грыжи. Также является опасным для жизни заболеванием, которое лечат только хирурги.
У детей до пяти лет только при небольших размерах грыжи без признаков ущемления применяют консервативное лечение такого характера:
- грыжу вправляют в лежачем положении,
- сверху и снизу, а затем справа и слева формируют кожные складки, которые фиксируются лейкопластырем,
- родителям нужно тщательно подбирать диету малыша, чтобы он не страдал от кишечных колик (при подозрении на них дают «Инфакол», «Эспумизан» или «Боботик» вместе с «Риабалом» в возрастных дозировках) и от запоров,
- ежедневно делается массаж животика: поглаживание радиальное – сначала от правого, затем от левого подреберья к пупку, потом – движение по часовой стрелке вокруг пупка, затем поглаживание от правой и левой паховых складок – к пупку, и опять круговое движение вокруг грыжи;
- массаж дополняется гимнастикой:
а) ребенка за ручки аккуратно поднимают из положения лежа на спине в сидячее положение,
б) поворачивают малыша то на правый, то на левый бок,
в) кладут ребенка животом на гимнастический мяч и покачивают его.
У взрослых, которые имеют противопоказания к операции, в качестве консервативного лечения применяется ношение бандажа. Им можно делать такой же массаж и упражнения, если к последним нет противопоказаний (беременность, заболевания сердца, высокая температура).
Операция на пупочную грыжу может быть выполнена из большого разреза или лапароскопическим способом. Последний применяется, если у человека нет послеоперационных шрамов в области белой линии живота (от грудины до лобка линия идет через пупок).
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лапароскопический метод является наиболее оптимальным: делается несколько разрезов, в один из них вводится видеоаппаратура, через другие – инструменты. Производится ушивание грыжевых ворот, иссечение спаек и укрепление передней брюшной стенки. После такой операции довольно быстро выписывают домой, а на животе остается несколько маленьких шрамиков.
Большой разрез проводится при значительных размерах грыжи, если уже проводились операции в брюшной полости, а также по желанию человека.
В некоторых случаях само пупочное кольцо приходится удалять, о чем человека хирург предупреждает заранее (потом возможно проведение пластической операции по воссозданию пупка).
Для предупреждения рецидива грыжи (а это довольно частое осложнение, так как не каждый человек может отказаться на ближайшие пару лет от физической нагрузки) ставится сетка при пупочной грыже. Это очень эффективный метод лечения, когда под апоневроз, то есть большое сухожилие (реже – под кожу) вшивается специальная сетка из инертного для организма материала. В итоге грыжа в месте операции больше не появляется.
Пупочная грыжа: после операции, проводимой лапароскопическим способом, пациента обычно выписывают домой на следующие сутки (есть практика выписки в тот же день для детей, которые в больнице будут чувствовать себя некомфортно). Если грыжу лечили с применением большого разреза, пациент может провести в клинике несколько (обычно не более трех) дней.
В первые двое-трое суток в ране чувствуется значительная боль, из-за чего пациент получает обезболивающие препараты в виде уколов. Некоторое время нельзя принимать пищу, так как после такой операции возникает рефлекторный парез кишечника.
В течение недели-полутора каждый день производятся перевязки, оперирующий хирург наблюдает за состоянием раны. Если все протекает хорошо, то швы снимаются ближе к 10 дню после операции.
Можно полностью вернуться к привычному образу жизни уже через две недели при лапароскопической операции, чуть больше – при применении большого разреза.
Осложнения после операции пупочной грыжи встречаются редко. Самые распространенные из них такие:
- кровотечение,
- гнойное воспаление послеоперационной раны,
- несостоятельность швов,
- послеоперационный психоз,
- рецидив грыжи.
Кому и когда противопоказана операция:
- при обострении хронических заболеваний;
- при возникновении острых состояний, особенно тех, которые
- сопровождаются повышением температуры тела;
- при тяжелых заболеваниях сердца и сосудов;
- во время беременности;
- тяжелая патология органов дыхания.
Когда и под каким наркозом делается операция? Это зависит от вида операции, состояния человека, наличия у него сопутствующих болезней. Обычно операция с большим разрезом у взрослых проводится под общим наркозом, лапароскопическая операция – под эпидуральной анестезией. Но могут и два этих вида быть выполнены под общим наркозом. Под местным наркозом сейчас может быть выполнен только первый этап неотложной помощи при ущемлении грыжи, дальше операция продолжается под общей анестезией.
Отзывы, в основном, положительные.
- Варвара, Санкт-Петербург: «Мы делали операцию, когда ребенку было 4,5 года. Делали лапароскопию. Шов почти незаметен. Все прошло хорошо. Провели три дня в больнице (из них две ночевки), а потом пошли домой. Самое трудное – сдать анализы перед операцией в поликлинике».
- Снежана, Москва: «Мы три года прожили и даже не знали, что у нас пупочная грыжа. Удалили грыжу лапароскопией, все нормально. Швов никаких нет, только маленькие шрамики, но они не существенны. Теперь животик дочки выглядит красиво».
- Ирина, Пермь: «Все прошло хорошо. Наркоз был масочный, ребенку понравилось. Самым сложным оказалось вылежать в постели три дня после операции, так как ребенок уже себя хорошо чувствует и не понимает, зачем лежать. Повязку сняли через неделю, мыться разрешили только на 10 день, ванну – через 2 недели, ограничение физических нагрузок – на 14 дней».
Остеохондроз — хроническое рецидивирующее заболевание, протекающее на фоне постоянной деструкции позвонков и межпозвоночных дисков. В зависимости от локализации позвоночных структур, подвергшихся дегенеративным изменениям, различают шейную, грудную, пояснично-крестцовую патологию. Ведущие симптомы остеохондроза — болевой синдром, выраженность которого повышается при физических нагрузках, скованность движений. В клинической картине нередко присутствуют вертебральные признаки: головные боли, скачки артериального давления, снижение остроты зрения и слуха.
Диагноз выставляется на основании результатов инструментальных исследований — рентгенографии, МРТ, КТ. В терапии остеохондроза используются препараты различных клинико-фармакологических групп (НПВС, глюкокортикостероиды, хондропротекторы). Для повышения их клинической эффективности проводятся физиотерапевтические и массажные процедуры. Одним из основных методов терапии и профилактики является лечебная физкультура.
В основе патогенеза остеохондроза лежит утрата пульпозным ядром своих гидрофильных свойств. Эта полужидкая структура состоит из соединительнотканных волокон и студенистого вещества (хондрина). По мере взросления человека происходит редуцирование сосудистого русла в каждом межпозвонковом диске. Поступление в него питательных веществ происходит диффузно, то есть по принципу самопроизвольного выравнивания концентраций. Именно этим объясняется невозможность полного восстановления хрящевых тканей после травмирования или избыточных физических нагрузок на позвоночный столб.
Остеохондротические процессы усугубляют изменения гормонального фона и несбалансированный рацион. В хрящевые ткани не поступает достаточное для их полноценного функционирования количество питательных веществ, что провоцирует следующие нарушения их структуры и свойств:
- утрачивается прочность и эластичность;
- изменяется форма, консистенция и конфигурация.
Межпозвонковые диски уплощаются, а в фиброзных кольцах образуются радиальные трещины. Это становится причиной уменьшения расстояния между соседними позвонками, а также смещения дугоотросчатых суставов. Постепенно в патологический процесс вовлекаются соединительные ткани фиброзных колец, связок. В ответ на распад тканей иммунная система начинает продуцировать иммуноглобулины, что приводит к асептическому воспалению и формированию отеков в области дугоотросчатых суставов и расположенных поблизости мягких тканей. Капсулы сочленений растягиваются, поэтому межпозвонковые диски перестают надежно фиксировать позвонки. А при нестабильности межпозвоночных сегментов повышается вероятность ущемления нервного корешка или сдавливания кровеносного сосуда. Это часто происходит при шейном остеохондрозе и становится причиной его выраженной вертебральной симптоматики.
На состоянии межпозвонковых дисков отрицательно сказывается пониженный тонус скелетной мускулатуры позвоночного столба. Нерациональное, несимметричное функционирование мышц происходит при длительном нахождении человека в нефизиологическом положении, например, с опущенной головой во время работы за компьютером. Спровоцировать деструкцию хрящевых тканей могут постоянное ношение тяжелой сумки на одном плече, сон на мягком матрасе и высокой подушке.
Ускоряют разрушение межпозвонковых дисков также следующие внешние и внутренние негативные факторы:
- эндокринные и метаболические расстройства;
- инфекционные патологии, особенно хронические;
- предшествующие травмы позвоночника (компрессионные переломы, ушибы);
- частые переохлаждения;
- наличие системных или дегенеративно-дистрофических заболеваний — подагрического, псориатического, ревматоидного артрита, остеоартроза, остеопороза.
Если у человека есть вредные привычки, то он находится в группе риска. Курение и злоупотребление алкоголем ухудшают состояние кровеносных сосудов, приводят к недостаточному кровообращению и к дефициту питательных веществ в хрящевых тканях дисков.
При наличии плоскостопия или косолапости значительно повышается риск развития остеохондроза любой локализации. Такие врожденные или приобретенные дефекты становятся причиной повышения нагрузки на позвоночник из-за невозможности обеспечения должной амортизации с опорой. Предрасполагающим к возникновению патологии фактором является ожирение.
При отложении жировых тканей на различных участках тела усложняется поддержка равновесия, что приводит к воздействию избыточных нагрузок на межпозвоночные суставы.
Первое клиническое проявление шейного, грудного или поясничного остеохондроза — боль в спине. Во время рецидивов она пронизывающая, иррадиирущая в расположенные поблизости части тела. Малейшее движение приводит к усилению выраженности болевого синдрома. Ответной реакцией человека становится принятие вынужденного положения, в котором интенсивность дискомфортных ощущений минимальна:
- люди с шейным остеохондрозом предпочитают поворачивать в сторону не голову, а весь корпус;
- при грудной патологии человек боится даже сделать полноценный вдох, так как это становится причиной острой боли в грудном отделе;
- больные с поясничным остеохондрозом с трудом садятся, встают и ходят из-за ущемления спинномозгового нерва.
Большинство пациентов жалуются вертебрологу на тупые постоянные боли и чувство скованности движений утром. Это требует дополнительной дифференциальной диагностики для исключения миозита (воспалительного процесса в скелетных мышцах спины) и остеоартроза. Причина появления ноющих, давящих болей — компенсаторное напряжение мышечных тканей для стабилизации пораженного позвоночно-двигательного сегмента. Постоянный болевой синдром слабой или средней выраженности возникает также вследствие значительного растяжения межпозвонкового диска и развития асептического воспаления.
Для остеохондроза определенной локализации характерна специфическая симптоматика. Например, при поясничной патологии нередко возникает люмбоишиалгия — болевой приступ в области поясницы и задней поверхности бедра. Грудной остеохондроз клинически проявляется висцеральными болями в кардиальной области, правом подреберье, животе, онемением, парестезией кожи, хрустом в позвонках. Но наиболее ярко выраженной и разнообразной симптоматикой отличается патология, поражающая шейные межпозвонковые диски.
В результате смещения позвонков, формирования остеофитов сдавливается позвоночная артерия, питающая клетки головного мозга, обеспечивающая их кислородом. Человек страдает от нарушения координации движений, шума в ушах, головных болей, артериальной гипертензии.
Большинство осложнений остеохондроза возникают из-за образования грыжи межпозвонкового диска. Она формируется при смещении этой позвоночной структуры назад, что приводит к разрыву задней продольной связки. Диск становится еще более нестабильным, и часть его выпячивается в спинномозговой канал. Разорвавшейся считается грыжа, если в процессе ее образования вместе с диском в канал проникает его пульпозное ядро.
Такое патологическое состояние позвоночных структур предрасполагает к сдавлению спинного мозга и развитию дискогенной миелопатии. Клинически она проявляется в онемении, слабости некоторых мышечных групп ног или рук, парезах, мышечной атрофии, изменении сухожильных рефлексов. Могут наблюдаться также расстройства опорожнения мочевого пузыря и (или) кишечника. В результате формирования межпозвоночной грыжи сдавливаются артерии, питающие спинной мозг. Образуются ишемические участки, на которых погибли все нервные клетки. Возникает так называемый неврологический дефицит — нарушаются движения, снижается тактильность, расстраивается трофика.
Остеохондроз не поддается полному излечению, так как пока не синтезировано препаратов, прием которых помог бы восстановить поврежденные межпозвонковые диски и позвонки. Но в терапевтические схемы обязательно включаются хондропротекторы — симптоматические средства замедленного действия. Предпочтение отдается препаратам с активными ингредиентами хондроитина сульфатом и (или) глюкозамина сульфатом (гидрохлоридом):
Клиническая эффективность этих хондропротекторов подтверждена результатами многолетних исследований. При длительном приеме (от 3 месяцев до 2 лет) средств происходит частичная регенерация хрящевых тканей, а также других соединительнотканных структур — связок, сухожилий, бурс. По мере кумуляции (накопления) в межпозвоночных дисках глюкозамина и хондроитина они начинают оказывать выраженное анальгетическое, противоотечное, противовоспалительное действие. Это позволяет снизить дозы НПВС, глюкокортикостероидов, миорелаксантов, уменьшив тем самым фармакологическую нагрузку на организм.
Хондропротекторы неэффективны при нерегулярном приеме или их использовании для лечения остеохондроза 3 степени, когда наблюдается значительная деструкция хрящевых тканей.
Лечение остеохондроза Подробнее >>
| Клинико-фармакологическая группа препаратов, используемых для купирования болевого синдрома при остеохондрозе | Наименование и терапевтическое действие |
| Нестероидные противовоспалительные средства | Нимесулид, Вольтарен, Диклофенак, Кеторолак, Нурофен, Фастум, Артрозилен, Целекоксиб, Кетопрофен. Обезболивающие мази, таблетки, инъекции, пластыри купируют воспалительные процессы в мягких тканях, спровоцированные смещением позвонков, снижают выраженность болевого синдрома, устраняют отеки и скованность движений |
| Глюкокортикостероиды (синтетические аналоги гормонов, продуцируемых надпочечниками) | Дипроспан, Флостерон, Кеналог, Триамцинолон, Дексаметазон, Преднизолон, Гидрокортизон. Обезболивающие препараты используются в виде медикаментозных блокад в сочетании с анестетиками Лидокаином или Новокаином. Устраняют острые, сильные боли, нормализуют функционирование иммунной системы, оказывают антиэкссудативное действие |
| Миорелаксанты | Толперизон, Сирдалуд, Мидокалм, Баклосан, Баклофен. Применяются при возникновении мышечного спазма, вызванного ущемлением нервных окончаний. Расслабляют скелетную мускулатуру, блокируют полисинаптические спинномозговые рефлексы, оказывают спазмолитическое действие |
| Средства для наружного применения с согревающим действием | Финалгон, Капсикам, Апизартрон, Випросал, Наятокс. Активными ингредиентами являются экстракт стручкового перца, змеиный или пчелиный яд. Раздражают рецепторы, расположенные в подкожной клетчатки, способствуют приливу крови. Проявляют выраженную отвлекающую, обезболивающую, противоотечную активность |
Для устранения вертеброгенной симптоматики, обычно возникающей при шейном или грудном остеохондрозе, используются препараты для улучшения кровообращения, ноотропы, а также Бетагистин — препарат, улучшающий микроциркуляцию лабиринта, применяемый при патологии вестибулярного аппарата.
При необходимости в лечебные схемы включаются антидепрессанты (Пароксетин, Сертралин), противосудорожные средства (Карбамазепин, Габапентин).
В лечении остеохондроза применяются физиотерапевтические процедуры: УВЧ-терапия, магнитотерапия, лазеротерапия. Используются рефлексотерапия, массаж, ЛФК, гирудотерапия, плавание, йога. При неэффективности консервативного лечения пациенту показано хирургическое вмешательство. Практикуется микродискэктомия, пункционная валоризация диска, его лазерная реконструкция или замена имплантатом.
источник
Пупочная грыжа — распространённая патология, которая может возникнуть как у детей, так и у взрослых. Заболевание требует своевременной диагностики и лечения, так как может вызывать необратимые и тяжёлые последствия.
Пупочная грыжа — аномальное образование в области пупка. Характеризуется выпячиванием тканей внутренних органов наружу через пупочное кольцо.

На начальном этапе развития грыжа не беспокоит человека и может быть незаметна. Однако по мере роста образование начинает вызывать дискомфорт и болевую симптоматику.
Исходя из периода возникновения, пупочная грыжа бывает:
- врождённая. Диагностируется сразу после рождения ребёнка. Когда малыш кричит, грыжа становится больше;
- приобретённая. Формируется в течение жизни человека.
В зависимости от выраженности симптоматики различают такие виды пупочной грыжи:
- вправляемую. Имеет небольшие размеры, не вызывает у пациента сильных болей, «прячется» внутрь пупочного кольца в положении «лёжа»;
- невправляемую. Отличается значительными размерами, имеет «яркие» симптомы, не исчезает в горизонтальном положении.
Небольшие вправляемые грыжи при своевременном лечении не опасны для человека. Большие образования представляют угрозу для пациента, могут вызывать тяжёлые осложнения.
У новорождённых пупочная грыжа образуется по следующим причинам:
- из-за дефектов развития брюшины;
- если допущена ошибка акушерами при обрезании пуповины.
Предпосылками для появления пупочной грыжи у деток первых лет жизни могут стать:
- стремление мамы пораньше научить ребёнка сидеть и ходить. Если малыша начать высаживать или ставить на ножки раньше времени, то брюшные мышцы перенапрягаются, что может привести к образованию грыжи;
- длительные приступы плача ребёнка.
Когда ребёнок долго плачет, мышцы брюшной полости напрягаются, что может стать толчком для образования пупочной грыжи
Повышенные риск возникновения заболевания имеют женщины во время беременности и в послеродовой период. Это связано с такими факторами:
- увеличением размеров пупочного кольца из-за роста живота во время беременности;
- частичной атрофией мышц брюшной полости в период вынашивания ребёнка. Даже если беременная женщина ведёт активный образ жизни, тренировать мышцы живота она не может;
- сильное напряжение мускулатуры живота во время родов.
Другие причины образования пупочной грыжи:
- наследственность;
- продолжительные приступы сильного кашля;
- перенапряжение мышц живота во время занятия спортом;
- поднятие тяжестей;
- запоры;
- избыточная масса тела;
- асцит (образование избыточной жидкости в брюшной полости).
На образование пупочной грыжи указывают такие симптомы:
- аномальное образование в области пупка, которое при нахождении человека в горизонтальном положении может уменьшаться в объёме или исчезать;
- болевой синдром в животе. Симптоматика усиливается при физической активности, во время приступов кашля;
- тошнота;
- увеличение диаметра пупочного кольца;
- покраснение кожи в области пупка.
Существуют симптомы, при появлении которых нужно срочно вызывать скорую помощь:
- рвота;
- примесь крови в кале;
- длительный запор и вздутие живота;
- нестерпимая боль в животе или половых органах;
- невправляемость грыжи при надавливании, когда человека лежит на спине.
Эти признаки могут развиться при ущемлении пупочной грыжи — опасного состояния, которое может закончиться летальным исходом. Состояние сопровождается сжатием пупочного кольца; сдавливанием органов, расположенных внутри грыжи; нарушением кровообращения.
При обнаружении симптомов, характерных для пупочной грыжи, следует обратиться к хирургу. В ходе обследования специалист проводит визуальный осмотр образования в горизонтальном и вертикальном положении пациента. А также при помощи пальпации хирург оценивает плотность и размеры грыжи. Для установления точного диагноза врач может назначить следующие виды медицинского обследования:
- ультразвуковое исследование патологического образования. Определяет размеры и состав грыжи;
- рентгенографию желудка и двенадцатиперстной кишки, которая даёт возможность оценить состояние этих органов;
- гастроскопию. Во время процедуры стенки желудка и двенадцатиперстной кишки обследуются при помощи гастроскопа (гибкая трубка, оснащённая оптической системой);
- герниографию — рентгеновское исследование грыжи с использованием контрастного вещества. Выполняется под местным обезболиванием. Во время процедуры в брюшной полости производится прокол, через который при помощи иглы вводится контрастное вещество. Обследуемый ложится на живот. Пациента просят потужиться и в это время выполняют рентгеновский снимок грыжи. Контрастное вещество помогает детально увидеть структуру грыжи;
- компьютерную томографию. Назначается, если другие методы исследования не дали основательных результатов. Диагностический способ позволяет получить послойные снимки грыжевого мешка.
Пупочную грыжу следует дифференцировать (сравнивать) с такими заболеваниями:
- метастазы рака желудка, локализующиеся в области пупка;
- липома (жировая опухоль).
Цель дифференциальной диагностики — не допустить постановку ложного диагноза. Специалист, учитывая симптомы пациента, определяет перечень заболеваний, имеющие такие признаки. Далее, при помощи тщательного медицинского обследования, ставится единственный верный диагноз.
Основной метод лечения пупочной грыжи — хирургическая операция, которая полностью устраняет проблему. А также применяются дополнительные способы терапии:
- носка бандажей;
- использование специальных лейкопластырей;
- диетическое питание;
- приём медикаментов.
Бандаж представляет собой эластичный пояс, который крепится на липучках. Центральная часть изделия имеет утолщение и предназначена для фиксации грыжи. Выпускаются бандажи как для взрослых, так и для детей.

Бандажи применяются в следующих ситуациях:
- если пациенты имеют противопоказания к оперативному вмешательству;
- в реабилитационный период после хирургических манипуляций;
- в качестве профилактики, если существуют предпосылки для появления образования. Например, использование медицинского изделия показано людям, занимающимся тяжёлым физическим трудом.
Противопоказан бандаж при заболеваниях кожного покрова в области поясницы и живота.
Полезные свойства медицинского изделия:
- не позволяет грыже выйти за пределы брюшной полости;
- укрепляет мышцы живота;
- предотвращает ущемление пупочной грыжи.
Режим применения изделия подбирается лечащим врачом. Некоторым пациентам достаточно надевать бандаж только во время физических нагрузок, другим требуется более интенсивное использование.
Специальные медицинские лейкопластыри применяются в ситуации, когда пупочная грыжа диагностирована у детей до 1 года.
Наиболее эффективным считается пластырь Porofix австрийско-немецкой компании Lohmann & Rauscher. Отличается оригинальной конструкцией, не имеющей аналогов. Пластырь выполнен в виде тканевого пояса, на поверхность которого нанесён клей. Изготовлен из гипоаллергенного материала, прекрасно пропускает воздух.
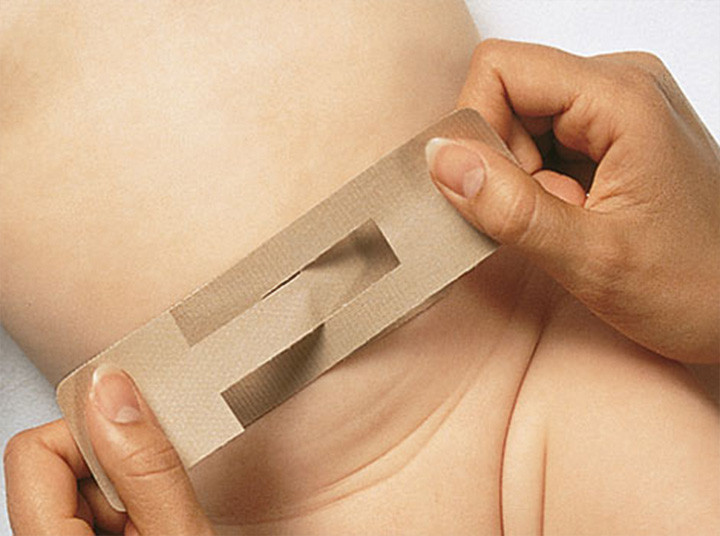
Лейкопластырь должен закреплять на животе у ребёнка только детский хирург. Самостоятельное использование медицинского изделия запрещено. Важное условие для безопасного использования пластыря — полное заживление пупочной раны у новорождённого.
Алгоритм применения пластыря:
- Хирург вправляет пупочную гружу в брюшную полость.
- На место вправленной грыжи накладывается лечебный пластырь.
- Через 10–14 дней хирург снимает пластырь и осматривает патологический участок. Если образование не прошло, то пластырь применяется повторно. Обычно курс лечения составляет не более трёх процедур.
Чаще всего применения медицинских пластырей оказывается достаточным для устранения пупочной грыжи у малышей.
Медикаменты не способны устранить пупочную грыжу, однако могут облегчить состояние пациента. Так, для снижения неприятных симптомов применяются такие лекарственные средства:
- спазмолитики (Но-шпа, Спазмалгон). Расслабляют гладкую мускулатуру, оказывают обезболивающее действие;
Но-шпа снижает болевой синдром при пупочной грыже
- слабительные средства (Бисакодил; Дефенорм, Пиколакс). Помогают при запорах;
- противорвотные препараты (Эметрон, Зофран). Устраняют тошноту и рвотный рефлекс.
Диетическое питание в период лечения пупочной грыжи позволит:
- избавиться от запоров;
- нормализовать вес;
- улучшить пищеварение;
- снизить внутрибрюшное давление;
- устранить болевую симптоматику.
- еда отваривается, готовится на пару или запекается, но не жарится;
- питаться следует часто и небольшими порциями, чтобы не перегружать пищеварительный тракт;
- важно употреблять не менее двух литров воды в сутки, что предупреждает развитие запоров.
Рекомендованные продукты при пупочной грыже:
- свежие овощи и фрукты;
- мясо и рыба нежирных сортов;
- хлеб грубого помола;
- цельнозерновые крупы;
- лёгкие овощные супы;
- зелёный чай.
- алкоголь;
- кофе;
- солёную и острую еду;
- жирные блюда;
- газированные напитки;
- углеводы с высоким гликемический индексом (зефир, мармелад, сахар, белый хлеб).
Массаж не способен устранить патологическое образование. Однако процедура обладает такими достоинствами:
- укрепляет мышцы брюшной стенки;
- улучшает кровообращение;
- снижает боли;
- способствует нормализации кровообращения.
Проводить сеансы массажа должен только специалист, самостоятельное выполнение процедуры может усугубить состояние грыжи.
Если грыжа небольшая и вправляемая, можно выполнять упражнения, способствующие укреплению мышц живота:
- Лягте на пол, кисти рук сомкните за головой в замок. Приподнимите ноги под углом 45 о , задержитесь в таком положении на 5 секунд. Выполните упражнение 10 раз.
- Исходное положение не меняйте. Оторвите плечи и голову от пола, зафиксируйте положение на несколько секунд. Повторите гимнастический элемент 10 раз.
- Продолжайте лежать на спине. Приподнимите ноги на полом и выполняйте упражнение «ножницы» на протяжении 15 секунд.
Применение физических упражнений при пупочной грыже должен одобрить лечащий врач.
Хирургическое вмешательство — единственный способ избавления от пупочной грыжи.
Хирургическое лечение пупочной грыжи имеет противопоказания:
- ожирение 3-й степени;
- тяжёлые сердечно-сосудистые патологии;
- нарушения свёртываемости крови.
А также к противопоказаниям временного характера относятся любые острые воспалительные процессы в организме: острые пиелонефрит, острый панкреатит, ОРВИ. Однако в «экстренных» ситуациях, например, при ущемлении пупочной грыжи, операция проводится, несмотря на противопоказания.
Операция по удалению пупочной грыжи выполняется под общим наркозом, поэтому перед процедурой необходимо выполнять такие правила:
- ужинать накануне операции не позднее 20:00;
- за сутки до операции запрещается употреблять острые, солёные, жирные продукты;
- утром в день оперативного вмешательства нельзя есть и пить.
Существуют следующие виды оперативного вмешательства:
- пластика отверстия пупочного кольца окружающими тканями. Метод показан, если диаметр пупочной грыжи не превышает 5 см. Во время операции края пупочного кольца сшиваются в горизонтальном (метод Мейо) или вертикальном (метод Сапежко) направлении. Минусы процедуры — возможный косметический дефект, ведь в ходе операции часто иссекается пупок; продолжительный восстановительный период (физические нагрузки могут быть запрещены в течение года); высокая вероятность рецидива заболевания;
- пластическая операция с установлением в области пупочного кольца сетчатых имплантов. Специальная сетка может располагаться как над пупочным кольцом (под кожным покровом), так и под пупком. Операция показана как при небольших, так и значительных образованиях. Достоинства метода: атравматичность, низкий риск развития рецидива заболевания, быстрая реабилитация (1–2 недели).
Маленьким детям, если грыжа небольшая и вправляемая, операцию выполняют после 5 лет. При больших образованиях оперативное вмешательство может проводиться и раньше этого возраста.
Реабилитация включает в себя следующие аспекты:
- постельный режим на протяжении 24 часов после операции;
- щадящее питание в течение двух суток после хирургического вмешательства. Разрешены блюда жидкой консистенции;
- носку бандажа;
- применение медикаментов:
- антибиотиков, которые предотвращают развитие инфекционного процесса;
- обезболивающих препаратов;
- ограничение физической нагрузки в течение периода, установленного лечащим врачом.
При своевременном обращении к хирургу пупочные грыжи прекрасно лечатся оперативным способом. В запущенных ситуациях вероятность положительного исхода резко снижается. Большие патологические образования могут вызывать такие осложнения:
- ущемление пупочной грыжи;
- воспалительный процесс в области грыжи;
- копростаз (застой каловых масс).
Чтобы снизить вероятность образования пупочной грыжи, придерживайтесь рекомендаций:
- следите за весом, не допускайте ожирения;
- ведите активный образ жизни. При занятиях спортом уделяйте внимание упражнениям, укрепляющим мышцы живота;
- правильно питайтесь;
- не поднимайте тяжести;
- при высоком риске появления грыжи носите бандаж.
Чтобы не допустить возникновение заболевания у малышей, выполняйте несложные правила:
- пока ребёнку не исполнилось 9 месяцев, не стоит малыша насильно учить ходить. Когда у ребёнка окрепнут мышцы животика и ног, он сам будет пытаться принять вертикальное положение. А помогут ему в этом прыгунки и ходунки;
Прыгунки способствуют укреплению мышц ног и живота у ребёнка
- не допускайте, чтобы ребёнок долго кричал и плакал;
- всегда своевременно лечите кашель у малыша. Хронические приступы кашля могут вызвать образование пупочной грыжи.
Верный выбор при образовании пупочной грыжи — незамедлительное обращение к специалисту. Таким образом вы быстро справитесь с проблемой, а также избежите печальных осложнений.
источник

Сначала пупочная грыжа небольшая, исчезает в лежачем положении, легко вправляется. Но со временем пупочное кольцо может все больше расширяться, грыжа расти. Её содержимым сначала является сальник, потом туда попадает тонкий кишечник. Но время идет, а человек не лечится. Кольцо пупка увеличивается как бы совсем не много. Потом приходит время, и грыжа уже не вправляется.
Лечение пупочной грыжи у взрослых проводится только хирургическим путем, в независимости от симптомов. Современные методы оперирования грыжи можно разделить на два способа – установка сетчатого импланта и зашивание грыжевых ворот. Эти методы практически не оставляют шрамов на теле и период восстановления после операции составляет от 1 до 5 дней. После проведения операции больному может быть назначена диета, ограничение физических нагрузок на длительный срок.
Пупочная грыжа возникает тогда, когда нарушается равновесие между внутрибрюшным давлением и способностью стенок живота противодействовать ему. В простом понимании это означает, что к грыже могут привести слабые мышцы живота, если человек поднимает тяжести и сильно тужится. В медицине классифицируют две категории факторов, которые приводят к грыже:
- Предрасполагающие . В этой категории находятся факторы, относящиеся к конституции человека – например, наследственность, определенное строение тела, возраст, пол. Так, у беременных женщин развитие грыжи очень вероятно из-за внутрибрюшного давления.
- Производящие . Эта категория факторов способствует повышению внутрибрюшного давления. Именно из-за них в результате и возникает грыжа – например, при поднятии груза, сильном кашле, длительных запорах и пр.
Таким образом, пупочная грыжа у взрослых людей – явление довольно распространенное, симптомы заболевания обладают характерными признаками, и отличить ее от других видов грыж, как правило, не представляет особой сложности.

Небольшое шарообразное выпячивание в области пупка может даже не сразу обратить на себя ваше внимание. А между тем — это первый признак развития грыжи пупочной у взрослых. В состоянии покоя, лежа на спине, эта припухлость исчезает, а при кашле, напряжении живота — выпячивается.
Первое время это образование легко вправляется на место. Но потом начинается спаечный процесс, и вправление грыжи в брюшную полость становится невозможным. Проявляются характерные тянущие боли при поднятии тяжестей или иной физической нагрузке, связанной с напряжением мышц брюшного пресса. Подобные же симптомы ощущаются при дефекации, особенно в случае запоров.
Если грыжа у взрослых достигает довольно больших размеров, что перестает вправляться в брюшную полость, симптомы усугубляются: появляются запоры, рвота, нарушение мочеиспускания. Это значительно ухудшает качество жизни пациента. При отсутствии оперативного лечения возможно развитие опасных осложнений – ущемления, угрозы воспаления, опухолевого поражения, развития копростаза.
Пупочная грыжа – это заболевание, лечением которого занимается хирург. Пациенты, поступающие с характерными симптомами, сначала обследуются врачом, изучаются клинические проявления болезни. Чтобы подтвердить диагноз специалист зачастую назначает проведение некоторых дополнительных исследований.
К современным информативным методам исследования относятся следующие:
- Рентгенологическое исследование двенадцатиперстной кишки и желудка;
- Гастроскопия – эзофагогастродуоденоскопия, ЭГДС;
- Герниография с введением в брюшную полость контрастного вещества;
- Ультразвуковое исследование грыжевого образования.
Пупочная грыжа по своим проявлениям похожа на симптомы некоторых доброкачественных опухолей подкожной клетчатки (липомы, дерматомы, дерматофибромы), врожденных аномалий развития в области пупочного кольца, очень редко в этой области живота могут появиться отделенные метастазы злокачественных новообразований практически всех органов и систем организма человека.
Именно поэтому при появлении любого выпячивания в области пупочной впадины и пупочного кольца или несколько в стороне от него, нужно обратиться за консультацией к квалифицированному хирургу.
Пупочная грыжа у взрослых может ущемляться. Подобные проявления характерны для пожилых людей, ведь условия для ущемления грыжи проявляются со временем, причем, чем более длительное время существует грыжа, тем больше шансов для возникновения ущемления.
Ущемление грыжи может происходить при любой величине образования. Главным симптомом считается резкое проявление болевых ощущений в месте грыжевого выпячивания, а также невозможность вправления грыжи, которая ранее вправлялась просто.
Если ущемляются кишечные петли, то у человека могут проявляться симптомы, характерные для состояния острой кишечной непроходимости.
Лечение появившейся пупочной грыжи у взрослых должно проводиться в обязательном порядке. Если ее вовремя не лечить, могут быть серьезные последствия – ущемление.
Консервативная терапия применяется только при отсутствии осложнений, а также если у больного есть противопоказания к операции:
- острые заболевания;
- обострение хронических болезней;
- заболевания сердечно-сосудистой системы;
- большие сроки беременности.
В зависимости от стадии развития, выбирается одна из методик хирургического лечения :
- пластика грыжевых ворот с использованием собственных тканей пациента;
- операция с применением синтетических имплантантов;
- лапароскопическая герниопластика с применением синтетических имплантантов (сетка).
Как лечить пупочную грыжу в каждом конкретном случае будет решать хирург. На сегодняшний день все большее распространение и популярность приобретают лапароскопические методики герниопластики. Удаление пупочной грыжи в ходе минимально инвазивного оперативного вмешательства не только позволяет полностью устранить новообразование, но и имеет ряд преимуществ, например, короткий период реабилитации, низкая вероятность развития осложнений.
Пластика грыжевых ворот рекомендована при небольших пупочных грыжах, размером до 5 сантиметров. Операция быстрая, часто проводится под местным наркозом. В ходе оперативного вмешательства хирург восстанавливает анатомические соотношения тканей, укрепляет слабые места брюшной стенки. Для данного вида лечения редки осложнения.
Основные недостатки такого метода лечения следующие:
- Длительный период реабилитации. После такого типа операций реабилитация может продолжаться до года. Рекомендуется ограничение физических нагрузок, занятий спортом.
- Частые рецидивы. Возникновение повторной пупочной грыжи в этом же месте. По некоторым данным частота таких осложнений при лечении небольших грыж составляет от 5 до 20%. А при лечении пупочных грыж больших размеров и вовсе до 30-50%.
- Наличие послеоперационного рубца. Также при использовании операции по методу Сапежко, грыжа удаляется вместе с пупком. Это приводит к значительному косметическому дефекту.
Лечение грыжи с использованием имплантантов — плетеных сеток — также называют ненатяжной пластикой. Метод оптимален при крупных грыжах. Эндопротез укрепляет грыжевые ворота. Операция дает очень хороший результат: при следовании рекомендациям врача практически исключаются рецидивы. Для восстановления пациенту требуется минимум времени.
Преимущества методики следующие:
- Короткий период реабилитации. При такой технике он составляет от семи до двадцати дней. Уже в первый день после операции пациент может вставать с постели, принимать пищу. На третий день можно соблюдать обычный режим питания.
- Отсутствие косметического дефекта в виде послеоперационного рубца.
- Низкая частота рецидивов. По некоторым данным, она составляет до 1-го%.
- Отсутствие длительного болевого синдрома в послеоперационный период.
- Низкая травматичность операции, возможность ее проведения при сопутствующих соматических заболеваниях.
При лапароскопической операции также используется сетчатый имплантат, он устанавливается через прокол в брюшной стенке.
Хирург не делает большого разреза, благодаря чему существенно сокращаются сроки послеоперационной реабилитации. Согласно отзывам, эта операция является наиболее предпочтительной для взрослых пациентов.
Но существуют и определенные сложности. Для проведения лапароскопической герниопластики нужно специальное оборудование и обученные хирурги. Такая возможность есть не у всякой больницы. Операции через прокол противопоказаны пациентам с патологией дыхательной и сердечнососудистой системы, при большом расширении пупочного кольца.
Обычно, если операция проходит без осложнений, пациенту разрешают вставать на первый день.
- В послеоперационном периоде показано ношение специального бандажа (при использовании сетчатых имплантатов – около месяца).
- На 10-14 день можно начинать заниматься лечебной гимнастикой, но запрещается выполнять упражнения для брюшного пресса.
- После операции проводят ежедневные перевязки, швы снимают на 7 день (если не рассасываются сами).
- При болях назначают обезболивающие препараты.
- Также врач может назначить антибиотики, витамины, иммуномодуляторы.
После оперативного вмешательства пациентам следует избегать физической нагрузки и любых действий, которые провоцируют напряжение мышц брюшной стенки.

- Прошло 3 года с тех пор, как мне провели операцию по вправлению грыжи. Все было замечательно, пока я не испугалась и резко вскрикнула – от внезапного напряжения грыжа появилась опять. Проводили операцию с помощью натяжной герниопласти, сейчас буду настаивать на установке сетки. Врач попался очень мудрый, все рассказал и показал, заверил, что все будет замечательно.
- Мне грыжу вправили очень быстро, но делали под общей анестезией. Как только отошла от наркоза, сразу пошла гулять по стационару, думаю, у всех остальных будет так же. Доктор выписал через 6 дней, разрешил все, кроме поднятия тяжестей и физкультуры – про пробежки пришлось забыть на некоторое время…
- А мне грыжу прооперировали 4 месяца тому назад. В стационаре всего держали 2 недели (1 неделю делали необходимые анализы, потом сделали саму операцию, а оставшееся время я восстанавливалась). Через сутки после операции уже могла сама нормально ходить, было особо не больно. Врач разрешил поднимать не более 4-6 кг, и так нужно делать еще 6 месяцев.
Иногда операции противопоказаны людям по ряду причин. В таком случае доктора рекомендуют взрослым людям носить бандаж от пупочной грыжи. Он помогает удерживать брюшную ткань, и вероятность того, что нарост не станет больше, снижается.
Также можно проводить массаж области живота. Целью процедуры является повышение мышечного тонуса. Рекомендованы:
- поглаживания живота (проводятся по часовой стрелке);
- легкие пощипывания околопупочной области;
- растирания мышц брюшного пресса;
- легкие расслабляющие поглаживания.
Физическая нагрузка должна быть умеренной – перегрузки могут привести к ухудшению состояния больного.
источник
Пупочная грыжа – это патологическое состояние, характеризующееся выпячиванием внутренних органов брюшной полости (петель кишечника, сальника, жировой клетчатки и др.) через пупочное кольцо за пределы передней брюшной стенки. Это заболевание достаточно распространено и среди всех грыж встречается в около 5% случаев (у взрослых).
Основа для развития пупочной грыжи – пупочное кольцо, которое является одним из самых слабых мест передней брюшной стенки, вследствие отсутствия мышечного прикрытия и подкожно-жировой клетчатки. Имеет место теория наследственной предрасположенности к развитию грыж, что связывают с недоразвитием пупочной фасции. Однако, как правило, возникновение грыжи без каких-либо факторов, повышающих внутрибрюшное давление или ослабляющих пупочное кольцо, невозможно. Такими факторами являются следующие:
· замедленное формирование пупочного кольца у детей младшего возраста;
· частый надсадный крик и плач у младенцев;
· наследственная слабость соединительнотканной структуры пупочного кольца;
· длительный надсадный кашель (например, при коклюше, туберкулёзе и пр.);
· чрезмерные физические нагрузки;
· травмы передней брюшной стенки;
Клинические проявления грыжи пупочной локализации зависят от её размеров, размеров её грыжевых ворот, органов, находящихся в грыжевом мешке, выраженности сопутствующего ожирения или спаечного процесса. Главным признаком неосложненных пупочных грыж является шаровидное выпячивание в пупочной области, уменьшающееся или исчезающее в горизонтальном положении. Также это может сопровождаться тошнотой, болевыми ощущениями при физической нагрузке, кашле, чихании и т.п. При ущемлённой грыже возникает интенсивная боль, острая кишечная непроходимость, а грыжевое содержимое перестаёт вправляться в горизонтальном положении.
Диагностика пупочной грыжи обычно не представляет проблемы. В основном диагноз выставляется на основании жалоб пациента и осмотра его хирургом. Однако, при ущемлённых грыжах могут применяться дополнительные методы обследования (рентгенография органов брюшной полости, фиброгастродуоденоскопия, ультразвуковое исследование грыжевого выпячивания и герниография, то есть рентгенография с контрастированием).
Пупочная грыжа может быть неосложнённая и осложнённая, без ущемления органов брюшной полости (вправимая) и ущемлённая (невправимая).
При обнаружении грыжеподобного выпячивания в области пупка рекомендуется обратиться к специалисту за квалифицированной помощью.
Консервативный подход к лечению пупочной грыжи уместен только в случае наличия неосложненной, вправимой грыжи, наличия абсолютных противопоказаний к проведению хирургического вмешательства и у детей до пяти лет. В таком случае назначают ношение бандажей, ограничение физических нагрузок, укрепление мышц передней брюшной стенки (у детей до пяти лет дефекты пупочного кольца могут закрываться с возрастом).
Хирургическое лечение может быть лапароскопическим или производится открытая операция. Герниопластика бывает двух видов – натяжная и обтурационная. Натяжная состоит в закрытии грыжевого отверстия собственными тканями больного (сшивание мышц и сухожилий). Такой вид герниопластики применяют только при грыжах малого размера вследствие возникновения значительного натяжения тканей, которое может приводить к несостоятельности швов и рецидивам грыж. Обтурационная герниопластика состоит в использовании синтетического сетчатого имплантата. Вероятность рецидивов после такого вида операции составляет не более 1%. Послеоперационная реабилитация составляет всего несколько дней в стационаре. Далее рекомендуется воздержаться от физических нагрузок и беременности в ближайшие несколько месяцев.
Противопоказаниями к хирургическому вмешательству могут быть острые или обострения хронических заболеваний, сердечная и/или легочная недостаточность, беременность, тяжёлые декомпенсированные состояния.
Нередко пупочная грыжа осложняется ущемлением содержимого грыжевого мешка в грыжевых воротах. Также пупочная грыжа, как и другие виды грыж, может осложняться воспалением грыжевого содержимого, копростазом (кишечной непроходимостью) и эвентерацией (перфорация кожных покровов с выпадением содержимого грыжевого мешка наружу).
Профилактика пупочной грыжи
С целью профилактики возникновения пупочных грыж рекомендуется ношение специального бандажа в период беременности, укрепление мышц живота, борьба с лишним весом, рациональное питание, своевременное лечение других патологий.
источник
Пупочное кольцо – самое слабое место на передней брюшной стенке. Поэтому оно является одним из тех мест, где чаще всего образуются грыжевые выпячивания. Через пупочное кольцо у взрослых могут выходить петли кишки, сальник и другие органы.
Факты о пупочных грыжах:
- составляют во взрослом возрасте 5% от всех грыж живота;
- чаще всего встречаются у женщин после 40 лет;
- впервые заболевание было описано еще древнеримским врачом Цельсом, который жил в I веке нашей эры;
- первая успешная операция по поводу пупочной грыжи была проведена во Франции в 1885 году.
Единственное место, где живот не защищен мышцами – это узкая белая линия, которая проходит спереди по центру от грудины до лобка.
Белая линия – это место соединения мышц живота, расположенных справа и слева. Она образована их апоневрозами – пучками соединительной ткани. В верхней части белая линия живота уже и толще, в нижней – шире и тоньше, а значит, слабее.
Пока плод находится в утробе беременной женщины, в белой линии живота у него имеется округлое отверстие – пупочное кольцо. Через него проходит пуповина, соединяющая организмы матери и ребенка.
- пупочные артерии;
- пупочные вены;
- мочевой проток.
После рождения и отпадения пуповины в норме пупочное кольцо закрывается и превращается в рубец. И все же оно остается самым слабым местом на передней стенке живота, так как здесь нет ни мышц, ни подкожного жира. При определенных условиях возникает выпячивание внутренних органов живота через его переднюю стенку в области пупка – образуется пупочная грыжа.
Органы, которые выпадают в грыжевое выпячивание, находятся в грыжевом мешке. Он представлен брюшиной – тонкой пленкой из соединительной ткани, которая выстилает изнутри брюшную полость и покрывает внутренние органы.
- Врожденное расширение пупочного кольца, когда оно рубцуется не до конца, и остается небольшое отверстие. Это может никак не проявляться в детстве, но со временем, при определенных условиях, формируется пупочная грыжа.
- Беременность и роды. Во время беременности живот женщины увеличивается, пупок из-за этого растягивается. Возникают запоры, которые приводят к увеличению давления внутри живота. Особенно высок риск у женщин, которые рожали более одного раза, во время беременности не соблюдали рекомендации врача. Также к возникновению пупочной грыжи могут приводить тяжелые роды, крупный плод, многоводие, беременность двойней и тройней.
- Малоподвижный образ жизни. Если человек пренебрегает физическими нагрузками, его брюшной пресс слабеет.
- Чрезмерные физические нагрузки. Во время подъема больших тяжестей давление внутри живота сильно повышается.
- Заболевания, сопровождающиеся постоянным повышением внутрибрюшного давления. Это могут быть болезни пищеварительной системы, во время которых имеются постоянные запоры, хронический кашель и пр.
- Ожирение. Подкожный жир – это дополнительный вес. Он приводит к растягиванию передней брюшной стенки.
- Перенесенные операции. Грыжи в области пупка могут также возникать на месте послеоперационных швов. Риск сильно повышается, если пациент не соблюдает рекомендации врача, слишком рано начинает проявлять физическую активность.
- Травма живота.
- Слишком быстрое снижение массы тела. Это может происходить, когда человек практикует жесткую диету или тяжело болен, в результате чего развивается истощение. Пупочное кольцо ослабляется, создаются условия для образования грыжевого выпячивания.
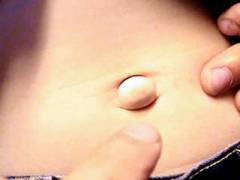
Если положить пальцы на выпячивание и слегка покашлять, натужиться – можно ощутить характерный толчок.
Если нажать на выпячивание, то оно обычно исчезает – грыжа вправляется внутрь живота. Большая грыжа, осложненная спайками в области пупка, может стать невправимой – она никогда не исчезает. Обычно при этом беспокоят боли, нарушения пищеварения, тошнота, рвота, запоры. Если в грыжевое выпячивание попадает часть мочевого пузыря – возникают проблемы с мочеиспусканием.
Боли у пациентов с пупочной грыжей возникают обычно только при интенсивных физических нагрузках, во время кашля, чихания, запора.

- пупок сильно выпячивается;
- во время ощупывания пупка чувствуется как будто пустая полость;
- в животе возникают щелчки: звук напоминает лопанье пузырьков.
| Название исследования | Описание | Как проводится? |
| УЗИ при пупочной грыже | Информация, которую позволяет получить ультразвуковое исследование при пупочной грыже:
|
Ультразвуковое исследование при пупочной грыже проводится обычным способом. Врач просит пациента лечь на спину, наносит на кожу в области пупка специальный гель и проводит исследование при помощи ультразвукового датчика.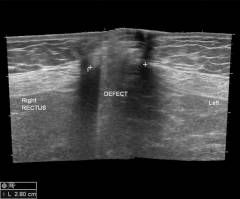 |
| Герниография | В живот пациента вводят рентгенконтрастное вещество, которое проникает в грыжевой мешок и прокрашивает его. Он становится хорошо виден на рентгеновских снимках. Врач назначает герниографию в том случае, когда имеются сомнения в диагнозе. |
|
| Компьютерная томография | Исследование проводится, когда симптомы выражены нечетко, возникают сомнения в диагнозе. Компьютерная томография – исследование, которое позволяет получить послойные срезы определенной области тела, четкое трехмерное изображение. | 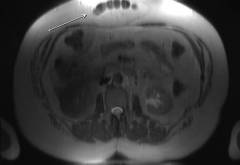 |
| Рентгенография желудка и двенадцатиперстной кишки с контрастом | Исследование позволяет заподозрить опухолевые процессы в желудке и двенадцатиперстной кишке, заболевания, которые сопутствуют пупочной грыже и приводят к возникновению болей в животе. | Пациенту дают выпить контраст – обычно это раствор сульфата бария. Затем делают рентгеновские снимки. 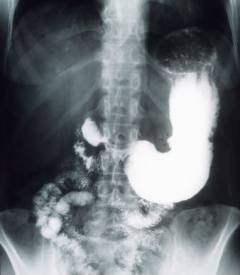 |
Гастродуоденоскопия – эндоскопическое исследование желудка и двенадцатиперстной кишки. |
|
Лечение пупочной грыжи у взрослых – только хирургическое. Применяются разные виды операций, в зависимости от размеров грыжи, состояния передней брюшной стенки.
Обычно операция по поводу пупочной грыжи, если отсутствует ущемление, проводится в плановом порядке. Во время первого приема врач осматривает пациента, назначает предоперационное обследование, дату госпитализации в стационар.
Операция, направленная на устранение грыжевого выпячивания, называется герниопластикой. Виды герниопластики, которые выполняются при пупочной грыже:
- Натяжная. Пупочное кольцо пациента укрепляют собственными тканями. Для того чтобы закрыть дефект, их натягивают, отчего операция и получила свое название.
- Ненатяжная. Для укрепления пупочного кольца используют специальные синтетические сетки.
- Лапароскопическая. Операция проводится без разреза, через проколы в стенке живота.
Хирургическое вмешательство желательно проводить как можно раньше, пока грыжа еще имеет небольшие размеры и может быть вправлена. У взрослых можно применять общий наркоз или местное обезболивание – обкалывание области пупка растворами анестетиков.
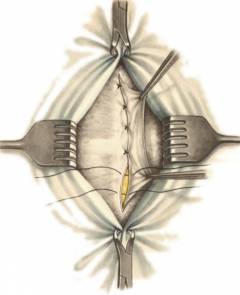
- Хирург делает разрез, обеспечивает доступ к грыжевому мешку.
- В зависимости от размеров грыжевого мешка, его либо просто погружают в живот, либо прошивают и отсекают.
- Пупочное кольцо прошивают, укрепляют соседними тканями.
Недостатком такого метода является высокая вероятность рецидива: после операции пупочная грыжа возникает повторно у 4-20% пациентов. Реабилитация может продолжаться до года.
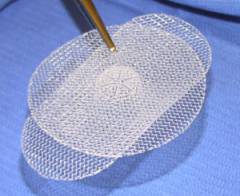
Операция проводится аналогичным образом, но для укрепления пупка хирург использует специальную синтетическую сетку. В последующем она прорастает окружающими тканями.
Преимуществом ненатяжной герниопластики является относительно низкая вероятность рецидива. Грыжа возникает повторно в среднем только у 2 больных из 100. Период реабилитации продолжается всего 30 дней, даже у тех людей, которые профессионально занимаются спортом.
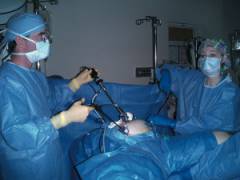
При лапароскопической операции также используется сетчатый имплантат, он устанавливается через прокол в брюшной стенке. Хирург не делает большого разреза, благодаря чему существенно сокращаются сроки послеоперационной реабилитации.
Но существуют и определенные сложности. Для проведения лапароскопической герниопластики нужно специальное оборудование и обученные хирурги. Такая возможность есть не у всякой больницы. Операции через прокол противопоказаны пациентам с патологией дыхательной и сердечнососудистой системы, при большом расширении пупочного кольца.
Операция при ущемленной пупочной грыже
При ущемлении пупочной грыже операция должна быть проведена в экстренном порядке.
Риск ущемления не зависит от размеров грыжи – он возрастает тем больше, чем дольше больной не обращается к врачу.
Во время хирургического вмешательства врач вскрывает грыжевой мешок и осматривает орган, который находится внутри. Если он не изменен, то его просто погружают в живот. Если часть органа погибла – её иссекают. А если у врача возникают сомнения – он обкладывает орган салфетками, смоченными в теплом физиологическом растворе, и вводит раствор новокаина.
- Обычно, если операция проходит без осложнений, пациенту разрешают вставать на первый день.
- В послеоперационном периоде показано ношение специального бандажа (при использовании сетчатых имплантатов – около месяца).
- На 10-14 день можно начинать заниматься лечебной гимнастикой, но запрещается выполнять упражнения для брюшного пресса.
- После операции проводят ежедневные перевязки, швы снимают на 7 день (если не рассасываются сами).
- При болях назначают обезболивающие препараты.
- Также врач может назначить антибиотики, витамины, иммуномодуляторы.
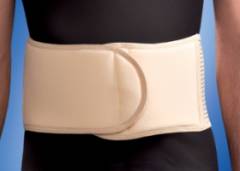
Показания для ношения бандажа:
- После операции по поводу пупочной грыжи и вообще при всяком хирургическом вмешательстве, когда разрез проходил через пупок.
- При наличии временных противопоказаний к операции: острые заболевания, обострения хронических. После нормализации состояния больного проводится хирургическое лечение
- Тяжелые заболевания: значительное нарушение функций сердечнососудистой и дыхательной систем, истощение, пожилой возраст, злокачественные новообразования и пр.
- Беременность на поздних стадиях – это также является противопоказанием к операции.

Пупочная грыжа у взрослого – заболевание, которое можно устранить только при помощи операции.
«Заговоры» и приклеивания монеток на пупок, — методы, которые часто советует применять народная медицина, — «помогают» только маленьким детям, так как у них до 5 лет пупочная грыжа может закрываться самостоятельно. У взрослых такого не происходит.
Отвары, настои, примочки с лекарственными растениями неэффективны. При помощи них пупочную грыжу у взрослого человека устранить не получится.
источник
/treatment/pediatrics/Пупочная грыжа – разновидность абдоминальной грыжи, характеризующаяся выпячиванием внутренних органов через пупочной кольцо. Проявлениями пупочной грыжи служат шаровидная выпуклость в околопупочной области, возникающая при кашле или плаче, боль в животе, тошнота. Диагностика пупочной грыжи проводится хирургом; при этом используются дополнительные инструментальные методы — рентгенография желудка, ЭГДС, герниография, УЗИ брюшной полости и грыжевого выпячивания. При пупочной грыже у детей до 5 лет проводится ЛФК, массаж брюшной стенки, общий массаж. У взрослых, а также при отсутствии положительной динамики у детей старше 5 лет, методом лечения служит хирургическое устранение пупочной грыжи.
Пупочная грыжа – наиболее частая хирургическая патология в педиатрии, которая диагностируется у 20% доношенных и 30% недоношенных детей. Среди взрослых пупочная грыжа чаще встречается у женщин старше 40 лет, составляя в структуре грыж передней брюшной стенки 5-12%. В оперативной гастроэнтерологии под пупочной грыжей понимают состояние, сопровождающееся выходом внутренних органов (части кишки и большого сальника) через расширенное пупочное кольцо за пределы передней брюшной стенки.
В большинстве случаев пупочная грыжа появляется еще в раннем детском возрасте. После отпадения пуповины у новорожденных пупочное кольцо в норме смыкается, отверстие облитерируется рубцово-соединительной тканью. В укреплении области пупочного отверстия важная роль принадлежит брюшным мышцам, которые дополнительно стягивают кольцо. Пока процессы облитерации пупочного кольца еще не завершены, любое увеличение внутрибрюшного давления может способствовать выходу петель кишечника, большого сальника и брюшины в околопупочное пространство. Таким образом происходит формирование пупочной грыжи.
Основной причиной возникновения пупочной грыжи служит наследственная слабость брюшинной фасции. Наличие у одного из родителей в детстве пупочной грыжи повышает риск развития аналогичного заболевания у ребенка до 70%. Образованию пупочной грыжи в детском возрасте способствует плач ребенка, упорные запоры, газообразование в кишечнике, недоношенность. Иногда появление грыжи совпадает с началом хождения ребенка, особенно в тех случаях, когда он слишком рано принимает вертикальное положение. Склонность к образованию пупочной грыжи имеют дети с врожденным гипотиреозом, болезнью Дауна, болезнью Харлера, лактазной недостаточностью, дисбактериозом кишечника. Вопреки расхожему мнению, образование пупочной грыжи никак не связано с техникой обработки пуповины.
Во взрослом возрасте к развитию пупочной грыжи могут предрасполагать ожирение, наличие послеоперационных рубцов, асцит, надсадный кашель, тяжелый физический труд, травмы живота. У женщин формирование пупочной грыжи, как правило, происходит в период беременности в результате растяжения пупочного кольца, атрофии окружающих его тканей, снижении сопротивляемости брюшной стенки к повышению внутрибрюшного давления.
Преобладание пупочных грыж у женщин объясняется анатомо-физиологическими особенностями — более широкой белой линией живота, ослаблением области пупочного кольца в процессе беременности и родов. У взрослых пупочная грыжа часто сочетается с дряблостью живота, диастазом прямых мышц живота.
В хирургии пупочные грыжи делятся на врожденные и приобретенные. К врожденной патологии относятся эмбриональные пупочные грыжи, зародышевые пуповинные грыжи (грыжи пупочного канатика). Приобретенные дефекты включают пупочные грыжи детского возраста и пупочные грыжи взрослых.
У взрослых различают прямые и косые пупочные грыжи. Образование прямых грыж связано с истончением поперечной фасции, прилегающей к пупочному кольцу. В этом случае грыжевой мешок выходит в подкожную клетчатку непосредственно через пупочное кольцо. При косых пупочных грыжах грыжевое выпячивание образуется над или под пупочным кольцом, проходит через щель между белой линией живота и поперечной фасцией (пупочный канал), затем выходит в подкожную клетчатку через пупочное кольцо.
По критерию смещавемости пупочные грыжи бывают вправимыми и невправимыми. Вариантом невправимой грыжи является ущемленная пупочная грыжа.
Эмбриональные пупочные грыжи обычно встречаются при тяжелых комбинированных пороках, несовместимых с жизнью. При данном виде дефекта фактически наблюдается недоразвитие передней брюшной стенки, через которую выходит грыжевой мешок, содержащий внутренние органы (кишечник, печень). При эмбриональных пупочных грыжах часто имеет место расщепление грудины, недоразвитие лобкового сочленения, дефекты диафрагмы, эктопия сердца, эктопия мочевого пузыря. Гибель ребенка, как правило, наступает на 3-и стуки жизни от перитонита, пневмонии, сепсиса; случаи благоприятного исхода единичны.
Приобретенные пупочные грыжи протекают гораздо благоприятнее. Пупочная грыжа у ребенка в большей степени является косметическим дефектом и не сопровождается развернутой симптоматикой, не склонна к ущемлению. Выпуклость обычно имеет размеры от 1 до 5 см в диаметре, становится наиболее заметной при плаче, кашле, натуживании ребенка. В покое или в положении лежа пупочная грыжа практически незаметна.
Ранним симптомом пупочной грыжи служит появление в области пупочного кольца небольшого шаровидного выпячивания. Первое время эта выпуклость совершенно безболезненна и легко вправляется нажатием на грыжевое выпячивание. По мере формирования спаек между передней брюшной стенкой и грыжевым мешком, выпячивание становится невправляемым. Выраженность симптомов пупочной грыжи зависит от ее размеров, величины грыжевых ворот, наличия спаек и т. д. При узких грыжевых воротах выпадение грыжевого мешка сопровождается дискомфортом и абдоминальными болями, тошнотой, хроническими запорами.
Пупочные грыжи могут осложняться ущемлением, воспалением элементов грыжевого мешка, копростазом. Ущемление пупочной грыжи сопровождается внезапной резкой болью, выраженной тошнотой, рвотой, появлением крови в кале, задержкой отхождения газов и дефекации, невправляемостью грыжи в горизонтальном положении, напряжением грыжевого выпячивания.
Обследование по поводу пупочной грыжи проводится педиатром или хирургом. При осмотре пациента обращает внимание наличие шаровидного выпячивания в околопупочной области. Иногда в области грыжи через истонченную кожу заметны контуры кишечных петель и перистальтика. Пальпация пупочного кольца выявляет дефект брюшной стенки, грыжевой мешок, в который, как правило, входит петля кишки и большой сальник. При плаче ребенка, напряжении живота грыжевое выпячивание увеличивается.
Проведение эндоскопического (ЭГДС) и рентгеновского исследования (герниографии, рентгенографии желудка, рентгенографии пассажа бария по тонкому кишечнику) позволяет получить представление о содержимом грыжевого мешка, оценить проходимость кишечника и выраженность спаечного процесса. Необходимые сведения уточняются при выполнении УЗИ органов брюшной полости и грыжевого выпячивания.
Дифференциальная диагностика пупочной грыжи проводится с грыжей белой линии живота, метастазами в пупок рака желудка, экстрагенитальным эндометриозом пупка.
У детей пупочная грыжа может спонтанно регрессировать, что связано с физиологическим укреплением мышц живота. Поэтому до 5-летнего возраста показано наблюдение за пупочной грыжей. В этот период рекомендуется выкладывание детей на животик, назначается тонизирующий массаж передней брюшной стенки, общий массаж, ЛФК, наложение лечебной лейкопластырной повязки на пупок.
Взрослым и детям старше 5 лет с нерегрессировавшей пупочной грыжей показано хирургическое лечение (герниопластика). При пупочной грыже применяются два типа операций – герниопластика местными тканями и с использованием сетчатых имплантов.
При традиционной пластике производится разрез в инфраумбиликальной (подпупочной) складке, выделяется и вскрывается грыжевой мешок, его содержимое вправляется в брюшную полость, ушивается брюшина. Затем формируется дубликатура апоневроза в поперечном или вертикальном направлении. У пациентов с ожирением и избыточным кожно-жировым фартуком одновременно может быть выполнена абдоминопластика с переносом пупка. Недостатками герниопластики пупочной грыжи местными тканями является необходимость длительного (до 1 года) ограничения физических нагрузок и большая вероятность рецидива.
Герниопластика с установкой сетчатого протеза лишена недостатков первой операции. Сетчатая система в этом случае может быть установлена под кожей над апоневрозом (при больших грыжевых воротах) или под апоневроз под пупочным кольцом. Данный тип операций сокращает реабилитацию до 1 месяца, при этом количество рецидивов пупочной грыжи не превышает 1%.
Детьми операция по поводу пупочной грыжи переносится легко, как правило, не осложняется рецидивами и позволяет добиться хорошего косметического эффекта. При отсутствии лечения пупочная грыжа может принимать осложненный вариант течения – становиться невправляемой, ущемляться и т. д.
Мерами профилактики пупочной грыжи служат: предупреждение ситуаций, связанных с натуживанием грудного ребенка (надсадного крика и плача, вздутия живота, запоров и пр.), рациональное кормление, профилактический массаж и гимнастика, направленные на укрепление брюшной стенки, лечение дисбактериоза кишечника, ношение беременными дородового бандажа.
источник







 Когда ребёнок долго плачет, мышцы брюшной полости напрягаются, что может стать толчком для образования пупочной грыжи
Когда ребёнок долго плачет, мышцы брюшной полости напрягаются, что может стать толчком для образования пупочной грыжи Но-шпа снижает болевой синдром при пупочной грыже
Но-шпа снижает болевой синдром при пупочной грыже Прыгунки способствуют укреплению мышц ног и живота у ребёнка
Прыгунки способствуют укреплению мышц ног и живота у ребёнка
