
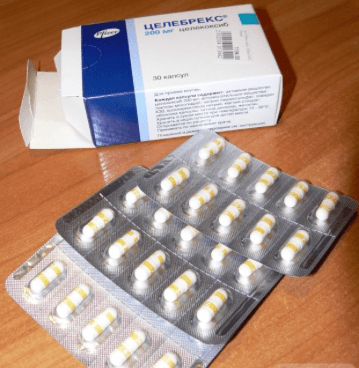
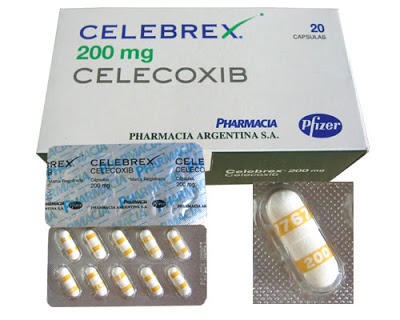
Препарат производится в Пуэрто-Рико фармкампанией Pfizer Pharmaceuticals LLC.
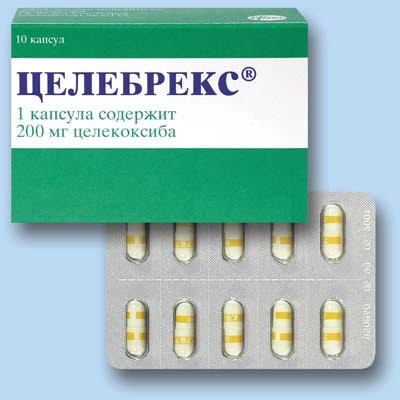
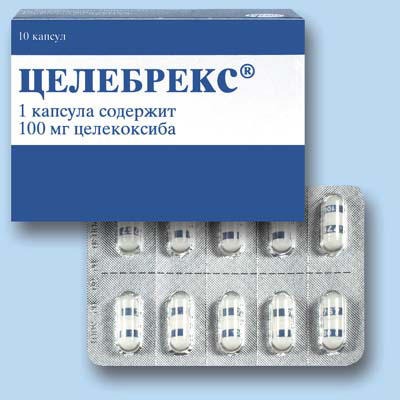
Дозировка: 100 мг, 200 и 400 мг.
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \»Московская поликлиника\».Задать вопрос>>
Желатиновые капсулы непрозрачные, белого или кремового оттенка.
На основании капсулы присутствует маркировка «7767», на крышечке капсулы имеется надпись, соответствующая каждой дозировке препарата Целебрекс:
- 100 — маркировка белым «100» на голубой полоске;
- 200 — маркировка белым «200» на желтой полоске;
- 400 — маркировка белым «400» на зеленой полоске.
Других форм выпуска оригинального лекарственного средства не существует! Свечи, капли и уколы являются подделкой! Инъекция препаратом не проводится!
Внутри капсулы гранулят белого цвета.
Реализуется в ячейковых блистерах по 10 штук. Во вторичную картонную упаковку помешают 1, 3 или 10 блистеров. Дополнительно в упаковку Целебрекс вложена инструкция по применению.
Так же препарат реализуется в форме 400мг №1 + 200 мг №5.
- 100мг №10 — от 500 руб.;
- 200мг №10 — от 450 руб.;
- 400мг №1 + 200 мг №5- от 190 руб.
Дополнительными ингредиентами выступают моногидрат лактозы, повидон, натрия лаурилсульфат, натрия кроскармеллоза, стеарат магния.
В состав оболочка капсулы входит желатин и диоксид титана.
Длительная терапия большими дозировками препарата могут нанести серьезный вред сердечнососудистой системе, поэтому лечение необходимо проводить минимальными дозами и короткими курсами.
Если нет иных указаний специалиста, рекомендуемая суточная дозировка составляет 200 мг. Врачи рекомендуют принимать по 100 мг каждые 12 часов.
Максимальная разовая доза не должна превышать 400 мг.
При лечении остеоартроза назначают прием 200 мг в сутки однократно или разбив на 2 приема.
Терапия ревматоидного артрита проводится дозировкой 100-200 мг каждые 12 часов. В особо тяжелых случаях и только по решению специалиста суточная дозировка может быть увеличена до 400 мг каждые 12 часов.
При анкилозирующем спондилите назначают 200 мг в сутки (можно разделить на 2 приема).
При болезненных менструациях разрешено использование препарата в дозировке 100 мг дважды в сутки.
У пациентов старше 60 лет концентрация активного вещества в крови резко повышается, поэтому подбирать и регулировать суточную дозировку должен врач.
Пациентам, масса тела которых не превышает 50 кг, не следует принимать больше 200 мг в сутки.
Лечение у людей с заболеваниями желчного пузыря, печени и/или почек должно проводиться под постоянным контролем над показателями биохимии крови.
Перед тем, как начать прием препарата пациенту следует сообщить врачу следующие данные:
- наличие патологий сердца;
- количество употребляемого алкоголя и выкуриваемых в сутки сигарет;
- есть ли аллергия и на что именно;
- наличие патологий печени, язвенной болезни, атеросклероза.
Женщинам перед применением препарата необходимо обязательно сообщить врачу о возможной беременности.
Официальная аннотация указывает на то, что Целебрекс имеет следующие показания к применению:
- ревматоидный артрит;
- остеоартрит;
- спондилит;
- альгодисменорея;
- острые болевые синдромы после проведения хирургических вмешательств;
- боли в спине при неущемленной межпозвоночной грыже;
- костно-мышечные патологии;
- в комплексе при лечении аденамотозного полипоза.
Как и любое лекарство, Целебрекс имеет противопоказания, среди которых:
- индивидуальная непереносимость основного или вспомогательных компонентов препарата;
- аллергические реакции на ацетилсалициловую кислоту, другие НПВП, ингибиторы ЦОГ-2;
- бронхиальная астма;
- постоперационный период после аортокоронарного шунтирования;
- пептическая язва;
- кровотечения из органов ЖКТ;
- кишечные воспаления;
- недостаточность функций сердца;
- клинически подтвержденная ИБС;
- тяжелые цереброваскулярные патологии;
- патологии периферических сосудов.
При длительном приеме препарата увеличивается риск развития осложнения со стороны сердечнососудистой системы. К таким осложнениям можно отнести тромообразрвание, инсульт, инфаркт. Для снижения вероятности развития осложнений, а так же пациентам с сердечнососудистыми заболеваниями (в том числе в анамнезе), принимать Целебрекс следует наименьшими допустимыми дозами максимально короткими курсами.
При наличии у пациента артериальной гипертензии терапия препаратом должна проводиться под постоянным контролем АД.
Ввиду отсутствия необходимого опыта применения некоторых веществ, входящих в состав средства у пациентов с почечной/печеночной недостаточностью, препарат не рекомендован для лечения данной категории пациентов.
У некоторых пациентов наблюдались очень редкие случаи кровотечений, перфораций и изъязвлений ЖКТ. Риск образования подобных осложнений повышается у пациентов старше 60 лет с какими-либо патологиями сердечнососудистой системы, у больных, которые одновременно принимали ацетилсалициловую кислоту, у людей с язвенными поражениями органов системы пищеварения.
Во время лечения препаратом были зарегистрированы случаи анафилактического шока, несколько из них с летальным исходом.
В последние 3 месяца беременности применение Целебрекса запрещено из-за подавления препаратом синтеза простагландинов, что может стать причиной нарушения сократительной активности матки, а так же привести к преждевременному заращению овального окна у плода.
Из-за того, что препарат может выводиться через грудное молоко, кормление грудью в период лечения недопустимо.
Применение препарата пациентами младше 18 лет запрещено из-за недостаточности клинических исследований.
Со стороны системы пищеварения:
- боль в эпигастрии;
- расстройство кишечника;
- диспепсия;
- чувство тошноты и рвота;
- изжога;
- анорексия.
При длительной терапии или применении высоких дозировок препарата возможны запоры, метеоризм, НПВП-гастропатия, кровотечения из ЖКТ, повышение активности АСТ и АЛТ, изъязвление слизистой ЖКТ.
Со стороны нервной системы (периферической и ЦНС):
- головная боль;
- головокружение;
- расстройства сна;
- снижение остроты зрения и/или слуха;
- психоэмоциональные расстройства;
- галлюцинации.
Со стороны системы дыхания:
Со стороны сердечнососудистой системы:
- гипертензия артериальная;
- нарушение ритма сердца;
- застойная недостаточность сердечная;
- приливы.
К прочим побочным реакциям относятся:
- кожные аллергические реакции;
- алопеция;
- повышенное потоотделение;
- кровотечение из носа.
При передозировке препаратом отмечается усиление побочных реакций, сонливость, спутанность сознания, обмороки.
Лечение передозировки сводится к промыванию желудка, выведению препарата из организма и симптоматической терапии.
Одновременный прием с флуконазолом/кетоназолом значительно повышает концентрацию целекоксиба в плазме.
Сочетание с вафарином значительно повышает риск кровотечений, вплоть до фатальных.
Антигипертензивный эффект ИАПФ или блокаторов ангиотензина 2 может уменьшиться при сочетании с Целебрексом.
При комбинировании Целебрекса с препаратами лития, уровень лития в крови увеличивается до 20%, поэтому данное сочетание требует тщательного контроля над состоянием пациента.
Сочетание Целебрекса с другими НПВП недопустимо!
В период лечения препаратом необходимо воздержаться от употребления алкоголя. Человек, принимающий одновременно алкоголь и данное лекарство, подвергает себя значительному риску кровотечений из ЖКТ, развития патологий в сердечнососудистой и кроветворной системах, которые могут быть смертельными.
Препарат отпускается без рецепта врача. Хранить необходимо в строго защищенном от детей месте, при температуре 15-30 градусом. Следует избегать длительного воздействия прямых солнечных лучей. Срок годности 36 месяцев с даты изготовления, указанной на упаковке.
У Целебрекса есть ряд аналогов, наиболее популярные из которых:
У препарата есть аналоги по терапевтическому эффекту, которые значительно дешевле:
Важно напомнить, что судить о том, помог препарат или нет, необходимо только после его приема.
Не стоит забывать, что каждый человек отличается своими индивидуальными особенностями, поэтому действие препарата в каждом отдельном случае также является индивидуальным.
Целебрекс является сильнодействующим противовоспалительным средством. Лечение межпозвоночной грыжи данным препаратом возможно только по рекомендации лечащего врача и в случае, если лечение другими препаратами не дало положительного эффекта.
- сколько дней допустимо принимать?
Длительность терапии должна быть как можно короче, но, в каждом отдельном случае решение о кратности приема и продолжительности лечения принимает специалист.
Целебрекс — противовоспалительный препарат, широко применяемый для симптоматического лечения многих патологических процессов. Хотя препарат является безрецептурным средством, его прием должен быть согласован с врачом. Только специалист определит, сколько и как принимать препарат.
Не стоит заниматься самолечением, ведь любое лекарство, если применять его неверно, может не только не помочь, но и серьезно навредить здоровью человека.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института заболеваний суставов: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день.
Многие из нас имеют представление о том, что остеохондроз — это такое дегенеративное заболевание позвоночника, при котором разрушается межпозвоночный диск. В основе заболевания лежит естественное изнашивание диска, его истончение, при котором расстояние между позвонками уменьшается, и происходит сдавление нервных корешков. Вследствие этого появляется боль.
Боль в спине беспокоила хотя бы раз в жизни каждого взрослого человека. Кому-то помогали при этом разогревающие мази, другие пили таблетки с хорошим эффектом. Но для многих только обезболивающие уколы при остеохондрозе являются спасением от боли.
Существуют следующие виды уколов (инъекций) при остеохондрозе
Для внутримышечного введения при остеохондрозе применяют анальгетики, миотропные спазмолитики, препараты группы НПВС и глюкокортикостероиды.
Из анальгетиков чаще всего назначаются Метамизол натрия (Анальгин) и Баралгин. Эти препараты купируют болевой синдром, не оказывая при этом никакого лечебного воздействия на патологический процесс. Используют их при несильных болях, если ничего другого нет.
- Для инъекционного введения при остеохондрозе используется с хорошим эффектом только один миотропный спазмолитик — Мидокалм. Этот препарат снимает спазмы со скелетной мускулатуры, значительно уменьшая болевые ощущения. Мидокалм блокирует болевые рецепторы в пораженных мышцах, нарушая проведение импульса в спинной мозг. Временное улучшение состояния дает возможность организму включить собственные механизмы борьбы с заболеванием и вернуть мышцам нормальный тонус. Назначается Мидокалм внутримышечно в дозе 1 мл два раза в день.
- При остеохондрозе целесообразно применение нестероидных противовоспалительных средств, из которых в виде уколов чаще всего применяют Диклофенак натрия, Ибупрофен, Кетонал и Кеторолак. Эти препараты не только подавляют боль, но и обладают выраженным противовоспалительным и противоотечным действием. Их применение позволяет устранить сдавление воспаленными тканями нервных корешков. При курсовом применении воспалительные явления стихают полностью. Терапевтический эффект длительный около полугода.
- Из стероидных препаратов с хорошим эффектом применяют Амбене. Это комбинированный препарат. В коробочке 6 ампул или специальных шприцов: три содержат раствор А, остальные три — раствор Б. Раствор А содержит дексаметазон, лидокаина гидрохлорид, натрия гидроксид, фенилбутазон, натрия салициламид ацетат и воду для инъекций. В растворе Б в воде для инъекций смешан цианокобаламин и лидокаина гидрохлорид. За счет этих веществ препарат обладает не только выраженным противовоспалительным действием, но и благотворно влияет на нервную систему, стимулируя регенерацию нервных клеток. Благодаря лидокаину уколы Амбене совершенно безболезненны. Вводят препарат глубоко в ягодичную мышцу, предварительно разогрев его до температуры тела человека. Раствор А и раствор В перед применением смешиваются. Назначают препарат ежедневно или через день один раз в сутки, но не более трех инъекций в неделю. При необходимости повторяют курс через несколько недель.
Еще одним видом укола при остеохондрозе является блокада. Это инъекция, выполняемая непосредственно в больное место. Различают паравертебральную блокаду с разной глубиной введения препарата и эпидуральную.
- Паравертебральная блокада выполняется в специальных точках около позвоночника, при этом чаще всего выполняют фуникулярную паравертебральную блокаду, позволяющую ввести препарат непосредственно к месту выхода спинального корешка.
- Эпидуральная блокада представляет собой введение лекарственного препарата в эпидуральное пространство.
При блокадах применяют либо Новокаин, либо Дексаметазон (или другой глюкокортикостероид). Чаще эти препараты смешивают для усиления эффекта.
Терапевтическое действие блокады заключается в быстром устранении боли, выраженном противоотечном и противовоспалительном действии.
Уколы при остеохондрозе должен назначать только врач строго по показаниям в зависимости от клинической картины.
Нестероидные противовоспалительные препараты для лечения (НПВС или НПВП) – группа лекарств, которые оказывают обезболивающее, жаропонижающее и противовоспалительное действие, то есть способствуют уменьшению боли, устранению лихорадки и воспаления. Термин «нестероидные» обозначают для сравнения с глюкокортикостероидами, которые, в отличие от противовоспалительных, могут вызывать нежелательное действие стероидов.
Такое растительное средство, которое оказывало анальгетический, жаропонижающий и противовоспалительный эффект, было найдено еще в XVIII веке, его описал в своих трудах Гиппократ.
В 1763 году английским врачом и священником Эдвардом Стоуном была выдвинута теория, что настой коры такого дерева, как ива, которое росло на тот момент в Англии, оказывает жаропонижающее действие. Врач подробно описал, как приготавливать лекарство из коры, а также как применять его в том или ином случае.
Примерно через полвека иной французский исследователь И. Лир определил, какое именно вещество в коре обладает таким свойством. Это было вещество салицин, которое современные исследователи и врачи называют ацетилсалициловой кислотой. Данную кислоту начали производить с помощью химической обработки в 1839г.
В промышленности нестероидные обезболивающие препараты начали выпускать в 1888г. Первое лекарственное средство, которое вышло на аптечные прилавки, — ацетилсалициловая кислота, которая имела название «Аспирин». Позже начали производить иные новые лекарства с подобным эффектом, исследования в области которых продолжаются и до сегодняшних дней.
Группа таких препаратов включает достаточно много средств, отличающихся между собой по химическому составу. Но, к сожалению, все они наделены схожими побочными эффектами. Перечень побочных эффектов не велик: развитие язвы желудка, негативное влияние на печень и кроветворную функцию организма. Именно поэтому не рекомендовано превышать указанный в инструкции предел одноразового и суточного приема.
Как уже выше отмечалось, нестероидный препарат первого поколения, или неселективный препарат, оказывает негативное влияние на пищеварительную систему в организме. Нестероидные противовоспалительные препараты нового поколения, или селективные противовоспалительные препараты, являются более щадящими для организма человека. Такие средства блокируют лишь ферменты, отвечающие за процесс воспаления, не влияя на функционирование ферментов защиты.
По этой причине средства нового поколения не оказывают ульцерогенное побочное действие (когда поражается слизистая оболочка органа пищеварительной системы), которое вызывает длительный прием неселективных препаратов, но могут повышать риск тромботического осложнения.
Единственным недостатком таких новых средств является их завышенная цена, которая подходит не каждому человеку.
Не всегда при болях в спине можно определить точную причину. Но при своевременном обращении к врачу с таким симптомом можно диагностировать одно из следующих заболеваний или провоцирующих факторов, которые вызывают боль в спине.
Подъем тяжестей. В этом случае происходит большая нагрузка на позвоночник, а если такая нагрузка на постоянной основе, это может вызвать хроническую форму боли, а также серьезные повреждения в спине. Если нет возможности ограничить такие нагрузки, например, когда человек работает на производстве, где просто необходима нагрузка на позвоночник, то на помощь придут противовоспалительные препараты, которые облегчат боль в спине. К таковым можно отнести Диклофенак, который может обезболивать и снимать воспаление.
Нарушенное положение осанки. Например, сколиоз зачастую сопровождается болью в спине. Чтобы предотвратить развитие данного заболевания, рекомендовано сидеть и стоять с ровной спиной, прямой головой, плечи при этом должны быть максимально ровными. Если не удалось предотвратить заболевание и врач уже его диагностировал, он может назначить нестероидные препараты для лечения, которые оказывают болеутоляющий и противовоспалительный эффект. К таковым можно отнести Ибупрофен. Можно применять и анальгетики, например, Анальгин.
Боль в спине при падении на спину. Наиболее часто так случается у спортсменов. В этом случае можно получить как ушиб, так и более серьезную травму. И в том, и в ином случае может возникать боль, которую устраняют противовоспалительным препаратом. Одним из таковых считается Верал, что оказывает противоревматическое и противодегенеративное действие.
Боль в спине при перенапряжении, что может наблюдаться при слишком активном образе жизни человека. В этом случае может помочь Анальгин, который оказывает болеутоляющее действие.
Если имеется грыжа позвоночника, здесь также понадобятся нестероидные средства. Такие препараты при грыже позвоночника способствуют снятию синдрома боли и воспаления. Десятки лет назад использовались препараты при грыже, обладающие кратковременным действием. Их эффективность наблюдалась лишь на протяжении нескольких часов. В нынешнее время препараты при грыже позвоночника обладают пролонгированным действием и сохраняют свое действие в течение всего дня. К таковым можно отнести Кетопрофен и Пироксикам.
Если человек страдает ожирением, большая нагрузка приходится на мышцы спины, что может стать причиной развития многих болезней. Конечно, полное устранение боли произойдет лишь после избавления от лишних килограммов. Временно уменьшить боль помогут нестероидные средства, к которым можно отнести Диклоберл. Благодаря такому препарату, можно снять процесс воспаления и обезболить пораженную область.
Разберем, в каких еще случаях необходим прием лекарств с таким действием.
Артроз. Нестероидные противовоспалительные препараты при артрозе назначают следующие: Целекоксиб, Нимесулид, Эторикоксиб, Мелоксикам. Последний – наиболее эффективный препарат в данном случае, то есть при артрозе. Врач назначает длительный прием такого препарата. Способ применения может быть как пероральным, так и ректальным. Нередко применяют мазь или раствор препарата Мелоксикам.
Зубное воспаление. Нестероидные препараты при зубном воспалении назначают следующие: Анальгин, Нурофен, Найз. Анальгин и Нурофен – наиболее действенные средства и к тому же недорогие. Анальгин поможет устранить синдром боли, который наблюдается при таких заболеваниях зубов, как пульпит и периодонтит. Нурофен не только устраняет боль, но и способствует уменьшению воспаления десен.
Ревматизм. Совершенно недавно при таком заболевании начали назначать средства с подобным эффектом. К таковым можно отнести Нимесил, Кетонал, Целебрекс. Последнее средство при ревматизме назначают особенно часто, так как при своей эффективности он является еще и безопасным. Побочные эффекты в этом случае практически отсутствуют, особенно со стороны желудочно — кишечного тракта.
Невралгия. При этом противовоспалительные средства снимают жар, боль и процесс воспаления. Устранить лихорадку, которая вызвана параканкрозной невралгией, помогут жаропонижающие препараты, такие как Парацетамол или Аспирин. Также стоит отметить лекарства Ибупрофен и Кеторолак. Но стоит учесть, что каждый из этих препаратов раздражает слизистые оболочки желудка и почки. По этой причине применять их рекомендовано строго по назначению врача.
Дисмонорея. В случае такого заболевания у женщин нестероидные средства используют в качестве способа устранения боли, которая вызвана повышением тонуса матки. Не только анальгезирующее действие наблюдается при их приеме. Так, они способствуют уменьшению объема потери крови. К таковым средствам можно отнести Напроксен и Диклофенак, которые необходимо принимать курсом в 3 дня перед первыми возникшими болями.
Болезни почек. Такие болезни почек, как пиелонефрит, мочекаменная болезнь, гломерулонефрит почек требуют применения таблеток или капель с противовоспалительным эффектом. Благодаря им можно снять почечный синдром боли и воспаление. Наиболее часто назначаемыми средствами при болезнях почек считаются Диклофенак, Ибупрофен. Препарат Диклофенак при любом заболевании почек рекомендуют принимать ректально, то есть в виде свечей.
Нестероидные средства с осторожностью применяют в следующих случаях:
- при синдроме раздраженного кишечника;
- людям в возрасте более 50 лет, которые склонны к болезням ЖКТ;
- людям, которые ранее страдали болезнями ЖКТ от применения НПВС;
- при язве желудка;
- при кровотечении в желудке;
- при неконтролируемой гипертензии;
- при заболеваниях кишечника;
- при транзиторной ишемической атаке;
- при инсульте, инфаркте, ишемии сердца;
- при беременности.
Каждому больному требуется индивидуальное назначение препаратов с таким эффектом, предварительно определив наилучшую переносимость. У разных людей может наблюдаться разная переносимость к одному и тому же препарату. Также стоит отметить, что хорошая переносимость одного лекарства не говорит о таком же эффекте от приема иного средства в точности, как и наоборот.
На начальном этапе приема НПВС необходима наименьшая доза в сутки. Если врач диагностирует хорошую переносимость, после его одобрения дозировку увеличивают примерно через три дня после начала приема.
Если необходимо длительное лечение такими препаратами, их рекомендовано употреблять после еды, а чтобы получить быстрый анальгезирующий эффект, прием лекарства осуществляют натощак, запивая стаканом воды. НПВС очень быстро всасываются в желудке, что свидетельствует о более стремительном их воздействии на организм.
Одновременно принимать несколько НПВС не рекомендовано, так как взаимодействие с иными препаратами еще до конца не изучено. Исключение – применение Парацетамола и другого препарата с подобным действием, чтобы усилить анальгезирующий эффект.
В любом случае такие эффективные, но и в то же время опасные препараты должен назначать только квалифицированный врач. В противном же случае можно вызвать опасные последствия, включая тяжелые аллергические реакции, нарушение слуха и зрения, а также некроз тканей.
2017-02-09
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Артро Комплекс – это уникальное средство, которое останавливает воспалительный процесс, обезболивает и помогает пораженным тканям регенерироваться. Применение суспензии способствует укреплению хрящевой ткани, связочного аппарата.
Лекарство содержит только натуральные биоактивные компоненты. Они питают хрящ, улучшают качество синовиальной жидкости. При условии систематического применения удается получить стойкий положительный эффект, забыть о заболеваниях суставов.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Приобрести Артро Комплекс можно в виде коллоидного раствора. Практически 98% его частиц усваивается организмом. Благодаря такой высокой усвояемости каждая клетка получает весь спектр питательных биоактивных веществ.
Между компонентами коллоидного раствора полностью отсутствуют реакции. Это дает возможность включить в состав средства максимальное количество растительных и природных элементов. Без этого невозможно всестороннее воздействие на организм пациента и качественное лечение суставов.
Начальное усвоение активных компонентов препарата происходит уже в верхних отделах пищеварительного тракта:

Гарантированное усвоение компонентов средства Артро Комплекс помогает получить явную и быструю положительную динамику лечения. Воздействие осуществляется только на пораженную клетку. Улучшается ее жизнеобеспечение, межклеточная среда, обеспечивая продолжительный эффект.
По физическим свойствам коллоидный раствор схож с жидкими средами человеческого организма:
- лимфа;
- кровь;
- межклеточная, внутриклеточная жидкость.
Как только биологически активные вещества попадают в кровоток, они доставляются к клеткам-мишеням, минуя печеночный барьер. Другими словами, особая коллоидная форма лекарства обеспечивает сохранение соединений, доставку практически всех активных составляющих к месту назначения.
Абсолютно все отзывы врачей и пациентов лишний раз подтверждают уникальность и высокую эффективность лечения коллоидным раствором, а цена делает его доступным.
Коллоидный комплекс призван решать множество задач. Он помогает облегчать боли, снимать отеки с суставов, устранять хруст и дискомфортные ощущения во время двигательной активности пациента.
Лекарство предотвращает нарушение суставной подвижности, помогает уменьшить дозировки применяемых лекарств или вовсе от них отказаться. Благодаря уникальной формуле средства предупреждается распространение патологии на остальные суставы, повышается их выносливость.
Показан Артро Комплекс при дегенеративных и дистрофических нарушениях суставов, позвоночника. В эту группу заболеваний относят:
- артроз мелких суставов кистей рук;
- гонартроз (остеоартроз коленного сустава);
- коксартроз (остеоартроз тазобедренного сустава);
- остеоартроз стоп, кистей рук;
- остеохондроз позвоночника, поражения межпозвоночных дисков;
- вальгусная деформация первого пальца стопы.

Незаменим раствор при активном костном разрастании, грыже позвоночника, плантарном фасциите (пяточной шпоре), миофасциальных болях, подагрическом артрите.
Раствор полезно принимать в период восстановления после операционного вмешательства на позвоночнике, суставах. Он необходим для профилактики деструктивного воздействия гормональных средств и нестероидных противовоспалительных препаратов.
Не обойтись без него в том случае, когда стандартные лекарственные препараты даже после продолжительного применения не приносят желаемого облегчения.
Врачи назначают Артро Комплекс тем пациентам, кто плохо переносит лечение (для снижения дозировок медикаментов).
Также коллоидный раствор показан в случаях:
- имела место травма, гипсовая повязка;
- возраст пациента более 50 лет;
- у больного есть лишний вес.
Если у прямых родственников в анамнезе есть заболевания опорно-двигательного аппарата, доктор рекомендует пройти курс в целях профилактики. Ведь не исключены заболевания, передающиеся генетически.
При болезнях суставов добиться выраженного эффекта поможет комплексный подход к терапии. Таким образом, происходит воздействие на основные звенья развития недуга.
Перед применением раствора необходимо несколько раз интенсивно встряхнуть флакон. Это важно, чтобы избавиться от осадка, свойственного таким суспензиям.

Уникальную коллоидную растительную суспензию можно принять в разведенном или неразведенном состоянии. Если есть желание, препарат вливают в 50-200 мл жидкости, кроме молочных продуктов и мясных бульонов. Курс лечения длиться от 8 до 16 недель.
При травмах для ускорения восстановления и предупреждения нарушений работы скелетно-мышечного аппарата употребляют по 5 мл дважды в день в течение 8 недель.
Людям преклонного возраста или с лишним весом следует лечиться коллоидным раствором по 5 мл однократно в сутки. Курс терапии – 6-8 недель.
Что касается противопоказаний, раствор запрещен при:
- индивидуальной непереносимости какого-либо компонента;
- аллергической реакции на него;
- беременности, лактации.
Артро Комплекс можно приобрести во флаконе из темного стекла. В наборе к нему идет мерный стакан и инструкция по применению. Цена в среднем 2400 рублей.
Хранят вскрытый флакон в холодильнике. Если через некоторое время на дне бутылки образовался осадок, это считается нормой.
Коллоидный раствор содержит вытяжки растений с точным содержанием биологически активных веществ. Каждый компонент подобран в полном соответствии с последними достижениями науки по принципу синергизма (взаимное усиление эффекта друг друга).
При переработке сырья применяются низкотемпературные технологии. Они позволяют сохранить биологические соединения активными и живыми. Измельчение осуществляется на вакуумных мельницах до размера, легко и без препятствий проникающего в клетки.
В каждой частичке целебного растения остается электромагнитное поле и заряд кинетической энергии, которые равны биомагнитному полю живого растения.
Так, в состав средства вошли:
- глюкозамин, хондроитин сульфат;
- акулий хрящ;
- морской огурец;
- аскорбиновая кислота;
- метилсульфонилметан;
- масло вечерней примулы;
- цитрат бора, цинка;
- аспартат марганца;
- экстракт вишни.
Такой раствор полностью адаптирован к нашим условиям, экологическим особенностям и характеру питания, что позволяет увеличить благотворное воздействие на организм.
Артро Комплекс безопасен для человека, не имеет в составе генетически модифицированных микроорганизмов, синтетических и токсических примесей.
Раствор оказывает комплексное воздействие, соответствующее всем современным принципам лечения артрозов. При условии систематического приема средства укрепляется хрящевая ткань, ускоряется обмен веществ, предупреждается дальнейшая деструкция суставов.
Хондропротекторы глюкозамин и хондроитин присутствуют в средстве в биодоступной форме. Эти вещества быстро усваиваются, доставляются к месту назначения.
Экстракт трепанга (морской огурец) способствует купированию воспалительного процесса и болевого синдрома. Удается получить стойкое облегчение дискомфортных ощущений при патологиях суставов. Дополнительно морской огурец играет важную роль в процессах регенерации пораженных тканей.
При любом заболевании суставов требуется:
- укрепить сухожильно-мышечный аппарат;
- снизить нагрузку с поврежденных мест;
- создать предпосылки стойкого, быстрого выздоровления.
Все это помогает обеспечить метилсульфонилметан. Это важное соединение в больших объемах содержится в овощах. Но при термической обработке вещество разрушается. Если принимать Артро Комплекс, в котором метилсульфонилметан присутствует в коллоидной форме, можно рассчитывать на насыщение организма.

Очень важно то, что суспензия улучшает качество внутрисуставной жидкости, облегчая движения в суставе. Еще рассматриваемая коллоидная формула имеет в себе все важные для организма микроэлементы. Они благотворно сказываются на функционировании суставов.
Кроме этого, достигается сосудосуживающий эффект, улучшается циркуляция крови, повышается питание тканей (трофика). Как показывают отзывы реальных пациентов, спустя несколько суток после начала курса отмечается:
- снижение отечности тканей;
- улучшение обмена веществ.
Еще один компонент – растение энотера. Оно содержит особую кислоту, отвечающую за движение тромбоцитов. Экстракт листьев растения восполняет энергетический баланс, предохраняет мышцы, связки, сухожилия и суставы от физических перегрузок.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Не последняя роль отведена минералам марганцу, цинку и бору. Марганец необходим для оздоровления костей, хрящей. Он принимает участие в процессе кроветворения, обмене веществ. Это вещество предупреждает патологии костного аппарата.
Цитрат брома снимает симптоматику суставных недугов. Он помогает снизить потерю кальция при выведении мочи, образование песка и камней в почках. Цинк, который в лечебном растворе сбалансирован идеально, необходим для профилактики суставных заболеваний.
В завершение следует сделать вывод, что Артро Комплекс коллоидный – это комплексное лекарство, помогающее качественно воздействовать на суставы. Он не вызывает привыкания и не дает побочных реакций. Отзывы о средстве восторженные и положительные.
В заключении рекомендуем познавательное видео в этой статье на тему артроза и решения проблемы в том числе, с помощью Артро Комплекса.

- Иглоукалывание при грыже позвоночника
- Эффективность иглотерапии
- Как проводится иглотерапия
- Плюсы акупунктуры
- Противопоказания
- Отзывы об иглоукалывании
Самыми эффективными методиками устранения выпячивания межпозвонкового диска являются местные, то есть те, которые воздействуют непосредственно на больной участок. К таким относится иглоукалывание. Это физиотерапевтическая процедура, которая проводится в специализированных медицинских учреждениях, позволяющая снять неприятные симптомы и предупредить осложнения.
Выпячивание диска – это хроническое заболевание, от которого нельзя полностью избавиться, потому рекомендовано пробовать различные методики, включая иглоукалывание при грыжах позвоночника. Отзывы об этом методе неоднозначные, так как эффективность лечения зависит от многих факторов, дополнительных мер профилактики, степени тяжести.
Лечение при грыже позвоночника в поясничном отделе отличается для каждого пациента, что зависит от причины недуга и формы течения. Это заболевание сложно полностью остановить, так как разрушенные диски не могут самостоятельно вернуться на прежнее место и принять нормальную форму. Все это приводит к тому, что отсутствие каких-либо мероприятий усугубляет состояние позвоночника, позвонки быстрее изнашиваются и в тяжелом случае может случиться ущемление и сдавливание спинного мозга.
Предупредить последствия можно при помощи различных физиотерапевтических методик. Иглоукалывание при грыже, как показывают отзывы, хорошо проводить в период стихания симптомов, дабы восстановить кровотечение и снять болезненность.
Иглотерапия обязательно комбинируется со следующими методиками лечения:
массаж или мануальная терапия – выбор зависит от тяжести патологического процесса, чаще врач рекомендует пройти курс оздоровительного массажа;
- физиотерапия – вытяжение позвоночника проводится обязательно, а также важно заниматься лечебной гимнастикой, выполняя специальные упражнения для укрепления мышц спины;
- применение поддерживающего бандажа – эта мера необходима для профилактики осложнений, специальный поясничный пояс нужно носить во время повышенной физической активности, при обострении хронического заболевания, а также во время выполнения лечебной физкультуры;
- медикаментозная терапия – лекарственные препараты не могут воздействовать непосредственно на очаг патологии, но они помогут снять неприятные симптомы, воспаление.
В комплексе такое лечение поможет избавиться от основных проявлений грыжи в поясничном отделе – боли, скованности движений, дискомфорта, усталости.
Иглоукалывание применяется для достижения следующих результатов:
- купирование боли, которая присутствует практически всегда у людей с грыжей позвоночника;
- улучшение местных обменных процессов, стимуляция кровообращения;
- снижение воспалительных процессов, предупреждение прогрессивной дистрофии;
- освобождение защемленных нервов, которые располагаются в области выпадения межпозвонкового диска;
- устранение спазма мышц, расслабление, тонизация всего организма.
Перед началом лечения иглоукалыванием важно найти квалифицированного специалиста, ведь процедура может как оздоровить, так и подпортить здоровье, если этим будет заниматься неопытный врач.

Курс лечения рассчитан на 5-10 сеансов, и в этот период не нужно забывать о других методиках оздоровления спины, которые вместе повысят эффективность. Отзывы людей с грыжей в поясничном отделе позвоночника подтверждают результативность лечения иглоукалыванием, но при условии соблюдения всех дополнительных рекомендаций врача до и после процедуры.
Методика получила много хороших отзывов за счет следующих преимуществ:
- влияние непосредственно на патологический очаг, улучшение питания тканей в месте появления грыжи;
- купирование болевого синдрома без необходимости постоянного употребления медикаментов;
- стимуляция мышечной ткани и нервных окончаний, что исключает дистрофию и застойные процессы в области грыжи;
- устранение напряжения организма, после процедуры позвоночник и мышцы расслабляются.
Иглотерапия при грыже повышает шансы на благоприятный исход лечения без проведения операции. Основной задачей терапии является сохранение диска, максимально возможное восстановление его функции без вреда для других органов и систем. Комплексное лечение позволит исключить тяжелые осложнения, которые в самом худшем случае могут привести к параличу, так как сдавливаются спинномозговые корешки, а затем и спинной мозг.
Этот вариант лечения полезен, но не для каждого человека. Есть список строгих и относительных противопоказаний, которые требуют отложить процедуру или вовсе о ней забыть.
Иглотерапия при грыже противопоказана в таких случаях:
психические расстройства и заболевания нервной системы, повышенная возбудимость организма;
- период беременности, детский возраст;
- наличие в организме доброкачественных или злокачественных новообразований;
- острая или хроническая инфекция, обострение воспаления;
- высокая температура тела, ОРЗ;
- патологии кровеносной системы.
Чтобы лечение оказалось эффективным, и время на процедуры не было потрачено зря, нужно параллельно следовать диете и заниматься ЛФК. Лечебная физкультура закрепляет результат, помогает держать мышцы в тонусе. Легкие упражнения постепенно формируют естественный поддерживающий корсет, что приостановит патологический процесс.
Пациенты, испробовавшие иглотерапию, отзываются об этом методе по-разному. Отзывы отличаются потому, что каждый врач имеет уникальные навыки, разную подготовку, и не каждый опыт оказывается удачным.
Межпозвоночная грыжа — это осложнение остеохондроза, при котором происходит разрушение фиброзного кольца межпозвоночного диска, и пульпозное ядро смещается наружу. Возникает такая грыжа обычно при неправильном положении спины, недостаточном питьевом режиме и неадекватной физической нагрузке и лечится, как правило, консервативными методами. Хирургическое вмешательство показано только при наличии неврологических осложнений (нарушение чувствительности и двигательной активности). При этом заболевании обязательно следует пройти обследование. На фоне стандартного лечения хорошо помогают методы из серии «Помоги себе сам», поэтому наряду с медикаментозным лечением можно применять способы народной медицины, предварительно проконсультировавшись с лечащим врачом.
Лечение межпозвоночной грыжи в домашних условиях может быть в двух видах:
- Комплекс мероприятий при обострении заболевания, направленный в первую очередь на купирование болевого синдрома и воспалительных явлений.
- Методы профилактики рецидива. Это в первую очередь — лечебная гимнастика, которая укрепляет мышцы позвоночника и формирует корсет для фиксации позвоночника в определенном положении.
Если Вы знаете о том, что у Вас грыжа, то наверняка читали, что при обострении заболевания следует избегать поз и движений, которые усилили бы боль. Важно обеспечить функциональный покой позвоночнику, при этом, по мере стихания боли, расширять двигательную активность. Если есть дома таблетированные обезболивающие препараты, то можно их принимать для облегчения состояния (Ибупрофен, Напроксен).
- Хорошо помогают при лечении межпозвоночной грыжи масла березы, окопника и зверобоя. Ими рекомендуется растирать позвоночник перед массажем. Березовое масло готовиться из собранных в июне листьев, которые помещаются в трехлитровую банку и заливаются 2-3 литрами рафинированного кукурузного масла, закрываются крышкой и отстаиваются неделю на солнышке и две недели в темноте, после чего масло отфильтровывается через марлю. Это масло обладает противовоспалительным, противоотечным и обезболивающим действием. Зверобойное масло готовиться из свежего зверобоя, который помещают в пол-литровую банку и также заливают маслом, потом отстаивают две недели в темном месте и отфильтровывают, при этом масло приобретает красный цвет. Масло окопника готовиться из 50 грамм измельченного корня растения, которые настаивают на 1/2 литра подсолнечного масла в течение десяти дней; оно стимулирует регенерацию хрящевой ткани. В готовое масло можно добавить 1 чайную ложку пихтового масла и столько же касторового.
- При грыже диска применяют с хорошим эффектом каланхоэ. С листа снимают пленку и прикрепляют его пластырем в область локализации грыжи на ночь.
- 300 грамм измельченного чеснока заливают 40% спиртом (150 грамм), настаивают десять дней в темном месте. Из этой массы делают компрессы для позвоночника, накладывая ее под пленку на больное место и укрывая теплым платком или шарфом на 40 минут. Такие компрессы будут эффективнее, если их чередовать со скипидарными ваннами (на стакан кипятка сто грамм салицилового спирта, стакан скипидара и 10 грамм детского мыла, в ванну добавляют по 3 столовых лодки смеси при температуре воды 37° Цельсия). Курс лечения — один месяц.
Четыре столовых ложки меда следует смешать с пятью граммами мумие, разведенного в столовой ложке воды. Полученный раствор следует втирать в область грыжи перед сном. Для усиления эффекта, больное место предварительно натирают пихтовым маслом.
Порошок старой черепицы или красного кирпича смешивают с двумя яичными белками, добавляют одну чайную ложку белого ладана и 100 грамм виноградного вина. Полученную массу прикладывают в виде компресса к больному позвоночнику.
Конский жир нарезают мелко на целлофан и прикладывают к больному месту, прикрывают фланелькой и прикрепляют пластырем на два дня. Облегчение наступает уже через два часа!
Красную или белую глину смешивают с измельченными листьями каланхоэ в пропорции 5:1, прикладывают лепешечку вечером на 3 часа, после чего выкидывают, так как глина оттягивает на себя отрицательную энергию. Лечебный эффект наблюдается обычно к концу недели, когда боли стихают полностью, а к позвоночнику возвращается былая подвижность.
Самый простой и надежный способ справиться с грыжей и болью – это консервативное лечение в центрах, оснащенных всем необходимым, а именно:
- ХИЛТ лазер
- Электрофорез карипазима (уменьшение грыжи за 1 месяц)
- Лазеротерапия МЛС
- Хивамат (снимает боль за 2 сеанса)
По мере стихания болевых явлений следует заняться укреплением мышц спины. Крепкий мышечный корсет будет верным защитником от рецидива заболевания. Главное, не лениться и выполнять регулярно специальные упражнения, тогда вы забудете, что такое боль в позвоночнике.
В домашних условиях при лечении межпозвоночной грыжи целесообразно выполнять описанные ниже упражнения. Они повысят общий тонус организма, улучшат деятельность сердечно сосудистой системы, нормализуют кровоснабжение позвоночника и регенерационные процессы в поврежденном фиброзном кольце.
- При межпозвоночной грыже полезно выполнять вытяжение на наклонной доске ежедневно в течение 5-20 минут. При этом расстояние между позвонками увеличивается, таким образом, устраняется компрессия корешков, улучшается кровообращение и нормализуются трофические процессы в хрящевой ткани диска.
- Очень полезно ходить на четвереньках с прямой спиной. Упражнение выполняется пять раз в день.
- Это упражнение выполняется в положении лежа на спине с выпрямленными ногами. На вдох потянуть носки ног вперед, подбородок при этом тянется к грудине.
- Исходное положение — лежа на спине. Руки лежат вдоль тела, ноги согнуты в коленях. Приподнимаем таз и держимся в верхнем положении несколько секунд при фиксированных лопатках, плечах и стопах. Выполняем 3-5 раз.
- Исходное положение — лежа на животе с согнутыми в локтях руками, кисти лежат под подбородком. Приподнимаем руки, голову и грудь при фиксированном животе и ногах. Удерживаем позу 5 секунд. Упражнение выполняем 3-4 раза, и отдыхаем. Потом дополняем подъем туловища одновременным подъемом прямых ног.
- Исходное положение — стоя на четвереньках. Одновременно поднимаются противоположная рука и нога, фиксируются на несколько секунд и возвращаются в исходное положение. Повторяют 5 раз.
При выполнении упражнений следует придерживаться некоторых правил. Во-первых, все упражнения следует делать аккуратно, если какое-то из них вызывает боль — отложить его на время. Во-вторых, избегать прыжков и упражнений на скручивание на начальном этапе. Упражнения выполнять от простого к сложному, постепенно увеличивая нагрузку.
- Хирургическое удаление грыжи диска — какие бывают виды операций?
- Применение при остеохондрозе и грыже диска лечебного плавания
- Простое упражнение для оздоровления всего организма
- Почему при ходьбе появляется боль в тазобедренном суставе?
- Лечение растяжения связок коленного сустава
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
28 февраля 2019
- Боли в плече, после уколов появилась слабость в ноге
Перелом позвонка — можно ли поворачиваться и вставать в туалет?
Перелом поперечных отростков — можно ли поворачиваться на бок и как лечиться?
Поможет ли Алмаг при ревматоидном артрите?
Боль в пояснице, отдает в ногу и ягодицу — в чем может быть причина?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
© 2013 — 2019 Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение | Политика конфиденциальности
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
источник
«Жизнь Без Ограничений, Или Как 29-и Летний Парень За 5 Месяцев Вылечил «Неизлечимую» Межпозвоночную Грыжу Размером 1,4 Сантиметра Без Операции»
• С любым размером межпозвоночной грыжи, затрачивая 20 минут в день;
• Без специальных знаний;
• В домашних условиях.
Средний результат восстановления позвоночника при применении данной Системы составляет 4 месяца !
Межпозвоночная грыжа лечение, позвоночная грыжа лечение, грыжа межпозвоночного диска лечение, межпозвоночная грыжа операция, остеохондроз, лечение остеохондроза, боли в спине, боли в пояснице, грыжа позвоночника, грыжа шейного отдела позвоночника, грыжа поясничного отдела позвоночника, грыжа грудного отдела позвоночника, Международный центр нейрохирургии.
микродискэктомия в Межнародном центре нейрохирургии
Позвоночник человека состоит из позвонков, между которыми расположены межпозвонковые диски (intervertebral disc). Позвоночник имеет 3 основных отдела: шейный (7 позвонков), грудной (12 позвонков), поясничный (5 позвонков). Внизу от поясничного отдела размещена крестцовая кость. Заканчивается позвоночник копчиком (хвостовая кость).
Межпозвонковые диски дают возможность позвоночнику двигаться и обеспечивают его амортизацию, смягчая нагрузку. Сам диск состоит из жесткого внешнего фиброзного кольца (annulus fibrosus) и мягкого внутреннего пульпозного ядра (nucleus pulposus).
Когда возникает грыжа межпозвоночного диска, происходит разрыв фиброзного кольца, и небольшая часть пульпозного ядра выталкивается наружу. При больших размерах грыжи она сжимает нервный корешок, который расположен рядом. Так возникает боль в ноге.
Не все грыжи нуждаются в лечении, поскольку часто они не сжимают нервный корешок, а если и сжимают, то не всегда так, чтобы вызвать серьезные жалобы.
Однако следует помнить, что в некоторых случаях грыжа межпозвоночного диска может быть серьезной проблемой и при несвоевременном лечении вызвать необратимые поражения нервных структур, что в свою очередь может привести к слабости в конечностях, нарушению работы тазовых органов, параличу.
- Боль в ноге (ишиас, sciatica), особенно при распространении ниже колена, — характерный симптом грыжи межпозвонкового диска. Часто сопровождается ощущением «мурашек» и онемением ноги.
- Боль в пояснице (часто возникает за несколько недель или месяцев до появления боли в ноге)
Боль усиливается при сидении, кашле и чихании, попытке нагнуться вперед и при поворотах тела со стороны в сторону во время сна.
Симптомы, указывающие на серьезность поражения нервных корешков:
- Слабость движений в ноге (чаще в стопе или колене);
- Нарушение мочеиспускания (задержка мочи, недержание мочи);
- Нарушение контроля дефекации;
- Онемение в области промежности;
- Нарушение походки (в тяжелых случаях — паралич).
Часто грыжа межпозвоночного диска может существовать безсимптомно, не проявляя себя. Доказательством этого являются частые случаи выявления грыжи на магнитно-резонансных томограммах (МРТ) у пациентов, не имеющих никаких жалоб.
Немедленно обращайтесь к нейрохирургу, если у вас есть хотя бы один из следующих симптомов:
- Вы теряете контроль над мочеиспусканием;
- Вы теряете контроль над дефекацией;
- Вы чувствуете онемение в области промежности;
- У вас появилась cлабость движений в ноге (стопе, колене);
- Вас парализует.
Важно помнить, что при описанных выше симптомах обращаться за медицинской помощью нужно в течение первых 24 часов, так как затягивание времени может привести к необратимости утраченных функций (контроль над тазовыми органами, способность ходить).
Причиной таких осложнений при грыжах межпозвонковых дисков могут быть большие размеры грыжи, которая в некоторых случаях может перекрывать канал позвоночника и сдавливать все нервы, проходящие в нем. Этот синдром принято называть синдромом конского хвоста, и он требует безотлагательного хирургического лечения.
Состояние, когда отмечается слабость или отсутствие движений в стопе, называется парезом стопы и свидетельствует о нарушении функционирования нервного корешка. При парезе стопы операцию необходимо выполнить в первые 7 дней после его возникновения.
Несмотря на прочность, межпозвоночные диски имеют некоторые слабые места. В межпозвонковых дисках отсутствуют кровеносные сосуды. Питание диска осуществляется за счет диффузии (пропитки) из окружающих тканей. При этом питательные вещества более активно поступают в диск только в момент движения в позвоночнике. Современный образ жизни человека не обеспечивает необходимой двигательной активности (например, офисная работа), что ведет к ухудшению питания межпозвонковых дисков и, как следствие, к снижению их прочности и разрыву.
Не менее деструктивное влияние на межпозвоночный диск имеет и тяжелый физический труд, особенно, связанный с поднятием тяжестей и работой в неудобной позе (например, работа в поле в согнутом положении). Разрыв фиброзного кольца и формирование грыжи межпозвонкового диска может произойти даже при травмировании диска при чрезмерной однократной физической нагрузке (например, при поднятии тяжелого предмета).
В последние годы все больше внимания уделяется генетической слабости позвоночника. В частности, после многочисленных исследований, проведенных с участием близнецов, которые ведут совершенно разный образ жизни, доказано, что на 60-70% дегенеративные изменения в позвоночнике зависят именно от генетики. Особенно это актуально в случаях, когда мы наблюдаем грыжи межпозвонковых дисков у подростков и молодых людей.
К другим факторам риска возникновения грыжи межпозвоночного диска относятся:
- Курение. Курение табака увеличивает риск возникновения грыж межпозвоночных дисков, поскольку снижается уровень кислорода в крови, что приводит к недостатку жизненно важных питательных веществ в тканях организма.
- Вес. Избыточный вес вызывает дополнительные нагрузки на диски в нижней части спины. Иногда бывает невозможно избавиться от боли в спине, не приведя вес в норму.
- Рост. В высоких людей повышенный риск возникновения грыжи межпозвоночного диска. Высокими считаются мужчины выше 180 см и женщины выше 170 см.
При возникновении боли в ноге или пояснице для ее облегчения иногда может потребоваться несколько дней постельного режима. Однако, не стоит оставаться в постели более 2-3 дней, так как это может привести к ослаблению мышц позвоночника и усилению боли. В первые недели после возникновения боли не рекомендуется выполнять какие-либо специальные упражнения, заниматься фитнесом, аэробикой, бегом, шейпингом и тому подобное. Для поддержания физической формы в это время можно рекомендовать плавание, велосипед, ходьбу. Если вы почувствовали нарастание боли при любой физической активности, немедленно прекратите ее.
Среди лекарственных препаратов временно улучшить состояние могут нестероидные противовоспалительные препараты (НПВП), такие как диклофенак, ибупрофен, мелоксикам, целебрекс, напроксен, ацетаминофен и др. Однако, принимая их, нельзя превышать рекомендуемую суточную дозу и общую продолжительность приема (1 0 — 15 дней). Также следует осторожно принимать эти препараты людям, имеющим заболевания желудка и кишечника (гастрит, язва).
Чтобы определить, есть ли у вас межпозвонковая грыжа, врач соберет анамнез и проведет неврологическое обследование. В частности, он проверит симптомы, указывающие на сдавление нервных структур, а при их наличии исследует, насколько эти структуры потеряли свою функцию. Однако решающими в диагностике заболеваний позвоночника являются такие методы обследования, как:
большинстве случаев (80%) неосложненной грыжи межпозвонкового диска больные выздоравливают без хирургического лечения. Причиной является то, что со временем грыжа теряет воду, «высыхает» и, как результат, уменьшается в размерах. Средний срок «высыхания» грыжи составляет 6 -12 месяцев. Это естественный процесс, который нельзя ускорить. Часто используемое понятие «лечение грыжи без операции» на самом деле является всего-навсего комплексом мер, облегчающих боль во время ожидания естественного уменьшения грыжи. К таким мерам можно отнести медикаментозное лечение, выполнение блокад, назначение специальных упражнений, физиотерапию и тому подобное.
Если обычные обезболивающие средства не помогают побороть боль в пояснице, врач может назначить более сильные обезболивающие (иногда даже наркотические) и нестероидные противовоспалительные препараты (НПВП). Несмотря на большое количество НПВП на рынке, все они имеют примерно одинаковую эффективность и различаются только выраженностью побочных эффектов. Поэтому настоятельно рекомендуем перед приемом этих препаратов проконсультироваться с врачом. Наиболее частыми НПВП, которые используются для облегчения состояния при боли в пояснице являются: Ибупрофен, Диклофенак (Диклоберл, Вольтарен, Олфен), Мелоксикам (Мовалис), коксибы (Аркоксия, целебрекса) и др. Из-за возможных побочных эффектов не рекомендуется принимать НПВП более 15-20 дней. Наиболее частым побочным эффектом при длительном приеме НПВП является повреждение слизистой оболочки желудка и кишечника, что может привести к образованию язв. Препараты других групп, несмотря на значительное их распространение на рынке, не доказали свою эффективность при лечении грыжи межпозвонкового диска и боли в спине. Рекомендуется применять медикаментозное лечение только для облегчения при обострении боли, а не как постоянное лечение.
Если медикаментозное лечение оказалось неэффективным, больному могут рекомендовать выполнение рентген — контролируемой блокады. Суть метода состоит в том, что под контролем рентгена через специальную иглу к месту сжатия нервного корешка грыжей вводят раствор гормонов и обезболивающих лекарств.
Процедура выполняется под местной анестезией. Весь процесс пациент видит на мониторе. Выписывается домой через 2-3 часа после процедуры. Обычно уже через несколько часов после процедуры пациент чувствует значительное уменьшение боли. Продолжительность обезболивающего эффекта зависит от степени сжатия грыжей нервного корешка. Примерно у 50% больных такая блокада является пусковым механизмом к выздоровлению. Такую процедуру можно повторять 1 — 3 раза.
Локальное введение лекарств позволяет получить максимальный эффект в месте боли при минимальном системном воздействии. Выполнение таких блокад позволяет контролировать болевой процесс в течение длительного времени, отсрочить или часто даже избежать хирургического вмешательства.
Рентген-контролируемые блокады позвоночника в Международном центре нейрохирургии
В случаях, если боль не поддается контролю препаратами и эпидуральными блокадами, если после 6 недель консервативного лечения боль не уменьшилась или присутствуют симптомы, указывающие на возможные необратимые повреждения нервов, пациенту может понадобиться хирургическое лечение. В операциях нуждается около 9 — 10% пациентов с грыжей межпозвонкового диска.
Всемирно признанным стандартом оперативного лечения грыжи межпозвоночного диска является микродискэктомия. Операция выполняется под общей анестезией и длится около 20-30 минут. Микродискэктомия выполняется под специальным нейрохирургическим операционным микроскопом с использованием микроинструментов. Такая операция является примером миниинвазивных технологий, используемых при заболеваниях позвоночника. Выполнение ее под микроскопом позволяет удалить грыжу, не травмируя окружающие ткани. Особенно это актуально для нервных структур, которые располагаются в непосредственной близости.
Миниинвазивные технологии уменьшают болевые ощущения в послеоперационном периоде. Выписка проводится на следующий день после операции.
*Указанная информация взята из рекомендаций Агентства охраны здоровья и клинических исследований США (Agency for Health Care Policy and Research, USA).
Удаление грыжи лазером. Широко известный метод лечения межпозвоночной грыжи. Используется как альтернатива стандартному консервативному лечению в случае, если нет показаний к микродискэктомии. Имеет очень узкие показания и практически никаких преимуществ перед стандартным консервативным лечением. Более подробно о данном методе лечения вы можете ознакомиться в соответствующем разделе.
Мануальная терапия. Эффективность мануальной терапии окончательно не доказана. Проведенные исследования не выявили каких-либо преимуществ применения мануальной терапии как дополнения к уменьшению физических нагрузок и применению обезболивающих и нестероидных противовоспалительных препаратов (НПВП). Реально может использоваться в первый месяц после возникновения проблем с поясницей для снятия острого приступа боли. Применение мануальной терапии после 1 месяца не оправдано. Мануальная терапия не показана при наличии ишиалгии (боль отдает в ногу ниже колена) и при прогрессирующем неврологическом дефиците. Перед проведением курса мануальной терапии обязательно выполнение магнитно-резонансной томографии (МРТ) для выявления серьезных заболеваний (например, опухоли), при которых мануальная терапия строго противопоказана. Очень спорным вопросом является применение мануальной терапии на шейном отделе позвоночника из-за многочисленных осложнений, которые могут возникнуть.
Инъекции препаратов в триггерные точки. Суть метода заключается во введении обезболивающих препаратов в специальные (триггерные) точки в области позвоночника. Эффективность метода не доказана и сомнительна. Не рекомендуется многократное использование данного метода для снятия боли в спине.
Вытяжение позвоночника. Вытяжение позвоночника проводится с использованием различных методик. Примером может служить вытягивание в воде (подводное вытяжение позвоночника), вытягивание с использованием специальных устройств (турников) и тренажеров, вытягивание при выполнении специальных упражнений (кинезотерапия и т.п.). Несмотря на возможное краткосрочное снижение боли, использование витягивания признано неэффективным. Перед такими процедурами обязательно выполнение магнитно-резонансной томографии (МРТ). Противопоказания такие же, как и при мануальной терапии.
Ношение корсета. Исследования не показали эффективности корсетов для снятия боли в пояснице. Кроме того, длительное ношение корсета может ослабить мышцы позвоночника, что затягивает процесс выздоровления. Помогает кратковременно снять боль при нестабильности позвоночника.
Акупунктура (иглоукалывание). Нет доказательств эффективности лечения острых приступов боли. Считается, что может несколько облегчить хроническую боль в пояснице.
Методы воздействия (тепло, холод, ультразвук)). Эффективность не доказана, однако применение в домашних условиях может несколько облегчить состояние.
- Физкультура. Регулярные физические упражнения улучшают питание межпозвоночного диска, укрепляют мышцы, поддерживающие позвоночник. Однако, физические упражнения являются методом профилактики, а не лечения. Поэтому, если у вас возникла боль в спине, выполнение физических упражнений нужно приостановить и возобновить только согласовав с врачом. Особенно следует избегать физических упражнений в первый месяц после возникновения боли.
- Поддержка правильной осанки. Хорошая осанка снижает нагрузку на позвоночник и диски. Держите спину прямо, особенно, когда длительное время сидите, поскольку именно в сидячем положении происходит наибольшая нагрузка на позвоночник.
- Поддержание здорового веса. Лишний вес увеличивает давление на позвоночник и диски, может привести к образованию грыжи диска. Иногда избавиться от боли в спине возможно только при нормализации веса.
- Отказ от курения. Курение увеличивает риск возникновения проблем со спиной из-за нарушения питания тканей позвоночника, особенно это касается межпозвонковых дисков.
Автор статьи
Курилец Игорь Игоревич
В марте 2011г. первый раз обратился к неврологу при обострении — сделал МРТ, выявилась грыжа (результаты в файле) и выписали обезболивающие (Мовалис, мильгамму колоть), прошло, стал немного заниматься в спортзале, ходить на бассейн, но со временем забросил. Затем в Грыжа до 10 мм. Стоит ли лечить? Инструкция по применению лекарства Целебрекс. Содержание: Показания; Способы применения; Побочные эффекты; Противопоказания. celebrex Целебрекс – это лекарственный препарат, оказывающий болеутоляющее, противовоспалительное и жаропонижающее действие. Активное действующее. 8 июн. 2016 г. — Популярны лекарства на основе диклофенака, среди наименований — Вольтарен и Диклофенак. Компонент позволяет эффективно обезболить спину при грыже позвоночника. Его используют при травмах спины и суставов. Длительное применение нежелательно, так как нестероидные. Острая боль в пояснице: как лечить. Грыжа диска, люмбаго, ишиас, радикулит.

Целебрекс обладает хорошей всасываемостью из пищеварительного тракта, максимальная его концентрация достигается спустя два-три часа. Жирная пища способна задерживать всасывание препарата, поэтому после ее принятия максимальная концентрация в данном случае будет достигнута спустя шесть-семь часов. Поэтому лучше принимать это лекарство натощак.
Выпускается препарат в виде твердых желатиновых капсул, содержащих 100/200 мг целекоксиба (от этого зависит цена). Купить его можно в любой аптеке без наличия рецепта.
Согласно инструкции, данный лекарственный препарат назначают как средство симптоматической терапии при острых болях, при альгодисменорее. Также показаниями к применению служат артриты (остеоартрит и артрит ревматоидный) и спондилит.
Целебрекс входит в комплексную терапию при лечении семейного аденоматозного полипоза. С его помощью можно снизить численность аденоматозных колоректальных полипов и их размеры.

При лечении остеоартрита рекомендуется принимать 200 мг в сутки. Можно ограничиться однократным приемом, а можно разбить его на два раза (по 100 мг). Если возникнет необходимость, суточная доза может быть увеличена до 800 мг (2х400 мг).
При ревматоидном артрите назначают суточный прием препарата в количестве 200-400 мг. Принимать капсулы необходимо дважды в день. Также можно увеличить суточную дозу до 800 мг (2х400 мг).
Анкилозирующий спондилит лечат с помощью однократного приема лекарства в количестве 200 мг или двукратного, принимая за раз по 100 мг препарата. Максимальная суточная доза составляет 400 мг.
При остром болевом синдроме назначают прием препарата в первоначальной суточной дозе 600 мг, затем – 400 (2х200 мг).
Лечение семейного аденоматозного полипоза предполагает принятие Целебрекса параллельно с другими (основными) лекарствами, входящими в стандартную терапию. 400 мг препарата дважды в сутки – рекомендованная суточная доза.
В случае если пациент страдает снижением функции печени, суточную дозу следует уменьшить вдвое. При почечной недостаточности снижать дозу не нужно.
По отзывам пациентов, в случае непродолжительного применения Целебрекса могут возникнуть такие побочные явления как: аллергические реакции, метеоризм, диспепсия, периферические отеки, нарушение сна, инфекционные заболевания верхних дыхательных и мочевыводящих путей, ринит, кашель. Иногда может наблюдаться чувство тревоги, анемия, шум в ушах, аритмия, гипертензия, крапивница, алопеция. Наиболее редкими побочными эффектами можно назвать изъязвление пищеварительного тракта, появление на коже булл, замутненность сознания, развитие панкреатита.
Больные, которые принимают препарат в максимальных суточных дозах несколько месяцев и даже лет, могут жаловаться на нарушение стула и артериальную гипертензию. Реже наблюдаются инфекционные заболевания ушей, грибковые инфекции, тошнота, простатит, дисфагия. Могут образоваться конкременты в почках и повыситься креатинин. Кроме того, возможно развитие аритмии, стенокардии, дисменореи, дисфонии, тромбоза глубоких вен, атеросклероза коронарных сосудов. Также может нарушиться режим сна, могут появиться геморроидальные и вагинальные кровотечения.
Не назначают препарат при индивидуальной непереносимости его компонентов, а также при аллергических реакциях на НПВС. Целебрекс не применяют беременные в последнем триместре, в противном случае могут произойти нарушения в сократительной активности матки. В данной ситуации лекарство лучше заменить аналогами.
Введите свой e-mail, чтобы получить бесплатную книгу «7 простых шагов к здоровому позвоночнику»
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
В этой статье мы расскажем о эффективных методах диагностики и способах лечения межпозвоночных грыж различной локализации. Будет определен алгоритм лечения в период обострения. Отдельно остановимся на противопоказаниях к применению каких-либо методов лечения. Ответим на вопрос, как лечится междисковая патология во время ремиссии? Поговорим о специализированных реабилитационных центрах для больных с грыжами позвоночника. Перечислим рекомендации, соблюдение которых улучшит качество жизни пациентов с заболеваниями спины.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Межпозвоночная (межпозвонковая) грыжа – это нарушение состояния анатомо-физиологического консенсуса между диском и близлежащими позвонками. Межпозвоночный диск представляет собой однородную субстанцию с пульпозным ядром в середине и полностью зависит от окружающих тканей: позвоночник и мышцы спины осуществляют механическую защиту, кровеносные и лимфатические сосуды доставляют питательные вещества. В составе межпозвонкового диска нет нервных волокон. Боль в спине возникает в результате раздражения спинномозговых нервов образовавшейся межпозвоночной грыжей.
Что делать пациенту с подозрением на грыжу межпозвонкового диска? Срочно диагностировать ее расположение, размеры, степень повреждения. Разобраться, какой врач лечит грыжу позвоночника. Затем найти специалиста, вместе с которым выбрать методы лечения.
Грыжевое выпячивание можно разделить на:
- переднее (вентральные грыжи);
- заднее (срединные; латеральные (боковые, околосрединные); фораминальные (в области боковых отверстий позвонков) грыжи).
Это имеет важное диагностическое значение при выборе способа оперативного доступа и вида хирургического вмешательства.
Какой может быть спинная боль? Она, как правило, не бывает локальной. Клиническая картина соответствует раздражению определенного спинномозгового нерва. Боль иррадиирует в руку, шею, лопатку, ногу, паховую область. Иногда избавиться от неё помогает смена положения туловища (анталгическая поза больного). Это не относится к фазе обострения.
Данное состояние (обострение) является ургентным (неотложным), а значит, становится необходимым:
- круглосуточно наблюдать и лечить пациента в условиях стационара;
- провести экстренную диагностику с применением магнитно-резонансной томографии МРТ (грыжевой мешок может увеличиться или некротизироваться);
- следовать назначениям врача (снять боль, остановить воспаление).
Как развивается спинная боль? Поражение межпозвоночного диска случается не в один день. Это состояние хроническое. На фоне выраженного диффузного остеохондроза в каком-либо отделе позвоночника образуется грыжа. К синдрому боли присоединяются нарушения движений, чувствительности, тазовых функций. Больной не может выполнять наклоны, приседания, повороты, что значительно снижает его адаптивность в быту и приводит к психофизическому дисбалансу.
Лечение межпозвоночной грыжи не принесет положительных результатов без плана диагностических мероприятий, составленного врачом-неврологом. Как можно выявить патологию дисков? В современной медицине существуют различные методы диагностики. Оценив клиническую картину, длительность заболевания и выраженность боли, врач направляет пациента на диагностику позвоночной патологии.
Видно ли на рентгене грыжу позвоночника? Читайте в статье по ссылке.
Современная диагностика межпозвоночной грыжи:
- общепринятые лабораторные методы исследования (анализы крови, мочи, посев биологических жидкостей на флору, чувствительность к препаратам и так далее);
- магнитно-резонансная томография (МРТ): проводится без предварительной подготовки, можно делать снимки разных отделов позвоночного столба, безвреден (нет рентгеновской нагрузки), информативен (оценивается состояние всех структур), имеются дополнительные методики (контрастирование, ангиография и другие);
- измерение давления спинномозговой жидкости: процедура люмбальной пункции дополняется измерением давления ликвора в миллиметрах ртутного столба; этот метод позволяет определить степень сужения внутри позвоночного пространства (в месте деформации давление возрастает в три раза), а далее, выбрать вид декомпресссионной операции;
- электромиография: выявляет происхождение двигательного дефицита;
- ультразвуковое исследование: неинвазивный метод, не требует специальной подготовки, позволяет заподозрить наличие межпозвонковых нарушений;
- дуплексное сканирование сосудов шеи: при развитии головокружения шейного происхождения;
- электрокардиограмма: для исключения сердечной патологии;
- УЗИ внутренних органов: для исключения панкреатита, язвенной болезни, патологии тазовых органов.
Чтобы лечение межпозвоночных грыж было эффективным, врач-невролог, при необходимости, привлекает к диагностике и терапии врачей других специализаций (нейрохирурга, ортопеда, физиотерапевта, мануального терапевта, рефлексотерапевта).
Мануальные терапевты и иглорефлексотерапевты могут работать по специальности только при наличии двух сертификатов (по основной специализации и неврологии).
Эффективное лечение межпозвоночных грыж – процесс длительный. Он требует от больного терпения и желания избавиться не только от боли, но и от патологического состояния своего позвоночника.
Как вылечить грыжу позвоночника и можно ли достичь успехов в лечении? Нужно выполнить следующее:
- снять болевой синдром и уменьшить отек тканей;
- избавиться от спазма мышц спины;
- улучшить нервную позвоночную проводимость;
- наладить трофическую (питательную) функцию;
- убрать признаки воспалительного процесса;
- восстановить физиологическое межпозвоночное пространство.
Лечение межпозвонковой грыжи диска проводится по нескольким направлениям:
- Консервативное лечение:
- медикаментозная терапия;
- немедикаментозная терапия.
Медикаментозная терапия занимает основное положение в лечении болезней позвоночника:
- нестероидные противовоспалительные средства (ортофен, нимесил, мелоксикам, ксефокам и др.) – уменьшают явления воспаления, боли;
- миорелаксанты (мидокалм, сирдалуд, баксолан, ксеомин, мемантин и другие) – уменьшают рефлекторный мышечный спазм;
- гемореологические средства, ангиопротекторы (актовегин, пентоксифиллин) – улучшают периферический кровоток, что способствует хорошему питанию поврежденных межпозвоночных дисков;
- антиконвульсанты (карбамазепины) – устраняют нейропатическую боль ;
- витаминотерапия (группа В) – восстанавливает нервную проводимость;
- хондропротекторы (терафлекс, алфлутоп, карипаин, хондроксид и другие) – улучшают состояние хрящевой ткани.
К немедикаментозным видам консервативной терапии относятся:
- физиотерапевтическое лечение (магнитотерапия, ультразвук, диадинамические токи, электрофорез, амплипульс, дарсонвализация, парафинотерапия, грязелечение, ванны и другое);
- рефлексотерапия (введение одноразовых игл в триггерные зоны или игл с лекарственными веществами осуществляет врач-рефлексотерапевт);
- мануальная терапия (приведение в норму биомеханического процесса движения).
Физиотерапия часто совмещается с медикаментозным лечением, поскольку ускоряет адресную доставку действующих веществ. Например путем электрофореза с димексидом вводят в проблемную область Карипаин Плюс.
Его действие основано на способности монотиоловой цистеиновой эндопротеазы (папаина) разрушать нежизнеспособный белок, оставляя нетронутыми здоровые ткани. В состав препарата входит растительный фермент папаин, антибактериальный агент лизоцим, моногидрат лактозы, бромелайн, коллагеназа и хлорид натрия.
Любые самостоятельные двигательные манипуляции больному можно начинать после снятия обострения. К такой активности относятся занятия в спортивном зале с инструктором, на тренажерах, фитнес.
Прежде чем врач примет решение о необходимости операции, следует провести грамотную диагностику последствий грыжи позвоночника (определить степень стеноза позвоночного канала).
Все виды операциий направлены на устранение раздражающего спинномозговой нерв препятствия.
- декомпресссионные операции: удаление поврежденного диска, позвонка или артродез (соединение двух и более позвонков с целью укрепления позвоночника);
- трансплантация диска аутоматериалом или искусственным диском.
- Реабилитационное лечение
Этот раздел комплексной терапии грыжи позвоночника включает в себя медикаментозные, физио- и психотерапевтические методы лечения. Психотерапевтическая коррекция позволяет больным избавиться от депрессивных состояний. Победить неврологические проявления спинной грыжи можно с помощью ежегодного санаторно-курортного оздоровления в профильных учреждениях.
Лечение межпозвоночной грыжи при обострении заключается в том, чтобы уменьшить боль. Существуют различные методы лечения грыжи диска позвоночника и снятия боли:
- постельно-охранительный режим, госпитализация;
- традиционная медикаментозная терапия (НПВС, диуретики, спазмолитики, анальгетики, витамины в терапевтических дозах);
- хороший эффект дают внутривенные инфУЗИи лекарственных средств (капельницы): с их помощью уменьшают явления отека, воспаления тканей; есть возможность пролонгации обезболивания, улучшения питания мышц и хрящей;
- фармакопунктура (блокада триггерных зон введением лекарственных веществ) – ввести внутримышечно паравертебрально (с обеих сторон от позвоночного столба) смесь лекарственных средств: раствор новокаина 0,5%, 5 мл (лидокаина 20 мг/лм, 2 мл), преднизолона 25 мг/мл — 2 мл, витамина В1(тиамина) 50 мг/мл – 1 мл;
- можно рассматривать вариант обращения к мануальному терапевту (при себе иметь МРТ снимки позвоночника).
Противопоказания для лечения межпозвонковой грыжи могут быть абсолютными (строго запрещено) и относительными (не следует применять).
Неврологи не спешат назначать процедуру лечебного массажа в острый и острейший периоды болезни. Больному следует соблюдать постельный режим в течение 7 дней.
Говоря об излечении от болезни дисков, следует помнить, что только через 6 недель от начала заболевания, диск начинает восстанавливаться. Но вероятность повторного разрыва фиброзного кольца остается высокой до 6 месяцев. Противопоказано заниматься спортом или фитнесом без специальных корсетов.
Вылечить, то есть убрать грыжу, можно только хирургическим путем. Операция показана после 4-8 недель отсутствия эффекта от консервативной терапии.
Что делать, если помимо предоставленных прав на получение адекватной терапии, пациент хочет быстрее вылечить межпозвоночную патологию? Или как вести себя после операции? Что делать можно, а что противопоказано? Порой не каждый врач амбулаторной службы имеет желание или время для составления индивидуальных рекомендаций. Иногда больной может услышать только название какого-нибудь центра или фамилию врача. Тогда к желанию победить болезнь присоединятся специалисты медицинских профильных центров.
Специализированные центры работают по оригинальным запатентованным методикам или комплексу консервативных мероприятий. Все варианты основаны на принципах мануальной терапии или лечебной физкультуры.
Перечислим некоторые центры реабилитации:
- медико-реабилитационные центры Дикуля: осуществляется комплексное восстановление больных; имеется сайт центра;
- центр доктора Бубновского: применяется запатентованная методика кинезитерапии; имеется сайт центра, онлайн-консультация;
- клиника доктора Игнатьева: центр мануальной терапии использует запатентованные методики, есть собственный сайт, где на вопросы пациентов отвечает онлайн-консультант, имеется возможность записи на лечение, длительность курса 1-1,5 месяца; методика основана на восстановлении процессов биомеханики, нарушение которых влечет за собой образование межпозвоночного дефекта дисков;
- реабилитационный центр «Преодоление»: подбирается индивидуальная программа занятий (физические упражнения) с целью укрепления костно-мышечного корсета;
- клиника доктора Блюма, центр реабилитации «Три сестры»: комплексный подход в спинальной реабилитации оперированных больных;
- клиника доктора Бобыря: эффективные методики лечения проблем позвоночника;
- клиника вертеброревитологии Данилова: воздействие на позвоночную грыжу осуществляется авторским методом вертеброревитологии.
Необходимо соблюдать рекомендации:
- наблюдение врача-невролога по месту жительства;
- курсы поддерживающей терапии 1-2 раза в год;
- во время обострения необходима госпитализация, исключение двигательной активности (плавание в бассейне, гимнастика, массаж и так далее);
- использовать ортопедическую мебель для сна (кровати с ортопедическим дном, матрацы средней жесткости, ортопедические подушки) и работы (ортопедические кресла физиологической высоты);
- следить за своей осанкой во время сидения и ходьбы;
- нормализовать вес тела, соблюдать правила правильного питания;
- никогда не забывать о совеем диагнозе «остеохондроз» и научиться с ним правильно жить.
Лечение позвоночных грыж всегда имеет положительный результат. Пусть иногда минимальный, труднодостижимый. Даже маленькая победа в борьбе с болезнью намного лучше бездействия, ожидания того, что «может само пройдет». Не нужно ждать полного истощения ресурсов вашего межпозвоночного пространства. Следует идти к врачу! Желаем вам здоровья!
Как использовать «Карипазим» при грыже позвоночника, инструкция по применению излагает предельно просто и понятно. Но насколько эффективно это средство? Поможет ли оно радикально, или эффект будет едва заметным? Как относятся к этому препарату в научном медицинском сообществе? Есть ли противопоказания? Эти вопросы интересуют многих больных с таким неприятным недугом, как межпозвоночная грыжа.
Некоторые больные уверены, что препарат «Карипазим» был создан в НИИ Нейрохирургии им. Бурденко, но это не соответствует действительности. В данном научно-исследовательском институте разработан не препарат, а методика его применения, успешное использование которой длится уже более 10 лет.
Это лекарственное средство производится из натурального растительного материала (из млечного сока папайи) и представляет собой порошок белого цвета. До 2007 года препарат ввозился из Грузии, где под названием «Карипазим ФП 350 ПЕ» производился в Институте Фармакохимии им. Кутателадзе. К настоящему времени в России налажено производство полностью идентичного средства (при участии грузинских специалистов).
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В аптеке при Институте им. Бурденко его всегда можно купить с уверенностью в подлинности продукта. Участие института, пользующегося высокой репутацией, в составлении описания методики, производстве препарата и лечении больных с его помощью позволяет относиться с доверием к терапевтическим свойствам «Карипазима».
Действие препарата обусловлено ферментами латексного сока папайи. Это биологически активное вещество (папаин) похоже по составу на фермент сока поджелудочной железы человека (трипсин) и обладает аналогичным механизмом воздействия. Среди бесспорных достоинств «Карипазима»:
неинвазивная методика лечения;
- хорошая переносимость, малое количество противопоказаний и побочных эффектов;
- длительная практика применения и положительные отзывы пациентов;
- хорошая оценка практикующими специалистами;
- длительное сохранение лечебного эффекта.
В аптеках часто можно увидеть средство под названием «Карипаин«. Основное действующее вещество в нем то же, что и в «Карипазиме», но дополнительно в состав включены хондропротекторы. Данных об эффективности этого препарата меньше, чем у заслужившего признание «Карипазима».
Перед началом лечения необходимо пройти глубокую диагностику с использованием аппарата МРТ. Это нужно для точного определения места возникновения грыжи, ее размеров и направления выпячивания. Затем врач назначает лечение и решает вопрос о целесообразности применения средства «Карипазим».

Приготовленным раствором смачивают фильтровальную бумагу и помещают ее на положительный электрод аппарата для электрофореза, затем прикладывают его к проекции пораженной зоны. Отрицательный электрод через прокладку, смоченную специальной жидкостью, врач помещает на противоположную область (не всегда, например, если точка воздействия — шея, отрицательный электрод прикладывается к плечу). Сила тока обычно выставляется в диапазоне от 10 до 15 мА. Все жидкости, используемые для этой процедуры, должны иметь температуру примерно +37-38°С.
Продолжительность сеанса каждый раз понемногу увеличивается: первый длится 10 минут, последний — 20 минут. Всего для лечения необходимо от 14 до 30 процедур. Между сеансами возможен перерыв на 1 день. Затем проводится консультация с лечащим врачом, после чего обычно курс повторяют через месяц или полтора. Всего рекомендуется пройти 2–3 курса, но точное количество определяет врач на основе состояния больного и наблюдаемой динамики выздоровления.
После каждой процедуры рекомендуется втереть в кожу в области воздействия гель «Папаин-актив». Он содержит то же действующее вещество, что и «Карипазим», обладает легким противовоспалительным действием, помогает продлить терапевтический эффект электрофореза и успокоить кожу после воздействия электротока.
Грыжа межпозвоночного диска — это нарушение целостности оболочки (фиброзного кольца) диска с выпячиванием наружу мягкого ядра. В результате постепенной утраты хрящевой тканью диска своей упругости растет его хрупкость, и сокращается диапазон воздействий, при которых диск играет роль амортизатора. В результате таких процессов при небольшом непривычном движении или поднятии тяжести возникает грыжа. Выпячивание тканей ядра может воздействовать на проходящие рядом нервные волокна и вызывать острую боль.

Лечение грыжи позвоночника «Карипазимом» нередко позволяет избежать хирургического вмешательства. Эффективность лечения этим препаратом имеется не только при грыжах, но и при протрузиях межпозвоночных дисков. В случае протрузии не происходит проникновение мягкого содержимого ядра диска наружу, выпячивается сама хрящевая ткань. Размягчающее воздействие ферментов папайи помогает снизить симптоматику ущемления нервных корешков выпяченной частью диска.
В результате своих лечебных свойств «Карипазим» обеспечивает долговременный эффект, ведь диск частично возвращает себе утраченные функции и за счет снижения хрупкости становится менее подвержен нежелательному влиянию динамических воздействий. Это позволяет с успехом использовать натуральный препарат в борьбе с остеохондрозом.
«Карипазим» применяется также в:
- ортопедической области;
- травматологической области;
- неврологической области;
- при суставных контрактурах;
- для уменьшения келоидных рубцов;
- лечения артрозов и артритов;
- плечелопаточного периартрита;
- арахноидита;
- туннельных синдромов;
- некоторых форм неврита лицевого нерва;
- при лечении ожогов.

Именно возможная агрессивность в отношении живых тканей организма ограничивает применение «Карипазима» лишь методом электрофореза; любые инъекции его запрещены.
Следует проявлять осторожность и при лечении пациентов, склонных к аллергии — препарат может вызвать аллергическую реакцию. Перед применением «Карипазима» у таких больных стоит провести аллергопробу. Лечение бывает возможным при невысоких степенях аллергии с дополнительным курсом антигистаминных средств. Решение в подобных случаях может принять только врач. В целом случаи аллергической реакции на «Карипазим» встречаются редко.

Стоит учитывать и возможные противопоказания процедуры электрофореза. Большинство пациентов переносят ее без проблем, но изредка встречается индивидуальная непереносимость. Особенно это нужно учитывать при попытках лечения «Карипазимом» в домашних условиях. В настоящее время не составляет большого труда приобрести аппарат для электрофореза и использовать его дома. Но кроме следования инструкции по применению лекарственного средства нужно тщательно соблюдать правила безопасности при работе с электрическим прибором.
Метод электрофореза в лечении больных пожилого и старческого возрастов используется с особой осторожностью, а сила тока должна быть уменьшена.
«Карипазим» не стоит применять при беременности и в период грудного вскармливания. Обострение воспалительных процессов (высокая температура) тоже служит противопоказанием. Также не следует ожидать полного выздоровления при тяжелых формах межпозвоночных грыж, особенно в случае секвестрированной грыжи.
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
источник

 Из анальгетиков чаще всего назначаются Метамизол натрия (Анальгин) и Баралгин. Эти препараты купируют болевой синдром, не оказывая при этом никакого лечебного воздействия на патологический процесс. Используют их при несильных болях, если ничего другого нет.
Из анальгетиков чаще всего назначаются Метамизол натрия (Анальгин) и Баралгин. Эти препараты купируют болевой синдром, не оказывая при этом никакого лечебного воздействия на патологический процесс. Используют их при несильных болях, если ничего другого нет.
 массаж или мануальная терапия – выбор зависит от тяжести патологического процесса, чаще врач рекомендует пройти курс оздоровительного массажа;
массаж или мануальная терапия – выбор зависит от тяжести патологического процесса, чаще врач рекомендует пройти курс оздоровительного массажа; психические расстройства и заболевания нервной системы, повышенная возбудимость организма;
психические расстройства и заболевания нервной системы, повышенная возбудимость организма;




 неинвазивная методика лечения;
неинвазивная методика лечения;




