Первые признаки и проявления межпозвоночной грыжи поясничного отдела позвоночника — лечение и упражнения
Появление первых признаков опасного заболевания не всегда можно заметить сразу. Боль будет нарастать, без лечения межпозвоночный диск продолжит деформироваться, поэтому грыжа поясничного отдела позвоночника – симптомы болезни – требует внимательного подхода к изучению. Еще недавно здоровый трудоспособный человек внезапно ограничен в движениях, вынужден терпеть боль и дискомфорт. Какие еще симптомы поясничной грыжи могут указывать на развитие недуга?
Возникать болевые ощущения могут в строго определенном месте – нижнем отделе позвоночника, что считается особенностью болезни. Боли при межпозвоночной грыже поясничного отдела не являются единственными симптомами, их нередко сопровождает скованность. Когда происходит его разрыв под действием неравномерной нагрузки, то появляется грыжа поясничного отдела позвоночника: выпячивается часть студенистого ядра (желеподобное вещество). Образовавшаяся деформация давит на нервный корешок, что вызывает острую боль, а подъем тела дается с большим трудом.
Разобраться с характером патологии поможет врач-невропатолог. Жалобы пациента на боль в спине после физических нагрузок, нахождения в неудобной позе – это первый фактор, который учитывается при диагностировании межпозвоночной грыжи. Боль проявляет себя разной степенью интенсивности, при этом сопровождают ее схожие с остеохондрозом симптомы, такие как мышечная слабость, онемение, «мурашки». Прогрессирование патологического процесса ведет к сдавливанию спинномозгового канала, а далее нарушение может становиться причиной тяжелого осложнения – паралича ног.
Для постановки диагноза врач должен провести внешний осмотр. Поскольку выпячивание студенистого ядра может находиться на определенном участке позвоночника (между 4-5 поясничным или 5 поясничным и 1 крестцовым позвонками), то будет заметно искривление позвоночника. Если сделать фото, то станет видна сутулость, изменение осанки, человек начинает горбиться. Потеря чувствительности, появление ряда местных признаков межпозвоночной грыжи – все это помогает установить предварительный диагноз, а далее требуется проведение дополнительных диагностических мероприятий.
Основным признаком грыжи поясничного отдела позвоночника считается боль. При этом на локализацию, интенсивность болевых ощущений влияет направление выпячивания студенистого ядра, которое бывает боковым или задним. Размер самой грыжи тоже способствует появлению сопутствующих симптомов, среди которых следующие:
- скованность поясничного отдела;
- прострелы (поясница, область ягодиц, ноги, стопы);
- ограничение двигательных функций (сложность повернуть туловище, сделать наклон, поднять бедро);
- онемение, покалывание в ногах;
- ощущения жжения на коже;
- головокружение, головные боли;
- нарушение работы кишечника, мочевого пузыря;
- атрофия мышц нижних конечностей.
Любой этап опасного заболевания – от начальной до запущенной стадии – будет сопровождаться наличием основного симптома. Болевые ощущения станут лишь менять характер, место появления, интенсивность, проявляясь самостоятельно либо в сочетании с другими признаками межпозвоночной грыжи. На первых порах – это тупая незначительная боль в области поясницы, которая является проекций поврежденного диска. Начальная стадия хорошо поддается лечению, но если болезнь прогрессирует, то появляется резкая, стреляющая, ноющая боль при движении или даже при чихании, кашле.
Образовываться и развиваться патологический процесс может не только благодаря поднятию тяжестей. Сидячий образ жизни – вот еще один фактор, провоцирующий появление заболевания, при этом основные признаки грыжи позвоночника поясничного отдела у женщин ничем не отличаются от проявления симптомов у мужчин. Единственное отличие заключается в том, что патология влияет на состояние репродуктивной функции и обострение гинекологических заболеваний.
По статистике представителям сильного пола приходится чаще сталкиваться с опасным недугом. Симптомы межпозвоночной грыжи поясничного отдела позвоночника у мужчин четко выражены, при отсутствии лечения к болевым ощущениям, скованности, ограничениям присоединяется дисфункция тазобедренных суставов, ослабление мышечного корсета ведет к изменению осанки больного, воспаленные нервы могут вызывать частые позывы к мочеиспусканию. Снижение потенции у мужчин также служит дополнительным признаком межпозвоночной грыжи поясничного отдела позвоночника.
Беспокоить патологические изменения начнут не сразу, острый болевой синдром появится через некоторое время. Хотя на начальной стадии, когда объем выпячивания желеподобного ядра еще небольшой, а риск осложнения минимальный, грыжа поясничного отдела служит источником неприятных ощущений. Свидетельством о наличии патологии служат такие признаки, как онемение, слабость мышц ног, чувство покалывания. Случаи, когда у больных отмечается чередование внутренних и внешних примет опасного заболевания, встречаются нередко.
Если для поздней стадии межпозвоночной грыжи поясничного отдела характерно появление корешкового синдрома, то на начальной – клинические признаки болезни могут отсутствовать или быть неярко выраженными. Патологии пульпозного хрящевого кольца предшествует длительный процесс, спровоцированный недостаточным питанием диска, который теряет амортизационные свойства. Первый неприятный «звонок», указывающий на грыжу – это резкая боль, ограничивающая свободу движения, когда самостоятельно не получается подняться из положения лежа на спине или встать со стула.
Чтобы выбрать правильную методику лечения, подобрать программу реабилитации, помочь восстановлению здоровья и подвижности больного с помощью специального комплекса упражнений, врачу надо поставить верный диагноз, не вызывающий сомнений. Симптомы грыжи позвоночника поясничного отдела схожи с некоторыми другими заболеваниями, например, органов малого таза или болезнью Бехтерева, поэтому перед началом терапии могут потребоваться результаты следующих методов диагностики:
- МРТ (магнитно-резонансная томография);
- ЭКГ (электрокардиограмма);
- УЗИ (ультразвуковое исследование);
- лабораторные анализы крови, мочи.
Курс терапии назначается врачом-невропатологом в индивидуальном порядке! При выборе правильного направления учитываться будут пол, возраст, диагностические показатели, внешний осмотр. В распоряжении лечащего врача могут иметься основные способы лечения (консервативный, оперативный) и ряд дополнительных процедур (массаж, резонансно-волновая терапия, иглоукалывание, гирудотерапия). Длительность лечения при незапущенных стадиях болезни составляет от трех до шести недель.
Операционное лечение (хирургическое вмешательство) применяется редко, при условии, что грыжу поясничного отдела не удалось вылечить с помощью медикаментов. Манипуляции хирурга проводятся под воздействием общего наркоза, чтобы удалить выпячивание, снизить риск осложнений на мышцы, кость воспаленного участка применяются современные методики (ламинэктомия, микродискэктомия). После удаления воспаления на протяжении недели необходимо выполнять предписания специалистов, а далее следовать мерам профилактики.
Консервативное (медикаментозное) лечение считается основным, при этом применение того или иного вида препаратов зависит от стадии, признаков и сопутствующих симптомов. Для лечения грыжи поясничного отдела применяются:
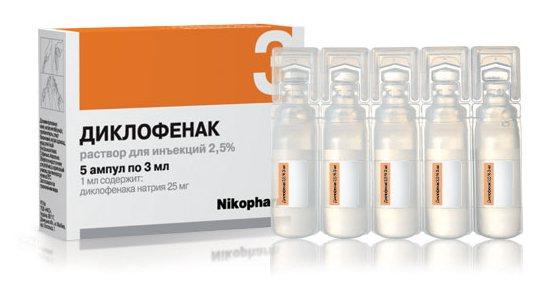
- нестероидные противовоспалительные препараты (Ибупрофен, Диклофенак, Баралгин);
- новокаиновая блокада с добавлением кортикостероидов (делается местно, чтобы быстро убрать боль);
- хондропротекторы для восстановления хрящевой ткани (Хондроксид, Алфлутоп, Структум);
- миорелаксанты общего действия (Мидокалм, Сирдалуд);
- витаминные комплексы с повышенным содержанием группы В для восстановления ткани нерва (Нейровитан, Мильгамма, Неуробекс).
Дополнительные методы (физио- и мануальная терапия, иглоукалывание, ЛФК, гирудотерапия) применяются в подострый или восстановительный период, это помогает вернуть телу подвижность. Обязательное условие, чтобы не повреждать своими действиями проблемные диски: проводить альтернативные методы лечения необходимо под наблюдением специалиста.
источник
Межпозвоночная грыжа поясничного отдела позвоночника возникает, когда пульпозная сердцевина межпозвоночного диска выдавливается из фиброзного кольца. Ткани разрушенного диска оказывают давление на нервные окончания позвоночника и вызывают сильный болевой синдром. Грыжа поясничного отдела позвоночника возникает чаще других, ее симптомы нужно знать, чтобы начать лечение вовремя.
Если не лечить позвоночную грыжу поясничного отдела, пациент может на долгое время лишиться работоспособности.
Чаще всего деформируется диск меж четвертым и пятым пояснично-крестцовыми позвонками, боль при этом отдает в ногу, лишает пациента подвижности, а иногда приводит и к инвалидности. Диагностировать грыжу довольно легко, а вот вылечить ее без операции – довольно трудно. В этом могут помочь лечебная физкультура, массаж, медикаменты.
Межпозвонковый диск – маленький цилиндр из особой хрящей ткани. Снаружи он защищен фиброзным кольцом, а внутри находится упругое вещество, превращающее наш позвоночник в своеобразную пружину – пульпозное ядро.
Если межпозвонковый диск деформировать вследствие травмы или постоянного негативного действия, фиброзное кольцо становится ломким и дает трещину. Находящаяся внутри пульпа выходит за пределы фибры через трещину. Это явление и носит название межпозвонковой грыжи. Если пораженный диск находится в пояснично-крестцовой области позвоночника, то это поясничная грыжа.
Боль и другие неприятные симптомы проявляются потому, что при грыже поясничного отдела позвоночника спинномозговой нерв защемлен лишней пульпой.
Признаки грыжи заметны по-разному на соответствующих стадиях. Как можно раньше начав лечение межпозвоночной грыжи поясничного отдела, вы можете приостановить развитие заболевания.
- Пролапс – диск немного изменяет свое положение. Если на него перестанут воздействовать негативные факторы, он снова примет естественное положение.
- Протрузия – диск сильно меняет положение, но еще не выходит за границы, обозначенные позвонками.
- Экструзия – ядро покидает непосредственную область позвоночника, находится в подвешенном состоянии.
- Секвестрация – появление разрывов и трещин фиброзного кольца, выход пульпы наружу.
Симптомы грыжи позвоночного отдела начинают проявлять себя вследствие деформации нервов. Атрофируется мускулатура ног и ягодиц. Пациент может чувствовать холод, онемение в конечностях, «бегающие мурашки» и легкие, но неприятные колющие ощущения.
Исчезает возможность прыгать, идти по ступеням вверх, очень тяжело присесть или поднять что-нибудь с пола. Корень этих проблем в том, что мышцы ослабели. Кроме того, больной начинает держать тело по-новому – ассиметрично. В той области, за которую отвечают пораженные нервы, страдает ход потоотделения – либо кожа сильно сохнет, либо наоборот, сильно потеет.
Если грыжа вышла вовнутрь позвоночного столба, то начинает оказывать давление на позвоночник в области поясницы. Это полностью лишает пациента возможности двигать ногами. Сильное давление грыжи становится опасностью для жизни.
Симптомы межпозвоночной грыжи поясничного отдела могут включать ухудшения работы органов малого таза. Пациент теряет возможность контролировать дефекацию и мочеиспускание. Лица мужского пола, имеющие поясничную грыжу, могут страдать от нарушений либидо, а у женщин поясничные грыжи вызывают фригидное состояние.
Атрофия мышц иногда заставляет больного сильно хромать. Если заболевание долго остается запущенным, то может довести человека до инвалидности.
Симптомы поясничной грыжи – это в первую очередь выраженный болевой синдром. Межпозвонковая грыжа – причина приступов боли в пояснице. Боли имеют ноющий или тупой характер, не дают пациенту спокойно сидеть, кашлять и даже стоять. Становится легче, только когда больной принимает горизонтальное положение. Боль не пройдет сама по себе, может мучить годами, и начать задумываться о том, как лечить позвоночную грыжу нужно как можно раньше.
Грыжа со временем растет, сдавливает все больше корешков нервов спинного мозга, вызывая радикулит. Боли усиливаются, все сильнее отдают в ягодичную область и ноги.
Боль простреливает поясницу, стоит лишь поменять позу или совершить усилие. Это явление носит название ишиалгии. Если деформирован пятый позвонок поясницы, болеть будет большой палец нижней конечности. Если патология локализована между пятым поясничным и первым крестцовым позвонком, болезненные ощущения проявятся в районе крестца, в задней части ноги и в мизинце. Прискорбно, но лишь сильные боли заставляют пациентов планировать визит к врачу.
Причины межпозвоночной грыжи поясничного отдела позвоночника бывают следующими:
- Травматические воздействия от ударов, падения или аварии;
- Остеохондроз пояснично-крестцовой части спины;
- Неверно сформированный от рождения тазобедренный сустав;
- Искривления позвоночника;
- Сильные резкие нагрузки;
- Большой вес тела;
- Курение создает недостаток кислорода, ухудшая трофику межпозвонковых дисков;
- Постоянное вождение автомобиля неверно распределяет нагрузку на спину;
- Нарушения метаболизма.
Какие еще факторы повлияют на возникновение грыжи в поясничном отделе?
- Сидячая работа и недостаток двигательной активности;
- Возраст за тридцать;
- Генетическая предрасположенность;
- Мужской пол;
- Хронические заболевания позвоночника.
Признаки межпозвоночной грыжи поясничного отдела быстро начинают мучить пациента, но уверенно провести диагностику и найти деформированный диск может только специалист. Для этого используется рентген в двух проекциях, помогающий составить общую картину заболевания. Составить более детальную картину патологии можно с помощью МРТ.
Чтобы понять, насколько сильно пострадали нервы и области их иннервации, врач-невролог проверяет больного на сухожильные рефлексы, чувствительность нижних конечностей и их подвижность. Лечение грыжи поясничного отдела позвоночника начинается только после того, как врач провел полную диагностику.
Методы лечения межпозвоночной грыжи могут включать консервативное либо хирургическое воздействие на поясничный отдел. Только на первых этапах развития грыжи методики консервативной медицины оказываются действенными. Народные методы не ответят на вопрос как вылечить патологию.
Задача консервативных методов – облегчить боль, вернуть пациенту качество жизни.
Чтобы не допустить операции, человек должен поменять привычный образ жизни. Меньше напрягаться, больше двигаться. Соблюдать особую диету, стимулирующую трофику нервной и хрящей ткани.
При грыже позвоночника поясничного отдела лечение медикаментозными средствами скорее устраняет симптомы, чем по-настоящему изменяет состояние больного. Обезболивающие препараты, такие как Диклофенак, Ибупрофен или Индометацин нужно принимать обязательно. Облегчая болевой синдром, они спасают от мышечной атрофии в будущем. Они также устраняют воспалительный процесс, который в любом случае проявляется, если зажаты корешки нервов. Такие препараты можно использовать как наружно в форме мазей, так и внутрь в форме таблеток.
В ситуации грыжи позвоночника в поясничном отделе организм заставляет определенные мышечные группы поддерживать хребет в области патологии. Пациент испытывает скованность движений и мышечную боль. Центральные миорелаксанты, такие как Мидокалм или Сирдалуд, помогают справиться с мышечными спазмами. При межпозвонковой грыже поясничного отдела часто используют новокаиновые блокады проблемной области.
Трудно лечить грыжу позвоночника консервативными методами. Но лечебная гимнастика поможет предупредить дальнейшее развитие патологии. ЛФК можно заниматься, когда главные симптомы позвоночной грыжи поясничного отдела, такие как защемление нерва и болевой синдром уже ушли.
Программа упражнений должна быть составлена инструктором индивидуально. Включает наклоны корпуса, осторожные повороты и вращения. Задача – укрепить мышцы позвоночника, не допустив тем самым смещения диска в будущем.
Особые упражнения выполняются в горизонтальном положении лицом вниз, на боку или лицом вверх. Пациент также может стоять, упершись в стену спиной. Приняв такое положение, он выполняет наклоны, вращения, подъемы, отведения в стороны ног и рук. Такие движения лечебной гимнастики, как вис на перекладине или подводный вариант его выполнения, позволяют растянуть позвоночник. В результате межпозвоночные диски чувствуют себя свободнее и начинают возвращаться в естественное состояние.
Если заболевание находится на ранней стадии, то занятия помогут полностью вылечить грыжу. Если поясничная грыжа запущена, гимнастика облегчит симптоматику. Любые упражнения должны проходить под контролем инструктора и с разрешения лечащего врача, иначе есть риск усугубить патологию.
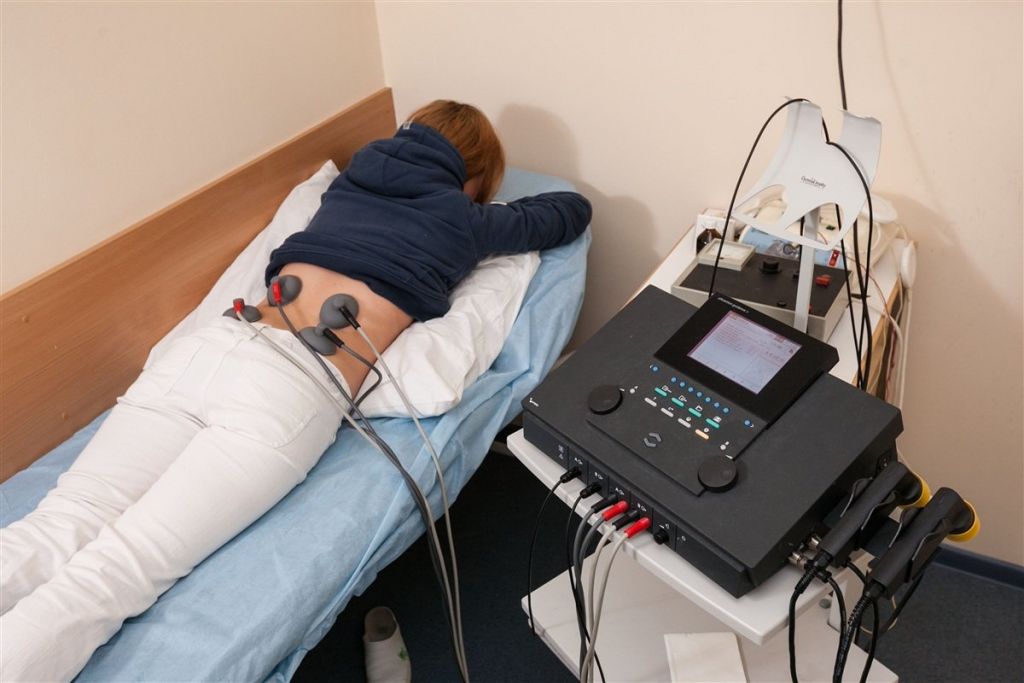
При грыже поясничного отдела симптомы можно снять, используя лечебные методы физиотерапии:
- Электрофорез с веществами, снимающими воспалительный процесс и болевой синдром;
- Согревающее лечение позвоночника;
- Иглоукалывание;
- Подводные массажные техники;
- Точечная рефлексотерапия.
Межпозвоночную грыжу допустимо подвергать массажу в отсутствии обострения, но межпозвоночные грыжи – диагноз, при котором любые манипуляции требуют разрешения лечащего врача. Если такое разрешение получено, то массажист поможет улучшить кровообращение в поясничном отделе позвоночника.
Нервные и костные ткани получат больше питания, а вредные скопления молочной кислоты покинут клетки. Утихнут мышечные спазмы, что снимет болевой синдром и даст пациенту утерянную подвижность. А выброс эндорфинов, происходящий во время сеанса, послужит легким анестетиком и также уменьшит напряжение в области спины.
В следующих ситуациях консервативное лечение поясничной грыжи не принесет результата:
- Произошла секвестрация (разрыв) межпозвоночного диска;
- Ухудшилась проходимость спинномозгового канала;
- Воспален седалищный нерв;
- Межпозвоночный диск сместился очень сильно;
- На протяжении нескольких месяцев состояние пациента не улучшается.
Современная медицина предпочитает использовать щадящие хирургические операции.
Для удаления грыжи межпозвоночного диска поясничного отдела в наше время применяются:
- Реконструкция лазером. Лазер ликвидирует лишнюю влагу из деформированной пульпы. В результате нерв освобождается от компрессии. Это наиболее мягкий вид вмешательства, имеющий при этом наибольшее количество противопоказаний;
- Дискэктомия, удаление части позвоночного диска. Игла проходит через кожу и вытягивает часть пульпозного ядра;
- В самых тяжелых случаях диск удаляется полностью и заменяется протезом.
Межпозвоночные диски деформируются вследствие постоянной либо мощной резкой нагрузки. Поэтому главное – внимательно следить за тем, насколько вы нагружаете свой организм.
Спите только на жестком и ортопедическом матрасе. Если риск развития грыжи уже есть, старайтесь засыпать на спине.
Контролируйте массу тела. Позвоночник постоянно испытывает нагрузку от лишних килограммов, но у его прочности есть пределы. Выполняйте физические упражнения правильно и соблюдая технику безопасности. Не гонитесь за спортивными рекордами. Даже в быту не забывайте о прямой спине, когда поднимаете тяжести с пола. Выполняйте эти простые рекомендации, и перед вами не встанет вопрос как лечить грыжу поясничного отдела.
источник

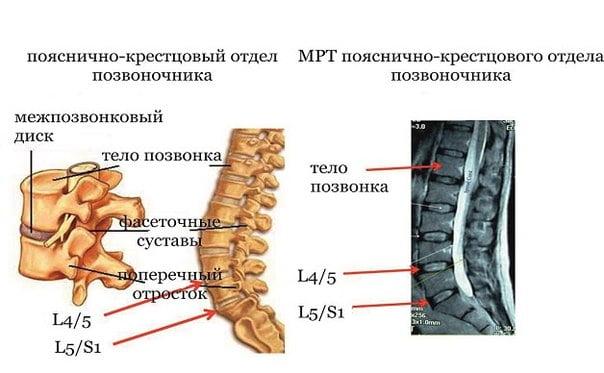
Поясничный отдел состоит из пяти позвонков (L1 — L5), между двумя рядом расположенными находится диск, состоящий из двух частей. Внешняя часть межпозвоночного диска это жесткое фиброзное кольцо, внутри его находится желеобразная центральная часть – пульпозное (студенистое) ядро. Основное предназначение диска – это амортизация внешних раздражителей, оказывающих негативное влияние на состояние позвонков при выполнении любых движений. Межпозвоночные диски равномерно распределяют давление по позвонкам и тем самым обеспечивают гибкость позвоночника, отсутствие патологических изменений и болей.
Позвоночные грыжи поясничного отдела развиваются в результате выпячивания отдельной части диска в позвоночный канал, что приводит к сдавлению нервных окончаний, расположенных в месте патологического воздействия. Анатомическая особенность диска определяет его питание путем диффузии, то есть просачивания питательных веществ. В норме это происходит при достаточной активности всех позвонков в целом. В тех случаях когда движений недостаточно нарушается питание и как следствие этого состояния — структура диска. Он уменьшается в размерах, не полностью выполняет функцию перераспределения нагрузки, нарушается его прочность и появляется разрыв фиброзного кольца. Данное состояние возникает при малой физической активности. С другой стороны ткани диска, его кольцо и ядро рассчитаны на определенный объем нагрузок и поэтому интенсивная физическая нагрузка также может привести к разрыву внешней оболочки. Патологические изменения в диске происходят постепенно, а резкое выпячивание диска и появление грыжи может быть спровоцировано даже минимальной нагрузкой – неловким поворотом, чиханием, физическим усилием.
Вероятность появления грыжи дисков возрастает с возрастом. В процессе старения все органы, клетки и ткани человеческого тела изменяют в не лучшую сторону свою структуру, это относится их к дискам – они становятся истонченными, за счет чего расстояние между позвонками неуклонно уменьшается. Этот процесс приводит к снижению амортизации, позвонки давят на ядро диска, что приводит к выпячиванию фиброзного кольца.
Причин, предрасполагающих к изменениям структуры тканей диска, огромное множество. Среди самых частых выделяют:
- Остеохондроз спинного отдела.
- Травмирование позвоночного столба. Причем возможно негативное влияние микротравм, которые постоянно получают спортсмены на тренировках и соревнованиях, люди определенных специальностей, к ним чаще всего относят тех, кто занят физическим трудом.
- Заболевания позвоночника – ревматизм, неопластические процессы.
- Аномалии развития позвоночного столба. Обычно такие патологии врожденные и проявляются под влиянием провоцирующих факторов.
- Длительное ежедневное нахождение за рулем, сидячая работа.
Поясничная грыжа подразделяется по степени проникновения в позвоночный столб:
- Протрузия диска, то есть выпячивание фиброзного кольца в позвоночный столб.
- Пролапс – разрыв фиброзного кольца и выпячивание самого ядра.
Размер выпячивания обычно не превышает 7 миллиметров, но даже такого небольшого сегмента хватает для появления болей и корешкового синдрома. Грыжа может осложниться полным отрывом элемента диска, в результате чего он проникает в позвоночный канал и нарушает все функционирование спинного мозга.
Так же существует такое неприятное проявление как секвестрированная грыжа.

Симптомы межпозвоночной грыжи поясничного отдела определяются ее воздействием на расположенные в поясничном столбе нервные окончания и выражаются:
- Болью в спине. Боль появляется периодически, утихает на несколько дней и снова возобновляется. Усиление болезненности происходит при физической работе, занятиях спортом, резких движениях.
- Фиксируется боль в ноге, коленях, стопе. Пациенты невролога отмечают нисходящий характер болей, то есть она продвигается от спины к ягодицам и ниже.
- Онемение и слабость в нижних конечностях и стопе.
- Скованность в спине и конечностях. Грыжа в пояснице может повлиять на появления искривления позвоночника – сколиоза или кифоза. Подобные изменения регистрируются уже спустя несколько месяцев после постановке диагноза (при отсутствии терапии).
- Грыжа, возникающая на уровне L4-L5, кроме болей, характеризуется появлением слабости в большом пальце ноги, ощущением мурашек.
- Грыжа L5-S1 позвонков влияет на появление болей в колене, лодыжке.
- На поздних стадиях или при резком отрыве сегмента диска нарушается мочеиспускание, дефекация, появляются параличи. Данное состояние требует оказания немедленной неврологической помощи.
Симптомы зависят и от стадии патологического процесса.
- Первая стадия возникает при смещении диска на расстояние не более 2-х мм, за пределы позвоночного столба выпячивание не выходит.
- Вторая стадия – краевое смещение диска не превышает полутора сантиметров, при этом пульпозное ядро находится на своем месте.
- Третья стадия дегенеративного процесса характеризуется смещением ядра за пределы позвонков.
- Четвертая стадия возникает при разрыве фиброзного кольца и при свисании пульпозного ядра, при этом жидкая часть из него вытекает.
Болевые ощущения, характерные для первой стадии, могут регистрироваться на протяжении нескольких лет, боль тупая, ноющая, в положении лежа проходит. Чем больше выпячивается грыжа межпозвоночного диска поясничного отдела, тем сильнее и чаще проявляется боль.
Усиление болей отмечается при наклоне головы, выпрямлении нижней конечности со стороны патологии. По мере прогрессирования заболевания сдавленные корешки нервов начинают отмирать, что приводит к нарушению питания позвонков и возникновению корешкового синдрома. Симптомы позвоночной грыжи поясничного отдела при корешковом синдроме:
- Мышцы, голеней, стоп, бедер и ягодиц постепенно ослабевают. Человек утрачивает способность стоять на цыпочках, с трудом удаются приседания, хождение по лестницам.
- Развивается атрофия мышц – заметно похудение ног, асимметрия фигуры. Нижние конечности не выполняют большинство привычных движений.
- Нарушается чувствительность кожи – появляются покалывания, онемение, зябкость стоп и пальцев.
- Пациент может пожаловаться на повышенную сухость или потливость части ноги, связанной с нервным окончанием в позвоночном столбе.
- На последних стадиях регистрируется появление параличей. Становится трудно передвигаться даже по квартире. Появление такой симптоматики и отсутствие лечения приводят к потере трудоспособности.
Если межпозвонковая грыжа поясничного столба значительно выходит за пределы позвонков, то при резких движениях и поднятии тяжестей может произойти полное сдавление спинного мозга. Состояние характеризуется полным параличом нижних конечностей, непроизвольным актом мочеиспускания и дефекации.
Грыжа межпозвонковых дисков поясничного отдела может осложняться целым рядом вторичных заболеваний, значительно осложняющих жизнь больных. Первое место в последствиях нелеченой грыжи отводится прострелу – резкой боли, возникающей в ответ на физическую нагрузку, неожиданное движение. Боль может продолжаться в течение нескольких недель, плохо снимается анальгетиками и затрудняет выполнение привычных действий.
При длительно текущем заболевании нарушаются функции тазовых органов. У женщин отмечаются гинекологические проблемы, нарушается репродуктивная функция. У мужчин межпозвоночная грыжа может проявляться нарушением сексуальной функции. При появлении грыжи в молодом возрасте возможно формирование бесплодия.
Сочетание позвонковой грыжи с другими патологиями костно – мышечной системы приводит к усилению симптоматики и требует проведения дифференциальной диагностики. Диагноз межпозвонковой грыжи выставляется после рентгенографии, проведении магнитно – резонансной томографии и дополнительных обследований в зависимости от признаков недуга. Прогноз заболевания благоприятный при назначении своевременной терапии. Устраняют симптомы грыжи консервативным лечением, использованием физиопроцедур, массажа, иглоукалывания. При выраженном корешковом синдроме и отсутствии эффекта от лечения проводят хирургическую операцию. В терапии межпозвоночной грыжи возможно использование народных средств, показаны физические упражнения и соблюдение режима дня.
Более подробную информацию о лечении читайте в следующих статьях:
источник
Поясничный отдел позвоночника – самый встречаемый (80%) среди населения вид локализации межпозвонковых грыж. Патология чаще поражает людей трудоспособного возраста – 25-50 лет. У преобладающей части пациентов патогенез является следствием запущенного остеохондроза, в результате чего диски между поясничными позвонками сплющиваются и выпячиваются. Все это сопровождается воспалением, отеком, механической компрессией нервных корешков и спинного мозга, что вызывает жуткие боли по ходу затронутых нервов.
Заболевание не только психологически изрядно выматывает, но и делает невозможным нормальное выполнение, порой, элементарных физических задач. Тем самым, отдаляя человека от социальной, бытовой и профессиональной сфер деятельности. Ввиду высокой заинтересованности пациентов в выздоровлении, мы подготовили полезный материал об основных методах лечения грыж поясничного/пояснично-крестцового отдела, и о том, какого эффекта от них можно реально ожидать. По традиции, сначала введем в курс дела относительно специфики и стадий самого заболевания.
Поясничный отдел включает в себя 5 позвонков (L1, L2, L3, L4, L5), между ними находятся межпозвоночные диски. Каждый диск представлен фиброзно-хрящевым образованием, состоящим из фиброзного кольца (занимает периферическую часть позвонка) и пульпозного ядра, которое находится внутри этого кольца. Фиброзный элемент представляет собой волокнистую соединительную ткань, вроде сухожилия, образующую слои в виде колец. Пульпозный компонент – это хрящевая ткань гелеподобной консистенции, состоящая из воды (на 80%) и коллагеновых волокон.
В целом диск любого отдела, не только поясничного, в первую очередь отвечает за амортизирующие функции, то есть он поглощает и смягчает нагрузки на позвоночник в момент физической активности. Также он поддерживает оптимальную гибкость и опоропрочность позвоночной системы на каждом из уровней.
Грыжа начинает формироваться по причине прогрессирующих дегенеративно-дистрофических процессов в позвоночнике, которые затронули любой из элементов между двумя смежными позвонками. В нашем случае – между поясничными позвонками, например, между костными телами L4 и L5, кстати, поражения на данном уровне чаще всего и определяются. Также распространенная локализация – L5-S1, однако здесь уже поражение диска констатируется между последним поясничным позвонком и первым крестцовым.
Развитию заболевания также может поспособствовать травматический фактор, но этиологическую основу все же чаще составляет именно дегенеративно-дистрофическая патология (остеохондроз). Дегенерации диска образуются на почве нарушенного клеточного метаболизма в конкретной позвоночной зоне, из-за чего он испытывает дефицит питания. В результате межпозвонковая прокладка начинает терять влагу и истончаться, на фиброзном кольце образуются трещины. В дефект кольца перемещается пульпозное ядро, деформируя и выпячивая диск за анатомические ориентиры. Далее происходит разрыв фиброзного кольца, через который студенистый фрагмент выходит наружу – чаще в спинномозговой канал. Это и есть грыжа поясничного отдела позвоночника.
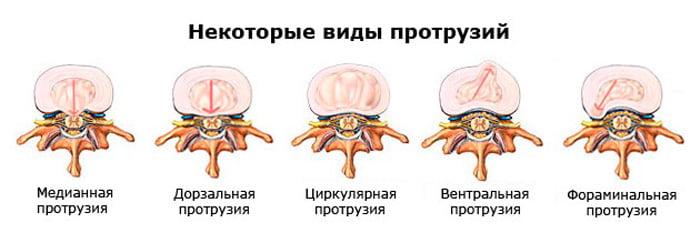
Патогенез принято классифицировать на виды согласно локализации, характеру и степени выпячивания. Локализация очага может быть зафиксирована в ходе диагностики на одном или сразу нескольких уровнях:
Как мы ранее оговорились, наибольшее количество случаев приходится на два последних уровня (около 90%). Эти участки страдают чаще остальных, поскольку не только отличаются высокой мобильностью, но и являются фундаментом позвоночного столба, ежедневно принимая на себя основную долю вертикальной нагрузки.
Грыжевые образования в пояснице по характеру выступания, то есть по направлению деформации относительно зон позвоночника, бывают следующих видов:
- передние – выпячиваются кпереди от позвонковых тел (редкие и клинически благоприятные);
- задние – направлены в спинномозговой канал (частые и одни из наиболее опасных, так как вызывают сильные неврологические боли и могут оказывать компрессию на спинной мозг);
- боковые – выступают латерально от позвоночного канала, то есть сбоку – справа или слева (тоже небезопасные и имеют широкое распространение, ущемляют корешки спинного мозга, проходящие через фораминальное отверстие);
- грыжа Шморля – при них происходит вдавливание выбухающей хрящевой ткани внутрь губчатых структур прилежащего позвонка, что может стать причиной разрушения костного тела и компрессионного перелома (поражение в поясничном отделе – редкость, а если и обнаруживается, то по большей мере на участке L2- L3).
Болезнь также классифицируют по степени тяжести, а именно клинической стадии ее формирования от начального до последнего этапа.
- Протрузия, пролапс (1 ст.) – начало развития, смещение диска незначительное, обычно от 1мм до 4 мм. Фиброзное кольцо истончено, его слои имеют небольшие трещины. Однако целостность тыльной части кольца сохранена, поэтому сместившееся к периферии ядро все еще находится в его пределах.
- Экструзия (2-3 ст.) – окончательно сформировавшаяся грыжа, как правило, с размерами более 5 мм. Фиброзный обод разрывается, ядро прорывается сквозь сквозной дефект и свисает каплей в межпозвонковое пространство, удерживаясь за счет продольной связки. В зависимости от размеров провисания, которые могут достигать 12-15 мм, экструзия у разных людей варьирует от средней (5-8 мм) до тяжелой стадии (9 мм и более).
- Секвестрация (4 ст.) – критическая степень, сопровождающаяся фрагментацией провисшего элемента ядра. Оторвавшийся от диска и ядра в частности хрящевой фрагмент (секвестр) попадает в позвоночный канал с возможной миграцией по анатомическим просторам позвоночной системы. Предшествовать секвестрации может любой этап экструзии, наивысшую степень риска имеют люди с образованием более 8 мм. Стадия секвестрации чревата параличом и тяжелым аутоиммунными реакциями, в 80%-90% случаев приводит к инвалидности.
Межпозвоночная грыжа в пояснично-крестцовых сегментах на любой из стадий способна нанести урон как опорно-двигательному комплексу, так и внутренним органам. Нервно-сосудистые образования, проходящие на данном участке, могут раздражаться, пережиматься деформированным диском даже на этапе протрузии.
Первые боли на начальном этапе развития в большей мере обусловлены раздражением и возбуждением болевых рецепторов, которыми снабжены внешние слои фиброзного кольца. Импульсы из ноцирецепторов кольца передаются в спинной мозг по ветвям синувертебрального нерва, что рефлекторно вызывает мышечный спазм в пояснице и иммобилизацию поврежденного отдела.
Саногенетические (защитные) механизмы в дальнейшем, по мере прогрессирования патологии, сменяются прямым повреждением грыжей прилегающего спинномозгового корешка и соответствующего ему нервного узла. То есть происходит уже воспаление, отечность, механическая компрессия конкретно спинальных нервов в нижнем отделе позвоночника. Клиническая картина порождает радикулопатию с ярко выраженным болевым синдромом.
Симптоматика заболевания может доставлять постоянный дискомфорт, порой, невыносимый. У некоторых пациентов она возникает время от времени в более терпимом проявлении. Типичными для заболевания признаками являются:
- болевой синдром в пояснице в комплексе с болью в одной нижней конечности (ощущения в ноге обычно выражены сильнее);
- одностороння боль в одной из ягодиц и относящейся к ней ноге (одновременно правосторонняя и левосторонняя боль практически не встречается);
- болезненный синдром, который появляется в пояснице или ягодичной зоне, затем по нерву крестцового сплетения распространяется на бедро, голень, стопу;
- парестезии (онемения, покалывания, пр.) в нижней конечности, бедрах, паху, ягодицах;
- усиление парестезии и болевых признаков в вертикальном положении, при двигательной активности, в момент сидения;
- сниженный потенциал амплитуды движений в пояснице, сложности при ходьбе, слабость в стопе (синдром «свисающей стопы»), невозможность поднять пальцы стоп или пошевелить ими;
- нарушение осанки из-за боли и ощущения блока в спине, пациент в связи с этим начинает сильно сутулиться;
- вегетативные расстройства в виде побледнения кожных покровов поясницы и ног, появления белых или красных пятен на данных участках;
- в запущенных случаях – недержание мочи и/или кала, стойкая потеря чувствительности ноги (возможен паралич).
Признаки боли на последних стадиях, как правило, носят резкий жгучий и/или простреливающий характер с иррадиацией в зоны, расположенные ниже очага поражения. На ранних стадиях грыжа обычно дает непостоянную тупую и ноющую боль в пояснице.
Для постановки диагноза используются неврологические тесты и инструментальные методы исследования. Тестирование на неврологический статус проводится невропатологом, ортопедом или нейрохирургом. Специалист при первичном осмотре на основании результатов тестов, подразумевающих оценку мышечной силы и сухожильных рефлексов, может заподозрить наличие грыжи люмбальной локализации. Для подтверждения диагноза пациента направляют МСКТ или МРТ обследование.
Иногда КТ/МРТ предшествует рентгенография, которая позволяет выявить свойственные патологии структурные изменения в костных тканях и сужение межпозвонкового промежутка. Но рентген не визуализирует сам диск, спинной мозг, нервно-сосудистые образования, относящиеся к мягким тканям. Поэтому рентгенография может применяться лишь на первом этапе обследования. Она даст понять, имеются ли структурные и позиционные отклонения в телах позвонков и нужно ли дообследовать пациента посредством более информативных методов визуализации.
Наибольшую клиническую ценность в диагностике представляет магниторезонансная томография. МРТ качественно определяет состояние дисков, а также:
- локализацию, характер, размер выбухания;
- разрывы фиброзного кольца;
- степень дислокации студенистого ядра;
- факт сдавления спинного мозга и компрессии нервных ганглиев;
- ширину позвоночного канала;
- свободные секвестры;
- нарушения функций кровоснабжения;
- все сопутствующие патологии на обследуемом опорно-двигательном участке.
За невозможностью пройти МРТ пациенту могут рекомендовать мультиспиральную КТ – многосрезовое сканирование поясничного отдела рентген-лучами. Однако КТ в любом виде уступает возможностям МРТ в достоверности диагноза, в объеме получаемой информации по клинической картине, в безопасности для здоровья пациента.
Среди медикаментозных средств местного и внутреннего назначения, широко применяемых в практике лечения боли на уровне поясницы, известны:
- традиционные нестероидные противовоспалительные препараты (Диклофенак, Индометацин и пр.) – да, эффективны, но больше в купировании боли и воспаления на 1-2 ст. диагноза;
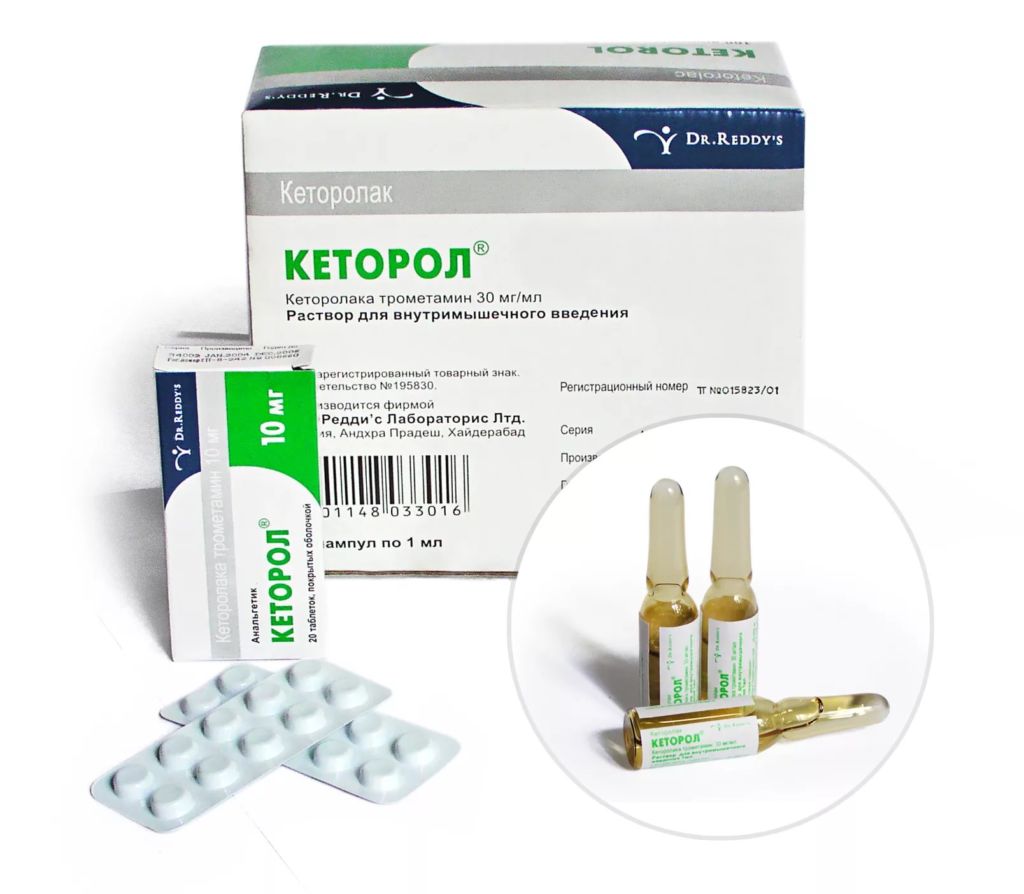
- мощные анальгетики (Кеторолак, Кетонал и пр.) – назначаются при сильных и длительных болях на 2-3 ст., эффективность оценивается как 50/50 (после прекращения, обычно мучения возобновляются);
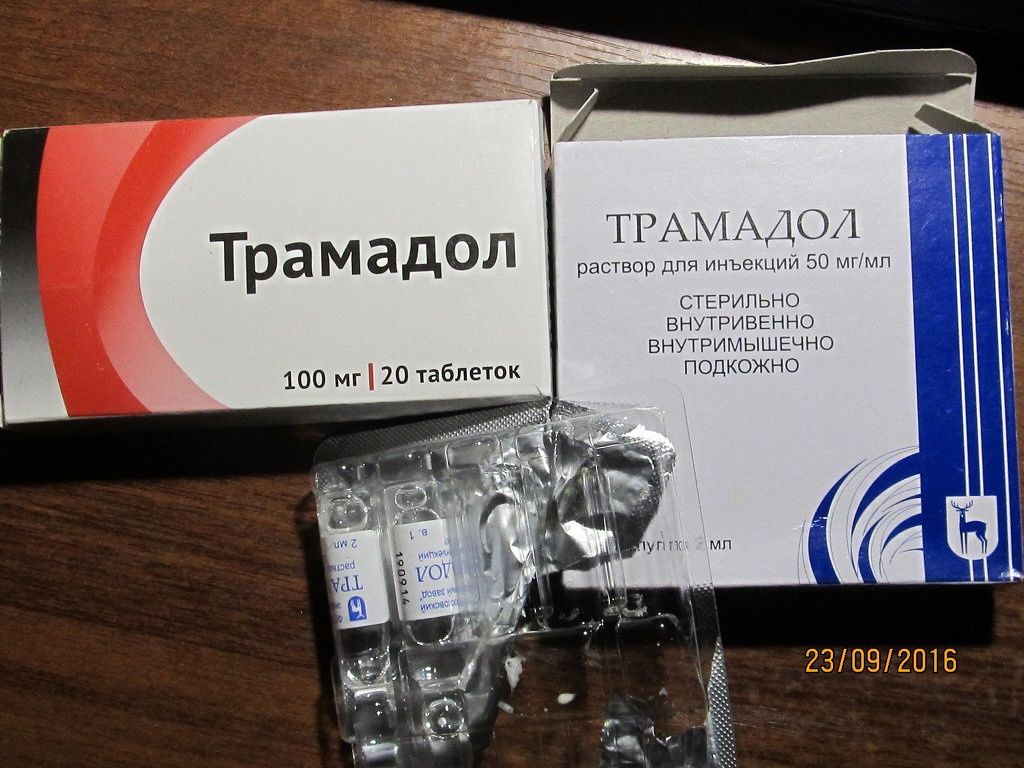
- опиоидные препараты (Трамадол и др.) – ненадолго прописываются только самым тяжелым пациентам с ужасными и нестерпимыми болями на время подготовки к оперативному вмешательству;
- уколы глюкокортикоидных гормонов или лидокаина в позвоночник – подобные блокады используются в редких случаях, когда обострение боли невыносимое, а обычные НПВС не действуют (такая клиника срочно требует оперативного вмешательства).
Любой обезболивающий медикамент, прием которого осуществляется, не может применяться длительно из-за негативного влияния на функционирование ЖКТ, почек, печени, сердца и сосудов, системы кроветворения. Местные препараты в виде мазей более щадящие, но не располагают достаточной проникающей способностью, чтобы нормально успокоить воспаленный спинальный нерв.
Жить только на одних лекарствах, всячески избегая операции при ее необходимости, – будет пациенту стоить дорого. Это – тупик, который неизбежно ведет к инвалидности по поводу прогрессирующей грыжи, необратимой атрофии нервной ткани и к получению в придачу дополнительных медицинских проблем. Нельзя не сказать, что неконтролируемое использование лекарств вызывает привыкание и в ряде случаев полное отсутствие эффекта.
Пациентам дольно часто врачи назначают препараты из серии хондропротекторов. Хондропротекторы улучшают питание хряща диска, но опять же, если диск еще не деформирован критически. Поэтому хондропротекторные средства целесообразны при изолированном остеохондрозе или протрузиях межпозвоночных L-дисков, в остальных случаях они не работают.
Можно ли держать грыжу под контролем, используя специальные физические упражнения для поясничного отдела? Гимнастические упражнения, чтобы принесли пользу, должны быть рекомендованы опытным реабилитологом, который в руках держит ваш МРТ-снимок и полностью знаком с вашими физическими данными и состоянием здоровья. Первый курс должен осуществляться под бдительным контролем доктора по ЛФК. Самостоятельное апробирование гимнастических чудо-тренировок из интернета чревато увеличением и/или смещением грыжевой массы в опасную зону с усилением неврологического дефицита.
Благотворное воздействие гимнастических упражнений, разработанных индивидуально под каждого пациента, заключается в активизации кровообращения в зоне поражения, укреплении и разгрузке мышц, распрямлении позвонков и увеличении межпозвоночного пространства. Регулярные, правильно спланированные тренировки благоприятствуют уменьшению частоты рецидивов, улучшению двигательных возможностей. Хорошим дополнением к ЛФК станут занятия в бассейне под наблюдением врача-инструктора по плаванию и аквагимнастике.
Однако в острый период заниматься противопоказано до тех пор, пока признаки обострения не будут ликвидированы покоем и медикаментами. Кроме того, физическое воздействие (тракционное в особенности) на поясницу при грыжах крупных размеров (>8 мм), даже с лечебной целью, может принести больше вреда, чем пользы. Поэтому специалисты акцентируют, что таким пациентам прежде всего нужно как можно раньше прооперировать грыжу, а уже после заниматься продуктивным восстановлением костно-мышечной системы и ЦНС посредством лечебной физкультуры.
Массажные тактики нацелены на улучшение трофики тканей (повышение кровотока и лимфооттока, снабжение клеток питанием и кислородом), снятие мышечного напряжения, профилактику атрофии, снижение давления на межпозвоночные диски. К ним запрещено обращаться, как и в случае с ЛФК, в острые периоды болезни. Массажные и мануальные процедуры проводятся строго по показаниям высокого уровня специалистом по части «неврология-ортопедия», так как грыжа грыже рознь.
Любая рефлексотерапия должна выполняться очень осторожно и профессионально, без дергания, скручивания, чрезмерного давления на позвоночник, чтобы не повредить слабый диск еще больше и не направить выпячивание в неблагополучную сторону. Нежелательно по этой же причине использовать всевозможный тактики вправления грыжи, эффект может быть полностью противоположный.
У массажа для данной области много противопоказаний: объемные выпячивания (3 ст.), секвестрация, гипертония, заболевания почек и пр. Массажные техники, если они не противопоказаны, должны рассматриваться исключительно в контексте базового лечебного процесса, а не как единственный способ лечения. Массаж, мануальная терапия – не панацея, они не вылечат грыжу без хирургического вмешательства, но могут быть весьма полезными при «молодой», только зарождающейся грыже. Неоценимую пользу массаж оказывает в восстановлении позвоночника после уже проведенной операции.
Физиотерапевтические сеансы – один из составляющих элементов профилактического лечения. К полному выздоровлению физиопроцедуры не приведут, повернуть вспять деструкцию фиброзно-хрящевой межпозвонковой прокладки тоже не в их полномочии. Но приостановить прогрессирование фиброзно-хрящевых и костных дегенераций в проекции поясничного отдела, используя физиотерапию, вполне достижимо. Ремиссия достигается за счет сокращения отека вокруг пораженного диска, восстановления хорошей циркуляции крови, снятия мышечного гипертонуса.
Электро- и фонофорез, магнитолечение, импульсная терапия, ультразвук, лазеротерапия, электромиостимуляция – стандартные процедуры, рекомендуемые в определенном сочетании людям с таким диагнозом. Скольким пациентам они помогли снизить или полностью убрать болезненные симптомы? Статистика неутешительная. Только 50% людей после полноценных курсов физиотерапии поясничного отдела отмечают заметное и стойкое облегчение.
Примерно в 10% случаев физиотерапия не улучает и не ухудшает самочувствие. И целых 40% людей терпят полное фиаско от физиотерапии, жалуясь на появление и усиление боли. Все дело в том, физиотерапевтические методы в большинстве своем основываются на принципах глубинного разогрева мягких тканей или электрической нервно-мышечной стимуляции. Подобные физиоманипуляции могут содействовать не устранению, а, напротив, увеличению отека на воспаленном нервном стволе, что провоцирует усиление болезненных признаков.
Поясничные, пояснично-крестцовые грыжи позвоночника при неправильном и несвоевременном лечении приводят к нарушению иннервации тазовых органов, мышц нижних конечностей, нарастанию неврологического дефицита. Самым неблагополучным последствием, более распространенным на 3-4 ст., является синдром конского хвоста, который проявляется:
- мучительными интенсивными корешковыми болями;
- периферическим параличом или парезом ног с преобладанием в дистальных отделах;
- выпадением всех видов чувствительности и рефлексов в нижних конечностях и в области промежности;
- тяжелыми расстройствами функций сигмовидной и прямой кишки, мочевыделительного тракта, мужской и женской репродуктивной системы (каловая инконтиненция, неконтролируемое мочеиспускание, импотенция, бесплодие и пр.).
При обнаружении хотя бы одного из перечисленных признаков поражения конского хвоста больной как можно скорее нуждается в нейрохирургическом лечении. Никакие консервативные тактики в данном случае не спасут! От того, сколько прошло времени с момента появления синдрома до операции, всецело будет зависеть прогноз восстановления нервной иннервации и функциональных нарушений.
Восстановить целостность фиброзного кольца и уменьшить размер сформированной грыжи невозможно консервативными тактиками лечения. Симптоматикой поясничных грыж трудно управлять консервативно на запущенных стадиях, так как источник мучительного состояния никуда не девается. По факту нет ни одного пациента, кто при таком серьезном диагнозе избавился бы от грыжи и ее последствий без операции.
Безоперационный подход может быть оправданным только на раннем этапе, когда деформация незначительная и еще не привела к разрыву соединительнотканных волокон диска, поражению нервных окончаний. Только при начальной форме реально добиться стойкой ремиссии за счет проводимой комплексной терапии регулярными курсами в течение всей жизни. Иными словами, консервативное лечение будет производить поддерживающий профилактический эффект благодаря стимуляции кровообращения и метаболизма, что позволит притормозить процессы разрушения и не допустить перехода протрузии в экструзию.
На предпоследней и последней стадиях консервативные методики утрачивают свою актуальность. Как бы этого не хотелось, ими не получится втянуть грыжу обратно, рассосать секвестр, срастить разорванное кольцо. В этом плане все безоперационные способы бессильны. На поздних сроках максимум, чем они могут помочь, так это снизить интенсивность болевого синдрома. Да и то, как показывает практический опыт, в единичных случаях.
- Консервативная терапия не может быть альтернативой хирургическому вмешательству, поскольку она не устраняет грыжу, а оказывает лишь симптоматический эффект.
- За данными клинических наблюдений, не менее 40% пациентов, которых лечили консервативно, имеют неудовлетворительные результаты. Спустя 6-12 месяцев они оперируются по причине неэффективности предыдущего лечения или развившихся осложнений.
- При заболевании 3 стадии и 4 стадии показано оперативное вмешательство (микродискэктомия, эндоскопия). На 4 стадии ввиду высокой угрозы необратимого повреждения спинного мозга и нервных пучков секвестром операцию по удалению секвестра и коррекции диска назначают в экстренном порядке.
- Если неинвазивный подход на 1-2 ст. патологии в течение 6 месяцев не увенчался успехом в борьбе с болью или отмечается прогрессирование на МРТ, целесообразно рассмотреть малоинвазивный способ удаления грыжи (эндоскопию, нуклеопластику).
Начавшиеся симптомы утраты чувствительности – нехороший знак, предвещающий в ближайшем будущем возникновение параплегии. Чтобы можно было избежать драматического исхода в виде паралича, от которого бывает и хирургия не спасает, важно в ограниченные сроки пройти нейрохирургическую операцию.
https://cyberleninka.ru/article/v/oslozhneniya-razlichnyh-vidov-hirurgii-gryzh-poyasnichnyh-mezhpozvonkovyh-diskov
https://cyberleninka.ru/article/v/kompleksnoe-lechenie-mezhpozvonkovyh-gryzh-poyasnichno-kresttsovogo-otdela-pozvonochnika
https://cyberleninka.ru/article/v/sovremennaya-diagnostika-retsidivov-gryzh-poyasnichnyh-mezhpozvonkovyh-diskov
https://cyberleninka.ru/article/v/opyt-lecheniya-bolnyh-s-gryzhami-mezhpozvonkovyh-diskov-na-poyasnichnom-urovne
https://www.spine-health.com/conditions/herniated-disc/surgery-lumbar-herniated-disc
https://www.webmd.com/back-pain/surgery-for-herniated-disk#1
источник
✓ Статья проверена доктором
Поясничный отдел включает в себя пять позвонков, между каждым позвонком располагаются диски. При повреждении диска начинает развиваться патология в виде грыжи. Разрыв хряща либо фиброзного кольца происходит вследствие большой нагрузки на позвоночник. Патология межпозвоночной грыжи является серьезным недугом, что сопровождается сильным болевым синдромом, затруднением передвижения, а в запущенном виде – инвалидностью пациента.
Признаки грыжи позвоночника поясничного отдела
Межпозвоночная грыжа в области поясницы возникает как следствие различных причин, среди них выделяют:
- травмирование позвоночника (последствия ДТП);
- остеохондроз, что активизируется в области поясничного отдела;
- сколиоз;
- чрезмерная физическая нагрузка, включающая в частности подъем тяжести, если позвоночник находится в неправильном положении;
- ожирение или избыточный вес;
- дисплазия ТБС;
- табакокурение, что приводит к значительному ухудшению снабжения кислорода кровью в области межпозвоночных дисков;
- сидячая работа (неправильное положение спины);
- проблемы с обменными процессами.
Схематичное изображение грыжи позвоночника поясничного отдела
Дополнительными сопутствующими факторами выступают:
- Отсутствие физкультуры.
- Болезнь Бехтерева.
- Группу риска составляют люди, старше тридцати лет (в частности мужской пол).
- Наследственный фактор.
- Постоянная сидячая работа без перерывов на разминку.
- Монотонность движений.
Внимание! Помимо курения на состояние околопозвоночных тканей и межпозвоночных дисков пагубно влияет употребление кофе и несбалансированное питание, поскольку в тканях происходит ухудшение кровоснабжения.
Отдельно следует уделить внимание обязательным физическим нагрузкам, которые играют большую роль в процессе формирования грыжи позвоночника. По данным исследований установлено, что обмен веществ после двадцати лет зависит именно от двигательной деятельности, поэтому занятия физкультурой должным быть неотъемлемой частью ежедневного режима дня. Адинамия (образ жизни, что не предусматривает физических нагрузок) ускоряет процесс развития остеохондроза, а, следовательно, приближает вероятность образования межпозвоночной грыжи.
Стадии образования межпозвоночной грыжи
Однако, физические нагрузки должны быть умеренными, поскольку чрезмерное поднятие тяжестей негативно сказывается на состоянии позвоночника и приводит к межпозвоночной грыже.
Если недуг присутствует, то при проявлении характерной симптоматики следует выяснить основную причину обострения. При межпозвоночной грыже крайне опасными являются резкие движения, наклоны вперед и быстрые повороты в сторону. Очень опасно поднимать тяжесть перед собой. При неправильном резком движении у больного сразу возникает простреливающая боль (осложнение заключается в том, что болевой синдром может сохраняться на протяжении нескольких лет).
В основном поражение межпозвоночной грыжей происходит между четвертым и пятым позвонком. Объясняется это индивидуальной особенностью связок, расположенных в поясничном отделе. Помимо того, основная нагрузка при действиях приходится именно на эту область. Также может пострадать диск между крестцом и последним позвонком.
Внимание! В группу риска попадают люди, имеющие патологию в виде скошенного таза.
Межпозвоночная грыжа – патологическое состояние, при котором главным симптомом является невыносимая боль. Если грыжа локализуется в области последних позвонков, то болевой синдром будет отдавать к ягодицам и к верхней части бедра. Когда грыжа располагается между крестцом и последним позвонком, то болевой синдром может иррадиировать в колено и даже лодыжку.
Боль характеризуется следующими показателями:
- изначально проявляется, как тупая или имеет ноющий характер;
- при длительном напряжении позвоночника, ходьбе, кашле, неудобном сидячем положении начинает быстро нарастать;
- точно определяется точка, где локализуется болевой синдром;
- боль утихает, когда больной принимает горизонтальное положение.
Симптомы межпозвонковой грыжи поясничного отдела
Дополнительно, признаки поясничной грыжи включают:
- Онемение нижних конечностей.
- Возникновение чувства «мурашек» в области ног.
- Развитие люмбалгии, то есть простреливающей боли в области поясницы, что становится невыносимой при любом движении.
- Снижение двигательной функции нижних конечностей, вплоть до полного паралича.
- Движения в пояснице становятся тугоподвижными.
- При запущенных стадиях межпозвоночной грыжи может развиваться недержание и самопроизвольная дефекация.
- Снижение половой функции.
- Теряется мышечная сила нижних конечностей.
- Мышцы, пострадавшей ноги от грыжи значительно уменьшаются, а кожный покров пересыхает либо сопровождается повышенной работой сальных желез.
| Главный признак | Краткая характеристика |
|---|---|
| Болевой синдром | В зависимости от расположения ущемленного корешка локализуется боль. Со временем боль может сменить место локации и опуститься намного ниже (ближе к бедру, голени, стопе). Чаще всего может отдавать в область большого пальца на ноге.
Интенсивность: начинается развитие недуга из прострелов, а в более сложной форме характеризуется болевым синдромом ноющего характера. Боль усиливается и доставляет сильный дискомфорт во время длительной ходьбы, неправильном положении тела при сидении, при резких поворотах либо наклонах, после напряжений, что предусматривают усиленное напряжение мышц в области спины. Боль может утихнуть, когда больной примет удобное лежачее положение на боку |
| Ограниченность движений | Последствия в виде ограниченности движений сказываются на нижних конечностях, поскольку нервный сигнал команд ослабивается. Больному становится трудно поднимать ногу и согнуть ее в колене. Человек практически не может согнуться при ровных ногах, а также сделать наклоны в стороны |
| Слабость мышц нижних конечностей | Основные последствия припадают именно на ноги, поскольку при развитии грыжи и отсутствии правильной терапии (медикаментозного лечения, ЛФК, физиотерапии) больному очень сложно самостоятельно подниматься по лестнице, приседать, прыгать. Ослабевание мышц ног может в худшем случае закончиться их полным параличом |
| Нарушенная чувствительность | Данный признак характеризуется онемением, чувством жжения, снижением чувствительности к горячему и холодному.
Изначально симптом локализуется в области поясницы, а затем может поразить бедро, крестцовую область, голень. Данный фактор зависит от локализации межпозвоночной грыжи |
| Проблемы с функциональностью тазовых органов | Может пострадать кишечник, в результате чего возникнут либо диарея, либо запоры.
Если патология коснулась мочевого пузыря, то наблюдаются частые позывы в туалет, что могут закончиться недержанием. У мужчин и у женщин наблюдаются проблемы с половой функцией. Если мужчины страдают снижением полового влечения, эректильной дисфункцией, простатитом, то у женщин начинают развиваться гинекологические недуги |
| Визуальные признаки | Со стороны можно заметить, что больной начинает сутулиться (практически горбатиться), осанка искажается, а движения становятся затруднительными. При осмотре диагностируется сглаженность ягодичной складки. |
| Изменение цвета кожного покрова | Осложнения поясничной грыжи могут сказаться на одной из нижних конечностей, что будет характеризоваться ее цветовыми изменениями кожи. То есть, больная нога будет более бледной, а рост волос на ней значительно ухудшиться. Объясняется это атрофированными мышцами |
Внимание! Если больной заметил побледнение кожных покровов на одной из ног вследствие развития межпозвоночной грыжи, то рекомендуется регулярно прощупывать пульс на больной конечности в области бедра, между указательным и большим пальцами.
Грыжа в поясничном отделе
Чтобы предотвратить развитие поясничной грыжи рекомендуется соблюдать простые правила:
- Следить за массой тела, чтобы она не превышала норму, поскольку ожирение способствует повреждению межпозвоночного диска.
- Правильно питаться и отказаться от вредных привычек.
- Регулярно заниматься спортом, в качестве превентивных мер может выступать ежедневная утренняя физкультура.
- Исключить возможную гиподинамию.
- Контролировать нагрузки и не поднимать перед собой большие тяжести.
- Если есть предпосылки к развитию патологии, то необходимо приобрести жесткий матрас и спать исключительно на спине.
Данные правила помогут избежать развития серьезной патологии, что может окончиться даже параличом нижних конечностей. Одним из самых эффективных методов профилактики и лечения межпозвоночной грыжи в области поясничного отдела является лечебная физкультура, ее необходимо применять в период ремиссии. Пример результативных упражнений можно увидеть в видеоролике.
источник
В этой статье – подробный обзор признаков межпозвоночной грыжи поясницы. Симптомы межпозвоночной грыжи поясничного отдела, встречающиеся чаще всего:
Болевые ощущения в пояснице или ягодицах.
Боль, отдающая (иррадиирующая) в ногу.
Онемение, слабость, ощущение покалывания или пощипывания в ноге.
Болевые ощущения в пояснице носят резкий и жгучий характер, нежели тупой. Они вызваны тем, что выпячивание диска затрагивает расположенные поблизости нервные корешки.
Далее мы подробно поговорим про эти и другие признаки, их распространенные комбинации. А также: как можно определить поражение конкретного поясничного сегмента? Когда необходимо немедленно вызывать скорую?
Симптомы у некоторых пациентов с грыжей поясничного отдела позвоночника постоянны, выражены очень сильно, доставляют ощутимый, а иногда просто невыносимый дискомфорт. Другие пациенты отмечают, что симптомы проявляются время от времени и относительно терпимы.
Чаще всего наблюдается не один, а несколько симптомов в комплексе. Вот 6 наиболее распространенных комбинаций:
Боль в поясничном отделе в сочетании с болью в ноге (последняя ощущается сильнее).
Боль только в одной ягодице и в одной ноге с одной стороны тела (боль и справа, и слева встречается редко).
Боль возникает в пояснице или ягодице и идет по седалищному нерву в область ниже талии, затем в бедро, голень и стопу.
Возможны покалывания или пощипывания, онемение или слабость в стопах, а также по всей ноге.
При движении ногой или вращении стопы ощущаются слабость и онемение.
«Стреляющая» боль в ноге, из-за которой может быть трудно стоять или ходить.
В лежачем положении или при ходьбе болевые ощущения в поясничном отделе слабеют, в стоячем и сидячем – усиливаются.
Неприятные ощущения могут пройти или ослабеть самостоятельно или с помощью терапии (медикаментов, инъекций, упражнений и пр.). Иногда купировать симптомы грыжи в поясничном отделе позвоночника возможно только с помощью хирургического вмешательства.
Внимание! Наиболее распространенные локализации грыжи межпозвоночного диска – поясничный сегмент L4–L5 (более 50% случаев) и пояснично-крестцовый сегмент L5–S1 (более 80% случаев). Поговорим про симптомы поражения этих сегментов подробнее.
Рентгеновский снимок: грыжа поясничного отдела L4–L5
Поясница – самый сложный из всех отделов позвоночного столба. Позвонки L4–L5 замыкают поясничный отдел и совместно с межпозвоночными дисками, суставами, нервами и мягкими тканями реализуют огромное множество важных функций, в том числе поддержку верхней части туловища и реализацию движений тела в различных направлениях.
Но в силу очень большой нагрузки сегмент L4–L5 особенно подвержен различным поражениями и разрушению (то есть дегенеративным изменениям – остеохондрозу). У большинства пациентов грыжа поясницы развивается именно в данном сегменте.
В дополнение к общим симптомам межпозвонковая грыжа L4–L5 может проявляться следующими признаками:
- невозможность пошевелить или вытянуть большой палец ноги;
- свисающая (паралитическая) стопа, вызванная ослаблением икроножных мышц;
- онемение или боль в верхней части стопы.
На заметку. Проверить наличие симптома свисающей стопы довольно просто: достаточно пройтись на обуви с высоким каблуком. При паралитической стопе сделать это невозможно.
Рентгеновский снимок: грыжа поясничного отдела L5–S1
Основание позвоночника сформировано уникальным сегментом позвонков L5–S1, который также встречается под названием пояснично-крестцовый сустав. Если внешняя часть межпозвоночного диска, расположенного в данном сегменте, выпячивается – образуется грыжа. Характерные симптомы патологии данного отдела (помимо основных):
- отсутствие ахиллова рефлекса: при ударе молоточком по ахиллову сухожилию отсутствует сокращение икроножной мышцы и сгибание подошвы;
- невозможность пошевелить, поднять вверх пальцы стоп;
- иррадиация боли в ступню, пятку или внешнюю часть стопы.
При любых симптомах межпозвоночной грыжи пациент должен обратиться к врачу: нейрохирургу, ортопеду или вертебрологу.
В ряде случаев следует незамедлительно вызывать скорую помощь:
- Болевой синдром, онемение или пощипывания становятся настолько сильными, что в буквальном смысле «сводят с ума» и не устраняются с помощью лекарств.
- Появились проблемы с мочеиспусканием или опорожнением кишечника.
- Начинает время от времени или постоянно проявляться эффект «седловидной блокады»: теряется чувствительность внутренней части бедер, промежности и нижней части ягодиц (область «как при соприкосновении с седлом»).
- Развивается ассиметричный паралич стоп, болевой синдром, онемение или потеря чувствительности в области ног, нарушение деятельности органов таза и отсутствие ахилловых рефлексов. В совокупности все это – признаки развития достаточно серьезного заболевания – синдрома конского хвоста.
Игнорировать перечисленные явления ни в коем случае нельзя, т. к. это может привести к развитию необратимого паралича нижних конечностей.
источник
Межпозвонковые диски выполняют функцию амортизаторов, смягчая нагрузку на позвонки. Питание их осуществляется за счет диффузии, вещества поступают из окружающих тканей, что происходит во время движения позвоночника. Диск состоит из пульпозного ядра и фиброзного кольца, расположен рядом с нервными корешками и позвоночным каналом.
Частые заболевания межпозвонкового диска – остеохондроз и грыжа.
Грыжа относится к хирургическим недугам, она представляет наибольшую опасность для позвоночника, может привести к тяжелейшим последствиям, вплоть до прекращения двигательной функции, пареза и паралича нижних конечностей.
Межпозвоночная грыжа поясничного отдела позвоночника встречается чаще всех других форм выпячивания диска разной локализации. На поясницу приходится наибольшая нагрузка, ее повышение на фоне малоподвижного образа жизни может стать фактором развития тяжелого заболевания.
Спровоцировать грыжу может резкое повышение нагрузки, но основная причина – гиподинамия, отсутствие движения. Диски постепенно изнашиваются, в них нарушается питание, происходит разрыв кольца, и выход наружу части пульпы. Что важно, не каждое выпячивание межпозвонкового диска требует хирургического лечения, когда нервный корешок не сдавливается содержимым пульпы, признаки грыжи поясничного отдела позвоночника практически отсутствуют, как и угроза для здоровья и жизни.
Но все же сдавливание может произойти в любой момент, и первым симптомом будет сильнейшая боль, прострел в пояснице. Когда же признаки грыжи в поясничном отделе не тревожат, тогда важно постоянно соблюдать профилактические меры.
Как выглядит грыжа поясничного отдела:
- Сначала происходят дегенеративные нарушения.
- Затем пульпозное ядро пытается выйти наружу.
- Фиброзное кольцо разрывается, пульпа выходит за пределы ядра.
Диагностика межпозвоночной грыжи поясничного отдела редко проводится на этапе дегенерации. Чаще первые признаки игнорируются, и в обследовании нуждается уже диск на стадии протрузии или непосредственно грыжи.
Почему появляются признаки межпозвоночной грыжи поясничного отдела:
- нарушение питания диска, что происходит при отсутствии адекватной нагрузки и движения;
- тяжелая физическая работа, поднятие тяжестей, занятия спортом без подготовки;
- резкая смена активности, «дачный» синдром, когда после малоподвижной зимы, начинается активная работа в саду или на огороде;
- избыточный вес, который часто сочетается с гиподинамией, повышает нагрузку на спину, более всего от него страдает поясница;
- период беременности, что также связано с увеличением нагрузки на позвоночный столб;
- генетическая слабость позвоночника у женщин и мужчин – грыжа может проявиться без каких-либо предшествующих нарушений или же по причине склонности к патологиям межпозвонковых дисков и хрящей.
При грыже межпозвонкового диска появляется боль. Она может быть разной интенсивности и характера, что будет зависеть от стадии патологии, общего состояния позвоночника и уже принятых терапевтических мер.
Позвоночные грыжи имеют типичный комплекс симптомов у всех больных:
- боль в области поясницы с иррадиацией в правую или левую ногу, но только одну;
- онемение конечностей, ощущение бегающих мурашек, покалывание кожи;
- постоянный дискомфорт, усиливающийся во время физической нагрузки;
- боль при длительном нахождении в одном положении тела;
- постоянные попытки принять вынужденное положение для облегчения симптомов;
- общие проявления в виде усталости, нарушения сна, слабость, апатии;
- периодические стреляющие боли, что чаще происходит во время движения.
Неприятные симптомы всегда усиливаются во время ходьбы, в стоячем и сидячем положении, ослабевают в состоянии покоя, когда больной лежит или принимает удобную полулежащую позу.
Чаще поражаются диски L4-L5 (поясница) и L5-S1 (пояснично-крестцовый отдел).
При патологии поясничного отдела будут следующие симптомы:
- онемение и боль в стопе;
- нарушение движения большого пальца на ноге;
- «свисающая стопа», что связано со слабостью мышц.
Как определить межпозвоночную грыжу позвонков L4-L5? Можно надеть обувь на высоких каблуках и попытаться пройтись. При таком симптоме грыжи, как паралитическая или свисающая стопа, сделать этого не получится, сомнения в наличии проблемы пропадут, и можно будет немедленно отправлять к врачу невропатологу. Этот совет касается не только девушек, мужчины также могу проверить это, а когда нет каблуков, можно пройтись на носочках и пятках, что также будет проблематично при нарушении двигательной функции.
Повреждение нервных корешков проявляется рядом признаков и состояний:
- слабость мышц бедра и стопы одной ноги;
- невозможность долго устоять в одном положении;
- боль и тяжесть во время подъема по ступенькам и прыжков;
- атрофия мышц, уменьшение конечности в объеме;
- снижение чувствительности кожи;
- онемение, покалывание;
- повышенная потливость или, напротив, сухость лица;
- проблематичное передвижение, в тяжелом случае – инвалидизация.
Когда пульпозное ядро выходит в заднем направлении, происходит сдавливание канала позвоночника. Это состояние опасно, и при резком движении может произойти полное сдавливание спинного мозга.
Задняя грыжа имеет ряд других проявлений как у женщин, так и у мужчин:
- нарушение функционирования органов таза – проблемы с кишечником, нарушение мочеиспускания, недержание мочи и кала или их задержка;
- нарушение чувствительности кожи в области таза;
- у мужчин – снижение потенции, у женщин – фригидность;
- переменная хромота, необходимость часто отдыхать при ходьбе.
Слабость мышц позвоночника и хронические боли сопровождаются спазмом в области поясничного отдела спины. Симптомы постоянно только нарастают, болезненность усиливается, что сказывается на качестве жизни и возможности заниматься привычными делами. При сдавливании спинномозговых корешков может нарушаться функция органов, за которые они отвечают. Так, появляются проблемы с мочеиспусканием, опорожнением кишечника и другими процессами.
Типичные признаки патологии проявляются ниже уровня пораженного позвонка, то есть при грыже поясничного отдела страдают органы малого таза, весь пояснично-крестцовый сегмент спины и ноги.
По косвенным признакам уже можно поставить предварительный диагноз:
- выпячивание диска в поясничном отделе – боль и нарушение функции стопы, бедра, голени, большого пальца;
- выпячивание диска в пояснично-крестцовом отделе – боль и нарушение функции крестца, пятки, мизинца, задней части бедра.
При поражении диска на уровне позвонков L5-S1 можно наблюдать отсутствие ахиллового рефлекса. Больной не может пошевелить мизинцем ноги, есть сложности во время поднятия ноги вверх, боль иррадиирует от крестца на внешнюю сторону стопы.
При полном выпадении пульпозного ядра в спинномозговой канал диагностируется секвестрированная грыжа. Это самая тяжелая форма заболевания с наибольшим риском осложнений. Пульпозное ядро отделяется от диска и может попадать в эпидуральное пространство. Если при других формах патологии радикальное лечение проводится крайне редко, то секвестрированная грыжа будет показанием к операции.
Как проявляется секвестрация диска:
- синдром «конского хвоста»;
- анемия, бледность ног;
- расстройство кишечника, запоры сменяются диареей;
- сильная боль в нижней части спины;
- анемия может привести к потере рефлексов и параличу конечностей.
Часто секвестрированной грыже предшествует остеохондроз или другие воспалительно-дегенеративные процессы позвоночника. В группу риска попадают люди, занимающиеся спортом и тяжелой физической работой. У женщин спровоцировать осложненную грыжу может постоянный стресс, перенесенные роды, переохлаждение организма и многие другие факторы.
Выпячивание пульпозного ядра в межпозвонковый диск без затрагивания спинного мозга определяется как грыжа Шморля. Это наименее опасная форма недуга, ее можно лечить консервативно, но чтобы она не прогрессировала, нужно постоянно следовать профилактическим мероприятиям. Выявляется эта форма заболевания поясничного отдела спины при проведении рентгена, КТ или МРТ позвоночника.
Для большинства больных грыжа Шморля не представляет опасности, будет проявляться слабыми симптомами, которые можно легко устранить обезболивающими и спазмолитическими средствами.
Когда рентген показал наличие патологии, лечение должно начинаться сразу. Грыжа Шморля повышает риск компрессионного перелома, и всегда есть вероятность выхода пульпозного ядра в позвоночное пространство.
Чаще эта форма патологии выявляется при обследовании позвоночника у ребенка или подростка. Это связано с активным ростом, когда не успевает формироваться костная и хрящевая ткань, и любая травма, неправильная осанка, высокие нагрузки могут спровоцировать выпячивание межпозвонкового диска.
Для этой грыжи характерны слабо выраженные симптомы в виде ноющей боли, скованности движений, слабости мышц. Но без лечения состояние постепенно ухудшается.
К чему может привести выпячивание диска поясничного отдела без лечения:
- зажатие «конского хвоста» – угрожающее жизни состояние, больной становится обездвиженным, терпит невыносимую боль, с которой не могут справиться даже сильные обезболивающие препараты;
- люмбалгия – тупая или ноющая боль, которая чаще появляется в утреннее время в сидячем или стоячем положении, это нарушение может сопровождать грыжу несколько лет, интенсивность боли со временем только увеличивается;
- люмбаго – прострел в пояснице, которому сопутствует мышечное напряжение, сложностью при выполнении практически любого движения, это состояние часто наступает после люмбалгии;
- люмбоишиалгия – боль, отдающая в одну или реже две ноги, появляется симптом следом за люмбаго, это проявление характерно только для грыжи в поясничном и пояснично-крестцовом отделе, именно с этим признаком чаще приходят на обследование к врачу;
- дисфункция внутренних органов – общее осложнение, возникает при патологии любого отдела спины и зависит от степени тяжести грыжи, страдают преимущественно кишечник и мочеполовая система.
Для подтверждения диагноза врач собирает анамнез жизни и перенесенных заболеваний. После внешнего осмотра пациент сдает анализы крови и мочи. Затем проводится инструментальная диагностика.
Точно определить расположение грыжи и степень ее тяжести могут такие методы:
- МРТ – томография позволит увидеть поврежденный диск, степень выхода пульпы и точную локализацию патологического процесса, метод не имеет противопоказаний, за исключением наличия металлических имплантов в теле, кроме того, МР-томография покажет состояние сосудов, выявит ишемию, а также покажет корешки;
- вертикальная томография – это МРТ, когда пациент стоит, проводится перед хирургическим лечением для оценки степени сдавливания позвонков, имеет значение для выбора техники операции;
- КТ – альтернатива рентгена с контрастированием, как и МРТ показывает место и степень выпячивания межпозвонкового диска;
- рентгенография – теряет свою актуальность, предпочтение отдается КТ и МРТ, рентген показывает патологию твердых тканей, определяет поражение позвонка, но не позволит подробно описать заболевание, метод служит способом предварительной диагностики.
Учитывая разнообразие форм заболевания и другой подход в лечении каждой, важно не заниматься самолечением и не пытаться перетерпеть боль, а пройти обследование. Это даст понять, какая именно грыжа развивается, и что нужно делать, дабы предупредить ее осложнения.
Когда нужно срочно пойти к врачу или вызвать скорую помощь:
- любой симптом становится невыносимым, не убирается никакими способами;
- нарушается чувствительность бедра, ягодиц и паха;
- появляется паралич стоп, невозможно стать на носки;
- боль не снимается сильными обезболивающими средствами;
- нарушается движение позвоночника, нельзя присесть, повернуться или наклониться.
Врачом могут быть предложены поддерживающие методы лечения:
- мануальная терапия – подходит не всем и не всегда, имеет много противопоказаний, назначается исключительно специалистом, может быть полезна только для снятия болевого синдрома на начальном этапе патологии;
- иглорефлексотерапия – иглоукалывание с применением различных лекарственных средств помогает для обезболивания, снятия спазма, подразумевает введение препарата в определенные триггерные точки;
- вытяжение – рекомендуется проводить в воде, такой метод безопаснее, но также могут использоваться специальные тренажеры, это обезболит на короткий период, но никак не повлияет на основное заболевание;
- корсет – это важный элемент в период выраженной симптоматики грыжи, но постоянное его ношение только навредит, ведь естественный мышечный корсет слабнет;
- физиотерапия – лечение холодом, электрофорез, магнитотерапия могут применяться как дополнительная мера лечения, избавив от неприятных симптомов.
Для профилактики врач также порекомендует несколько изменить свои привычки, пересмотреть образ жизни, питания, качество физической активности.
Чтобы не спровоцировать осложнения, следует поддерживать осанку. Когда спина находится в правильном положении, нагрузка на разные отделы распределяется равномерно, что уже исключает важный фактор риска. Также нужно следить за весом. При ожирении на поясницу приходится лишняя нагрузка, что может привести к сдавливанию нервных корешков и присоединению других симптомов.
Физкультура при грыже противопоказана, но определенные упражнения на расслабление и растяжение мышц допустимы и даже полезны. К заболеванию нужно подходить комплексно, и когда показаний к срочной операции нет, следует проконсультироваться у невролога, травматолога, физиотерапевта и других специалистов, чтобы составить правильный план профилактики.
источник