Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Грыжевые выпячивания в межпозвонковых пространствах появляются у многих людей в возрасте 40 лет и старше. Большинство даже не догадываются об их наличии, но часть пациентов активно жалуются на постоянные и выраженные боли в спине после рабочего дня и при изменении положения тела. Они полагают, что причина этому — повышенные физические нагрузки и накопившаяся в спине усталость.
Участковые врачи поликлиник пытаются лечить их от радикулита. Но надо понимать, что эти симптомы в первую очередь указывают на наличие дефекта межпозвоночного диска. Достижения медицинской науки в последние годы позволяют уверенно говорить о том, что оперативное удаление межпозвоночных грыж способствует излечению больных с патологией позвоночника.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Показания для оперативного лечения условно разделяются на две группы. Если без операции при грыже невозможно что-либо сделать, то это будут абсолютные показания:
- сильные выраженные боли, которые невозможно убрать другими методами;
- серьёзные изменения в тазовых органах, приводящие к невозможности удержать мочу и кал.
Когда операциия ещё не имеет абсолютной необходимости, пациент может отказаться от хирургического вмешательства. Хотя есть часть симптомов, указывающих на наличие выпячивания в межпозвоночном пространстве. Это будут относительные показания:
- боли в любом отделе позвоночника, которые пациент ещё в состоянии терпеть;
- частичное нарушение двигательной активности нижних конечностей, например, паралич стопы;
- слабость в мышцах ног, приводящая к атрофии на фоне нарушения иннервации;
- отсутствие положительных сдвигов после 3-х месяцев лечения с помощью консервативных методик.
К современным наиболее часто используемым хирургическим методам относятся:
«Золотым стандартом» лечения межпозвоночных дефектов является нейрохирургическое вмешательство, во время которого осуществляется удаление грыжи диска. Это малотравматичная операциия через небольшой разрез. Благодаря этому, достигается быстрое восстановление после грыжесечения, а пациента практически не беспокоят боли.
Операция по удалению позвоночной грыжи проводится под визуальным контролем микроскопа с помощью набора микрохирургических инструментов. При этом не повреждаются соседние кости позвоночника и устраняется сдавление спинномозговых нервов.
После операции больной может садиться. Реабилитация занимает не больше 2-3 недель. Далее больному рекомендуется носить специальный корсет до 3-х месяцев.
- Эндоскопическое хирургическое вмешательство
Удаление грыжи диска с помощью эндоскопии стало возможно в последние годы, когда оптоволоконные технологии начали массово применяться в медицине. Специальное нейрохирургическое оборудование способно визуализировать образование между позвонками с минимальным повреждением кожных покровов в месте операции.
Сама операциия по удалению межпозвоночной грыжи практически не отличается от обычной микродискэктомии. Размер кожного разреза составляет не более 2,5 см. Весь ход вмешательства выводится на монитор.
Через сутки после операции пациент может ходить, а выписка из стационара осуществляется на 4 день. Риск послеоперациионных осложнений и длительность восстановительного периода снижаются в несколько раз.
Удаление позвоночной грыжи лазером относится к современным методикам лечения проблем позвоночника. Метод имеет определённые ограничения, но может заменить радикальное вмешательство.
С помощью пункции через специальную иглу вводится наконечник-световод. С его помощью производится нагревание грыжевого образования в нескольких местах до 70 градусов. При этом не допускается разрушение структуры диска. За счёт выпаривания жидкости уменьшается размер и стимулируются репаративные процессы межпозвоночного пространства.
Восстановительный период после лазерного облучения занимает значительно больше времени. Боли в позвоночнике у пациента полностью уходят через несколько месяцев.
Удаление межпозвонковой грыжи, как обычная методика операции, может дополняться лазеротерапией. Это помогает укрепить костную ткань позвоночника, снижает вероятность разрушения диска и предотвращает возможность рецидива выпячивания.
- Деструкция межпозвонковых нервов
Основная цель методики – снять болевые ощущения у пациента, обусловленные поражением суставных поверхностей позвоночника. Сначала необходимо заблокировать рецепторы межпозвоночного пространства с помощью проведения околосуставной блокады анестетиком. После этого хирург может увидеть, что причина сильных болей вовсе не грыжа, операциия по её удалению не даст нужный результат и необходимо применить метод деструкции нервов.
Методика хороша, когда оперативное лечение временно не требуется, а больного беспокоят выраженные боли при сгибательно-разгибательных движениях в позвоночнике.
В случае повреждения костной ткани и необходимости укрепления позвоночника применяется метод вертебропластики. Операция по удалению межпозвонковой грыжи не решает всех проблем, если у пациента есть перелом позвонков на фоне остеопороза, после травмы или при поражении опухолью.
Укрепление костных поверхностей специальной пластмассой или костным цементом позволяет предотвратить дальнейшую деформацию межпозвонковых дисков и стабилизировать позвоночник.
Удаление межпозвонковой грыжи оперативным путём позволяет с высокой степенью вероятности обеспечить пациенту выздоровление. Какие положительные эффекты несут современные методы хирургического лечения:
- быстрое снятие болей у пациента при использовании стандартной и эндоскопической методики;
- минимальное время нахождения в больнице;
- высокая вероятность полного излечения;
- реабилитация после операции занимает немного времени, что обеспечивает сравнительно быстрое восстановление работоспособности.
Удаление позвоночной грыжи, как любое оперативное вмешательство, может привести к осложнениям. Часть из них связана с самим фактом хирургического воздействия на организм человека. Наиболее серьёзными осложнениями после оперативного вмешательства при грыжевых выпячиваниях диска будут:
- инфекционно-воспалительные процессы (эпидурит, спондилит, остеомиелит), профилактика которых проводится своевременным введением антибактериальных препаратов;
- образование рубцов и спаек в позвоночном канале, что значительно ухудшает и удлиняет восстановление и реабилитацию пациентов;
- ухудшение состояния позвонков, ведущее к дальнейшему проседанию их по отношению друг к другу;
- двигательные нарушения в нижних конечностях, которые возможны при повреждении тканей спинного мозга во время операции;
- изменение функции органов малого таза, как следствие — травмы спинномозговых нервов.
Это один из самых важных и частых вопросов, который возникает у пациента после операции.
К счастью, по статистике процент рецидивов после операциий не превышает 5 %. Повторное образование грыжи возможно в районе того же диска, но с другой стороны. Если грыжевой дефект образуется снова, то это показание для госпитализации и повторного оперативного лечения.
Хирургическое удаление межпозвонковой грыжи позвоночника при строгом учёте всех показаний и противопоказаний является эффективным методом лечения. Следует понимать, что идеального эффекта от операции не будет.
После хирургического лечения необходимы реабилитационные и восстановительные мероприятия. Ношение корсета нужно для закрепления положительного эффекта операции. В дальнейшем пациент должен помнить о том, что сильные физические нагрузки и резкие движения туловища могут привести к повторному образованию грыжевого образования в любом межпозвонковом пространстве. При этом возникновение рецидива не зависит от количества времени, прошедшего после операции.
Грыжей белой линии живота называют патологию, при которой внутренние органы выпадают из брюшной полости через дефекты апоневроза, образуя грыжевой мешок под кожей. Проблема чаще встречается у мужчин разного возраста. У женщин патология возникает реже, в основном при беременности или после нее, а также в возрасте от 50 лет. Грыжа белой линии живота может формироваться и у ребенка, независимо от пола. Пик клинических случаев у детей приходится на 5-7 лет.
Патология грозит серьезными осложнениями, потому разберемся, какими симптомами проявляется грыжа белой линии живота у пациентов разных групп, рассмотрим все методы лечения, включая нетрадиционные и объясним, какие недостатки они имеют.
- Классификация грыж белой линии живота
- Причины развития патологии
- Причины развития грыжи у детей
- Симптомы грыжи белой линии живота
- Методы диагностики эпигастральной грыжи
- Лечение грыжи белой линии живота с помощью операции
- Ход операции по иссечении грыжи
- Особенности лапароскопии грыжи
- Грыжа белой линии живота во время беременности
- Диета при грыжах различной этиологии
- Народные методы лечения
- Профилактика грыжи в области белой линии
- Ответы на вопросы об эпигастральной грыже
- Подведем итоги
Белая линия живота представляет собой слияние апоневрозов мышц передней брюшной стенки. Апоневрозы – это пластинки сухожилий, состоящих из коллагена соединительной ткани. Основное назначение белой линии живота – соединение левых и правых прямых мышц брюшной стенки. При нарушении целостности соединительной ткани появляются условия для образования грыж. В хирургической практике выделяют три вида этих патологий.
- Надпупочная или эпигастральная. Из-за слабости соединительной ткани на участке от пупка до солнечного сплетения этот тип грыж встречается чаще всего.
- Околопупочая или параумбиликальная. Встречается реже, часто диагностируется как пупочная грыжа.
- Подпупочная. Внизу живота белая линия имеет наибольшую прочность, поэтому в медицинской практике этот тип грыжи встречается крайне редко.
В особо тяжелых случаях грыжи могут появится в нескольких местах, одна над другой.
Кроме классификации по локализации патологии, грыжи группируют и по стадиям. Их всего три (смотрите описание в таблице).
Заметим, что симптомы грыжи на разных стадиях могут отличаться от приведенных в таблице. Это зависит от локализации патологии, содержимого грыжевого мешка и других факторов.
Согласно международной классификации болезней в редакции 2010 года (МКБ-10), рекомендованной ВОЗ, грыже белой линии живота может быть присвоена одна из нескольких групп:
Более точный код зависит от расположения патологии, наличия непроходимости или гангрены и присваивается после диагностического обследования.
Основной причиной образования грыж белой линии живота является ослабление или нарушение целостности соединительной ткани из-за следующих факторов:
- различные травмы;
- отсутствие или недостаточность физических нагрузок, в том числе из-за заболеваний ОДА, например, синовиом;
- ожирение;
- повышение внутрибрюшинного давления;
- операции (образовавшаяся грыжа является послеоперационным осложнением).
Это основные проблемы, которые становятся причиной появления патологии у людей независимо от возраста. Кроме того, у разных гендерных и возрастных групп пациентов грыжа белой линии живота может быть спровоцирована специфическими причинами.
В 60 % клинических случаев грыжа белой линии живота диагностируется у представителей сильного пола. Обычно это связано с профессиональной деятельностью или увлечениями мужчин. Эпигастральная грыжа может возникнуть в следующих случаях:
- резкий или неправильный подъем тяжестей во время работы или занятия спортом;
- ослабление апоневроза из-за малоподвижной работы (у водителей и мужчин, работающих в кабинетах);
- отсутствие бандажа при погрузочно-разгрузочных работах.
Большинство мужчин легкомысленно относятся к состоянию здоровья, поэтому у них грыжа белой линии живота выявляется на второй или третьей стадии.
У женщин грыжа белой линии живота чаще всего возникает во время беременности или после родов. Это связано с развитием диастаза прямых мышц живота. Давление плода на мышцы брюшной стенки приводит к тому, что они расходятся. Создаются условия для нарушения целостности апоневроза, что в дальнейшем может привести к образованию грыжи.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Женщинам, у которых имеются близкие родственники, страдавшие от патологии, а также при низкой физической активности, нужно обращать на признаки диастаза:
- непропорциональная, увеличенная талия;
- выпирающий вперед пупок;
- боли в области спины.
Часто признаки развиваются после родов. При этом попытки «убрать» живот с помощью упражнений не дают положительного результата. Именно в такой ситуации нужно обратиться к хирургу, чтобы предупредить развитие такого осложнения, как эпигастральная грыжа.
Кроме диастаза, причинами грыжи белой линии живота у женщин могут стать следующие факторы:
- тяжелые роды;
- частые запоры;
- трудности при мочеиспускании;
- сильный и продолжительный кашель;
- наследственная предрасположенность.
В некоторых случаях грыжа белой линии живота может возникнуть у женщин и после чрезмерных физических нагрузок.
У детей, как и у взрослых, грыжа может появиться после операции, при ожирении, повышении внутрибрюшинного давления и других факторов. Но первопричиной патологии является нарушение формирования апоневроза во время внутриутробного развития или в первые месяцы жизни. Важную роль в этом случае имеют генетические факторы, а также различного рода нарушения при беременности матери.
В большинстве случаев грыжа белой линии живота выявляется у детей в возрасте 5-7 лет. Для патологии характерна низкая частота ущемления и отсутствие предпосылок для самостоятельного закрытия грыжевых ворот.
У взрослых и детей, помимо основных, внешних признаков, имеется ряд симптомов, указывающих на увеличение или защемление грыжи. Проявляются они на второй и третьей стадии формирования и становятся поводом для обращения к хирургу за медицинской помощью.
Самыми яркими симптомами являются:
- боли в области образования грыжи;
- давящие ощущения в области локализации (пациенты говорят, что грыжа давит на желудок);
- тошнота и рвота;
- наличие частиц крови в каловых массах (если грыжа сформировалась из петли тонкого кишечника);
- вздутие живота;
- запоры.
Пациенты часто жалуются хирургу на усиление боли во время ходьбы, физических нагрузок или при перемене положения тела.
Диагностические мероприятия начинаются с осмотра пациента хирургом и сбора анамнеза. Врач ощупывает образовавшуюся под кожей шишку, делает предварительные выводы о ее форме, плотности, локализации. Во время сбора анамнеза, путем опроса пациента, устанавливаются возможные причины.
На этом этапе может проводиться и аускультация – прослушивание кишечника в области возникновения грыжи. Такой метод диагностики позволяет выявить нарушения моторики кишечника.
Чтобы удостовериться в наличии у пациента грыжи, а также провести дифференциальную диагностику и исключить патологии со схожими симптомами, применяется инструментальное обследование пациента.
- УЗИ-исследование – позволяет получить представление о содержимом грыжевого мешка и выявить осложнения, если они есть.
- Бариевая рентгенография для уточнения дальнейшего лечения. Эта методика позволяет обнаружить изменение в расположении внутренних органов, тем самым определить, из чего сформировалась грыжа.
- Гастроскопия для исследования желудка, пищевода и двенадцатиперстной кишки. Целью исследования является исключение заболеваний, имеющих схожую симптоматику.
Если есть необходимость в уточнении диагноза, а УЗИ и бариевая рентгенография не дают нужного результата, пациента направляют на КТ (компьютерную томографию). С помощью этого метода можно получить четкую и полную патологическую картину, установить отклонения в работе внутренних органов. КТ с успехом применяется и при заболеваниях опорно-двигательного аппарата, например, при остеомиелите.
Во время диагностики врач устанавливает и характер грыжи белой линии живота. Это необходимо, чтобы верно подобрать тактику лечения и снизить степень последствий для пациента. Подробную информацию смотрите в таблице.
| Характер грыжи | Симптомы |
| Вправимая | Образование шишки разной локализации и размера, увеличивающейся при изменении положения тела. Болезненность при пальпации может отсутствовать. Содержимое мешка убирается в брюшную полость. |
| Невправимая | Затрудненное вправление грыжи, сопровождающееся болезненностью. Общее угнетение организма, которое может осложняться наличием запоров и метеоризма. |
| Ущемленная | Лихорадка, острая боль, непроходимость кишечника. Наблюдается нарушение кровообращения в месте образования грыжи. |
Если у пациента выявлена ущемленная грыжа белой линии живота – необходима экстренная операция. В других случаях врач подбирает соответствующую тактику лечения.
В настоящее время единственным эффективным методом для устранения патологии является хирургическое вмешательство. Пластика грыжи с ушиванием дефекта в апоневрозе имеет лишь 10 % рецидивов и характеризуется низкой степенью осложнений. Другие методы, особенно рецепты народной медицины, для лечения грыж любой этиологии не эффективны, зачастую приводят к ухудшению состояния пациента.
Для ушивания грыжи применяют лапароскопический или консервативный (через операционный разрез) методы хирургического вмешательства. Выбор способа зависит от локализации и размера грыж, а также от предпочтений хирурга. Большинство врачей склоняются к традиционной операции, которая дает возможность тактильно ощутить содержимое грыжевого мешка.
Женщинам чаще проводят операцию методом лапароскопии. Связано это с эстетическими соображениями: послеоперационный шов отсутствует, а рубец от проколов практически незаметен.
Кроме мер, направленных на постановку диагноза, больному перед операцией нужно пройти дополнительное обследование, чтобы убедиться в отсутствии противопоказаний к хирургическому вмешательству. Обязательным являются:
- сдача крови и мочи для анализов;
- прохождение ЭКГ, чтобы убедиться в отсутствии патологий сердечно-сосудистой системы;
- аллергические пробы для подбора анестезирующего препарата.
В некоторых случаях за неделю или две до намеченной даты плановой операции назначается курс антибиотиков. Это необходимо, чтобы свести к минимуму риск послеоперационных осложнений. Если пациент проходит лечение другого заболевания, может быть приостановлен курс препаратов, особенно, если они влияют на состав крови.
В день проведения операции запрещено принимать пищу, пить и курить. Непосредственно перед операцией пациент должен дать письменное разрешение на хирургическое вмешательство и анестезию.
В большинстве случаев операции проводятся под местным обезболиванием с использованием метода Вишневского. Однако может быть применен и общий наркоз, если предстоит сложная операция (при грыжах больших размеров или ущемленных).
После достижения анестезирующего действия хирург делает надрез грыжевого мешка для обеспечения доступа к его содержимому. Затем исследует содержимое грыжевого мешка, вправляет выпавший орган в брюшную полость и приступает к пластике брюшных стенок.
В настоящее время для закрытия грыжевых ворот используется метод герниопластики. Пациенту устанавливается сетчатый имплантат, который не дает соединительной ткани расходиться и удерживает выпадающий орган в анатомическом положении.
Молодым мужчинам, организм которых обладает высокими регенеративными свойствами, может проводиться классическое ушивание грыжевых ворот без наложения сетчатого имплантата. Целесообразность такого метода определяется в ходе операции путем оценки состояния соединительной ткани. Если она не истончена, а грыжа имела небольшой размер, то хирург может отказаться от установки армирующей сетки.
Лапароскопический метод основан на проведении операции через проколы кожи. Хирург, в зависимости от локализации и особенностей грыжи, делает 3-4 порта (прокола кожи и мышц) диаметром не больше 1 см. В один из портов устанавливается эндоскоп – специальный прибор с встроенной видеокамерой, изображение с которой передается на монитор. В остальные порты вводится хирургический инструмент.
Операция отличается малой степенью травмирования тканей, лучше переносится большинством пациентов, способствует сокращению реабилитационного периода. Однако такой метод имеет и существенные недостатки:
- малый обзор операционного поля;
- ненадежная фиксация укрепляющей сетки;
- наличие противопоказаний (заболевания сердца или легких).
В сравнении с классическим хирургическим вмешательством, лапароскопия имеет большую частоту рецидивов.
После завершения операции по удалению грыжи белой линии живота пациента переводят на стационарное лечение. Его продолжительность зависит от способа хирургического вмешательства, наличия или отсутствия осложнений и общего состояния больного. После лапароскопической операции пациента могут выписать через 2-3 дня, если же операция проводилась открытым способом или обнаружились осложнения – срок пребывания в стационаре может варьироваться от 10 дней до месяца.
Жалобы пациентов после операции, в основном, связаны с болезненными или неприятными ощущениями в области шва. Это нормальное физиологическое состояние, бояться которого не стоит. Для уменьшения боли врач может назначит обезболивающие препараты.
Кроме болей, пациент может жаловаться на следующие проблемы:
- изменение цвета кожи возле рубца;
- появление синяков и кровоподтеков;
- онемение в области проведения операции или покалывание.
Эти признаки не угрожают жизни и здоровью пациента.
Особое внимание уделяется диете. В первые дни после операции по удалению грыжи белой линии живота рацион должен быть скорректирован так, чтобы исключить возникновение непроходимости кишечника и предупредить повышенное газообразование в органе.
После выхода пациента из больницы необходимо придерживаться рекомендаций врача. В течение месяца-двух занятия спортом и тяжелые физические нагрузки запрещены. Исключение – ходьба, которая препятствует образованию спаек и ускоряет регенерацию тканей.
Мужчинам и женщинам первую неделю необходимо воздержаться от управления автомобилем. Особенно, если были назначены обезболивающие препараты или пациент выписался на другой день после операции.
При возникновении кровотечений, усилении болезненных ощущений, повышении температуры нужно незамедлительно обратиться к врачу.
Из-за роста плода и, соответственно, увеличения размеров матки, у женщин повышается внутрибрюшинное давление. При ослабленном или дефектном апоневрозе это приводит к образованию грыжи белой линии живота. Согласно медицинской статистике, именно у беременных женщин чаще всего выявляется эта патология.
Сложность лечения заключается в невозможности применения обезболивающих препаратов без риска нанесения вреда плоду. Кроме того, хирургическое вмешательство увеличит нагрузку на внутренние органы и системы, поэтому сопряжено с опасностями для женщины в положении. Поэтому, если грыжа выявлена на поздних сроках беременности, то операции не проводят. Исключение – защемление грыжи, которое угрожает жизни больной.
Как правило, грыжа не увеличивается в размерах в течение всего срока вынашивания ребенка, поэтому меры направлены на поддержание здоровья женщины. Врач может рекомендовать:
- ношение специального бандажа;
- исключение физических нагрузок;
- корректировку рациона для нормализации веса.
Кроме этого, нужен постоянный контроль за состоянием здоровья беременной женщины, чтобы не упустить возможное развитие осложнений грыжи белой линии живота. Симптомы, на которые нужно обратить внимание:
- примесь крови в кале;
- частые запоры;
- повышение температуры;
- острая боль в области локализации патологии;
- усиливающееся давление на внутренние органы.
При наличии этих симптомов необходима экстренная операция, независимо от срока беременности.
Если показаний к хирургическому вмешательству нет, то женщина будет рожать в специальном корсете. Он сконструирован таким образом, чтобы снизить нагрузку на область образования грыжи. В этом случае осложнений во время родов, за исключением более сильных болей, не возникает. После рождения ребенка грыжу нужно будет вправить или иссечь в плановом порядке.
Специальной диеты при лечении грыжи нет. Есть ряд рекомендаций, которые нужно соблюдать:
- не пить газированные напитки;
- исключить из рациона копченую и острую пищу;
- не употреблять мясо жирных сортов;
- не принимать в пищу бобовые культуры и грибы.
Рацион питания корректируется таким образом, чтобы снизить газообразование в кишечнике и нагрузку на другие органы. После операции рацион больного состоит из жидких блюд и богатых клетчаткой продуктов. Возвращение к привычному режиму питания должно быть постепенным, с учетом предписаний врача.
Лечение грыжи белой линии живота народными способами неэффективно. Различные травы могут быть полезны, например, при радикулите, но против нарушения целостности апоневроза бессильны.
Некоторые рецепты могут снизить воспалительные процессы в кишечнике, уменьшить болезненность, поэтому рекомендуются для облегчения общего состояния человека.
Повышенное газообразование в кишечнике способствует увеличению внутрибрюшного давления и усугубляет течение грыжи. Для избавления от газов и нормализации моторики кишечника поможет следующий рецепт:
- возьмите 30 г сушеных семян укропа;
- залейте стаканом кипятка;
- настаивайте 5 минут, затем процедите.
Разделите полученный настой на две равные части, одну выпейте утром, вторую вечером. Курс рассчитан на два дня, затем сделайте день перерыва и возобновите прием настоя.
Хорошим противовоспалительным свойством обладают цветки ромашки и календулы. Для приготовления настоя возьмите:
- 20 г сухих цветков;
- 10 г цветов календулы;
- 1,5 стакана воды.
Смешайте растительное сырье, залейте водой и держите на водяной бане 10 минут. Процедите, пейте по половине стакана три раза в день за 30 минут до принятия пищи.
К сожалению, интернет буквально пестрит всевозможными рецептами, большая часть из которых не только бесполезна при лечении патологии, но и способна спровоцировать осложнения или летальный исход. Что нельзя делать при грыже белой линии живота?
- Прикладывать горячие компрессы. Во-первых, они раздражают нервные рецепторы и способны усилить боль в эпигастрии, а во-вторых, если образование грыжи сопровождается гноем, могут спровоцировать сепсис.
- Применять примочки. Эффекта от них не будет, а благоприятное время для посещения врача можно упустить.
- Применять любые рецепты во время беременности без одобрения их врачом. Вы можете навредить ребенку.
Если вам кто-то рассказал о «чудодейственном снадобье» — спросите хирурга о целесообразности применения подобного средства. В большинстве случаев компоненты имеют противопоказания и могут вам навредить.
Чтобы предупредить появление патологии, нужно соблюдать ряд рекомендаций:
- следить за весом, не допускать ожирения;
- избегать малоподвижного образа жизни;
- следить, чтобы не было запоров, особенно у детей;
- заниматься спортом;
- соблюдать технику безопасности при тяжелых работах.
При малейшем подозрении на появление грыжи нужно как можно быстрее обратится к врачу. Хирургическое лечение наиболее эффективно на ранних стадиях формирования патологии.
В некоторых случаях люди не спешат обращаться к врачу и задают вопросы, касающиеся лечения и качества жизни при грыжах белой линии живота. Мы собрали наиболее частые и постараемся на них ответить.
У новорожденного ребенка обнаружили грыжу. Нужна ли операция?
У детей в возрасте до года, в том числе у новорожденных или у грудничка, грыжа белой линии живота сформирована жировой тканью и почти всегда не создает угрозы для жизни малыша. Поэтому операцию лучше отложить и сделать, когда ребенок достигнет возраста 5-7 лет.
Ребенку 7 лет. Врачи диагностировали грыжу, но болей нет. Можно ли обойтись без операции?
Дети этого возраста хорошо переносят анестезию и хирургическое вмешательство. Если откладывать операцию – повышается риск развития осложнений, в том числе защемления грыжи. Родителям необходимо обратиться к врачу, чтобы подобрать подходящую тактику лечения.
Берут ли с грыжей белой линии живота в армию?
Ответ зависит от типа патологии. Если грыжа выпирает в вертикальном положении, увеличивается при кашле или физических нагрузках, а также имеет рецидивирующий характер – призывник освобождается от срочной службы в мирное время. Если же есть грыжевые ворота, а грыжевой мешок отсутствует – в армию берут с категорией Б (годность с ограничениями).
Что со мной будет, если грыжу не лечить?
Без лечения грыжа не исчезнет. Напротив, затягивая с посещением врача, больной рискует столкнуться с осложнениями, включая ущемление, гангрену и разлитой перитонит. Последние две патологии могут привести к смерти.
Можно ли при грыже белой линии живота заниматься спортом?
Тяжелые физические нагрузки могут усугубить ситуацию. Поэтому, если у человека обнаружена грыжа на второй или третьей стадии, лучше отказаться от занятия спортом, не качать пресс. Спортивная ходьба и легкий бег допустимы только с разрешения врача.
Поможет ли бандаж при лечении грыжи?
Как метод лечения – нет. Напротив, поддерживая мышцы брюшной стенки с помощью бандажа, человек расслабляет их, что приводит к большему выпадению органа за пределы брюшной полости. В профилактических целях, особенно при погрузочно-разгрузочных работах и беременности на поздних сроках, бандаж способен предупредить появление патологии.
Предстоит операция, но хотелось бы знать, сколько она длится.
Продолжительность операции в этом случае будет зависеть от ее сложности и применяемого метода. В среднем, хирургическое вмешательство длится от получаса при лапароскопической операции до нескольких часов, если хирург применяет открытый способ.
Можно ли рожать, если врач обнаружил эпигастральную грыжу?
При использовании специального корсета-бандажа рожать можно без особых опасений за свое здоровье. Желательно, чтобы на протяжение беременности женщина проходила регулярное обследование у хирурга по поводу грыжи.
Грыжа белой линии живота может образоваться у человека независимо от пола и возраста. Основные симптомы – образование припухлости, боли, нарушение пищеварения. Единственный эффективный способ лечения – хирургическое вмешательство.
Помните, грыжа не пройдет сама. Лечение методами народной медицины, равно как и игнорирование предписаний врача, могут спровоцировать осложнение и вызвать летальный исход. Напротив, своевременно сделанная операция снижает риск рецидивов и осложнений, позволяет быстрее вернуться к привычному образу жизни.

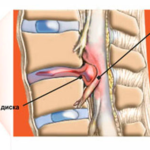
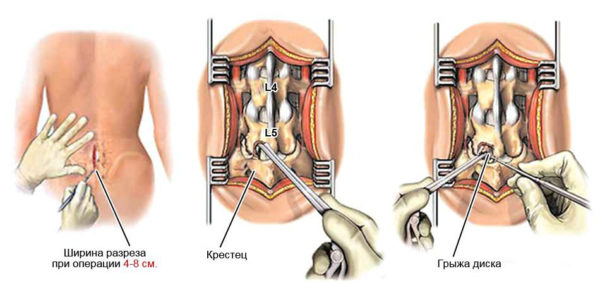
Для защиты от износа позвонков, эволюция расположила между ними межпозвоночный диск (он состоит из пульпозного [студенистого] ядра и фиброзного кольца), а так как диск не снабжён кровеносными сосудами, но для функционирования необходимо питание, то тело позвонков сверху и снизу покрыто хрящом, который его обеспечивает.
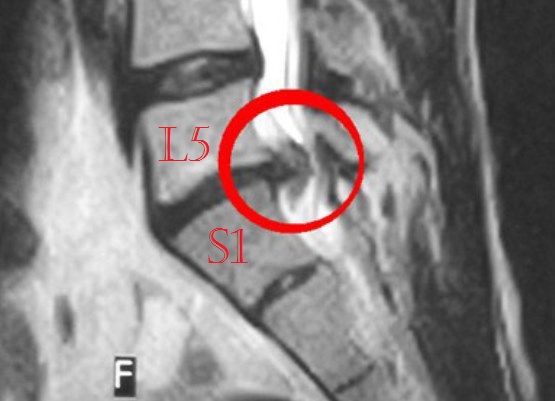
- Как выглядит грыжа межпозвоночного диска L 5 S 1
- Каковы причины её происхождения?
- Грыжа диска L5 S1: лечение
- Процедуры при лечении грыжи диска
Самая большая нагрузка, оказывается, как раз на область перехода поясничного отдела в крестцовый. Все позвонки поясничного отдела обозначаются « L », что с латинского расшифровывается как « lumbar » — «поясничный», а « S » — « sacrum » — «крестцовый». Таким образом, L 5 – это последний позвонок поясничного отдела, а S 1 – первый крестцового. И именно на этот межпозвоночный диск, наибольшая нагрузка. Причём, даже находясь в положении лёжа, диск будет испытывать напряжение.
Так вот, чем больше оказывается на это отдел нагрузки, тем сильнее уплотняется хрящ, что приводит к снижению или вовсе, нарушению питания диска. Как результат, ядро теряет свои амортизирующие свойства и выпячивается. Сложнейший вариант развития событий, это выпячивание и разрыв диска в позвоночный столб, это состояние требует немедленного хирургического вмешательства. В других же случаях, чаще всего, используют консервативное лечение.
Классификация грыж межпозвоночного диска L 5 S 1 проводится в зависимости от стороны выпячивания центра диска(ядра):
- Парамедиальная(вправо или влево от спинного мозга[СМ])
- Дорсальная(в область спинномозговых нервов)
- Медианная(из центра в спинномозговой канал)
- Циркулярная(по поверхности спинномозгового канала)
Основная — в нарушении обмена веществ, при таком заболевании, как остеохондроз.
- невылеченный сколиоз
- травмы позвоночника
- ожирение
- усиленная физическая нагрузка на позвоночный столб
- врождённые заболевания позвоночника
- анатомическое строение угла пояснично-крестцового отдела
Чаще симптомы классифицируют по видам грыж:
Парамедиальная – сильная, жгучая боль и онемение в паховой области; учащённые позывы и, одновременно, тяжёлое мочеиспускание и дефекация.
- Дорсальная – боль, отдающая в ягодичную область, тазобедренный сустав, при осложнении вниз до пальцев; неудобство в положении сидя; «прострел» в момент чихания, смеха или при кашле; ноги быстро утомляются, изменяется походка, снижение мышц голени и бедра.
- Медианная – боль от поясницы, вниз по бедру к стопе; снижение либидо, контроля над ногами; нарушение мочеиспускания и дефекации.
- Циркулярная – боль в поясничном отделе даже в покое, слабость и покалывание в нижних конечностях; трудное мочеиспускание и дефекация; в тяжёлых случаях паралич нижних конечностей.
- Консервативное лечение (без назначения операции)
- Хирургическое лечение (когда имеются показания для операции, в том числе если есть прогресс заболевания при адекватном лечении)
Консервативное лечение предполагает применение групп препаратов, таких как:
Противовоспалительные (уменьшающие воспаление и боль),(Диклофенак, Мовалис, Ревмоксикам, Вольтарен и др.)
- Миорелаксанты (расслабляющие мышцы, снимающие спазм), (Мидокалм, Спазмалгон, Сирдалуд, Баклофен и др.)
- Противоотечные (снимают местный отёк тканей в области грыжи), ( L -лизин, Лазикс, и др.)
- Хондропротекторы (восстанавливающие хрящевую структуру), (Алфлутоп, Мукосат, Хондроксит, Хондролон и др.)
- В стационаре проводят новокаиново-глюкокортикоидную блокаду, снижающую местную боль, препарат вводят в ткани, располагающиеся около грыжи
- Препараты витамина В1, В6, В12 (улучшающие проведение импульса по защемлённому нерву, в результате грыжи)
- Физиотерапевтическое лечение (магнитотерапия, электрофорез, ультразвук, электромиостимуляция) – приводит к улучшению местного кровообращения, снимает отёк. Но в некоторых случаях увеличивает болевой синдром, поэтому стоит внимательно и осторожно относиться к данной процедуре.
- Массаж – достаточно 8-10 сеансов, мягкого массажа для улучшения состояния. Главное, при его проведении, не должно быть резкой и сильной боли. При увеличении болей в области грыжи, проведение процедур прекращают.
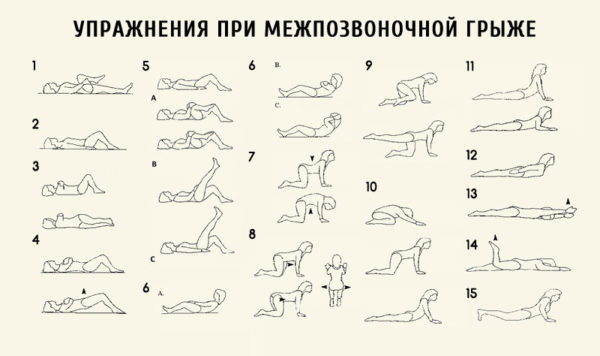
- Лечебная физкультура – упражнения в виде наклонов, вращений, поворотов, но используются только после снятия острого периода проявления грыжи и устранения болей.
- Мануальная терапия – более эффективна, если помимо грыжи межпозвоночного диска имеется смещением межпозвонкового сустава, и в сочетании с постизометрической релаксацией. Достаточно от 2 до 8 сеансов. Но важно, чтобы все манипуляции с позвоночником были максимально мягкими, иначе, возможно повредить грыжу ещё сильнее, что не приведёт к выздоровлению, а прибавит осложнения. Необходимо тщательно выбрать специалиста.
- Фармакопунктура – точечное введение лекарственных препаратов, в точки акупунктуры. Места введения определяются дипломированным специалистом индивидуально, что повышает эффективность процедуры.
- Постизометрическая релаксация – при проведении грамотным специалистом, после первого же сеанса снижается боль, за счёт расслабления мышц.
- Гирудотерапия – достаточно эффективная процедура. Применение медицинских пиявок благоприятно сказывается на лечении за счёт ферментов, которые она впрыскивает при проведении сеанса. Они позволяют рассосать тот участок грыжи, который выпал в спинно-мозговой канал, а также улучшают обмен веществ и местное кровообращение, что способствует восстановлению повреждённых структур позвонков.
- Энзимная терапия – позволяет растворить компоненты грыжи (до 50%) в результате введения поликомпонентных ферментов. Важно обратиться к опытному специалисту, от этого зависит эффективность итога.
- Иглорефлексотерапия – направлена на снижение или полное устранение болей в спине. При правильном проведении квалифицированным персоналом.
Криотерапия – применение жидкого азота для местного охлаждения. Повышает функцию тканей к восстановлению, ускоряет кровообращение в поражённом участке, что снижает отёк, улучшая состояние пациента. Повысить эффективность этой процедуры можно при применении её в комплексе с другими методами.
- Лазеротерапия – безопасный метод, менее эффективный чем другие приводящие к рассасыванию грыжи.
- Вспомогательная терапия с использованием корсета, в острых состояниях
Не стоит самостоятельно пытаться использовать все вышеперечисленные методы, без обращения к специалисту. Для постановки диагноза и определения максимально щадящего режима, необходима консультация квалифицированного врача.
При правильном лечении, о межпозвоночной грыже можно будет забыть на долгое время. В то время как самолечение может привести к непоправимым результатам и сложнейшим осложнениям, заканчивающим летальным исходом.
источник
Парамедианная грыжа — патология межпозвонковых дисков с их смещением внутрь канала позвоночника, что провоцирует одностороннюю или двухстороннюю компрессию спинного мозга. Следствием заболевания может быть инвалидность пациента, поскольку сдавливаются нервы и спинной мозг. Из всех видов грыжи парамедианная регистрируется в 70% случаев.
Парамедианная грыжа — патология межпозвонковых дисков с их смещением внутрь канала позвоночника, что провоцирует одностороннюю или двухстороннюю компрессию спинного мозга.
Причинами грыж разных отделов позвоночника, в том числе и парамедианной, могут быть:
- травмы (в группе риска жертвы ДТП, перенесшие «хлыстовую травму», когда был резкий рывок головы вперед и назад);
- чрезмерные физические нагрузки;
- сидячая работа или длительное пребывание в положении стоя;
- перенесенная в детстве дисплазия тазобедренного сустава;
- другие заболевания позвоночника (остеохондроз, сколиоз);
- избыточная масса тела;
- возрастные изменения обменных процессов в диске;
- наследственная предрасположенность;
- вредные привычки.
Последствия травмы или дисплазии ТБС проявляются спустя несколько лет. При неправильном лечении дисплазии перекашивается таз, что впоследствии становится причиной межпозвоночных грыж поясничного отдела.
Остеохондроз по-другому называют «старением позвоночника». Это значит, что межпозвоночные диски теряют эластичность, поэтому часто остеохондроз предшествует грыжам. Потерю эластичности дисков провоцируют и вредные привычки: никотин снижает уровень кислорода в крови, и диски получают недостаточно важных элементов для правильного функционирования.
Остеохондроз по-другому называют «старением позвоночника». Это значит, что межпозвоночные диски теряют эластичность, поэтому часто остеохондроз предшествует грыжам.
Диагностика проводится на основании клинических признаков и рентгенологического исследования. Полную картину поврежденного участка позвоночника дают МРТ или КТ, четко определяющие расположение секвестров (участков омертвевшей ткани) и показывающие степень сдавливания корешков. Рентгенологическое исследование с использованием контрастного материала, который вводится в пространство вокруг спинного мозга, называется миелографией и используется редко, поскольку введение йодосодержащего препарата через поясничный прокол имеет побочные эффекты.
Грыжа может образоваться в любом участке позвоночника, при этом большинство симптомов одинаковы у больных с разной локализацией патологии.
К таким симптомам относятся:
- боли разной интенсивности в пораженном участке позвоночника;
- нарушение подвижности и скованность движений;
- нарушение чувствительности конечностей.
При патологии шейного отдела к перечисленным симптомам добавляется боль в шее, отдающая в лопатку, боль по локтевому краю, достигающая 5 пальца, парестезия предплечья по локтевой поверхности и его лучевому краю, ослабление супинаторного рефлекса (способности фиброзного кольца позвоночного диска сжиматься и растягиваться для обеспечения движения) и гипотрофия двуглавой мышцы (уменьшение ее объема, что ведет к неполноценному функционированию мышцы). Симптоматика становится более выраженной при движениях головой.
Боль и нарушение подвижности – основные симптомы парамедианной грыжи.
Парамедианная патология грудного отдела встречается крайне редко, поэтому при болях в грудной клетке следует пройти обследование на наличие других заболеваний (пневмонии, стенокардии, инфаркта миокарда и др.).
Поражения поясничного отдела позвоночника встречаются чаще всего. Большие размеры грыжи провоцируют сдавливание сразу нескольких корешков, что усиливает симптоматику заболевания. Кроме стреляющих болей в ноге и пояснице, появляется дерматомная гипелгезия (снижение чувствительности близлежащих тканей к боли), периферические парезы, ослабление глубоких рефлексов или их полное отсутствие.
Бывает и отек тканей вокруг пораженного участка позвоночника. Нарушение артериального кровотока приводит к спинальному инсульту, который является причиной паралича.
Классификация грыж осуществляется по их локализации. Относительно средней линии парамедиальная грыжа может быть левосторонней, правосторонней или медианной.
При данной патологии разрывается фиброзное кольцо диска (волокнистое образование, защищающее ядро), и содержимое пульпозного ядра — гелеобразная масса, заполняющая просвет диска, -выпячивается влево от центра позвоночного столба. Такая грыжа может спровоцировать сдавливание отростков спинного мозга и отходящих от него нервных корешков. Чаще всего поражается поясничный отдел позвоночника.
Из осложнений чаще случаются защемление нерва, которое может стать причиной парезов (снижения силы мышц), и параличи, а также утрата контроля над мочеиспусканием и дефекацией.
При левосторонней парамедиальной грыже разрывается фиброзное кольцо диска и содержимое пульпозного ядра.
Правосторонняя грыжа является аналогом левосторонней патологии позвоночного диска, только со смещением вправо. При обеих разновидностях грыжи боль распространяется по обе стороны позвоночного столба, но при пальпации острые болевые ощущения появляются с той стороны, куда выпячивается ядро.
Грыжи классифицируются еще и в зависимости от того, куда направлено грыжевое выпячивание относительно спинномозгового канала. Задняя правосторонняя или левосторонняя грыжа характерна тем, что выпячивание пульпозного ядра направлено к спинномозговому каналу. Клинические проявления могут отсутствовать в начале заболевания и нарастают по мере увеличения компрессии спинного мозга до всех признаков полного поперечного сдавливания. Другое название данной патологии — дорзальная грыжа.
Латеральная грыжа направлена к межпозвонковому отверстию. Симптомы, как и при предыдущей разновидности, зависят от степени вдавливания нервного корешка. Секвестрированная грыжа диагностируется, когда фрагмент диска полностью выпадает в просвет спинномозгового канала. Выраженность симптоматики зависит от размера секвестра.
При обеих разновидностях грыжи боль распространяется по обе стороны позвоночного столба, но при пальпации острые болевые ощущения появляются с той стороны, куда выпячивается ядро.
Грыжи делят и относительно того, в каком участке позвоночника они локализуются. Чаще всего поражается поясничный отдел позвоночника, особенно уязвимым является диск L5-S1. Хотя его позвонки крепкие, но нагрузка на них самая большая, независимо от положения тела. При этой патологий часто развиваются осложнения.
Диск L4-L5 по частоте поражения стоит на втором месте. Выпячивание пульпозного ядра между этими двумя позвонками происходит по причине неправильной осанки, являющейся следствием сидячей работы, длительного пребывания в одном положении, т. к. при этом нагрузка на данный отдел позвоночника утраивается. Если при грыже диска L5-S1 лечение только оперативное, то во втором случае достаточно консервативных методов.
Такая грыжа является разновидностью патологии, при которой выпячивание направлено в сторону спинномозгового канала, но локализуется оно и по центру относительно средней линии, и сбоку от нее.
Самой тяжелой разновидностью грыжи является двусторонняя (билатеральная) грыжа, которая характеризуется тем, что выпячивание диска направлено по центру и сбоку, а корешковый синдром при этом проявляется ущемлением нерва с обеих сторон. Она труднее всего поддается лечению и дает больше всего осложнений.
Первым этапом лечения всех видов парамедиальных грыж при их своевременной диагностике является использование консервативных методов, и только при отсутствии желаемого эффекта применяются радикальные методы.
Медикаментозное лечение проводится посредством введения нестероидных препаратов, которые снимают воспаление, снижая при этом и болевые ощущения. Если боли сильные, то дополнительно назначаются обезболивающие средства.
Миорелаксанты снижают тонус скелетной мускулатуры, чтобы уменьшить двигательную активность. Кортикостероиды устраняют боль, снимают воспаление, отечность тканей. Хондропротекторы замедляют процессы разрушения костной ткани, нормализуют водно-солевой процесс в ядре. Используются и гомеопатические препараты, устраняющие отечность, улучшающие питание зажатого нерва.
Медикаментозное лечение проводится посредством введения нестероидных препаратов, которые снимают воспаление, снижая при этом и болевые ощущения.
Консервативное лечение состоит и из физиотерапевтических процедур, в том числе массажа и гирудотерапии. Техника массажа при такой грыже отличается от классической. Это связано с тем, что надавливание на нервные корешки провоцирует сильную боль. Вместо давления лучше использовать легкие похлопывания, а проводить процедуры в период рецидивов совсем не рекомендуется. При данном заболевании хорошо зарекомендовали себя гидромассаж и вакуумный массаж.
Гирудотерапия и иглоукалывание тоже дают положительный результат. Ферменты, выделяемые пиявками, благотворно влияют на трофику тканей и нервных волокон. Иглоукалывание помогает снять боль, отеки, не вызывает аллергии, нормализует сон. Чувство расслабленности улучшает общее самочувствие пациента.
Физиотерапия при грыже включает в себя электротерапию, диадинамотерапию (лечение посредством электрического тока частотой 50-100 Гц), интерференцию (лечение переменными токами разной частоты), электрическую нейростимуляцию через кожу, магнитотерапию, лазеротерапию, ультрафиолетовое облучение, бальнеотерапию (лечение минеральными водами).
Если диагностирована парамедианно-фораминальная грыжа, при которой патологическое выбухание направлено в фораминальное пространство, где расположены нервные корешки спинного мозга, и сдавливает их, а консервативные методы лечения не дали результата, выполняется оперативное вмешательство.
Другие показания к радикальным методам лечения:
- синдром конского хвоста (конский хвост — это пучок спинномозговых нервов, находящийся на уровне первого поясничного позвонка, сдавливание которого чревато параличом обеих ног);
- нарастание парапареза (уменьшения мышечной силы обеих конечностей) как следствие сдавливания корешка;
- сильные постоянные боли;
- секвестры (участки омертвевшей ткани) в диске.
Во время операции рассекаются мягкие ткани, удаляется часть диска или весь диск, резекцируется задняя продольная связка и выполняется стабилизация позвоночного столба костным трансплантатом.
Если при парамедианно-фораминальной грыже консервативные методы лечения не дали результата, выполняется оперативное вмешательство.
Результат операции зависит от поведения пациента в послеоперационный период. Могут развиться такие осложнения, как отягощенный остеохондроз, стеноз позвоночника, который провоцируется рубцами и спайками, эпидурит (воспаление оболочки спинного мозга), рецидив грыжи, паралич.
Реабилитация должна проводиться под контролем врача, но важную роль играет самоорганизация пациента. После операции на протяжении 3-4 недель запрещены физические нагрузки, нельзя садиться, резко поворачивать туловище, спать на мягкой поверхности.
Физиотерапевтические процедуры не рекомендуется начинать раньше третьей недели после операции. Рекомендуется вести здоровый образ жизни, правильно питаться.
Профилактика рецидивов проводится посредством систематических физических упражнений, которые призваны сохранить подвижность позвоночного столба, укрепить осанку и мышцы спины.
Иногда после реабилитационного периода больному рекомендуется ношение корсета. Тучным пациентам следует избавиться от избыточной массы тела.
Физиотерапевтические процедуры, которые использовались при консервативном лечении, эффективны и в качестве профилактики заболевания.
источник
Межпозвонковая грыжа – одна из наиболее распространенных опорно-двигательных патологий, которая может развиться в любом возрасте, но обычно проявляется у пациентов старше 30 лет. Чаще всего поражение локализуется в нижних отделах позвоночного столба, реже в грудном и шейном, что связано с анатомическими особенностями позвоночника. Существует несколько разновидностей заболевания, в число которых входят парамедианные (парамедиальные) грыжи – опасные патологии, способные вызвать осложнения и неприятные последствия для здоровья. Как проявляется парамедианная грыжа, и можно ли ее вылечить?
Механизм развития грыжи заключается в выпячивании межпозвонкового диска – элемента опорно-двигательного аппарата, который обеспечивает позвонкам эластичность и подвижность. Он состоит из фиброзной оболочки и полужидкого (пульпозного) ядра, и при серьезном выпирании за пределы позвоночника твердая оболочка теряет целостность, а содержимое центра выходит наружу. Это вызывает серьезные нарушения работы позвоночника, в сложных случаях ведет к расстройству функций внутренних органов и инвалидности. Нижние отделы позвоночного столба несут на себе наибольшую нагрузку, поэтому чаще всего грыжа поражает эти участки, реже встречается в грудном и шейном отделе.
В зависимости от клинического течения и характеристик патологии, межпозвоночные грыжи делятся на несколько видов – дорзальная, циркулярная, медиальная и парамедиальная. Парамедиальная разновидность заболевания характеризуется выпячиванием центра межпозвонкового диска вправо или влево от спинномозгового канала, что может вызвать компрессию спинномозговых корешков.
Для справки! Парамедианная грыжа – одна из наиболее опасных разновидностей заболевания, так как сжатие спинного мозга может вызвать синдром «конского хвоста», нарушения чувствительности и функций органов пищеварения.
Классификация парамедиальных грыж основывается на локализации патологического процесса и клинических особенностях его течения. В перечень наиболее распространенных разновидностей заболевания входят:
- медиально-парамедиальная расположена по центру позвоночного столба, но переходит на боковые участки;
- парамедиальная локализуется четко с правой или с левой стороны;
- парамедиальная секвестированная – пульпозная часть хрящевого тела диска частично или полностью проникает в спинномозговой канал;
- парамедианно-фораминальная направлена в сторону спинномозговых корешков;
- вентральная грыжа выпячивается вперед, по направлению от центральной части позвоночника наружу;
- дорсальная – выпячивание направлено в сторону спинного мозга;
- билатеральная поражает позвоночный столб с обеих сторон;
- задняя в основном располагается в задней части тела межпозвоночного диска;
- циркулярная опоясывает тело межпозвоночного диска по кругу.
По месту локализации грыжи бывают право- и левосторонними, а также могут располагаться на определенном участке позвоночного столба. Правосторонние грыжи поражают нервы, которые отвечают за функционирование правой стороны тела, а левосторонние, соответственно, левой стороны, но такое деление является условным, так как при распространении патологического процесса нарушения могут проявляться как с одной, так и с другой стороны.
При постановке диагноза рядом с названием патологии ставится буква и цифра, которые определяют точное местоположение грыжи в позвоночном столбе. Чаще всего она локализуется в нижней части поясничного или шейного участков, вызывая разные симптомы и нарушения.
| Локализация грыжи | Особенности |
|---|---|
| Шейный отдел (С5-С6) | Патология развивается вследствие слабости мышечного корсета и высокой подвижности позвонков на этом участке позвоночного столба при воздействии внешних негативных факторов. Чаще всего причиной грыжи становятся механические повреждения и травмы, особенно хлыстовые – возникают при резком запрокидывании головы назад и вперед |
| Шейный отдел (С6-С7) | Основная причина грыжи – нестабильность шейного отдела позвоночного столба, но иногда оно может возникать и при других нарушениях работы опорно-двигательной системы, включая остеохондроз, воспалительные процессы в мягких тканях, физиологические аномалии и т.д. |
| Поясничный отдел (L4-L5) | Чаще всего поражение встречается у людей, которые занимаются сидячей работой – фиксированное положение позвоночного столба увеличивает нагрузку на позвонки и диски, ухудшает кровообращение и обменные процессы, что ведет к нарушению целостности дисков и развитию грыжи |
| Поясничный и крестцовый отдел (L5-S1) | Наиболее распространенная разновидность патологии, которая связана с повышенными нагрузками на эту часть позвоночного столба, и способна вызвать серьезные осложнения – неврологические расстройства, дисфункции внутренних органов, проблемы с двигательной активностью |
Для справки! В грудном отделе позвоночника грыжевые поражения развиваются реже всего, так как нагрузки на него сравнительно небольшие, а позвонки и межпозвоночные диски менее подвижны.
Парамедианные грыжи развиваются под влиянием факторов, которые оказывают негативное воздействие на метаболические процессы и микроциркуляцию крови в тканях позвонков и межпозвоночных дисков, а также ухудшают работу опорно-двигательного аппарата. В число причин патологии входят:
- нарушения осанки и заболевания позвоночника (остеохондроз, протрузия, искривление позвоночного столба);
- врожденные аномалии строения позвоночного столба;
- дисплазия тазобедренных суставов, перенесенная в детском возрасте, особенно при отсутствии лечения или неправильной терапии заболевания;
- чрезмерные физические нагрузки, механические повреждения, травмы и ушибы;
- сидячая работа, малоподвижный образ жизни;
- возрастные изменения в организме;
- вредные привычки, которые нарушают кровообращение и снижают уровень насыщения тканей кислородом (курение, злоупотребление кофеином и алкоголем);
- несбалансированное питание, необходимых для нормального функционирования позвоночника веществ, витаминов и микроэлементов в рационе;
- наследственная предрасположенность;
- нарушение гормонального фона и работы эндокринной системы.
Важно! Некоторые патологические процессы (механические повреждения позвоночника, перенесенные в детстве заболевания опорно-двигательного аппарата и т.д.) могут проявиться через несколько лет различными заболеваниями позвоночника, в том числе межпозвоночной грыжей.
Признаки парамедиальной грыжи зависят от локализации, стадии и клинического течения заболевания. Общие проявления патологии включают:
- боли в области поражения, которая может носить разную интенсивность и характер (тянущая, ноющая, тупая и т.д.);
- хруст, щелчки и скованность при движениях;
- неврологические проявления – онемение, затекание, ощущение «мурашек», слабость и покалывание в конечностях, парезы и параличи.
Если вы хотите более подробно узнать, как определить грыжу позвоночника, а также рассмотреть основные признаки заболевания и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Ключевой симптом заболевания – болевые ощущения, которые на начальных стадиях возникают после физической активности, при неловких движениях и мышечном напряжении (кашель, чихание, смех и т.д.). По мере развития патологического процесса поврежденный диск пережимает нервные окончания, дискомфорт становится более интенсивным, возникают прострелы – острые приступы боли, продолжающиеся от нескольких секунд до нескольких часов, иногда суток. Он распространяется по ходу пораженного нерва, может иррадиировать в близлежащие органы и серьезно ухудшает качество жизни.
Дополнительные симптомы патологического процесса зависят от того, в какой части позвоночника находится пораженный диск – шейном, грудном или поясничном отделе.
| Отдел позвоночника | Изображение | Дополнительные проявления грыжи |
|---|---|---|
| Шейный отдел |  |
Головокружение, боли в голове; слуховые и зрительные расстройства (шум в ушах, «мурашки» и пелена перед глазами); покраснение или побледнение лица, онемение кожных покровов; ухудшение памяти и внимания; нарушения работы верхних конечностей |
| Грудной отдел |  |
Покалывание, онемение, расстройство чувствительности в руках или ногах; боли в области желудка или грудной клетки; нарушения пищеварения и выделительной функции |
| Поясничный отдел |  |
Неприятные ощущения в ягодицах, бедрах, верхней части ног; расстройства двигательной активности ног (хромота, парезы, параличи); мышечная слабость; дисфункция кишечника и мочевого пузыря; нарушения менструального цикла у женщин и эрекции у мужчин |
Внимание! Симптомы парамедиальной грыжи могут «маскироваться» под проявления других заболеваний – артериальной гипертензии, расстройств пищеварительного тракта, инфаркта миокарда и болезней мочевыводящих путей.
Парамедианная грыжа – серьезное заболевание, которое может привести к нарушениям работы всего опорно-двигательного аппарата, проблемам с двигательной активностью и выполнением элементарных бытовых задач. Больные с этим диагнозом часто испытывают сильные боли, которые ухудшают качество жизни, вызывают бессонницу, депрессию и хроническую усталость. В запущенных случаях возможны параличи и парезы конечностей, частичные или полные, мышечная атрофия и инвалидность.
Наиболее опасное осложнение патологии – компрессия и травмы спинного мозга. Из канала, который находится в центре позвоночного столба, выходят нервные окончания, отвечающие за иннервацию и функционирование внутренних органов. При поражении этих структур возможно развитие синдрома «конского хвоста» – заболевания, связанного с повреждением нервного пучка, расположенного в нижней части спины, и вызывающего недержание мочи и кала, нарушения половой функции и работы других органов брюшной полости.
Лечением парамедиальных грыж занимается врач-вертебролог или хирург, а постановка диагноза проводится в несколько этапов. Для начала следует обратиться к терапевту, который проведет внешний осмотр и пальпацию пораженных участков, сбор жалоб и анамнеза, после чего направит больного на дополнительные исследования.
- Рентген. Один из ключевых методов диагностики заболеваний позвоночника, позволяющий выявить грыжу, определить место ее локализации и особенности клинического течения.
- КТ и МРТ. Наиболее информативные, но дорогостоящие методы диагностики, с помощью которых можно выявить патологический процесс на любых стадиях, оценить состояние позвоночника и близлежащих тканей.
- УЗИ с допплером. С помощью допплера врачи выявляют нарушения кровотока в артериях, вызванные компрессией нервных корешков. Обычное УЗИ при грыжах используется редко – как правило, для исключения других заболеваний, имеющих схожую с грыжей симптоматику.
- Электромиография. Электромиография дает возможность оценить состояние мышц, проводимость между волокнами и нервными корешками, которая часто нарушается при патологических процессах в позвоночнике.
Если вы хотите более подробно узнать, что лучше УЗИ позвоночника или МРТ, а также рассмотреть преимущества и противопоказания, вы можете прочитать статью об этом на нашем портале.
Иногда вместе с инструментальными методами исследования больным показаны другие диагностические процедуры: клинические анализы крови и мочи, консультации узких специалистов – невролога, иммунолога и т.д.
Важно! Грыжа не имеет специфических признаков, которые позволяют поставить диагноз исключительно на основе жалоб пациента, поэтому терапия назначается только после комплексного исследования.
Лечение патологий позвоночника – продолжительный процесс, который включает несколько этапов и разные методы лечения, включая консервативную терапию, физиотерапевтические процедуры, ЛФК.
Лекарственные препараты при грыже используются для устранения симптомов патологии, улучшения состояния тканей и работы опорно-двигательного аппарата, укрепления иммунитета.
| Группа лекарственных средств | Препараты | Изображение | Терапевтическое воздействие | Особенности применения |
|---|---|---|---|---|
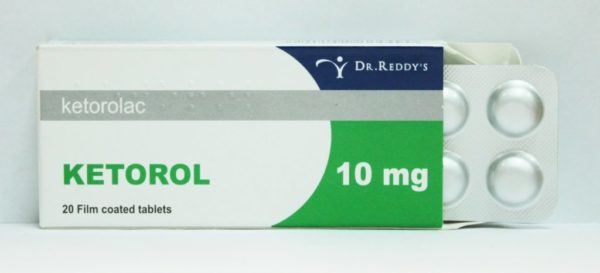
| Обезболивающие и анальгетики | «Баралгин», «Кеторолак», «Кетанов», «Кетотифен» | Снимают болевой синдром, облегчают общее состояние | По 1-2 таблетке 3 раза в день не более трех дней подряд. Противопоказания: язвенные поражения ЖКТ, тяжелые почечные и печеночные дисфункции, беременность, лактация, индивидуальная непереносимость | |
| Нестероидные противовоспалительные препараты | «Ибупрофен», «Индометацин», «Мовалис» | Устраняют дискомфорт, уменьшают воспалительный процесс | 1 таблетка через 6-8 часов, применять не более пяти дней подряд. В число противопоказаний входят заболевания ЖКТ, почечная и печеночная недостаточность, сердечно-сосудистые расстройства, аллергические реакции | |
| Миорелаксанты | «Мидокалм», «Баклофен», «Сирдалуд» | Снимают мышечный спазм, высвобождают зажатые нервные окончания | 1-3 таблетки 2-3 раза в сутки, курс лечения зависит от клинического течения болезни. Препараты не применяются при миастении (слабости мышц), индивидуальной непереносимости, возрасте до 3-х лет, беременности и лактации | |
| Хондропротекторы | «Артра», «Терафлекс», «Хондроксид» | Защищают ткани межпозвоночных дисков, способствуют их регенерации | По 1 таблетке два раза в день, курс лечения длительный (от нескольких недель до нескольких месяцев). Противопоказания: аллергические реакции, тяжелые болезни почек и печени, беременность, возраст до 15 лет |
При приеме лекарственных средств для борьбы с симптомами парамедиальной грыжи необходимо внимательно прочитать инструкцию – каждый препарат имеет побочные эффекты и особенности использования.
Физиотерапевтические методы при парамедианной грыже включают электрофорез с лекарственными средствами (обезболивающие препараты, вытяжки из лекарственных растений), магнитотерапию, УВЧ, облучение ультрафиолетом, озокеритовые и грязевые аппликации. Процедуры улучшают кровообращение, состояние хрящевых и костных тканей, снижают риск осложнений и рецидивов заболевания. Кроме того, больным с грыжей рекомендуется акупунктура, массаж и вытяжение позвоночника, но подобные терапевтические мероприятия должен проводить опытный специалист, иначе возможно ухудшение состояния и серьезные последствия для здоровья.
Важно! Физиотерапевтические методы используются в периоды ремиссии, после купирования острых болевых ощущений и воспалительного процесса.
ЛФК – основной метод лечения парамедиальной грыжи, а его цель заключается в укреплении мышечного каркаса, улучшении кровообращения и трофики тканей. Комплекс упражнений разрабатывает врач в зависимости от клинического течения заболевания и особенностей организма больного, а выполнять их нужно ежедневно в течение 1-1,5 месяца с соблюдением ряда важных правил.
- Начинать нужно с небольших нагрузок, постепенно увеличивая двигательную амплитуду и переходя к упражнениям с утяжелением.
- Занятия не должны вызывать дискомфорта – при резкой боли или других неприятных ощущений следует прекратить тренировки и немного отдохнуть.
- Упражнения выполняются медленно, без резких движений, прыжков или толчков.
- Каждая из форм грыжи имеет ряд движений, которые относятся к противопоказаниям – при поражении шейного отдела запрещено резкое закидывание головы назад, а при грыже позвоночника нельзя наклоняться назад.
Первые результаты от ЛФК при поражениях позвоночника появляются только через несколько недель, поэтому больному нужно набраться терпения и строго выполнять врачебные рекомендации.
Хирургическое вмешательство при парамедианной грыже применяется в тяжелых случаях, когда у больного наблюдаются сильные боли, нарушения двигательной активности или дисфункции внутренних органов. В ходе операции хирург удаляет пораженный диск или его часть, при необходимости заменяет его искусственным. Для проведения вмешательства могут использоваться классические хирургические методики или лазер – лазерная вапоризация подразумевает выпаривание части диска при помощи специального оборудования. После операции больной ощущает облегчение практически сразу, но для полного восстановления функций позвоночника необходим длительный период реабилитации.
Приступы боли при парамедианной грыже доставляют серьезный дискомфорт и лишают трудоспособности, но при правильном поведении неприятные ощущения можно снять, и достаточно быстро вернуться к привычному образу жизни.
Шаг 1. Лечь на жесткую поверхность в удобном положении, максимально снизив нагрузку на поврежденный участок позвоночника. Постельный режим следует соблюдать не менее трех дней.
Шаг 2. Принять анальгетик или нестероидное противовоспалительное средство в возрастной дозировке – наиболее эффективными считаются «Кеторол», «Мовалис», «Индометацин», «Диклак». Можно воспользоваться согревающими, раздражающими или обезболивающими препаратами местного воздействия («Диклофенак», «Фастум гель», «Вольтарен гель») или приложить к больному месту теплый компресс.
Самые простые рецепты согревающих компрессов:
- смешать столовую ложку натертого корня хрена с таким же количеством растительного масла, нанести на больное место, закрыть пленкой, утеплить, оставить на полчаса;
- залить кипятком 1-2 горсти свежих березовых листьев, оставить на 10 минут, обложить ими пораженную область и держать 3-4 часа;
- размешать в стакане воды 100-150 г красной глины, немного прогреть на слабом огне, добавить столовую ложку керосина, перемешать, слепить из получившейся массы лепешку и приложить к пораженному месту на час.
Если компресс доставляет сильный дискомфорт, его нужно немедленно снять и смыть остатки теплой водой.
Шаг 3. После устранения неприятных ощущений обратиться к врачу и пройти диагностику организма для определения локализации и клинических особенностей течения грыжи.
Внимание! Если прием обычных лекарственных препаратов не дает необходимого эффекта, больного следует показать врачу как можно скорее – это позволит избежать поражения спинного мозга и других серьезных осложнений.
Для профилактики парамедиальной грыжи нужно вести правильный образ жизни, сбалансировано питаться и заниматься легкой физической активностью, по возможности избегая перегрузок позвоночного столба. Людям, которые занимаются сидячей работой, рекомендуется следить за осанкой, время от времени делать легкую гимнастику, разминать мышцы и восстанавливать нарушенное кровообращение с помощью легкого самомассажа. Людям, которые входят в группу риска по заболеваниям опорно-двигательного аппарата, следует отказаться от потенциально опасных и экстремальных видов спорта, а также раз в несколько месяцев проходить профилактические осмотры позвоночника у специалиста.
Парамедианная грыжа – опасное нарушение работы позвоночника, которое нельзя игнорировать, иначе оно может вызвать неприятные последствия вплоть до инвалидности. При соблюдении врачебных рекомендаций и внимательном отношении к своему здоровью можно значительно снизить проявления заболевания, предотвратить его рецидивы и нормализовать работу опорно-двигательного аппарата.
источник
Парамедиальная грыжа диска представляет собой патологию, при которой часть межпозвоночных дисков смещается в канал позвоночника, что приводит к компрессии спинного мозга с одной или двух сторон. Причинами заболевания являются травмы или хронические дегенеративные заболевания позвоночника:
Стоит отметить, что этот вид грыж достаточно распространён и считается самым опасным для здоровья человека, поскольку может привести к инвалидности.
операция, анестезиологическое пособие, перевязки, медикаменты, питание и пребывание в стационаре, наблюдение хирургом в послеоперационном периоде.
- стойкие и выраженные симптомы сдавления спинномозговых нервов грыжей межпозвонкового диска, не поддающиеся консервативной терапии
- желание пациента избавиться от болевого синдрома
Классификация парамедиальных грыж осуществляется в соответствии с местом их расположения.
Несмотря на то, что данные позвонки являются самыми мощными, они испытывают нагрузку во всех положениях тела. Парамедиальные грыжи диска L5-S1 чаще других протекают с осложнениями, а при проявлении синдрома «конского хвоста» являются показанием к срочному оперативному вмешательству. Таким образом, лечение медиально-парамедиальной грыжи диска L5-S1 в большинстве случаев проводится хирургическими методами.
Грыжа между четвёртым и пятым позвонками также возникает достаточно часто. Как правило, это происходит из-за неправильной осанки при длительном сидении. В этом положении нагрузка на данный участок увеличивается в несколько раз, что может стать причиной данной патологии.
Патологические изменения в шейном отделе позвонка прежде всего обусловлены их небольшими размерами и менее развитыми мышцами по сравнению с другими отделами позвоночника. Парамедиальная грыжа в данном случае может возникать при травмах и ДТП.
В зависимости от того, в какую сторону от спинного мозга отходят нервы, правую или левую, различают право- и левостороннюю парамедиальную грыжу. Для таких патологий характерна симптоматика, локализующаяся на одной из сторон:
- онемение;
- снижение мышечного тонуса;
- болевые ощущения;
- потеря чувствительности.
Начальные стадии заболевания характеризуются слабой симптоматикой, которая выражается в болях тупого и ноющего характера по причине усталости. В случае, если вовремя не обратиться для лечения во многопрофильную клинику ЦЭЛТ, может возникнуть интенсивный болевой синдром, который будет сопровождаться:
- нарушением функционирования внутренних органов;
- нарушением двигательной функции рук и ног.
При грыже диска C6-C7 наблюдаются следующие клинические проявления:
- болевые ощущения в месте, где развилась грыжа;
- головные боли, похожие на мигрени;
- ухудшение зрения и слуха;
- онемение пальцев и кистей
Для того, чтобы правильно поставить диагноз, нейрохирурги клиники ЦЭЛТ назначают пациенту прохождение следующих исследований:
Помимо этого, проводится осмотр у врача и сбор анамнеза. Всё это позволяет точно определить место расположения грыжи, её размеры и характер влияния на окружающие ткани.
Успешность консервативного лечения парамедиальных грыж напрямую зависит от того, насколько компетентен специалист, и от того, насколько ответственен пациент. Если он в полной мере выполняет все предписания врача, успешность лечения можно спрогнозировать в большинстве случаев.
Консервативная терапия применяется в случае, если не имеется показаний к экстренному проведению хирургической операции. Она предусматривает приём медикаментозных препаратов: анальгетиков, нестероидных противовоспалительных средств, миорелаксантов, кортикостероидов, препаратов, положительно влияющих на питание тканей. Могут проводится инъекции непосредственно в место расположения грыжи, а также массажи, ультразвуковая терапия, лечебная гимнастика, вытяжение позвоночника, прочее.
К оперативному вмешательству в клинике ЦЭЛТ прибегают в самых крайних случаях. Сама операция проводится опытными специалистами с применением современного оборудования и препаратов, позволяющих свести к минимуму возможность осложнений и кровопотерь.
источник


 Парамедиальная – сильная, жгучая боль и онемение в паховой области; учащённые позывы и, одновременно, тяжёлое мочеиспускание и дефекация.
Парамедиальная – сильная, жгучая боль и онемение в паховой области; учащённые позывы и, одновременно, тяжёлое мочеиспускание и дефекация. Противовоспалительные (уменьшающие воспаление и боль),(Диклофенак, Мовалис, Ревмоксикам, Вольтарен и др.)
Противовоспалительные (уменьшающие воспаление и боль),(Диклофенак, Мовалис, Ревмоксикам, Вольтарен и др.) Криотерапия – применение жидкого азота для местного охлаждения. Повышает функцию тканей к восстановлению, ускоряет кровообращение в поражённом участке, что снижает отёк, улучшая состояние пациента. Повысить эффективность этой процедуры можно при применении её в комплексе с другими методами.
Криотерапия – применение жидкого азота для местного охлаждения. Повышает функцию тканей к восстановлению, ускоряет кровообращение в поражённом участке, что снижает отёк, улучшая состояние пациента. Повысить эффективность этой процедуры можно при применении её в комплексе с другими методами.