ЛЕКЦИЯ № 9. Ущемленные паховые грыжи
Ущемление паховой грыжи встречается у детей различных возрастных групп. Внутренние органы брюшной полости при незначительном напряжении могут выходить в грыжевой мешок. Возникающий спазм мышц создает препятствие для их возвращения в брюшную полость. Следует отметить, что у младших детей по этим же анатомо—физиологическим причинам часто возникает самопроизвольное вправление грыжи, а ущемленные органы реже претерпевают необратимые изменения. У старших детей наружное паховое кольцо уплотняется, становится фиброзным и при возникновении спазма не растягивается, удерживая ущемленные органы.
Клиническая картина
Наиболее постоянным признаком ущемления грыжи у детей грудного возраста является беспокойство, которое возникает среди полного благополучия и носит постоянный характер, периодически усиливаясь. Однако этот признак часто оценивается неправильно, так как ущемление в 38 % случаев возникает на фоне других заболеваний, имеющих сходное течение.
Кроме того, у некоторых детей (чаще недоношенных) беспокойство может быть незначительным, и поведение ребенка – без заметных нарушений.
Иногда припухлость появляется впервые и некоторое время может оставаться незамеченной из—за небольших размеров и выраженного подкожного жирового слоя в паховых областях у новорожденных. Все это затрудняет диагностику и дает повод к позднему распознаванию ущемленной грыжи.
У детей старшего возраста клинические проявления ущемления более отчетливы. Ребенок жалуется на внезапно возникающие резкие боли в паховой области и появляющуюся болезненную припухлость (если грыжа ущемилась при первом появлении). В тех случаях, когда ребенок знает о наличии у него грыжи, он указывает на ее увеличение и невозможность вправления.
Вскоре после ущемления у многих детей (40–50 %) отмечается однократная рвота. Стул и газы вначале отходят самостоятельно При ущемлении петли кишки развиваются явления непроходимости кишечника (70 % наблюдений).
В редких случаях отмечается кишечное кровотечение. Общее состояние ребенка в первые часы после ущемления заметно не страдает. Температура тела остается нормальной. При осмотре паховых областей выявляется припухлость по ходу семенного канатика – грыжевое выпячивание, которое часто спускается в мошонку. У девочек грыжа может быть небольших размеров и при осмотре мало заметна.
Ощупывание грыжи резко болезненно. Выпячивание гладкое эластичной консистенции, невправимо. Обычно прощупывается плотный тяж, идущий в паховый канал и выполняющий его просвет.
При поступлении ребенка в поздние сроки от начала заболевания (2–3–й день) выявляются: тяжелое общее состояние, повышение температуры тела, резкая интоксикация, отчетливые признаки кишечной непроходимости или перитонита.
Местно появляются гиперемия и отек кожи, связанные с некрозом ущемленного органа и развитием флегмоны грыжевого выпячивания. Рвота становится частой, с примесью желчи и каловым запахом. Может быть задержка мочеиспускания.
Дифференциальный диагноз
Дифференциальный диагноз у детей младшего возраста прежде всего, приходится проводить с остро развившейся водянкой семенного канатика. В таких случаях имеют значение точные анамнестические данные – при водянке припухлость возникает постепенно, нарастает в течение нескольких часов.
Беспокойство в начале заболевания выражено мало, но в последующие часы появляются общие симптомы, характерные для ущемленной грыжи.
Рвота бывает редко. Основой для дифференциальной диагностики служат пальпаторные данные: опухоль при водянке умеренно болезненная, овальной формы, с четким верхним полюсом, от которого не отходит в паховый канал характерный для грыжевого выпячивания плотный тяж.
Довольно часто остро развивающуюся кисту семенного канатика бывает крайне трудно отличить от ущемленной грыжи. В таких случаях диагноз ставят во время хирургического вмешательства.
Ущемленная сообщающаяся водянка семенного канатика иногда дает повод к ошибочному диагнозу. В таких случаях из анамнеза бывает известно, что у мальчика имелась припухлость в паховой области, которая периодически уменьшалась (особенно утром), но в последующие часы становилась болезненной и напряженной.
В отличие от ущемленной грыжи у ребенка отсутствуют симптомы кишечной непроходимости, и определяется тонкий тяж, идущий от припухлости в паховый канал. В сомнительных случаях следует назначать операцию.
Перекручивание семенного канатика («заворот яичка») также проявляется внезапным беспокойством ребенка. Могут возникать и другие общие явления (отказ от груди, рефлекторная рвота).
Пальпация припухлости в паховой области резко болезненна, семенной канатик утолщен из—за перекручивания, прощупывается в паховом канале, напоминая шейку грыжевого мешка. Крайне трудно отличать заворот яичка от ущемленной грыжи у новорожденного, но это не имеет практического значения, так как оба заболевания требуют срочного оперативного вмешательства.
Паховый лимфаденит у детей раннего и дошкольного возраста (особенно девочек) иногда невозможно отличить от ущемленной грыжи.
Неполный анамнез заболевания, беспокойство ребенка при исследовании и затрудненная пальпация наружного пахового кольца (инфильтрация тканей) позволяют думать о воспалении ущемленной грыжи.
Отсутствие общих симптомов и явлений непроходимости не исключает ущемления придатков матки или пристеночного ущемления кишки. Таким образом, при выраженных явлениях пахового лимфаденита даже малейшее подозрение на ущемленную грыжу следует расценивать как показание к немедленной операции.
Наличие ущемленной паховой грыжи является показанием к срочной операции. Однако следует уточнить, что у детей первых месяцев жизни ущемление обычно возникает при крике ребенка, натуживании или беспокойстве, которые сопровождаются напряжением брюшных мышц, имеющих главное значение в механизме ущемления.
Болевые ощущения, возникающие при ущемлении, увеличивают двигательное беспокойство ребенка и усиливают спазмы мышц. Если создать условия, при которых уменьшается боль, то ребенок успокаивается, наступает расслабление мышц, окружающих паховый канал, и происходит самостоятельное вправление грыжи.
Кроме того, ущемление у детей раннего возраста крайне редко приводит к некрозу грыжевого содержимого, который, однако может наступить, но не раньше 8—12 ч с момента осложнения Это позволяет некоторым хирургам рекомендовать неоперативное вправление ущемленной грыжи у детей (ручное вправление повторные ванны, орошение грыжи эфиром, дача наркоза). У детей грудного возраста следует придерживаться строго индивидуального подхода к лечению ущемленной грыжи.
У новорожденных и детей первых месяцев жизни неотложная операция абсолютно показана:
1) в случаях, когда неизвестен анамнез или с момента ущемления прошло больше 12 ч;
2) при наличии воспалительных изменений в области грыжевого выпячивания;
3) у девочек, так как грыжевым содержимым у них обычно бывают придатки, которые не только ущемляются, но ротируются, что ведет к их быстрому омертвению. Нормально развитые старшие дети, у которых нет сопутствующих тяжелых заболеваний, должны быть оперированы вслед за постановкой диагноза.
Консервативное лечение. Всем детям, не имеющим абсолютных показаний к операции, при поступлении в хирургический стационар проводят комплекс консервативных мероприятий, создавая условия для самопроизвольного вправления грыжевого выпячивания.
Больному вводят разовую возрастную дозу пантопона, затем делают теплую ванну (37–38 C) продолжительностью 10–15 мин или на область грыжи кладут грелку.
Постепенно ребенок успокаивается, засыпает, и грыжа самопроизвольно вправляется. Неоперативное вправление, по данным специалистов, наблюдается у 1/3 детей грудного возраста. Консервативное лечение проводят не более 1 ч. Если в течение этого времени грыжа не вправилась, то ребенка подвергают хирургическому вмешательству, а проведенные мероприятия будут являться предоперационной подготовкой.
В тех случаях, когда грыжа самопроизвольно вправилась до начала наркоза (или ущемление ликвидировано консервативными мероприятиями), ребенка оставляют в хирургическом стационаре, проводят необходимые исследования и оперируют в плановом порядке.
Предоперационная подготовка. Дети, у которых имеются абсолютные показания к операции, не получают специальной предоперационной подготовки.
Исключение составляют больные, поступившие в поздние сроки от начала заболевания (3–4 дня). Общее состояние таких детей бывает крайне тяжелым из—за интоксикации на фоне перитонита и обезвоживания.
До операции такому ребенку необходимо внутривенно капельно назначить 10 %-ный раствор глюкозы, произвести трансфузию крови, ввести жаропонижающие и сердечные средства. За 2–4 ч состояние ребенка заметно улучшается, снижается температура тела, и тогда приступают к операции.
Оперативное лечение заключается в ликвидации ущемления и радикальной пластике пахового канала. Хирургическое вмешательство проводят под общим обезболиванием.
Послеоперационное лечение. Ребенку назначают на 2–3 дня антибиотики. Для профилактики отека мошонку подтягивают кпереди повязкой, применяют физиотерапию (соллюкс). Активность ребенка не ограничивают, разрешают поворачиваться в постели, самостоятельно садиться на 2–3–е сутки после операции. Больному назначает обычную (по возрасту) диету.
Детей первых месяцев жизни прикладывают к груди матери через 5–6 ч после операции. Для предупреждения осложнений со стороны раны у грудных детей следует при загрязнении менять наклейку. Швы снимают на 5–6–е сутки после операции, на следующий день ребенка выписывают.
В послеоперационном периоде иногда наблюдается инфильтрат в области швов. Назначение токов УВЧ и продление курса антибиотиков купируют осложнение. При нагноении послеоперационной раны у ребенка резко ухудшается общее состояние, повышается температура тела. Изменяются данные анализов крови (лейкоцитов со сдвигом формулы влево). Вместе с тем местные изменения вначале выражены незначительно – легкая инфильтрация рубца, иногда отек мошонки.
При подозрении на возникновение нагноения следует (кроме антибактериальных и общеукрепляющих мероприятий) пуговча—тым зондом развести склеивающиеся края раны и поставить на первые сутки тонкий резиновый выпускник. Обычно этого бывает достаточно для ликвидации осложнения. В ряде случаев требуется снятие швов и разведение краев всей раны.
Дети школьного возраста после выписки домой освобождаются от занятий на 7—10 дней и от физической нагрузки на 2 месяца. В последующем необходимо диспансерное наблюдение хирурга за ребенком, так как в 3,8 % случаев возникают рецидивы грыжи, требующие повторной операции.
источник
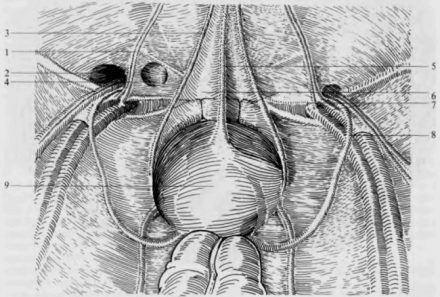
Паховый канал имеет четыре стенки: нижняя — пупартова связка, верхняя — нижний край внутренней косой и поперечной мышц, передняя — апоневроз наружной косой мышцы, задняя — поперечная фасция.
В задней и передней стенках расположено глубокое и поверхностное паховое кольцо; глубокое кнаружи и чуть выше от поверхностного. Здесь проходит семенной канатик у мужчин и круглая связка матки у женщин.
Нажимайте на картинки, чтобы увеличить.
Строение пахового канала: 1 — семенной канатик; 2 — наружная подвздошная артерия и вена; 3 — нижняя надчревная артерия и вена; 4 — медиальная пупочная складка; 5 — прямая мышца живота; 6 — пирамидальная мышца; 7 — срединная пупочная складка; 8 — поверхностное паховое кольцо; 9 — поперечная фасция; 10 — глубокое паховое кольцо.
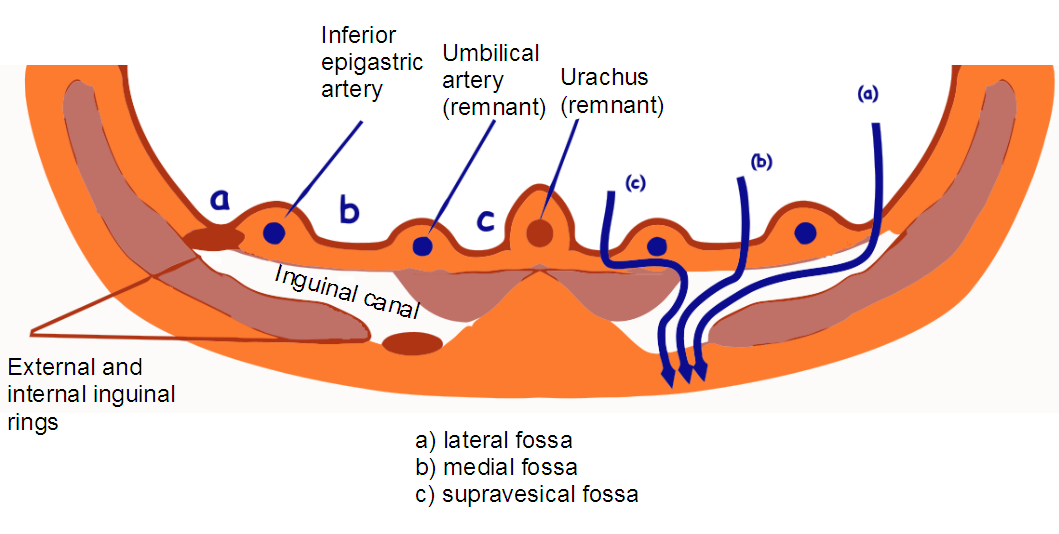
Брюшина образует пупочные складки: срединная над заросшим мочевым протоком (урахус) зародыша, медиальная над заросшей пупочной артерией зародыша, латеральная над нижней надчревной артерией.
Паховая ямка кнаружи от латеральной пупочной складки соответствует глубокому паховому кольцу; паховая ямка между латеральной и медиальной складками напротив поверхностного пахового кольца.
Через паховые ямки могут выпячиваться в паховый канал и выходить наружу паховые грыжи: через наружную — боковая косая грыжа, через внутреннюю — прямая грыжа, через .
Задняя поверхность нижнего отдела передней брюшной стенки: 1 — латеральная пупочная складка; 2 — наружная паховая ямка; 3 — медиальная пупочная складка; 4 — внутренняя паховая ямка; 5 — срединная пупочная складка; 6 — надпузырная ямка; 7 — нижняя надчревная артерия и вена; 8 — семенной канатик; 9 — мочевой пузырь.
Кнаружи от нижней надчревной артерии через глубокое паховое кольцо выходит косая паховая грыжа (а); кнутри от нижней надчревной артерии — прямая паховая грыжа (b); рядом с наружным краем прямой мышцы живота — спигелиева грыжа (с).
Паховую области исследуют линейным датчиком 10-18 МГц, у пациентов крупного телосложения может потребоваться датчик 7 МГц.
Исследование проводят в положении пациента лежа на спине; для выявления переходных паховых грыж в положении стоя и при натуживании (проба Вальсальвы).
По ходу общей бедренной артерии поднимаются до устья нижней надчревной артерии, что позади прямой мышце живота; развернуть датчик косопоперечно медиальным концом вниз — продольный срез пахового канала в проксимальном отделе на уровне бедренных и надчревных сосудов; перемещая датчик, сканируем медиальные отделы.
Для исследования поперечного среза пахового канала находят нижние надчревные сосуды, разворачивают датчик, чтобы видеть их продольное сечение, смещаются медиально.
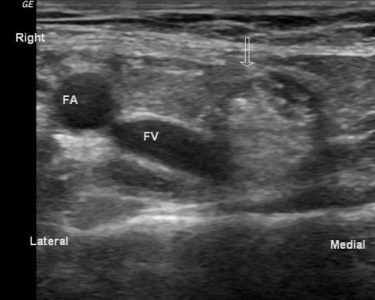
У здоровых мужчин в глубоком кольце пахового канала можно увидеть семенной канатик — неоднородная гиперэхогенная структура с гипоэхогенными канальцами и кровотоком. Семенной канатик следует отличать от паховой связки, которая имеет более компактный фибриллярный вид, натянута от подвздошной кости до лобка.
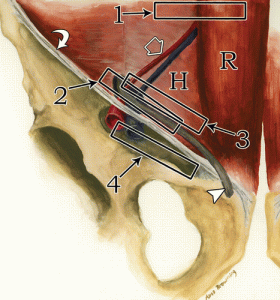
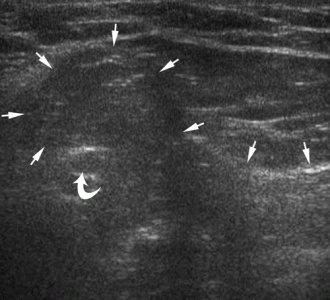
| Фото. А — Как правильно расположить датчик, чтобы найти грыжу спигелиевой линии живота (1), косую паховую грыжу (2), прямую паховую грыжу (3) и бедренную грыжу (4): паховая связка (изогнутая стрелка), прямая мышца живота (R); латеральная граница треугольника Гессельбаха (H) определяется нижней эпигастральной артерией (открытая стрелка) и семенным канатиком (треугольник). Б — Чтобы оценить нормальную УЗИ-анатомию паховой области мужчины, датчик расположен над паховой связкой дистальнее нижней эпигастральной артерии: бедренная артерия (A), бедренная вена (V), паховая связка (стрелки), верхняя ветвь лобковой кости (изогнутая стрелка). | ||
 |
 |
|
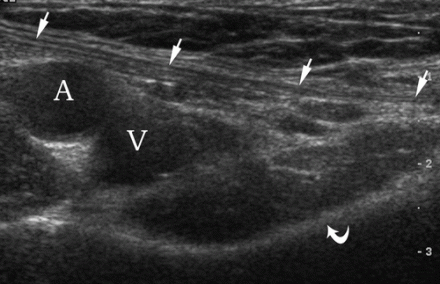
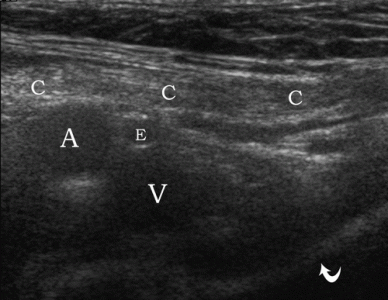
| Фото. Нормальная анатомия паховой области мужчины. А — Датчик расположен над верхним отделом паховой связки (положение 2): семенной канатик (С), наружная подвздошная артерия (А), нижняя эпигастральная артерия (Е), бедренная вена (V), верхняя ветвь лобковой кости (изогнутая стрелка). Б — Датчик расположен параллельно нижней эпигастральной артерии (E): поперечный срез семенного канатика (стрелки), наружная подвздошная артерия (A), прямая мышца живота (R). | ||
 |
 |
|
При пробе Вальсальвы в норме подвздошные сосуды и сосуды внутри канала расширяются, паховый канал сужается в передне-заднем направлении, но структуры внутри остаются неизменными.
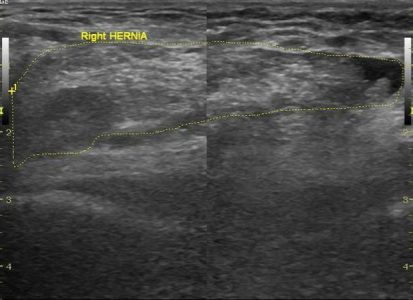
На УЗИ грыжу можно диагностировать только в момент, когда грыжевой мешок заполнен, то есть в нем уже находится выпавший туда орган. Иначе УЗИ не покажет ничего.
Содержимое всех грыж выглядит одинаково — гиперэхогенный контур брюшины, гипоэхогенное содержимое кишки (жидкость и газ), иногда пролабирует предбрюшинная клетчатка — более гиперэхогенная и однородная.
Нужно помнить о более редкой патологии, которая встречается в этой области: лимфоузлы, липома, гематома, неопущенное яичко.
Задача. Косая паховая грыжа образованая предбрюшинной липомой.
Задача. Неопущенное яичко в паховом канале.
Важно. На УЗИ нижняя надчревная артерия является главным анатомическим ориентиром, позволяющим различать паховые грыжи. Кнаружи от нижней надчревной артерии выходит косая паховая грыжа, а кнутри — прямая. В местах приникновения ветвей нижней надчревной артерией в прямую мышцу возникают спигелиевы грыжи. Бедренные грыжи расположены ниже паховой связки, чаще кнутри от бедренной вены.
| Фото. А — Нормальный паховый канал. Б — Кнутри от надчревных сосудов прямая грыжа (стрелка) выходит в паховый канал. В — Кнаружи от надчревных сосудов через глубокое паховое кольцо (стрелка) косая грыжа входит в паховый канал. |
 |
Чтобы увидеть косую паховую грыжу датчик располагают параллельно паховой связке там, где нижняя надчревная артерия отходит от наружной подвздошной артерии (положение 2). Кнаружи от нижней надчревной артерии из глубокого пахового кольца выходит косая паховая грыжа, продвигается в передне-медиальном направлении и через поверхностное паховое кольцо может попасть в мошонку.
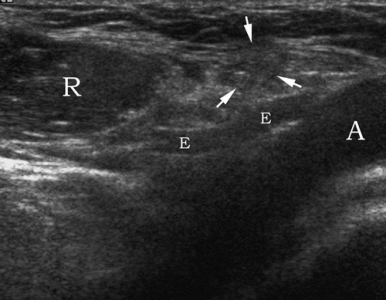
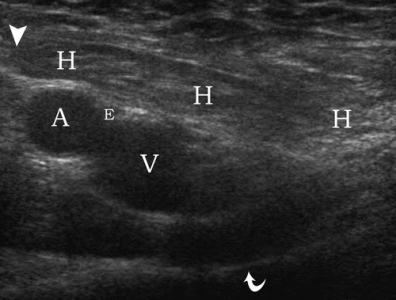
| Фото. Мужчина 30-ти лет с правосторонней косой паховой грыжей. А — В покое грыжу не видно: наружная подвздошная артерия (A), нижняя надчревная артерия (E), верхняя ветвь лобковой кости (изогнутая стрелка). Б — После пробы Вальсальвы через глубокое паховое кольцо (треугольник) выходит грыжа (Н): наружная подвздошная артерия (A), нижняя надчревная артерия (E), наружная подвздошная вена (V), верхняя дуга лобковой кости (изогнутая стрелка). | ||
 |
 |
|
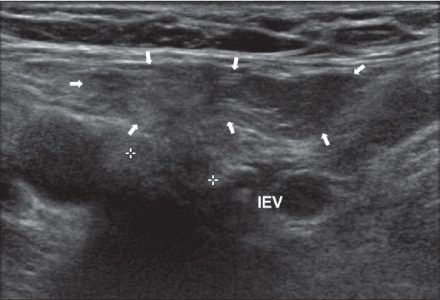
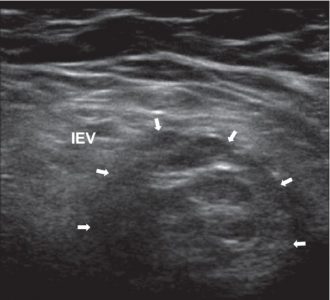
| Фото. Косая правосторонняя паховая грыжа на продольном (А) и поперечном (Б) срезах: кнаружи от нижней надчревной артерии (IEV) через глубокое паховое кольцо (кресты) входит грыжевой мешок и спускается в направлении к поверхностному кольцу. | ||
 |
 |
|
Косая паховая грыжа чаще встречается в детском и среднем возрасте, обычно односторонняя, опускается в мошонку; задняя стенка пахового канала хорошо выражена, направление кашлевого толчка ощущается сбоку со стороны глубокого отверстия пахового канала; грыжевой мешок проходит в элементах семенного канатика, поэтому при объективном исследовании ощущается утолщение семенного канатика на стороне поражения.
Мелкие косые паховые грыжи могут не дифференцироваться от элементов семенного канатика при статичном исследовании. При пробе Вальсальвы отмечается смещение грыжи по паховому каналу и прекращение движения при давлении датчиком.
Чтобы увидеть прямую паховую грыжу, датчик располагают параллельно паховому каналу (позиция 3). В треугольнике Гессельбаха кнутри от нижней надчревной артерии выходит прямая паховая грыжа.
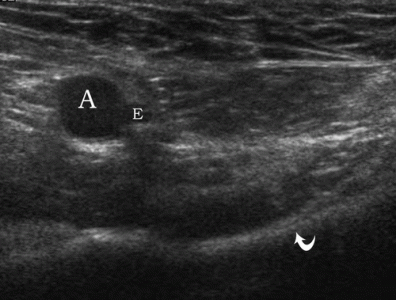
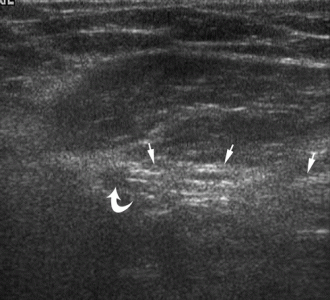
| Фото. Мужчина 39-лет с правосторонней прямой паховой грыжей. А — В покое кнутри от нижней надчревной артерии (изогнутая стрелка) определяется гиперэхогенный жир (стрелки). Б — После пробы Вальсальвы кнутри от нижней надчревной артерии (изогнутая стрелка) выходит прямая паховая грыжа (стрелки). | ||
 |
 |
|
Прямая паховая грыжа чаще бывает у пожилых, округлой формы у медиальной части паховой связки, обычно двусторонняя, редко опускается в мошонку, грыжевой мешок располагается кнутри от семенного канатика; задняя стенка пахового канала всегда ослаблена; кашлевой толчок ощущается прямо против наружного отверстия пахового канала
Рядом с наружным краем влагалища прямой мышцы проходит полулунная линия (linea semilunaris), соединяющая пупок с передней верхней остью подвздошной кости, в апоневрозе поперечной мышцы живота имеются щели от 3 до 16 мм, через которые проходят ветви нижних надчревных сосудов, они-то и являются местом выхода грыж спигелиевой линии.
Чтобы увидеть спигелиеву грыжу, датчик располагают поперечно у наружного края прямой мышцы живота на уровне пупка (позиция 1) и перемещают в направлении передней верхней ости подвздошной кости.
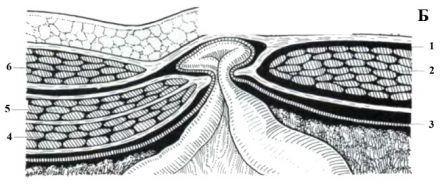
| Фото. Грыжа спигелиевой линии: 1 — грыжевой мешок; 2 — m. rectus abdominis; 3 — peritoneum; 4 — m. transversus abdominis; 5 — m. obliquus abdominis internus; 6 — m. obliquus abdominis externus. | ||
 |
 |
|
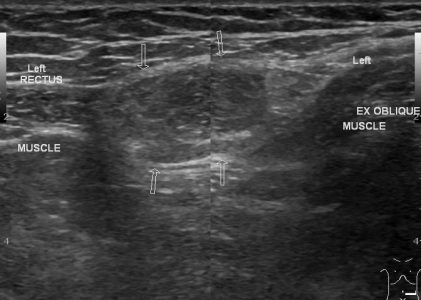
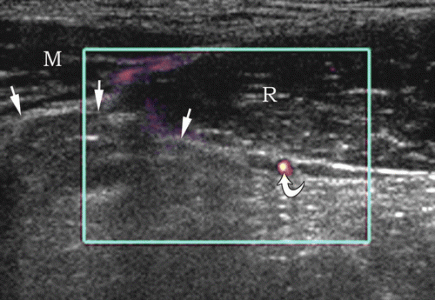
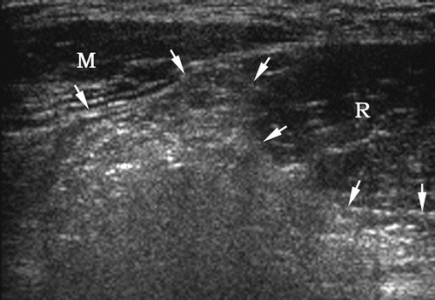
| Фото. Мужчина 25-ти лет с правосторонней спигелиевой грыжей. А — В покое грыжа не определяется: прямая мышца живота (R), боковые мышцы живота (M), нижняя надчревная артерия (изогнутая стрелка), гиперэхогенный жир (стрелки). Б — После пробы Вальсальвы на полулунной линии определяется спигелиева грыжа (стрелки). | ||
 |
 |
|
Чтобы увидеть бедренную грыжу, датчик располагают ниже паховой связки (позиция 4). Кнутри от бедренной вены выходит бедренная грыжа. Обратите внимание, при пробе Вальсальвы бедренная вена расширяется.
Важно. За паховую грыжу иногда принимают увеличенный лимфатический узел Пирогова-Розенмюллера, который находится под паховой связкой. Он представляется однородной структурой средней эхогенности с ровными четкими контурами.
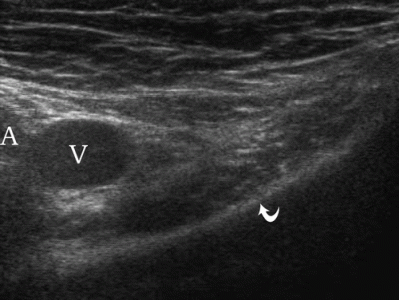
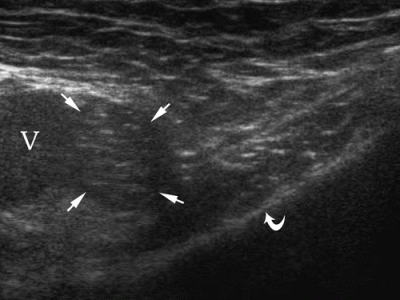
| Фото. Женщина 30-ти лет с правосторонней бедренной грыжей. А — В покое грыжа не определяется: бедренная артерия (А), бедренная вена (V), верхняя ветвь лобковой кости (изогнутая стрелка). Б — После пробы Вальсальвы кнутри от бедренной вены (V) определяется бедренная грыжа (стрелки). | ||
 |
 |
|
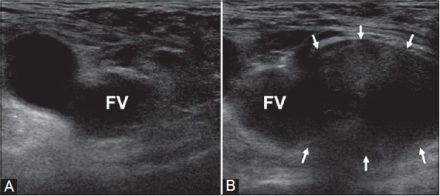
| Фото. В покое (А) кнутри от бедренной вены (FV) грыжи не видно, а после пробы Вальсальвы (Б) появляется бедренная грыжа (стрелки). | ||
 |
||
| Фото. На поперечном (А) и продольном срезах (Б) кнутри от бедренной вены (FV) определяется гиперэхогенный жир (стрелка) — это бедренная грыжа. | ||
 |
 |
|
Происхождение пахового канала стоит в связи с так называемым опусканием яичка, descensus testis, и образованием в эмбриональной жизни processus vaginalis брюшины (подробнее смотри здесь). Паховые грыжи, которые так часты в детском возрасте, особенно у мальчиков, преимущественно с правой стороны, почти все без исключения являются врожденными непрямыми грыжами. Грыжевой мешок образуется за счет вагинального отростка брюшины, который ко времени рождения примерно в 90% случаев еще не закрылся. Аналогом вагинального отростка брюшины у девочек является дивертикул Нукке. Дивертикул Нукке к моменту рождения обычно полностью облитерируется, поэтому грыжи у девочек встречаются намного реже.
Содержание пахового мешка образовано большей частью выпавшим сальником или кишечником (петли тонких кишок, слепая кишка с червеобразным отростком). У девочек в грыжевой мешок иногда попадает яичник; это не обязательно сопровождается явлениями ущемления, даже если вправление через паховый канал не удается. Содержимое грыжевого мешка в большинстве случаев легко поддается вправлению. При дряблости брюшных покровов оно происходит самопроизвольно.
Ущемления бывают почти только в грудном возрасте и до второго года жизни. При этом большей частью образуется лишь венозный стаз ущемленных органов. Гангрена кишечной стенки наступает исключительно редко.
У грудного ребенка ущемление грыжи проявляется сначала беспокойством, на первый взгляд немотивированным криком, иногда бледностью, потливостью и рвотой. Грыжевая опухоль становится упругой и чувствительной к давлению и не вправляется обратно, как обычно. Реже дело доходит до появления симптомов непроходимости кишечника со вздутием живота, каловой рвотой и воспалительными изменениями грыжевой опухоли. Диагноз обычно легко поставить, тем не менее ущемленную грыжу можно принять за гнойный лимфаденит или за водянку семенного канатика.
Если вагинальный отросток не имеет наклонности к облитерации, основным способом лечения паховых грыж является операция. [Руководство по детским болезням Фанкони Г., Вальгрен А., 1960]
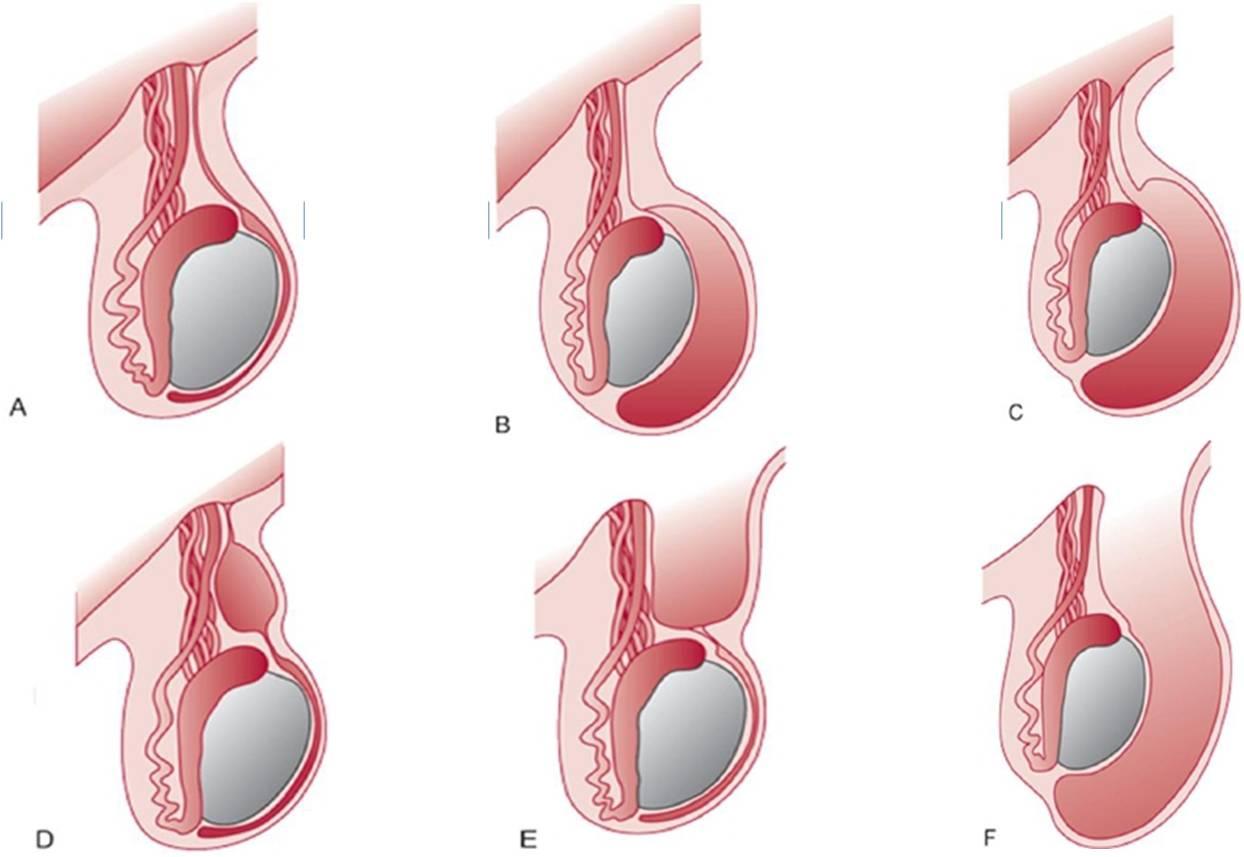
| Фото. А — Нормальное яичко. Б — Несообщающаяся напряженная водянка яичка. С — Сообщающаяся ненапряженная водянка яичка. D — Киста семенного канатика. Е — Незаращение лишь проксимального отдела вагинального отростка приводит к образованию канатиковой грыжи. F — При полном незаращении вагинального отростка органы брюшной полости могут смещаться в мошонку, и возникает яичковая грыжа. | ||
 |
||
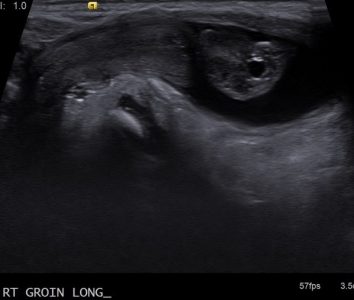
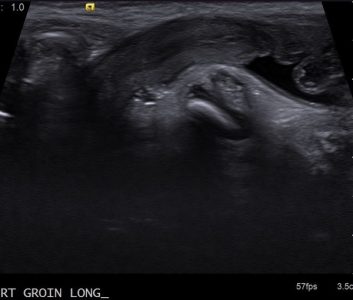
| Фото. Недоношенная девочка (34 недели) направлена на УЗИ в связи с объемным образованием в паховой области справа. На УЗИ в правом паховом канале (А, Б) определяется правый яичник и матка, окруженные жидкостью. При сканировании малого таза (В) видно, что левый яичник располагается близко к глубокому кольцу правого пахового канала. Кровоток в обоих яичниках не изменен. Диагноз: Врожденная косая паховая грыжа справа. | ||
 |
 |
 |
Особое значение УЗИ при скрытых формах заболевания, когда в полости вагинального отростка брюшины отсутствует грыжевое содержимое. В паховом канале в таких случаях находят эхонегативную полоску, которая увеличивается при активном напряжении мышц брюшного пресса, беспокойстве, плаче ребенка. Этот пустой грыжевой мешок сообщается со свободной брюшной полостью через брюшинную воронку и слепо заканчивается в мошонке или на протяжении пахового канала.
Как осложнение паховой грыжи может случиться ущемление семенного канатика. Сдавливание сосудистой ножки в апоневротическом кольце грыжевых ворот приводит к ишемии и инфаркту. Заболевание возникает остро, сопровождается выраженным болевым синдромом. Яичко увеличивается в размерах, становится красным, отечным, плотным на ощупь. На УЗИ утолщена и отёчна белочная оболочка, яичко гипоэхогенное, неоднородное. При ЦДК в ущемленных органах кровоток резко снижен, а при некрозе возникают бессосудистые зоны.
Берегите себя, Ваш Диагностер!
источник
Хирургическая тактика при паховых грыжах у детей должна быть активной. Возраст ребенка не должен служить противопоказанием к операции, но практически удобнее оперировать детей по поводу паховой грыжи с шестимесячного возраста. Предложение откладывать операцию до 5 лет надо признать неправильным (С. Д. Терновский, С. Я. До‑лецкий).
Показания к операции у детей должны быть индивидуализированы. Увеличение грыжевого выпячивания, расстройства мочеиспускания, наблюдавшиеся явления ущемления, хотя бы и кратковременные, представляют собой абсолютные показания к операции.
Рис. 82. Пластика полиэтиленовой сеткой при рецидиве прямой паховой грыжи (Uscher, Cogen, Lowry).
а — верхний край сетки подшивается под поперечную фасцию и мышцы матрацными швами; б — нижний край сетки подшит к паховой связке.
Необходимо также учитывать, что при наличии грыжи значительно снижается активность ребенка, задерживается нормальное развитие брюшной стенки, что не может не отражаться и на функции органов брюшной полости.
Рис. 83. Схема законченной пластики (см. рис. 82).
Задняя стенка пахового канала прочно закрыта сеткой. Швы наложены без натяжения. Семенной канатик располагается над сеткой.
У детей может наблюдаться умеренное выпячивание паховой области, зависящее от слабости передней й задней стенок пахового канала. Необходимо наблюдение за ребенком, так как эти выпячивания не требуют операции и могут исчезать самостоятельно по мере роста ребенка и укрепления пахового канала.
Операции при паховых грыжах у детей сопровождаются большими техническими трудностями, чем у взрослых. Чем ребенок моложе, тем вмешательство может оказаться сложнее именно вследствие нежности анатомических образований и тонкости их соотношений (С. Я. Долецкий).
У детей поверхностная фасция выражена хорошо, она плотна, что необходимо учитывать при операции и не смешивать эту фасцию с апоневрозом наружной косой мышцы живота. Волокна m. cremaster развиты хорошо. Поперечная фасция нежна и непосредственно переходит в паховую связку; у детей старшего возраста она становится более плотной. Предбрюшинная клетчатка у детей выражена хорошо.
Основной задачей пахового грыжесечения является высокое выделение грыжевого мешка, высокая перевязка его шейки, бережное отношение к семенному канатику и применение наиболее простых способов укрепления брюшной стенки.
Подготовка к операции. Накануне дня операции — общая гигиеническая ванна, очистительная клизма. Слабительные средства не показаны. Опорожнение мочевого пузыря перед операцией.
Обработка операционного поля. Протирание кожи спиртом, смазывание ее 5 % раствором йода; у маленьких детей — смазывание операционного поля 5 % спиртовым раствором танина, подкрашенным эозином.
Обезболивание. В детской практике ингаляционный эфирный наркоз применяется чаще других видов обезболивания. Ребенок засыпает обычно через 1—2 минуты. Стадия возбуждения выражена слабо.
Местная анестезия может применяться у детей старшего возраста, но подготовка должна быть проведена с учетом возможного перехода к наркозу. Местная анестезия новокаином дополнительно к эфирному наркозу позволит уменьшить количество эфира.
Операции при неущемленных паховых грыжах у детей
С. И. Спасокукоцкий считал, что при паховых грыжах у детей можно ограничиться наложением швов на ножки наружного отверстия пахового канала после простой перевязки грыжевого мешка. В дальнейшем операции у детей стали проводиться в основном без рассечения апоневроза наружной косой мышцы живота (операции Ру, Краснобаева).
Операция по Краснобаеву без рассечения апоневроза наружной косой мышцы проводится по следующему плану. Делают кожный разрез длиной до 6 см выше паховой связки и параллельно ей. Рыхлую клетчатку, покрывающую апоневроз наружной косой мышцы, сдвигают тупым путем, чтобы обнажить переход апоневроза на паховую связку и ножки поверхностного пахового кольца. После выделения, перевязки и отсечения грыжевого мешка накладывают шелковый шов на ножки поверхностного пахового кольца. На образовавшуюся складку апоневроза наружной косой мышцы накладывают 2—3 узловатых шва, которые суживают и укрепляют переднюю стенку пахового канала.
С. Д. Терновский рекомендует у маленьких детей для большего удобства при послеоперационном уходе проводить кожный разрез несколько выше, чем принято у взрослых. Более высокий разрез кожи не мешает дальнейшему ходу операции, так как кожа у маленьких детей подвижна и легко смещается крючками.
Операции с рассечением апоневроза наружной косой мышцы живота
Вопрос о необходимости рассечения апоневроза решается хирургом в зависимости от величины грыжи и возраста ребенка. У детей старше 8—10 лет рассечение апоневроза дает возможность провести операцию с удвоением апоневроза и высокой перевязкой грыжевого мешка. Применимы и обоснованы способы пластики пахового канала по Мартынову и в некоторых случаях при высоком паховом промежутке по Жирару — Боброву — Спасокукоцкому.
Детали операции. Перевязку шейки грыжевого мешка необходимо проводить под контролем зрения, обращая внимание на прилегающие к шейке грыжевого мешка сальник и кишечные петли. Умеренное тренделенбурговское положение облегчает наложение шва на шейку грыжевого мешка. При затруднительном выделении грыжевого мешка рекомендуется выделить его у шейки, оставив часть его (полоску) на семенном канатике (В. И. Разумовский, Тиле). При затруднительном выделении шейки грыжевого мешка, чтобы избежать излишней травмы семенного канатика, можно в некоторых случаях наложить кисетный шов изнутри.
Послеоперационный период. Результаты операции во многом зависят от качества послеоперационного ухода. Детей, находящихся на искусственном вскармливании, рекомендуется не оперировать в летний период. В первые дни после операции ребенок должен находиться в постели в горизонтальном положении. В некоторых случаях можно применить фиксацию верхних и нижних конечностей манжетками. После операции по поводу больших грыж применяется суспензорий, изготовление которого и примерка должны быть проведены до операции. Если послеоперационный период протекает нормально, на 2‑й день после операции назначается обычная пища. При задержке стула ставится клизма. Активный послеоперационный режим имеет большое значение в профилактике осложнений со стороны легких. На 2‑й день начинают активные движения в кровати, на 3—4‑й день разрешается подниматься в постели, на 6—7‑й день детям старшего возраста можно разрешить ходить. Снятие швов в неосложненных случаях производится на 5—6‑й день.
Ущемленные паховые грыжи у детей
Паховые грыжи у детей ущемляются значительно чаше, чем другие виды грыж. По данным С. Д. Терновского (1949), это наблюдается в 20,7 %.
Ущемление паховых грыж у детей отмечается чаще в первые 2 года жизни. По статистике В. П. Вознесенского (1944), из 329 детей с ущемленными грыжами ущемление наблюдалось в возрасте до 1 года у 121 ребенка, от 1 года до 2 лет — у 104 детей.
По данным С. Я. Долецкого (1952), ущемление паховых грыж возникает одинаково часто на протяжении первых 2 лет и снижается с 3‑го года жизни.
Чаще ущемляются правосторонние паховые грыжи. У 248 детей с ущемленными паховыми грыжами ущемление справа наблюдалось в 74,2 %, слева — в 25,8 % (С. Я. Долецкий, 1952). Ущемление грыж наблюдалось у мальчиков в 97,3 %, у девочек — в 2,7 %.
Чаще ущемляется тонкий кишечник, слепая кишка с червеобразным отростком, реже — сальник, поперечноободочная кишка, дивертикул Меккеля.
По данным И. М. Деревянко, червеобразный отросток в грыжевом мешке наблюдался в 2—3 % случаев.
Редкость ущемления сальника у детей объясняется слабым развитием его в первый год жизни. Сальник только к 2—3 годам начинает отходить книзу от поперечноободочной кишки и к 7 годам прикрывает петли тонких кишок.
В. М. Гурко (1961) приводит случай ущемления забрюшинной энтерокистомы в ущемленной скользящей паховой грыже у мальчика 6 лет.
Пристеночное ущемление у детей наблюдается редко. Паховые грыжи у детей чаще ущемляются внезапно. Наблюдается возникновение ущемления во время сна ребенка. Сложность клинической картины, недостаточно тщательно собранный анамнез, поверхностный осмотр ребенка приводят к диагностическим ошибкам. С. Я. Долецкий (1962), анализируя материал о подтвержденных дифференциально‑диагностических ошибках, приводит 7,7 % неправильных диагнозов при ущемленных грыжах у детей.
У детей, так же как и у взрослых, может развиться внезапное ущемление грыжи, ранее не выявлявшейся. В таких случаях открытый брюшинно‑паховый отросток (грыжевой мешок) существовал и до ущемления, но ущемлению препятствовала узость устья грыжевого мешка, а кроме того, хорошее состояние мышц паховой области, которые выполняли роль сдерживающего сфинктера.
Неоднократные скоропреходящие боли в паховой области и во всем животе наблюдаются при так называемом перемежающемся ущемлении (incarcerati intermittens). Диагноз в этих случаях затруднителен, так как к приходу врача острые явления могут пройти. При осмотре детей выпячивание в паховой области может отсутствовать,что обычно наблюдается при паховых грыжах с малыми, узкими грыжевыми мешками.
При остро возникающем скоплении жидкости в узком брюшинно‑паховом отростке наблюдаются болевые ощущения в паховой области, болезненность по ходу семенного канатика, усиление болезненности при потягивании яичка. Эти симптомы могут быть связаны с ущемлением узкой полоски сальника у внутреннего пахового кольца.
В практике детских хирургов наблюдается и накопление выпота в открытом брюшинно‑паховом отростке при воспалении червеобразного отростка, располагающегося в брюшной полости, с последующей резкой реакцией и появлением припухлости в паховой области с наличием болевых ощущений (сообщающийся перитонит). Эти явления наблюдаются как при яичковых грыжах, так и при канатиковых. Здесь необходима большая бдительность хирурга и своевременная активность. Одной из ошибок хирурга при остро возникшей водянке брюшинно‑пахового отростка является пункция.
При дифференциальном диагнозе необходимо учитывать следующие заболевания: острое увеличение лимфатических узлов над паховой складкой и под ней, остро возникающие кисты, располагающиеся в незаращенных участках брюшинно‑пахового отростка, остро возникающая водянка оболочек яичка, ущемление неспустившегося яичка, заворот, опухоли яичка, бедренную грыжу.
Показателен случай диагностической ошибки (С. Я. Долецкий, 1952).
У девочки 4 месяцев за 3 недели до поступления в клинику появилась припухлость в правой паховой области. Температура 37,5—38,5°. В последние дни припухлость увеличилась и стала напряженной, а кожа над ней — отечной и резко гиперемированной. Диагностирован паховый лимфаденит, по поводу которого произведена операция. Обнаружена грыжа, содержимым которой являлся перекрученный на 360° омертвевший яичник; он был удален. Произведено грыжесечение. Ребенок выздоровел.
Осмотр больного ребенка необходимо производить в полностью обнаженном состоянии, что может дать ценные диагностические сведения о наличии сопутствующих заболеваний, в том числе и инфекционных. Осмотр ягодиц, промежности, нижних конечностей по всему протяжению их является обязательным.
Заворот яичка или перекручивание семенного канатика сопровождается симптомами, весьма похожими на ущемление грыжи. Случаи заворота яичка наблюдаются и у грудных детей.
Распознать заворот яичка трудно. Больных направляют чаще с диагнозом ущемленной грыжи; экстренное вмешательство выявляет допущенную ошибку. Одной из причин заворота яичка является отсутствие направляющей связки (guber‑naculum testis).
Операции при ущемленных паховых грыжах у детей
Из всех грыж передней брюшной стенки у детей наиболее часто ущемляются паховые грыжи. При этом самостоятельное вправление наблюдается у них чаще, чем у взрослых, что объясняется большей эластичностью тканей детского организма. Омертвение ущемленного грыжевого содержимого отмечается у детей в более поздние сроки по сравнению с наступлением некроза ущемленных органов у взрослых. И все же тактика хирурга не изменяется. Нельзя рассчитывать на самостоятельное вправление, если после ущемления прошло более 12 часов. В этих случаях показана немедленная операция.
При отсутствии родителей и невозможности отложить операцию до их прибытия вопрос о необходимости срочного вмешательства решается консультацией врачей с последующим утверждением главным врачом.
Подготовка к операции. При тяжелом состоянии ребенка с ущемленной грыжей показано согревание его грелками и теплое укутывание. До операции вводят подкожно физиологический раствор хлористого натрия, 5 % раствор глюкозы, в более тяжелых случаях переливают кровь или плазму. Необходимо учитывать значительную возбудимость детей, особенно старшего возраста, в связи с чем до операции рекомендуется клизма с хлоралгидратом (Sl. Chlorali hydrati 2%, 20—50 мл). Дети хорошо переносят пантопон (в соответствующей возрасту дозировке); он не вызывает у них каких‑либо токсических явлений. Введение пантопона до операции с последующим наркозом сокращает период возбуждения.
Обработка операционного поля производится так же, как и при неущемленных грыжах.
Кожный разрез проводят вдоль грыжевого выпячивания, проходя на 1 см выше пупартовой связки. Длина разреза от 5 до 7 см. Производится послойное рассечение тканей, которые в связи с ущемлением могут быть отечны.
Выделение грыжевого мешка начинают со дна. Необходимо помнить, что семявыносящий проток расположен по задневнутренней стенке мешка, а сосуды семенного канатика проходят по переднебоковой стороне грыжевого мешка. После выделения грыжевого мешка необходимо обложить его марлевыми салфетками, чтобы предохранить кожу и клетчатку от выпота (грыжевой воды), который может быть инфицирован при начинающемся некрозе кишечной стенки. Грыжевой мешок нельзя вскрывать, не приподняв стенку мешка в складку. Эта осторожность необходима, чтобы случайно не повредить стенку кишки и тем самым не осложнить операцию. До вскрытия мешка нельзя рассекать ущемляюшее кольцо, так как ущемленные внутренности могут ускользнуть в брюшную полость без контроля хирурга. Перед рассечением ущемляющего кольца хирург при помощи марлевой салфетки осторожно фиксирует кишечные петли и другие органы брюшной полости и определяет их состояние (цвет серозного покрова, перистальтика, пульсация сосудов брыжейки). После рассечения ущемляющего кольца кишечные петли и другие ущемленные органы осторожным потягиванием выводят из брюшной полости, чтобы определить состояние приводящего и отводящего концов кишечной петли и убедиться в отсутствии ретроградного ущемления. В дальнейшем операция проводится по тому же плану и с теми же предосторожностями, что и у взрослых. Паховый канал зашивают по одному из менее сложных способов. Укрепление нерассеченного апоневроза наружной косой мышцы живота проводят по способу Т. П. Краснобаева.
Послеоперационный период. После операции по поводу ущемленной грыжи у детей проводится активный режим. Рвота наблюдается редко, поэтому через 2—3 часа после операции можно разрешить пить. Задержка мочи является редким осложнением. Так же редко наблюдается задержка стула и газов. Диета в первые сутки — чай, бульон, кисель, на 2‑е сутки — кашицеобразная и измельченная пища. С 3—4‑х суток разрешается общий стол соответственно возрасту. Кормление грудных детей проводится через 2—3 часа после операции. При интоксикации дается сцеженное грудное молоко в количестве 10—20 г каждые 2 часа. Рецидивы после операций ущемленных паховых грыж у детей наблюдались в 3,8 % случаев (С. Я. Долецкий, 1950), а после операций свободных паховых грыж — в 0,27— 2 % (Н. В. Шварц, С. А. Мезенев, О. С. Бокастова, Б. Я. Слободзейский).
Анализ причин рецидивов позволяет заключить, что часть из них связана с трудностями проведения операций у маленьких детей, дефектами в технике операций, а также сопутствующими заболеваниями ребенка (бронхиты, диспепсия, гипотония, рахит). Летальность у детей, оперированных по поводу ущемленных грыж, в прежние годы достигала 17—19,7% (С.П.Шиловцев, М.М.Гуляева, 1926). В настоящее время отмечается значительное снижение летальности до 0,8 % (С. Я. Долецкий). По данным 1946—1956 гг., на 82 операции по поводу ущемленных паховых грыж (В. Н. Зиновьева) смертельных исходов не было.
Снижение летальности объясняется организационными мероприятиями по улучшению медицинского обслуживания детей — открытием специальных детских хирургических отделений и больниц, работой по воспитанию кадров детских хирургов, системой организации скорой медицинской помощи, проводимой научной работой и обменом опытом в лечении больных детей и разработке показаний к оперативному лечению. Исключительное значение имеет санитарно‑просветительная работа среди населения и специальное медицинское обслуживание детей, начиная с рождения.
источник
Грыжи живота – выхождение под кожу органов брюшной полости, покрытых париетальным листком брюшины, через различные отверстия брюшной стенки или таза.
Если при травме происходит разрыв мышц передней брюшной стенки и париетальной брюшины, а через образовавшийся дефект выпадает какой-либо орган брюшной полости, то говорят о выпадении (prolapsus).
Подкожная эвентрация (eventratio) – расхождение швов на брюшине, апоневрозе и мышцах, при неразошедшейся ране кожных покровов (после хирургических вмешательств).
Различают наружные и внутренние грыжи.
Наружные грыжи (herniae abdominalis externae) – выпячивания, которые выходят через отверстия в брюшной стенке. Эти отверстия чаще являются нормальными анатомическими образованиями, заполненными обычно жировой тканью, однако они могут возникнуть в результате различных травматических повреждений или заболеваний.
По происхождению наружные грыжи живота бывают врожденные (congenita) и приобретенные (acquisita).
Внутренние грыжи (herniae abdominalis internae) – вхождение органов брюшной полости в брюшные карманы или дивертикулы (bursa omentalis, foramen Winslowi, recessus duodenoje-junalis и др.). Диафрагмальные грыжи также относятся к внутренним.
Внутренние грыжи часто вызывают картину кишечной непроходимости и недоступны исследованию без раскрытия брюшной полости.
Составными элементами грыж являются грыжевые ворота, грыжевой мешок и его содержимое.
Грыжевые ворота – естественные щели и каналы, проходящие в толще брюшной стенки (паховой, бедренный каналы и др.), а также приобретенные в результате травм или после оперативных вмешательств.
Грыжевой мешок – часть пристеночной брюшины, которая выходит через грыжевые ворота. В них различают устье, шейку, тело и дно.
Содержимым грыжевого мешка может быть любой из органов брюшной полости: чаще тонкая кишка, сальник, ободочная (толстая) кишка и т. д.
Классификация грыж по локализации: паховые, бедренные, пупочные, белой линии живота, мечевидного отростка, боковые живота, поясничные треугольника Гринфельта – Лесгафта, седалищные, запирательные, промежностные.
По течению грыжи делят на неосложненные (вправимые) и осложненные (невправимые, ущемленные, с явлениями копростаза и воспаления).
При неосложненных грыжах больные предъявляют жалобы на болевые ощущения, локализующиеся в месте выхождения грыжи, в животе, поясничной области. Появление боли обычно совпадает с вхождением грыжевого содержимого в грыжевой мешок или с вправлением грыжи. Со стороны желудочно-кишечного тракта могут наблюдаться различные расстройства: тошнота, иногда рвота, отрыжка, запоры, вздутие живота.
Один из объективных симптомов, характерных для вправимой грыжи, – визуально определяемое опухолевидное образование, то появляющееся, то исчезающее в области грыжевых ворот. Грыжевое выпячивание связано обычно с напряжением брюшного пресса, кашлем (симптом «кашлевого толчка»), а в положении больного лежа оно самостоятельно или при помощи ручного вправления уходит в брюшную полость.
При начинающихся грыжах выпячивание определяется лишь пальцем, введенным в грыжевой канал, который ощущает его как толчок при кашле или натуживании.
По степени развития различают грыжи:
2) неполные, или внутриканальные;
4) грыжи огромных размеров.
Кроме осмотра и пальпации, при обследовании больного с грыжей необходимо применять перкуссию и аускультацию. Так, наличие в грыжевом мешке полого органа (кишки) при перкуссии дает тимпанический звук, а при аускультации – ощущение урчания. Если в грыжевом мешке находится плотный орган (например, сальник), то перкуссия дает тупой звук. При подозрении о наличии в грыжевом мешке мочевого пузыря проводят рентгенологическое исследование с введением в мочевой пузырь контрастного вещества.
Лечение грыж при отсутствии противопоказаний должно быть только оперативным. При хирургическом лечении неосложненных грыж возможны абсолютные и относительные противопоказания.
Абсолютные противопоказания к оперативному лечению: относятся острые инфекционные заболевания или их последствия, декомпенсированный порок сердца, злокачественные новообразования.
Относительные противопоказания к оперативному лечению – ранний детский возраст, пожилой возраст при наличии хронических заболеваний, поздние сроки беременности.
Радикальная операция состоит в удалении грыжевого мешка после перевязки его у шейки и сужении грыжевого канала путем пластических приемов укрепления мышц и апоневроза брюшной стенки в зависимости от локализации грыжи.
Большинство грыжесечений проводится под местным обезболиванием (можно в сочетании с нейролептанальгезией), часть под наркозом, который применяют главным образом детям.
Эти больные не требуют специальной предоперационной подготовки. Накануне операции они принимают гигиеническую ванну, им бреют волосы (за 1 – 2 ч до операции, так как в противном случае может развиться раздражение кожи, как следствие – воспаление и плохое заживление раны послеоперационной) на животе, лобке и мошонке, опорожняют кишечник клизмой. Перед доставкой в операционную больному обязательно освобождают мочевой пузырь.
Ведение больного в послеоперационном периоде зависит от вида грыжи, характера оперативного вмешательства, наличия осложнений и др. Необходимо принять все меры для профилактики послеоперационных осложнений, особенно у лиц пожилого возраста.
После операции и выписки больного домой (при первичном заживлении раны) лицам, занимающимся умственным трудом, выдается больничный лист на срок до трех недель, затем они приступают к работе. Однако им не рекомендуется заниматься тяжелым физическим трудом в течение 2 – 3 месяцев.
Консервативные методы лечения грыж в настоящее время применяются крайне редко: только при имеющихся противопоказаниях к операции и категорическом отказе больного от нее. Таким больным назначают ношение бандажа. Однако бандаж в области грыжи травмирует органы и ткани и не предохраняет от ущемления грыжи.
Профилактика грыж должна быть направлена на устранение причин их образования. А. П. Крымов отмечает две группы таких причин:
1. Повышающие внутрибрюшное давление:
1) расстройство акта дефекации (запоры, поносы);
4) затрудненное мочеиспускание (стриктуры мочевого канала, аденома предстательной железы, фимоз);
5) игра на духовых инструментах;
6) тугое затягивание живота;
9) тяжелая физическая работа (поднятие тяжестей, переноска грузов, работа в полусогнутом или другом неудобном положении и пр.).
2. Ослабляющие брюшную стенку:
1) беременность, растягивающая и истончающая брюшную стенку, особенно повторная;
2) болезни, вызывающие похудение и ослабление мускулатуры тела;
3) всевозможные травмы брюшной стенки.
Профилактическим средством, предупреждающим образование грыж, служит лечебная физкультура. Спортивные упражнения, проводимые под наблюдением врача, укрепляют мышцы передней брюшной стенки.
Для предупреждения грыж в детском возрасте большое значение имеет правильный уход за ребенком. Следует избегать моментов, которые повышают внутрибрюшное давление: тугое пеленание грудных детей, подбрасывание вверх при плаче и крике.
Паховые грыжи образуются в пределах пахового треугольника, нижней стороной которого является пупартова связка, верхней – горизонтальная линия, проведенная от точки, находящейся на границе между наружной и средней третями пупартовой связки, до пересечения с прямой мышцей живота. Третьей стороной треугольника будет перпендикуляр, идущий от лонного бугорка до указанной выше горизонтальной линией, что соответствующего наружному краю прямой мышцы живота.
Паховой канал имеет четыре стенки и два отверстия. Переднюю стенку образует апоневроз наружной косой мышцы живота, заднюю – поперечная фасция живота, верхнюю – края внутренней косой и поперечной мышц живота и нижнюю – пупартова связка.
Наружное (подкожное) паховое отверстие образовано ножками апоневроза наружной косой мышцы живота, которые прикрепляются к лонному бугорку.
Внутреннее (брюшное) отверстие пахового канала является отверстием в поперечной фасции живота и расположено соответственно наружной паховой ямке (fovea inguinalis externa). У мужчин в паховом канале проходит семенной канатик, состоящий из семявыносящего протока, семенной артерии, вены, нерва и лимфатических сосудов, у женщин – только круглая связка матки.
Паховые грыжи делятся на косые и прямые.
Косая паховая грыжа выходит через наружную паховую ямку и располагается кнаружи от art. epigastrica inferior. Ход косой паховой грыжи строго соответствует ходу и направлению семенного канатика, т. е. пути, по которому шло яичко в процессе опускания в мошонку. При косых паховых грыжах внутреннее отверстие пахового канала, расположенное в наружной паховой ямке, не совпадает с его наружным отверстием, а лежит вбок от него на 4 – 5 см. Чтобы выйти через отверстие пахового канала, грыжевой мешок должен пройти этот косой путь длиной 4 – 5 см, поэтому такие грыжи и называют косыми.
Косые паховые грыжи могут быть приобретенные и врожденные. При врожденных грыжах брюшные органы входят в незаросший влагалищный отросток брюшины с лежащим на его дне яичком. При врожденных паховых грыжах необходимо обращать внимание на расположение яичка в грыжевом мешке. Яичко в процессе своего опускания в мошонку не входит в грыжевой мешок (открытый брюшино-паховой отросток), а только подходит к стенке брюшино-пахового отростка и покрывается брюшиной.
Прямая паховая грыжа выходит через внутреннюю паховую ямку (fovea inguinalis media), которая является постоянным анатомическим образованием и расположена между боковой пузырно-пупочной связкой и складкой a. epigastrica inferior (plicaepigastrica).
Прямая паховая грыжа имеет прямое направление из-за того, что внутренняя ямка (внутреннее грыжевое кольцо) расположена против наружного отверстия пахового канала. Грыжевой мешок идет в прямом (сагиттальном) направлении, и в связи с этим такие грыжи называются прямыми паховыми. При прямых грыжах грыжевой мешок лежит кнутри по отношению к элементам семенного канатика, поэтому их называют внутренними. При косых грыжах грыжевой мешок находится кнаружи, латеральнее элементов семенного канатика.
По своей этиологии прямые паховые грыжи всегда приобретенные и наблюдаются в основном у лиц пожилого возраста.
Иногда при скользящих грыжах внутренние органы, частично покрытые брюшиной (слепая кишка, мочевой пузырь), составляют часть стенки грыжевого мешка. Соскальзывание этих органов проходит по забрюшинной клетчатке, через грыжевые ворота. Скользящие паховые грыжи чаще всего невправимы, грыжевые ворота у них больше, чем обычно. У больных со скользящими паховыми грыжами отмечаются запоры, вздутие живота, боли в животе, в области грыжевого выпячивания при акте дефекации, частые позывы к мочеиспусканию, а также боли, отдающие в поясничную область.
Для дооперационной диагностики скользящих паховых грыж большое значение имеет рентгенологическое исследование. У женщин до операции поставить диагноз помогает бимануальное исследование. Однако точный диагноз скользящих паховых грыж чаще всего устанавливают во время операции, но надо помнить, что во время операции вместо грыжевого мешка можно вскрыть полый орган.
Дифференциальная диагностика. Косые паховые грыжи, опускающиеся в мошонку, необходимо дифференцировать от водянки яичка, а также от водянки семенного канатика.
Водянка яичка (hydrocaele) развивается медленно, не причиняя никаких болевых ощущений. Продуцируемая серозной оболочкой яичка жидкость скапливается в полости, образуемой яичком и его собственной оболочкой. По мере накопления жидкости полость водянки все больше растягивается, становится напряженной и не вправляется в брюшную полость, яичко и придаток не пальпируются. При ощупывании семенного канатика у наружного отверстия пахового канала при hydrocaele можно свободно сомкнуть пальцы у его верхнего полюса, ощущая между ними семявыносящий проток, тогда как при пахово-мошоночной грыже пальцы сомкнуть не удается. Также можно провести диафаноскопию. В темной комнате под мошонку подводят ярко светящуюся лампочку цистоскопа. При водянке яичка растянутая от скопления серозной жидкости половина мошонки превращается в светящийся ярко-розовый фонарик, на дне которого ясно различима не пропускающая свет тень яичка.
Клиническим отличием (hydrocaele communicans) от водянки яичка является феномен опорожнения водяночной полости по ночам, когда больной находится в положении лежа, и наполнения мешка вновь в течение дня при ходьбе. В таком случае диафаноскопия также помогает провести дифференциальную диагностику.
Кроме того, паховые грыжи необходимо дифференцировать с расширением вен семенного канатика (varicocaele), которое бывает преимущественно слева, где семенная вена впадает под прямым углом в почечную вену. При осмотре можно видеть идущие вдоль семенного канатика узлы переплетающихся между собой варикозно-расширенных вен, которые высоко уходят в паховой канал. В таких случаях больные жалуются на боль по ходу семенного канатика, отдающую в поясницу, на чувство тяжести в низу живота.
Также нужно проводить дифференциальную диагностику с лимфаденитом, при котором, кроме боли в зоне выпячивания, может быть покраснение кожи, локальная гипертермия, отрицательный симптом кашлевого толчка, лейкоцитоз.
Еще следует проводить дифференциальную диагностику пазовых грыж с опухолевым поражением как яичка, так и лимфоузлов.
Лечение. Для решения вопроса об оперативном вмешательстве при паховых грыжах необходимо тщательно обследовать больного, установив показания и противопоказания к хирургическому лечению.
Задача оперативного вмешательства при паховых грыжах – ликвидация грыжевого мешка и закрытие грыжевых ворот.
Операции при косых паховых грыжах. Обезболивание чаще проводят местное 0,25%-ным раствором новокаина, у возбудимых лиц его можно сочетать с нейролептанальгезией, у детей – только общее.
Оперативное вмешательство состоит из следующих этапов: разрез кожи, подкожной клетчатки и поверхностной фасции длиной 8 – 12 см на 2 см выше паховой связки; рассечение апоневроза наружной косой мышцы живота; отделение грыжевого мешка от наружного лоскута апоневроза наружной косой мышцы живота и от элементов семенного канатика; вскрытие грыжевого мешка и вправление содержимого в брюшную полость; прошивание шейки грыжевого мешка и отсечение периферической его части. Пластику пахового канала проводят по одному из способов.
При пластике пахового канала чаще применяют способы Жирара, С. И. Спасокукоцкого, А. В. Мартынова, М. А. Кимбаровского, В. И. Лихтенштейна, а также другие методы операций, которыми хорошо владеет хирург.
Способ Жирара заключается в укреплении передней стенки пахового канала поверх семенного канатика. Вначале подшивают узловыми шелковыми швами край внутренней косой и поперечной мышц к паховой складке поверх семенного канатика, а затем на всем протяжении разреза – внутренний лоскут апоневроза к краю паховой связки. Наружный лоскут апоневроза укладывают поверх внутреннего (как полы двубортного пальто) и подшивают узловыми шелковыми швами к последнему. На подкожную клетчатку накладывают кетгутовые швы, на кожу – шелковые. Асептическая повязка на кожу, суспензорий.
По способу Спасокукоцкого внутренний лоскут апоневроза наружной косой мышцы живота вместе с краями внутренней косой и поперечной мышц живота подшивают к пупартовой связке одним рядом узловых шелковых швов, а наружный лоскут апоневроза – поверх внутреннего. Многие хирурги пользуются смешанным способом Жирара – Спасокукоцкого.
Способ Мартынова сводится к образованию дубликатуры из листков рассеченного апоневроза: внутренний лоскут апоневроза наружной косой мышцы живота подшивают к пупартовой связке, наружный – укладывают поверх внутреннего и подшивают к последнему.
По способу Кимбаровского внутренний лоскут рассеченного апоневроза наружной косой мышцы живота и подлежащие мышцы прошивают снаружи внутрь, отступая на 1 см от края разреза; вторично проводят иглу только через край внутреннего лоскута апоневроза, идя изнутри кнаружи, затем той же нитью прошивают край пупартовой связки; поверх внутреннего лоскута подшивают наружный лоскут апоневроза.
Но все вышеописанные методики относятся к натяжным, в настоящее время все большее внимание уделяется ненатяжным методикам (когда дефект в апоневрозе закрывается без натяжения тканей), к ним относят пластику грыжевых ворот с помощью алло– или аутотрансплантатов. В качестве аутотрансплантатов может служить специальным образом обработанная кожа больного, фасциально-мышечный лоскут, взятый с другой части тела. В качестве аллотрансплантатов используется специальные гипоаллергенные сетки (пластика по Лихтенштейну). Из трансплантатов выкраивают необходимый по размерам лоскут и пришивают.
По данным различных авторов, частота рецидивов грыж после выполнения ненатяжной пластики в несколько раз ниже, чем при натяжной.
Операции при прямых паховых грыжах. При прямых паховых грыжах грыжевой мешок обычно имеет широкое основание, поэтому шейку мешка прошивают внутренним кисетным швом, а мешок иссекают дистальнее лигатуры.
Пластику пахового канала проводят способом Бассини или способом Н. И. Кукуджанова.
Способ Бассини заключается в следующем:
1) семенной канатик отводят кверху и кнаружи;
2) узловыми шелковыми швами подшивают край внутренней косой и поперечной мышц вместе с подлежащей поперечной фасцией к паховой связке;
3) в области лонного бугорка к пупартовой связке и надкостнице лонной кости подшивают 1 – 2 швами край влагалища прямой мышцы живота;
4) завязав поочередно все швы, на созданное мышечное ложе укладывают семенной канатик;
5) поверх семенного канатика сшивают рядом узловых швов края апоневроза наружной косой мышцы живота.
В основе способа Кукуджанова лежит принцип укрепления задней и передней стенок пахового канала; в области внутренних грыжевых ворот несколькими швами сшивают предбрюшинную жировую клетчатку, семенной канатик отводят кпереди, двумя матрацными швами прошивают поперечную фасцию с захватыванием в швы подвздошно-лонной и паховой связок, влагалище прямой мышцы и апоневротические волокна внутренней косой и поперечной мышц подшивают к медиальному отделу подвздошно-лонной и паховой связок. Семенной канатик укладывают на место и поверх него сшивают в виде дубликатуры края рассеченного апоневроза наружной косой мышцы живота.
Операции при врожденных паховых грыжах. При врожденных паховых грыжах в основном применяют два способа оперативных вмешательств – без вскрытия пахового канала (по Ру – Оппелю) и со вскрытием пахового канала.
По способу Ру – Оппеля после рассечения кожи и подкожной клетчатки выделяют и вскрывают грыжевой мешок, грыжевое содержимое вправляют в брюшную полость. Выведенный в рану грыжевой мешок перевязывают у шейки, отсекают, культю погружают в предбрюшинную клетчатку. Двумя-тремя шелковыми лигатурами ушивают наружное отверстие пахового канала. Узловые швы накладывают на переднюю стенку пахового канала, захватывая в шов с одной стороны апоневроз наружной косой мышцы живота и подлежащие мышцы несколько выше пахового канала, а с другой – паховую связку. Этот способ применяется при небольших начальных грыжах, как врожденных, так и приобретенных.
При способе со вскрытием пахового канала доступ к грыжевому мешку тот же, что и при приобретенных косых паховых грыжах. По ходу семенного канатика рассекают fascia cremasterica вместе с волокнами m. cremaster и fascia spermatica interna выделяют переднюю стенку грыжевого мешка и вскрывают ее у шейки. Грыжевое содержимое вправляют в брюшную полость, заднюю стенку грыжевого мешка у шейки отделяют от элементов семенного канатика, а затем рассекают в поперечном направлении. Шейку выделенной части грыжевого мешка прошивают шелковой лигатурой, перевязывают и отсекают, в рану выводят яичко вместе с остатком грыжевого мешка. Последний иссекают и вывертывают вокруг яичка и семенного канатика, сшив его редкими узловыми швами. Если грыжевой мешок больше; то его иссекают на большом протяжении, оставляя брюшину только на семенном канатике и яичке. Пластика пахового канала по одному из способов.
Локализация бедренных грыж соответствует области Скарповского треугольника, верхней границей которого является пупартова связка. От пупартовой связки к лонному бугорку отходит подвздошно-гребешковая связка, которая делит все пространство, находящееся между паховой связкой и костями (подвздошной и лобковой), на два отдела: мышечную лакуну (lacuna musculorum) – наружный отдел – и сосудистую (lacuna vasorum) – внутренний отдел.
Мышечная лакуна имеет следующие границы: спереди – паховую связку, сзади – подвздошную кость, изнутри – подвздошно-гребешковую связку.
Сосудистую лакуну ограничивают следующие связки: спереди – паховая и сращенный с нею поверхностный листок широкой фасции, сзади – подвздошно-лонная (lig. iliopubicum) и начинающаяся от нее гребешковая фасция, снаружи – lig. iliopectineum, изнутри – lig. lacunare.
Через сосудистую лакуну проходят бедренные сосуды, из которых бедренная артерия располагается снаружи, вена – изнутри. Оба сосуда окружены общим влагалищем, в котором артерия отделена от вены перегородкой.
Знание всех анатомических пространств имеет большое значение при дифференциальной диагностике различных видов бедренных грыж, образующихся под пупартовой связкой на всем ее протяжении.
Внутренняя треть сосудистой лакуны, соответствующая промежутку между бедренной веной и лакунарной связкой, называется внутренним бедренным кольцом. Спереди оно ограничено пупартовой связкой, сзади – подвздошно-лонной связкой и начинающейся от нее гребешковой фасцией, изнутри – лакунарной связкой, снаружи – влагалищем бедренной вены.
Путь, который прокладывает себе бедренная грыжа, называется бедренным каналом (длина его – 1 – 2 см). Он имеет треугольную форму, а его стенками служат: спереди – серповидный отросток широкой фасции, сзади и кнутри – гребешковая фасция, снаружи – влагалище бедренной вены. В норме бедренного канала не существует.
В отличие от паховых бедренные грыжи выходят ниже пупартовой связки: в пределах верхней половины овальной ямки, внутри от бедренной вены. На практике чаще встречаются типичные бедренные грыжи, выходящие из бедренного канала.
Н. В. Воскресенский все бедренные грыжи делит на:
1) мышечно-лакунарные (грыжа Гессельбаха);
2) выходящие в пределах сосудистой лакуны:
а) наружные, или боковые наружные, сосудисто-лакунарные, выходящие кнаружи от бедренной артерии;
б) срединные, или предсосудистые, выходящие в области сосудов и располагающиеся непосредственно над ними;
в) внутренние (типичная бедренная грыжа), выходящие через бедренный канал между бедренной веной и лакунарной (жимбернатовой) связкой;
3) грыжи лакунарной связки.
Бедренные грыжи чаще наблюдаются у женщин, что объясняется большими размерами женского таза.
Различают следующие формы типичных бедренных грыж:
1) начальную, когда небольшой грыжевой мешок располагается в области внутреннего отверстия бедренного канала;
2) канальную – грыжевой мешок перемещается в бедренный канал, доходит до наружного бедренного кольца, образуя неполную бедренную грыжу;
3) полную грыжу, вышедшую за пределы бедренного канала и определяющуюся при осмотре и пальпации.
Бедренные грыжи необходимо дифференцировать с увеличенными лимфатическими узлами этой области при различных заболеваниях, метастазами злокачественных новообразований в лимфатические узлы этой области, доброкачественными опухолями бедренной области, варикозным расширением вен нижних конечностей, аневризматическими узлами, специфическими натечными абсцессами, кистами, располагающимися под пупартовой связкой.
Лечение. В зависимости от способа операции производят различные разрезы кожи.
При грыжесечении с закрытием грыжевых ворот со стороны бедра наиболее распространенным является способ Локвуда. Разрез кожи длиной 10 – 12 см проводят вертикально над грыжевой опухолью, начало которого находится на 2 – 3 см выше пупартовой связки, или косой разрез, проходящий над грыжевой опухолью параллельно и ниже пупартовой связки. Грыжевой мешок выделяют от дна к шейке, вскрывают и его содержимое вправляют в брюшную полость. Шейку мешка высоко прошивают шелковой лигатурой, перевязывают и отсекают, а культю его вправляют под паховую связку. Закрывают внутреннее отверстие бедренного канала путём подшивания паховой связки к надкостнице лонной кости двумя-тремя узловыми шелковыми лигатурами.
При грыжесечении с закрытием грыжевых ворот со стороны бедра по способу Локвуда применяются модификации Бассини, А. П. Крымова, а также способ А. А. Абражанова.
При грыжесечении с закрытием грыжевых ворот со стороны пахового канала применяют способы Руджи, Парлавеччио, Райха, Праксина.
Способ Руджи состоит в следующем:
1) кожу разрезают выше и параллельно пупартовой связке, как и при паховых грыжах;
2) вскрывают паховой канал;
3) рассекают заднюю стенку пахового канала – поперечную фасцию;
4) выделяют и вывихивают в рану из-под пупартовой связки грыжевой мешок;
5) вскрывают грыжевой мешок и грыжевое содержимое вправляют в брюшную полость;
6) прошивают шейку мешка и последний отсекают дистальнее лигатуры;
7) тремя-четырьмя швами подшивают паховую связку к подвздошно-лонной, чем производят закрытие грыжевых ворот;
8) восстанавливают паховой канал.
Если большие грыжевые ворота трудно закрыть путем подшивания паховой связки к подвздошно-лонной, то прибегают к пластическим способам Г. Г. Караванова, Уотсона – Чейне и др.
Пупочная грыжа (hernia umbilicalis) – выхождение органов брюшной полости через дефекты брюшной стенки в области пупка.
Слои, образующие пупок, состоят из плотной ткани, передняя поверхность которой спаяна с кожей, пупочной фасцией и брюшиной. Здесь нет ни подкожной, ни предбрюшинной клетчатки. Пупочная вена, идущая от пупка к печени, находится в канале, который нередко называется пупочным.
Как пупочное кольцо, так и пупочный канал могут быть местом выхода грыжи. Пупочный канал имеет косое направление, поэтому пупочные грыжи, выходящие через него, называются косыми.
Пупочные грыжи по частоте следуют за паховыми и бедренными, хотя фактически анатомическая предрасположенность к ним возникает со дня рождения.
Н. В. Воскресенский все пупочные грыжи делит на грыжи: взрослых, детского возраста, эмбриональные, развивающиеся при недоразвитии брюшной стенки по средней линии, пупочного канатика.
Эмбриональные пупочные грыжи подлежат оперативному лечению сразу после рождения ребенка. Хирургическое лечение противопоказано при очень больших или, наоборот, незначительных по размерам врожденных грыжах.
Существуют три способа лечения эмбриональных пупочных грыж: перевязка грыжевого мешка, внебрюшинный и внутрибрюшинный. Простое перевязывание грыжи на границе кожи с амнионом применяют при небольшой и вправимой грыже. Однако этот метод используют редко.
Внебрюшинный способ Ольстгаузена состоит в следующем: на границе с грыжей рассекают кожу и отделяют от грыжевого мешка наружную (амниотическую) оболочку и вартонов студень. Далее перевязывают и отсекают образования пупочного канатика. Грыжевой мешок вместе с его содержимым вправляют в брюшную полость. Края кожи освежают и сшивают шелковыми швами, закрывая грыжевые ворота.
При внутрибрюшинном (интраперитонеальном) способе вскрывают грыжевой мешок и его содержимое вправляют в брюшную полость, полностью резецируют грыжевые оболочки и послойно зашивают брюшную стенку.
Пупочные грыжи детского возраста и взрослых можно оперировать как внебрюшинным, так и внутрибрюшинным способом. Однако в большинстве случаев оперируют внутрибрюшинно.
При средних и больших пупочных грыжах применяют способы К. М. Сапежко и Мейо, а при небольших – способ Лексера.
Способ Сапежко состоит в следующем. Кожу разрезают над грыжевым выпячиванием в вертикальном направлении, выделяют грыжевой мешок, а грыжевое кольцо рассекают кверху и книзу по белой линии живота. По общепринятой методике обрабатывают грыжевой мешок. Узловыми шелковыми швами подшивают край одной стороны рассеченного апоневроза к задней стенке влагалища прямой мышцы живота противоположной стороны. Оставшийся свободный край апоневроза укладывают на переднюю стенку влагалища прямой мышцы живота противоположной стороны и фиксируют рядом узловых шелковых лигатур. Накладывают швы на кожу.
При способе Мейо проводят два полулунных разреза кожи в поперечном направлении вокруг грыжевого выпячивания. После отслаивания кожного лоскута от апоневроза вокруг грыжевых ворот на протяжении 5 – 7 см грыжевое кольцо рассекают в поперечном направлении. Выделив шейку грыжевого мешка, его вскрывают и содержимое вправляют в брюшную полость. Затем грыжевой мешок иссекают по краю грыжевого кольца и удаляют вместе с кожным лоскутом, а брюшину зашивают непрерывным кетгутовым швом. Нижний лоскут апоневроза подшивают к верхнему рядом узловых П-образных швов так, чтобы при их завязывании верхний лоскут наслаивался на нижний, свободный край верхнего лоскута подшивают рядом узловых швов к нижнему. Накладывают узловые шелковые швы на кожу.
При способе Лексера полулунный разрез кожи, полуокаймляющий грыжевую опухоль, проводят снизу. Кожу с подкожной клетчаткой отслаивают кверху и выделяют грыжевой мешок, который вскрывают, а его содержимое вправляют в брюшную полость. Шейку мешка прошивают шелковой лигатурой, перевязывают и мешок отсекают. Грыжевые ворота закрывают кисетным шелковым швом, поверх которого накладывают 3 – 4 шелковых шва на передние стенки влагалищ прямых мышц живота. Кожный лоскут укладывают на место и пришивают рядом узловых швов.
При данном способе пластики грыжевых ворот пупок можно удалить или оставить.
Белая линия живота образуется за счет перекрещивающихся сухожильных пучков шести мышц живота, отделяет обе прямые мышцы и соответствует средней линии тела. Она тянется от мечевидного отростка до симфиза и выше пупка имеет вид полосы, ширина которой увеличивается по направлению к пупку. В белой линии живота находятся сквозные щелевидные промежутки, которые проходят через всю ее толщу до брюшины, а через них – сосуды и нервы или жировая ткань, связывающая предбрюшинную клетчатку с подкожной. Обычно размеры таких грыж незначительны. Чаще всего содержимым грыжевого мешка является сальник, реже – тонкий кишечник и поперечно-ободочная кишка (только при больших грыжах).
Клиническое течение грыж белой линии живота разнообразное. Иногда они обнаруживаются случайно. Некоторые больные жалуются на боль в эпигастральной области, усиливающуюся при пальпации. Их беспокоит тошнота, отрыжка, изжога, чувство распирания в поджелудочной области.
Осмотр больного с грыжей белой линии живота необходимо проводить лежа и стоя при натуживании больного и при полном расслаблении брюшной стенки.
При жалобах больного на боли в животе и диспепсические расстройства необходимо исключить у него язвенную болезнь желудка и двенадцатиперстной кишки, гастрит, холецистит, аппендицит методами общего и специального исследования.
Грыжи белой линии живота оперируют способом Сапежко – Льяконова. Разрез кожи над грыжевым выпячиванием проводят и продольном или поперечном направлении. Выделяют грыжевой мешок и обрабатывают его обычным способом. Грыжевое кольцо рассекают по белой линии и создают дубликатуру из лоскутов апоневроза белой линии живота в вертикальном направлении, накладывая вначале 2 – 4 П-образных шва, как при способе Мейо. Край свободного лоскута апоневроза подшивают узловыми швами к передней стенке влагалища прямой мышцы живота. Швы на кожу.
Причины рецидивов грыж белой линии живота:
1) заживление послеоперационной раны вторичным натяжением вследствие ее инфицирования;
2) дряблость тканей или их рубцовые изменения в области грыжи;
3) чрезмерная физическая нагрузка, особенно в раннем послеоперационном периоде;
4) технические ошибки во время операции.
Соответственно месту оперативного вмешательства послеоперационные грыжи могут быть различной локализации. Чаще всего они образуются при оперативном доступе по белой линии живота. У мужчин они возникают после операций на желудке, у женщин – после операций на органах малого таза. Послеоперационные грыжи могут появиться после аппендэктомии, холецистэктомии и других оперативных вмешательств, особенно если в брюшную полость ставились тампоны.
В. М. Войленко различает три формы послеоперационных грыж:
1) полушаровидную, с широким основанием и широкими грыжевыми воротами;
2) сплющенную спереди назад вследствие спаек, соединяющих стенки грыжевого мешка и внутренности;
3) типичную, с узкой шейкой и расширенным дном.
Большие послеоперационные грыжи лучше оперировать под наркозом, применяя релаксанты, небольшие – под местным обезболиванием.
Послеоперационные грыжи оперируют следующим образом:
1) кожу разрезают в пределах здоровых тканей с обеих сторон послеоперационного рубца, который иссекают;
2) освобождают апоневроз от жировой клетчатки;
3) рассекают грыжевой мешок и проводят ревизию брюшной полости;
4) отсекают весь грыжевой мешок;
5) проводят пластику грыжевых ворот.
Все способы пластики В. М. Войленко делит на три группы:
3) другие виды пластики (пластика лоскутом кожи, аллопластика и др.).
При апоневротической пластике для закрытия дефекта в брюшной стенке проводят простое ушивание краев апоневроза, соединив их путем удваивания, а также подшивают к краям дефекта один или два лоскута, выкроенных из апоневроза. Наиболее распространенные способы апоневротической пластики – методы А. В. Мартынова, Н. 3. Монакова, П. Н. Напалкова, Шампионера, Генриха, Бреннера.
При мышечно-апоневротической пластике для закрытия грыжевых ворот используют апоневроз вместе с мышцами. К этой группе пластики относят способы В. П. Вознесенского, К М Сапежко, А. А. Троицкого, а также И. Ф. Сабанеева в модификации Н. 3. Монакова и способ И. В. Габая.
В практике наиболее распространен способ Вознесенского, который состоит в следующем:
1) делают срединный разрез с иссечением послеоперационного рубца;
2) вскрывают брюшную полость;
3) левую и правую прямые мышцы живота на всю толщу прошивают кетгутовой нитью со стороны брюшины и затем поочередно завязывают их, начиная с верхнего угла раны;
4) второй ряд накладывают более поверхностно, захватывая прямые мышцы;
5) избыток брюшины и апоневроза иссекают, их края сшивают непрерывным шелковым швом; накладывают швы на кожу.
Больных с послеоперационными грыжами необходимо тщательно готовить к операции. За два дня до нее дают слабительное, затем назначают очистительные клизмы. В послеоперационном периоде запрещают раннее вставание, швы снимают на 10 – 12-й день.
К редким формам грыж следует отнести грыжу мечевидного отростка, боковую грыжу живота, поясничную, запирательную, седалищную и промежностную грыжи и др.
Грыжа мечевидного отростка встречается редко. Основные симптомы – боль в области мечевидного отростка, наличие там же выпячивания, после вправления которого удается прощупать отверстие.
Лечение – удаление мечевидного отростка и иссечение грыжевого мешка.
Боковая грыжа живота может появиться в области прямой мышцы живота, по спигелиевой линии в мышечной части брюшной стенки, а вследствие травмы – в любом месте брюшной стенки. При недоразвитии какой-либо из мышц брюшной стенки возникают врожденные грыжи живота, которые могут проявляться клинически в любом возрасте.
Различают три вида боковых грыж живота: грыжи влагалища прямой мышцы, грыжи спигелиевой линии, грыжи от остановки развития брюшной стенки.
Грыжи влагалища прямой мышцы чаще встречаются в нижней части живота, где нет заднего листка влагалища, и при травматических разрывах прямой мышцы.
Грыжи спигелиевой линии могут быть подкожными, интерпициальными и преперитонеальными. Такие грыжи локализуются по линии, соединяющей пупок и передне-верхнюю ость подвздошной кости, но иногда они располагаются ниже или выше
Основные симптомы боковой грыжи живота – боль и грыжевое выпячивание различных размеров в зависимости от ширины грыжевых ворот.
Лечение боковых грыж живота только оперативное. При небольших грыжах после удаления грыжевого мешка грыжевые ворота зашивают послойным наложением швов на поперечную и внутреннюю косые мышцы, а также на апоневроз наружной косой мышцы. При грыжах больших размеров применяют пластические способы.
Поясничная грыжа – грыжевое выпячивание на задней и боковой стенках живота, выходящее через различные щели и промежутки между мышцами и отдельными костями поясничной области.
Поясничные грыжи выходят через такие анатомические образования, как треугольник Пти промежуток Гринфельта – Лесгафта и апоневротические щели. Наиболее частым содержимым грыжевого мешка является тонкая кишка и сальник. Основной симптом – увеличение грыж при физической нагрузке. К осложнениям поясничной грыжи относится ее ущемление. Радикальный метод лечения – оперативный.
Запирательная грыжа появляется через запирательный канал, проходящий под лобковой костью, и встречается преимущественно у женщин пожилого возраста. Симптоматика их может быть самой разнообразной. Лечение запирательных грыж только оперативное. Операцию проводят бедренным способом, с помощью лапаротомий или комбинированным путем.
Седалищная грыжа выходит на заднюю поверхность таза через большое или малое седалищное отверстие, встречается преимущественно у пожилых женщин с широким тазом и большими размерами седалищных отверстий. Различают три вида седалищных грыж, выходящих над грушевидной мышцей, под грушевидной мышцей и через малое седалищное отверстие.
Лечение седалищных грыж только оперативное. Техника операций весьма разнообразна и зависит от подхода к грыжевым воротам.
Наиболее частым осложнением седалищной грыжи является ее ущемление. Ущемленную седалищную грыжу рекомендуют оперировать комбинированным способом, начиная с лапаротомии, а при рассечении грыжевых ворот следует помнить о возможности ранения ягодичных сосудов.
Диафрагмальная грыжа – выхождение брюшных органов в грудную полость через физиологическое или патологическое отверстие в диафрагме врожденного или травматического происхождения. При этом можно говорить о грыжевых воротах и грыжевом содержимом, но грыжевой мешок большей частью отсутствует.
Диафрагмальные грыжи делят на травматические и нетравматические. Фактор травмы имеет большое значение в развитии заболевания, определяет тип грыжи, диагностику и прогноз.
Нетравматические грыжи располагаются в определенных типичных местах – в пищеводном отверстии, отверстии Бохдалека, щели Ларрея, куполе диафрагмы.
По клиническому течению травматические диафрагмальные грыжи делят на острые и хронические.
Симптоматика диафрагмальных грыж связана с нарушением функции как переместившихся органов брюшной полости, так и сдавленных органов грудной полости. Таким образом, при диафрагмальной грыже могут наблюдаться расстройства со стороны пищеварительного тракта, нарушения дыхания и кровообращения, а также диафрагмальные симптомы.
Рентгенологический метод исследования является основным при диагностике диафрагмальных грыж. Он дает возможность установить, какие органы вышли из брюшной полости, где находится грыжевое отверстие и какова его величина, имеются ли сращения вышедших органов в грыжевых воротах и с органами грудной полости.
Наиболее тяжелое осложнение диафрагмальной грыжи – ущемление, которое может наступить тотчас после повреждения и образования грыжи, но чаще развивается значительно позже, через 2 – 3 и даже 10 – 15 лет.
Наличие диафрагмальной грыжи является абсолютным показанием к операции. Ее можно оперировать путем торакотомии, лапаротомии или комбинированным способом.
К осложнениям грыж относятся ущемление, копростаз, воспаление.
Ущемленная грыжа. Под ущемлением грыжи понимают внезапное сдавление содержимого грыжи в грыжевых воротах. Ущемлению может подвергнуться любой орган, находящийся в грыжевом мешке. Обычно оно наступает при значительном напряжении брюшного пресса (после поднятия тяжести, при сильном натуживании, кашле и т. д.).
При ущемлении в грыже любого органа всегда нарушаются его кровообращение и функция, в зависимости от важности ущемленного органа возникают и общие явления.
Различают следующие виды ущемления: эластическое, каловое, и то и другое одновременно.
При эластическом ущемлении повышается внутрибрюшное давление. Под влиянием этого и внезапного сокращения брюшных мышц внутренности быстро проходят через грыжевые ворота в мешок и ущемляются в грыжевом кольце после нормализации внутрибрюшного давления.
При каловом ущемлении содержимое переполненной кишки состоит из жидких масс с примесью газов, реже – из твердых. В последнем случае ущемление может присоединиться к копростазу.
Патологические изменения в ущемленном органе зависят от срока, прошедшего от начала ущемления, и степени сдавления ущемляющим кольцом.
При ущемлении кишки на месте ущемляющего кольца образуется странгуляционная борозда с резким истончением кишечной стенки на месте сдавления. Вследствие застоя кишечного содержимого приводящий отрезок кишки значительно растягивается, питание его стенки нарушается и создаются условия для венозного стаза (застоя), в результате чего происходит пропотевание плазмы как в толщу кишечной стенки, так и в просвет кишки. Это еще больше растягивает приводящий отдел кишки и затрудняет циркуляцию крови.
Сильнее, чем в приводящем отделе, выражены изменения в месте ущемленной кишечной петли. При сдавлении более податливых вен образуется венозный стаз, и кишка принимает синюшную окраску. В просвет ущемленной петли и ее стенку пропотевает плазма, увеличивая объем петли. В результате нарастающего отека сдавление сосудов брыжейки усиливается, полностью нарушая питание кишечной стенки, которая омертвевает. Сосуды брыжейки в это время могут быть тромбированы на значительном протяжении.
Чаще всего ущемление наступает у больных, страдавших грыжами, в исключительных случаях оно может наступить у лиц, ранее не замечавших у себя грыж. При ущемлении грыжи появляется сильная боль, в некоторых случаях она вызывает шок. Боль локализуется в области грыжевого выпячивания и в брюшной полости, часто сопровождается рвотой рефлекторного характера.
При объективном осмотре анатомического расположения ущемленной грыжи обнаруживается невправимое грыжевое выпячивание, болезненное при пальпации, напряженное, горячее на ощупь, дающее при перкуссии притупление, так как в грыжевом мешке находится грыжевая вода.
Наиболее трудно диагностировать пристеночные ущемления, так как они могут не нарушать продвижения содержимого по кишечнику, к тому же пристеночное ущемление иногда не дает большого грыжевого выпячивания.
Насильственное вправление ущемленной грыжи недопустимо, поскольку оно может стать мнимым. При этом возможны следующие варианты:
1) перемещение ущемленных внутренностей из одной части мешка в другую;
2) переход всего ущемленного участка вместе с грыжевым мешком в предбрюшинное пространство;
3) вправление грыжевого мешка вместе с ущемленными внутренностями в брюшную полость;
4) разрыв петель кишок в грыжевом мешке.
Во всех этих вариантах грыжевого выпячивания не наблюдается, а все симптомы кишечной странгуляции сохраняются.
Необходимо иметь в виду и ретроградное ущемление, при котором в грыжевом мешке находятся две ущемленные кишечные петли, а соединяющая их кишечная петля находится в брюшной полости и оказывается наиболее измененной.
Больных с ущемленными наружными грыжами живота следует срочно оперировать.
При операции по поводу ущемленных наружных брюшных грыж должны соблюдаться следующие условия:
1) независимо от места выхождения грыжи нельзя рассекать ущемляющее кольцо до вскрытия грыжевого мешка, так как ущемленные внутренности без ревизии могут легко ускользнуть в брюшную полость;
2) при подозрении на возможность омертвения ущемленных участков кишечника необходимо проводить ревизию данных участков путем обратного их выведения из брюшной полости;
3) при невозможности выведения кишечника из брюшной полости показана лапаротомия, при которой одновременно выясняется и наличие ретроградного ущемления;
4) особое внимание необходимо уделять рассечению ущемляющего кольца и точно представлять себе расположение прилегающих кровеносных сосудов, проходящих в брюшной стенке.
Если при ревизии установлено, что ущемленный кишечник нежизнеспособный, то его удаляют, затем проводят пластику грыжевых ворот и накладывают швы на кожу. Минимальные границы резецируемой нежизнеспособной тонкой кишки: 40 см приводящей петли и 20 см – отводящей.
После операции больного доставляют в палату на каталке, вопрос о ведении послеоперационного периода и возможности вставания решается лечащим врачом. При этом учитывается возраст больного, состояние сердечно-сосудистой системы и характер оперативного вмешательства.
Копростаз. При невправимых грыжах в кишечной петле, находящейся в грыжевом мешке, наблюдается копростаз (каловый застой).
Воспаление грыжи возникает остро, сопровождается резкими болями, рвотой, повышением температуры, напряжением и резкой болезненностью в области грыжевого мешка. Лечение – срочная операция.
При флегмоне грыжевого мешка необходимо произвести лапаротомию вдали от флегмонозного участка с наложением кишечного соустья между приводящим и отводящим концами кишки, идущими к ущемляющему кольцу. Подлежащие удалению выключенные петли кишок завязывают по концам марлевыми салфетками и достаточно прочными лигатурами. Закончив операцию в брюшной полости, вскрывают воспаленный грыжевой мешок и через разрез удаляют мертвые петли ущемленных кишок, а флегмону дренируют.
источник