Паховая грыжа, в отличие от бедренной, имеет готовый анатомический канал, внутри которого у мужчин располагается семенной канатик, а у женщин – круглая связка матки. В силу анатомических причин заболевание чаще встречается у мужчин. Во внутриутробном периоде происходит формирование пахового канала: опускаясь из брюшной полости в мошонку, яичко «стягивает» вслед за собой все оболочки, включая брюшную фасцию.
В определенных условиях процесс нарушается, и выход в паховый канал не зарастает. Так образуются врожденные паховые грыжи. У детей они часто самостоятельно вправляются, но если этого не происходит, с десятилетнего возраста кольцо пахового канала уплотняется. Поэтому часто образуется ущемленная паховая грыжа, приблизительно в 20% случаев. Возникшая от нагрузки паховая грыжа ущемляется гораздо чаще, так как выпавший сальник сжимается в области кольца канала.
Главным признаком ущемления паховой грыжи является острая боль. Её появление неожиданно. Затем ущемленная паховая грыжа проявляется признаками острой кишечной непроходимости:
- нарушение стула: запор или диарея;
- вспучивание живота;
- землистая окраска кожных покровов;
- заостренные черты лица – faciesHippocratica;
- отсутствие шумов перистальтики.
Если образуется на фоне полного здоровья ущемленная грыжа, симптомы её схожи с таковыми при клинической картине острого живота. Однако существуют специфические признаки:
- При обнаружении в области пахового кольца грыжевого выпячивания, оно не вправляется пальцами, и симптом «кашлевого толчка» отсутствует. Проверяется оно так: к грыже приставляется палец, пациента просят кашлянуть. Если под пальцами при кашле ощущаются толчки – ущемления нет. Когда прекращается передача сотрясения внутренних органов брюшины на содержимое выпячивания, это означает, что ущемленная паховая грыжа образовалась.
- Резкие боли через некоторое время утихают, но состояние больного постепенно ухудшается вследствие внутренней интоксикации.
- При омертвении грыжевого содержимого развивается клиника токсического шока с переходом в длительную кому.
Таким образом, осложнения ущемленной грыжи могут привести к смертельному исходу.
В связи с тем, что ущемление здоровых тканей приводит к их омертвению, лечение ущемленной грыжи>, независимо от её расположения, возможно только хирургическое.
Хирургическаяоперация при ущемлении паховой грыжи у детей производится под общим наркозом. Оперативное вмешательство производится по следующей схеме:
- Делается разрез кожи в области грыжевого выпячивания, затем послойно рассекаются ткани, чтобы освободить доступ к паховому кольцу, по которому содержимое грыжи опускается в мошонку.
- Отделяется содержимое грыжевого мешка от яичка.
- Производится ревизия части органа (чаще всего, большого сальника брюшины) на предмет омертвения. Если осложнения ущемленной грыжи привели к некрозу сальника, производится его резекция. Попросту говоря, погибшие ткани отсекают, ушивая большой сальник или часть кишечника.
- Отсекается грыжевой мешок.
Когда признаки ущемленной грыжи замечены вовремя, омертвения не наступает. Тогда при операции жизнеспособные ткани, содержащиеся в грыжевом мешке, опускаются в брюшную полость.
Оперативное лечение ущемленной грыжи в области пахового кольца не предусматривает проведение пластических элементов. Естественный, анатомический канал не подлежит ушиванию наглухо. Однако для взрослых пациентов предусматривается использование сетчатого трансплантата, через который свободно проходит семенной канатик или круглая маточная связка, в то же время, перекрывается выход для органов брюшной полости.
Тотчас, как появятся признаки ущемленной грыжи, необходимо вызывать скорую помощь, независимо от состояния здоровья пациента или времени суток.
Стандартная медицинская неотложная помощь при ущемленной грыже предусматривает проведение следующих мероприятий:
- осмотр пахового кольца на предмет грыжевого выпячивания;
- проверка симптома «кашлевого толчка»;
- когда по какой-либо причине происходит самостоятельно вправление, сопровождающее ущемление паховых грыж, ставиться вопрос об экстренном чревосечении с целью определения ущемившихся органов и их жизнеспособности;
- запрещается применение горячих ванн, приложение горячей или холодной грелки, а также введение спазмолитиков и обезволивающих препаратов;
- транспортировка пациента в стационар осуществляется немедленно и первая помощь при ущемленной грыже оказывается в условиях развернутой операционной.
Когда ущемление происходит у ослабленных вследствие недоношенности детей или у лиц с тяжелой сердечно-сосудистой патологией, при которой подача наркоза опаснее осложнений грыжи, первая помощь при ущемленной грыже в условиях стационара включает следующие манипуляции:
- теплая ванна;
- положение тела, при котором тазовая область и ноги оказываются в возвышенном положении;
- введение спазмолитиков.
Если при проведении консервативного лечения в течение двух часов не отмечается улучшение состояния больного, производится оперативное вмешательство.
Ущемление грыжи любой локализации грозит смертельными осложнениями, которые развиваются в течение нескольких часов, поэтому производится экстренная операция, объем которой зависит от тяжести заболевания.
источник
Ущемленная паховая грыжа образуется при защемлении частей внутренних органов в наружном отверстии пахового канала. Опасность осложнения заключается в сдавливании тканей, нарушении в них кровообращения, что может повлечь за отмирание ущемленных органов и развитие перитонита – смертельно опасному заболеванию, согласно коду МКБ.
Первым и главным признаком ущемления является боль сильного характера. Во многих случаях болевые ощущения настолько интенсивны, что у пациента может развиться болевой шок и потеря сознания. Сильная боль возникает в области сдавливания органа и распространяется по всему животу.
Признаки ущемления паховой грыжи зависят от того, какой орган пострадал. Связки и мышцы, через которые проходит выпячивание, называют грыжевыми воротами. Оболочка, в которой находятся органы, выступающие за пределы своего местонахождения – грыжевым мешком. Наиболее часто при паховой грыже в мешок попадают сальник, петли тонкого кишечника.
Компрессия петель кишечника сопровождается расстройствами диспепсического характера. Это метеоризм, изжога, отрыжка, ложные позывы к дефекации. Общими признаками заболевания являются ухудшение самочувствия, слабость. У больного развивается тошнота, рвота, отмечается повышение температуры, появляются головная боль, мышечная слабость, потеря аппетита. При длительном сдавливании органов повышается сердцебиение, поднимается давление крови.
Крайне важно при развитии симптомов ущемления обратиться за медицинской помощью в первые 2 часа. Проведение лечения именно в этот период максимально снижает риск тяжелых осложнений.
Существуют признаки ущемления паховой грыжи, которые почти всегда свидетельствуют о развитии осложнения. К ним относят:
- Резко возникшая боль в области грыжи. Интенсивные болевые ощущения сохраняются более 2 часов.
- Невозможность вправить грыжу. Такой признак очень часто свидетельствует о развитии ущемления.
- Твердость и болезненность выпячивания, покраснение и отек тканей в его области.
- Отсутствие реакции на кашлевой толчок. Если ущемления нет, при покашливании приложенные пальцы к грыжевым воротам словно выталкиваются наружу. При развитии ущемления такой рефлекс отсутствует.
При наличии нескольких или всех вышеописанных признаков, можно с уверенностью предположить развитие осложнения в виде ущемления грыжи.
Если вовремя не провести оперативное лечение, возникают следующие осложнения:
- Перитонит – развитие воспалительного процесса органов брюшной полости, при котором инфекция быстро распространяется и поражает орган за органом.
- Некроз тканей кишки – следствием этого явления может быть омертвление участков кишечника с последующим излитием его содержимого в брюшную полость.
- Токсический шок – возникает на фоне отравления организма продуктами распада омертвевших тканей. Токсический шок повышает риск развития длительной комы или летального исхода.
Во избежание грозных последствий нельзя затягивать с обращением в больницу. Пациенту требуется неотложная медицинская помощь. Строго запрещается самолечение и попытки самостоятельного вправления грыжи в домашних условиях.
Если у пациента возникли признаки, указывающие на защемление паховой грыжи, следует немедленно вызвать «скорую помощь». Даже если произошло самовольное вправление, отменять медицинское обследование нельзя, слишком велик риск рецидива. К тому же, невозможно определить жизнеспособность самопроизвольно вправившегося участка кишечника.
Не разрешается пытаться вправить выпячивание самостоятельно. Такие действия могут привести к крайне нежелательным последствиям. Существует угроза разрыва кишечной петли с выходом наружу калового содержимого, развития воспалительного процесса органов брюшной полости и другие опасные последствия.
Для облегчения боли человеку рекомендуется лечь в удобное положение, можно положить в область поражения прохладный компресс. Не рекомендуется принимать обезболивающие препараты, так как таблетки скроют важные для медиков симптомы, и будет сложно установить правильный диагноз.
Запрещено заниматься самолечением, использовать средства народной медицины. Ущемление паховой грыжи требует исключительно профессиональной медицинской помощи.
Ущемление паховой грыжи диагностируется при осмотре больного врачом. Подтверждается наличие кишечной непроходимости с помощью рентгеновского обследования. Дифференциальная диагностика проводится для исключения наличия следующих патологий:
- невправимая грыжа;
- застойные кишечные процессы (диагностируется преимущественно у пожилых людей);
- ложные ущемления;
- почечная или кишечная колика.
Правильно поставленный диагноз является залогом успешного лечения пациента.
При ущемленной грыже проводится экстренная операция. В зависимости от вида хирургического вмешательства и тяжести состояния пациента операция проводится под местным или общим наркозом. Перед этим больному делают очистительную клизму и просят опорожнить мочевой пузырь.
Целями оперативного лечения при ущемлении является не пластика грыжевых ворот, как при обычном плановом вмешательстве, а резекция отмерших и нагноенных тканей с последующим вправлением жизнеспособной части органа.
Хирургическое вмешательство проводится в несколько этапов:
- Для получения доступа к выпячиванию хирург делает разрез кожи и подкожной жировой клетчатки.
- Вскрытие грыжевого мешка, удаление из него жидкости. Для избегания соскальзывания пораженного органа, врач удерживает его специальными инструментами.
- На третьем этапе рассекается отверстия в связках, которыми зажат орган.
- Очень важным этапом является оценка состояния зажатого органа. Хирург оценивает цвет слизистой, жизнедеятельность сосудов, наличие гематом, возможность дальнейшего функционирования кишки. Если имеются признаки отмирания и нагноения, часть органа отсекается.
- В конце вмешательства производится пластика грыжевых ворот путем их сшивания методом наложения собственных тканей или с помощью имплантанта.
Наряду с оперативным лечением больному назначается медикаментозная терапия. Для снижения риска инфицирования раны используются антибиотики. Применяются также обезболивающие препараты. В период реабилитации пациенту рекомендовано ношение бандажа. Это снижает риск расхождения швов и рецидива.
При ущемлении у грудничка вправление грыжи проводится вручную. Этому способствует слабый характер компрессии, эластичность тканей грудничков.
Прогноз для пациента при развитии ущемления благоприятен лишь тогда, когда человек своевременно обратился за медицинской помощью и была проведена операция. Если после сдавливания проходит 2 и более часов, возникает риск развития тяжелых осложнений. Нередко затягивание с визитом к врачу заканчивается смертью.
Для исключения развития ущемлений, больному рекомендуется соблюдать профилактические мероприятия, направленные на снижение физических нагрузок, нормализацию процесса пищеварения. При значительных образованиях необходимо носить бандаж.
При своевременном проведении лечения, осложнения ущемленной грыжи встречаются редко. После реабилитации пациент возвращается к обычному образу жизни.
источник
Защемление седалищного нерва представляет собой патологическое состояние, сопровождающееся механическим сдавливанием нервного ствола у позвоночного канала.
Седалищный нервный нерв самый крупный во всем организме человека, он отвечает за моторику, чувствительность и трофику нижних конечностей, тазовой области и нижней части тела. Именно от его функционирования зависит взаимодействие всех частей туловища при движении.
Существует несколько причин возникновения защемления, точное определение которых имеет ведущее значение при назначении лечения.
После обследования костных изменений проводится магнитно-резонансная и компьютерная томография. При подозрении на опухоль делается сцинтиграфия (радиологическое исследование) позвоночника.
Остеохондроз позвоночника – возникает вследствие разрушения межпозвоночных дисков, что вызывает смещение позвонков. Появляется постоянная нагрузка на поясницу, что становится причиной защемления;
Грыжа межпозвоночного диска – локализуется в области поясничного отдела и представляет собой деформацию фиброзных колец межпозвоночных дисков, что стимулирует их выпадение, влекущее травмирование и потерю амортизационных способностей. Приводит к ущемлению спинномозговых нервов, формирующих седалищный нерв;
Протрузия межпозвоночного диска – осложнение остеохондроза, вследствие которого возникает межпозвоночная грыжа, что повышает вероятность защемления;
Беременность – трансформация позвоночника, возникающая вследствие роста плода и нарушение кровотока в области малого таза, неумеренная физическая нагрузка на поясницу и дислокация внутренних органов в брюшной полости.
В группу риска входят лица с тромбозом глубоких вен, болезнью Лайма и синдромом Рейтера. Существует ряд провоцирующих факторов, среди которых можно выделить переохлаждение, статические нагрузки поясничного отдела, слабость спинных мышц, малоподвижный образ жизни и неправильный обмен веществ.
По своей выраженности симптоматика защемления седалищного нерва носит разнообразный характер.
Заболевание может протекать с постепенным увеличением симптомов и не ярко выраженными болевыми ощущениями или наоборот, сопровождаться сильными болями постоянного характера.
Чаще боли локализуются в ягодице с одной стороны, но могут отдавать в голень, стопу или пальцы. Вместо болевого синдрома может возникать онемение или покалывания.
Визуально наблюдается характерное смещение складки ягодицы вниз, появляется специфическая походка (опора производится на здоровую конечность, а больная подгибается). В сидячем положении симптоматика заболевания усиливается.
- Сильные боли – при ущемлении корешков седалищного нерва болевые ощущения возникают в пояснично-крестцовой зоне, откуда переходят в область ягодиц и нижнюю конечность со стороны локализации;
- Мышечная слабость и затруднение двигательной активности – возникает вследствие сильнейших болевых ощущений;
- Нарушение чувствительности кожи в области иннервации — «мурашки», жжение, чувство холода.
Лечить защемление седалищного нерва должен невропатолог, назначающий необходимые обследования для уточнения диагноза (рентгенография, УЗИ, МРТ или КТ, общий анализ мочи и крови).
Суть лечения направлена на блокаду очага болезни, улучшение обменных процессов и устранение воспалительного процесса. После утихания острого периода болезни назначается физиотерапия.
Основные принципы лечения:
Включает в себя препараты, уменьшающие болевой синдром и снимающие воспалительный процесс – противовоспалительные нестероидные средства, основные действующие вещества которых — диклофенак, нимесулид, ибупрофен. Таблетки и мази выпускаются под торговыми марками Диклоберл, Вольтарен, Нимесил, Ибуфен, Нурофен.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Таблетки принимаются внутрь и мази наносятся на кожу в области локализации болей 3-4 раза в день. В случае не достижения предположительного результата при проведении лекарственной терапии, препарат заменяется другим из этой же группы.
Для проведения массажа не обязательно знать анатомию и расположение нервных стволов, а следует делать упор на болезненных точках. Больной может проводить сеансы массажа самостоятельно, только после консультации с врачом.
Существует два вида массажа, которые можно использовать при данном заболевании: классический и мануальный.
При классическом массаже совершается механическое воздействие на мышцы и ткани тела. Совершаются вращательные движения, постукивания или похлопывания. Проведенные сеансы улучшают кровообращение, снимают напряжение и нормализуют сократительные функции мышц.
При мануальном массаже проводится ряд движений, имеющих функциональную значимость. Данный вид массажа может проводить только специалист, знающий определенную методику воздействия на мышцы, снимающую болевой синдром и восстанавливающую мышечную активность.
Лечебная гимнастика при ущемлении помогает уменьшить интенсивность болей. Специальная методика направлена на растяжение мышц и сухожилий задней бедренной поверхности.
Укрепление спинных и бедренных мышц — главное средство для предотвращения поражения седалищного нерва.
Для того чтобы избежать поражения седалищного нерва следует укреплять мышцы спины, для этого нужно следить за осанкой при сидении и ходьбе.
Для укрепления мышечных тканей выполняются комплексные физические упражнения. Избегать нужно переохлаждения и поднятия тяжестей.
Женщинам, у которых наблюдаются частые поясничные боли необходимо отказаться от высоких каблуков.
Эффективность от проведенного лечения напрямую зависит от своевременности его начала. Поэтому при первичных признаках ущемления нерва нужно как можно раньше отправляться на консультацию к терапевту или неврологу.
Просмотрите, видеоролик со специальным курсом упражнений, разработанным специалистами физиотерапевтами
Многим знакома острая резкая боль в пояснице или шее. В этом случае говорят, что защемило нерв. Такое часто случается при сильных нагрузках, травмах или патологиях опорно-двигательного аппарата. Защемление нерва в позвоночнике опасно тем, что иногда не сопровождается болью, а вызывает неврологические и сосудистые нарушения в организме. Лечение этого состояние нужно начинать как можно скорее, чтобы не случилось осложнений.
У здорового человека между позвонками располагается губчатая хрящевая ткань – межпозвоночные диски. Они обеспечивают подвижность позвоночника, его гибкость, а также защищают от деформаций. Но при определенных условиях диски сжимаются, а между позвонками происходит ущемление нервных корешков, которые выходят из спинного мозга.
Такое чаще всего случается в области поясницы или в шейном отделе позвоночника. На эти места приходится наибольшая нагрузка при любой деятельности человека. Грудной отдел позвоночника менее подвижен, поэтому там реже происходит защемление нервов.
Существует множество факторов, которые вызывают деформацию позвонков и дисков. Кроме места локализации защемления нерва в позвоночнике, нужно выяснить причины патологии. Только тогда возможно выбрать правильное лечение. Чаще всего провоцирующими факторами защемления становятся такие:
- различные заболевания позвоночника (нарушение осанки, остеохондроз или грыжа);
- травмы, особенно падения и ушибы, которые часто приводят к смещению позвонков и деформации дисков;
- на нервные окончания может давить растущая злокачественная или доброкачественная опухоль;
- большие физические нагрузки, особенно поднятие тяжестей или прыжки;
- спазмы мышц;
- лишний вес;
- неправильное положение тела во время сна или длительного сидения;
- малоподвижный образ жизни;
- переохлаждение спины;
- нарушения функционирования эндокринной системы.
Проявляется эта патология по-разному, в зависимости от того, в каком отделе позвоночника произошла деформация, какой нерв защемлен. При поражении чувствительных нервных корешков основной симптом – это сильные боли. Если же поражены двигательные или вегетативные нервы, признаки будут разные.
- Симптомы защемления нервных окончаний в шейном отделе – это не только дискомфорт и боль в области шеи и затылка. Такая патология вызывает онемение конечностей, мышечную слабость, ограничение подвижности. Эти признаки знакомы многим из тех, кто страдает шейным остеохондрозом. Если произошло еще и сдавливание сосудов, то пациент ощущает головокружение, слабость, может потерять сознание.
- Если защемило нерв в грудном отделе, чувствуется скованность мышц, сильные боли за грудиной, часто отдающиеся в руку. Они усиливаются при любом движении. Происходит также нарушение работы внутренних органов, чаще всего сердца и печени.
- При защемлении нерва поясничного отдела наблюдаются такие симптомы: онемение ног или хромота, скованность движений, потеря чувствительности, нарушения в работе органов малого таза.
Определить, где произошло защемление нерва в позвоночнике, можно уже при внешнем осмотре пациента. Во многих случаях наблюдается заметная деформация позвонков, а также покраснение и отек тканей. А при ощупывании спины возникает резкая боль в месте поражения нервных корешков.
Далее нужно сделать рентген, КТ или МРТ. Такое обследование позволяет точнее определить место защемления нерва и выяснить, по каким причинам это произошло.
Прежде всего назначаются обезболивающие препараты, чтобы облегчить состояние пациента. Применяются таблетки, уколы или мази. Чаще всего назначают «Ибупрофен», «Диклофенак», «Кетанов». Для снятия мышечных спазмов эффективны спазмолитические средства, например, «Дротаверин» или препараты, содержащие метокарбамол. Чтобы улучшить кровоснабжение пораженного места, нужны ангиопротекторы и витамины группы В.
Вторым обязательным методом лечения должно стать ограничение подвижности позвоночника. Лучше всего лежать на твердой ровной поверхности, можно использовать специальный ортопедический корсет. Если спина уже не болит, применяются такие методы лечения:
- вытяжка позвоночника;
- специально подобранные упражнения ЛФК;
- массаж лечебный и точечный;
- мануальная терапия;
- иглоукалывание.
Если такое лечение оказывается неэффективным, приходится прибегать к оперативному вмешательству.
При этой патологи обязательно нужно обратиться к врачу. Но боль может быть такой сильной, что необходимо оказать первую помощь. Прежде всего постараться устранить причины защемления: переутомление, холод или травматическое воздействие. Нужно лечь на ровную поверхность. Причем важно учесть, что при болях в пояснице расслабить мышцы будет очень сложно. Поэтому нужно поднять ноги и подложить под них большой валик из одеяла или подушки.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Для облегчения состояния можно принять обезболивающее, например, «Аспирин», «Кетанов» или «Ибупрофен». Если нет возможности лежать, нужно зафиксировать спину корсетом или перевязать платком. Дальнейшее лечение должно проводиться только по назначению врача.
Чтобы не допустить такой патологии, нужно беречь спину, не перенапрягаться, не поднимать тяжестей. Важно также укреплять мышечный корсет спины, регулярно выполняя специальные упражнения. Полезны для профилактики деформаций позвонков плавание, занятия йогой, танцами. Желательно не сидеть долго в одном положении, нужно периодически вставать и делать разминку.
Спать желательно на ортопедическом матрасе и низкой подушке. Важно следить за осанкой в течение дня. Питание должно быть богато витаминами и минералами.
Защемление нерва – это очень болезненное состояние. К тому же оно чревато опасными осложнениями. Поэтому желательно соблюдать меры профилактики, чтобы сохранить здоровье позвоночника.
Моя спина.ру © 2012—2019. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
источник
Ущемленная паховая грыжа – это опасное осложнение грыжевой патологии, что тесно связано с грубым нарушением функции органа, находящегося в грыжевом мешке. Для начала следует разъяснить о самом недуге. Грыжа – это болезнь, что характеризуется патологическим выпиранием органа из его природной полости с близлежащее пространство.
Так, при стабильном течении болезни орган или его часть поддерживает свою функцию. Орган не теряет свою работоспособность, а если и теряет, то частично. Об ущемлении паховой грыжи говорят, когда находящиеся в грыжевом мешке структуры внезапно защемились в силу каких-либо факторов.
Защемление паховой грыжи – это острое состояние, требующее немедленной первой помощи и дальнейшего хирургического вмешательства с целью восстановить функционирование ущемленных органов.
Грыжа в паху представляется дефектом в брюшине, а именно в паховой области. Живот изнутри выстлан внутренним листком – брюшиной – тонкой пленкой, состоящей из соединительной ткани.
Задача этого листа – «окутывание» внутренних стенок и органов, которые находятся в животе. Брюшина является еще одним барьером после кожи и мышц, цель которого заключается в охране внутренних органов.
Между пахом и брюшиной располагается паховый канал, по которому во время внутриутробного развития опускаются по семенному канатику у мальчиков, и у девочек – маточная связка. Под воздействием некоторых генетических факторов паховый канал не закрывается, который должен сделать это почти сразу после рождения. Этот канал берет свое начало в части брюшной полости, затем спускается книзу. При увеличении внутрибрюшного давления часть брюшины, определенные органы или сальник могут спускаться по паховому каналу, образуя паховую грыжу.
Ущемленная паховая грыжа часто наступает внезапно, как и любое другое осложнение.
- слабость паховых мышц;
- резкое повышение внутрибрюшного давления вследствие тяжелой нагрузки на организм, кашля, чихания, рвоты или скопления газов;
- перенесенные травмы;
- период вынашивания плода;
- возраст и пол: ущемление паховой грыжи у мужчин и мальчиков происходит значительно чаще, нежели у женщин; также вероятность развития этого осложнения повышается, когда человек достигает молодого и зрелого возраста (от 25 и более лет).
Стоит отметить, что ущемленная паховая грыжа у новорожденного встречается так же часто, однако та формируется у ребенка еще во время беременности.
Существует четыре разновидности ущемленной паховой грыжи:
Этот тип осложнения возникает при сильном и внезапном повышении давлении внутри брюшной полости. К причинам относится: кашель, сильные чихания, резкие повороты туловища в сторону, работа с тяжестями, запоры.
Эластическое ущемление характеризуется тем, что в зону грыжевого мешка выходит обычно большее количество органов и других структур, чем при обычной грыже. Вышедшие структуры невозможно вправить, так как грыжевое кольцо позади мешка слишком узкое, его диаметр не способен пропустить объемные структуры.
В таком состоянии развивается местная ишемия – недостаток кислорода, так как вместе с органами пережимаются локальные артерии и вены. Так, длительное отсутствие кислорода рано или поздно приведет к отмиранию тканей и необратимым изменениям в органах.
Это – один из видов защемления паховой грыжи, который возникает на фоне ослабления перистальтики кишечника. Обычно такое состояние возникает, когда человек придерживается слабокислой диеты. В кишечном тракте скапливается большое количество каловых масс, которые транспортируются в грыжевой мешок. Так, давление в мешке грыжи повышается, повышается и давление в грыжевом кольце. Такое состояние сопровождается нарушением местного кровообращения. Может возникнуть некроз.
Нередко каловое ущемление наблюдается у старых людей. Также следует помнить, что длительное пребывания кала может спровоцировать гнойное воспаление.
3.Ущемление по ретроградному типу.
Такой вариант осложнения образуется, когда в области грыжевого кольца находится не одна петля кишечника, а несколько. Часть пищеварительного тракта подвергается ишемии.
Данный тип возникает, когда ущемлению поддается определенная часть стенки кишки, которая крепится к брыжейке. Это состояние сопровождается нарушением крово и лимфообращения, что ведет к ишемии и дальнейшему некрозу тканей. Осложняется перфорацией – состоянием, когда в стенке кишки образовалось «отверстие», сквозь которое кишечное содержимое выходит в брюшную полость. Один из самых редких вариантов ущемления.
- левосторонняя: встречаются с вероятностью не более 30%;
- правосторонняя: фиксируется в 60% всех случаев;
- двусторонняя: частота возникновения составляет примерно 10%.
Обычно ущемление говорит о себе сразу. При этом больному следует как можно раньше зафиксировать свое болезненное состояние и обратиться к специалисту за срочной медицинской помощью.
Признаки ущемления паховой грыжи:
- Образованная ранее выпуклость начинает сильно болеть. Вообще, болевой синдром – ведущий признак того, что защемило часть органа. Боль чаще всего распространяется в рядом находящиеся области, то есть в зону паха и нижнюю часть живота.
- После того, как ущемилась кишка, человек сразу же ощутит тяжесть состояния. У него поднимется температура тела, появится сильная головная боль, человек будет жаловаться на общее недомогание в теле, возрастет пульс. Внешне такие люди выглядят тревожными, растерянными. Предрасположенные к ипохондрии люди могут впадать в состояние паники.
- К клинической картине также относится тошнота и рвота, нередко запоры.
- При принятии горизонтального положения боль не пропадает, внешне грыжа не становится меньше.
- Грыжа переходит в состояние невправимости.
- Отсутствие кашлевого толчка. При стабильном течении, если положить пациента на спину и нажать большим пальцем на область пахового канала, вы сможете почувствовать то, как палец выталкивается. При осложнении этого не происходит.
У мужчин симптомы почти не отличаются от паховой грыжи у женщин, кроме некоторых пунктов:
- паховая грыжа у мужчин может сопровождаться сильным опусканием мошонки вниз;
- у женщин такое состояние сопряжено с видимым увеличением больших половых губ.
У малыша при появлении такого состояния начинается беспокойство, ребенок начинает плакать, его рвет. Температура тела не повышается, что может сбить с толку родителей. Среди рвотных масс можно заметить желтоватые примеси желчи, чуть позже – кишечное содержимое. Также задерживается стул, газы не выпускаются.
На поздних этапах паховой грыжи у ребенка сильно повышается температура, появляются признаки интоксикационного синдрома. При формировании паховой грыжи у детей в зоне паха руками и пальцами можно прочувствовать кругловатое и твердое образование.
Для пациента важно знать, что при появлении ряда симптомов крайне важно вызвать скорую помощь, и нельзя принимать обезболивающие средства. Анестезирующие препараты стирают и сглаживают клиническую картину. Это в разы усложняет врачам постановку диагноза.
При объективном осмотре специалист обнаруживает сильную боль, увеличенное выпирание, отек и покраснение кожных покровов. В первую очередь врач проверит симптом кашлевого толчка. Если его нет – риск того, что органы ущемляются, возрастает.
После первичного осмотра больной отправляется в стационар, где в дальнейшем подпадает под наблюдение хирурга, который только и может поставить окончательный диагноз. Окончательная диагностика отталкивается от ультразвукового исследования.
Первая помощь заключается в списке пунктов, делать которых нельзя ни в каком случае:
- Не пытаться самостоятельно проводить диагностику и давать пациенту лекарства.
- Нельзя вправлять и как-либо манипулировать грыжей.
- Противопоказано принимать ванные, употреблять обезболивающие и спазмолизирующие средства, также нельзя накладывать холод или тепло в область поражения.
Родственнику, другу или родному следует немедленно доставить больного в больницу, при этом стараясь минимально вмешиваться в его состояние.
При ущемленной паховой патологии лечение осуществляется лишь хирургическим путем. Распространенная операция – экстренное грыжесечение. В отличие от других состояний, здесь не проводится пластика грыжи. Перед операцией пациенту обычно опорожняют кишечник и мочевой пузырь. В качестве обезболивания чаще всего используется наркоз.
Основная цель вмешательства – ликвидация острого состояния путем удаления защемления и его последствий. Орган, что ущемляется, подлежит высвобождению и вправлению.
По ходу вскрытия грыжевого мешка проводятся мероприятия антистептики, так как всегда существует вероятность присоединения микробной флоры или любой другой инфекции. После ликвидации нестабильного состояния специалисты проводят пластику грыжевых ворот. Дальнейшее лечение определяется общим состоянием больного.
Как правило после успешной операции прогноз на полное выздоровление благоприятный. Дальнейшее соблюдение профилактических мер предотвращает повторное возникновение не только осложнений, но и самой грыжи.
источник
Паховая грыжа — это патологическое состояние, при котором внутренние органы брюшины (обычно кишечник) смещаются и выпячиваются в паховый канал. Обычно в начале заболевания грыжа безболезненна, поэтому больной не уделяет достаточно внимания образовавшейся припухлости внизу живота. К врачу же многие обращаются уже на стадии ущемленной грыжи, когда какой-либо орган, расположенный в брюшной полости оказывается зажатым в грыжевых воротах, вследствие чего развивается застой крови (вплоть до некроза) и сильный болевой синдром.
Обратите внимание! Ущемление паховой грыжи происходит в 20% случаев заболевания. Мужчины страдают в 9-10 раз чаще, чем женщины. С возрастом вероятность развития грыжи увеличивается.
Грыжа может развиваться как постепенно, например, вследствие хронического нарушения работы кишечника, так и стремительно, при резком напряжении живота.
К факторам риска относятся повышенные физические нагрузки (необходимость поднимать большие веса), травмы мышц живота и паховой области, слабость брюшных мышц.
Именно из-за слабости брюшных мышц чаще всего страдают от образования грыж беременные женщины, новорожденные дети и люди в преклонном возрасте.
Грыжа паховой области может развиться в следующих случаях:
- при резком единоразовом подъеме большого веса,
- при регулярном поднимании тяжести,
- при сильном крике, резком кашле или чихании,
- при сильном натуживании во время опорожнения кишечника,
- вследствие спаечного процесса в кишечнике или в брюшной полости,
- во время беременности под давлением плода,
- во время родов,
- как следствие возрастных изменений мышечного тонуса.
В период внутриутробного развития в брюшине формируется так называемый влагалищный отросток брюшины (у мальчиков более выраженный, так как изначально в нем находились яички, которые потом опускаются в мошонку). К моменту рождения этот отросток обычно облитерируется, однако в 25% случаев заращивание не успевает произойти. При резком или сильном плаче у младенца происходит выпадение части кишечника или сальника в этот влагалищный отросток.
Обратите внимание! Новорожденные девочки страдают паховыми грыжами в 10 раз реже мальчиков благодаря наличию влагалища, которое придавливает влагалищный отросток брюшины, не давая другим органам проваливаться в него.
Ущемленная грыжа — это опасное состояние, так как нарушенное кровообращение в зажатом органе может привести к некрозу тканей, перитониту и другим тяжелым последствиям.
- Защемление грыжи характеризуется сильной и резкой болью в области грыжи, вплоть до болевого шока. Болезненность может сохраняться до 6 часов.
- Обычную грыжу можно вправить в брюшину, ущемленная грыжа вправлению не поддается.
- Грыжа более выпяченная, чем обычно, и имеет четкие контуры, напряжена.
- Если при обычной грыже в положении лежа на спине ввести в грыжевой канал палец и покашлять, мышцы живота будут “выталкивать” палец наружу. При ущемлении грыжи кашлевой толчок пропадает.
Помимо этих специфических признаков, состояние может характеризоваться и другими симптомами: тошнотой и рвотой, болями в животе, падением давления и общей слабостью, жаждой и сухостью во рту, повышением температуры и ознобом.
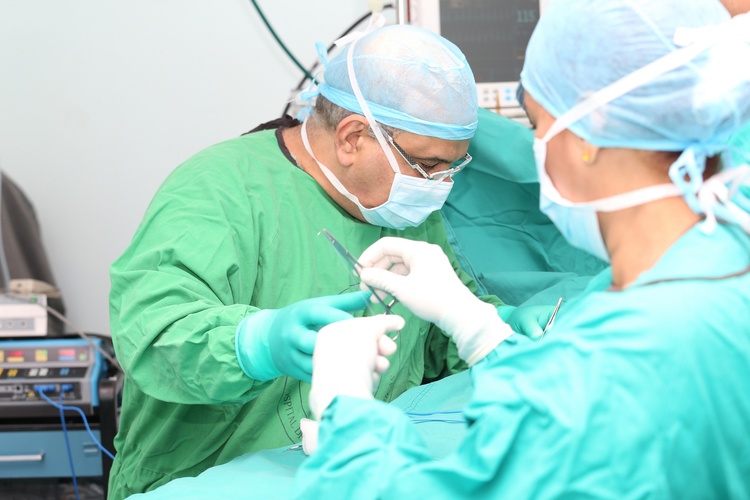
Ущемление паховой грыжи диагностируется довольно легко, так как состояние имеет ярко выраженные симптомы. В подавляющем большинстве случаев при данной патологии показано оперативное вмешательство, поэтому больному обязательно проводят ряд лабораторных исследований крови (определяется скорость оседания эритроцитов (СОЭ), а также количество лейкоцитов). Для определения размера грыжевых ворот и диагностики состояния зажатого органа назначают УЗИ либо компьютерную томографию.
Это важно! Важно провести дифференциальную диагностику, так как подобные симптомы могут проявляться и при других острых состояниях органов брюшной полости (аппендицит, панкреонекроз, печеночные или почечные колики, копростаз, заворот кишок, перитонит и т.д.).
Лечение ущемления заключается в высвобождении зажатого органа. Данную манипуляцию можно провести двумя способами:
- Вручную, если грыжевые ворота довольно податливы. Обычно вручную вправляют грыжи маленьким детям, у которых мышцы очень эластичные.
- Хирургическим путем. Производится рассечение грыжевого канала и высвобождение органа. Если в нем еще не развились некротические изменения, дальнейшее лечение — консервативное. Если же начался некроз — пострадавшую часть органа ампутируют.
Также лечение ущемленной грыжи обязательно сопровождается назначением лекарственных препаратов: обезболивающих (спазмолитиков или наркотических обезболивающих), противовоспалительных, антикоагулянтов, антибиотиков.
Ущемление паховой грыжи — это сложное состояние, которое требует безотлагательной медицинской помощи.
Это важно! Ни в коем случае не пытайтесь вправить грыжу или высвободить ущемление самостоятельно. Любое самолечение только ухудшит состояние больного.
Если своевременно не доставить больного в ургентное отделение, в ущемленном участке может развиться не только некроз, но и сильное нагноение. Данное состояние может окончиться:
- прободением стенки кишечника и попаданием кишечного содержимого в брюшину;
- перитонитом (воспалением самой брюшины), который может быть, как следствием прободения, так и реакцией на воспаление в грыжевом мешке.
Запущенное ущемление грыжи часто заканчивается летальным исходом, поэтому нельзя тянуть с госпитализацией и, тем более, полагаться на народную медицину.
В большинстве случаев ущемленная паховая грыжа удаляется эндоскопическим методом, что существенно сокращает реабилитационный период после операции. Уже в первые сутки после хирургического вмешательства больной может вставать и самостоятельно перемещаться. Однако, в первый месяц:
- нельзя поднимать вес более 1-1,5 кг,
- необходимо носить специальный бандаж,
- придерживаться диеты, богатой белком,
- пищу принимать по 4-5 раз в день,
- много пить во избежание запоров.
Также уже через неделю после операции пациенту назначают курс ЛФК, который способствует растяжению связочного аппарата (во избежание образования спаек после хирургического вмешательства) и укреплению мышц живота.
источник
Ущемленная паховая грыжа – внезапное или постепенное сдавливание (ущемление) органов, содержащихся в брюшной полости (обычно это кишечник) в наружном паховом кольце.
Ущемление – наиболее частое и самое опасное осложнение любой грыжи. От 10% до 40% больных с грыжами впервые попадают на осмотр к хирургу уже в состоянии ущемления, до 60% всех ущемлений происходит в паховом канале.
Лечение данной патологии – только хирургическое, т. к. это потенциально смертельное заболевание. Даже при своевременно проведенной операции смертность колеблется от 4% до 37%.
Из хороших новостей – обычно операция проходит успешно.
Если вы обнаружили у себя симптомы ущемления паховой грыжи – немедленно вызывайте «скорую» и даже не думайте отказываться от операции.
Далее мы подробно разберем проблему: причины патологии, симптомы, что делать?
Образование и ущемление грыжи
По механизму возникновения ущемленная грыжа в паху, как и любая другая, бывает 4-х видов.
Эластическое ущемление происходит при внезапном резком увеличении внутрибрюшного давления. Причины этого банальны: кашель, чихание, резкие повороты туловища, подъем тяжестей, натуживание при дефекации и т. д.
При данной разновидности ущемления в грыжевой мешок выходит больше содержимого, чем обычно, и оно не может вернутся обратно. Вышедшие органы передавливаются грыжевым кольцом, в них возникает кислородное голодание (ишемия), которое при отсутствии адекватной помощи переходит в омертвление тканей (некроз).
Непременный атрибут эластического ущемления – очень узкие грыжевые ворота.
Каловое ущемление появляется при переполнении кишечной петли внутри грыжевого мешка. В этом случае нарушается кровообращение в петлях кишечника внутри грыжевого мешка.
При каловом ущемлении физические усилия и нагрузки больного гораздо менее значимы, чем при эластичном. Главное значение имеет нарушение моторной функции кишечника и спаечный процесс* в брюшной полости.
* Спайки – это сращения тканей, соединяющие места длительного воспалительного процесса.
Данный вид патологии характерен для пожилых людей.
Данный вид ущемления возникает, если в грыжевом кольце ущемилась не одна петля кишечника, а несколько, при этом ишемии подвергается та часть кишки, которая находятся между ущемленными петлями.
При данном виде патологии ущемлению подвергается не вся кишка, а только ее край.
При паховых грыжах встречается редко.
Боль – главный признак ущемления. Она возникает резко, ощущается в паху на стороне грыжи, а в некоторых ситуациях может болеть весь живот. Иногда боль настолько сильная, что может привести к болевому шоку.
Болевой синдром сохраняется около 4–6 часов.
Если ущемление не ликвидировано, а боль уменьшилась – это плохой признак, т. к. он может свидетельствовать о некрозе кишки.
Невправимость грыжи – косвенный, но весьма значимый признак, особенно в сочетании с болью.
Напряжение и болезненность грыжевого мешка свидетельствует о развитии воспаления в нем.
Отсутствие симптома кашлевого толчка. При отсутствии ущемления, если в положении лежа ввести палец в паховый канал и покашлять, то вы почувствуете, что ваш палец выталкивается наружу. При ущемлении данные толчки ощущаться не будут.
Описанные симптомы являются локальными, но у пациента могут присутствовать и общие признаки катастрофы в животе:
При длительном ущемлении грыжевой мешок подвергается нагноению (флегмона грыжевого мешка). Появляются симптомы общей воспалительной реакции (лихорадка, озноб, слабость, апатия и др.), а также местные признаки инфицирования (отек и покраснение кожи, болезненность тканей при ощупывании вокруг грыжи).
Если операция не проведена, то в финале ущемленной паховой грыжи возникает:
- разлитой перитонит (воспаление брюшины), причиной которого является переход инфекции с грыжевого мешка на всю брюшную полость;
- образование отверстия кишки в результате ее омертвления с излитием в живот кишечного содержимого.
Если пациенту и удается выжить после этого, то инвалидность ему почти гарантирована.
Омертвение части кишечника в результате ущемления грыжи
Ущемленная паховая грыжа, как и любая другая, лечится исключительно хирургически.
Анестезия, как правило, общая.
В начале хирург делает разрез кожи и вскрывает грыжевой мешок.
Далее врач оценивает состояние «грыжевой воды». Если она чистая, то изменения в пострадавшей кишке чаще всего обратимы.
Фиксирует ущемленную кишку рукой или инструментом, а затем рассекает ущемляющее кольцо.
Доктор проводит оценку состояния кишки, причем не только в зоне ущемления. Если изменения в ней необратимы – производится удаление части кишки.
Если произошло самостоятельное разущемление грыжи, то госпитализация в хирургический стационар все равно необходима, т. к. некроз кишки мог уже наступить. Сам пациент может сразу и не заметить симптомы перитонита – для этого необходимо наблюдение хирурга.
Если вы почувствовали внезапную резкую боль в паху и ваша грыжа перестала вправляться – это могут быть симптомы ущемления. Вам необходимо срочно вызвать «скорую» и отправиться в дежурную хирургическую клинику.
Не пытайтесь насильно вправить грыжу, не принимайте обезболивающих (это может смазать симптомы), а главное – не надейтесь, что «пройдет само».
Если возникнут осложнения ущемления – операция не пройдет бесследно для вашего здоровья.
Все что вы можете для себя сделать – как можно быстрее добраться до хирурга.
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
В народе острую боль в пояснице называют «прострелом». В медицине для обозначения данного явления используют термин «люмбаго». Патологию следует отличать от люмбалгии, для которой характерны постоянные ноющие боли в нижней части спины (БНЧС). Об острой боли в пояснице речь идет в том случае, если она длится не более трех недель.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Люмбаго чаще всего возникает у людей с дегенеративными изменениями пояснично-крестцового отдела позвоночника. Появление болей также могут спровоцировать травмы, тяжелая физическая работа, переохлаждение. Гораздо реже люмбаго развивается на фоне тяжелых заболеваний внутренних органов.
Острая боль в пояснице, отдающая в ногу, называется ишиасом. Патология возникает вследствие защемления или воспаления спинномозговых корешков, участвующих в формировании седалищного нерва. В некоторых источниках ишиас называют пояснично-крестцовым радикулитом.
По статистике, у 85% пациентов с люмбаго врачи не выявляют каких-либо серьезных заболеваний. В этом случае речь идет о так называемых неспецифических БНЧС. Они развиваются на фоне пояснично-крестцового остеохондроза и протекают в виде мышечно-скелетного болевого синдрома. В международной классификации болезней (МКБ-10) патологии присвоен код М54.5.
Причины острых специфических болей в пояснице — злокачественные новообразования, болезни внутренних органов, поражение центральной нервной системы, воспалительные заболевания или травмы позвоночника.
Симптомы, позволяющие заподозрить специфическую БНЧС:
- появление болезненных ощущений в возрасте менее 15 или более 50 лет;
- не механический характер болей (отсутствие облегчения после отдыха или изменения положения тела);
- постепенное усиление болезненных ощущений со временем;
- сопутствующее повышение температуры тела;
- беспричинное похудание;
- чувство скованности в спине по утрам;
- нарушение мочеиспускания;
- перенесенные в прошлом онкологические заболевания;
- наличие патологических изменений в крови или моче;
- симптомы поражения спинного мозга (расстройства чувствительности, мышечные парезы или параличи).
Специфические БНЧС обычно указывают на инфекционные, ревматические, онкологические, сосудистые, гематологические заболевания, могут появляться при болезнях внутренних органов (желудок, поджелудочная железа) или органов мочеполовой системы (почки). У людей старшего возраста специфические боли могут говорить о развитии остеопороза.
Специфические БНЧС являются причиной люмбаго всего в 8-10% случаев. Еще реже (3-5%) боль и прострелы в пояснице возникают на фоне компрессионной радикулопатии – защемления и повреждения пояснично-крестцовых нервных корешков.
В зависимости от механизма развития выделяют ноцицептивные, невропатические и психогенные боли в спине. Первые возникают вследствие раздражения ноцицепторов – чувствительных нервных окончаний, которые располагаются в определенных структурах позвоночного столба и некоторых внутренних органах.
- локальная. Обычно имеет диффузный, ноющий характер. Локализуется непосредственно в области позвоночника. Интенсивность болезненных ощущений меняется в зависимости от положения тела человека;
- отраженная. Не имеет четкой локализации и не ослабевает при изменении положения тела. Возникает при заболеваниях внутренних органов (желудка, почек, поджелудочной железы).
Таблица 1. Локализация ноцицепторов и причины их раздражения
Причина возникновения болей
Невропатические боли развиваются вследствие повреждения (защемления, воспаления, демиелинизирующих заболеваний) спинномозговых корешков или нервов пояснично-крестцового сплетения. Они имеют стреляющий характер и нередко иррадиируют в нижнюю конечность.
Причиной психиалгий чаще всего являются стрессы, депрессии, неврозы, истерические расстройства, посттравматический синдром, вегетососудистая дистония. Психогенные боли могут иметь разные характер и интенсивность.
Односторонняя острая боль в пояснице, которая локализируется слева или справа, обычно имеет невропатическую природу и указывает на невралгию, радикулит или радикулопатию.
Острая боль в области поясницы чаще всего возникает на фоне дегенеративно-дистрофических заболеваний позвоночника. В патологический процесс сначала вовлекаются межпозвоночные диски и фасеточные суставы, затем связки, мышцы, сухожилия и фасции.
Болезненные ощущения, возникающие на фоне заболеваний костно-мышечной системы, обычно имеют механический характер. Это значит, что боли усиливаются при перенапряжении структур позвоночного столба.
Факторы, которые могут спровоцировать острую резкую боль в пояснице:
- переохлаждение;
- травмы спины;
- резкие движения, выполненные без соответствующей подготовки;
- подъем тяжелого груза;
- долгое пребывание в неудобной позе.
При травмах возникновение люмбаго обычно обусловлено механическим повреждением структур позвоночного столба. Длительное сидение в неудобном положении может вызывать мышечный спазм или защемление нервов, которые и приводят к появлению болезненных ощущений. Поднятие тяжестей провоцирует образование грыж межпозвоночных дисков, переохлаждение приводит к невралгии или воспалению нервов, формирующих седалищный нерв.
Некоторые люди жалуются: нагнулся и не могу разогнуться из-за острой боли в пояснице. Подобное явление указывает на пояснично-крестцовый радикулит или образование грыжи межпозвоночного диска. Острая боль в пояснице возникает при наклоне вперед или поднятии тяжестей. В последующем она усиливается при активных движениях ногами, кашле, чихании, натуживании.
Болезненные ощущения в спине, не связанные с физической активностью, указывают за воспалительные заболевания внутренних органов, злокачественные новообразования или их метастазы. А вот острая боль в пояснице, усиливающаяся при движении, обычно говорит о заболеваниях позвоночника, защемлении спинномозговых корешков или поражении периферических нервов.
Не знаете, что делать при острой боли в пояснице и как бороться с ней в домашних условиях? Купировать болевой синдром можно с помощью мазей и сухого тепла. Однако после облегчения самочувствия нужно сходить к врачу. Обследовав вас, специалист поставит диагноз и назначит лечение.
Причина развития патологии — мышечное перенапряжение вследствие тяжелой физической нагрузки, психоэмоциональных расстройств, долгого сидения или лежания в одной позе. Болезненные ощущения возникают из-за раздражения мышечных ноцицепторов молочной кислотой, цитокинами, простагландинами, биогенными аминами, нейрокининами и т. д.
Развитие миофасциальных мышечных синдромов не связано с остеохондрозом позвоночника.
Типичные признаки патологии:
- ноцицептивный характер боли;
- спастическое сокращение мышц спины;
- ограничение объема движений в позвоночнике;
- наличие триггерных зон – уплотнений в мышцах, давление на которые приводит к усилению болей;
- болезненность при пальпации в паравертебральных точках;
- отсутствие неврологических симптомов.
Для миофасциальных болевых синдромов характерна ноющая или резкая острая боль в пояснице. Она усиливается при разгибании позвоночника, поворотах спины, длительном стоянии и положении лежа на животе. Продолжительное мышечное напряжение может вызывать рефлекторное искривление позвоночника с последующим развитием в нем дегенеративно-дистрофических изменений.
Миофасциальные болевые синдромы могут проявляться как острыми, так и хроническими болями.
Чаще всего развивается вследствие раздражения ноцицепторов, расположенных в области фасеточных суставов позвоночника. Реже источником боли выступают твердая мозговая оболочка, футляры спинномозговых корешков, задние или передние продольные связки. Мышечно-тонический болевой синдром обычно возникает на фоне остеохондроза или спондилоартроза пояснично-крестцового отдела позвоночника.
Болезненные ощущения в спине вызывают рефлекторный мышечный спазм. В дальнейшем спазмированные мышцы и сами становится источником болей. Из-за этого ухудшается подвижность в пояснице.
Отличить мышечно-тонический синдром можно по одному характерному признаку. У людей с данной патологией острые боли в спине в области поясницы уменьшаются в положении лежа на боку с согнутыми нижними конечностями.
Возникает из-за повреждения одного или нескольких спинномозговых корешков. Проявляется стреляющими или жгущими болями пояснице. У больного нарушается чувствительность и возникают парестезии в зоне, которая иннервируется пораженным корешком. Реже человека беспокоят двигательные расстройства.
Причины радикулярных болей:
- сдавление нервного корешка вследствие острой протрузии диска в центральный канал позвоночного столба;
- дегенеративные изменения позвоночника (спондилез, спондилоартроз, гипертрофия желтой связки, спондилолистез);
- острая грыжа межпозвоночного диска (вещества, которые выходят из студенистого ядра, вызывают асептическое воспаление, отек и ишемию спинномозгового корешка).
Болевой синдром при компрессионной радикулопатии обычно имеет смешанный характер. Он включает признаки ноцицептивной и невропатической болей. Это объясняется тем, что на фоне радикулопатии практически всегда развивается рефлекторный мышечно-тонический болевой синдром.
При повреждении спинномозговых корешков врачи выявляют у человека положительный симптом Ласега. Прямую нижнюю конечность не удается поднять более чем на 30-50 градусов.
При патологии чаще всего повреждается пятый поясничный (L5) или первый крестцовый (S1) спинномозговой корешок.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Согласно статистике, болезни почек являются причиной острых болей в пояснице в 6% случаев. Реже болезненные ощущения в спине возникают вследствие патологий поджелудочной железы, печени, желудка, 12-перстной кишки или органов малого таза.
Симптомы, указывающие на поражение внутренних органов:
- повышение температуры тела;
- озноб, потливость, общая слабость и апатия;
- тошнота, рвота, ухудшение аппетита;
- колебания артериального давления;
- появление отеков на теле;
- нарушение мочеиспускания;
- отсутствие связи между интенсивностью боли и положением тела.
Двухсторонние болезненные ощущения в спине обычно возникают при пиелонефрите и гломерулонефрите – воспалительных заболеваниях почек. Как правило, они тупые, имеют ноющий характер.
Острая боль в левой или правой части поясницы чаще всего указывает на почечную колику. Она иррадиирует по ходу мочеточников в наружные половые органы и внутреннюю поверхность бедра.
Для панкреатита (воспаление поджелудочной железы) характерно появление опоясывающей боли, которая больше выражена с левой стороны.
Причиной острой боли в пояснице у беременных женщин чаще всего является повышенная нагрузка на позвоночник. Болезненные ощущения возникают не раньше пятого месяца беременности и проходят после родов. Боли также могут появляться во время ложных схваток Брэкстона-Хикса.
Не знаете, чем лечить острую боль в пояснице во время беременности? Спросите совета у своего гинеколога. Он подскажет, какое средство можно использовать без риска навредить малышу.
Первое, что следует делать при острых болях в пояснице – это обращаться к невропатологу или врачу-вертебрологу. Опытный врач сможет заподозрить ту или иную патологию уже после беседы с пациентом и его смотра. Для уточнения диагноза он может назначить дополнительное обследование и сдачу некоторых анализов.
Методы, которые могут потребоваться для верификации диагноза:
- ренгтенография позвоночника. Информативна в диагностике последних стадий остеохондроза. На рентгенограммах можно увидеть изменение расстояния между позвонками и разрастание остеофитов;
- МРТ позвоночного столба. Методика позволяет выявить практические любые патологические изменения позвонков, межпозвонковых дисков и суставов. Магнитно-резонансная томография позволяет выявить остеохондроз и спондилоартроз даже на начальных стадиях;
- миелография. Суть исследования заключается в рентгенконтрастном исследовании позвоночника. Метод позволяет выявить асбцессы, опухоли, сужение позвоночного канала, грыжи и разрывы межпозвоночных дисков;
- общеклинические исследования. Позволяют выявить признаки воспалительного процесса в крови или моче. Сдача анализов полезна в диагностике болезней почек, поджелудочной железы и т. д.
Старайтесь избегать лечения острой боли в пояснице в домашних условиях. При появлении неприятных ощущений в спине лучше сразу же идите к врачу. Специалист определит причину люмбалгии и назначит вам подходящее лечение.
Что делать при внезапном возникновении люмбаго? Как уменьшить болевой синдром и быстро облегчить самочувствие? Как и чем лучше всего снимать острую боль в пояснице в домашних условиях?
В первую очередь, следует отказаться от тяжелых физических нагрузок и длительного сидения в одной и той же позе. В первые дни заболевания лучше всего придерживаться постельного режима. Кровать должна быть умеренно жесткой. После улучшения самочувствия очень полезно поддерживать умеренную двигательную активность. Это помогает улучшить трофику в тканях и ускорить выздоровление.
Снять острую боль в пояснице помогают препараты из группы НПВС. Они оказывают выраженное противовоспалительное действие. Лекарства используют в виде мазей или таблеток.
Препараты для купирования болевого синдрома:
Лечение суставов Подробнее >>
- Диклофенак;
- Ибупрофен;
- Кетопрофен;
- Ацеклофенак;
- Лорноксикам;
- Целекоксиб;
- Мелоксикам.
Для снятия мышечного напряжения и улучшения подвижности позвоночника используют миорелаксанты центрального действия. Многочисленные исследования подтвердили их эффективность в борьбе с острой болью в спине. Наиболее популярными средствами данной группы являются Толперизон, Баклофен и Тизанидин.
Одновременное применение НПВС и центральных миорелаксантов намного эффективней, чем использование лишь одного из этих препаратов.
Лечебная тактика при люмбаго зависит от причины его появления. Если боли возникли вследствие заболеваний внутренних органов, больного госпитализируют в терапевтическое, нефрологическое, гастроэнтерологическое, хирургическое или другое отделение. Там пациента дообследуют и вылечат.
Если боли в пояснице являются неспецифическими, человеку назначают лекарственные препараты и физиопроцедуры. Из последних хороший эффект оказывают рефлексотерапия, массаж, мануальная терапия. При острой боли в пояснице полезны специальные упражнения. Они помогают улучшить подвижность позвоночника, снять мышечный спазм и облегчить самочувствие человека.
Обычно при остро возникающих болях в спине говорят, что произошло защемление нерва. Но для того чтобы понять как лечить данную болезнь, следует понять причину ее возникновения. Понимание механизмов, которые были запущены этими причинами, является основной составляющей эффективного лечения.
Часто при различных дегенеративных заболеваниях позвоночника человек не испытывает никаких симптомов. Возможно, спина затекает или происходит покалывание в конечностях при неудобной позе, длительном сидении. Но этот дискомфорт человек не всегда замечает. И вот после резкого движения туловищем, поворота шеей или в результате падения возникает резкая боль в позвоночнике. Не всегда понятно, где именно в спине защемило. Сильная боль в спине говорит о зажатии нервного волокна. Защемление нерва может произойти по разным причинам:
- грыжа межпозвоночного диска;
- зажатие телами позвонков;
- мышечный спазм;
- опухоли.
К факторам риска, при которых происходит защемление нерва, относятся:
- Нарушение осанки (сколиоз).
- Врожденные патологии строения позвоночника.
- Травмы.
- Непосильные физические нагрузки.
- Ожирение.
- Дегенеративные процессы костной ткани в пожилом возрасте.
- Воспалительные заболевания суставов.
- Вегетососудистая дистония.
- Гипертонус мышц.
Мощный болевой синдром в спине говорит о защемлении нерва. При этом боль не дает возможности активно двигаться. У пострадавшего возникает такое чувство, что если он пошевелится, то состояние только ухудшится. Ни стоять с прямой спиной, ни сидеть, если защемило нерв, невозможно. Порой при защемлении даже лежать плохо. Любое давление на остистые отростки позвонков и околопозвоночные мышцы приносят резкую болезненность.
Физиологическая кривизна в пораженном сегменте позвоночника при защемлении выпрямляется, околопозвоночные мышцы находятся в напряжении, так как происходит защитная реакция — мышечный спазм. Обычно спазм, ограничивающий движения, не проходит в течение суток. После того как будет начато лечение, мышцы постепенно расслабятся.
Защемление нерва сопутствует не только боль, но и изменением функций органов и систем. В зависимости от того, где произошло защемление нерва, симптомы имеют отличия. Признаки могут зависеть и от того, какой именно нерв задет. При защемлении чувствительного нерва основным симптомом является боль. Более серьезные осложнения возникают, если произошло защемление нерва двигательного либо вегетативного.
Если защемило нерв в поясничном отделе, симптомы могут проявиться болью, которая отдает в ягодицу и бедро. У больного возникает чувство тяжести и онемения в ноге по ходу нерва. Защемление нерва приводит к парестезии на определенных участках кожного покрова нижних конечностей. При кратковременном сдавливании, онемение проходит быстро.
Защемление нерва в шейном отделе проявляется интенсивными болевыми ощущениями в шее, которые отдают в плечо, лопатку и предплечье. При поворотах головы симптомы усиливаются. Как правило, мышечный спазм приводит к нарушению кровоснабжения головного мозга. Это проявляется головной болью, перепадами давления, головокружением, шумом в ушах, появлением мушек перед глазами.
При защемлении нерва в грудном отделе болевые приступы могут быть схожи со стенокардией. Если защемило чувствительный или вегетативный нерв, пациент предъявляет жалобы на боль в области сердца. Ее характер можно описать как колющая, иногда пульсирующая или щемящая. Попытка глубоко вдохнуть приносит дополнительные страдания. Препараты, помогающие при сердечных приступах, не приносят облегчения.
Любое движение, если произошло защемление нерва, только усугубляет симптомы. У пациента может произойти нарушение сердечного ритма, появляется болезненность в эпигастральной области. Часто подобную симптоматику принимают за проблемы с желудочно-кишечным трактом. Состояние может ухудшиться, если к симптомам при защемлении присоединяется мышечное подергивание.
Что делать если защемило нерв? Больному следует запомнить как аксиому последовательность действий в такой ситуации. При возникновении острой боли в спине, первое что надо делать — это принять удобную позу. Щадящий двигательный режим предотвращает дальнейшее сдавливание и отечность в месте поражения.
Если нет противопоказаний, рекомендуется принять нестероидные противовоспалительные препараты (Найз, Диклофенак, Мовалис, Наклофен, Ибупрофен и др.).
Третий шаг, который обязательно надо выполнить — обращение к врачу. Недопустимо самостоятельно делать какие-то вправления или назначать себе лечение. Если поражается нерв, нарушается кровоснабжение участка, который он иннервирует. Затягивание с лечением может повлечь за собой серьезные последствия.
Если произошло защемление нерва, лечение, прежде всего, направлено на устранение воспаления. Обычно применяют нестероидные противовоспалительные препараты (Олфен, Диклофенак, Наклофен и др.). Эти препараты достаточно эффективно снимают воспаление и болевой синдром. Но длительное применение препаратов Диклофенака может привести к язвенной болезни или гастриту.
Если сдавило нерв больному, страдающему повышенной кислотностью, назначают препараты с менее выраженным влиянием на желудок (Нимесулид, Сиган, Нимесил и др.). Для того чтобы снизить проницаемость стенки сосудов назначают Аскорутин, Упсавит. Для того чтобы снять мышечный спазм применяют спазмолитики (Мидокалм, Сирдалуд, Но-шпа и др.).
Местно применяют согревающие и противовоспалительные мази и гели (Финалгон, Никофлекс, Найз, Долобене). Их втирают в то место, где защемило. Если задет нерв, пациентам рекомендуют делать физиотерапевтические процедуры. При сильной боли помогает электрофорез с новокаином, магнитотерапия на те места, где нерв защемило.
После снятия острого воспаления, пациенту рекомендуют делать лечебную гимнастику, укрепляющую мышечный корсет. Если сдавлен нерв, иглорефлексотерапия помогает снять мышечный спазм и восстановить кровообращение в том участке где защемило.
источник
Грыжа – это выпячивание покрытых брюшиной органов живота (кишечника, сальника, желудка и т.д.) через переднюю брюшную стенку. Около 90 – 95% пациентов, страдающих этим недугом — мужчины, это связано с анатомическими особенностями их паховой области. Но также встречаются врожденные выпячивания у мальчиков в раннем детстве. Грыжи чаще всего бывают односторонними, только слева или справа, очень редко могут быть с обеих сторон.
При потере нормального тонуса и растяжении тканей живота органы получают возможность выйти из брюшной полости под кожу через паховый канал. Это естественное образование, своего рода «ход», который соединяет у мужчин полость живота с полостью мошонки. Через канал идут нервы (подвздошно-паховый и половой) и семенной канатик.
Существует множество признаков, по которым можно разделить все паховые грыжи: степень развития, ее ход (прямая, косая) и т.д. Важнейшим является деление на врожденные и приобретенные.
Врожденные выпячивания — результат нарушения внутриутробного развития. Предрасположенность мальчиков к этому обусловлена опусканием яичек в полость мошонки через паховый канал. Яичко на своем пути как бы «сдвигает» брюшину, образуя ее влагалищный отросток – некий «мешочек». В норме он зарастает после рождения малыша. При нарушении внутриутробного перемещения яичек отросток может и не зарасти, в будущем обеспечивая выход органов живота. Врожденными являются только косые грыжи.
Для появления приобретенной патологии необходимо сочетание двух условий:
- Слабая брюшная стенка.
- Высокое внутрибрюшное давление.
Первое связывается с такими факторами, как:
- Наследственное нарушение структуры соединительной ткани.
- Поражение нервов, ответственных за работу мышц живота.
- Травмы передней брюшной стенки.
- Перенесенные операции.
- Низкая масса тела, ведущая к атрофии и слабости мышц.
- Низкая физическая активность.
Причинами увеличения внутрибрюшного давления могут быть:
- Тяжелые физические нагрузки: подъем тяжестей, приседание с нагрузкой, наклоны с грузом и т.д.
- Запоры, сильные натуживания при дефекации.
- Натуживание при мочеиспускании.
- Простатит, аденома, рак предстательной железы.
- Заболевания с сильным кашлем: бронхиальная астма, ХОБЛ, туберкулез, коклюш, злокачественные новообразования легких и дыхательных путей.
Симптомы паховой грыжи у мужчин достаточно очевидны при визуальном осмотре, образование имеет плотноэластическую консистенцию и легко прощупывается самостоятельно. Оно может быть округлым, а если грыжевой мешочек опускается в мошонку, то выпячивание имеет вытянутую форму. Как правило, при генетической расположенности, склонности организма к появлению грыжи после поднятия тяжестей и интенсивной физической нагрузки может возникнуть заболевание.
Признаки приобретенной паховой грыжи следующие:
- Образование можно выправить обычным нажатием, при этом слышно характерное урчание.
- В положении лежа выпячивание обычно или выравнивается, или сильно уменьшаться в размере, и, наоборот, в вертикальном положении увеличивается и появляется вновь.
- Во вправленном состоянии можно легко прощупать через кожу расширенное паховое кольцо.
- При опускании грыжевого мешка в мошонку ее соответствующая половина увеличивается в размерах.
- При сильном кашле, натуживании, чихании образование увеличивается в размерах, напрягается, если приложить к ней руку, это легко почувствовать.
При небольших размерах паховой грыжи больше нет никаких симптомов, беспокоящих больного. Но при значительном увеличении выпячивания могут появиться следующие недомогания:
- Ноющие, длительные боли в области грыжевого образования.
- Боли в пояснице, внизу живота по причине сдавливания соседних органов.
- Запоры из-за сдавливания кишечных петель.
- Вздутие живота, громкое урчание.
- Редко при попадании части мочевого пузыря могут возникнуть проблемы с мочеиспусканием.
Если у мужчины помимо вышеуказанного появились повышение температуры, острая боль в животе, тошнота, рвота, запоры/поносы, общая слабость, это может быть признаком аппендицита. Острое развитие аппендицита провоцируется попаданием слепой кишки в грыжевой мешок (см. симптомы аппендицита у взрослых).
Ущемление — это самое распространенное осложнение данной патологии. Оно осуществляется несколькими путями:
- Эластическое – резкое попадание в грыжевой мешок большого числа кишечных петель, при этом «ворота» остаются узкими и перетягивают органы.
- Каловое – переполнение ущемленных петель кишки их естественным содержимым и резкое увеличение их размеров.
- Комбинированное.
Симптомы, возникающие при этом, сходны с признаками кишечной непроходимости, острого орхиэпидидимита, пахового лимфаденита, рака яичка или опухоли семенного канатика:
- Болевой синдром, который опережает остальные клинические признаки. Он настолько сильный, что больным трудно сдерживать крики и стоны. Обычно боль возникает на фоне физического напряжения, не стихая после расслабления.
- Очень беспокойное поведение пациента.
- Бледность.
- Снижение артериального давления и тахикардия при выраженной боли.
- У детей данные симптомы более выражены.
Для ущемления характерны следующие внешние признаки:
- Напряжение грыжевого мешка.
- Нет вправления.
- Отсутствие кашлевого толчка (во время покашливания при упоре пальцем на паховое кольцо можно ощущать толчки, а в случае ущемления – нет).
- Отсутствие стула, вздутие.
- Тошнота, рвота.
Ущемленная паховая грыжа – крайне опасное состояние больного, он нуждается в экстренной медицинской помощи. Операцию следует провести как можно раньше, поскольку могут развиться такие осложнения как:
- Перитонит (воспаление в брюшной полости).
- Некроз (омертвение частей сальника или петель кишки).
Для постановки диагноза и выставления показаний к операции не требуются дополнительных обследований. Достаточно:
- Имеющихся симптомов.
- Осмотра хирурга (визуальная оценка патологического выпячивания, его ощупывание, проверка состояния естественных отверстий пахового канала).
- Кашлевой пробы (пациента просят покашлять, держа руку на выпячивании).
При ущемленных и невправимых грыжах может быть дополнительно назначено их ультразвуковое исследование.
Единственным методом избавления является хирургическое вмешательство. Оно показано всем людям с данной патологией, кроме тех случаев, когда человек не сможет перенести операцию. Такая ситуация может возникнуть в случае:
- Старческого возраста пациента.
- Наличия любых злокачественных заболеваний.
- Наличия тяжелых сопутствующих не пролеченных патологий (неконтролируемые скачки артериального давления, нарушения ритма сердца, инфаркт миокарда или инсульт в недавнем прошлом и т.д.).
- Плохой свертываемости крови.
Противопоказания к оперативному лечению одновременно выступают показаниями к ношению индивидуального бандажа. Это специальное приспособление, искусственно поддерживающее органы брюшной полости. Стоит понимать, что бандаж – не решение проблемы в ее корне.
Если у человека нет противопоказаний, производят операцию, основными этапами которой являются:
- Разрез кожи с обнаружением грыжевого мешка в ране.
- Его вскрытие и тщательный осмотр.
- Погружение содержимого в живот (при жизнеспособности органов) или его удаление (при омертвении).
- Устранение грыжевого мешка.
- Укрепление фасций и мышц (задней стенки пахового канала).
- Наложение швов на рану.
Определение жизнеспособности петель кишечника и частей сальника в составе содержимого производится несколькими путями:
- Визуальный осмотр органов – в норме кишка розовая или красная, видны прожилки пульсирующих сосудов в области брыжейки, поверхность ее гладкая и блестящая, есть видимая глазом перистальтика.
- Обкладывание органов теплыми влажными стерильными салфетками для согревания.
- Применение 10%-го раствора NaCl, в ответ на который нежизнеспособный орган сморщивается.
При некрозе кишки этот участок обязательно удаляется, формируется новое соединение между оставшимися концами кишечника.
Бандаж после операции по удалению паховой грыжи
Укрепление задней стенки пахового канала может быть произведено при помощи собственных тканей (мышца, фасция, апоневроз и их сочетание), синтетических сеток.
Оперирующий хирург должен владеть рядом техник укрепления задней стенки пахового канала: по Жирару-Спасокукоцкому, Постемпскому, Басини, Лихтенштейну, с применением PHS (проленовой гернисистемы) и пр. В каждом случае техника подбирается индивидуально.
Оперативное лечение врожденных паховых грыж строится на тех же принципах. Единственный отличительный момент – отказ от полного иссечения грыжевого мешка. Он либо не иссекается вовсе, либо происходит частичное иссечение с ушиванием.
После наложения швов пациент остается в стационаре на несколько суток, проходит процедуру смены повязок на послеоперационной ране, принимает антибактериальные и противовоспалительные препараты. Рекомендовано ограничение физических нагрузок на срок до 1 месяца, ношение бандажа в целях профилактики рецидива.
В 5-10% пациенты страдают от повторного формирования грыжи – ее рецидива. Это связано с:
- Нарушением правильной техники операции.
- Не пролеченными заболеваниями с запорами и выраженным кашлем.
- Несоблюдением рекомендаций врача.
- Нагноением послеоперационной раны.
Профилактика актуальна не только для изначально здоровых людей, но и для перенесших этот недуг пациентов:
- Ежедневная умеренная физическая активность (минимум по 10000 шагов в день в среднем темпе).
- Включение в рацион клетчатки.
- Не допускать набора излишней массы тела.
- Не забывать о бандаже при выполнении повышенных нагрузок.
В случае если она только начала развиваться и еще не успела выйти полностью в паховый канал, под кожу или в мошонку, она незаметна. В остальных ситуациях человек все же обращает внимание на появившееся необычное выпячивание.
При первых подозрениях на паховую грыжу, особенно ущемленную, нужно прибегать к помощи медиков. Ущемление грозит некрозом кишки или сальника с развитием осложнений и необходимостью формирования межкишечного анастомоза, что является травмирующей операцией. Грыжу без ущемления спустя длительное время сложнее скорректировать хирургическими методиками, и даже после закрытия дефекта резко растет число рецидивов.
Только в случае повреждения структур семенных канатиков при оперировании двустороннего процесса. Даже если семенной канатик будет поврежден с одной стороны, останется функционирующим другой, обеспечивая доставку сперматозоидов из соответствующего яичка.
источник






















