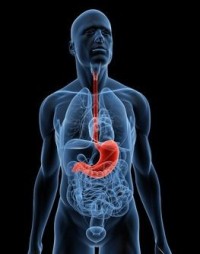
Паховая грыжа (далее сокращенно ПГр) встречается у 1–5% взрослых, причем страдают преимущественно мужчины (85% случаев). Чаще всего появление паховой грыжи не сопровождается резко выраженными признаками; пациент может долгое время не догадываться о существовании грыжевого выпячивания.
Основные симптомы паховой грыжи:
- боль в паховой области слева или справа, чаще тупая, длительная;
- припухлость в паху слева или справа, которая может возникать или увеличиваться после еды, при натуживании;
- нарушение пищеварения, мочеиспускания, у женщин – менструаций.
Эти симптомы сам больной может объяснять заболеваниями кишечника, половой сферы и т. п. Только при увеличении грыжи, появлении признаков невправимой, ущемленной или скользящей грыжи (об этом далее) многие приходят к мысли о необходимости посетить хирурга.
ПГр может практически не мешать привычному образу жизни или резко нарушать его – все индивидуально.
Сформировавшуюся грыжу нельзя вылечить консервативными методами. Но современные операции, выполненные малоинвазивными методами (эндоскопические) с применением сетчатых имплантов, почти в 100% случаев гарантируют решение проблемы.
Грыжа формируется постепенно, на фоне систематического или постоянного повышения внутрибрюшного давления: при постоянном натуживании в случае хронических запоров, при длительном кашле, при подъеме тяжестей.
Первые симптомы заболевания – боль и припухлость в области грыжи. Боль обычно тупая и ноющая. Она может стать постоянным спутником человека или возникать периодически. При ощупывании паховой области на стороне поражения можно заметить некоторую припухлость, которая может появляться или увеличиваться, когда человек находится в вертикальном положении, и исчезать вовсе, если пациент ложится. Ни местного повышения температуры, ни красноты над припухлым участком тела при неосложненных ПГр не наблюдается.
На первых порах многие грыжи являются вправимыми: содержимое грыжевого мешка при надавливании на него или даже самостоятельно (при снижении внутрибрюшного давления, смене положения тела) возвращается в брюшную полость. При этом исчезают и боль, и припухлость.
Именно такие небольшие паховые грыжи представляют наибольшую сложность в диагностике. Но опытный врач (хирург) даже при вправимой грыже может предположить верный диагноз, проведя осмотр и пальпацию, при которой обнаружит расширение отверстия пахового канала.
По мере прогрессирования болезни признаки ее становятся более явными:
- Размеры припухлости увеличиваются, грыжевое выпячивание становится хорошо видимым невооруженным глазом.
- К болям в области ПГр присоединяются дискомфорт при ходьбе, выраженное ограничение трудоспособности.
- Очень большие ПГр могут вовсе скрывать половой член или приводить к его отклонению в сторону, противоположную грыжевому выпячиванию.
- Если ПГр опускается в мошонку – яичко на стороне поражения резко увеличивается в размерах. При ощупывании мошонка имеет мягкую консистенцию, а яичко легко пальпируется отдельно от грыжевого выпячивания. Эти признаки помогают отличить паховую грыжу от водянки яичка, при которой мошонка напряжена, а яичко пропальпировать отдельно не удается.
В большой грыжевой мешок могут попадать петли кишечника, мочевой пузырь, мочеточники, маточные трубы и яичники у женщин. Симптомы ПГр отличаются в зависимости от того, участок какого органа составляет грыжевое выпячивание.
Рассмотрим возможные виды грыж.
В данном случае возникают следующие симптомы паховой грыжи:
Нарушение нормальной перистальтики кишок, оказавшихся в грыжевом мешке, может спровоцировать развитие острого аппендицита. В этом случае человек почувствует резкое ухудшение состояния: боль усилится, разовьется тошнота, возникнет рвота, температура тела может подняться до 37–38 С, а частота сердцебиения увеличится больше нормы.
Если в грыжевой мешок попал мочевой пузырь – нередко развивается очень характерный симптом «мочеиспускание в два приема». При наполненном мочевом пузыре позывы на мочеиспускание отсутствуют, но пациент может помочиться. После опорожнения мочевого пузыря возникает позыв на мочеиспускание – и возможно выделение второй порции мочи.
Другие типичные симптомы ПГр, образованные органами мочевыделительной системы:
- учащенное мочеиспускание, режущие боли при мочеиспускании;
- нередко для того, чтобы опорожнить мочевой пузырь, человеку необходимо занять вынужденную позу;
- после похода в туалет у таких пациентов припухлость в проекции грыжи заметно уменьшается, но постепенно размеры выпячивания увеличиваются вновь.
В таком случае помимо типичных для паховых грыж симптомов (припухлости, тупых болей в области выпячивания) возникают выраженные боли во время менструации. Эти боли могут быть тупыми и ноющими, либо иметь характер схваток, сопровождать весь период менструации или появляться в первые дни месячных.
ПГр могут значительно ухудшать качество жизни человека. Но опаснее всего ситуации, когда происходит ущемление грыжи в грыжевых воротах. При ущемлении ПГр резко нарушается кровообращение в той части органа, который попал в грыжевой мешок. Если пациенту не оказать экстренную хирургическую помощь, возможны очень серьезные последствия: непроходимость кишечника, некроз (омертвение) участка кишки, каловый перитонит – это серьезнейшие угрозы для жизни.
Организм сигнализирует о развитии ущемленной ПГр резким усилением боли и изменением ее характера. Обычно провоцирует ущемление резкое повышение внутрибрюшного давления, например, при поднятии тяжестей.
(если таблица видна не полностью – листайте ее вправо)
Появляется острая боль в области ПГр, которая быстро распространяется по всему животу.
В первые минуты и часы могут возникать позывы на дефекацию, при этом появляется жидкий стул. Но уже спустя некоторое время всякий стул исчезает (хотя непродуктивные позывы в туалет могут по-прежнему возникать), а вместе с ним прекращается и отхождение газов.
Важнейший симптом ущемленной грыжи: при натуживании или кашле грыжевое выпячивание не увеличивается в размерах, как это было до ущемления.
Быстро нарастает тошнота, возникает рвота. Если отсрочить визит к врачу – рвота становится неукротимой.
Нередко повышается температура, сердцебиение становится частым, а артериальное давление падает.
Без лечения шоковое состояние может привести к гибели человека.
В этом случае картина не столь яркая: боль может быть вполне терпимой, а общее самочувствие не вызывать подозрения на экстренную хирургическую патологию.
У мужчин в результате ущемления паховой грыжи может развиться ишемический орхит (воспаление яичка из-за нарушения его кровоснабжения), который проявляется покраснением, напряжением и болью в мошонке на стороне поражения.
Может развиться острая задержка мочеиспускания.
Помимо ущемления, которое возникает у 10–20% людей с паховой локализацией грыж, осложнениями грыжи могут становиться и другие состояния: воспаление ПГр или копростаз (застой кала).
При копростазе (застое кала) в ответ на кашель и натуживание происходит дальнейшее увеличение грыжевого выпячивания (дифференциальная диагностика с ущемленными ПГр). Сама грыжа значительно увеличивается в размерах, а при пальпации приобретает тестоподобную консистенцию. Если не принять меры, ситуация может закончиться каловым ущемлением.
При воспалении ПГр кожа над грыжевым выпячиванием становится красной, появляется боль при пальпации грыжи или попытке ее вправить. Присоединение таких симптомов как лихорадка, рвота, озноб, нарушение отхождения газов может говорить о переходе воспаления в гнойную форму. Гнойное воспаление, как и ущемленная грыжа, требует хирургического лечения.
Паховая грыжа – патология, которую нельзя вылечить консервативными методами. Без должного лечения она осложняется в 20% случаев, и почти всегда существенно ухудшает качество жизни страдающего ею человека. Единственная действенная тактика борьбы с грыжей – хирургическое вмешательство.
Современные эндоскопические и открытые вмешательства гарантируют избавление от ПГр, а вместе с ней – и от всех неприятных симптомов, которыми она проявляется. Если вы заподозрили у себя грыжу, то самый верный шаг, который вы можете сделать – посетить хирурга.
источник
Уже первые симптомы паховой грыжи у мужчин говорят, что заболевание нужно срочно начинать лечить при помощи консервативной терапии или операции, иначе оно может привести к серьезным последствиям. Недуг представляет собой выхождение в щелевидный промежуток различных органов брюшной полости вследствие расслоения мышц в области паха. Грыжа может быть приобретенной или врожденной патологией. В паховой зоне она является одной из самых распространенных.
При этом заболевании стенки брюшной полости ослабевают, из-за чего они уже не могут удерживать на месте внутренние органы. Одной из слабых частей в это области является паховый канал. Он представляет собой щель, по которой проходит семенной канатик. Он длится от глубокого пахового кольца к поверхностному, откуда при определенных условиях и выпячиваются органы брюшной полости.
Первым признаком данной патология выступает появление в паховой области вздутия, которое меняется в размерах. В лежачем положении оно может исчезать. При смене позиции вздутие вновь появляется. То же происходит при кашле, посещении туалета и при физических нагрузках. Размер выпячивания может быть как совсем небольшим, примерно с орех, как показано на фото, так и достигать более крупных габаритов.
Помимо выпячивания в нижней части живота, в области лобка, грыжа в паху может проявляться и рядом других признаков. Пациента беспокоят незначительные боли, которые быстро проходят, поэтому человек просто не обращает на них внимания. Паховое грыжевое выпячивание сопровождается и другими симптомами:
- метеоризм;
- отрыжка;
- запоры;
- частое мочеиспускание;
- жжение в области паха;
- отек и боль в мошонке;
- тяжесть и ощущения сдавливания в паху.
На первых стадиях патология не вызывает болевых ощущений. По этой причине многие пациенты обращаются к врачу уже на запущенной стадии. Наличие или отсутствие боли определяется сложностью развившейся патологии. Некоторые пациенты жалуются на жжение, усиливающееся после физических нагрузок. У других наблюдаются покалывание и тупая боль. При значительном увеличении выпячивания могут усилить
Маленькая припухлость в области паха – это первый признак. Со временем она постепенно увеличивается. На фоне этого могут возникать следующие симптомы:
- смена размеров и формы припухлости при физических нагрузках;
- жжение в области паха;
- ноющая боль;
- дискомфорт при ходьбе;
- ощущение переполненности внизу живота.
Грыжа у мужчин может быть врожденной или приобретенной. В первом случае патология формируется еще внутри утроба. Приобретенные развиваются в результате ослабления мышц брюшины. Причинами возникновения такой патология выступают:
- изменения соединительной ткани с возрастом;
- последствия оперативных вмешательств на брюшной полости;
- слабость мышц в результате системных заболеваний;
- состояние длительно повышенного внутрибрюшного давления при работе, связанной с поднятием тяжестей, ожирении, запоре или длительном кашле;
- малоподвижный образ жизни.
В зависимости от локализации грыжи в паху у мужчин могут быть право- или левосторонними или двусторонними. Еще они бывают вправимыми и невправимыми. В первом случае выпячивание может исчезать за счет проскальзывания обратно в брюшную полость. Когда грыжевой мешок уже спаян с содержимым, он становится невправимой. С учетом особенностей анатомического строения патология может быть:
- Косой. Бывает приобретенной или врожденной паховой грыжей. Содержимое ее находится вдоль пахового канала внутри семенного канатика. Канальная, канатиковая и пахово-мошоночная грыжа у мужчин – это разновидности косой паховой.
- Прямой. Такая грыжа может быть только приобретенной. Выпячивание брюшины в этом случае находится вне семенного канатика и проходит через паховый промежуток.
- Прямой интерстициальной, или подкожной. Здесь грыжевой мешок не опускается в полость мошонки, а располагается в подкожной клетчатке апоневроза косой наружной мышцы.
- Комбинированной. Тот вид грыжи очень сложный в отношении анатомии. Она состоит из нескольких грыжевых мешков.
Самое опасное случается, когда грыжа в паху у мужчин защемляется. Тогда содержимое грыжевого мешка сдавливается. Такое состояние опасно, ведь ущемление уменьшает поток крови в кишечник или же останавливается движение по нему содержимого. О вправлении грыжи здесь речи уже не идет. Из-за нарушения кровообращения внешне она становится красно-фиолетовой или сине-багровой. Это повод для немедленного хирургического вмешательства. Защемление грыжи грозит мужчинам опасными осложнениями, таким как:
- полное прекращение кровотока в ущемленных петлях, их некроз;
- непроходимость кишечника;
- самоотравление организма;
- перитонит.
Патология всегда видна невооруженным глазом, ведь первым признаком выступает появление грыжевого выпячивания в области паха. Для подтверждения диагноза и получения дополнительных данных помимо осмотра пациенту назначают следующие процедуры:
- цистографию – рентген заполненного раствором контрастного цвета мочевого пузыря;
- герниографию – рентген грыжевого мешка;
- ирригоскопию – рентгенологическое исследование толстой кишки после ее заполнения контрастным веществом для выявления содержимого грыжи, размеров ее ворот;
- УЗИ паховой зоны, брюшной полости и мочевого пузыря;
- цистоскопию – эндоскопический осмотр при помощи цистоскопа внутренней поверхности мочевого пузыря.
Если есть подозрение на ущемление грыжи, то проводится дифференциальная диагностика с не ущемленной. Различать ее необходимо и со следующими заболеваниями:
- варикоцеле;
- бедренная грыжа;
- лимфаденит;
- гидроцеле.
У мужчин паховую грыжу лечат двумя способами – консервативным и хирургическим. Вправить орган на любой стадии заболевания позволяет только оперативное вмешательство:
- удаление грыжи открытым путем;
- лапароскопия, т.е. удаление выпячивания через наружное отверстие.
Если болезнь не слишком запущена, избавиться от нее иногда помогает консервативное лечение. Здесь важно регулярно и правильно выполнять все рекомендации. Консервативная терапия паховой грыжи включает:
- ношение бандажа;
- компрессы из коры дуба, рассола квашеной капусты или уксусной кислоты;
- соблюдение особой диеты;
- регулярные физические нагрузки на укрепление брюшных мышц;
- прием нестероидных противовоспалительных препаратов и анальгетиков для снятия воспаления и боли.
Консервативное лечение показано лишь в исключительных случаях, когда пациенту нельзя делать операцию. Это касается людей пожилого возраста или с сердечно-сосудистыми заболеваниями. Им врач назначает ношение специального бандажа. Лечение паховой грыжи у мужчин без операции включает прием некоторых препаратов, занятия лечебной гимнастикой, соблюдение диеты.
Упражнения при грыже направлены на укрепление мышц стенки брюшины, но это может удержать прогрессирование заболевания только на время. Полностью вправить выпячивание при помощи спорта не получится. Хотя врачи все же рекомендуют заниматься плаванием, небыстрым бегом и ходьбой. Тренироваться необходимо в бандаже. Конкретные упражнения, которые лечат грыжу, направлены на укрепление связок и мышц брюшной полости:
- «Ножницы». Лечь на спину, ноги приподнять на 30-40 см. Выполнять ими скрещивания подобно ножницам. Сделать 3 подхода по 8-10 раз.
- «Велосипед». Лежа на спине, ноги согнуть в коленях, далее выполнять ими движения как при кручении педалей велосипеда. Повторять на протяжении 30-60 секунд.
- Сжимание мяча. Оставаться в том же положении на спине, ноги согнуть, ступни держать на полу. Между коленями поместить маленький мячик, сжимать и разжимать его на протяжении минуты.
Основной целью диеты является профилактика запоров и метеоризма, насыщение организма минералами, снижение веса. Чтобы лечить грыжевое выпячивание, необходимо питаться часто и понемногу, до 4-5 раз на протяжении дня. Избегать следует такой пищи:
- жирной, соленой, жареной и острой;
- мучных и сладких продуктов;
- алкогольных напитков;
- крепкого чая и кофе;
- капусты, гороха, свежих огурцов и других продуктов, провоцирующих запор.
Эту пищу необходимо заменить более полезной, из которой и составить свой рацион на неделю или месяц вперед. Список таких продуктов включает:
- каши;
- фруктовые соки;
- бульоны;
- свежие фрукты и овощи;
- постные сорта мяса и рыбы;
- желе и кисели;
- отвар шиповника;
- омлет.
Единственным методом лечения грыжи является оперативное вмешательство. Консервативные способы не приносят положительного результата. Удалить выпячивание может только хирург. Операция проводится открытым или лапароскопическим способом, т.е. через небольшое отверстие. Первый метод является более распространенным. Операция проходит так:
- местный наркоз при помощи спинномозговой анестезии;
- вскрытие мягких тканей передней брюшной стенки для доступа к органам;
- выделение грыжевого мешка из окружающих тканей, его вскрытие через разрезы, параллельные паховой связке;
- вправление содержимого мешка в брюшную полость;
- прошивание и перевязывание шейки грыжевого мешка в области ворот;
- отсечение избытка брюшины, выходившего за пределы брюшной полости;
- устранение грыжевых ворот и укрепление брюшной стенки.
Помимо ущемления грыжа способна привести к другим опасным осложнениям. Самыми часто встречаемыми среди них являются следующие:
- воспаление яичек;
- проникновение в брюшную полость инфекции;
- нарушения работы половой системы мужчин;
- непроходимость кишечника.
После оперативного лечения грыжи тоже возможны некоторые негативные последствия. В большинстве случае они возникают по вине пациента, который не соблюдает рекомендации относительно восстановительного периода. Хотя могут быть последствия и вследствие ошибки врача. В целом послеоперационными осложнениями выступают:
- гематома (для их исключения сразу после операции накладывается лед);
- водянка яичек вследствие повреждения их оболочки;
- повреждение бедренного сустава при грубом наложении швов;
- инфицирование и нагноение раны;
- повреждение семенного канатика, происходящее по вине врача;
- расхождение швов;
- рецидив заболевания;
- повреждение кровеносных сосудов, приводящее к атрофии яичка.
Если пациенту была своевременно сделана операция по удалению паховой грыжи, то это гарантирует полное выздоровление и восстановление трудоспособности в короткие сроки. При самостоятельном лечении народными средствами возможны серьезные последствия. Грыжа в таких случаях становится невправимой. Кроме того, ее ущемление и возможные осложнения дополнительно ухудшают прогноз.
Чтобы предотвратить развитие такой патологии, важно соблюдать несколько простых правил, рекомендованных даже врачами. К таким советам относятся следующие:
- регулярная физическая нагрузка, направленная на укрепление мышц живота;
- отказ от курения, приводящего к хроническому кашлю;
- исключение чрезмерных физических нагрузок, поднятия слишком больших тяжестей;
- ношение бандажа после оперативного вмешательства на органах брюшной полости;
- распределение нагрузки при переносе габаритных вещей на обе руки;
- правильное питания для исключения ожирения;
- постепенное похудение, которое исключает резкий сброс веса.
источник
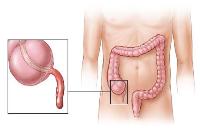
Одной из самых распространенных грыж брюшной области считается паховая правосторонняя грыжа. Физиологические особенности мужского организма (ослабленные, склонные к расслаиванию паховые мышцы) являются причиной того, что более 90% случаев таких заболеваний приходится именно на сильную половину человечества. Характерным признаком аномалии является выпячивание части кишечника в зоне канала в паху. Грыжевой мешок иногда содержит часть толстой, сигмовидной или слепой кишки, большой сальник, мочевой пузырь или червеобразный отросток. Если произойдет защемление грыжи, то каждый из этих органов попадает под опасность омертвления.
Анатомические предпосылки к возникновению грыжи в паху у мужской половины человечества обуславливаются особенностью формирования половых органов в процессе эмбриогенеза. Их развитие начинается только в конце первых трех месяцев периода вынашивания плода. Так, на 20-ой неделе беременности плод уже имеет сформированные наружные половые органы, но яички пока не приняли нужное положение и не опущены в мошонку. Этот процесс завершается только перед родами, по окончании срока беременности. После опущения яичек, которое происходит по паховому каналу, остаются небольшие отверстия, необходимые для прохождения по ним нитей нервов, кровеносных сосудов и семенного канатика. Именно через эти отверстия впоследствии выпячиваются грыжевые наросты.
Но анатомические особенности – это не единственные причины того, что появляется правосторонняя паховая грыжа у мужчин. Если внутреннее давление повышается, то вероятность возникновения грыжевой выпуклости также возрастает. Что может стать причиной повышения внутрибрюшного давления:
- поднятие тяжелых предметов, прочие силовые нагрузки;
- стремительное похудение;
- сильное перенапряжение мышц во время опорожнения желудка, вызванное запорами;
- наличие надрывного кашля хронического типа;
- брюшная водянка;
- сильная стадия ожирения.
Также паховая грыжа справа может возникнуть из-за прыжков с разной высоты. Риск возникновения патологии увеличивается с возрастом мужчины, ведь брюшной пресс подвергается возрастным изменениям – ткани фиброзного типа частично заменяют мышечные, фасции мышц пресса становятся более короткими и тонкими.
Основным признаком развития грыжи в паху является визуально заметное выпячивание в этой зоне. После реализации силовых упражнений, прыжков, перенапряжений выпячивание становится еще более явным. Если принять положение лежа, то грыжевая выпуклость исчезает. Игнорирование проблемы приводит к тому, что размеры грыжи увеличиваются в несколько раз.
Правосторонняя прямая паховая грыжа на ранних стадиях не приводит к возникновению интенсивной боли. Но если больной подвергается значительным нагрузкам физического типа, тогда болевой синдром может приобретать невыносимый характер. При хождении выпуклость может доставлять человеку дискомфорт.
В большинстве случаев пациент способен самостоятельно распознать у себя заболевание, пропальпировав выпуклость. При пальпации грыжи на ранних стадиях боли возникать не должно.
Заболевание имеет несколько форм, несмотря на одну локализацию. Какие формы патологии бывают:
- Врожденная – в этом случае грыжевая выпуклость появляется из не заросших до конца паховых каналов уже после того, как яички опустятся в мошонку.
- Приобретенная – появляется после интенсивных упражнений, прыжков, кашля, чихания и т.д.
- Прямая – появляется через отверстие в паху, находящееся в его верхней части. Этот тип патологии встречается в 30% случаев у пациентов-мужчин после сорока лет.
- Косая – патологическая выпуклость в этом случае входит в верхнее отверстие канала в паху, а выходит через нижнее. Если происходит сжимание канатиков семенного типа, тогда может возникать бесплодие.
- Внутренняя грыжа (канального типа) – входит в паховый канал, находящийся в верхней части и распознается только после напряжения мышц брюшины.
По тому, на какой стороне паха находится грыжевая выпуклость, различают правостороннюю и левостороннюю грыжу. Также различают и комбинированный тип патологии – двухсторонний.
Паховая грыжа попадает под категорию заболеваний пищеварительных органов и имеет код по МКБ 10 (международной классификации болезней в 10-й редакции). Диагностируется патология в несколько этапов. На стартовом этапе пациент посещает хирурга, который изучает его жалобы, проводит визуальный осмотр и пальпирует зону паха. В ходе осмотра определяется размер грыжевой выпуклости, её форма и прочие особенности. Врач делает кашлевую пробу (просит пациента покашлять), а также пробу с натуживанием, что позволяет оценить симптомы толчка. Если при натуживании или покашливании возникает боль, то это может сигнализировать о наличии воспалительных процессов в брюшной полости.
Чтобы распознать структуру тканей грыжевого мешка проводится УЗИ-исследование каналов, зон мошонки, органов таза, брюшины. Это исследование помогает определить грыжевое содержание выпуклости, состояние пахового канала. Обследование пациента при помощи рентгена, подразумевающее при помощи введения контрастного вещества позволяет получить исчерпывающую информацию об особенностях грыжи. Анализ крови дает возможность определить наличие нагноений, вызванных патологией.
Паховая правосторонняя грыжа у мужчин не лечится никаким другим способом, кроме оперативного вмешательства. Чтобы избавится от этой аномалии, придется обратиться к хирургу. Но в некоторых случаях такой радикальный метод терапии противопоказан. Например, если пациент находится в сильно преклонном возрасте или крайне истощен.
Если болезнь не находится в остром периоде, ущемления не наблюдается, тогда проводится обычная операция, согласно графику. Перед хирургическим вмешательством проводится детальное исследование состояния организма больного, пролечиваются имеющиеся перманентные заболевания, чтобы нивелировать возможные осложнения.
- Грыжесечение (герниопластика) оперативного характера – может быть натяжным или без натяжения тканей. В первом случае используются собственные ткани пациента, которые натягивают на область выпячивания грыжи, что создает в этом месте дупликатуру. Во втором случае с этой целью используют синтетический материал (композитную или полимерную сетка).
- Лапароскопический метод – грыжа ушивается при помощи специальных микроинструментов и камеры при минимальном травмировании близлежащих тканей.
Оперативное вмешательство происходит в несколько этапов: сначала выделяется грыжевой мешок, который отделяется от тканей; потом мешок разрезается, а его содержимое вправляется. Затем мешок отсекается и происходит реставрация стенки пластическим методом; на завершающем этапе образовавшаяся рана и грыжевые ворота ушиваются.
Паховая грыжа справа редко рецидивирует. Причинами возникновения новой патологии могут быть неверно подобранные методы лечения, несоблюдение рекомендованного послеоперационного режима, запоры или сильный кашель, инфицирование области послеоперационного шва. Нередко причиной рецидива паховой грыжи у мужчин является недолеченная перед оперативным вмешательством аденома.
Ущемление (защемление паховой грыжи) – это самое опасное и очень распространенное осложнение патологии. Острый период проявляется в виде болей в области паха и живота, болезненности грыжевой выпуклости, рвоте, слабости, ознобе, запорах, невозможности вправить образование. На симптоматику влияет то, какие органы защемлены в грыжевом мешке. Если это толстая кишка, тогда боли будут более ярко выраженными. При защемлении сальника боли не такие интенсивные, а рвота может и вовсе отсутствовать.
Если содержимое грыжевой выпуклости поддается инфицированию и воспаляется, тогда у больного может подняться температура тела. Кожа, покрывающая грыжу, краснеет и становится горячей на ощупь. В этом случае необходима экстренная госпитализация с последующим оперативным вмешательством. Если не предпринять срочных мер при ущемлении, то происходит омертвение (некроз) органов, присутствующих в выпуклости.
Во время срочной операции по лечению паховой грыжи после рассечения грыжевого нароста доктор тщательно исследует защемленные органы, выявляя омертвевшие участки. Эти ткани удаляются в первую очередь, а кольцо, в котором происходило ущемление, рассекается. После этого оперативный процесс протекает в обычном порядке.
Врачи в один голос утверждают, что профилактика заболевания – наиболее действенный способ избежать «знакомства» с ним. Профилактическими методами возникновения паховой грыжи у мужчин считается регулярные занятия спортом, йогой, плаванием. Большую пользу принесут непродолжительные ежедневные пешие прогулки.
Рекомендуется также нормализовать режим дня, чередуя работу с отдыхом. Чтобы снизить вероятность появления паховой грыжи, необходимо придерживаться следующих рекомендаций:
1. Следить за режимом питания, не допускать запоров. С этой целью необходимо соблюдать специальную диету с повышенным содержанием волокон растений. Если наблюдается затрудненная дефекация, тогда следует прибегнуть к слабительным препаратам.
2. Не допускать повышения давления внутри брюшины. Именно из-за рывкового давления на брюшные стенки органы из брюшной полости выходят в паховый канал.
3. Следить за массой тела, не допуская её критического увеличения.
4. Проводить лечение приступообразного кашля, который часто становится причиной появления паховой грыжи у мужчин.
Также необходимо регулярно выполнять профилактические упражнения, предназначенные для проработки мышц живота. Для укрепления мышц дна таза можно периодически подвергать напряжению и расслаблению анальные мышцы. Благодаря таким упражнениям укрепляется нижний отдел стенки брюшины.
Излишнее злоупотребление спиртосодержащими напитками – один из факторов, влияющих на вероятность появления патологии. Пациентам, уже перенесшим операцию, также необходимо проводить профилактические мероприятия для исключения рецидивов. Занятия можно начинать уже через месяц после оперативного вмешательства. Но точные сроки, конечно, определяются в индивидуальном порядке в зависимости от возраста пациента, сложности операции и прочих нюансов. Интенсивность тренировок должна нарастать постепенно – не стоит резко перегружать мышцы.
В нашем медицинском центре проводится детальная диагностика и терапия паховой грыжи при использовании современных технологий. Специалисты клинки тщательно изучают все детали патологии и определяют наиболее подходящий метод лечения в каждом отдельном случае.
Если у вас диагностирована паховая грыжа справа, не стоит медлить с адекватной терапией. Ведь игнорирование проблемы может привести к возникновению ущемления со всеми вытекающими обстоятельствами, вплоть до самых фатальных. Оперативное вмешательство будет проведено на высоком профессиональном уровне, максимально бережно и безболезненно. Вам гарантирован качественный квалифицированный послеоперационный уход и реабилитация.
Ведущие специалисты клинки с многолетним опытом в области хирургии ждут вас для проведения диагностических процедур, постановки диагноза и осуществления грамотного лечения. Не стоит подвергать свою жизнь неоправданной опасности, смиряясь с дискомфортом, который приносит это заболевание, – необходимо решать проблемы вовремя, не дожидаясь их обострения.
источник

Выявление причины боли в правом боку — это сложная проблема, несмотря на очевидные ощущения. Она может сочетаться с болью:
вагины, клитора, матки;
- паховой, надлобковой зоне;
- полового органа;
- поясницы, спины;
- кишечника, ягодиц;
- почек.
Диагностика осложняется тем что болевой импульс, под воздействием разных причин, может быть создан нервной системой, без наличия очага в этом органе. Поэтому даже при самых современных исследованиях, патология не обнаруживается. Пусть медики занимаются поиском неспецифических болей, мы будем рассматривать только очевидные.
Причины болей внизу живота связанные с возбуждением рецепторов внутренних органов правой половины тела, суставов, костей, сосудов правой ноги.
Органы, полностью или частично находящиеся в области малого таза:
- мочеиспускательный канал;
- пищеварение (печень, тонкий кишечник, поджелудочная железа, аппендикс, толстый кишечник, анальная зона);
- женские половые органы (яичники, матка, яйцевод, вульва, родовые пути, клитор);
- мужские половые органы (яички, семенные кантики, мошонка).
Вне брюшной области, боли в правом боку могут вызвать болезни тазобедренного сустава, с патогенезом в хрящевой и костной ткани, мышц, сосудов, связок, нервных волокон, костей поясницы, копчика, крестца и бедренной кости.
Заболевания кишечника. Самая очевидная причина боли в области пупка и паха — аппендицит. Основные заболевания, которые вызывают боли в правом боку и низу живота:
Дивертикул кишечника. Симптомы схожи с аппендицитом. Поэтому перед операцией делают ревизию кишечника для выявления этой патологи. В кармане дивертикула накапливается содержимое кишечника, которое воздействует на нервные окончания.
В тяжёлых случаях сопровождается интоксикацией. Помимо болевых ощущений, сопровождается повышенной температурой, слабостью, рвотой, поносом, запором.
Закупорка кишечника. При завороте кишок, болезнь стремительно развивается. Это происходит из-за остановки кровотока, иннервация стенок нарушена. Когда кишечник закупоривается инородным телом, перистальтика останавливается, появляется сильная боль в паху, отдающая вправо. Сочетается со рвотой, сразу после еды, увеличенным просветом кишок, перистальтические шумы отсутствуют.
Дуоденит. Воспаление тонкого отдела двенадцатипёрстной кишки. Сопровождается болями, отдающими в правый бок и низ живота. Сочетается с признаками расстройства желудка.
Паховая грыжа. Внутрь брюшной стенки выпадает сальник. Эту патологию устраняют хирургическим путём. Целостность кожного покрова, при грыже, не нарушается. Проявляется выпячиванием кожи в области паха. Если грыжу можно вправить — это вправимая грыжа. Когда этого нельзя сделать — ущемлённая грыжа.
Опасность последней в том что сальник, петли кишечника и нервные волокна набухают, отекают. Их размер начинает превышать грыжевое кольцо. При физической нагрузке болевые ощущения усиливаются. Трудностей в диагностике не представляет. Лечится хирургическим путём — грыжевое кольцо ушивается.
Заболевание печени. Гепатит на ранних стадиях не вызывает болевых ощущений. Они появляются на этапе воспаления. В запущенных случаях боль в правой части живота, вызвана поражением жёлчевыводящих путей (холецистит), внутренних органов (цирроз печени).
Панкреатит. Воспаление поджелудочной железы. Боль опоясывающая, отдающая в нижнюю часть. Поражение прямой кишки, болевые ощущения отдают в пах.
Спайка оболочек органов. При повреждении нервных волокон, появляются болевые ощущения в правом боку. Причина спаек — осложнения, вызванные операцией, приобретённые или врождённые патологии.

Сопровождается воспалением почечных клубочков, паренхимы, полостей, лоханок, дегенеративные, онкологические, дистрофические заболевания. Боль появляется в течение короткого времени. Часто не устраняется даже сильными препаратами.
При невозможности выделения мочи. Боль появляется при возникновении препятствия в мочеиспускательном канале и невозможности вывода мочи из организма. Мужчины переносят патологию тяжелее, из-за особенностей строения мочеиспускательного канала. Болезнь чаще диагностируют у женщин.
Болезненные ощущения при мочеиспускании:
- Изменение размера мочевого пузыря. Главная причина — канал уретры закупоривается мочевым камнем. Проявляется в невозможности совершения мочеиспускания.
- Воспаление мочеточника. Мочеточники соединяют мочевой пузырь с почками. При остановке мочи в его нижнем отделе наблюдаются болевые ощущения в паху с правой стороны. Чем больше застой тем выше уровень болезненных ощущений. Лечится с применением разных методов по устранению непроходимости (хирургическое вмешательство, ультразвук).
- Уретрит. Воспаление канала, по которому проходи моча. Болезни подвержены как женщины, так и мужчины. Сначала появляется жжение при мочеиспускании, а затем болевые ощущения. При воспалении лимфатического узла, боль проявляется в правой части паховой области.
Болевые ощущения появляются в связи с травмой, воспалением, инфекцией. Признак воспаления — отдающая в пах боль.
- воспаление крайней плоти, головки, яичек;
- воспаление семенников;
- поражение семенного бугорка;
- поражение предстательной железы;
- поражение пещеристых тел.

Альгоменорея — менструальные боли. Происходят из-за усиленного притока крови в малый таз и застоя в матке. Если воспаление отсутствует, процесс происходит без болевых ощущений. Половая инфекция, гинекологическое воспаление — одни из причин менструальной боли.
Если выделения сопровождаются болями и нерегулярны — это альгодисменорея. Дополнительные симптомы — помутнение в глазах, головокружение, особенно во время полового акта. При нескольких патологиях появляются вагинальные выделения.
- Болевые ощущения в период беременности. Боли имеют кратковременны характер, возникают по причине гормональной перестройке, повышенного притока крови, растяжки связок в брюшной полости, росте плода. Они возникают периодически и быстро проходят. Длительные болевые ощущения могут быть признаком внематочной беременности и самопроизвольного аборта.
- Самопроизвольный аборт. Происходит на ранней стадии беременности. Есть несколько стадий: полный аборт, угроза аборта. Боль происходит вместе с вагинальным кровотечением. И отдают в правую область живота. При значительных кровопотерях развивается интоксикация, которая угрожает жизни ребёнка и матери.
- Боль при преждевременных родах. Проявляется на поздних сроках беременности, 28–37-я неделя. Болевые ощущения сопровождаются токсикозом. Для избежания патологий нужно обратиться в больницу, за профессиональной акушерской помощью.
- Болевые ощущения при внематочной беременности. Оплодотворённая яйцеклетка крепится вне матки. Развиваясь, эмбрион сдавливает маточные трубы и сосуды. Возникает угроза разрыва внутренних структур. Лечится только хирургическим вмешательством.
Болевые ощущения при гинекологических заболеваниях:
- Сальпингит — воспаление маточной трубы. Причины возникновения — механические (травма после родов, абортов и медицинских процедур), микробные (воспаления, инфекции). Болевые ощущения в правой части живота сопровождаются температурой. Усиливается при половом акте, физических нагрузках, мочеиспускании.
- Аднексит — воспаление маточных труб и яичников. Болеют обычно молодые женщины и девушки. Симптомы похожи с сальпингитом.
- Киста яичника — возникает при выпячивании яичника, вследствие увеличения размера из-за полупрозрачного пузырька. Причина образования — гормональные нарушения. Боли проявляются в правой части живота. Некоторые виды излечиваются самостоятельно. При запущенных случаях потребуется хирургическое вмешательство.
- Апоплексия — нарушение целостности кисты яичника, сопровождаемое кровотечением. Возникает при растяжке стенок яичника вследствие физических нагрузок. Болевые ощущения напоминают аппендицит, иногда отдают в правую сторону бедра и живота. После обнаружения нужна срочная операция.
- Эндометриоз — усиленное разрастание оболочки матки. Болезнь сопровождается воспалением, усиленным кровотечением и отклонениями в гормональном фоне. Область протекания патологии зависит от локализации. Болевые ощущения проявляются в с правой стороны живота и во время полового акта.
- Эндометрит — воспаление верхних слоёв стенок матки в отдельных случаях и более глубоких. Основные причины — переохлаждение, половая инфекция, гормональные нарушения. В тяжёлых случаях проявляется гнойными воспалениями. Болевые ощущения возникают внизу живота.
Паховые лимфоузлы — увеличиваются при поражении органов малого таза. Лимфатическая система защищает организм. Когда лимфоциты не справляются с угрозой, возникает воспаление узлов.
Лимфаденит — воспаление пахового лимфатического узла. Может развиваться как с правой, так и с левой стороны. Правостороннее воспаление узла проявляется в виде припухлости внизу живота.
Болевые ощущения при заболевании вен: в результате нарушения кровообращения брюшной стенки, вены в малом тазе расширяются и болят. Варикозное расширение вен характерно для молодых девушек и женщин. Причина возникновения — кровь застаивается в сосудах малого таза.
Наблюдается при гормональных перестройках, беременности, первом половом созревании. Первая стадия протекает бессимптомно, с небольшими болями после или перед месячными.
- Аневризма — образование выпячивания на артерии, вследствие расслоения стенок. Ниже места поражения развивается дефицит кровоснабжения. Проявляется сильными болями в области паха.
- Тромбоз сосудов — сужение просвета артерии в месте воспаления.
Боли при поражении тазобедренных суставов:
Коксартроз — артроз сустава. Это заболевание дистрофическо-дегенеративного характера, Широко распространено среди пожилых людей. Воспаление в болезни является вторичным процессом. Одним из симптомов — отдающая в пах боль. Сопровождается появлением хромоты скованностью сустава. Причины возникновения — заболевание сосудов, нагрузка на суставы, врождённые патологии, травмы. На поздней стадии лечится только хирургической заменой сустава.

Тупая боль в правом боку. По ощущениям, похоже как будто в правый бок упирается тупой предмет. Низкая интенсивность указывает на вовлечения большого количества рецепторов, внутренних органов. Тупая боль внизу живота — признак аппендицита, гепатита, дивертикула кишечника, цирроза печени.
Резкое улучшение, опасный признак. При некритических процессах, болевые импульсы не проходят. Часто сопровождается тошнотой, пожелтением белка глаз, общим недомоганием.
Тянущая боль в боку. Внутренние органы притягиваются к брюшной стенке, вызывая боль. Под действием физических нагрузок интенсивность усиливается, вынуждая принимать удобную позу.
Появляется из-за раздражения мелких рецепторов брюшной стенки. У спортсменов при растяжении паховых связок или как один из симптомов при воспалении почек, аппендиците, спайки, воспалении двенадцатипёрстной кишки.
Резкая боль в боку. Определяется как внезапная, острая с высоким уровнем. По ощущению напоминает провидение по брюшной стенке тупым ножом. Обычно формируется в мелком очаге. Вероятные причины: заболевание кишечника, мочевой системы, ущемление, гинекология.
Рези в правом боку один из симптомов апоплексии, воспаления яичника, ущемление нерва, перекрутки яичника, заворота кишок, шевеления камня в мочеточнике, Ощущение усиливается при повороте корпуса, наклонах, натуживании. Сочетается с помутнением в глазах, головной болью, обмороком.
Колющая боль в боку. Определяется как покалывание брюшных стенок. Возникает периодически, формируется в небольшом очаге. Усиливается при наклонах, на вздохе, при кашле и физических нагрузках.

Температура. Низкая температура свидетельствует о снижении жизненных функций организма. Высокая — об адаптации к действиям внешнего и внутреннего патогена. Повышенная температура и боль в правой стороне живота у женщин свидетельствует о гинекологических заболеваниях, воспалении печени, почек.
- Высокая температура (на 1–2 градуса), на протяжении длительного времени признак воспалительного заболевания.
- Колебания температуры более 2 градусов указывает на гнойные процессы.
- Изнуряющая температура — гипертермия с перепадами больше 2 градусов, признак септических процессов.
- Отсутствие закономерности свидетельствует о ревматических процессах.
Тошнота. В сочетании с болью в животе указывает на поражение мочевой, пищеварительной, нервной системы, гинекологическое заболевание. Для них характерна интоксикация и возбуждение рецепторов.
Жжение. Признак поражения органов малого таза. Жжение при половом акте и мочеиспускании указывает на раздражение оболочки уретры. Может выступать как самостоятельный симптом, так и сочетаться с болью внизу живота.
источник
Паховая область у мужчин и женщин имеет форму треугольника, ограничена обоюдно перпендикулярными линиями, проведенными через лобковое соединение снизу и наиболее выступающую часть тазовой кости сбоку.
У мужчин совсем иная анатомия данной области, нежели у женщин. В паховой области мужчины проходит очень важная структура — семенной канатик, в составе которого размещены артерия, венозное сплетение и семявыносящая протока. Первая из них приносит кровь к яичкам, венозное сплетение отводит кровь в брюшную полость (при застое крови может развиться варикоцеле), а по семявыносящей протоке выводится сперма из яичек.
Главным защитным барьером паховой области являются мышцы и фасции — мощная соединительнотканная структура, которая окутывает мышцы и служит им защитой. Внешняя косая, внутренняя косая и поперечная мышцы ограничивают паховый канал, а поперечная фасция выступает в роли задней его стенки. Именно слабость задней стенки становится причиной возникновения паховых грыж.
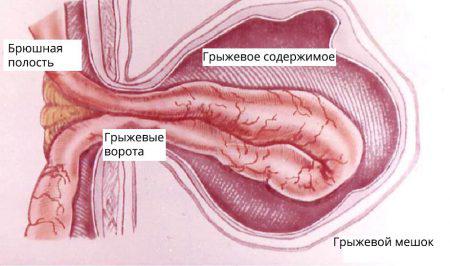
- Грыжевые ворота – это кольцо, которое состоит из плотной соединительной ткани, через которое происходит выпячивание органов под кожу. Именно в данном месте может возникнуть ущемление грыжи. Размеры варьируют от 2-3 см до 10-15 см при паховых грыжах. Впрочем, именно узкие грыжевые ворота чаще склонны к ущемлению содержимого грыжевого мешка.
- Грыжевой мешок – это часть брюшины (тонкая оболочка, которая покрывает мышцы живота изнутри), которая вышла сквозь грыжевые ворота под кожу. Грыжевой мешок может быть до 2-3 см в длину, но иногда достигать огромных размеров до 30-40 см.
- Грыжевое содержимое – им может быть любой подвижный орган брюшной полости. Иногда при паховой грыже за пределы брюшной полости может выходить вся тонкая кишка (около 4 метров), селезенка, аппендикс, часть толстой кишки, весь сальник (орган, состоящий из жировой ткани, которые покрывает все органы брюшной полости).
В зависимости от происхождения грыжевого мешка грыжи бывают:
- Врожденные – возникают, когда не происходит заращивания влагалищного отростка брюшины, при опущении яичек в мошонку ещё до рождения. Они бывают только косыми.
- Приобретенные – возникают преимущественно у взрослых, которые испытывают сильные физические нагрузки. Они бывают и прямые, и косые.
По анатомической классификации, грыжи бывают следующих видов:
- косая ПГ – характеризуется прохождением грыжевого мешка в составе семенного канатика с последующим появлением выпячивания под кожей паховой области, а в запущенном случае и в мошонке. Имеет тенденцию к ущемлениям. Размеры варьируют от 4-5 см до гигантских — 30-40 см;
Рисунок 3. Скользящая грыжа
- прямая ПГ– она всегда приобретённая, никогда не проходит в составе семенного канатика и не опускается в мошонку, именно этими признаками она отличается от косой паховой грыжи. Данная грыжа очень редко ущемляется. Размеры обычно не очень большие, в среднем 5-10 см;
- скользящая ПГ– уже от названия можно предположить, что этот вид грыжи характеризуется неполным попаданием органа в грыжевой мешок, а только одной из его стенок. Часто в грыжевом мешке оказывается только часть мочевого пузыря, слепой кишки. Именно поэтому, при данном виде грыжи, возникает некие сложности при ушивании грыжевого мешка во время операции; (Рис. 3)
- надпузырная ПГ – возникает при слабости анатомических структур, расположенных сразу над лобковой костью. Выпячивание обычно не очень больших размеров;
- комбинированная ПГ – при этом виде грыж у пациента одновременно встречаются прямая и косая паховые грыжи, очень редко к ним присоединяется надпузырная грыжа.
Еще одна важная клиническая классификация, от которой зависит выбор лечения:
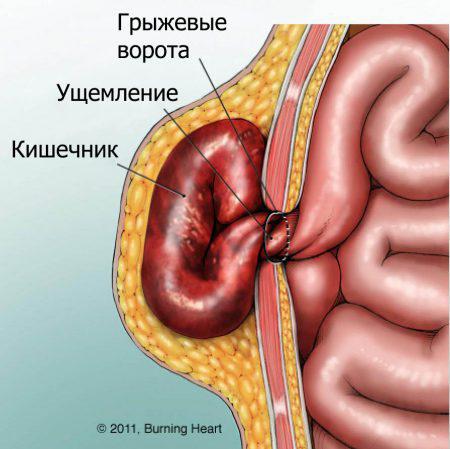
- вправимая ПГ – характеризуется самостоятельным или с помощью рук вправлением содержимого грыжи в брюшную полость. Обычно это грыжи небольших размеров и на начальной стадии развития, когда еще не образовались спайки между тканями;
- невправимая ПГ – возникает при длительном наличии грыжи, когда грыжевой мешок соединен спайками с подкожной жировой клетчаткой. При этом грыжу вправить в брюшную полость не удается, однако содержимое её не напряжено и может слегка уменьшаться или увеличиваться;
- ущемленная ПГ – при ущемлении невозможно даже с внешней помощью вправить содержимое грыжи в брюшную полость. При этом грыжевой мешок напряжен, болезненный. (Рис. 4)
Определить, является ли паховая грыжа ущемленной или нет, можно выполнив простую задачу — придерживая рукой грыжу, необходимо покашлять несколько раз. Если при этом грыжевое выпячивание увеличивается и уменьшается – то грыжа вправимая. В ином случае, если при покашливании выпячивание не изменяет своих размеров и продолжает болеть – скорее всего, что грыжа ущемленная!
Очень важно помнить, что при ущемлении грыжи необходима срочная операция!
Среди основных причин появления паховых грыж выделяют следующие:
- генетическая аномалия — при которой присутствует генетически обусловленная слабость соединительной ткани. При этом могут развиваться не только паховые грыжи, но и бедренные, пупочные, а также искривления позвоночника, типичные вывихи суставов;
- врождённая патология – характеризуется неполным зарастанием отростка брюшины, который возникает у всех мальчиков в паховой области еще до рождения, и должен закрыться в первый период жизни;
- чрезмерные физические нагрузки – тяжелая работа, профессиональные занятия спортом, тяжелая атлетика;
- травмы;
- проблемы с желудочно-кишечным трактом – запоры;
- поражение нервной системы – инсульт с развитием паралича с одной стороны тела.
При пальпации (ощупывание тела руками) паховой области при наличии грыжи, можно ощутить округлое образование, мягкой консистенции, эластичное, умеренно или не болезненное.
Если образование или выпячивание проявилось, тогда нужно расположить руку на паховой грыже и одновременно покашлять, если выпячивание будет увеличиваться и уменьшаться в объеме, то это значит, что грыжа вправимая/невправимая. Если же, при кашле размеры грыжи не изменяются, то это свидетельствует об ущемлении грыжи и требуется срочное хирургическое вмешательство. Данное исследование носит название — симптом «кашлевого толчка».
При значительном увеличении выпячивания, оно может определяться даже в мошонке и быть гигантских размеров. При этом нужно выполнить УЗИ, чтобы отличить грыжевое содержимое от содержимого мошонки.
Различать между собой прямую или косую паховою грыжи не нужно, это имеет практическое значение только для хирурга.
Здесь рецепт очень простой – не паниковать, если это простая вправимая или невправимая паховая грыжа. В плановом порядке нужно прийти на обследование к хирургу и в дальнейшем сделать операцию.
Однако, если выявлена ущемленная паховая грыжа, тогда немедленно нужно вызывать скорую помощь и госпитализироваться в хирургическое отделение. Если грыжа в течении 2-х часов вправилась самостоятельно, то требуется наблюдение врача не менее 2-х суток, в иной ситуации — нужна немедленная операция.
Лечение паховой грыжи без операции предусматривает влияние на основные причины ее развития: уменьшение физической нагрузки, режим питания, который не приводит к запорам, нужно избегать длительной статической нагрузки, лечение хронических заболеваний дыхательных путей, что повышает внутрибрюшное давление.

Хирурги не рекомендуют носить бандажный пояс и при наличии вправимой паховой грыжи, так как эффективность его очень низка, а при проведении последующего оперативного вмешательства обнаруживается массивный спаечный процесс, который может привести к осложнениям или рецидиву.
Таким образом, использование бандажа является лишь вынужденным мероприятием, ни в коем случае не заменяющим операцию.
К оперативной технике устранение паховой грыжи нужно подходить сугубо индивидуально. Лучше всего выполнять операцию на начальной стадии развития грыжи, когда она ещё вправима. Также важным моментом является выполнение операции в осенне-зимний период.
Тип наркоза выбирает анестезиолог, исходя из особенностей организма пациента – это может быть местная анестезия, спинномозговая анестезия (препарат вводиться в спинномозговую жидкость, при этом обезболивается полностью вся нижележащая часть тела), перидуральная анестезия (наркозный препарат вводиться в позвоночник, при этом обезболивается только определённая зона туловища), общий наркоз.
Рассмотрим некоторые виды оперативных вмешательств:
Герниопластика собственными тканями — заключается в устранении грыжевого мешка и выполнении пластики пахового канала собственными тканями:
- Метод Бассини – выполняется подшивание мышц паховой области к паховой связке, тем самым укрепляется задняя стенка пахового канала, семенной канатик расположен под апоневрозом. Метод редко применяется в последнее время, возможны рецидивы. (Рис. 6)
Рисунок 6. Метод Бассини
- Метод Постемпского – одним блоком сверху подшивается апоневроз и мышцы к паховой связке, при этом семенной канатик передвигается под кожу, при этом в последствии возможно образование спаек между элементами канатика и жировой клетчаткой. (Рис. 7)
Рисунок 7. Метод Постемпского
- Метод Шоулдайса – является «золотым» паховой герниопластики. Особенностью является послойное соединение тканей пахового канала в четыре ряда одной нитью. (Рис. 8)
Рисунок 8. Метод Шоулдайса
Герниопластика с помощью сетки (аллотрансплантанта) — основывается на использовании синтетических материалов для закрытия дефекта тканей. при данной методике используют не рассасывающиеся сетки, созданные из полиуретана, полипропилена. Основным преимуществом перед предыдущим видом пластики является отсутствие натяжения тканей, большая прочность искусственного материала.
- Метод Лихтенштейна – наиболее признан в мире, очень популярен, отличается малым количеством рецидивов. Заключается в постановке сетки на мышцы пахового канала, при этом семенной канатик укладывают на сетку, поверх ушивают апоневроз. Недостатком метода может быть длительные болевые ощущения и дискомфорт в области операции, иногда и отторжение сетки. Последнее осложнение очень редкое, возникает при повышенной чувствительности к инородным телам и нарушении асептики (меры, которые предотвращают попаданию инфекции в раневую поверхность). (Рис. 9)
Рисунок 9. Метод Лихтенштейна
- Метод plug and patch (пробка и заплатка) – новый метод, при котором во внутреннее паховое кольцо вводиться сетка в виде зонтика, далее она подшивается к мышцам и покрывается апоневрозом. (Рис. 10)
Рисунок 10. Метод plug and patch
- Система Prolene hernia – специальная комбинированная, одна часть которой сетка вводиться предбрюшинно, другая подшивается к мышцам и покрывается апоневрозом.(Рис. 11)
Рисунок 11. Система Prolene hernia
Лапароскопическая герниопластика — хирургия не стоит на месте, и уже постепенно внедряется в практику этот новый вид пластики. Одними из ее недостатков являются высокая стоимость и низкая распространенность в разных регионах страны. Этот вид вмешательств требует не только специфического инструментария, но и высокой квалификации хирурга.
- Внутрибрюшинный метод (ТАРР-Transabdominal preperitoneal hernia repair) – на животе производиться до трёх маленьких разрезов, через которые вводятся лапароскопические инструменты и внутрибрюшинно производится выделение грыжевого мешка, постановка и подшивание сетки к брюшине. (Рис. 12)
Рисунок 12. Внутрибрюшинный метод
- Внебрюшинный метод (TEP – total extraperitoneal hernia repair) – так же, как и в предыдущем случае выполняются 3-4 разреза на животе, однако все манипуляции выполняются в подкожной жировой клетчатке.(Рис. 13)
Рисунок 13. Внебрюшинный метод
После выполнения операции герниопластики паховой грыжи в плановом порядке, больной около суток должен придерживаться постельного режима. После спинномозговой анестезии пациент не будет чувствовать нижнюю часть тела приблизительно 4-6 часов. Когда чувствительность вернется, можно поворачиваться на бок. Первый приём пищи и воды можно сделать через 12-24 часа, начинать следует с обычного супа, киселя, сладкого чая или простой минеральной воды. Далее диета расширяется и разрешено питаться привычной для пациента едой.
Вставать с постели позволено на следующий день после операции, желательно с помощью посторонних людей. Далее постепенно появятся силы и дозволено ходить самостоятельно.
- обезболивающие препараты вводятся на протяжении первых 3-4 дней;
- антибиотики (в зависимости от длительности и хода операции) на протяжении от 1 до 3 дней;
- антикоагулянты (препараты, которые значительно уменьшают свертываемость крови) ежедневно на протяжении 7 дней, если есть сопутствующие заболевания, возраст после 40 лет, ожирение, болезни вен нижних конечностей.
На протяжении 1-2 месяцев категорические запрещено заниматься тяжелыми физическими работами, нужно вести щадящий образ жизни, после 2-го месяца нужно постепенно наращивать нагрузку.
Может показаться, что паховая грыжа – это безобидная физическая патология, которую можно игнорировать. Однако существуют очень грозные осложнения, которые возникают при длительном наличии грыжи у мужчины и могут привести к очень серьёзным последствиям. Вот некоторые из них:
- Ущемление паховой грыжи – очень грозное осложнение, которое может возникнуть в любое время суток, даже в покое. Но чаще при выполнении физических нагрузок, резком поднятии с кровати, кашле, затрудненном мочеиспускании. При ущемлении в течении 2-х часов нужно произвести операцию и, если ущемленный орган жизнеспособен, то просто вправить его, провести герниопластику по вышеописанным методикам. Если же ущемленный орган нежизнеспособен, то нужно произвести его удаление или резекцию (частичное удаление органа) и сделать герниопластику.
- Острая кишечная непроходимость – данное осложнение возникает при образовании спаек в брюшной полости при длительном наличии грыжи и постоянном ее вправлении или применении бандажа. Также может возникать при ущемлении грыжи, когда ущемляется тонкая или толстая кишка. При этом осложнении нужно производить лапаротомию (разрез живота по вертикальной линии от пупка до лобка), осмотреть все органы и устранить причину развития непроходимости. Послеоперационный период в этом случае значительно увеличивается, составляет около 9-12 суток.
- Нарушение функции кишечного тракта — возникает при длительном наличии грыжи, особенно когда она больших размеров. При этом большая часть тонкой кишки попадает в грыжевой мешок, далее под кожу, изменяя анатомическое положении кишечника, что приводит к запорам. Разрешить эту проблему можно только оперативным путём.
Нужно ещё раз повторить — паховая грыжа лечиться только оперативным путём. Ношение бандажа, избегание операции, самостоятельное вправление грыжи имеет только временное значение и не должно применяться как окончательное лечение.
Последствиями неоперирования паховой грыжи у мужчин, как уже упоминалось, может стать ее ущемление, дискомфорт в паховой области, боли при физических нагрузках, появление спаечного процесса в брюшной полости, длительные запоры, асимметрия живота.
Выполнив операцию по одной из описанных методик, пациент избавится от упоминавшихся ранее проблем, связанных с наличием паховой грыжи.
источник
Одной из частых причин беспокойства и обращения к врачу среди пациентов является боль в правом боку или спине. Этот симптом сопровождает развитие многих заболеваний различных органов. Некоторые из них очень опасны, и могут привести к смерти. Вот почему при возникновении боли в боку справа необходимо обязательно обратиться к врачу, чтобы определить причины.
Боль, локализованная в правом боку, при разных заболеваниях отличается по характеру и локализации.
В некоторых случаях локализация боли соответствует нахождению пораженного органа. Боли бывают разного характера: тупые и ноющие, острые и резкие, постоянные или периодические. Такая боль встречается при поражении поджелудочной железы (панкреатит).
Иногда боль появляется, если в воспалительный процесс вовлечена брюшина. При этом хорошо определяется её местоположение. Её чаще характеризуют как жгучую, острую или колющую. Интенсивность увеличивается при изменении положения, при беге, ходьбе, поднятии руки.
Если вы ощущаете такую боль в правом боку, то необходимо исключить хирургические заболевания:
- аппендицит;
- прободение язвыжелудка или двенадцатиперстной кишки;
- инвагинация и заворот кишок.
Если боль возникает при поражении диафрагмы (причиной могут быть грыжи), то она усиливается при дыхании и кашле, отдает в руку (в область плеча).
Одним из проявлений боли в правом боку может быть пупочная колика. Она проявляется резкой, периодической, схваткообразной болью, что обусловлено усилением перистальтики или растяжением кишечника. Возникает чаще во время или после еды. Ощущается в области около пупка, при этом отмечается тошнота, бледность, рвота. Колиты и энтероколиты сопровождаются появлением пупочной колики. Длительная и сильная боль по типу колики в правом подреберье сигнализирует о заболеваниях печени и желчевыводящих путей (гепатит, холецистит, дискинезия желчевыводящих путей).
В отдельную категорию следует выделить «отраженную» боль. Это боль от внутренних органов, которая проводится на определенные участки кожи. При заболеваниях печени и желчного пузыря она может отдавать в лопатку, а при болезнях поджелудочной железы и двенадцатиперстной кишки отдает в спину и поясницу, а также ощущается под ребрами справа и слева.
Если у вас болит в правом боку внизу живота, боль при этом ноющая, тупая, то стоит заподозрить некоторые заболевания.
У женщин это могут быть следующие патологии:
- пиелонефрит;
- гломерулонефрит;
- аппендицит;
- правосторонний аднексит;
- киста яичника;
- дискинезия желчевыводящих путей по гипотоническому типу;
- желчнокаменная болезнь.
Также болью в правом боку внизу может проявляться момент овуляции яйцеклетки из яичника.
У мужчин чаще всего внизу живота справа появляется боль при следующих заболеваниях:
- пиелонефрит;
- гломерулонефрит;
- аппендицит;
- желчнокаменная болезнь;
- мочекаменная болезнь;
- дискинезия желчевыводящих путей по гипотоническому типу.
Но довольно часто у мужчин причиной таких болей может служить и паховая грыжа.
Дуоденит сопровождается ноющей болью в правом боку под ребрами через два часа после еды. Боль может иррадиировать (отдавать) в правую лопатку, спину, может быть опоясывающей. Также больных может беспокоить рвота, изжога, отрыжка горьким, слабость, потливость, понос.
Язва двенадцатиперстной кишки. Основной симптом – боль в правом боку живота сверху. Она может быть ноющей, схваткообразной, режущей, иногда слабой, тупой. Для язвы характерны периодические боли, появление которых сменяется периодом относительного покоя. Сопутствующие симптомы: изжога, отрыжка, тошнота и рвота, запор.
Гепатит – острое или хроническое воспаление печени, вызываемое вирусами, злоупотреблением алкоголем, аутоиммунными заболеваниями, токсинами. Для любого гепатита характерна бледность, слабость, небольшое повышение температуры тела, снижение массы, плохой аппетит, желтушность кожи, кожный зуд, боль в правом боку под ребрами.
Желчнокаменная болезнь – заболевание, для которого характерно образование камней в желчном пузыре и протоках. Боль при желчнокаменной болезни чаще тупая, ноющая, отдает в правую лопатку и плечо. Наблюдается усиление боли при стрессах, нарушении диеты, тряске, резкой смене погоды. При прогрессировании болезни отмечается интенсивная, режущая, колющая боль в правом боку сверху, иррадиирующая в область правой лопатки, плечо. такой болевой приступ называют желчной коликой. Во время приступа больные беспокойны, мечутся, кричат или стонут. Может возникать рвота, тошнота.
Холецистит (бескаменный) – воспаление желчного пузыря. Основной симптом холецистита – боль в области правого подреберья. Усиливается при употреблении обильной острой, жирной пищи, алкоголя, газированной воды. Может отдавать в правое плечо, лопатку. У большинства больных сопровождается рвотой, тошнотой, отрыжкой горьким, кожным зудом.
Дискинезия желчевыводящих путей (ДЖВП) – нарушение проведения желчи в кишечник. При гипотонии желчного пузыря боли в правом боку обычно ноющие, постоянные, иногда проявляются только ощущением тяжести под ребрами справа. Возникают через час после еды. Больные при этом могут чувствовать тошноту и слабость. При гипертонии желчного пузыря отмечаются боли в правом боку под ребрами и около пупка, по характеру сильные, приступообразные, режущие, похожи на желчную колику. Появляются через полчаса после еды. Чаще всего ДЖВП сопровождает течение холецистита.
Энтерит – воспаление слизистой оболочки тонкого кишечника. Боли в правом боку снизу (в правой подвздошной области) появляются при поражении подвздошной кишки. При энтерите по характеру боль может быть постоянной или приступообразной. Сопровождается урчанием в животе, вздутием, поносом.
Паховая грыжа справа сопровождается преходящей острой болью в правом боку и паху, которая появляется после физического напряжения и поднятия тяжестей, отдает в ногу. Кроме того, во время приступа боли в правом боку снизу появляется выпячивание, исчезающее в положении лежа.
Пиелонефрит – инфекционное воспаление почек. Боль при пиелонефрите возникает чаще с одной стороны. Если поражена правая почка, то ноющая сильная боль отмечается в правом боку сзади, в пояснице, может болеть в правом боку живота снизу. Основные проявления пиелонефрита: повышение температуры тела вечером, болезненное мочеиспускание, постоянная жажда, бледность с темными кругами под глазами, утренние отеки на лице, головная боль, может быть рвота. Моча выделяется с неприятным запахом, мутная.
Гломерулонефрит – воспаление почек иммунного происхождения. Болеют чаще дети и молодые люди. При гломерулонефрите боль чувствуется в правом и левом боку, в пояснице, что сопровождается повышением температуры тела, выделением красной мочи. Больные жалуются на одышку, повышение артериального давления, появление отеков на лице по утрам. При отсутствии отеков может увеличиваться масса тела из-за задержки жидкости в организме.
Пузырно-мочеточниковый рефлюкс развивается вместе с пиелонефритом. Для пузырно-мочеточникового рефлюкса характерно появление боли в правом боку снизу или в пояснице при мочеиспускании, в результате заброса мочи из мочеточника обратно в почку.
Мочекаменная болезнь проявляется ноющими, тупыми болями в области поясницы, учащенным мочеиспусканием, примесью крови в моче, особенно после физической нагрузки. Прохождение камня из почек по мочеточнику сопровождается сильной острой болью, отдающей в поясницу — больной беспокоен, мечется. Так возникает почечная колика.
Пневмония – воспаление легких. При поражении нижней доли характерна боль в правом боку, как сверху, так и на всем протяжении. Отмечается острое начало с высокой температурой и кашлем, одышкой, слабостью, потливостью. Чаще встречается у детей.
Плеврит – воспаление плевральных листков, окружающих легкое. Боль при диафрагмальном плеврите отдает в правый бок, сопровождается болями при глотании и болезненной икотой. Характерно вынужденное положение больного – сидя с наклоном вперед.
Киста яичника (эндометроидная) проявляется возникновением ноющей постоянной боли внизу живота, усиливающейся во время менструации. При разрыве, перекруте или нагноении кисты больные ощущают кинжальную резкую боль.
Апоплексия (разрыв) яичника приводит к появлению резкой боли внизу живота, которая может сопровождаться тошнотой и рвотой, потерей сознания. Апоплексия яичника очень часто возникает в середине менструального цикла (при овуляции). Спровоцировать разрыв может половой акт или физическая нагрузка.
Внематочная беременность приводит к возникновению в начале непостоянной боли внизу живота, на фоне которой могут появиться кровянистые выделения из половых путей. Чем дольше развивается беременность, тем сильнее становится боль, начиная отдавать в лопатку и прямую кишку. Если происходит разрыв трубы, это сопровождается очень резкой болью и внутренним кровотечением, что часто приводит к потере сознания.
Растяжение мышц брюшной стенки справа в результате нагрузки на неразмятые мышцы приводит к последующему возникновению боли в правом боку при движении.
Миозит, или воспалительный процесс в мышечной ткани, является причиной нарастающей боли в области пораженной мышцы. Такая боль усиливается при надавливании и движении.
У маленьких детей довольно сложно определить «где» болит и «как» болит. Заподозрить боль можно, если ребенок ведет себя беспокойно, отказывается от груди, кричит. Характерна поза с подогнутыми к животу ножками. Ребенок тужится, вместе с этим могут быть срыгивания, напряжение мышц живота. Если исключены острые хирургические заболевания, то это состояние называют младенческой коликой.
Дети раннего возраста чаще при боли в животе любой локализации указывают на область около пупка. Дети старшего возраста могут четко определить, где у них болит.
Частой и опасной причиной боли в правом боку у ребенка может быть аппендицит. При этом боль сначала ощущается сверху или около пупка, затем спускается вниз. Может быть тошнота и рвота, небольшое повышение температуры тела, понос. Дети чаще всего отказываются от еды. При аппендиците ребенок не может лежать на левом боку.
Дискинезия желчевыводящих путей у детей – это довольно частая причина боли в правом боку. Не стоит забывать и про пиелонефриты и гломерулонефриты, а также гастриты и язвенную болезнь желудка, которые стали довольно распространенными заболеваниями в детском возрасте, и сопровождаются появлением боли в правом боку.
Одна из проблем детского возраста (и не только) – гельминтозы. Стоит отметить, что такие известные заболевания, как аскаридоз (поражение аскаридами) и энтеробиоз (поражение острицами) в определенные этапы развития также сопровождаются болью в животе, и в правом боку в частности.

В любом случае все эти состояния требуют незамедлительного обращения к врачу.
Так как боль в правом боку может быть симптомом различных заболеваний, то и обращаться по поводу ее наличия нужно к врачам разных специальностей, в зависимости от предполагаемого заболевания. Соответственно, определение врача-специалиста, к которому нужно обратиться при боли в правом боку, зависит от характера болевого синдрома и сопутствующих симптомов.
Ниже мы приводим перечень врачей, к которым нужно обращаться при боли в правом боку, в зависимости от ее характера и сопутствующих симптомов:
- Если боль в правом боку сочетается с повышенной температурой, резким ухудшением самочувствия с течением времени, то это является поводом к немедленному вызову «Скорой помощи», так как свидетельствует о тяжелом заболевании, требующем экстренного лечения.
- При четкой локализации боли в определенной точке правого бока, ее усилении при изменении позы, ходьбе, беге или поднятии рук, а также жгучем, остром, колюще-режущем ее характере необходимо обращаться к врачу-хирургу (записаться), причем в экстренном порядке, так как боли подобного характера могут быть признаком тяжелой патологии (острый аппендицит, прободение язвы желудка или двенадцатиперстной кишки, заворот кишки, панкреатит и т.д.), требующей немедленного лечения и, соответственно, вызова «Скорой помощи».
- Боль в верхней части правого бока, имеющая тупой характер, усиливающаяся при кашле, дыхании, после обильного приема пищи, в положении лежа, уменьшающаяся после отрыжки, глубокого вдоха и рвоты и отдающая в правую руку, также требует обращения к врачу-хирургу (но в плановом порядке), так как наиболее часто является симптомом грыжи, которую лечат хирургическим путем.
- Тупые, ноющие, не слишком сильные боли в правом боку под ребрами и грудиной, появляющиеся через 1 – 2 часа после еды или натощак, сочетающиеся с рвотой, изжогой, отрыжкой кислым или горьким, снижением аппетита, поносами или запорами требуют обращения к врачу-гастроэнтерологу (записаться) или терапевту (записаться), так как подобные симптомы свидетельствуют о наличии гастрита или дуоденита.
- Периодически появляющаяся несколько раз в день боль в правом боку любого характера (ноющая, схваткообразная, колющая, режущая, тупая и т.д.), самостоятельно стихающая и сочетающаяся с изжогой, отрыжкой, тошнотой, рвотой, запорами, требует обращения к терапевту или гастроэнтерологу, так как подобные симптомы обычно сопутствуют язвенной болезни желудка или двенадцатиперстной кишки.
- Если боль в правом боку – резкая, схваткообразная, возникает периодически, чаще после или во время еды, отдает в область пупка и может сочетаться с тошнотой, рвотой, урчанием в животе, вздутием живота и бледностью кожи, то следует обращаться к врачу-гастроэнтерологу или терапевту, так как подобные симптомы обычно провоцируются колитами и энтероколитами.
- Боль в правом боку под ребрами, имеющаяся постоянно или возникающая эпизодически, сочетающаяся с кожным зудом, сниженным аппетитом, слабостью и небольшим повышением температуры тела, требует обращения к врачу-инфекционисту (записаться) или гепатологу (записаться), так как подобные симптомы свидетельствуют о наличии гепатита.
- Тупая, ноющая боль в верхней части правого бока, отдающая в лопатку и плечо, усиливающаяся или вовсе становящаяся колюще-режущей при стрессе, смене погоды или тряске, сочетающаяся с тошнотой или рвотой, требует обращения к врачу-хирургу, терапевту или гастроэнтерологу, так как подобные симптомы свидетельствуют о желчнокаменной болезни. При этом нужно знать, что если человек желает получить консервативное лечение, то следует обратиться к терапевту или гастроэнтерологу, а если же пациент хочет удалить желчный пузырь или камни оперативным путем, то нужно идти к хирургу.
- Тупая, ноющая боль в области правого подреберья, не проходящая с течением времени, усиливающаяся при употреблении жирной и обильной пищи, алкоголя, газированных напитков, отдающая в правое плечо и лопатку, сочетающаяся с ощущением тяжести в подреберье, с рвотой, тошнотой, отрыжкой горьким, требует обращения к врачу-терапевту или гастроэнтерологу, так как подобные симптомы свидетельствуют о холецистите или дискинезии желчевыводящих путей.
- При интенсивной острой, режущей, кинжальной боли в правом боку, сочетающейся с потемнением мочи, кожным зудом и светлым калом следует обращаться к врачу-хирургу или гастроэнтерологу, так как подобная симптоматика свидетельствует о панкреатите.
- Периодически возникающая острая боль в правом боку, отдающая в пах и ногу, провоцируемая физическими нагрузками, требует обращения к хирургу, так как подобные симптомы свидетельствуют о паховой грыже.
- Боли в правом боку со стороны спины, которые могут сочетаться с болями в пояснице, болями при мочеиспускании, отеками на лице, головной болью, повышенной температурой тела, кровью в моче, требуют обращения к врачу-нефрологу (записаться) или урологу (записаться), так как подобная симптоматика свидетельствует о заболевании почек. Если по каким-либо причинам попасть к нефрологу или урологу невозможно, то можно обратиться к терапевту или хирургу.
- Если боль локализуется в верхней части правого бока или отдает в правый бок, и при этом сочетается с высокой температурой, кашлем, одышкой, обильным потоотделением, болезненной икотой или болями в груди при глотании, то нужно обращаться к врачу-терапевту или пульмонологу (записаться), так как подобная симптоматика свидетельствует о заболевании легких.
- Если боль в правом боку появляется у женщины при половом акте, а вне интимных сношений имеются разнообразные боли внизу живота, сочетающиеся с кровянистыми или воспалительными выделениями из влагалища, усиливающиеся во время менструаций, физических нагрузок или половых сношений, то следует обращаться к врачу-гинекологу (записаться), так как подобная симптоматика свидетельствует о заболеваниях половых органов.
- Боль в правом боку, нарастающая со временем, усиливающаяся при надавливании и движении, не сочетающаяся с другими видимыми симптомами, требует обращения к врачу-терапевту или травматологу-ортопеду (записаться), так как свидетельствует о развитии миозита.
- Очень сильная боль в правом боку, не проходящая со временем, присутствующая постоянно и сочетающаяся с пузырьковыми высыпаниями в области ребер, требует обращения к врачу-терапевту, инфекционисту или дерматологу (записаться). Кроме того, терапевт, инфекционист или дерматолог может назначить консультацию врача аллерголога-иммунолога (записаться).
- Периодически появляющиеся боли в правом боку также могут быть признаком гельминтозов (аскаридоза или энтеробиоза), и в таких случаях нужно обращаться к врачу-инфекционисту, паразитологу (записаться) или гельминтологу.
Беременные женщины в случаях болей в правом боку должны обращаться к тем же врачам, что и небеременные. А детей следует водить на прием к тем же докторам, что и взрослых, только детским (например, детскому гастроэнтерологу, детскому хирургу, детскому инфекционисту, педиатру (записаться) и т.д.).
Поскольку боли в правом боку могут быть обусловлены различными заболеваниями, то и перечень обследований при данном симптоме весьма разнообразен, и в каждой конкретной ситуации зависит от характера болей и сопутствующих симптомов, указывающих на поражение того или иного органа. Ниже приведем перечень обследований и анализов, которые может назначить врач при различном характере боли в правом боку и сопутствующих симптомах.
Так, при выраженной жгучей, острой, колюще-режущей боли, ощущающейся в определенной точке правого бока, усиливающейся при изменении позы, ходьбе, беге или поднятии рук, врач в обязательном порядке назначит общий анализ крови, биохимический анализ крови (активность амилазы, щелочной фосфатазы, АсАТ, АлАТ, липазы, содержание мочевины, креатинина, билирубина в крови), общий анализ мочи, а также УЗИ органов брюшной полости (записаться), ЭКГ (записаться), а иногда и рентген органов брюшной полости (записаться) с контрастом.
При тупой боли в верхней части правого бока, усиливающейся при кашле, дыхании, после обильного приема пищи, в положении лежа, стихающей после отрыжки, глубокого вдоха и рвоты, и отдающей в правую руку, врач может назначить общий анализ крови и мочи, УЗИ органов брюшной полости и рентген с контрастом органов брюшной полости. При наличии технической возможности может быть назначена компьютерная или магнитно-резонансная томография (записаться).
При тупой ноющей боли в правом боку под ребрами и грудиной, которая может появляться через 1 – 2 часа после еды или на голодный желудок, сочетаться с рвотой, изжогой, отрыжкой кислым или горьким, снижением аппетита, поносами или запорами, врач назначает следующие обследования:
- Общий анализ крови;
- Фиброгастродуоденоскопия (ФГДС) (записаться);
- Компьютерная или магнитно-резонансная томография;
- Выявление Helicobacter Pylori в материале, забранном в ходе ФГДС;
- Наличие антител к Helicobacter Pylori (IgM, IgG) в крови;
- Уровень пепсиногенов и гастрина в сыворотке крови;
- Наличие антител к париетальным клеткам желудка (суммарные IgG, IgA, IgM) в крови.
Эти же вышеприведенные исследования и анализы назначаются при появляющейся по несколько раз в день боли в правом боку, самостоятельно стихающей, имеющей любой характер (ноющая, схваткообразная, колющая, режущая, тупая и т.д.), которая может сочетаться с изжогой, отрыжкой, тошнотой, рвотой, запорами.
На практике в большинстве случаев врач назначает общий анализ крови, анализ крови на наличие антител к Helicobacter Pylori и фиброгастродуоденоскопию, так как эти обследования позволяют с высокой точностью диагностировать гастриты и дуодениты. Компьютерная или магнитно-резонансная томография может назначаться вместо фиброгастродуоденоскопии при наличии технической возможности, если человек не может пройти ФГДС. Анализ на уровень пепсиногенов и гастрина в крови назначается обычно в качестве альтернативы ФГДС при наличии возможности его выполнения, но на практике данное исследование используют не слишком часто, так как почти всегда его приходится делать в частной лаборатории платно. А вот анализ на антитела к париетальным клеткам желудка назначается только при подозрении на атрофический гастрит, и зачастую вместо ФГДС, когда человек не может ее пройти.
При резкой схваткообразной боли в правом боку, появляющейся с болями в области пупка, возникающей периодически после или во время еды, сочетающейся с тошнотой, рвотой, урчанием в животе, вздутием живота и бледностью кожи, врач назначает следующие анализы и обследования:
- Общий анализ крови;
- Анализ кала на яйца глист;
- Анализ кала на копрологию и дисбактериоз;
- Посев кала на клостридии;
- Анализ крови на наличие антител к клостридиям;
- УЗИ органов брюшной полости;
- Колоноскопия (записаться) или ректороманоскопия (записаться);
- Ирригоскопия (рентген кишечника с контрастным веществом) (записаться);
- Анализ крови на наличие антинейтрофильных цитоплазматических антител и антител к сахаромицетам.
В первую очередь врач назначает общий анализ крови, анализы кала на яйца глист и копрологию, УЗИ органов брюшной полости и колоноскопию. Эти исследования, как правило, позволяют поставить диагноз и начать лечение. Однако в сомнительных случаях дополнительно может назначаться ирригоскопия. При подозрении на то, что боли в правом боку связаны с приемом антибиотиков, назначают посев кала на клостридии и анализ крови на наличие антител к клостридиям. Если же ирригоскопию, колоноскопию или ректороманоскопию по каким-либо причинам невозможно сделать, а у пациента подозревается язвенный колит или болезнь Крона, то назначается анализ крови на наличие антинейтрофильных цитоплазматических антител и антител к сахаромицетам.
При боли в правом боку, сочетающейся с зудом и пожелтением кожи, сниженным аппетитом, слабостью и небольшим повышением температуры тела, требует обращения к врачу-инфекционисту или гепатологу, так как подобные симптомы свидетельствуют о высоком риске наличия гепатита. Врач в обязательном порядке в первую очередь назначает анализы крови для выявления гепатита, такие как:
- Анализ крови на наличие антител к вирусу гепатита В (Anti-HBе, Anti-HBс-total, Anti-HBs, HBsAg) методом ИФА;
- Анализ крови на наличие антител к вирусу гепатита С (Anti-HAV-IgM) методом ИФА;
- Анализ крови на наличие антител к вирусу гепатита Д (Anti-HAD) методом ИФА;
- Анализ крови на наличие антител к вирусу гепатита А (Anti-HAV-IgG, Anti-HAV-IgM) методом ИФА.
Кроме того, обязательно назначается биохимический анализ крови (билирубин, АсАТ, АлАТ, щелочная фосфатаза, общий белок, альбумин) и коагулограмма (АЧТВ, ТВ, ПТИ, фибриноген).
Если в крови были обнаружены антитела к вирусам гепатита С или В, то врач назначает анализ крови на определение наличия вируса методом ПЦР, который позволит оценить активность процесса и подобрать лечение.
При тупой ноющей боли в верхней части правого бока, отдающей в плечо и лопатку, которая усиливается при стрессе, смене погоды, при употреблении жирной и обильной пищи, алкоголя, газированных напитков или тряске, становясь колюще-режущей, и сочетается с тошнотой, рвотой или отрыжкой горьким, врач назначает общий анализ крови, общий анализ мочи, УЗИ органов брюшной полости, ретроградную холангиопанкреатографию, а также биохимический анализ крови (билирубин, щелочная фосфатаза, эластаза, липаза, АсАТ, АлАТ). При наличии технической возможности также назначается компьютерная или магнитно-резонансная томография.
При интенсивной острой, режущей, кинжальной боли в правом боку, которая сочетается с потемнением мочи, кожным зудом и светлым калом, врач обязательно назначает общий анализ крови и мочи, биохимический анализ кала (амилаза в крови и моче, панкреатическая эластаза, липаза, триглицериды, кальций), копрологию, УЗИ органов брюшной полости, а при наличии технической возможности – и МРТ. Данные исследования позволяют диагностировать панкреатит.
При периодической боли в правом боку и одновременно в паху, отдающей в ногу, провоцирующейся физическими нагрузками, врач назначает общий анализ крови, УЗИ органов брюшной полости, а также производит наружный осмотр и в некоторых случаях производит рентген кишечника и мочевыводящих органов с контрастом.
Когда боли в правом боку локализуются в области спины, сочетаются с болями в пояснице, болями при мочеиспускании, отеками на лице, головной болью, повышенной температурой тела, кровью в моче, врач обязательно назначает УЗИ почек (записаться), общий анализ мочи, определение общего концентрации белка и альбуминов в суточной моче, анализ мочи по Нечипоренко (записаться), пробу Зимницкого (записаться), а также биохимический анализ крови (мочевина, креатинин). Кроме того, врач может назначить бактериологический посев мочи или соскоб с уретры для выявления патогенного возбудителя воспалительного процесса, а также определение методом ПЦР или ИФА микробов в соскобе с уретры. Если же подозревается гломерулонефрит, то врач может дополнительно назначить следующие анализы:
- Антитела к базальной мембране клубочков почек IgA, IgM, IgG (анти-БМК);
- Антинейтрофильные цитоплазматические антитела, АНЦА Ig G (pANCA и cANCA);
- Антинуклеарный фактор (АНФ);
- Антитела к рецептору фосфолипазы А2 (PLA2R), суммарные IgG, IgA, IgM;
- Антитела к C1q фактору комплемента;
- Антитела к эндотелию на клетках HUVEC, суммарные IgG, IgA, IgM;
- Антитела к протеиназе 3 (PR3);
- Антитела к миелопероксидазе (MPO).
Когда боль локализуется вверху правого бока, сочетается с высокой температурой, кашлем, одышкой, обильным потоотделением, болезненной икотой или болями в груди при глотании, врач обязательно в первую очередь назначит общий анализ крови, общий анализ мочи, рентген грудной клетки (записаться) и микроскопию откашливаемой мокроты. Если заболевание плохо поддается лечению, то врач может назначить анализы крови, мокроты и смывов с бронхов на наличие хламидий, стрептококков, микоплазм и грибков Кандида, чтобы понять, какой точно микроорганизм спровоцировал инфекционно-воспалительный процесс.
При болях в правом боку при половом акте у женщины врач назначит следующие анализы и обследования:
- УЗИ органов малого таза (записаться);
- Общий анализ мочи;
- Общий анализ крови;
- Мазок из влагалища на флору (записаться);
- Анализы на половые инфекции (записаться) (гонорею (записаться), сифилис (записаться), уреаплазмоз (записаться), микоплазмоз (записаться), кандидоз, трихомониаз, хламидиоз (записаться), гарднереллез, фекальные бактероиды и т.д.), для выявления которых сдают отделяемое влагалища, соскоб из уретры или кровь;
- Кольпоскопия (записаться).
При очень сильной боли в правом боку, которая сочетается с пузырьковыми высыпаниями в области ребер, врач может назначить анализ крови на антитела к вирусам семейства герпесовых. Однако при данной патологии (опоясывающий лишай) анализы обычно не назначаются, так как видимой картины и жалоб пациента достаточно для постановки диагноза.
Кроме того, при периодически появляющихся и самостоятельно исчезающих болях в правом боку, вне зависимости от сопутствующих симптомов, врач может назначить анализ кала или крови на выявление гельминтов (аскарид или остриц).
Автор: Пашков М.К. Координатор проекта по контенту.
источник



 вагины, клитора, матки;
вагины, клитора, матки;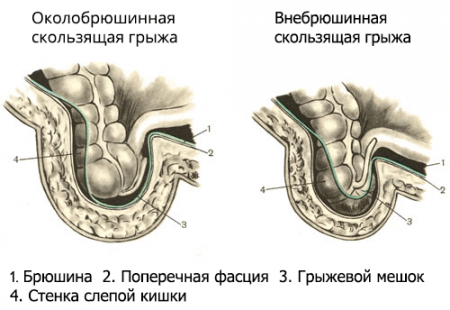 Рисунок 3. Скользящая грыжа
Рисунок 3. Скользящая грыжа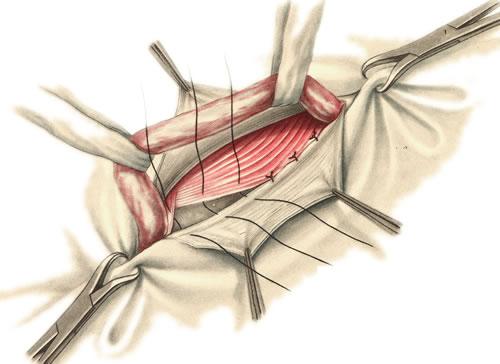 Рисунок 6. Метод Бассини
Рисунок 6. Метод Бассини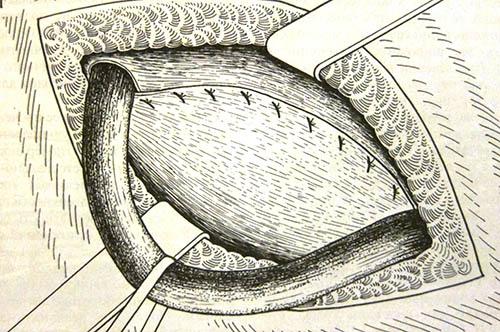 Рисунок 7. Метод Постемпского
Рисунок 7. Метод Постемпского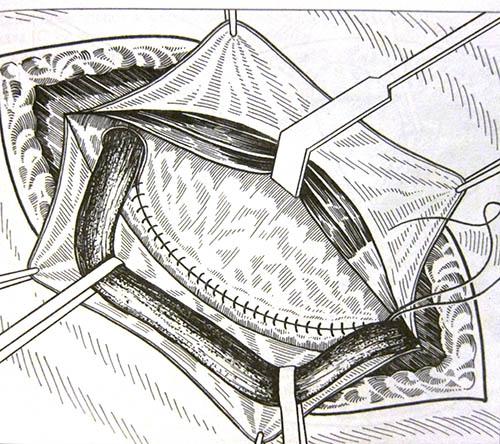 Рисунок 8. Метод Шоулдайса
Рисунок 8. Метод Шоулдайса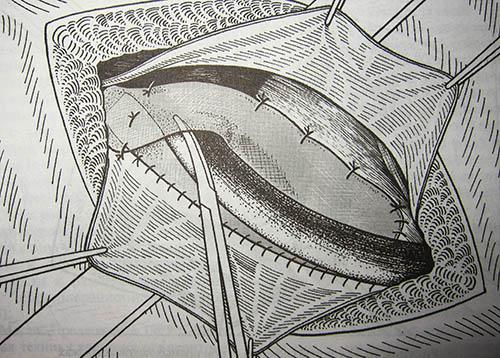 Рисунок 9. Метод Лихтенштейна
Рисунок 9. Метод Лихтенштейна Рисунок 10. Метод plug and patch
Рисунок 10. Метод plug and patch Рисунок 11. Система Prolene hernia
Рисунок 11. Система Prolene hernia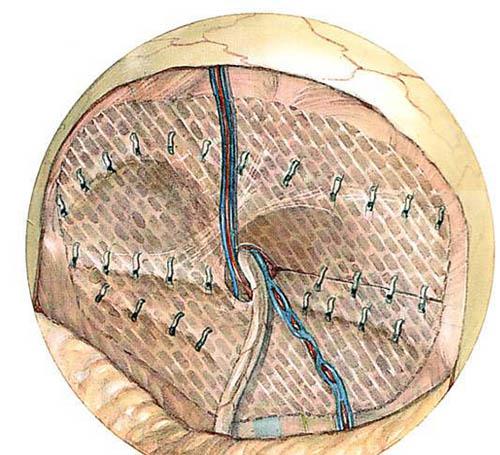 Рисунок 12. Внутрибрюшинный метод
Рисунок 12. Внутрибрюшинный метод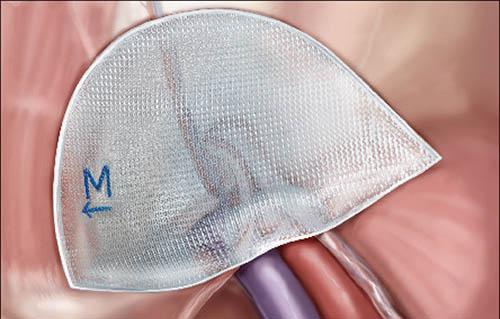 Рисунок 13. Внебрюшинный метод
Рисунок 13. Внебрюшинный метод