Эта болезнь наиболее часто встречается у мужчин: среди общего количества больных паховыми грыжами представители сильного пола насчитывают от 90 до 97 процентов. Столь частое проявление болезни у мужчин связано с анатомическими характерными особенностями паховой области.
В результате определенных причин, связанных с образом жизни, спецификой работы или ввиду наследственной предрасположенности, в стенках самых разных полостей как мужчин (паховой), так и женщин (брюшной, пупковой) могут образовываться специфические слабые места. Эти области на медицинской терминологии называют грыжевыми воротами, через которые разные внутренние органы могут выпячиваться в подкожную область, тем самым образовывая грыжу.
Практически во всех случаях паховая грыжа лечение требует хирургического, вне зависимости от симптомов и места дислокации. У мужчин она часто опускается в мошонку, образовывая тем самым пахово-мошоночную грыжу.
Все паховые грыжи делят на врожденные и приобретенные. Врожденные обычно диагностируются у детей, они составляют примерно 90% всех детских грыж. У взрослых диагностируется только 10-12% врожденных грыж.
Данный тип развивается при нарушении внутриутробного развития. Они могут проявляться уже в периоде новорожденности или (что бывает чаще) постепенно увеличиваться с возрастом. Иногда врожденные паховые грыжи могут сочетаться с другими пороками развития.
Примерно 85% всех грыж – приобретенные. Возникновение грыжи связано с предрасполагающими причинами и производящими.
Предрасполагающие причины это:
- генетическая предрасположенность к возникновению данной проблемы;
- возраст, чем старше, тем возникновение недуга вероятнее;
- особенности телосложения;
- степень упитанности и стабильность веса, если человек быстро худеет, это повышает вероятность возникновения патологии;
- паралич нервов, отвечающих за иннервацию мышц брюшной стенки.
А производящими считаются все факторы, которые становятся причиной повышения давления в брюшной полости, что и приводит к появлению грыжи.
- тяжелый труд, спорт;
- запоры;
- затрудненное мочеиспускание;
- частый кашель.
И конечно, для возникновения этой неприятности обязательным условием является само наличие пахового канала.
Паховая грыжа у мужчин может быть двух видов: коса и прямая. Названия говорят сами за себя.
- Косая – проходит косо по паховому каналу, выпячиваясь через паховое отверстие. Такая грыжа у мужчин может опускаться в мошонку.
- Прямая – напрямую связана с ослаблением задней стенки пахового канала. Она проходит только через наружное отверстие пахового канала.
Причиной всех эти проблем являются слабые мышцы задней стенки пахового канала. Консервативное лечение паховой грыжи невозможно. Для устранений причин её возникновения поводится операция по укреплению задней стенки пахового канала.
Пахово-мошоночная грыжа – это выпадение внутренних органов в мошонку, вследствие несостоятельности соединительной ткани внутреннего или наружного пахового кольца, которые являются естественными отверстиями в брюшной стенке. Она образуется по разным причинам. У детей играют решающую роль врожденные или наследственные факторы. У взрослых – это приобретенные факторы.
Эта грыжа бывает овальной. При этом выпячивание опускается в область мошонки, что приводит к растяжению соответствующего вида, сосредоточенному на одной стороне и приводящему к визуальной асимметрии.

Чаще всего мужчина сам обнаруживает припухлость или выпячивание в области паха. В большинстве случаев эта припухлость увеличивается при физической нагрузке и даже при кашле. На ощупь появившееся образование мягкое, эластичное, болезненных ощущений не наблюдается.
Паховые грыжи у мужчин уменьшаются при переходе в положение лежа и увеличиваются в положении стоя. При нажатии выпячивание легко вправляется, при этом слышится характерное урчание. Во вправленном состоянии через кожу в паху легко прощупывается широкое паховое кольцо. Если грыжа находится в мошонке, она будет не симметричной.
Данная патология может осложняться ущемлениями и воспалениями грыжи, кроме того в некоторых случаях начинается ишемический орхит (воспаляются яички), кишечная непроходимость из-за того, что застаиваются каловые массы.
Когда ущемляются органы , может понадобиться неотложная помощь. Кстати, распознать данное состояние можно по следующим симптомам:
- кровь в кале;
- невозможность сходить в туалет по большому;
- тошнота до рвоты;
- паховые боли;
- невправление выпадения даже лежа.
В некоторых случаях симптомы паховой грыжи путают с таким заболеванием, как водянка яичка. Но различить их легко по расположению яичка: при водянке оно расположено в водянке, а при грыже – за ее пределами. Кроме того, при водянке у образования тугая поверхность, а при грыже – мягкая.
При обнаружении странного выпячивания, даже если боли отсутствуют, мужчина должен показаться врачу. Иначе последствия будут серьезнее.
Своевременный визит к специалисту избавит пациента от таких возможных последствий:
- воспаление грыжи или яичка;
- превращение из обычной в ущемленную, которая носит самый опасный характер, приводящий к смерти;
- непроходимость кишечника, появление запоров и застой каловых масс.
Если врач заметил характерные признаки патологии, то он предлагает единственный вариант – провести удаление. Как лечить паховую грыжу, и какой тип операции выбрать должен решать хирург вместе с пациентом, в каждом конкретном случае тактика оперативного вмешательства может быть разной.
Если обнаружена паховая грыжа у мужчин, лечение необходимо производить оперативно, но иногда возникают ситуации, когда операцию приходится отложить на некоторое время. В этом случае больным прописывают носить специальный бандаж, который позволяет предотвратить развитие заболевания и ущемление внутренних органов.
Следует знать, что бандаж не избавляет мужчину от заболевания, а только может поддержать грыжу в стабильном состоянии. Это, скорее, профилактическое средство, нежели само лечение.
Применять бандаж рекомендуется в таких случаях:
- При усиленных тренировках и повышенной физической нагрузке. Бандажи нужно носить мужчинам, которые занимаются силовыми видами спорта (борцы, штангисты).
- Бандаж необходимо надевать, если появились резкие боли и возможен риск ущемления.
- В послеоперационный период данное устройство приписывают пациентам для снижения нагрузки на швы и восстановления нормального тонуса мышечной системы
Бандаж запрещено использовать, если грыжевой мешок уже ущемлен и не вправляется.
Наличие паховой грыжи не требует экстренного хирургического вмешательства, поэтому проведение операции планируется заранее (если нет ущемления).
К сожалению консервативные методы, лечение народными средствами, различные препараты или ношение бандажей не сможет избавить вас от заболевания. Это вызвано из-за анатомической структуры человека. В случае паховой грыжи лечение у мужчин возможно только хирургическим путем.
Основной задачей оперативного вмешательства является вернуть на свое место содержимое грыжевого мешка, а так же закрыть грыжевые ворота чтобы не было рецидива болезни.
Операция по удалению паховой грыжи бывает двух типов:
- Полное удаление новообразования с ушиванием пахового отверстия;
- Удаление грыжевого мешка, укрепление области, где возникла грыжа, специальной сеткой, чтобы избежать рецидива заболевания. Чаще всего такая операция проводится эндоскопическим методом.
Для операции характерна классическая схема, согласно которой врач получает доступ к паховому каналу, после чего хирургом выделяется и отсекается грыжевой мешок и ушивается паховое отверстие. Предоставление доступа возможно эндоскопическим путем, при котором в брюшной стенке делается небольшой прокол.
Врачами также используется метод Лихтенштейна, при котором делается разрез размером в 10-12 сантиметров, необходимый для осуществления вывода грыжевого мешка. Чтобы укрепить область и предотвратить рецидив, подшивают специальную сетку.
Кроме этих 2-х методов лечения паховой грыжи у мужчин на сегодняшний день распространено применение обтурационной пластики, во время проведения которой делают разрез размером в 3-4 сантиметра, после чего осуществляется вправление грыжевого мешка в брюшную полость и паховый канал. С целью укрепления также подшивают сетку.
Операция паховой грыжи у мужчин происходит под местной анестезией, но бывают случаи когда прибегают к общей. В зависимости от того, каким методом проводилось лечение, период реабилитации имеет разную продолжительность. Если применяют обтурационную пластику, он длится всего несколько часов. При полном удалении паховой грыжи реабилитационный период может увеличивать до нескольких суток.
Операция по удалению грыжи длится до полутора часов. Сколько конкретно времени это займет будет зависеть от размера грыжи, наличия ущемления, а также выбранного метода оперативного вмешательства.
Помимо этого, от выбора операции будет зависеть тип используемого наркоза – общий, местный или комбинированный.
После операции требуется строгое соблюдение диеты. Нельзя употреблять в пищу продукты, которые вызывают образование газов: фрукты, йогурты, сладости. Показаны два дня постельного режима, а в последующем – строгое ограничение каких-либо физических нагрузок. Через несколько дней после оперативного вмешательства начинают делать перевязки, а спустя десять дней снимают швы.
Иногда сразу после операции врачи рекомендуют носить паховый бандаж. Если имеет место лишний вес, нужно постараться его сбросить, так как ожирение даёт лишнюю нагрузку на ослабленные мышцы.
источник
Паховая область у мужчин и женщин имеет форму треугольника, ограничена обоюдно перпендикулярными линиями, проведенными через лобковое соединение снизу и наиболее выступающую часть тазовой кости сбоку.
У мужчин совсем иная анатомия данной области, нежели у женщин. В паховой области мужчины проходит очень важная структура — семенной канатик, в составе которого размещены артерия, венозное сплетение и семявыносящая протока. Первая из них приносит кровь к яичкам, венозное сплетение отводит кровь в брюшную полость (при застое крови может развиться варикоцеле), а по семявыносящей протоке выводится сперма из яичек.
Главным защитным барьером паховой области являются мышцы и фасции — мощная соединительнотканная структура, которая окутывает мышцы и служит им защитой. Внешняя косая, внутренняя косая и поперечная мышцы ограничивают паховый канал, а поперечная фасция выступает в роли задней его стенки. Именно слабость задней стенки становится причиной возникновения паховых грыж.
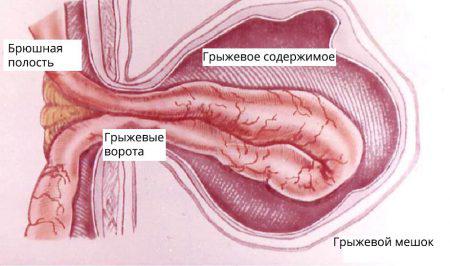
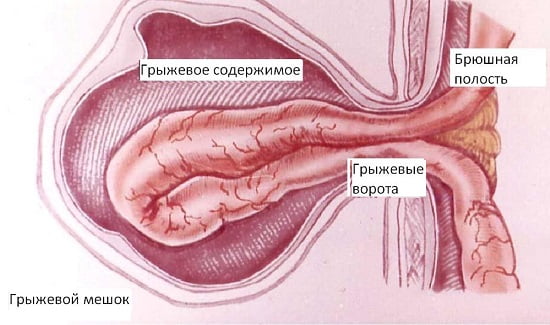
- Грыжевые ворота – это кольцо, которое состоит из плотной соединительной ткани, через которое происходит выпячивание органов под кожу. Именно в данном месте может возникнуть ущемление грыжи. Размеры варьируют от 2-3 см до 10-15 см при паховых грыжах. Впрочем, именно узкие грыжевые ворота чаще склонны к ущемлению содержимого грыжевого мешка.
- Грыжевой мешок – это часть брюшины (тонкая оболочка, которая покрывает мышцы живота изнутри), которая вышла сквозь грыжевые ворота под кожу. Грыжевой мешок может быть до 2-3 см в длину, но иногда достигать огромных размеров до 30-40 см.
- Грыжевое содержимое – им может быть любой подвижный орган брюшной полости. Иногда при паховой грыже за пределы брюшной полости может выходить вся тонкая кишка (около 4 метров), селезенка, аппендикс, часть толстой кишки, весь сальник (орган, состоящий из жировой ткани, которые покрывает все органы брюшной полости).
В зависимости от происхождения грыжевого мешка грыжи бывают:
- Врожденные – возникают, когда не происходит заращивания влагалищного отростка брюшины, при опущении яичек в мошонку ещё до рождения. Они бывают только косыми.
- Приобретенные – возникают преимущественно у взрослых, которые испытывают сильные физические нагрузки. Они бывают и прямые, и косые.
По анатомической классификации, грыжи бывают следующих видов:
- косая ПГ – характеризуется прохождением грыжевого мешка в составе семенного канатика с последующим появлением выпячивания под кожей паховой области, а в запущенном случае и в мошонке. Имеет тенденцию к ущемлениям. Размеры варьируют от 4-5 см до гигантских — 30-40 см;
Рисунок 3. Скользящая грыжа
- прямая ПГ– она всегда приобретённая, никогда не проходит в составе семенного канатика и не опускается в мошонку, именно этими признаками она отличается от косой паховой грыжи. Данная грыжа очень редко ущемляется. Размеры обычно не очень большие, в среднем 5-10 см;
- скользящая ПГ– уже от названия можно предположить, что этот вид грыжи характеризуется неполным попаданием органа в грыжевой мешок, а только одной из его стенок. Часто в грыжевом мешке оказывается только часть мочевого пузыря, слепой кишки. Именно поэтому, при данном виде грыжи, возникает некие сложности при ушивании грыжевого мешка во время операции; (Рис. 3)
- надпузырная ПГ – возникает при слабости анатомических структур, расположенных сразу над лобковой костью. Выпячивание обычно не очень больших размеров;
- комбинированная ПГ – при этом виде грыж у пациента одновременно встречаются прямая и косая паховые грыжи, очень редко к ним присоединяется надпузырная грыжа.
Еще одна важная клиническая классификация, от которой зависит выбор лечения:
- вправимая ПГ – характеризуется самостоятельным или с помощью рук вправлением содержимого грыжи в брюшную полость. Обычно это грыжи небольших размеров и на начальной стадии развития, когда еще не образовались спайки между тканями;
- невправимая ПГ – возникает при длительном наличии грыжи, когда грыжевой мешок соединен спайками с подкожной жировой клетчаткой. При этом грыжу вправить в брюшную полость не удается, однако содержимое её не напряжено и может слегка уменьшаться или увеличиваться;
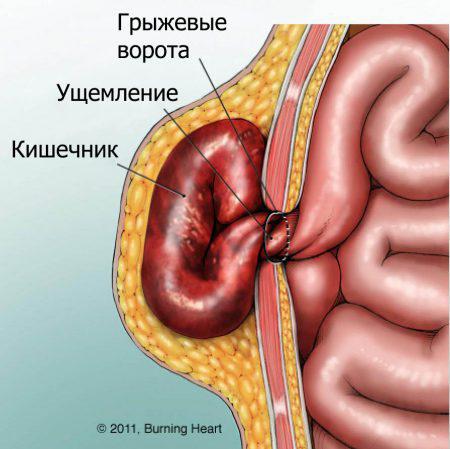
- ущемленная ПГ – при ущемлении невозможно даже с внешней помощью вправить содержимое грыжи в брюшную полость. При этом грыжевой мешок напряжен, болезненный. (Рис. 4)
Определить, является ли паховая грыжа ущемленной или нет, можно выполнив простую задачу — придерживая рукой грыжу, необходимо покашлять несколько раз. Если при этом грыжевое выпячивание увеличивается и уменьшается – то грыжа вправимая. В ином случае, если при покашливании выпячивание не изменяет своих размеров и продолжает болеть – скорее всего, что грыжа ущемленная!
Очень важно помнить, что при ущемлении грыжи необходима срочная операция!
Среди основных причин появления паховых грыж выделяют следующие:
- генетическая аномалия — при которой присутствует генетически обусловленная слабость соединительной ткани. При этом могут развиваться не только паховые грыжи, но и бедренные, пупочные, а также искривления позвоночника, типичные вывихи суставов;
- врождённая патология – характеризуется неполным зарастанием отростка брюшины, который возникает у всех мальчиков в паховой области еще до рождения, и должен закрыться в первый период жизни;
- чрезмерные физические нагрузки – тяжелая работа, профессиональные занятия спортом, тяжелая атлетика;
- травмы;
- проблемы с желудочно-кишечным трактом – запоры;
- поражение нервной системы – инсульт с развитием паралича с одной стороны тела.
При пальпации (ощупывание тела руками) паховой области при наличии грыжи, можно ощутить округлое образование, мягкой консистенции, эластичное, умеренно или не болезненное.
Если образование или выпячивание проявилось, тогда нужно расположить руку на паховой грыже и одновременно покашлять, если выпячивание будет увеличиваться и уменьшаться в объеме, то это значит, что грыжа вправимая/невправимая. Если же, при кашле размеры грыжи не изменяются, то это свидетельствует об ущемлении грыжи и требуется срочное хирургическое вмешательство. Данное исследование носит название — симптом «кашлевого толчка».
При значительном увеличении выпячивания, оно может определяться даже в мошонке и быть гигантских размеров. При этом нужно выполнить УЗИ, чтобы отличить грыжевое содержимое от содержимого мошонки.
Различать между собой прямую или косую паховою грыжи не нужно, это имеет практическое значение только для хирурга.
Здесь рецепт очень простой – не паниковать, если это простая вправимая или невправимая паховая грыжа. В плановом порядке нужно прийти на обследование к хирургу и в дальнейшем сделать операцию.
Однако, если выявлена ущемленная паховая грыжа, тогда немедленно нужно вызывать скорую помощь и госпитализироваться в хирургическое отделение. Если грыжа в течении 2-х часов вправилась самостоятельно, то требуется наблюдение врача не менее 2-х суток, в иной ситуации — нужна немедленная операция.
Лечение паховой грыжи без операции предусматривает влияние на основные причины ее развития: уменьшение физической нагрузки, режим питания, который не приводит к запорам, нужно избегать длительной статической нагрузки, лечение хронических заболеваний дыхательных путей, что повышает внутрибрюшное давление.

Хирурги не рекомендуют носить бандажный пояс и при наличии вправимой паховой грыжи, так как эффективность его очень низка, а при проведении последующего оперативного вмешательства обнаруживается массивный спаечный процесс, который может привести к осложнениям или рецидиву.
Таким образом, использование бандажа является лишь вынужденным мероприятием, ни в коем случае не заменяющим операцию.
К оперативной технике устранение паховой грыжи нужно подходить сугубо индивидуально. Лучше всего выполнять операцию на начальной стадии развития грыжи, когда она ещё вправима. Также важным моментом является выполнение операции в осенне-зимний период.
Тип наркоза выбирает анестезиолог, исходя из особенностей организма пациента – это может быть местная анестезия, спинномозговая анестезия (препарат вводиться в спинномозговую жидкость, при этом обезболивается полностью вся нижележащая часть тела), перидуральная анестезия (наркозный препарат вводиться в позвоночник, при этом обезболивается только определённая зона туловища), общий наркоз.
Рассмотрим некоторые виды оперативных вмешательств:
Герниопластика собственными тканями — заключается в устранении грыжевого мешка и выполнении пластики пахового канала собственными тканями:
- Метод Бассини – выполняется подшивание мышц паховой области к паховой связке, тем самым укрепляется задняя стенка пахового канала, семенной канатик расположен под апоневрозом. Метод редко применяется в последнее время, возможны рецидивы. (Рис. 6)
Рисунок 6. Метод Бассини
- Метод Постемпского – одним блоком сверху подшивается апоневроз и мышцы к паховой связке, при этом семенной канатик передвигается под кожу, при этом в последствии возможно образование спаек между элементами канатика и жировой клетчаткой. (Рис. 7)
Рисунок 7. Метод Постемпского
- Метод Шоулдайса – является «золотым» паховой герниопластики. Особенностью является послойное соединение тканей пахового канала в четыре ряда одной нитью. (Рис. 8)
Рисунок 8. Метод Шоулдайса
Герниопластика с помощью сетки (аллотрансплантанта) — основывается на использовании синтетических материалов для закрытия дефекта тканей. при данной методике используют не рассасывающиеся сетки, созданные из полиуретана, полипропилена. Основным преимуществом перед предыдущим видом пластики является отсутствие натяжения тканей, большая прочность искусственного материала.
- Метод Лихтенштейна – наиболее признан в мире, очень популярен, отличается малым количеством рецидивов. Заключается в постановке сетки на мышцы пахового канала, при этом семенной канатик укладывают на сетку, поверх ушивают апоневроз. Недостатком метода может быть длительные болевые ощущения и дискомфорт в области операции, иногда и отторжение сетки. Последнее осложнение очень редкое, возникает при повышенной чувствительности к инородным телам и нарушении асептики (меры, которые предотвращают попаданию инфекции в раневую поверхность). (Рис. 9)
Рисунок 9. Метод Лихтенштейна
- Метод plug and patch (пробка и заплатка) – новый метод, при котором во внутреннее паховое кольцо вводиться сетка в виде зонтика, далее она подшивается к мышцам и покрывается апоневрозом. (Рис. 10)
Рисунок 10. Метод plug and patch
- Система Prolene hernia – специальная комбинированная, одна часть которой сетка вводиться предбрюшинно, другая подшивается к мышцам и покрывается апоневрозом.(Рис. 11)
Рисунок 11. Система Prolene hernia
Лапароскопическая герниопластика — хирургия не стоит на месте, и уже постепенно внедряется в практику этот новый вид пластики. Одними из ее недостатков являются высокая стоимость и низкая распространенность в разных регионах страны. Этот вид вмешательств требует не только специфического инструментария, но и высокой квалификации хирурга.
- Внутрибрюшинный метод (ТАРР-Transabdominal preperitoneal hernia repair) – на животе производиться до трёх маленьких разрезов, через которые вводятся лапароскопические инструменты и внутрибрюшинно производится выделение грыжевого мешка, постановка и подшивание сетки к брюшине. (Рис. 12)
Рисунок 12. Внутрибрюшинный метод
- Внебрюшинный метод (TEP – total extraperitoneal hernia repair) – так же, как и в предыдущем случае выполняются 3-4 разреза на животе, однако все манипуляции выполняются в подкожной жировой клетчатке.(Рис. 13)
Рисунок 13. Внебрюшинный метод
После выполнения операции герниопластики паховой грыжи в плановом порядке, больной около суток должен придерживаться постельного режима. После спинномозговой анестезии пациент не будет чувствовать нижнюю часть тела приблизительно 4-6 часов. Когда чувствительность вернется, можно поворачиваться на бок. Первый приём пищи и воды можно сделать через 12-24 часа, начинать следует с обычного супа, киселя, сладкого чая или простой минеральной воды. Далее диета расширяется и разрешено питаться привычной для пациента едой.
Вставать с постели позволено на следующий день после операции, желательно с помощью посторонних людей. Далее постепенно появятся силы и дозволено ходить самостоятельно.
- обезболивающие препараты вводятся на протяжении первых 3-4 дней;
- антибиотики (в зависимости от длительности и хода операции) на протяжении от 1 до 3 дней;
- антикоагулянты (препараты, которые значительно уменьшают свертываемость крови) ежедневно на протяжении 7 дней, если есть сопутствующие заболевания, возраст после 40 лет, ожирение, болезни вен нижних конечностей.
На протяжении 1-2 месяцев категорические запрещено заниматься тяжелыми физическими работами, нужно вести щадящий образ жизни, после 2-го месяца нужно постепенно наращивать нагрузку.
Может показаться, что паховая грыжа – это безобидная физическая патология, которую можно игнорировать. Однако существуют очень грозные осложнения, которые возникают при длительном наличии грыжи у мужчины и могут привести к очень серьёзным последствиям. Вот некоторые из них:
- Ущемление паховой грыжи – очень грозное осложнение, которое может возникнуть в любое время суток, даже в покое. Но чаще при выполнении физических нагрузок, резком поднятии с кровати, кашле, затрудненном мочеиспускании. При ущемлении в течении 2-х часов нужно произвести операцию и, если ущемленный орган жизнеспособен, то просто вправить его, провести герниопластику по вышеописанным методикам. Если же ущемленный орган нежизнеспособен, то нужно произвести его удаление или резекцию (частичное удаление органа) и сделать герниопластику.
- Острая кишечная непроходимость – данное осложнение возникает при образовании спаек в брюшной полости при длительном наличии грыжи и постоянном ее вправлении или применении бандажа. Также может возникать при ущемлении грыжи, когда ущемляется тонкая или толстая кишка. При этом осложнении нужно производить лапаротомию (разрез живота по вертикальной линии от пупка до лобка), осмотреть все органы и устранить причину развития непроходимости. Послеоперационный период в этом случае значительно увеличивается, составляет около 9-12 суток.
- Нарушение функции кишечного тракта — возникает при длительном наличии грыжи, особенно когда она больших размеров. При этом большая часть тонкой кишки попадает в грыжевой мешок, далее под кожу, изменяя анатомическое положении кишечника, что приводит к запорам. Разрешить эту проблему можно только оперативным путём.
Нужно ещё раз повторить — паховая грыжа лечиться только оперативным путём. Ношение бандажа, избегание операции, самостоятельное вправление грыжи имеет только временное значение и не должно применяться как окончательное лечение.
Последствиями неоперирования паховой грыжи у мужчин, как уже упоминалось, может стать ее ущемление, дискомфорт в паховой области, боли при физических нагрузках, появление спаечного процесса в брюшной полости, длительные запоры, асимметрия живота.
Выполнив операцию по одной из описанных методик, пациент избавится от упоминавшихся ранее проблем, связанных с наличием паховой грыжи.
источник
Быстрый переход по странице
Паховая грыжа — самая часто встречающаяся среди подобных состояний, локализованных в брюшной полости. Она является выпячиванием органов в промежуток, образованный вследствие расслоения брюшинных листков в паху.
Грыжевой мешочек имеет тело, шейку, дно и устье. Он заполняется внутрибрюшными органами, например: частью тонкой кишки, сигмовидной, червеобразным отростком, большим сальником или другими образованиями.
Паховый канал при этом представляет собой грыжевые ворота, т.е. через него происходит выпячивание органов, которые в норме должны не покидать пределы брюшной полости.
У мужчин паховая грыжа встречается намного чаще — это связано с анатомией — канал между широкими мышцами на животе у женщин имеет более узкое и продолговатое строение, а также крепкую структуру.
Паховые грыжи имеют несколько разновидностей, их разделяют по нескольким различным критериям. По анатомическим особенностям грыжи бывают косыми и прямыми иногда различают еще и комбинированные.
Различают 4 стадии развития паховой грыжи:
- На первой стадии выпячивание прощупывается при сильном кашле или напряжении брюшного пресса.
- Вторая стадия, характеризующаяся канальным выпячиванием паховые щели.
- При 3-й стадии формируется косая грыжа с расположением по ходу канала.
- При 4-й стадии содержимое грыжи опускаются в мошонку.
По происхождению разделяют врожденную и приобретенную паховую грыжу.
Чаще всего косая грыжа встречается односторонняя и проявляется у мужчин только в молодом и чуть старше возрасте. При этом скошенное направление ворота грыжи имеют только вначале развития болезни. По прошествии времени отверстие в мышце расширяется в сторону.
Косая грыжа может быть врожденной. Образуется при опускании яичка в кожно-мышечную воронку.
Если яичко не достигает дна мошонки вовремя, и за ним остается не закрытый выход, то происходит формирование врожденной паховой грыжи косого типа. При этом в проход, который не закрылся, могут проникать части органов.
Прямая грыжа имеет только приобретенный характер. К ней приводят воздействие на организм провоцирующих (способствующих) факторов. Они связаны с повышением давления внутри брюшной полости. Грыжевой мешочек локализуется возле промежутка в паху, не касаясь семенного канатика.
Паховая грыжа у мужчин фото и расположение
При комбинированной паховой грыже встречаются грыжевые мешки различной локализации, формы. Они могут быть множественные.
Паховая грыжа различается также по локализации. У мужчин она может иметь двустороннюю локализацию. Это означает, что она характеризуется одинаковыми размерами с обеих сторон мошоночной или паховой области.
Левосторонняя локализация грыжи образуется вследствие особенностей анатомического строения данной области. Они предрасполагают к более частому возникновению грыж слева.
При правосторонней локализации патологический процесс является следствием дисбаланса оказываемого внутрибрюшного давления и тем резервом, который может брюшина выдержать, не приводя к пролабированию органов.
Существует ряд причин, способных приводить к образованию грыжи в паху. Их принято делить на две группы – предрасполагающие факторы (имеется повышенный риск развития грыжи) и провоцирующие (способствуют развитию заболевания, если имеется предрасположенность).
К первым относятся (связаны с повышенным внутрибрюшным давлением):
- Тяжелая физическая работа.
- Затяжной кашель.
- Нарушение функции желудочно-кишечного тракта.
- Аномалии строения задней стенки канала паха.
- Задержка мочеиспускания.
- Аномалии строения задней стенки канала паха.
- Травмы живота.
- Слабые мышцы брюшины.
- Патологии простаты.
С повышенным риском сталкиваются люди, у родственников которых паховая грыжа имела место.
Некоторые медицинские состояния, например, муковисцидоз. На фоне частого малопродуктивного кашля повышается давление со стороны органов, локализованных в брюшной полости.
Ожирение сильной или умеренной степени, приводящее к увеличению давления в брюшной полости.
Паховая грыжа может быть профессиональным заболеванием, когда работа связана с постоянным статическим состоянием или тяжелыми физическими нагрузками.
Недоношенные дети во взрослом возрасте имеют большую вероятность возникновения такой патологии, как паховая мошоночная грыжа у мужчин. Это объясняется незавершенным формированием брюшины до 37 недель. В итоге она имеет сниженную резистентность, предрасполагая к возникновению грыжи.
Оперативное лечение, проведенное по поводу односторонней грыжи в паху, не исключает вероятности ее появления с другой стороны. Поэтому оперированным пациентам следует придерживаться конкретных рекомендаций.
Болезнь имеет яркую, специфическую симптоматику, ее сложно перепутать с другими заболеваниями. Признаками паховой грыжи у мужчин являются:
- Образование выпячивания, сопровождающегося дискомфортом и болевым синдромом.
- Увеличение образования при кашле и физической нагрузке, напряжении мышц брюшины.
- Хронические запоры, часто сопутствующие грыжам из-за нарушения функционирования кишечника.
Симптомы паховой грыжи у мужчины фото ущемления
Если паховая грыжа у мужчин, симптомы которой описаны выше, привела к ущемлению органов — необходима незамедлительная помощь. Следующие признаки говорят о данном состоянии:
- Появляется кровь в стуле.
- Появляются признаки непроходимости кишечника.
- Рвота и тошнота.
- Боль в области паха, усиливающаяся непрерывно.
- Грыжа не вправляется даже в положении лежа.
Для диагностики патологии используются такие методы, как:
- Ирригоскопия – рентгенография, подразумевающая введение контраста в кишечника (принимается внутрь).
- Герниография — рентгенологический метод исследования, при котором вводится контрастное вещество для исследования образования.
- Обследование у хирурга.
- УЗИ паха и мошонки.
При любом подозрении на грыжу в паху, обратиться к врачу следует незамедлительно и в обязательном порядке, иначе осложнения способны привести к серьезным состояниям. Паховая грыжа у мужчин, последствия — это:
- Воспаление яичка или грыжи.
- Переход ее в ущемленный вариант. Это состояние носит опасный характер и иногда приводит к летальному исходу.
- Серьезным последствием несвоевременного лечения грыжи является кишечная непроходимость.
- Если часть кишечника долго остается отрезанной при ущемлении грыжи, может возникнуть частичное омертвление его тканей (некроз кишечника).
Ни в коем случае нельзя вправлять ущемленную грыжу самому, это может привести даже к летальному исходу.
В случае ущемления грыжи (симптомы описаны выше), необходимо срочно обратиться в медицинское учреждение. В идеальном варианте вызвать скорую.
бандаж и другие варианты лечения грыжи без операции
Единственно возможным методом лечения является операция. В некоторых случаях проводится консервативное лечение, которое заключается в инъекциях препаратов, стимулирующих превращение грыжевого мешочка в фиброзную ткань.
Однако при таком методе могут быть очень тяжелые осложнения, и он применяется, только есть если серьезные противопоказания к проведению операции.
Может быть применен специальный бандаж при паховой грыже, который будет не давать выпадать грыже.
Но это временная мера , так как грыжа вылезет обратно, сразу после снятия бандажа. Поэтому если есть возможность проводить операцию, то откладывать ее не стоит.
Важно помнить, что при такой патологии, как паховая грыжа у мужчин, лечение без операции практически невозможно.
Операция по удалению паховой грыжи называется герниопластика. Выделяют несколько основных видов подобных вмешательств.
1. Эндоскопическая герниопластика является лапароскопической операцией, во время которой делаются небольшие проколы. Через них вводятся специально предназначенные инструменты.
С их помощью иссекается грыжевой мешочек и подшивается стенка брюшной полости. Для ее укрепления подшивается специальная сетка.
Более дешевым вариантом является укрепление грыжевого мешка собственной кожей пациента (такая операция называется аутодермопластика).
В послеоперационном периоде требуется пребывание пациента не более двух-трех дней в стационаре. В это время болевой синдром выражен незначительно. К тому же лапароскопия паховой грыжи отмечается низкой вероятностью рецидива, до 4%.
Большинство людей, прошедших через данную операцию, меньше жалуются на послеоперационный дискомфорт.
При проведении эндоскопической герниопластики отмечается более редкое возникновение рубцов и сокращение длительности периода реабилитации. Операция является оптимальной при билатеральных грыжах.
Согласно некоторым исследованиям, герниопластика эндоскопическим методом сопровождается повышенным риском возникновения послеоперационных осложнений, что зависит от техники ее выполнения конкретным хирургом и учета противопоказаний.
Противопоказания к выполнению:
- Слишком большой размер грыжи.
- Опущение петель кишечника в мошонку.
- Оперативные вмешательства в области таза в анамнезе.
- Непереносимость общего наркоза.
2. Обтурационная герниопластика. Через кожаные разрезы 3-4 см выделяется мешок грыжи и вправляется в паховый канал брюшины.
После пришивается специальная сетка, которая предотвращает повторное формирование грыжи. Дискомфорт в послеоперационном периоде практически не отмечается.
Через несколько часов уже можно покинуть больницу. Метод имеет очень низкую вероятность рецидивов.
При операции Лихтенштейна делается разрез 10-12 см, через который выделяется грыжа и вправляется. В этом случае сетка хирургическая подшивается.
Метод отличается минимальным болевым синдром, коротким пребыванием в стационаре, не более одного дня, редкими рецидивами — до 1 %.
3. Открытый метод удаления грыжи. Устранение выпячивания производится при помощи собственных тканей, которые стягиваются швом.
Сейчас такой способ используют редко из-за высокого процента повторного образования грыжи и интенсивного болевого синдрома в период восстановления.
Методика применяется при невозможности использовать другие методы.
Реабилитация после удаления паховой грыжи у мужчины длится от нескольких дней до нескольких недель в зависимости от операции.
После вмешательства рекомендуется выполнять комплекс упражнений после операции для закрепления положительного эффекта.
Такие тренировки возможны только после того, как ограничение физических нагрузок снято:
- В положении лежа выполняются круговые движения ногами, при этом стоит слегка поддерживать послеоперационный рубец.
- Эффективное упражнение велосипед, пациент ложится на спину и крутит педали.
- Альтернативой является упражнение ножницы, заключающееся в разведении и сведении ног накрест.
- Также выполняются упражнения для косых мышц живота. В положении лежа на спине ноги сгибаются в коленях, а руки заносят за голову. Делается поочередно попытка дотронуться правым локтем до левого колена и наоборот.
- Каждое упражнение нужно повторить 50 раз.
После операции чаще всего паховая грыжа мужчину не беспокоит. В некоторых случаях встречаются рецидивы. Все зависит от того, была ли проведена операция квалифицированным хирургом с использованием современных методик и качественного медицинского инструмента.
- Заметно снижает риск повторного образования грыжи использование сетки. Речь идет о хирургической сетке, производимой из подобного пластику материала.
Она защищает брюшную полость, не ощущается и не отторгается организмом. С ней можно вести полностью нормальный активный образ жизни.
Оперативное лечение характеризуется благоприятным прогнозом. Если делается самостоятельная попытка лечить паховую грыжу народными методами без операции, возможно образование невправимой грыжи.
Осложнения, которые встречаются при отсутствии лечения патологии, способны привести к летальному исходу.
источник
Паховая грыжа у мужчин – это заболевание, при котором стенки брюшной полости слабеют и не могут удерживать внутренние органы на своих местах. При этом пахово-мошоночная грыжа появляется из-за ослабления паховых мышц. В результате видно выпячивание органа под кожу. Встречается грыжа достаточно часто, особенно у мужчин пожилого возраста.
Основным фактором ее возникновения являются серьезные и регулярные нагрузки на брюшную полость. Чтобы вовремя распознать болезнь и предотвратить развитие осложнений, нужно знать ее симптомы. А для наглядности, можно посмотреть, что такое паховая грыжа у мужчин фото. Они помогут представить общую картину заболевания.
Паховая грыжа (ПГ) – это заболевание, при котором образуется выпячивание органов брюшной полости под кожу через естественные отверстия в паховой области живота. Это всего лишь одна из разновидностей грыж, но по частоте встречаемости она занимает лидирующее место у лиц среднего и старшего возраста.
Паховая грыжа может возникнуть по самым разным причинам. Выделяют следующие факторы, которые могут поспособствовать появлению данного недуга у мужчин:
- Частый (хронический) кашель, который будет оказывать сильную нагрузку и давление на ослабленные зоны живота, что в свою очередь, может дать толчок к образованию паховой грыжи.
- Наследственная предрасположенность человека к паховой грыже выявляется в анатомической слабости мышечной ткани брюшной полости.
- Некоторые болезни кишечной системы способны увеличить внутрибрюшное давление, особенно тогда, когда они вызывают у больного человека постоянные запоры.
- Чрезмерные физические нагрузки, которые оказывают сильное давление на брюшную полость (и повышают само внутрибрюшное давление). Особенно опасным считается подъем тяжестей, удерживание чего-либо на весу, а также перенесение тяжелых вещей впереди себя.
- Ранее перенесенные травмы зоны паха, которые вызвали резкое ослабление связок и мышц.
- Резкая потеря веса приводит к тому, что в брюшине человека образовываются пустые объемы, которые могут продавиться наружу брюшной полости.
- Лишний вес способен давать чрезмерную нагрузку на внутренние органы, что повышает склонность человека к паховой грыже.
Как можно понять из вышеописанного, поспособствовать развитию паховой грыжи у мужчин могут несколько факторов, однако самой распространенной причиной данного заболевания является именно подъем тяжестей. Он наиболее быстро способен привести к острому состоянию человека, при котором ему будет требоваться немедленное лечение.
В зависимости от происхождения грыжевого мешка грыжи бывают:
- Приобретенные – возникают преимущественно у взрослых, которые испытывают сильные физические нагрузки. Они бывают и прямые, и косые.
- Врожденные – возникают, когда не происходит заращивания влагалищного отростка брюшины, при опущении яичек в мошонку ещё до рождения. Они бывают только косыми.
По анатомической классификации, грыжи бывают следующих видов:
- Прямая ПГ– она всегда приобретённая, никогда не проходит в составе семенного канатика и не опускается в мошонку, именно этими признаками она отличается от косой паховой грыжи. Данная грыжа очень редко ущемляется. Размеры обычно не очень большие, в среднем 5-10 см;
- Косая ПГ – характеризуется прохождением грыжевого мешка в составе семенного канатика с последующим появлением выпячивания под кожей паховой области, а в запущенном случае и в мошонке. Имеет тенденцию к ущемлениям. Размеры варьируют от 4-5 см до гигантских — 30-40 см;
- Надпузырная ПГ – возникает при слабости анатомических структур, расположенных сразу над лобковой костью. Выпячивание обычно не очень больших размеров;
- Скользящая ПГ– уже от названия можно предположить, что этот вид грыжи характеризуется неполным попаданием органа в грыжевой мешок, а только одной из его стенок. Часто в грыжевом мешке оказывается только часть мочевого пузыря, слепой кишки. Именно поэтому, при данном виде грыжи, возникает некие сложности при ушивании грыжевого мешка во время операции;
- Комбинированная ПГ – при этом виде грыж у пациента одновременно встречаются прямая и косая паховые грыжи, очень редко к ним присоединяется надпузырная грыжа.
Еще одна важная клиническая классификация, от которой зависит выбор лечения:
- Невправимая ПГ – возникает при длительном наличии грыжи, когда грыжевой мешок соединен спайками с подкожной жировой клетчаткой. При этом грыжу вправить в брюшную полость не удается, однако содержимое её не напряжено и может слегка уменьшаться или увеличиваться;
- Вправимая ПГ – характеризуется самостоятельным или с помощью рук вправлением содержимого грыжи в брюшную полость. Обычно это грыжи небольших размеров и на начальной стадии развития, когда еще не образовались спайки между тканями;
- Ущемленная ПГ – при ущемлении невозможно даже с внешней помощью вправить содержимое грыжи в брюшную полость. При этом грыжевой мешок напряжен, болезненный.
Определить, является ли паховая грыжа ущемленной или нет, можно выполнив простую задачу — придерживая рукой грыжу, необходимо покашлять несколько раз. Если при этом грыжевое выпячивание увеличивается и уменьшается – то грыжа вправимая. В ином случае, если при покашливании выпячивание не изменяет своих размеров и продолжает болеть – скорее всего, что грыжа ущемленная!
У мужчин симптомы приобретенной паховой грыжи (см. фото) следующие:
- Образование можно выправить обычным нажатием, при этом слышно характерное урчание.
- В положении лежа выпячивание обычно или выравнивается, или сильно уменьшаться в размере, и наоборот, в вертикальном положении увеличивается и появляется вновь.
- Во вправленном состоянии грыжи, можно легко прощупать через кожу расширенное паховое кольцо.
- При опускании грыжевого мешка в мошонку, соответствующая половина мошонки увеличивается в размерах.
- При сильном кашле, натуживании, чихании грыжа увеличивается в размерах, напрягается, если приложить к ней руку- это легко почувствовать.
При небольших размерах паховой грыжи больше нет никаких симптомов, беспокоящих больного. Но при значительном увеличении выпячивания могут появиться следующие недомогания:
- Боли в пояснице, внизу живота – это происходит по причине сдавливания других органов и кишечника.
- Ноющие, длительные боли в области грыжевого образования.
- Прочие признаки нарушения пищеварения, такие как вздутие живота, громкое урчание.
- Запоры, это тоже обусловлено сдавливанием кишечных петель в грыжевом мешке.
- В редких случаях, при попадании части мочевого пузыря в грыжевое образование, могут возникнуть проблемы с мочеиспусканием.
Симптоматика паховой грыжи достаточно очевидна при визуальном осмотре, образование имеет плотноэластическую консистенцию и легко прощупывается самостоятельно. Оно может быть округлым, а если грыжевой мешочек опускается в мошонку, то выпячивание имеет вытянутую форму. Как правило, при генетической расположенности, склонности организма к появлению грыжи- после поднятия тяжестей и интенсивной физической нагрузки может возникнуть грыжевое выпячивание.
Ущемление паховой грыжи сопровождается такими признаками:
- слабость, тахикардия;
- тошнота, рвота;
- вздутие, отсутствие стула;
- негативная реакция на кашлевый толчок, при покашливании, уперев палец в паховое кольцо, обычно ощущаются толчки, если грыжа ущемлена – толчок не передается;
- грыжа перестает вправляться;
- грыжевый мешок сильно напряжен;
- резкая, острая боль в области грыжи и в животе.
Ущемленная паховая грыжа – это очень опасное осложнение, поэтому медицинская помощь должна быть оказана в кратчайшие сроки. Проведение операции нужно выполнить максимально оперативно, поскольку могут развиться такие серьезные осложнения, как:
- Некроз – омертвление частей петель кишки или сальника, которые попалив грыжевой мешок.
- Перитонит – при длительном ущемлении грыжи паха развивается воспаление брюшной полости.
При этом невправимые и крупные грыжи даже без осложнений причиняют дискомфорт больным: ограничивают их активность и сопровождаются неприятными симптомами.
На фото ниже показано, как проявляется заболевание у мужчин.
Заподозрить наличие паховой грыжи практически всегда возможно уже при клиническом осмотре. При этом определяются ее размеры, локализация, производится оценка степени вправляемости.
Для определения вида структур, задействованных в составе грыжевого образования, производится ультразвуковое обследование органов малого таза, брюшной полости, мошонки. Иногда требуется проведение дополнительного обследования: ирригоскопии, цистоскопии и т. п.
Единственный метод лечения паховой грыжи у мужчин – хирургическое вмешательство. В ходе операции врач иссекает грыжевой мешок и производит пластику грыжевых ворот, что препятствует в дальнейшем возникновению рецидивов заболевания. Пластика грыжевых ворот может выполняться либо при помощи апоневроза (натяжная методика), либо при помощи особого сетчатого протеза (ненатяжная методика).
Удаление паховой грыже у мужчин в большинстве случаев выполняют с последующим применением полипропиленовой сетки. Ее устанавливают в грыжевые ворота и фиксируют. В дальнейшем через ее ячейки прорастают волокна соединительной ткани и образуют надежную преграду для органов брюшной полости на пути в паховый канал. При использовании этой методики значительно сокращается вероятность повторного возникновения заболевания.
Операции при паховой грыже у мужчин могут выполняться как традиционным открытым способом с разрезом кожных покровов, так и лапароскопически – через небольшой прокол.
Лапароскопическая техника позволяет проникать в брюшную полость пациента специальными манипуляторами через небольшие проколы на передней брюшной стенке. Преимуществом операции является то, что после него не остается шрамов, да и во время выполнения наносятся небольшие повреждения тканям.
- На начальном этапе пациенту проводится обезболивание. Вмешательство выполняется под общей анестезией (наркоз).
- В брюшную полость нагнетается углекислый газ, благодаря чему передняя брюшная стенка приподнимается наподобие купола, и создаются условия для работы хирургов.
- Грыжевой мешок со своим содержимым возвращается обратно в брюшную полость.
- Изнутри к брюшной стенке подшивается сетка. В результате этого она более эффективно удерживает органы брюшной полости и не дает им выходить за ее пределы. Постепенно она прирастает и надежно фиксируется на своем месте.
Благодаря ряду преимуществ, лапароскопические методы лечения грыж постепенно набирают популярность. Однако, если выпячивание имеет большие размеры, то хирурги предпочитают работать традиционными способами, поскольку так выполнять вмешательство технически проще. Поэтому необходимо как можно более рано обращаться к медикам за помощью и получать лечение наиболее современными методами.
Сколько нужно быть в стационаре? Обычно после лапароскопиии мужчина может ехать домой уже через 1 сутки после проведения операции, если не возникло никаких осложнений.
Наиболее частыми последствиями после операции являются:
- Расхождение швов.
- Гематомы. Чтобы их не было, сразу после хирургического вмешательства накладывается лед.
- Инфицирование и нагноение раны. Чтобы избежать этого, назначается курс антибиотиков.
- Водянка яичек. Развивается из-за повреждения оболочек яичка. Симптомом этого осложнения служит увеличение мошонки с одной или обеих сторон. Лечится только оперативным путем.
- Повреждение семенного канатика. Происходит по вине врача и связано с особенностями строения пахового канала. Семенной канатик проходит вблизи грыжевого мешка, поэтому при недостаточной квалификации врача может быть поврежден. Это осложнение чревато бесплодием.
- Повреждение бедренного сустава. Возникает в случае грубого наложения швов.
- Рецидив. Повторное появление грыжи чаще всего возникает из-за несоблюдения пациентом режима.
- Повреждение кровеносных сосудов. Тоже довольно грозное осложнение, так как приводит к атрофии яичка.
Даже считающаяся легкой и безопасной операция по удалению паховой грыжи у мужчин может сопровождаться осложнениями. Чаще всего они возникают по вине самого пациента, ввиду нарушения ограничений в реабилитационный период. Иногда осложнения возникают по вине хирурга, или возникают в результате индивидуальных особенностей организма.
Правильный рацион ускорит реабилитацию. Первые несколько дней лучше кушать только жидкую и протертую пищу маленькими порциями. На 4-5 день можно перейти к обычному питанию.
Нужно употреблять как можно больше продуктов, богатых белками и клетчаткой. В рационе должны быть:
- нежирное вареное мясо (курица, говядина);
- сезонные овощи (сырые или приготовленные на пару);
- молочные продукты, особенно творог;
- фрукты и ягоды;
- различные каши (гречка, пшено, овсяная, перловая);
- рыба и морепродукты;
- орехи и сухофрукты.
Лучше исключить из рациона алкоголь и кофе, а также курение.
Принимая во внимание патогенез заболевания, считается, что при паховых грыжах лечение без операции невозможно. Следует иметь в виду, что бандаж тоже не лечит, а лишь способствует тому, что вправляемая паховая грыжа у мужчин удерживается в брюшной полости.
По мнению некоторых врачей, лечение паховой грыжи у мужчин физическими упражнениями терапевтического эффекта не имеет. Однако многие специалисты советуют с помощью упражнений повышать силу мышц брюшной стенки, но только лежа на спине или сидя.
Например, выполняются такие упражнения, как:
- дыхание животом с грузом (1-2 кг) на брюшной стенке;
- поднятие прямых ног на 30° по отношению к горизонтальному положению тела;
- поднятие плечевого пояса и лопаток из горизонтального положения (с заведенными на голову руками);
- сжимание помещенного между коленями мяча (в положении лежа на спине, с согнутыми в коленях ногами) и др.
Наиболее подходящие при паховых грыжах асаны упражнения йоги: уддияна, паванмуктасана, сарвангасана и т.д. Асану уддияна нужно выполнять сидя: с силой выдохнуть воздух, «выжав» его из легких, максимально втянув живот, задержать на три секунды, а затем сделать глубокий вдох через нос. Повторить 5-6 раз.
Предотвратить недуг можно, избегая чрезмерной физической активности, поднятия больших тяжестей. Важно позаботиться о стабильной работе ЖКТ, потому что запоры провоцируют грыжи. Нужно сбросить лишний вес и заниматься лечебной физкультурой. Следует укреплять брюшную стенку, выполняя упражнения на пресс, «велосипед». Лечебной гимнастике надо уделять не менее 20-30 минут в день.
Надо отметить важность соблюдения грамотного режима питания. Есть надо часто, но понемногу, и никакого алкоголя. Вместо жирной и острой пищи, мучных и кондитерских изделий нужно питаться овощами, рыбой и мясом, вареными или приготовленными на пару.
Удаление паховой грыжи у мужчин, при условии выполнения операции в плановом порядке, приводит к полному выздоровлению пациента, восстановлению его трудоспособности в короткие сроки. Развитие ущемление паховой грыжи и осложнений ухудшают прогноз.
источник
Уже первые симптомы паховой грыжи у мужчин говорят, что заболевание нужно срочно начинать лечить при помощи консервативной терапии или операции, иначе оно может привести к серьезным последствиям. Недуг представляет собой выхождение в щелевидный промежуток различных органов брюшной полости вследствие расслоения мышц в области паха. Грыжа может быть приобретенной или врожденной патологией. В паховой зоне она является одной из самых распространенных.
При этом заболевании стенки брюшной полости ослабевают, из-за чего они уже не могут удерживать на месте внутренние органы. Одной из слабых частей в это области является паховый канал. Он представляет собой щель, по которой проходит семенной канатик. Он длится от глубокого пахового кольца к поверхностному, откуда при определенных условиях и выпячиваются органы брюшной полости.
Первым признаком данной патология выступает появление в паховой области вздутия, которое меняется в размерах. В лежачем положении оно может исчезать. При смене позиции вздутие вновь появляется. То же происходит при кашле, посещении туалета и при физических нагрузках. Размер выпячивания может быть как совсем небольшим, примерно с орех, как показано на фото, так и достигать более крупных габаритов.
Помимо выпячивания в нижней части живота, в области лобка, грыжа в паху может проявляться и рядом других признаков. Пациента беспокоят незначительные боли, которые быстро проходят, поэтому человек просто не обращает на них внимания. Паховое грыжевое выпячивание сопровождается и другими симптомами:
- метеоризм;
- отрыжка;
- запоры;
- частое мочеиспускание;
- жжение в области паха;
- отек и боль в мошонке;
- тяжесть и ощущения сдавливания в паху.
На первых стадиях патология не вызывает болевых ощущений. По этой причине многие пациенты обращаются к врачу уже на запущенной стадии. Наличие или отсутствие боли определяется сложностью развившейся патологии. Некоторые пациенты жалуются на жжение, усиливающееся после физических нагрузок. У других наблюдаются покалывание и тупая боль. При значительном увеличении выпячивания могут усилить
Маленькая припухлость в области паха – это первый признак. Со временем она постепенно увеличивается. На фоне этого могут возникать следующие симптомы:
- смена размеров и формы припухлости при физических нагрузках;
- жжение в области паха;
- ноющая боль;
- дискомфорт при ходьбе;
- ощущение переполненности внизу живота.
Грыжа у мужчин может быть врожденной или приобретенной. В первом случае патология формируется еще внутри утроба. Приобретенные развиваются в результате ослабления мышц брюшины. Причинами возникновения такой патология выступают:
- изменения соединительной ткани с возрастом;
- последствия оперативных вмешательств на брюшной полости;
- слабость мышц в результате системных заболеваний;
- состояние длительно повышенного внутрибрюшного давления при работе, связанной с поднятием тяжестей, ожирении, запоре или длительном кашле;
- малоподвижный образ жизни.
В зависимости от локализации грыжи в паху у мужчин могут быть право- или левосторонними или двусторонними. Еще они бывают вправимыми и невправимыми. В первом случае выпячивание может исчезать за счет проскальзывания обратно в брюшную полость. Когда грыжевой мешок уже спаян с содержимым, он становится невправимой. С учетом особенностей анатомического строения патология может быть:
- Косой. Бывает приобретенной или врожденной паховой грыжей. Содержимое ее находится вдоль пахового канала внутри семенного канатика. Канальная, канатиковая и пахово-мошоночная грыжа у мужчин – это разновидности косой паховой.
- Прямой. Такая грыжа может быть только приобретенной. Выпячивание брюшины в этом случае находится вне семенного канатика и проходит через паховый промежуток.
- Прямой интерстициальной, или подкожной. Здесь грыжевой мешок не опускается в полость мошонки, а располагается в подкожной клетчатке апоневроза косой наружной мышцы.
- Комбинированной. Тот вид грыжи очень сложный в отношении анатомии. Она состоит из нескольких грыжевых мешков.
Самое опасное случается, когда грыжа в паху у мужчин защемляется. Тогда содержимое грыжевого мешка сдавливается. Такое состояние опасно, ведь ущемление уменьшает поток крови в кишечник или же останавливается движение по нему содержимого. О вправлении грыжи здесь речи уже не идет. Из-за нарушения кровообращения внешне она становится красно-фиолетовой или сине-багровой. Это повод для немедленного хирургического вмешательства. Защемление грыжи грозит мужчинам опасными осложнениями, таким как:
- полное прекращение кровотока в ущемленных петлях, их некроз;
- непроходимость кишечника;
- самоотравление организма;
- перитонит.
Патология всегда видна невооруженным глазом, ведь первым признаком выступает появление грыжевого выпячивания в области паха. Для подтверждения диагноза и получения дополнительных данных помимо осмотра пациенту назначают следующие процедуры:
- цистографию – рентген заполненного раствором контрастного цвета мочевого пузыря;
- герниографию – рентген грыжевого мешка;
- ирригоскопию – рентгенологическое исследование толстой кишки после ее заполнения контрастным веществом для выявления содержимого грыжи, размеров ее ворот;
- УЗИ паховой зоны, брюшной полости и мочевого пузыря;
- цистоскопию – эндоскопический осмотр при помощи цистоскопа внутренней поверхности мочевого пузыря.
Если есть подозрение на ущемление грыжи, то проводится дифференциальная диагностика с не ущемленной. Различать ее необходимо и со следующими заболеваниями:
- варикоцеле;
- бедренная грыжа;
- лимфаденит;
- гидроцеле.
У мужчин паховую грыжу лечат двумя способами – консервативным и хирургическим. Вправить орган на любой стадии заболевания позволяет только оперативное вмешательство:
- удаление грыжи открытым путем;
- лапароскопия, т.е. удаление выпячивания через наружное отверстие.
Если болезнь не слишком запущена, избавиться от нее иногда помогает консервативное лечение. Здесь важно регулярно и правильно выполнять все рекомендации. Консервативная терапия паховой грыжи включает:
- ношение бандажа;
- компрессы из коры дуба, рассола квашеной капусты или уксусной кислоты;
- соблюдение особой диеты;
- регулярные физические нагрузки на укрепление брюшных мышц;
- прием нестероидных противовоспалительных препаратов и анальгетиков для снятия воспаления и боли.
Консервативное лечение показано лишь в исключительных случаях, когда пациенту нельзя делать операцию. Это касается людей пожилого возраста или с сердечно-сосудистыми заболеваниями. Им врач назначает ношение специального бандажа. Лечение паховой грыжи у мужчин без операции включает прием некоторых препаратов, занятия лечебной гимнастикой, соблюдение диеты.
Упражнения при грыже направлены на укрепление мышц стенки брюшины, но это может удержать прогрессирование заболевания только на время. Полностью вправить выпячивание при помощи спорта не получится. Хотя врачи все же рекомендуют заниматься плаванием, небыстрым бегом и ходьбой. Тренироваться необходимо в бандаже. Конкретные упражнения, которые лечат грыжу, направлены на укрепление связок и мышц брюшной полости:
- «Ножницы». Лечь на спину, ноги приподнять на 30-40 см. Выполнять ими скрещивания подобно ножницам. Сделать 3 подхода по 8-10 раз.
- «Велосипед». Лежа на спине, ноги согнуть в коленях, далее выполнять ими движения как при кручении педалей велосипеда. Повторять на протяжении 30-60 секунд.
- Сжимание мяча. Оставаться в том же положении на спине, ноги согнуть, ступни держать на полу. Между коленями поместить маленький мячик, сжимать и разжимать его на протяжении минуты.
Основной целью диеты является профилактика запоров и метеоризма, насыщение организма минералами, снижение веса. Чтобы лечить грыжевое выпячивание, необходимо питаться часто и понемногу, до 4-5 раз на протяжении дня. Избегать следует такой пищи:
- жирной, соленой, жареной и острой;
- мучных и сладких продуктов;
- алкогольных напитков;
- крепкого чая и кофе;
- капусты, гороха, свежих огурцов и других продуктов, провоцирующих запор.
Эту пищу необходимо заменить более полезной, из которой и составить свой рацион на неделю или месяц вперед. Список таких продуктов включает:
- каши;
- фруктовые соки;
- бульоны;
- свежие фрукты и овощи;
- постные сорта мяса и рыбы;
- желе и кисели;
- отвар шиповника;
- омлет.
Единственным методом лечения грыжи является оперативное вмешательство. Консервативные способы не приносят положительного результата. Удалить выпячивание может только хирург. Операция проводится открытым или лапароскопическим способом, т.е. через небольшое отверстие. Первый метод является более распространенным. Операция проходит так:
- местный наркоз при помощи спинномозговой анестезии;
- вскрытие мягких тканей передней брюшной стенки для доступа к органам;
- выделение грыжевого мешка из окружающих тканей, его вскрытие через разрезы, параллельные паховой связке;
- вправление содержимого мешка в брюшную полость;
- прошивание и перевязывание шейки грыжевого мешка в области ворот;
- отсечение избытка брюшины, выходившего за пределы брюшной полости;
- устранение грыжевых ворот и укрепление брюшной стенки.
Помимо ущемления грыжа способна привести к другим опасным осложнениям. Самыми часто встречаемыми среди них являются следующие:
- воспаление яичек;
- проникновение в брюшную полость инфекции;
- нарушения работы половой системы мужчин;
- непроходимость кишечника.
После оперативного лечения грыжи тоже возможны некоторые негативные последствия. В большинстве случае они возникают по вине пациента, который не соблюдает рекомендации относительно восстановительного периода. Хотя могут быть последствия и вследствие ошибки врача. В целом послеоперационными осложнениями выступают:
- гематома (для их исключения сразу после операции накладывается лед);
- водянка яичек вследствие повреждения их оболочки;
- повреждение бедренного сустава при грубом наложении швов;
- инфицирование и нагноение раны;
- повреждение семенного канатика, происходящее по вине врача;
- расхождение швов;
- рецидив заболевания;
- повреждение кровеносных сосудов, приводящее к атрофии яичка.
Если пациенту была своевременно сделана операция по удалению паховой грыжи, то это гарантирует полное выздоровление и восстановление трудоспособности в короткие сроки. При самостоятельном лечении народными средствами возможны серьезные последствия. Грыжа в таких случаях становится невправимой. Кроме того, ее ущемление и возможные осложнения дополнительно ухудшают прогноз.
Чтобы предотвратить развитие такой патологии, важно соблюдать несколько простых правил, рекомендованных даже врачами. К таким советам относятся следующие:
- регулярная физическая нагрузка, направленная на укрепление мышц живота;
- отказ от курения, приводящего к хроническому кашлю;
- исключение чрезмерных физических нагрузок, поднятия слишком больших тяжестей;
- ношение бандажа после оперативного вмешательства на органах брюшной полости;
- распределение нагрузки при переносе габаритных вещей на обе руки;
- правильное питания для исключения ожирения;
- постепенное похудение, которое исключает резкий сброс веса.
источник

Анатомически паховый канал представляет собой своеобразную щель межу мышцами живота, медики считают это место наиболее уязвимым для появления грыжи.
Паховая грыжа может быть врожденной или приобретенной, ее размеры варьируются от нескольких сантиметров в диаметре до весьма значительных.
Первичные признаки приобретенной и врожденной грыжи одинаковы. Чаще всего больной сам обнаруживает припухлость или выпячивание в области паха. В большинстве случаев эта припухлость увеличивается при физической нагрузке и даже при кашле. На ощупь появившееся образование мягкое, эластичное, болезненных ощущений не наблюдается.

Грыжевый мешок сдавливает внутренние органы, вследствие чего появляются дополнительные симптомы: расстройство пищеварения, понос или запор, вздутие живота.
Ущемление паховой грыжи происходит при попадании в паховое кольцо и пережимании им внутренних органов, например, отрезка (петли) кишечника. Ущемление опасно тем, что нарушение кровообращения в пережатом участка может стать причиной развития некроза (омертвения) тканей.
При врачебном осмотре появившаяся припухлость пальпируется. Больному предлагается выполнить некоторые физические упражнения или натужиться, чтобы проанализировать изменения после нагрузки. В большинстве случаев этого достаточно для того, чтобы определить характер и расположение грыжи.
Диагностика на ранних стадиях затруднена, поскольку грыжа в этих случаях появляется эпизодически. Тем не менее, комплекс упражнений также способен прояснить картину. Вспомогательным методом диагностики является диафаноскопия.

Встречаются случаи, когда симптоматика грыжи сходна с другими заболеваниями, например, водянкой яичка или увеличением лимфатического узла. В этом случае для установления точного диагноза используют ультразвуковое исследование.
Грыжа характеризуется в зависимости от ее размера, места образования и расположения грыжевого мешка. По расположению мешка различают следующие виды:
- обычная паховая грыжа (грыжевый мешок располагается в паховом канале),
- пахово-мошоночная канатиковая разновидность грыжи (мешок спускается в мошонку, не доходя до яичка),
- пахово-мошоночная яичковая разновидность (спустившись в мошонку, мешок может не только дойти до яичка, но и расположиться вокруг него).
С точки зрения характера и места образования грыжи различают:
- прямую грыжу, минующую паховый канал и проходящую через брюшную стенку,
- косую, проходящую через канал.

Подобные инъекции сопровождались появлением целого ряда осложнений, поэтому метод был признан не пригодным.
В качестве консервативного лечения применяют ношение специального бандажа. Этот метод, по большому счету, нельзя назвать полноценным лечением, поскольку он не приводит к исчезновению заболевания, лишь помогает избавиться от его симптомов.
В большинстве случаев грыжа лечится хирургическим способом. Операцию проводят как под общим наркозом, так и при помощи местной анестезии. При отсутствии осложнений время операции – около 20 минут.
В зависимости от расположения грыжи и места нахождения грыжевого мешка, а также других факторов, насчитывают более ста схем иссечения грыжи.
В случае обычной грыжи операция проводится планово, ущемление является показанием к экстренному хирургическому вмешательству.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Грыжа – это врожденный или приобретенный дефект мышечно-апоневротической целостности брюшной стенки, который дает возможность для выпячивания через него любого образования, которое в нормальных условиях здесь не происходит [1].
Паховая грыжа – это разновидность грыжи передней брюшной стенки, при которой грыжевой мешок оказывается в паховом канале [5].
Основной критерий грыжи – наличие дефекта брюшной стенки в области пахового канала. При этом присутствие грыжевого мешка не обязательно, хотя обычно составными частями грыжи являются: грыжевые ворота, грыжевой мешок, содержимое грыжевого мешка.
Грыжевые ворота – врожденный или приобретенный дефект в мышечно-апоневротическом слое брюшной стенки.
Грыжевой мешок – часть париетальной брюшины, выпячивающаяся через грыжевые ворота.
Содержимое грыжевого мешка может быть представлено любым органом брюшной полости, но наиболее часто – прядью большого сальника или петлей тонкой кишки.
Оболочки грыжевого мешка – слои, покрывающие грыжевой мешок[1, 3, 4, 5].
Различают следуюшие виды грыж:
— Бессимптомная паховая грыжа не сопровождается дискомфортом или болевым синдромом;
— Паховая грыжа с минимальной симптоматикой — наличие жалоб, которые не оказывают влияния на повседневную активность человека;
— Симптоматическая паховая грыжа — наличие симптомов, характерных для паховой грыжи [6, 14];
Невправимая паховая грыжа — паховая грыжа, при которой содержимое грыжевого мешка не вправляется в брюшную полость. При хронических случаях — сращенная, при острых — ущемление [2, 4, 5].
Ущемленная паховая грыжа — паховая грыжа, которая не вправляется и проявляется симптомами странгуляции (сосудистые нарушения содержимого грыжевого мешка) и/или кишечной непроходимости. [2, 4, 5]
Различают следующие виды герниопластик:
— Передняя пластика — пластика пахового канала по Lichtenstein (Лихтенштейн);
— Задняя пластика — эндоскопическая пластика пахового канала;
— IPOM — intraperitoneal onlay mesh (внутрибрюшинная герниопластика по методу «onlay»;
— ТЕP — total extra peritoneal plastic. Полностью внебрюшинная эндоскопическая герниопластика, при которой и доступ к паховобедренной области, и размещение протеза — внебрюшинные;
— TAPP — transabdominal preperitoneal. Трансабдоминальная предбрюшинная эндоскопическая операция паховой грыжи, при которой доступ к паховобедренной области — трансабдоминальный (чрезбрюшной), а окончательное размещение протеза — внебрюшинное (экстраперитонеальное) [1-6, 12-14].
Название протокола: Паховая грыжа
Код протокола:
Код по МКБ 10:
K40 Паховая грыжа
K40.0 Двусторонняя паховая грыжа с непроходимостью без гангрены
K40.1 Двусторонняя паховая грыжа с гангреной
K40.2 Двусторонняя паховая грыжа без непроходимости или гангрены
K40.3 Односторонняя или неуточненная паховая грыжа с непроходимостью без гангрены
K40.4 Односторонняя или неуточненная паховая грыжа с гангреной
K40.9 Односторонняя или неуточненная паховая грыжа без непроходимости или гангрены
Сокращения, используемые в протоколе:
ВИЧ – вирус иммунодефицита человека;
КТ — компьютерная томография;
МРТ – магнитно-резонансная томография;
ПГ — паховая грыжа;
УЗИ – ультразвуковое исследование;
ЭКГ – электрокардиография;
IPOM — intraperitoneal onlay mesh;
TAPP — transabdominal preperitoneal (чрезбрюшинная предбрюшинная пластика грыжи);
TEP — totally extraperitoneal (полностью внебрюшинная пластика грыжи).
Дата разработки протокола: 19.04.2013г.
Категория пациентов: взрослые пациенты с одно- или двухсторонней паховой грыжей без непроходимости или гангрены.
Пользователи протокола: врач-хирург стационара или центра амбулаторной хирургии оказывающие плановую хирургическую помощь взрослым.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств
Существует специальная оксфордская система «доказательной медицины»[17], (в пересмотре марта 2009года) с уровнями доказательности (таблица1), которые определяется при анализе научной литературы, и выборе степени рекомендации (таблица2), которая зависит от уровня доказательности.
Цель разделения рекомендаций по уровням — обеспечить прозрачность между рекомендациями и доказательствами, на основе которых они сделаны.
Таблица 1. Уровни доказательности
| Уровень | Терапия / Профилактика, Этиология/Риск |
| 1a | Систематические Обзоры (с однородностью) рандомизированных клинических испытаний (РКИ) |
| 1b | Отдельные РКИ |
| 1c | Серия случаев “all-or-none results” (Все или нет результатов) |
| 2a | Систематические Обзоры (с однородностью) Когортных Исследований |
| 2b | Отдельные Когортные испытания (включая низко-качественные РКИ, например, |
| 2c | Отчеты по исследованиям. Экологические исследования |
| 3a | Систематические Обзоры (с однородностью) исследований Случай-контроль |
| 3b | Отдельные исследования Случай-контроль |
| 4 | Серии случаев (и низкокачественные когортные и исследования случай-контроль) |
| 5 | Мнение экспертов без точной критической оценки, или основанный на физиологии и других принципах |
Следует отметить, что при определении степени рекомендации нет прямой связи между уровнем доказательности данных и степенью рекомендации. Данные рандомизированных контролируемых исследований (РКИ) не всегда ранжируются как степень рекомендаций А в случае, если имеются недостатки в методологии или разногласия между опубликованными результатами нескольких исследований. Также отсутствие доказательств высокого уровня не исключает возможности дать рекомендации уровня А, если имеется богатый клинический опыт и достигнут консенсус. Кроме того, могут быть исключительные ситуации, когда нельзя провести подтверждающие исследования, возможно, по этическим или другим причинам, и в этом случае точные рекомендации считаются полезными.
Таблица 2. Степени рекомендаций
| A | Cоответствующий 1 уровню исследований. |
| B | Cоответствующий 2-3 уровню исследований или экстраполированный (измененный) из 1-го уровня. |
| C | 4 уровень, или экстраполированные из 2-го или 3-го уровня. |
| D | 5 уровень или противоречивые или неполные данные любого уровня |
Клиническая классификация
Паховые грыжи делятся на:
— врожденные,
— приобретенные
— рецидивные.
Врожденные паховые грыжи образуются при полном не заращении влагалищного отростка брюшины, который становится грыжевым мешком. Если его не заращение сегментарное, то образуются кисты семенного канатика. Врожденные паховые грыжи часто сочетаются с водянкой яичка [2,5].
Приобретённые паховые грыжи бывают косые и прямые. Они образуются под влиянием различных факторов при полном заращении влагалищного отростка брюшины. При этом грыжевой мешок является выпячиванием париетальной брюшины в области медиальной или латеральной паховых ямок. Выделяются также комбинированные паховые грыжи, которые имеют несколько грыжевых мешков, сообщающихся с брюшной полостью через отдельные отверстия [4].
Чаще встречается сочетание косой и прямой грыж. К редким формам паховых грыж относят внутристеночные (интрапариетальные), осумкованные (грыжи Купера) и наружные надпузырные паховые грыжи [2,4].
Внутристеночные паховые грыжи характеризуются выхождением грыжевого мешка из оболочек семенного канатика между слоями передней брюшной стенки. Чаще такие грыжи встречаются при крипторхизме. Осумкованная грыжа имеет два мешка, заключенных один в другой. С брюшной полостью сообщается только внутренний мешок.
Наружная надпузырная паховая грыжа выходит через надпузырную ямку[5].
В своем развитии грыжи проходят ряд стадий.
В формировании косой паховой грыжи выделяют 4 стадии:
1) начинающаяся грыжа – характеризуется появлением опухолевидного образования в паховом канале при натуживании;
2) канальная грыжа – дно грыжевого мешка достигает наружного отверстия пахового канала;
3) канатиковая грыжа (грыжа семенного канатика) – грыжа выходит через наружное отверстие пахового канала и находится на различной высоте семенного канатика;
4) пахово-мошоночная грыжа – грыжевой мешок располагается в мошонке.
По строению внутренней стенки грыжевого мешка выделяют обычные и скользящие грыжи. Частью внутренней стенки скользящих грыж обычно является мочевой пузырь (при прямых грыжах), восходящий и нисходящий отделы ободочной кишки (при косых грыжах) [1, 2, 4].
Содержимым паховой грыжи чаще всего бывают тонкая кишка или сальник, однако встречаются случаи выхода слепой или сигмовидной представляет сложности.
Рецидивные паховые грыжи не имеют четких анатомических особенностей. Их характеристика зависит от вида выполненной пластики и причин образования рецидива.
По клиническому течению грыжи делятся на:
— неосложненные (вправимые)
— осложненные.
К последним относятся невправимые и ущемленные грыжи.
По классификации Л.М. Нихуса (Nyhus L.M.) все грыжи делятся на четыре типа [11]:
I тип – косые паховые грыжи, встречающиеся в основном у детей, подростков, молодых людей. При этом типе внутреннее паховое кольцо, как правило, не расширено, и грыжевое выпячивание распространяется от внутреннего пахового кольца до средней трети пахового канала (в отечественной литературе этот тип называют «канальные паховые грыжи»).
II тип – косые паховые грыжи при значительно расширенном внутреннем паховом кольце. При этом типе грыжевой мешок не спускается в мошонку, однако при натуживании определяется грыжевое выпячивание под кожей в паховой области.
III тип подразделяется на прямые и косые паховые, а также бедренные грыжи:
IIIа тип – все виды прямых паховых грыж. При этих грыжах имеется слабость и растяжение поперечной фасции, что приводит к нарушению строения задней стенки пахового канала;
IIIb тип – косые паховые грыжи больших размеров, как правило, пахово-мошоночные. При этом типе имеется дефект как передней, так и задней стенки пахового канала. Внутреннее паховое кольцо значительно расширено. Нередко наблюдаются скользящие грыжи. Могут встречаться одновременно прямые и косые паховые грыжи, что в зарубежной литературе носит название «панталонная грыжа»;
IIIc тип – все бедренные грыжи;
IV тип – рецидивные грыжи:
IVа тип – рецидивные прямые паховые грыжи;
IVb тип – рецидивные косые паховые грыжи;
IVc тип – рецидивные бедренные грыжи;
IVd тип – комбинация рецидивных прямых, косых паховых и бедренных грыж.
Классификация Л.М. Нихуса позволяет достаточно точно определить тип грыжи и при изучении различных видов герниопластик объективно оценить достоинства и недостатки каждого метода в зависимости от типа грыж.
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные:
1. Сбор анамнеза
2. Осмотр паховой области
3. Пальпация паховой области с пальцевым исследованием наружного пахового кольца
4. Перкусия грыжевого выпячивания
5. Ректальное исследование
6. Общий анализ крови
7. Общий анализ мочи
8. ЭКГ
9. Микрореакция
10. Анализ крови на ВИЧ
11. Флюорография
12. Определение глюкозы крови
13. Коагулограмма
14. Кал на яйца глистов
Дополнительно:
1. УЗИ паховых каналов (промежутков) и мошонки (у мужчин)
2. Магнитно-резонансная томография или компьютерная томография с пробой Вальсальвы (Valsalva)
3. Рентгеноконтрастная герниография
4. Ирригоскопия
5. УЗИ абдоминальное и малого таза
6. Консультации (по показаниям) онколога, уролога; гинеколога; терапевта
Диагностические критерии ПГ
Жалобы и анамнез
Пациенты предъявляют жалобы на припухлость в паховой области выше пупартовой связки, которая увеличивается при натуживании и кашле. Больные отмечают боли при натуживании и кашле. C грыжами больших размеров появляются жалобы на неудобства при ходьбе и диспептические нарушения.
При грыже с вовлечением в нее мочевого пузыря симптомы паховой грыжи очень специфичны: при мочеиспускании возникают дизурические расстройства.
При надавливании на грыжевое выпячивание появляется позыв к мочеиспусканию. Моча может содержать кровь. Инструментальные исследования подтверждают степень вовлечения в грыжу мочевого пузыря.
Физикальное обследование
Во время осмотра паховой области выявляют опухолевидное образование мягко-эластической консистенции, которое в горизонтальном положении больного или при надавливании вправляется в брюшную полость. Однако при кашле и натуживании оно вновь появляется. Косые паховые грыжи чаще всего односторонние, имеют продолговатую (овальную) форму, располагаются в косом направлении, что соответствует ходу пахового канала, нередко достигают дна мошонки. Семенной канатик на стороне грыжи утолщен. Прямые паховые грыжи, как правило, возникают одновременно с двух сторон, залегают ближе к средней линии живота, возле медиальной части паховой связки, кнутри от семенного канатика. Форма грыжи округлая. Грыжа редко спускается в мошонку.
При пальцевом исследовании наружного пахового кольца находят значительное расширение наружного отверстия пахового канала, положительный симптом кашлевого толчка. У больных косой паховой грыжей кашлевой толчок ощущается в области глубокого отверстия пахового канала. Медиально от пальца определяется пульсация a. epigastrica inferior. Для прямой паховой грыжи типично наличие кашлевого толчка возле поверхностного отверстия пахового канала, а пульсации a. epigastrica inferior – с латеральной стороны.
Надпузырные паховые грыжи имеют округлую форму. Они располагаются над мочевым пузырем, у средней линии живота.
Пальцевое исследование при начальных грыжах позволяют хирургу выявить расширение наружного пахового кольца, его направление, длину, размеры и форму наружного, в ряде случаев и внутреннего, отверстий пахового канала. Пальцем выявляют симптом “кашлевого толчка”.
Правильный диагноз редких видов паховых грыж устанавливается, как правило, только во время операции.
Лабораторные исследования: обычно не ущемленная (не осложненная) паховая грыжа не влияет на показатели в общем анализе крови и мочи.
Инструментальные исследования
(Уровень 1b): при очевидном грыжевом выпячивании будет достаточно не инструментального обследования. Дифференциальная диагностика прямой и непрямой грыжи не обязательна [6,14].
Только в случае неясной боли и/или неприятных ощущений в области выпячивания в паховой области требуется более тщательная диагностика.
В современной клинической практике чувствительность и специфичность УЗИ для диагностики паховой грыжи мала. Компьютерная томография (КТ) занимает ограниченное место в диагностике паховых грыж. Магнитно-резонансная томография (МРТ) чувствительна более чем в 94 % случаев для диагностики паховых грыж, а также применяется для диагностики другой мышечно-сухожильной патологии. Герниография имеет высокую чувствительность и специфичность для уточнения диагноза, но не идентифицирует липомы связок.
УЗИ паховых каналов (промежутков) и мошонки (у мужчин) позволяет выявить тип грыжи, размеры и содержимое грыжевого мешка. Применение ультразвукового исследования паховых промежутков перед операцией облегчает выбор способа герниопластики.
Магнитно-резонансная томография или компьютерная томография с пробой Вальсальвы (Valsalva) проводится в случаях малой информативности УЗИ.
Рентгеноконтрастная герниография это введение в брюшную полость специального контрастного вещества (Натрия амидотризоат, Йогексол) и проведение рентгенографии для обследования паховой грыжи. Герниография должна применяться для выявления и уточнения вида двусторонней грыжи пахово-бедренной области в диагностически трудных случаях (если УЗИ, МРТ, КТ не дали полной информации). Ирригоскопия проводится для дифференциальной диагностики паховой грыжи и патологии толстой кишки. УЗИ органов малого таза проводится так же для дифференциальной диагностики и выявления патологии малого таза.
Показания для консультации специалистов:
— консультация онколога для дифференциальной диагностики паховой грыжи от опухолевых поражений паховых лимфоузлов;
— консультация уролога для выявления аденомы и рака предстательной железы;
— консультация гинеколога для дифференциальной диагностики паховой грыжи и гинекологической патологии, в том числе и опухолевого генеза;
— консультация терапевта для уточнения общесоматического состояния и определения степени операционного риска.
Получить консультацию по медтуризму
Получить консультацию по медтуризму
Цель лечения при паховой грыже – устранение грыжевого выпячивания через паховый промежуток, вправление внутренних органов в брюшную полость и пластика грыжевых ворот.
Тактика хирургического лечения
Уровень 1А: герниопластика с сеткой приводит к меньшей частоте рецидивов, чем при использовании методик без нее. Герниопластика по Шолдайсу является наилучшей без использования сетки [6]. Эндоскопическая герниопластика ассоциируется с наименьшей вероятностью возникновения раневой инфекции, гематом и способствует более раннему возвращению к обычному способу жизни, чем герниопластика по Lichtenstein, но более длительна по времени проведения и ассоциируется с большим риском возникновения сером.
Уровень 1В: герниопластика с использованием сетки скорее уменьшает риск возникновения хронической боли, чем повышает его. Эндоскопические методики также ассоциируются с очень низким риском возникновения хронической боли. В отдаленный послеоперационный период (3—4 года) хроническая боль уменьшается, но пониженная чувствительность (при наличии в ранний послеоперационный период) со временем не исчезает [9].
При рецидивных грыжах после стандартной открытой герниопластики эндоскопическая методика уменьшает риск возникновения послеоперационной боли и способствует более быстрой реконвалесценции, чем пластика по Lichtenstein [13].
Облегченные сетки имеют преимущества относительно длительности дискомфорта и ощущения инородного тела в месте наложения, но при этом часто повышается риск возникновения рецидива паховой грыжи (возможно, из-за неадекватной фиксации и/или площади покрытия).
Другие открытые герниопластики с сеткой: Prolen hernia system (PHS), Kugel patch, plug and patch (mesh plug), Hertra mesh (Trabucco), в ранних сроках чаще ассоциируются с рецидивами по сравнению с методикой Lichtenstein [6].
У молодых мужчин (18—30 лет) с односторонней паховой грыжей риск возникновения рецидива составляет около 5% при герниопластиках без использования сетки (наблюдение более 5 лет) [14].
Уровень 2С: эндоскопическая герниопластика с использованием маленькой сетки (размером не более чем 8×12 см) ассоциируется с более высоким риском возникновения рецидивов по сравнению с методикой по Lichtenstein [12]. Женщины подвержены более высокому риску возникновения рецидива (паховых или бедренных грыж), чем мужчины. Причем у женщин чаще встречаются бедренные грыжи.
При больших мошоночных (невправимых) паховых грыжах при наличии в анамнезе недавних операций на брюшной полости и в случаях, когда общая анестезия невозможна, операция Lichtenstein является методом выбора [13].
Для рецидивных грыж после задней пластики отдается предпочтение открытой передней пластике с альтернативным препарированием тканей и имплантацией сетки. Операция Stoppa до сих пор является операцией выбора при комбинированных грыжах [6].
Немедикаментозное лечение
До операции на этапе подготовки к оперативному лечению – ношение специального бандажа, рекомендуется избегать физических нагрузок, исключение факторов повышающих внутрибрюшное давление (профилактика кашля, запоров)[4].
Медикаментозное лечение:
Открытая герниопластика может быть выполнена под местной анестезией 0,5 % раствором лидокаина или под перидуральной анестезией 2 % раствором лидокаина. В послеоперационном периоде назначаются анальгетические препараты, включая наркотические средства в первые сутки после операции.
При лапароскопических герниопластиках операцию проводят под общим обезболиванием с применением нейролептанальгезии (НЛА) с искусственной вентиляцией легких (ИВЛ).
Уровень 1В: Передняя открытая ненатяжная аллопротезирование паховой грыжи по Лихтенштейн может быть выполнено под местной анестезией, за исключением тревожных пациентов, при морбидном ожирении и ущемлении.
Региональная анестезия с использованием высоких доз и/или длительно действующих препаратов не имеет преимуществ при открытых герниопластиках и повышает риск возникновения задержки мочи. Следует избегать применения спинальной анестезии с введением высоких доз длительно действующих анестетиков.
Уровень 1В: инфильтрационная анестезия во время операции приводит к снижению болевого синдрома в послеоперационный период.
Уровень 1А: при традиционной герниопластике (без сетки) антибиотикопрофилактика уменьшает количество случаев раневой инфекции несущественно.
Уровень 1В: при открытой герниопластике с использованием сетки у пациентов с низким риском антибиотикопрофилактика не существенно уменьшает количество случаев раневой инфекции.
Уровень 2В: при эндоскопической герниопластике антибиотикопрофилактика так же не существенно уменьшает количество случаев раневой инфекции [6, 12].
Другие виды лечения
Консервативное лечение (грыжевой бандаж) и наблюдение в динамике приемлемо для мужчин с бессимптомными паховыми грыжами или с минимальной симптоматикой (Уровень 1В) [10].
У пожилых пациентов старше 65 лет, которые носят грыжевой бандаж, риск смертности при паховой грыжи не больше, чем у пациентов после паховой герниорафии (Уровень 3) [8].
Принципы хирургического лечения
В случае приобретенных паховых грыж открытая операция выполняется в четыре этапа [4,5].
1. Первый этап – подготовка доступа к паховому каналу. Выполняют разрез кожи, подкожной клетчатки, поверхностной фасции живота размером 8-12 см и на 2 см выше и параллельно паховой связке. Проводят рассечение апоневроза наружной косой мышцы параллельно ходу волокон. Тупфером внутренний лоскут апоневроза отслаивают от внутренней косой мышцы и поперечной мышцы, наружный отслаивают от семенного канатика, одновременно выделяя желоб паховой связки до лонного бугорка.
2. Второй этап герниопластики – выделение и удаление грыжевого мешка. Вдоль семенного канатика разрезают fascia cremasterica, m. cremaster, поперечную фасцию. Обнажившийся грыжевой мешок отделяют тупо и остро от окружающих тканей от дна по направлению к шейке. Затем его вскрывают. Содержимое грыжевого мешка осматривают и вправляют обратно в брюшную полость. Стенку грыжевого мешка рассекают до шейки. На уровне шейки грыжевой мешок прошивают под контролем зрения и перевязывают. Часть грыжевого мешка, расположенную дистальнее наложенной лигатуры, иссекают.
3. Третий этап грыжесечения – ушивание глубокого пахового кольца до обычных размеров. Наиболее удобно его производить по методу Иоффе: на верхние и нижние края медиальной части глубокого пахового отверстия (край поперечной фасции) накладывают зажимы. Под зажимами тонкой нитью (лучше атравматической) отверстие зашивают обвивным швом до нужного диаметра. В шов захватывают также оболочку семенного канатика.
4. Четвертый этап герниопластика – пластика пахового канала. Разработано множество методов пластики пахового канала. Они подразделяются в зависимости от: 1) используемого доступа к грыжевому мешку: а) паховые; б) преперитонеальные (экстраперитонеальные, внебрюшинные); 2)способа пластики пахового канала: а) со вскрытием его и без вскрытия; б) с укреплением задней или передней стенки пахового канала.
(Уровень1A) Согласно международного опыта в герниологии и на основании современных клинических руководств рекомендуется использование не натяжной технологии (tension free), которая снижает вероятность рецидива грыжи и имеет лучшие долгосрочные (отдаленные) результаты [13].
При этом, согласно клинического руководства Европейского Общества герниологов, выбор метода техники операции может быть следующим [6]:
1. Первичная односторонняя или двухсторонняя паховая грыжа: Показано применение ненатяжного эндопротезирования сеткой по методу Лихтенштейн (Lichtenstein) или использование эндоскопической герниопластики (ТЕР или ТАРР). При пахово-мошоночной грыже, особенно при противопоказаниях к общей анестезии рекомендуется операция Лихтенштейн. У женщин более предпочтителен эндоскопический вариант операции из-за опасности возникновения бедренной грыжи. При эндоскопических методах должна использоваться сетка размерами не менее10 × 15 см.
2. Рецидивная паховая грыжа: в случае если укреплялась передняя стенка то применяют открытую внебрюшинную аллопластику с укреплением задней стенки или эндохирургическую технику (ТЕР или ТАРР), а в случае укрепления задней стенки применяют операцию Лихтенштейн или эндоскопическую технику (ТЕР или ТАРР) [14].
Виды оперативного лечения
1. Операция Лихтенштейн
Американский хирург И.Л. Лихтенштейн (1986) разработал, апробировал и ввел в широкую практику технику операции при паховых грыжах с укреплением задней стенки пахового канала сеткой из полипропилена [9]. Методика признана в настоящее время как «золотой стандарт» («Gold standart») открытого лечения паховой грыжи [14].
В отличие от методов Э. Бассини, Э.Э. Шоулдайса, С.Б. МакВэя и др., пластика при паховых грыжах по методу И.Л. Лихтенштейна выполняется без натяжения тканей (апоневроза, мышц, связочного аппарата) путем вшивания в грыжевой дефект сетчатого материала [9].
В 1993 г. И.Л. Лихтенштейн описал следующие технические детали операции [9, 13]. Оперативное вмешательство выполняют, как правило, под местным обезболиванием. Разрез кожи длиной 5–6 см производят в проекции пахового канала параллельно паховой связке. Апоневроз наружной косой мышцы живота рассекают обычным способом. Его верхний листок отделяют от подлежащей внутренней косой мышцы на 3–4 см вверх. Достаточная мобилизация апоневроза наружной косой мышцы позволяет визуализировать подвздошно-подчревный нерв и создает достаточное пространство для расположения сетчатого протеза. Далее выделяют семенной канатик и паховую связку. При выполнении вмешательства волокна m. cremaster пересекают до уровня внутреннего отверстия пахового канала. Если грыжа косая, то грыжевой мешок находят и выделяют среди элементов семенного канатика. Мешок небольших размеров просто погружают в брюшную полость. При пахово-мошоночных грыжах, если выделение мешка не вызывает затруднений, его иссекают. При больших пахово-мошоночных грыжах, когда выделение грыжевого мешка травматично, его пересекают посередине пахового канала. Проксимальную часть выделяют и погружают в брюшную полость, дистальную – продольно рассекают и оставляют на месте. После выделения грыжевого мешка тщательно обследуют паховый канал, а через пространство Borgos – бедренный канал на наличие бедренных грыж. При прямых грыжах грыжевой мешок после выделения инвагинируют в брюшную полость. Полипропиленовую сетку моделируют, а предполагаемый ее латеральный край продольно рассекают. При этом ширина верхней бранши составляет 2/3 от поперечного размера сетки, а нижней – 1/3. Сетку располагают под семенным канатиком и фиксируют сначала непрерывным швом к лонному бугорку и паховой связке до внутреннего пахового кольца (рис.1 , а). В медиальной части раны сетка должна перекрыть лонную кость на 1,5–2 см. Отмечено, что недостаточно полное перекрытие лонной кости может привести к рецидиву грыжи. Надкостница лонной кости в шов не берется. Отдельными швами нерассасывающимся материалом сетку фиксируют четырьмя–пятью швами к сухожильной части внутренней косой мышцы живота и к влагалищу прямой мышцы. Верхнюю браншу сетки располагают над семенным канатиком и за внутренним паховым кольцом фиксируют к паховой связке (см. рис.1,б). Важным критерием качества пластики является сморщивание сетки после окончания этапа ее фиксации, что обеспечивает пластику без натяжения. Излишек протеза по латеральному краю обрезают, при этом за внутренним паховым кольцом оставляют как минимум 5–7 см сетки.
Бранши сетчатого протеза заправляют в латеральном направлении под апоневроз наружной косой мышцы живота, который затем ушивают над семенным канатиком нерассасывающимся швом «конец в конец» без натяжения. Описанная техника является основной. После прорастания сетки соединительной тканью внутрибрюшное давление равномерно распределяется на всю площадь синтетического протеза. Апоневроз наружной косой мышцы живота прочно удерживает сетку на месте, исполняя роль внешней опоры при повышении внутрибрюшного давления [5].
Уровень 1В: риск возникновения хронической боли при герниопластике с использованием сетки ниже, чем без ее использования. Риск возникновения хронической боли при использовании эндоскопических методик ниже, чем при открытых операциях.
Уровень 2А: общее количество случаев возникновения хронической боли после герниопластики составляет 10—12 %. Риск возникновения хронической боли после герниопластики уменьшается с возрастом.
Уровень 2В: болевой синдром в предоперационный период может повышать риск возникновения хронической боли после герниопластики.
Уровень 1В: облегченные сетки имеют преимущества в отношении длительности дискомфорта и ощущения инородного тела в месте наложения при открытых герниопластиках (если подразумевается только хроническая боль).
Уровень 2А: резекция подвздошно-пахового нерва с целью профилактики не уменьшает риск возникновения хронической боли после герниопластики.
Уровень 2В: идентификация всех паховых нервов во время открытой герниопластики уменьшает риск повреждения нерва и возникновение послеоперационной хронической боли в паховой области [6].
2. Трансабдоминальная преперитонеальная пластика паховой грыжи (ТАРР)
Положение больного на операционном столе — на спине со сведенными ногами. Головной конец стола опускают на 20°. Монитор располагают в ногах больного на стороне грыжи, хирург встает со стороны, противоположной ей. После ревизии брюшной полости плоскость стола наклоняют на 15–20° в сторону, противоположную локализации грыжи. Инструментарий для выполнения лапароскопической герниопластики включает:
1) троакары 12, 10 и 5 мм;
2) изогнутые ножницы;
3) захватывающие щипцы, диссектор;
4) телескоп с косой оптикой;
5) герниостеплер.
Рис. 2. Места установки троакаров при ТАРР
Операция начинается с установки первого троакара (на 10 мм) для введения лапароскопа, которая производится тотчас над пупком. После введения лапароскопа производят ревизию брюшной полости. Важно осмотреть обе паховые области, чтобы не пропустить начинающуюся грыжу с противоположной стороны. Главными ориентирами паховой области (кроме самого грыжевого мешка) являются нижние надчревные сосуды и семенной канатик. Возможно введение троакара ниже пупка. Второй и третий троакары устанавливают в правой и левой подвздошных областях. Троакар 5 мм вводят в брюшную полость на стороне грыжи. В зависимости от вида используемого герниостеплера (Endouniversal, Protack и др.) используют третий порт диаметром 12 мм или 5 мм. Точки установки троакаров показаны на рис. 2. Возможна установка боковых портов параректально на уровне пупка или несколько ниже его.
Вмешательство начинают с захватывания и втягивания в брюшную полость грыжевого мешка (рис. 3,а). Затем выполняют разрез париетального листка брюшины над верхним краем грыжевых ворот (см.рис. 3,б), который дугообразно продлевается в медиальном и латеральном направлениях. При этом разрез должен огибать латеральную и медиальную паховые ямки. Лоскут брюшины вместе с грыжевым мешком тупым путем отделяют от подлежащих тканей книзу. При косых грыжах стенку грыжевого мешка отпрепаровывают от элементов семенного канатика. Плотные фиброзные тяжи пересекают ножницами с коагуляцией. Среди таких тяжей следует отметить дифференцируемый иногда облитерированный влагалищный отросток брюшины, который можно принять за ductus deferens. Отличие заключается в том, что он начинается от брюшины. Следует помнить, что электрокоагуляцией в связи с близостью элементов семенного канатика следует пользоваться только в случае явной необходимости. Более щадящим и безопасным является тупое разделение тканей. При мобилизации брюшинного лоскута следует соблюдать осторожность, чтобы не повредить нижние эпигастральные сосуды. Нужно быть осторожным и при выделении анатомических структур в области «рокового треугольника». Другим опасным участком является область лонного бугорка и Куперовой связки, где возможно повреждение стенки мочевого пузыря. Этому способствует выраженный рубцовый процесс при больших прямых и рецидивных грыжах, а также перенесенные ранее оперативные вмешательства на нижнем этаже брюшной полости [5].
Выделение грыжевого мешка производится до тех пор, пока он не перестает уходить в паховый канал (см. рис.3 ,в). Грыжевой мешок должен свободно располагаться в брюшной полости. Если возникает кровотечение из мелких сосудов, оно останавливается электрокоагуляцией. Наличие полного гемостаза после выделения грыжевого мешка важно для предотвращения гематом мошонки, предбрюшинного пространства и кровотечения в брюшную полость. Необходимо стремиться к полному выделению анатомических структур, к которым будет осуществляться крепление сетки. Это обеспечит надежность фиксации сетчатого протеза. Также полезным будет отделить верхний край брюшины от подлежащих тканей для того, чтобы поместить сетку под него.
а б
в г
Рис.3 ТАРР (косая паховая грыжа слева): а – грыжевой мешок втянут в брюшную полость; б – линия рассечения брюшины; в – брюшина отделена от подлежащих тканей, сформировано ложе для сетки; г – установлен и фиксирован сетчатый протез
Диссектором или ножницами выделяют серповидный апоневроз (Arcus aponeurosis transversalis), т.е. верхнюю границу треугольника Гессельбаха. Следует четко дифференцировать Куперову связку и лонный бугорок. Нижние эпигастральные сосуды являются границей между медиальной и латеральной паховыми ямками. Латерально от внутреннего пахового кольца выделяют нижний край поперечной мышцы живота и подвздошно-лонный тракт. Размер синтетического сетчатого протеза должен составлять не менее 10 × 15 см или более в зависимости от местных характеристик зоны операции. Производят подготовку сетчатого протеза к пластике. При этом могут использовать различные виды кроя материала, возможно также применение сетки без ее кроя. Раскрой протеза чаще производят следующим образом (см. рис. 3,г). Отступив на 1/3 от длинного края сетки, с короткой ее стороны выполняют разрез длиной около 5 см для размещения структур семенного канатика. Края протеза можно закруглить ножницами. Не раскроенная сетка помещается на элементы семенного канатика. Если производят крой, то семенной канатик помещается в выкроенное отверстие. При использовании раскроенного сетчатого протеза элементы семенного канатика выделяют у места их перегиба через край внутреннего пахового кольца. При этом чаще используют диссектор. После подготовки протеза его сворачивают трубочкой и при помощи вставочной гильзы вводят в брюшную полость через троакар 10 или 12 мм. Сетку расправляют и располагают в подготовленном ложе в нужном положении. При этом она должна с избытком перекрывать все зоны возможного выхода паховых, бедренных грыж (медиальную, латеральную паховые и бедренную ямки) и точки фиксации. Более узкую браншу раскроенного протеза протаскивают под мобилизованными элементами семенного канатика в латеральную сторону (см. рис.3, г). Через троакар в брюшную полость вводят герниостеплер. Наиболее удобны герниостеплеры с функцией вращения и изменения геометрии рабочей части (Endouniversal и др.). Должным образом разместив сетку, ее фиксируют к брюшной стенке скрепками общим количеством от 5 до 10 штук. Фиксацию обычно начинают с раскроенной части сетки с захватом в скрепки обеих бранш. Ее продолжают по пери метру к поперечной фасции, лонному бугорку, подвздошно-лонному тракту и связке Купера. Избегают случайного прошивания нижних эпигастральных сосудов, расположения скрепок в проекции «рокового треугольника» и «треугольника боли». При прикреплении сетки иногда используют прием умеренного «противодавления», когда свободной рукой брюшная стенка смещается в сторону рабочей части герниостеплера. Если крой сетки не производили (рис. 4,а) и она помещена перед семенным канатиком (чаще при прямых паховых грыжах), то важно первоначально фиксировать сетку к Куперовой связке и поперечной фасции. После прикрепления сетки восстанавливается при помощи герниостеплера брюшина (рис. 4,б). На этом этап пластики можно считать законченным. Инструменты извлекают из брюшной полости. Ушивают раны передней брюшной стенки [5].
(Уровень 2B) Нет никаких научных доказательств в поддержку использования щелевидного разреза сетки для лапароскопической аллопластики паховой грыжи [15].
(Уровень 2B) Одно исследование показало, некоторые рецидивы грыжи связаны с недостаточным закрытием щелевидного разреза сетки. Поэтому желательно не разрезать сетку, так как это не приносит никаких технических преимуществ для хирурга или лучшие клинические результаты для пациента [16]
При выраженной несостоятельности задней стенки пахового канала или больших грыжевых воротах считается, что необходимо ушивание дефекта ручным лапароскопическим швом с последующим выполнением пластики. Трансабдоминальная преперитонеальная паховая герниопластика имеет существенные достоинства: быстрота исполнения при надлежащем опыте, слабовыраженный болевой синдром в раннем послеоперационном периоде и, как следствие, ранняя социальная и трудовая реабилитация.
Рис. 4. ТАРР (прямая паховая грыжа слева): а – нераскроенный сетчатый протез; б – восстановлена брюшина
3. Тотальная (полностью) экстраперитонеальная пластика при паховых грыжах (ТЕР)
Операцию выполняют под общей анестезией. Пациент на операционном столе находится в положении Тренделенбурга. Размещение операционной бригады такое же, как при герниопластике ТАРР. Первый троакар размещают под пупком по средней линии (рис. 5). Его вводят до предбрюшинного пространства без входа в брюшную полость. Проще всего это сделать «открытым» методом. При этом производят мини-разрез 1–2 см кожи, клетчатки, передней стенки влагалища прямой мышцы живота на стороне грыжи. Прямую мышцу отодвигают в сторону и смещаются вниз создавая пространство баллонным диссектором или эндоскопом. Затем перфорируют заднюю стенку влагалища прямой мышцы живота в точке, где поперечная фасция образует дугообразную линию (Arcuate line of rectus sheath). Брюшину не вскрывают, а тупо баллонным диссектором или эндоскопом осторожно отслаивают от поперечной фасции [13].
Рис. 5. Места установки троакаров при ТЕР
По образованному каналу в предбрюшинное пространство вводят троакар диаметром 10 мм, а через него эндоскоп со скошенной оптикой. Концом эндоскоп производят боковые движения, формируя небольшой карман в зоне введения. Можно так же извлечь эндоскоп а пространство создавать специальным троакаром с баллоном-диссектором, так же по по направлению к лобковой кости (рис. 6,а). Баллон-диссектор или эндоскоп проводят до лона (см. рис. 6,б). После этого под давлением через обычный троакар или раздувая специальный баллон, называемый spacemaker, с введением углекислоты или физиологического раствора создаю рабочее пространство(см. рис. 6,в). Процесс отслойки брюшины проводится под визуальным контролем изображения, получаемого на экране монитора через эндоскоп, введенный через троакар непосредственно или через полость баллона (см. рис. 6,в). Баллон удерживают в раздутом состоянии 3–4 минуты. После создания рабочего пространства по средней линии устанавливают два рабочих троакара диамет ром 10–12 и 5 мм (см. рис. 5). Второй троакар диаметром 10–12 мм размещают по средней линии на уровне прямой, соединяющей передние верхние ости подвздошных костей третий, диаметром 5 мм, – по средней линии в точке, расположенной на 3 поперечных пальца выше лобковой кости.
а б
в г
Рис.6 . ТЕР. Операционный доступ: а – ввод эндоскопа в предбрюшинное пространство; б – эндоскоп с баллоном проведен до лона; в – баллон раздут; г – в предбрюшинное пространство введен троакар с обтуратором
После создания рабочего пространства в рану под пупком вводят троакар со специальным обтуратором, который позволяет поддерживать давление углекислого газа в предбрюшинном пространстве (рис. 6,г). В случае безбаллонного выполнения рабочего пространства герметизацию троакара под пупком выполняют введением марлевого тампона.
Очень важно при выполнении вмешательства не повредить брюшину или не провалиться инструментом в брюшную полость, иначе продолжение операции чисто предбрюшинным способом становится затруднительным. В предбрюшинное пространство через рабочие троакары вводят необходимые инструменты, тупым путем разделяют рыхлые сращения, выделяют грыжевой мешок из окружающих тканей, элементы семенного канатика и поперечную фасцию. Через троакары 10 или 12 мм вводят сетчатый протез, который расправляют и укладывают так же, как и при лапароскопической герниопластике. После расправления и помещения протеза в правильную позицию его фиксируют герниостеплером (рис. 7). При данном виде герниопластики более удобно использовать герниостеплер с вращающейся и сгибаемой до угла 45° рабочей частью (Endouniversal и др.). Достоинством данного вида оперативной техники является возможность выполнения эндоскопической паховой герниопластики при спаечном процессе в нижнем этаже брюшной полости [5].
Рис. 7. ТЕР. Сетка фиксирована в зоне грыжевого дефекта
Техника герниопластики по методу IPOM была впервые предложена в 1991 году как способ для уменьшения или устранения технических трудностей или возможных осложнений предбрюшинного метода и сохранения «не натяжной» концепции.
(Уровень1B) Однако, по данным валидной литературы с высоким уровнем доказательности, частота рецидивов на 41 месяцев составила 43% для IPOM и 15% для открытого метода [12].
(Уровень1B) При сравнении IPOM и TAPP выявлено, что если через 32 месяцев у TAPP не было рецидивов, то в этот же срок при использовании техники IPOM выявлено 11,1% случаев рецидивов грыжи [14].
Учитывая высокую частоту рецидивов в отдаленном сроке техника IPOM не должна широко применяться.
Профилактические мероприятия
(Уровень 1b) Пациент должен опорожнить мочевой пузырь перед операцией.
Поперечную фасцию рассекают с осторожностью при открытых операциях при прямой грыже. Мочевой пузырь может быть содержимым грыжи, при наличии большого грыжевого мешка выполняют его пересечение до дистальной части во избежание ишемического орхита. Следует избегать повреждения структур семенного канатика.
Пациентам с наличием в анамнезе большого оперативного вмешательства на нижних отделах живота или лучевой терапии тазовых органов запрещено проведение эндоскопической герниопластики. Для эндоскопической герниопластики используют ТЕР-методику во избежание спаечной болезни кишечника и риска кишечной непроходимости. Дефекты передней брюшной стенки после введения троакара 10 мм или больше должны быть ушиты.
Первый троакар при эндоскопической методике герниопластики ТАРР должен быть установлен путем открытой техники [6, 14].
Период послеоперационной реабилитации
Кроме обезболивания, в первый день после операции пациенты мужского пола должны носить специальный суспензорий или плавки для удержания мошонки в приподнятом состоянии. Рекомендуется раннее вставание и медленная ходьба в пределах палаты.
Как правило, после эндоскопического аллопротезирования через три часа после операции пациент уже может самостоятельно ходить.
Перевязка проходит ежедневно, продолжительностью до девяти дней. Швы снимают на 7-9 сутки в зависимости от возраста и сопутствующей патологии.
После операции пациенту в течение двух – трех недель нельзя поднимать ничего тяжелого (максимальный вес до пяти килограмм). Нормальные физические нагрузки нужно возвращать постепенно в течение месяца. Тяжести поднимать нельзя в течение полугода, так как в брюшной стенки прооперированной области еще нет крепости. Спустя полгода можно заниматься полноценным физическим трудом
Уровень 1А: эндоскопическая герниопластика способствует более раннему возвращению к обычному способу жизни, чем герниопластика по Lichtenstein. Поэтому, когда необходимо быстрое послеоперационное восстановление, рекомендована эндоскопическая герниопластика.
Уровень 3: не являются необходимыми временные ограничения занятий спортом или работы после герниопластики. Необходимо лишь ограничение в отношении подъема тяжестей в течение 2-3 недель.
Класс В: при открытой герниопластике необходима эвакуация гематомы оперативным путем, так как гематома может приводить к натяжению кожи. Дренирование раны используют только по показаниям (массивная кровопотеря, коагулопатии).
Класс С: серомы не аспирировать.
Уровень 1В: риск возникновения хронической боли при герниопластике с использованием сетки ниже, чем без ее использования. Риск возникновения хронической боли при использовании эндоскопических методик ниже, чем при открытых операциях.
Уровень 2А: общее количество случаев возникновения хронической боли после герниопластики составляет 10—12 %. Риск возникновения хронической боли после герниопластики уменьшается с возрастом.
Уровень 2В: болевой синдром в предоперационный период может повышать риск возникновения хронической боли после герниопластики.
Предоперационное наличие хронической боли коррелирует с развитием хронической боли в послеоперационный период. Сильная боль в ранний послеоперационный период коррелирует с развитием хронической боли. Женщины более подвержены развитию синдрома хронической боли после герниопластики, чем мужчины [6, 14].
Индикаторы эффективности лечения:
1. Исчезновение после операции проявлений грыжи
2. Заживление послеоперационной раны первичным натяжением
3. Отсутствие в отдаленном послеоперационном периоде лигатурных свищей и проявлений рецидива грыжи
4. Полное восстановление трудоспособности
источник


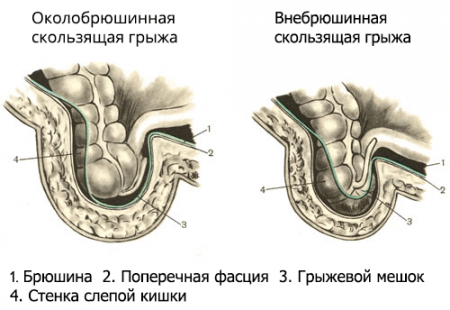 Рисунок 3. Скользящая грыжа
Рисунок 3. Скользящая грыжа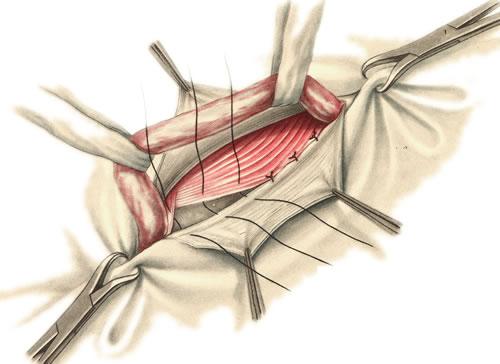 Рисунок 6. Метод Бассини
Рисунок 6. Метод Бассини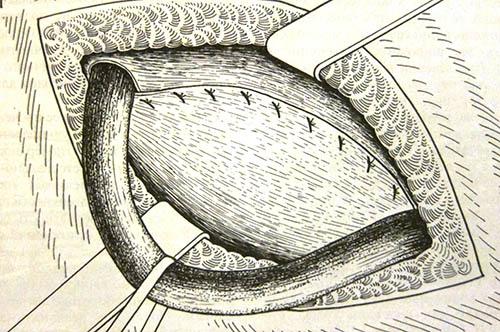 Рисунок 7. Метод Постемпского
Рисунок 7. Метод Постемпского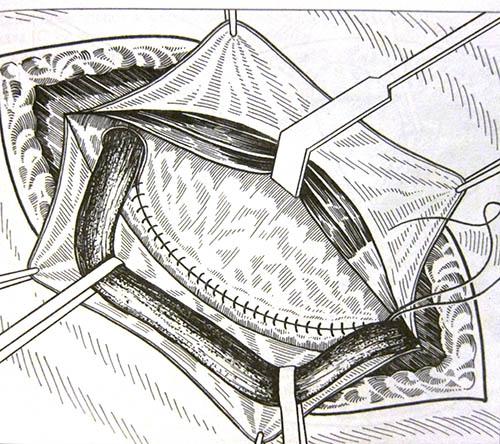 Рисунок 8. Метод Шоулдайса
Рисунок 8. Метод Шоулдайса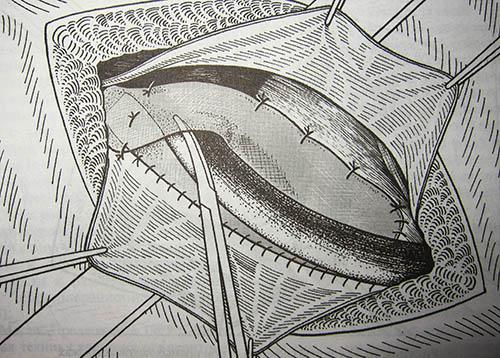 Рисунок 9. Метод Лихтенштейна
Рисунок 9. Метод Лихтенштейна Рисунок 10. Метод plug and patch
Рисунок 10. Метод plug and patch Рисунок 11. Система Prolene hernia
Рисунок 11. Система Prolene hernia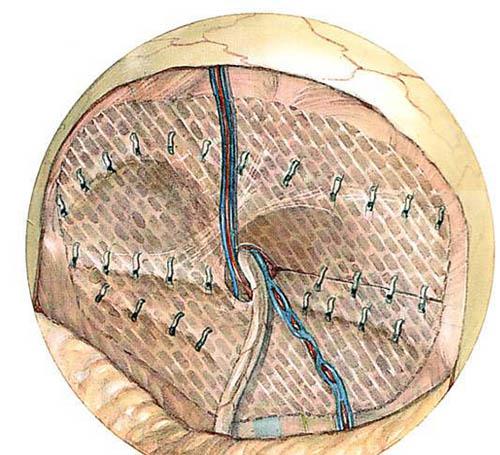 Рисунок 12. Внутрибрюшинный метод
Рисунок 12. Внутрибрюшинный метод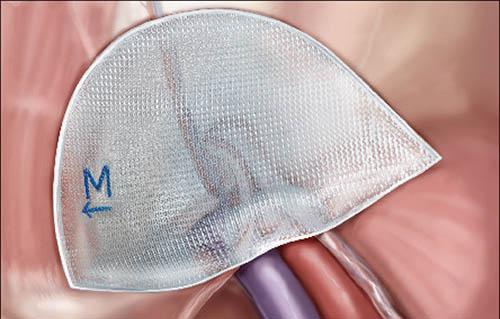 Рисунок 13. Внебрюшинный метод
Рисунок 13. Внебрюшинный метод