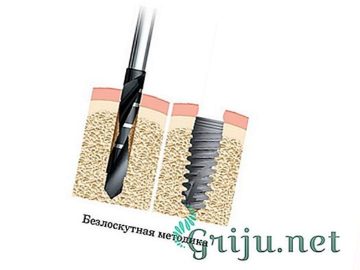
Паховая грыжа – это патологический выход частей внутренних органов за пределы своего природного местонахождения через ослабленные связки в мышечной стенке. Часто заболевание сопровождается многими осложнениями и единственным методом терапии, способным исправить ситуацию, является операция по удалению паховой грыжи.
Показанием к проведению операции является наличие самой грыжи. Независимо от размера и вида патологии, больному предлагается хирургическое вмешательство, так как это единственный способ полностью избавиться от болезни.
При образованиях, которые хорошо вправляются, не вызывают воспалительного процесса и сильной боли, вмешательство проводится в плановом порядке. Пациента полностью обследуют, затем выбирают подходящее время для госпитализации, а затем начинают оперировать.
В тех случаях, когда болезнь вызывает осложнения в виде ущемления, операция на паховую грыжу проводится в экстренном порядке, сразу после постановки диагноза.
Противопоказаниями к проведению хирургического, в том числе лапароскопического вмешательства планового характера могут быть следующие состояния больного:
- повышение температуры;
- обострение хронических заболеваний;
- почечная и печеночная недостаточность;
- тяжелые заболевания сердечно-сосудистой системы;
- сахарный диабет в стадии декомпенсации;
- недостаточная свертываемость крови;
- инфаркт, инсульт;
- пожилой возраст.
При экстренном хирургическом вмешательстве противопоказания не учитываются, так как грыжа несет угрозу жизни больного.
Удаление паховой грыжи проводят даже в тех случаях, когда пациент не предъявляет жалоб. Особенно это касается грудничка или новорожденной девочки. Опасность заболевания в том, что осложнения могут развиться в любой момент и причинить серьезный вред взрослому человеку и ребенку.
- Невозможность устранения грыжи. Между боковыми стенками грыжевого мешка и органами появляются спайки, что препятствует вправлению грыжи.
- Симптомы воспалительного процесса. Вследствие патологии, части органов, выходящих за пределы своего нормального местонахождения, могут воспаляться и болеть.
- Копростаз – одна из разновидностей кишечной непроходимости. При сжатии петель кишечника, происходит скопление каловых масс. Пациент не может сходить в туалет вследствие кишечной непроходимости.
- Ущемление. Наиболее опасное осложнение – это ущемление частей внутренних органов, что приводит к отмиранию зажатых участков, вследствие компрессии кровеносных сосудов.
Несмотря на опасность здоровью пациента, в случае развития осложнений проводится экстренная операция.
Плановые операции требуют соблюдения определенных мероприятий и тщательной подготовки. После установления диагноза больному рекомендуется лечь в больницу и сдать необходимые анализы. Для исключения противопоказаний пациент проходит общее обследование, которое требует проведения электрокардиографии, ультразвукового исследования, компьютерной томографии. Обязательно проводится исследование крови и мочи.
Перед предстоящей операцией больному рекомендуется придерживаться специальной диеты, не кушать перед операцией, за столько часов, за сколько рекомендует доктор. А именно настолько – 8 часов. Кишечник очищается с помощью клизмы, мочевой пузырь также опорожняется.
Операция проводится по нескольким методикам. Каждая из них отличается техникой и зависит от объема оперативного вмешательства. Все методики делятся на натяжную (с помощью собственных тканей пациента), ненатяжную герниопластику ( предусматривает установку специальной сеточки), комбинированный вид.
Метод Лихтенштейна – это один из самых распространенных видов ненатяжной герниопластики. Такой способ хирургического вмешательства часто используется в современной медицинской практике. В ходе проведения операции хирург использует специальные композитные сетки, позволяющие отказаться от натяжения тканей. Метод характеризуется простотой и минимумом рецидивов после проведения, так как с помощью сетчатого эндопротеза полностью перекрывается отверстие для грыжевых ворот.
К его преимуществам относят:
- малое количество повторных случаев (не более 4-5%);
- кратковременный период реабилитации;
- отсутствие сильных болевых ощущений;
- использование местной анестезии;
- простота выполнения.
К недостаткам операции принадлежат риск поражения нервных окончаний, развитие болей хронического характера. У мужчин может развиваться простатит.
Несмотря на возможность осложнений, хирургическое вмешательство по методу Лихтенштейна считается эффективным и относительно безопасным способом лечения паховых грыж.
Паховую грыжу с помощью этого метода удаляют с помощью специальных инструментов. В области пупка выполняется небольшой прокол, через который в брюшину вводится лапароскоп (чаще всего, по названию производителя – covidien) , с помощью которого врач может наблюдать за проведением операции. Через 2 других прокола вводят манипуляторы, при помощи которых вправляется петля кишечника при паховой грыже и проводится операция с сеткой, за счет которой укрепляется грыжевого отверстие.
Среди преимуществ техники следует отметить:
- отсутствие шрамов;
- минимальное количество осложнений;
- быстрое восстановление;
- низкая вероятность повреждения нервных окончаний.
К недостаткам относят высокую стоимость лечения, длительную очередь на квоту по полису ОМС, развитие аллергии на медикаментозные препараты, используемые для проведения операции, плохая переносимость наркоза.
Такой вид лечения относится к натяжным методам, применяется преимущественно при образовании грыж небольших размеров. От размеров грыж зависит выбор обезболивания. При незначительных размерах анестезия носит местный характер, более крупные выпячивания оперируются под общим наркозом.
Пластика по Мейо заключается в уменьшении грыжевых ворот посредством наложения и сшивания собственных тканей больного, без использования имплантанта. Накладывается мышечный шов таким образом, чтобы при движении ткани испытывали как можно меньшее напряжение.
Лечение с помощью использования такой методики хорошо переносится пациентами, особенно женщинами и больными детского возраста. Способ прост в выполнении, что делает применение пластики по Мейо широко используемым способом хирургического вмешательства для избавления от паховых грыж.
Необходимо сделать два разреза, через которые нужно убирать петлю кишечника в брюшную полость. Техника стягивания грыжевого отверстия заключается в наложении узловых или П-образных швов, благодаря которым удается достичь апоневротического удвоения брюшной стенки.
После операции паховой грыжи, как и после других видов хирургического вмешательства, могут развиваться осложнения. Наиболее часто возникают следующие побочные эффекты:
- Образование гематом.
- Повреждение семенных канатиков, что может спровоцировать настолько серьезные нарушения, что развивается опухоль или атрофия яичка.
- Травмы сосудов.
- Поражение бедренного нерва, после чего может онеметь левая или правая нога, в зависимости от того стороны оперативного вмешательства.
- Идет вялое заживление раны, вследствие воспалительного отека.
- Водянка яичка при нарушении оттока венозной крови из мошонки.
- Развитие рецидива.
Для исключения осложнений и предотвращения серьезных нарушений здоровья, больному рекомендуется после операции по удалению паховой грыжи находиться в условиях стационара под тщательным контролем медицинского персонала. Больничный лист может продолжаться до максимального срока. Вставать разрешается в день операции, чтобы мог снизиться риск образования спаек.
Длительность реабилитационного периода и скорость восстановления зависит от особенностей течения болезни и метода хирургического вмешательства.
Операция при паховой грыже требует реабилитационного периода, заключающегося в контроле над состоянием больного, использовании медикаментозных препаратов для исключения осложнений, соблюдении режима питания.
Послеоперационный период после удаления паховой грыжи и его длительность зависит от вида анестезии и течения самой операции. При использовании местного наркоза, реабилитация занимает меньший отрезок времени. Уже через 3-4 часа человеку разрешается покинуть больницу, но своевременно проходить профилактические осмотры швов и перевязки. Через неделю разрешается садиться за руль. Поднимать тяжести (свыше 5 кг) – спустя два месяца после операции.
Использование общего наркоза требует более длительного периода нахождения больного в стационаре, этот период может составлять от 1 до 3 дней. Если у человека отсутствуют осложнения, а болевой синдром носит неинтенсивный характер, пациенту разрешается покинуть стационар.
Послеоперационный период после паховой грыжи требует выполнения рекомендаций, помогающих исключить развитие осложнений и расхождение швов. Для этого больному рекомендуется придерживаться следующих правил:
- использование бандажей – позволяют держаться тканям после операции, укрепляют мышцы живота, особенно если больной ребенок, для которого не существует нормы физической активности;
- исключение физических нагрузок и поднятия тяжести;
- своевременная смена повязки, посещение клиники в назначенный срок;
- соблюдение диеты – желательно есть легкоусвояемую пищу.
К физической активности разрешается возвращаться постепенно, с плавным увеличением нагрузки. Людям, занимающимся спортом, активными видами деятельности срок ношения бандажа может продолжаться в течение полугода.
Для того чтобы паховая грыжа после операции не вызвала осложнений, для восстановления сил и укрепления иммунитета следует придерживаться правильного питания.
Первый прием пищи разрешается через 6 — 8 часов после проведения операции. Продукты должны быть легкими, низкокалорийными. Для быстрейшего восстановления рекомендуется употреблять пищу, богатую белками (творог с низким процентом жира, отварное куриное мясо, молоко, яйца, речная рыба).
Важно исключить из рациона продукты, способствующие чрезмерному газообразованию. Больному следует отказаться от бобовых, всех видов капусты, моркови, сельдерея, грибов. Не стоит употреблять морковь, яблоки, бананы. Запрещены алкогольные и газированные напитки.
Принимать пищу лучше меленькими порциями, избегая перееданий. Сбалансированное питание поможет избежать таких нежелательных последствий, как развитие метеоризма – когда начинает бурлить кишечник, запоров и других расстройств пищеварения, что крайне нежелательно в период восстановления после операции.
Любое хирургическое вмешательство является сильным стрессом для организма. Правильный выбор методики, выполнение всех необходимых рекомендаций в период реабилитации, отказ от вредных привычек и соблюдение диеты поможет быстро справиться с заболеванием и исключит осложнения после операции.
источник
Цель герниопластики паховой грыжи заключается в предотвращении выпячивания брюшины через дефект в брюшной стенке. Целостность брюшной стенки восстанавливают одним из двух способов: 1) закрытием грыжевого дефекта до необходимого размерас помощью апоневроза и 2)замещением неполноценной поперечной фасции большим синтетическим протезом. Эти два метода иногда комбинируют.
В настоящее время существуют три методики проведения пластики паховых грыж с применением переднего подхода: способ Марси (Магсу), заключающийся в простом закрытии кольца, операция Бассини (Bassini) и грыжесечение МакВэя—Лотейссена (McVay—Lotheissen) с использованием связки Купера. Все эти операции обладают в одинаковой степени удовлетворительными результатами в случае первичных грыж; при соответствующих показаниях у взрослых «их легко осуществляют под местной анестезией. Рецидивирующие паховые грыжи фиксировали с помощью классического грыжесечения, но в последнее время предпочитают использовать методы с применением протезирования, так как их результаты лучше. Классическая герниопластика состоит из трех частей; рассечение пахового канала, восстановление мышечно-гребешкового отверстия и закрытие пахового канала.
Метод Марси заключается тольков сужении расширенного глубокогопахового кольца. Эта операция, обычно называемая простым закрытием кольца, показана мужчинам и женщинам, имеющим косые грыжи, сопровождающиеся только минимальным повреждением глубокого пахового кольца. Способ Марси восстанавливает анатомию глубокого пахового кольца посредством помещения одного или двух швов на дугу поперечного апоневроза и подвздошно-лобковый тракт, как раз медиальнее семенного канатика.
Операция Бассини по восстановлению мышечно-гребешкового отверстие состоит в захватывании в шов края прямой мышцы с влагалищем и пришивании ее к паховой связке, при этом укрепляется глубокое паховое кольцо и треугольник Гессельбаха. Следовательно, указанный метод показан при всех прямых и косых паховых грыжах. В Северной Америке операция Бассини заключается в высоком лигировании грыжевого мешка, приближении соединенного сухожилия и внутренней косой мышцы живота к спускающемуся отлого краю паховой связки и наложении узловых швов.Герниопластика по МакВэю—Лотейссену восстанавливает три области, представляющие мышечно-гребешковое отверстие и наиболее подверженные образованию грыжи, а именно, глубокое паховое кольцо, треуголь-^ ник Гессельбаха и бедренный канал. Метод МакВэя—Лотейссена заключается в сшивании дуги апоневроза поперечной мышцы со связкой Купера медиально и с влагалищем бедренных мышц латерально. Выполнение послабляющего разреза обязательно для предотвращения большого натяжения по линии швов.
При косых паховых грыжах выпячивание передней брюшной стенки происходит в области fossa inguinalis lateralis. При своем продвижении грыжи проходят косо, книзу и медиально вдоль пахового канала, а затем через наружное паховое отверстие — в подкожную жировую клетчатку или в мошонку.
В зависимости от степени развития различают следующие виды косых паховых грыж (по А. П. Крымову).
1. Начинающаяся грыжа, hernia inguinalis obliqua incipiens. Грыжа определяется введенным через наружное отверстие пахового канала пальцем в виде овальной формы напряженной опухоли, которая появляется только в момент натуживания больного и сразу же исчезает по прекращении напряжения брюшного пресса.
2. Канальная грыжа, hernia obliqua canalis inguinalis. При этой форме грыжи дно грыжевого мешка доходит до наружного отверстия пахового канала.
3. Косая паховая грыжа семенного канатика, hernia inguinalis obliqua funicularis.Грыжа выходит из наружного отверстия пахового канала и располагается в составе семенного канатика. При этом в паховой области пальпируется различной формы опухолевидное выпячивание.
4. Косая пахово-мошоночная грыжа, hernia obliqua inguino-scrotalis.Грыжа спускается в мошонку и растягивает ее иногда до значительных размеров.
Кроме того, А. П. Крымов различает несколько разновидностей косой паховой грыжи.
1. Пахово—промежуточная грыжа, hernia interstitialis. Грыжевой мешок при этом располагается кзади от апоневроза наружной косой мышцы и иногда настолько спаян с ним, что при рассечении апоневроза можно рассечь и грыжевой мешок. Яичко в таких случаях редко располагается ниже наружного отверстия пахового канала и находится или в брюшной полости, или в паховом канале.
2. Пахово-предбрюшинная грыжа, hernia praeperitonealis. Грыжевой мешок такой грыжи чаще имеет двухкамерную форму. Одна камера располагается в паховом канале, другая — в предбрюшинной клетчатке между поперечной фасцией и париетальным листком брюшины. Предбрюшинная камера грыжевого мешка обычно сращена с париетальной брюшиной.
3. Пахово-поверхностная грыжа, hernia ingumo-superficialis.Эта разновидность грыжи наблюдается редко. Грыжевой мешок в этом случае состоит из двух камер, одна из которых располагается в паховом канале, а другая — в подкожной клетчатке.
4. Осумкованная паховая грыжa, hernia inguino-encystica (грыжа Купера).При осумкованной грыже имеется два грыжевых мешка, заключенных один в другой.
5. Околопаховая грыжа, hernia parainguinalis.Грыжа выходит из пахового канала в подкожную клетчатку не через его наружное отверстие, а через какую-либо щель в апоневрозе наружной косой мышцы живота.
источник
Перед операцией следует опорожнить мочевой пузырь. Положение больного — на спине.
Обезболивание — местная анестезия; у детей предпочтительнее наркоз.
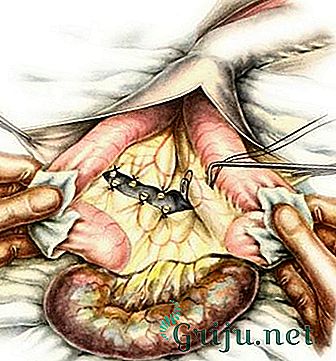
Техника операции (рис. 147). Разрез кожи проводят на один поперечный палец выше и параллельно паховой связке от наружного отверстия пахового канала до наружной трети пупартовой связки. Рассекают кожу, подкожную клетчатку, поверхностную фасцию и ее lamina profunda. Апоневроз наружной косой мышцы живота разрезают по желобоватому зонду, введенному через наружное отверстие пахового канала. Выделяют грыжевой мешок, имеющий беловатый цвет. Осторожно отделяют мешок от семенного канатика, так как они находятся под одной оболочкой — f. Spermatica interna. Грыжевой мешок вскрывают и его содержимое вправляют в брюшную полость. В районе шейки мешок прошивают и перевязывают, отсекая его на 1,5—2 см выше лигатуры. При ущемленной грыже, чтобы не ускользнуло содержимое грыжевого мешка, его выделяют и рассекают до вскрытия ущемляющего кольца. Удерживая ущемленные органы, разрезают кольцо, ущемляющее грыжевой мешок и его содержимое. Рассекают грыжевой мешок и в зависимости от состояния ущемленных органов (петель кишки, сальника) либо вправляют их в брюшную полость, либо удаляют нежизнеспособные участки. При этом Н. И. Блинов рекомендует приводящий участок кишки отсекать на расстоянии 25—30 см от места некроза, а отводящий — на 15—20 см. Грыжевой мешок удаляется обычными приемами.
Рис. 147. Операция при паховой грыже.
I — разрез на передней брюшной стенке; II — показана линия разреза апоневроза наружной косой мышцы живота; III — грыжевой мешок выделен; IV — грыжевой мешок вскрыт; V — грыжевой мешок перекручен в области шейки и прошивается; VI — грыжевой мешок отсечен; 1 — апоневроз наружной косой мышцы живота; 2 — семенной канатик; 3 — грыжевой мешок; 4 — петля кишки; 5 — культя мешка.
Способы пластики канала разнообразны. Одни основаны на укреплении задней стенки пахового канала (способ Бассини), другие — на укреплении его передней стенки (Жирар, С. И. Спасокукоцкий и др.).
Способ Бассини. Семенной канатик выделяют на протяжении пахового канала и приподнимают на марлевой полоске. Под канатиком 3—5 швами подшивают нижние края внутренней косой и поперечной мышц живота к паховой связке. Канатик укладывают на упомянутые мышцы, представляющие теперь заднюю стенку пахового канала. Узловыми швами соединяют края рассеченного апоневроза наружной косой мышцы живота. При этом оставляют отверстие, пропускающее кончик мизинца, для прохождения семенного канатика. Малое отверстие ущемляет канатик. Накладывают кетгутовые швы на фасции и шелковые — на кожную рану. Способ рекомендуется при прямых паховых грыжах.
Способ С. И. Спасокукоцкого. Поверх семенного канатика верхний лоскут рассеченного апоневроза наружной косой мышцы живота вместе со свободными краями внутренней косой и поперечной мышц живота подшивают 4—5 узловыми швами к паховой связке. Швы у внутреннего края при их затягивании не должны ущемлять семенной канатик. Поверх созданного шва накладывают нижний лоскут рассеченного апоневроза и укрепляют узловыми швами — создается дубликатура листков апоневроза наружной косой мышцы живота. Способ рекомендуется при косых паховых грыжах.
Рис. 148. Этапы операции пластики пахового канала. I и II — по Бассини, III и IV — по Спасокукоцкому, 1 — внутренняя косая и по перечная мышцы живота; 2 — семенной канатик; 3 — паховая связка; 4 — апоневроз наружной косой мышцы живота.
источник
Лапароскопия – это современный метод эндоскопической хирургии внутренних органов без значительного травматизма как для самих органов, так для тканей, через которые осуществляется вход. В медицине такой метод хирургического вмешательства используется не менее двух десятков лет, с каждым разом закрепляя свой результат высокой эффективностью и низким риском возникновения различных осложнений.
В более узком значении лапароскоп – это специальное медицинское устройство, с помощью которого хирурги в реальном времени имеют возможность проникать внутрь различных полостей организма.
Собственно зонд состоит из нескольких электронных и оптических частей:
- осветительный прибор на конце трубки;
- видеокамера;
- экран с визуальным изображением;
- комплектация манипуляторов.
Так, лапароскопия паховой грыжи – метод, благодаря которому осуществляется проникновение в определенную область тела человека, где изнутри будет видна грыжа.
Данный метод показан любому слою населения. Такой вид операции может проводиться у пожилых, детей, мужчин и женщин. Исключением является лишь маленький ребенок, которому противопоказана общая анестезия.
Видеокамера рассчитана на получение изображения высокого разрешения, что дает возможность врачам рассмотреть интересуемую структуру в наилучшем качестве даже при малейших изменениях.
Первым делом пациент принимает горизонтальное положение на операционном столе. Во время вмешательства пациент должен лежать на спине с необходимой фиксацией суставов.
Выполняется обезболивание. Операция при паховой грыже требует интубационного наркоза с тотальным расслаблением мышечной системы.
Процесс выполнения вмешательства состоит из нескольких стадий:
- На основе имеющейся информации о расположении патологии хирурги специальной трубкой (троакар) делают несколько небольших проколов кожи в месте грыжи. Длина разрезов не больше двух сантиметров. При паховой грыже используется три трубки.
- Спустя несколько минут через один прокол в брюшную полость подают углекислый газ. Бесцветное вещество благодаря своим свойствам расширяет полость живота, давая больше возможностей врачам для исследования брюшины.
- В область пупка вводится первая трубка, куда врачи опускают зонд, имеющий камеру с подсветкой. Эта камера передает видео с изображением выпячивания непосредственно на экраны монитора. Проводится ревизия брюшной полости: сначала врач осматривает и находит грыжевые ворота, а затем, по необходимости, ущемленную часть органа.
- Две остальные трубки вводятся для сечения грыжи. Совершается отделение брюшины от органов отгибающим разрезом.
- Второй трубкой осуществляется зажимание тканей, когда третьей трубкой хирург укрепляет сетку. Это необходимо для плотного прилегания сетчатого имплантата к грыжевым воротам. После этого выполняется ушивание специальными биологическими швами.
Операция по удалению паховой грыжи также проводится методикой комбинированного лапароскопического грыжесечения. Техника выполнения заключается в прошивании и пересечении грыжевого мешка через небольшой разрез там, где располагается грыжа, в то время как собственно пластика осуществляется лапароскопическим доступом. Данный метод применяется в том случае, когда грыжевой мешок в своих размерах большой.
Лечение паховой грыжи комбинированным методом имеет свои преимущества: эта методика сокращает время проведения операции, снижает риск осложнений в мошоночной области.
Несмотря на свою широкую универсальность для всякого человека, данный метод имеет определенные показания.
Когда проводится операция:
- возможность введения общей анестезии (наркоза) пациенту;
- избыточная масса тела больного;
- образ жизни, который связан с тяжелыми физическими нагрузками пациента или профессиональным занятием спортом;
- если пациент настаивает на эстетическом аспекте операции (не желает, чтобы после вмешательства остались шрамы на теле);
- осложнения грыжи;
- необходимость быстрого восстановления после операции.
Операция паховой грыжи лапароскопией противопоказана, если:
- пациент – беременная женщина;
- наличествует инфекция всего организма (сепсис);
- ожирение крайней степени;
- у человека имеются симптомы тяжелых заболеваний сердечно-сосудистой системы.
Удаление паховой грыжи лапароскопией имеет свои преимущества (коих большее число) и недостатки.
Основные плюсы данного метода:
- Риск возникновения послеоперационной грыжи и рецидива сводится к минимуму.
- После оперативного вмешательства пациенту не предстоит долговременная реабилитация.
- Раны быстро заживают, оставляя трудно заметные рубцы.
- Количество осложнений и последствий минимально.
- Метод показан для паховой грыжи у детей.
Минусом лапароскопической операции является то, что она проводится под общей анестезией, которая показана не всем в связи с тяжелым состоянием внутренних органов. Также к недостаткам можно отнести высокую стоимость проведения такого типа грыжесечения.
То, что реабилитационный период после лечения паховой грыжи у мужчин не является продолжительным (а пациент может вернуться домой и приступить к своей профессиональной деятельности), не означает, что его нет вовсе. В первый месяц после вмешательства пациент должен находиться под наблюдением специалиста. Задача последнего заключается в оценке раневых поверхностей и общего состояния излечившегося. Частота посещений врача после операции зависит от операции и ее хода.
Болевые ощущения после хирургических манипуляций исчезнут спустя несколько дней. После того как боль полноценно утихла человек может вернуться к своей обычной деятельности.
Есть ряд рекомендаций, которых больной должен придерживаться:
- Ограничение физических нагрузок не только на мышцы живота, но и на все тело.
- Человек должен проконсультироваться с врачом, если его род занятий связан с силовыми напряжениями. То же касается и спортивных занятий, даже обычной зарядки.
- Диета. Рекомендуется придерживаться дробного приема пищи. Особое внимание следует уделить приему жидкости. В первое время желательно еду тушить, варить и запекать. Также под ограничение попадают острые блюда, соусы, специи. Ежедневно в рацион должны поступать различные витамины.
Лапароскопическое удаление паховой грыжи не является универсальным средством. Всегда существуют различные фоновые условия, которые могут, так или иначе, спровоцировать развитие осложнений.
Лапароскопическая операция грозна такими отягощающими состояниями:
- 1. Гнойно-воспалительные явления в месте наложения швов. Такое состояние определяется наличием бактериальной флоры, как в больнице, так и на разных участках кожи пациента.
- Кровоподтеки из сосудов подкожного слоя.
- Поражения внутренних органов хирургическим инструментарием, что может вызвать воспаление внутренних органов и развитие перитонита.
- Поражение семенного канатика у мужчин. Такое явление может спровоцировать нарушение работоспособности половой системы вплоть до бесплодия.
- 5. У пожилых людей – тромботические явления в сосудах.
источник
Любая современная операция на паховую грыжу, при которой она удаляется безвозвратно, имеет свои преимущества и недостатки. Данная патология является весьма распространенной, особенно среди представителей сильного пола, что обусловлено особенностью анатомического строения пахового канала. У мужчин операция по удалению паховой грыжи осуществляется при помощи разреза кожи или проколов, возникает вследствие дефектов брюшной стенки, провоцирующих выход внутренних органов под кожный покров. Организм женщин менее подвержен появлению подобной патологии, но при ее возникновении требуется срочное лечение.
Многие пациенты интересуются у врачей нужно ли оперировать паховую грыжу, на что получают однозначный ответ, что избавиться от нее можно только с помощью проведения хирургического вмешательства. Существует несколько способов устранения данной патологии, заключающихся в проведении хирургической операции.
Операция грыжесечения проводится в несколько этапов. В зависимости от того как удаляют паховую грыжу — при помощи разреза или прокола, осуществляется нарушение кожного покрова и рассечение жировой клетчатки, после чего выделяется грыжевой мешок. После проведения осмотра грыжевого содержимого, внутренние органы помещаются обратно в брюшную область.
Далее осуществляется прошивание с последующим удалением грыжевого мешка, что завершается пластикой грыжевых ворот.
Пластика осуществляется при помощи стенок брюшной полости или специальных сеток. Окончательным этапом операции является ушивание разреза или проколов.
Лапароскопическая операция является наиболее эффективным и менее травматичным способом лечения. Грыжа полностью удаляется, исключая возникновения рецидивов. Другое название данной методики — эндовидеохирургическая коррекция. Проводится процедура удаления грыжи при помощи лапароскопа, благодаря которому хирурги могут изучить выпячивание изнутри и избавиться от патологии без вскрытия и разрезов слоев кожного эпидермиса.
Операция по удалению паховой грыжи лапароскопическим методом позволяет избавиться от выпячивания практически не оставив следов на коже. Суть данной методики заключается в проведении манипуляций по удалению и зашиванию выпячивания при помощи лапароскопа. Брюшной дефект в области паха ушивается герметизирующим швом, что предотвращает повторное появление выпячивания.
Преимущества данной методики:
- Быстрое восстановление поврежденных тканей;
- Отсутствие рубцов;
- Минимальные риски развития осложнений;
- Малая вероятность появления хронического болевого синдрома.
Недостатками данного способа удаления грыжи в паховой области является индивидуальная непереносимость используемых препаратов или общего наркоза.
Стоимость этой процедуры высокая, можно сказать, что лапароскопия является самой дорогой операцией, при помощи которой можно навсегда удалить паховую грыжу.
Инновационная пластика паховой грыжи по Лихтенштейну (аллопластика) представляет собой «золотой стандарт» в проведении грыжесечения. Данная процедура включает в себя пластику пахового канала, которая не сопровождается натяжением тканей. Аллопластика паховой грыжи проводится при помощи использования аутотрансплантатов кожи и твердой мозговой ткани, полимерных имплантатов, изготовленных из политетрафторэтилена, полиэстера или полипропилена. В последнее время широко используются композитные сетки, в составе которых имеются рассасывающиеся полимеры, стимулирующие процесс регенерации тканей.
Фиксация имплантата по методике Лихтенштейна проводится за счет аналогичной по составу нити или полимерных сеток, которые не требуют закрепления. Данный эффект достигается при помощи увеличения веса и толщины имплантата или специальных химических веществ, которые образуют физико-химические сцепления с тканями.
Современное оперирование паховой грыжи по методу Лихтенштейна обладает следующими преимуществами:
- Рецидив заболеваний отмечается среди 5% прооперированных;
- Ранний послеоперационный период сопровождается слабыми болевыми проявлениями;
- Короткий период восстановления;
- Возможность проведения процедуры под местной анестезией;
- Использование несложной хирургической техники.
Удаление грыжи паховой области при помощи данной методики также обладает некоторыми недостатками, которые заключаются в высоких рисках повреждения нервных окончаний и большой вероятности возникновения хронической боли. После проведения данной операции возможно появление простатита или опущения матки и общих раневых осложнений (гематом, нагноений и воспалительных инфильтратов).
После того как поставлен диагноз, подготовка к операции проводится, как можно раньше. На протяжении подготовительного периода в обязательном порядке рекомендуется:
- Сдать общий анализ крови и биохимию;
- Пройти ЭКГ, УЗИ и рентген грудной клетки;
- Пройти общее обследование;
На протяжении 2-3 недель перед проведением операции необходимо ограничить курение, прием лекарственных препаратов, наркотических средств и алкоголя. За 8 часов до процедуры запрещено принимать пищу, так как это может помешать хирургическому удалению грыжевого выпячивания в паховой области. Мочевой пузырь и кишечник должны быть опорожненными, что позволит избежать предоперационных клизм.
Последствия после операции на паховую грыжу практически исключаются. Она проводиться только профессиональным хирургом, что позволяет предотвратить возникновение рецидивов. Наиболее частым осложнением после хирургической процедуры является нагноение операционных ран, что способствует увеличению периода реабилитации и повышает вероятность возникновения рецидива заболевания.
Амбулаторный период длиться от 7 до 10 дней, а выписка из стационара зависит от выбора анестезии. Если удаление грыжи проводилось под общим наркозом, то пациент выписывается только на следующие сутки после проведения процедуры. Оперирование под местным наркозом требует всего пару часового нахождения под присмотром хирурга. После выписки пациент должен посещать хирурга, который проводил операцию, на протяжении недели для осуществления перевязок и консультирования по поводу корректировки назначений в соответствии с состоянием здоровья прооперированного.
источник
Паховая грыжа — патология, для которой характерно выпячивание содержимого брюшной полости в паховый канал. Лечение редко проводят консервативными методами — только на начальных стадиях развития и при отсутствии сопутствующих осложнений. Чаще же такие меры играют лишь вспомогательную роль, а основным лечением становится хирургическое вмешательство.
Само по себе наличие выпячивания уже служит поводом к проведению операции. Исключение составляют только невозможность оперативного вмешательства в принципе по факту наличия других патологий.
Показания к незамедлительному грыжесечению обусловлены рядом факторов, которые влекут за собой угрозу жизни и здоровью больного. К ним относят:
- ущемление;
- спаечные образования в брюшине;
- непроходимость кишечника при обтурации кишечника злокачественными новообразованиями;
- рецидивное проявление грыжи после перенесенного оперативного вмешательства;
- невозможность вправления грыжевого мешка;
- вероятность разрыва грыжевых ворот;
- выпячивание в области рубцевания после предыдущей операции.
При плановой терапии лечащий врач сопоставляет оправданную пользу с факторами риска в индивидуальном порядке.
Плановая герниопластика зачастую переносится хорошо, но при этом выделяют случаи, когда жить с патологическим выпячиванием безопаснее, чем проводить вмешательство.
Противопоказания к герниопластике обусловлены наличием болезней разной этиологии, особыми состояниями и индивидуальными особенностями каждого пациента.
Как противопоказания выступают следующие пункты:
- беременность (операцию грыжесечения откладывают на послеродовой период);
- возрастные показатели свыше 70 лет;
- сепсис;
- сердечную и почечную недостаточность;
- легочные патологии;
- нарушения свертываемости крови;
- инфекционные заболевания;
- гипоксию органов и нарушения обменных процессов (терминальные состояния);
- шоковые состояния;
- цирроз печени и сопутствующие ему нарушения функциональности органов.
Современная медицина знает 300 вариаций хирургического воздействия при лечении болезни. Такие возможности хирургии сводят противопоказания и риски к минимуму даже для тяжелобольных. Вид процедуры в каждом конкретном случае подбирает только врач, исходя из данных анамнеза.
Перед проведением герниопластики пациент проходит полное медицинское обследование, которое включает в себя:
- лабораторные анализы крови;
- обследование на наличие инфекций, в том числе ВИЧ;
- коагулограмму;
- определение группы крови и резус-фактора;
- общий анализ мочи;
- УЗИ брюшной полости с целью выявления ущемления и других патологий;
- ЭКГ;
- сбор сведений в анамнезе на наличие хронических болезней;
- по необходимости проводится антигистаминная подготовка.
Перед проведением вмешательства назначают очищающую клизму и за 8 часов до грыжесечения пациенту уже запрещен прием пищи.
При повышенной возбудимости пациенту дают транквилизаторы или вводят снотворное за сутки перед процедурой.
Медицинская подготовка происходит еще и посредством гигиенических процедур: место локализации начисто выбривают и санируют. Из полости рта удаляют съемные протезы, а также снимают контактные линзы.
Вид наркоза подбирает анестезиолог индивидуально, исходя из клиники заболевания, который может быть местным, общим или региональным.
От выбора вида герниопластики зависят косметический эффект и вероятность рецидива в каждом конкретном случае. Но основной акцент при выборе вмешательства делают на разновидности и тяжести течения заболевания.
Натяжной способ — классика хирургии, которая активно применяется по сей день. Суть метода основана на вправлении органов брюшины посредством открытого доступа к пораженному месту.
Дальнейшие действия — сшивание краев обычным хирургическим швом. При таком виде процедуры натягиваются мышечные структуры пахового канала. Главный недостаток — дискомфорт, болевой синдром и возможность рецидива.
Ненатяжной метод подразумевает внедрение трансплантатов на пораженное место. Трансплантат представляет собой полимерную сетку, неактивную по отношению к тканям человека. Такая сетка хорошо приживается, а процедура имеет минимальную травматичность, чем и обусловлена популярность метода, известного как метод Лихтенштейна.
Такой хирургический прием сводит риск возникновения рецидивов и осложнений к минимуму.
Лапароскопический (эндоскопический) метод — самый щадящий. Проводят такую процедуру посредством трех проколов в паху, в которые внедряется зонд для отслеживания хода операции, а сами действия проводят микрохирургическими инструментами.
Эндоскопическим способом производят как ушивание, так и внедрение синтетической сетки. Основной плюс такой процедуры — косметический эффект и минимальная болезненность, минус — длительность проведения и невозможность применения при больших размерах патологии.
Лазерная хирургия — новое направление в медицине, для которого характерна минимальная болезненность, бескровность, косметический эффект и быстрое восстановление.
Суть метода заключена в «выпаривании» жидких субстанций лазером для удобства вправления органов брюшины и «спаивание» краев пораженной мышечной структуры.
Гендерная принадлежность играет решающую роль в причинах и вероятности появления, а также в терапии болезни.
Мужчины чаще подвергаются такому заболеванию. Это обусловлено особенностями анатомического строения (наличием так называемого влагалищного отростка), в силу которых часто паховой грыже сопутствует пахово-мошоночная патология. В содержимое образованного мешка чаще попадают: сальник и органы брюшины.
Хирургия у мужчин проводится всеми доступными способами, с минимальными рисками для здоровья.
Женщины меньше склонны к появлению патологического выпячивания, в отличие от мужчин. У них отсутствует влагалищный отросток, а органы малого таза имеют постоянное место локализации с момента зарождения. При этом в область грыжевого мешка такие органы все же попадают.
Чаще патология дает о себе знать в послеродовой период. Преимущественно она имеет шарообразную форму и носит двусторонний характер. Женщинам подходят любые методы хирургии, но исходя из индивидуальных показаний.
В детском возрасте болезнь тоже встречается, с такой же вероятностью, что и у взрослых (у мальчиков — чаще).
Обратите внимание! Статистические сведения говорят о соотношении патологического выпячивания у мальчиков следующее: в 50% случаев грыже подвергается правая сторона, и только в 10% — левая.
При отсутствии ущемления патология не оперируется у детей младше 5-летнего возраста. Терапию осуществляют при помощи вспомогательных мер — бандажей. Часто слабость брюшной стенки по достижению ребенком 5 лет проходит сама и не требует хирургического вмешательства.
Среди описанных выше методов, минимальный риск возникновения рецидива принадлежит ненатяжным видам хирургии как при открытом способе ведения операции, так и при лапароскопическом.
Высокая же рецидивность натяжной пластики обусловлена большой травматичностью мышечных структур, что часто влечет за собой их разрыв. Также не исключают и повторное выпячивание в зоне рубцевания.
При лапароскопическом методе, как уже было сказано, риск рецидива появляется в случае большого размера грыжевых ворот и значительного объема грыжевого мешка.
В остальных случаях процедура проходит успешно и в течение недели происходит переход к реабилитационному периоду.
Во избежание возникновения рецидива и осложнений, пациенту накладывают ряд ограничений касательно физических нагрузок и питания.

Диета в послеоперационный период предусматривает минимизацию продуктов, которые провоцируют образование газов, вздутие живота и запоры. Таким способом избегают расхождения швов.
В первые дни рекомендуют употреблять только постные овощные супы и блюда, приготовленные на пару. Среди напитков отдают предпочтение киселям и компотам.
Ношение бандажа также является обязательным в реабилитационный период. Оптимальные сроки ношения — до заживления швов.
Далее бандаж снимают, чтобы избежать еще большего ослабления брюшной стенки. Но самостоятельно назначать или отменять ношение бандажа нельзя, этот вопрос согласовывают с лечащим врачом.
Физические нагрузки запрещены в первые две недели после проведения процедуры. В дальнейшем ЛФК рекомендуют для укрепления мышц пресса.
Среди популярных упражнений: «Ножницы», «Велосипед», подтягивания ног к животу, и попеременные махи на уровне 20-30 см от пола.
Хирургическая терапия болезни предусматривает нарушение целостности тканей, но возможности современной медицины сводят риск рецидива, противопоказания и угрозу здоровью пациента к минимуму. Большую роль играют опыт и квалификация хирурга, но ряд факторов, влияющих на исход операции, зависит и от пациента. Соблюдение врачебных предписаний в до- и послеоперационный период благоприятно содействует терапии паховой грыжи и ускоряет сроки выздоровления.
источник
Операция паховой грыжи у мужчин — единственный эффективный метод лечения заболевания, консервативные способы лишь временно облегчают состояние пациента. Существует несколько типов операций, каждая из которых имеет свои преимущества и недостатки.
Операция паховой грыжи у мужчин — единственный эффективный метод лечения заболевания, консервативные способы лишь временно облегчают состояние пациента.
Операция мужчинам показана при следующих патологиях и состояниях:
- Наличии грыж крупных размеров. При отсутствии осложнений вмешательство проводится в плановом порядке.
- Возникновении неприятных симптомов — боли в животе, задержка каловых масс, чувство тяжести в паховой области.
- Невправимости. Связана с формированием спаек между стенками грыжевого мешка и органами, выпадающими в его полость. Размеры грыжи при этом перестают уменьшаться при изменении положения тела. Осложнение не считается опасным для жизни, поэтому операция проводится в плановом порядке.
- Воспалении содержимого грыжевого мешка. Опасно для жизни развитием перитонита и сепсиса.
- Копростазе. Развивается при выпадении петель толстого кишечника. Накопление твердых каловых масс способствует развитию непроходимости кишечника.
- Ущемлении. Считается самым опасным осложнением, развивающимся при резком сужении грыжевых ворот. Так как состояние способно привести к некрозу тканей, хирургическое вмешательство выполняется в экстренном порядке.
Операция мужчинам показана при боли в животе.
Операции при паховых грыжах выполняются следующими способами:
- Открытым. Доступ к грыжевому мешку осуществляется через длинный разрез на передней брюшной стенке и в паховой области. Направлено вмешательство на возвращение внутренних органов в правильное положение. Ткани, образующие грыжевые оболочки, отсекаются, ворота — сшиваются. Операция отличается длительным восстановительным периодом и высоким риском осложнений.
- Лапароскопическим. Проводится под местным наркозом с помощью специальных инструментов, которые вводятся через небольшие разрезы. Видеокамера, вводимая в брюшную полость, позволяет полностью контролировать ход вмешательства. Операция дает возможность одновременного перекрытия внутренних отверстий паховых и бедренных каналов. Риск развития осложнений минимален, частота рецидивов не превышает 2%. Лапароскопическая герниопластика — сложная процедура, требующая применения дорогостоящего оборудования.
Лапароскопия проводится под местным наркозом с помощью специальных инструментов, которые вводятся через небольшие разрезы.
Наиболее распространенными открытыми методиками являются:
- Метод Боброва-Жирара. Подразумевает перевязку и отсечение грыжевого мешка с дальнейшим сшиванием краев наружной и внутренней косых мышц.
- Операция Бассини. Представляет собой укрепление задней части пахового канала путем подтягивания семенного канатика и подшивания косой и поперечной мышц к пупартовой связке.
- Герниопластика по методу Шоулдайса. Натяжная операция используется при грыжах больших размеров. Задний отдел пахового хода укрепляют посредством удвоения поперечной мышцы и ушивания наружного апоневроза.
- Операция Постемпского. Заключается в устранении пахового канала и межпахового промежутка с созданием хода с другим направлением.
- Аллопластика по Лихтенштейну. Ненатяжная операция подразумевает перекрытие грыжевых ворот специальной сеткой.
Порядок проведения открытых операций включает постановку общего наркоза.
Порядок проведения открытых операций включает следующие этапы:
- постановку общего наркоза;
- рассечение тканей, расположенных в области выпячивания;
- выполнение длинного разреза на передней брюшной стенке;
- послойное отделение мягких тканей;
- осмотр содержимого грыжевого мешка (помогает определить жизнеспособность тканей);
- резекцию пораженных участков кишечника (проводится при наличии признаков некроза);
- возвращение органов в правильное положение;
- ушивание грыжевых ворот или укрепление ослабленных тканей сеткой;
- наложение швов на операционные раны.
Эндоскопия при паховой грыже включает следующие этапы:
- введение оснащенного видеокамерой лапароскопа через прокол, располагающийся в области пупка;
- введение хирургических инструментов через другие проколы;
- вправление внутренних органов в брюшную полость под контролем лапароскопа;
- устранение грыжевых ворот посредством установки импланта;
- установку дренажа.
Эндоскоп иногда вводят в предбрюшинное отверстие, манипуляции совершаются между слоями брюшных мышц без рассечения стенки.
Плановая операция грыжесечения не проводится:
- при крупных грыжах у пациентов пожилого возраста при наличии патологий дыхательной, пищеварительной и выделительной систем;
- при циррозе и раке печени, сочетающихся с портальной гипертензией;
- при асците (накоплении большого количества жидкости в брюшной полости);
- при увеличении печени и селезенки;
- при варикозном расширении вен сосудов пищевода и кишечника;
- при декомпенсированном сахарном диабете;
- при острой почечной недостаточности;
- при онкологических заболеваниях на поздних стадиях;
- при инфекционных поражениях кожных покровов.
Подготовка к операции включает несколько этапов. Первый начинается за месяц до вмешательства и включает:
- Правильное питание. Повышает выносливость организма, что дает возможность легко перенести процедуру. В рацион включают нежирное мясо, свежие овощи и фрукты.
- Отказ от приема антикоагулянтов. Препараты повышают риск возникновения кровотечений.
- Улучшение физической формы. Полезны умеренные физические нагрузки, повышающие тонус мышц.
- Исключение вредных привычек.
За неделю до грыжесечения:
- снижают калорийность суточного рациона;
- принимают антигистаминные препараты, минимизирующие риск возникновения аллергических реакций;
- сдают общие анализы крови и мочи;
- проходят УЗИ грыжевого мешка и брюшной полости.
- отказываются от приема пищи;
- удаляют волосы в паховой области;
- ставят очистительную клизму;
- приобретают послеоперационный бандаж;
Перед поступлением в операционный блок:
- снимают зубные протезы и контактные линзы;
- повторно ставят клизму;
- надевают компрессионные чулки, предотвращающие тромбоз вен нижних конечностей;
- посещают туалет.
Во время и после грыжесечения возникают:
- Сильная боль. Наблюдается в ранний послеоперационный период. Устраняется путем введения обезболивающих средств.
- Гематомы (уплотнения, являющиеся последствием подкожного кровоизлияния).
- Травмирование внутренних органов, яичек, семенного канатика. Требует повторного хирургического вмешательства.
- Инфицирование шва. Сопровождается покраснением, отеком и нагноением тканей. Для лечения используются антибиотики широкого спектра действия.
Сильная боль наблюдается в ранний послеоперационный период. Устраняется путем введения обезболивающих средств.
Реабилитационный период длится 4-6 недель. В это время исключают любые физические нагрузки, в т. ч. секс и поднятие тяжестей. В первые дни после операции регулярно меняют повязки, рану содержат в чистоте и сухости. После выписки из стационара пациент должен питаться отварной и приготовленной на пару едой, чаще отдыхать, больше времени проводить в лежачем положении. Ношение бандажа помогает предотвратить рецидив грыжи, способствуя нормальному течению процесса заживления.
Кроме того, необходимо регулярно посещать хирурга и терапевта.
Подробнее о периоде восстановления, после удаления паховой грыжи читать тут.
Иван, 40 лет, Москва: «Долгое время имел крупную паховую грыжу, которая мешала нормально жить и работать. Пытался облегчить свое состояние физическими упражнениями, массажем, ношением специальных приспособлений. Однако грыжа не исчезала и не уменьшалась в размерах. Появление болевого синдрома заставило обратиться к врачу, который посоветовал ненатяжную операцию. Грыжевое отверстие перекрыли сеткой, из-за чего выпадение органов прекратилось. Единственным недостатком операции считаю наличие рубцов на коже».
Сергей, 50 лет, Казань: «Небольшая паховая грыжа имелась более 5 лет, особых беспокойств не доставляла, однако при проведении медосмотра врач посоветовал сделать операцию. Выбрали лапароскопическое вмешательство. Сдал все необходимые анализы, прошел УЗИ и начал готовиться к вмешательству. Процедура проводилась под общим наркозом, проколы делались лазером. После операции в стационаре находился 2 суток, сильных болей не испытывал, не возникло и отдаленных осложнений. Грыжа с тех пор не беспокоит уже 2 года. Единственный недостаток метода — высокая цена».
источник
В современном медицинском мире считается, что операция по удалению паховой грыжи у мужчин – единственный способ избавиться от проблемы с минимальными рисками для здоровья. Из статьи вы узнаете, как выглядит паховая грыжа, о ее разновидностях и о современных методах хирургического лечения. Ознакомитесь с информацией по особенностям реабилитационного периода, посмотрите фото и видео материалы по теме.
Паховая грыжа встречается у мужчин чаще, чем у женщин. Это объясняется особенностями анатомического строения тела. Паховый канал женщины имеет вид щели, обладает укрепленными стенками, потому выпадение органа из брюшной полости затруднено. У мужчин, наоборот, паховый канал в сечении имеет форму треугольника. При ослаблении тканей брюшной стенки внутренние органы имеют большую вероятность покинуть границы брюшной полости.
Установлено, что причинами образования паховой грыжи становятся:
- поднятие тяжестей при неправильном положении тела;
- погрузочно-разгрузочные работы без использования укрепляющего бандажа;
- врожденная или приобретенная слабость тканей брюшной стенки;
- повышение внутрибрюшинного давления;
- дефекты брюшинно-промежностного апоневроза.
Наибольшую роль имеет наличие дефектов или дистрофия волокон прямой и косой мышц живота. Именно в этом месте органы, находящиеся в брюшной полости, могут выйти за пределы анатомического расположения и вызвать паховую грыжу у мужчин.
Паховые грыжи у мужчин классифицируются по расположению грыжевого канала и стадии. В зависимости от того, какому типу принадлежит патология, хирург выбирает оптимальную тактику операции по удалению паховой грыжи у мужчин.
Косая паховая грыжа встречается у мужчин любого возраста, включая детский. Для патологии характерно выпадение внутренних органов вдоль кровеносных и лимфатических сосудов, а также семенного канатика и семявыводящих каналов. В зависимости от стадии развития косую паховую грыжу принято разделять на следующие виды:
- начальная – формирование грыжевого мешка, начало выпадения органа через грыжевой канал;
- канальная – участок кишечника или иной орган занимает весь грыжевой канал, но не выходит за пределы грыжевых ворот;
- сформировавшаяся – собственно косая паховая грыжа, имеющая канал, грыжевые ворота и грыжевой мешок, заполненный выпавшим органом или его частью.
Косая паховая грыжа у мужчин может иметь врожденный и приобретенный характер.
Прямая паховая грыжа встречается, чаще всего, у мужчин в возрасте старше 40 лет. Для развития патологии необходимо ослабление мышечных волокон и выпадение органа вне расположения семявыводящего канала.
Эту методику применяли врачи в прошлом веке. Сейчас натяжная герниопластика применяется крайне редко, только в случае, если другие методы хирургического вмешательства невозможны по каким-либо причинам.
Суть операции заключается в следующем:
- хирург делает надрез на грыжевом мешке и осматривает его содержимое;
- при необходимости сальник удаляется, а выпавший орган вправляется обратно в брюшную полость;
- ворота паховой грыжи зашиваются – врач накладывает швы на натянутые прилегающие ткани;
- затем грыжевый мешок иссекается, накладываются внешние швы.
При выполнении этой операции нарушается кровообращение в натянутых тканях. Недостаток питательных веществ приводит к атрофии мышечных тканей, наложенные швы истончаются и со временем разрываются. Ослабленная брюшная стенка не в состоянии удержать орган на анатомическом месте, потому спустя разное время после операции паховая грыжа у мужчины появляется вновь. К сожалению, по количеству рецидивов натяжная герниопластика занимает лидирующие позиции.
Другой недостаток этого вида вмешательства – длительность реабилитационного периода. Травмирование тканей приводит к тому, что мужчина на протяжение нескольких недель испытывает дискомфорт, а в некоторых случаях – боли. После натяжной герниопластики пациент может находиться в стационаре до двух недель.
В основе этого хирургического метода лечения паховой грыжи лежит использование эндопротезов для закрытия грыжевых ворот и укрепления пахового канала. Врач накладывает современные материалы синтетического или биологического происхождения, благодаря этому организм приспосабливается к эндопротезу и отторжения не происходит.
Операция проводится также, как и в предыдущем способе, но на этапе ушивания грыжевых ворот хирург накладывает специальную сетку. Материал изготовлен с учетом особенностей организма, со временем прорастает тканями и рассасывается. Тем самым достигается эффект армирования: создается прочный каркас, который удерживает выпадающий орган на месте и не дает брюшным тканям расходиться.
В ряде случаев подобная герниопластика может проводится под местным обезболиванием. Это дает преимущество перед другими методами: риск развития осложнений из-за общего наркоза исключается. Малое повреждение тканей позволяет сократить реабилитационный период, уменьшить болезненные и неприятные ощущения. Рецидив паховой грыжи у мужчин наблюдается значительно реже.
Наиболее благоприятно для пациента проходит лапароскопическая операция по удалению паховой грыжи. Особенностью этого вида хирургического вмешательства является применение эндоскопического оборудования.
Врач делает несколько проколов на коже пациента. Через один в грыжевой мешок осторожно вводится эндоскоп. Это медицинский прибор, оснащенный видеокамерой и источником искусственного освещения. Полученное изображение передается на монитор, расположенный в поле зрения хирурга. Врач имеет возможность более детально рассмотреть грыжу, при манипуляциях меньше травмируются ткани. Операция проводится с помощью специальных хирургических инструментов, которые вводятся в другие проколы.
Преимущества лапароскопии паховой грыжи:
- на месте проколов остаются малозаметные шрамы;
- сокращается срок реабилитации до 2-3 дней;
- в послеоперационном периоде боли практически нет.
Кроме того, при этом подходе практически не бывает рецидивов.
Из недостатков хирурги отмечают необходимость применения общего наркоза, сопряженного с нагрузкой на организм. По этой причине лапароскопия паховой грыжи не назначается пожилым пациентам, а также людям, имеющим противопоказания к общему наркозу.
Предоперационные мероприятия при удалении паховой грыжи такие же, как и в других случаях хирургического вмешательства.
- Сдача анализов крови и мочи.
- Инструментальное обследование – ЭКГ, УЗИ грыжи, рентгенография и другие методы;
- Обследование с целью выявления возможной аллергии к препаратам, в том числе к анестетикам.
На этапе предварительного обследования врач убеждается в отсутствии противопоказаний к операции. Если факторов, способных помешать хирургическому лечению нет, назначается дата проведения вмешательства. В случаях с ущемленной паховой грыжей операция проводится в экстренном порядке, в других ситуациях может быть назначен курс антибиотиков для уменьшения вероятности инфицирования.
Накануне назначенного дня допускается легкий ужин, а в день операции прием пищи и воды запрещен. Пациента предупреждают о необходимости не курить. Непосредственно перед операцией, если есть возможность, нужно принять душ.
После операции по удалению паховой грыжи пациент находится в стационаре. Срок зависит от метода хирургического вмешательства: после лапароскопии паховой грыжи необходимо наблюдение в течение двух – трех дней, после не натяжной герниопластики выполненной открытым способом – до двух недель.
На этом этапе врач контролирует состояние здоровья пациента. При сильных болях назначаются анальгетики, для предупреждения воспалительного процесса – антибиотики. Швы снимаются примерно через неделю после операции, но врач может скорректировать срок в ту или иную сторону при необходимости.
Физические нагрузки ограничиваются на срок до полугода, в зависимости от метода операции по удалению паховой грыжи у мужчин. Заниматься тяжелым физическим трудом и поднимать тяжести запрещено. Нагрузка должна увеличиваться постепенно, в соответствии с рекомендациями врача. Для укрепления ослабленных мышц брюшной стенки необходимы специальные физические упражнения.
Особое внимание нужно уделить питанию. После операции организм особенно нуждается в питательных веществах, поэтому ежедневный рацион должен быть правильно сбалансирован. В первый день прием пищи ограничивается или допускается пить слабый мясной бульон. На второй день можно кушать супы с крупами, картофельное пюре, протертые жидкие каши.
Особенности рациона в последующие дни смотрите в таблице.
Разрешенные продукты и блюда
Запрещенные продукты и блюда
- белые сухари;
- нежирные сорта мяса и рыбы;
- кисломолочные продукты;
- творог;
- овощи и фрукты за исключением запрещенных;
- некрепкий чай;
- некислый сок.
- хлеб или хлебобулочные изделия;
- виноград, яблоки, чернослив, вишня;
- молоко в любом виде, включая молочные каши;
- фасоль, горох и другие бобовые;
- газированные напитки и алкоголь;
- капуста, спаржа, кукуруза;
- крепкий кофе.
Если сомневаетесь в том, разрешен ли тот или иной продукт – спросите врача. Помните, что соблюдение диеты в послеоперационном периоде после удаления паховой грыжи – важный фактор, уменьшающий вероятность осложнений.
Хирургическое вмешательство всегда сопровождено риском осложнений. Операция по удалению паховой грыжи тоже имеет вероятность подобных последствий. Наиболее частыми из них являются:
- повреждение семенного канатика;
- образование гематомы из-за открывшегося кровотечения;
- повреждение кишечника, бедренного сустава;
- водянка яичка;
- рецидив грыжи.
В большинстве случаев осложнения возникают из-за неопытности хирурга либо по причине отсутствия необходимого медицинского оборудования. Часто в появлении неприятных последствий виноваты сами пациенты, нарушающие предписания врача. Чтобы снизить риск развития осложнений после операции по удалению паховой грыжи – обращайтесь к квалифицированным врачам. Помните, что желание сэкономить неуместно по отношению к своему здоровью.
Считается, что при паховой грыже прогноз условно-благоприятный. Это означает, что если мужчина не стал затягивать с посещением врача и сделал операцию на начальном этапе формирования грыжи, то вероятности осложнений практически нет. В противном случае возникает риск развития защемления, последствия которого непредсказуемы.
источник
Операция по паховой грыже у мужчин на сегодняшний день достаточно распространена. Такой хирургический метод лечения позволит полностью избавиться от заболевания, даже на поздней стадии его развития. Грыжа сопровождается выпадением части органа брюшной полости в паховый канал. Этот недуг может быть врожденным или приобретенным.
Операция при паховой грыже у мужчин – это радикальные меры, которые предпринимаются тогда, когда консервативное лечение и физиотерапия не дает желаемого результата. У пациента с таким диагнозом в паховую область выпадают петли кишечника, сальник или мочевой пузырь. Грыжа может быть разной формы и типа – прямая, косая, с осложнениями и без.
Медики выделяют несколько факторов, которые могут спровоцировать развитие данного недуга. К ним можно отнести:
- Увлечение тяжелыми физическими упражнениями, которые приводят к сильному физическому напряжению мышц живота.
- Тяжелая физическая работа, связанная с подъемом тяжестей.
- Патологии кишечника и желудка, которые сопровождаются частыми запорами, вздутием.
- Сильные приступы хронического кашля.
- Механическая травма стенки брюшины, операция на внутренних органах брюшной полости.
- Наследственная слабость мышц или связок в области живота.
У пациентов с паховой грыжей часто возникают приступы боли в животе, тошнота, дискомфорт во время похода в туалет. Основным признаком грыжи является опухоль в паху.
Операция по удалению паховой грыжи у мужчин – это самый эффективный вариант терапии данного заболевания. Консервативные методы лечения помогают только снять неприятную симптоматику и остановить увеличение выпячивания. Однако полностью избавиться от грыжи можно только при помощи хирургической операции.
Некоторых мужчин паховая грыжа не беспокоит до определенного момента, поэтому они нередко затягивают с проведением операции. Делать этого не нужно, так как патология незаметно и стремительно может дать серьезные осложнения, которые потом сложно лечить.
К наиболее распространенным осложнениям данного заболевания можно отнести:
- Формирование спаек между внутренними органами и грыжевым мешком. Это делает невозможным вправление выпячивания на нужное место.
- Развитие острого воспалительного процесса в зоне грыжи.
- Проникновение в грыжевый мешок петель кишечника. В них могут скапливаться каловые массы, что нередко приводит к непроходимости кишечника.
- При увеличении грыжи внутренние органы могут ущемляться. Это приводит к нарушению кровообращения и некрозу.
Если у пациента диагностировали одно или несколько из перечисленных выше осложнений, нужно срочно провести операцию на паховой грыже. В некоторых случаях пациент не успевает должным образом подготовиться, пройти полное обследование. Такое оперативное вмешательство рискованно, но необходимо для спасения жизни.
Операция на грыже у мужчин – достаточно сложная хирургическая процедура, которая проводится под общим наркозом. Плановая или экстренная операция имеет некоторые противопоказания, к которым можно отнести:
- Острая фаза инфекционного недуга.
- Хроническое течение деконпенсированных патологий (заболевания сердца, почек, печени, легких, крови, онкология, сахарный диабет).
- Поздние сроки беременности.
- Сильное ожирение или пожилой возраст.
Чтобы операция на паховой грыже прошла успешно и без каких-либо осложнений, важно правильно подготовиться к такой хирургической процедуре. Обсудите все нюансы такой подготовки со своим врачом. Существует несколько простых рекомендаций, которых медики рекомендуют придерживаться.
- За неделю до операции нужно пройти диагностическое обследование, сдать все необходимые анализы.
- Если у вас есть какие-либо хронические заболевания, их нужно максимально скорректировать. Важно избежать сильного повышения внутрибрюшного давления во время оперативного вмешательства.
- Медик должен обсудить с вами наиболее подходящий и безопасный метод обезболивания.
- Если вы лечитесь антикоагулянтами, прекратите их прием за 5-6 дней до операции.
- Обратите внимание на свой рацион питания. Исключите из меню продукты, которые могут приводить к вздутию живота.
- Непосредственно перед операцией кушать нельзя. Вечером лучше сделать клизму для очистки кишечника.
- В оперируемой области на теле не должно быть растительности. Заранее позаботьтесь о депиляции.
Непосредственно перед проведением хирургической операции пациенту нужно пройти диагностическое исследование – сдать кровь на общий анализ и биохимию, пройти электрокардиограмму, УЗИ, проконсультироваться с хирургом. По результатам такого обследования пациенту подберут подходящие медикаменты и наиболее эффективный метод обезболивания.
В современной медицине терапия паховой грыжи может быть только консервативной или хирургической. При помощи операции можно полностью избавиться от заболевания. Эффективность, период восстановления и осложнения зависят от типа хирургической процедуры. Рассмотрим особенности и преимущества наиболее распространенных методов удаления грыжи.
Герниопластика лапароскопическим методом считается наиболее безопасной и эффективной. Во время процедуры врач делает несколько глубоких проколов, через которые вводится специальное оборудование для удаления грыжи. Набор профессиональных инструментов включает не только манипуляторы, но и подсветку с видеокамерой.
В области выпячивания производится несколько небольших надрезов, через которые вводятся специальные трубки. Троакар располагается ближе к пупку, и через него проходит лапароскоп. Видео транслируется на монитор, поэтому хирург может с легкостью управлять действиями аппарата. Таким способом можно быстро удалит грыжу, вправить мешок.
После окончания процедуры накладывается сетка, которая значительно укрепляет стенки брюшины, и не дает заболеванию снова себя проявить. Операция длится около 60 минут. Восстановление достаточно быстрое, занимает всего несколько дней.
К основным преимуществам лапароскопии при грыже можно отнести:
- Высокая эффективность и защита от рецидива.
- Быстрое восстановление, заживление тканей без рубцевания.
- Минимальные сроки на реабилитацию.
- Защита от развития осложнений.
Лапароскопия, как правило, проводится в частных клиниках. Эта операция платная, но цены могут быть разными. Здесь все зависит от статуса заведения, квалификации докторов, используемого оборудования и анестезии.
Доктор Лихтенштейн предложил простой и быстрый способ удаления паховой грыжи. Во время процедуры применяется укол анестезии в спинномозговой канал. Хирург делает небольшой надрез, рассекая внешние ткани, чтобы получить доступ к грыже. Затем мешок вправляется или отсекается полностью. После таких манипуляций на завершающем этапе устанавливается специальная укрепляющая сетка из полипропилена, которая фиксируется нитями.
В процессе восстановления и заживления материал соединяется с тканями пациента, распределяется максимально равномерно. Завершение реабилитации наступает уже через 1 месяц. Через несколько недель пациент может спокойно жить в обычном ритме.
К главным преимуществам данного хирургического метода можно отнести:
- Практически полное отсутствие осложнений и рецидивов;
- Непродолжительное восстановление;
- Достаточно простая и быстрая технология проведения операции.
Операция по удалению грыжи начинается вполне стандартно – хирург делает разрез, фиксирует отверстие, чтобы получить свободный доступ к грыже. Затем мешок полностью рассекается, органы отделяются от всего лишнего, а затем выполняет пластику. На завершающем этапе процедуры накладываются узловые швы, края разреза плотно закрепляются.
К плюсам операции Бассини можно отнести укрепление уязвимых мест в области паха, практически полное отсутствие рецидивов, осложнений. Однако доверять проведение такой хирургической процедуры нужно только опытным специалистам. Все дело в том, что во время таких манипуляций можно легко повредить мочевой пузырь и другие органы. Пациенту придется потратить довольно много времени на реабилитацию.
По время оперативного вмешательства такого типа хирург перемещает семенной канатик с двух сторон. Медик специально создает отверстие, которое будет служить новым паховым каналом. Прежний канал вместе с мешком удаляется. Такой способ лечения грыжи подходит для пожилых пациентов, у которых мускулатура и ткани брюшной стенки слишком ослаблены.
Натяжные хирургические операции в последнее время применяются довольно редко. Во время такой пластики после удаления грыжи отверстие закрывается тканями пациента. Применение синетических имплантов более эффективно, дает меньше осложнений, предупреждает рецидив патологии.
К недостаткам натяжной пластической операции по удалению грыжи можно отнести:
- Высокий процент рецидивов;
- Большой риск развития серьезных осложнений;
- Боль и дискомфорт после операции и во время реабилитации.
Хирургическая операция проводится под общим наркозом, длится около 2 часов.
Срок реабилитации пациента после операции на паховой грыже зависит от индивидуальных особенностей организма и типа процедуры. После местной анестезии можно отойти за пол дня, а после общего наркоза находиться в больнице придется минимум двое суток. Во время пребывания в стационаре пациент соблюдает постельный режим, придерживается специальной диеты, избегает физического переутомления.
Врач должен присматривать за вами, чтобы контролировать состояние, процесс заживления. Нередко пациентам назначается прием обезболивающих таблеток, антибиотиков, общеукрепляющих витаминов.
Для быстрой реабилитации после операции обязательно придерживайтесь нескольких простых правил.
- Первые несколько недель после операции придерживайтесь специальной диеты. Из ежедневного меню необходимо исключить капусту, бобы, мучное, газированные напитки. Основу рациона должны составлять блюда из отварных или тушеных овощей, нежирного мяса и рыбы, свежие фрукты.
- Месяц реабилитации предполагает ограничение физических нагрузок. Не нужно активно заниматься спортом, поднимать тяжести. Разрешена лечебная физкультура и простая утренняя зарядка.
- Чтобы снизить внутрибрюшное давление, постоянно носите бандаж. Такое изделие должно быть подходящего размера, соответствующего габаритам пациента.
- Регулярно посещайте физиотерапию. Благотворное воздействие воды, тепла и электрического тока на тело позволит быстрее восстановиться и вернуться к привычной жизни. Улучшить кровообращение в тканях поможет легкий самомассаж.
Любая хирургическая операция может иметь осложнения. Такие побочные эффекты зависят от особенностей организма пациента, профессионализма хирурга, выбранной методики. Наиболее распространенными осложнениями после удаления паховой грыжи можно считать:
- Случайное повреждение скальпелем семенного канатика.
- Нарушение семенного нерва.
- Неправильное иссечение грыжи, при которой повреждается часть кишечника.
- Нарушение целостности сустава бедра.
- Проблемы с кровообращением в нижних конечностях.
- Варикоцеле и прочие заболевания яичек.
Дополнительная терапия может понадобиться, если во время операции медик инфицировал рану или у пациента началась аллергическая реакция на анестезию. Швы нужно тщательно обрабатывать, делать перевязки, чтобы избежать нагноения.
источник