Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
В паховой зоне находится большое количество крупных и мелких сосудов, множество нервных волокон, а также один из наиболее важных отделов опорно-двигательного аппарата – тазобедренный сустав.
Потому естественно, что травмы паховой зоны всегда сложные и болезненные, часто с осложнениями. Лечение необходимо начинать немедленно, проводить последовательно и комплексно.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Растяжение паховых связок – достаточно распространенная среди профессиональных спортсменов травма. В быту она встречается реже, но тоже может наблюдаться у людей, чья деятельность связана с физическими нагрузками, или в зимний период, когда учащаются падения на скользкой поверхности.

Чем раньше будет начато лечение при такой травме, тем меньше риск осложнений и больше шансов на быстрое и полное выздоровление.
Поэтому важно знать симптомы растяжения связок в паху, уметь их распознать и вовремя обратиться за медицинской помощью.
Как и было сказано, чтобы лечение было успешным, важно как можно раньше обратиться к врачу. Желательно сразу же, как только замечены характерные симптомы растяжения паховых связок. К ним относятся:
- Хруст при травме или резком движении, отчетливо слышимый в области паха;
- Болевые ощущения ,от очень сильных, до ноющих, тянущих;
- Отечность и припухлость, возникающая через короткое время после травмы на поврежденном участке тела;
- Спустя сутки – нетипичные уплотнения тканей в паховой зоне;
- Спустя двое суток – обширная гематома и увеличение отечности.
Все эти симптомы говорят о том, что помощь медиков необходима. Если наблюдается хотя бы два-три из перечисленных признаков, имеет смысл как можно скорее обратиться в ближайший травмпункт. Там окажут первую помощь и определят дальнейшее лечение.
Различают три степени тяжести растяжения паховых связок.
- Легкая степень. Пациент ощущает дискомфорт, боли и некоторое ограничение подвижности после травмы в той конечности, со стороны которой были повреждены связки. При этом терпеть боль и передвигаться самостоятельно он вполне может.
- Средняя степень. Симптомы выражены более ярко. Боли интенсивные. Скованность движений значительная, появляются гематомы, есть отечность.
- Тяжелая степень. Боли острые, усиливающиеся при малейшей попытке движения. Часто отмечается мышечный спазм, почти сразу образуются отеки и синяки.
При такой травме пострадавшего нужно немедленно доставить в больницу и начать лечение.

Желательно использовать эластичный бинт, но если его нет, подойдет любая плотная ткань, которая окажется под рукой – шарф, платок, полотенце. Пациент должен находиться в состоянии полного покоя.
Для передвижения рекомендуется использовать кресло-каталку или костыли – давать нагрузки на травмированную конечность нельзя.
После того, как первая помощь оказана, нужно доставить потерпевшего в больницу для проведения диагностики и определения дальнейшего лечения.
Если диагностированы признаки растяжения легкой или средней степени, лечение ограничивается консервативными методами. Хирургическое вмешательство, если нет осложнений, обычно не требуется. Лечение состоит из таких методов:
- Обезболивание. В первую очередь устраняется болевой синдром, чтобы обеспечить пациенту комфорт и покой.
- Прием лекарств из группы нестероидных противовоспалительных препаратов. Традиционно назначаются таблетки для приема внутрь и мази или гели с тем же активным компонентом, которые наносят наружно. При подобной травме эффективны также мази с разогревающим действием.
- Если нестероидные препараты оказались бессильны, или же изначально травма очень серьезная, используют препараты, содержащие гормоны. Принимать их нужно строго по схеме, составленной врачом, нельзя ни уменьшать, не увеличивать самостоятельно дозировку, тем более – пропускать прием. Это может иметь самые негативные последствия для здоровья пациента.
Нестероидные противовоспалительные средства при длительном курсе лечения оказывают агрессивное воздействие на органы пищеварения. А гормональные лекарства часто вызывают аллергии и имеют целый ряд противопоказаний. Кроме того, мази с содержанием гормонов нельзя наносить на кожу, если она повреждена, есть открытые раны или ссадины.
Поэтому программа лечения всегда определяется только врачом. Готовность пациента содействовать ускорит выздоровление и сведет к минимуму риск побочных эффектов.
Важно, пока проводится лечение, обеспечить полный покой травмированной конечности, суставу и связкам. Нагрузки должны даваться постепенно, по мере восстановления тканей. Если пострадавший – спортсмен, тренировки временно исключаются полностью. Подвижность допустима, но строго ограничивается.
Большим подспорьем будет использование разнообразных бандажей, ортезов для тазобедренного сустава, а для передвижения – костылей.

ЛФК необходима: только регулярные занятия помогут вернуть подвижность сустава, полностью восстановить функциональность конечности и укрепить мышцы и соединительные ткани, чтобы избежать рецидива. Но даже профессиональным спортсменам, знающим свои возможности и физическую подготовку, нельзя приступать к занятиям самостоятельно.
Любое неосторожное движение, малейшее преувеличение нагрузок может привести к новой травме и свести к нулю все проведенное до этого лечение. Поэтому первые занятия ЛФК всегда проводятся в медицинском учреждении под надзором тренера. Нужно приготовиться к длительному восстановлению – нагрузки будут увеличиваться постепенно.
Лечебная гимнастика дает очень хороший эффект. Но чтобы добиться результата и закрепить его, без осложнений и побочных эффектов, следует запастись терпением и выдержкой.
Такие основные моменты включает базовый курс лечения. Другой подход практикуется, если диагностировано растяжение третьей, самой тяжелой степени. К сожалению, в этом случае не обойтись без хирургического вмешательства. Под общей или местной анестезией врач соединяет разорванные ткани, далее терапия проводится по базовой программе.
Реабилитационный период после операции продлится не один месяц: ведь должны восстановиться не только поврежденные при травме связки, но и подвергшиеся во время операции механическому воздействию мягкие ткани.
Прогнозы при такой травме обычно благоприятные, но все же лучше ее не получать. Регулярные занятия спортом, но при этом разумные нагрузки помогут укрепить мышцы и избежать неприятных моментов.
Паховая грыжа – выпячивание жировой клетчатки, петель тонкого кишечника и других органов, расположенных в нижней части живота, в просвет пахового канала. Патология часто диагностируется у женщин в возрасте старше 40 лет, бывает приобретенной и врожденной. В клинической практике выделяют несколько разновидностей и форм паховой грыжи, которые отличаются этиологическими и симптоматическими признаками, а также требуют различных подходов к лечению.
- Причины возникновения грыжи у женщин
- Чем опасна паховая грыжа – осложнения
- Симптомы и диагностика паховой грыжи
- Лечение паховой грыжи
- Ненатяжная геринопластика
- Натяжная геринопластика
- Внебрюшная эндовидоскопическая герниопластика
- Народные методы лечения паховой грыжи
- Реабилитация и восстановление
Женщины не всегда понимают, чем опасна паховая грыжа и к каким последствиям приводит отсутствие ее своевременного лечения. Именно поэтому осложнения диагностируются у 20% пациенток с таким диагнозом. Между тем, предотвратить их очень просто. Для этого достаточно вовремя распознать признаки заболевания и обратиться к хирургу.
У женщин паховая грыжа образуется чаще всего по причине врожденного или приобретенного ослабления связочного аппарата и мышц, удерживающих матку и другие органы малого таза в физиологически правильном положении. Вызвать такие изменения могут явления, которые увеличивают давление на брюшную стенку в надлобковой части:
- лишний вес;
- наличие беременности или крупных новообразований;
- травмирование паховой области;
- хронические запоры;
- интенсивные нагрузки (поднятие тяжестей).
Однако даже эти факторы срабатывают только в случае выраженного ослабления мышечной стенки брюшины, которое возникает вследствие врожденных дефектов, анатомической слабости мышц, длительного нахождения в стоячем или сидячем положении.
Спровоцировать образование паховой грыжи у женщин могут роды, усиленное натуживание при дефекации, подъем тяжестей. Такие нагрузки приводят к резкому повышению давления внутри брюшной полости, выдержать которое мышечная стенка и связки не в состоянии.
Физический дискомфорт, которым сопровождается образование грыжи в паху у женщин – далеко не самое неприятное явление. Эта патология опасна тем, что в любой момент может произойти ущемление грыжевого мешка. При таком положении дел петли кишечника, а иногда и другие органы, оказываются зажатыми. В результате этого в них прекращается кровоток, начинается голодание тканей.
Ущемление делится на два вида: эластическое и каловое. Симптоматика у обоих видов практически одинаковая, в то время как механизмы их возникновения существенно различаются.
Эластическое ущемление происходит из-за постепенно нарастающего или внезапно возникшего повышения внутрибрюшного давления. При этом происходит более интенсивное выпячивание грыжевого содержимого через щель в брюшине. Странгуляция внутренних органов (сдавливание) провоцирует возникновение интенсивных болей, которые в свою очередь приводят к усилению мышечного спазма. Некроз тканей при таком типе ущемления наступает уже через 2 часа.
Второй тип ущемления провоцирует переполнение выпячивающегося участка кишечника каловыми массами. При нахождении в грыжевом отверстии происходит резкое уплощение отводящей части кишечной петли, в результате чего возникает боль и спазм. Он распространяется на мышцы брюшины и приводит к сокращению грыжевых ворот. Далее картина развивается так же, как в предыдущем случае. Некроз тканей при этом развивается в течение нескольких суток.
Помимо кишечника процесс ущемления может затронуть другие органы. Чаще всего в патологический процесс включаются тонкий отдел кишечника и жировая клетчатка, чуть реже – толстая кишка. В очень редких случаях в грыжевом мешке ущемляются органы мочеполовой системы или слепая кишка.
Симптоматическая картина при паховой грыже четко обозначена, и включает в себя следующие физические и физиологические признаки наличия патологии:
- визуально и тактильно ощутимое выпячивание в нижней части живота слева или справа от лобкового бугорка;
- периодическая болезненность различной интенсивности и продолжительности в паху с иррадиацией в крестцовую или поясничную область;
- расстройства пищеварения в виде метеоризма, запора, «урчания»;
- дизурические расстройства в виде частых позывов к мочеиспусканию, резей и дискомфорта в уретре;
- болезненные менструации.

При возникновении осложнений (ущемления) симптоматика дополняется более выраженными диспепсическими расстройствами: тошнотой, многократной рвотой, интенсивной болезненностью и чувством переполнения кишечника. Кроме того, возникают симптомы вегетососудистого характера в виде слабости, учащенного сердцебиения, побледнения кожных покровов и потливости.
Важно! Возникновение таких симптомов не должно стать поводом к приему анальгетиков и спазмолитиков, так как это может «смазать» симптоматику и усложнит постановку диагноза при обращении к врачу.
Если размер и локализацию грыжевого мешка можно определить методом пальпации, то о его содержимом можно судить только после проведения следующих процедур:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
| УЗИ брюшной полости и органов малого таза; | неинвазивное исследование организма человека |
| Ирригоскопии | рентгенологическое исследование толстой кишки |
| Герниографии | это рентгенологические исследование грыжи. |
Посредством этих диагностических методов врач оценивает существующие риски и решает, как лечить паховую грыжу у женщин в том или ином случае.
Специалисты считают грыжу в паху серьезной патологией, которая в большинстве случаев требует быстрого реагирования. В клинической хирургии существует несколько методов, которыми осуществляется удаление паховой грыжи у женщин. Их главные цели – устранение выпячивания и предупреждение возможного рецидива. В число наиболее эффективных хирургических методов входят:
- ненатяжная герниопластика;
- натяжная герниопластика;
- внебрюшная герниопластика (эндовидоскопия).
Каждый из этих методов имеет ряд преимуществ, которые учитываются при назначении хирургического лечения каждой пациентки.
Ненатяжная геринопластика – метод, который используется для хирургического укрепления стенки грыжевого канала с использованием синтетических материалов. Выполняется она открытым способом или с применением лапароскопа (первый метод предпочтительней, так как в этом случае риск осложнений минимизируется).
Наиболее распространенная методика ненатяжной геринопластики – операция Лихтенштайна. В ходе ее выполнения к апоневрозу в проекции грыжевого выпячивания пришивается протез из полимерного материала, который не вызывает аллергии и не вступает в реакцию с окружающими тканями. Кроме того, материал протеза не подходит для размножения бактерий и не воспринимается иммунитетом как инородный предмет. Благодаря этому максимально снижается риск его отторжения.
Классический способ, которым проводится лечение паховой грыжи у женщин – натяжная геринопластика. Суть хирургического метода состоит в соединении стенок грыжевых ворот методом стягивания и ушивания. Для этого используется кетгут (растворяющаяся хирургическая нить из органического сырья) или полимерный хирургический шовный материал (леска).
Этот метод более дешевый и простой в исполнении, чем предыдущий. Тем не менее, его используют все реже, так как он нередко осложняется рецидивами, а после вмешательства на брюшной стенке образуется рубцовая ткань.
Самый новый метод лечения паховой грыжи внебрюшинная геринопластика относится к ненатяжным хирургическим методам. В отличие от классической ненатяжной геринопластики протез устанавливается в подкожный слой на поверхности живота в проекции грыжевых ворот. Недостаток данного вида терапии всего один – технически сложное выполнение и относительная дороговизна инструментария и хирургических материалов. Из достоинств врачи выделяют снижение до минимума риска осложнений, в том числе образования спаек.
У большинства врачей лечение паховой грыжи народными средствами вызывает скептическую улыбку. По словам специалистов, разнообразные отвары трав и примочки на область грыжевого выпячивания дают кратковременный результат, и могут воздействовать положительно лишь на симптоматические проявления патологии. Известны случаи, когда женщины пытались вылечить грыжу в паху длительным приемом настоя красного клевера, дубовой коры, отваром таволги. Нередко в литературе можно встретить советы по лечению грыжи в паху обмываниями живота яблочным уксусом, компрессами из папоротника и припарками с камфарой.
Согласно статистике, последователи таких способов самолечения чаще других оказываются в операционной с ущемлением грыжи. Именно поэтому врачи рекомендуют сначала обратиться к специалистам. Они еще до проведения операции назначат симптоматические лекарственные препараты, которые более эффективны и безопасны, чем многие народные средства.
Длительность реабилитации после проведенной операции по удалению паховой грыжи у женщин зависит от метода, который применялся. Так, при лапараскопическом или эндовидоскопическом вмешательстве он занимает на порядок меньше времени, чем при натяжной геринопластике.
Для быстрого восстановления и снижения риска осложнений в виде расхождения швов рекомендуется носить бандаж (при паховой грыже у женщин это приспособление также используется для профилактики ущемления грыжи до хирургического вмешательства). Помимо этого, врач может назначить обезболивающие средства.
В целом реабилитация после удаления грыжи в паху делится на несколько периодов:
- Амбулаторный – длится до 10 дней после проведения операции.
- Восстановительный – начинается со 2-3 недели после операции.
- Завершающий – длится от месяца до полугода в зависимости от наличия осложнений и/или рецидивов.
Во время амбулаторного периода восстановления пациентам рекомендуется минимизировать физические нагрузки. Предпочтителен постельный режим с соблюдением щадящей диеты. Восстановительный период подразумевает постепенное повышение физической нагрузки без активного использования мышц брюшного пресса. Именно в этот период рекомендуется носить паховый бандаж.
Заключительный этап реабилитации – создание прочного мышечного корсета. Рекомендуется выполнять следующие упражнения:
- «Ножницы». Выполняется в положении лежа на спине. Ноги приподнимаются по отношению к корпусу на 45 градусов, слегка разводятся в стороны, а затем скрещиваются. Повторять по 507 раз в первые дни, затем количество движений постепенно увеличивают до 15-20.
- «Велосипед» или вращение ногами из положения лежа. Длительность выполнения в первую неделю – около 1-3 минут с последующим увеличением до 5-7 минут за один подход.
- Поднятие выпрямленной ноги назад из положения стоя в коленно-локтевой позиции. На начальном этапе достаточно выпрямлять ногу не полностью, а затем амплитуду взмахов постепенно увеличивают. Количество упражнения на один подход – 3-5 на начальном этапе с постепенным увеличением до 15-20.
Важно! При появлении любого дискомфорта в виде болей, жжения в области рубца или слабости рекомендуется прекратить занятия.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.

Различают большие, средние и малые ягодичные мышцы, каждая из которых несет определенную функцию.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Самой массивной и крупной является большая ягодичная мышца, которая и формирует рельеф и выпуклость этой части тела. Она представляет собой четырехглавые толстые мышцы, которые соединяют позвоночник и таз, с задней частью верхней трети кости бедра.
К функциям большой мышцы можно отнести:
- сгибание и разгибание бедра;
- поворот бедра во внешнюю сторону;
- отведение бедра в сторону и приведение к центру.
Следующая по величине – средняя ягодичная мышца, представляет собой трехглавые мышцы, большая часть которых находится непосредственно под большой ягодичной мышцей. Будучи хорошо проработанной, эта мышца обеспечивает красивую боковую линию бедер.
Средняя мышца отвечает за:
- отведение ноги в сторону;
- поворот бедра внутрь/наружу;
- стабилизирует тело и ноги при движениях – например, при ходьбе.
Самой незначительной по величине является малая мышца ягодиц, располагающаяся непосредственно под средней мышцей. Это плоские трехглавые мышцы, которые принимают участие в таких телодвижениях, как:
- отведение ноги в сторону;
- поворот бедра внутрь/наружу;
- удержание туловища вертикально.
Если боль в ягодице отдает в ногу это достаточно серьезный симптом, который может свидетельствовать о серьезных заболеваниях или патологиях.
При возникновении неприятных ощущений в этой области, вне зависимости от того, какой они силы и продолжительности, необходимо обратиться к врачу.
Ноющая и сильная боль в ягодице отдающая в ногу может быть симптомом или следствием таких заболеваний, как:
- остеохондроз;
- межпозвоночная грыжа;
- радикулит;
- патологии развития опорно-двигательного аппарата;
- артроз;
- нарушения кровообращения в тазобедренном суставе;
- злокачественные опухоли.
Обычно пациенты жалуются на боль в левой или левой ягодице от бедра и вниз вдоль ноги, посередине ягодиц, острую и ноющую, усиливающуюся при физических нагрузках.
Боль в ягодицах, отдающая в ногу, как правило, возникает в поясничном отделе и распространяется ниже.
Это может быть проявлением остеохондроза, радикулита, искривления позвоночника, грыжи и разрыва фиброзного кольца.
Такие же ощущения, но с левой стороны могут иметь абсолютно другую природу, например, переохлаждение или травмы.
Неприятные ощущения между ягодицами обычно вызваны нарушениями со стороны прямой кишки, копчика и органов малого таза.
Такая боль может быть следствием травмы, патологиями костей этого отдела позвоночника или органов малого таза (матка, придатки, мочевой пузырь).
Часто природой боли отдающей в ногу может послужить и неврологические отклонения, стрессы и неспокойный психологический фон.
По интенсивности можно выделить постоянную ноющую, резкую (прострел), усиливающуюся при резких движениях и ослабевающую боль.
Диагностика каждого пациента необходима для точного определения этимологии заболевания, так как симптомы часто совпадают.

Такая боль обычно носит постоянный ноющий характер и усиливается при физических нагрузках и резких движениях. Это сопровождается и другими симптомами – болью в нижней части спины, повышенным тонусом мышц ягодиц, снижение чувствительности в нижних конечностях, слабость мышц голени и другие.
Лечение остеохондроза проводится врачом неврологом на основании жалоб пациента и необходимых исследований (рентген, томография). Назначаются противовоспалительные препараты широкого спектра действия, массаж, физиотерапия.
Острая сильная боль от спины через ягодицы, перемещающаяся в ногу отмечается при грыжах межпозвонковых дисков. Сторона, где ощущения будут наиболее сильными, зависит от того, с какой стороны поражен нервный корешок позвонка.
Основный симптом сопровождают такие, как нарушение чувствительности кожи, неприятное покалывание или онемение конечностей. В более тяжелой форме при пережатии нервов могут возникнуть нарушения органов таза, задержка мочеиспускания и проблемы с дефекацией.
Межпозвонковую грыжу лечит врач ортопед или невролог с помощью жалоб пациента, общей диагностики и специальных исследований (МРТ, рентген, томография). Может быть назначено и хирургическое лечение при тяжелой форме заболевания.
К этому заболеванию обобщенно относят проявления болевых ощущений, связанные с раздражением нервных корешков спинного мозга.
Остеохондроз и позвоночная грыжа тоже могут быть классифицированы как радикулит, яркими представителями которого является острая боль в позвоночнике, пояснице, ягодицах и ноге.
Заключить, что это радикулит можно по трем общим симптомам:
- болевые ощущения, описанные выше;
- наличие двигательных нарушений – снижение мышечной силы, слабость в ногах;
- ухудшение чувствительности кожных покровов – онемение пальцев, покалывание в конечностях и так далее.
Сам по себе радикулит является не клиническим диагнозом, а следствием заболевания, которое должен определить квалифицированный специалист и назначить соответствующее лечение. Болевые ощущения снимаются противовоспалительными и обезболивающими препаратами.
Части скелета человека составляют единую связанную систему. Отклонения от нормы в одном месте обязательно скажутся на других частях системы. В результате чего неправильно распределенный мышечный тонус приведет к передавливанию нервов и возникнет боль в ягодицах и других частях тела.
Больше всего страданий приносят изменения в поясничном столбе, которые чреваты болями в области ягодиц с распространением вниз по левой, правой ноге, или сразу с обеих сторон.
Одной из распространенных патологий является плоскостопие, которое несет за собой изменение всей конструкции пояса нижних конечностей.
Так, неправильно распределяется нагрузка на стопу, нарушается осанка и положение таза, что рано или поздно приводит к болевому синдрому в области поясницы, ягодиц и нижних конечностей.
Артроз это серьезное заболевание, сопровождающееся дегенерацией суставных тканей и нарушению их функций. Сопровождается этот процесс такими ощущениями, как боль в суставе, ягодице, ноге, паху.

Вторая стадия характеризуется более сильными неприятными ощущениями, отдающими в паховую область и бедро.
Третья стадия сопровождается постоянным страданием пациента. Лечение и диагностика проводится врачом неврологом или ортопедом.
Нарушение кровообращения в тазобедренном суставе
В этом случае можно говорить о двух вариантах:
- Длительное сдавливание сосудов, снабжающих мышцы ягодиц. Это может быть вызвано длительным нахождением в состоянии сидя, например, при междугороднем переезде или сидячей офисной работе. Боль возникает в ягодице и отдает в нижнюю конечность, наблюдается онемение, покалывание и прочее. Избавиться от неприятных ощущений можно просто встав на ноги, дав тем самым возможность восстановиться кровообращению.
- Нарушения кровотока в подвздошной артерии, которые питают нижние конечности. Это опасный и серьезный симптом, который может быть следствием таких заболеваний, как тромбоз, атеросклероз, злокачественные образования.
К симптомам этого случая относятся: слабость в ногах, нарушение чувствительности кожных покровов, онемение, покалывание, появление хромоты, нарушение походки. Диагностировать патологию сосудов достаточно сложно и необходимо провести рентгенографию подвздошных артерий с введением контрастного вещества.
Тянущие и колющие боли в ягодицах с распространением на одну или обе ноги могут свидетельствовать также и о наличии опухолей.
Так, лимфосаркома поражает скелет таза и выражается нарастающей болью в области ягодиц и ног; рак крови (миелома), остеома – поражает кости и тазовые в том числе. Разрастающиеся метастазы также могут привести к вышеозначенным симптомам.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Стоит отметить, что болевые ощущения в ягодичных мышцах наиболее часто происходят из-за сдавливания нервов и нервных корешков.
Под мышцами ягодиц проходит самый массивный нерв человеческого тела, называемый седалищным нервом.
Именно он и его отростки отвечают за иннервацию нижних конечностей человека. Болевые ощущения, которые испытывает человек, являются реакцией нервных окончаний на изменения, произошедшие вследствие отека мышечной ткани, смешения позвонков и прочее.
Уменьшения воспаления облегчит состояние больного, а целенаправленное комплексное лечение причины боли поможет избежать возвращения неприятных симптомов.
Самым распространенным и очень тяжелым проявлением остеохондроза позвоночника является грыжа межпозвоночных дисков. При развитии такого заболевания появляется болевой синдром, обусловленный компрессией нервных корешков спинного мозга, при этом он может сопровождаться параличами мышц ног, нарушениями работы тазовых органов, расстройством чувствительности и парезами. В этой статье мы разберемся, как лечить грыжу позвоночника.
Диски позвоночника с возрастом теряют свою эластичность, ухудшается питание тканей, межпозвоночный диск истончается, увеличивается риск формирования грыжи позвоночника. Рост позвоночника происходит до 30-ти летнего возраста, после чего резко ухудшается обмен веществ, он обеспечивается только благодаря движениям. Потому отсутствие регулярных нагрузок, малоподвижный образ жизни, тяжелая работа и травмы способствуют появлению грыжи позвоночника. Это заболевание может появиться в любом возрасте, но пока чаще всего им болеют мужчины среднего возраста.
Немалую роль также играют вредные привычки. Например, из-за курения понижается количество кислорода в крови, а позвоночный диск лишается жизненно важных веществ. Также часто этому заболеванию подвержены полные люди, хотя болевой синдром у них выражен меньше. А особенно тяжело течение заболевания у людей, которые находятся постоянно в сидячем положении или у тех, чья работа связана с поднятием тяжестей.
Основной жалобой практически у всех больных является болевой синдром. Обычно боли возникают еще в юношеском возрасте даже после умеренных физических нагрузок, продолжительного неудобного статического положения в постели или на рабочем месте. Нередко болезнь возникает при наклоне с резким поворотом в сторону, особенно в сочетании с поднятием тяжестей.
Характерна в данном случае неожиданная, но не слишком сильная боль в пояснице. Позже появляется слабость и боль в одной из ног, иногда она сопровождается потерей чувствительности. При резких движениях, чихании, кашле или излишнем напряжении боль резко усиливается до такой степени, что больной нуждается в постельном режиме. Некоторого облегчения в этом случае можно добиться, приподняв или положив ноги на подушку (в положении лежа, конечно).
Различают два этапа болезни.
- Первый характеризуется болью в области поясницы, что говорит о наличии дегенеративно-дистрофического процесса. Под воздействием таких изменений меняется и структура фиброзного кольца, в нем появляются трещины, что существенно снижает его прочность. Начинает выпячиваться пульпозное ядро, может возникнуть отек местных тканей, начаться спаечный процесс. В результате, когда выпячивающееся ядро достигает нерва, появляется болевой синдром.
- На втором этапе болезни меняется характер болевого синдрома. Он обуславливается компрессией и натяжением корешка, который, в свою очередь, может воспалиться, и боль начнет «отдавать» в конечности или другие части тела.
На ранних стадиях больной в большинстве случаев боли не ощущает, что является определенной проблемой, поскольку нет возможности вовремя заметить и диагностировать проблему. Но если на серии снимков магнитно-резонансной томографии врач заметил грыжу, а человек еще не ощущает последствий ее наличия – это не значит, что ее пока можно не лечить. Такая ситуация предполагает наличие остеохондроза, а значит межпозвоночная грыжа может появиться на абсолютно любом диске. Гораздо легче диагностируется это заболевание по симптомам:
- боль в пояснице, руке или ноге (дислокация зависит от места появления грыжи);
- трудности при ходьбе, тянущая боль, слабость мышц;
- чувство онемения, покалывания, «ползанья мурашек» и т.д.;
- резкая боль при наклоне головы, чихании, кашле, поднятии вперед ноги;
- в тяжелых случаях – практически невыносимая боль при ходьбе, которая не дает возможности перемещаться.
При этих симптомах следует немедленно обратиться к врачу, поскольку велика вероятность формирования межпозвоночной грыжи.
В соответствии с симптомами также определяется, в каком именно отделе позвоночника появилась межпозвоночная грыжа.
При появлении в шейном отделе:
- боль в руке, плече;
- онемение пальцев;
- головная боль и головокружение;
- скачки давления;
- нарушения сна и памяти.
При появлении в грудном отделе:
- боль в грудном отделе в сочетании с кифосколиозом или сколиозом;
- постоянная боль в грудном отделе;
- онемение некоторых частей грудной клетки;
- боли в межлопаточной области;
- боль в сердце, которая возникает при резких поворотах корпуса.
При появлении в поясничном отделе:
- боль в ноге;
- онемение пальцев ноги;
- боль в стопе или голени;
- онемение или острая боль в паху;
- постоянная боль в пояснице;
- нарушение подвижности поясничного отдела позвоночника.
Межпозвоночная грыжа диагностируется с помощью процедуры магнитно-резонансной томографии позвоночника, которая, на сегодняшний день, является одним из самых точных методов исследования.
Проходить процедуру МРТ позвоночника лучше в клинике, имеющей много положительных отзывов от пациентов. Например, можно выбрать «Европейский диагностический центр», специализирующийся именно на МРТ исследованиях. К пациентам здесь индивидуальный подход, обследование проводится на современном мощном оборудовании – томографе 1.5 Тесла.
За подробной информацией о предлагаемых «Европейским диагностическим центром» услугах можно зайти на сайт edc.ru. Здесь же, заполнив форму заявки, легко записаться на звонок из клиники. Администратор обязательно перезвонит, чтобы уточнить дату и время диагностики. Расскажет о документах, которые следует иметь с собой, о вероятной специальной подготовке к исследованию. Можно позвонить самостоятельно по контактному телефону 8 (495) 363-85-06.
Добраться до центров просто – они находится неподалеку от станций метро Нагатинская и Шаболовская. Через пару часов после диагностики у вас на руках уже будет поставленный экспертом диагноз. Кроме того, можно при желании получить электронный носитель с записанными на него результатами МРТ, либо эти данные высылаются на е-мейл пациенту.
Давайте разберемся, как можно лечить грыжу. Нужно учитывать, что организм человека обладает потрясающими способностями к самозаживлению. Это относится и к повреждениям межпозвоночных дисков. Поэтому шанс вылечиться полностью есть практически всегда.
В принципе, учитывая вышесказанное, это заболевание может пройти за 2-3 месяца покоя и постельного режима. Это лучший вариант выздоровления без осложнений. Рекомендуется также прием болеутоляющих и противовоспалительных препаратов, что не только ускорит выздоровление, но и уменьшит боли. Через 3-4 недели боли существенно ослабнут, но грыжа еще не будет залечена, так что нужно поддерживать постельный режим еще в течении месяца. Но есть в этом случае и проблема – за этот период времени существенно ослабнет мышечный корсет спины, и только избавившись от одной грыжи, мы практически сразу рискуем заработать другую. Самые надежные и быстрые способы лечения:
- ХИЛТ терапия (уменьшает грыжу)
- Электрофорез карипазима (курс на 30 дней)
- Лазеротерапия МЛС
- Хивамат (боль проходит за 2 сеанса)
Так что задумайтесь, где лечить грыжу позвоночника – предпочтение стоит отдавать известным врачам и клиникам, которые уже имеют большой опыт решения проблем такого рода.
Отдельно стоит вопрос, как лечить грыжу шейного отдела позвоночника. Шейный отдел – вообще очень проблемный, обеспечить ему покой в достаточной степени очень тяжело, обезболивающие средства не всегда снимают болевой синдром, соответственно, очень медленно проходит воспаление. А это вдвойне неприятно, потому что через шею проходит масса нервных структур и сосудов. Именно поэтому нередкими бывают случаи операций по удалению именно таких грыж. Похожие проблемы могут возникнуть и с грыжей в любом другом отделе позвоночника, тогда и встает вопрос о оперативном вмешательстве и операции.
В некоторых случаях, операция – единственное правильное решение. Но нельзя забывать, что и в этом случае есть масса сопутствующих проблем. Операцию делают только при очень серьезных показаниях к ней. Например, при грыже межпозвоночных дисков в поясничном отделе речь о оперативном вмешательстве заходит только тогда, когда у пациента наступает недержание мочи и кала, или же боль не дает возможности двигаться больше 2-3 месяцев. Но операция, решив эту конкретную проблему, имеет свои минусы – при ней приходится разрезать поддерживающие позвоночник связки, в результате чего на порядок увеличивается риск появления новых грыж.
Но превалирующим при лечении грыж межпозвоночных дисков остается все же консервативный метод. Он заключается в обеспечении постельного режима, обезболивании, снятии воспаления, мануальном воздействии (массажи или мануальная терапия), при легких состояниях – лечебная физкультура, направленная на восстановление мышечного корсета.
Но и здесь есть свои подводные камни, поэтому, если вы задумались, как лечить грыжу позвоночника без операции, то доверяйтесь только серьезным специалистам. Нередко люди едут в разрекламированные санатории, где лечат грыжу позвоночника, не зная о реальном опыте или квалификации работающих там врачей. Стоит отметить, что некоторые процедуры (особенно это касается медикаментозных методов и мануальной терапии) способны быстро снять болевой синдром на непродолжительное время. Вы уедете из санатория в полной уверенности, что уже здоровы, на самом же деле болезнь никуда не пропадет и очень скоро вновь напомнит о себе, причем речь будет идти о более тяжелом течении болезни. Почему так?
Есть ряд моментов, на которые стоит обращать внимание. Например, медикаментозные блокады. Они довольно эффективны, когда речь идет только об обезболивании, но с ними нужно быть крайне осторожным. Они имеют сиюминутный эффект, но при этом создают сразу ряд проблем. Во-первых, человек начинает активно двигаться (боли то уже нет), в итоге происходит компрессия и раздражение зажатых нервов, которые дадут о себе знать с новой силой, как только действие медикаментов пройдет. Во-вторых, лекарства вводятся в сам воспаленный очаг, что также не способствует скорейшему выздоровлению, а период реабилитации существенно удлиняется.
Очень эффективной может быть использование вытяжки позвоночника. Но только по показаниям врача и в указанных им рамках. Бесконтрольные попытки людей провести вытяжку позвоночника, чтобы ускорить выздоровление, часто дают обратный эффект. Неправильные «вытяжки» приводят к тому, что может быть защемлена уже существующая грыжа, а могут также образоваться многочисленные протрузии, которые являются первой стадией грыжи позвоночника. Если уж мы думаем, как лечить заболевание позвоночника, то нужно думать, как именно лечить, а не усугублять состояние больного.
Многие считают гарантированным способом лечения массажи и самостоятельные занятия специальной лечебной гимнастикой. На самом деле все не так просто, контроль врача все равно должен быть. Ведь массаж – это работа с мягкими тканями человека, не учитывающая специфику других частей тела. А организм нужно лечить индивидуально и в целом, а не его отдельные компоненты. Кроме того, многие массажисты не имеют достаточной квалификации, они не слишком умело используют элементы мануальной терапии, что приводит к неустойчивости (нестабильности) позвоночника и суставов, что, в сочетании с уже имеющейся болезнью, может привести к инвалидности.
Самостоятельное лечение (даже в соответствии с рекомендациями врача) далеко не всегда допустимо. Причина в том, что ощущения человека могут быть искажены в результате болезни и будут неправильно трактоваться организмом. Учитывайте, что межпозвоночная грыжа – это проблема позвоночника, больной может чувствовать онемение пальцев или участков кожи, «беганье мурашек» и тому подобные эффекты, которые способны сбить с толку при попытках самостоятельного лечения.
Еще раз повторимся, если вы думаете о том, как лечить межпозвоночную грыжу позвоночника, то обращайтесь к врачу, иначе вы рискуете не только не выздороветь, а и серьезно усугубить ситуацию, доведя дело до инвалидности.
А уберечь себя от столь неприятного развития событий не слишком сложно. Нужно просто:
- регулярно проходить медосмотр (не тот, который для «галочки», а который будет реально оценивать состояние вашего здоровья) в любом возрасте;
- поднимать тяжести правильно, т.е. сгибать ноги в коленях, удерживая спину прямой, равномерно распределяя нагрузку на позвоночник;
- избегать переохлаждений и сквозняков;
- не слишком увлекаться бодибилдингом;
- не делать резких поворотов туловища при наклоне с поднятием тяжести.

При операции малоинвазивной дискэктомии используется уникальная рентгенологическая система O-ARM, которая позволяет получить трехмерное изображение операционного поля.
На место удаленного диска устанавливается эндопротез – так называемый динамический фиксатор. Благодаря ему весь объем движения позвоночника сохраняется.
Госпитализация после операции дискэктомии в «Ассуте» составляет всего 1 день. Период восстановления длится 2-3 недели. По истечении этого срока пациент возвращается к привычному образу жизни.
Ознакомиться с ценами на лечение межпозвоночной грыжи в израильской клинике Ассута
- Почему может появляться боль в спине справа?
- Причины развития и лечение анокопчикового болевого синдрома
- Причины развития и проявления синдром гипермобильности суставов
- Симптомы и лечение спинального инсульта
- Атрофия коленного сустава — причины и лечение
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
21 октября 2018
- Нужно ли продлевать больничный, если после операции остались боли?
После занятий в тренажерном зале появился дискомфорт в пояснице
После биопсии желудка появились боли в затылке — что делать?
Насколько опасна операция по удалению кисты Тарлова?
Насколько опасно такое заключение рентгена?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
© 2013 — 2018 Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение | Политика конфиденциальности
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
Позвоночник состоит из тридцати трех косточек, известных как позвонки. Каждый позвонок разделен от смежных, непосредственно с помощью дисков межпозвонковых, губчатой, но достаточно мощной соединительной тканей. Межпозвоночные диски, а еще связки и костяные отростки, соединяют отдельные позвонки, чтобы помочь поддерживать позвонкам выравнивание и искривление всего столба, и при этом позволять им движение.
Позвоночник имеет такой канал, при котором есть очень важные жизненно необходимые элементы, связанные со спинномозговой жидкостью. В таком канале есть сам мозг и он окружен ею. На той и другой сторонке позвоночника есть маленькие отверстия, позволяющие выйти корешку из канала.
- Отделы позвоночника
- Виды и классификация
- Стадии
- Диагностика грыжи межпозвоночного диска
- Симптомы
- Причины патологии
- Почему появляется грыжа?
- Операция
- Нуклеопластика
Позвоночник имеет три отдела:
- Шейный – имеет семь позвонков в области шеи. Эти позвонки маленькие и позволяют подвижности шеи.
- Грудной — состоит из 12 позвонков спины. Они крупнее и сильнее, чем шейные позвонки. Каждый грудной позвонок прикрепляется к ребру с обеих сторон. Это обеспечивает значительной жесткости, и прочности в грудной части позвоночника.
- Поясничный — как правило, состоит из пяти позвонков. Они находятся ниже грудных позвонков и маркированы (L1, L2, L3, L4, L5) в порядке убывания начиная с самого верха. Межпозвоночные диски пронумерованы. Первый поясничный диск маркирован L1-2, и они помечены последовательно вниз L5 S1. s1 — представляет собой крестец, который соединяет позвоночник с тазом.
Эти позвонки являются самыми большими, потому что они выдерживают наибольшее количество нагрузки. Грыжа межпозвонкового диска l4 s1 редко встречается. Позвонки поясничного отдела позвоночника более подвижны, чем в грудном отделе позвоночника. Из-за этих факторов, поясничный отдел позвоночника больше страдает от дегенеративных заболеваний и грыж дисков.
Крестцово — копчиковая — самая нижняя часть позвоночника. Он прикрепляется к тазу с обеих сторон. Пятый позвонок в поясничном отделе низа позвоночника иногда может быть слит с крестцом.
Грыжа диска происходит, когда волокнистая внешняя часть диска разрывается, а пульпозное (желеобразное) ядро прорывает фиброзное кольцо межпозвоночного диска. Когда грыжа межпозвоночного диска сжимает близлежащий нерв, получается защемление нерва, что вызывает боль, онемение, покалывание или слабость в руках или ногах. Вещество, которое составляет желеобразное ядро диска, также может воспалять и раздражать нерв, вызывая дополнительную боль.
Межпозвоночные грыжи делятся на три вида:
- Протрузия – выпячивание диска на 1-3 мм.
- Пролапс — выпадение диска на 3-6 мм.
- Развитие грыжи – выпячивание диска на 6 до 15.
2. По виду тканей межпозвоночные грыжи:
- Костные (спондилезный остеофит) – диагностируется очень редко (в 1% случаев) у пожилых людей.
- Хрящевые (остеофиты) – развиваются у 15% больных.
- Пульпозные (грыжа Шморля)- образуются в 84% случаев.
3. По направлению выхода в соответствии с центром тяжести позвоночно сегмента:
- Фораминальная – грыжевое выпячивание осуществляется через отверстие, из которого выходят нервные окончания
- Медианная грыжа диска – характеризуется расколом круглого дискового хряща по радиусу. Выходные ворота в данном случае направлены к периферии от круговой площадки позвонкового тела
- Левосторонняя
- Правосторонняя
- Передняя
- Задняя
Прогрессирование патологии варьируется от внезапного до медленного появления симптомов. Существуют четыре стадии:
- Протрузия диска
- Выпавший диск
- Экструзия диска
- Поглощенный диск
Этапы 1 и 2 называются неполной межпозвоночной грыжей, а 3 и 4 являются полной грыжей. Неврологический дефицит может включать в себя сенсорные изменения (то есть покалывание, онемение) и изменение при движении (слабость, нарушение рефлекторных функций). Эти изменения вызваны сжатием нерва, создаваемого давлением со стороны внутреннего диска.
- Шейный — боль распространяется в области шеи, плеч и рук.
- Грудной — боль распространяется в грудь.
- Поясничный — боль распространяется в ягодицы, бедра, ноги.
Синдром конского хвоста происходит от центральной грыжи диска и является серьезной патологией требующей немедленного хирургического вмешательства. Симптомы включают в себя двустороннюю боль в ногах, потеря перианальной ощущение (ануса), паралич мочевого пузыря, а также слабость анального сфинктера.
Позвоночник исследуют у больного стоя. Из-за мышечного спазма, можно увидеть, потерю нормальной кривизны позвоночника. Корешковая боль (воспаление спинного нерва) может возрастать при надавливании на пораженный участок.
Пациент ложится, колено разводится, и бедро сгибается. Если боль усиливается — это указывает на воспаление нижних пояснично-крестцовых нервных корешков. Другие неврологические тесты проводятся, чтобы определить потерю чувствительности и моторной функции. Изменение патологических рефлексов могут указывать на расположение грыж.
Необходимо сделать рентгенограмму и МРТ (магниторезонансная томография) содержащую более подробную информацию. МРТ является лучшим методом, который позволяет врачу увидеть мягкие ткани позвоночника, невидимые в обычном рентгене.
Результаты обследования и испытаний сравниваются, чтобы сделать правильный диагноз. Это включает в себя определение местоположения грыж и определяет варианты последующего лечения.
Дорзальная грыжа межпозвонкового диска обычно протекает бессимптомно, но иногда наблюдают появление таких симптомов: дискомфорт, боль в нижней части спины, которая продолжается в течение длительного времени. Со временем боль становится сильнее. Она начинает быть судорожной. Особенно ощущается дискомфорт после физической нагрузки в одном положении. Больной может услышать в спине щелчки или хруст.
Во время болевого синдрома боль является интенсивной, даже во время дыхания и кашля. Со временем боль начинает отдавать в ногу. В результате ухудшения дискомфорта в спине трудно выпрямить ногу, ухудшается коленный рефлекс, наблюдаются и другие симптомы.
Если не лечить, состояние будет постепенно ухудшаться, приведет к разрыву фиброзного кольца, что может привести к постоянному параличу. Чтобы выбрать лечение, необходимо выяснить причину возникновения грыжи.
Медианная грыжа межпозвонкового диска это один из вариантов задних грыж дисков L5 S1, L4 L5 образуется в месте, где с канала спинного мозга выходят нервные стволы. Приводит к серьезной патологии.
Циркулярная грыжа межпозвонкового диска проявляется своеобразно: затрудняются движения, ухудшается общая подвижность. В месте поражения отек, который может сдавливать не только корешки, но и спинной мозг.
Секвестрированная грыжа межпозвонкового диска – это крайне тяжелый вариант. Происходит выпадение пульпозного ядра диска в область спинномозгового канала, где проходят спинномозговые нервы. Болезнь происходит у людей страдающих грыжей межпозвоночного диска с протрузией или выбуханием диска. Относится к третьей степени сложности.
Возрастные изменения в волокнистой, и хрящевых тканей позвоночника способствуют протрузии диска и разрывам фиброзного кольца, вызывая образование грыж. Прыжки с высоты, травмы и вес сильно влияет на межпозвонковые пространства.
- Травмы позвоночника или шеи.
- Деформирование с возрастом.
- Неправильный подъем тяжести.
- Заболевание ОДА (опорно-двигательного аппарата).
- Заболевание суставов (артроз, артрит).
- Сифилис.
- Тучность.
- Длительный остеохондроз.
Грыжа межпозвоночного диска случается чаще всего в поясничном отделе позвоночника, особенно в L4 L5 и уровни L5 S1 (L — поясницы, S — Сакральная). Это происходит потому, что поясничный отдел позвоночника несет большую часть веса тела. Особенно актуально в случаях грыж большого размера.
Наиболее всего уязвимы люди в возрасте 30 — 50 лет, потому что с возрастом позвоночник теряет свою эластичность. Циркулярная грыжа межпозвонкового диска чаще всего повреждает сегмент L5 S1.
C5 C6 (C6 нервных корешков) — грыжа межпозвоночных дисков С5 С6 может вызвать слабость в двуглавой мышцы (в передней части верхней части рук) и запястья разгибателей. Онемение и покалывание вместе с болью может излучать к стороне большого пальца руки. Это один из самых распространенных случаев для шейной грыж диска.
При шейной грыже наиболее часто страдают позвонки C6 C7 сегментов. C6 C7 (C7 нервного корешка) — грыжа диска в этой области может вызвать слабость в трицепс (мышцы в задней части плеча и распространяющаяся к предплечью) и разгибательных мышц пальцев. Онемение и покалывание наряду с болью может распространяться вниз трицепсов и в средний палец.
Таблица патологий сегментов позвоночника
| Подробное описание сегмента | Внутренние органы и части тела, на функции которых может влиять положение позвоночника и патология межпозвоночных диско | Симптомы неправильного положения позвоночника или грыжи межпозвоночного диска |
| L4 L5 | Голени, стопы, пальцы ног. | Заболевания суставов (отеки, онемение и боль в стопах и пальцах ног). |
| C5 C6 | Мышцы шеи, предплечья. | Остеохондроз (боль в шее, плечах и затылке). |
| C6 C7 | Плечевой и локтевой суставы и щитовидная железа. | Нарушение ОДА (нарушение подвижности, боль в плечах и локтях, гипотериоз). |
Межпозвоночные диски являются гибкими «втулками» между позвонками. Их основным рабочим местом, является пространство для спинномозговых нервов, которые выходят из спинного мозга через костные окна (так называемые межпозвонковые отверстия), и действуют в качестве амортизаторов. Диски изготовлены из двух отдельных частей.
Фиброзное кольцо. Кольцевое пространство является внешней частью диска. Оно состоит из связочных колец (можно сравнить с кольцами на дереве). Часть пульпозного центра содержит желейное ядро. Жидкость не может быть сжата, таким образом, эти желейные центры выполняют функцию амортизаторов.
Когда вы несете вес, давление толкает ядро в сторону внешней части диска на 360 градусов. Когда вы наклоняетесь вперед, ядро выталкивается больше к задней части диска. Кольцевые волокна, как правило, достаточно жесткие, чтобы содержать диск во время обычной деятельности, включая работу.
Но когда слишком много дискального давления, эти слои могут быть связками и начнут разрушаться изнутри. По мере того как самые внутренние слои начинают рвать, желе ядра начинает вытесняться наружными (вправо или влево или обе) задние части диска. Чем больше разрыв, тем больше выпуклость.
Травмы, которые вызывают межпозвоночные диски, выпирают грыжу. Это может быть вызвано либо острой травмой или повторяющейся физической нагрузкой. Механические напряжения действуют на травмированные или ослабленные кольцевые связки и позволяют желе выпирать наружу.
Если выпуклость (часто упоминается как грыжа диска) выступает на небольшой площади (менее 25% окружности диска), то мы называем ее в качестве координационного центра диска. Однако, слишком часто, позвоночный диск может выпячиваться на большие площади (до 50% от окружности диска). Эта патология называется — диффузная грыжа межпозвоночного диска.
Различия в двух случаях незначительны. Координационные вздутия диска являются более локализованными, вызывая боль, которая обычно сфокусированная в одной области. Это происходит потому, что там меньше участвующих нервов. Необходимо иметь в виду, что грыжа межпозвоночного диска может часто вызывать ишиас.
Поскольку диффузные дисковые вздутия занимают больше места, они, как правило, вызывают более широкий спектр симптомов. Боль часто с обеих сторон. Но благодаря давлению на шнур, может давать другие симптомы благодаря нескольким спинномозговым нервам.
Боль помогает узнать, с какого рода грыжей диска вы имеете дело. Время восстановления может более длительным, для диффузного рода грыжи.
Парамедианная грыжа межпозвонкового диска также известна под несколькими другими названиями, в том числе, заднебоковая грыжа межпозвоночного диска, парамедиальная выпуклость диска, парасрединная выпуклость диска и парамедиальное выпячивание диска. Это явление независимо от точной диагностической терминологии, является наиболее распространенным типом грыжи межпозвоночного диска среди существующих. Наиболее распространенная она в поясничном отделе позвоночника.
Хотя это не имеет решающего значения, чтобы полностью понять природу заднебоковой грыжи, по сравнению с боковой или центральной грыжи диска, это всегда хорошая идея, чтобы изучить основы о дисковых выпуклостях для того, чтобы улучшить свои шансы на успешное лечение и устранение боли. В конце концов, каждый тип грыжа может производить различные эффекты на различных типах нервной ткани.
Эти грыжи имеют асимметричную выпуклость рисунка. Они могут повлиять на правую сторону или левую сторону диска, и, как правило, входить в боковую выемку на боковой стороне спинного мозга.
В некоторых случаях парамедиальная грыжа, как правило, падает на дуральный мешок на фронтальной или боковой поверхности. В более редких случаях эти грыжи могут фактически затрагивать спинной мозг.
Помните, что грыжи, которые полностью или частично блокируют фораминальное пространство, называется — фораминальная грыжа межпозвонкового диска.
Парамедиальный диск может выпирать на широкой основе или иметь очаговый характер. В большинстве случаев не вызывает проблем, вызванная симптоматическая боль не требует какого-либо особого ухода, и, скорее всего, пройдет самостоятельно.
Некоторые грыжи могут потребовать профессионального медицинского лечения и даже хирургического вмешательства. Это особенно актуально для тяжелых и проверенных случаев защемления нервов или при стенозе позвоночного канала, когда выпуклость фактически сдавливает спинной мозг.
Не забудьте сравнить любые фактические симптомы с клиническими симптомами, после постановки диагноза, чтобы улучшить шансы на успешное лечение, независимо от того, какую терапию вы выбрали. Если симптомы не совпадают с диагнозом, то любое лечение вряд ли окажется успешным.
Срединная грыжа межпозвонковых дисков является типом травмы спины, что может вызвать сильную боль, которая, как правило, продолжается в течение определенного периода времени. Защемление нерва может послужить грыже межпозвоночного диска. На этот момент, пострадавший может чувствовать различные ощущения, от онемения и покалывания слабости в мышцах к чувству поражения электрическим током в позвоночник.
В некоторых случаях, больной может на самом деле потерять контроль функциональных возможностей мочевого пузыря. У людей страдающие от межпозвоночной грыжи, могут развиваться хронические проблемы, и часто проводят годы в процессе восстановления от травмы. Чем старше возраст, тем выше вероятность развития грыжи диска.
Большинство людей затрудняются назвать точную причину образования грыжи. Тяжесть необходимо
поднимать с согнутыми в ногах коленах, как бы группируясь. Редко, травматическое событие, как падение или удар по спине может вызвать грыжу межпозвоночного диска.
Если курс лечения нехирургическим (как правило, от четырех до шести недель) не является эффективным для снятия боли грыжи. Часто микродискэктомия (тип поясничной декомпрессионной хирургии) — используется для лечения компрессии нерва с грыжей межпозвоночного диска.
Во время минимально инвазивной процедуры микродискэктомии, грыжа межпозвоночного диска под корешок нерва удаляется. Давая нервному корешку больше пространства, давление сброшено, и корешок нерва может начать освобождаться.
Процедура микродискэктомия, как правило, успешна для снятия боли в ноге (при ишиасе), вызванных грыжей межпозвоночного диска. Хотя для восстановления нерва понадобится несколько недель или месяцев. Пациенты часто чувствуют облегчение в ногах, и, как правило, имеют минимальное количество дискомфорта после операции.
Первый шаг лечения, как правило, отдых и использование НПВП (нестероидных противовоспалительных препаратов), такие, как ибупрофен, напроксен, или ингибиторов ЦОГ-2.Если боль от шейной грыжи межпозвоночного диска является тяжелой и продолжается в течение более двух недель, врачи могут прописать дополнительные лекарства, в том числе:
- стероиды, чтобы сократить воспаление и облегчить боль;
- сильное обезболивающее если сильная боль.
Если боль длится более двух-четырех недель, часто рекомендуются:
- Физическая терапия и физические упражнения, чтобы помочь уменьшить давление на нервный корешок хиропрактика манипуляции с низкой скорости может быть полезным.
- Тем не менее, с осторожностью следует использовать с манипуляции, если пациент испытывает какие-либо неврологические расстройства.
- Руководство тяги, чтобы освободить нерв, выходящий из позвоночного канала.
- Эпидуральная инъекция, чтобы устранить боль и снять воспаление.
При отсутствии значительного облегчения боли при консервативном лечении, включая оральные обезболивающие и противовоспалительные препараты, рекомендуется хирургическая операция. Точный контроль позиционирования иглы обеспечивает оптимальное распределение стероидов вдоль болезненного нервного корешка. Обычные хирургии предлагает неоптимальные результаты, которые часто заканчиваются инвалидностью.
Для достижения минимально инвазивной дискальной декомпрессии, были разработаны различные методы перкутанные. Их принцип заключается в удалении небольшого объема ядра, что приводит к важному уменьшению интрадискального давления, а затем снижении давления внутри грыжи диска.
Показаны эти операции, только для грыж, обнаруженных с помощью компьютерной томографии или магниторезонанса. Методы, такие как радиочастотная или лазерная нуклеотомия кажутся более эффективными, чем чисто механических нуклеотомии. Но, насамом деле, положительных отзывов мало.
Лечение боли в симптоматической грыже диска, зависит главным образом, от консервативного ухода, совмещая отдых, физиотерапию, анальгетики и противовоспалительные препараты. Субоптимальные результаты традиционной открытой хирургии привели к разработке минимально инвазивных методов.
Минимально инвазивные черезкожные техники, используемые сегодня предназначены для удаления небольшого количества центрального ядра, с тем, чтобы уменьшить интрадискальное давление и, таким образом, избежать сжатия.
Корешковая боль из-за грыжи диска не может быть объяснено с помощью чисто механического подхода. Стероидные инъекции противопоказаны пациентам с сахарным диабетом, язвенным заболеванием желудка и беременным. У пациентов с нарушениями коагуляции, эпидуральная пункция противопоказана.
Это оперативное вмешательство по удалению грыжи межпозвонкового диска. Выполняется под местной анестезией через пункционную иглу. Игла вводится в полость межпозвонкового диска. Во время операции ведется постоянный рентгеновский контроль. Процедура проводится в амбулаторных условиях.
Руководство изображения обеспечивается с помощью КТ, МРТ или рентгеноскопии. Контроль КТ часто является предпочтительным, поскольку это позволяет точное планирование и позиционирование иглы. Инъекция соединительной ткани требует строгой асептики. При удалении грыжи дисков с помощью такой операции, воздействие на ткань диска производится холодной плазмой.
Лечение грыжи межпозвоночного диска является сложным из-за индивидуализированного характера боли и симптомов каждого пациента. Вариант лечения, который снимает боль, и дискомфорт для одного пациента может не работать для другого. Консультируясь с несколькими специалистами, пациент может найти наиболее приемлемый вариант лечения для их случая, и могут избежать операции.
источник
Среди жалоб наших пациентов часто встречается такой неприятный симптом, как боль в паху. Эти боли, как правило, сопровождаются дискомфортом в пояснице, где МРТ выявляет множество грыж или протрузий. Однако, боль в паху настолько неприятна, что заглушает собой поясничные симптомы и заставляет многих людей ложиться под нож нейрохирурга для удаления межпозвоночной грыжи. И тут наступает момент истины: боль в паху после операции не проходит, а к ней присоединяются еще и ограничения, связанные с хирургическим вмешательством. Происходит это потому, что боль в паху очень редко бывает обусловлена межпозвоночной грыжей, и почти всегда – изменениями в других органах. Давайте разберемся, почему так происходит.
Среди поясничных грыж подавляющее большинство находятся (локализуются) между 3, 4 и 5 поясничными позвонками, а также между пятым поясничным и крестцом. Нервы, которые пережимаются такими грыжами, идут к ногам, поэтому боль отдает в бедро, колено, икры и так далее. Для того чтобы боль отдавала в пах, грыжа должна находиться на более высоком уровне – между 12-м грудным и первым поясничным позвонками. А к счастью, на таком высоком уровне грыжи диска встречаются очень и очень редко, гораздо реже, чем боль в паху и пояснице. Вместе с тем, те или иные проявления остеохондроза нижних поясничным позвонков встречаются почти у каждого пациента.
Почему же на самом деле появляется боль в паху? Как показывают наши наблюдения, более 90% боли в паху у мужчин и женщин обусловлено тремя причинами:
- дисфункции тазобедренных суставов;
- дисфункции подвздошно-крестцового сочленения и
- банальные паховые грыжи.
На остальную патологию приходится не более 10% случаев, когда пациент обращается к нам в центр с болью в паху. Разберем эти три причины подробнее.
Тазобедренный сустав соединяет кости таза (вертлужная впадина) и бедренную кость ноги. Благодаря ему мы можем свободно ходить. Дисфункции тазобедренных суставов – это, как правило, воспалительные изменения и коксартроз той или иной степени выраженности. Коксартроз может быть связан с нарушением питания хряща головки бедренной кости в результате травмы, или же в связи с малоподвижным образом жизни и определенных условиях. Диагностика коксартроза основана на рентгене тазобедренных суставов, но опытный остеопат может определить его с помощью специальных тестов.
На поздних стадиях коксартроза человек практически не может ходить, либо сильно хромает и нуждается в протезировании тазобедренного сустава. Ранние же стадии этого заболевания протекают незаметно, отличаются слабовыраженными болями в области таза и могут отдавать в пах. Хорошо, если пациент попадает к остеопату на этой стадии, не дожидаясь последствий.
Крестцово-подвздошные сочленения соединяют позвоночник и кости таза. Их дисфункции также широко распространены и очень вариабельны по симптомам, среди которых нередко встречается боль в паху. Дисфункции КПС – это, как правило, результат травмы. Диагностика выраженных форм возможна на рентгене, лёгкие нарушения можно выявить только остеопатическими методиками. Иногда человек может забыть момент, когда он получил травму, приведшую к дисфункции КПС. К счастью, лечение этой патологии успешно проводится остеопатическими методиками. В некоторых случаях достаточно одного-двух сеансов с постановкой крестца методом траста в нормальное положение.
Паховая грыжа – наиболее банальная и очевидная причина боли в паху. Но, к сожалению, в погоне за межпозвоночными грыжами и врач, и пациенты часто упускают из вида то, что находится на расстоянии одной консультации хирурга. Допустим, человека мучает боль в паху и немного тянет поясницу. Он делает прицельный снимок МРТ на нижне-поясничный отдел, который выявляет одну или более грыж. Все имеющиеся симптомы тут же списываются на грыжи диска, и больше пациент не обследуется. Таким образом, упускается другое имеющееся заболевание, несмотря на то, что выявить его было так просто – отправить пациента к хирургу. Лечение паховой грыжи только хирургическое.
Как видно, не все так очевидно и просто в диагностике такого часто встречающегося симптома, как боль в паху и пояснице. Если эта проблема вас беспокоит, советуем не зацикливаться на поиске межпозвоночных грыж и остеохондрозе, а пройти тщательное обследование у нескольких специалистов, чтобы не подвергать себя неоправданному риску от приема лишних медикаментов и сложных нейрохирургических операций.
источник

Потому человек тщательным образом обследуется, диагностируется заболевание, истинная причина болевых ощущений, проводится лечение.
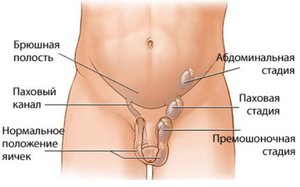
Паховая область анатомически располагается на участке соединения брюшной части с бедром. Здесь находятся:
- крупные сосуды;
- семенной канатик;
- разные мышечные группы;
- петли кишечника.
Особенно внимательно нужно отнестись к ощущениям боли, которые отдают в правый бок. Болевые ощущения справа могут являться признаком аппендицита, в этом случае боль может увеличиваться постепенно, вначале под ложечкой и затем переходит вниз. Во время движения боль в правом паху при аппендиците может становиться сильней.
Причиной периодически появляющейся боли в левом паху может быть почечная колика. Как правило, при этом боль возникает неожиданно, резко переходя в поясницу, ногу и бок. Острая боль может происходить из-за низко находящемся почечным камнем в протоке. Длительность приступа может проходить как несколько минут, так и несколько дней. Центр боли может располагаться в пояснице и переходить в область мочевого пузыря, подреберье.

Боль в паху может также объясняться следующими причинами:
- Если появляется передающаяся в бок болевая пульсация, то вероятно присутствие в этом месте низко расположенного почечного камня;
- Боль в правом паху при наличии припухлостей может являться симптомом правосторонней грыжи;
- Болевые ощущения слева могут говорить о наличии инфекции в мочеполовой системе. Присутствие воспаления характеризуется болезненностью в области поясницы, осложнениями во время мочеиспускания, в моче может находиться кровь и слизь.
Проявление этих симптомов нуждается в срочной консультации у уролога и хирурга. Отсутствие своевременного и должного лечения у мужчин может обернуться такими осложнениями, как бесплодие и импотенция.
Ощущения боли могут являться появлением простатита. Воспаление железы характеризуется таким болевым синдромом в половине случаев. Немаловажное значение для лечения этой болезни предстательной железы является ее раннее диагностирование, которое возможно во время обращения к специалисту тут же, после появления болевых ощущений в паховой области. Врач, с учетом полученных результатов при исследовании, назначит лечение, которое даст возможность не допустить осложнений и перехода заболевания в хроническую форму.

На хроническую форму простаты указывает постоянно тянущая боль в правой стороне, ее частое повторение обязано являться причиной визита к врачу. Хроническое прохождение простатита при отсутствии своевременного лечения может приводить к мужскому бесплодию и нарушениям эректильной системы.
Воспалившиеся лимфоузлы тоже могут выражаться появлением ощущений боли в паху и ноге. Как правило, воспаляются лимфоузлы, которые находятся около патологического очага. Когда в области паха образуется увеличение и уплотнение лимфоузлов, то это явление может происходить по ряду причин:
- Воспаление могут вызваться за счет инфекции, которые передаются при половых контактах;
- Травма ног или грибковая инфекция. Поскольку лимфоток от ступней ног проходит к лимфатическим узлам в паховой области, то перенос инфекции провоцирует воспаление данных узлов;
- Причинами увеличение лимфоузлов могут являться болезни мужской половой системы;
- Узлы увеличиваются под воздействием опухолей, которые локализуются в органах таза.
Во время увеличения лимфоузлов необходимо быстро определить источник инфекции и выполнить соответствующее лечение.
Боль в районе паховой области является главным симптомом для трех воспалительных заболеваний:
- орхит (в яичках в острой форме);
- эпидидимит (в яичных придатках);
везикулит (появляется в семенных пузырьках).
Помимо боли, присутствуют и иные симптомы: боль чувствуется в промежности, отекают яички, мошонка изменяет свой цвет на красный. В общем состоянии также можно наблюдать проблемы: увеличивается температура, появляется рвота, болит голова.
В престарелом возрасте большинство мужчин нередко страдают кистой, которая развивается в семенном канатике. Образуется тянущая боль снизу живота. Молодые люди также страдают данной болезнью, но, как правило, они не чувствуют ощущений боли, а диагностируется киста случайным образом.
Когда человек профессионально занимается спортом, то от резких движений в некоторых случаях появляется такая патология, как перекрутка яичек. Появляются острые боли в паховой области справа или слева, с учетом места повреждения. Вместе с данным симптомом из-за отека увеличивается часть мошонки, чувствуется дискомфорт непосредственно в яичке. Мужчина чувствует сильную тошноту вплоть до рвоты, сильно увеличивается температура тела.
При нерегулярных болевых ощущениях в районе низа живота, без конкретного места их проявления, вероятной причиной является варикоз вен яичка. Заболевание появляется лишь с одной стороны, но боль, как правило, появляется в противоположной.
На последних этапах своего развития аденома предстательной железы тоже сопровождается болевыми ощущениями в правом или левом паху. При этом мочеиспускательный канал подвержен защемлению. Кровеносные сосуды подвергаются патологии, причем может нарушаться их целостность. Мочевой пузырь не может полностью опорожниться, что провоцирует почечную недостаточность и мочекаменную болезнь. Появляются рези и боли в промежности.
Как правило, грыжа беспокоит мужчин, женская половина человечества страдает ей нечасто. Объясняется это с тем, что канал паха мужчины является более широким, в отличие от женского. Еще одной причиной считается то, что мужчина чаще использует тяжелый труд.
Защититься от грыжи и от болей в паху справа или слева, можно, выполняя следующее:
- не допускать запоров, поскольку это при дефекации заставляет тужиться, что может приводить к образованию грыжи в области паха;
- если возможно, то избегать поднятия тяжестей;
- если это невозможно, то нужно использовать корсет, который специально предусмотрен для этих целей;
не курить, своевременно лечить легочные заболевания, поскольку надсадный кашель, непременно сопровождающий эти болезни, может провоцировать грыжу;
- сохранять нормальный вес, так как ожирение тоже является причиной появления грыжи;
- организовать здоровое питание, употреблять требуемое количество жидкости;
- периодически проводить упражнения на укрепление мышечного пресса.
Когда болит в паху у мужчины справа или слева, то можно подозревать присутствие еще некоторых болезней, в том числе:
- остеохондроз позвоночника;
- герпес;
- острый цистит;
- проблемы в кишечнике (дисбактериоз, непроходимость);
- киста в районе варикозного узла или семенного канатика.
Когда ощущения боли отдают в ногу, то причинами могут быть урологические заболевания, новообразования, травмы. Также причинами могут являться наличие заболеваний тазобедренного сустава (артрит, коксартроз) или ущемление в нижний части позвоночника.
Лечение болевых ощущений в паховой области у мужчин будет зависеть от причин их появления:
- Лечение почечной колики в первую очередь состоит в ослаблении болевых ощущений: прописывают спазмолитические и обезболивающие препараты (но-шпа, баралгин, анальгин), на область поясницы прикладывают горячую грелку. Для обеспечения выхода камней назначают препараты олиметин, ависан, цистенал и т. д. Немаловажную роль в дальнейшем играет правильно разработанная диета, без ее соблюдения лечение будет просто напрасным.
- Лечение паховой грыжи можно произвести только хирургическим способом, который состоит в удалении грыжевого мешка или его оперативном вправлении.
Лечение лимфаденита паховой области подразумевает использование витаминов и антибиотиков, физиотерапию, местную обработку противовоспалительными препаратами. Во время нагноения прибегают к хирургической операции.
- Лечение хронической простаты железы включает использование альфа-адреноблокаторов и антибиотиков, массаж предстательной железы одновременно с физиотерапевтическими процедурами. Во время развития аденомы или в запущенных случаях прибегают к хирургическому вмешательству.
- Варикоцеле и киста семенного канатика лечатся только хирургическим способом, перекрут яичка тоже лечится оперативно.
- Лечение эпидидимита и орхита в себя включает физиотерапию и использование антимикробных средств. При септических осложнениях используется оперативное вмешательство.
- Лечение остеохондроза подразумевает лечебную физкультуру, физиотерапевтические процедуры, массаж, рефлексотерапию и мануальную терапию. Для снятия болезненных ощущений в остром периоде используют препараты местного действия (мази, гели) и обезболивающие таблетки.
На сегодняшний день травмы паха распространенное явление, так как последние время популярность посещения спортивных залов значительно увеличилась. Наиболее распространенной травмой при этом является растяжка сухожилий и связок.
При растяжениях пациенту показан полный покой и отдых. Немаловажное значение имеет полноценное правильное питание, при этом в организм обязано поступать большое количество витаминов и кальция.
При болях в области паха нужно наложить на больное месте холодный компресс. Также можно использовать давящую повязку, в качестве которой, как правило, применяют эластичный бинт. Дополнительно советуют использовать гели и мази с успокаивающим, противовоспалительным и анальгезирующим эффектом (к примеру, вольтарен, фастум гель). Повышать физические нагрузки во время реабилитации нужно постепенно. Время полного восстановления после растяжения зависит от сложности травмы и способности тканей организма к восстановлению.
Профилактика ощущений боли состоит в организации здорового жизненного образа, своевременного определения и лечения очагов болезни. Если появилась проблема, то ее можно ликвидировать лишь после определения того, почему болит в паховой области у мужчины. Немаловажно тщательное отношение к определению участка появления боли – слева или справа – степени ее периодичности, интенсивности, характера (тянущая, ноющая или острая). Внимательное отношение к появлениям болезней сможет помочь быстрей выявить вызвавшие ее причины и назначить лечение.
Любые серьезные мужские болезни и болевые ощущения в паху нередко приводят к бесплодию и импотенции. Лишь своевременное обращение к специалисту сможет помочь вернуться к нормальной и полноценной жизни. Врач поставит верный диагноз, определит, почему болит, и избавит от этого неприятного ощущения.
источник



 везикулит (появляется в семенных пузырьках).
везикулит (появляется в семенных пузырьках).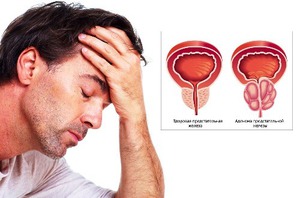 При нерегулярных болевых ощущениях в районе низа живота, без конкретного места их проявления, вероятной причиной является варикоз вен яичка. Заболевание появляется лишь с одной стороны, но боль, как правило, появляется в противоположной.
При нерегулярных болевых ощущениях в районе низа живота, без конкретного места их проявления, вероятной причиной является варикоз вен яичка. Заболевание появляется лишь с одной стороны, но боль, как правило, появляется в противоположной.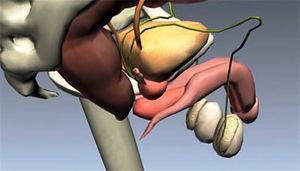 не курить, своевременно лечить легочные заболевания, поскольку надсадный кашель, непременно сопровождающий эти болезни, может провоцировать грыжу;
не курить, своевременно лечить легочные заболевания, поскольку надсадный кашель, непременно сопровождающий эти болезни, может провоцировать грыжу;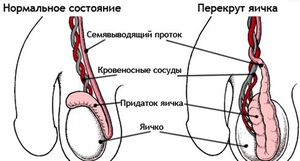 Лечение лимфаденита паховой области подразумевает использование витаминов и антибиотиков, физиотерапию, местную обработку противовоспалительными препаратами. Во время нагноения прибегают к хирургической операции.
Лечение лимфаденита паховой области подразумевает использование витаминов и антибиотиков, физиотерапию, местную обработку противовоспалительными препаратами. Во время нагноения прибегают к хирургической операции. При растяжениях пациенту показан полный покой и отдых. Немаловажное значение имеет полноценное правильное питание, при этом в организм обязано поступать большое количество витаминов и кальция.
При растяжениях пациенту показан полный покой и отдых. Немаловажное значение имеет полноценное правильное питание, при этом в организм обязано поступать большое количество витаминов и кальция.