Ваше сообщение было успешно отправлено
Вентральная грыжа – послеоперационная патология, которая представляет собой дефект каркаса мышечно-сухожильного комплекса брюшной стенки в районе рубца. Статистика говорит, что грыжа такого типа возникает у около 20 % оперированных пациентов. Из этого числа у половины больных патология возникает уже на первом году после вмешательства. Другая половина пациентов наблюдают появление грыжи в течение 5 лет.
Риск развития послеоперационной грыжи повышается, если хирургическое вмешательство проходило в экстренном порядке. Если патология появилась после иссечения грыжи, то такая патология называется рецидивной вентральной грыжей.
Развитие послеоперационной грыжи во многом зависит от системной дисплазии соединительной ткани. Это нарушение заключается во врожденном недостатке соединительной ткани, а также ее видов, что определяет прочность сухожилий, связок и послеоперационных рубцов. Больные, которые имеют данное отклонение, имеют все шансы на появление в периоде после операции вентральных грыж.
Выявить заболевание можно также по некоторым типичным признакам. Таким образом, более уязвимыми считаются люди с высоким ростом, тонкой кожей, астеническим телосложением, наличие грыж в анамнезе, пластичностью суставов. При присутствии двух или трех признаков дисплазии успешность пластической операции будет лишь в случае применения синтетических имплантов.
Любое хирургическое вмешательство предусматривает проникновение в организм инструментария и перевязочного материала. Естественно, все проходит в стерильных условиях, однако случаются ситуации, когда в рану может попасть возбудитель инфекции. В таких случаях начинается воспаление и нагноение раны.
Угрозы жизни пациенту нет, но воспалительный процесс может существенно повлиять на формирование рубца, тем самым, делая его максимально восприимчивым и менее прочным. Это не означает, что грыжа появится обязательно, но риск ее развития повышается. Также непереносимость шовного материала, которая встречается довольно редко, может стать причиной отторжения и расхождения краев послеоперационной раны.
В этот комплекс причин входит невыполнение правил послеоперационного периода и пренебрежение рекомендациями специалистов и восстановительным режимом. Иногда такое легкомысленное отношение к себе может дорого обойтись пациенту. Всегда послеоперационная рана воспринимается визуально, то есть, снаружи. После 2-х недельного заживления раневых краев пациент чувствует улучшение состояния, и, видя рубцевание, начинает нагружать себя физически.
Процесс наружного рубцевания может проходить в пределах нормы, однако — это еще не показатель быстрого внутреннего заживления. Самой латентной в плане срастания является апоневротическая часть раны, которая отвечает за целостность брюшной стенки. У разных возрастных групп — индивидуальные сроки созревания рубца. У молодых людей – это 3-4 месяца, у людей после 50 лет – 6-8 месяцев, у пациентов с сопутствующими патологиями – до 1 года. Эти данные дают возможность врачу-хирургу ориентироваться в сроках назначения ношения бандажа и соблюдения реабилитационных мероприятий.
Существует ряд заболеваний, которые сопровождаются повышением внутрибрюшного давления и ухудшением кровотока. К ним относятся:
Ишемическая болезнь сердца
Таким образом, края раны испытывают постоянное напряжение, нарушается нормальная микроциркуляция и иннервация, что приводит к быстрому нарушению формирования плотного рубца. Если пациент страдает одним из перечисленных заболеваний, то риск появления вентральной грыжи соответственно возрастает. Уменьшить влияние соматических патологий можно, пройдя курс лечения и добившись стойкой ремиссии.
Важным моментом можно считать наличие лишних килограммов. Когда имеют место случаи огромных и многократно оперированных грыж, то подготовка к операции в обязательном порядке должна включать снижение веса до нормальных показателей.
Эта причина является самой редкой, однако техника наложения шва хирургом играет немаловажную роль. Неправильный выбор степени натяжения краев раны может со временем оказаться причиной образования дефектных участков и повторных грыж.
Анализируя причины возникновения вентральных грыж, установление точного диагноза не представляет труда. Но есть категория пациентов, у которых из-за наличия лишнего веса и значительного жирового отложения на передней брюшной стенке диагностика может вызывать некоторые затруднения. В таких ситуациях вспомогательными методами – магнитно-резонансному исследованию, компьютерной томографии и УЗИ, можно выявить патологию.
Перед операцией вентральной грыжи врачом назначается ряд необходимых обследований: общий анализ мочи, биохимический и общий анализ крови, анализы на ВИЧ, гепатит В, С, сифилис; при наличии грыж больших размеров – спирография, ЭКГ, наличие ФЛГ за текущий год. Пациенты старше сорока лет дополнительно направляются на консультацию к терапевту.
Абсолютными показаниями к проведению оперативного вмешательства являются осложненные формы грыж – ущемление, при рецидивных и послеоперационных грыжах – спаечная кишечная непроходимость.
Вентральная грыжа лечится хирургическим методом. Небольшие дефекты устраняются с помощью закрытия местными тканями. Большие дефекты подобным образом устранить сложно из-за возможности нарушения кровообращения, повышения внутрибрюшного давления, вследствие чего может развиться дыхательная недостаточность.
Поэтому при лечении во время операции вентральной грыжи больших размеров используется сетчатый имплантат, который позволяет закрывать большие дефекты, без опасений, что сетка может срастись с внутренними органами.
Данная методика используется чаще всего и является самой древней. Суть самой операции состоит в ушивании дефекта хирургическим нерассасывающимся шовным материалом. Этот способ наиболее эффективен при вентральных грыжах небольших размеров, а также при отсутствии риска рецидивирования.
Достоинствами метода являются:
Доступность стоимости расходных материалов и оборудования
Риск рецидивирования до 30%
Проблемы дыхательной системы вследствие натяжения раны
Выраженный болевой синдром
Суть этого метода заключается в установке протеза из синтетического материала на место дефекта. В качестве заплатки используется полипропиленовая сетка, которая располагается между кожей и фасцией.
Низкая вероятность рецидива
Профилактика дыхательных расстройств
Сочетание полной пластической реконструкции с абдоминопластикой в случае значительных размеров грыж
Ощущение пациентом присутствия чужеродного материала
Вероятность развития непроходимости кишечника в некоторых случаях
Это абсолютно новый и технически совершенный метод лечения вентральных грыж. В ходе операции в брюшную полость помещается сетчатый имплантат, не используя никаких разрезов. Это исключает последующее инфицирования раны.
Невыраженный или полностью отсутствующий болевой синдром
Исключение дальнейшего рецидива
Быстрое восстановление пациента
Возвращение к физическим нагрузкам в краткие сроки после операции
Высокая стоимость материалов для вмешательства
Требование наличия высокотехнологичного оборудования
Необходимость дополнительного обучения персонала
Для проведения вмешательства хирург производит несколько проколов брюшной стенки. Для этого делаются небольшие разрезы, которые не травмируют мышечную часть, а только кожу. Этот факт благоприятно влияет на послеоперационный период, значительно сокращая его, и не доставляет болевых ощущений, что особенно важно для всех пациентов.
Проколы производятся хирургом специальным инструментарием – троакаром. По нему вводится в брюшную полость лапароскоп, к которому подключен источник света и передатчик изображения на монитор. Таким образом, специалист наблюдает за своими движениями изнутри тела.
С помощью дополнительных троакаров вводятся инструменты для выполнения операции. Через один троакар проводится зажим для захвата ткани, которым устанавливается сетчатый имплантат. Другим – закрепляется синтетическая сетка швами или специальными скобками.
Операция длится около 1 часа под общим наркозом. Пациент находится в стационаре 1-2 дня под полным контролем медицинского персонала во избежание непредвиденных осложнений и реакций организма.
При наличии грыжи большого размера рекомендуется применение грыжесечения в сочетании с абдоминопластикой – хирургическая операция, корректирующая излишки жира, жировой ткани, растянутые мышцы передней брюшной стенки.
Реабилитационный период после хирургического вмешательства длится две-три недели, пять дней из которых, необходимо провести в стационаре. Занятия спортом и физические нагрузки допустимы через пару месяцев.
Послеоперационный период у пациентов, которые перенесли иссечение вентральной грыжи, очень индивидуален. Состояние больного зависит от многих факторов, в список которых включаются качество подготовки, объем операции и выбор хирургической методики. Однако, в любом случае, следует обратить внимание на комплексную профилактику осложнений, возможных после вмешательства любого вида. Таким образом, следует предпринять меры по предупреждению таких патологий:
Интоксикация и обезвоживание
Расстройства желудочно-кишечного тракта
Нарушение кровообращения в тканях
В послеоперационной стадии лечения следует проводить:
Ежедневные перевязки и пункции
Применение антибактериальных средств 5-6 дней
Комплексное введение витаминов группы В и С
Своевременное назначение и применение полного комплекса послеоперационных мероприятий позволит добиться быстрого заживления раны в большинстве случаев.
Стандартный срок пребывания больных в стационаре составляет от 3 до 7 дней. Однако современные методы лечения послеоперационных грыж дают возможность многим больным отправляться домой уже на следующий день. Временная нетрудоспособность также зависит от локализации грыжи, от ее размера и возрастной категории пациента. Послеоперационная реабилитация может составлять 3-6 недель, но физическими нагрузками стоит заняться не ранее, чем через полгода, когда пройдет полная эволюция рубца. Рекомендовано заниматься лишь дозированным и легким трудом.
На протяжении всего восстановительного периода следует носить специальное белье или бандаж, особенно после иссечения больших вентральных грыж. Отдельный совет пациентам, которые употребляют табак: следует немедленно отказаться от вредной привычки! Табакокурение не способствует быстрому восстановлению тканей, а, наоборот, вызывает длительную регенерацию и ломкость сосудов.
Учитывая этиологию, патогенез и принципы лечения вентральных грыж, можно определить меры профилактики заболевания. Базовым аргументом считается создание благоприятных условий для обеспечения своевременной диагностики и поддержания здорового образа жизни. Сюда входит комплекс мероприятий по организации занятий физической культурой, общим оздоровлением, систематические профилактические осмотры. Особую роль следует отвести послеоперационным больным, которые страдают заболеваниями с повышением внутрибрюшного давления (запоры, патологии дыхательной системы, аденома предстательной железы и пр.).
Немаловажную роль играет гигиена беременности, питания, а также предупреждение инфицирования, соблюдение асептических и антисептических норм. Наряду с этим стоит и квалификация медицинского персонала, который должен проходить необходимую сертификацию и практику. Именно от действий пластического хирурга, от выбора пластики вентральной грыжи, бережного отношения к тканям и грамотного дренирования раны может зависеть успех лечения.
Вас интересует операция при вентральной грыже в СПб и цены на нее, задайте свои вопросы опытному пластическому хирургу – Андриевскому Андрею Николаевичу. Для этого просто напишите письмо на почту doctor@plastiksurgery98.ru или воспользуйтесь формой обратной связи.
Кроме того, Вы можете договориться о консультации, позвонив Андрею Николаевичу по телефону (921) 946-53-20. Он обязательно поможет Вам!
источник
Вентральная грыжа является осложнением послеоперационного периода при хирургическом вмешательстве с рассечением передней брюшной стенки. Лечить данную патологию можно только повторной операцией, консервативные мероприятия терапевтического эффекта не дают.
Чтобы понять сущность патологии, следует знать строение передней брюшной стенки. Это многослойное образование, которое, если рассматривать снаружи, имеет:
- защитный, внешний слой дермальный
- подкожный защитный жировой слой
- слой соединительной ткани или апоневротический
- мышечный корсет.
При полостной операции рассекают все слои. Послеоперационное осложнение, приводящее к образованию грыжи, заключается в частичном или полном расхождении соединительного рубца.
Вентральной грыжей называют выпадение (частичный выход) внутренних органов (сальника, тонкого кишечника и др.) через поврежденную брюшную стенку в подкожную область. Внешний слой кожи и подкожного жира удерживает грыжевой мешок, который быстро обрастает кровеносными сосудами. В результате чего содержимое мешка, грыжевые ворота и сам мешок образуют крепкие спайки (срастаются в месте соприкосновения).
Вентральная грыжа локализована в области живота, где проводился полостной разрез всех слоев передней брюшной стенки для получения доступа к внутренним органам. Чаще это происходит после срочных оперативных вмешательств, когда не было возможности для полноценной предоперационной подготовки. Грыжевые ворота могут иметь несколько отверстий.
Обратите внимание! Послеоперационное осложнение такого рода, часто возникает по вине самого пациента, который безответственно относится к рекомендациям лечащего врача.
Не существует общепринятой классификации послеоперационных грыж. Их различают:
- по локализации,
- по размеру,
- по частоте рецидивов.
Дополнительно различают вправимые и невправимые, многокамерные и одиночные образования.
По месту расположения различают медиальные, латеральные и сочетанные вентральные грыжи.
- Медиальные – расположенные по средней линии брюшной стенки
- Латеральные – грыжевые ворота по бокам живота
- Сочетанные – несколько грыжевых ворот, которые протянуты от средней линии до боковых частей брюшной стенки.
По размеру грыжевых ворот различают следующие виды:
- малые – до 5 см, визуально не определяются,
- средние – 5-10 см, визуально выглядит как небольшая выпуклость на животе в области проведения операции,
- обширные – 10-15 см, заметно деформируют живот,
- гигантские – больше 15 см, резкая деформация живота.
Характеристика рецидивов вентральной грыжи прямо указывает на количество ее повторных появлений.
Причиной образования послеоперационных осложнений на рубце брюшной стенки являются:
- Нагноения, длительный дренаж при заживлении
- Повышенное внутрибрюшное давление
- Заболевания легких
- Сахарный диабет, ожирение и другие заболевания, влияющие на качество регенерации тканей
- Неверная хирургическая тактика
- Несоблюдение послеоперационного режима.
Предрасполагающим фактором для появления грыжевых отверстий в рубце является:
- Генетическая предрасположенность
- Большая величина рассечения.
Врожденная слабость соединительной ткани является серьезным фактором предрасположенности пациента к слабому срастанию рубцов. У таких людей наблюдается излишняя эластичность связок, тонкая кожа, множественные стрии по всему телу даже без наличия лишнего веса или беременности в анамнезе.
Длинный рубец увеличивает шансы на возникновение дефектов заживления и образование очагов фиброзной ткани.
Обратите внимание! Качественный восстановительный период прямо влияет на вероятность возникновения послеоперационных осложнений.
Основным признаком появления вентральной грыжи является локальное выпячивание брюшной стенки в месте рубца или по бокам от него. Изменение формы живота сопровождается болью, ощущением тяжести или тяги изнутри. При серьезных размерах расхождения рубца больной может испытывать тошноту, трудности с опорожнением кишечника, бывает рвота.
Малая грыжа может быть не видна, но она определяется на ощупь. Часто больной, пытаясь найти источник дискомфорта, малую грыжу обнаруживает при ощупывании рубца. Врачу это описывается как неожиданный провал в животе. В положении лежа на спине грыжевой мешок исчезает.
Диагностические исследования при вентральной грыже проводятся в нескольких направлениях:
- Инструментальные исследования. УЗИ, магнитно-резонансная или компьютерная томография проводится с целью изучения характера, локализации и степени вентральной грыжи. Определяется наличие воспалительного процесса. Оценивается состояние внутренних органов и структура мышечной, соединительной ткани в месте рубцевания.
- Лабораторные исследования включают весь комплекс анализов крови и мочи для определения состояния здоровья и выявления инфекций (биохимический, общий анализ, ВИЧ, гепатит, сифилис).
- При необходимости флюорография, спирография, ЭКГ, консультация терапевта или узких специалистов.
Диагностика самой послеоперационной грыжи не представляет трудностей. Исследования проводят для уточнения ее параметров и особенностей здоровья пациента.
Эффективное лечение вентральной грыжи возможно только при помощи повторной операции. Консервативная терапия назначается пациентам с невозможностью или нецелесообразностью (например, преклонный возраст и слабое состояние здоровья) оперативного вмешательства. Таким пациентам показано изменение рациона, физические нагрузки, стабилизация пищеварения и опорожнения кишечника, ношение бандажа.
Существует два подхода в хирургическом закрытии дефекта:
- Традиционная техника (герниопластика) — натяжение собственных тканей и скрепление нерассасывающимся шовным материалом.
- Лапароскопическая герниопластика.
- Имплантация синтетических удерживающих сеток (ненатяжная герниопластика).
Традиционный способ лечения вентральной грыжи проводится на небольших образованиях, без осложнений воспалительным процессом. Это проверенная, недорогая и доступная методика.
Недостатки ее заключаются в следующем:
- повторное расхождение около 30%,
- сильная боль, связанная с натяжением брюшной стенки,
- угнетение дыхания.
Ненатяжной метод лечения вентральной грыжи заключается в установке своеобразной заплатки на разошедшиеся края рубца. Полипропиленовая сетка вводится между подкожным слоем и грыжевым мешком, содержимое которого вправляется в брюшную полость. Сетка фиксируется минимум в 3 см от края расхождения. Такая перегородка качественно удерживает внутренние органы от выпадения.
Ненатяжной метод показан при больших и гигантских образованиях. Он помогает избежать проблем с дыханием и боли, но имеет ряд недостатков:
- значительную стоимость,
- осложнения в виде спайки имплантата и кишечника приводит к непроходимости,
- отторжение имплантата.
Сравнительно новый, малотравматичный метод лечения грыж. Здесь оперативное вмешательство проводится без повторного рассечения тканей брюшины, что в разы уменьшает риск рецидива. Пациенту, как при ненатяжной традиционной технике, ставится защитная сетка, но вводится она при помощи лапароскопа.
Лапароскопическую операцию проводят при помощи нескольких латеральных проколов, что позволяет хорошо визуализировать состояние операционного поля. С грыжевым мешком в ходе операции стараются не контактировать. Методика позволяет избежать повторного рубцевания и воспалительных осложнений. Недостатки метода в отсутствии достаточного количества специалистов и необходимого оборудования.
Послеоперационный период протекает очень индивидуально. Терапевтические мероприятия направлены на предупреждение следующих осложнений:
- застойная пневмония
- сердечная, легочная недостаточность
- пролежни
- запоры
- нарушение периферического кровообращения.
Медикаментозная терапия заключается во введении антибиотиков 5-7 дней, облегчении боли, общем укреплении организма (витамины, иммуностимуляторы). Хирургический уход состоит из перевязок, бандажирования. Стимулирующая терапия заключается в массаже, физиотерапевтических процедурах и посильной физической нагрузке.
Стандартные сроки восстановления после лечения вентральной грыжи выглядят следующим образом:
- пребывание в стационаре 3-7 дней
- амбулаторное лечение от 3 до 6 недель (период нетрудоспособности)
- полное восстановление не ранее 6 месяцев (легкий труд).
Весь реабилитационный период необходимо неукоснительно выполнять рекомендации лечащего врача – это позволит тканям полноценно восстановиться. Обязательно ношение бандажа или специального белья. Физические нагрузки противопоказаны.
Обратите внимание! Решающее значение имеет отказ от курения и переедания.
Профилактика послеоперационных грыж заключается в постепенном выходе из режима восстановления при соблюдении всех рекомендаций врача. Базовым условием является соблюдение здорового образа жизни, правильного питания, отказа от курения. Курение существенно нарушает кровообращение и способность тканей к регенерации.
Немаловажное значение имеет собственная гигиена пациента, соблюдение норм и правил обработки рубца, профилактика воспалительных заболеваний. Поддержание здорового веса, ограничение физической нагрузки, своевременное обследование и лечение основных заболеваний являются основными профилактическими мерами.
источник
Послеоперационная грыжа на животе, а точнее, в брюшной стенке, относится к разновидности травматических воздействий. Она проявляется в области послеоперационного рубца, располагается под кожей. По отношению ко всем вариантам грыж этот вид составляет 6–8%.
Согласно статистике осложнений в послеоперационном периоде, на грыжи приходится до 5% от всех манипуляций со вскрытием брюшной полости, а при анализе течения нагноившихся ран показатель увеличивается до 10%. Меры по предупреждению зависят не только от вида хирургического вмешательства, умения врача, но и от поведения пациента, выполнения рекомендаций в период реабилитации.
Операции на животе проводятся по разному поводу. Каждая патология требует предварительного изучения и выбора оптимальной тактики. Чтобы хирург смог полностью выделить нужный орган, провести осмотр, остановить кровотечение, необходимо решить вопрос о доступе или конкретном месте разреза поверхностных тканей и кожи.
Для этого существуют типовые способы, разработанные практикой многих поколений врачей. Послеоперационные грыжи чаще образуются в анатомических зонах, где обеспечивается наиболее удобный доступ к органам брюшной полости. По локализации можно догадаться, какую операцию и разрез использовали хирурги.
- белой линии живота — проводилась верхняя или нижняя срединная лапаротомия (рассечение брюшины по центральной линии), вероятно, по поводу заболеваний желудка, кишечника;
- в подвздошной области справа — после операции аппендэктомии, на слепой кишке;
- пупочной области — может осложниться выздоровление от хирургических вмешательств на кишечнике;
- правого подреберья — нежелательный исход удаления камня и желчного пузыря, резекции печени;
- подреберья слева — спленэктомия (удаление селезенки);
- поясничной области сбоку — последствие операций на почках, доступа к мочеточникам;
- области над лобком — в случаях урологических заболеваний, хирургических вмешательств на внутренних половых органах у женщин.
Соответственно классификация послеоперационных грыж предусматривает следующие варианты: срединные (верхние и нижние), боковые (право- и левосторонние, верхние, нижние). В зависимости от величины послеоперационного дефекта:
- малые — не нарушают форму живота;
- средние — занимают небольшой участок в области брюшины;
- обширные — сопоставимы с дефектом большой зоны брюшной стенки;
- гигантские — резко деформируют живот, расположены в двух и более зонах брюшины.
Послеоперационные грыжи различаются по характеру — на вправимые и невправимые, по внутреннему строению — на однокамерные и многокамерные. С учетом эффективности лечения — хирурги выделяют рецидивирующие грыжи, включая многократно рецидивирующие. Принципы классификации важны для выбора способа устранения негативных последствий.
Причины послеоперационных грыж чаще всего связаны с невозможностью провести полную подготовку больного за неимением времени в случаях необходимости экстренного вмешательства. Ведь любая плановая операция требует предоперационной терапии, очищения кишечника, снятия интоксикации.
Отсутствие своевременных мер способствует осложнениям в послеоперационном периоде, связанным со вздутием кишечника, замедлением перистальтики, нарушением выделения кала (запорами), рвотой, повышением внутрибрюшного давления, застойными изменениями в легких с воспалением, кашлем. Все это в значительной степени ухудшает условия образования плотного послеоперационного рубца.
Не исключается ошибочный выбор метода доступа без учета анатомических и физиологических особенностей строения внутренних органов и брюшины. В результате нарушается кровоснабжение и иннервация в зоне оперативного вмешательства, в дальнейшем в тканях проявляются стойкие изменения, способствующие прорезыванию швов.
Значительна роль нагноительных осложнений. Этот тип относят к раннему проявлению. Воспаление и гной скапливаются в области раны, под апоневрозом мышц. Застойные пневмонии и бронхит, возникшие после операции, вызывают кашель, резкие толчки и колебания внутрибрюшного давления, что предрасполагает к возникновению грыжевых ворот.
К дефектам операционной техники относятся некачественный шовный материал, слишком сильное стяжение тканей, неустраненное кровотечение и скопление крови в гематомы с последующим быстрым нагноением, длительная тампонада и дренирование в зоне операции.
Из причин, зависящих от выполнения пациентом в послеоперационном периоде рекомендаций врача, наибольшее значение имеют: досрочное повышение физической нагрузки, нарушение диеты, пренебрежение ношением бандажа.
Грыжи чаще возникают у пациентов с ожирением, системными болезнями соединительной ткани, сахарным диабетом, при которых существенно нарушается формирование полноценного рубца. Для женщин имеет значение срок наступления беременности после операции. Ослабление организма, авитаминоз, давление увеличенной матки на брюшную стенку создают условия для грыжеобразования.
Хотя теоретически осложниться послеоперационной грыжей может любое хирургическое вмешательство на брюшной полости, чаще всего патология наблюдается после оперативного лечения:
- прободной язвы желудка;
- воспаления червеобразного отростка;
- калькулезного холецистита;
- кишечной непроходимости;
- у женщин удаления кислы яичника, матки;
- перитонита;
- последствий проникающих ранений в брюшную полость.
Основным признаком грыжи является обнаружение выпячивания в зоне послеоперационного рубца и вокруг него. На начальной стадии послеоперационные «шишки» пациенты вправляют в положении лежа самостоятельно, они не очень мешают и не имеют симптоматики. Боли и рост опухолевидного образования возникают при натуживании, резких движениях, подъеме тяжелых предметов.
В горизонтальном положении выпячивание уменьшается. Ухудшение состояния связано с переходом болевых ощущений в постоянные, иногда носящие характер приступа, схваток. Одновременно пациенты жалуются:
- на длительные запоры;
- постоянное вздутие живота;
- отрыжку;
- поташнивание;
- затрудненное выделение мочи (в случае надлобковых грыж);
- раздражение или воспаление кожи на животе в зоне грыжевого выпячивания.
Состояние пациента зависит от величины грыжи, спаечного процесса в брюшной полости, внутри грыжевого мешка. Иногда даже при больших грыжах пациенты не имеют жалоб.
Во время осмотра пациента в положении стоя и лежа хирург видит выпячивание в зоне и вокруг него. Чтобы выяснить величину и форму, пациента, находящегося в лежачем на спине положении, просят поднять голову. Это движение вызовет напряжение в мышцах живота и «выдавит» наружу грыжевой мешок с содержимым.
Одновременно проявляются все расхождения в зоне прямых мышц, возможные начинающиеся выпячивания, не связанные с основным. Пациенту обязательно назначаются методы исследования, позволяющие уточнить связь с внутренними органами.
Рентгенологическим путем выявляют состояние функционирования желудочно-кишечного тракта, имеющийся спаечный процесс, вхождение в грыжевую полость органов брюшной полости. УЗИ позволяет рассмотреть не только брюшные органы, но и полость грыжевого мешка, определить форму, истинные размеры грыжи, изменения в мышечных структурах, влияние спаек.
В комплекс обследования входит контрастное рентгенологическое исследование прохождения бариевой взвеси по желудку и кишечнику, изучение степени вмешательства желудка. Производятся снимки (рентгенограммы) и герниография (рентгеновский снимок содержимого грыжевого мешка).
Отсутствие лечебных мер при послеоперационных грыжах усугубляет состояние пациента. Со временем могут появиться:
- копростаз (застой кала и образование камней в кишечнике) с механической непроходимостью;
- ущемление;
- перфорация;
- частичная или полная спаечная кишечная непроходимость.
источник
Вентральная грыжа – это выход органов за пределы брюшной полости в области послеоперационного дефекта. Термин «вентральная грыжа» в последнее время используют все реже, чаще такие образования называют послеоперационными, что больше отражает механизм развития патологии. Чтобы избавиться от патологии понадобится операция (герниопластика).
Послеоперационная (вентральная) грыжа – это выход брюшины и внутренних органов за границы брюшной полости в области послеоперационного рубца. Органы выходят не через естественное отверстие, а через послеоперационный дефект передней брюшной стенки.
Это частое осложнение лапаротомических операций – удаления аппендикса, желчного пузыря, матки и других внутренних органов. В большинстве случаев выпячивание формируется в восстановительном периоде после экстренных операций, реже – после плановых.
Единственной причины, которая бы приводила к развитию патологии, не существует. Играет роль комбинация факторов – местных и общих.
Местные факторы связаны с изменениями в области послеоперационной раны:
- нерациональный выбор оперативного доступа (большой разрез);
- некачественное ушивание раны (недостаточное сопоставление краев, избыточное натяжение, неправильный выбор шовного материала);
- постановка дренажей;
- инфицирование раны;
- снижение регенерации.
На развитие болезни влияют и общие факторы, которые связанные с состоянием пациента:
- отягощенная наследственность;
- патологические состояния, которые приводят к повышению внутрибрюшного давления – хронические запоры, длительный кашель, беременность;
- ожирение;
- заболевания, при которых снижаются регенераторные способности тканей (заживление) – сахарный диабет, сердечно-сосудистая патология, авитаминоз, гипопротеинемия, анемия.
На развитие болезни может влиять как один фактор, так и сразу несколько. Причем сочетание нескольких факторов повышает вероятность несостоятельности швов и формирования выпячивания.
Вентральные грыжи характеризуются разнообразными размерами, формой, локализацией. Клиническая картина отличается в зависимости от наличия осложнений, состава грыжевого содержимого. Наличие такого большого разнообразия патологии затрудняет создание единственной классификации. Различают следующие разновидности патологии:
- По локализации: срединные (нижние, верхние) и боковые (правосторонние и левосторонние, нижние и верхние).
- По величине: малые, средние, обширные, гигантские.
- По составу грыжевого мешка: петли тонкого кишечника, большой сальник, желудок, мочевой пузырь.
- По наличию осложнений: ущемленная, перфорирующая, с признаками острой кишечной непроходимости.
- По вправимости: вправимая, невправимая.
В большинстве случаев единственный симптом патологии – наличие выпячивания в области послеоперационного рубца на передней стенке живота. Такое образование имеет следующие характеристики:
- локализуется в месте шва;
- увеличивается в положении стоя;
- увеличивается при кашле, натуживании, физической нагрузке;
- уменьшается или исчезает в горизонтальном положении;
- при неосложненном течении легко вправляется обратно.
Второй по частоте встречаемости признак болезни – боль. Поначалу боль имеет ноющий и тянущий характер, усиливается при физической нагрузке. Со временем боль может становиться резкой и постоянной, особенно при невправимости.
Остальные симптомы развиваются реже и зависят от того, какой орган входит в содержимое грыжевого мешка.
Содержимое грыжевого мешка
Боль носит ограниченный характер, появляется запор и метеоризм. При длительном течении болезни могут развиваться признаки интоксикации.
Характерно появление изжоги и отрыжки, периодической рвоты, чувства тяжести после еды.
Боль менее интенсивная, распространяется на всю переднюю стенку живота.
Помимо выпячивания появляются дизурические симптомы (учащенное или болезненное мочеиспускание).
При выявлении выпячивания нужно обратиться к хирургу. Постановка диагноза обычно не вызывает трудностей, учитывается клиническая картина и анамнез (проведенное ранее оперативное вмешательство). При физикальном обследовании врач обращает внимание на следующие изменения:
- послеоперационный рубец;
- выпячивание – его размер, форму, вправимость;
- состояние кожи вокруг рубца (могут быть признаки дерматита);
- консистенция грыжевого содержимого, края грыжевых ворот и размер грыжи (при пальпации);
- симптом кашлевого толчка.
В большинстве случаев этого достаточно для постановки диагноза.
Иногда показано проведение дополнительного обследования – ультразвукового исследования (УЗИ), обзорной и контрастной рентгенографии. Эти методы назначаются не только для подтверждения диагноза, но и для исключения других заболеваний.
Основной метод лечения – оперативное удаление грыжи с последующей пластикой. При наличии противопоказаний к операции применяется консервативное лечение. Оно направлено не столько на излечение от болезни, как на профилактику осложнений.
Консервативное лечение проводится при отказе пациента от операции или наличии противопоказаний. Противопоказанием к хирургическому лечению может быть беременность, тяжелые заболевания сердца, дыхательной системы, нарушение свертывания крови.
В чем заключается консервативное лечение:
- Ношение специального высокого бандажа.
- Укрепление мышц пресса (лечебная физкультура).
- Исключение тяжелой физической нагрузки.
- Нормализация массы тела при ожирении.
- Соблюдение диеты, направленной на предотвращение запоров (употребление клетчатки и злаковых, 1,5 л воды в день).
- Лечение заболеваний, которые проявляются хроническим кашлем.
Консервативное лечение может применяться в качестве подготовки к операции.
Проведение операции по удалению грыжи показано всем пациентам при отсутствии противопоказаний. При неосложненном течении назначается плановое хирургическое вмешательство (через 6–12 месяцев после развития патологии).
При ущемлении грыжи или развитии острой кишечной недостаточности проводится ургентная операция.
Операция может быть открытой или лапароскопической. Выбор тактики зависит от вправимости грыжи, ее размера, наличия воспалительных изменений. В большинстве случаев хирургическое вмешательство проводится под наркозом, редко под местной анестезией (при небольшом размере выпячивания).
Операция состоит из двух этапов:
- Иссечение грыжевого мешка.
- Закрытие дефекта местными тканями или синтетическим протезом.
Даже при отсутствии осложнений вентральные грыжи часто приводят к снижению качества жизни. Если грыжа ущемляется – прогноз неблагоприятный. У каждого 10-го ущемление грыжи заканчивается летальным исходом.
После хирургического лечения прогноз в большинстве случаев благоприятный. Возможно развитие рецидива.
Предлагаем к просмотру видеоролик по теме статьи.
Образование: Ростовский государственный медицинский университет, специальность «Лечебное дело».
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
При регулярном посещении солярия шанс заболеть раком кожи увеличивается на 60%.
Кровь человека «бегает» по сосудам под огромным давлением и при нарушении их целостности способна выстрелить на расстояние до 10 метров.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
Люди, которые привыкли регулярно завтракать, гораздо реже страдают ожирением.
Для того чтобы сказать даже самые короткие и простые слова, мы задействуем 72 мышцы.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
Каждый человек обязан заботиться о своем здоровье! Это одна из самых важных вещей, которую стоит понять. Если вы хотите прожить долгую и счастливую жизнь, то ну.
источник
В ентральная (послеоперационная) грыжа (ВГ) – это патология, которая обнаруживается в послеоперационный период, характеризуется выходом органов из брюшной полости через зарубцевавшуюся ткань.
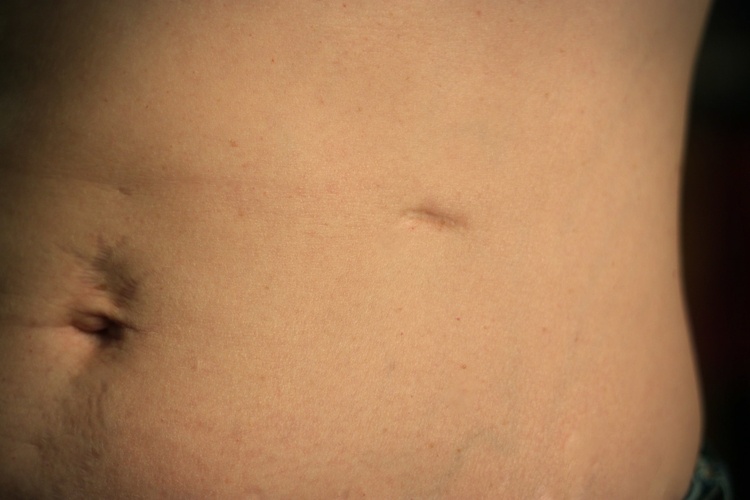
Внешнее проявление вентральной грыжи

В зависимости от размера, различают:
В зависимости от места локализации:
- медиальная – срединная, нижняя срединная и верхняя срединная;
- латеральная – правосторонняя, левосторонняя, верхняя, нижняя и боковая.
- Нарушение заживления раны. Если рана дольше 10 дней, не заживает, то соответственно и рубец станет тонким и слабым. В таком случае повышается риск возникновения данного заболевания;
- Наследственная предрасположенность. Если природное строение сухожилий, связок и соединительных тканей слабые, то и рубцы формируются такими же. Для вентральной грыжи это слабое место;
- Инфицирование. При попадании инфекции в рану, рубец затягивается выше положенного времени, что вызывает осложнения;
- Ошибки врача при операции и сшивании раны. Если хирург, по некоторым причинам работал технически неверно, или анатомически невыгодно сшил края раны, то возникает послеоперационная грыжа;
- Резкий набор и потеря веса. При колебании веса, происходит растяжение соединительных тканей, что приводит к истончению шва. Замедляется микроциркуляция и кровообращение в сосудах, вследствие чего рана заживает медленнее;
- Влияние сопутствующих заболеваний. Бронхиальная астма, хронические бронхиты, ожирения и запоры – приводят к внутрибрюшному давлению. Края раны натягиваются, что приводит к нарушению кровоснабжения и плотность рубца уменьшается. А заболевания крови: сахарный диабет, гипертония и атеросклероз, ухудшают кровоток и тоже истончают зарубцевавшуюся ткань;
- кесарево сечение;
- операций на яичниках или матке;
- удаление аппендикса
- удаление желчного пузыря;
- операции на мочеточнике или почках;
- срединная лапароскопия.
Для диагностирования вентральной грыжи обязательно следует сделать рентген брюшной полости
Первым делом врач обязан осмотреть пациента. Доктор кладет больного на спину, просит поднять голову, подняться на локтях, чтобы прощупать и измерить размер образования. Далее назначается рентген, чтобы исключить кишечную непроходимость. При этом применяют рентген образования, рентгенографию желудка и двенадцатиперстной кишки, обзорную рентгенограмму брюшной полости. Целесообразно назначить гастроскопию, УЗИ, анализ мочи и крови.
- Болевые ощущения в области живота. Обостряются при спазмах во время кашля, ходьбе или беге, напряжении мышц или других нагрузках.
- Тошнота, позывы к рвоте.
- Запор, метеоризм.
- Тяжесть в животе.
- Нарушение аппетита.
- Одышка.
- В области зарубцевавшейся ткани обнаруживается выпячивание. Если дотронуться до него, то ощущается боль.
На начальном этапе грыжи вправляются т.к. размеры не велики. В запущенных случаях, когда лечение не было начато вовремя, она становится не вправляемой. Патология причиняет массу неудобств. Присутствуют спазмы, зуд в области рубца, тянущие, болезненные ощущения.
На начальном этапе, чтобы избежать серьезного оперативного вмешательства пересмотрите рацион и придерживайтесь строгой диеты. Так же такое лечение подойдет тем, кому хирургическое вмешательство противопоказано. Придерживаясь следующих рекомендаций, уйдет тошнота, болезненные ощущения в области живота.
- Негативное воздействует пища, которая вызывает повышенное газообразование;
- принимайте пищу маленькими порциями, но чаще 3-4 раз в день;
- термически обрабатывайте продукты;
- не переедайте;
- не употребляйте пищу за 2- 3 часа до сна;
- ешьте только здоровую пищу.
При лечении вентральной грыжи обязательно нужно кушать только здоровую пищу
Противопоказано жареное, острое, копченое и жирное. Лучше употребляйте вареную, пареную пищу. Не пейте газированных напитков, кофе, алкоголь. Не злоупотребляйте бобовыми, кисломолочными продуктами, хлебом, виноградом и капустой. Эти продукты вызывают чрезмерное газообразование и вздутие живота.
Комплекс упражнений при вентральной грыже
К данному лечению прибегают, только при невозможности провести операцию. Помните, что избавиться от этого заболевания, возможно только при помощи хирургического метода (герниопластики).
- ношение бандажа, специального поддерживающего пояса;
- соблюдение диеты;
- регулярные занятия лечебной физкультурой;
- исключение физических нагрузок;
- устранение запоров и метеоризма.
В домашних условиях каждый больной обязан оградить себя от поднятия тяжестей, не ездить на дальние расстояния и не поддаваться искушению запретным блюдам. Результаты консервативного лечения зависят от стараний пациента. При соблюдении правил и режима, окончательные результаты порадуют Вас.
Схема перфорации вентральной грыжи
- малейшие болезненные ощущения в области шва;
- тошнота;
- боли при приседаниях, ходьбе, других нагрузках;
- после перенесенных тяжелых, продолжительных заболеваний, которые вызывают напряжение брюшной зоны.
- коррекция образований при помощи натяжной пластики;
- коррекция при помощи не натяжной герниопластики. Удаляется выпячивание и устанавливается сетчатый имплантат;
- коррекция при помощи лапароскопической герниопластики. Через лапароскопические отверстия устанавливается сетчатый трансплантат.
Показан промежуточный этап удаления грыжи
На изображение показана схема на срезе тканей, после удаления грыжи
Стоимость лечения в Москве
В новых клиниках Москвы не стоят в очереди, чтоб записаться на прием к врачу, чтобы узнать диагноз, цену и этапы дальнейших действий. Используйте он-лайн запись. Осталось оставить интернет-заявку и ждать звонка менеджера. Регистратура связывается с пациентом в ближайшие часы и подробно рассказывает о стоимости процедур, назначает время консультации.
Цены по удалению вентральной грыжи колеблются: с 10000 рублей и до 80000 рублей.
Сам же прием у доктора – минимальная стоимость 1000 рублей (до 3000 рублей). При этом хирург осматривает, пальпирует, собирает анамнез, и назначает обследование.
Ценовая политика обследования варьируется в пределах 5000 рублей. Сюда входит: рентгенологическое обследование герниография), диагностика органов ЖКТ (гастероскопия), ультразвуковое исследование, прием анализов кала и крови.
После удаления послеоперационной грыжи человек вновь обретает смысл в жизни. Качество жизни улучшается. Уходит постоянное недомогание, нет приступов тошноты и рвоты. Уходят комплексы, по поводу внешнего вида. Вы позволите себе носить открытые наряды.
Не лечитесь самостоятельно. При малейших признаках обращайтесь за медицинской помощью. А чтобы избежать подобного явления, соблюдайте рекомендации врачей, после оперативных вмешательств.
источник
Послеоперационные грыжи образуются в области послеоперационного рубца. Причинами их образования являются расхождение краев сшитого апоневроза или оставление дефекта в нем (при тампонировании брюшной полости), нагноение раны, большая физическая нагрузка в послеоперационном периоде.
Края грыжевых ворот вначале бывают эластичные, а затем за счет рубцевания и дегенерации составляющих их мышц, становятся ригидными, грубыми. При этом в них возникают фиброзные тяжи и перемычки, они становятся ячеистыми, а сами грыжи — многокамерным.
В случае если грыжевые ворота представлены множественными дефектами апоневроза, то грыжевой мешок может быть многокамерным. В связи с тем, что образование грыжи процесс длительный, между грыжевым мешком и окружающей его клетчаткой образуются достаточно грубые сращения с новообразованными в них сосудами. Это необходимо учитывать во время операции при выделении грыжевого мешка. Брюшина, образующая грыжевой мешок, может быть нормальной толщины, а может, вследствие длительной травматизации (например, при ношении бандажа или частых ущемлениях), быть представлена грубой фиброзной рубцовой тканью изнутри выстланной мезотелием.
Клиника: боли в области грыжевого выпячивания;невправимость грыжи;резкая болезненность при пальпации грыжевого выпячивания;при длительном сроке ущемления возможны клинические и рентгенологические признаки кишечной непроходимости.
Диагностика: Диагностика вентральной грыжи заключается в определении набухания в области послеоперационного рубца и не представляет особой сложности.
Лечение:1) Пластика местными тканями заключается в ушивании дефекта апоневроза передней брюшной стенки нерассасывающимися нитками. При этом возможно создание дубликатуры апоневроза (его удвоение). Пластика местными тканями без значительного их натяжения возможна лишь при небольшом размере дефекта апоневроза, менее 5 см. При устранении малых вентральных грыж допустимо местное обезболивание, в остальных ситуациях операция выполняется под наркозом.
2) Пластика с применением синтетических протезов. При этом не возникает натяжения собственных тканей организма пациента, протез прорастает прочной соединительно-тканной капсулой, в послеоперационном периоде. Практически отсутствуют боли в зоне операции, наступает более ранняя трудовая реабилитация пациента, вследствие значительного укрепления брюшной стенки.
Возможно расположение сетки над апоневрозом (как представлено на рисунке) способ — ONLAY, между листками апоневроза способ — INLAY, под апоневрозом способ — SUBLAY, изнутри брюшной полости способ — INTRAABDOMINAL.
3) Лапароскопическая герниопластика. практически не используется для устранения послеоперационных вентральных грыж, т.к. подобные грыжи, как правило, вызывают образование большого количества спаек внутри живота которые затрудняют работу с эндоскопическим оборудованием
49. Прикрытая перфоративная язва. Клиника, эндоскопическая и видеолапароскопическая картина, особенности лечения.
Клиническая картина прикрытой ПЯ (закрытие отверстия в желудке и ДПК соседними органами, фибрином, частицей пищевых масс) бывает менее выраженной, атипичной. После характерного острого начала происходит прикрытие отверстия и ограничение процесса от свободной брюшной полости. В свободную брюшную полость попадает сравнительно небольшое количество жидкости и воздуха. Боль и напряжение мышц бывают не столь выраженными и постепенно уменьшаются, состояние больного улучшается. В подобных случаях мы имеем дело не с разлитым, а имеющим нетипичное течение, «прикрытым» внутрибрюшным гнойником, что создаст значительные трудности в диагностике. Характерной клинической особенностью прикрытой ПЯ является длительное стойкое напряжение мышц брюшной стенки в правом верхнем квадранте живота при общем хорошем состоянии больного (симптом Райнера—Виккера). Иногда состояние больных становится настолько удовлетворительным,. Этот обманчивый период часто маскирует клиническую картину заболевания и может стать причиной запоздалой диагностики. Диагностика таких ПЯ бывает трудной, поэтому при подозрении на прикрытую ПЯ показано неотложное оперативное вмешательство. Нередко в диагностике ПЯ, особенно прикрытых и атипичных, неотложная гастродуоденоскопия приобретает очевидное преимущество перед другими методами налетом. При атипичной клинике ПЯ желудка и ДПК (прикрытие, прободение в малый сальник или в полый орган), при сочетании ПЯ с другими атипично протекающими заболеваниями органов брюшной полости показана срочная лапароскопия. Лапароскопическая картина Чаще всего прободная язва прикрывается печенью, желчным пузырем, сальником и редко петлей тонкой кишки. Если перфоративная язва прикрыта печенью, то при лапароскопии обнаруживают инфильтрированную стенку желудка, к которой тесно прилегает печень. Капсула печени на этом участке отечна, имеет фибринозные наслоения. При разъединении лапароскопом печени и желудка в подпеченочном пространстве определяется мутный выпот с хлопьями фибрина и слизью. При прободении язвы двенадцатиперстной кишки выпот окрашен желчью.
В начале осложнения признаки ПЯ в свободную брюшную полость типичны (боль в эпигастральной области, «доскообразное» напряжение мышц передней брюшной стенки живота). Через некоторое время острые явления стихают в связи с отграничением воспалительного процесса. Наличие умеренного напряжения мышц в правом верхнем квадранте живота, предшествовавший приступ острой боли в эпигастральной области у людей с анамнезом ЯБ дают основание думать о прикрытой ПЯ желудка и ДПК. Диагноз подтверждается РИ и эндоскопией. При РИ удается выявить небольшое количество газа под диафрагмой. Если с момента прободения прошло не менее 2 сут, для подтверждения диагноза больному рекомендуется дать глоток водорастворимого контрастного вещества. Если состояние больного удовлетворительное и с момента ПЯ прошло более 2 сут, от дачи контрастного вещества следует отказаться В диагностике ПЯ важен анамнез. С целью диагностики используется фиброгастродуоденоскопия, при этом определяется перфорационное отверстие, из которого то появляются, то исчезают пузырьки газа
Лечение. При прикрытой перфорации язвы также показана срочная операция, так как прикрытие нельзя считать надежной защитой от поступления содержимого желудка в свободную брюшную полость.
В зависимости от тяжести состояния больного, стадии развития перитонита, длительности язвенной болезни и условий для проведения операции применяют ушивание язвы, иссечение язвы с пилоропластикой в сочетании с ваготомией, экономную резекцию желудка (антрумэктомию) в сочетании со стволовой ваготомией.
Ушивание язвы выполняют при распространенном перитоните, высокой степени операционного риска (тяжелые сопутствующие заболевания, преклонный возраст больного), при перфорации стрессовых и лекарственных язв. Отверстие ушивают в поперечном направлении по отношению к продольной оси желудка или двенадцатиперстной кишки отдельными се-розно-мышечными швами, вводя иглу вне зоны инфильтрата. Края язвы по возможности экономно иссекают. Линию швов прикрывают прядью большого сальника, которую фиксируют несколькими швами.
Приэкстренной операции предпочтение отдают стволовой ваготомии с пилоропластикой. Язву экономно иссекают, продлевают разрез (до 6—7 см) напривратник и антральный отдел желудка. Затем производят пилоропластику по Гейнеке—Микуличу.
Ваготомия с дренирующей желудок операцией является малотравматичным вмешательством, адекватно снижающим желудочную секрецию и дающим стойкое излечение в большинстве случаев
Заключительным этапом операции по поводу перфоративной язвы должен быть тщательный туалет брюшной полости: аспирация экссудата и гастродуоденального содержимого, промывание растворами антисептиков
источник
Послеоперационный период у больных. перенесших грыжесечение. очень индивидуален. Тяжесть его течения во многом зависит от качества предоперационной подготовки, объема и травматичности оперативного вмешательства. При неосложненных формах паховых, бедренных и пупочных грыж, а также грыжах белой линии живота послеоперационный период обычно протекает легко. В этих случаях, помимо введения обезболивающих средств и ухода за раной, какого-либо лечения обычно не проводят. Больной со 2-го дня после операции начинает принимать жидкую пищу, поворачиваться в постели, а на 3—4-е сутки — ходить. Деятельность кишечника обычно восстанавливается самостоятельно на 2—3-е сутки. Некоторые хирурги рекомендуют более длительное, в течение 1—2 нед, пребывание больного в постели, считая это важным мероприятием в профилактике рецидивов грыжи. Это ошибочная тактика. Ранняя двигательная активность больного предупреждает возникновение тромбоэмболии, пневмоний и других осложнений со стороны сердечно-сосудистой и дыхательной систем больного [Постолов М. П. и др. 1975; Яцентюк М. Н. 1978]. Зарубежные хирурги также являются сторонниками раннего вставания больных с постели после грыжесечения, а иногда оперируют неосложненные грыжи амбулаторно [Kornhall S. Ollson А. М. 1976]. С. J. Bellis произвел 16 069 паховых грыжесечений под местным обезболиванием, госпитализируя больных всего на 1 день. Из оперированных 2192 больных были в возрасте от 65 до 99 лет. Автор отметил отсутствие осложнений как в раннем, так и в позднем послеоперационном периоде.
Более тяжело протекает послеоперационный период у больных с обширными и гигантскими вентральными грыжами. В этом случае следует предусмотреть возможность развития легочно-сердечной недостаточности и пневмонии. Уже в первые часы после пробуждения больного от наркоза всегда имеется снижение эффективности легочной вентиляции, что является следствием воздействия таких факторов, как боль, контрактура мышц брюшной стенки, повышение давления в брюшной полости, высокое стояние диафрагмы. В связи с этим сразу после операции больному необходимо придать возвышенное положение в постели, ввести обезболивающие средства, обеспечить дыхание увлажненным кислородом. Обычно под влиянием этих мероприятий в течение 5—6 ч дыхание больного становится более ровным, глубоким, исчезает цианоз губ и напряжение брюшной стенки. Серьезные опасения вызывают явления стойкой гипоксии, которая проявляется учащением дыхания, цианозом кожных покровов, повышением артериального давления и тахикардией. Следует подчеркнуть, что такая клиническая картина в раннем послеоперационном периоде всегда свидетельствует о том, что функциональные возможности сердечно-сосудистой и дыхательной систем больного в дооперационном периоде были переоценены. Мы наблюдали 2 больных с гигантскими послеоперационными грыжами, у которых уже в ближайшие часы после операции катастрофически нарастали явления сердечно-сосудистой и дыхательной недостаточности, что вынудило прибегнуть к единственно эффективному в таких случаях средству — принудительной вентиляции легких. Обе больные умерли.
Дыхательная недостаточность у пожилых больных иногда появляется на 2—3-й сутки после операции. В подобных случаях ее возникновение находится в тесной связи с развитием пареза кишечника, профилактику которого следует начинать уже в 1-е сутки послеоперационного периода, т. е. задолго до появления первых признаков. Для этих целей применяют паранефральные блокады, периодическую или постоянную аспирацию желудочного содержимого, введение средств, возбуждающих перистальтику. Возникновение пареза кишечника на фоне уже имеющейся дыхательной недостаточности резко усугубляет ее. Спасти таких больных могут только ранние реанимационные мероприятия.
Важнейшим мероприятием комплексного лечения больных с обширными гигантскими и вентральными грыжами также является двигательная активность больного. Через несколько часов после операции, когда больной уже в полном сознании, необходимо настойчиво заставлять его проводить дыхательную гимнастику, поворачиваться в постели, а через 14—16 ч сидеть в постели и даже с помощью врача или сестры вставать на ноги. Рекомендуют также массаж грудной клетки.
После операции по поводу ущемленных грыж живота первоочередными задачами, которые необходимо решить хирургу, являются:
- 1) борьба с интоксикацией и обезвоживанием;
- 2) подавление инфекции;
- 3) профилактика и лечение осложнений со стороны дыхательной и сердечно-сосудистой системы;
- 4) восстановление функции желудочно-кишечного тракта;
- 5) борьба с перитонитом, т. е. схема ведения таких больных ничем не отличается от больных с кишечной непроходимостью и перитонитом.
Интенсивность послеоперационной терапии зависит от сроков ущемления, выраженности интоксикации, наличия или отсутствия некротических изменений в кишечнике.
Общим мероприятием для всех больных с грыжами живота является профилактика гнойных осложнений со стороны послеоперационной раны. Опасность нагноения особенно велика в случаях реконструктивных пластических операций по поводу обширных и гигантских вентральных грыж. Это объясняется большой площадью операционных ран, пересечением множества кровеносных и лимфатических капилляров, а при послеоперационных и рецидивных грыжах — наличием дремлющей инфекции в толще рубцов и вокруг старых лигатур. Ряд профилактических мер является неотъемлемой частью самой операции:
- 1) тщательное предохранение тканей от излишней травматизации и загрязнения, что достигают деликатным анатомичным оперированием, а также отграничением всех слоев брюшной стенки широкими марлевыми салфетками, смоченными антисептическим раствором;
- 2) иссечение грубых рубцов в зоне пластики;
- 3) минимальное натяжение при пластике грыжевых ворот сшиваемых тканей мышечно-апоневротического слоя, а если это невозможно, использование дополнительных пластических материалов и частей грыжевого мешка;
- 4) предпочтительное использование ареактивных шовных материалов (капрон, лавсан и т. п.);
- 5) надежный гемостаз;
- 6) по показателям — дренирование раны сроком на 1 сут.
В послеоперационном периоде необходимо применять:
- 1) ежедневные перевязки и пункции с целью удаления серозно-геморрагического отделяемого из подкожной клетчатки, плотное бандажирование живота;
- 2) парентеральное применение антибиотиков в течение 5—6 сут;
- 3) пероральное введение пентоксила или метилурацила со 2—3-х суток после операции, пиримидиновые производные сочетают с сульфаниламидами, салицилатами и витаминами С и группы В;
- 4) применение физиотерапевтических процедур (УФО, СМТ, УВЧ-терапия и индуктотермия). Применение такого лечебного комплекса позволяет добиться первичного заживления раны у большинства больных.
Т. Т. Даурова и Г. В. Митькова (1969) рекомендуют для более полной эвакуации раневого отделяемого вакуумное дренирование. Этот метод очень эффективен, он позволяет ликвидировать «мертвое пространство» и карманы в подкожной клетчатке, осуществить постоянное удаление раневого секрета в стерильном замкнутом контуре.
Если отсутствуют осложнения, то больного выписывают из стационара на 7—8-е сутки после операции по поводу паховых, бедренных, пупочных грыж и грыж белой линии живота и на 14—18-е сутки после операции при диастазах прямых мышц живота, рецидивных послеоперационных и диафрагмальных грыжах. Длительность временной нетрудоспособности и режим труда после выписки из стационара определяются характером произведенной операции, общим состоянием больного, его возрастом и выполняемой работой. При решении этих вопросов необходимо помнить, что в возникновении рецидивов грыжи огромное значение имеет ранняя значительная физическая нагрузка на еще не сформировавшийся рубец. Необходимо избегать тяжелого физического труда в среднем в течение 3—4 мес, а при рецидивных и послеоперационных грыжах — 8—10 мес. Пребывание на больничном листе обычно составляет 4—6 нед, а затем больного переводят на легкую работу или на временную инвалидность. Определение трудоспособности больного, перенесшего операцию при грыже, является неотъемлемой задачей лечащего врача.
источник
✓ Статья проверена доктором
Патологическая форма выпячивания внутренних органов как осложнение после оперативного вмешательства носит наименование послеоперационная грыжа. Возникнуть она может как сразу после операции, так и спустя достаточно большой период времени. В любом случае это достаточно опасное явление, поэтому лечить послеоперационную грыжу нужно сразу после первых её проявлений.
Послеоперационная грыжа брюшной полости: лечение
Грыжа брюшной полости образуется по следующим причинам:
1. Нарушение шва.
Неправильно наложенный хирургом или сделанный некачественным материалом послеоперационный шов может разойтись. Вследствие этого ткани передней стенки живота расходятся, выпуская наружу часть кишечника и большой сальник.
Шов может разойтись не только из-за ошибок хирурга, но и по вине самого пациента. В послеоперационный период больному строго противопоказана любая физическая нагрузка. Но большинство людей достаточно несерьёзно относятся к этим рекомендациям. В результате не заживший должным образом шов расходится, и возникает грыжа.
Схематичное изображение послеоперационной вентральной грыжи
2. Слабость мышц стенки живота.
Это довольно частое явления у лиц с избыточной массой тела. В брюшной стенке таких людей мышцы ослаблены, заменены жировой тканью, которая слишком медленно срастается. Ткани не справляются с давлением кишечника и расходятся.
Способствуют развитию грыж слабый иммунитет, воспалительные процессы в области шва, склонность к запорам. Чаще всего грыжа развивается в том случае, если разрез сделан по белой линии стенки живота, так как в этой области мышц практически нет, и рубец заживает гораздо медленнее.
Немаловажен в образовании недуга и гендерный признак. У женщин по природе мышцы живота слабее мужских, поэтому ткани у них расходятся чаще.
ВАЖНО. Опасность развития грыжи существует в течение 2-3 лет после проведённой операции. Именно за это время образуется надёжный, прочный послеоперационный рубец.
Осложнение вентральной грыжи
Сопутствующие болезни, из-за которых возникает повышенное внутрибрюшное давление, также могут спровоцировать развитие грыжи. К ним относятся астма, бронхит, аденома простаты, диабет, гипертония.
Главным признаком грыжи является характерное выпячивание в области хирургического шва. Такое выпячивание в начальный период едва заметно, со временем область увеличивается.
На ранних стадиях развития недуга грыжа легко вправляется и не доставляет пациенту каких-либо особенных неудобств. Боль возникает только при поднятии тяжестей, резких движениях и наклонах. Но отсутствие лечения приводит к разрастанию грыжи, и со временем болевые ощущения усиливаются.
К выпячиванию грыжи добавляются следующие симптомы:
- Воспаление кожи в области грыжи.
- Повышенное газообразование.
- Вздутие кишечника.
- Запор.
- Примеси крови в кале и моче.
Процесс образования вентральной грыжи
Заболевание легко диагностируется во время обычного осмотра. Подтверждающим фактором правильности постановки диагноза является факт проведения операции. Послеоперационная грыжа подтверждается наличием шрама и местом локализации выпячивания.
Выпячивание легко определяется визуально. Больному предлагают покашлять, напрячь живот – это позволяет определить размер грыжевого мешка.
Для определения грыжевого содержимого и состояния органов вокруг неё применяется УЗИ или рентген. Подобные методы диагностики помогают определить состояние кишечника и оценить его способность к функционированию.
Для получения более точных сведений о состоянии внутренних органов и о самой грыже используется МРТ или мультиспиральная томография.
Радикальным методом лечения грыжи является проведение операции, поскольку полностью удалить грыжевой мешок консервативными методами невозможно. Во время операции проводится коррекция стенки живота и удаление грыжевого мешка.
Существует несколько видов хирургического вмешательства:
| № | Вид операции | Описание процесса | Минусы методики |
|---|---|---|---|
| 1 | Натяжная пластика | Выпячивание вправляется и ушивается. Данный метод показан при небольших размерах грыжи и только у молодых пациентов. Преимуществами метода является простота операции | Недостаток метода – высокий риск рецидива. В 30 процентах случаев грыжа возвращается. К тому же, слишком сильное натяжение раны приводит к нарушению дыхания пациента и причинению болевых ощущений при напряжении |
| 2 | Герниопластика | Накладывание на место расхождения тканей брюшной полости специального синтетического протеза. Выглядит он как сетка, изготовлен из полипропилена или медицинского металла. Сетка вшивается под кожу. Если во время операции врачи обнаруживают некроз тканей кишечника, повреждённые места удаляются. У пациентов с ожирением одновременно проводится липосакция, поскольку лишний подкожный жир помешает срастаться послеоперационному шву. Данный метод имеет небольшой риск рецидивов. После операции боли практически отсутствуют |
Методика такого лечения достаточно дорогостоящая. Возможно отторжение материала сетки, также существует риск возникновения гематом, нагноений, серомы |
| 3 | Лапароскопическая герниопластика | Самый современный метод операционного лечения грыжи. Заключается он во вживлении в брюшную полость сетки, но без разрезов. Ткани брюшной полости не травмируются, поэтому отсутствует возможность нагноения. Процент рецидивов крайне низок. После такой операции пациент быстро может вернуться к обычной жизни | Минусом методики является её высокая цена. Обусловлено это необходимостью применения дорогостоящего оборудования и малым процентом врачей, способных проводить подобные операции |
Терапевтическое лечение грыжи малоэффективно, но в некоторых случаях это единственный способ помочь человеку, страдающему этим недугом. Чаще всего такая методика выбирается, если противопоказана операция.
Лечение состоит из средств, предотвращающих выпячивание грыжи. Назначается диета, с целью нормализации работы кишечника, чтобы не провоцировать напряжение брюшной полости.
Больному запрещаются всяческие нагрузки и рекомендуют ношение бандажа, который поможет снять болевые ощущения.
Послеоперационный бандаж для снижения нагрузок и боли
Требуется тщательный уход за швом после операции. Установленный дренаж Джексон-Пратта не стоит снимать раньше времени. Это устройство помогает собирать выделяющуюся из раны жидкость и способствует заживлению.
При установке стягивающих скоб нельзя принимать ванны и посещать бассейн. Мыться нужно только в душе, стараясь как можно меньше времени увлажнять шов.
После операции назначаются обезболивающие препараты, которые могут вызвать тошноту и рвоту. Для снятия этих ощущений нужно своевременно принимать Ибупрофен или Ацетаминофен. Приём обезболивающих стоит прекратить, чтобы во время рвоты не напрягать стенки живота.
Препарат Ибупрофен для обезболивания после операции
В начале послеоперационного периода пациенты страдают диареей. Через пару недель кишечник начинает нормально. С этого времени нужно следить за регулярностью дефекации. При отсутствии стула в течение 48 часов нужно принимать слабительные средства.
Облегчить состояние больного можно при помощи традиционных народных средств. Помогут они только при небольших размерах грыжевого мешка и незначительном его выпячивании. Основная цель методов – лечение запоров, восстановление эластичности мышц брюшной плоскости.
Для примочек используются следующие рецепты:
-
Яблочный уксус (1 ч.л.) растворить в пол стакане воды. Раствором смачивается салфетка и в лежачем положении держится на грыже 60 минут.
Применение примочек с яблочным уксусом помогают в устранении послеоперационной грыжи брюшной полости
Свежие листья алоэ повышают упругость кожи, что необходимо при появлении послеоперационной грыжи
Для нормализации работы кишечника и снятия воспаления применяются настои и отвары:
- Настой лапчатки. Семена (2 столовые ложки) смешиваются со стаканом молока. Смесь на слабом огне кипятится 10 минут. Затем в неё добавляется столовая ложка мёда. Пить следует 1 стакан перед едой, 2 раза в день.
- Настой костянки. Столовая ложка листьев измельчается и заливается стаканом кипятка. Настоявшуюся 5 часов смесь принимают 3 раза в день по одной трети стакана.
- 1 ложка стеблей грыжника заливается на ночь стаканом кипятка. Принимается треть стакана перед едой.
- 1,5 ложки васильков заливается пол-литрами кипятка. Принимается 1 чашка в день перед едой.
- Чайная ложка живокости заливается стаканом горячей воды, доводится до кипения и остужается.
- Псоралея костянковая (100 гр.) заливается кипятком (500 мл.), настаивается полчаса. Употреблять нужно 4 раза в день по 100 мл.
- Кора лиственницы (25 гр.) кипятится в стакане молока. Принимается 3 раза в день по третьей части стакана.
Настой из коры лиственницы применяется для лечения на первых стадиях послеоперационной грыжи
Народные средства помогают улучшить состояние пациента. Рана на начальной стадии заболевания может затянуться.
Любое заболевание легче предотвратить, чем потом вылечить. Поэтому стоит подготовиться к операции и придерживаться рекомендаций врачей в послеоперационный период:
- Перед операцией желательно сбросить лишний вес, чтобы подкожный жир не мешал зарастанию разреза.
- После операции обязательно ношение бандажа. Это приспособление поможет поддерживать внутренние органы в нормальном положении. Покупать нужно только качественное изделие, так как дешёвый вариант будет натирать кожу и провоцировать воспаления.
- Сбалансированное питание необходимо для исключения неправильной работы кишечника. В рационе должны присутствовать фрукты и овощи. Углеводы и жирную пищу нужно исключить. В меню пациента включаются блюда из варёной моркови, свёклы, репы. Каши употребляются в протёртом виде. Рекомендован паровой омлет, мясное пюре из птицы или телятины. Из напитков можно употреблять чистую воду, кисели отвары. Нельзя пить газированную воду, молоко. Категорически запрещено употреблять газообразующие продукты: капуста, сырые помидоры, яблоки, бобовые, дрожжевой хлеб. Для нормализации пищеварения следует принимать ферменты (Мезим, Фестал).
Мезим применяется для нормализации пищеварения при послеоперационной грыже
Послеоперационная грыжа довольно тяжёлое и трудноизлечимое заболевание. Но при внимательном отношении к собственному состоянию и соблюдении рекомендаций врачей добиться положительных результатов возможно.
источник














