Вентральная грыжа — выпячивание внутренних органов через истонченную брюшную стенку с образованием своеобразного мешка. Заболевание довольно распространенное и может поразить любого человека, особенно в пожилом возрасте. Развивается грыжа медленно и незаметно. Иногда с легким недомоганием, чаще всего безболезненно.
Организм человека выполняет много важных функций — это газообмен, циркуляция крови, работа ЖКТ. Органы человека — поджелудочная железа, мочеточники, желудок, почки и кишечник в строгом порядке прикреплены к 
Если мышцы пресса ослабевают — нарушается вся система. Слабые, потерявшие упругость мышцы не в силах выполнить свои функции, и тогда органы пищеварения, теряя опору, опускаются вниз. Соскальзывая, они могут перекручиваться, сдавливаться, напирать на брюшную стенку, тем самым постепенно истончая ее. В очень тонких местах образуется выпуклость.
Главная из приобретенных причин — слабость передней брюшной стенки, а также изъяны шва после хирургического вмешательства. Есть и другие факторы, которые ослабляют мышцы живота и вызывают болезнь: пожилой возраст, ожирение или резкое похудение, растяжение живота во время беременности, тяжелые роды, длительный хронический кашель, физическое перенапряжение от тяжелой работы.
Вентральная грыжа — это недуг, чаще всего, больных пенсионного возраста. Почти 75% людей старшего поколения страдают этим заболеванием. Патология наблюдается не только визуально — выпячиванием, но и сопровождается дискомфортом, болью при ходьбе и кашле. Постепенно, при увеличении грыжи, болевые синдромы становятся меньше и реже беспокоят. Мешочек может вправляться самостоятельно или с небольшой помощью.
Симптомы грыжи могут быть различными. Все зависит от того, какие органы выпали из полости. Если затронуты петли толстой кишки, то появляется метеоризм, проблемы с дефекацией, отрыжка, тошнота, рвота. Если сместился мочевой пузырь, появляются проблемы с мочеиспусканием.
Для людей преклонного поколения она небезопасна, так как она склонна к рецидивам, и вылечить ее довольно сложно. После хирургического вмешательства по удалению грыжи, она может появиться снова на этом же месте. Летальный исход среди пожилых пациентов после операции довольно высок (22%), особенно если она была экстренной.
Все дело в том, что дыхательная и сердечно-сосудистая система у стариков существенно ослаблена, да к тому же еще в таком возрасте у большинства людей имеются сопутствующие болезни, которые усугубляют положение. Сильно ослабевает здоровье человека при эндартериите, заболеваниях щитовидной железы, гипертензии, астме, ишемии, простатите. Эти болезни провоцируют повышение давления в брюшной полости и способствуют защемлению грыжи.
Большую угрозу для здоровья представляют обширные выпячивания, которые бывают в основном у стариков. В таких случаях болезнь зачастую приводит к инвалидности.
В старости очень трудно удалить грыжу хирургическим путем, так как снижены восстановительные функции организма. Прежде чем ее запланировать операцию, больного нужно тщательно обследовать и оценить степень риска. Категорически запрещено удалять грыжи, если у пожилого человека сердечная или легочная недостаточность, инфаркт в анамнезе, гипертония, сахарный диабет, онкологическое заболевание, цирроз печени, ишемическая болезнь сердца, посттромбофлебитическая патология.
Если решить все вопросы с противопоказаниями и тщательно подготовиться в каждом конкретном случае, а также учесть квалификацию специалистов, тогда нужно смело соглашаться на операцию и надеяться на положительный исход. Экстренно операцию проводят только в том случае, если произошло ущемление грыжи или есть угроза разрыва, образование не вправляется или быстро увеличивается в размерах.
Конечно, лучше предупредить заболевание, чем его лечить. А для этого нужно не допускать ожирения, укреплять мышцы живота, включать в рацион фрукты и овощи во избежание запоров, делать упражнения, укрепляющие мышцы пресса, соблюдать покой и рекомендации врача после оперативных вмешательств с образованием швов на брюшной стенке.
источник
 |
 |
 |
 |
Среди больных с грыжами живота преобладают лица пожилого и старческого возраста. Особенно это заметно при анализе возрастного состава больных с ущемленными грыжами, среди которых число больных пожилого и старческого возраста достигает 55—60% [Андросова Т. П., 1974; Березов Ю. Е. и др., 1978], причем именно в этой группе больных наиболее часто наблюдаются послеоперационные осложнения и наиболее высока летальность. По данным Н. С. Утешева и В. Я. Москаленко (1973), из 80 больных старческого возраста с ущемленными пупочными грыжами у 34 (42,5%) наблюдались различные послеоперационные осложнения как общего, так и местного характера. Летальность больных составила 45%. При ущемленных грыжах других локализаций количество осложнений и летальность также находятся в прямой зависимости от возраста больных и сроков их поступления в стационар [Андросова Т. П., 1974; Караванов Г. Г. и др., 1978; Матя-шин И. М. и др., 1978]. Так, по наблюдениям Т. П. Андросовой в группе больных до 50 лет, оперированных по поводу ущемленной грыжи, смертельных исходов не отмечено. В то же время летальность у больных 50—60 лет составила 0,89%, 60—69 лет — 6,8%, 70—79 лет — 18,5%, старше 80 лет— 24%.
Клиническая картина при грыжах у стариков имеет некоторые особенности. Обычно у этих больных заболевание наблюдается в течение многих лет. Боли в области грыжи для них привычны, и при ущемлении больные не всегда сразу обращаются к врачу, применяя различные домашние средства (грелки, ручное вправление, клизмы и т. д.), т. е. теряют драгоценное время. Именно это обстоятельство заставляет хирургов настойчиво поднимать вопрос о расширении показаний к плановой операции при грыже у больных пожилого и старческого возраста [Вашкялис В., 1971; Федоров В. Д., Максимов В. И., 1972; Комаров Б. Д., ФидрусЕ. И., 1973; Березов Ю. Е. и др., 1978]. Однако нельзя не согласиться с И. М. Матяшиным с соавт. (1978) я А. Е. Дмитриевым с соавт, (1978), которые, являясь сторонниками профилактического направления, все же подчеркивают опасность плановых грыжесечений у этих больных и считают необходимым строгий отбор с учетом всех опасностей и противопоказаний. Операция при грыже у больных пожилого и старческого возраста несет в себе элемент повышенного риска, поэтому решение о проведении операции, как и отказе от нее должны быть строго аргументированы.
В периодической печати опубликован ряд работ, посвященных определению операционного риска в зависимости от характера хирургического вмешательства и дооперационного состояния больного, — исследования Н. С. Леонтьевой (1971), Н. Н. Малиновского с соавт. (1973), В. С. Маята с соавт. (1974), Ю. Т. Коморовского с соавт. (1981). Методы определения степени операционного риска, разработанные этими хирургами, вполне могут быть применены при лечении грыж брюшной стенки у больных пожилого и старческого возраста. Само по себе сопутствующее заболевание и даже сочетание нескольких из них не является противопоказанием к операции. Однако их наличие снижает потенциальные возможности организма, иногда позволяя судить о степени его изношенности, об истинном (биологическом) возрасте больного. Например, известно влияние различных хронических системных заболеваний на среднюю продолжительность жизни человека. Так, при ишемической болезни сердца и после инфаркта миокарда она уменьшается в среднем на 5—8 лет, при гипертонической болезни — на 7 лет, при хронических паренхиматозных фиброзных воспалениях легких и при эмфиземе легких — на 5—10 лет, при патологическом ожирении и сахарном диабете — на 4—8 лет [Дьяченко П. К., Галкин В. В., 1975]. Устранение смертности от сердечно-сосудистых заболеваний в СССР увеличило бы среднюю продолжительность жизни у мужчин на 8,2 и у женщин на 15,9 года [Бирюков В. А., 1979].
Очень большое значение имеет характер течения сопутствующего заболевания, степень компенсации жизненно важных функций и возможность корригирования с помощью медикаментозных средств. Абсолютными противопоказаниями к плановой операции по поводу грыжи у больных пожилого и старческого возраста являются:
- 1) свежий инфаркт миокарда (со времени инфаркта прошло менее 3 мес);
- 2) легочно-сердечная недостаточность II—III степени;
- 3) гипертоническая болезнь III стадии;
- 4) острые формы ишемической болезни сердца (частые приступы стенокардии, острая очаговая дистрофия миокарда),
- 5) сахарный диабет, не поддающийся коррекции инсулином;
- 6) посттромбофлебитическая болезнь (опасность тромбоэмболии!);
- 7) цирроз печени в стадии декомпенсации (асцит, спленомегалия, расширение коллатеральных вен).
Если у больного имеется аденома предстательной железы, то грыжесечению должно предшествовать ее удаление. Не следует оперировать инкурабельных онкологических больных.
Во всех остальных случаях вопрос о плановой операции решают индивидуально. При полноценной предоперационной подготовке и рациональной тактике хирурга как во время операции, так и в послеоперационном периоде больные пожилого и старческого возраста довольно легко переносят операции при грыжах брюшной стенки большинства локализаций (паховые, бедренные, пупочные, белой линии живота, малые послеоперационные). По данным В. И. Можаева (1965), летальность при неушемленных грыжах у пожилых больных составила 1,27%, а по данным Р. М. Нурмухамедова, — 0,7%. Опасность операции возрастает при сложных формах вентральных грыж: рецидивных, обширных и гигантских послеоперационных и пупочных с выраженным спаечным процессом в брюшной полости. В этих случаях решение вопроса об операции нередко зависит от ее безусловной необходимости, например при невправи-мой и часто ущемляющейся грыже, при быстро растущей грыже в тех случаях, когда грыжевое выпячивание даже в неущемленном виде вызывает у больного значительные болезненные ощущения, при угрозе разрыва грыжи.
Оценку функционального состояния сердечно-сосудистой и дыхательной систем больного производят на основании клинической картины и результатов дополнительных методов исследования (электрокардиография и спирография). У больных пожилого и старческого возраста часто обнаруживают различные формы хронической ишемической болезни сердца. Наиболее типичным ее проявлением является экстрасистолия, мерцательная аритмия (тахисистолическая и брадисистолическая форма), замедление внутрижелудочковой проводимости (атриовентрикулярные блокады). При электрокардиографическом исследовании выявляют в основном изменения конечной части желудочкового комплекса и зубца Т в левых грудных отвердениях. Больные с хронической ишемической болезнью сердца обычно хорошо переносят операции на передней брюшной стенке. Для предупреждения осложнений со стороны сердечно-сосудистой системы (суправентрикулярная форма пароксизмальной тахикардии, желудочковая форма пароксизмальной тахикардии, пароксизмальная форма мерцательной тахиаритмии), которые могут перейти в фибрилляцию желудочков, необходимо проводить антиаритмическую терапию как в предоперационном периоде, так и в момент операции и в послеоперационном периоде. Во избежание атриовентрикулярной блокады следует применять препараты, улучшающие проводимость. Во избежание острой левожелудочковой недостаточности назначают препараты, улучшающие сократимость миокарда и уменьшающие приток крови к правому желудочку.
Объективным методом оценки степени компенсации внешнего дыхания является спирография. Этот метод мы применяли в клинике у 355 больных пожилого и старческого возраста с различными грыжами живота. Установлено, что клиническому состоянию компенсации, субкомпенсации и декомпенсации внешнего дыхания соответствуют различные показатели спирографии.
Так, состоянию компенсации соответствуют следующие показатели спирографии: ЖЕЛ — 77,3 + 1,77% к должной, МВЛ — 80,9+ 3,03% к должной, МОД — 120,7 ±5,1% к должной, КИ02 — 40,7 ± 1,84 мл/л, Р0вд. — 2,61 ± 0,06 л, Равыя.— 0,61 ±0,02 л, мощность вдоха— 3,3±0,7 л/с, мощность выдоха— 3,4+0,6 л/с, проба Штанге— 38+11 с, проба Сообразе — 16 ±3 с.
Состоянию субкомпенсации соответствуют: ЖЕЛ — 60,8±3,12% к должной, МВЛ— 67,7±2,44% к должной, МОД — 122,8 ± 3,62% к должной (увеличение МОД связано с гипервентиляцией), КИ02 — 41,1 +1,97 мл/л, Р0вд — 2,1 ±0,06 л, Ровыя. — 0,51 ±0,03 л, мощность вдоха — 1,7 ±0,6 л/с, мощность выдоха — 2,1 ±0,3 л/с, проба Штанге 30±3 с, проба Сообразе— 12±4с.
Состоянию декомпенсации соответствуют: ЖЕЛ — 41,4±2,3% к должной, МВЛ— 43,7±3,12% к должной, МОД — 138,4±2,54% к должной, КИ02 — 42,3±2,1 мл/л, Р0вд — 1,6 + 0,1 л, Ровыя — 0,31 ±0,02 л, мощность вдоха — 1,3 ±0,5 л/с, мощность выдоха — 1,9±0,1 л/с, проба Штанге — 21 ±4 с, проба Сообразе — 6±3 с.
Клинически в состоянии компенсации одышка у больных отсутствует или появляется при значительной нагрузке. В состоянии субкомпенсации одышка наблюдается уже при незначительной нагрузке. В состоянии декомпенсации, когда наблюдается снижение ЖЕЛ, МВЛ и РД на 60% и более, отмечается одышка в покое и картина легочно-сердечной недостаточности.
Сопоставление клинических результатов оперативного лечения больных пожилого и старческого возраста с грыжами живота и данных спирографии позволяет сделать практически важные выводы. Плановые операции можно производить лишь при устойчивой компенсации и субкомпенсации внешнего дыхания. Декомпенсация функции этой важнейшей системы жизнеобеспечения является абсолютным противопоказанием к проведению плановой операции.
Таким образом, плановые операции у больных пожилого и старческого возраста нельзя производить без детального и всестороннего обследования их. Независимо от объема операции предоперационную подготовку необходимо проводить в течение нескольких дней в содружестве с терапевтом и анестезиологом. Следует предусмотреть мероприятия, направленные на улучшение сердечной деятельности (нормализация ритма сердечных сокращений и артериального давления, тщательная подготовка кишечника, обучение больного дыхательной гимнастике в постели. При простых паховых, бедренных и пупочных грыжах лучшим методом обезболивания следует считать местную анестезию. Известно, что больные пожилого и старческого возраста подчас плохо переносят даже самый современный щадящий наркоз. У них долго не восстанавливается полноценное дыхание и сознание как результат воздействия релаксантов и наркотических веществ [Андросова Г. П., 1974; Стручков В. И. и др., 1974; Арапов Д. А., 1976]. Возрастает опасность развития таких послеоперационных осложнений, как пневмония, инфаркт миокарда, ателлектаз участков легкого. Именно эти обстоятельства являются одной из причин, вызывающих у многих хирургов боязнь производить плановые операции у пожилых больных по поводу сложных вентральных грыж, когда возникает необходимость в общем обезболивании.
Операция при грыже у больных пожилого и старческого возраста должна быть максимально простой и наименее травматичной. Ее выполнение нельзя доверять малоопытным, начинающим хирургам. Оперировать следует быстро и точно, что является немаловажным фактором, обусловливающим хороший исход. Следует по возможности и по показаниям применять биологические или синтетические пластические материалы, которые при определенных ситуациях снижают травматичность операции и повышают ее надежность. Особенно это важно для укрепления задней стенки пахового канала при паховых грыжах, при рецидивных грыжах любой локализации, при послеоперационных грыжах, т. е. в тех случаях, когда отсутствие полноценных тканей создает наибольшие затруднения при пластическом закрытии грыжевых дефектов. При обширных и гигантских вентральных грыжах, исключая паховые и бедренные, нередко выполнять радикальную операцию опасно. В этих случаях следует применять паллиативную коррекцию грыжи, чтобы обеспечить возможность носить плотный бандаж. Н. В. Воскресенский и Л. С. Горелик (1965) при операциях по поводу больших послеоперационных грыж у пожилых больных длительные и травматичные методы считают противопоказанными. Они рекомендуют рассечение спаек, экономное иссечение рубцов и пришивание аллотрансплантата к краям грыжевого дефекта по всей его окружности. Такая операция, по их мнению, является относительно простой и непродолжительной. Мы разработали метод паллиативной коррекции гигантских невправимых грыж см. главу «Послеоперационные грыжи».
В послеоперационном периоде у больных пожилого и старческого возраста часто наблюдается задержка мочеиспускания и, что особенно опасно, они не всегда чувствуют наполнение мочевого пузыря. В таких случаях следует внимательно следить за диурезом и при необходимости прибегать к периодической катетеризации. Обычно на 2—3-й сутки, когда больной начинает вставать на ноги, самостоятельное мочеиспускание восстанавливается. Для предупреждения атонии кишечника, к которой пожилые больные очень предрасположены, следует уже к концу 1-х суток назначать гипертоническую клизму (100— 150 мл 10% раствора хлорида натрия). Для профилактики пневмонии необходимо применять дыхательную гимнастику, дыхание увлажненным кислородом, массаж, ингаляции, горчичники, антибактериальные средства. По показаниям в после операционном периоде назначают гипотензивные и антиаритмические средства, сердечные гяикозиды и антикоагулянты. Ранняя двигательная активность больных также является неотъемлемым и благотворным фактором, без которого чрезвычайно трудно достичь лечебного эффекта и предотвратить возможные осложнения в раннем послеоперационном периоде, такие, как пневмония, сердечно-сосудистые расстройства, тромбоэмболия. Сразу после операции и в течение первых 5—7 дней послеоперационного периода необходимо производить бинтование нижних конечностей эластическими бинтами.
В заключение необходимо еще раз подчеркнуть, что при прочих равных условиях экстренная операция у неподготовленного больного пожилого и старческого возраста гораздо более рискованна, чем операция, произведенная в плановом порядке. Это выражается прежде всего в увеличении числа послеоперационных осложнений и летальности. По нашим данным, при лечении 1046 больных пожилого и старческого возраста с грыжами летальность после плановых операций составила 0,54%, а после экстренных—3,5%. Послеоперационные осложнения наблюдались соответственно у 1,64 и 25,16% больных (табл. 2).
Определенные трудности возникают в связи с выбором объема операции при двусторонней и множественной локализации грыж у лиц пожилого и старческого возраста. Наиболее часто встречаются двусторонние прямые паховые грыжи у мужчин. Нередко также сочетание пупочной грыжи с грыжами белой линии или диастазом прямых мышц живота, что чаще отмечается у многорожавших тучных женщин.
При наличии двойной или множественной локализации грыж оптимальным вариантом является их одномоментная ликвидация. В частности, даже больные преклонного возраста при отсутствии серьезных интеркуррентных заболеваний относительно легко переносят операцию с двух сторон по поводу прямых паховых грыж. В то же время вопрос о выборе объема операции в каждом конкретном случае следует решать индивидуально. При наличии тяжелых заболеваний сердечно-сосудистой и легочной систем, почек, печени следует оперировать в два или три этапа. Вначале следует ликвидировать грыжу, имеющую наклонность к ущемлению, или ту, которая вызывает у больного наиболее сильные болезненные ощущения. В некоторых случаях приходится ограничиться этой единственной операцией и смириться с оставшимися грыжами, если они не представляют опасности для больного.
Тоскин К.Д., Жебровский В.В. Грыжи живота, 1983г.
источник
Грыжей называется выпячивание органа через отверстие различного генезиса.
Данной проблемой страдает почти 30% населения, но чаще всего ей подвергаются люди, занимающиеся тяжелым физическим трудом или особы преклонного возраста.
Грыжа в пожилом возрасте появляется преимущественно из-за ослабления мышц.
Недуг классифицируется исходя из места расположения.
Самые распространённые типы грыж в пожилом возрасте:
Достаточно редко встречаются в пожилом возрасте такие грыжи:
Вентральная грыжа у пожилого человека называется еще послеоперационной.
Она возникает из-за ранее перенесенных операций на животе и проявляется через послеоперационный рубец.
Вентральная грыжа отличается весьма внушительными размерами, которые зависят от шрама после операционного вмешательства.
Прямая грыжа бывает только приобретённой.
В этом случае выпирание происходит из внутренней паховой ямки.
Бедренная грыжа – это выпячивание кишечника и сальника через бедренное кольцо.
Диагностировать наличие подобного недуга возможно лишь при осмотре у хирурга и прохождения ультразвукового обследования.
Такое образование обычно выпячивается в пахово-бедренной складке.
Пупочная грыжа у пожилых людей выпячивается через пупочное кольцо. Внешне она выглядит как шаровидная выпуклость.
Чаще всего возникает грыжа у пожилых женщин. Представительницы женского пола более подвержены этому недугу по причине более широкой белой линии живота.
У женщин слабеет область пупочного кольца в период вынашивания ребенка и родов по причине растягивания эластичных тканей и мышц.
Выпячиванию способствует повышение давления в брюшной полости. Если листки брюшины слабые, то часть кишечника выпячивается наружу.
Симптоматика пупочной грыжи:
- Тошнота.
- Рвота.
- Частые запоры.
- Боль при опорожнении.
- Болевые тянущие ощущения.
- Нарушение работы желудочно-кишечного тракта.
Если пренебрегать лечением данного недуга, то человека могут постигнуть такие последствия:
- Ущемление.
- Нарушение кровотока.
- Возникновение некротических процессов тканей.
- Перитонит.
Паховая грыжа в пожилом возрасте чаще всего возникает у мужчин.
При появлении выпячивания у мужчин наблюдается увеличение мошонки, снижается потенция и сексуальная активность, появляются проблемы с мочеиспусканием.
- Повышенная температура тела.
- Нарушение частоты и сокращений сердца.
- Частое мочеиспускание.
- Сдавленность в паху.
Если несвоевременно начать лечение, то мужчинам это грозит воспалением яичек.
У мужчин грыжа видна, у женщин разглядеть данное образование можно только при напряжении мышц паховой области.
Симптомы паховой грыжи у женщин:
- Болевые ощущения в паху.
- Быстрая утомляемость.
- Спазмы во время менструальных выделений.
- Метеоризм.
- Дискомфорт.
Стоит сразу отметить, что единственной причины для появления всех видов грыж не существует.
Каждый из типов этого недуга характеризуется своими причинами появления.
Вентральная грыжа появляется вследствие нарушения процесса заживления и затягивания мягких тканей после оперативного вмешательства.
У пожилых людей раны затягиваются очень долго, поэтому рубец у них менее эластичный и плотный.
Замедленный процесс заживления тканей обусловлен не только возрастными изменениями, но сниженной способностью к регенерации.
Также замедлить заживление послеоперационного разреза может инфицирование раны.
Стать причиной медленного заживления раны могут сопутствующие болезни у больного, такие например как сахарный диабет или проблемы с сердечно-сосудистой системой.
Расположение грыж на брюшной полости
Несоблюдение человеком послеоперационного режима также играет немаловажную роль.
Если человек сразу же после операции физически перетруждается или не носит рекомендованный врачами бандаж, то вероятность выпячивания органов брюшной полости возрастает в 2 раза.
Чтобы предотвратить появление вентральной грыжи нужно на протяжении 10 дней не напрягаться, носить утягивающее бельё или бандаж, поменьше двигаться и придерживаться диеты, чтобы не нагружать желудок. Также на протяжении полугода не рекомендовано поднимать тяжести.
Пупочная грыжа в пожилом возрасте возникает из-за чрезмерной массы тела, надсадного кашля и тяжелого физического труда.
Также данный недуг является следствием асцита. Это накопление экссудата (жидкость, которая выделяется из мелких кровеносных сосудов при воспалительных процессах) в брюшной полости.
Также причиной возникновения нередко становятся ушибы брюшной полости, разрыв тонкой или толстой кишки, разрыв мышц, фасций или мочевого пузыря, повреждения печени или селезенки.
Также данное явление может возникать из-за плохого питания, провоцирующего заболевания желудочно-кишечного тракта и запоры.
Схема образования пупочной грыжи
Лечение пупочной грыжи зависит от степени развития недуга. Если стадия лёгкая, то вполне допустимо скорректировать дефект пупочной зоны.
Для этого используются компрессы с жёлтой глиной и мумие. Также эффект дают травяные настои на основе таволги и сабельника.
При незапущенной форме грыжи можно применять массажи. Данный способ лечения человек может использовать в домашних условиях.
Потребуется руками делать массаж круговыми движениями по часовой стрелке вокруг пупочной области. Также рекомендовано делать специальные упражнения, направленные на укрепление мышц живота.
Основная причина появления паховой грыжи у пожилых людей заключается в уменьшении тонуса мышечной ткани.
Также причиной может стать физический труд, паралич мышц брюшной области, роды, ожирение.
Бедренная возникает чаще всего из-за вывихов бедра и подъёмов тяжести.
Лечение грыжи у пожилых людей подразумевает под собой хирургическое вмешательство.
Вентральная грыжа лечится исключительно посредство проведения операции. Существует две методики оперативного вмешательства.
Первый способ называется натяжным, и он подразумевает перекрытие уже открывшегося рубца собственными тканями из брюшной стенки.
Второй метод – это не натяжной. При использовании данного способа открытое пространство закрывается искусственными материалами.
Для лечения пупочной грыжи применяется 3 метода оперативного вмешательства:
- Лапароскопия.
- Герниопластика и эндопротезирование.
- Натяжная герниопластика.
Лапароскопия – это операция, подразумевающая прокол в брюшной полости при помощи лапараскопа.
Под герниопластикой и эндопротезированием понимается перекрытие отверстия эндопротезом. Имплантат изготавливают из разных материалов: пластмасса, керамика, металл, пластик.
Для людей в возрасте зачастую применяются керамические эндопротезы. Они долговечны и нетоксичны, по сравнению с пластиковыми или пластмассовыми.
Техника лапароскопической герниопластики для лечения грыжи
Под натяжной герниопластикой подразумевается операция, которая проводится под местным наркозом. Хирург рассекает кожный покров вокруг пупка, вставляет грыжу и стягивает грыжевые ворота.
Оперативное вмешательство при паховой грыже подразумевает под собой вставление грыжевого мешочка в полость. Для предотвращения вставляется сеточка из полипропилена.
При бедренной проводится операция по вскрытию грыжевого мешочка и удалению части сальника. Также в ходе оперативного вмешательства хирург вставляет грыжу и проводит герниопластику.
Удаление грыжи у пожилых людей категорически запрещено при таких заболеваниях:
- Сердечная недостаточность.
- Легочная недостаточность.
- Гипертония.
- Сахарный диабет.
- Рак.
- Цирроз печени.
- Ишемическая болезнь сердца.
Реабилитация после операции грыжесечения проходит в 3 этапа.
Первый этап длится около 2 недель, пока больной находится на амбулаторном лечении.
В этот период у пациента возникает острая боль в месте разреза, поэтому ему прописываются обезболивающие препараты по необходимости седативные.
На 2 день после операции больному разрешается вставать и потихоньку передвигаться. Обязательное условие – ношение жесткого бандажа.
Реабилитационные мероприятия после операции на грыже
Второй этап реабилитации наступает после выписывания пациента из больницы. В это время ему разрешается ходить, но запрещается сидеть больше 1.5 часа в сутки. Также стоит ограничить поднятие тяжестей. Разрешено поднимать не больше 2 килограмм.
В процесс реабилитации важную роль играет питание. Оно должно быть сбалансированным, наполненным всеми необходимыми минералами и витаминами.
На третьем этапе реабилитации пациент необходимо делать упражнения лечебной физкультуры массажи.
Людям, страдающим пупочной грыжей нужно обязательно следить за своим питанием, ведь от этого зависит быстрота развития недуга.
Пожилым людям стоит придерживаться особой диеты, которая поможет устранить запоры и вздутие.
Диета при пупочной грыже у пожилых подразумевает 5 – 6 приемов пищи в день небольшими порциями. Запрещается есть за 4 часа до сна.
Правильное питание — очень важно после грыжи
В рационе должна отсутствовать жирная и жареная пища, также не рекомендуется есть в лежачем положении. Категорически запрещается употреблять спиртные напитки.
Не рекомендуется кушать продукты, вызывающие метеоризм:
Что разрешено употреблять в пищу:
- Супы на овощном бульоне.
- Говядина.
- Нежирная свинина.
- Курица.
- Индейка.
- Нежирные сорта рыбы.
- Гречка.
- Рис.
- Цветная капуста.
- Кабачок.
- Тыква.
- Свекла.
- Морковь.
- Картошка.
- Творог.
- Кефир.
- Йогурт.
В небольшом количестве разрешено подсолнечное и оливковое масло. Все блюда должны готовиться посредством варки или запекания.
Грыжа – это недуг, требующий постоянного контроля. В большинстве случаев грыжи лечатся только операциями.
Если пренебречь лечением, то у человека случится защемление, вследствие которого могут отказать мышцы.
источник
Операция по удалению межпозвонковой грыжи – сложная, серьезная, но порой необходимая процедура. Она делается только при определенных условиях и особых показаниях, так как последствия удаления межпозвоночной грыжи порой могут оказаться непредсказуемыми. В большинстве случаев все проходит хорошо, но тем, кому операцию все-таки назначили, следует знать о проблемах, которые не обязательно, но, возможно, могут проявиться позже.
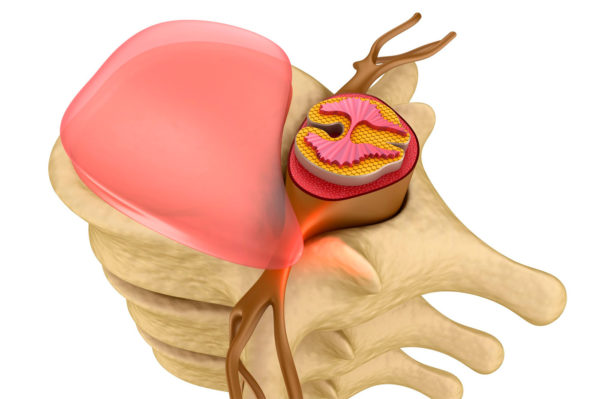
Межпозвонковая грыжа – это патологическое состояние межпозвонкового диска, при котором фиброзное кольцо, окружающее внутреннее ядро диска, разрывается, а само ядро начинает выходить наружу. Ее главная опасность заключается в том, что при прогрессировании имеется риск развития паралича нижних конечностей из-за передавливания спинного мозга – одного из главных элементов управления телом.
При наличии большой грыжи или при отсутствии эффекта от консервативного лечения больному назначается операция по устранению этого образования. Однако операция на позвоночнике – это всегда очень значимый риск, и поэтому врачи стараются всеми силами избавить пациента от заболевания менее травматичными методами.
На заметку! Операцию по устранению грыжи приходится делать пациентам, имеющим эту патологию, примерно в 20% всех случаев. И около половины всех операций на позвоночном столбе связаны как раз с удалением грыжи.
Суть операции заключается в том, что механическим путем производится устранение причины проявления боли и прочих неприятных симптомов, характерных для этой патологии. Врачи стараются как можно меньше травмировать окружающие диск ткани и удалить грыжу. Это достаточно сложно осуществить даже опытным хирургам.
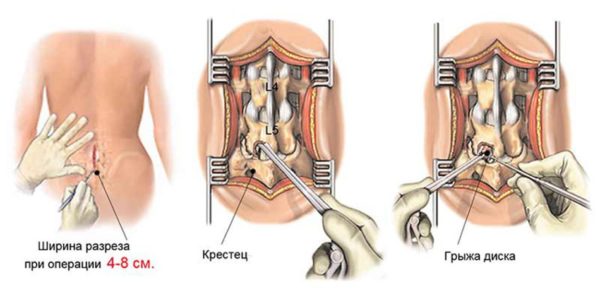
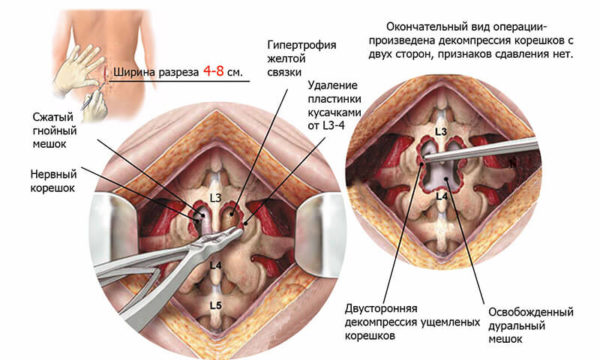
Таблица. Виды операций по удалению грыж.
Есть и другие варианты операций. Однако выбирать вид будет лечащий врач в зависимости от показаний.
Если вы хотите более подробно узнать, подготовку к проведению операции по удалению грыжи поясничного отдела, а также рассмотреть виды операций, вы можете прочитать статью об этом на нашем портале.
После операции каждому больному придется пережить период реабилитации. Облегчение состояния он будет чувствовать сразу же после удаления грыжи, но чтобы достигнутый эффект сохранился надолго, важно правильно провести реабилитацию.
В первую очередь, человеку нужно привыкнуть к новым условиям жизни – важно беречь позвоночник и не перегружать его.
- Не следует совершать наклоны вбок, вперед, важно избегать перекручивания позвоночника.
- Первые 1-1,5 месяца совсем нельзя сидеть. Даже в автомобиле передвигаться требуется лежа в качестве пассажира.
- Около 3 часов в день придется носить специальный корсет.
- Каждые 2 часа важно отдыхать – ложиться и лежать на спине примерно 15-20 минут.
- Тяжести таскать воспрещается.
- Важно не застудить спину.
Спустя 8 недель, когда все воспалительные процессы пройдут, а швы заживут, начинается активная стадия реабилитации. Пациент начинает заниматься ЛФК, плаванием с целью укрепления каркаса мышц.
К сожалению, в ряде случаев после операции могут развиться определенные осложнения. Их очень много, и вряд ли получится перечислить все возможные. В целом, их можно разделить на те, которые развиваются во время операции, сразу после нее или же формирующиеся в отдаленном периоде. Операционные обычно связаны с наркозом или врачебными ошибками во время самой операции.
Внимание! Некоторые осложнения настолько опасны, что могут привести к глубокой степени инвалидности. От врачебных ошибок не застрахован никто.
Одно из серьезных осложнений – повреждение спинного мозга или нервных окончаний во время операции. Это может произойти из-за того, что врачу сложно ориентироваться среди крови и опухших тканей, окружающих рабочее поле. И имеется риск повреждения нервного корешка, находящегося прямо возле грыжи. Последствия таковы: хронические боли, слабость конечностей, необратимые параличи. Поражение спинного мозга приводит к проблемам с внутренними органами.
В случае разрыва твердой оболочки спинного мозга, внутри которой и циркулирует ликвор, больной может столкнуться с развитием менингита. То есть происходит инфицирование спинного мозга. При развитии гнойного менингита формируется свищ в области твердой оболочки, сквозь который вытекают гнойные массы, формируются флегмоны и абсцессы. При отсутствии лечения развивается сепсис, и все может закончиться летальным исходом.
Если происходит воспаление мелкососудистой мозговой оболочки, то возникает арахноидит. Если паутинная оболочка была повреждена во время операции, то развивается острый или гнойный воспалительный процесс, переходящий в хроническую форму. Человека будут на протяжении всей жизни сопровождать головные боли, ухудшится память, появятся неврологические расстройства. Заболевание практически не поддается лечению.
После операции в области позвонка, рядом с которым проводилась операция, могут остаться кусочки фиброзного кольца, которые затем приводят к воспалению – возникает спондилодисцит. Заболевание может привести к гнойному воспалению губчатой ткани позвонков – остеомиелиту. Воспаление может распространиться на окружающие позвонок ткани, сам сегмент позвоночника начинает размягчаться – может произойти перелом.
Внимание! При остеомиелите у пожилых или ослабленных больных может развиться сепсис.
Кровоснабжение спинного мозга осуществляется за счет поступления крови через несколько артерий. Одна из них носит название артерии Адамкевича и отвечает за питание нижней части спинного мозга. Если она будет повреждена, то разовьется необратимый острый паралич нижних конечностей.
Рецидив грыжи – одна из наиболее частых проблем, возникающих у тех, кто перенес операцию по устранению грыжи. Как правило, является отдаленным осложнением и проявляется примерно через год после оперативного вмешательства. Рецидивы плохо поддаются лечению – может потребоваться даже вторичная операция. Кроме того, грыжи могут возникнуть в области соседних позвонков.
Таким образом, полной гарантии устранение межпозвонковых грыж хирургическим путем не дает. Рецидивы возникают примерно в 20-25% случаев и обычно идентичны по характеру первичному заболеванию, что облегчает лечение.
Однако рецидив может привести и к инстабилизации позвоночного столба. В этом случае может понадобиться особый вид операции – фузионная. Она поможет восстановить связь отдельных позвонков друг с другом.
Если вы хотите узнать, как проходит реабилитация после удаления грыжи позвоночника поясничного отдела, а также рассмотреть какие нужно делать упражнения и проводить процедуры, вы можете прочитать статью об этом на нашем портале.
При проведении операции на грыже позвоночника происходит рассечение не только мягких тканей, но и костных, в частности – дужки позвонков, которые необходимо сдвинуть, чтобы добраться до непосредственно самой грыжи. Именно к ним крепятся мышцы и связки. И из-за нарушения целостности позвонка происходит снижение уровня жесткости всего позвоночника, меняется его механика. Место положения позвонков и изгибы позвоночника могут измениться.
Результатом становится нестабильность позвоночника и спондилолистез. В этом случае расположенный выше позвонок может сместиться кзади или кпереди относительно находящегося ниже. В этом месте может снова образоваться грыжа.
Чтобы снизить вероятность рецидивов, важно правильно организовать свой реабилитационный период и выполнять все предписания врача. Очень многое в этом случае зависит от самого пациента. Если реабилитация шла правильно, то вероятность рецидивов значительно снижается.
О том, какие нормы нужно соблюдать, говорилось выше. Однако в любом случае человек, перенесший операцию на позвоночнике, должен уделять спине особое внимание даже после окончания реабилитационного периода. Как жить после удаления межпозвоночной грыжи?
Шаг 1. Важно со всем вниманием отнестись к указаниям врача, которые он дает на первом этапе реабилитации – в раннем периоде. Необходимо полностью отказаться от кардинальных нагрузок, запрещается сидеть и т. д. Нужно принимать рекомендуемые врачом противовоспалительные препараты.
Шаг 2. Также важен и второй период реабилитации. Больной должен подключить к лечению физиотерапию по рекомендации специалиста, начинать выполнять простые упражнения ЛФК. Все действия должны быть медленными и осторожными.
Шаг 3. Далее (примерно спустя 6 месяцев) нужно выполнять более сложные упражнения, цель которых – укрепление мышц спины. Крепкий мышечный корсет – это отличная дополнительная поддержка тела, снижающая нагрузку на и без того поврежденный позвоночник.
Шаг 4. Рекомендуется периодически проходить курсы массажа и посещать мануального терапевта.
Шаг 5. После окончания реабилитационного периода важно следить за своим образом жизни. Не рекомендуется долго сидеть на одном месте, таскать тяжести, прыгать с высоты.
Шаг 6. Прооперированный позвоночник нужно беречь от холода. В холодную погоду требуется дополнительно носить теплый пояс.
Шаг 7. Не стоит отказывать себе в санаторно-курортном лечении хотя бы раз в год.
Шаг 8. В жизнь пациента требуется включить плавание и лечебную гимнастику.
Последствий удаления грыжи намного больше, чем перечислено в данном материале. Но в целом представить и оценить возможные риски теперь можно. Исходя из всего вышесказанного, операцию следует делать только в том случае, если риски оправданы и других вариантов лечения нет.
источник

Патология проявляется не только в образовании выпячивания, но и сопровождается болевыми ощущениями и дискомфортом, которые возникают при физической нагрузке, длительной ходьбе, напряжении тела (кашле, чихании). Боль более выраженная на первых этапах развития недуга, в последующем (при увеличении грыжи) она становится слабее и беспокоит только периодически. Грыжевой мешок вправляется самостоятельно или при незначительных усилиях. Симптоматика грыжи может отличаться, в зависимости от того, какие внутренние органы выпали из брюшной полости.
При выпячивании петель толстой кишки у человека появляются проблемы с опорожнением, мучают тошнота, боли в животе, частые отрыжки, рвота, метеоризм. При смещении мочевого пузыря наблюдаются расстройства мочеиспускания.
К факторам риска развития вентральной грыжи у престарелых людей относятся:
- ослабление мускулатуры тела;
- ожирение;
- недостаток протеина;
- хронический бронхит;
- увеличение простаты;
- туберкулез;
- частые запоры;
- патологии печени;
- ношение тяжестей;
- никотиновая зависимость;
- слабость брюшной стенки.
Вентральная грыжа в пожилом возрасте — довольно сложное заболевание, для которого характерны рецидивы. У больных, старше 60-лет, частота повторного развития дефекта превышает 40%.
Высокие показатели летальных исходов, при проведении операции грыж у пациентов преклонного возраста — в 7 — 21% случаев. Если хирургическое вмешательство было выполнено экстренно, то риск смерти больного повышается до 25%. Летальные исходы случаются по причине того, что хирурги не всегда учитывают особенности стареющего организма человека, в частности изменения структур соединительных тканей. У стариков резервы дыхательной и сердечно-сосудистой систем существенно снижены и к тому же, у большинства имеются различные сопутствующие заболевания, которые осложняют положение.

Значительную угрозу представляют грыжи живота обширных размеров, которые развиваются преимущественно у стариков. При таком диагнозе, даже если нет явных осложнений, инвалидность практически неизбежна. Обширные вентральные грыжи у пожилых больных, как правило сопровождаются другими заболеваниями, имеющими отношение к первоначальному образованию дефекта. Чаще всего в этой роли выступают ожирение и сердечно-сосудистые патологии. При таком наборе недугов лечение грыжи очень осложняется и не всегда имеет положительный исход.
 Полезная информация
Полезная информация
Грыжа позвоночника — заболевание, которое возникает в результате разрыва фиброзного кольца. При этом заболевании важно назначить правильное лечение. Для каждого пациента оно будет индивидуальным. Физиопроцедуры при грыже позвоночника назначаются практически всем пациентам.
Вентральная грыжа в пожилом возрасте поддается хирургическому лечению не во всех случаях. Плановая операция может быть проведена только после всестороннего, детального обследования и оценки степени операционного риска.
Наличие сопутствующих грыже заболеваний само по себе не является противопоказанием к хирургическому лечению. Но, в тоже время снижаются потенциальные возможности организма к восстановлению и это следует учитывать.
Операции по устранению грыжи пожилым пациентам категорически запрещены при:
- недавно перенесенном инфаркте миокарда;
- легочно-сердечной недостаточности;
- гипертонии последней стадии;
- острой ишемической болезни сердца;
- сахарном диабете, который не поддается коррекции инсулином;
- циррозе в декомпенсаторной стадии;
- посттромбофлебитической патологии;
- инкурабельных онкологических заболеваниях.
При аденоме простаты грыжесечение может быть выполнено, но только после предварительного устранения проблем с предстательной железой.
При отсутствии противопоказаний вопрос о проведении плановой операции решается хирургом индивидуально, с учетом всех плюсов и минусов в каждом отдельном случае. При условии полноценной предоперационной подготовки и правильных действий врача можно вполне рассчитывать на благоприятный исход хирургического лечения.
Показания к операции: ущемление вентральной грыжи, невозможность вправлять выпячивание, быстрый рост образования, угроза разрыва.
источник
К последствиям после операции паховой грыжи у мужчин пациенту необходимо подготовиться заранее. Соблюдение всех рекомендаций врача позволяет предупредить развитие осложнений и максимально быстро вернуться к привычному образу жизни.
К последствиям после операции паховой грыжи пациенту необходимо подготовиться заранее. Это поможет избежать развития осложнений.
Осложнения в послеоперационный период у мужчин могут быть вызваны недостаточным профессионализмом хирурга и физиологическими особенностями организма больного. Опасность представляет ситуация с повреждением подвздошно-чревного нерва у пациента до оперативного вмешательства. Подобное отклонение чаще встречается у мужчин, ранее перенесших операцию по удалению паховой грыжи.
Отсутствие у хирурга полной и достоверной информации обо всех перенесенных пациентом заболеваниях и методах их лечения может стать причиной повреждения нервов и приступов сильной боли.
Некорректная обработка мешка грыжи может стать причиной повреждения мочевого пузыря или кишки.
Опасным осложнением операции считается инфицирование раны в результате небрежного проведения манипуляций или нанесения чрезмерных травм инструментами хирурга. Повышение температуры является первым признаком проникновения в организм пациента возбудителя воспалительного процесса. При отсутствии терапии с приемом антибиотиков возникает нагноение.
При повреждении семенного канатика во время операции у пациента развивается нарушение гормонального фона, изменение выработки спермы. Отклонения способны стать причиной бесплодия или атрофии яичка, потери мужчиной чувствительности в паховой зоне. Чаще всего осложнение возникает при повторном удалении паховой грыжи, когда нет возможности высвободить семенной канатик из рубцовой ткани.
Наиболее частым последствием удаления паховой грыжи у мужчин считается развитие гидроцеле. Водянка яичка преимущественно носит односторонний характер, при этом увеличенная мошонка мешает движениям и даже перемещению больного. Лечение патологии только оперативное.
После того как анестезия перестает действовать, мужчина может почувствовать боль. Она имеет разный характер и локализацию:
- ноющая боль в области наложения швов считается нормой в период регенерации поврежденных тканей. Специфического лечения не требуется;
- сильная боль, сопровождаемая отечностью тканей, может предупреждать о расхождении швов. При необходимости проводят повторную операцию;
- боль в яичке, возникающая в результате повреждения нерва. Поврежденный участок с повышенной чувствительностью остро реагирует на послеоперационный отек тканей. Лечение зависит от тяжести повреждения и назначается врачом;
- грубые швы способны спровоцировать повреждение бедренного сустава, что вызывает острую боль. Терапия предусматривает ношение бандажа и прием обезболивающих препаратов;
- тупая ноющая боль, сопровождаемая гематомой, становится следствием кровоизлияния в месте прокола. Для его остановки может требоваться обнажение сосуда с последующим пережатием и наложением швов.
У пожилых пациентов и мужчин, ведущих малоподвижный образ жизни, после операции удаления паховой грыжи могут возникнуть боли в икрах. Это состояние вызывает тромбоз в голенях. Терапия предусматривает назначение тромболитиков для помощи глубинным венам.
Бандаж назначается для предупреждения развития последствий хирургического вмешательства у следующих категорий:
- пожилых пациентов;
- мужчин, страдающих от лишнего веса;
- ослабленных больных.
Риск развития негативных последствий удаления паховой грыжи у мжчин при отказе от бандажа выше для пациентов, которым не устанавливался сетчатый имплант. При выполнении физических упражнений в период реабилитации ношение бандажа рекомендуется всем больным для предупреждения повышения внутрибрюшного давления, повторного развития паховой грыжи и скорейшего заживления раны.
При отсутствии негативных последствий удаления паховой грыжи и соблюдении мужчиной всех рекомендаций лечащего врача интимная близость разрешается через 15-20 дней. При наличии гематомы, расхождения шва, смещения сетки на грыжевых воротах, боли половой контакт противопоказан даже через 3 недели.
Для сокращения длительности реабилитации необходимо придерживаться рекомендованного врачом рациона. В восстановительный период после операции по удалению паховой грыжи мужчине следует питаться жидкими блюдами, приготовленными из продуктов с высоким содержанием белка. Важно есть маленькими порциями 4-6 в день.
Для сокращения длительности реабилитации необходимо придерживаться рекомендованного врачом рациона. В меню мужчины должна обязательно присутствовать рыба.
Рекомендуется включить в меню:
Важно предупредить нарушение работы желудочно-кишечного тракта, в т. ч. и газообразование, чтобы исключить чрезмерное давление на паховую зону.
Пациенту следует на время восстановления после операции отказаться от употребления кисломолочных продуктов, фруктов, йогуртов, кондитерских изделий.
Опасность для больного после удаления паховой грыжи представляют газированные напитки, кофе, алкоголь.
Первые 2 недели после хирургического вмешательства в области пахового канала больной должен придерживаться режима физического покоя. При нарушении этой рекомендации врача возможен рецидив развития паховой грыжи. Для возвращения к прежней физической активности мужчина должен начать выполнять легкие гимнастические упражнения. Полный список стимулирующих упражнений для паховой зоны подбирает лечащий врач.
Для возвращения к прежней физической активности мужчина должен начать выполнять легкие гимнастические упражнения.
В большинство случаев комплекс занятий включает:
- Упражнение «Ножницы». В положении лежа на спине приподнять ноги над полом и несколько раз выполнить их попеременное скрещивание. Ноги следует держать прямыми, а руки прижать к полу вдоль тела.
- Упражнение из позиции, стоя на коленях и локтях. Мужчина поочередно поднимает ноги, располагая их параллельно полу и возвращая в исходное положение.
- Упражнение в положении лежа на боку. Пациент вытягивает ноги и руки. Голова должна лежать на руке. Ногу, лежащую сверху, поднимают. После нескольких повторов упражнение выполняется для второй ноги. На первом этапе важно не допустить чрезмерной нагрузки.
- Упражнение «Приседания». Расставив ноги на ширине плеч, мужчина выполняет 3-5 приседаний, затем 2-3 отжимания от пола. Укрепление мышц может начинаться с неполных приседаний и отжиманий с упором на колени.
Все рекомендованные упражнения выполняются ежедневно в несколько подходов. Улучшение самочувствия больного позволяет постепенно увеличивать количество упражнений. Появление дискомфорта или боли в паховой зоне во время гимнастики требует немедленного прекращения занятий и обращения к врачу.
Для предупреждения повторного развития паховой грыжи мужчине рекомендуется:
- соблюдать постельный режим в течение 2 дней после хирургического вмешательства;
- питаться в соответствии со щадящей диетой до полного восстановления организма;
- ограничить физические нагрузки выполнением комплекса упражнений ЛФК;
- отказаться от подъема тяжести на 6 месяцев после операции;
- принять меры для контроля веса.
Стойкие нарушения после хирургического вмешательства у мужчин, соблюдающих все рекомендации лечащего врача, наблюдаются редко. В большинстве случаев прогноз после удаления паховой грыжи положительный.
источник
Послеоперационная грыжа на животе, а точнее, в брюшной стенке, относится к разновидности травматических воздействий. Она проявляется в области послеоперационного рубца, располагается под кожей. По отношению ко всем вариантам грыж этот вид составляет 6–8%.
Согласно статистике осложнений в послеоперационном периоде, на грыжи приходится до 5% от всех манипуляций со вскрытием брюшной полости, а при анализе течения нагноившихся ран показатель увеличивается до 10%. Меры по предупреждению зависят не только от вида хирургического вмешательства, умения врача, но и от поведения пациента, выполнения рекомендаций в период реабилитации.
Операции на животе проводятся по разному поводу. Каждая патология требует предварительного изучения и выбора оптимальной тактики. Чтобы хирург смог полностью выделить нужный орган, провести осмотр, остановить кровотечение, необходимо решить вопрос о доступе или конкретном месте разреза поверхностных тканей и кожи.
Для этого существуют типовые способы, разработанные практикой многих поколений врачей. Послеоперационные грыжи чаще образуются в анатомических зонах, где обеспечивается наиболее удобный доступ к органам брюшной полости. По локализации можно догадаться, какую операцию и разрез использовали хирурги.
- белой линии живота — проводилась верхняя или нижняя срединная лапаротомия (рассечение брюшины по центральной линии), вероятно, по поводу заболеваний желудка, кишечника;
- в подвздошной области справа — после операции аппендэктомии, на слепой кишке;
- пупочной области — может осложниться выздоровление от хирургических вмешательств на кишечнике;
- правого подреберья — нежелательный исход удаления камня и желчного пузыря, резекции печени;
- подреберья слева — спленэктомия (удаление селезенки);
- поясничной области сбоку — последствие операций на почках, доступа к мочеточникам;
- области над лобком — в случаях урологических заболеваний, хирургических вмешательств на внутренних половых органах у женщин.
Соответственно классификация послеоперационных грыж предусматривает следующие варианты: срединные (верхние и нижние), боковые (право- и левосторонние, верхние, нижние). В зависимости от величины послеоперационного дефекта:
- малые — не нарушают форму живота;
- средние — занимают небольшой участок в области брюшины;
- обширные — сопоставимы с дефектом большой зоны брюшной стенки;
- гигантские — резко деформируют живот, расположены в двух и более зонах брюшины.
Послеоперационные грыжи различаются по характеру — на вправимые и невправимые, по внутреннему строению — на однокамерные и многокамерные. С учетом эффективности лечения — хирурги выделяют рецидивирующие грыжи, включая многократно рецидивирующие. Принципы классификации важны для выбора способа устранения негативных последствий.
Причины послеоперационных грыж чаще всего связаны с невозможностью провести полную подготовку больного за неимением времени в случаях необходимости экстренного вмешательства. Ведь любая плановая операция требует предоперационной терапии, очищения кишечника, снятия интоксикации.
Отсутствие своевременных мер способствует осложнениям в послеоперационном периоде, связанным со вздутием кишечника, замедлением перистальтики, нарушением выделения кала (запорами), рвотой, повышением внутрибрюшного давления, застойными изменениями в легких с воспалением, кашлем. Все это в значительной степени ухудшает условия образования плотного послеоперационного рубца.
Не исключается ошибочный выбор метода доступа без учета анатомических и физиологических особенностей строения внутренних органов и брюшины. В результате нарушается кровоснабжение и иннервация в зоне оперативного вмешательства, в дальнейшем в тканях проявляются стойкие изменения, способствующие прорезыванию швов.
Значительна роль нагноительных осложнений. Этот тип относят к раннему проявлению. Воспаление и гной скапливаются в области раны, под апоневрозом мышц. Застойные пневмонии и бронхит, возникшие после операции, вызывают кашель, резкие толчки и колебания внутрибрюшного давления, что предрасполагает к возникновению грыжевых ворот.
К дефектам операционной техники относятся некачественный шовный материал, слишком сильное стяжение тканей, неустраненное кровотечение и скопление крови в гематомы с последующим быстрым нагноением, длительная тампонада и дренирование в зоне операции.
Из причин, зависящих от выполнения пациентом в послеоперационном периоде рекомендаций врача, наибольшее значение имеют: досрочное повышение физической нагрузки, нарушение диеты, пренебрежение ношением бандажа.
Грыжи чаще возникают у пациентов с ожирением, системными болезнями соединительной ткани, сахарным диабетом, при которых существенно нарушается формирование полноценного рубца. Для женщин имеет значение срок наступления беременности после операции. Ослабление организма, авитаминоз, давление увеличенной матки на брюшную стенку создают условия для грыжеобразования.
Хотя теоретически осложниться послеоперационной грыжей может любое хирургическое вмешательство на брюшной полости, чаще всего патология наблюдается после оперативного лечения:
- прободной язвы желудка;
- воспаления червеобразного отростка;
- калькулезного холецистита;
- кишечной непроходимости;
- у женщин удаления кислы яичника, матки;
- перитонита;
- последствий проникающих ранений в брюшную полость.
Основным признаком грыжи является обнаружение выпячивания в зоне послеоперационного рубца и вокруг него. На начальной стадии послеоперационные «шишки» пациенты вправляют в положении лежа самостоятельно, они не очень мешают и не имеют симптоматики. Боли и рост опухолевидного образования возникают при натуживании, резких движениях, подъеме тяжелых предметов.
В горизонтальном положении выпячивание уменьшается. Ухудшение состояния связано с переходом болевых ощущений в постоянные, иногда носящие характер приступа, схваток. Одновременно пациенты жалуются:
- на длительные запоры;
- постоянное вздутие живота;
- отрыжку;
- поташнивание;
- затрудненное выделение мочи (в случае надлобковых грыж);
- раздражение или воспаление кожи на животе в зоне грыжевого выпячивания.
Состояние пациента зависит от величины грыжи, спаечного процесса в брюшной полости, внутри грыжевого мешка. Иногда даже при больших грыжах пациенты не имеют жалоб.
Во время осмотра пациента в положении стоя и лежа хирург видит выпячивание в зоне и вокруг него. Чтобы выяснить величину и форму, пациента, находящегося в лежачем на спине положении, просят поднять голову. Это движение вызовет напряжение в мышцах живота и «выдавит» наружу грыжевой мешок с содержимым.
Одновременно проявляются все расхождения в зоне прямых мышц, возможные начинающиеся выпячивания, не связанные с основным. Пациенту обязательно назначаются методы исследования, позволяющие уточнить связь с внутренними органами.
Рентгенологическим путем выявляют состояние функционирования желудочно-кишечного тракта, имеющийся спаечный процесс, вхождение в грыжевую полость органов брюшной полости. УЗИ позволяет рассмотреть не только брюшные органы, но и полость грыжевого мешка, определить форму, истинные размеры грыжи, изменения в мышечных структурах, влияние спаек.
В комплекс обследования входит контрастное рентгенологическое исследование прохождения бариевой взвеси по желудку и кишечнику, изучение степени вмешательства желудка. Производятся снимки (рентгенограммы) и герниография (рентгеновский снимок содержимого грыжевого мешка).
Отсутствие лечебных мер при послеоперационных грыжах усугубляет состояние пациента. Со временем могут появиться:
- копростаз (застой кала и образование камней в кишечнике) с механической непроходимостью;
- ущемление;
- перфорация;
- частичная или полная спаечная кишечная непроходимость.
источник

Смертность после операций по поводу ущемленной грыжи остается очень высокой. И поверьте мне, если бы все грыженосители, хотя бы немного знали об осложнениях, то уж, наверное, 90% из них было бы прооперировано.
Знаете, какой самый популярный ответ на вопрос: «Почему Вы не оперируетесь с Вашей-то грыжей?», а вот какой: «Боюсь».
Уважаемые пациенты, прочитав эту статью, Вы станете бояться еще больше, но взвесив все «за и против» все-таки придете к нам, хирургам, за помощью. И правильно сделаете.

Существует очень много видов грыж: паховые, бедренные, пупочные, послеоперационные и т.д. Различаются они месторасположением, а вот осложнения у них практически одни и те же.
Сама по себе грыжа «рассосаться» не может, она может только «расти», увеличиваться в размерах.
У некоторых людей она болит, у других – не болит. У одних вправляется, у других – уже не вправляется.

На плановое оперативное лечение соглашаются, как правило, люди с большими или даже огромными грыжами. С такими грыжами значительно снижается качество жизни.
Но вернемся к тому с чего начали, а точнее к осложнениям, которые могут возникнуть при данном заболевании.
В принципе, самое грозное осложнение одно – это ущемление грыжи, а само ущемление уже может привести к развитию других, порой непоправимых, осложнений.
Не буду касаться анатомии грыж и причин их возникновения, ущемления. Об этом Вы можете прочитать в моей книге, если подпишитесь на рассылку. Вот тогда Вы будете первыми получать новые статьи, выходящие на моем сайте.

Ущемиться может практически любой орган брюшной полости, но чаще всего это тонкая кишка, большой сальник, мочевой пузырь, толстая кишка.
Первым признаком ущемления является сильная боль (постоянная или схваткообразная) во внезапно увеличившейся грыже, которая перестала вправляться в брюшную полость. Появляется сухость во рту, тошнота, рвота (иногда с каловым запахом), что является плохим прогностическим признаком. Бывает отсутствие стула и газов, вздутие живота. При появлении вышеописанных жалоб Вы должны немедленно! обратиться к хирургу, т.к. в данной ситуации «время играет против Вас». Чем быстрее окажетесь у врача, тем лучше. Если ущемление случилось 6-8 часов назад, то доктор попытается вправить грыжу, а если ему это не удалось, то Вас ждет оперативное лечение по экстренным показаниям.
А теперь давайте разберемся, что будет, если ущемился к примеру:
- – большой сальник. Это еще «простой» вариант развития. Некротизированный (омертвевший) участок сальника хирург резецирует (удаляет), проводит грыжесечение и пластику. В общем-то, все. После выписки человек практически здоров.
- – тонкая кишка. После рассечения ущемляющего кольца хирург оценивает жизнеспособность участка ущемленной кишки, а также (особенно) странгуляционные борозды, при необходимости «отогревает» кишку теплым физиологическим раствором. Если кишка приобрела нормальный цвет, появилась перистальтика, пульсация сосудов брыжейки, то врач погружает кишку в брюшную полость и проводит обычное грыжесечение.

Если кишка черного цвета, да еще и с перфорацией стенки (т.е. признана нежизнеспособной), хирург принимает решение об удалении (резекции) части ущемленной кишки. Но, по правилам хирургии, удаляется значительно больший отрезок кишки, т.к. нарушение кровообращения в кишке распространяется и выше и ниже места ущемления. На практике мне однажды пришлось резецировать около 2,5 метров тонкой кишки у мужчины с огромной паховой грыжей. Проходимость кишечника восстанавливается посредством наложения анастомозов, конец в конец или бок в бок.
- – толстая кишка. При нежизнеспособной кишке проводится удаление части ущемленной кишки, а вот анастомоз, как правило, сразу (одномоментно) не накладывается. Выводится противоестественный задний проход на переднюю брюшную стенку. Т.е. ходить в туалет «по большому» человек будет в калоприемник, укрепленный на животе. Как Вам такой вариант? Задумались? Правильно, подумайте.
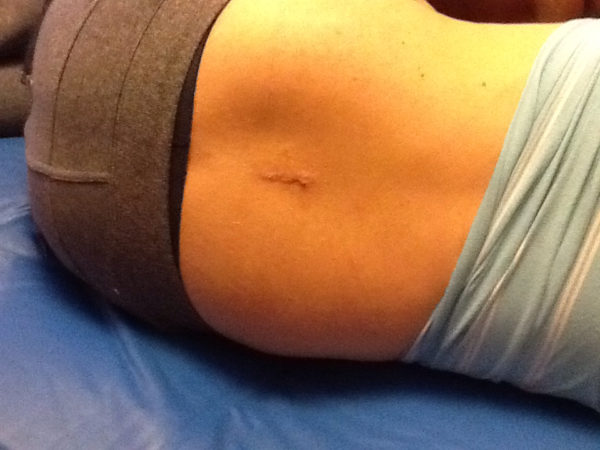
Это рецидивная паховомошоночная грыжа + трубка в мочевом пузыре (эпицистостома)
- – мочевой пузырь. Как правило, такие грыжи бывают скользящими и резецировать часть мочевого пузыря не приходится. А вот в послеоперационном периоде, особенно у людей пожилого возраста (мужчины), да еще на фоне аденомы предстательной железы, может возникнуть острая задержка мочи. Тогда приходится прибегать к еще одной операции – эпицистостомии. Это когда через разрез на передней брюшной стенке ставиться в мочевой пузырь катетер (трубка) и мочеиспускание происходит через нее. А Вам это надо?
Иногда во время проведения экстренной операции происходит повреждение элементов семенного канатика, что в дальнейшем грозит развитием орхита (воспаление яичка), при неэффективности лечения которого, приходится это яичко удалять.
При запущенных формах ущемленной грыжи часто присоединяется вторичная инфекция с вовлечением в воспалительный процесс подкожно-жировой клетчатки, кожи, мышц, т.е. возникает флегмона грыжевого мешка, которая очень трудно поддается лечению, особенно если это инфекция неклостридиальная, анаэробная.
В большом проценте случаев при ущемлении кишки может произойти перфорация стенки с развитием перитонита, как правило, калового. Смертность при данной патологии достигает 80-100% и это даже несмотря на высокий уровень развитии медицины в мире.
Уважаемые грыженосители, вот Вы и прочитали данную статью (а некоторые может и книгу – если подписались на рассылку). Выводы я никакие делать не буду, делайте их сами. По-моему и так все понятно.
Ваше здоровье в Ваших руках, а мы Вам поможем.
Здоровья Всем. А. С. Подлипаев
PS! Если кому-то интересно, что случилось с человеком, у которого я удалил 2,5 метра кишок, то результат плачевный – он умер от тромбоэмболических осложнений. А надо было всего-то просто прийти на плановую операцию.
Сейчас в небольшом видео Вы сможете увидеть основные этапы проведения операции грыжесечения.
Рекомендации даются исключительно в справочных целях и носят предварительно-информативный характер. По итогам полученной рекомендации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний! Прием рекомендуемых медикаментов возможен ТОЛЬКО ПРИ УСЛОВИИ ИХ ХОРОШЕЙ ПЕРЕНОСИМОСТИ БОЛЬНЫМ, С УЧЕТОМ ИХ ПОБОЧНОГО ДЕЙСТВИЯ И ПРОТИВОПОКАЗАНИЙ!
источник









 Полезная информация
Полезная информация

 Это рецидивная паховомошоночная грыжа + трубка в мочевом пузыре (эпицистостома)
Это рецидивная паховомошоночная грыжа + трубка в мочевом пузыре (эпицистостома)