Шейный отдел позвоночника является наиболее подвижным по сравнению с грудным и поясничным. Вместе с этим, шея испытывает большие нагрузки, результатом которых становится смещение ядра межпозвоночного диска, то есть грыжа.
Эта патология очень распространена, однако многие пациенты не воспринимают всерьез степень опасности и не проводят лечение грыжи. В результате болезнь переходит в запущенную стадию, когда единственным шансом избавить пациента от страданий является операция.
Оперативное лечение грыжи шейного отдела имеет очень много противопоказаний и проводится только в крайних случаях. Это объясняется тем, что в районе шеи проходит множество основных кровеносных сосудов, питающих головной мозг, и нервных окончаний, отвечающих за основные процессы жизнедеятельности. Поэтому операцию назначают в тех случаях, когда угроза жизни пациенту значительно превышает риск развития послеоперационного осложнения. 
- частичный или полный паралич вследствие защемления нервных окончаний;
- прогрессирующая атрофия мышц;
- нарушение мочеиспускания;
- нарушение координации движения.
Относительными показаниями к операции являются:
- отсутствие результатов длительного лечения консервативными методами;
- ухудшение состояния больного, несмотря на применение множества методик;
- ухудшение зрения, слуха;
- частые приступы мигрени;
- постоянная боль в шее, которую невозможно снять никакими препаратами;
- онемение рук и ног;
- скачки давления, частые обмороки.
Даже при наличии показаний не всегда возможно провести операцию на шейном отделе. Противопоказаниями к оперативному вмешательству являются:
- серьезные проблемы с сердцем, при которых пациент не сможет перенести наркоз;
- инфекционные заболевания в острой фазе;
- метастазы в позвоночнике;
- серьезные нервные расстройства;
- беременность.
Выбор метода удаления грыжи зависит от стадии процесса, состояния пациента, степени разрушения позвонков. В медицинской практике применяют следующие виды операций:
- Передняя и задняя дискэктомия.
- Дискэктомия со спондилодезом.
- Микродискэктомия.
- Лазерная вапоризация.
- Лазерная реконструкция дисков.
- Криодеструкция.
- Деструкция фасеточных нервов.
Некоторые из них проводятся под общим наркозом, другие — под местной анестезией. Также при разных видах лечения будет по-разному проходить реабилитационный период.
Это вид хирургического вмешательства с открытым доступом через разрез на передней поверхности шеи. Во время операции удаляется разрушенный диск. Если на его место устанавливают титановую пластину, то этот метод называют дискэктомия со спондилодезом. Через некоторое время происходит сращение позвонков.

Этот метод входит в «золотой стандарт» лечения грыжи шейного отдела. Правда, применять такой вид операции возможно лишьпри небольших грыжах. Доступ осуществляется через маленький разрез в районе поврежденного позвонка, куда вводится эндоскоп. Хирург контролирует свои действия с помощью внешнего микроскопа. Фрагменты ядра диска удаляются, для закрепления результата рекомендуется провести последующее облучение диска лазером.
Данный метод является малоинвазивным, не требует долгой реабилитации, практически не имеет осложнений. Единственным недостатком метода является высокий процент рецидивов грыжи.
Также проводится посредством эндоскопа. Особенность данного вида операции в следующем:делают два разреза по бокам шеи, поврежденный диск полностью удаляют и заменяют на титановую пластину из специального сплава В-Twin. Лазерная вапоризация
Этот вид оперативного вмешательства применяют при грыжах маленьких размеров (до 5 мм). Через небольшой разрез вводят лазерную иглу. Затем проводят «выпаривание» жидкости внутри грыжи лазерным лучом. В результате грыжа становится меньше или исчезает совсем. Операцию проводят под местной анестезией, поэтому ее можно делать беременным или людям с сердечными заболеваниями. Из недостатков лазерного лечения отмечают большой риск повторного развития грыжи.

Этот метод предполагает воздействие на грыжу с помощью низких температур. Иглу вводят в диск, затем «замораживают» грыжу при помощи холодного вещества. Происходит уменьшение размеров грыжи. Данный метод хирургического вмешательства также предполагает применение местной анестезии.
Это щадящий вид хирургического лечения грыжи, основанный на блокировке нервных окончаний, передающих болевые сигналы в мозг. Через ткани шеи пропускают высокочастотный ток, который достигает окончания нервов и блокирует их. Денервация показана при небольшом размере грыжи. Данный метод лечения не имеет осложнений, пациент отправляется домой через пару часов после процедуры. Противопоказаниями являются: инфекционные заболевания, онкология, тяжелая неврологическая симптоматика (паралич, слабость мышц, нарушение работы внутренних органов, повреждение спинного мозга). После деструкции исключаются физические нагрузки на позвоночник, длительное нахождение в сидячем положении, подъем тяжестей.

Ранний начинается сразу после операции и длится до 25-30 дней, пока не снимут швы. После операции пациент находится в стационаре от 5 до 10 дней, в зависимости от проведенного вмешательства. Первые два дня больному показан постельный режим. На третий день разрешается вставать. Делать это следует очень осторожно, через бок, опираясь на руки.
Для снятия болевого синдрома и предотвращения отека врач выписывает противовоспалительные и обезболивающие препараты.
Швы снимают примерно через месяц. Весь месяц нельзя сидеть, принимать ванну, оказывать нагрузку на позвоночник. Следует избегать резких движений, спать рекомендуют на твердой поверхности, всегда держать позвоночник ровно.
Необходимая вещь для реабилитации — это послеоперационный ортопедический корсет со специальной шиной для шеи. Он помогает поддерживать позвоночник в правильном положении, снимает излишнюю нагрузку с шеи и спины. То, какой вид бандажа нужно выбрать, определит лечащий врач.
Затем наступает поздний период реабилитации,который длится от одного года до двух лет, в зависимости от вида операции. Он направлен на сохранение результатов операции, восстановление подвижности позвоночника. На этом этапе больному назначается специальный комплекс физических упражнений, который выполняется под контролем инструктора-реабилитолога. Также больной проходит различные физиопроцедуры, выбор которых зависит от вида проведенного хирургического вмешательства и состояния пациента. Это могут быть: элекрофорез, мануальная терапия, массаж, иглоукалывание.
Пациентам после хирургического лечения грыжи придется всю жизнь соблюдать некоторые ограничения для предотвращения рецидивов. Следует четко придерживаться врачебных рекомендаций, избегать физических нагрузок на позвоночник, исключить некоторые виды спорта (штангу, спортивные танцы, спортивную гимнастику). Необходимо регулярно делать МРТ позвоночника.
Современные технологии проведения операций и предварительное проведение необходимых обследований практически исключают тяжелые последствия. Однако не стоит исключать индивидуальную реакцию на наркоз, разную скорость восстановления после данного вида лечения. Некоторые пациенты в первые дни после хирургического вмешательства могут столкнуться с такими последствиями:
- Тяжелое восстановление после наркоза (тошнота, рвота, головокружение), этот период может длиться от нескольких часов до двух суток.
- Боли в прооперированной области позвоночника. В этих случаях показан прием обезболивающих препаратов.
- Трудности с глотанием (учитывая близость гортани к области грыжи).
- Слабость мышц рук.
Если пациент соблюдает все рекомендации лечащего врача, то негативные симптомы проходят в течение нескольких дней.

Самые распространенные осложнения:
- Во время операции повреждаются спинно-мозговые корешки. Это чревато исчезновением чувствительности в районе нерва и параличом.
- При несоблюдении правил антисептики рана может быть инфицирована. Это приводит к развитию серьезных воспалений, нагноений, сепсису.
- У больного обнаруживается аллергическая реакция на применяемые во время операции препараты, наркоз или материал, используемый для зашивания разрезов. В особо тяжелых случаях развивается анафилактический шок, что приводит к летальному исходу.
- Также при дискэктомии иногда позвонки срастаются не полностью.
- Если во время операции не использовались специальные компрессионные чулки или бинты, то есть риск развития тромбоза.
- Крайне редко могут быть повреждены кровеносные сосуды или трахея.
- Одним из наиболее частых осложнений после операции является рецидив грыжи.

- Кардиограмма сердца.
- Флюорография.
- УЗИ брюшной полости для исключения болезней ЖКТ.
- Заключение ЛОРа об отсутствии воспалительных процессов в носоглотке.
- МРТ позвоночника.
- Рентген позвоночника.
- Анализы крови на ВИЧ, гепатит, сифилис.
- Общий анализ крови и мочи.
- Анализ крови на свертываемость.
Перед операцией за 12 часов нельзя принимать пищу и воду. За неделю следует исключить алкоголь и препараты, влияющие на свертываемость крови. Для укрепления иммунитета можно принимать витаминно-минеральные комплексы.
Ниже вы можете больше ознакомиться с операцией при грыже шейного отдела позвоночника
Оперативное удаление грыжи шейного отдела является сложным и опасным методом, поэтому применяется в крайних случаях, когда развивающиеся патологические процессы в позвоночнике несут прямую угрозу жизни и здоровью пациента. В остальных ситуациях врачи стараются добиться излечения консервативными методами.
источник
Операция по удалению грыжи шейного отдела, согласно статистике, требуется 2% пациентов, имеющих в анамнезе данную патологию с локализацией в шее. И в основном это люди, у которых выпячивание пульпозного ядра превышает 6 мм. Почти в 80% случаев основной причиной грыжевого образования в шейных межпозвонковых дисках является запущенный остеохондроз, или дегенеративно-дистрофический процесс последних стадий, развившийся в очень подвижной и определенно нагруженной анатомической зоне позвоночного столба.
Как свидетельствуют официальные медицинские источники и отзывы специалистов, межпозвоночная грыжа в шейно-хребтовой части встречается не так уж и часто, примерно в 6% случаев. Эта цифра указывает на то, что заболевание с такой локализацией по частоте возникновения уступает поясничному отделу, который поражается почти в 15 раз чаще. Недуг преимущественно поражает лиц трудоспособного возраста, людей от 25 до 55 лет.
- По мнению специалистов, эффективно ликвидировать грыжу шейного отдела можно только радикальным хирургическим способом. Да, нередко цена такого вмешательства – лишение позвоночника одной из биологической структуры (всего шейного диска). Но с современными нейрохирургическими технологиями функциональность прооперированного отдела и позвоночника в целом благополучно сохраняется за счет установки инновационных стабилизирующих систем и уникальных имплантатов диска. Эффективность полноценного хирургического лечения составляет 94%-100%. Риск повторного возвращения патологии составляет не более чем 5%, но при условии идеально произведенного удаления.
- Пункционные тактики, вроде выпаривания ядра лазером, хоть и имеют меньшую степень опасности в плане последствий, их результативность намного ниже, чем у проверенных временем полноценных операций. Лазерные методики в 20%-25% случаев не дают эффекта или приводят к ранним повторным рецидивам. У большинства людей, которым выполняли лазерную нуклеопластику, спустя короткий отрезок времени снова на том же месте формируется грыжа, что является поводом для повторной хирургии, причем преимущественно ее уже проводят согласно микрохирургическим и эндоскопическим технологиям.
Грыжа и клювовидные остеофиты.
Познавательно! Верхняя часть позвоночного столба сильно предрасположена к появлению дегенераций и травм, которые перерастают в сложную проблему в виде дисковых деформаций, поскольку данная зона отличается одновременно и гипермобильностью, и слабо развитым мышечным аппаратом.
Как несложно понять из вступительной речи, все преимущества на стороне стандартной микродискэктомии, которую можно выполнять под контролем микроскопа или эндоскопа. Это наиболее перспективная методика на сегодняшний день, обладающая наивысшими возможностями при не такой уж и большой инвазии (разрез 1-4 см). Микрохирургия диска назначается при наличии серьезной угрозы жизни и трудоспособности пациента. Ей нет альтернативы, если диагностирован крупный (от 6 мм) размер грыжи, для операции подобного типа руководствуются и другими показаниями. Например, нужно ли оперировать пациента, специалист с большой вероятностью ответит «да» при таких клинических показателях, как:
- длительный и сильный болевой синдром, не поддающийся консервативной анальгезии;
- отсутствие эффекта после 1,5 месяцев качественного курса обычного лечения (физические методы + медикаментозная терапия);
- критическое ущемление нервных корешков и стеноз позвоночного канала;
- секвестрированная межпозвоночная грыжа шейного отдела (нужно срочное вмешательство!);
- прогрессирующее снижение двигательных функций верхних или нижних конечностей, плечевого пояса, в том числе парезы рук или ног;
- сосудистые нарушения, в числе которых особую опасность вызывают выраженные нарушения кровообращения головного мозга, что в любой момент может стать причиной инсульта даже у молодых людей.
Что касается лазеролечения, суть которого состоит в целенаправленном прямом воздействии энергией лазера на внутреннее содержимое диска через малюсенький прокол, благодаря чему грыжа не удаляется, а только втягивается, однозначно критиковать такой метод будет неправильно. Он менее распространен ввиду ненадежности, но и у него есть достоинства: успешная декомпрессия лазером практически мгновенно избавляет от боли, нуклеопластика отличается самой минимальной травматизацией, послеоперационное восстановление протекает ускоренными темпами и практически безболезненно. Однако стоит принять к сведению, что, спектр показаний к лазеропластике довольно узкий, поскольку уместной она может быть только если:
- неврологическая симптоматика вызвана грыжей, не превышающей 6 мм;
- целостность фиброзного кольца не нарушена;
- от начала развития патогенеза прошло не более полугода;
- не обнаружены признаки стеноза позвоночника;
- нет грубых расстройств мышечного тонуса;
- отсутствуют парез, паралич рук, ног или других частей тела;
- возраст пациента – не старше 50 лет.
Нельзя сразу не акцентировать на том моменте, что операция и послеоперационная реабилитация являются неразделимым понятием. То есть, если вам будет проведена процедура частичного или полного удаления пораженного шейного диска вместе с грыжей, на благополучный эффект от проделанных манипуляций можно рассчитывать сугубо при правильном и строгом соблюдении в дальнейшем индивидуальной реабилитационной программы.
На территории России цена на оперативное пособие, предполагающее резекцию грыжи на любом из шейных уровней, на порядок выше, чем на других участках позвоночника. Объясняется этот факт тем, что провести манипуляции в достаточно непростом по анатомическим параметрам отделе – очень ответственная, повышенной сложности и «ювелирной» точности задача. Ориентировочный диапазон цен на полноценное вмешательство – от 100 тыс. до 300 тыс. рублей. Несложно догадаться, что стоимость будет увеличиваться при сочетании процедуры удаления со стабилизацией (установка эндофиксаторов, протезов, трансплантатов и пр.) прооперированной зоны.
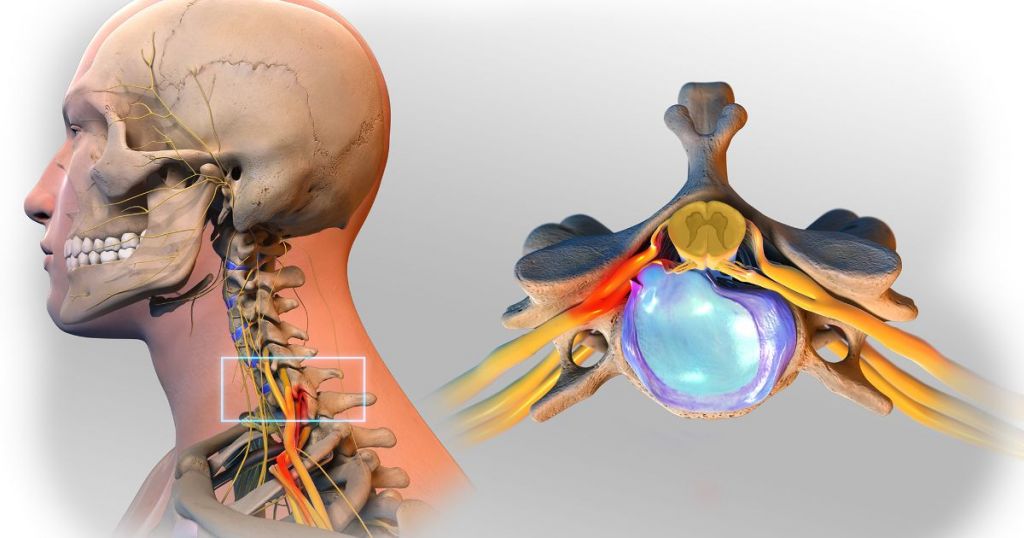
Этот отдел буквально пронизан нервными сплетениями, а также сосудистыми ветвями, питающими одновременно и головной, и спинной мозг. Позвонки шейного сектора имеют мелкие размеры, их отростки снабжены отверстиями, служащими в качестве путей для прохождения вертебральных артерий, которые в свою очередь транспортируют необходимый объем крови к головному мозгу. Повреждения нервов, сосудов, спинного мозга в шейном отделе вызывают довольно серьезные последствия, так как они имеют непосредственную взаимосвязь с органами головы, верхними конечностями, дыхательным центром.
Как несвоевременно выполненная операция по поводу шейной грыжи, так и ошибки хирурга в ходе операционного процесса чреваты тяжелыми двигательными, координационными расстройствами, парезом и парализацией верхних конечностей, параличом диафрагмы, нарушением слуха и зрения, гипоксией мозга и пр. Мы не пытаемся вогнать пациента в страх, просто считаем необходимым заранее внести ясность в понимание необходимости прохождения хирургического сеанса в самые ближайшие сроки, если он был рекомендован, и в важности выбора лучшего оперирующего нейрохирурга.Перейдем конкретно к теме операции, а видео о том, как проходит процесс хирургического лечения шейной грыжи позвоночника, позволит четче представить все, о чем мы расскажем далее. Итак, в зависимости от показаний удалению подлежит либо патологическая выступившая ткань хряща с небольшой частью диска, либо весь видоизмененный межпозвоночный диск. Наиболее продуктивными тактиками, о чем говорят в отзывах специалисты, являются микродискэктомия и эндоскопическая дискэктомия.
При обоих видах операций наиболее применимо создание операционного доступа на передней поверхности шеи, задний доступ практически не используется в нейрохирургической практике в связи с повышенными рисками травматизации нервных корешков и кровеносных сосудов.
- Микродискэктомия – микрохирургическая процедура, предполагающая удаление грыжи шейного отдела под контролем операционного микроскопа, который располагают над оперируемой зоной. Анестезия, как правило, применяется общая. В области проекции проблемного сегмента врач делает разрез (3-4 см), затем осторожно раздвигает мышцы. Чтобы открыть путь к поврежденному диску, производится частичное удаление желтой связки, экономное спиливание края дужки позвонка, после чего открытый нервный корешок аккуратно сдвигается в сторону. Потом, собственно, выполняется удаление элементов пульпозной массы, которые провисли, секвестров, а в случае крайней необходимости диск удаляется тотально. Может понадобиться провести установку позвонковых фиксаторов, выполнить спондилодез или установить межтеловый имплант.
- Эндоскопическая дискэктомия – вид микрохирургии позвоночника, предназначенный в целях резекции грыжи в области шеи, манипуляции при котором выполняются с использованием видеоэндоскопа, введенного внутрь позвоночной полости через естественное отверстие между позвонками. Наркоз при этой операции используется местный. После введения в позвоночник через крохотный разрез (примерно 1 см) эндоскопического зонда начинается процесс тщательного осмотра проблемного участка. Затем в рабочий порт введенного спинального эндоскопа вставляется микрохирургический щуп, которым резецируется смещенная дисковая ткань, захватываются и извлекаются наружу обнаруженные свободные фрагменты хряща. Связочный аппарат и костные структуры, как правило, остаются нетронутыми, при этом диск полностью не удаляется, а только очищается от грыжи.
Внимание! Установку шейных имплантов и стабилизаторов, в чем часто возникает потребность, выполнить эндоскопически невозможно ввиду слишком малого доступа. Для внедрения «заместителей» лишенной части диска или всего диска, стабилизаторов позвонков нужен достаточных размеров доступ, как при микродискэктомии. Не произведенная необходимая стабилизация на уровнях шеи, как показывает клинический опыт, увеличивает риски возникновения нестабильности верхнего отдела позвоночника и формирования повторного грыжеообразования.
На следующий день после оперативного вмешательства разрешается вставать и дозировано ходить, постепенно увеличивая нагрузку. Сразу назначается и начинает внедряться в действие программа восстановления, разработанная индивидуально для каждого отдельного пациента. Одной из особенностей реабилитационного режима является ношение воротника Шанца в течение 2-3 месяцев, сначала его используют круглосуточно, потом постепенно время ношения сокращают до 3 часов в сутки. В течение реабилитации запрещено поднимать тяжести выше 3 кг и делать резкие движения.
Послеоперационное восстановление обязательно предполагает использование медикаментозных препаратов (НПВС, сосудистых средств, витаминов, антибиотиков и пр.). Занятия лечебной физкультурой – важная составляющая часть реабилитации, способствующая предупреждению осложнений (рецидивов в том числе), восстановлению функционального потенциала костно-мышечного аппарата в целом и нормализации работоспособности шеи, плечелопаточного комплекса, конечностей.
В комплексе с медикаментозной терапией и ЛФК прописывается курс физиотерапии. Физиотерапию включают примерно спустя 2 недели после операционных манипуляций, начинают обычно с магнито- и лазеротерапии, а еще через 14 суток вводят электролечение, на завершающих этапах – тепловые и водные процедуры. Прописывается и массаж, поначалу его выполняют только на конечностях, а вот массажные тактики для шейной области могут осуществляться не ранее чем через 1,5 месяца после операции и только профессиональным массажистом-реабилитологом. Через 6-8 недель, когда закончится основной курс реабилитации, рекомендуется санаторно-курортное лечение.
Важно! Хирургическое и реабилитационное лечение должны осуществляться исключительно под контролем хороших специалистов. Правильный подход к лечебному процессу, включая выбор достойного медучреждения по спинальной нейрохирургии и восстановлению, позволит не допустить дооперационных, интра- и послеоперационных осложнений, быстро восстановиться и вернуться к нормальному, активному образу жизни.
Отечественные клиники сегодня не пользуются успехом, так как во всем мире они имеют наиболее высокий процент неудачно проведенных оперативных вмешательств. Российские и украинские пациенты больше предпочитают лечиться за границей, где им обеспечат максимальные перспективы на благополучный прогноз. Самым популярным направлением среди отечественных граждан, нуждающихся в качественном удалении грыж шейного отдела и безупречном восстановлении, является Чешская Республика.
Центральный военный госпиталь г.Прага.
В медцентрах Чехии (Artusmed) успешно практикуют самые передовые нейрохирургические методики и всегда предоставляют после операции высокоспециализированную реабилитационную помощь в полном объеме. Чешские нейрохирурги и реабилитологи, без преувеличения будет сказано, – настоящие маги и волшебники, передовые специалисты, которым нет равных во всем мире. Благодаря высокому профессионализму им удается возвращать к полноценной жизни даже самых тяжелых пациентов, клиническое состояние которых расценивалось в других странах как безнадежное. И что самое приятное, цены на высокотехнологичную хирургию позвоночника в Чехии существенно ниже, минимум в 2 раза, чем в том же Израиле или Германии.
https://cyberleninka.ru/article/v/endoprotezirovanie-mezhpozvonochnogo-diska-posleudaleniya-gryzhi-diska-na-sheynom-urovne
https://cyberleninka.ru/article/v/sheynaya-mikrodiskektomiya-vybor-metoda-i-hirurgicheskoy-taktiki
https://www.apex-spine.com/cervical-disk-surgery.html
добрый день . Скажите при моих показателях мрт но при сильных головных болях , есть ли необходимость проведения операции по удалению грыжи шейного отдела. И если есть необходимость то возможно ли у вас сделать операцию по ОМС, заранее благодарю
последняя МРТ головного мозга; картина зоны кистозно-глиозных изменений с преобладанием кистозного компонента правой лобной доли. Единичные очаги хронической ишемии. Латеровентрокулоассиметрия. Заместительная наружная гидроцефалия .Арахоидальая ликворная киста вариант развития, умеренная атрофия мозжечка.
МРТ шейного отдела.-картина дистрофических изменений шейного отдела позвоночника. Осложненных грыжеобразованием С 6/7, протрузией дисков с3-с6. Признаки диформирующего спондилеза на уровне с4-с7 сегментов. Спондилоатрозов на уровне с2-с7. Гемангиомы тел Th1,с5 позвонков. Ассиметрия диаметра v2 сегментов экстракраниальных отделов позвоночных артерий,
К сожалению, по полису ОМС у нас лечиться нельзя. Что касается описания Вашего состояния, то этого так же очень мало, чтобы сделать заключение о небходимости хирургического лечения. Такое решение всегда принимается на основании целого перечня обследований и актуальных жалоб пациента.
источник
Операция по удалению грыжи шейного отдела позвоночника — процедура, которая проводится в амбулаторных условиях. В хирургическом вмешательстве нуждаются крупные образования, которые угрожают жизни пациента, характеризуются болевым синдромом и дискомфортными ощущениями.
Обязательная операция рекомендуется пациентам, у которых наблюдается следующее:
- длительные и сильные болезненные ощущения в области развития патологии, на которую не оказывают действия анальгетики;
- неэффективность курса консервативного лечения по истечении 1,5 месяца;
- ущемление нервных корешков и стеноз позвоночного канала;снижение двигательной активности конечностей, плечевого пояса;
- нарушения кровообращения в очаге поражения, что может спровоцировать инсульт в любом возрасте или вызвать нарушения в работе головного мозга.
После тщательной подготовки пациенту проводится операция. Но есть ряд показаний, которые не требуют отлагательств, и хирургическое вмешательство необходимо провести в кратчайшие сроки. К таким показаниям относятся:
- секвестрированная грыжа в отделе шейных позвонков;
- большие размеры грыжи (от 6 мм);
- резкое ухудшение состояния больного.
В зависимости от размеров, области развития грыжи, причины ее образования хирургом подбирается метод хирургического вмешательства с учетом всех рисков и противопоказаний для пациента.
Способ оперативного вмешательства, который заключается в удалении небольшого участка костной ткани и части межпозвоночного диска, находящегося под нервным корешком. Удаляется также грыжевое образование, давящее на позвонки.
В результате операции в области шейных позвонков восстанавливается кровообращение, устраняется болевой синдром, и пациент идет на поправку.
Показанием к такой процедуре является сильный болевой синдром, вызванный заболеванием. Операция предполагает длинный разрез ткани и длится не более 3 часов. Все это время пациент находится под общим наркозом и не чувствует болезненных или дискомфортных ощущений.
В ходе самой операции проводится рентгеноконтрастное исследование для установления точного уровня поражения и исключения осложнений во время и после хирургического вмешательства.
Финальный этап операции — послойное ушивание разрезанных тканей. После проведенной манипуляции пациент находится в больнице под наблюдением врачей от 3 до 5 дней. После выписки ограничивается двигательная и физическая активности на несколько недель или месяцев. Этот фактор зависит от возраста и общего состояния здоровья больного.
Процедура реже других применяется в хирургической практике.
Эндоскопическое удаление межпозвоночной грыжи шейного отдела выполняется с помощью специального прибора.
Аппарат позволяет максимально сохранить структуру позвонков, которые удерживают грыжу в пределах дисков, что снижает вероятность рецидива.
Малоинвазивный метод позволяет провести операцию с минимальной потерей крови и предотвратить образование рубцов. Данный способ позволяет удалить межпозвоночную грыжу, устранить боль и невралгические нарушения, связанные с заболеванием и предотвратить повторное грыжевое образование.
Вмешательство проходит под местной анестезией, но по желанию пациента врач может ввести больного под общий наркоз, что происходит редко.
Сбоку от позвоночника или по средней линии хирург делает разрез размером 7 мм, после точной разметки и нахождения места образования грыжи. При этом не рассекаются мышцы, связки и другие ткани. Также не задеваются сосуды и нервные окончания, что позволяет обойтись без крови во время операции. По окончании процедуры кожа зашивается.
Время проведения операции не превышает 1,5 часа. Пациент наблюдается в больнице не более суток.
Рана не нуждается в обработке и, если человек чувствует себя хорошо, то врач имеет право выписать его из больницы. Дома повязка меняется 1 раз в 1-2 дня и на 10 день снимается шов. По истечении 14 дней после операции пациент может приступить к физической активности, а через месяц к регулярному физическому труду.
Данный метод предусматривает удаление межпозвоночного диска вместе с грыжей. Операция позволяет устранить образование через небольшой разрез кожи (2-4 см), не задевая соседние ткани. Разрез делается по средней линии позвоночного столба.
Мышцы, выпрямляющие спину, не рассекаются скальпелем, а сдвигаются в сторону. После того как врач получает доступ к позвоночнику, удаляется желтая связка над нервными корешками, которые видит хирург через микроскоп. Корешок отодвигается и грыжа удаляется. Операция не нарушает структуру тканей (связки, мышцы) и позвоночника.
Процедура назначается, если консервативные методы лечения не дают результатов в течение месяца. Эффективность операции достигает 90%. В остальных случаях есть вероятность повторного возникновения образования, которое проявит себя в течение 3 месяцев после хирургического вмешательства.
После проведения процедуры не рекомендуется заниматься физической деятельностью до 2 недель.
Операция в редких случаях может вызывать осложнения как во время процедуры, так и по окончании: разрыв спиномозговой оболочки, повреждения нервного корешка, кровотечение, занесение инфекции.
Проникновение лазера через кожный покров обеспечивает реконструкцию и рост хрящевой ткани. Назначается при острых болях, беременности, отсутствии результатов при медикаментозном лечении, после проведения лазерной вапоризации. Для эффективности лазерная операция проводится параллельно с иглоукалыванием и массажем.
Во время процедуры пациент находится под местным наркозом, но может ощущать дискомфорт. Вероятность осложнений до конца не изучена. Риск рецидива снижается, если больной соблюдал предписания врача в период реабилитации.
Межпозвоночная грыжа удаляется с использованием высокоскоростной струи физраствора. Проведение процедуры позволяет снять сдавливание нерва, уменьшить болевые ощущения. При проведении гидропластики исключены повреждения тканей.
Для выполнения процедуры делается небольшой прокол, который быстро заживает и не вызывает осложнений и отметок на теле.
Физиологический раствор подается под высоким давлением на наконечник нуклеата (который введен внутрь диска через канал размером 4 мм), удаляет ткани ядра, после чего эвакуируется вместе с резецированным материалом. После проведения операции волокна фиброзного кольца сдвигаются. Ткани не подвергаются наркозу, и диск не теряет своих основных функций после вмешательства.
Такой малоинвазивный метод чаще всего рекомендуется людям в пожилом возрасте. Процедура не требует долгого периода реабилитации, снижает риск осложнений и возникновения рецидива.
Способ малоинвазивного лечения, призванный снять болевой синдром в области межпозвоночных дисков. Деструкция фасеточных нервов не вызывает развитие осложнений, восстановительный период минимален.
Операция проводится под местным наркозом. С помощью пункции врач вводит специальный радиочастотный зонд, наблюдая через монитор за его передвижениями и подводя максимально близко к нерву. После чего на нервное окончание оказывается влияние электромагнитным излучением в течение 2 минут. После этого вводится противовоспалительный препарат и анестетик. Вмешательство занимает не более 30 минут.
Удаление шейной грыжи имеет ряд противопоказаний:
- угроза жизни пациента;
- кома;
- сердечно-сосудистая недостаточность;
- пожилой возраст (старше 60 лет);
- гипертонический криз.
Перед хирургическим вмешательством больному необходимо пройти МРТ, сдать общие анализы крови и мочи, получить консультацию анестезиолога. Специалист определяет место введения анестезии, решает использовать местный или общий наркоз. Хирург уточняет, есть ли аллергия на какие-либо препараты, наличие противопоказаний к проведению операции.
Нельзя принимать пищу за 8 часов до начала хирургического вмешательства. Перед применением анестезии внутривенно вводится антибиотик.
Операция всегда влечет за собой риск и опасность. Заранее хирург осведомляет пациента о возможности развития осложнений, которые могут произойти во время операции или через время после нее. Если врач квалифицированный, то в течение процедуры риск возникновения осложнений минимален.
Существуют следующие опасности из-за хирургического вмешательства:
- паралич ног;
- изменения в работе мозга;
- нарушение работы сердца;
- занесение инфекции;
- стеноз позвоночника;
- отягощение остеохондроза;
- рецидивы.
В редких случаях человек становится инвалидом.
Если выполнять показания врача в период восстановления, то риск возникновения повторного образования грыжи и осложнений минимален. Реабилитационные мероприятия, рекомендованные врачами:
- ограничить на несколько недель поднятие тяжестей, занятие активным спортом, физическим трудом;
- применять назначенные лекарства;
- ходить на физиотерапию;
- принимать лечебные ванны;
- посещать занятия ЛФК;
- носить воротник.
Запрещено употреблять спиртные напитки, делать резкие движения, спать на мягкой кровати, сидеть длительное время.
Михаил, 32 года, Тюмень: «Прошел лазерную операцию. Высокая стоимость оправдала себя. Уже 2 года как избавился от грыжи, рецидивов и осложнений не было. Врач подошел с ответственностью к удалению образования, а я в свою очередь выполнял все его требования и предписания».
Светлана, 28 лет, Хабаровск: «Было страшно ложиться под нож хирурга, поэтому предложили малоинвазивный метод — эндоскопию. Быстрая операция, небольшой срок реабилитации сделали свое дело. Теперь веду нормальный образ жизни без постоянных болей в области шеи».
Игорь, 40 лет, Мурманск: «Сначала лечил грыжу с помощью физиотерапии и таблеток, потом произошло защемление. Невролог принял решение резать. Пожалел, что сделал операцию. Лучше бы переплатил и использовал малоинвазивные методы. Неделю провалялся в больнице с болями, потом месяц не мог работать. Хорошо, что не было осложнений».
источник
Грыжа, поражающая шейный отдел позвоночника, на сегодняшний день является чуть ли не самым распространенным видом грыжи. Недуг сопровождается сильными болевыми ощущениями в области шеи.
Несмотря на большое количество случаев заболевания, вопрос его лечения до сих пор остается дискуссионной проблемой. Знание характерных симптомов позволяет своевременно диагностировать грыжу и предпринять эффективные действия для борьбы с ней. Каждое из практикуемых лечений не является идеальным, однако требует внимательного изучения.
Шейная грыжа может сопровождаться серьёзными осложнениями, которые требуют немедленного медицинского вмешательства. Примером является ущемление спинного мозга, прогрессирующего в миелопатический синдром. В тяжелых случаях может развиваться дыхательный, вялый или спастический паралич ног.
Механизм возникновения боли

Шейный отдел включает в себя семь позвонков, между которыми располагаются межпозвонковые диски, которые выполняют функцию так называемых «прокладок». Именно благодаря им позвоночник обладает гибкостью и прочностью. В основе каждого межпозвоночного диска находится фиброзное кольцо. Шейная грыжа разрушает фиброзное кольцо и приводит к вытеканию жидкости. Результатом сдавливания нервных корешков становятся болевые ощущения.
Шейная грыжа может образоваться внезапно или же претерпевать развитие на протяжении долго периода (нескольких месяцев). На сегодняшний день специалисты готовы выделить несколько ключевых причин, которые приводят к разрыву фиброзного кольца:
- старые или новые травмы;
- запущенная стадия остеохондроза шейного отдела;
- пожилой возраст;
- химические изменения;
- дегенерация диска;
- неправильное питание;
- злоупотребление табаком;
- пассивный образ жизни;
- неправильная осанка;
- чрезмерная нагрузка шейного отдела.
Совокупность нескольких факторов может привести к серьезному заболеванию.
Большое число случаев развития грыжи шейного отдела протекает без каких-либо ярко выраженных симптомов. Мнение, что боль в шее — это обязательный признак грыжи шейного отдела, заблуждение, поскольку иногда даже при наличии нескольких очагов поражения человек совершенно не испытывает боли.
Среди наиболее характерных симптомов грыжи шейного отдела позвоночника выделяются:
- непостоянная боль ноющего характера;
- напряжение мышц;
- мышечные спазмы;
- выпрямление изгиба позвоночника;
- боль при наклоне головы;
- боль при повороте головы.
Кроме того, болевые ощущения усиливаются во время приступов кашля или чиханья.
Часто межпозвонковая грыжа становится причиной развития проблем с мозговым кровотоком. В результате этого страдают отделы, которые отвечают за координацию движений. Таким образом к специфическим симптомам шейной грыжи добавляются еще несколько:
- приступы головокружения;
- головная боль;
- шаткость походки;
- ухудшение памяти.
Болевые ощущения также начинают проявляться в области верхних конечностях — в руке, положение которой соответствует локализации грыжи. Больной человек чувствует онемение конечности и покалывание кожного покрова.
Важно понимать, что особенности клинических проявлений зависят от особенностей отдельно взятого организма.
МРТ — это один из наиболее молодых методов диагностики грыжи шейного отдела. Она абсолютно безболезненна для пациента. В процессе обследования магнитное поле позволяет медицинским работникам получить достаточно емкое представления о состоянии всех структур человеческого тела. Снимки фрагментарны и похожи на срезы. С их помощью легко диагностировать опухоли, метастазы, защемления нерва и т. д.
- Миелограмма представляет собой исследование пораженного участка с помощью рентгеновского аппарата. В спинной мозг вводится контраст, вследствие чего обследованная область отображается как белое пятно. Это позволяет рассмотреть нарушения.
- Компьютерная томография является следующим этапом после миелограммы. Как и МРТ, процедура не принесет пациенту никаких болезненных ощущений. С помощью компьютерной томограммы специалисты получают двухмерные снимки. Этот метод позволяет быстро и точно определить степень повреждения позвоночника.
- Электромиография позволяет врачам понять, насколько быстро и активно мышцы и нервные окончания реагируют на стимуляцию электричеством. Обследование показывает, повреждены ли нервы.
- Рентген проводится с целью обнаружения артрических изменений и сужения щелей. Важно понимать, что одного этого исследования недостаточно для однозначного диагноза.
На сегодняшний день выделяют несколько основных методов лечения шейной грыжи: консервативное, хирургическое, народное
1. Особенности консервативного лечения межпозвоночной грыжи шейного отдела
Консервативное лечение предполагает лечение грыжи шейного отдела позвоночника без операции, используя при этом анальгетики и противовоспалительные средства. Если боль несущественная, выписываются нестероидные препараты. Миорелаксанты позволяют справиться с мышечными спазмами. Кроме того, при шейной грыже рекомендуется использовать особый корсет, который фиксирует необходимое положение позвонков. По словам специалистов, в период лечения и восстановления следует избегать резких движений, поворотов головы, неудобных поз и сильной нагрузки.
Хорошей репутацией пользуется метод вытяжения позвоночника. Среди рекомендованных, также следует отметить следующие процедуры при грыже шейного отдела:
Лечебная физкультура — это очень важная часть программы восстановления, поскольку правильные упражнения при грыже шейного отдела позволяют сформировать сильный мышечный корсет.
2. Особенности хирургического лечения
Хирургическое лечение традиционно назначается в тех случаях, когда консервативный способ не дает должных результатов. В процессе операции осуществляется удаление диска, который сдавливает нерв. Как итог, пациент избавляется от боли, а также риска компрессии спинного мозга. Операция предполагает использование микрохирургического метода: делается крайне маленький надрез на передней части шеи, а дальнейшие действия осуществляются с использованием эндоскопа.
Правильное лекарство от радикулита поясничного отдела найдете в нашем обзоре.
- дискектомия, в процессе которой врач удаляет кусочек диска, который мешает нормальному функционированию шейного отдела. Кроме того, практикуется введение костного вещества, который ускоряет процесс сращения тканей;
- замена диска. Пациенту удаляют поврежденный диск и вставляют искусственный. В отличие от предыдущего метода, замена диска помогает сохранить подвижность позвонков. Дискектомия приводит к обездвиживанию косточек;
- микроэноскопическая дискектомия, при которой хирурги удаляют кусочек кости. В результате открывается доступ к диску, что позволяет удалить грыжу.
После операции не рекомендуется поднимать более 5 килограммов, долго сидеть, резко двигаться, переохлаждаться, а также подвергаться сильной физической нагрузке. Берегите себя!
источник
Грыжа шейного отдела позвоночника — травматическое заболевание опорно-двигательной системы, представляющее собой выпадение студенистого тела межпозвоночного диска в позвоночный канал с одновременным разрывом оболочки фиброзного кольца.
В зависимости от степени тяжести патологии и стадии формирования различают следующие виды деформаций:
- Пролабирование диска (смещение фиброзного кольца за пределы позвонков без деформации студенистого ядра);
- Протрузия (выпячивание фиброзного кольца с частью студенистого тела);
- Экструзия (выбухание студенистого тела с разрывом стенки фиброзного кольца);
- Дисфрагментальная перемежающаяся грыжа (студенистое ядро выпячивается в момент двигательной нагрузки, и возвращается на место после окончания воздействия).
Большие успехи в области консервативного лечения костно-мышечного аппарата, достигнутые современной медициной за последние несколько лет, позволяют отодвинуть срок хирургического вмешательства, либо вовсе избежать оперативного лечения.
Все травматические или дегенеративные изменения в области позвоночника относятся к серьезным медицинским патологиям, требующим, либо длительного и системного лечения, либо хирургической коррекции с последующей реабилитацией.
Спокойное, в большинстве своем, эмоциональное восприятие пациентами диагноза «грыжа шейного отдела» объясняется высокой распространенностью недуга. В популярных изданиях часто публикуются статьи, содержащие информацию о росте числа случаев грыж позвоночника, являющихся следствием врожденных или приобретенных заболеваний опорно-двигательной системы. Каждый третий городской житель нуждается в специфическом лечении — таков вывод представителей официальной медицины.
Люди перестают считать остеохондроз, как и его осложнения, опасными функциональными заболеваниями, но лишь до того момента, когда возникает вопрос о необходимости операции при грыже шейного отдела позвоночника. Решение травматолога является для большинства пациентов драматическим, несмотря на то, что диагноз был известен давно, и консервативное лечение приносило лишь временное облегчение.
Оперативное вмешательство на шейных позвонках имеет немало противопоказаний, хотя высокий процент успешных случаев при использовании хирургических методик позволяет рассчитывать на эффективное восстановление функциональности позвоночника, даже при тяжелых травмах шейного отдела.

Пациенты должны знать, что многие виды лечебных манипуляций, применимых к поясничному и грудному отделу позвоночника, не могут использоваться в практике лечения осложненного шейного остеохондроза.
В этой области находится множество нервных окончаний, а также распложены сосуды, питающие головной мозг. Превышения силы во время массажа или вытяжения позвоночника может привести к сосудистым спазмам, параличу, разрыву нервных волокон, и как следствие, к потере подвижности.
Пациенты, проходящие курс лечения по поводу неосложненной грыжи шейного отдела, и пунктуально соблюдающие рекомендации ортопеда (питание, лечебная гимнастика, санаторно-курортное лечение) живут полноценной жизнью, не испытывая боли и дискомфорта.
Консервативная терапия не приносит успеха, если:
- Пациент страдает серезными заболеванием костной системы (остеомиелит, болезнь Бехтерева);
- Не выполняет требования ортопеда-травматолога;
- Дегенеративные изменения в тканях связаны с эндокринным заболеванием или онкологией;
- Межпозвонковые диски сильно деформированы;
- Зафиксированы необратимые изменения в окружающих тканях.
В таких случаях бессильны все многочисленные виды терапевтической помощи, включая инновационные аппаратные методики и мануальную терапию.
Техника оперативного вмешательства определяется степенью повреждения структур позвоночника, размером и локализацией аномалии, топографическим расположением. По расположению в поперечной проекции различают заднебоковые и переднебоковые грыжи. Заднебоковые образования, выпячивающиеся в область позвоночного канала, классифицируются следующим образом:
- Медианные (расположение – по центральной оси задней продольной связки);
- Парамедианные (расположением – между межпозвонковым отверстием и срединной линией задней продольной связки);
- Латеральные (образующие выступ в области межпозвонкового отверстия)
Переднебоковые (вентральные) грыжи образуются значительно реже заднебоковых патологий, что объясняется невысокой нагрузкой на переднюю часть фиброзного кольца, прочным присоединением передней продольной связки к костной ткани позвоночника.

Характер развития и локализации патологии зависит от типа травматического воздействия на позвоночник в целом. Главной причиной смещения студенистого ядра межпозвонкового диска является превышение физиологической нагрузки на опорную систему. Компрессионное сжатие позвоночника (при поднятии тяжестей, во время мышечного спазма, падения с высоты) приводит к выдавливанию подвижной части диска за пределы позвонков.
Наиболее часто в медицинской практике встречается грыжа между пятым и шестым позвонком (С5-С6), несколько реже наблюдается травма диска межу шестым и седьмым позвонками (С6-С7) редко в области С4-С5, крайне редко – между последним шейным и первым грудным позвонком (С7-Т1).
Интенсивность, характер и направление распространения боли определяются степенью травмы и расположением грыжи. При всех патологиях шейного отдела боль ирадирует в руку и плечо, сопровождается покалыванием и онемением пальцев.
Риск смещения фрагмента диска в разы снижается у хорошо тренированных людей с крепкой мышечной системой (мышечный корсет прочно удерживает шейные позвонки в анатомически правильном положении), при отсутствии дегенеративных патологий в костно-мышечном аппарате.
Подготовка к операции по удалению грыжи шейного отдела включает проведение комплексной диагностики, прохождение терапевтического курса для улучшения здоровья (физических, физиологических показателей) и повышения психологической устойчивости. Выбор диагностических методик (рентген-исследование, МРТ, КТ) осуществляет хирург, учитывая особенности клинической картины патологии.
Очень важно, чтобы врач получил объективное представление о текущем состоянии здоровья пациента. Необходимо сообщить травматологу о видах употребляемых лекарственных препаратов, ранее проведенных операциях, осложнениях, противопоказаниях, аллергических реакциях и прочих моментах, которые в той или иной степени могут повлиять на ход операции.
После изучения истории болезни и получения диагностических заключений проводится серьезная аналитическая работа, во время которой врачи выбирают технику хирургии на шейных позвонках. Сложную операцию выполняют травматологи высшей квалификации — в шейном отделе проходит позвоночная артерия, нервные пучки, отвечающие за двигательные функции, кровеносные сосуды, питающие головной мозг. Требуется ювелирная точность при осуществлении каждой манипуляции.
Противопоказанием к проведению операции на шейных позвонках является состояние, при котором угроза жизни пациенту оценивается выше, чем благоприятный исход. При относительных противопоказаниях люди имеют право сознательно идти на риск, если радикальное вмешательство является единственным шансом избежать обездвиженности, паралича, полной инвалидности. Не проводится операция при диагностированной сердечной недостаточности в стадии декомпенсации, постинсультном состоянии, энцефалопатии, тяжелых нервных расстройствах, непереносимости наркоза и других тяжелых состояниях.
При проведении операции по поводу грыжи шейного отдела применяют методику с открытым доступом к позвоночнику, лазерную технику и эндоскопический способ. В зависимости от клинических показаний, удаляется либо часть дуги позвонка (ламинотомия), либо извлекается весь диск (дискэктомия).
Передняя цервикальная дискэктомия проводится через небольшой разрез на передней поверхности шеи (3 см), через который удаляется поврежденный диск. Между позвонками устанавливается костная или титановая пластина для улучшения процессов регенерации костной ткани (спондилодез).
этапы проведения дискэктомии шейного отдела позвоночника
Передняя дискэктомия без спондилодеза проводится по вышеуказанной методике, но имплантат между позвонками не фиксируется, в связи с чем процесс срастания костной ткани становится более длительным.
Задняя цервикальная дискэктомия — технически сложная методика, редко применяемая в хирургической практике в связи с высоким риском повреждения сосудов и нервных окончаний.
Микродискэктомия (операция выбора при неосложненных грыжах) — осуществляется под контролем хирургического микроскопа, который не вводится в полость тканей. В области проекции поврежденного диска хирург создает разрез 4-5 см. Для обеспечения доступа к ущемленному нервному корешку удаляется часть желтой связки, проводится краевая резекция позвонковой дуги. Спинные мышцы раздвигаются. Обнаженный нерв смещается сторону, удаляются фрагменты студенистого ядра, образующие грыжу. После окончания хирургии рекомендуется провести лазерное облучение диска для снижения вероятности развития рецидива. Рана послойно ушивается.
Эндоскопическая дискэктомия показа при одноуровневом поражении фрагмента шейного отдела, и при условии, что высота межпозвонкового диска составляет не менее 5 мм (учитывая, что диаметр эндосокпа 4 мм).
При применении современных хирургических методик осложнения при операциях на позвоночнике встречаются редко. Среди возможных последствий следует отметить:

В первый день после операции может сохраняться боль в области шеи, затруднение при глотании, мышечная слабость, тошнота. Боль в руке, характерная для грыжи шейного отдела, после операции проходит полностью. Хирург назначает на срок 2-3 недели ношение мягкого шейного корсета, препятствующего резким движениям, прописывает прием обезболивающих и антибактериальных препаратов. На область голени и бедра накладывается повязка из эластичных бинтов, предотвращающая образование тромба.
Во время реабилитационного периода пациент продолжает носить корсет, максимально ограничивает амплитуду движений. Далее, выполняются рекомендации врача в соответствии с индивидуальной программой восстановления. Это специальные упражнения, направленные на устранение интоксикации и улучшение кровообращения, физиотерапевтические процедуры для снятия отека и воспаления в области операционной раны, медикаментозная и аппаратная терапия. Длительность периода реабилитации зависит от сложности проведенной операции, возраста и состояния здоровья, пунктуальности соблюдения требований врача в послеоперационном периоде.
Отзывы пациентов после удаления грыжи шейного отдел, в целом, носят позитивный характер. У большинства из прооперированных полностью прошли головные боли, онемение конечностей, головокружение, расстройство координации движений. Срок восстановления у всех разный – от 3 месяцев до полугода. Больные отмечают, что трудно перенести первую неделю после операции, поскольку необходимо соблюдать постельный режим, терпеть неудобства, связанные с организацией личной гигиены.
Операции по удалению грыжи относятся к нейрохирургическому направлению хирургии, по которому в Российской Федерации предусмотрены квоты. Обследование и получение направления проводится в поликлинике по месту жительства. Операции также осуществляются по программам полиса Добровольного страхования, и на платной основе. Стоимость операции в Москве и Санкт-Петербурге — от 200 до 400 тысяч рублей. Послеоперационное обслуживание оплачивается отдельно. На механизм формирования цены влияет статус врача и клиники, уровень бытового комфорта, количество сервисов, включенных в медицинское обслуживание.
источник
Некоторые степени грыжи шейного отдела позвоночника требуют оперативного лечения. Перед операцией требуется проведение лабораторных исследований. Хирургическое лечение назначают при нарастании боли, частых рецидивах, прогрессировании атрофических процессов в позвонках, отсутствии результатов лечения консервативными методами. Операцию не проводят при сердечной и почечной недостаточности, неврозах и других заболеваниях.
Грыжу удаляют следующими способами: частичная дискэктомия и микродискэктомия, удаление диска при помощи эндоскопических инструментов или лазера, операция при прямом доступе. Возможны осложнения, например, повреждения оболочек спинного мозга, дисфункция диафрагмальных нервов и другие. После проведения вмешательства пациенту назначают прием препаратов, ношение корсетов.
Прежде чем выполнять операцию, лечащий врач должен ознакомиться с диагностическими данными, убедиться в том, что есть все необходимые показания, и отсутствуют противопоказания к выполнению оперативного вмешательства. Пациенту необходимо пройти курс диагностических мероприятий и специальный курс для улучшения физических и психических показателей здоровья.
Врач и пациент должны знать о рисках проведения операции. Необходимо сообщить больному о возможных осложнениях, пациент в свою очередь должен заполнить документацию, в которой сказано, что он ознакомлен с послеоперационными осложнениями. После выполнения диагностических мероприятий и ознакомления с историей болезни хирург-травматолог выбирает наиболее подходящий метод оперативного вмешательства. Все особенности диеты и приёма препаратов пациенту сообщают за три дня до вмешательства. Также интересно почитать — спинномозговая грыжа.
Операции на шее очень опасны, такие сложные манипуляции проводят только квалифицированные хирурги.
Операция по удалению грыж на шейном отделе позвоночника должна проводиться строго по клиническим показаниям. Обычно операции проводят из-за увеличения размеров выпячивания из межпозвоночного диска, но помимо этого назначить операцию могут в следующих случаях:
- неэффективность консервативного лечения;
- нарастание интенсивности болевого синдрома, который не подается купированию препаратами;
- боль длится больше 6 месяцев и не проходит;
- частые рецидивы заболевания;
- дисфункция органов средостения, грудной и брюшной полости;
- секвестрация межпозвоночной грыжи;
- прогрессирование атрофических процессов в диске и позвонках;
- увеличение размеров грыжи;
- сдавливание спинного мозга или его нервных волокон;
- резкая дисфункция конечностей, которая вызвана компрессией нервов;
- головные боли и повышение давления, связанные с заболеванием шейного отдела позвоночника;
- снижение сенсорных возможностей человека (слуха, зрения);
- резкое ограничение движений головой.
Также существует и ряд противопоказаний к проведению операции на шейном отделе позвоночника. Обычно операцию переносят или откладывают на определенное время в тех случаях, когда у пациента развиваются состояния, которые более опасны для жизни, чем грыжа.
Существуют относительные и абсолютные показания, но конечное решение всегда выносит оперирующий хирург.
Противопоказания к проведению хирургического вмешательства:
- сердечная и почечная недостаточность;
- неврозы и психозы;
- энцефалопатии;
- постинсультные и постинфарктные состояния;
- онкологические заболевания в терминальных стадиях;
- незнание пациента о возможных осложнениях.
Существует много вариантов проведения оперативного вмешательства для удаления шейной грыжи. Каждая методика имеет свои плюсы и недостатки. Операции по удалению шейных грыж подбираются сугубо индивидуально, обычно это зависит от стадии грыжи, её локализации и возрастных особенностей пациента. Основными задачами при оперативном вмешательстве являются освобождение защемлённых нервов и полное удаление грыжи.
Наиболее часто шейная грыжа удаляется при помощи таких методик:
- частичная дискэктомия и микродискэктомия;
- удаление диска при помощи эндоскопических инструментов;
- удаление диска при помощи лазера;
- классическая операция при прямом доступе.
Грыжу удаляют под наркозом, время операции, в среднем, занимает 60-70 минут.
Операция сложная, оперирующий хирург использует специальный микроскоп, основная часть манипуляций проводится только при помощи эндоскопа. Суть методики заключается в удалении небольших кусочков межпозвоночного диска или позвонка. Удаление проводится только в местах, где на спинномозговой нерв оказывается самое высокое давление. Плюсом такой операции является то, что при её проведении повреждается минимальное количество тканей, а восстановление пациента занимает намного меньше времени.
Для этой методики характерно полное или частичное удаление фиброзного кольца с последующей его заменой на специальный протез. Для дополнительной фиксации и снижения нагрузки на имплантат хирурги проводят остеометаллосинтез позвонков при помощи титановых пластин. При удалении передней части диска пластины используют не всегда. Операция опасна из-за множества анатомически важных структур, которые проходят по задней поверхности позвоночника.
Плюсом данной методики является то, что её можно проводить под местной анестезией. Эндоскопы вводят через разрез или специально подготовленный прокол, за ходом эндоскопа врач наблюдает с помощью специальных внутренних камер. Добравшись до места патологии, хирург проводит удаление частей грыжи или делает полную резекцию диска. После операции больной может вернуться к обычной жизни через 3-5 дней.
Лазерное лечение разделяется на:
Лечение лазером заключается в выпаривании грыжи. Для начала операции через кожу проводят световод, после чего по нему проходит дозированная энергия, способная испарять жидкость. Пар выводится через специальную трубку-иглу. Благодаря выходу жидкости в виде пара внутри диска резко падает давление, и уменьшается грыжевой мешок. Метод не совсем хирургический, его большим минусом является то, что по истечении некоторого времени процедуру необходимо повторить.
- нет послеоперационных шрамов;
- минимальное количество осложнений;
- проходит под местной анестезией.
Проводится редко и требует от хирурга высокой квалификации. Пациент должен быть под наркозом. Доступ осуществляется при помощи разреза и расширения раны тупым способом. Задачей хирурга является удаление грыжевого мешка или всего диска с последующей его заменой на имплантат. Операцию таким способом плохо переносят пожилые люди, период восстановления занимает от двух до трех недель.
После операции необходимо помочь пациенту быстрее вернутся к обычной жизни. Для этого проводят курсы восстановительных упражнений. Первое, чем необходимо заняться в процессе реабилитационного периода – это болевые ощущения, граничащие с атрофией мышц. Врачи советуют использовать поддерживающие корсеты и фиксаторы, срок использования — 2-3 месяца.
- постоянное пребывание в одной позе;
- занятия физическим трудом и активным спортом;
- ношение сумок и рюкзаков на спине.
Восстановительный период зависит от выбранного типа операции и осложнений, которые возникли в ходе её проведения.
Послеоперационные осложнения встречаются относительно редко, это связано с внедрением малоинвазивной хирургии. К осложнениям относят:
- повреждение сосудов и спинномозговых корешков;
- повреждение органов средостения;
- дисфункция поворотного и диафрагмальных нервов;
- повреждения оболочек спинного мозга;
- инфицирование спинномозгового канала и спинномозговой жидкости;
- тромбоэмболии и ДВЗ синдром.
В раннем постоперационном периоде возникает дискомфорт, боль и онемение конечностей.
Строганов Василий Врач травматолог-ортопед с 8-ми летним стажем.
источник
Бородин Знаток (489), закрыт 5 лет назад
Выявлено: 2 грыжи в ШОП: между 2 и 3, 3 и 4 дисками (выбухают в просвет до 4,5 мм). Частичная компрессия правого корешка на уровне 3-4 дисков. Протрузии дисков с 4 по 7. Вторичный стеноз на уровне 3-4 дисков. Лечение или операция?
Леонид Гуру (4263) 5 лет назад
Операция на шейном отделе, это огромный риск! На поясничном и то людей парализует после операции.
Ноги отнимаются и парез кишечника. А если что-то подобное на шейном отделе, то страшно и подумать. Где хорошего нейрохирурга найти? Противно наблюдать, как они легко относятся к тому, что человек погиб или стал калекой после их неумелых действий.
Лечитесь. Здесь даже дело не позвоночнике, а проблема с организмом в целом.
Поддерживающий воротник возможно стоит при нагрузках надевать, только не на долго. В положении лёжа обязательно специальные упражнения.
С мануальным терапевтом лучше не связываться. Реальных, толковых мануальщиков на пересчёт, а риск очень велик!
Тут один доброхот пишет про консультацию нейрохирурга. Так он проконсультирует — резать. Ему и государство заплатит, и с вас денег сдерёт при любом исходе!
Программер Гуру (2900) 5 лет назад
Здесь вам не помогут, консультацию о необходимости операции должен дать врач-нейрохирург.
Источник: Опыт — 10 месяцев прошло с операции.
Серафима Викторова Мастер (1978) 5 лет назад
Под нож хирурга всегда успеете. Сходите к мануальному терапевту. Ну и попейте препараты укрепляющие диски — Глюкозамин, Хондроитин сульфат. Ешьте больше холодца.
Пашка Просветленный (21646) 5 лет назад
в шейном отделе? операция там чревата тем что вы станете овощем.
Ирина Дашина Знаток (371) 5 лет назад
Занятия физкультурой и обязательной аппликатор Кузнецова. Операцию лучше постараться избежать
Temmie * Мастер (1435) 5 лет назад
массаж, спецупражнения, плавание. у Норбекова хороший комплекс упражнений для позвоночника. после операции можно остаться в горизонтальном положении — большой риск. врачи всем предлагают под нож.
Алекс Шенк Мудрец (13486) 5 лет назад
загляните в приличную клинику. там скажут.
Источник: СМ-КЛИНИКА. рекомендую.
Виктория Подгорная Мастер (1188) 5 лет назад
консультацию о необходимости операции должен дать врач-нейрохирург.
Владимир Рогозин Мудрец (11311) 5 лет назад
Грыжи шейных межпозвоночных дисков обычно возникают после травмы (иногда спустя значительное время) на фоне сопутствующего дегенеративно-дистрофического процесса. В шейном отделе, в отличие от поясничного, задняя продольная связка слабее в центральной зоне, поэтому выпячивание диска может происходить не только в заднебоковом, но и в заднем направлении. При грыже диска в шейном отделе нарушается мозговое кровообращение. Те отделы мозга, которые отвечают за координацию движений, не получают достаточного количества крови. Это приводит к головокружениям, головным болям, нарушению памяти, к шаткости походки. Первый симптом межпозвонковой грыжи в шейном отделе позвоночника — боль, распространяющаяся от области шеи в руку. Характерны следующие особенности клинической картины: вынужденное положение пациента; усиление болевого синдрома при переходе из горизонтального положения в вертикальное; выраженные вегетативные расстройства. Больным с межпозвоночной грыжей шейного отдела необходимо избегать резких поворотов и неудобных поз, рекомендуется щадящее выполнение движений, физиопроцедуры, ношение мягкого шейного корсета. Тепловые процедуры и массаж — противопоказаны.
Анастасия Знаток (268) 5 лет назад
Обратитесь к врачу. Но я под нож не ложитесь. Лучше попробуйте сделать все сами.
ELENA_LEONOVA Мастер (1217) 5 лет назад
4,5 мм вроде не оперируют. больше 6 мм. сами смотрите — если руки-ноги работают, боли нет или боль снимается таблетками — тогда повремените с операцией, если есть онемение и слабость в руке, постоянная боль, при этом вы перепробовали все препараты, лежали в больнице и ничего не помогает — тогда только операция остаётся
Тома Абдулова Гуру (4851) 5 лет назад
сперва нужно народными средствами и нужно очень верить. что все это помогает
Vero Оракул (51122) 5 лет назад
после операции вас уже ни один мануальщик не возьмет, а так фигня все это, главное — найти чела, который умеет. думаю, в России их немало
Олег Т. Профи (530) 5 лет назад
Бубу краток. Иши альтернативное лечение! Советую Врача в Алма-ате Ким С. А. он творит просто чудеса. К мануальшикам не обращайся сделают инвалидом. К сожалению я с ним связь потерял. Удачи!
Грыжа шейного отдела позвоночника представляет собой заболевание, при котором часть межпозвоночного диска выпадает в позвоночный канал, сдавливая нервные окончания. Такая патология вызывает серьезную опасность для здоровья человека, поскольку для шейного отдела характерна близость головного мозга, множества кровеносных сосудов и нервных пучков, отвечающих за нормальное функционирование всех органов тела.
К наиболее распространенным причинам появления грыжи относятся:
- сильные физические нагрузки;
- резкие наклоны головы;
- травмы, удары в области шеи;
- запущенные заболевания позвоночника;
- остеохондроз;
- дистрофия шейных мышц и т.д.
Успешное лечение заболевания зависит от правильной диагностики. Наиболее эффективным методом медицинского диагностирования сегодня является магнитно-резонансная томография.
Чтобы распознать заболевание самостоятельно, нужно обратить внимание на особенности болевых синдромов. Шейный отдел состоит из 7 позвонков, сдавливание нервных корешков на уровне которых имеет свои отличия в зависимости от места локализации грыжи.
1. Так, компрессия на участке 4-5 позвонков будет проявляться болью в плече и дельтовидной мышце руки.
2. Для зоны 5-6 позвонков характерна слабость в области бицепса и запястья, а также распространяющаяся боль от плеча к большому пальцу кисти, которая сопровождается чувством онемения, покалывания и жжения.
3. О проблемах на участке 6-7 позвонка будет свидетельствовать слабость мышц трицепса и ноющая боль от плеча до среднего пальца кисти.
4. Трудности при сжатии кисти, онемение, жжение, боль и мурашки от плеча к мизинцу будут сигналом локализации грыжи у 7 позвонка.
5. При этом, для всех случаев будут характерны и сосудистые нарушения, наиболее распространенные из которых:
- мигрени;
- головокружения;
- скачки давления;
- шум в ушах;
- тошнота;
- пошатывание;
- мушки и туман перед глазами и т.д.
Лечение грыжи может быть консервативным и хирургическим. Последнему отдается предпочтение лишь в случае отсутствия результатов терапии, ухудшения состояния пациента и появления реальной угрозы его жизни.
Среди первичных шагов реагирования на болевой синдром следует отметить:
- ограничение подвижности головы;
- ношение специального шейного корсета;
- выбор удобного положения;
- постельный режим;
- медикаментозное купирование боли.
Снятие острого болевого синдрома нужно проводить под руководством специалиста. Также с лечащим врачом следует обсудить возможные способы самостоятельного лечения с помощью народных средств и лечебной гимнастики, которые помогут остановить прогрессирование в будущем заболевания.
Все методы народной медицины, применяемые при лечении грыжи, можно поделить условно на три вида.
К первому относятся наружные компрессы:
- из барсучьего или конского жира, который в растопленном виде наносится на ткань. Компресс следует приложить к области локализации грыжи, сверху обеспечив дополнительную теплую повязку. Можно применять в течение дня, полный курс – 7 дней;
- из чеснока, 300 г которого нужно измельчить с помощью мясорубки и разбавить 150 г водки. Настоянная в течение 10 дней смесь наносится на ткань и прилаживается к пораженной зоне, с обязательным утеплением обычным полиэтиленом или с помощью шарфа. Применять в течение 1 часа, строго через день;
- из каланхоэ, листья которого измельчаются блендером до получения кашеобразной смеси, которая и фиксируется с помощью ткани или пластыря на участке боли. Курс лечения – до 2-х недель.
Вторая группа представлена настойками для принятия внутрь:
на основе одуванчика обыкновенного, для приготовления которого понадобится 300-400 г его цветков, по одному лимону и груше, 2 кг сахара добавить к 2 л кипящей воды и прокипятить сироп 30 минут. Применять по 1 столовой ложке в охлажденном виде трижды в день;
в виде травяного сбора, в состав которого входят брусничные листья, корень пырея, побеги шиповника и черники, подорожник, мята, донник, чабрец, трава почечуйного горца и луговой пострел. Сбор заваривается на водяной бане, затем должен настояться в течение 3 часов. Принимается по 100 г в теплом виде после еды.
Третий тип народных методов представляет втирание в кожу средств, обладающих отличным согревающим эффектом, который помогает купировать болевой синдром и успешно снимает отечности. Для этой процедуры идеально подходят пихтовое масло, мед, мумие, масло конского каштана и т.д.
Главным условием применения народных методов должно быть четкое следование некоторым правилам:
- обязательное предварительное консультирование со специалистом;
- четкое соблюдение пропорций при приготовлении;
- анализ особенностей применения;
- наличие веры в положительный результат.
Отличным профилактичным, а также предупреждающим прогрессирование, эффектом обладает лечебная гимнастика. При этом, следует помнить, что ее можно применять лишь в случаях отсутствия острого болевого синдрома.
Комплекс должен быть, в первую очередь, направлен на укрепление мышц шеи, а также снятие усталости, скованности позвонков. Для этого можно попробовать следующие упражнения:
- поочередные наклоны головы в стороны, назад, вперед с фиксированием шеи в статичном положении на несколько секунд;
- одновременное поднятие правой руки и левой ноги из положения #8212; стоя на четвереньках, которое чередуется с поднятием левой руки и правой ноги;
- прогибание вверх-вниз позвоночника в положении – стоя на четвереньках;
- поднятие головы и ступней в положении – лежа на спине, стараясь придать позвоночнику форму лодки и т.д.
Обязательным условием эффективности и безопасности лечебной гимнастики являются:
- отсутствие болевых ощущений и дискомфорта во время их выполнения;
- систематичный характер упражнений;
- постепенное увеличение нагрузок.
И в завершение, какому б методу избавления от болезни вы не отдали предпочтение, следует помнить, что грыжа шейного отдела позвоночника – это серьезное заболевание, эффективность лечения которого требует своевременного диагностирования, комплексной терапии и профессионального подхода.
Если человека настигло такое заболевание, как межпозвонковая грыжа шейного отдела, методы лечения могут быть разные. Болезнь характеризуется тем, что происходит выпячивание мягкой части межпозвоночного диска за пределы позвонков. В результате нарушается кровоснабжение спинного мозга, что чревато серьезными последствиями для здоровья.
Грыжа в шейном отделе позвоночника опасна тем, что может привести к нарушению дыхания, двигательной активности человека и ухудшению работы сердца. На первых порах заболевание дает о себе знать головокружением, периодическим онемением пальцев, нарушением дыхания во время активности, шумом в ушах и периодической потерей равновесия. Лечение грыжи в шейном отделе позвоночника нужно начинать как можно скорее, так как в противном случае можно стать инвалидом.
Лечение грыжи без операции предполагает использование разных средств и методов. Только комплексное лечение может дать хороший результат, особенно если начать терапию на ранней стадии заболевания. Используется как медикаментозное лечение аптечными препаратами, методы физиотерапии, лечебная гимнастика, так и лечение грыжи шейного отдела позвоночника народными средствами. Рассмотрим это более подробно.
Лечение народными средствами не может являться хорошей заменой профессиональной терапии; оно поможет усилить действие некоторых препаратов и процедур, частично восстановит двигательную активность и укрепит иммунитет.
Если нарушена микроциркуляция крови в тканях, может помочь восстановить ее масло из молодых листьев березы и зверобоя. Для приготовления лекарства необходимо наполнить листьями в равных пропорциях стеклянную банку и залить растительным маслом. Закрыть банку крышкой и поставить в темное прохладное место на 2 недели. Затем процедить и втирать периодически в область шеи.
Можно приготовить масло из корней окопника. Для этого следует взять около 50 г измельченных корней растения и залить 0,5 л растительного масла в стеклянной емкости. Добавить ¼ стакана касторового масла, 1 ложку масла пихты и 1/3 стакана измельченных плодов шиповника, накрыть крышкой и настаивать 5 дней. Далее состав процедить и использовать в качестве ежедневной растирки на ночь.
Помогает уменьшить болевые ощущения и сок листьев каланхоэ. Для этого необходимо большой лист освободить от верхней тонкой кожицы, приложить к больному месту и зафиксировать бинтом. Можно делать так неограниченное количество раз в день.
Гимнастика при грыже шейного отдела позвоночника должна начинаться еще с того времени, когда человек соблюдает постельный режим. Она заключается в выполнении упражнений для восстановления диафрагмального дыхания. Какие именно упражнения делать, как часто и в каком количестве #8212; это должен назначить лечащий врач. Но при этом следует помнить, что шеей двигать некоторое время будет нельзя.
Полезен массаж при грыже шейного отдела. Делать его может только специалист и в определенное время, когда будет снят воротник Шанца, если болезнь зашла далеко. На начальных стадиях заболевания пациент может сразу посещать сеансы массажа. Массаж направлен на активизацию жизненно важных точек.
Помимо этих методов, также часто используются физиотерапевтические процедуры, чтобы лечить грыжу:
- иглоукалывание;
- парафиновые аппликации;
- магнитотерапию;
- электрофорез.
Некоторые процедуры делаются с новокаином для уменьшения болевых ощущений, если речь идет о запущенной стадии грыжи.
Что касается медикаментозного лечения при грыже позвоночника, то это могут быть таблетки или уколы. Назначает препараты только врач. Чаще всего это:
- хондропротекторы;
- противовоспалительные средства;
- блокаторы боли и миорелаксанты, которые помогают расслабить мышцы, находящиеся в напряжении.
Лечат грыжу описанными способами только в тех случаях, когда не наблюдается ярко выраженное нарушение микроциркуляции головного мозга через проблемы в спинном мозгу. Если заболевание зашло далеко, может потребоваться операция. Она может сопровождаться удалением части поврежденного диска, полной его заменой протезом или удалением сдавливающего участка грыжи.
Кто сказал, что вылечить грыжу тяжело?
- Вас мучает дискомфорт на месте выпячивания грыжи…
- А боль чувствуете даже при ходьбе…
- Как-то даже стыдно, что Вы избегаете любых физических загрузок…
- К тому же, рекомендованные лекарства почему-то не эффективны в Вашем случае…
- И сейчас Вы готовы воспользоваться любой возможностью…
Эффективное средство от грыжи существует. Перейдите по ссылке и узнайте как Галина Савина вылечила грыжу…
источник
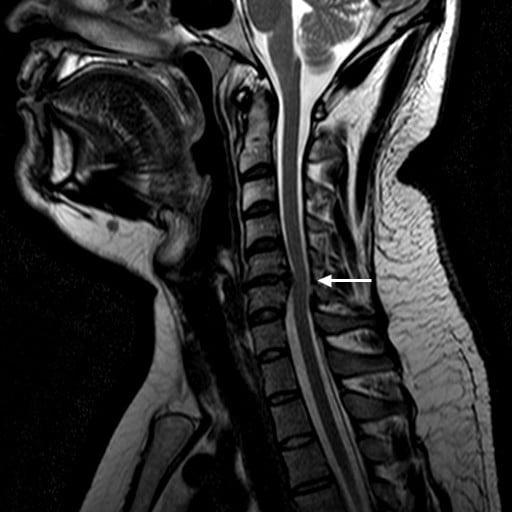
 МРТ — это один из наиболее молодых методов диагностики грыжи шейного отдела. Она абсолютно безболезненна для пациента. В процессе обследования магнитное поле позволяет медицинским работникам получить достаточно емкое представления о состоянии всех структур человеческого тела. Снимки фрагментарны и похожи на срезы. С их помощью легко диагностировать опухоли, метастазы, защемления нерва и т. д.
МРТ — это один из наиболее молодых методов диагностики грыжи шейного отдела. Она абсолютно безболезненна для пациента. В процессе обследования магнитное поле позволяет медицинским работникам получить достаточно емкое представления о состоянии всех структур человеческого тела. Снимки фрагментарны и похожи на срезы. С их помощью легко диагностировать опухоли, метастазы, защемления нерва и т. д.
