Операция паховой грыжи у мужчин — единственный эффективный метод лечения заболевания, консервативные способы лишь временно облегчают состояние пациента. Существует несколько типов операций, каждая из которых имеет свои преимущества и недостатки.
Операция паховой грыжи у мужчин — единственный эффективный метод лечения заболевания, консервативные способы лишь временно облегчают состояние пациента.
Операция мужчинам показана при следующих патологиях и состояниях:
- Наличии грыж крупных размеров. При отсутствии осложнений вмешательство проводится в плановом порядке.
- Возникновении неприятных симптомов — боли в животе, задержка каловых масс, чувство тяжести в паховой области.
- Невправимости. Связана с формированием спаек между стенками грыжевого мешка и органами, выпадающими в его полость. Размеры грыжи при этом перестают уменьшаться при изменении положения тела. Осложнение не считается опасным для жизни, поэтому операция проводится в плановом порядке.
- Воспалении содержимого грыжевого мешка. Опасно для жизни развитием перитонита и сепсиса.
- Копростазе. Развивается при выпадении петель толстого кишечника. Накопление твердых каловых масс способствует развитию непроходимости кишечника.
- Ущемлении. Считается самым опасным осложнением, развивающимся при резком сужении грыжевых ворот. Так как состояние способно привести к некрозу тканей, хирургическое вмешательство выполняется в экстренном порядке.
Операция мужчинам показана при боли в животе.
Операции при паховых грыжах выполняются следующими способами:
- Открытым. Доступ к грыжевому мешку осуществляется через длинный разрез на передней брюшной стенке и в паховой области. Направлено вмешательство на возвращение внутренних органов в правильное положение. Ткани, образующие грыжевые оболочки, отсекаются, ворота — сшиваются. Операция отличается длительным восстановительным периодом и высоким риском осложнений.
- Лапароскопическим. Проводится под местным наркозом с помощью специальных инструментов, которые вводятся через небольшие разрезы. Видеокамера, вводимая в брюшную полость, позволяет полностью контролировать ход вмешательства. Операция дает возможность одновременного перекрытия внутренних отверстий паховых и бедренных каналов. Риск развития осложнений минимален, частота рецидивов не превышает 2%. Лапароскопическая герниопластика — сложная процедура, требующая применения дорогостоящего оборудования.
Лапароскопия проводится под местным наркозом с помощью специальных инструментов, которые вводятся через небольшие разрезы.
Наиболее распространенными открытыми методиками являются:
- Метод Боброва-Жирара. Подразумевает перевязку и отсечение грыжевого мешка с дальнейшим сшиванием краев наружной и внутренней косых мышц.
- Операция Бассини. Представляет собой укрепление задней части пахового канала путем подтягивания семенного канатика и подшивания косой и поперечной мышц к пупартовой связке.
- Герниопластика по методу Шоулдайса. Натяжная операция используется при грыжах больших размеров. Задний отдел пахового хода укрепляют посредством удвоения поперечной мышцы и ушивания наружного апоневроза.
- Операция Постемпского. Заключается в устранении пахового канала и межпахового промежутка с созданием хода с другим направлением.
- Аллопластика по Лихтенштейну. Ненатяжная операция подразумевает перекрытие грыжевых ворот специальной сеткой.
Порядок проведения открытых операций включает постановку общего наркоза.
Порядок проведения открытых операций включает следующие этапы:
- постановку общего наркоза;
- рассечение тканей, расположенных в области выпячивания;
- выполнение длинного разреза на передней брюшной стенке;
- послойное отделение мягких тканей;
- осмотр содержимого грыжевого мешка (помогает определить жизнеспособность тканей);
- резекцию пораженных участков кишечника (проводится при наличии признаков некроза);
- возвращение органов в правильное положение;
- ушивание грыжевых ворот или укрепление ослабленных тканей сеткой;
- наложение швов на операционные раны.
Эндоскопия при паховой грыже включает следующие этапы:
- введение оснащенного видеокамерой лапароскопа через прокол, располагающийся в области пупка;
- введение хирургических инструментов через другие проколы;
- вправление внутренних органов в брюшную полость под контролем лапароскопа;
- устранение грыжевых ворот посредством установки импланта;
- установку дренажа.
Эндоскоп иногда вводят в предбрюшинное отверстие, манипуляции совершаются между слоями брюшных мышц без рассечения стенки.
Плановая операция грыжесечения не проводится:
- при крупных грыжах у пациентов пожилого возраста при наличии патологий дыхательной, пищеварительной и выделительной систем;
- при циррозе и раке печени, сочетающихся с портальной гипертензией;
- при асците (накоплении большого количества жидкости в брюшной полости);
- при увеличении печени и селезенки;
- при варикозном расширении вен сосудов пищевода и кишечника;
- при декомпенсированном сахарном диабете;
- при острой почечной недостаточности;
- при онкологических заболеваниях на поздних стадиях;
- при инфекционных поражениях кожных покровов.
Подготовка к операции включает несколько этапов. Первый начинается за месяц до вмешательства и включает:
- Правильное питание. Повышает выносливость организма, что дает возможность легко перенести процедуру. В рацион включают нежирное мясо, свежие овощи и фрукты.
- Отказ от приема антикоагулянтов. Препараты повышают риск возникновения кровотечений.
- Улучшение физической формы. Полезны умеренные физические нагрузки, повышающие тонус мышц.
- Исключение вредных привычек.
За неделю до грыжесечения:
- снижают калорийность суточного рациона;
- принимают антигистаминные препараты, минимизирующие риск возникновения аллергических реакций;
- сдают общие анализы крови и мочи;
- проходят УЗИ грыжевого мешка и брюшной полости.
- отказываются от приема пищи;
- удаляют волосы в паховой области;
- ставят очистительную клизму;
- приобретают послеоперационный бандаж;
Перед поступлением в операционный блок:
- снимают зубные протезы и контактные линзы;
- повторно ставят клизму;
- надевают компрессионные чулки, предотвращающие тромбоз вен нижних конечностей;
- посещают туалет.
Во время и после грыжесечения возникают:
- Сильная боль. Наблюдается в ранний послеоперационный период. Устраняется путем введения обезболивающих средств.
- Гематомы (уплотнения, являющиеся последствием подкожного кровоизлияния).
- Травмирование внутренних органов, яичек, семенного канатика. Требует повторного хирургического вмешательства.
- Инфицирование шва. Сопровождается покраснением, отеком и нагноением тканей. Для лечения используются антибиотики широкого спектра действия.
Сильная боль наблюдается в ранний послеоперационный период. Устраняется путем введения обезболивающих средств.
Реабилитационный период длится 4-6 недель. В это время исключают любые физические нагрузки, в т. ч. секс и поднятие тяжестей. В первые дни после операции регулярно меняют повязки, рану содержат в чистоте и сухости. После выписки из стационара пациент должен питаться отварной и приготовленной на пару едой, чаще отдыхать, больше времени проводить в лежачем положении. Ношение бандажа помогает предотвратить рецидив грыжи, способствуя нормальному течению процесса заживления.
Кроме того, необходимо регулярно посещать хирурга и терапевта.
Подробнее о периоде восстановления, после удаления паховой грыжи читать тут.
Иван, 40 лет, Москва: «Долгое время имел крупную паховую грыжу, которая мешала нормально жить и работать. Пытался облегчить свое состояние физическими упражнениями, массажем, ношением специальных приспособлений. Однако грыжа не исчезала и не уменьшалась в размерах. Появление болевого синдрома заставило обратиться к врачу, который посоветовал ненатяжную операцию. Грыжевое отверстие перекрыли сеткой, из-за чего выпадение органов прекратилось. Единственным недостатком операции считаю наличие рубцов на коже».
Сергей, 50 лет, Казань: «Небольшая паховая грыжа имелась более 5 лет, особых беспокойств не доставляла, однако при проведении медосмотра врач посоветовал сделать операцию. Выбрали лапароскопическое вмешательство. Сдал все необходимые анализы, прошел УЗИ и начал готовиться к вмешательству. Процедура проводилась под общим наркозом, проколы делались лазером. После операции в стационаре находился 2 суток, сильных болей не испытывал, не возникло и отдаленных осложнений. Грыжа с тех пор не беспокоит уже 2 года. Единственный недостаток метода — высокая цена».
источник
Паховая грыжа – это патологический выход частей внутренних органов за пределы своего природного местонахождения через ослабленные связки в мышечной стенке. Часто заболевание сопровождается многими осложнениями и единственным методом терапии, способным исправить ситуацию, является операция по удалению паховой грыжи.
Показанием к проведению операции является наличие самой грыжи. Независимо от размера и вида патологии, больному предлагается хирургическое вмешательство, так как это единственный способ полностью избавиться от болезни.
При образованиях, которые хорошо вправляются, не вызывают воспалительного процесса и сильной боли, вмешательство проводится в плановом порядке. Пациента полностью обследуют, затем выбирают подходящее время для госпитализации, а затем начинают оперировать.
В тех случаях, когда болезнь вызывает осложнения в виде ущемления, операция на паховую грыжу проводится в экстренном порядке, сразу после постановки диагноза.
Противопоказаниями к проведению хирургического, в том числе лапароскопического вмешательства планового характера могут быть следующие состояния больного:
- повышение температуры;
- обострение хронических заболеваний;
- почечная и печеночная недостаточность;
- тяжелые заболевания сердечно-сосудистой системы;
- сахарный диабет в стадии декомпенсации;
- недостаточная свертываемость крови;
- инфаркт, инсульт;
- пожилой возраст.
При экстренном хирургическом вмешательстве противопоказания не учитываются, так как грыжа несет угрозу жизни больного.
Удаление паховой грыжи проводят даже в тех случаях, когда пациент не предъявляет жалоб. Особенно это касается грудничка или новорожденной девочки. Опасность заболевания в том, что осложнения могут развиться в любой момент и причинить серьезный вред взрослому человеку и ребенку.
- Невозможность устранения грыжи. Между боковыми стенками грыжевого мешка и органами появляются спайки, что препятствует вправлению грыжи.
- Симптомы воспалительного процесса. Вследствие патологии, части органов, выходящих за пределы своего нормального местонахождения, могут воспаляться и болеть.
- Копростаз – одна из разновидностей кишечной непроходимости. При сжатии петель кишечника, происходит скопление каловых масс. Пациент не может сходить в туалет вследствие кишечной непроходимости.
- Ущемление. Наиболее опасное осложнение – это ущемление частей внутренних органов, что приводит к отмиранию зажатых участков, вследствие компрессии кровеносных сосудов.
Несмотря на опасность здоровью пациента, в случае развития осложнений проводится экстренная операция.
Плановые операции требуют соблюдения определенных мероприятий и тщательной подготовки. После установления диагноза больному рекомендуется лечь в больницу и сдать необходимые анализы. Для исключения противопоказаний пациент проходит общее обследование, которое требует проведения электрокардиографии, ультразвукового исследования, компьютерной томографии. Обязательно проводится исследование крови и мочи.
Перед предстоящей операцией больному рекомендуется придерживаться специальной диеты, не кушать перед операцией, за столько часов, за сколько рекомендует доктор. А именно настолько – 8 часов. Кишечник очищается с помощью клизмы, мочевой пузырь также опорожняется.
Операция проводится по нескольким методикам. Каждая из них отличается техникой и зависит от объема оперативного вмешательства. Все методики делятся на натяжную (с помощью собственных тканей пациента), ненатяжную герниопластику ( предусматривает установку специальной сеточки), комбинированный вид.
Метод Лихтенштейна – это один из самых распространенных видов ненатяжной герниопластики. Такой способ хирургического вмешательства часто используется в современной медицинской практике. В ходе проведения операции хирург использует специальные композитные сетки, позволяющие отказаться от натяжения тканей. Метод характеризуется простотой и минимумом рецидивов после проведения, так как с помощью сетчатого эндопротеза полностью перекрывается отверстие для грыжевых ворот.
К его преимуществам относят:
- малое количество повторных случаев (не более 4-5%);
- кратковременный период реабилитации;
- отсутствие сильных болевых ощущений;
- использование местной анестезии;
- простота выполнения.
К недостаткам операции принадлежат риск поражения нервных окончаний, развитие болей хронического характера. У мужчин может развиваться простатит.
Несмотря на возможность осложнений, хирургическое вмешательство по методу Лихтенштейна считается эффективным и относительно безопасным способом лечения паховых грыж.
Паховую грыжу с помощью этого метода удаляют с помощью специальных инструментов. В области пупка выполняется небольшой прокол, через который в брюшину вводится лапароскоп (чаще всего, по названию производителя – covidien) , с помощью которого врач может наблюдать за проведением операции. Через 2 других прокола вводят манипуляторы, при помощи которых вправляется петля кишечника при паховой грыже и проводится операция с сеткой, за счет которой укрепляется грыжевого отверстие.
Среди преимуществ техники следует отметить:
- отсутствие шрамов;
- минимальное количество осложнений;
- быстрое восстановление;
- низкая вероятность повреждения нервных окончаний.
К недостаткам относят высокую стоимость лечения, длительную очередь на квоту по полису ОМС, развитие аллергии на медикаментозные препараты, используемые для проведения операции, плохая переносимость наркоза.
Такой вид лечения относится к натяжным методам, применяется преимущественно при образовании грыж небольших размеров. От размеров грыж зависит выбор обезболивания. При незначительных размерах анестезия носит местный характер, более крупные выпячивания оперируются под общим наркозом.
Пластика по Мейо заключается в уменьшении грыжевых ворот посредством наложения и сшивания собственных тканей больного, без использования имплантанта. Накладывается мышечный шов таким образом, чтобы при движении ткани испытывали как можно меньшее напряжение.
Лечение с помощью использования такой методики хорошо переносится пациентами, особенно женщинами и больными детского возраста. Способ прост в выполнении, что делает применение пластики по Мейо широко используемым способом хирургического вмешательства для избавления от паховых грыж.
Необходимо сделать два разреза, через которые нужно убирать петлю кишечника в брюшную полость. Техника стягивания грыжевого отверстия заключается в наложении узловых или П-образных швов, благодаря которым удается достичь апоневротического удвоения брюшной стенки.
После операции паховой грыжи, как и после других видов хирургического вмешательства, могут развиваться осложнения. Наиболее часто возникают следующие побочные эффекты:
- Образование гематом.
- Повреждение семенных канатиков, что может спровоцировать настолько серьезные нарушения, что развивается опухоль или атрофия яичка.
- Травмы сосудов.
- Поражение бедренного нерва, после чего может онеметь левая или правая нога, в зависимости от того стороны оперативного вмешательства.
- Идет вялое заживление раны, вследствие воспалительного отека.
- Водянка яичка при нарушении оттока венозной крови из мошонки.
- Развитие рецидива.
Для исключения осложнений и предотвращения серьезных нарушений здоровья, больному рекомендуется после операции по удалению паховой грыжи находиться в условиях стационара под тщательным контролем медицинского персонала. Больничный лист может продолжаться до максимального срока. Вставать разрешается в день операции, чтобы мог снизиться риск образования спаек.
Длительность реабилитационного периода и скорость восстановления зависит от особенностей течения болезни и метода хирургического вмешательства.
Операция при паховой грыже требует реабилитационного периода, заключающегося в контроле над состоянием больного, использовании медикаментозных препаратов для исключения осложнений, соблюдении режима питания.
Послеоперационный период после удаления паховой грыжи и его длительность зависит от вида анестезии и течения самой операции. При использовании местного наркоза, реабилитация занимает меньший отрезок времени. Уже через 3-4 часа человеку разрешается покинуть больницу, но своевременно проходить профилактические осмотры швов и перевязки. Через неделю разрешается садиться за руль. Поднимать тяжести (свыше 5 кг) – спустя два месяца после операции.
Использование общего наркоза требует более длительного периода нахождения больного в стационаре, этот период может составлять от 1 до 3 дней. Если у человека отсутствуют осложнения, а болевой синдром носит неинтенсивный характер, пациенту разрешается покинуть стационар.
Послеоперационный период после паховой грыжи требует выполнения рекомендаций, помогающих исключить развитие осложнений и расхождение швов. Для этого больному рекомендуется придерживаться следующих правил:
- использование бандажей – позволяют держаться тканям после операции, укрепляют мышцы живота, особенно если больной ребенок, для которого не существует нормы физической активности;
- исключение физических нагрузок и поднятия тяжести;
- своевременная смена повязки, посещение клиники в назначенный срок;
- соблюдение диеты – желательно есть легкоусвояемую пищу.
К физической активности разрешается возвращаться постепенно, с плавным увеличением нагрузки. Людям, занимающимся спортом, активными видами деятельности срок ношения бандажа может продолжаться в течение полугода.
Для того чтобы паховая грыжа после операции не вызвала осложнений, для восстановления сил и укрепления иммунитета следует придерживаться правильного питания.
Первый прием пищи разрешается через 6 — 8 часов после проведения операции. Продукты должны быть легкими, низкокалорийными. Для быстрейшего восстановления рекомендуется употреблять пищу, богатую белками (творог с низким процентом жира, отварное куриное мясо, молоко, яйца, речная рыба).
Важно исключить из рациона продукты, способствующие чрезмерному газообразованию. Больному следует отказаться от бобовых, всех видов капусты, моркови, сельдерея, грибов. Не стоит употреблять морковь, яблоки, бананы. Запрещены алкогольные и газированные напитки.
Принимать пищу лучше меленькими порциями, избегая перееданий. Сбалансированное питание поможет избежать таких нежелательных последствий, как развитие метеоризма – когда начинает бурлить кишечник, запоров и других расстройств пищеварения, что крайне нежелательно в период восстановления после операции.
Любое хирургическое вмешательство является сильным стрессом для организма. Правильный выбор методики, выполнение всех необходимых рекомендаций в период реабилитации, отказ от вредных привычек и соблюдение диеты поможет быстро справиться с заболеванием и исключит осложнения после операции.
источник
В современном мире хирургам приходится все чаще удалять грыжу, особенно паховую, причем если раньше проблема затрагивала преимущественно спортсменов, то в наши дни ей подвержен любой человек. Ранняя диагностика грыжи может служить ключом к успеху, поскольку запущенные случаи чаще всего сопровождаются осложнениями. Если же у вас диагностировали грыжу в паховой области, для ее удаления вам может быть предложена герниопластика по Лихтенштейну.
Данное хирургическое вмешательство является «золотым стандартом» по удалению грыжи в области пахового канала, которое осуществляется без натяжения прилежащих тканей. В ходе операции задействуются новые полимеры, а в последнее время широкую популярность обрели композитные сетки, которые в свою очередь обладают рассасывающим действием и способствуют быстрому регенерационному процессу. Операция по Лихтенштейну в настоящее время набирает колоссальную популярность за счет простоты исполнения и крайне малых процентов рецидивов и осложнений во всех клиниках мира, которые специализируются на удалении грыж. В интернете доступны различные видео по проведению операции и ее результатам.
Операция по Лихтенштейну выполняется во всех клиниках под спинномозговой анестезией. После введения наркоза производится разрез кожи, не превышающий и 5 см, латерально от лобкового бугорка, параллельно паховой связке.
Следующим шагом хирурга является рассечение клетчатки и собственно апоневроза наружной косой мышцы, вплоть до самого поверхностного кольца пахового канала. Апоневроз наружной косой мышцы отделяется от семенного канатика до паховой связки, семенной канатик берется на держалку, затем производится выделение грыжи из семенного канатика с последующим погружение в глубь брюшной полости.
Вслед за этим идет накладывание сетки (нити, которыми она крепится, по химическому составу идентичны с ней). Первым швом медиальный край применяемой сетки пришивается к надкостнице лонной кости, затем непрерывным швом нижний край сетки пришивается к паховой связке. Последний шов крепит края сетки позади семенного канатика, при этом они пришиваются к паховой связке, что позволяет точно установить диаметр семенного канатика.
Последним этапом является ушивание апоневроза наружной косой мышцы и косметический шов кожи, оба шва являются непрерывными. Осложнения после данного вида операции минимальны, но риск их остается.
Показанием к проведению пластики по Лихтенштейну является наличие любого типа грыжи у пациента в области пахового канала. Данное хирургическое вмешательство является универсальным средством борьбы с грыжами в наше время. Если у вас диагностировали данное заболевание нужно помнить, что ни одно народное средство не может вам от него избавиться, только своевременная операция в силах исправить сложившуюся ситуацию.
Как и любое другое хирургическое вмешательство, метод Лихтенштейна накладывает ряд ограничений на пациентов:
- Главным противопоказанием является индивидуальная непереносимость пациента общего наркоза, который обязателен при данной операции, в противном случаи он рискует получить осложнения.
- В случае большого размера паховой грыжи врач имеет право отказаться от проведения данного воздействия, потому что повышается риск нарушения нервов, что может привести к потере чувствительности участка области.
- В случае, когда у человека имеются заболевания крови, например, гемофилия, любая операция ему противопоказана. Ни один препарат не сможет быстро и качественно свернуть кровь, в случае большой кровопотери гарантирован летальный исход.
- При наличии у пациента хронических болезней сердца и легких, лапароскопия не может быть проведена. Во время операции повышается нагрузка на сердце, что может усугубить уже имеющееся заболевание.
- Когда грыжа ущемлена, операция откладывается либо же заменяется на другую.
- При клинике острого живота неясной этиологии грыжа не может быть удалена. Для этого врач должен установить точную картину происходящего, нет ли сопутствующей болезни, которая могла спровоцировать текущее состояние.
- При кишечной непроходимости, данная операция запрещена.
- Если же у пациента была операция на нижней части живота, любая операции такого рода не может быть проведена. Это делается, чтобы не подвергать большим нагрузкам один участок тела, который и так еще не до конца восстановился.
Если пациент не будет соблюдать данные ограничения, то он получит осложнения, которые потребуют дополнительного времени.
Весь ход операции по удалению паховой грыжи проводится исключительно под общим наркозом, а время, которое она занимает, составляет около двух часов, это зависит от степени сложности грыжи. В связи с этим длительный стационар пациенту не требуется, пациент находится в палате сутки, чтобы врач смог пронаблюдать, как он отходит от наркоза.
Грыжа не имеет рецидива, болевой синдром затихает после третьего дня, что способствует возвращению пациента к нормальной жизни (это можно проследить по видео до и после хирургического вмешательства).
Швы снимаются уже в день выписки. Не рекомендуется подвергаться сильным физическим нагрузкам на протяжении месяца, на работу пациент может вернуться в любое время. Если подробно изучить статистику, то получается результат, который не может не радовать: осложнения у больных — не превышают 1-2%, рецидив грыжи составляет всего (0,08%) .
Положительными сторонами операции по удалению паховой грыжи по методу Лихтенштейна являются:
- Возможные осложнения наблюдаются только у 3-5% пациентов, у всех остальных реабилитация проходит в пределах нормы.
- После удаления паховой грыжи прослеживается менее выраженный болевой синдром.
- Данная техника способствует менее длительному реабилитационному периоду.
- Пациент ощущает низкую степень дискомфорта по прошествии длительного времени после проведения операции.
- Если же у человека есть аллергия на общий наркоз, то врач может провести данное хирургическое вмешательство под местной анестезией, пациент так же не будет чувствовать боли.
- Операция по удалению паховой грыжи методом Лихтенштейна является наиболее простой в осуществлении.
Герниопластика по Лихтенштейну обладает существенными недостатками:
- Существует большой риск случайного повреждения паховых нервов, которые приводят к частичной или полной потере иннервации и чувствительности в оперируемой области.
- Встречаются рубцовые изменения в области, где семенной канатик проходит через установленный имплант, последствием этого является нарушение кровоснабжения тканей яичка, что приводит к его атрофии и нарушению эндокринной функции.
- Возможно пересечение круговой связки матки, что гарантирует ее опущение, а оно, в свою очередь, характеризуется сильным болевым синдромом, кровотечением и даже затруднением мочеиспускания.
- При данной операции есть риск занесения инфекции, хоть врачи и делают все, от них зависящее, возможны нагноения, воспалительные процессы. Если врач подозревает у пациента воспалительные процессы или инфекцию, то он назначает целый курс антибиотиков, препятствующих этому.
Цена на эту операцию начинается в нашей стране от 20 тысяч рублей, она во многом зависит от качества оказываемых услуг, длительности пребывания в стационаре и квалификации врача. От него напрямую зависит исход и риск получить осложнения. Немаловажным фактором образования цены является регион страны. Помните, что не стоит экономить на здоровье, ведь оно дается один раз в жизни, и его следует беречь.
источник
Операция по Лихтенштейну – это вариант пластики при паховой грыже с укреплением грыжевых ворот сетчатым имплантом. Такая техника грыжесечения проводится детям и взрослым пациентам чаще других, но имеет как преимущества, так и недостатки.
Операция Лихтенштейна при паховой грыже – «золотой стандарт» хирургии для удаления дефекта в паху без натяжения естественных тканей, окружающих грыжевой мешок. В ходе операции применяются полимерные или композитные сетки, которые имеют способность со временем рассасываться и способствуют заживлению травмированных тканей.
Операция имеет небольшое число противопоказаний и рисков, специальной подготовки к хирургическому вмешательству не требуется. Пластика паховой грыжи по Лихтенштейну проводится под спинномозговой анестезией, реже для этого применяется общий наркоз.
Этапы операции:
- Создание доступа к грыжевому мешку – выполняется разрез около 5 см.
- Рассечение апоневроза косой мышцы до пахового кольца.
- Фиксация апоневроза держателем.
- Выделение грыжи, возвращение органов на свое анатомическое место.
- Установка хирургической сетки.
- Ушивание апоневроза, наложение рассасывающихся швов.
Способ Лихтенштейна подходит при грыже в паху любого вида. Это один из основных вариантов избавления от грыжи с минимальным риском рецидива. Когда другие техники предполагают ушивание дефекта окружающими тканями, герниопластика по Лихтенштейну использует сетку, которая препятствует повторному выпячиванию, что является основным преимуществом метода.
Критерием качества операции будет сморщивание сетчатого импланта, это говорит о проведенной пластике без натяжения тканей, что дает гарантию хорошего поддержания грыжевых ворот.
Ограничения и противопоказания к проведению пластики по Лихтенштейну:
- непереносимость наркоза может стать препятствием к выполнению операции, обезболивание в таком случае закончится осложнениями;
- при ущемленной грыже проводится экстренная открытая операция, пластика переносится или вовсе отменяется;
- когда есть симптомы острого живота операция не проводится до выяснения точной клиники и причины тяжелого состояния;
- при большом размере грыжи некоторые хирурги отказываются проводить операцию по Лихтенштейну, прогнозируя рецидив после пластики;
- ранее перенесенная операция на брюшной полости является противопоказанием к пластике с фиксацией сетчатого импланта;
- хронические заболевания сердца, нарушение свертываемости крови также будут ограничивать выбор хирургического лечения;
- абсолютным противопоказанием будет кишечная непроходимость.
Операция получила широкое распространение за счет отсутствия фактора натяжения окружающих грыжу тканей, что снизило количество больных с рецидивом после хирургического лечения. Такая техника также позволяет исключить многие послеоперационные осложнения, связанные с сердечно-сосудистой системой.
Какие еще преимущества имеет пластика пахового канала по Лихтенштейну:
- уменьшение случаев послеоперационных осложнений в 10 раз;
- относительно короткий реабилитационный период;
- отсутствие выраженного болевого синдрома после операции;
- возможность проведения пластики под анестезией без наркоза;
- простая техника выполнения, что уменьшает риск ошибки хирурга.
Среди минусов пластики по Лихтенштейну хирурги выделяют следующие факторы:
- риск травмирования и повреждения нервов в паху, что может закончиться потерей чувствительности тканей в оперируемой зоне;
- риск инфицирования есть всегда, но после операции врачи делают все возможное для профилактики гнойного воспаления, и многое зависит от самого пациента;
- у женщин есть риск повреждения связки матки, что приведет к ее опущению, для этого осложнения характерны кровотечение и выраженный болевой синдром;
- рубцовые изменения могут стать причиной ишемии, атрофии яичек и нарушения функции желез.
Вероятность осложнений и рецидива грыжи будет зависеть от точности диагностики и профессионализма врача, особенно когда речь идет об оперировании маленьких детей.
Причиной повторного развития заболевания могут стать фиксация неподходящего по размеру импланта и некачественная обработка грыжевого мешка. Помимо рецидива паховой грыжи, есть и другие не менее тревожные последствия операции.
Хирург перед операцией всегда предупреждает о риске осложнений:
- инфицирование раны и нагноение швов;
- повреждение органов в грыжевом мешке и травма окружающих тканей;
- неточная фиксация импланта с его последующей миграцией;
- повтор заболевания, развитие послеоперационной грыжи;
- осложнения после введения обезболивающего препарата;
- кровоизлияние с формированием гематомы.
Большую часть осложнений можно предупредить, соблюдая правила профилактики в ранний послеоперационный период. После пластики, проведенной под общим наркозом, начальное восстановление длится 2 дня, затем пациент выписывается домой, но в течение 2 недель наблюдается у хирурга. В первые 14 дней после пластики назначается щадящая диета, исключающая запор и вздутие живота. Пациент должен отказаться от физической нагрузки и регулярно надевать паховый бандаж во время выполнения повседневных дел.
В ранний период после операции можно наблюдать изменения в области паха:
- опухание кожи в промежности;
- потемнение в области хирургического шва;
- онемение или повышение чувствительности;
- небольшие кровоподтеки.
Эти симптомы являются нормальной реакцией оперируемой области на грыжесечение. Чтобы состояние так и оставалось в пределах нормы, важно соблюдать меры предосторожности.
В первую неделю рекомендуется не водить автомобиль, также важно исключить состояния, которые спровоцируют сильный кашель или чихание. Несколько дней после пластики рубец нужно оградить от воды. В поздний период после операции врач может назначить лечебную физкультуру и физиотерапию.
источник
Возникновение паховой грыжи сопровождается не только визуальным дефектом в результате выпячивания внутренних органов, но и внутренним дискомфортом и неприятными ощущениями. Увеличение давления на брюшную стенку, слабость соединительных тканей и патологические изменения в организме могут стать причиной возникновения грыжи. Заболеванию подвержены как дети, так и взрослые. У младенцев паховая грыжа зачастую имеет врожденный характер, у взрослых является следствием неправильного образа жизни и физиологической предрасположенности. Согласно исследованиям, паховое выпячивание чаще диагностируется у мужчин, у женщин грыжа может проявиться во время беременности и после родов.
Паховая грыжа требует хирургического лечения, консервативные методы способны лишь снять основную симптоматику и временно улучшить самочувствие больного. При возникновении выпячивания, необходимо сразу же обратиться к врачу и пройти комплексное обследование. Первым делом пациенту назначается рентгенологическое исследование, чтобы выявить размеры образования и его локализацию. Кроме того, проводится ультразвуковое исследование органов брюшной полости, чтобы исключить возможность ущемления и определить содержимое грыжевого мешка.
Первичная пальпация проводится в положении стоя и лежа. Осмотрев грыжу, врач определит возможность ее вправления и размеры грыжевых ворот. Если выпячивание достигло больших размеров, грыжа становится невправляемой и есть риск ущемления.
Перед проведением плановой операции больному необходимо сдать общий и биохимический анализ крови и мочу. Пациенту делают электрокардиограмму, может понадобиться дополнительная консультации гастроэнтеролога. Перед хирургическим вмешательством проводится анкетирование больного, где ему следует указать индивидуальную переносимость лекарств и наличие хронических заболеваний.
Если пациент имеет такую вредную привычку, как курение, за несколько дней до операции необходимо максимально снизить употребление никотина. Последний прием пищи и воды должен быть не меньше, чем за восемь часов до начала операции.
Исходя из сложности предстоящей операции и размеров грыжи, больному проводится грыжесечение. Существует несколько способов проведения хирургической манипуляции:
Операцию делают под местным или общим наркозом. При нормальном течении заболевания и отсутствии противопоказаний, а также детям — делают местный наркоз. Если пациент находится в шоковом состоянии перед предстоящим хирургическим вмешательством, манипуляция проводится под общим наркозом.
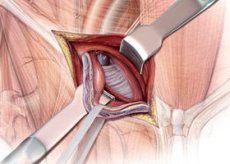
Во время проведения операции открытым способом, хирург делает надрез в области образования грыжи параллельно паховой связки. После этого рассекается грыжевой мешок и проводится осмотр внутренних органов, которые в него сместились. Если не произошло ущемление и некроза тканей, органы помещаются на свои места, а мешок отсекается. В случает осложнений, грыжевой мешок удаляется вместе с содержимым.
В процессе сшивания пахового канала, рана затягивается собственными тканями апоневроза или закрывается специальной синтетической сеткой. Использование сетчатого импланта имеет несколько неоспоримых преимуществ, в частности, отсутствие риска рецидива заболевания и расхождения швов.
Среди недостатков этого метода:
-
длительный реабилитационный период; наличие послеоперационного рубца; возможность рецидива (если не используется полипропиленовая сетка).
В среднем, операция длится полтора-два часа, в зависимости от сложности выпячивания и опытности самого врача.
Лапароскопический метод операции считается более щадящим для организма и постоперационный период реабилитации значительно короче. Кроме того, людям которые имеют противопоказания к открытому хирургическому вмешательству или уже перенесли операцию грыжесечения, рекомендуется лапароскопия.
Подготовка к операции включает сдачу необходимых анализов, консультацию у специалистов и диагностику выпячивания. За восемь часов до операции нельзя употреблять пищу и пить много жидкости, больному делается клизма.
Во время операции, больному делается небольшой надрез в паховой области и вводится специальный прибор — лапароскоп. Прибор присоединен к камере, которая на мониторе позволяет врачу контролировать ход операции. Для осмотра содержимого грыжевого мешка в нем делаются проколы и проводится диагностика состояния внутренних органов. После всех манипуляций больному накладывают шов. Операция проводится под общим наркозом и требует высокой квалификации лечащего врача.
Операция имеет ряд противопоказаний:
-
нарушение свертываемости крови; сердечно-сосудистые заболевания; воспалительные процессы тканей в области возникновения грыжи.
Диагностика и лечение паховой грыжи у женщин проходит также, как и у мужчин. Исключение составляет возникновение грыжи при беременности. Во время вынашивания ребенка операция грыжесечения не проводится. Для предотвращения осложнений и роста выпячивания, женщина должна носить бандаж и ограничить любые физические нагрузки.
Паховая грыжа не несет опасность роженице и ее ребенку и никак не влияет на внутриутробное развитие плода. Кроме того, выполняя врачебные предписания во время беременности, роды проходят естественным путем. В редких случаях, когда грыжа постоянно увеличивается в размерах и во время потуг может произойти ущемление, пациентке делают кесарево сечение.
Операцию проводят спустя полгода после родов, когда организм женщины восстановиться и мышцы брюшной полости укрепятся.
источник
а) Показания для операции при паховой грыже:
— Абсолютные показания: при установленном диагнозе паховой грыжи. Сроки операции: вскоре после установления диагноза или срочно при ущемлении.
— Противопоказания: нет, кроме абсолютных общих противопоказаний или отсутствия согласия.
— Альтернативные мероприятия: обоснованная альтернатива отсутствует.
б) Предоперационная подготовка. Предоперационные исследования: ультразвуковое исследование, допплерография сосудов яичек перед повторными операциями.
в) Специфические риски, информированное согласие пациента:
— Повреждение семенного канатика (1% случаев)
— Раневая инфекция (2% случаев)
— Хроническая паховая боль (менее 5% случаев)
— Рецидив (1-10% случаев)
— Летальность (менее 0,2% случаев)
г) Обезболивание. Местное обезболивание является предпочтительным для пациентов, способных к общению, возможно также спинальное, эпидуральное или общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Оперативный доступ при паховой грыже. Поперечный или немного косой разрез выше паховой складки.
ж) Этапы операции при паховой грыже:
— Доступ
— Рассечение апоневроза наружной косой мышцы I
— Рассечение апоневроза наружной косой мышцы II
— Защита нервов
— Продольное рассечение ножки кремастера
— Разделение кремастера
— Резекция кремастера
— Диссекция грыжевого мешка
— Диссекция шейки грыжевого мешка
— Пересечение наружных семенных (кремастерных) вен
— Диссекция грыжевого мешка при прямой грыже
— Обработка грыжевого мешка I
— Обработка грыжевого мешка II
— Обработка грыжевого мешка III
— Обработка грыжевого мешка IV
— Удаление предбрюшинной липомы
— Оценка поперечной фасции
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Поперечная фасция — структура, определяющая успех операции. Поэтому ее необходимо тщательно выделить и восстановить.
— В обычных случаях восстановление с реконструкцией все еще предпочтительнее имплантации какого-либо аллопластического материала.
и) Меры при специфических осложнениях:
— Повреждение сосудов: ушивание под контролем зрения (полипропилен от 5-0 до 7-0).
— Повреждение семявыносящего протока: немедленное ушивание (7-0 PGA).
к) Послеоперационный уход при паховой грыже:
— Медицинский уход: удалите активный дренаж, если он использовался, на 2-й день. В течение первых нескольких дней пациенты мужского пола должны носить обтягивающее нижнее белье. Сообщите пациенту о постепенном возобновлении физической активности или спортивных занятий.
— Возобновление питания: немедленно.
— Функция кишечника: возможна клизма небольшого объема. — Активизация: сразу же.
— Физиотерапия: нет необходимости.
— Период нетрудоспособности: 1-2 недели.
л) Этапы и техника грыжесечения при паховой грыже:
1. Доступ
2. Рассечение апоневроза наружной косой мышцы I
3. Рассечение апоневроза наружной косой мышцы II
4. Защита нервов
5. Продольное рассечение ножки кремастера
6. Разделение кремастера
7. Резекция кремастера
8. Диссекция грыжевого мешка
9. Диссекция шейки грыжевого мешка
10. Пересечение наружных семенных (кремастерных) вен
11. Диссекция грыжевого мешка при прямой грыже
12. Обработка грыжевого мешка I
13. Обработка грыжевого мешка II
14. Обработка грыжевого мешка III
15. Обработка грыжевого мешка IV
16. Удаление предбрюшинной липомы
17. Оценка поперечной фасции
1. Доступ. Доступ через поперечный разрез кожи в нижней трети паховой складки. Альтернативно может быть выбран косой паховый разрез. 1 — подвздошно-подчревный нерв; 2 — подвздошнопаховый нерв.
2. Рассечение апоневроза наружной косой мышцы I. После углубления разреза через подкожную ткань выделяется апоневроз наружной косой мышцы, а также наружное паховое кольцо. От наружного кольца апоневроз наружной косой мышцы рассекается в краниальном направлении.
3. Рассечение апоневроза наружной косой мышцы II. Если наружное паховое кольцо трудно идентифицировать, апоневроз наружной косой мышцы можно рассечь скальпелем в направлении наружного кольца. Края апоневроза разводятся зажимами с зубцами. Наружный косой апоневроз вместе с наружным паховым кольцом должен быть обнажен полностью.
4. Защита нервов. После вскрытия пахового канала обнажается внутренняя косая мышца и мышца, поднимающая яичко. Подвздошно-паховый нерв обычно идет по внутренней косой мышце, где он тупо выделяется и защищается крючком. Половая ветвь бедреннополового нерва редко видна сразу; она обычно лежит дорзальнее и не видна до рассечения кремастера.
5. Продольное рассечение ножки кремастера. Мышца, поднимающая яичко, продольно рассекается ножницами при экспозиции тремя крючками Ру. Рассечение идет вниз, до блестящей внутренней фасции кремастера, которая легко отделима от лежащего ниже семенного канатика. Тупое отделение предотвращает повреждение структур семенного канатика.
6. Разделение кремастера. Семенной канатик отделяется от мышцы, поднимающей яичко, комбинацией тупой и острой диссекции. Лежащая дорзально половая ветвь бедренно-полового нерва тщательно предохраняется. Обычно она проходит во внутреннем паховом кольце вместе с наружными кремастерными венами. Вокруг канатика обводится держалка, и оба узких мышечных пучка кремастера отводятся тупо в краниальном и каудальном направлениях.
7. Резекция кремастера. Затем оба пучка кремастера пересекаются между зажимами, резецируются, и культи перевязываются лигатурами.
8. Диссекция грыжевого мешка. Осторожная тракция резиновой петли, обведенной вокруг канатика, и в случае необходимости захват грыжевого мешка зажимом Дюваля позволяют постепенно, тупым и острым путем отделить мешок от канатика и от поперечной фасции. При значительных спайках и в неясных ситуациях для более точной идентификации структур может быть полезно вскрытие грыжевого мешка уже на этом этапе диссекции.
9. Диссекция шейки грыжевого мешка. Диссекция грыжевого мешка должна продолжаться до грыжевого дефекта в поперечной фасции. Если при косой грыже дефект находится во внутреннем паховом кольце, то его необходимо выделить полностью. Для идентификации бифуркации семявыносящего протока и семенных вен диссекция семенного канатика ведется до внутреннего кольца. Грыжевой мешок выделяется из внутреннего кольца со всех сторон и отделяется от всех спаек с поперечной фасцией.
10. Пересечение наружных семенных (кремастерных) вен. Наружные кремастерные вены, которые впадают в нижние эпигастральные вены, должны быть пересечены и перевязаны с прошиванием. В этой области почти всегда встречается половая ветвь бедренно-полового нерва, и авторы стремятся по возможности сохранить ее. Пересечение наружных кремастерных вен не обязательно, но оно действительно обеспечивает лучшую экспозицию вокруг внутреннего пахового кольца.
11. Диссекция грыжевого мешка при прямой грыже. При прямых паховых грыжах грыжевой мешок в поперечной фасции рассекается по окружности, чтобы создать краниальный и каудальный фасциальные лоскуты, которые могли бы надежно удерживать швы.
12. Обработка грыжевого мешка I. Работая с грыжевым мешком, следует рассматривать различные варианты его обработки. Он может быть закручен и перевязан с прошиванием на уровне внутреннего кольца. Избыточная часть мешка иссекается. Это — самый простой метод обработки грыжевого мешка, он используется наиболее часто.
13. Обработка грыжевого мешка II. Если вправление содержимого грыжевого мешка затруднено, или если подозревается внутрибрюшной патологический процесс (ущемление, метастазы и т.д.), грыжевой мешок следует вскрыть. С этой целью мешок захватывается зажимами, рассекается продольно, и края разреза разводятся в стороны между четырьмя зажимами (а, б). Фиксированные сегменты кишки, если они подпаяны не слишком широко, могут быть отделены ножницами (в). Кишка не должна отделяться на большом протяжении; вместо этого грыжевой мешок должен быть закрыт и погружен в ткани наружным кисетным швом.
14. Обработка грыжевого мешка III. Прямые паховые грыжи, к грыжевому мешку которых припаяны трудноотделимые сегменты кишки, и скользящие грыжи погружаются в ткани наружным кисетным швом. Кисетный шов должен накладываться тщательно, чтобы не повредить внутренние структуры.
15. Обработка грыжевого мешка IV. Вскрытия прямого грыжевого мешка обычно не требуется; такой мешок может быть погружен в ткани наружным кисетным швом. После вправления мешка шов затягивается, и мешок опускается ниже уровня фасции. Во время этого маневраважно сначала полностью рассечь поперечную фасцию и развести ее зажимами (а). Это единственный способ погрузить мешок, не вовлекая поперечную фасцию, которая позднее будет нужна для пластики (б).
16. Удаление предбрюшинной липомы. После (а иногда до) обработки грыжевого мешка необходимо удалить предбрюшинную липому, если она имеется. Липома отделяется от семенного канатика острым путем, перевязывается с прошиванием у основания и отсекается (а-в).
17. Оценка поперечной фасции. После обнажения задней стенки пахового канала оценивается состояние поперечной фасции путем введения во внутреннее паховое кольцо указательного пальца. Если фасция легко смещается и нестабильна, то требуется полное восстановление задней стенки. Затем производится интраоперационное определение типа грыжи; авторы различают латеральные (L) = косые грыжи и медиальные (М) = прямые грыжи с грыжевым отверстием размера I ( 3 см). Грыжевые дефекты LI и Ml можно устранить простым ушиванием, грыжевые дефекты LII и МП — путем полной пликации фасции, при больших грыжевых дефектах применяется полипропиленовая сетка. Далее будут описаны наиболее важные операции, обеспечивающие успех в 85-95% случаев всех паховых грыж. При небольших косых паховых грыжах может быть выполнено изолированное восстановление внутреннего пахового кольца по Циммерманну. Однако в этих случаях также предпочтительно полностью рассекать поперечную фасцию и восстанавливать ее, используя метод пликации по Шолдайсу.
источник
Операция без рассечения апоневроза наружной косой мышцы живота
Способ Ру (Roux, 1899). Апоневроз наружной косой мышцы не вскрывают. Выделяют грыжевой мешок, перевязку шейки которого проводят на уровне поверхностного пахового кольца. Первый шов накладывают на ножки пахового поверхностного кольца. Образовавшиеся после наложения первого шва складки апоневроза сшивают узловатыми швами, в которые захватывают медиальный край апоневроза, прилегающие мышцы и паховую связку. Анализ отдаленных результатов операции Ру показал, что рецидивы наблюдались в 22,3 %, по сводным данным М. В. Дунье (1939), и в 9,6 %, по материалам А. М. Аминева и А. И. Барышникова (1963).
Ряд хирургов, учитывая легкость операции, широко проводили ее (В. А. Оппель, С. С. Гирголав, В. В. Успенский, К. В. Волков и др.). Операция Ру применялась и при расширении паховых колец как «профилактическая», могущая «предупредить» развитие грыжи. При операции по Ру нет анатомической четкости; высокое выделение грыжевого мешка невозможно; также невозможно оперировать малые косые паховые грыжи (канальная форма), располагающиеся в пределах пахового канала.
Учитывая все недостатки операции Ру, а также ее модификаций, проводящихся без рассечения апоневроза наружной косой мышцы (В. А. Оппель, Р. Н. Матросович, Г. П. Ковтунович, Ю. С. Диновицер), не следует ее рекомендовать, особенно у взрослых. Также не может быть рекомендована операция Кохера с инвагинацией грыжевого мешка под апоневроз наружной косой мышцы до уровня глубокого пахового кольца.
Операции при паховых грыжах с рассечением апоневроза наружной косой мышцы без перемещения семенного канатика
Способ А. А. Боброва (1892). Разрез кожных покровов проводят по направлению пахового канала. После рассечения апоневроза наружной косой мышцы выделяют грыжевой мешок, высоко прошивают и перевязывают его шейку. Грыжевой мешок отсекают на 1 см дистальнее шва, наложенного на шейку мешка. Апоневроз наружной косой мышцы, внутреннюю косую и поперечную мышцы вместе с поперечной фасцией подшивают к паховой связке и к наружному лоскуту апоневроза наружной косой мышцы. Таким образом, пишет А. А. Бобров, удается довольно плотно закрыть просвет расширенного до операции пахового канала. Стенки канала и главным образом края сухожильного растяжения приводятся в полное взаимное соприкосновение. Способ А. А. Боброва обоснован анатомически, одновременное подшивание апоневроза наружной косой мышцы с внутренней косой и поперечной мышцами обеспечивает приживление однородных тканей.
Способ пластики пахового канала по Жирару (Girard, 1894). Операция обеспечивает закрытие пахового канала путем образования дубликатуры из листков рассеченного апоневроза наружной косой мышцы. Верхний (внутренний) листок апоневроза наружной косой мышцы подшивают к паховой связке мышцами. Нижний (наружный) листок рассеченного апоневроза накладывают на верхний листок, уже подшитый к паховой связке, и укрепляют его несколькими швами. Таким образом апоневроз наружной косой мышцы удваивается (рис. 45). При прошивании паховой связки рекомендуется следить за тем, чтобы швы, накладываемые на мышцы и апоневроз раздельно, не проходили по одним и тем же волокнам, так как возможно расслоение паховой связки с последующим ослаблением ее. Операция эта известна в отечественной литературе как способ пластики пахового канала по Боброву—Жирару. Вариант операции Боброва — Жирара, предложенный С. И. Спасокукоцким, заключается в том, что мышцы и апоневроз захватывают и подшивают одновременно к паховой связке с последующей дубликатурой апоневроза. Шов пахового канала по
Рис. 45. Пластика пахового канала по Жирару.
а — после рассечения апоневроза наружной косой мышцы живота внутренняя косая и поперечная мышцы подшиваются к паховой связке; б — верхний (внутренний) листок апоневроза наружной косой мышцы подшивают к паховой связке над подшитыми к паховой связке мышцами; е — нижний (наружный) листок апоневроза наружной косой мышцы подшивается к верхнему листку (дубликатура).
С. И. Спасокукоцкому предохраняет паховую связку от разволокнения, связанного с наложением частых швов. Операции Боброва, Жирара, Спасокукоцкого по своему принципу являются идентичными и поэтому их можно объединить под названием «операция Боброва — Жирара—С пасокукоцкого». В.В. Бабук (1962) считает правильным называть видоизмененный способ Боброва способом Боброва—Спасокукоцкого. Однако, учитывая, что в способе Жирара имеются общие детали с указанными способами, мы полагаем, что в названии данной операции могут быть объединены фамилии трех авторов — «операция Боброва — Жирара — Спасокукоцкого».
Приведенная методика Боброва—Жирара—Спасокукоцкого является лучшей для мышечно‑апоневротического укрепления передней стенки пахового канала и имеет все основания для широкого применения при операциях косых паховых грыж. Она гарантирует полноценное закрытие пахового промежутка, который обычно при косых паховых грыжах является невысоким.
По А. В. Мартынову (1926), пластика пахового канала проводится по следующему плану: рассекают апоневроз наружной косой мышцы, выделяют мешок, перевязывают у шейки и отсекают. Внутренний (верхний) листок апоневроза наружной косой мышцы подшивают к паховой связке над семенным канатиком. Наружный (нижний) листок апоневроза наружной косой мышцы подшивают узловатыми швами к верхнему листку апоневроза, уже подшитого к паховой связке. Пластика пахового канала по А. В. Мартынову при операции паховой грыжи анатомически обоснована. Она показана при наличии малого пахового промежутка и при хорошо выраженном апоневрозе наружной косой мышцы.
Операции при косых паховых грыжах
Обезболивание. Основным методом обезболивания при операции паховых грыж является инфильтрационная анестезия по А. В. Вишневскому. Анестезия проводится послойно, что предохраняет от случайного ранения кровеносных сосудов, элементов семенного канатика.
Тонкой иглой внутрикожно вводят раствор новокаина по ранее намеченной линии предполагаемого разреза с образованием так называемой «лимонной корочки» (рис. 46, а). Далее иглой большего диаметра раствор новокаина вводят в подкожную клетчатку; после рассечения кожи и подкожной клетчатки раствор вводят под апоневроз наружной косой мышцы (рис. 46, б), а после рассечения его — под волокна m. cremaster (рис. 46, в). Большое значение для атравматического выделения грыжевого мешка имеет гидравлическая препаровка, которая осуществляется введением раствора под tunica vaginalis communis. При выделении грыжевого мешка у шейки дополнительно вводят раствор новокаина. На обезболивание при операции паховой грыжи требуется 200— 250 мл раствора новокаина.
Может быть также применена регионарная анестезия по Брауну.
Рис. 46. Обезболивание при операции паховой грыжи по А. В. Вишневскому.
а — инфильтрация кожи по линии предполагаемого разреза; 6 — ползучий инфильтрат под апоневрозом, пропитывающий паховую область; в — инъекция под волокна мышцы, поднимающей яичко (m. cremaster). Ползучий инфильтрат обходит со всех сторон шейку грыжевого выпячивания.
Хирургическая анатомия и операция косой паховой грыжи
Косая паховая грыжа (hernia inguinalis externa s. obliqua s. lateralis) выходит через наружную паховую ямку и располагается кнаружи от a. epigastrica inferior. Грыжевое выпячивание проходит через паховый канал и спускается далее через поверхностное паховое кольцо в мошонку. На различных этапах развития косая паховая грыжа может располагаться у глубокого пахового кольца, в паховом канале, не опускаясь в мошонку. По рассечении апоневроза наружной косой мышцы живота видны края внутренней косой и поперечной мышц, которые прилегают к паховой связке в латеральном и среднем отделах ее. В медиальном отделе мышечный слой внутренней косой и поперечной мышц несколько истончается , образует m. cremaster и fascia cremasterica, которые покрывают общую влагалищную оболочку яичка и семенного канатика, а также грыжевой мешок. Учитывая указанные анатомические соотношения, необходимо для выделения грыжевого мешка предварительно рассечь его оболочки fascia cremasterica и общую влагалищную оболочку. Семенной канатик легче всего выделить у паховой связки и после рассечения оболочек. При косых паховых грыжах элементы семенного канатика располагаются кпереди и кнутри от грыжевого мешка, а при больших грыжах распластываются по переднемедиальной стенке мешка. Семенной канатик окружен рыхлой соединительной тканью, из которой он легко выделяется при осторожной препаровке. При яичковых (врожденных) грыжах яичко прилегает непосредственно к грыжевому мешку и выстоит в просвет его, а семенной канатик более интимно прилегает к стенке грыжевого мешка, иногда просвечивая через его стенку. Отделение семенного канатика при яичковых грыжах технически сложнее, чем при канатиковых грыжах, и лучше удается при осторожном рассечении грыжевого мешка в поперечном направлении несколько дистальнее от шейки мешка. Этот прием дает возможность провести перевязку шейки мешка наиболее высоко без особой травмы семенного канатика.
Операция косой паховой грыжи по отдельным этапам ее проведения
Операция при основных видах косой паховой грыжи проводится по общему основному плану с некоторыми деталями применительно к расположению яичка, прилеганию семенного канатика, выделению грыжевого мешка, его шейки и перевязки ее. Первый этап операции — послойное рассечение тканей. Разрез проводят несколько выше паховой связки и параллельно ей так, чтобы медиальный край разреза заканчивался над лонным бугорком. Рассекают подкожно‑жировую клетчатку, поверхностную фасцию, томпсонову фасцию. Апоневроз наружной косой мышцы освобождают от ареолярной соединительной ткани, что лучше всего сделать, раздвигая ткани тупыми крючками (рис. 47, а); это значительно уменьшает травмирование мелких сосудов. В рану закладывают марлевую салфетку и производят перевязку тонким кетгутом кровеносных сосудов, предварительно захваченных зажимами. Края кожной раны обкладывают марлевыми салфетками с фиксацией их кожными зажимами, что важно для предохранения подкожной клетчатки от инфицирования (рис. 47, б). Далее обе ножки поверхностного пахового кольца захватывают зажимами (рис. 48, а), при легком подтягивании которых рассекают апоневроз наружной косой мышцы живота вдоль волокон на протяжении несколько меньшем, чем кожный разрез (рис. 48, б). Образованные разрезом верхний (внутренний) и нижний (наружный) лоскуты (створки) апоневроза берут на зажимы и откидывают в стороны, открывая паховый канал. В ране предлежат внутренняя косая и поперечная мышцы живота, между которыми располагается п. iliohypogastricus и п. ilioinguinalis, проходящие через паховый канал в поверхностное паховое кольцо.
Рид. 48. Операция при паховой грыже. Рассечение апоневроза наружной косой мышцы. Объяснение в тексте.
При рассечении апоневроза наружной косой мышцы и захватывании краев апоневроза зажимами необходимо учитывать расположение этих нервов. Затем, натягивая книзу нижний лоскут апоневроза наружной косой мышцы, хирург осторожно марлевым шариком (на кровоостанавливающем зажиме) отодвигает кверху и кнаружи ткани до полной и четкой видимости паховой связки на всем протяжении разреза до лонного бугорка. Второй этап операции — выделение грыжевого мешка — является наиболее сложным. Осторожно и атравматично производится разъединение тканей — fascia cremasterica, m. cremaster, tunica vaginalis communis testis et funiculi spermatici. По методике А. В. Вишневского вводится раствор новокаина под fascia cremasterica, что дает возможность без особой травмы расслаивать оболочки, покрывающие грыжевой мешок. Поднимая общую влагалищную оболочку на пинцетах, рассекают ее, обнажая грыжевой мешок и прилегающий к нему семенной канатик. Значительно труднее выделяется грыжевой мешок при врожденных грыжах, так как семенной канатик интимно прилежит к грыжевому мешку. Грыжевой мешок выделяется высоко у шейки, и новокаиновая инфильтрация облегчает выделение шейки мешка и наименее травматичное отделение семенного канатика. Производится высокая перевязка шейки мешка, отсечение его. Дистальный участок мешка остается в связи с семенным канатиком и края его выворачивают наружу с последующим подшиванием его к окружающим тканям или же сшивают его по типу операции Винкельмана (рис. 49). У детей и подростков можно ограничиться продольным рассечением грыжевого мешка без выворачивания, что менее травматично и не угрожает образованием водянки яичка (А. А. Немилов, С. Я. Долецкий).
Рис. 49. Операция при тестикулярной (врожденной) паховой грыже (Е. Rehn).
Атравматичному выделению грыжевого мешка способствует введение раствора новокаина в окружающие его оболочки, благодаря чему вместе с оболочками легко отслаивается и семенной канатик. Этот этап операции может быть облегчен следующим приемом (рис. 50): в отверстие дна мешка вводят указательный палец левой руки, а правой при помощи марлевой салфетки сдвигают оболочки и элементы канатика вплоть до шейки мешка. При большой величине мешка вводят 2—3 пальца; на раздвинутых пальцах легко распластывается грыжевой мешок и удается сразу попасть в слой между брюшиной и поперечной фасцией (общая влагалищная оболочка) и тем самым без лишней травмы выделить грыжевой мешок (С. Л. Горелик и А. А. Бусалов, 1931). Затем следует высокое выделение шейки грыжевого мешка, прошивание ее кетгутовой нитью с последующим завязыванием на обе стороны (рис. 51, а, б). Целесообразно при больших грыжевых мешках наложить вторую лигатуру дистальнее первой и окончательно затянуть ее после отсечения грыжевого мешка (профилактика соскальзывания лигатуры при толстостенном грыжевом мешке) (рис. 51, в). При высоком выделении грыжевого мешка культя его легко ускользает вглубь под мышцы. Так завершается самый важный этап операции косой паховой грыжи.
Рис. 50. Операция при косой паховой грыже. Выделение грыжевого мешка.
Рис. 51. Операция при косой паховой грыже. Прошивание шейки грыжевого мешка. Перевязка шейки.
При очень больших грыжах у пожилых, когда нередко толстостенный грыжевой мешок интимно спаян с семенным канатиком и окружающими тканями, выделение его весьма затруднительно и травматично, поэтому целесообразно выделить мешок у шейки и высоко перевязать ее. В особо трудных случаях лучше ограничиться наложением внутреннего кисетного шва высоко у шейки.
Рис. 52. Операция при косой паховой грыже. Пластика пахового канала по А. В. Мартынову. Наложение швов на апоневроз наружной косой мышцы и паховую связку.
При технически правильно выполненных первых двух этапах операции третий этап — пластика пахового канала — не представляет обычно каких‑либо трудностей.
Наибольшее распространение в повседневной хирургической практике получили способы апоневротической пластики пахового канала по А. В. Мартынову (рис. 52) и способы мышечно‑апоневротической пластики по Боброву—Жирару — Спасокукоцкому (рис. 53). Оба этих способа анатомически обоснованы и при тщательном выполнении дают восстановление пахового канала без нарушения анатомо‑топографических соотношений. Способы пластики пахового канала по Мартынову—Жирару—Спасокукоцкому завершаются дубликатурой апоневроза наружной косой мышцы живота (рис. 54).
Рис. 53. Операция при косой паховой грыже. Пластика пахового канала по Боброву—Жирару—Спасокукоцкому.
Рис. 54. Операция при косой паховой грыже. Дубликатура апоневроза наружной косой мышцы.
Детали оперативной техники и предупреждение осложнений при операции косых паховых грыж
Наряду с выбором метода операции при косой паховой грыже весьма существенное значение в профилактике рецидивов имеют детали оперативной техники. Невнимание к этому важному обстоятельству является главной причиной ранних рецидивов.
1. Положение больного на операционном столе с приподнятым тазом при умеренном наклоне головного конца стола устраняет выхождение внутренностей в грыжевой мешок, облегчая его выделение и высокую перевязку (рис. 55).
2. На первом этапе операции при послойном рассечении тканей клетчатку раздвигают тупо. Как только покажется блестящая поверхность апоневроза наружной косой мышцы живота, вводят тупые крючки (Фарабефа) и довольно энергично раздвигают клетчатку в продольном и поперечном направлениях. При таком раздвигании быстро и бескровно обнажается передняя стенка пахового канала, а апоневроз наружной косой мышцы очищается от рыхлой соединительной ткани. При правильно проведенной анестезии раздвигание крючками проходит безболезненно.
3. Тщательная очистка апоневроза и паховой связки от рыхлой соединительной ткани необходима для хорошего прилегания однородных тканей, для прочного срастания удвоенного апоневроза.
4. При рассечении передней стенки пахового канала необходимо помнить о возможности повреждения п. ilioinguinalis, проходящего под апоневрозом и нередко имеющим варианты расположения; лучше всего после осторожного рассечения апоневроза наружной косой мышцы обнажить нерв и осторожно отодвинуть его. При зашивании пахового канала, особенно при мышечно‑апоневротической пластике, надо следить, чтобы не прошить нерв.
5. Отделение семенного канатика проходит атравматично при тугой инфильтрации оболочек раствором новокаина и легком надсечении их в продольном или поперечном направлении.
6. При сдвигании оболочек и элементов семенного канатика с грыжевого мешка необходимо захватывать мягкими сосудистыми зажимами (Бильрота, москиты) малейшую кровяную «слезинку», что надежно предупреждает образование гематом и последующий отек оболочек канатика и яичка.
7. Крайне важно не рассекать грыжевой мешок в непосредственной близости к шейке, чтобы этим не затруднить наложение шва на шейку, особенно при тонком грыжевом мешке, легко надрывающемся при выделении.
8. При высокой перевязке шейки мешка для надежного легирования следует окончательно затягивать нить при одновременном отсечении мешка; культя шейки мешка над лигатурой не должна оставаться слишком короткой (см. рис. 51, б). Эта деталь гарантирует от соскальзывания лигатуры.
9. При накладывании швов на паховую связку целесообразно еще до завязывания швов взять их на зажимы. После завязывания первого шва в верхнем углу удобно завязывать следующий шов, подтягивая концы нитей, взятые на зажимы.
Рис. 55. Положение больного на операционном столе при операции по поводу грыж брюшной стенки.
Каждый последующий шов на паховую связку завязывается при подтягивании кверху предыдущего шва (см. рис. 52). Таким образом, паховая связка несколько приподнимается над lacuna vasorum, что предохраняет от случайного повреждения бедренных сосудов и помогает надежному прошиванию паховой связки. Предлагаемое в некоторых руководствах подведение под паховую связку шпателя или лопаточки Буяльского стесняет действия хирурга и не является целесообразным, тем более что продвижение инструментов довольно травматично, особенно при хорошо выраженной паховой связке.
10. Швы на паховую связку следует накладывать при среднем натяжении, чтобы избежать разволокнения ее с последующим образованием рыхлого неустойчивого рубца. Паховую связку рекомендуется прошивать шелком № 4, при образовании дубликатуры применять шелк № 3.
11. При проведении иглы через паховую связку лучше захватывать ее по плоскости, что дает хорошее прилегание подшиваемого края апоневроза наружной косой мышцы и одновременно предохраняет от повреждения сосудов.
12. При мышечно‑апоневротической пластике для хорошего прилегания однородных тканей к паховой связке можно накладывать швы по М. А. Кимбаровскому (рис. 56).
Рис. 56. Пластика пахового канала по Жирару—Спасокукоцкому с наложением швов по Кимбаровскому. Подшивание верхнего листка апоневроза наружной косой мышцы вместе с краями внутренней косой и поперечной мышц к паховой связке.
1 — апоневроз наружной косой мышцы; 2 — внутренняя косая и поперечнаямышцы; 3 — семенной канатик; 4 — паховая связка; о — нижний листок апоневроза наружной косой мышцы.
Обычно достаточно 4—6 швов на паховую связку. Наложение большего количества швов нецелесообразно и не содействует лучшему срастанию.
14. Последний шов на паховую связку накладывается ближе к лонному бугорку; при затягивании этого шва вновь образованное поверхностное паховое кольцо должно пропускать мизинец. Сдавление семенного канатика туго наложенным швом создает опасность отека канатика и оболочек — тягостное осложнение, с которым трудно справиться и которое благоприятствует развитию рецидива.
источник
Паховая грыжа среди всех грыжевых формирований встречается очень часто. Лечение ее должно проводиться вовремя и требует высокой специализации хирурга.
К сожалению, паховая грыжа подразумевает лечение исключительно при помощи операции. Медикаменты, иглотерапия, лечебная гимнастика и любые другие традиционные методы лечения, применимы к другим грыжевым образованиям, не являются подходящими в случае паховой грыжи.

Лечение посредством операции проводят потому, что даже если предположить возможность устранения грыжевого мешка иным способом, кроме хирургического, грыжевые ворота, все равно, остаются. Чтобы недуг не появился опять, ворота необходимо устранить, то есть ушить. Весь ход хирургического вмешательства направлен именно на это и на устранение мешка.
Операция по удалению паховой грыжи является достаточно деликатной процедурой. Дело в том, грыжевое образование в паху имеет прямое отношение к
жизненно важным органам, как у мужчин, так и у женщин. У мужчин паховая грыжа возникает сразу около семенного канатика, поэтому ход операции во многом может предначертать жизнь мужчины в будущем. У женщин же в паховом канале располагается круглая связка матки.
Строение области паха достаточно прочное, но поскольку у мужчин паховый канал шире, чем у женщин, то и болезнь чаще всего поражает организм мужчин. Но при этом методы лечения такого заболевания у мужчин и у женщин отличаться не будет.
Выбрать тот или иной способ операции помогает конкретный случай. Врачу важно диагностировать ход развития паховой грыжи, ее размеры и возможность ущемления. Все эти факторы могут стать решающими, когда выбирают методы лечения.
Как уже говорилось, по настоящему избавиться от болезни можно только при помощи операции. Никакой другой способ не поможет пациенту излечиться.
Многие пробуют устранить образование при помощи традиционных методов, например, физическими упражнениями, иглоукалыванием, физиотерапией и так дальше. В лучшем случае, больному не станет хуже. В противном же случае, паховая грыжа без операции может увеличиваться в размере, а, что еще хуже, защемится.
При защемлении оперируют больного как можно скорее, но ход хирургии в таких ситуациях считается более сложным.
Иногда врачи все же назначают консервативные методы. Случается это только в тех, случаях, когда определенные обстоятельства запрещают провести хирургическое вмешательство немедленно.
Оперировать больного с грыжевым формированием в паху нельзя, если:
- инфаркт;
- сахарный диабет в тяжелой форме;
- инсульт;
- легочная недостаточность;
- почечная недостаточность;
- беременность;
- аденома простаты.
Лечение паховой грыжи при помощи операции разделяют на два главных способа: натяжной и ненатяжной.
Первый из них — это традиционный метод укрепления стенки пахового канала собственными тканями. Еще такой способ называют ненатяжной метод.
Его делают по методу Бассини, Холстеда, Купера, Шоулдайса, Постемски. Ход операции при этом направлен на то, чтобы вскрыть грыжевый мешок и вернуть внутренности, что попали в него, назад в брюшную полость. После этого проводится пластика, и восстановление нормальной анатомической особенности канала. В ходе пластики канала врачи удваивают стенки канала в паху.

Во время такой операции по устранению паховой грыжи специалисты укрепляют стенку пахового канала специальным имплантатом, сделанным из синтетических материалов. Ход операции зависит от способа, который используют хирурги.
Такой подход хорош тем, что проводится при помощи разреза в 10 сантиметров, а сетчатый имплантат фиксируется непрерывным швом, укрепляя заднюю стенку пахового канала. Метод Лихтенштейна имеет минимальный процент рецидивов и выполняется под любым наркозом. Реабилитация при этом происходит быстро.
Обтурационным метод выполняется при меньшем разрезе, чем метод Лихтенштейна. Хирурги делают надрез 4-6 сантиметров, сквозь который укрепляется стенка канала, но сетки не пришивается. Такой способ имеет низкий процент рецидивов, почти не вызывает послеоперационных болей и имеет маленький срок реабилитации. Хорош такой подход и тем, что позволяет совершать оперирование сразу с двух сторон. Наркоз используется любой, в зависимости от ситуации.
Такой метод еще называет закрытым. Он имеет такие же преимущества, как и предыдущие способы, но и имеется ряд недостатков:
- хирург должен идеально владеть эндоскопической техникой;
- используют только эндотрахиальный наркоз;
- использования дорогой аппаратуры;
- ограниченная возможность помощи пожилым людям и тем, у которых есть сопутствующие заболевания.
Метод с использованием системы PHS или UHS считается достаточно новым. При этой операции используют имплантат из полипропилена (PHS) или полурассасывающегося материала (UHS). У недостаткам относят большой послеоперационный шов. Но использование такого подхода почти устраняет возможность рецидива.
Такая система формирует что-то на пример проходного цилиндра. Одна часть протеза помещается в пространстве между брюшиной и грыжевыми воротами. Вторая часть размещается между слоями брюшины, ближе к выходу. Это помогает укрепить стенки канала спереди и сзади.
Сам по себе метод Трабукко считается усовершенствованным подходом Лихтенштейна. Операция при этом проводится без швов, то есть имплантат не подшивается. Это возможно благодаря жесткой сетки, которая не меняет свою форму. Используют либо однокомпонентный протез, либо состоящий из двух плоских и разных по размеру протезов.
источник
Врожденная или приобретенная паховая грыжа относится к наиболее часто встречающимся заболеваниям и представляет собой клиническую картину, когда внутренние органы и ткани выступают за естественные границы брюшины в область подкожно-жировой прослойки. Местом выхода являются естественные отверстия или слабые области паховой зоны. И, порой, единственным методом купирования проблемы является операция по удалению паховой грыжи, с которой мы и познакомимся более подробно в данной статье.
Если не лечить данный недуг, то велика вероятность развития серьезных осложнений, устранить которые с течением времени становится все сложнее. Поэтому, при обращении пациента к доктору, специалист проводит обследование и если имеются показания к операции, то с согласия больного, назначает его.
Таким показанием может служить:
- Ущемление грыжи – данный диагноз возникает, когда часть выдавленного органа зажимается створками отверстия. Такая ситуация достаточно опасна. Она не всегда проявляется сильной болью, протекая незамеченной. Порой при проведении операции определяется, что ущемленные ткани некрозировали (омертвели).
- Невправляемость вышедшего за брюшину органа. Такая клиническая картина может развиться в случае, когда между тканевой границей грыжевого мешочка и слизистым слоем пахового канала сформировались спайки, которые не дают выпятившемуся органу возможности вернуться на свое естественное место.
- Кишечная непроходимость, связанная с выпадением участка кишечника в грыжевое отверстие, где она подверглась ущемлению. При этом перекрывается проходное сечение, что блокирует передвижение каловых масс по кишке к анальному отверстию.
Описанные выше прецеденты требуют немедленного хирургического лечения.
Терапия паховой грыжи происходит исключительно на базе проведенного оперативного вмешательства. Иные методики не обеспечивают пациенту желаемого результата. Но прежде чем положить больного на операционный стол, необходима специальная подготовка, через которую следует обязательно пройти оперируемому.
Первично человек проходит полное медицинское обследование. Желательно, чтобы на момент вмешательства у пациента не было других медицинских проблем:
- Общий анализ мочи и крови.
- Кровь на биохимию.
- Анализ на инфекции.
- Ультразвуковое исследование брюшины — определение серьезности патологии и возможности ущемления. Данное осложнение способно повлиять на ход операции и время ее проведения. При ущемлении хирургическое вмешательство назначается экстренно.
- Электрокардиогафию. Операция проводится под наркозом. Специалист устанавливает возможности сердца перенести его.
- Коагулограмму – определение уровня свертываемости крови.
- Выяснение полного анамнеза больного, имеющиеся болезни хронического характера.
- Получение информации о принимаемых на период лечения лекарствах.
- За несколько недель до планируемой операции следует отказаться от вредных привычек: алкоголя, никотина, наркотиков.
- Если медицинское мероприятие назначено, то за 8 часов до его начала больной прекращает прием пищи.
- Проводится очищения кишечника при помощи клизмы.
- За несколько часов до назначенного времени проводится курс премедикации. Больному на ночь приписывают снотворное, а в преддверьи могут ввести наркотический анальгетик.
На основе клинической картины хирург, совместно с анестезиологом, определяется с видом наркоза. Он может быть общим, местным и региональным. На то, какой вид избрать при проведении иссечения, влияет уровень переносимости анестезии конкретным организмом, а так же тип грыжи и ее размерные параметры.
Если в анамнезе пациента имеются проблемы с психикой, ему могут быть назначены незначительные дозы транквилизатора. Это позволит расслабиться и успокоится, что немаловажно перед такой процедурой.
При склонности организма больного к аллергическим реакциям, предварительно проводится антигистаминная подготовка.
Непосредственно перед иссечением, обязательно исследуется ротовая полость: из нее удаляют зубные протезы. Необходимо снять контактные линзы, если они есть.
Место проведения разреза выбривается и санируется. В ряде случаев медики бинтуют ноги оперируемого, чтобы предупредить развитие тромбоэмболических осложнений.
Многие больные готовы терпеть боль, боясь обратиться за помощью к медикам, а слово «операция» повергает их в настоящий ступор. Первое, что интересует пациента — опасна ли операция по удалению паховой грыжи? И каковы ее последствия?
Данное хирургическое лечение дает возможность раз и навсегда избавить пациента от «выпячивающейся» проблемы, причиняющей при этом боль и дискомфорт своему хозяину. Ее проведение позволит не допустить дальнейшее прогрессирование болезни с развитием тяжелых осложнений, предотвратить появление новых очагов паховой грыжи в данной зоне.
Методики проведения рассматриваемого хирургического вмешательства настолько отточены, что явной опасности для организма больного не представляют. Но операция есть операция и, надеясь на лучшее, следует быть готовым к любому развитию события.
Современная медицина не стоит на месте, предлагая в помощь врачам инновационные методы лечения и более совершенное хирургическое оборудование. На сегодняшний день методы удаления паховой грыжи, которыми вооружены хирурги таковы:
- Натяжная герниопластика. При ее проведении специалист, после осмотра пораженного места на предмет защемления, вправляет кишку на место и простым хирургическим швом сшивает края грыжевых ворот. Данная методика не слишком эффективна, так как полностью не устраняет угрозы прорезывания швов и рецидив патологии.
- Более современная методика ненатяжной герниопластики – в процессе иссечения, для закрытия грыжевых ворот, врач применяет трансплантат. Он представляет собой полипропиленовую сетку, которая, после вправления грыжи, накладывается на отверстие. Такой подход позволяет оградить больного от повторного выпадения. Данная методика известна как методом Лихтенштейна.
- Лапароскопия – инновационная методика, позволяющая обойтись без больших разрезов и, соответственно, швов. Производится прокол в области паха. При помощи подключенного к лапароскопу компьютера, на мониторе специалист может следить за проводимыми манипуляциями. Процедура проводится микрохирургическим инструментом, нанося больному минимум дискомфорта.
- Удаление грыжи лазером.
Из выше озвученных техник, на сегодняшний день наиболее часто используемой является техника проведения операции по методу Лихтенштейна, так как натяжная герниопластика имеет достаточно существенные недостатки:
- Длительные послеоперационные боли.
- Высокий риск рецидивов.
- Более длительный восстановительный период.
Преимущество не натяжной методики в том, что устраняется вероятность повторного выпадения, восстановительный период после нее значительно меньше, наблюдается и умеренный болевой синдром.
Метод Лихтенштейна предполагает использование в закрытии грыжевых ворот синтетических полимерных материалов, обладающих высокой степенью приживляемости. Такие материалы показывают инертность при соприкосновении с тканями человеческого организма.
Последовательность проведения вмешательства такова:
- Проведение небольшого разреза в области выпячивания.
- Исследование паховой стенки на предмет защемления и спаечного процесса.
- При необходимости, спайки иссекаются. Если имеются никрозирующие ткани, их так же удаляю (такая операция считается осложненной).
- Хирург возвращает выпавший орган на его естественное место.
- Грыжевые ворота накрываются полимерной сеткой. И, как портной, врач фиксирует «полимерный лоскут», соединяя створки окна, закрывая отверстие.
- На разрезанный кожный покров накладывается послойный хирургический шов.
Применение полимерного материала позволяет уйти от создания натяжения мышц, при этом сетка дает возможность укрепить паховую стенку.
Еще один метод, который не так давно появился на «вооружении» медиков, но уже завоевал одобрение специалистов — лапароскопическое удаление паховой грыжи. Его суть в том, что все манипуляции проводятся специалистом через небольшое отверстие в паху. Сама процедура занимает незначительный отрезок времени. При этом восстановительный период минимален.
При проведении операции, с помощью специального видеозонда, хирург имеет возможность наблюдать ход операции и свои манипуляции на экране компьютера, на который и передается видеосигнал от камеры. Само удаление производится при помощи микрохирургического инструмента, нанося организму оперируемого минимальный ущерб.
У данного метода есть свои плюсы и минусы, которые следует учитывать, перед тем как согласится на вмешательство такого характера.
- Небольшой разрез – небольшой шов – небольшой коллоидный рубец.
- Незначительный реабилитационный период.
- Значительно меньше послеоперационных осложнении, по сравнению с полосной операцией.
- Минимальный риск развития хронических болей.
- Короткий срок пребывания в стационаре.
- Лапароскопию должен выполнять опытный специалист высокой квалификации.
- Если хирург не имеет большого опыта проведения такой процедуры, велик риск рецидивов.
- Большее время, затрачиваемое на операцию.
- При позднем вмешательстве, после проведения лапароскопии, высока вероятность повторного выпадения.
Лазерная вапоризация (или иссечение лазером) – инновационная методика лечения, только последние годы получившая свое внедрение в нашей стране, хотя мировой практике она известна еще с 80-х годов прошлого столетия.
Удаление паховой грыжи лазером дает возможность избежать классической операции, позволяя избавить пациента от болевого синдрома. Терапия проходит под местной анестезией.
Начинается процедура с пунктирования иглой, через внутренний канал которой внутрь паховой зоны подается кварцевый световод. Энергия лазера приводит к испарению жидких субстанций, что снижает внутреннее давление, позволяя «выпадение» вернуть на место, а края створок «склеить лазером».
Преимущество данного метода:
- Бескровность.
- Безболезненность в послеоперационном периоде.
- Высокая безопасность.
- Разрешена активность пациента уже через 40 минут после процедуры.
- Высокая эффективность.
- Отсутствие разреза, послеоперационных рубцов и шрамов, что косметически приветствуется.
- Мышечные ткани, при этом, практически не повреждаются.
Паховая грыжа – это патология, которая, в силу особенностей анатомического строения, больше диагностируется у представителей сильной половины человечества. При развитии данного заболевания мужчина может наблюдать проявление опухолевидного выпячивания, которое часто, на короткое время, опускается в мошонку. Такую клиническую картину медики часто именуют пахово – мошоночной грыжей.
На данный момент удаление паховой грыжи у мужчин происходит с минимальными повреждениями. Это дает больному возможность, спустя непродолжительный отрезок времени вернуться к полноценной и привычной жизни. Но такой результат можно получить, только выполняя все требования и рекомендации, которые были даны лечащим доктором.
Продолжительность восстановительного периода у всех пациентов разная, в зависимости от тяжести патологии, выбранной анестезии и метода иссечения.
В силу своего строения, женский организм менее поддается «агрессии» со стороны данной патологии. Но случаи установления рассматриваемого диагноза есть и они не единичны. Особенно большой процент проявлений приходится на послеродовый период, либо связан с возрастными изменениями в женском организме.
Наиболее эффективным и более распространенным лечением данной патологии считается метод хирургического вмешательства. Удаление паховой грыжи у женщин проводится теми – же методиками, которые уже были описаны выше. Но в силу женской физиологии, таким пациенткам доктор дает еще дополнительный ряд рекомендаций. Например, при поступлении в больницу для проведения хирургического лечения, пациенткам желательно иметь средства личной гигиены, так как предоперационный стресс способен спровоцировать более раннее начало менструация.
Если ребенку еще не исполнилось пяти лет и УЗИ не показывает ущемление грыжи, лечение обычно ведется консервативными методами. Суть такой терапии – постоянное ношение специального поддерживающего бандажа. Если ущемление есть – проводится экстренная операция.
После исполнения ребенку пяти лет, он проходит повторное обследование и если проблема не ушла, проводится у детей удаление паховой грыжи.
При отсутствии сопутствующих осложнений, хирургическое лечение исполняется одной из методик, которые вполне эффективно применяются и во взрослой терапии. Выполнять данную операцию у мальчиков несколько сложнее в силу их анатомического строения.
Во многом эффективность и длительность восстановительного периода зависит от вида применяемой анестезии. В случае использования местного наркоза, послеоперационный период будет значительно меньше. И уже спустя несколько часов прооперированный может быть отпущен домой.
При проведении операции под общим наркозом, больному придется задержаться в стационаре на пару дней. Но и в том и в другом случае ему еще требуется не один раз посетить больницу, приходя на перевязки и консультацию доктора.
Если осложнений нет – больной выписывается, в противном случае медикам приходится бороться с возникшей патологией.
Амбулаторным периодом послеоперационного восстановления обычно составляет от семи до десяти дней. В это время преобладает постельный режим и диета. Обязателен мониторинг лечащего врача. Физические нагрузки и упражнения под запретом, но это табу распространяется только на первые несколько дней реабилитации. Впоследствии именно они позволяют быстрее восстановиться и вернуться к нормальной жизни.
Ответить на данный вопрос и просто и сложно одновременно, ведь организм каждого человека так индивидуален. Но квалифицированный специалист, отвечая на вопрос, что можно после удаления паховой грыжи, все же формирует ряд аспектов, которые работают на скорейшее выздоровление любого организма.
- Корректировка рациона питания, как в предоперационный (усиленное питание), так и в послеоперационный период (исключение ряда продуктов, склонных вызывать рассогласование в работе кишечника).
- Физические нагрузки: минимальны в несколько первых дней после операции, с постепенным их наращиванием.
- Комплекс специальных упражнений, которые позволят упрочнить паховые мышцы, повысив их тонус.
- В зависимости от тяжести проведенного оперативного вмешательства и состояния здоровья самого пациента (его анамнеза, наличия в нем заболеваний хронического характера), лечащий врач может подкорректировать рекомендации, расширив дозволенное или, наоборот, наложив табу на некоторые из них.
Преимущественно плановое оперативное вмешательство проходит в утреннее время, а уже к вечеру больной получает первую перевязку и осмотр специалиста. При вечернем осмотре доктор может наблюдать из раны незначительные выделения, что считаются нормой. Повязки меняют ежедневно, и если нет нагноения, то пациент постепенно начинает возвращаться к привычным для его организма нагрузкам.
Реабилитация после удаления паховой грыжи предполагает щадящие нагрузки (не более трех — пяти килограмм) на протяжении двух – трех недель. Пациенту так же может быть выписано ношение специального поддерживающего бандажа (но это на усмотрение врача).
По истечении данного срока физические нагрузки постепенно возрастают. Вот здесь и пригодится бандаж (для подстраховки). На определенном этапе рекомендуется специально разработанный комплекс упражнений, позволяющий укрепить мышцы малого таза и переложить функции бандажа на них.
Расписывается и специальная диета. Подбор продуктов должен «проследить», чтобы в кишечнике не возникло запоров, диареи и метеоризма, вызывающих дискомфорт.
В случае выполнения рекомендаций доктора реабилитация после удаления паховой грыжи будет проходить без осложнений, а сам период восстановления заметно сокращается.
Если встал вопрос о необходимости операции, некоторые пациенты (в основном женщины) интересуются размером рубца, переживая за косметическую сторону вмешательства. Шов после удаления паховой грыжи (его размеры и контурность) напрямую зависит от того метода, который был избран доктором для решения проблемы.
Если это полостная операция, то коллоидный шов может достигать 5 – 8 см, тогда как если лечение велось при помощи лапароскопии или лазера, на кожном покрове со временем останется слегка заметная точка.
Питание в лечении многих заболеваний играет не последнюю роль в восстановлении организма. Перед операцией больному следует набраться сил, поэтому рацион должен быть разноплановым, богатым витаминами и минералами. Питание после удаления паховой грыжи преследует несколько иные цели.
В послеоперационный период, чтобы снизить нагрузку на прооперированную зону, человек должен питаться таким образом, чтобы не возникло никаких проблем с опорожнением. Так как понос, запор, так и вздутие кишечника приводит к повышенному дискомфорту и нагрузкам системы пищеварения, к которой относится и кишечник.
В этот период следует кушать не реже четырех – шести раз в сутки. При этом голодание, как и переедание не приветствуется. Правильное составление рациона даст возможность не допустить в постоперационный период развития осложнений. При этом реабилитация идет много легче.
Одним из основных пищевых элементов восстановительного послеоперационного периода является белок. Поэтому диета после удаления паховой грыжи, в своей основе базируется на:
- Курином мясе.
- Крупах, особенно гречке.
- Рыбе, предпочтение отдается морской.
- Морепродуктах.
- Куриных яйцах.
- Овощи и фрукты, не вызывающие повышенного газоотделения.
- Обезжиренном твороге.
- Молоке пониженной жирности.
- Оливковое масло.
- И другое.
Белок – очень важный «строительный элемент» человеческого организма. Именно он даст силы и возможности для быстрейшего восстановления.
Ряд продуктов необходимо наоборот исключить из рациона такого больного. Под запрет попадают продукты, вызывающие повышенное газообразование, понос или запор:
- Конфеты и шоколад.
- Бобовые.
- Сладкие фрукты и ягоды.
- Капуста (особенно квашенная).
- Кофе и крепкий чай. Можно на время заменить на кофе из цикория.
- Кисломолочные продукты.
- Алкоголь.
- Никотин.
- Следует снизить потребление овощей.
- Копченые блюда.
- Сдоба.
- Газированные напитки.
- Жирная пища.
- Йогурт.
Если придерживаться диеты, которая была рекомендована доктором, можно избежать многих неприятностей послеоперационного периода.
Ряд пациентов озадачивается проблемой, как быть с интимными отношениями? Возможен ли секс после удаления паховой грыжи? Доктор, консультирующий пациента, обычно разъясняет, что занятие сексом в первые дни после пережитой операции нежелательны. Они способны спровоцировать возникновение некоторых паталогических и неприятных последствий:
- Послеоперационная боль может усилиться.
- Способны увеличиться масштабы отечности.
- Секс может способствовать появлению гематомы.
- В еще не затянувшуюся рану может попасть инфекция со всеми вытекающими отсюда последствиями.
- Данный процесс может спровоцировать кровотечение.
- Привести к расхождению швов.
- Если была проведена ненатяжная герниопластика, велика вероятность смещения имплантата.
Если восстановительный период протекает, без каких бы то ни было осложнений, интимные отношения могут быть возобновлены не ранее чем через две недели после оздоровительной процедуры. При появлении хотя бы малейшего осложнения данный период может быть увеличен. Ведь в это время следует не допустить повышенного прессинга на пострадавшую область брюшины, исключив чрезмерное напряжение.
Медицинский бандаж был разработан учеными как средство профилактики появления, и роста грыж, а так же предотвращения (при наличии выпадений) ущемлений. Современные методики избавления человека от этих проблем позволяют обойтись без этого поддерживающего каркаса. Но лучше перестраховаться, применяя его, чем допустить растяжение мышц в паховой зоне. Ведь ношение бандажа позволяет снять часть нагрузки на брюшину, что снижает риск развития осложнений и рецидивов.
Незаменимую службу оказывает бандаж после удаления паховой грыжи и тогда, когда больной начинает постепенно увеличивать физические нагрузки, стараясь вернуться к привычной жизни. Благодаря этому приспособлению удается более равномерно распределить внешнее давление и внутрибрюшное напряжение, которое возникает, как только человек прикладывает усилие для поднятия груза или преодоления сопротивления. Данный факт создает благоприятные условия для скорейшего заживления раны.
Срок, на протяжении которого больной обязан носить бандаж, определяется его лечащим доктором. Этот параметр зависит от ряда факторов: тяжесть и время проведенной операции, размерных параметров выпячивания, содержимого вышедшего капсюля.
Но, как было сказано выше, такие меры не являются обязательными, так как инновационные технологии позволяют оградить пациента от таких негативных последствий. Поэтому вопрос использования бандажа во время реабилитации остается за лечащим врачом.
Взрослые люди привыкли жить в своем ритме с его нагрузками и прессинговыми ситуациями, ребенку так же трудно объяснить, почему он должен лежать или седеть, когда остальные детки носятся по детской площадке? Поэтому вопрос допустимой нагрузки после удаления паховой грыжи стоит достаточно остро. И от того насколько точно выполняются рекомендации специалиста зависит быстрота заживления раны, вероятность рецидивов и осложнений.
Обычно медики рекомендуют прооперированным от паховой грыжи пациентам снизить свою физическую активность (первые дни вообще желательно больше лежать, чем двигаться, но и жесткий постельный режим недопустим). На протяжении месяца после операции допускается подъем не более пяти килограмм, но если боль начинает нарастать, или появилась другая негативная симптоматика, нагрузки снова необходимо исключить и обратиться за консультацией к доктору.
По истечении пары недель физическую активность, если восстановление проходит без осложнений, можно увеличивать. Но с большими нагрузками стоит все же повременить и выдержать в таком режиме около года.
Если пренебречь этими советами специалиста, возможны новые рецидивы заболевания.
После проведения оперативного вмешательства несколько первых суток больному показан покой, но затем постепенно возрастающие и правильно рассчитанные нагрузки должны только ускорить выздоровление. Чтобы помочь больному быстрее восстановиться и снизить риск рецидивов, специалистами был разработан лечебный комплекс. Упражнения после удаления паховой грыжи должны повысить тонус паховых мышц, укрепив их возможности эффективно поддерживать внутренние органы в их естественном положении.
Медики рекомендуют ряд упражнений:
Первых два упражнения исполняются лежа на спине, вытянув руки вдоль своего тела:
- Вытянутые ноги приподнять над полом, выдерживая угол в 45 градусов. Начинаем делать «ножницы», скрещивая ноги и снова их разводя. Стартово выполняют по три – четыре подхода на каждую ногу, постепенно увеличивая амплитуду и количество подходов.
- Поднимаем прямые ноги над полом и выполняем «езду на велосипеде». Начать с пяти подходов.
- Принять положение на четвереньках. Опора производится на локти, носочки и колени. Начинаем без рывков медленно поднимать одну ногу, опираясь на другую. Делаем пять подходов, и меняем ногу.
- Положение — лежа на правом боку, ноги прямые, опора на руки. Начинаем медленно поднимать левую ногу. Пять повторов, после этого меняем ногу.
- Присесть, опершись на правую ногу, левая вытянута вперед, руками лежат на колене. Начинаем производить незначительные покачивания выпрямленной ногой. Поменять опорную ногу.
- Принять упор лежа. Отжимания. Можно облегчить выполнение упражнения, упершись в пол не пальцами ног, а коленями.
- Встать, поставив ноги на ширине плеч. Делаем приседания. Их амплитуда зависит от самочувствия и физических возможностей пациента.
Эти упражнения следует выполнять ежедневно, прислушиваясь к своим ощущениям. Если появилась боль или другой дискомфорт, необходимо прервать занятие. Если все идет хорошо, нагрузку можно постепенно увеличивать.
Если возникло желание добавить ряд других упражнений, это можно сделать только с разрешения врача.
Сегодня у больного достаточно широк выбор медицинских учреждений, которыми он может воспользоваться для избавления от своей проблемы. Все дело в той сумме, которую он может себе позволить потратить. Современные больницы по удалению паховой грыжи готовы предложить своим клиентам не только различные методики купирования проблемы, но и разноплановый сопроводительный сервис.
Если пациент затруднен в средствах, ему придется довериться врачам муниципальной клиники. Но все равно, какой бы бесплатной не слыла наша медицина, придется потратиться как минимум на лекарство.
Для более состоятельных клиентов открыты двери многочисленных частных центров и медицинских клиник.
Так своим респондентам можем предложить клиники как государственного подчинения – это любые государственные медицинские учреждения, на базе которых имеется хирургическое отделение. Другой вопрос, что благодаря проблемам в оснащении, такие больница не всегда готовы предложить пациентам наиболее инновационные методы лечения.
Наиболее оснащены в данном вопросе такие медицинские учреждения:
- Клиническая больница государственного подчинения «Феофания». Адрес: Украина, г. Киев, ул. Академика Заболотного, дом 21.
- ГЗ «Дорожная больница ГП » Одесская железная дорога». Адрес: Украина, г. Одесса, ул. Павла Шклярука, дом 4-а.
- Львовская областная клиническая больница. Адрес: Украина, г. Львов, ул. Черниговская, дом 7.
- Городская клиническая больница им. С.П. Боткина. Адрес: Россия, г. Москва, 2-й Боткинский проезд, дом 5.
- Городская многопрофильная больница № 2. Адрес: Россия, Санкт – Петербург, переулок Учебный, дом 5.
Частные медицинские учреждения. К ним относятся:
- «АНА-КОСМО», располагающаяся по адресу: Украина, г. Киев, ул. Беларусская, дом 11-Б.
- Клиника лазерной косметологии “Эл. Эн.”, имеющая адрес: Украина, Киев, ул. Рогнединская, дом 5/14.
- Институт пластической хирургии «ВВИРТУС». Адрес: Украина, г. Харьков, ул. Чернышевская, дом 30.
- «MedSwiss в Жуковке» Адрес: Россия, Московская область, Одинцовский район, дер. Жуковка, Рублево-Успенское шоссе, дом 123 Б.
- Многопрофильный медицинский холдинг «СМ – Клиника». Адрес: Россия, Санкт – Петербург, проспект Ударников, дом 19.
- Клиника эстетической хирургии и косметологии. Адрес: Россия, Санкт – Петербург, проспект Лиговский, дом 3.
Сегодня интересующую нас операцию могут произвести практически в любом медицинском учреждении, которое имеет хирургическое отделение.
Как было озвучено выше, стоимость удаления паховой грыжи во многом зависит от статуса учреждения, в котором эта операция проводится.
При проведении калькуляции частные клиники включают в цену:
- Непосредственно проведение самой операции, учитывая цену конкретного метода (лапароскопия или, например, натяжная или ненатяжная герниопластика).
- Стоимость наркоза (местный или общий).
- Стоимость имплантата, если он применяется.
- Цена сопроводительных услуг, стоимость суток пребывания в клинике.
Приблизительный ценовой коридор рассматриваемой операции может колебаться от 4500 до 24000 гривен.
Можно озвучить некоторые расценки одной из элитных клиник. Например, внутривенная анестезия, «работающая» до получаса оплачивается в тарифе 1200 гривен, до часа – 1500 гривен; непосредственно удаление грыжи первой категории обойдется в 9000 гривен, второй категории – в 14100 гривен.
Согласитесь, для рядового человека цены впечатляют.
В муниципальной больнице такая операция обойдется несколько дешевле, но на бесплатное ее проведение рассчитывать не приходится.
Любое оперативное вмешательство – это нарушение целостности тканей. И насколько оно эффективно во многом зависит от опыта хирурга и самого пациента. Сегодня операция по удалению паховой грыжи, благодаря инновационным методам, позволяет максимально эффективно избавить больного от проблемы, сведя риск рецидивов и осложнений к минимуму. Но при возникновении нежелательного дискомфорта не следует искать совета у родных или на страницах форума. Более надежными будут ответы и рекомендации квалифицированного врача при обращении к нему за консультацией. Если встал вопрос, о необходимости операции, раздумывать нечего, следует соглашаться, но с одной оговоркой. Желательно выбрать клинику (иди врача) с хорошей репутацией и большим опытом проведения таких операций. И не забудьте о своем позитивном настрое. И тогда положительный результат операции Вам гарантирован!
источник