Операция на грыже позвоночника представляет собой сложный процесс. Успешного результата можно достичь посредством прокола пораженной зоны. В большинстве случаев при незначительных повреждениях межпозвоночных дисков помогает консервативное лечение.
Но в некоторых случаях состояние больного стабилизировать не удается. Боли при этом носят интенсивный характер, при этом не уходят даже после назначения сильных анальгетиков.
При таком раскладе идеальный и единственный вариант — это хирургическое вмешательство на предмет удаления межпозвоночной грыжи через прокол.
На сегодняшний день существует четыре способа проведения хирургических операций для приведения спины в нормальное состояние.
Микродискэктомия является наиболее популярным оперативным вмешательством для удаления грыжи проколом. Пациенту дают общий наркоз. В месте поврежденного диска делается небольшой надрез (не более трех-четырех сантиметров).
Врач производит все манипуляции при помощи микроскопа, который вводится непосредственно в тело больного. Выпавшую грыжу при этом аккуратно вставляют на место, «латая» поврежденный участок искусственным титановым имплантатом.
Если не было ущемления грыжи и сдавливания нервных окончаний, то врачи обходятся дискэктомией. В остальных случаях, при наличии сильных болей и опасности навредить спинному мозгу, предпочтение отдается микродискэктомии.
Преимуществами данного метода являются отсутствие давления в месте поражения диска, болей и осложнений в будущем. Процесс восстановления занимает от трех недель до одного месяца;
Данную терапию применяют в тех случаях, когда выпячивание незначительно в размере. Операция по удалению межпозвоночной грыжи производится проколом.
Отличие от предыдущей операции состоит в том, что на выступающую часть диска наводится лазерный луч очень высокой температуры. Такая процедура возможна, как путем воздействия на саму зону поражения, так и на ядро межпозвоночного диска.
Последняя процедура состоит в том, что из грыжевого мешка происходит испарение жидкости, в результате которого снижается давление внутри ядра и сам мешок значительно уменьшается в размерах, после чего легко возвращается к первоначальному здоровому состоянию.
Примечательно, что после таких операций практически не бывает никаких осложнений. Из преимуществ следует выделить отсутствие шрамов, а также стабильное восстановление.
Но у этого метода есть и недостатки, среди которых возможность повторного проведения хирургического вмешательства из-за малой мощности лазера. Восстановление длится не менее четырех недель.
Также после лазеротерапии запрещены физические нагрузки, включая плавание и ЛФК, поскольку возможны повторные грыжи. Для больного не будет плюсом использование местного наркоза;
Данная процедура проводится в месте поражения при помощи дискоскопа. Для лечения делается прокол не более одного сантиметра. В дальнейшем в него вводится вышеуказанный аппарат.
В эндоскоп, снабженный высокоточной оптикой, врач отлично видит всё происходящее в организме на мониторе в режиме реального времени.
При таком методе возможно применение как хирургических ножниц, так и лазерного луча, имеющего сравнительно небольшую мощность.
Маленькая длина разреза позволяет свести к минимуму возможные негативные последствия. Уже спустя пару суток, большинство больных выписываются из клиники, и могут самостоятельно двигаться;
Удаление грыжи поясничного отдела позвоночника через прокол осуществляется методом нуклеопластики. В его основе лежит пункционная операция, проводимая под местным наркозом.
Прокол осуществляется иглой, которую контролируют врачи, глядя на экран монитора. Холодная плазма вводится в ядро или окологрыжевую ткань, которая после специальной обработки расслабляется и легко поддается вталкиванию внутрь диска.
При гидропластике в тело пациента также вводится игла, и во время операции поврежденная часть вымывается достаточно сильным потоком физраствора.
Само выпячивание отсасывается, а на поврежденное место накладывается латка в случае необходимости. Инновационные методы используются только при вновь появившихся образованиях. При повторных и очень старых грыжах хирурги избегают применения нуклео- и гидропластики.
После хирургического вмешательства, так же как и во всех случаях проведения подобных операций, стоит избегать сильных физических нагрузок. В дальнейшем врач назначит лечебную гимнастику.
Можно также заниматься плаванием и укреплять мышечные ткани в тренажерных залах. Всё должно происходить под строгим врачебным контролем.
Как правило, осложнений после операций по удалению грыжи поясничного отдела позвоночника проколом не бывает. Подобные манипуляции отработаны до автоматизма, поэтому переживать не стоит. Процесс выздоровления будет длительным.
В редких случаях появляется грыжа после лапароскопии в области прокола. Причины такого явления следующие: при лапароскопии производятся щадящие манипуляции, в ходе которых через небольшой прокол больному вводится миниатюрная камера на конце зонда, и хирург совершает необходимые действия хирургическими инструментами.
В месте надреза создается небольшое давление, которое может привести к определенным осложнениям. На сегодняшний день лапароскопия является одной из самых эффективных методик в лечении грыжи позвоночника проколом, поскольку после нее не остается разрезов, отсутствуют послеоперационные боли.
Через два дня пациента отпускают домой и период реабилитации составляет не более десяти-четырнадцати дней. Таким образом, метод является действенным, но в редких случаях прокол грыжи чреват осложнениями, одним из которых является повторное выпячивание диска.
Подборка моих материалов по здоровью позвоночника и суставов:
Дополнительно рекомендую эти материалы и оборудование здоровья и тренировок:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
источник
Удаление пупочной грыжи лапароскопией считается эффективным методом устранения патологии. К основным преимуществом этого вида хирургического вмешательства относят низкий риск осложнений и рецидивов, а также короткий восстановительный период. Во время операции не производится больших разрезов, а делается несколько проколов. Из-за малого травматизма тканей в период восстановления не возникает сильных болевых ощущений.
Удаление пупочной грыжи лапароскопией считается эффективным методом устранения патологии.
Хирургическое вмешательство является единственным способом лечения пупочных грыж у взрослых и детей старше 5 лет. Плановая операция необходима при неосложненной грыже, т. к. со временем выпячивание и отверстие в брюшной стенке будут увеличиваться. Из-за этого может произойти смещение внутренних органов. К лапароскопии прибегают при небольшом выпячивании, которое легко вправляется в положении лежа.
При ущемленной грыже этот вид хирургического вмешательства используют, если с момента зажимания органа прошло не более 3 часов. Лапароскопия производится при отсутствии интоксикации и воспаления брюшины.
Перед удалением грыжи нужно пройти обследование.
Пациенту необходимо сдать анализ крови (общий, биохимический, коагулограмма) и мочи. Перед лапароскопией делается электрокардиограмма и флюорография.
Специалисты рекомендуют перестать употреблять алкоголь за 2 недели до операции. В это же время нужно начать принимать витамины.
За несколько дней до удаления грыжи пациентам назначается диета. Из рациона нужно будет исключить жирное мясо, бобовые, черный хлеб. Фрукты и овощи разрешается есть без кожуры. За 8 часов до хирургического вмешательства запрещается есть и пить. Перед операцией нужно сделать клизму и опорожнить мочевой пузырь.
Перед операцией нужно сделать клизму и опорожнить мочевой пузырь.
Лапароскопическая (эндоскопическая) герниопластика проводится внутри брюшной полости под общим наркозом. Хирург делает 3 прокола, размер которых составляет от 5 до 15 мм. Затем в брюшную полость для улучшения обзора запускают углекислый газ. В проколы вставляют лапароскоп с видеокамерой, выводящей изображение на монитор, и другие инструменты.
На первом этапе операции врач рассекает грыжевый мешок и осматривает выпячивание. Затем при отсутствии осложнений выпадающий орган вправляют в брюшную полость. После этого утягивают и отсекают ткани, формирующие мешок.
На следующем этапе операции укрепляется отверстие, через которое выпячивались внутренние органы (грыжевые ворота).
При операции у детей сшивается пупочное кольцо. У взрослых производится пластика дефекта с применением эндопротеза в форме сетки.
Благодаря использованию импланта снижается возможность вторичного появления пупочной грыжи. Сетку фиксируют к передней брюшной стенке. С течением времени она затягивается соединительной тканью и имевшееся грыжевое отверстие ликвидируется. Завершается операция наложением швов на места проколов.
При небольших грыжах пациента оставляют в стационаре на 1-3 суток. Все это время он находится под наблюдением врача. Вставать с кровати и аккуратно двигаться можно уже в день проведения лапароскопии. В первые несколько суток возможно возникновение дискомфорта и болей в области проколов. Это считается нормой.
При небольших грыжах пациента оставляют в стационаре на 1-3 суток.
Важной частью реабилитации являются:
- Питание. Принимать пищу разрешается на следующий день после удаления грыжи. Блюда должны быть жидкими или полужидкими (нежирные супы, пюре, разваренные каши). В первые 2-3 недели пациенту нужно придерживаться диеты, исключив из рациона продукты, способствующие газообразованию, вздутию и запорам. Под запрет попадают: сдобная выпечка, жирное мясо, газировка, бобовые. Разрешается есть продукты, улучшающие перистальтику кишечника, — тушеные овощи, фрукты, каши.
- Фиксация поврежденных тканей в местах проколов. После операции специалисты рекомендуют носить бандаж, чтобы исключить риск расхождения мышц. В нем ходят до тех пор, пока не восстановится поврежденная ткань. Бандаж снимают во время отдыха и на ночь.
- Физическая нагрузка. После удаления грыжи нельзя поднимать предметы, которые весят более 3-5 кг. Лечебная физкультура назначается после образования в местах проколов рубцов. С ее помощью удастся ускорить заживление тканей. Комплекс упражнений подбирается врачом.
После удаления грыжи нельзя поднимать предметы, которые весят более 3-5 кг.
В реабилитационный период стоит отказаться от силовых и аэробных нагрузок, т. к. из-за увеличения внутреннего брюшного давления могут разойтись швы. Вернуться к тренировкам можно только после того, как сетчатый имплант прирастет к тканям. На это уходит от 2 до 6 месяцев. Перед возобновлением тренировок следует проконсультироваться с врачом.
После операции нужно поддерживать свою форму. Набор веса может привести к проблемам со швами.
При лапароскопии и после операции риск осложнений минимален.
Однако полностью исключить вероятность возникновения проблем со здоровьем из-за хирургического вмешательства нельзя. К возможным осложнениям относят:
- Нагноение и воспаление проколов. При наличии инфекции назначаются антибиотики.
- Отек. Чаще всего возникает при использовании эндопротеза. Таким образом организм реагирует на имплант. Дополнительное лечение в случае появления отека не требуется. Это осложнение проходит самостоятельно через несколько недель. При появлении отека нужно будет сделать УЗИ, чтобы исключить возникновение еще одной грыжи.
- Невралгия. Проявляется потерей чувствительности и жжением в области хирургического вмешательства. Проходит самостоятельно через полгода.
- Кровоизлияние в области хирургического вмешательства. Это осложнение также проходит самостоятельно. При обширных кровоизлияниях пораженную область вскрывают.
Лапароскопия пупочной грыжи имеет ряд противопоказаний. Операцию не делают детям до 5 лет, т. к. до этого возраста пупочная грыжа может закрыться самостоятельно из-за укрепления мышц. Противопоказаниями к хирургическому вмешательству также являются:
- Патологии сердечно-сосудистой системы.
- Слишком большой размер грыжи.
- Ожирение.
- Беременность.
- Онкология.
- Обострение хронических заболеваний.
Анна, 31 год, Барнаул: «Пупочная грыжа появилась у меня из-за беременности. Удалять ее не хотела, т. к. неприятных ощущений не было, но врач убедил. Согласилась оперироваться, чтобы избежать осложнений. Грыжу удаляли лапароскопическим методом. В моем случае хирургу пришлось сделать 5 проколов. Грыжевое отверстие закрыли специальной сеткой. На всю операцию ушло меньше часа.
После лапароскопии меня оставили в стационаре на 3 дня. Кололи анальгетики, т.к. болело место установки импланта. На полное восстановление у меня ушло 2 месяца. Особых проблем после операции не было. Шрамы за год стали практически не видны».
Елена, 27 лет, Москва: «Удаляла пупочную грыжу в платной клинике. Стоимость операции составила около 50 тыс. рублей. В нее вошли: удаление грыжи, установка французского импланта и пребывание в стационаре. Уже через несколько часов после лапароскопии я смогла встать и пройтись по палате. Чувствовала себя хорошо. Болевые ощущения возникали, но были терпимыми. В клинике пробыла 1 день. С момента операции прошло 2 месяца. Чувствую себя отлично».
источник
Показание к операции при паховой грыже – это наличие самой грыжи. Только хирургическое лечение может избавить пациента от недуга. Даже не надейтесь, что «пройдет само» – оттягивание обращения к хирургу только увеличит риск ущемления.
Операция при паховой грыже – одна из наиболее отработанных в общей хирургии, ее в состоянии провести любой интерн (выпускник мед. ВУЗа, который только начал работать по специальности). Обычно пациенты хорошо переносят вмешательство, осложнения возникают редко.
В типичных случаях операция дает полное пожизненное излечение. Правда у человека два паховых канала, и удаление выпячивания с одной стороны паха совсем не гарантирует от ее появления с другой.
Показание к данной операции по удалению – это присутствие самой грыжи, никаких других условий не требуется.
Если выпячивание хорошо вправляется и не имеет признаков воспаления, то хирургическое вмешательство выполняют в плановом порядке. Перед процедурой проводят определенную медицинскую подготовку пациента для профилактики возможных осложнений, которая занимает до нескольких недель.
Если же произошло ущемление или возникла кишечная непроходимость, то хирургическое вмешательство проводят по экстренным показаниям: немедленно после установления диагноза.
Противопоказания к плановой операции по удалению паховой грыжи такие же, как и к любым другим хирургическим вмешательствам:
- лихорадка любого происхождения;
- острые инфекционные процессы либо обострение хронических;
- выраженная почечная, сердечная, дыхательная или печеночная недостаточность;
- беременность;
- декомпенсированный сахарный диабет;
- преклонный возраст;
- нарушения в системе свертывания крови;
- острый период инфаркта либо инсульта.
Экстренная операция при выпячивании в паху противопоказаний не имеет, однако и риск возможных осложнений вырастает на порядок.
Во времена СССР плановые хирургические вмешательства при данной патологии проводили под местной анестезией в 80% случаев. Сегодня все чаще используют общее обезболивание – наркоз. Да и безопасность наркоза в наши дни возросла в разы.
Экстренную операцию почти всегда проводят под общей анестезией.
При открытых операциях на паховой грыже делают кожный разрез значительных размеров. После послойного рассечения тканей хирург выделяет и иссекает грыжевой мешок. Затем он проводит пластику задней стенки пахового канала для ликвидации причины появления грыжи.
По способу пластики пахового канала операции делят на 2 большие группы:
(если таблица видна не полностью – листайте ее вправо)
Укрепление задней стенки производят собственными тканями организма. Вариантов существует много, но описывать их не имеет смысла, т. к. без медицинского образования разобраться в них невозможно. Перечислю лишь названия наиболее популярных в России: операция по Шоулдеру, по Бассини, по Холстеду, по Постемпски.
Заднюю стенку укрепляют при помощи искусственных материалов. Как правило, это полипропиленовая сетка, которую пришивают к собственным тканям пахового канала.
Операции при осложненных грыжах (при ущемлении, кишечной непроходимости, воспалении грыжевого мешка и др.) в большинстве случаев проводят открытым способом.
Полипропиленовые сетки для укрепления пахового канала
Суть эндоскопической операции состоит в закрытии входа в паховый канал изнутри искусственным трансплантатом (обычно это та же полипропиленовая сетка).
Через проколы в брюшной стенке в полость живота врач вводит оптический прибор и 2 (реже 3 и более) манипулятора, при помощи которых грыжу вправляют, а к брюшной стенке изнутри пришивают синтетическую сетку.
Удаление паховой грыжи любым способом имеет свои плюсы и минусы.
(если таблица видна не полностью – листайте ее вправо)
- Простота исполнения,
- отработанность техники,
- можно проводить под местной анестезией,
- самая низкая цена (от 25 до 57 тыс. руб.).
- Самая высокая частота рецидивов,
- длительный период восстановления,
- неприемлемы у стариков в большинстве случаев,
- нельзя лечить рецидивные грыжи и грыжи больших размеров.
- Можно лечить грыжи любых размеров;
- самая низкая частота рецидивов, особенно у пожилых;
- меньше период реабилитации.
- Минимальная операционная травма,
- самый короткий период реабилитации,
- наилучший косметический эффект (отсутствие грубых шрамов),
- возможность одновременно вылечить грыжу с обеих сторон.
- Требуется специальное оборудование и высокая квалификация хирурга,
- необходим наркоз,
- самая высокая стоимость (около 90 тыс. руб.).
По отзывам пациентов, лучше всего переносится эндоскопическая операция при паховой грыже. Причины понятны: меньше болевой синдром в раннем послеоперационном периоде, самая низкая продолжительность госпитализации, короткий период реабилитации.
После грыжесечения плотный рубец формируется примерно в течение 6 месяцев – именно столько продолжается период реабилитации после хирургического вмешательства при паховой грыже.
Продолжительность госпитализации при открытых методиках составляет около недели, при эндоскопических – 1–2 дня.
Сразу после операции пациент по удалению выпячивания может чувствовать боль в области пахового канала – тогда ему назначают обезболивающие. У одних пациентов этот период составляет 2–3 дня, у других может продолжаться несколько недель.
Постельный режим в раннем послеоперационном периоде не требуется.
После снятия швов пациенту рекомендуется не поднимать вес более 5 кг и не допускать запоров.
После открытых методик пациент может приступить к труду через 1–1,5 мес., после эндоскопической операции этот период составляет 2–3 недели.
Да, возможно. Оно заключается в ношении специального бандажа, который препятствует вхождению органов брюшной полости в расширенное паховое кольцо. Обычно такую терапию применяют в период подготовки к операции, или когда операция по удалению паховой грыжи невозможна по каким-либо причинам (преклонный возраст, выраженная сердечная или дыхательная недостаточность, истощение).
источник

Она образовывается либо в различных отделах позвоночника (грудном, поясничном, шейном), либо в брюшной полости. Если это не врождённая патология, то её появление чаще всего связано с чрезмерными нагрузками на ту или иную область.
В случае благоприятного течения болезни нарушается только функциональность органов, а вышедший орган остается неповреждённым. При этом выраженные симптомы могут отсутствовать достаточно длительный период, а при обострении может потребоваться экстренное хирургическое вмешательство.
«Важно! О наличии грыжи можно узнать только в том случае, если появится реакция органа, который изменил анатомическое положение. По этой причине в большинстве случаев заболевание проходит бессимптомно».
Грыжа имеет следующие составляющие:
- Ворота. Это дефект в мышечной стенке, через который при определённых условиях орган способен выйти за свои пределы. В брюшной полости это от рождения ослабленные места (выход семенного или пупочного канатика), в позвоночнике – выходы нервных волокон или сосуды. Приобретённые ворота появляются в результате травмы или ранее проведённой операции.
- Грыжевой мешок. Это мягкие и эластичные ткани организма, которые выходят через грыжевые ворота, и образующие полость.
- Содержимое. Это орган (его часть), которая находится внутри грыжевого мешка.
При грыже живота – это петли кишечника, отдел толстого кишечника, брыжейка. В редких случаях – селезёнка, яичник, мочевой пузырь или маточные трубы.
При позвоночной – это жидкость и ткань пульпозного ядра, выпавшие через повреждённую хрящевую оболочку и трещины диска, защемляющие нервы или спинномозговые каналы.
Грыжа живота имеет несколько разновидностей: паховая, пупочная, бедренная и белой линии. При внимательном отношении к своему здоровью, она может диагностироваться пациентом самостоятельно, поскольку выпуклость ощущается в положении стоя или сидя, и исчезает в положении лёжа.
Межпозвоночную грыжу диагностировать может только врач, проведя ряд исследований – МРТ, КТ, рентгенографию и т.п.
Операция сложная и назначается только в том случае, если неэффективны основные способы медикаментозного лечения. Показаниями к её назначению являются угроза утратить способность двигаться и возможный паралич конечностей, в некоторых случаях – нарушение выделительных функций органов малого таза.
Хирург подбирает наиболее щадящий и эффективный способ с учётом расположения грыжи и её величины. На сегодня применяют 6 различных видов операций на позвоночник, при проведении которых применяются различные методики. Открытые операции проходят под общей анестезией, для остальных видов достаточно введения обезболивающего.
В зависимости от сложности и вида операции, квалификации и опытности хирурга может продолжаться от 30 минут до 2-х часов.
За несколько дней до назначенной даты врач назначает необходимые клинические анализы:
- общий анализ крови;
- анализ на содержание сахара в крови;
- ЭКГ;
- результаты МРТ, КТ или рентгенографии (в каждом конкретном случае свои требования).
За день до операции проводится беседа с анестезиологом для подбора обезболивающего или средства анестезии, не вызывающего аллергической реакции у пациента. Затем разъясняется суть и план вмешательства, проводится тщательный осмотр хирургом, который будет оперировать.
Если назначена открытая операция (дисэктомия или ламинэктомия), за 7-8 часов до её проведения пациент должен отказаться от употребления пищи и жидкости.

Суть операции заключается в том, что межпозвоночный диск удаляется через открытый разрез.
К недостаткам дискэктомии можно отнести высокий риск внесения инфекции, кровотечения и других осложнений, необходимость в перевязках и длительный период восстановления. Пациент около недели находится в стационаре под наблюдением.
Положительная сторона: после дискэктомии повторное появление грыжи бывает крайне редко.
Операция проводится при помощи спинального эндоскопа, которым корректируется грыжа. Это малоивазивный способ, который возможен далеко не во всех случаях выпячивания.
Недостатки: высокий риск рецидива, длительные головные боли после анестезии, высокая стоимость процедуры.
Положительная сторона: практически не травмируются мышцы и связки, низкая вероятность кровотечения.

Недостатки: есть риск рецидива вследствие образования развития рубцово-спаечного эпидурита, для чего потребуется дополнительное лечение и в случае осложнений ещё одна операция.
Положительная сторона: наиболее щадящий метод для организма.
Как и дискэктомия, это открытая форма операции. Удаляется не весь межпозвоночный диск, а лишь его часть.
Недостатки: высокий риск инфицирования, кровотечения и появления других осложнений, необходимость в перевязках и длительный период восстановления, нахождение в стационаре в течение недели.
Положительная сторона: достаточно быстро происходит восстановление повреждённых тканей.

Недостатки: может проводиться только в том случае, если величина выпячивания не более 7 мм.
Положительная сторона: быстрое избавление пациента от боли, протекает практически без осложнений.
Современный способ удаления межпозвонковой грыжи. Может использоваться при проведении полноценной операции, или как дополнительный метод реконструкции диска при радикальном удалении образования.
Положительная сторона: малотравматично, протекает практически без осложнений.
Большинство пациентов в послеоперационный период рассчитывают на быстрое возвращение к полноценной жизни. Для полного восстановления потребуется как минимум около полугода, в некоторых случаях этот срок может быть значительно больше. Это зависит от многих составляющих: способа операции, размера грыжи и её локации, общего состояния организма, соблюдения рекомендаций врача, выполнения всех предписаний.
Первая неделя после хирургического вмешательства проходит под контролем врача, который контролирует все изменения и ощущения, появляющиеся в месте проведения операции. Назначается медикаментозное лечение и терапевтическая поддержка. Полностью исключаются физические нагрузки.
«Важно! После операции пациенту рекомендуется ношение поддерживающего корсета в течение одного месяца. Его надевают в дневное время, а перед сном обязательно снимают».
Через 2 недели, если не появляются осложнения, специалисты корректируют лечение; начинается постепенное введение небольших физических нагрузок. Назначаются упражнения лечебной физкультуры.
При грыже живота любого типа назначается плановая операция. Безоперационное лечение в этом случае исключено, поскольку медикаментозным способом невозможно закрыть ворота грыжи и устранить дефект брюшной стенки. Срочное оперативное вмешательство проводится в том случае, если есть ущемление грыжи и высокая вероятность перитонита. Операция по удалению грыжи живота проводится либо открытым методом – через небольшой разрез, либо лапароскопическим – когда через несколько небольших отверстий в полость живота вводится специальное оборудование, при помощи которого проводятся все необходимые манипуляции под видеоконтролем.

Недостатки: Косметический дефект в виде широкого шрама, длительный восстановительный процесс; ограничение физических нагрузок в течение полугода и более. Высокий риск рецидива или развитие грыжи, поскольку шов, оставшийся в результате операции, может превратиться в грыжевые ворота
Положительная сторона: Метод применяется только в случае, если размер грыжи не превышает 3 см.
При этом методе пациенту делается несколько разрезов небольшого размера, через которые в полость вводится лапароскоп – специальный инструмент, при помощи которого хирург может следить за проводимыми манипуляциями на мониторе. Процесс удаления проводится мини-инструментами.
Недостатки: Высокая стоимость операции.
Положительная сторона: Отслеживается точность манипуляций врача, короткий реабилитационный период, нет послеоперационного косметического дефекта.

Недостатки: успех операции зависит от правильно выбранной тактики и мастерства хирурга.
Положительная сторона: после операции практически исключены рецидивы.
За несколько дней до начала операции врач назначает сдать все необходимые анализы:
- ЭКГ;
- общий анализ крови;
- анализ крови на содержание сахара;
- анализ крови на резус-фактор;
- анализ крови на протромбиновый индекс;
- биохимический анализ крови;
- анализ крови на гепатит В

За 7-8 часов до проведения операции пациент должен прекратить приём пищи и пить воду. Накануне вечером рекомендуется сделать очистительную клизму.
Все виды операций, как у взрослых и у детей проводятся под общим наркозом. В исключительных случаях взрослым показано местное обезболивание. Среднее время составляет от 35 до 40 минут, минимум – около 15 минут. Во многом это зависит от величины грыжи, её положения, запущенности и возможных осложнений. Лапароскопический метод всегда занимает значительно меньше времени, чем открытый.
«Важно! В случае ущемления грыжи и перехода в стадию перитонита операция может длиться до нескольких часов».
В зависимости от типа операции пациент максимум через неделю выписывается домой. В местах, где проводились манипуляции, у него возникает дискомфорт. Обычно возникают проблемы с ходьбой по ступенькам, подъёмом и приседаниями, неосторожными движениями.
Полностью исключаются физические нагрузки и рекомендовано соблюдение диеты, при соблюдении которой у больного не будет создаваться давление на кишечник в определённых местах. Исключаются продукты, вызывающие вздутие и метеоризм, рекомендуется дробное питание. Если выполнять все предписания врача, реабилитационный период может длиться 1-2 недели. Если допускаются нарушения рекомендаций, возможно проявление остаточных симптомов на более длительный срок.
Резюмируя хочется отметить что грыжа, если она не является врождённым эффектом, проявляется вследствие недостаточного внимания к собственному здоровью. Следите за физическими нагрузками, ведите правильный образ жизни, и вопрос грыжи останется для вас на уровне информации. Ведь нет ничего важнее, чем собственное здоровье.
источник
Операция по удалению грыжи позвоночника необходима только в некоторых случаях, поводом для которых являются развитие нарушений со стороны нервной системы, сильные болевые ощущения и отсутствие эффективности от проведения консервативного лечения. Экстренная операция показана только при наличии компрессии нервных окончаний.
Обычно операция по удалению грыжи позвоночника проводилась при помощи использования метода ламинэктомии, но с появлением хирургического микроскопа самым эффективным методом стало интраламинарное микрохирургическое удаление. Преимущества микродискэктомии:
- Устранение давления на пораженный позвоночный диск.
- Отсутствие повреждений костных и мышечных тканей.
- Отсутствие осложнений.
- Полное снятие болевого синдрома.
Реабилитация после удаления грыжи при помощи микрохирургии проходит в стационаре. Больному назначаются обезболивающие препараты и антибиотики, рекомендуется хождение, для придания позвоночнику мобильности. В нормальное состояние пациент возвращается только через 3-4 недели.
Удаление грыжи позвоночника лазером представляет собой операцию, при которой через прокол вводится игла – лазерный световод. По отверстию в игле в область пораженного диска поступает дозированная энергия, которая выпаривает образовавшуюся жидкость. Через иглу пар выводится из области пораженного диска, благодаря чему снижается давление внутри него.
Лазерное удаление обладает особыми преимуществами:
- Отсутствие шрамов на коже и нервных структурах;
- Развитие нестабильности в области позвоночно-двигательного сегмента сводится к минимуму;
- Возможно многократное применение при возникновении болезни в других двигательных сегментах позвоночника.
Данный метод также имеет и недостаток, который состоит в его не радикальности, что обусловлено уменьшением объема диска в незначительной степени. Это требует повторного проведения операции. Также использование местной анестезии может доставлять пациенту значительный дискомфорт. Восстановление после удаления грыжи диска лазером продолжается на протяжении месяца. В первые две недели прописываются противовоспалительные нестероидные лекарственные средства (мовалис, целебрекс, нимесил), и рекомендуется проведение магнитной или лазерное терапии. Плавание, бег и гимнастика после удаления грыжи при помощи лазера противопоказана, так как в этом случае любые физические нагрузки могут привести к рецидиву заболевания.
Эндоскопическое удаление грыжи позвоночника представляет собой самый новый и наиболее востребованный метод решения данной проблемы при помощи хирургического вмешательства. Проводится процедура при помощи спинального 6 мм эндоскопа, через рабочий канал которого проводится в необходимую структуру организма оптический канал и микроэндоскопический инструмент. Обезболивание допускается общее и местное, несмотря на отсутствие разрезов.
Боли и хруст в спине и суставах со временем могут привести к страшным последствиям — локальное или полное ограничение движений в суставе и позвоночнике вплоть до инвалидности. Люди, наученные горьким опытом, чтобы вылечить суставы пользуются натуральным средством, которое рекомендует ортопед Бубновский. Читать подробнее»
В ходе проведения операции делается прокол, диаметр которого составляет не более 7 мм, через него проводится трубка, соединенная с микроскопическими инструментами, последовательно удаляющие выпавший грыжевой фрагмент.
Преимущества эндоскопической методики:
- Отсутствие прямого контакта нервных окончаний с воздушной средой.
- Отсутствие кровотечения.
- Высокий уровень косметического результата.
- Отсутствие перидуральных рубцов вокруг нервных окончаний и на коже.
- Полное сохранение паравертебральных длинных мышц позвоночника.
Осложнения после удаления грыжи позвоночника таким способом, при сохранении врачебных рекомендаций отсутствуют практически полностью. Возможно появление небольших гематом в области введения эндоскопа, которые проходят самостоятельно через некоторое время. Эффективность современной методики доходит до 97%, что является отличным результатом в борьбе с грыжей позвоночника.
Спустя два часа после проведения операции пациент может ходить, и выписывается домой уже на следующий день. Уже через две недели снимается внешний шов и человек может жить обыденной жизнью, не подвергая себя чрезмерным нагрузкам и физической активности. Занятия спортом возможны только через месяц после эндоскопического удаления грыжи позвоночника.
Вы когда-нибудь испытывали постоянные боли в спине и суставах? Судя по тому, что вы читаете эту статью — с остеохондрозом, артрозом и артритом вы уже знакомы лично. Наверняка Вы перепробовали кучу лекарств, кремов, мазей, уколов, врачей и, судя по всему — ничего из вышеперечисленного вам так и не помогло. И этому есть объяснение: фармацевтам просто не выгодно продавать работающее средство, так как они лишатся клиентов! Тем не менее китайская медицина тысячелетиями знает рецепт избавления от данных заболеваний, и он прост и понятен. Читать подробнее»
Безоперационное удаление грыжи позвоночника в настоящее время практикуется куда больше, чем хирургическое. Врачи, освоившие мануальные практики, «предводители» лечебной гимнастики и массажисты предлагают неоперативные методики воздействия на позвоночную грыжу. Конечно, полное устранение данного недуга без «скальпеля» невозможно, но устранение воспалительного процесса, болевых ощущений и укрепление мышечного корсета приходится, как нельзя, кстати, при легких стадиях заболевания.
Показания к назначению безоперационного лечения:
- Неосложненная стадия заболевания;
- Наличие сковывающих болей;
- Невозможность проведения хирургического и малоинвазивного лечения.
Подобная систематическая терапия необходима при отсутствии некоторых показаний к операции, что помогло многим больным избежать хирургического вмешательства, или же оттянуть его на довольно длительный период. Восстановление после удаления грыжи также возможно при помощи альтернативных методик воздействия на прооперированную область. Но проводится не во всех случаях, и только после рекомендации специалиста.
Несмотря на все достоинства проведения малоинвазивного и хирургического вмешательства, данные способы имеют и характерные недостатки, которые влекут за собой отдаленные последствия в виде разрушения ядра позвоночного диска. Происходит декомпрессия диска, вместо желаемой реабилитации.
В процессе данного разрушения уменьшается расстояние между позвонками, что нарушает функционирование связочно-суставного аппарата в данной области, которое может привести к дестабилизации позвоночника. Вертебрологи держат под пристальным вниманием подобные последствия и улучшают эффективность современных методик. Процент необходимости в проведении хирургического или малоинвазивного вмешательства очень мал, в основном при грыже позвоночника пациенты обходятся альтернативными методами лечения, главное — не запускать заболевание, чтобы оно не перешло в прогрессирующую стадию.
Мы все знаем, что такое боль и дискомфорт. Артрозы, артриты, остеохондроз и боли в спине серьезно портят жизнь, ограничивая в обычных действиях — невозможно поднять руку, ступить на ногу, подняться с постели.
Особенно сильно эти проблемы начинают проявлять себя после 45 лет. Когда один на один перед физической немощью, наступает паника и адски неприятно. Но этого не нужно бояться — нужно действовать! Каким средством нужно пользоваться и почему — рассказывает ведущий врач-ортопед Сергей Бубновский. Читать далее >>>
источник
Как устраняется пупочная грыжа после операции? На этот вопрос, как и многий другой, ответит врач. Грыжа в области пупка — это одно из состояний, при котором внутренние органы (такие как кишечник) выступают за границы передней брюшной стенки через отверстие, локализующееся в районе пупка. Проявляется заболевание в виде выпячивания в области пупка, которое может увеличиваться или, напротив, становиться менее заметным при принятии горизонтального положения. Иногда образование может занимать большую площадь.
Лечит этот сложное заболевание хирург, и обращаться к нему надо сразу же, как только появились неприятные ощущения. К симптомам пупочной грыжи можно отнести следующие явления:
- боли в области живота при кашле или физических нагрузках;
- присутствие тошноты;
- расширенное пупочное кольцо.
Диагностировать пупочную грыжу можно несколькими способами:
- Пройти обследование у узкого специалиста.
- Сделать рентген желудка и двенадцатиперстной кишки.
- Сделать УЗИ.
- Пройти процедуру гастроскопии.
- Сделать такую процедуру, как герниография — рентгенологический метод, заключающийся во введении в брюшную полость особого контрастного вещества, которое позволяет исследовать грыжу.
Пупочные грыжи могут быть двух видов: врожденная и приобретенная. Врожденную можно обнаружить сразу же после рождения ребенка. В области пупка, где была пуповина, имеется шаровидное выпячивание с широким основанием, переходящее в пупочный канатик. Если младенец сильно кричит, грыжевое выпячивание увеличивается. Насколько разными могут быть врожденные или приобретенные грыжи, можно посмотреть на видео, которое демонстрируют пациентам в медицинском учреждении. Как лечить пупочную грыжу? Обычно лечение грыжи хирургическим путем до пятилетнего возраста не проводится. Ее пытаются устранить при помощи массажа и лечебной физкультуры. Если ничего не помогает и пупок не уменьшается, приходится прибегнуть к оперативному вмешательству на грыжу.
Удаление пупочной грыжи у взрослых проходит только оперативным методом, лечение назначается сразу, причем строго в условиях стационара.
Традиционный вид пластики (метод Сапежко и Мейо) имеет некоторые недостатки:
- период восстановления организма может длиться достаточно долго (большие нагрузки запрещены в течение одного года);
- высокий риск того, что образование после операции проявится вновь в той же области.
Практикуется удаление грыжи с использованием сетчатых имплантов, которые могут устанавливаться несколькими способами. Достоинства операции:
- восстановление может происходить не больше одного месяца, оперированный пациент может заниматься физическими нагрузками и даже спортом;
- небольшой процент рецидива заболевания — 1%;
- операция может быть произведена при любом виде анестезии, имеющей долгое действие, необязательно общей.
Лапараскопический метод по удалению грыжи живота — один из наиболее щадящих форм операций, поскольку он может протекать без разрезов на теле, достаточно нескольких проколов. Реабилитация проходит легко и быстро, однако такой метод имеет противопоказания. К ним относятся:
- состояния иммунодефицита, в том числе и ВИЧ,
- нарушения работы печени,
- время менструаций у женщин.
Нередко операцию проводят в комбинации с постановкой сетчатого импланта. Операции по удалению пупочной грыжи у взрослых проводятся по следующей схеме. Сначала пациента помещают в стационар для осмотра и подготовки к оперативному вмешательству. Если пациент поступает в экстренном состоянии, подготовка к операции на пупочную грыжу у взрослых сводится к минимуму.
Затем пациенту делается анестезия (местная или проводниковая; общий наркоз как более сложный используют при повторных проявлениях). Если образование небольшого размера, операция на пупочной грыже сводится к тому, что ушивается пупочное кольцо. Если образование имеет больший размер, его приходится закрывать хирургическим способом. Возникшие спайки рассекаются, что позволяет оставаться внутренним органам в грыжевом мешке. Можно заниматься и профилактикой грыж. Обычно врачи рекомендуют соблюдать некоторые простые правила:
- тренировка мышц живота (это позволит поддержать их в тонусе);
- правильное питание, которые поможет контролировать массу тела;
- в период беременности необходимо носить пупковый бандаж;
- избегать больших физических нагрузок.
Почему появляется пупочная грыжа? У малышей причиной появления может быть замедленное срастание пупочного кольца. Взрослое население чаще подвержено развитию пупочной грыжи после 40 лет. Особенно это касается беременных женщин.
К предрасполагающим факторам относят:
- слабость соединительной ткани;
- медленное срастание пупочного кольца;
- ожирение;
- послеоперационные рубцы.
Факторы риска, способные привести к повышению внутрибрюшного давления:
- частый плач и крик у младенцев;
- перенапряжение в физическом плане;
- запоры;
- период беременности;
- асцит;
- продолжительный сильный кашель.
Детский возраст до пяти лет. Есть определенная вероятность, что грыжа уберется самостоятельно вместе с ростом организма. Если она не является причиной сильного дискомфорта и не создает никаких осложнений, операцию откладывают на несколько лет. После пяти лет мальчикам тоже не всегда рекомендуется делать операцию сразу. А вот девочкам удалять грыжу необходимо. Связано это с ростом репродуктивной системы.
Не делают операции при активных инфекциях в организме потому что операция — это определенный риск, возможны осложнения.
Болезни, которые не излечимы. Так как грыжевая опухоль не является опасным заболеванием, особенно когда находится на ранних стадиях, неизлечимо больных не подвергают риску, связанному с операцией.
Вторая половина беременности. Любая операция — это стресс для организма и, соответственно, риск как для мамы, так и для малыша. Поэтому подобных ситуаций лучше не допускать при беременности. Если образование не несет определенные риски, хирургическое вмешательство откладывают до прекращения грудного вскармливания.
Противопоказанием является инсульт или инфаркт. В таких случаях пациентами тяжело переносится наркоз, из-за этого их не подвергают таком риску.
Нарушения в сердечно-сосудистой и легочной деятельности также являются препятствием для операции.
Большие образования у людей, которые старше семидесятилетнего возраста, удаляют крайне редко. Хирургическое вмешательство такими пациентами переносится плохо.
Операция по удалению пупочной грыжи противопоказана пациентам с диабетом, а также при почечной недостаточности, протекающей в тяжелой форме, циррозе печени с осложнениями, варикозном расширении вен пищевода.
источник
Грыжа – это не просто выпячивание части органа через естественное образование или патологическое отверстие в различные полости, а еще и болезненный и эстетически неприятный дефект тела. Грыжи бывают разной локализации, поэтому дают различную симптоматику и, соответственно, требуют разного вида лечения.
Но не нужно бояться и выжидать «подходящего» момента обращения к врачу, когда состояние организма становится критическим. В настоящее время, удаление грыж в Нижнем Новгороде проводится в медицинском центре лучевой диагностики и эндоскопической хирургии «ТОНУС ПРЕМИУМ», где высококвалифицированные и опытные хирурги оказывают качественную помощь в восстановлении Вашего здоровья!
Перед проведением операции — удаление грыжи на передней брюшной стенке пациенту необходимо провести специальную подготовку:
- Предоперационное обследование:
предварительно врач назначает сдать анализ общие анализы крови и мочи, биохимический анализ крови, сделать рентгенографию грудной клетки, снять ЭКГ - Необходимо сообщить врачу о приеме лекарственных средств
- За несколько дней до операции
нужно отказаться от употребления алкоголя, курения, приема наркотических средств - Не принимать пищу за 8 часов до операции
и за 2-3 дня не употреблять пищу, которая способствует газообразованию в кишечнике - Соблюдение личной гигиены
— принять душ перед операцией
Пупочная грыжа – патологическое выпячивание внутренних органов через пупочное кольцо. Встречается у новорожденных и взрослых. Обратиться к хирургу нужно сразу после ее обнаружения, даже не смотря на то, что сначала грыжа легко вправляется в брюшную полость.
Своевременное удаление грыжи позволяет избежать ее защемления, которое может произойти в любой момент. Защемление грыжи приводит к некрозу (омертвению) клеток органа в грыжевом мешке, воспалению и перитониту.
Методы современной хирургии по удалению пупочных грыж сводят риск возникновения рецидива к нулю и обеспечивают короткий срок реабилитации:
- Удаление грыжи открытым методом (традиционным):
Содержимое пупочного мешка возвращают в брюшную полость, а пупочное кольцо закрывается специальным эндопротезом – стерильной полипропиленовой сеткой, которая замечательно воспринимается организмом. Она обрастает окружающими тканями, и рецидив не возникает. - Удаление грыжи методом лапароскопической пластики:
Удаление грыжи производится под общей анестезией через небольшие проколы в брюшной полости с помощью специальных манипуляторов и видеокамер. Грыжевой мешок рассекают изнутри, вправляют внутренние органы и устанавливают эндопротез.
Используются современные сетчатые эндопротезы импортного производства (Европа или США).
Если есть защемление, то при удалении пупочной грыжи проводят:
- иссечение омертвевших тканей и дальнейшее восстановление структур покровных тканей.
- при нагноении – удаление грыжевого мешка с его содержимым.
После удаления участка защемленной кишки на концы здоровых петель накладывают анастомоз.
Паховая грыжа – это выпячивание органов в полость пахового канала, который расположен с обеих сторон в паховых областях живота. В норме у мужчин в паховых каналах размещены семенные канатики, а у женщин – круглые связки матки. Иногда случается так, что содержимое грыжевого мешка, спускаясь по паховому каналу, выпадает в мошонку. В таком случае, выбухание будет не только в области паха, но и в мошонке. Это пахово-мошоночная грыжа.
При удалении пупочной грыжи лапароскопическим методом послеоперационный период протекает быстрее и легче, чем при эндопротезировании.
Операцию по удалению паховой грыжи проводят под общей анестезией. Выполняют:
- Открытую (традиционную) операцию по Лихтенштейну:
Через разрез по вдоль паховой связки и надлежащих тканей, извлекают и иссекают грыжевой мешок. После, производят пластику пахового канала — устанавливают сетчатый имплантат на переднюю паховую стенку для предотвращения рецидива. После удаления грыжи паховой области открытым методом вставать с постели разрешается через 2-3 дня, швы снимают на 10 день. После выписки нужно исключить физические нагрузки в течение 3-4 месяцев. - Лапароскопическое удаления паховой грыжи:
Заключается в удалении грыжи через 3 прокола в передней брюшной стенке и закреплении переднего отверстия пахового канала сетчатым имплантатом.
Преимущества этого метода:
- короткий послеоперационный период
- небольшой болевой синдром
- быстрое возвращение к трудовой деятельности
Кроме этого, в период реабилитации после удаления грыжи также не рекомендуется принимать в пищу продукты, способствующие газообразованию в кишечнике.
Цена на операцию по удалению грыжи в Нижнем Новгороде учитывает вид грыжи, метод удаления и используемые материалы. Составляется индивидуально для каждого пациента в соответствии прайс-куранту.
Записаться на прием в МЦ “ТОНУС ПРЕМИУМ” вы можете по телефону 8 (831) 411-13-13
источник
С каждым годом такая неприятная патология, как межпозвоночная грыжа, динамично набирает обороты. Ее появление в большинстве случаев происходит на почве запущенного остеохондроза. Остеохондрозы в определенном сегменте позвоночника в различной степени тяжести присутствуют у 90% населения РФ, среди которых и совсем молодой контингент людей.
Что касается его опасного осложнения, а именно межпозвонковой грыжи, то согласно недавно проведенному эксперименту, суть которого заключалась в обследовании позвоночника у 100 случайных людей, у 30 из них была обнаружена грыжа диска в легкой и умеренной форме. Причем практически все испытуемые не подозревали о таком повороте событий, хотя и не отрицали, что с болезненными признаками в спине или шее знакомы. На территории России почти 1/3 населения имеет межпозвоночную грыжу.
Согласно данным клинических наблюдений, из всех стоящих на учете пациентов – 20% нуждаются в экстренной операции, причем преимущественно по поводу поясничных межпозвоночных грыж, реже – шейных. На снимках и видео вы сможете получить хорошую наглядную информацию о специфике патологии и операционных мерах борьбы с ней. Рекомендуем обязательно ознакомиться со всеми наглядными материалами.
Осложненное заболевание, когда выявлено сдавливание нервных корешков и спинного мозга, а также отделение от грыжи секвестра, представляет невероятную угрозу для человека. Патология, в зависимости от локализации, способна привести к парализации нижних или верхних конечностей, спровоцировать ранний инсульт и вызвать серьезную дисфункцию органов малого таза, выражающуюся неконтролируемым мочеиспусканием и дефекацией.
Симптомы улучшения состояния:
- избавить от невыносимых локальных болей и болевых синдромов, иррадиирущих в различные части тела;
- ликвидировать мышечную атрофию ног и рук;
- возобновить опорно-двигательный потенциал пораженной конечности;
- нормализовать иннервацию тазовых органов;
- восстановить работу первостепенной значимости отделов ЦНС (спинного и головного мозга);
- откорректировать походку, осанку, подвижность и стабильность позвоночного столба.
Давление оказываемое на нервные волокна приносит неприятные последствия.
Благодаря внедрению инновационных нейрохирургических технологий сегодня поясничные и шейные грыжи удаляются малоинвазивными методами, обеспечивающими бережное отношение к мягким тканям и нервным позвоночным структурам, минимизацию интра- и постоперационных рисков, быстрое восстановление. Перспективные виды операций:
- эндоскопическая эктомия грыжи;
- микродискэктомия;
- лазерная вапоризация (целесообразна только при небольших размерах выпячивания).
Выделим некоторые хорошие медучреждения в рамках РФ, неплохо специализирующиеся в малоинвазивной нейрохирургии лечения позвоночных грыж.
- В Екатеринбурге удаление межпозвоночной грыжи по различным современным технологиям пациенты могут пройти в Нейрохирургическом вертебрологическом центре при ГБ №41.
- Нейрохирургическое учреждение им. Бабиченко и Разумовского, расположенное в Саратове, тоже стоит отметить с положительной стороны. Для выполнения эндоскопии, например, здесь используется передовая немецкая система TESSYS, что является большим плюсом. Она располагает более широкими визуализационными возможностями и лучшими технологиями создания оптимально выгодных минидоступов, чем операции с микроскопом. При поражениях l5 s1 это особенно актуально. Благодаря данной технике доступно обходить анатомические препятствия и удалять сильно мигрировавшие секвестры.
- Хорошую репутацию завоевал МЦ «Медеор» в Челябинске. Клиника предлагает качественное удаление грыжи на любом уровне позвоночника с использованием трансфораминальных эндоскопических систем линейки Joimax (производитель Германия), таких как TESSYS и СESSYS. Оперативное вмешательство выполняет главврач, ортопед-травматолог, д-р мед. наук Астапенков Д.С.
- Почетного места удостоилась и Окружная клиническая больница г. Ханты-Мансийск, где по современным форматам лечат пациентов с протрузиями и грыжами межпозвонковых дисков. В больнице проводятся лазерная реконструкция и вапоризация, холодноплазменная пластика, протезирование имплантатов динамической стабилизации, механическая декомпрессия, микрохирургия секвестрированных грыж посредством эндоскопической ассистенции.
В России малотравматичные способы стали осваивать и применять недавно . Соответственно, число неудачных операций у нас 2-3 раза больше.
Самый травматичный способ удаления грыжи.
Удалять грыжу, используя микроскоп, зарубежом начали с начала 70-х годов, у нас же лишь в середине 90-х. А до этого времени у нас все еще задействовали самую агрессивную радикальную методику, с наивысшими рисками осложнений и неудач, – открытую дискэктомию. Этого одного примера вполне достаточно, чтобы понять, как сильно отстает отечественный уровень развития нейрохирургии от зарубежного..
В Чехии, Израиле, Германии, эндоскопическая дискэктомия с применением системы TESSYS примерно в 95% случаев и более дает отличные результаты, тогда как в России всего в 85-90%. Нейрохирургу ужно пройти не один год обучений и стажировок в лучших мировых центрах нейрохирургии, на протяжении многих лет ежедневно выполнять с десяток подобных вмешательств. В РФ, к глубокому сожалению, далеко не каждого спинального хирурга, не без исключений, конечно, можно назвать профессионалом.
Наиболее преуспевающей страной, лидером в ортопедии и спинальной хирургии сегодня, впрочем, как и 5, 10, 15 лет назад, является Чехия. Высокое доверие среди наших пациентов и огромное признание завоевала компания Artusmed, специализирующаяся малоинвазивной хирургии позвоночника, эндопротезирования позвоночных дисков и суставов. Здесь работают специалисты с большой буквы, которые выполняют любые хирургические манипуляции с ювелирной точностью.
В Чехии цены на удаление грыжи вместе с диагностикой и реабилитацией в 2-2,5 раза ниже, чем в Германии или Израиле только на одну процедуру эктомии. После оперативных процедур в чешских клиниках всегда принято полноценно заниматься восстановлением пациента, что большая редкость для большинства популярных стран. А без адекватного реабилитационного курса оперировать позвоночник бессмысленно.
Полная послеоперационная реабилитация, соответствующая виду и сложности проведенного хирургического сеанса, индивидуальным особенностям организма человека, является обязательным требованием каждой программы лечения, и она всегда включена в стоимость медицинского пакета.
Поражение дисков поясничного отдела происходит в 80% случаев. Обусловлено это тем, что нижний отдел позвоночника – его самая нагруженная и подвижная часть. Оперативные вмешательства по поводу межпозвонковых поясничных грыж, соответственно, преобладают. Назначаются они при наличии нижеуказанных проблем.
- Серьезные отклонения в работе органов малого таза, вызванные компрессией нервных отростков конского хвоста. Такая осложненная форма заболевания характеризуется тяжелыми изменениями в работе мочеиспускательного и прямокишечного тракта, а именно непроизвольным выделением мочи или кала. У мужчин наблюдаются проблемы с эрекцией.
- Предельная слабость мышц одной ноги (нижний монопарез), произошедшая вследствие нарушения их связи с нервной системой. В основном страдают функции сгибания/разгибания и опороспособности стопы.
- Секвестрирующая грыжа, при которой возник отрыв патологической массы пульпозного ядра от диска. Оторванная часть хряща попадает в эпидуральное пространство, что представляет большую угрозу. Свободный хрящевой фрагмент может перекрыть кровоснабжение спинного мозга и, как следствие, произойдет паралич ног.
- Неэффективность консервативной терапии на протяжении 3 месяцев. Если несмотря на пройденный медикаментозный, физиотерапевтический и ЛФК курс лечения, болезнь упорно продолжает досаждать мучительными локальными и иррадиирущими болями (в пояснице, конечности, ягодице, паху и пр.).
- Большое пролабирование студенистого ядра. Для поясничного и пояснично-крестцового отделов грыжа более 8 мм подлежит удалению хирургическим путем.
Вы должны быть уверенным, что свое здоровье вы доверите надежному специалисту. Не принимайте поспешных решений! Удостоверьтесь, что те, кто делал в конкретной клинике эктомию или коррекцию грыжи, остались довольными пройденным лечением. Штудируйте отзывы и видео пациентов, в идеале – найдите способы связаться с ними и пообщайтесь лично. Изучайте рейтинги хирурга и клинического центра.
Теперь рассмотрим, когда рекомендуют специалисты удаление межпозвоночной грыжи шейного отдела. Операция необходима, если патология привела к серьезным нарушениям качества жизни, этому способствуют:
- крупный размер грыжевого образования, для шейного отдела – это 6 мм и более;
- грыжа в стадии секвестрации (необходимо удалять в экстренном порядке!);
- утрата мышечной силы руки, или парез верхней конечности (парезы чаще встречаются односторонние);
- стеноз спинномозгового канала в данном отделе;
- поражение спинномозговых корешков;
- острая недостаточность притока крови к мозгу, обусловленная сдавливанием грыжей шейных сосудов и артерий;
- отсутствие положительной динамики (сохранение неврологической симптоматики или ее усиление) после 6-12 недель грамотного комплексного лечения консервативными способами.
Прямое показание к срочному удалению грыжи.
На эффективность любого оперативного лечения влияет тот факт, сколько длится уже тяжелый патологический процесс, особенно это касается мышечной слабости и онемения. Не затягивайте с операцией, если врач настоятельно ее рекомендует, значит, решение нужно принять в ближайшие сроки. В медучреждение, где делают удаление межпозвоночной грыжи, необходимо обратиться быстрее, максимум в течение 6 месяцев. Для чего такая спешка? Чтобы не допустить необратимой дегенерации затронутых нервных окончаний и окончательной гибели нерва, так как хирургия в такой ситуации уже будет бессильна, а инвалидизация больного – неизбежна.
Бояться удаления не нужно, современные виды операций предполагают щадящую для пациента и очень корректную к внутри- и околопозвоночным структурам инвазию. Она не оказывает на близлежащие структуры травматического эффекта, что в дальнейшем позволяет перенести легко и ускоренными темпами послеоперационный этап восстановления.
Положение тела больного во время операции.
Операция длится не более 1 часа. Что касается обезболивания, при эндохирургии (при помощи эндоскопа) сеанс проводят под местным наркозом. Если применяется микрохирургическая техника, тогда в основном используется общее анестезиологическое обеспечение. Эти две ведущие технологии также подразумевают создание довольно миниатюрного доступа (1-3 см).
Цена на лазерное удаление ниже, чем на традиционные методики, что повышает интерес к подобному типу лечения. Однако всем пациентам, которых заинтересовала лазеротерапия, важно знать, что не каждому она показана. Во-первых, ее не проводят тем, кому более 50 лет. К тому же, удалить лазером грыжу разрешается только при условии, что ее размеры не превысили 6 мм, а целостность фиброзного кольца еще сохранена. В среднем эффект длится от 1 года до 3 лет.
Суть процедуры состоит в том, что внутрь межпозвоночного диска помещается игла, через которую пропускают световод, генерирующий дозированную волну лазерного излучения. Под воздействием лазера биоткань, а именно пульпозное ядро, на ограниченном поле нагревается до температуры 60 градусов по Цельсию. Данный процесс вызывает испарение (вапризацию) ткани, грыжа втягивается внутрь и прекращает раздражать нервные корешки и сосудистые структуры. Сеанс длится 15-40 минут, проходит в амбулаторных условиях под местной анестезией с использованием рентген- или КТ-контроля.
Цена вапоризации грыжи лазером в Москве, в КДЦ МГМУ им. Сеченова составляет порядка 80 тыс. рублей. Аналогичную медицинскую услугу в столице выполняют и в ЦКБ №1 «РЖД», ЦКБ Российской академии наук, Медцентре «Гарант Клиник». В Ст.-Петербурге хвалят МЦ ОАО «Адмиралтейские верфи», также медуслуга оказывается в НИИ травматологии и ортопедии им. Вредена, ГБ №40, ВМА им. С.М. Кирова.В далее представленных городах цена на подобную услугу начинается от 40 тыс. рублей. Восстановление диска лазером в Екатеринбурге проводится в МАУ «Центральная городская больница № 24». Перкутанную лазерную деструкцию диска в Красноярске можно пройти в КГУЗ «Краевая клиническая больница». Информация по лазерному удалению в городе Великий Новгород отсутствует, но можно обратиться за консультацией в Городскую клиническую больницу №13. В этом медицинском заведении практикуют современные способы мининвазивного воздействия на позвонковые диски.
Запущенные формы патологии с локализацией в шейном и поясничном отделах позвоночника оперируются посредством микродискэктомии или эндоскопической операции. Попробуем сориентировать пациентов относительно того, сколько стоят услуги хирургов. Цена операции по методу микрохирургической дискэктомии в России составляет 60-230 тыс. рублей. На эндоскопию она составит не менее 100 тыс. руб. На окончательную стоимость влияют такие факторы, как:
- квалификация оперирующего специалиста;
- сложность клинического случая;
- необходимость использования стабилизирующих систем;
- количество дней в стационаре.
Важна не клиника, город или страна, важен нейрохирург, который будет Вас оперировать.
Поэтому советуем узнавать, сколько стоит нейрохирургическое лечение при вашем диагнозе, непосредственно в конкретной клинике. Цена в Москве и Санкт-Петербурге выше чем в остальных городах. Качественно удалить межпозвонковое грыжеобразование с минимизированными рисками рецидива болезни можно в Чехии, Израиле и Германии. Как при помощи эндоскопа, так и посредством микроскопа, в каждом из этих государств операции стоят примерно одинаково: в Чехии – не более 10000 евро, в израильских и немецких госпиталях – приблизительно от 16 тыс. до 25 тыс. евро.
Результаты операций по поводу грыж поясничного отдела – самое распространенное обсуждение на форумах. Отзывы об операциях в зоне крестца и поясницы, в шейной области будущих пациентов настраивают на предстоящие лечебно-хирургические мероприятия. Однако на тематических интернет-площадках существуют противоречивые высказывания: одни призывают ни в коем случае не соглашаться ложиться на стол хирурга, другие рассказывают, что зря так боялись пойти на операцию, которая, наконец, смогла изменить их жизнь к лучшему. Так кому верить?
Среди частых послеоперационных последствий после некорректных манипуляций и плохо организованной реабилитации встречаются:
- нагноение и инфицирование операционной раны;
- образование грубых рубцовых тяжей, сдавливавающие нервные волокна и спинального канала;
- повреждение неопытным хирургом нервного образования или спинного мозга, парализация конечностей и дисфункция кишечной и мочеполовой систем, серьезные проблемам с головным мозгом;
- скорый рецидив межпозвоночной грыжи.
- введение общего типа наркоза;
- выполнение анатомической разметки на кожных покровах при помощи интраоперационной установки рентгена, человек лежит на спине;
- создание операционного доступа по кожной складке на шее спереди (разрез равен примерно 3-4 см);
- раздвижение мышц ранорасширителем (мышечные волокна не разрезаются, а только аккуратно раздвигаются);
- используя микрохирургические инструменты, под контролем высокоточного операционного микроскопа электронного типа извлекают проблемный диск вместе с грыжей;
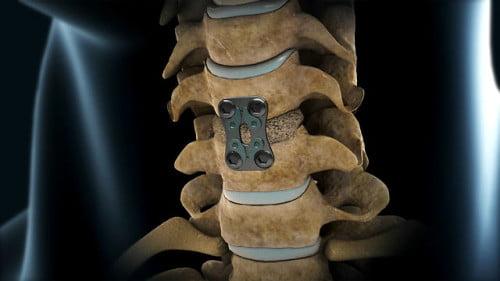
- далее выполняется спондилодез, сращение соседних позвонков, между которыми находился извлеченный хирургом деформированный диск при помощи установки межтелового импланта (кейджа), чтобы стабилизировать прооперированный сегмент;
- в конце процедуры обрабатывается рана и накладываются швы.
Схема установки импланта в шейном отделе.
Сеанс продолжается примерно 40 минут. Спустя несколько часов после его окончания пациент может вставать и передвигаться, а ориентировочно через трое суток оформляется выписка из стационара. К несложной, в плане физических нагрузок, профессиональной и бытовой деятельности приступать можно сразу после выписки, но не в ущерб реабилитации! К физической активности разрешается вернуться через 2-3 месяца, а до этого времени стоит пройти курс восстановления (прием медикаментов, физиотерапия, ЛФК, диета и пр.).
Пред операцией выполняется введение, местного анестетика для полного обезболивания того анатомического участка, где планируется хирургия. Для высокой визуализации рабочей анатомической зоны применяется эндоскопическая установка, обладающая многократным увеличением. Данного типа микрооперация собрала вокруг себя положительные отзывы, поскольку она самым тактичным и щадящим образом нейтрализует боли. Размер доступа составляет около 8-1,5 мм. Процесс удаления грыжи поясничного диска:
- сначала выполняется прокол мягких тканей в правильной проекции, при этом пациент лежит на животе;
- в произведенный заднебоковой доступ вводятся миниатюрные элементы эндоскопа и подводятся к диску через фораминальное отверстие позвоночника, контроль расположения эндоскопа в межпозвоночном пространстве выполняется с помощью рентгенологического оборудования;
- далее в рабочую трубку помешается микрохирургический инструментарий и хирург отщипывает патологический массив пульпозного ядра, вышедший за пределы диска, и выводит его наружу через эндоскопический тубус;
- процесс удаления постоянно отслеживается на большом операционном мониторе, а при обнаружении секвестрированных кусочков грыжи, доктор от них тщательно очищает позвоночное пространство;
- по окончании сеанса операционное поле промывается, инструменты извлекаются, на рану накладывают несколько швов и стерильный пластырь.
Эндоскопическая методика подразумевает резекцию грыжи с сохранением межпозвоночного диска, а также обеспечивает максимальную интактность позвоночным и околопозвоночным структурам, после нее риск развития нестабильности позвонков практически отсутствует, как и вероятность формирования негативных реакций. Через 2 часа больной может ходить, а на следующие сутки, если состояние удовлетворительное, его отпускают уже домой. Но особенного физического режима, своеобразной послеоперационной терапии для предупреждения осложнений и восстановления полноценного объема движений строго придерживаться крайне обязательно. А это 1-2 месяца, иначе повторное возникновение болезни на этом же сегменте неизбежно произойдет снова.
Внимание! Не верьте тому, кто говорит, что ограничения по поводу физической активности после эндоскопии вообще отсутствуют, а реабилитация не нужна. Это жестокий обман недобросовестных медицинских организаций, заинтересованных только в привлечении клиентов и финансовой выгоде. Или же подобный абсурд написан человеком, далеким от медицины. Некоторые пациенты воспринимают такую безграмотную информацию за правду, и расплачиваются потом за свою наивность ценой собственного здоровья.
Эндоскопическая резекция – это сложнейшая операция на очень многосложном и функционально значимом элементе опорно-двигательного аппарата, но не такая агрессивная, как, к примеру, радикальная дискэктомия. И эффективность метода зависит не только от качества выполненного вмешательства, но и напрямую от реабилитации и дальнейшего образа жизни человека, запомните это.
Микрохирургическая операция по удалению грыж является основополагающей методикой и надежной тактикой при тяжелых диагнозах. Применяется электронный микроскоп с десятикратным увеличением и удается избежать повреждения любых главных структур, в том числе нервов, находящихся на проблемном уровне. Разрез по величине небольшой, всего 2-3 см, но оперативное вмешательство очень серьезное, требующее высокой точности нейрохирурга.
Операционный сеанс занимает около 40 минут. Человека погружают в общий наркоз. Открыв доступ, специалист бережно сдвигает нервный корешок и осуществляет пофрагментную эктомию грыжевой ткани, по возможности сохраняя большую часть диска. Если без резекции всего диска не обойтись, а такие ситуации случаются крайне редко, дегенерированный межпозвонковый элемент удаляют полностью, а в освобожденное отверстие между позвонками ставится искусственный имплантат. Он будет выполнять функции диска, сохраняя анатомическую подвижность позвоночника.
В отличие от классической дискэктомии, микродискэктомия позволяет:
- избежать кровопотерь, существенно уменьшить риски последствий;
- быстро избавить от отголосков корешкового синдрома;
- рано активизировать пациента;
- сократить сроки до окончательного восстановления двигательно-опорных функций позвоночного столба;
- ускоренными темпами возобновить работоспособность верхних или нижних конечностей.
На следующий день пациент может вставать и двигаться, а по истечении 3-5 суток покинуть клинический центр. Сидеть не разрешается на протяжении 2 недель. Прописывается ношение поясничного бандажа или шейного воротника, лимитированное по времени. Реабилитационная программа составляется индивидуально для каждого больного основным специалистом совместно с реабилитологом, физиотерапевтом, инструктором по ЛФК. Продолжительность реабилитационного курса после хирургии зависит от самочувствия пациента: у кого-то он составляет 5-6 недель, а кому-то может потребоваться 2 месяца или более, чтобы физиологические показатели вернулись к норме.
Можно ли удалять выбухание пульпозного ядра еще способами кроме малоинвазивной хирургии? Да, но базовые методики вне конкуренции. Дадим краткую характеристику редко применяемым способам. Вы сможете понять, как удаляют ими грыжи поясничного отдела и очаги другой локализации.
Принцип процедуры примерно аналогичен лазерному выпариванию, только основным активным веществом здесь выступает холодная плазма. Путем пункционного прокола в смещенное студенистое вещество вводится игла, через которую подается струя низкотемпературной плазмы. Под ее воздействием ткань внутри диска частично разрушается и формируется полость с отрицательным давлением, что стимулирует обратное втягивание выпяченного фрагмента ядра и восстановление анатомически правильной формы диска. В итоге нервные корешки и сосудистые веточки освобождаются от грыжевой компрессии, боль проходит.
Такой прием уместен исключительно при протрузиях до 6 мм, то есть на раннем этапе патологии. Нельзя прибегать к данной технологии в возрасте 50 лет и старше, а также при выраженном пролабировании, то есть если размер выпячивания составляет более чем 6 мм. Практически все, кто удалял патоморфологическое образование посредством холодноплазменного воздействия, не нарушая рекомендационных правил, отмечают исчезновение болевого синдрома в течение первой недели. После такой терапии, как и после лазеролечения, спустя 1-3 года, возникает потребность в повторении лечебного сеанса, поскольку заболевание снова дает о себе знать. При застарелых и больших грыжах эта технология не действует.
Эта технология не подходит для лечения запущенных форм патологии, тем более, с ее помощью не выполняют удаление секвестра. Нетравматичная процедура целесообразна лишь на начальной стадии заболевания, когда, несмотря на небольшой размер грыжи, наблюдается сильная болезненная симптоматика, не купируемая традиционными обезболивающими средствами. Преимущественно гидропластику используют при несильных протрузиях, располагающихся в пояснично-крестцовой области.
Минимальная инвазивность обеспечивает миниатюрный в диаметре зонда нуклеотома, который чрескожно вводят в диск под контролем ЭОП под местной анестезией. Через зонд во внутреннюю зону диска подается высокоскоростная струя физраствора, измельчающая частично ткани пульпозного ядра (на 40 %). После разреженная студенистая субстанция вместе с внедренным раствором эвакуируется через внутренний порт зонда. Грыжа прекращает раздражать нервный корешок, вызывать его отек и воспаление, а вместе с этим устраняется и болевой синдром.
После гидропластической декомпрессии неприятный дискомфорт в пояснице пропадает в раннем послеоперационном периоде. Вечером в тот же день, когда была сделана процедура, пациента выписывают с предоставлением основных рекомендаций по ограничению физических нагрузок. Пойти на работу можно уже через 2-3 суток.
На заметку! В Чехии все эффективные и безопасные тактики миниинвазивного удаления грыжеобразования в позвоночнике практикуются на протяжении нескольких десятков лет. Отменная квалификация врачей и богатый опыт, безупречно оснащенные операционные залы и блоки диагностики позволяют предельно минимизировать все существующие риски развития негативных последствий и добиться послеоперационных результатов. Прогноз на благоприятный исход составляет 95%-100%.
источник