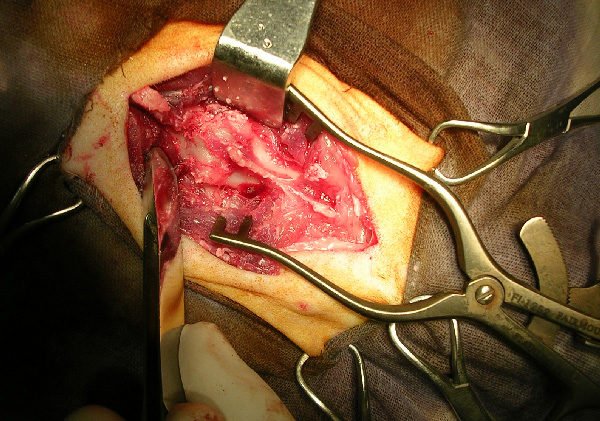
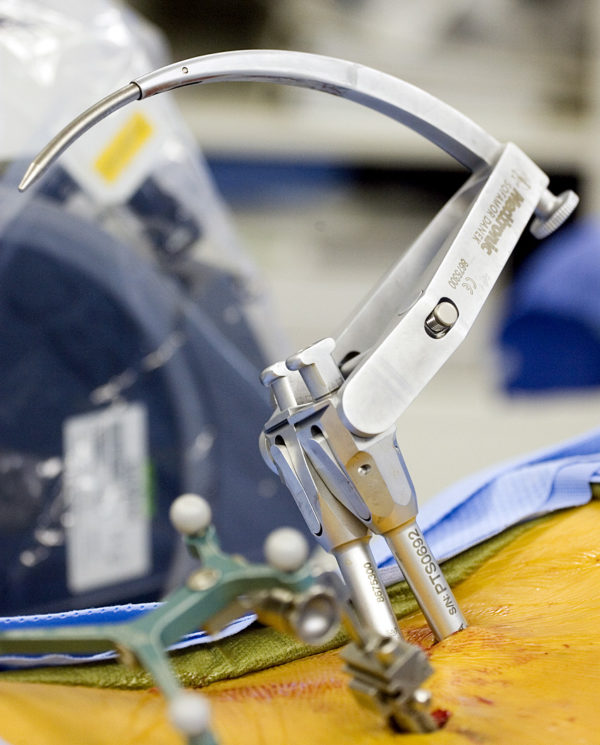
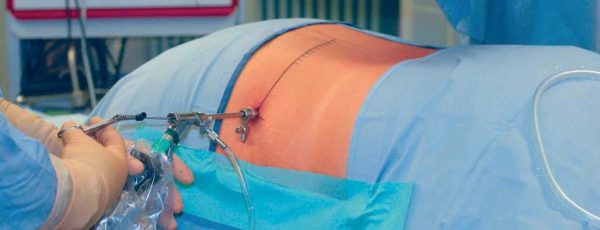
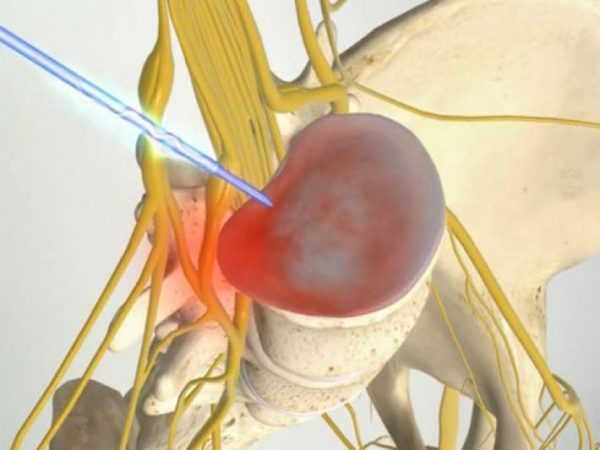
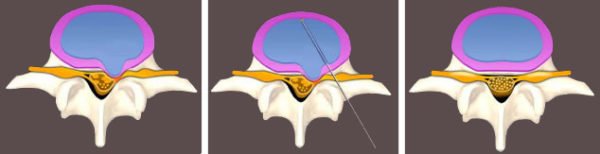
Операция по удалению межпозвонковой грыжи – это необходимая мера, когда не остаётся иных способов, оказать помощь пациенту. Чаще всего, это избавление от хронического остеохондроза, который не имел раньше квалифицированного лечения. Показание к хирургическому лечению диагностирует эксперт или консилиум нейрохирургов после всестороннего обследования, а больной обязан осознать её неизбежность, чтобы избежать тяжелых последствий, вплоть до инвалидности.
После операции по удалению грыжи позвоночника больной немедленного ощущает улучшение, снижение боли, прогресс в восстановлении функции позвоночника, чувствительности, органов малого таза, пребывание пациента в стационаре при этом не превышает недели. Всё это – достоинства, позволяющие больному избежать тяжёлых патологий, потерю трудоспособности и возвратится к обычной жизни.
Операция на грыжу позвоночника кроме достоинств, таит в себе риски:
- Любая операция по удалению грыжи позвоночника несёт в себе долю риска, не существует сто процентов гарантии успеха;
- Удаление грыжи позвоночника уменьшает размеры хряща, что увеличивает нагрузку на ближайшие позвонки;
- Даже после самой щадящей операции для реабилитации хряща требуется значительное время – от трёх месяцев до полу года, в этот период вероятны проявления различных осложнений.
Если хирургическое лечение межпозвоночной грыжи единственный выход, не отказывайтесь. Каждое оперативное вмешательство на позвоночнике – этот тот вариант, когда из двух худших случаев, выбирают наименее опасный. Оттягивать операцию смысла нет, упущенное время может привести к необратимой потери здоровья. Требуется ли операция, врач решает на основе длительного анализа состояния больного. Если другое лечение не помогает, назначают хирургическое.
Есть многие виды операций по удалению грыжи позвоночника, поэтому нейрохирург по результатам обследования может выбрать самый оптимальный метод удаления грыжи. Разработано шесть самых распространенных видов оперативного вмешательства, используемых при удалении грыжи межпозвоночного диска.
Данный способ хирургического вмешательства сейчас считается утратившим актуальность, но в редких случаях ещё применяется. В ходе оперативного вмешательства делают открытый разрез и удаляют повреждённый межпозвонковый диск. Минусом такого метода является длительный промежуток реабилитации, высокий риск заражения патогенной микрофлорой и иных осложнений. Плюсом такой операции является, крайней редкие случаи рецидива межпозвоночной грыжи.
Эндоскопическая операция межпозвоночной грыжи выполняется с применением спинального эндоскопа. Эта методика по удалению грыжи считается щадящей, мышцы и связи практически не повреждаются, риск кровотечения сведён к минимуму. Обладая большим количеством преимуществ, необходимо заметить, что не во всех случаях выпячивания эндоскопическое вмешательство по удаление грыжи диска возможно. К недостаткам такой операции относится высокая вероятность повторного появления грыжи и сильные головные боли при не квалифицированном применении наркоза. Эндоскопическая операция межпозвонковой грыжи представляет собой высокозатратное действие.
Микрохирургическое удаление межпозвонковой грыжи является самой совершенной, потому что наименее вредна, потому что при удалении грыжи практически не травмируются окружающие ткани. Хирургическое вмешательство производится с использованием наиболее высокотехнологичных инструментов, на микроуровне, что даёт возможность удалить межпозвонковую грыжу, сберегая мышцы и ткани. Данные операции достаточно успешны, но существует риск осложнений из за рубцово-спаечного эпидурита.
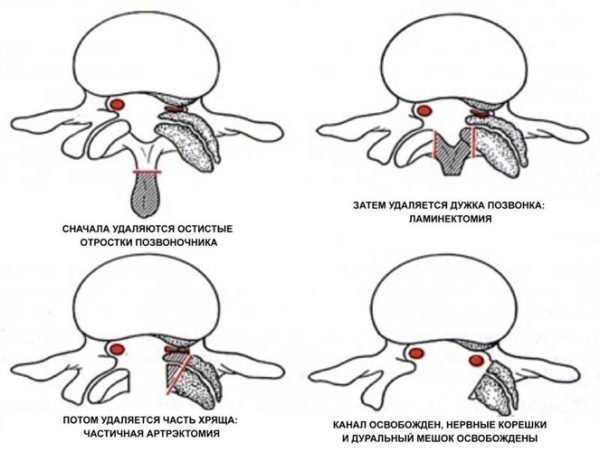
В ходе оперативного вмешательства путем ламинэктомии осуществляют разрез, но при этом удаляется только небольшой фрагмент дуги диска. В после операционный период происходит быстрая регенерация тканей. Хирургическое вмешательство несёт щадящий характер, тем не менее существует высокий риск возникновения осложнений и сепсиса.
Дисковая нуклеопластика межпозвоночной грыжи принадлежит к новейшим малотравматичным методам лечения. В ходе удаления грыжи позвоночника под наблюдением с помощью рентгена в травмированный межпозвонковый хрящ вставляют специальную иглу, по которой осуществляется лазерное лечение межпозвоночной грыжи, плазменное или любое другое излучение, с помощью которого нагревают ткани, расположенные внутри диска и уменьшить величину выпирания. Подобная методика немедленно избавляет пациента от болевого ощущений, в основном, проходит без осложнений, но данные оперативное лечение даёт, положительный эффект, только когда размер грыжи , не больше семи миллиметров и не осложнённые ростом остеофитов.
Лазерное удаление грыжи диска применяется как самостоятельный способ, и как вспомогательный способ восстановления диска в случае выполнения полного удаления позвоночной грыжи. Лазерная операция при межпозвоночной грыже относится к малотравматичным способам лечения.
Сколько длится операция? В зависимости от способа проведения операции ,грыжа межпозвоночного диска может быть удалена за время от тридцати минут, до двух часов.
Любой из перечисленных методам хирургического вмешательства обладает как достоинствами, так и недостатками, выбирая, какой способ проведения операции использовать, необходимо принимать во внимание клиническую картину и финансовое состояние пациента.
В одном понятии операция по удалению межпозвоночной грыжи, заложен большой стрессовый потенциал для человека, потому что успешное исход оперативного вмешательства не может никто гарантировать. Операция удаление позвоночной грыжи позвоночника, потенциально содержит в себе различные осложнения. Они классифицируются на осложнения, появляющиеся в процессе операции по удалению грыжи позвоночника и осложнения возникающие в после операционный период.
Одни из них возникают в процессе хирургического вмешательства. Например, случайное повреждение нервов, которые могут привести парезу и параличу. Может быть, хирург своевременно в процессе операции по удалению межпозвонковой грыжи увидит появившуюся проблему, тогда тот час проведёт ушивание, а если не заметит, то больной в будущем будет страдать от сильных головных болей.
В целом прослеживается прямая зависимость от инструментов, хирургического способа и квалификации нейрохирурга.
Потенциальные осложнения, после операции на позвоночнике таковы:
- Временная потеря трудоспособности;
- Вероятность рецидива;
- Потребность в консервативном лечении и нивелировании первичных причин заболевания.
Операция на грыже позвоночника в поясничном отделе не убирает причины, повлиявшие на возникновения патологии. Операция при грыже только удаляет болевой синдром и восстанавливает чувствительность тела пациента.
По завершению операции больному принудительном порядке прописывают специализированную консервативную терапию, главной задачей которой, является полная реабилитация позвоночника, как и регулирования процесса, связанного с обменом веществ в организме. Кроме фармакологических препаратов больному прописывают систему восстановительных мер.
После завершения операции на позвоночнике грыжи уже нет, но потребуется длительная реабилитация пациента:
- В продолжение сорока восьми часов по окончании оперативного вмешательства обеспечить тотальный постельный режим;
- Надевать специальный корсет;
- Перед тем как подняться на ноги, прислушайтесь к своему организму, есть ли боли, головокружение. В начале постойте пару минут, прежде чем начать движение;
- Подниматься с кровати осторожно с выпрямленной спиной. Перекладывая вес тела на живот и руки. Спину оставлять в таком положении, чтобы не повредить шов;
- Воздержаться от скручивающих движений корпуса;
- Для придания безопасного положения тела, приобретите ортопедический матрас;
- В продолжении трёх недель после хирургического вмешательства избегать сидячего положения;
- Душ разрешено использовать через трое суток после операции, ванну, через месяц.
Чтобы избежать рецидива болезни, необходимо пройти продолжительный курс лекарственной терапии, ЛФК и иных мероприятий. Профессионально выполненная реабилитация укрепляет мышцы туловища и восстанавливает функциональность позвоночника. По завершению операции по удалению позвоночной грыжи, требуется помнить, работать с тяжестями и принимать большие физические нагрузи, не рекомендуются до конца жизни.
источник
Удаление грыжи позвоночника – это необходимая мера оказания помощи больному, когда консервативное лечение не дало результатов или состояние опасно для здоровья человека. Показанием к такому радикальному методу является потеря чувствительности и подвижности нижних конечностей, нарушения работы выделительной системы или риск паралича и инвалидности. Решение применяет консилиум врачей-нейрохирургов на основании истории болезни пациента и с учетом его общего состояния.
Межпозвоночная грыжа достаточно распространенное заболевание, которое диагностируется у людей разного возраста. На ранних стадиях назначается консервативная тактика борьбы с проблемой, а именно прием медикаментов, массаж, лечебная физкультура. Если они оказались неэффективны, то операция неизбежна. Но применяется она, если у больного есть абсолютные или относительные показания. К ним относятся:
- Полное выпадение пульпозного ядра (секвестрированное) с последующей компрессией нервных окончаний и появление острого болевого синдрома. Если не провести хирургическое вмешательства, есть риск развития паралича.
- Снижение или полная потеря чувствительности ног. Больной не может нормально согнуть или разогнуть стопы. Такое нарушение нервной системы не позволяет отложить радикальный способ лечения, так как приводит к более серьезным осложнениям и атрофии мышц.
- Прогрессирование патологии. При каких размерах грыжи нужна операция? Если она расположена в шейном отделе, то 3–4 см, если в другом месте, то 10–12 мм. У пациента нарушены процессы дефекации, появляется эректильная дисфункция, затруднено мочеиспускание. Не назначение хирургического вмешательства приводит к необратимым поражениям.
Отсутствие положительной динамикой после консервативного лечения также является основанием для операции. Перед ее назначением пациенту необходимо сдать общие клинические анализы, пройти электрокардиограмму, рентген и МРТ. Аппаратные исследования позволяют с высокой точностью определить размеры образования, визуализируют хрящи и позвонки, что упрощает процесс проведения хирургического вмешательства и повышают шансы на благоприятный исход.
Операция при грыже позвоночника позволяет эффективно вылечить патологию, существенно улучшить состояние больного. Уже после ее проведения многие пациенты отмечают прогресс в восстановлении функций конечностей, возвращение чувствительности, полное купирование боли, нормализации работы органов малого таза. Поэтому пребывание человека в стационаре после хирургического вмешательства не превышает и недели.
Своевременное удаление межпозвоночной грыжи позволяет вернуть трудоспособность пациента и избежать осложнений. После реабилитации человек возвращается к обычной жизни. Но хирургия привлекается только в крайних случаях, так как несет в себе определенные риски:
- Ни один врач не даст 100% гарантию результата операции.
- Устранение грыжи ведет к сокращению размера хряща, что существенно повышает нагрузку и на соседние позвонки.
- Реабилитация после операции длится не один день, даже если она была щадящей. Длится она примерно полгода, и в этот период не исключается вероятность появления осложнений.
Если пациенту срочно требуется операция, то врач предоставляет ему выбор согласиться или отказаться. Следует помнить, что промедление опасно серьезными осложнениями, поэтому медлить с принятием решения нельзя и стоит понимать, какие последствия может привести отказ.
Операция по удалению грыжи проводится нейрохирургом на основании полученных данных анализов. Какая именно манипуляция позволит добиться нудного результата, решает врач индивидуально. Современная хирургия использует множество методик, каждая из которых имеет свои преимущества и недостатки. Основные виды операций:
- дискэктомия,
- ламинэктомия,
- эндоскопическое удаление,
- микрохирургия,
- нуклеопластика,
- лазерная операция.
Крайне важно правильно выбрать методику удаления грыжи, учесть ее тип, локализацию, размер и другие моменты, способные повлиять на ход операции или здоровье пациента в будущем. Каждая разновидность хирургического вмешательства заслуживает отдельного рассмотрения.
Такая разновидность удаления грыжи поясничного отдела позвоночника или другой ее локализации считается современной медициной устаревшей. Объясняется это тем, что способ довольно травматичный, болезненный и имеет массу недостатков. Проводится он при помощи скальпеля, которым делается рассечение кожи, через него удаляется либо весь диск, либо его часть, отростки, влияющие на спинной мозг и артерии. Осуществляется операция с использованием общего наркоза. После проведения на коже остается разрез примерно в 7–8 см.
Основными особенностями представленной методики выделяют:
- низкая стоимость проведения с привлечением опытных специалистов;
- небольшая вероятность рецидива после удаления диска (всего 3%);
- медленное восстановление двигательных функций конечностей и позвоночника (зависит от площади повреждения);
- необходимость проведения антибактериальной терапии и наблюдения в течение 10 дней в стационаре для исключения воспалительного процесса.
Удаленный межпозвоночный диск со временем заменяется соединительной тканью, поэтому повторное развитие грыжи крайне маловероятно. К такому способу часто прибегают, если другие методики недоступны для пациента.
Такая операция межпозвоночной грыжи поясничного отдела назначается, если есть большой риск осложнений. Устранение сдавливания нервных окончаний избавляет пациента от сильной боли. Кроме выпяченного диска, удаляют и дужку позвонка. Проводится манипуляция под общей анестезией. Сколько длится операция? На все действия обычно требуется около 2–3 часов. Вместо разрушенной части может устанавливаться имплантат.
Основные преимущества данной методики является:
- большой процент успешно прооперированных пациентов;
- отлично убирает сильные боли и нормализует кровоток;
- немного времени уходит на заживление (всего несколько суток);
- пребывание в стационаре 3–5 дней.
Назначается такая операция, если размеры грыжи превышают 10 см. Но есть у нее и свои отрицательные стороны. К ним относят повышенные риски появления закупорки кровотока или повреждения нервных окончаний в процессе и риск развития инфекции после операции.
Лечение межпозвоночной грыжи эндоскопическим способом пользуется большой популярностью благодаря минимальным рискам. Проводится хирургическое вмешательство за счет задействования микроскопического инструмента и спинального эндоскопа с камерой. Вводится он в небольшой разрез и способен существенно увеличить картинку происходящего. Основными особенностями такой методики являются:
- отсутствие повреждений и мышечной ткани, что ускоряет процесс заживления;
- восстановление в течение 2–3 недель после проведения операции;
- минимальная травматичность, позволяющая выписать пациента на следующий день после проведения;
- возможность лечить таким способом пациентов разного возраста.
Но такая методика не является универсальной, так как не применяется, если грыжа расположена неудобно для воздействия. Поэтому по поводу использования эндоскопа, необходима дополнительная консультация. К тому же риск рецидива тут выше, обычно он составляет 10%. Хирургическое вмешательство такого вида довольно дорогостоящее и многим пациентам просто недоступно.
Такая нейрохирургическая операция грыжи крестцового отдела позвоночника или другой локализации сводится к проникновению в район сдавленного нерва, и устранению компрессии. Разрез кожи при этом не превышает 4 см, что ускоряет восстановление после операции. В процессе хирург задействует новейшие инструменты и микроскоп, что позволяет провести все действия качественно. Проводится вмешательство под местной анестезией.
Основными плюсами ее выделяют:
- возможность оперировать пациентов любого возраста;
- через один разрез удаляется сразу несколько патологий;
- короткий восстановительный период;
- длительность зависит от сложности и стадии развития патологии;
- эффективное устранение болевого синдрома;
- через 4 недели человек уже может выполнять несложные физические действия.
Грыжа пояснично-кресцового отдела удаляется таким способом весьма эффективно, но риск рецидива составляет 15%. К тому же операция обходится не дешево (от 70 тысяч рублей), поэтому для многих пациентов подбираются более доступные способы.
Самый современный способ избавления от позвоночной грыжи. С ее помощью удаляют патологию под местным наркозом с малоинвазивной инновационной технологии. Процедура проводится с использованием рентген-аппарата, который обеспечивает контроль процесса и специальных игл (их размер составляет от 2 до 3 мм). Они вводятся в поврежденный участок и за счет воздействия лазерного или плазменного излучения разрушают дисковое вещество. Результатом является снижение давление на нерв и эффективное купирование болевого синдрома.
Среди преимуществ методики выделяют большое количество положительных отзывов пациентов, которым ее делали, минимальные риски возможных осложнений и короткая продолжительность (все действия занимают всего 40 минут). Больного выписывают домой уже через несколько часов после проведения.
Операция во многом напоминает описанную выше процедуру, но если нуклеопластику можно проводить только если размер грыжи не больше 7 мм, то к лазерной методике прибегают и в других случаях. Лазерное воздействие проводится на малых мощностях, и совместно с хирургическим вмешательством. В этом случае получается полная реконструкция поврежденного диска.
Хирургическое вмешательство не проходит без последствий для организма, поэтому после него пациенту некоторое время нужно для восстановления. Первые две недели являются послеоперационным периодом, в течение этого времени врач наблюдает за больным и принимает необходимые меры для исключения развития воспалительного процесса или других осложнений.
Основными рекомендациями врача в этот период будут:
- ношение поддерживающего корсета, назначенное время в день;
- категорически запрещено пребывание в сидячем положении, перемещение допускается только на каталке;
- поднятие любых тяжестей недопустимы, особенно весом больше 3 кг;
- нельзя без ведома врача заниматься самолечением, принимать настойки или делать компрессы с травами или мазями;
- не рекомендуется нахождение в одной позе более 4 часов, положение следует менять медленно каждые 20–25 минут;
- недопустимы резкие движения, напряжение отдельных участков тела;
- использование только ортопедического матраса и подушек;
- прием ванны или душа только через три дня после проведения вмешательства.
Последующее восстановление длится от 2 месяцев до полугода, она преследует цель полностью вернуть подвижность конечностей и позвоночника, исключить появление боли или дискомфорта, избавить пациента от остаточных неврологических реакций. Все мероприятия направлены на стабилизацию показателей, укрепление мышечного тонуса. Проводится она под руководством опытного специалиста. Обычно назначаются следующие виды воздействий:
- Лечебная физкультура. Больному назначается комплекс упражнений, которые улучшат кровообращение в мышечной ткани, укрепят их, повысят тонус, возобновят нормальное движение суставов.
- Физиотерапия и массаж. Требуется далеко не всем, но в некоторых случаях позволяет улучшить психоэмоциональное состояние, укрепить организм и повысить его выносливость.
- Прием медикаментов. На фоне занятий пациенту необходимо принимать лекарства, направленные на исключение развития осложнений и улучшающие общее состояние организма.
- Посещение санаториев и лечебных центров.
Подбирается программа реабилитации исходя из возраста человека, выбранной разновидности оперативного лечения, наличия других заболеваний и продолжительности послеоперационного периода. И также важно понимать, как пациент перенес такое радикальное воздействие. Если тяжело, восстановительный период будет дольше и с более щадящим режимом вначале.
Основной целью всех выбранных реабилитационных мероприятий является возвращение человека к нормальной жизни. Поэтому для каждого пациента составляется своя индивидуальная программа, рассчитывается курс наращивания нагрузки и продолжительность.
Когда человека одолевают сомнения относительно радикального лечения грыжи, специалисты рекомендуют ему ознакомиться с отзывами пациентов, которые уже прошли такую терапию.
Отзывы пациентов не только подскажут, где делают лучше такие операции, но и чего стоит опасаться. Поэтому перед выбором клиники следует внимательно изучить спектр ее услуг, убедиться в ее репутации и опыте специалистов в области хирургии.
Операция при грыже позвоночника является серьезным вмешательством в работу внутренних систем, поэтому всегда есть риск осложнений или неудачного исхода. Но отказ от нее также чреват последствиями, порой куда более серьезными, чем проведение воздействия на выпяченный диск с привлечением современных методик и инновационных инструментов.
источник
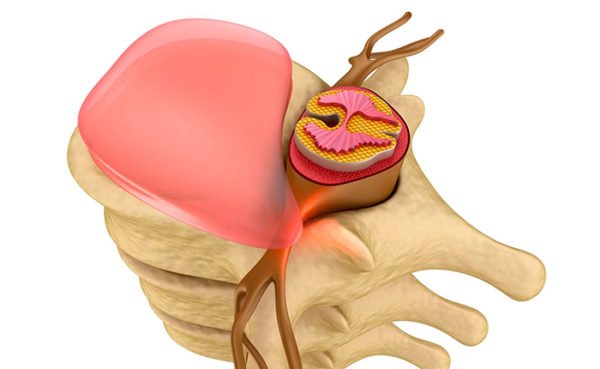
Межпозвоночная грыжа и операция по ее удалению — это мера, предпринимаемая для коррекции или восстановления действия пульпозного ядра межпозвоночного диска. Наиболее часто требуется операция при грыже локализующейся в пояснично-крестцовом отделе позвоночника. Реже такая процедура необходима для эктомии в грудном или шейном отделах. Процедура эта довольно непроста, имеет массу вариаций проведения в зависимости от места локализации и запущенности.
О показаниях к оперированию можно утверждать только после прохождения необходимого обследования и консультации нескольких врачей, ведь операции на позвоночнике достаточно опасны.
Какие же следует пройти обследования:
- рентгенологическое исследование;
- компьютерная томография (или МРТ);
- электрокардиография (ЭКГ);
- общие анализы (кровь, моча).
Операцию обычно проводят при позднем обращении к специалистам или при отсутствии результата консервативного лечения. Прогноз для таких пациентов в большинстве случаев положительный. Операция помогает постепенно вернуться к обычному режиму жизни. Эффект после проведения хирургического вмешательства в большом количестве представляет собой полное излечение и избавление от мучающих болей. Но есть и отрицательные моменты, после могут возникать осложнения.
Условно показания для хирургического вмешательства разделяются на два типа: относительные и абсолютные. К первому типу относится отсутствие результата при лечении. Если терапия, проведенная лечащим врачом не приносит желаемого результата, принимается решение об удалении грыжи.
Ко второму типу относятся симптомы, требующие немедленного оперативного разрешения:
- Выпадение пульпозного ядра, при этом состоянии развивается сильный болевой приступ. Происходит это в результате сжатия корешков нервов. Приступ сильных болевых ощущений затрагивает всю спину и иррадиирует в нижние конечности. Без хирургии возможно развитие паралича. Такое состояние носит название — секвестрированная грыжа.
- Снижение уровня чувствительности ног или же полное отсутствие. Это одно из опаснейших проявлений грыжи, которое сигнализирует о прогрессировании такого состояния, как парез (нарушения в работе ЦНС). Без своевременного лечения есть риск развития безвозвратной атрофии мышц.
- Синдром конского хвоста. Характеризуется состояние, недержанием мочи и кала. У мужчин могут возникнуть проблемы с эрекцией. Происходит это потому, что сдавливаются окончания нервных корешков. Без помощи хирургов состояние может носить необратимый эффект.
Оперативное воздействие на позвоночник — процедура серьезная и опасная, поэтому имеет достаточное количество состояний, при которых оперировать опасно для жизни пациента. Самые частые из них:
- Сердечно-сосудистая недостаточность.
- Беременность.
- Воспалительный процесс.
- Гипертония (в особенности гипертонический криз).
- Состояние комы.
- Хронические заболевания, препятствующие удалению грыжи.
В большинстве случаев после устранения патологии, операция возможна.
Существует несколько способов оперативного воздействия на этот вид грыжи:
- ламинэктомия;
- вертебропластика;
- эндоскопическое удаление;
- удаление лазером;
- ламинэктомия;
- дисэктомия;
- деструкция;
- гидропластика;
- холодноплазменная нуклеопластика.
В зависимости от того, какой метод выбран для оперирования межпозвонковой грыжи, отличается и сам процесс вмешательства. Далее рассмотрим самые частые виды операции.
Применяется при имеющихся осложнениях или наличии крупных новообразований. При проведении процедуры по удалению костных тканей и позвоночной грыжи, локализующейся в поясничном отделе, иссечение приходится проводить с фрагментом межпозвоночного диска. После чего происходит освобождение от сдавливания нервных окончаний и устранение нестерпимых болей.
Проводят ламинэктомию под анестезией, длительность манипуляции от одного до четырех часов. При ряде случаев есть необходимость заменить удаленный фрагмент имплантатом. Для того чтобы восстановить рост костной ткани естественным путем, необходимо вживить костный трансплантат, взятый у этого же больного.
Проводят эндоскопию для иссечения образований имеющих небольшой размер, находящихся в области доступной эндоскопу. Проводится путем прокола тканей и при помощи эндоскопа убираются поврежденные части межпозвоночных дисков. Процедура проходит под наблюдением врача и с помощью рентгена. Положительной стороной этого метода считается минимальное травмирование спинномозгового канала.
Разрушение грыжи путем воздействия на нее плазмой низкой температуры. Самым важным преимуществом считается мгновенное купирование боли, продолжительность манипуляции около получаса. Нет необходимости в дальнейшей реабилитации и стационарного лечения. Но есть и отрицательный момент — возможность рецидива болезни.
При этой процедуре происходит вымывание грыжевой ткани без формирования рубцов. Возможно это благодаря способу проведения: к грыже проводится нуклеотом, а по нему под воздействием высокого давления поступает раствор NaCl 9%. Положительной стороной является малый процент травмирования. Возможно использовать подобный метод при малом размере новообразования.
Выполняется за счет разрушения пострадавшего диска пучком лазерных лучей, после чего диск под его же действием реконструируется. При проведении происходит уменьшение поврежденного диска, за этот счет уменьшается давление, негативно влияющее на нервные окончания и боль утихает. Важной особенностью этого метода считается восстановление собственной хрящевой ткани под воздействием нагревания. Новые ткани способны заполнить возникшие трещины, что избавляет от приступов боли, целесообразно выбирать его при ранней стадии болезни.
У лазерного удаления имеется возрастное ограничение до 50 лет. Проводят ее под эпидуральной анестезией или местным наркозом. Еще один немаловажным моментом считается пребывание в стационаре, ведь требуется не более трех часов после ее проведения.
Важным пунктом для любого вида операции станет правильная подготовка:
- исключить прием пищи за 7-8 ч до проведения;
- подобрать необходимую дозировку и способ анестезии;
- отменить прием антикоагулянтов за 3-4 дня;
- убедиться в отсутствии причин для отказа от операции;
- пройти необходимое обследование;
- очистительные клизмы накануне оперирования.
Оперативное разрешение должно быть проведено только тогда, когда невозможно консервативное лечение. Ввиду возможности проявления серьезных послеоперационных последствий, можно выделить следующие:
- риск возникновения кровотечений;
- инфицирование;
- возможен рецидив;
- травмы нервного корешка;
- возникновение грыжи в других локализациях;
- энкопрез (недержание кала);
- инконтиненция (недержание мочи).
Задачей реабилитационного периода и восстановления считается полное купирование болей и возможность вернуться к нормальному образу жизни. Хорошо себя зарекомендовал комплекс лечебной физкультуры (ЛФК). Это упражнения, разработанные специально для укрепления спинных мышц с целью восстановления и реабилитации подвижности позвоночника.
Также понадобится санаторно-курортное лечение — атмосфера отдыха и присмотр специалистов способствуют скорейшему выздоровлению. Там проводятся все необходимые меры для восстановления и реабилитации: лечебная гимнастика, физиотерапия и прием необходимых для лечения препаратов. Период восстановления занимает продолжительное время: не менее трех-шести месяцев.
Из этого видео Вы узнаете и увидите как удаляется грыжа. Просим людей со слабой психикой и детей не просматривать видеоролик, поскольку не каждый выдержит вид хирургического вмешательства.
источник
Боль в спине становится привычной проблемой современного человека из-за неразвитости мышц спины и неравномерной тяжелой нагрузки. Необходимо внимательно отнестись к неприятным ощущениям, возникающим в области позвоночника. Причиной болей может быть развивающаяся межпозвоночная грыжа, которая может постепенно привести к утрате двигательной способности и парализации конечностей. Избавиться от грыжи и предотвратить развитие патологий можно только хирургическим способом.
Выделяется несколько видов операций на позвоночнике, имеющих разную степень эффективности, рискованности и разную длительность восстановительного периода. Самыми оптимальными и современными способами выздоровления, которые специалисты-хирурги подбирают своим пациентам, в зависимости от индивидуальных особенностей, считаются следующие виды оперативного вмешательства:
Эндоскопическое – оперативное избавление от грыжи межпозвонкового пространства и освобождение передавленных нервных окончаний спинного мозга для уменьшения болей и неврологических повреждений, не требующее больших надрезов на тканях.
Специалисты выделяют такие преимущества эндоскопии грыжи как незначительное травмирование мягких тканей, сохранение целостности межпозвоночного диска, низкий процент развития послеоперационных осложнений, малая кровопотеря в процессе удаления грыжи, отсутствие послеоперационных болей.
Показаниями к применению этого вида операции являются:
-
выпячивание грыжи сбоку межпозвоночного диска; воспалительные явления в спинномозговом канале; развитие неврологического синдрома с сильными болями, отдающими в бок и поясницу; отсутствие выраженного эффекта от длительного лечения консервативными методами; развитие половой дисфункции.
Противопоказаниями для такого вида хирургического вмешательства считаются:
-
онкологические заболевания с вторичными очагами в позвоночнике; сужение сосудов канала позвоночника; беременность; развитие инфекционных поражений в месте локализации грыжи; перенесенные заболевания сердечно-сосудистой системы; серединная грыжа.
Лазерное – воздействие (нагревание и испарение жидкости) излучением лазерных пучков небольшой мощности на ядро внутри межпозвонкового диска для его уменьшения или удаления с дальнейшим втягиванием грыжевого содержимого, которое давит на нервные корешки и вызывает интенсивные боли. Ядро представляет собой плотное образование желеобразной консистенции, состоящее на 70 % из воды. Различают лазерную вапоризацию (или денуклеацию) и реконструкцию межпозвоночных дисков.
Плюсы этого способа хирургического лечения грыжи позвоночника:
-
незначительные неприятные ощущения и полное отсутствие боли во время манипуляций; не нарушается структура здоровых тканей, окружающих позвоночный столб и не образуются рубцы; самый быстрый срок восстановления, не требующий строгих ограничений и постельного режима; использование местного наркоза.
Грыжевое выпячивание в позвоночнике, требующее лечения именно лазером, обладает следующими признаками:
-
небольшой размер выпирания; отсутствие каких-либо осложнений; возраст больного в диапазоне 20-50 лет; отсутствие улучшений при медикаментозном лечении; дегенеративные процессы в дисковых тканях позвоночника.
Специалисты выделяют несколько противопоказаний для лазерной вапоризации дисков:
- размер грыжевого выпирания значительно больше 6 мм;
- возрастные дегенеративные процессы в тканях пациента, достигшего 50-летнего возраста;
- окостенение ядра межпозвоночного диска, повреждение спинного мозга.
Удаление выпячивания ядра межпозвоночного диска значительного размера (более 6 мм) в пояснично-крестцовом отделе, где анатомически хорошо выделяются остистые отростки с установлением имплантата. Имплантат изготавливается чуть большего размера, чем усеченный диск. Преимущество этого метода в том, что имплантат фиксирует позвонки и поддерживает стабильность связок и сегментов, чтобы не спровоцировать рецидив передавливания нервных корешков.
Такой метод удаления грыжи может проводиться только пациентам без заболеваний и патологий сердечно-сосудистой и дыхательной системы, без прогрессирующего инфекционного или воспалительного процесса.
Помогает ли иглоукалывание при грыже позвоночника, читайте здесь.
Прежде чем определиться с датой проведения операции, лечащий врач проводит сбор необходимых клинических анализов:
-
общий анализ крови; исследование на уровень сахара и личные антигенные характеристики; общее исследование мочи; ревмотромбы для выявления степени подверженности внутренних органов, суставов и всех видов тканей организма воспалительному процессу; описание электрокардиограммы; данные МРТ.
В день операции необходимо отказаться от употребления жидкости и пищи за 7-8 часов, а также проконсультироваться с врачом-анестезиологом на предмет затяжных заболеваний и аллергической реакции к препаратам для наркоза.
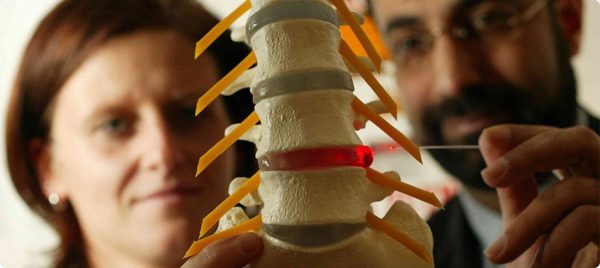
Перед операцией проводится рентгенологическая разметка для точного определения места выпирания ядра межпозвонкового диска и защемления нерва.
Длительность процедуры зависит от того насколько сильно поражены межпозвонковые диски, от размеров выпячивания и от уровня квалификации хирурга. В среднем она продолжается от 50 до 120 минут.
Пациенту делают местный наркоз – перидуральную анестезию, при которой он может во время проведения манипуляций описывать свои ощущения.
Врач делает надрез размером 0,5 – 1,5 сантиметра в месте, где установлена грыжа и раздвигает ткани для доступа к позвоночнику. Затем вводит в отверстие иглу, которая служит направляющей для медицинского спинального эндоскопа.
Эндоскоп – это прибор, оснащенный электронно-оптическим преобразователем, который помогает врачу без серьёзного травмирования тканей удалить выдвинувшееся пульпозное ядро и наблюдать за точностью своих действий на экране монитора.
Хирург направляет эндоскоп в канал, где спинной мозг соприкасается с нервными корешками. Проводится иссечение и удаление выпирающей части диска и омертвевшей ткани, защемляющей нервное окончание и вызывает болезненный неврологический синдром. После завершения всех манипуляций, разрез обрабатывается антисептическим средством и на него накладывается шов.
Полную информацию о методах спинальной хирургии, а так же отзывы пациентов после лечения Вы можете прочитать на сайте Artusmed.
В отличие от полостной операции, эндоскопическое удаление грыжевого выпячивания несёт несколько серьёзных рисков, встречающихся у небольшого процента прооперированных пациентов:
-
внесение инфекции; гематома, сопровождающаяся длительными болевыми ощущениями; повторное появление грыжи в том же месте позвоночника спустя некоторое время; снижение эластичности тканей вследствие развития воспалительного процесса и перехода мягкой соединительной ткани в жёсткую фиброзную, формирующую рубец; сужение канала позвоночного столба, провоцирующая боли в пояснице и ногах; травмирование нервного корешка или твёрдой мозговой оболочки оперирующим хирургов во время проведения манипуляций («человеческий фактор»).
За несколько дней до операции больному необходимо посетить рентгенолога, нейрохирурга, который будет проводить манипуляции. Врач должен обладать высокой квалификацией, пройти специальную подготовку и получить документ, подтверждающий разрешение на проведение подобных операций. Затем будет назначен приём терапевта для определения, есть ли индивидуальные противопоказания к проведению этого вида операции, осмотр общего состояния и анализ клинических исследований:
-
общие анализы экскрементов и крови; исследование крови на содержание сахара; результаты ЭКГ; рентгенография; компьютерная томография позвоночника.
За день до назначенной операции проводится приём анестезиолога с целью подбора обезболивающего препарата, не вызывающий аллергии.
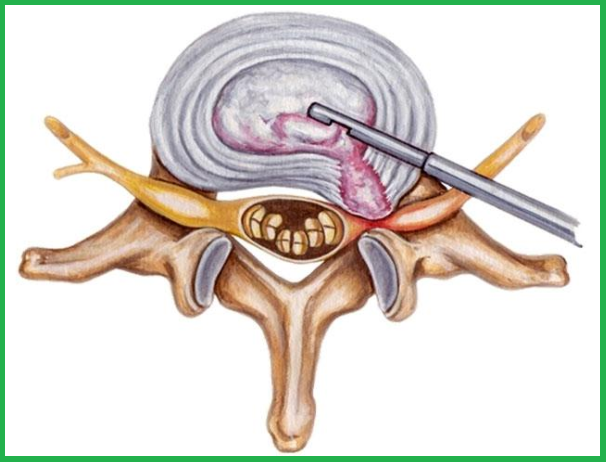
Цена лазерной операции складывается из совокупности нескольких факторов: уровеня сложности операции (от 1 до 5), репутации и квалификации оперирующего специалиста и команды врачей, особенности ценообразования клиники, включения дополнительных процедур в дооперационный и восстановительный период.
| Страна (медицинское учреждение) | Стоимость операции без учёта программы реабилитации и уровня сложности | ||||||||||||
| Израиль | 10000 $ | ||||||||||||
| Чехия | 10000 – 15000 € | ||||||||||||
| Германия | 16000 – 25000 € | ||||||||||||
| г. Москва:
Центральная клиническая больница № 1 Клиника малоинвазивной нейрохирургии ЦКБ Российской академии наук Клинико-диагностический центр МГМУ им. Сеченова И.М. Городская больница № 23, № 40 Военно-медицинская академия им. Кирова С.М. НИИ травматологии и ортопедии |
| Вид операции | Длительность пребывания в стационаре | Срок листа нетрудоспособности |
| после эндоскопической операции | До 2 дней | 2 – 3 недели (в зависимости от сложности операции) |
| после лазерной вапоризации | 1 день | 2 недели (под наблюдением невропатолога) |
| после интерламинарного вмешательства | Неделя | 1,5 – 2 месяца |
Важнейшим мероприятием, способствующим быстрому восстановлению позвоночника после хирургического воздействия, является правильное и систематическое выполнение упражнений профилактической гимнастики. Тренировки позволяют избавиться от болей, укрепить мышцы спины, устранить физические ограничения за счёт налаживания подвижности межпозвоночных дисков.
В ранний реабилитационный период больной выполняет небольшой набор самых простых движений лёжа на спине по 10 – 15 повторений:
2 Поочередно медленно сгибать ноги в коленях и притягивать их к груди, задерживаясь в таком положении на 30 – 45 секунд.
3 Руки перекрестить на груди, ноги согнуть в коленях, а голову прижать к грудной клетке. Медленно поднять туловище вперед и замереть на несколько секунд.
4 Ноги согнуть в коленях и сильно упереться стопами, поднять таз и удерживать такое положение 10-20 секунд.
5 Ноги, согнутые в коленях плавно поворачивать в стороны.
Спустя 2 недели после операции, при постепенном улучшении состояния, врач усложняет программу упражнений и увеличивает количество их повторов. Однако необходимо избегать нагрузки на поясничный отдел позвоночника, поэтому больному не предлагаются упражнения в сидячем положении:
2 Лёжа на боку приподнимать ноги.
3 Неглубокие приседания с прямой спиной.
4 Лёжа на животе подтягивать колени к локтям.
5 Отжимания от пола на вытянутых руках.
6 Стоя на четвереньках поочередно вытягивать противоположные прямые конечности, стараясь удержать спину прямой.
7 Лёжа на животе одновременно поднимать вытянутые руки и ноги, удерживаясь в таком положении 15 – 20 секунд.
Через 1–1,5 месяца допускаются тренировки в сидячем положении:
2 В коленно-локтевом упоре медленно прогибать спину вниз и выгибать наверх, фиксируясь в нижнем и верхнем положении.
3 Плавные повороты корпуса в стороны.
В дополнение к гимнастике больному нужно соблюдать несколько правил:
-
не переохлаждаться; не находиться долго в одном и том же положении; заниматься плаванием; не поднимать тяжести и не подпрыгивать; добавить лечебно-профилактический массаж у специалиста.
Соблюдение режима питания позволит быстрее восстановить слаженную работу всех систем организма и предотвратить развитие нежелательных послеоперационных последствий. Пища должна быть мягкой, некалорийной, легкоусвояемой и не способствующей набору лишнего веса. Важной составляющей становится клетчатка, которая облегчает работу кишечника и не создает дополнительное давление на мышцы пресса. Предпочтение нужно отдать следующим продуктам:
-
овощи (капуста белокочанная, морковь, брокколи) и фрукты; таёжные и болотные ягоды (клюква, брусника, черника) в виде морса или отвара; зелень; отварное нежирное мясо (индейка, курица, телятина); желатин в составе студня, киселя, фруктового желе и мармелада.
Нейрохирурги, проведя операцию, часто рекомендуют носить специальный ортопедический корсет или пояс, который выполняет несколько функций:
-
стабилизация места проведения манипуляций; снижение естественной нагрузки на позвоночный столб во время ходьбы; налаживание кровотока; восстановление тонуса мышц; ускорение заживления швов (если делался надрез) и способствует рубцеванию тканей.
В зависимости от уровня сложности операции различают 3 вида корсетов:
жёсткие – при удалении позвонка и установке импланта для полной фиксации положения позвонков,
полужесткие – при удалении грыжи для профилактики осложнений и частичного снятия нагрузки,
мягкие – используются в поздний период восстановления после эндоскопической операции.
Длительность и периодичность ношения любого вида корсета, его размер и материал изготовления определяет только врач. Чаще всего прооперированные больные начинают носить полужесткие корсеты ежедневно в ранний восстановительный период, не более 3 часов в сутки. Нужно соблюдать следующие правила:
-
надевать его в положении лёжа на спине поверх белья из хлопковых тканей, весь период ношения следить за отсутствием неприятных ощущений, перед отдыхом обязательно снимать.
Отказ от ношения корсета происходит постепенно в течение 2 – 3 месяцев.
Боли во время послеоперационного периода после удаления межпозвоночной грыжи возникают по нескольким причинам и могут локализоваться не только в месте проведения операции, но и в ногах. Существуют «естественные» боли, которые появляются как реакция организма на хирургическое вмешательство, и не свидетельствуют о болезненных процессах в организме требующих корректировки:
-
лёгкое чувство стянутости или сухости в месте манипуляций; головокружение; незначительные боли или чувство тяжести в пояснице и ногах после ночного сна; повышение температуры в пределах 37-38 градусов.
Если же больной чувствует сильную слабость, озноб, появляются трудности с мочеиспусканием, боли в ногах и пояснице значительно сильнее дооперационных ощущений, то необходимо немедленно обращаться к хирургу для проведения обследования.
Серьёзное осложнение, возникающее из-за передавливания нервных окончаний выпячиванием ядра межпозвоночного диска, именуется парез. Данный синдром имеет множество проявлений. Одно из них характеризуется нарушением чувствительности и снижением рефлекторных способностей, ослаблением двигательной способности или полным обездвиживанием нижних конечностей вследствие того, что нервные сигналы не проходят и мышцы работают слабо (парапарез).
Встречаются редкие случаи, когда парез развивается после травмирования спинномозгового канала позвоночника, вызванного ошибкой оперирующего хирурга, развитием воспалительного или инфекционного процесса.
Избавиться от такого вида осложнения можно комплексной терапией – ЛФК, массаж, иглоукалывание, процедуры физического воздействия – электромиостимуляция и электромагнитное воздействие. В крайне редких случаях применяется хирургическое вмешательство.
Хирургическая помощь в избавлении от грыжевого выпирания в позвоночнике для многих пациентов становится единственной возможностью вести образ жизни полноценного человека. Современная медицина предлагает достаточный выбор различных видов почти безболезненных и бескровных манипуляций, которые сможет подобрать хирург с учётом индивидуальных особенностей больного.
источник
Удаление межпозвоночной грыжи: показания к хирургическому вмешательству, виды операций, возможные осложнения
Грыжа между позвонками — распространенное и небезопасное выпячивание, которое чаще диагностируется у людей среднего и пожилого возраста. У молодых пациентов она тоже не является исключением.
Патологию на ранних стадиях можно лечить консервативными методами. Если же заболевание уже перешло в запущенное состояние, то, чтобы вернуть пациента к полноценному образу жизни, удаление межпозвоночной грыжи неизбежно.
Удаление позвоночной грыжи имеет строгие показания:
- неэффективность традиционной терапии, о которой свидетельствует постоянная боль и другие симптомы патологического процесса;
- параличи и парезы, а также другие неврологические признаки;
- появилось недержание мочи или кала, развилась импотенция у мужчин;
- прогрессирующая атрофия мышечной ткани;
- спондилолистез;
- защемление грыжи;
- сдавливание нервов, регулирующих функциональность тазовых органов.
Это практически все показания к операции. Решение о проведении вмешательства должен принимать только квалифицированный специалист после прохождения больным ряда диагностических исследований. В обратном случае вместо ожидаемого улучшения, хирургическое лечение может только навредить.
Удаление грыжи, цена которого зависит от типа операции, можно проводить не всегда.
Существуют такие противопоказания к вмешательству:
- новообразование злокачественного или доброкачественного характера;
- сужение спинномозгового канала;
- инфекционное поражение и воспаление в области локализации грыжи;
- сдавливание нервов рубцовой тканью;
- гипертонический криз;
- тяжелая недостаточная функциональность сердца в стадии декомпенсации;
- коматозное состояние.
Только доктор имеет право давать рекомендации пациенту относительно оперативного вмешательства. Но, принимая такое серьезное решение, лучше проконсультироваться с несколькими специалистами.
Существует несколько видов операций по удалению выпячиваний позвоночного столба.
Целесообразность каждого из них определяет врач:
Каждая из представленных операций имеет свои показания и противопоказания. Тип вмешательства назначается, исходя из размера выпячивания, степени тяжести заболевания, интенсивности симптоматики.
Питание после удаления межпозвоночной грыжи должно быть полноценным, но диетическим. Следует употреблять кальцийсодержащие продукты: рыбу, молоко, сыр, творог и т. д.
Необходимы блюда, в которых присутствует желатин. Также врач назначит комплекс необходимых витаминов и минералов для скорейшего восстановления. От твердой пищи на некоторое время придется отказаться.
В зависимости от того, какие методы удаления межпозвонковой грыжи были выбраны, должна соблюдаться инструкция по их проведению и реабилитации.
Даже, если врач и пациент полностью придерживаются всех требований, в 25% — 30% всех случаев возникают послеоперационные осложнения:
- Кровотечение. Оно может появиться как во время процедуры, так и после ее завершения. Причиной этому является повреждение сосудов. Срочная помощь врача здесь обязательна.
- Длительная слабость, тошнота и рвота, как реакция на препараты для наркоза.
- Хронические болевые ощущения, способные усиливаться. Такие последствия встречаются чаще других. Связаны они с повреждением нервных окончаний и близлежащих тканей во время операции.
Существуют и отдаленные осложнения после удаления межпозвоночной грыжи:
- тромбоз в сосудах ног;
- повреждение спинномозговых оболочек;
- рецидив межпозвоночной грыжи (после удаления выпячивания мышцы становятся слабее, а еще частично удаляется диск, что приводит к относительной нестабильности позвоночного столба);
- повреждение спинного мозга или нерва;
- грубое рубцевание тканей на месте проведения операции (при этом нарушается подвижность указанного сегмента позвоночника).
Оперативное вмешательство — это радикальный метод лечения грыжи. Сегодня он применяется все реже, так как показаний для его применения немного. Так как удалить грыжу позвоночника можно в любой момент, лучше не торопиться с таким решением, а проконсультироваться у нескольких специалистов и попробовать пролечиться консервативно. Ведь сейчас существует столько инновационных разработок для успешной терапии!
Узнать больше информации о проведении удаления выпячиваний позвоночного столба и риске возможных осложнений можно на видео в этой статье.
источник
Одно из тяжелейших и самых распространенных заболеваний позвоночника, диагностируемых в нашем веке – межпозвоночная поясничная грыжа. Основным симптомом недуга является усиливающая до невыносимых пределов поясничная боль, которая на определенной стадии перестает поддаваться воздействию медикаментозных анаболических средств. Боли могут мучить пациента неделями, месяцами, при этом порождая сопутствующие симптомы. Сначала немеют конечности, затем наступает неизбежно ограниченность в движениях, и наконец, начинаются серьезные проблемы с работой внутренних органов, расположенных в проекции к ареалу поражения – пояснице. Чем раньше, при появлении первоначальных симптомов, посетить врача, который назначит многоплановое консервативное терапевтическое лечение, тем больших проблем впоследствии удастся избежать.
Но бывает, что даже при тщательном выполнении всех предписаний, вылечить грыжу не удается. Боль нарастает, распространяется до окончания нижних конечностей, парализует их и практически полностью аннулирует чувствительность кожного покрова. В этом случае проводится операция, в ходе которой удаляется грыжа. Но при данном заболевании оперативное вмешательство считается самой крайней мерой. Только тогда, когда без хирургических действий невозможно вернуть пациенту нормальное качество жизни, его начинают готовить к операции. Почему врачи тянут и всеми силами пытаются вылечить грыжу консервативно? Большинство оперативных методов, применяемых для устранения данной патологии, являются рискованными и опасными, а остальные, менее инвазивные – чрезвычайно дорогостоящими.
Важно! Межпозвоночные грыжевые операции на поясничной зоне проводятся чаще, чем в шейной, грудной или крестцовой. Ведь именно на поясницу современный человек, с его сидячим малоподвижным образом жизни, получает максимальную нагрузку, способствующую возникновению патологий.
Существует ряд прямых показаний к хирургическому вмешательству.
- Нарушена работа мочеполовых или других органов малого таза, вследствие чего происходит задержка отхождения мочи или ее недержание, а также наблюдается эректильная дисфункция.
- Атрофируются мышцы ягодиц, бедер, ног, начинается парез или наступает паралич ног, человек не в состоянии ходить.
Важно! Необходимо, чтобы пациент понимал (и врачи должны объяснить это) – стопроцентного результата ни одна операция по извлечению грыжевой патологии дать не способна, каким бы методом она не проводилась. Даже после удачного удаления остается возможность рецидивов и вероятность осложнений. Поэтому, прежде чем идти на операцию, нужно пройти через все стадии консервативного лечения.
Когда принимается решение об операции, успех ее проведения, минимум постоперационных осложнений и удачная реабилитация во многом зависят от нескольких условий, выполняемых в ходе подготовки.
-
Обязательна предварительная сдача всех необходимых анализов и прохождение обследований, таких как КТ и МРТ. Также консультироваться желательно не у одного врача, а у нескольких.
Если вы хотите более подробно узнать, последствия удаления межпозвоночной грыжи, а также рассмотреть возможные осложнения, вы можете прочитать статью об этом на нашем портале.
Чтобы понять, какая именно операция окажется наиболее эффективной, лечащий врач рассматривает все варианты, исходя из течения болезни пациента и многочисленных дополнительных обследований, а также принимая во внимание состояние общего здоровья кандидата на удаление грыжи.
Таблица. Виды операций по удалению поясничной грыжи.
Этот метод устарел совсем недавно, с появлением менее инвазивных и рискованных способов удалить позвонковую грыжу. Тем не менее, он продолжает использоваться некоторыми врачами, хотя в последнее время выбор все чаще делается не в пользу данного метода.
Эффективность ламинэктомии предельно высока. После нее рецидивы практически не возникают. Но могут быть серьезные осложнения, поскольку в ходе оперативного действия осуществляется глобальное разрушение всей позвоночной структуры в ареале поражения. Затронутыми и деструктуризированными оказываются межпозвонковые тела, частично позвонки и другие сегменты.
Кстати. Даже после наиболее удачно прошедшей операции ламинэктомии пациент, как минимум, будет долгое время испытывать проблемы с ходьбой и нахождением в сидячем положении. В худшем исходе существует риск инвалидизации.
Для возвращения разрушенной структуры пациенту могут имплантировать искусственные позвоночные сегменты, но мобильность все равно понизится, а в дальнейшем это может стать причиной смещений и образования сколиотических деформаций.
Это нейрохирургическая операция, при которой делается маленький разрез и, используя тонкие инструменты и микроскоп, врач точно удаляет патологическое грыжевое образование, не повреждая соседние структуры и сегменты. Риск повреждения окружающих тканей, таким образом, оказывается минимальным.
Кстати. Несомненные плюсы метода – отсутствие постоперационных шрамов и относительно короткий восстановительный период. Болевой синдром снижается быстро, а на реабилитацию требуется в два раза меньше времени, чем при ламинэктомии.
Использование эндоскопа позволяет сделать минимальный разрез – 5 мм. Соответственно, ткани травмируются тоже минимально. Точность хирургических манипуляций обеспечивает то, что они отображаются на мониторе компьютера. Структуры при этом остаются целостными, удаляется только грыжевое образование. Высокоэффективный метод, после которого пациент может вернуться к нормальной жизни уже спустя два месяца восстановительного периода.
Метод, пожалуй, самый лучший, малоинвазивный и высокореабилитационный. Достичь нормального уровня жизни с полным отсутствием боли и восстановлением функций, после лазерного удаления грыжи можно буквально через четыре недели. Лазерная установка создает высокую температуру, с помощью которой воздействует на поврежденный межпозвоночный диск. Жидкость, скопившаяся внутри диска и грыжевого образования, начинает испаряться. Выпячивание исчезает.
Важно! При всех положительных характеристиках данной оперативной техники, она противопоказана тем пациентам, у которых уже произошло разрывание фиброзного кольца, и осуществился исход пульпозного ядра, или хотя бы начался процесс секвестрации.
При помощи лазерной установки можно провести не столько оперативное удаление грыжи, сколько восстановление здоровой хрящевой ткани или коррекцию, за счет уменьшения грыжевого образования. Поэтому эта операция отличается малоинвазивностью.
Характеризуется метод рекордно коротким реабилитационным периодом – восстановление пациента происходит уже спустя два дня. В поврежденный грыжей межпозвоночный сегмент инъекционно вводится раствор, который вступает во взаимодействие с поврежденными тканями. После этого раствор откачивается, в результате чего снижается объем пульпозного ядра и устраняется выпячивание. У операции практически нет осложнений, но она показана лишь пациентам, которые имеют грыжу очень маленького диаметра.
Эта операция считается самой легкой, длится всего полчаса, выздоровление наступает практически сразу после ее окончания. Суть метода – введение инъекционным способом в межпозвонковое тело, имеющее патологическое образование, плазменного вещества. Холодная плазма вступает во взаимодействие с патологически измененными клетками и «захватывает» их. После откачивания плазмы происходит удаление деформированных элементов. Низкая температура плазмы уничтожает также болевой синдром, действуя как анестетик.
Если вы хотите более подробно узнать, как лечить грыжу позвоночника без операции народными средствами, а также рассмотреть лучшие альтернативные варианты лечения, вы можете прочитать статью об этом на нашем портале.
Несмотря на то, что самые современные методы являются менее травматичными, и реабилитационный период значительно сокращается и облегчается, чаще всего (в 90% случаев) рекомендуется проведение микродискэктомии. Операция может применяться практически ко всем случаям и дает положительный результат в подавляющем большинстве из них.
Кстати. Негативные последствия наблюдаются, в основном, у пациентов, которые не соблюдали правила реабилитации, не выполняли все положенные восстановительные процедуры или делали это в неполном объеме. Процент неблагополучных последствий, таким образом, среди инвазивных методик, самый низкий – около десяти.
Что касается остальных методов с низкой инвазивностью, они имеют ряд ограничений по размерам грыжевых образований, разрывам фиброзного кольца и других.
Почти любая операция – это риск осложнений, который может проявиться в большей или меньшей степени. И ни одна из операций не гарантирует отсутствие в дальнейшем рецидивов. Если прооперированный пациент спустя некоторое время снова обратиться к врачу с симптомами поясничной грыжи, ему будет предписано сначала консервативное терапевтическое лечение, и только затем, в случае его неэффективности, новая операция.
источник
Ответ на этот вопрос мучает каждого потенциального пациента специализированного хирургического отделения. Но врачи, словно сговорившись, не дают полноценного ответа на вопрос о том, опасна ли операция по удалению грыжи позвоночника, ссылаясь на рекомендации Министерства здравоохранения. Но это как раз и понятно, ведь основная задача современной медицины — как можно быстрее вернуть работоспособность человека, особо не задумываясь о том, какие последствия для организма могут наступить в будущем.
Мы рекомендуем вам внимательно прочитать предлагаемый материал, в котором рассказано про последствия после операции по удалению межпозвоночный грыжи — это поможет вам принять правильное решение.
Прежде всего необходимо понимать, что позвоночный столб, связочный и мышечный аппарат — это единый механизм, являющийся своеобразным стержнем или каркасом для всего человеческого организма. Хирургическое или травматическое вмешательство в любой его точке неизбежно оказывает негативное влияние на все остальные структуры. Организм всегда стремится к тому, что бы компенсировать недостаточность того или иного органа. Чаще всего это происходит путем формирования спаек из грубых соединительнотканных волокон, утолщения костных наростов и других деструктивных (разрушительных) процессов.
Для того чтобы понять, опасна ли операция по удалению грыжи позвоночника, следует представить себе процесс её проведения. Как правило, проводится кожный разрез и хирург просто удаляет часть межпозвоночного диска, который утратил свою амортизационную способность. При этом не оказывается никакого воздействия для реального восстановления физиологической структуры хрящевой мышечной ткани. Т.е. просто устраняется последствие, но не лечится причина грыжи. При разрезах возможно проникновение инфекции, травма нервного волокна и многие другие осложнения.
Как уже говорилось выше, безопасных и эффективных методов хирургического восстановления здоровья позвоночного столба в настоящее время не существует. Чаще всего это вынужденная мера для сохранения жизни человека. Посмотрите, какие последствия после операции ущемленной грыжи встречаются чаще всего, и поймете, что лечить это заболевание следует своевременно и с помощью эффективных методик.
Среди вероятных осложнений находятся:
- частичные параличи нижних и верхних конечностей;
- нарушение работы мочевого пузыря и кишечника;
- перебои в работе сердца;
- ухудшение кровоснабжения структур головного мозга;
- болевые синдромы;
- потеря физиологической подвижности в позвоночном столбе.
В отдаленной перспективе развиваются, причем достаточно быстро, артрозы и артриты крупных суставов: тазобедренного, коленного, плечевого. Нарушается осанка и походка. Возникает быстрая физическая утомляемость. Формируется выраженные спаечный процесс, который в еще большей степени способствует прогрессированию остеохондроза позвоночника. Обратного пути после проведенной операции уже нет. Никакие другие способы лечения после этого невозможны. Только последовательные хирургические вмешательства по удалению всех последующих грыж. А они возникают с частотой в 75 — 80 % от всего числа оперированных пациентов.
В нашей клинике мануальной терапии всем пациентам предлагается лечение без операции. Да, это будет длительный и порой болезненный процесс, в ходе которого придется поменять свой образ жизни и следовать рекомендациям специалистов. Но и результат будет совершенно другой. Это полное восстановление здоровья позвоночника и продление жизни пациента. Жизни полноценной, насыщенной активными физическими нагрузками и свободной от постоянной боли в спине и шее.
Мы используем остеопатию и лечебный массаж, тракционное вытяжение и физические упражнения, рефлексотерапию и электростимуляцию мышечных волокон. В совокупности все эти методы дают поразительный результат — восстанавливается амортизационная способность межпозвоночного диска. Грыжа полностью восстанавливается в пределах физиологической границы диска.
Существуют и другие последствия после операции по удалению межпозвонковой грыжи, которые представляют собой не меньшую угрозу качеству жизни пациента. Попробуем перечислить часто встречающиеся.
Первые сигналы неблагополучия могут поступать от передней и продольной связок позвоночника. Они повреждаются в ходе хирургического вмешательства чаще всего. В них формируются участки плотной соединительной и склерозированной ткани. Они теряют свою способность к растяжению и эластичность. Проявляется состояние постоянным мышечным напряжением и постепенным разрастанием костной ткани тел позвонков. Возникает скованность движений, постоянные мучительные боли в спине.
Второе по частоте осложнение — нарушение процесса иннервации внутренних органов. Это может проявляться в виде учащенного мочеиспускания, регулярных запоров и диарей, развитии аритмии сердечного ритма, склеротических процессов в головном мозге.
Не стоит сбрасывать со счетов вероятность развития эпидурита (воспалительного инфекционного поражения оболочек спинного мозга). Заболевание проявляется выраженной неврологической симптоматикой: параличи, нарушение координации движений, снижение чувствительности. Может провоцировать развитие острого гнойного менингита. Высока вероятность летального исхода. Восстановление всех функций после такого осложнения невозможно.
Остеомиелит позвоночника и крупных суставов в последнее время встречается реже благодаря развитию малоинвазивных способов проведения хирургических операций. А вот риск ускорения процесса дальнейшего разрушения позвоночника остается очень высоким, поскольку в послеоперационном периоде пациент на длительное время лишается возможности полноценной физической активности. Деструктивные процессы в хрящевой ткани ускоряются, а возрастающая компенсационная нагрузка приводит к тому, что в течение 1 — 1,5 лет развиваются множественные грыжи дисков в сопряженных отделах позвоночного столба.
Не затягивайте с лечением позвоночника, обратитесь в нашу клинику мануальной терапии прямо сейчас и вы получите исчерпывающую бесплатную консультацию ведущего специалиста. Он ознакомится с вашей историей болезни и даст рекомендации по дальнейшему лечению без операции и её негативных последствий.
Консультация врача бесплатно. Не знаете к какому Вам врачу, позвоните +7 (495) 505-30-40 мы подскажем.
источник
Решила написать пост про свои приключения этим летом.
@AsliilsA , @AleKSandra31 — прошу к прочтению, если вас заинтересовало.
Буду писать много и нудно, для тех кто столкнулся с такой же неприятностью, кто собирается делать подобную операцию или для тех, кто сделал и хочет узнать, как происходит восстановление у других. Так что прошу не судить за тягомотину. Слог у меня херовый, предупреждаю.
Начну с предыстории. Летом 2014 года мои друзья по походно-туристическому делу решили рвануть на три недели в Саяны, что рядом с Байкалом. Неделя на дорогу и две недели в пеших прогулок по горам с рюкзаком овер 20 кг. Естественно я согласилась, поехала без всякой физической подготовки. Спортом особо никаким не занималась с 2012 года.
Первый звоночек прозвенел спустя неделю после возвращения домой из поездки. Проснулась в выходной и не смогла нормально встать. Перекосило напрочь. Любое движение давалось через боль. Ходить больно, сидеть больно. Было больно даже лежать. Переворачиваться с одного бока на другой без боли было невозможно. Мама (тогда я с родителями жила) мазала несколько раз за день поясницу мазью «Найз», помогало ненадолго. Обезболивающие тоже помогали не слишком. Проснувшись в понедельник я поняла, что до работы я не доберусь. Вызвали врача. Приехала очень хорошая врач-терапевт, выписала кучу уколов типа «Мовалиса» и «Мелоксикама». Через три дня меня отпустило, еще полторы недели я ходила на прием к врачу. При выписке врач посоветовала мне сделать МРТ поясничного отдела. Вдруг там грыжа. Но меня ведь уже ничего не беспокоило, поэтому я благополучно забила.
Ровно через год – в 2015 — ситуация повторилась. Прямо перед отпуском. Перебирала тяжелые папки на работе. Полдня провела в наклоне, роясь в старых документах. На следующий день на работу пришла согнувшись пополам. Оставалось пара дней до отпуска и на больничный я уйти не могла, нужно было привести в порядок рабочие дела. За эти два дня я прокляла все на свете, но на больничный так и не ушла. Уже по наитию самостоятельно купила «Мовасин» и «Мидокалм». По-моему эти уколы были дешевле, чем те, что прописывала мне врач год назад. Проколола, через несколько дней чувствовала себя человеком. И снова решила не ходить на МРТ.
Осенью того же года поступило предложение съездить в поход на Эльбрус. Оооо, это ж моя мечта) Конечно, я согласилась и пошла штурмом брать ближайший тренажерный зал. Я ходила в зал 8 месяцев. Сначала два раза в неделю. Потом три. А потом решила – чего мелочиться? Тренировки участились до пяти-шести раз в неделю. Я достаточно хорошо укрепилась. Я согнала лишние 15 килограмм веса. К походу я была готова. Съездили мы отлично в июле 2016 года, хоть вершина Эльбруса нам и не далась из-за неблагоприятных погодных условия, я не пожалела о поездке. В походе иногда ныла правая нога. Но особого беспокойства не причиняла. И по возвращению рецидива со спиной не возникло. Я успокоилась и забила на все тренировки, на правильное питание. Набрала часть веса обратно.
В апреле этого года опять же без особой подготовки я решила сплавиться по самому дикому порогу Урала – Ревуну. Несколько раз таскали катамараны к началу, тренировались входить в порог с разных сторон. Трясло на порогах тогда знатно. Через неделю после поездки заныла поясница. За три дня меня скосило. Утром не смогла встать на работу. Вызвали врача, ситуация повторилась, как в 2014 году с одним отличием – мне ничего не помогло. Выписывали «Мидокалм», «Комбилипен» (витамины группы В), мази, обезболивающее. Как мертвому припарки. Появилась ноющая боль в правой ноге. Через ягодицу по внешней стороне бедра, через икру и в стопу. Онемел большой палец на правой стопе. Боли были адские. Я не могла спать. Я сидела за компьютером до 3-4 утра, каждые полчаса ложилась в постель, не могла успокоить ногу, боль не давала заснуть. Снова вставала, садилась за компьютер и так до утра. Бесконечно глотала «Кетокам» — обезболивающее. Пробовала пить «Терафлекс Адванс» — не помогало. После майских праздников терапевт направила меня к неврологу и на рентген. Заключение с рентгена, к сожалению, не сохранилось. Но там ничего особенного и не написали. Что-то про остеохондроз поясничного отдела и только.
Ждала я приема к неврологу почти три часа, несколько раз скреблась в кабинет с жалобой на то, что не могу долго сидеть, мне больно – на что получала один и тот же ответ: «Ждите». Когда попала на прием, невролог – пожилая тетя – постучала по моим коленкам молоточком, заставила нагнуться, встать на колени на кушетку, постучала по ахилловым сухожилиям, со словами: «Врете вы все, у вас ничего не должно болеть», написала в карте «Рекомендую к выписке». Выписала лекарства – «Баклосан» и еще чего-то, не помню уже. Через пару дней меня выписала терапевт. Посоветовала потусоваться на работе пару дней и снова идти на больничный. На мои жалобы говорила: «Верю, вижу, как ты ходишь, но через врача узкого профиля перепрыгнуть не могу, обязана выписать». С 15 мая я вышла на работу.
Я принимала «Баклосан» пять дней. Все пять дней меня безбожно штормило. Я не могла работать, кружилась голова, меня тошнило. Боли в правой ноге прекратились, но (. ) нога вдруг ослабла. Начала «шлепать» правая стопа. Колено подворачивалось внутрь. Тазобедренный сустав проседал. Нога при переносе центра тяжести проваливалась в таз. Мышцы не держали ногу как положено. Я ходила, как с синдромом ДЦП. Шатко-валко. Сильно хромала. Меня такой порядок вещей крайне не устраивал. Короче, пить лекарство я перестала.
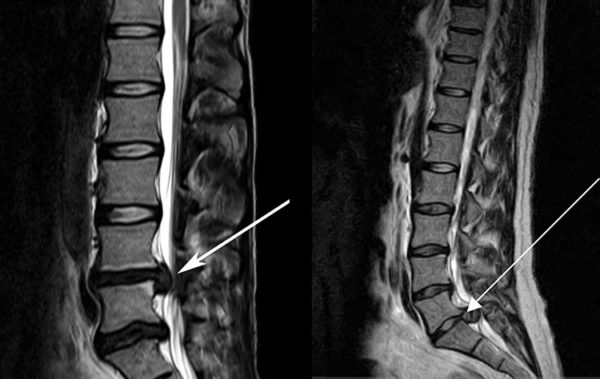
Проработав неделю я решила, что надо что-то с этим делать. У коллеги на работе брат работает в местной детской больнице диагностом. Договорилась за копейки по блату 24 мая сделать МРТ пояснично-крестцового отдела позвоночника. И пиздец, товарищи! Вот и сказались мои походы без подготовки…
Витя (диагност) высказал свое мнение: «Я, конечно, не нейрохирург, но по-моему тут у тебя «жопа». Лекарствами ЭТО не вылечить. Скорее всего тебе скажут идти на операцию. Но ты не вешай нос. Молодая, сильная. Всё ок будет». Конечно, для меня это был шок. Я и посмеялась, и поплакала, и всем позвонила – маме, папе, подруге. Всем пожаловалась. И стала думать.
26 мая со снимком я вернулась к терапевту, была сделана запись в карту о наличии грыжи, дано направление к той же врачу-неврологу, выписан больничный лист (к слову – на работу я в следующий раз вышла только 11 октября). Пришла к неврологу – сунула ей под нос снимок, и вдруг со мной начали совершенно по-другому разговаривать. И бедняжка-то я, и как такая молодая (мне 28) и вдруг с такой грыжей. Поставила на очередь в Пермскую краевую клиническую больницу и в МСЧ № 11 на прием к нейрохирургу (решили послушать мнение двух врачей, а не только одного). Дали направление на дневной стационар и в кабинет физпроцедур с диагнозом «радикулопатия» и «дорсопатия поясничного отдела позвоночника». Отходила я на дневной стационар две недели. Стоит ли говорить, что лучше мне не стало) Невролог паниковала, говорила, что консервативно меня вылечить, наверное, не получится. Придется оперировать. А там куча осложнений может быть и бла-бла-бла.
11 июня я попала на прием к нейрохирургу в краевую больницу, 13 июня – в МСЧ № 11. Оба врача в голос повторили одно и тоже: «Консервативное лечение не поможет, нужно оперировать. Не бойтесь, ходить вы будете. Не тяните, может стать хуже. Вы молодая, восстановитесь. Такие операции уже на потоке» и т.д. Мама меня изначально хотела отправить оперироваться в Екатеринбург или в Тюмень. Там, говорят, хорошие центры нейрохирургии. Операция будет стоить от 50 до 70 тысяч. Точную сумму никто не называл. Я даже пересылала в Екатеринбург документы, обрисовывала ситуацию. Но почему-то там мне сказали, что оперировать не нужно. Можно вылечить. И за лечение назначили сумму 4 000 рублей. Я боялась тянуть время. Боялась пареза конечностей. Ведь дальше неизвестно что может быть. У меня пока нет детей, но вдруг случится беременность, вес увеличится и в самый неподходящий момент я просто не смогу ходить. Было решено оперироваться в Пермской краевой больнице. В отделении нейрохирургии. Госпитализацию назначили на 27 июня. Операцию приблизительно на 28-29. 30 июня у меня день рождения) Видимо, суждено было его встретить на больничной койке.
Я быстро сдала все анализы, приехала с вещами 27 июня в больницу. Меня осмотрела местный невролог , как назло у меня все гнулось, боли не было и даже вроде бы появилась чувствительность в пальце. Но невролог очень пожилая и, видимо, очень опытная, не глядя в снимок определила где и какая у меня проблема. Долго тыкала в меня иголкой, стучала по конечностям молоточком, задавала вопросы. В конце сказала, что 29 июня мне назначена операция. Накануне с 10 вечера не пить, не есть, сделать клизму.
В 8 утра 29 июня с пересохшим горлом, надев компрессионные чулки, я уселась ждать медсестер с каталкой. Приехали за мной в 9 утра. Раздели, уложили, увезли в операционную. Поставили катетер, капельницу, анестезию (общий наркоз), надели тонометр. На часах 9.15. Сказали, что операция будет проводиться в положении лежа на животе, однако, все манипуляции проводили, пока я лежала на спине. Кто там меня ворочал – я не знаю. Проснулась я, когда меня завозили в палату. В палате меня уже ждала мама (мы договорились, что она будет ездить ко мне ухаживать, пока мне не разрешат встать). Над палатой у нас висели часы. Время – 11.15. То есть операция заняла не больше двух часов, учитывая, что какое-то время я еще отходила от наркоза.
От наркоза я отошла быстро и без проблем. Хотелось пить, хотелось есть. А нельзя. По истечении двух часов мне разрешили попить и я даже навернула полтарелки борща) сон как рукой сняло. К вечеру в первый раз в жизни сходила в туалет в судно. Очень долго думала перед этим, организм отказывался справлять нужду в положении лежа))
Вообще, на консультации нейрохирург обещал, что встать мне разрешат на третий, а то и на второй день. Однако, оперирующий нейрохирург приходил ко мне на протяжение четырех дней и слышала я только: «Еще рано. Лежи пока». Я лежала четыре дня. Паниковала. Потом мне объяснили – чем больше жировая прослойка, тем хуже затягивается шов. Тем дольше приходится лежать.
Все четыре дня я ворочалась в постели как юла. Несмотря на то, что ворочаться было больно. Таз не отрывался от постели вообще. Правую ногу прошивало будто спицами. На спине я лежать смогла только на третий день. Ночью, для того, чтобы перевернуться с бока на бок – я просыпалась. Ежедневно ставили обезболивающее на ночь. Появилось онемение в правой голени, от щиколотки до колена. Будто не моя нога вообще. Лечащий сказал, что это норма и это пройдет в течение полугода.
На пятый день явился врач и ЛФК, сказал, что пора подниматься. На тот момент у меня уже был опыт вставания на четвереньки в постели, проведения ежедневной зарядки в положениях на спине, животе, на боку. Врач показал, как правильно вставать с постели. Пригнал мне ходунки. Помог правильно надеть корсет. Встала. И чуть не упала. Кровь, видимо, к голове прилила. Или отлила) Не знаю, но покачнуло меня знатно. В глазах потемнело, резануло в области шва, прошило мурашками ноги. Минуты три я стояла на одном месте. Затем кое-как с помощью мамы и врача прошла от койки до двери палаты и обратно. Снова легла. Хватит, находилась. Вообще, сказали, что в первый день нужно ходить не больше 15 минут за раз. Начиная с 5. И постепенно наращивать время прогулок. Первый день дался очень тяжело. Ходить было больно. Сходить в туалет по человечески я не рискнула. Боялась наклониться. Боль в спине и ноге не отпускала. Вечером, лежа в постели, я даже прослезилась. Вдруг так и буду теперь ходить еле-еле с ходунками или костылями. Однако, второй день дался легче. На третий позвонила маме, попросила не ездить. Мол, сама справляюсь.
Отдельный момент – это повседневные естественные дела в послеоперационный период. Кушать приходилось лежа или стоя. Умываться – неудобно. Нагибаться не получается. Мыться нельзя, пока наложены швы. Одеваться могла только лежа. Ходить в туалет – повисая на ходунках над толчком. Сплошной стресс. И шов. Шов отказывался заживать, как положено. Сохранялось покраснение и небольшая влажность.
Выписали меня 7 июля. Снятие швов назначили на 15 июля. Договорились, что я приеду снимать их к лечащему, хотя обычно снимают в поликлинике по месту жительства хирурги.
Ездить в машине, кстати, можно было тоже только лежа. В общественном транспорте – упаси боже.
Сидеть нельзя месяц после операции. Мылась я в холодной бане, стоя на четвереньках, в корсете, не трогая водой место шва.
Первичный шов я запорола. То ли зашито было через одно место, то ли помогли пластыри «Космопор», которые нихрена не дышали, но шов при снятии разошелся.
Прошу прощения за фото в трусах. На фотографии видно, что в середине края шва «западают», сшито не в стык.
15 июня меня повез в Пермь муж, снимать швы. Приехала, пришла в перевязочную, дождалась медсестру, та обрезала нити, надавила кожу с двух сторон от шва и все расползлось. Вот это прикол! Пришел лечащий, сказал – будем зашивать заново. Вытерпишь? А то ж. И…зря я это. Уревелась в край. Вместо 7 швов наложили 9. На третьем шве я попросила анестезию – сказали «не нужно». Объяснили почему, скажу своими словами – что-то типа, анестезия – это жидкость, это отек. При введении в кожу края шва отекут, станут толще, ткань сойдется хуже и заживать будет дольше. Ну хрен с вами. Шейте дальше. Наверное, я навсегда запомнила эти ощущения. По окончании манипуляций мне поставили обезболивающий укол и отправили домой.
Пока заживал шов мама ставила мне уколы в ягодицу. «Лидазу» и еще что-то. И в один прекрасный момент попала в шишку, которая от уколов появилась. Буквально за сутки поднялась температура до 39. Мне было больно ходить. Ягодица покраснела, кожа стала горячей. Начался абсцесс. Ну тут, слава богу, на авось надеяться не стали, вызвали скорую, увезли в местную хирургию (в Краснокамске), там прописали таблетки и мазь. Обошлось без вскрытия. Еще один шов я бы не пережила)
Еще через две недели швы таки сняли. Еще за неделю шов зажил окончательно. Буквально на следующий же день после снятия швов я галопом помчалась в баню. Жаркую. С веником. Почувствовала себя человеком. Хоть моя невролог и вопила, что в баню ни в коем случае нельзя, тем более париться — я все равно ходила. Парилась. Шов, конечно, берегла, веником по нему со всей дури не хлестала, мочалкой не терла. Но после бани самочувствие было гораздо лучше.
Пи вставании с постели сохранялось онемение в голени, дискомфорт в пояснице. Отдавало в ягодицу. Но прежней боли не было. Появилось натяжение в стопе, колено перестало проваливаться внутрь. Тазобедренный сустав не проседал. Но ходила я с небольшим перекосом на правый бок. 30 июля я начала садиться. По тому же принципу, как и начинала ходить. Пять минут, десять, пятнадцать…На следующий день двадцать. Двадцать пять. Полчаса, сорок минут. К концу недели я сидела по часу. Рисовала, вязала, шила, вышивала. Убивала время. После месяца «лежания» хотелось чем-то заниматься, чесались руки))
В начале августа я переехала обратно домой к мужу. Ухода за мной теперь особо не требовалось. Разве что сумки из магазина таскать.
Боли в ноге исчезли вовсе. Ягодица не болела. Онемение в голени начало проходить. Невролог оценила мой шов и заявила, что пришло время проходить реабилитацию. Предстояло две недели лежать в МСЧ № 11 в отделении восстановительной медицины. Дождались очередь. 6 сентября меня положили на реабилитационное лечение. Ничего особенного. Распорядок дня в этой больнице был примерно такой: подъем в 8 утра. В 8.45 бассейн. В 9.30 завтрак. В 10 .00 – ЛФК. В 10.45 – занятия на тренажерах. В 11.30 вихревые ванны. В 12 электрофорез. В 13.30 массаж. В 14.00 обед и до вечера свободна. И так каждый день кроме выходных на протяжении двух недель. Можно было ездить как на дневной стационар, но мне предоставили возможность наблюдаться круглосуточно.
Не скажу, что мне это очень помогло. К моменту госпитализации у меня появились боли по утрам в правом тазобедренном суставе. Приходилось каждое утро какое-то время расхаживаться. И только потом делать зарядку. После выписки боль сохранилась. Разве что меня научили, как с этой болью бороться с помощью физических упражнений.
Списали меня 22 сентября. То есть на все про все ушло где-то 4 месяца. После выписки я еще в отпуск ушла на 2,5 недели, на работу вышла только 11 октября, но это не важно.
В целом, я всем довольна. За операцию не заплатила ни копейки. Все сделали по полису. Лекарства, корсеты (у меня их теперь два – пожестче и помягче), МРТ – обошлось в копеечку, конечно. Ну, не страшно.
Отдельно хочу похвалить медицинских работников нейрохирургического отделения Пермской краевой больницы. Вот где настоящие врачи. Все очень вежливые, участливые, к медсестрам можно обратиться в любое время с любой проблемой по части здоровья. Лекарства не зажимают. Чуть пискнешь – градусник подмышку. У всех легкая рука) все больнючие уколы ставили абсолютно не больно. Оперирующий хирург тоже отличный мужик, хоть и долго не давал мне подняться с постели, за что я его ненавидела эти четыре дня.
Что я имею на сегодняшний день.
Фото шва не совсем свежее, но мало чем отличается, только корочка отпала.
Боли в тазобедренном суставе по утрам пока сохраняются. Невролог настояла на моем похудении. Все-таки лишний вес – это колоссальная нагрузка для позвоночника. Ежедневная зарядка — пожизненно. Слабые мышцы спины = новая грыжа. На работе чередовать час работы – десять минут ходьбы. Хоть по кабинетам, хоть на месте, не важно. Периодически делать производственную гимнастику (работа у меня сидячая). В течение года не поднимать больше 5 кг. В идеале вообще всю жизнь не поднимать больше 5 кг, но это же нереально… Про походы мне не сказали – забудь. Посоветовали подобрать рюкзак с хорошей посадкой на спину, чтобы чрезмерный вес не так сказывался на спине. Ну и вес рюкзака не доводить до 25 кг, 15-20 кг и непременно с корсетом. Резкими видами спорта не заниматься. Мой спорт теперь – йога, пилатес, плавание, тренажерный зал с адекватными весами. Сейчас пока занимаюсь йогой два раза в неделю и работаю над потерей веса. Явка к неврологу каждые полгода. Каждые полгода лечение в МСЧ № 11 все в том же отделении восстановительной медицины. Вот как-то так.
источник