Главная > Гастроэнтерология > Операция при паховой грыжи у мужчин — виды операций, подготовка, прогноз
Оперативное вмешательство — единственный эффективный метод лечения паховой грыжи. Все остальные способы (бандажи, лекарственные препараты) могут применяться только в качестве временной меры, либо в тех случаях, когда хирургическое лечение по какой-либо причине противопоказано.
Целью операции является радикальное устранение грыжи и создание условий, предотвращающих ее повторное возникновение. Для этого проводят удаление грыжевого мешка и закрытие грыжевых ворот.
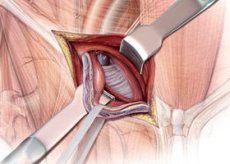
Рис. 1 — Виды паховых грыж у мужчин.
Для грыжесечения с последующей пластикой разработано множество хирургических техник — разновидностей операций при паховой грыже насчитывают более 100. Однако практическое применение получили лишь некоторые из них.
В России наиболее популярными являются операции по методике Спасокукоцкого, Жирара, Бассини, Мартынова и их вариации. Предпочтение тому или другому методу хирург отдает в зависимости от особенностей грыжи у данного пациента, учитывая специфику топографии пахового канала, вид грыжи, размер грыжевых ворот. Немаловажны и собственные практические навыки (уровень владения конкретной методикой).
Операции грыжесечения делятся в зависимости от доступа (открытые и лапароскопические) и от способа укрепления стенок пахового канала (с использованием собственных тканей пациента или искусственных трансплантантов).
При открытых операциях проводится один разрез кожи от 5 до 8 см, при лапароскопических — три, длиной 1,5-2 см (см. рис. 2). При эндоскопических операциях в один разрез вводится оптический прибор (лапароскоп) для визуального контроля, в другие — манипуляторы для непосредственного проведения вмешательства. На экране компьютера выводится картина операции, за которой может следить хирург и его ассистенты.
А Вы знали, что 89% населения России и стран СНГ больны гипертонией? Причем большинство людей даже не подозревают этого. По статистике две трети пациентов умирает в течение первых 5 лет развития болезни.
Если у вас часто повышается давление, болит голова, вы чувствуете хроническую усталость и, практически, привыкли к плохому самочувствию, не спешите глотать таблетки и ложиться на операционный стол. Скорее всего, вам поможет простая чистка сосудов.
В рамках Федеральной программы, при подаче заявки до (включительно) каждый житель РФ и СНГ может почистить свои сосуды бесплатно. Читайте подробности в официальном источнике .
Рис. 2 — Разница между разрезом обычной операции и лапароскопией.
Дальнейшие этапы при обоих доступах состоят в удалении части брюшины, выпячивание которой и послужило причиной образования грыжи, а также дальнейшей пластике (укреплении или формировании нового) пахового канала. Пластика задней стенки канала проводится при помощи сухожильных пластинок косой мышцы живота пациента (натяжные методики) или путем подшивания искусственной сетки (ненатяжные методы).
В современной хирургии используются как нерассасывающиеся (полипропиленовые), так и частично рассасывающиеся (пропиленовые в сочетании с монокрилом) трансплантанты. Преимуществом последних является то, что в течение нескольких месяцев они рассасываются до половины своего объема, и в результате в теле пациента остается меньше инородного материала.
Таблица 1 — Преимущества и недостатки различных вариантов грыжесечения.
Операция паховой грыжи рисунок
Грыжа в паховой области — это своего рода патология, при которой такие органы как большой сальник, яичники, петли тонкого кишечника, а иногда и мочевой пузырь выходят сквозь подкожный жировой слой, через истонченные стенки брюшной полости или природные отверстия в паховой зоне. Кроме того, таким образом, могут прорастать и внутренние ткани. Качественная операция по удалению паховой поможет навсегда избавиться от данного заболевания и является единственным действующим способом лечения. Визуально такую грыжу можно заметить в момент, когда она уже выступает и выглядит как опухоль. У мужчин, грыжа, может опуститься в мошонку.
Если грыжу не удалить вовремя, в будущем возможны серьёзные осложнения:
Следующая информация выходит за рамки данной статьи, но не написать об этом было бы грубым неуважением к посетителям сайта. Информация крайне важная, просим прочитать ее до конца.
В России и странах СНГ 97.5% постоянно страдают от: простуд, головных болей и хронической усталости.
Неприятный запах изо рта, высыпания на коже, мешки под глазами, понос или запор — эти симптомы стали на столько обыденными, что люди перестали обращать на это внимание.
Не хотим Вас запугивать, но при наличии хоть одного из симптомов — с вероятностью в 85% можно сказать, у вас в организме присутствуют паразиты. И с ними нужно срочно бороться! Ведь глисты смертельно опасны для человека – они способны очень быстро плодиться и долго жить, а болезни, которые они вызывают, проходят тяжело, с частыми рецидивами. Большинство людей даже не подозревают о том, что они заражены паразитами.
Сразу хотим предупредить, что не нужно бежать в аптеку и скупать дорогущие лекарства, которые по словам фармацевтов вытравят всех паразитов.
Большинство лекарств крайне неэффективны, кроме того они наносят огромный вред организму. Травя глистов, в первую очередь вы травите себя!
Как победить заразу и при этом не навредить себе? Известный врач — Дворниченко Виктория Владимировна в недавнем интервью рассказала про действенный домашний метод по выведению паразитов.
- При длительном нахождении грыжи в невправленном состоянии, дальнейшее вправление становится невозможным из-за образовавшихся спаек, между стенкой пахового канала и грыжевого мешка.
- Самым частым и опасным осложнением грыжи, считается ущемление. Сложность состоит в том что такой эффект происходит внезапно, и сдавленный шейкой грыжевого мешка часть вышедшего органа, в дальнейшем лишится кровообращение и ткань может отмереть. Кроме того в этой части может развиться перитонит.
- Кишечная непроходимость – при выходе петли к стенке брюшной полости, нарушается естественный ход каловых масс. В такие отводы может забиваться кал и происходить воспаления, отчего пациент начинает чувствовать боли в животе и тошноту.
При любом осложнении, необходимо хирургическое вмешательство.
- Перед проведением операции следует сдать все необходимые анализы (ультразвуковое исследование. коагулограмму, электрокардиограмму, общий анализ мочи и крови, а также биохимический анализ крови);
- Определить, существуют ли какие либо хронические заболевания или воспалительные процессы в данный момент;
- Предоставить полный список лекарств, которые человек в данный момент принимает, либо принимал в ближайшее время;
- Прекратить употребление алкоголе — содержащих напитков, табачных изделий и наркотических препаратов;
- За восемь часов до проведения операции, нужно воздержатся от еды;
- Желательно очистить кишечник при помощи клизмы.
Высокий риск осложнений и даже смерти в случае ущемления, не позволяет использовать более мягкие методы лечения. Грыжу необходимо оперировать, это единственный безопасный метод лечения. Варианты наркоза используемого во время операции:
Герниопластика натяжная – отверстие закрывают путем сшивания собственных тканей, стягивая ткани пахового канала. Такой метод имеет свои недостатки ввиду чего, его используют только у детей до 16 лет. Либо не используют вообще. Недостатки натягивания тканей:
- Возникновение рецидива;
- Длительные болезненные ощущения;
- Долгое заживление и реабилитация.
Герниопластика ненатяжная – приживление полимерной ткани, при помощи которой закрывают отверстие. Этот метод более безопасный, так как не травмирует и не растягивает ткани. Кроме того такую операцию делают через небольшие проколы, и есть возможность полностью избежать полосных операций.
Точную цену можно определить только после обследования, так как многое зависит от ситуации и запущенности болезни, размер имплантата и многого другого. Также на цену влияет какая из методик и вид наркоза будут выбраны. Если опираться на статистику то минимальная стоимость такой операции 18000 рублей, а максимальная 48000 рублей, но бывают и различные исключения. Вся операция проходит от тридцати минут до полутора часа.
- Повреждение нервов;
- Занесение инфекции;
- Возникновение гематом;
- Повреждение внутренних органов и сосудов;
- Водянка яичка;
- Рецидив;
- Тромбоз.
При несложной операции по удалению паховой грыжи. пациент, может отправляться домой уже через четыре часа. Исключением является только применение общего наркоза, тогда человек попадет домой на следующий день. Чуть больше недели необходимо ходить на перевязки к хирургу. Также в это время нельзя нагружать организм.
Нужно по максимуму исключить все продукты способствующие газообразование. В этот перечень входят сладости, сдоба, бобы, капуста. Приём жидкости лучше увеличить, это поможет избежать появление запоров. Также лучше воздержатся от алкогольных и кофеина- содержащих напитков, жирной пищи.




Здравствуйте! Меня зовут
Людмила Петровна, хочу высказать свою благодраность Вам и вашему сайту.
Наконец-таки я смогла избавиться от грыжи. Веду активный образ жизни, живу и радуюсь каждому моменту!
В 45 лет у меня вылезла грыжа. Когда стукнуло 58 лет, начались осложнения, я уже практически не могла ходить, а эти страшные боли, вы просто не представляете как я мучалась, все было очень плохо. Чего только не пробовала, больницы, поликлиники, процедуры, дорогущие мази. ничего не помогало.
Все изменилось, когда дочка дала прочитать мне одну статью в интернете . Не представляете на сколько я ей за это благодарна. Эта статья буквально подняла меня с постели. Не поверите, но всего за 2 недели я полностью вылечила грыжу. Последние несколько лет начала много двигаться, весной и летом каждый день езжу на дачу, с мужем ведём активный образ жизни, много путешествуем. Все удивляются, как я все успеваю, откуда столько сил и энергии, все никак не поверят, что мне 62 года.
Кто хочет прожить долгую и энергичную жизнь без грыжи, уделите 5 минут и прочитайте эту статью .
Паховой грыжей называют выпячивание брюшины в паховый канал. Из-за анатомических особенностей тела заболевание чаще поражает мужчин. Представители сильного пола предпочитают игнорировать изменения до тех пор, пока изменения в организме не начинают доставлять серьезного дискомфорта.
Главным пугающим фактором, мешающим своевременно обратиться к врачу, является необходимость хирургического вмешательства. Специалистами доказано, что консервативное лечение и использование средств народной медицины способны только усугубить течение болезни и нанести серьезный вред всему организму.
На первом этапе он замечает только небольшую припухлость. Постепенно она увеличивается, достигая размеров способных мешать передвижениям.
Со временем проблема не исчезает самостоятельно, но и появляются все более серьезные симптомы:
- При натуживании (например, при акте дефекации или кашле) припухлость колеблется,
- В паховой зоне возникает чувство жжения или дискомфорт,
- При физической активности в нижней части живота появляется тянущая тупая боль. В запущенных случаях боль проявляется даже при малейших нагрузках,
- Ущемление органов становится причиной учащенного мочеиспускания и сбоев работы пищеварительной системы.
Мясников и Палеев: Казахское средство в 10 раз сильнее и дешевле. Мощная потенция будет в любом возрасте! Просто раскрошите в стакан. Читать далее »
Ущемление органа способно вызвать его гибели или развитие перитонита. Оба состояния угрожают жизни больного, поэтому проводится срочное хирургическое вмешательство.
Ущемление грыжи опасно и другими патологическими изменениями в организме:
Вылечила грыжу дома. Прошло уже 2 месяца, как я забыла о своей грыже. Ох, как же я раньше мучалась, жуткая была боль, в последнее время толком ходить нормально не могла. Сколько раз я ходила по поликлиникам, но там только дорогущие таблетки да мази назначали, от которых не было толку вообще. И вот уже 7 неделя пошла, как грыжа ни капельки не беспокоит, через день на дачу езжу работать, а с автобуса идти 3 км, так вот вообще легко хожу! Все благодаря этой статье . Всем у кого грыжа — читать обязательно!
- Затрудненное мочеиспускание способно обернуться полной задержкой мочи.
- Нарушения работы кишечника ведут к вздутию, постоянным запорам.
- Слабая потенция.
- Нарушенный сперматогенез в яичниках способен обернуться бесплодием.
- Воспаление самой паховой грыжи или яичка.
Паховая грыжа удаляется преимущественно хирургическим способом. Однако, это не единственный выход из ситуации.
Итак, паховая грыжа может лечиться следующими способами:
- Статистика показывает, что консервативное лечение в большинстве случаев оборачивается рецидивами либо не способно полностью избавить больного от проблемы. К нему прибегают на самых ранних этапах заболевания либо при наличии противопоказаний к проведению операции.
- Хирургическое вмешательство. Паховую грыжу можно удалять одним из нескольких способов, что позволяет полностью исключить повторное развитие заболевания и скорейшую реабилитацию с минимальным риском осложнений.
- Народная медицина. Допускаются только средства местного применения для облегчения состояния, но исключительно с разрешения лечащего врача. Самолечение способно только усугубить ситуацию и спровоцировать состояние, требующее немедленного хирургического вмешательства для сохранения жизни мужчины. Курс из натуральных препаратов специалист может порекомендовать лишь при обнаружении грыжи на самых ранних стадиях.
Для успешного проведения операции и сведения риска осложнений в послеоперационный период к минимуму хирургу необходимо получить наиболее полные и достоверные сведения о состоянии своего пациента.
Больному необходимо предоставить в медицинское учреждение:
- Результаты анализов крови и мочи, направление на которые он получает у своего наблюдающего врача.
- Электрокардиограмму.
- Заполненную анкету, где указываются все перенесенные заболевания, особенности реакции на различные лекарственные препараты, наличие/отсутствие хронических патологий.
- Пройти тест на переносимость препарата, используемого в качестве наркоза.
- Курильщики должны за неделю до операции максимально снизить количество потребляемого никотина.
- За 8 часов до вмешательства полностью отказаться от курения, еды и питья.
Целью вмешательства является вправление органов на их естественное место и удаление грыжевого мешка.
Для проведения операции используется местная или общая анестезия. Обращение к общему наркозу необязательно. Это является вынужденной мерой при работе с подростками и слишком нервными пациентами. Если больной впадая в состоянии истерии на хирургическом столе, гарантировать его безопасность с использованием местной анестезии невозможно.
Длительность процедуры зависит сразу от нескольких факторов:
- Опыт хирурга.
- Форма, размер и расположение грыжи.
- Общее состояние здоровья пациента.
Важно! Избавление от двусторонней грыжи происходит в два этапа. За одну операцию можно удалить проблему только с одной стороны. Между плановыми операциями должно пройти не менее полугода.
Выбор способа удаления остается на усмотрение врача-специалиста. Он подбирает наиболее доступный и безопасный способ избавления от проблемы.
Среди способов удаления грыжи возможны следующие варианты:
- Открытый. При операции делается разрез, позволяющий доктору обнаружить грыжевый мешок. Его вскрывают и проверяют состояние выпавших органов. При отсутствии дефектов их просто вправляют, в остальных случаях требуются дополнительные манипуляции со стороны хирурга. Затем грыжевый мешок подвергается перевязке, прошиванию и удалению. На следующем этапе вшивается средство для поддержки мышц, способствующее предупреждению повторного образования грыжевого мешка.
- Лапароскопический. Манипуляции проводятся те же, что и при открытом способе, но для их совершения хирургом делаются три прокола в брюшине. Вся информация о состоянии органов и совершенных действиях выводятся на видеоэкран.
Оба метода считаются максимально эффективными, но обращение к ним не всегда зависит от возможностей медицинского учреждения. Хирург учитывает индивидуальные особенности больного, характер самой грыжи и нюансы каждой из методик. Удаление паховой грыжи идет по одному сценарию, но в разных ситуациях один из методов оказывается наиболее выигрышным.
- Лапароскопический способ ведения операции позволяет свести к минимуму риск занесения инфекции. Реабилитационный период и продолжительность самой операции не отнимают много времени. Уже через две недели пациент может вернуться к обычной жизни, а на теле не останется даже следов, напоминающих о пережитом вмешательстве.
- Открытый способ позволяет проводить все манипуляции под местным наркозом. Для проведения подобных операций необязательно обращаться в дорогую платную клинику, их способен выполнить и хирург обычной районной больницы. Вероятность рецидива практически нулевая (при условии соблюдения всех рекомендаций лечащего врача в реабилитационный период). Удалению данным способом подвергаются грыжи любого размера.
При всех своих сильных сторонах каждая из методик имеет и существенные недостатки:
- Лапароскопия категорически противопоказана людям пожилого возраста. Если ранее мужчине уже приходилось пережить операционное вмешательство на нижней части брюшины, то удаление грыжевого мешка таким образом ему запрещено. Все манипуляции допускается проводить только опытному постоянно практикующему хирургу. И даже специалист высокого класса не возьмется за удаление большой паховой грыжи, используя возможности лапароскопии. Операция проводится с обязательным использованием общего наркоза. При установке поддерживающей сетки не всегда удается ее надежно закрепить, что в дальнейшем способно привести к рецидиву патологии.
- При открытом методе удаления риск развития осложнений достаточно высок. а реабилитационный период увеличивается до трех недель. Вернуться к нормальной жизни мужчина может не ранее, чем через 3 месяца.
Стоимость оперативного вмешательства определяется границами в 15000-50000 рублей .
Она складывается из нескольких факторов:
- Наркоз. Он сразу закладывается в стоимость операции, но сумма зависит от вида наркоза (общий,
местный). Лапароскопия и срочная операция открытым способом исключают возможность нахождения пациента в сознании.
- Срочность. Одна и та же операция, проведенная в плановом и срочном порядке, отличается по цене.
- Опыт врача и престиж клиники. Статус предусматривает наиболее качественные материалы и инструменты, а за качество необходимо дополнительно платить.
- Сложность ситуации. Наличие сопутствующих заболеваний, размеры грыжи, ее запущенность, наличие осложнений влияют на продолжительность операции и ее стоимость.
- Качество поддерживающей сетки. Медицинские продукты ничем не отличаются от остальных: чем выше качество и репутация производителя, тем выше конечная стоимость.
- Метод вмешательства. Открытый способ проведения операция всегда значительно ниже из-за длительной реабилитации и остающихся шрамов.
В большинстве случаев после вмешательства разрез постепенно затягивается, швы снимают, а мужчина медленно увеличивает физическую активность. Напоминанием о патологии остается шрам.
Мужчины, читайте — это жизненно ВАЖНО! Частые походы в туалет это причина острой нехватки. Читать далее »
Однако, в некоторых случаях возможны и осложнения:
- При удалении скользящей грыжи неопытным хирургом возникает риск появления нарушений кишечника или повреждения семенного канатика.
- Наложение грубых швов способно спровоцировать повреждение бедренного сустава.
- Наиболее распространенное осложнение – водянка яичка. Патология визуально выглядит, как увеличение мошонки. Больному необходима повторная операция.
- Занесение инфекции в процессе вмешательства.
- Появление гематомы, которое не удалось предупредить наложением льда сразу после операции.
- Пассивный образ жизни больного в реабилитационный период.
- Пренебрежение запретом врача на поднятие тяжести способно привести к расхождению швов и другим осложнениям.
Во время реабилитационного периода внимание уделяется нескольким важным моментам:
- Боль. первые дни после проведения вмешательства и размера удаленной грыжи может наблюдаться
сильная боль. Больному назначаются обезболивающие препараты в виде инъекций или таблеток.
- Швы. Им требуется регулярная обработка специальными мазями для рассасывания и антисептическими препаратами. Первая замена повязки происходит уже через несколько часов после операции. Если наблюдается присоединение инфекции, то обработка проводится значительно чаще, а больному назначаются противогрибковые, антибактериальные лекарственные средства.
- Движение. Разрешение вставать после операции может дать только врач, учитывая состояние пациента. После этого больному необходимо регулярно двигаться, постельный режим увеличит реабилитационный период и может привести к развитию осложнений.
- Соблюдение диеты.
- Исключение физических нагрузок.
До операции мужчине следует исключить продукты, ведущие к запорам, острую пищу. Под запретом должны оказаться и блюда, способные спровоцировать газообразование. Опасны при паховой грыже сладости, йогурты, кисломолочные продукты, многие фрукты и сырые овощи, алкоголь.
Если до операции мужчина и может позволить себе некоторое «послабление режима», то уже после вмешательства ему необходимо строго придерживаться рекомендаций доктора.
В реабилитационный период основу всех блюд в меню должны составлять:
- Яйца,
- Рыба,
- Нежирное мясо (курица, кролик, козлятина),
- Гречка,
- Молоко и творог с низкой долей содержания жира.
Своевременное обращение за медицинской помощью позволяет избавиться от патологии быстро и без последствий.
Сама операция отнимает не более 2 часов. Уже через 10 дней швы будут сняты, а мужчина может сесть за руль любимого автомобиля, заниматься простыми бытовыми делами. Обращение к лапароскопии позволяет полностью восстановиться за 2 недели, но стоит значительно дороже.
Лечение в домашних условиях невозможно, но современная медицина оставляет пациенту право выбора способа борьбы с патологией.
Источники: http://menquestions.ru/gastroenterologiya/operatsiya-pahovoy-gryzhi-u-muzhchin.html, http://gryzhi.net/operatsiya-po-udaleniyu-pahovoy-gryizhi.html, http://kakbog.com/bolezni/paxovaya-grija.html
Дорогой читатель, я готов с тобой поспорить, что у тебя или твоих близких в той или иной степени болят суставы. По началу это просто безобидный хруст или небольшая боль в спине, колене или других суставах. Со временем болезнь прогрессирует и суставы начинают болеть от физических нагрузок или при смене погоды.
Обычная боль в суставах может быть симптомом более серьезных заболеваний:
- Острый гнойный артрит;
- Остеомиелит — воспаление кости;
- Сепс — заражение крови;
- Контрактура — ограничение подвижности сустава;
- Патологический вывих — выход головки сустава из суставной ямки.
В особо запущенных случаях все это приводит к тому, что человек становится инвалидом, привязанным к постели.
Как же быть? — спросите вы.
Мы изучили огромное количество материалов и самое главное проверили на практике большинство средств для лечения суставов. Так вот, оказалось, что единственный препарат, который не убирает симптомы, а по-настоящему лечит суставы — это Artrodex .
Данный препарат не продается в аптеках и его не рекламируют по телевизору и в интернете, а по акции стоит он всего 1 рубль.
Чтобы вы не подумали, что вам втюхивают очередной «чудо-крем», я не буду расписывать, какой это действенный препарат. Если интересно, читайте всю информацию о Artrodex сами. Вот ссылка на статью .
источник
Паховая грыжа — это более мужское заболевание, которое возникает в любом возрасте и может иметь врожденный характер. Патология встречается и у женщин, но намного реже, что связано с анатомическими особенностями. У мужчин имеется физиологическая слабость пахового канала, и фактором риска также выступает расширенный влагалищный отросток, который формируется в период опущения яичек из брюшной полости в период эмбриогенеза.
Осложнения паховой грыжи — это основной фактор необходимости проведения операции. Без удаления дефекта есть риск ущемления органов и их отмирания, а это уже может стать причиной бесплодия и других патологий со стороны мочеполовой системы и ЖКТ.
Чтобы понять, чем опасна паховая грыжа, и зачем ее лечить, следует разобраться в механизме ее развития и последствиях для внутренних органов. Гематома, повреждение семенного канатика, варикоцеле, перфорация кишки — это наиболее частые, но не единственные последствия паховой грыжи у мужчин.
Формирование паховой грыжи у мужчин происходит по причине врожденной или приобретенной слабости мышц. Непосредственный выход органов из брюшной полости происходит во время повышения внутрибрюшного давления. У мужчин паховый канал менее укреплен сухожилиями и мышцами, он широкий, но короткий, и такие особенности уже будут факторами появления недуга.
Когда давление внутри брюшины повышается, происходит формирование грыжевых ворот (дефект мышц), через которые выходят петли кишечника, сальник, мочевой пузырь и другие органы.
Способствовать развитию паховой грыжи у мужчин могут такие факторы:
- частый кашель по причине курения или при респираторных хронических патологиях;
- запоры, вздутие живота;
- лишний вес, постоянные высокие нагрузки на мышцы живота;
- переедание, малоподвижный образ жизни;
- перенесенная операция на брюшной полости.
Грыжа может быть односторонней и двухсторонней. У мужчин чаще диагностируется косой вид приобретенного выпячивания с одной стороны. Для этой формы характерно прохождение органов через семенной канатик. Могут диагностироваться сочетанные образования, когда одновременно есть косая и прямая грыжи, возникшие независимо друг от друга. Прямая выходит в паховый канал, минуя семенной канатик.
Неосложненная грыжа имеет типичные клинические проявления:
- Дискомфорт и тяжесть в животе.
- Выпуклость в области паха.
- Вправление образования в положении лежа и при нажатии.
- Отсутствие боли.
- Неудобство при ходьбе.
- Увеличение выпячивания при напряжении мышц, во время физической работы.
- Реже наблюдаются запоры, тошнота, рвота.
Грыжа у мужчин появляется внезапно, и крайне редко формируется постепенно. Небольшого размера дефекты не причиняют никакого дискомфорта, болезненность отсутствует, а ее появление уже будет говорить об осложнении. Большие грыжи имеют более выраженную симптоматику, у мужчин появляются проблемы с мочеиспусканием, дефекацией, может наблюдаться эректильная дисфункция.
Тяжелое течение заболевания сопровождается постоянными запорами, вздутием живота, отсутствием аппетита, общей слабостью.
Когда в грыжевой мешок попадает мочевой пузырь, присоединяются задержка мочи или частое мочеиспускание, рези по ходу уретры, болезненность в области лобка. Такие проявления ослабевают при вправлении грыжи. У пожилых мужчин паховая грыжа практически всегда сопровождается задержкой мочи.
Что может произойти, если не лечить паховую грыжу:
- ущемление — сдавливание органов в грыжевом мешке с последующим их отмиранием;
- перитонит — воспаление брюшной полости вследствие разрыва органа;
- копростаз — задержка каловых масс в петле кишечника, находящейся в мешке грыжи;
- ишемический орхит — воспаление яичка на фоне недостаточного кровообращения.
Об осложнениях будут говорить такие симптомы:
- тошнота, рвота с кровью;
- появление крови с калом или отсутствие дефекации;
- острая боль внизу живота с иррадиацией в поясницу и ногу;
- невправимость грыжи, отсутствие кашлевого толчка.
Риск осложнений выше при гигантской грыже, когда в грыжевом мешке содержаться все органы брюшной полости. Но и небольшие дефекты могут ущемляться во время резкого повышения внутрибрюшного давления. Защемление может произойти в любой момент, к примеру, во время кашля, при резком движении и поднятии тяжелого предмета.
С момента появления грыжи за состоянием должен наблюдать лечащий врач, который назначит операцию и даст рекомендации по поводу профилактики осложнений до момента грыжесечения.
Лечение заключается в устранении грыжевого мешка и возвращении органов на свое место. Сделать это можно только хирургическим путем — методом открытой или лапароскопической гергиопластики. Операция назначается планово, и к ней нужна подготовка: санация воспалительных, инфекционных очагов в организме, снижение веса.
В этот период назначаются консервативные методики, которые позволят приостановить патологический процесс, предупредив различные осложнения. Целью безоперационного лечения будет устранить симптоматический комплекс, тем самым улучшив самочувствие и задействовав резервные силы организма для нормального перенесения операции.
Паховый бандаж — это обязательная мера до и после операции. Он нужен для фиксации грыжи в брюшной полости и равномерного распределения нагрузки на мышцы, что позволит предупредить перепады давления. Последние же могут привести к защемлению органов.
Диета — ограничения в питании нужны для исключения состояний, повышающих давление на область грыжи. Речь идет о запорах, вздутии живота, скоплении каловых масс в толстом кишечнике, переполнении желудка. Диета при грыже не строгая, но она предполагает частое питание небольшими порциями, что многие игнорируют в силу занятости.
Лечебная гимнастика — физические нагрузки допустимы, но дозировано. Разрешено выполнять легкие упражнения, но только в паховом бандаже, когда грыжа вправлена. ЛФК назначается уже после операции, и тогда лечебная гимнастика будет важной мерой для предупреждения повтора патологии.
Медикаментозные препараты — лекарства назначаются лишь в том случае, когда больного тревожат болезненность, запоры, проблемы с пищеварением и мочеиспусканием. Врач может выписать НПВС, миорелаксанты, спазмолитические средства, мочегонные и слабительные препараты.
Операция при грыже у мужчин предполагает создание доступа через брюшную полость, выделение грыжевого мешка, его удаление с возвращением органов на свое место. Это выполняется путем открытой или лапароскопический пластики пахового канала.
Первый вариант операции назначается, когда есть срочная необходимость в хирургическом вмешательстве. Показаниями будут воспаление, кишечная непроходимость, ущемление.
Лапароскопическая операция — это менее травматичный вариант удаления грыжи. Она предполагает доступ к дефекту через небольшие проколы на брюшной стенке. После такой операции не остается широких рубцов, восстановление проходит быстрее, и риск рецидива намного ниже.
Во время грыжесечения может устанавливаться сетчатый имплант, который закрывает область дефекта мышц, что предупреждает выход органов через него в паховый канал.
Удаление грыжи также может проводиться по методу Марси, когда выполняется сужение канала, то есть закрытие пахового кольца. Такая техника показана при косых формах патологии. Метод Марси позволяет восстановить анатомию пахового кольца с минимальным повреждением тканей.
Операции Бассини может выполняться при косых и прямых грыжах. Операция предполагает укрепление пахового кольца и треугольника Гессельбаха путем пришивания прямой мышцы к паховой связке.
Герниопластика с установкой сетки — это предпочитаемый вариант грыжесечения у женщин и мужчин. Протезирование позволяет исключить эффект натяжения тканей, что дает лучший результат. Такой вариант операции с применением постоянных протезов является показанием к удалению больших и гигантских рецидивирующих грыж. При первичном заболевании оптимальным методом лечения считается лапароскопическая герниопластика с установкой сетчатого импланта.
Возможные осложнения после хирургического удаления грыжи:
- Нарушение семенного канатика — происходит во время выделения или удаления грыжевого мешка. Причины — неопытность или халатность хирурга. Последствия — нарушения гормонального фона, бесплодие.
- Гематома — затрудняет нормальное восстановление после операции. Профилактика — холодный компресс на 1-2 часа сразу после наложения швов.
- Повреждение кишки — возникает при неосторожной обработке грыжевого мешка.
- Инфицирование раны — тяжелое осложнение операции, инфекция попадает в процессе или уже после грыжесечения. Лечение — антибактериальная терапия.
- Водянка — самое частое последствие удаления паховой грыжи, для лечения требуется повторное проведение операции. Патология может затрагивать одновременно два яичка.
- Повреждение сустава — результат наложения грубых швов, от чего может пострадать бедренный сустав. Для предупреждения такого осложнения важна тщательная подготовка к операции с обследованием всех зон из группы риска.
Рецидив грыжи — это еще одно осложнение, с которым можно столкнуться в любой период после операции. Повторное заболевание возникает по причине слабости мышц или, когда были допущены ошибки в ходе операции.
Для профилактики врач назначает специальный режим. Строгие ограничения в питании и общие противопоказания будут нужны в первый месяц. В поздний период реабилитации профилактика заключается в укреплении мышц передней брюшной стенки и предупреждении состояний, приводящих к перепадам давления внутри брюшной полости.
источник
Врожденная или приобретенная паховая грыжа относится к наиболее часто встречающимся заболеваниям и представляет собой клиническую картину, когда внутренние органы и ткани выступают за естественные границы брюшины в область подкожно-жировой прослойки. Местом выхода являются естественные отверстия или слабые области паховой зоны. И, порой, единственным методом купирования проблемы является операция по удалению паховой грыжи, с которой мы и познакомимся более подробно в данной статье.
Если не лечить данный недуг, то велика вероятность развития серьезных осложнений, устранить которые с течением времени становится все сложнее. Поэтому, при обращении пациента к доктору, специалист проводит обследование и если имеются показания к операции, то с согласия больного, назначает его.
Таким показанием может служить:
- Ущемление грыжи – данный диагноз возникает, когда часть выдавленного органа зажимается створками отверстия. Такая ситуация достаточно опасна. Она не всегда проявляется сильной болью, протекая незамеченной. Порой при проведении операции определяется, что ущемленные ткани некрозировали (омертвели).
- Невправляемость вышедшего за брюшину органа. Такая клиническая картина может развиться в случае, когда между тканевой границей грыжевого мешочка и слизистым слоем пахового канала сформировались спайки, которые не дают выпятившемуся органу возможности вернуться на свое естественное место.
- Кишечная непроходимость, связанная с выпадением участка кишечника в грыжевое отверстие, где она подверглась ущемлению. При этом перекрывается проходное сечение, что блокирует передвижение каловых масс по кишке к анальному отверстию.
Описанные выше прецеденты требуют немедленного хирургического лечения.
Терапия паховой грыжи происходит исключительно на базе проведенного оперативного вмешательства. Иные методики не обеспечивают пациенту желаемого результата. Но прежде чем положить больного на операционный стол, необходима специальная подготовка, через которую следует обязательно пройти оперируемому.
Первично человек проходит полное медицинское обследование. Желательно, чтобы на момент вмешательства у пациента не было других медицинских проблем:
- Общий анализ мочи и крови.
- Кровь на биохимию.
- Анализ на инфекции.
- Ультразвуковое исследование брюшины — определение серьезности патологии и возможности ущемления. Данное осложнение способно повлиять на ход операции и время ее проведения. При ущемлении хирургическое вмешательство назначается экстренно.
- Электрокардиогафию. Операция проводится под наркозом. Специалист устанавливает возможности сердца перенести его.
- Коагулограмму – определение уровня свертываемости крови.
- Выяснение полного анамнеза больного, имеющиеся болезни хронического характера.
- Получение информации о принимаемых на период лечения лекарствах.
- За несколько недель до планируемой операции следует отказаться от вредных привычек: алкоголя, никотина, наркотиков.
- Если медицинское мероприятие назначено, то за 8 часов до его начала больной прекращает прием пищи.
- Проводится очищения кишечника при помощи клизмы.
- За несколько часов до назначенного времени проводится курс премедикации. Больному на ночь приписывают снотворное, а в преддверьи могут ввести наркотический анальгетик.
На основе клинической картины хирург, совместно с анестезиологом, определяется с видом наркоза. Он может быть общим, местным и региональным. На то, какой вид избрать при проведении иссечения, влияет уровень переносимости анестезии конкретным организмом, а так же тип грыжи и ее размерные параметры.
Если в анамнезе пациента имеются проблемы с психикой, ему могут быть назначены незначительные дозы транквилизатора. Это позволит расслабиться и успокоится, что немаловажно перед такой процедурой.
При склонности организма больного к аллергическим реакциям, предварительно проводится антигистаминная подготовка.
Непосредственно перед иссечением, обязательно исследуется ротовая полость: из нее удаляют зубные протезы. Необходимо снять контактные линзы, если они есть.
Место проведения разреза выбривается и санируется. В ряде случаев медики бинтуют ноги оперируемого, чтобы предупредить развитие тромбоэмболических осложнений.
Многие больные готовы терпеть боль, боясь обратиться за помощью к медикам, а слово «операция» повергает их в настоящий ступор. Первое, что интересует пациента — опасна ли операция по удалению паховой грыжи? И каковы ее последствия?
Данное хирургическое лечение дает возможность раз и навсегда избавить пациента от «выпячивающейся» проблемы, причиняющей при этом боль и дискомфорт своему хозяину. Ее проведение позволит не допустить дальнейшее прогрессирование болезни с развитием тяжелых осложнений, предотвратить появление новых очагов паховой грыжи в данной зоне.
Методики проведения рассматриваемого хирургического вмешательства настолько отточены, что явной опасности для организма больного не представляют. Но операция есть операция и, надеясь на лучшее, следует быть готовым к любому развитию события.
Современная медицина не стоит на месте, предлагая в помощь врачам инновационные методы лечения и более совершенное хирургическое оборудование. На сегодняшний день методы удаления паховой грыжи, которыми вооружены хирурги таковы:
- Натяжная герниопластика. При ее проведении специалист, после осмотра пораженного места на предмет защемления, вправляет кишку на место и простым хирургическим швом сшивает края грыжевых ворот. Данная методика не слишком эффективна, так как полностью не устраняет угрозы прорезывания швов и рецидив патологии.
- Более современная методика ненатяжной герниопластики – в процессе иссечения, для закрытия грыжевых ворот, врач применяет трансплантат. Он представляет собой полипропиленовую сетку, которая, после вправления грыжи, накладывается на отверстие. Такой подход позволяет оградить больного от повторного выпадения. Данная методика известна как методом Лихтенштейна.
- Лапароскопия – инновационная методика, позволяющая обойтись без больших разрезов и, соответственно, швов. Производится прокол в области паха. При помощи подключенного к лапароскопу компьютера, на мониторе специалист может следить за проводимыми манипуляциями. Процедура проводится микрохирургическим инструментом, нанося больному минимум дискомфорта.
- Удаление грыжи лазером.
Из выше озвученных техник, на сегодняшний день наиболее часто используемой является техника проведения операции по методу Лихтенштейна, так как натяжная герниопластика имеет достаточно существенные недостатки:
- Длительные послеоперационные боли.
- Высокий риск рецидивов.
- Более длительный восстановительный период.
Преимущество не натяжной методики в том, что устраняется вероятность повторного выпадения, восстановительный период после нее значительно меньше, наблюдается и умеренный болевой синдром.
Метод Лихтенштейна предполагает использование в закрытии грыжевых ворот синтетических полимерных материалов, обладающих высокой степенью приживляемости. Такие материалы показывают инертность при соприкосновении с тканями человеческого организма.
Последовательность проведения вмешательства такова:
- Проведение небольшого разреза в области выпячивания.
- Исследование паховой стенки на предмет защемления и спаечного процесса.
- При необходимости, спайки иссекаются. Если имеются никрозирующие ткани, их так же удаляю (такая операция считается осложненной).
- Хирург возвращает выпавший орган на его естественное место.
- Грыжевые ворота накрываются полимерной сеткой. И, как портной, врач фиксирует «полимерный лоскут», соединяя створки окна, закрывая отверстие.
- На разрезанный кожный покров накладывается послойный хирургический шов.
Применение полимерного материала позволяет уйти от создания натяжения мышц, при этом сетка дает возможность укрепить паховую стенку.
Еще один метод, который не так давно появился на «вооружении» медиков, но уже завоевал одобрение специалистов — лапароскопическое удаление паховой грыжи. Его суть в том, что все манипуляции проводятся специалистом через небольшое отверстие в паху. Сама процедура занимает незначительный отрезок времени. При этом восстановительный период минимален.
При проведении операции, с помощью специального видеозонда, хирург имеет возможность наблюдать ход операции и свои манипуляции на экране компьютера, на который и передается видеосигнал от камеры. Само удаление производится при помощи микрохирургического инструмента, нанося организму оперируемого минимальный ущерб.
У данного метода есть свои плюсы и минусы, которые следует учитывать, перед тем как согласится на вмешательство такого характера.
- Небольшой разрез – небольшой шов – небольшой коллоидный рубец.
- Незначительный реабилитационный период.
- Значительно меньше послеоперационных осложнении, по сравнению с полосной операцией.
- Минимальный риск развития хронических болей.
- Короткий срок пребывания в стационаре.
- Лапароскопию должен выполнять опытный специалист высокой квалификации.
- Если хирург не имеет большого опыта проведения такой процедуры, велик риск рецидивов.
- Большее время, затрачиваемое на операцию.
- При позднем вмешательстве, после проведения лапароскопии, высока вероятность повторного выпадения.
Лазерная вапоризация (или иссечение лазером) – инновационная методика лечения, только последние годы получившая свое внедрение в нашей стране, хотя мировой практике она известна еще с 80-х годов прошлого столетия.
Удаление паховой грыжи лазером дает возможность избежать классической операции, позволяя избавить пациента от болевого синдрома. Терапия проходит под местной анестезией.
Начинается процедура с пунктирования иглой, через внутренний канал которой внутрь паховой зоны подается кварцевый световод. Энергия лазера приводит к испарению жидких субстанций, что снижает внутреннее давление, позволяя «выпадение» вернуть на место, а края створок «склеить лазером».
Преимущество данного метода:
- Бескровность.
- Безболезненность в послеоперационном периоде.
- Высокая безопасность.
- Разрешена активность пациента уже через 40 минут после процедуры.
- Высокая эффективность.
- Отсутствие разреза, послеоперационных рубцов и шрамов, что косметически приветствуется.
- Мышечные ткани, при этом, практически не повреждаются.
Паховая грыжа – это патология, которая, в силу особенностей анатомического строения, больше диагностируется у представителей сильной половины человечества. При развитии данного заболевания мужчина может наблюдать проявление опухолевидного выпячивания, которое часто, на короткое время, опускается в мошонку. Такую клиническую картину медики часто именуют пахово – мошоночной грыжей.
На данный момент удаление паховой грыжи у мужчин происходит с минимальными повреждениями. Это дает больному возможность, спустя непродолжительный отрезок времени вернуться к полноценной и привычной жизни. Но такой результат можно получить, только выполняя все требования и рекомендации, которые были даны лечащим доктором.
Продолжительность восстановительного периода у всех пациентов разная, в зависимости от тяжести патологии, выбранной анестезии и метода иссечения.
В силу своего строения, женский организм менее поддается «агрессии» со стороны данной патологии. Но случаи установления рассматриваемого диагноза есть и они не единичны. Особенно большой процент проявлений приходится на послеродовый период, либо связан с возрастными изменениями в женском организме.
Наиболее эффективным и более распространенным лечением данной патологии считается метод хирургического вмешательства. Удаление паховой грыжи у женщин проводится теми – же методиками, которые уже были описаны выше. Но в силу женской физиологии, таким пациенткам доктор дает еще дополнительный ряд рекомендаций. Например, при поступлении в больницу для проведения хирургического лечения, пациенткам желательно иметь средства личной гигиены, так как предоперационный стресс способен спровоцировать более раннее начало менструация.
Если ребенку еще не исполнилось пяти лет и УЗИ не показывает ущемление грыжи, лечение обычно ведется консервативными методами. Суть такой терапии – постоянное ношение специального поддерживающего бандажа. Если ущемление есть – проводится экстренная операция.
После исполнения ребенку пяти лет, он проходит повторное обследование и если проблема не ушла, проводится у детей удаление паховой грыжи.
При отсутствии сопутствующих осложнений, хирургическое лечение исполняется одной из методик, которые вполне эффективно применяются и во взрослой терапии. Выполнять данную операцию у мальчиков несколько сложнее в силу их анатомического строения.
Во многом эффективность и длительность восстановительного периода зависит от вида применяемой анестезии. В случае использования местного наркоза, послеоперационный период будет значительно меньше. И уже спустя несколько часов прооперированный может быть отпущен домой.
При проведении операции под общим наркозом, больному придется задержаться в стационаре на пару дней. Но и в том и в другом случае ему еще требуется не один раз посетить больницу, приходя на перевязки и консультацию доктора.
Если осложнений нет – больной выписывается, в противном случае медикам приходится бороться с возникшей патологией.
Амбулаторным периодом послеоперационного восстановления обычно составляет от семи до десяти дней. В это время преобладает постельный режим и диета. Обязателен мониторинг лечащего врача. Физические нагрузки и упражнения под запретом, но это табу распространяется только на первые несколько дней реабилитации. Впоследствии именно они позволяют быстрее восстановиться и вернуться к нормальной жизни.
Ответить на данный вопрос и просто и сложно одновременно, ведь организм каждого человека так индивидуален. Но квалифицированный специалист, отвечая на вопрос, что можно после удаления паховой грыжи, все же формирует ряд аспектов, которые работают на скорейшее выздоровление любого организма.
- Корректировка рациона питания, как в предоперационный (усиленное питание), так и в послеоперационный период (исключение ряда продуктов, склонных вызывать рассогласование в работе кишечника).
- Физические нагрузки: минимальны в несколько первых дней после операции, с постепенным их наращиванием.
- Комплекс специальных упражнений, которые позволят упрочнить паховые мышцы, повысив их тонус.
- В зависимости от тяжести проведенного оперативного вмешательства и состояния здоровья самого пациента (его анамнеза, наличия в нем заболеваний хронического характера), лечащий врач может подкорректировать рекомендации, расширив дозволенное или, наоборот, наложив табу на некоторые из них.
Преимущественно плановое оперативное вмешательство проходит в утреннее время, а уже к вечеру больной получает первую перевязку и осмотр специалиста. При вечернем осмотре доктор может наблюдать из раны незначительные выделения, что считаются нормой. Повязки меняют ежедневно, и если нет нагноения, то пациент постепенно начинает возвращаться к привычным для его организма нагрузкам.
Реабилитация после удаления паховой грыжи предполагает щадящие нагрузки (не более трех — пяти килограмм) на протяжении двух – трех недель. Пациенту так же может быть выписано ношение специального поддерживающего бандажа (но это на усмотрение врача).
По истечении данного срока физические нагрузки постепенно возрастают. Вот здесь и пригодится бандаж (для подстраховки). На определенном этапе рекомендуется специально разработанный комплекс упражнений, позволяющий укрепить мышцы малого таза и переложить функции бандажа на них.
Расписывается и специальная диета. Подбор продуктов должен «проследить», чтобы в кишечнике не возникло запоров, диареи и метеоризма, вызывающих дискомфорт.
В случае выполнения рекомендаций доктора реабилитация после удаления паховой грыжи будет проходить без осложнений, а сам период восстановления заметно сокращается.
Если встал вопрос о необходимости операции, некоторые пациенты (в основном женщины) интересуются размером рубца, переживая за косметическую сторону вмешательства. Шов после удаления паховой грыжи (его размеры и контурность) напрямую зависит от того метода, который был избран доктором для решения проблемы.
Если это полостная операция, то коллоидный шов может достигать 5 – 8 см, тогда как если лечение велось при помощи лапароскопии или лазера, на кожном покрове со временем останется слегка заметная точка.
Питание в лечении многих заболеваний играет не последнюю роль в восстановлении организма. Перед операцией больному следует набраться сил, поэтому рацион должен быть разноплановым, богатым витаминами и минералами. Питание после удаления паховой грыжи преследует несколько иные цели.
В послеоперационный период, чтобы снизить нагрузку на прооперированную зону, человек должен питаться таким образом, чтобы не возникло никаких проблем с опорожнением. Так как понос, запор, так и вздутие кишечника приводит к повышенному дискомфорту и нагрузкам системы пищеварения, к которой относится и кишечник.
В этот период следует кушать не реже четырех – шести раз в сутки. При этом голодание, как и переедание не приветствуется. Правильное составление рациона даст возможность не допустить в постоперационный период развития осложнений. При этом реабилитация идет много легче.
Одним из основных пищевых элементов восстановительного послеоперационного периода является белок. Поэтому диета после удаления паховой грыжи, в своей основе базируется на:
- Курином мясе.
- Крупах, особенно гречке.
- Рыбе, предпочтение отдается морской.
- Морепродуктах.
- Куриных яйцах.
- Овощи и фрукты, не вызывающие повышенного газоотделения.
- Обезжиренном твороге.
- Молоке пониженной жирности.
- Оливковое масло.
- И другое.
Белок – очень важный «строительный элемент» человеческого организма. Именно он даст силы и возможности для быстрейшего восстановления.
Ряд продуктов необходимо наоборот исключить из рациона такого больного. Под запрет попадают продукты, вызывающие повышенное газообразование, понос или запор:
- Конфеты и шоколад.
- Бобовые.
- Сладкие фрукты и ягоды.
- Капуста (особенно квашенная).
- Кофе и крепкий чай. Можно на время заменить на кофе из цикория.
- Кисломолочные продукты.
- Алкоголь.
- Никотин.
- Следует снизить потребление овощей.
- Копченые блюда.
- Сдоба.
- Газированные напитки.
- Жирная пища.
- Йогурт.
Если придерживаться диеты, которая была рекомендована доктором, можно избежать многих неприятностей послеоперационного периода.
Ряд пациентов озадачивается проблемой, как быть с интимными отношениями? Возможен ли секс после удаления паховой грыжи? Доктор, консультирующий пациента, обычно разъясняет, что занятие сексом в первые дни после пережитой операции нежелательны. Они способны спровоцировать возникновение некоторых паталогических и неприятных последствий:
- Послеоперационная боль может усилиться.
- Способны увеличиться масштабы отечности.
- Секс может способствовать появлению гематомы.
- В еще не затянувшуюся рану может попасть инфекция со всеми вытекающими отсюда последствиями.
- Данный процесс может спровоцировать кровотечение.
- Привести к расхождению швов.
- Если была проведена ненатяжная герниопластика, велика вероятность смещения имплантата.
Если восстановительный период протекает, без каких бы то ни было осложнений, интимные отношения могут быть возобновлены не ранее чем через две недели после оздоровительной процедуры. При появлении хотя бы малейшего осложнения данный период может быть увеличен. Ведь в это время следует не допустить повышенного прессинга на пострадавшую область брюшины, исключив чрезмерное напряжение.
Медицинский бандаж был разработан учеными как средство профилактики появления, и роста грыж, а так же предотвращения (при наличии выпадений) ущемлений. Современные методики избавления человека от этих проблем позволяют обойтись без этого поддерживающего каркаса. Но лучше перестраховаться, применяя его, чем допустить растяжение мышц в паховой зоне. Ведь ношение бандажа позволяет снять часть нагрузки на брюшину, что снижает риск развития осложнений и рецидивов.
Незаменимую службу оказывает бандаж после удаления паховой грыжи и тогда, когда больной начинает постепенно увеличивать физические нагрузки, стараясь вернуться к привычной жизни. Благодаря этому приспособлению удается более равномерно распределить внешнее давление и внутрибрюшное напряжение, которое возникает, как только человек прикладывает усилие для поднятия груза или преодоления сопротивления. Данный факт создает благоприятные условия для скорейшего заживления раны.
Срок, на протяжении которого больной обязан носить бандаж, определяется его лечащим доктором. Этот параметр зависит от ряда факторов: тяжесть и время проведенной операции, размерных параметров выпячивания, содержимого вышедшего капсюля.
Но, как было сказано выше, такие меры не являются обязательными, так как инновационные технологии позволяют оградить пациента от таких негативных последствий. Поэтому вопрос использования бандажа во время реабилитации остается за лечащим врачом.
Взрослые люди привыкли жить в своем ритме с его нагрузками и прессинговыми ситуациями, ребенку так же трудно объяснить, почему он должен лежать или седеть, когда остальные детки носятся по детской площадке? Поэтому вопрос допустимой нагрузки после удаления паховой грыжи стоит достаточно остро. И от того насколько точно выполняются рекомендации специалиста зависит быстрота заживления раны, вероятность рецидивов и осложнений.
Обычно медики рекомендуют прооперированным от паховой грыжи пациентам снизить свою физическую активность (первые дни вообще желательно больше лежать, чем двигаться, но и жесткий постельный режим недопустим). На протяжении месяца после операции допускается подъем не более пяти килограмм, но если боль начинает нарастать, или появилась другая негативная симптоматика, нагрузки снова необходимо исключить и обратиться за консультацией к доктору.
По истечении пары недель физическую активность, если восстановление проходит без осложнений, можно увеличивать. Но с большими нагрузками стоит все же повременить и выдержать в таком режиме около года.
Если пренебречь этими советами специалиста, возможны новые рецидивы заболевания.
После проведения оперативного вмешательства несколько первых суток больному показан покой, но затем постепенно возрастающие и правильно рассчитанные нагрузки должны только ускорить выздоровление. Чтобы помочь больному быстрее восстановиться и снизить риск рецидивов, специалистами был разработан лечебный комплекс. Упражнения после удаления паховой грыжи должны повысить тонус паховых мышц, укрепив их возможности эффективно поддерживать внутренние органы в их естественном положении.
Медики рекомендуют ряд упражнений:
Первых два упражнения исполняются лежа на спине, вытянув руки вдоль своего тела:
- Вытянутые ноги приподнять над полом, выдерживая угол в 45 градусов. Начинаем делать «ножницы», скрещивая ноги и снова их разводя. Стартово выполняют по три – четыре подхода на каждую ногу, постепенно увеличивая амплитуду и количество подходов.
- Поднимаем прямые ноги над полом и выполняем «езду на велосипеде». Начать с пяти подходов.
- Принять положение на четвереньках. Опора производится на локти, носочки и колени. Начинаем без рывков медленно поднимать одну ногу, опираясь на другую. Делаем пять подходов, и меняем ногу.
- Положение — лежа на правом боку, ноги прямые, опора на руки. Начинаем медленно поднимать левую ногу. Пять повторов, после этого меняем ногу.
- Присесть, опершись на правую ногу, левая вытянута вперед, руками лежат на колене. Начинаем производить незначительные покачивания выпрямленной ногой. Поменять опорную ногу.
- Принять упор лежа. Отжимания. Можно облегчить выполнение упражнения, упершись в пол не пальцами ног, а коленями.
- Встать, поставив ноги на ширине плеч. Делаем приседания. Их амплитуда зависит от самочувствия и физических возможностей пациента.
Эти упражнения следует выполнять ежедневно, прислушиваясь к своим ощущениям. Если появилась боль или другой дискомфорт, необходимо прервать занятие. Если все идет хорошо, нагрузку можно постепенно увеличивать.
Если возникло желание добавить ряд других упражнений, это можно сделать только с разрешения врача.
Сегодня у больного достаточно широк выбор медицинских учреждений, которыми он может воспользоваться для избавления от своей проблемы. Все дело в той сумме, которую он может себе позволить потратить. Современные больницы по удалению паховой грыжи готовы предложить своим клиентам не только различные методики купирования проблемы, но и разноплановый сопроводительный сервис.
Если пациент затруднен в средствах, ему придется довериться врачам муниципальной клиники. Но все равно, какой бы бесплатной не слыла наша медицина, придется потратиться как минимум на лекарство.
Для более состоятельных клиентов открыты двери многочисленных частных центров и медицинских клиник.
Так своим респондентам можем предложить клиники как государственного подчинения – это любые государственные медицинские учреждения, на базе которых имеется хирургическое отделение. Другой вопрос, что благодаря проблемам в оснащении, такие больница не всегда готовы предложить пациентам наиболее инновационные методы лечения.
Наиболее оснащены в данном вопросе такие медицинские учреждения:
- Клиническая больница государственного подчинения «Феофания». Адрес: Украина, г. Киев, ул. Академика Заболотного, дом 21.
- ГЗ «Дорожная больница ГП » Одесская железная дорога». Адрес: Украина, г. Одесса, ул. Павла Шклярука, дом 4-а.
- Львовская областная клиническая больница. Адрес: Украина, г. Львов, ул. Черниговская, дом 7.
- Городская клиническая больница им. С.П. Боткина. Адрес: Россия, г. Москва, 2-й Боткинский проезд, дом 5.
- Городская многопрофильная больница № 2. Адрес: Россия, Санкт – Петербург, переулок Учебный, дом 5.
Частные медицинские учреждения. К ним относятся:
- «АНА-КОСМО», располагающаяся по адресу: Украина, г. Киев, ул. Беларусская, дом 11-Б.
- Клиника лазерной косметологии “Эл. Эн.”, имеющая адрес: Украина, Киев, ул. Рогнединская, дом 5/14.
- Институт пластической хирургии «ВВИРТУС». Адрес: Украина, г. Харьков, ул. Чернышевская, дом 30.
- «MedSwiss в Жуковке» Адрес: Россия, Московская область, Одинцовский район, дер. Жуковка, Рублево-Успенское шоссе, дом 123 Б.
- Многопрофильный медицинский холдинг «СМ – Клиника». Адрес: Россия, Санкт – Петербург, проспект Ударников, дом 19.
- Клиника эстетической хирургии и косметологии. Адрес: Россия, Санкт – Петербург, проспект Лиговский, дом 3.
Сегодня интересующую нас операцию могут произвести практически в любом медицинском учреждении, которое имеет хирургическое отделение.
Как было озвучено выше, стоимость удаления паховой грыжи во многом зависит от статуса учреждения, в котором эта операция проводится.
При проведении калькуляции частные клиники включают в цену:
- Непосредственно проведение самой операции, учитывая цену конкретного метода (лапароскопия или, например, натяжная или ненатяжная герниопластика).
- Стоимость наркоза (местный или общий).
- Стоимость имплантата, если он применяется.
- Цена сопроводительных услуг, стоимость суток пребывания в клинике.
Приблизительный ценовой коридор рассматриваемой операции может колебаться от 4500 до 24000 гривен.
Можно озвучить некоторые расценки одной из элитных клиник. Например, внутривенная анестезия, «работающая» до получаса оплачивается в тарифе 1200 гривен, до часа – 1500 гривен; непосредственно удаление грыжи первой категории обойдется в 9000 гривен, второй категории – в 14100 гривен.
Согласитесь, для рядового человека цены впечатляют.
В муниципальной больнице такая операция обойдется несколько дешевле, но на бесплатное ее проведение рассчитывать не приходится.
Любое оперативное вмешательство – это нарушение целостности тканей. И насколько оно эффективно во многом зависит от опыта хирурга и самого пациента. Сегодня операция по удалению паховой грыжи, благодаря инновационным методам, позволяет максимально эффективно избавить больного от проблемы, сведя риск рецидивов и осложнений к минимуму. Но при возникновении нежелательного дискомфорта не следует искать совета у родных или на страницах форума. Более надежными будут ответы и рекомендации квалифицированного врача при обращении к нему за консультацией. Если встал вопрос, о необходимости операции, раздумывать нечего, следует соглашаться, но с одной оговоркой. Желательно выбрать клинику (иди врача) с хорошей репутацией и большим опытом проведения таких операций. И не забудьте о своем позитивном настрое. И тогда положительный результат операции Вам гарантирован!
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Копчик — это анатомическое образование, являющееся важной частью позвоночника, несмотря на рудиментарную природу. Из него выходят нервы, связанные со спинномозговым каналом и напрямую воздействующие на тазовые органы человеческого тела. Именно поэтому любые травмы копчика не следует оставлять без внимания и тщательно пролечивать.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Травма относится к наиболее часто встречаемой патологии копчиковой кости. Чаще всего травмируют копчик женщины, дети и люди преклонного возраста. У первых это обусловлено специфичным строением таза, у малышей связано с частым падением во время бега и игр, а у пожилых вызывается заболеваниями, связанными с пониженным содержанием кальция в костях и повышенной хрупкостью костной ткани.
Распространённые травмы копчика можно подразделить на следующие виды, в зависимости от области повреждений:
- ушиб копчика, травмирование кожи и мягких тканей этой области. Повреждение ткани вызвано одновременным давлением травмирующим предметом снаружи и копчиком изнутри. Ушиб копчика может произойти одновременно с ушибом спинного или головного мозга, с которыми копчик связан напрямую позвоночным столбом;
- вывих копчика — потеря контакта между сочленениями:
- передний вывих;
- задний вывих.
- перелом копчика — травма маленьких костных отростков:
- открытый или закрытый перелом;
- со смещением отломков или без него.
- травма связок (растяжение, надрыв, воспаление волокон связки).
Менее встречающиеся повреждения копчика, но имеющие место быть:
- растяжение связок сочленения копчика и крестца;
- подвывих копчика;
- переломовывих копчика;
- комплекс травм, полученных одновременно.
Даже если после падения или ушиба нет острой боли в районе копчика, дополнительная врачебная диагностика необходима для убеждения в отсутствии повреждений спинного или головного мозга.
Все дело в том, что не столько опасна травма самого копчика, как последующее компрессионное сжатие всего позвоночника, происходящее от воздействия ударной силы, вызванной падением.
Последствия от повреждения копчика могут быть плачевны и скажутся на работе всего организма в целом:
- перелом позвоночника в любом его отделе с последующей компрессией позвонков;
- сотрясение или ушиб спинного либо головного мозга;
- вклинивание спинного мозга в основание черепа;
- разрыв спинного мозга;
- травмирование нервных окончаний и последующий сбой работы органов малого таза:
- недержание кала и мочи;
- геморрой;
- бесплодие и импотенция у мужчин;
- снижение либидо у женщин;
- загиб копчика может вызвать проблемы с родоразрешением у беременных;
- возникновение воспалительных процессов;
- невралгия, мигрень, хроническая усталость;
- ушибы тканей, кожных покровов, внутренних органов;
- боль при движении, сидении и пр.
Тяжесть последствий определяется несколькими факторами:
- силой удара;
- высотой падения;
- весом и возрастом пострадавшего;
- наличием патологий опорно-двигательного аппарата (например, остеопороза);
- оказанием должного и своевременного лечения.
При игнорировании болевых симптомов и отказе от медицинского вмешательства, итогом даже незначительной травмы могут стать хронические боли, которые тяжелее поддаются терапии в сравнении со свежими травмами. Лучшим вариантом будет обращение к врачу в течение двух суток с момента повреждения копчика, даже если нет неприятных симптомов.
Верное оказание первой помощи может избавить от усугубления последствий, вызванных полученным повреждением.
При падении на копчик следует оказать медпомощь пострадавшему в следующем порядке:
- Не делая резких движений, переложить больного на живот для оттока крови от ушибленного места.
- На копчик положить холод (например, пакет со льдом). Охлаждение повреждённого участка может занимать несколько часов, поэтому стоит периодически менять компресс.
- Вызвать скорую помощь.
- При транспортировании больного следует использовать носилки. Нельзя садиться на ушибленный копчик для избежания ещё большего травмирования.
- При сильном болевом синдроме можно принять нестероидные обезболивающие средства в виде таблеток или мазей.
Вне зависимости от вида травмирования копчика, главные симптомы похожи — это острая боль, которая может распространяться в спину, поясницу или нижнюю часть живота. Пациенту сложно сидеть, двигаться, ходить. Также для любого повреждения характерно появление припухлости, синяка или гематомы, поэтому точная постановка диагноза возможно только после методов аппаратной диагностики.
Кроме вышеперечисленных, вторичными симптомами травмы копчика являются:
- боль в ногах, усиливающаяся при ходьбе, в положении сидя и лёжа на спине;
- общее снижение чувствительности ног или отдельных участков нижних конечностей (голеней, стоп, коленей);
- появление болевых ощущений при половом акте;
- возрастание боли при дефекации, мочеиспускании;
- дисфункция органов малого таза.
Продолжительность болей после травмирования индивидуальна. В среднем, при ушибе копчика ощущение рези и ломоты может наблюдаться в течение 10–14 дней, по мере оказания лечения болевой синдром утихает, но даёт о себе знать около месяца.
При несвоевременной терапии боль от травмы может стать хронической и проявляться время от времени сроком до нескольких лет. Поэтому каждое повреждение копчика не стоит лишать внимания, и заниматься лечением под наблюдением травматолога-ортопеда.
Для постановки окончательного заключения могут быть использованы один или несколько методов диагностики. Наиболее распространённый метод — ренгеновский снимок, помогающий быстро определить перелом копчика или повреждение копчиковых сегментов. Перед плановым снимком рекомендована подготовка в виде диеты с исключением газообразующих продуктов, очистительной клизмы и приёма слабительных препаратов (например, Фортранса). Это позволит с большей вероятностью сразу установить верный диагноз. При оказании экстренной помощи перед рентгенодиагностикой проводят только клизму.
Рентгеновское исследование происходит в двух проекциях, и лишь при трудностях визуализации прибегают к иным методам: магнитно-резонансной и компьютерной томографии.
Верная постановка диагноза поможет определить более эффективный способ терапии и предупредит развитие осложнений.
После проведённого обследования и постановки окончательного диагноза врачом назначается лечение — хирургическое или медикаментозное, в зависимости от тяжести состояния больного.
Убедившись в отсутствии перелома, можно начинать терапию лекарственными препаратами амбулаторно. При этом необходимо избегать физической активности, соблюдать постельный режим и обеспечить покой травмированному копчику в течение нескольких дней. Нельзя садиться на место ушиба, следует больше лежать. В крайнем случае с разрешения врача можно садиться на резиновый круг или специальную подушку, предназначенную для снятия нагрузки с копчика.
Для скорейшего снятия отёчности и схода гематом нужно использовать охлаждающие компрессы, а горячие ванны и примочки запрещены. Помимо этого, нельзя растирать и массажировать травмированное место для избежания развития осложнений.
Среди медикаментов чаще всего назначают мази, оказывающее обезболивающее действие и способствующие рассасыванию синяков и гематом для избежания возникновения уплотнений.
Вышеперечисленные препараты являются обезболивающими средствами, которые можно принимать и в других лекарственных формах — в виде таблеток, свечей и микроклизм.
Кроме НПВС, назначаются препараты, помогающие ликвидировать воспаление, например, Левомеколь. Рекомендуется применять при сильном болевом синдроме препараты с анальгизирующим действием, например, хлорэтил, которые также охлаждают поверхность кожи.
При ушибах также действенны обезболивающие свечи (с ихтиолом, новокаиновые). При травмах копчика следует применять слабительные свечи для снятия излишнего давления на повреждённую область (например, глицериновые).
В тех случаях, когда консервативное лечение не оказывает должного эффекта, либо травмирование копчика слишком серьёзно, назначается хирургическая операция по его полному либо частичному удалению.
Перед проведением операции делают диагностику при помощи рентгенографии. Сама операция выполняется в положении лёжа на животе и под общим наркозом.
Как правило, операция не отягощена тяжёлыми для здоровья последствиями. Послеоперационными осложнениями могут быть боли, которые первое время купируются при помощи назначаемых врачом препаратов, а после и вовсе проходят. Иногда могут возникать аллергические реакции, связанные с применением общего наркоза при операции. Кровотечения и повреждения нерва также являются последствием хирургического вмешательства, связанного с иссечением тканей. В редких случаях вероятно развитие инфекции.
Противопоказаниями к проведению операции являются:
- заболевания, связанные с нарушением функций иммунной системы;
- заболевания кровеносной системы и сердца (гемостаз);
- тяжёлые патологии печени;
- злокачественные новообразования;
- непереносимость применяемого наркоза.
Средства народной медицины применяют при незначительных повреждениях копчика и в качестве вспомогательной к основному лечению терапии.
Сырой картофель известен как рассасывающее лекарство, помогающее при синяках и гематомах.
- Вымыть и очистить две средние картофелины, лучше свежего урожая.
- Натереть картофель на тёрке, слегка отжать лишний сок.
- Переложить натёртый овощ на марлю, сложенную в два слоя.
Такой компресс необходимо прикладывать к ушибленному копчику раз в день по полчаса в течение недели.
Высокую эффективность для лечения последствий ушибов и травм показывает мумиё. Компрессы с этим веществом избавляют от синяков и гематом, снизить интенсивность болей, стимулируют регенерацию тканей.
- Мумиё следует развести с очищенной водой, в равных порциях 1:1.
- Полученную смесь нанести на марлевую повязку.
Компресс с мумиё следует приложить к больному месту в максимально короткое время после травмирования, так эффект от лечения будет гораздо выше. Компрессы делают по 5 раз в день по четверти часа до исчезновения беспокоящих симптомов.
Преимущество бадяги в том, что она очень эффективна в рассасывании застойных гематом и синяков путём усиления процессов кровообращения в больном месте. Также бадяга способствует регенерации омертвевших тканей.
Бадягу можно купить в аптеке как в виде сухого порошка, так и в виде геля или мази с дополнительными компонентами, например, экстрактами ромашки или чайного дерева.
- Половину столовой ложки порошка бадяги смешать с детским увлажняющим кремом.
- Полученную смесь нанести на область копчика и оставить на 15 минут.
- Смыть при помощи тёплой воды.
Бадягу можно использовать ежедневно в течение недели, первый эффект будет виден через 2–3 дня.
Вышеперечисленные средства являются наиболее известными и эффективными для оказания помощи при ушибах. Кроме них, при травмах копчика можно применять ванночки с отварами растений, таких как герань, ромашка, лопух, полынь, подорожник. Настойка арники поможет снять боль при принятии внутрь в количестве 30 капель.
Вовремя не пролеченные травмы копчика чреваты серьёзными последствиями, от которых может нарушиться функция опорно-двигательного аппарата и внутренних органов малого таза. При повреждении копчика стоит посетить врача вне зависимости от интенсивности болевых ощущений.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Чаще всего болезнь Осгуда-Шляттера проявляется у активных подростков или людей, занимающихся спортом. Может оно возникать и как последствие травм или перегрузок коленного сустава.
Долго не спадающий отёк, припухлость колена, болезненные ощущения при разгибании и сгибании ноги могут свидетельствовать о начавшемся процессе разрушения хряща. Болезнь вполне излечима, а в случае подростковых заболеваний — проходит с возрастом, но лишь контроль врача и тщательное лечение смогут помочь полностью восстановить подвижность.
Одной из самых распространённых причин возникновения болезни Осгуда-Шляттера являются травмы колена разной степени тяжести. У взрослых, как правило, болезнь развивается как одно из осложнений после прямых травм:
- Переломы колена.
- Вывихи и прочие повреждения целостности коленного хряща.
Но чаще всего подвержены болезни Шляттера подростки, чей организм развивается не всегда равномерно, а некоторые органы системы просто «не успевают» дорастать до соответствующих размеров. При этом увеличивающаяся масса тела и получаемые нагрузки обычно превышают возможности хрящевой ткани. Перегрузка связок приводит к заболеванию.
Ситуация усугубляется, если ребёнок при этом занимается спортом. Приседания, наклоны, резкие смены движения, часто непомерные нагрузки приводят к растяжению сухожилий четырёхглавой мышцы. Из-за этого соединение коленной чашечки и большеберцовой кости слабеет, а частое перенапряжение приводят к постоянным микротравмам. Ими могут быть:
- Растяжения, после которых следуют отёки и болезненные ощущения.
- Надрывы сухожилий, приводящие к опухолям и отёкам в районе колена.
Пытаясь перекрыть возникшую пустоту, организм заполняет её небольшой шишкой из костной ткани, которая выглядит как небольшая доброкачественная опухоль.
Самая большая группа риска — это мальчики подростки от 8 до 18 лет, активно занимающиеся спортом. Согласно статистике, у 25 % детей данного пола и возраста в той или иной форме переносят болезнь Осгуда-Шлаттера. И лишь 5 % из них не причастны к активным занятиям спортом, а заболевают из-за различных травм или врождённых дефектов хряща колена.
К сожалению, с распространением женских видов спорта своеобразная группа риска сформировалась и среди девочек подростков. Это в основном девушки от 12 до 18 лет, также активно занимающиеся спортом и получающие спортивные травмы. Поскольку общая жизненная активность девочек-подростков значительно ниже, чем у мальчиков, то и риск заболевания ниже — около 5-6 %.
Вторая значительная группа риска — это профессиональные спортсмены, как правило, молодые, перенёсшие травмы колена различной степени тяжести. Микротравмы во взрослом возрасте становятся причиной заболевания значительно реже.
Какие же виды спорта усугубляют риск заболевания? В первую очередь те, которые связаны с прыжками, рывками, наклонами, резкими сменами направления движения, перегрузками и растяжением связок. В группы риска попадают молодые люди, занимающиеся следующими видами спорта:
- Лёгкая атлетика.
- Футбол.
- Волейбол.
- Баскетбол.
- Художественная гимнастика.
- Фигурное катание.
В группу риска можно занести также профессиональных танцоров таких направлений как контемп, брейк и других современных танцев.
Всё это не означает, что подростку или взрослому вредно заниматься подобными видами спорта — но нагрузки должны быть чётко рассчитаны. Родителям подростков, особенно мальчиков, следует контролировать нагрузки, получаемые ребёнком, приучать его к культуре спорта.
Первыми симптомами заболевания являются боли в коленях, возникающие после физических нагрузок. Вероятность того, что это не просто растяжение, 
Вначале боль может проявляться не постоянно, а лишь при серьёзных физических нагрузках, но со временем болевые ощущения усиливаются, появляются припухлости, становится трудно совершать привычные ранее упражнения. Кроме болей, называют также ряд других симптомов:
- Припухлости в области колена, со временем перерастающие в опухоль.
- Постоянные отёки в нижней или верхней части колена, проявляющиеся после физических нагрузок, а также по утрам.
- Стреляющая боль в нижней части колена, проявляющаяся во время перенапряжения.
- Усиление боли при физических нагрузках.
К сожалению, на начальном этапе на подобные симптомы обращают внимание очень немногие. Боли при нагрузках или перенапряжении и лёгкие, быстро спадающие отёки могут продолжаться на протяжении нескольких недель, а то и месяцев.
Других признаков начавшегося процесса может и не быть, поэтому недомогания зачастую списывают на мелкие травмы. И лишь когда резка боль при полном сгибании колена и опухоли дают о себе знать, больной обращается к врачу. Чтобы избежать возможных осложнений, за медицинской помощью следует обратиться как можно раньше.
Чтобы диагностировать болезнь Осгуд-Шлаттера, необходимо обязательно сделать рентгеновский снимок проблемной зоны. Рентгенография колена позволит исключить добро- и злокачественные опухоли другого происхождения, растяжения, ушибы и прочие проблемы суставов со сходными симптомами. Дополнительными способами диагностики является пальпация опухоли, жалобы больного на сильные боли при резком сгибании колена.
Ранее было принято считать, что у детей заболевание Осгуда-Шляттера проходит само собой и только у взрослых его нужно лечить, но это не совсем верно.
Во избежание последствий и при очень ярко выраженных симптомах используют следующие средства лечения болезни Осгуда-Шляттера:
- ЛФК. Курс лечебной физкультуры для страдающих болезнью Осгуда-Шляттера включает в себя упражнения, направленные на укрепление коленного сустава и развитие мышц бедра. Сбалансированный цикл упражнений на растяжение подколенных сухожилий и четырёхглавой мышцы позволит снизить нагрузку на проблемный участок и будет способствовать улучшению состояния.
- Массаж поражённых участков с согревающими и противовоспалительными мазями. Так, идеально подходит троксевазиновая мазь.
- Физиотерапия. Тубусное ультрафиолетовое облучение назначается пациентам с последней стадией заболевания. Если изменения неглубокие, назначается электрофорез с кальцием и новокаином, а также прогревания.
- Применение согревающих компрессов.
- Приём противовоспалительных и болеутоляющих средств. Обычно назначаются ибупрофен и ацетаминофен.

«Мёртвый» сустав заменяют пластиковым имплантом. Разумеется, подобное вмешательство — достаточно серьёзный шаг, а потому в первую очередь применяются нехирургические меры.
При тяжёлом протекании заболевания после окончания курса лечения остаётся костный нарост в виде шишки под коленной чашечкой.
При неполном лечении остаются болевые ощущения, ноющие боли, которые могут регулярно появляться после сильных физических нагрузок.
На период лечения и реабилитации следует исключить занятия спортом, придерживаться определённой диеты, не забывать о лечебных упражнениях, не допускать перегрузок сустава.
Болезнь Осгуда-Шлаттера вполне излечима, но к лечению её необходимо подходить ответственно.
источник


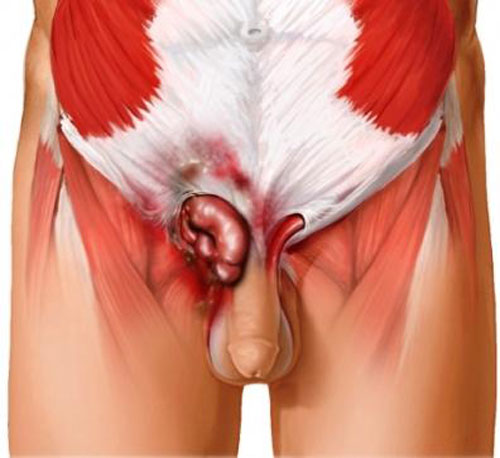 местный). Лапароскопия и срочная операция открытым способом исключают возможность нахождения пациента в сознании.
местный). Лапароскопия и срочная операция открытым способом исключают возможность нахождения пациента в сознании. сильная боль. Больному назначаются обезболивающие препараты в виде инъекций или таблеток.
сильная боль. Больному назначаются обезболивающие препараты в виде инъекций или таблеток.