Ваше сообщение было успешно отправлено
Вентральная грыжа – послеоперационная патология, которая представляет собой дефект каркаса мышечно-сухожильного комплекса брюшной стенки в районе рубца. Статистика говорит, что грыжа такого типа возникает у около 20 % оперированных пациентов. Из этого числа у половины больных патология возникает уже на первом году после вмешательства. Другая половина пациентов наблюдают появление грыжи в течение 5 лет.
Риск развития послеоперационной грыжи повышается, если хирургическое вмешательство проходило в экстренном порядке. Если патология появилась после иссечения грыжи, то такая патология называется рецидивной вентральной грыжей.
Развитие послеоперационной грыжи во многом зависит от системной дисплазии соединительной ткани. Это нарушение заключается во врожденном недостатке соединительной ткани, а также ее видов, что определяет прочность сухожилий, связок и послеоперационных рубцов. Больные, которые имеют данное отклонение, имеют все шансы на появление в периоде после операции вентральных грыж.
Выявить заболевание можно также по некоторым типичным признакам. Таким образом, более уязвимыми считаются люди с высоким ростом, тонкой кожей, астеническим телосложением, наличие грыж в анамнезе, пластичностью суставов. При присутствии двух или трех признаков дисплазии успешность пластической операции будет лишь в случае применения синтетических имплантов.
Любое хирургическое вмешательство предусматривает проникновение в организм инструментария и перевязочного материала. Естественно, все проходит в стерильных условиях, однако случаются ситуации, когда в рану может попасть возбудитель инфекции. В таких случаях начинается воспаление и нагноение раны.
Угрозы жизни пациенту нет, но воспалительный процесс может существенно повлиять на формирование рубца, тем самым, делая его максимально восприимчивым и менее прочным. Это не означает, что грыжа появится обязательно, но риск ее развития повышается. Также непереносимость шовного материала, которая встречается довольно редко, может стать причиной отторжения и расхождения краев послеоперационной раны.
В этот комплекс причин входит невыполнение правил послеоперационного периода и пренебрежение рекомендациями специалистов и восстановительным режимом. Иногда такое легкомысленное отношение к себе может дорого обойтись пациенту. Всегда послеоперационная рана воспринимается визуально, то есть, снаружи. После 2-х недельного заживления раневых краев пациент чувствует улучшение состояния, и, видя рубцевание, начинает нагружать себя физически.
Процесс наружного рубцевания может проходить в пределах нормы, однако — это еще не показатель быстрого внутреннего заживления. Самой латентной в плане срастания является апоневротическая часть раны, которая отвечает за целостность брюшной стенки. У разных возрастных групп — индивидуальные сроки созревания рубца. У молодых людей – это 3-4 месяца, у людей после 50 лет – 6-8 месяцев, у пациентов с сопутствующими патологиями – до 1 года. Эти данные дают возможность врачу-хирургу ориентироваться в сроках назначения ношения бандажа и соблюдения реабилитационных мероприятий.
Существует ряд заболеваний, которые сопровождаются повышением внутрибрюшного давления и ухудшением кровотока. К ним относятся:
Ишемическая болезнь сердца
Таким образом, края раны испытывают постоянное напряжение, нарушается нормальная микроциркуляция и иннервация, что приводит к быстрому нарушению формирования плотного рубца. Если пациент страдает одним из перечисленных заболеваний, то риск появления вентральной грыжи соответственно возрастает. Уменьшить влияние соматических патологий можно, пройдя курс лечения и добившись стойкой ремиссии.
Важным моментом можно считать наличие лишних килограммов. Когда имеют место случаи огромных и многократно оперированных грыж, то подготовка к операции в обязательном порядке должна включать снижение веса до нормальных показателей.
Эта причина является самой редкой, однако техника наложения шва хирургом играет немаловажную роль. Неправильный выбор степени натяжения краев раны может со временем оказаться причиной образования дефектных участков и повторных грыж.
Анализируя причины возникновения вентральных грыж, установление точного диагноза не представляет труда. Но есть категория пациентов, у которых из-за наличия лишнего веса и значительного жирового отложения на передней брюшной стенке диагностика может вызывать некоторые затруднения. В таких ситуациях вспомогательными методами – магнитно-резонансному исследованию, компьютерной томографии и УЗИ, можно выявить патологию.
Перед операцией вентральной грыжи врачом назначается ряд необходимых обследований: общий анализ мочи, биохимический и общий анализ крови, анализы на ВИЧ, гепатит В, С, сифилис; при наличии грыж больших размеров – спирография, ЭКГ, наличие ФЛГ за текущий год. Пациенты старше сорока лет дополнительно направляются на консультацию к терапевту.
Абсолютными показаниями к проведению оперативного вмешательства являются осложненные формы грыж – ущемление, при рецидивных и послеоперационных грыжах – спаечная кишечная непроходимость.
Вентральная грыжа лечится хирургическим методом. Небольшие дефекты устраняются с помощью закрытия местными тканями. Большие дефекты подобным образом устранить сложно из-за возможности нарушения кровообращения, повышения внутрибрюшного давления, вследствие чего может развиться дыхательная недостаточность.
Поэтому при лечении во время операции вентральной грыжи больших размеров используется сетчатый имплантат, который позволяет закрывать большие дефекты, без опасений, что сетка может срастись с внутренними органами.
Данная методика используется чаще всего и является самой древней. Суть самой операции состоит в ушивании дефекта хирургическим нерассасывающимся шовным материалом. Этот способ наиболее эффективен при вентральных грыжах небольших размеров, а также при отсутствии риска рецидивирования.
Достоинствами метода являются:
Доступность стоимости расходных материалов и оборудования
Риск рецидивирования до 30%
Проблемы дыхательной системы вследствие натяжения раны
Выраженный болевой синдром
Суть этого метода заключается в установке протеза из синтетического материала на место дефекта. В качестве заплатки используется полипропиленовая сетка, которая располагается между кожей и фасцией.
Низкая вероятность рецидива
Профилактика дыхательных расстройств
Сочетание полной пластической реконструкции с абдоминопластикой в случае значительных размеров грыж
Ощущение пациентом присутствия чужеродного материала
Вероятность развития непроходимости кишечника в некоторых случаях
Это абсолютно новый и технически совершенный метод лечения вентральных грыж. В ходе операции в брюшную полость помещается сетчатый имплантат, не используя никаких разрезов. Это исключает последующее инфицирования раны.
Невыраженный или полностью отсутствующий болевой синдром
Исключение дальнейшего рецидива
Быстрое восстановление пациента
Возвращение к физическим нагрузкам в краткие сроки после операции
Высокая стоимость материалов для вмешательства
Требование наличия высокотехнологичного оборудования
Необходимость дополнительного обучения персонала
Для проведения вмешательства хирург производит несколько проколов брюшной стенки. Для этого делаются небольшие разрезы, которые не травмируют мышечную часть, а только кожу. Этот факт благоприятно влияет на послеоперационный период, значительно сокращая его, и не доставляет болевых ощущений, что особенно важно для всех пациентов.
Проколы производятся хирургом специальным инструментарием – троакаром. По нему вводится в брюшную полость лапароскоп, к которому подключен источник света и передатчик изображения на монитор. Таким образом, специалист наблюдает за своими движениями изнутри тела.
С помощью дополнительных троакаров вводятся инструменты для выполнения операции. Через один троакар проводится зажим для захвата ткани, которым устанавливается сетчатый имплантат. Другим – закрепляется синтетическая сетка швами или специальными скобками.
Операция длится около 1 часа под общим наркозом. Пациент находится в стационаре 1-2 дня под полным контролем медицинского персонала во избежание непредвиденных осложнений и реакций организма.
При наличии грыжи большого размера рекомендуется применение грыжесечения в сочетании с абдоминопластикой – хирургическая операция, корректирующая излишки жира, жировой ткани, растянутые мышцы передней брюшной стенки.
Реабилитационный период после хирургического вмешательства длится две-три недели, пять дней из которых, необходимо провести в стационаре. Занятия спортом и физические нагрузки допустимы через пару месяцев.
Послеоперационный период у пациентов, которые перенесли иссечение вентральной грыжи, очень индивидуален. Состояние больного зависит от многих факторов, в список которых включаются качество подготовки, объем операции и выбор хирургической методики. Однако, в любом случае, следует обратить внимание на комплексную профилактику осложнений, возможных после вмешательства любого вида. Таким образом, следует предпринять меры по предупреждению таких патологий:
Интоксикация и обезвоживание
Расстройства желудочно-кишечного тракта
Нарушение кровообращения в тканях
В послеоперационной стадии лечения следует проводить:
Ежедневные перевязки и пункции
Применение антибактериальных средств 5-6 дней
Комплексное введение витаминов группы В и С
Своевременное назначение и применение полного комплекса послеоперационных мероприятий позволит добиться быстрого заживления раны в большинстве случаев.
Стандартный срок пребывания больных в стационаре составляет от 3 до 7 дней. Однако современные методы лечения послеоперационных грыж дают возможность многим больным отправляться домой уже на следующий день. Временная нетрудоспособность также зависит от локализации грыжи, от ее размера и возрастной категории пациента. Послеоперационная реабилитация может составлять 3-6 недель, но физическими нагрузками стоит заняться не ранее, чем через полгода, когда пройдет полная эволюция рубца. Рекомендовано заниматься лишь дозированным и легким трудом.
На протяжении всего восстановительного периода следует носить специальное белье или бандаж, особенно после иссечения больших вентральных грыж. Отдельный совет пациентам, которые употребляют табак: следует немедленно отказаться от вредной привычки! Табакокурение не способствует быстрому восстановлению тканей, а, наоборот, вызывает длительную регенерацию и ломкость сосудов.
Учитывая этиологию, патогенез и принципы лечения вентральных грыж, можно определить меры профилактики заболевания. Базовым аргументом считается создание благоприятных условий для обеспечения своевременной диагностики и поддержания здорового образа жизни. Сюда входит комплекс мероприятий по организации занятий физической культурой, общим оздоровлением, систематические профилактические осмотры. Особую роль следует отвести послеоперационным больным, которые страдают заболеваниями с повышением внутрибрюшного давления (запоры, патологии дыхательной системы, аденома предстательной железы и пр.).
Немаловажную роль играет гигиена беременности, питания, а также предупреждение инфицирования, соблюдение асептических и антисептических норм. Наряду с этим стоит и квалификация медицинского персонала, который должен проходить необходимую сертификацию и практику. Именно от действий пластического хирурга, от выбора пластики вентральной грыжи, бережного отношения к тканям и грамотного дренирования раны может зависеть успех лечения.
Вас интересует операция при вентральной грыже в СПб и цены на нее, задайте свои вопросы опытному пластическому хирургу – Андриевскому Андрею Николаевичу. Для этого просто напишите письмо на почту doctor@plastiksurgery98.ru или воспользуйтесь формой обратной связи.
Кроме того, Вы можете договориться о консультации, позвонив Андрею Николаевичу по телефону (921) 946-53-20. Он обязательно поможет Вам!
источник
Наиболее распространённой причиной появления вентральных грыж является проведенная полостная операция, после которой в области послеоперационной раны формируется грыжевой дефект. Это может быть дефект хирургического шва или разрыв апоневроза в непосредственной близости от сформировавшегося рубца.
На сегодняшний день данная проблема сохраняет свою актуальность поскольку, учитывая наличие современного шовного материала до 15% вех полостных операций осложняются вентральной грыжей.
По анатомотопографическому делению в хирургии различают медиальные послеоперационные грыжи (срединные, верхние срединные и нижние срединные) и латеральные (верхние боковые, нижние боковые – лево- и правосторонние).
По величине послеоперационного дефекта грыжи могут быть малыми (не изменяющими конфигурацию живота), средними (занимающими часть отдельной области брюшной стенки), обширными (занимающими отдельную область брюшной стенки), гигантскими (занимающими 2-3 и более областей).
Также послеоперационные грыжи делятся на вправимые и невправимые, одно- и многокамерные. Отдельно рассматриваются рецидивные послеоперационные грыжи, в т. ч. и многократно рецидивирующие. Все обозначенные критерии учитываются при выборе способов устранения послеоперационных грыж.
Основным проявлением грыжи служит появление выпячивания по линии послеоперационного рубца и по его сторонам. На ранних стадиях послеоперационные грыжи являются вправимыми и не доставляют болевых ощущений. Болезненность и увеличение опухолевидного выпячивания появляется при резких движениях, натуживании, подъеме тяжестей. При этом в горизонтальном положении грыжа уменьшается или легко вправляется.
При осмотре грыжа определяется как несимметричное выбухание в области послеоперационного рубца. В вертикальном положении, при натуживании пациента или покашливании размеры опухолевидного выпячивания увеличиваются. Иногда через растянутый и истонченный рубец определяется перистальтика кишечных петель, шум плеска и урчание.
С помощью УЗИ брюшной полости и грыжевого выпячивания удается получить данные о форме и размерах грыжи, наличии или отсутствии спаечных процессов в брюшной полости, изменений в мышечно-апоневротических структурах брюшной стенки и др.
Вся терапия вентральных грыж сводится к оперативному лечению, других способов на сегодняшний день нет. Все мероприятия связанные с “лечением” грыж – всевозможные упражнения, грыжевые бандажи и т. д. ВОЗМОЖНО замедлят ее развитие, но ни как вам не помогут в излечении.
В современном мире вам могут предложить два варианта:
- плановая открытая пластика грыжевого дефекта;
- плановая эндоскопическая пластика грыжи.
Конечно, при отсутствии тяжелой соматической патологии предпочтительно эндоскопическая операция, она имеет ряд преимуществ:
- позволяет избежать больших объемов операций, что уменьшает травматичность;
- уменьшение болей в послеоперационном периоде;
- низкий процент рецидивов;
- практически исключены осложнения, связанные с операционной раной;
- снижение сроков пребывания в больнице и последующей реабилитации.
Для проведение данной операции необходима неадгезивный сетчатый трансплантат стоимость которого 700-1000 долларов.
Если по ряду причин у вас нет возможности выполнить данное оперативное вмешательство, есть классическая открытая операция, при которой, чаще всего, используется так же сетчатый трансплантат (гораздо более дешевый).
Для всех грыж характерно грозное осложнение – ущемление грыжевого мешка. Пациента должны насторожить ряд симптомов:
- Появилась интенсивная боль в области выпячивания.
- Грыжевой мешок не вправляется, в положении лёжа не уменьшается.
- Вторично могут появляться – тошнота, рвота, задержка стула, повышение температуры тела.
Данное состояние является опасным для жизни пациента и требует экстренной госпитализации.
Без хирургического вмешательства избавиться от выпячивания вентральной грыжи не удастся. Потребуется лечение и коррекция стенки брюшины с удалением образовавшегося мешка и последующей пластикой.
Выпячивание ушивается с помощью нитей. Выполнить эту процедуру возможно лишь у молодых пациентов, размер грыжи которых невелик. Кроме того, важно отсутствие сопутствующих заболеваний. Дело в том, что такой метод вмешательства имеет высокий процент рецидивов, который доходит до 30%.
Из преимуществ натяжного метода:
простота выполнения с технической точки зрения;
невысокая цена на материалы и используемое оборудование.
Консервативная тактика при послеоперационных грыжах допустима только в случае наличия весомых противопоказаний к хирургическому вмешательству. В этих ситуациях рекомендуется соблюдение диеты, исключение физических нагрузок, борьба с запорами, ношение поддерживающего бандажа.
Радикальное избавление от послеоперационной грыжи может быть произведено только хирургическим способом – с помощью герниопластики. Метод герниопластики послеоперационной грыжи избирается, исходя из локализации и величины выпячивания, наличия спаечных процессов между органами брюшной полости и грыжевым мешком.
- Активизация пациента в день операции;
- На следующие сутки после операции пациенту разрешено есть привычный для него рацион;
- Госпитализация может составить от 3 до 7 дней;
- Потеря трудоспособности около 20 дней;
- Ношение грыжевого бандажа в течение 2-х месяцев;
- Швы снимают на 10е сутки после операции.
УЗИ при неясной клинической картине
Учитывая этиологию, патогенез и принципы лечения вентральных грыж, можно определить меры профилактики заболевания. Базовым аргументом считается создание благоприятных условий для обеспечения своевременной диагностики и поддержания здорового образа жизни.
Сюда входит комплекс мероприятий по организации занятий физической культурой, общим оздоровлением, систематические профилактические осмотры. Особую роль следует отвести послеоперационным больным, которые страдают заболеваниями с повышением внутрибрюшного давления (запоры, патологии дыхательной системы, аденома предстательной железы и пр.).
Немаловажную роль играет гигиена беременности, питания, а также предупреждение инфицирования, соблюдение асептических и антисептических норм. Наряду с этим стоит и квалификация медицинского персонала, который должен проходить необходимую сертификацию и практику.
Именно от действий пластического хирурга, от выбора пластики вентральной грыжи, бережного отношения к тканям и грамотного дренирования раны может зависеть успех лечения.
Удаление пупочной грыжи проводится несколькими методами. Но каждый из них — это, по сути, хирургическое вмешательство.
Чаще всего проводится операция по удалению паховой грыжи у детей и взрослых по причине слабости соединительных тканей брюшной полости. При появлении пупочной грыжи человек ощущает невыносимую боль в области образования грыжевого мешка.
Симптомами также могут быть тошнота, рвота, вздутие живота. При таких симптомах обязательно проводится операция.
Любое хирургическое вмешательство сопровождается нарушением целостности кожи и лежащих под ней тканей. Внешне после операции остаётся лишь тонкий рубец, который редко превышает несколько сантиметров по своей протяжённости. Но проблема заключается не в объёме разрушенных тканей – небольшой разрез приводит к достаточно быстрому заживлению кожи.
Основные же неприятности связаны с тем, что во время операции рассекаются сразу несколько тканевых слоёв, между которыми в норме имеются естественные барьеры. Срастаются они также с разной скоростью, что иногда приводит к выходу некоторых внутренних органов и структур через дефекты во внешних оболочках – формируется грыжа.
Но как быть, если само вмешательство проводилось относительно этого заболевания?
Послеоперационные грыжи, даже при отсутствии осложнений, приводят к снижению физической и трудовой активности, косметическому дефекту, ухудшению качества жизни. Ущемление послеоперационной грыжи довольно часто (в 8,8% случаев) приводит к летальному исходу. После хирургического устранения послеоперационной грыжи (за исключением случаев многократного рецидивирования) прогноз удовлетворительный.
Профилактика послеоперационных грыж требует от хирурга выбора правильного физиологичного оперативного доступа при различных видах вмешательств, соблюдения тщательной асептики на всех этапах операции, использования качественного шовного материала, адекватной предоперационной подготовки и ведения больного после операции.
источник
С 1 по 10 мая всем пенсионерам и ветеранам скидка 15 % на всю амбулаторно- поликлиническую помощь
Время проведения акции с 1 по 31 мая 2019г.
Послеоперационные вентральные грыжи составляют среди осложнений от 5 (при лапароскопических операциях) до 50 (рецидивы гигантских грыж) %. Поскольку уже есть дефект тканей передней брюшной стенки, а свойства их изменены, важную роль в лечении послеоперационных вентральных грыж играют современные методики с использованием синтетических имплантатов. В центре Игоря Медведева лечение и оперирование грыжи после полостной операции проводится по международным стандартам высококлассными специалистами.
Если простые грыжи формируются прежде всего в физиологически слабых местах — по белой линии, в пупочном кольце, паховом и бедренном канале, то послеоперационные вентральные грыжи — в месте рубца, который может быть и под правой реберной дугой (после холецистэктомии), и под левой (спленэктомия), и в подвздошной области справа (аппендэктомия), над лобком (после кесарева сечения) и т. д. Причины формирования:
- нагноение раны,
- перитонит,
- несостоятельность швов,
- повышенное внутрибрюшное давление,
- ранняя активизация пациента;
- уже есть рубец, то есть травма кожи, мышц и апоневроза (слабое место);
- возможны спайки внутри мешка;
- возможно воспаление содержимого мешка.
Эти моменты накладывают дополнительные ограничения на труд хирурга и требуют использоватьэффективные и современные методики лечения, особенно на этапе пластики грыжевого дефекта.
Консервативное лечение подразумевает ношение бандажа, но не является радикальным. Основной целью становится укрепление передней брюшной стенки, а это зачастую невозможно без оперативного вмешательства.
Операция по удалению грыжи обычно проводится под наркозом, так как необходима полная релаксация мышц передней брюшной стенки, и всегда есть вероятность обширной ревизии содержимого грыжевого мешка.
- Доступ к грыжевым воротам с рассечением кожи, иссечением старого рубца.
Разрезы при герниопластике должны быть физиологическими, то есть идти вдоль мышечных волокон, а не поперек. Иногда требуется абдоминопластика, то есть иссечение избыточной кожи и подкожно-жировой клетчатки. - Вскрытие грыжевого мешка, ревизия его содержимого.
На данном этапе хирург оценивает жизнеспособность органов, входящих в состав мешка, особенно актуально это при ущемлении грыжи. Разделение спаек и сращений проводится тупым путем во избежание повреждения кишечника. Жизнеспособные органы погружаются обратно в брюшную полость, при значительном спаечном процессе весь конгломерат (органы, сальник, стенки мешка) удаляется.
Профессионалы стараются избегать излишней травматизации органов (во избежание спаечной болезни) и чрезмерного выхода их наружу на этапе ревизии. - Иссечение мешка целиком или полностью.
- Пластика грыжевых ворот.
Соединение краев грыжевого дефекта можно осуществить разными путями. Прежде всего, это пластика собственными тканями, например, фасциями мышц и апоневрозом. Метод применяется, когда размер дефекта не более 5 см, по Напалкову и Мартынову – из местных тканей, способом Монакова и Генриха – лоскутом апоневроза, выкроенным из другого места передней брюшной стенки. Методики Сапежко и Мейо применяются при пластике пупочных грыж, в них используется также прямая мышца живота.
При больших дефектах их необходимо заместить другими тканями, иначе из-за натяжения швы прорежутся, и произойдет рецидив грыжи. Ткани берутся либо у пациента (широкая фасция бедра, кожа), либо у донора (перикард, твердая мозговая оболочка).
Сегодня, если у пациента брюшная или вентральная грыжа, операция проводится с использованием синтетических имплантатов. У них есть ряд преимуществ перед биологическими тканями:
- разные сроки рассасывания, позволяющие предотвратить рецидивы;
- абсолютная биологическая интактность (не вызывают отторжения);
- пористая структура, не препятствующая миграции клеток и регенерации тканей.
Самые популярные – сетчатые монофиламентные импланты из полипропилена типа Marlex, Prolene, Atrium, Surgipromesh, Trelex, Composic, Surgipro. Данные сетки эластичные, растяжимые и одновременно прочные, не дают тканевой реакции.
Если у пациента вентральная грыжа после операции на животе, импланты могут применяться следующим образом:
- над сшитым апоневрозом без натяжения и вскрытия брюшной полости при небольших дефектах;
- под апоневроз изнутри, между ним и брюшиной;
- между листками апоневроза;
- комбинированная герниопластика с использованием имплантата и собственных тканей пациента.
Два последних способа широко применяются в нашей клинике, так как в этом случае имплант берет на себя основную нагрузку и предотвращает рецидивы грыжи. При гигантских послеоперационных вентральных грыжах и слабости тканей сетка может применяться для тотального протезирования — моделирования передней брюшной стенки. В этом случае синтетический материал фактически заменяет собой мышцы и апоневроз.
источник
Вентральная грыжа характеризуется выпячиванием органов брюшной полости (петли кишечника, большого сальника) в месте послеоперационного рубца. Образование хорошо заметно невооруженным глазом, в горизонтальном положении может исчезать или значительно уменьшаться в размерах. Особенностью такой грыжи является ее размер: чем больше послеоперационный рубец, тем массивней выпячивание.
В зависимости от размера грыжи существует несколько видов:
-
малые (практически незаметны, не меняют форму живота, выпячиваются только при натуживании); средние (занимают небольшую часть брюшины); обширные (занимают большую часть передней брюшной стенки); гигантские (занимает несколько областей брюшной стенки).
Вентральная грыжа доставляет не только косметологическое неудобство, при отсутствии должного лечения, она может ущемиться. Кроме того, игнорирование новообразования в области живота может повлечь за собой осложнения и развитие сопутствующих заболеваний органов брюшной полости.
Основной причиной возникновения вентральной грыжи является плохой процесс заживления послеоперационного рубца. Чем дольше проходит затягивание шва, тем хуже плотность самого рубца. Этому может способствовать инфекция, которая зачастую влечет за собой нагноение раны. Если у больного выявляются сопутствующие заболевания и воспалительные процессы в организме, вероятность появления послеоперационной грыжи очень велика. Особенно у людей преклонного возраста.
Несоблюдение пациентом врачебных предписаний, физические нагрузки и отсутствие диеты, могут привести к расхождению тканей на месте шва. После операции, больным рекомендуется минимум пол года вести щадящий образ жизни. Рубец начинает формироваться сразу после ушивания раны, первые десять дней наиболее критичны с медицинской точки зрения. Особенно, если больной страдает сахарным диабетом, сердечной или почечной недостаточностью. У этой категории людей, заживление длится гораздо дольше, а швы снимают на неделю позже.
Лишний вес и ожирение внутренних органов увеличивают давление на брюшную стенку, нарушается процесс кровообращения. Рана заживает дольше, а швы подвержены расхождению.
Немаловажным аспектом в заживлении послеоперационной раны является человеческий фактор. Здесь на первом месте стоит профессионализм доктора и качество проведения операции. Чрезвычайно сильное или очень слабое натяжение краев раны, низкое качество хирургических нитей, пересечение нервных стволов и много других медицинских ошибок могут послужить причиной возникновения грыжи.
Симптомы вентральной грыжи:
-
выпячивание на месте послеоперационного рубца; боль и ощущение дискомфорта при напряжении мышц живота; тошнота, рвота.
Вентральная грыжа не проходит сама собой, она убирается только хирургическим путем. Перед проведением операции, больному назначают полный комплекс диагностики, чтобы исключить развитие других заболеваний и выяснить размеры выпячивания.
После консультации хирурга следует:
-
ультразвуковое обследование грыжевого образования; рентгенография двенадцатиперстной кишки и желудка; компьютерная томография органов брюшины; гастроскопия; герниография.
За день до операции нельзя есть и пить, рекомендуется провести очистку кишечника при помощи клизмы или слабительных препаратов.
Существует два основных способа проведения операции по удалению грыжевого выпячивания: натяжной и ненатяжной. В первом случае, для закрытия грыжевых ворот используются собственные ткани брюшины, во втором — искусственные материалы.
Натяжная методика гораздо дешевле, но имеет несколько отрицательных моментов. Это наличие болевого синдрома в послеоперационном периоде, невозможность закрытия больших грыж. Кроме того, именно после натяжной методики встречается большее количество рецидивов.
Ненатяжной способ оперирования позволяет успешно избавиться от грыжи любых размеров и имеет незначительный реабилитационный период. Немаловажным является то, что риск возникновения повторной грыжи практически исчерпан.
На фото послеоперационная вентральная грыжа после «open abdomen». Выполнена сепарационная пластика TAR technique. До и после…
Читайте также статью про ущемленную грыжу здесь.
После проведения операции, больному рекомендуется на протяжении недели оставаться в стационаре под наблюдением врача. В период зарастания швов, необходимо четко прислушиваться к рекомендациям лечащего доктора, соблюдать диету и полностью отказаться от любых физических нагрузок. Возвращаться к работе можно спустя месяц-полтора, в зависимости от состояния больного.
источник
Любая «грыжа» — это выхождение органов, или их части, из полости, занимаемой ими в норме, через физиологически существующие или патологически образованные отверстия.
Как следует из названия «послеоперационная грыжа»- это выхождение органов через слабое место в брюшной стенке, которое формируется после перенесенной операции, если послеоперационный рубец плохо заживает. Иногда это результат воспаления в области рубца, иногда — следствие образования слабой соединительной ткани из которой состоит рубец (особенность организма больного). В итоге, в месте послеоперационного рубца возникает дефект (слабое место), через которое формируется выпячивание внутренних органов — образуется грыжа.
По статистическим данным грыжа такого типа возникает у каждого пятого из оперированных пациентов. У половины из них грыжа возникает уже на первом году после операции. У остальных — в течение последующих 5 лет.
Никогда нельзя назвать одну единственную причину из-за которой у конкретного человека возникла грыжа. Существует множество факторов, способствующих или влияющих на развитие вентральной грыжи. Ниже представлены наиболее частые состояния, которые способствуют образованию грыжи:
Некоторые наследственные заболевания соединительной ткани (например синдром Марфана) проявляются ее слабостью, в том числе и слабостью сформированных рубцов на месте повреждений (операций). Люди, имеющие такие генетические отклонения, заранее предрасположены к формированию послеоперационных грыж.
Воспаление послеоперационной раны может существенно повлиять на формирование рубца, тем самым, делая его не достаточно прочным, что так же увеличивает риск возникновения грыжи.
При этом возникает воспалительная реакция организма на нитки, которая может привести с появлению дефектов в послеоперационном рубце.
Несвоевременное и, самое главное, резкое увеличение физической нагрузки, нарушение диеты и режима питания с образованием запоров, в период формирования рубца приводит к нарушению его структуры и снижению прочности.
Любые заболевания, которые приводят к повышению внутрибрюшного давления
- Бронхиальная астма
- Бронхиты
- Нарушения деятельности кишечника, хронические запоры
- Аденома простаты, хроническая задержка мочи
- Ожирение и пр.
При всех этих заболеваниях, края раны испытывают постоянное напряжение, нарушается нормальная микроциркуляция и иннервация, что приводит к быстрому нарушению формирования плотного рубца.
Погрешности в технике соединения тканей также может со временем оказаться причиной образования дефектных участков и повторных грыж.
- малые — находятся в одной из областей живота и не изменяют его конфигурацию, определяются только пальпаторно или по данным УЗИ;
- средние — занимают часть одной области живота с видимым выпячиванием;
- обширные — занимают полностью одну область передней брюшной стенки, деформируя живот;
- гигантские — занимают две, три и более областей.
Вариант 1: грыжа по середине живота, при этом краями грыжевого выпячивания являются внутренние края прямых мышц живота, без нарушения их целостности;
Вариант 2: в грыжевое выпячивание входят прямые и косые мышцы живота с нарушенной структурой волокон и апоневротических футляров;
Вариант 3: грыжа имеет большие размеры (более 15 см в одном из размеров), выпячивание неправильной формы с выраженными атрофическими изменениями мышц и соединительнотканных структур.
Как правило, больные с вентральными грыжами сами обнаруживают выпячивание в области послеоперационного рубца, или жалуются на дискомфорт, неприятные ощущения в данной области, иногда на появление болевых ощущений, усиливающиеся при движении. При ущемлении грыжевого содержимого появится острая боль, может появиться тошнота и рвота.
Диагностика данного заболевания, как правило не вызывает затруднений. В большинстве случаев достаточно общего осмотра, ощупывания (пальпации) выпячивания. При необходимости может понадобится УЗИ или рентгенография брюшной полости с введением контрастного вещества в кишку. При возникновении затруднений в диагностике выполняется КТ живота или МРТ органов брюшной полости.
Единственным эффективным способом лечения любых видов грыж, в том числе и послеоперационных, является операция. При послеоперационной грыже живота выполняются:
1) Пластика передней брюшной стенки собственными тканями — ушивание дефекта апоневроза передней брюшной стенки. Пластика местными тканями возможна лишь при небольшом размере дефекта — менее 5 см, и при хорошем состоянии апоневротических тканей. При устранении малых послеоперационных грыж допустимо местное обезболивание, в остальных ситуациях операция выполняется под наркозом.
2) Пластика с применением синтетических протезов — укрытие дефекта апоневроза при послеоперационной грыже синтетическим протезом. Существуют различные способы, отличающиеся различным расположением сетки в анатомических структурах передней брюшной стенки. Вероятность рецидива очень мала. Операция выполняется под наркозом.
Перед операцией вентральной грыжи врачом назначается ряд необходимых обследований: биохимический и общий анализ крови, общий анализ мочи, анализы на ВИЧ, гепатит В, С, сифилис, ЭКГ, УЗИ брюшной полости, Фиброгастроскопия, наличие ФЛГ за текущий год.; при наличии грыж больших и гигантских размеров – спирография (функция внешнего дыхания), Пациенты старше сорока лет обязательно должны быть осмотрены терапевтом.
Для снижения вероятности развития послеоперационной грыжи следует выполнять следующие рекомендации, направленные на формирование правильного образа жизни:
- ношение специального бандажа, подходящего размера, после операции на брюшной полости;
- правильное питание, для формирования мягкого стула;
- снижение массы тела при наличии избыточного веса;
- ограничение физических нагрузок после проведенных полостных операций, на срок рекомендованный лечащим врачом;
- предупреждение инфицирования послеоперационных ран;
- систематическое наблюдение хирурга.
На базе клиники можно получить лечение всех видов грыж. Лечение обеспечивается различными источниками финансирования: по программам обязательного и добровольного медицинского страхования, а также по наличному расчету. Решение о возможности финансирования каждого конкретного пациента из средств ОМС решается на приеме врача и определяется выделенными объемами финансирования из средств ОМС в данный период времени. Для того, чтобы получить лечение в нашей клинике, нужно записаться на консультативный прием хирурга для проведения первичного осмотра, по результатам которого будут предложены варианты лечения.
Получить консультацию и определить индивидуальную тактику лечения заболевания можно у врачей нашего хирургического отделения Клиники высоких медицинских технологий им. Н. И. Пирогова.
Запись на приём к хирургу: +7 (812) 676-25-25 или на сайте.
Автор статьи: к.м.н., врач-хирург Непомнящая Светлана Леонидовна.
источник
Вентральной грыжей, или грыжей передней брюшной стенки, называют дефект, через который содержимое брюшной полости выходит за ее пределы. По международной классификации (МКБ – 10). Данное заболевание шифруется — К43.
Наиболее распространённой причиной появления вентральных грыж является проведенная полостная операция, после которой в области послеоперационной раны формируется грыжевой дефект. Это может быть дефект хирургического шва или разрыв апоневроза в непосредственной близости от сформировавшегося рубца. На сегодняшний день данная проблема сохраняет свою актуальность поскольку, учитывая наличие современного шовного материала до 15% вех полостных операций осложняются вентральной грыжей.
Расхождение прямых мышц является самым распространенным заблуждением пациента о наличии грыжи передней брюшной стенки. Данная патология также проявляется выпячиванием, но оно всегда находится между мечевидным отростком и пупком, белая линия живота сохраняет свою целостность, органы брюшной полости находятся на своем месте, грыжевых ворот нет, осложнений не бывает.
Данная проблема себя проявляет только косметическим дефектом. Поскольку это эстетическая проблема, то с жалобами на выпячивание обращаются преимущественно представители слабого пола. Диастаз оперативного лечения не требует. В случаи больших размеров дефекта возможно выполнение эндоскопического, или классического открытого хирургического вмешательства.
Пациенты обращаются за медицинской помощью с жалобой на выпячивание в области послеоперационной раны, асимметрию живота. Выпячивание при пальпации может быть как болезненное, так и безболезненное, чаще всего грыжа свободно вправляется в брюшную полость и пальпаторно можно определить грыжевые ворота (место выхода грыжевого мешка из брюшной полости).
Для данной проблемы характерно увеличение образования при физических нагрузках. Если пациент лежит и расслаблен, визуально грыжу определить сложно.
Число вентральных грыж у у людей старше 40 лет встречается чаще, что легко можно объяснить тем, что у данной группы за прожитую жизнь вероятно было хоть одно оперативное вмешательство, следовательно и шанс обнаружить грыжевой дефект у них выше. Соединительная ткань к пожилому возрасту теряет свои эластические свойства, что так же увеличивает вероятность появления данной проблемы.
Вся терапия вентральных грыж сводится к оперативному лечению, других способов на сегодняшний день нет. Все мероприятия связанные с “лечением” грыж – всевозможные упражнения, грыжевые бандажи и т. д. ВОЗМОЖНО замедлят ее развитие, но ни как вам не помогут в излечении.
В современном мире вам могут предложить два варианта:
- плановая открытая пластика грыжевого дефекта;
- плановая эндоскопическая пластика грыжи.
Конечно, при отсутствии тяжелой соматической патологии предпочтительно эндоскопическая операция, она имеет ряд преимуществ:
- позволяет избежать больших объемов операций, что уменьшает травматичность;
- уменьшение болей в послеоперационном периоде;
- низкий процент рецидивов;
- практически исключены осложнения, связанные с операционной раной;
- снижение сроков пребывания в больнице и последующей реабилитации.
Если по ряду причин у вас нет возможности выполнить данное оперативное вмешательство, есть классическая открытая операция, при которой, чаще всего, используется так же сетчатый трансплантат (гораздо более дешевый).
Для всех грыж характерно грозное осложнение – ущемление грыжевого мешка. Пациента должны насторожить ряд симптомов:
- Появилась интенсивная боль в области выпячивания.
- Грыжевой мешок не вправляется, в положении лёжа не уменьшается.
- Вторично могут появляться – тошнота, рвота, задержка стула, повышение температуры тела.
источник
Что такое грыжа послеоперационная вентральная? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьян А. Г., флеболога со стажем в 34 года.
Вентральная грыжа — это распространенное заболевание, при котором наблюдается пролабирование внутренних органов, покрытых париетальной брюшиной, или их частей через естественные или искусственные отверстия в мышечно-апоневротическом каркасе. [3]
Послеоперационными вентральными грыжами (ПВГ) называют грыжи, возникшие после выполнения операции по поводу любого хирургического заболевания, кроме грыж брюшной стенки. [8] [9]
Термин «вентральная грыжа» ввел ученый и врач Клавдий Голен в 129-199 гг. н. э. Будучи анатомом, хирургом и основателем экспериментальной физиологии, он занимался так же лечебной деятельностью и практикой. Сведения о грыжах также встречаются в работах Гиппократа (V в. до н.э.), Цельса (I в. до н.э.) и других авторов. [1]
Существуют предрасполагающие и производящие факторы развития послеоперационных грыж. Предрасполагающие факторы: [3] [6] [21]
- избыточная масса тела;
- кахексия;
- телосложение (брахиморфный тип);
- сахарный диабет;
- пожилой возраст;
- бронхит, пневмония и другие заболевания дыхательной системы после операции;
- рвота;
- запор;
- метеоризм;
- угнетение защитных и регенераторных возможностей организма;
- затрудненное мочеиспускание.
Производящие факторы: [3] [6] [21]
- нагноение и расхождение краёв послеоперационных ран;
- неоднократные релапаротомии;
- расхождение швов после прекращения действия миорелаксантов;
- лапаростомия;
- дренирование, тампонирование брюшной полости;
- перитонит;
- ранняя большая физическая нагрузка в послеоперационном периоде;
- вынужденное выполнение лапаротомии без учёта анатомического строения передней брюшной стенки;
- технические погрешности при выполнении лапаротомии и ушивании раны;
- парез кишечника в раннем послеоперационном периоде;
- недостаток аскорбиновой кислоты, необходимой для синтеза проколлаген-пролингидралазы.
Вентральная грыжа чаще всего протекает бессимптомно. Одним из главных признаков данного заболевания является выявление выпячивания в одной или нескольких областях живота. Причем выпячивание появляется только при выполнении физнагрузки, натуживании, сильном кашле, чихании. Если после этого содержимое грыжевого мешка возможно погрузить, то можно говорить о том, что данная грыжа без ущемления. Если появляются жалобы на чувство жжения, болезненности, невозможности погружения содержимого грыжевого мешка и увеличение выпуклости в размерах, это уже признаки ущемления.
Все вентральные грыжи по образованию можно распределить на дистрофические и травматические.
К травматическим относятся все грыжи, которые возникают вследствие получения какой-либо травмы или выполнения оперативного вмешательства. Все остальные относятся к дистрофическим.
Любая вентральная грыжа имеет следующие составляющие:
- грыжевые ворота — это зона несостоятельности передней брюшной стенки;
- грыжевой мешок — это любой участок брюшины, который под воздействием высокого внутрибрюшного давления растянулся и вышел через несостоятельный участок передней брюшной стенки;
- грыжевое содержимое — это орган (часть органа), который под высоким давлением внутри брюшной полости выходит в грыжевой мешок.
Основное значение в этиопатогенезе грыж отводится дисбалансу между давлением в брюшной полости и возможностью мышечно-апоневротического каркаса выдерживать это давление. Две основные силы, которые действуют на послеоперационный рубец — это внутрибрюшное давление и напряжение мышц брюшной стенки. Если же рубец не выдерживает давления, появляется дефект, который нарушает мышечно-апоневротическую функцию брюшной стенки.
Появление грыжевого выпячивания наиболее ожидаемо у людей, у которых имеют место различного рода послеоперационные осложнения в первые полгода после вмешательства, т. к. в слоях передней брюшной стенки долгое время сохраняется воспаление. Известно также, что после перенесенного осложнения в передней брюшной стенке долгое время сохраняется воспаление. [7] [16] Есть данные и о непосредственной связи возникновения грыжи с заболеваниями периферической нервной системы. Основную роль в развитии послеоперационных вентральных грыж и их рецидивов играют нарушения в процессах формирования послеоперационного рубца, т. е. высокое количество тонких коллагеновых волокон с низкой плотностью. Вследствие дегенеративных изменений мышечно-апоневротический слой замещается рубцовой тканью, и это негативно сказывается на прочности стенки. Таким образом, нарушения в процессах метаболизма соединительной ткани являются, пожалуй, одним из главных факторов развития ПВГ. Это необходимо учитывать при выборе метода герниопластики и отдавать предпочтение методам малоинвазивным и безнатяжным, т. к. ткани, сшиваемые без значительного натяжения, не оказывают существенного влияния на функциональное и морфологическое состояние мышечно-апоневратического каркаса, и это не приводит к значительному повышению внутрибрюшного давления.
В современной литературе нет единой общепринятой классификации вентральных грыж.
- Классификация 1999 года Chevrel J.P., Rаth А.М. (сокращенно — SWR) является наиболее приемлемой для клинического и научного использования для герниологов.
Грыжи делятся по следующим позициям:
1. Локализация (срединная (М); боковая (L); сочетанная (ML));
2. Размер грыжевых ворот (W1 (до 5 см); W2 (5-10 см); W3 (10-15 см); W4 (более 15 см);
3. Наличие или отсутствие рецидива (R1; R2; R3; R4).
2. Определять величину ПВГ можно по классификации К.Д. Тоскина и В.В. Жебровского (1980). [22] [25]
- Малые грыжи — дефект локализуется в любой области передней брюшной стенки, не меняя общую конфигурацию живота и зачастую не определяясь даже при пальпации;
- Средние грыжи — дефект занимает какую-либо часть области передней брюшной стенки, не деформируя ее и определяясь при пальпации;
- Обширные грыжи — дефект полностью занимает целую область передней брюшной стенки, деформируя живот;
- Гигантские грыжи — дефект захватывает более одной области, резко деформируя живот.
Кроме того, необходимо учитывать, вправимая грыжа или невправимая, ущемленная или нет.
Выделяют также три наиболее часто встречающихся варианта нарушения топографии брюшной стенки при ПВГ:
1 вариант — грыжевой дефект расположен по средней линии и образован срединными краями прямых мышц, без нарушения целостности самих мышц;
2 вариант — грыжевой дефект не только разрушил белую линию живота, но и имеет место нарушение анатомической целостности прямых или боковых мышц передней брюшной стенки, а также их апоневротических футляров;
3 вариант — когда имеются признаки 1 и 2 варианта, но отличие заключается в площади дефекта (15×15 см и более), а также наличие атрофии мышц и истончение апоневротических структур.
Основным методом диагностики грыжи являются физикальный осмотр, пальпация и сбор анамнеза.
- УЗИ передней брюшной стенки позволяет дифференцировать наличие грыж на ранних этапах развития, а также обнаружить все грыжевые ворота, увидеть их содержимое (особенно при невправимых и гигантских грыжах).
- Рентгенологическое исследование кишечника и мочевого пузыря (ирригография и цистография) выполняется при подозрении на скользящую грыжу.
- Комьютерная томография позволяет рассчитать соотношение объема грыжевого содержимого к общему объему брюшной полости пациента. Это необходимо учитывать при выборе способа пластики, а также позволяет избежать развития компартмент-синдрома в раннем послеоперационном периоде
- Видеоэндоскопическое исследование позволяет выявить наличие сопутствующей патологии, которую необходимо учитывать при назначении лекарственных препаратов и при выполнении симультанных операций.
Для хирургического лечения ПВГ предложено огромное количество разнообразных способов, различающихся в основном техникой выполнения закрытия и укрепления грыжевых ворот (герниопластики). [24] Все способы герниопластики ПВГ можно разделить на две группы: пластика с использованием местных тканей и пластика с использованием дополнительных пластических материалов. Также возможна комбинация этих способов.
Существуют несколько способов герниопластики с использованием местных тканей:
- апоневротические способы герниоплатики;
- мышечно-апоневротические способы герниоплатики;
- мышечные способы герниоплатики;
- пластики с использованием грыжевого мешка.
Несмотря на большой риск развития рецидивов, пластика местными тканями имеет место в хирургической практике. Чаще всего данные способы применяются у детей и молодых женщин.
Пластика с использованием консервированной твердой мозговой оболочки
Среди гомопластических методик самой актуальной являлось лишь использование твердой мозговой оболочки, и немало хирургов, особенно в России, использовали для пластики консервированную твердую мозговую оболочку, особенно при больших и гигантских ПВГ. [2] Широкое применение пластика твердой мозговой оболочкой получила в клинике К. Д. Тоскина, где эта пластика применяется с 1972 г. Можно отметить хорошие результаты, так, на 252 операции имеет всего 1,8% рецидивов и 5,6% раневых осложнений. В современной герниологии данная методика не используется, так как к проблемам, связанным с заготовкой и хранением имплантатов, присоединилась проблема ВИЧ-инфекции и гепатита.
Пластика с использованием аутодермы
В связи с простотой выполнения и меньшей травматичностью (по сравнению с использованием аутофасции) среди аутопластических методик актуальной осталась лишь аутодермальная пластика. Эти способы и аллопластика с применением искусственных протезов и составляют базис современных пластик с использованием дополнительных пластических материалов. Первый опыт применения кожи для герниопластики принадлежит G. Simоn в 1881 г. Кожа при этом рассекалась вокруг грыжевого выпячивания, внутренние края сшивались между собой, и грыжевой мешок с ушитым кожным лоскутом погружался за счет сшивания наружных краев кожного разреза. Данная методика сопровождалась большим количеством рецидивов и специфических осложнений, например образованием дермоидных кист. При аутодермальной пластике важным моментом является фиксация кожного лоскута с некоторым натяжением, а также ранняя активизация больных. Такое перерождение кожного лоскута активно использовалось сторонниками аутодермальной пластики для широкой пропаганды этого метода. Одной из главных осталась проблема осложнений области раны и приживления трансплантата. Еще одним препятствием явилось то, что кожный лоскут перерождается не в плотную апоневротическую ткань, а в рубцовую рыхлую соединительную, стойкость к физическим нагрузкам у которой значительно меньше. Использование же аутодермальной пластики при лечении больших грыж с кишечными и/или лигатурными свищами вообще нецелесообразно. [12]
Использование синтетического материала
С 40-х годов XX века начался новый этап в герниологии, связанный с синтезом высокомолекулярных полимеров, пригодных для имплантации в ткани организма человека. Разработка, внедрение и использование современных полимерных материалов значительно расширили возможности протезирующей герниопластики ПВГ практически любых размеров. [10] В настоящее время протезирующая герниопластика является базовым методом лечения пациентов с ПВГ. Однако при протезирующей герниопластике встает вопрос об специфических осложнениях — серомах, из-за длительной экссудации реактивной жидкости в области протеза. [18] Частота осложнений может зависеть от многих факторов, начиная от используемого протеза и заканчивая способом его имплантации. На сегодняшний день, помимо техники хирурга, необходимо учитывать характеристики синтетических полимерных материалов для повышения эффективности протезирующих способов, поскольку осложнения, связанные с низким качеством протеза, могут перечеркнуть даже самую совершенную хирургическую технику. Применение таких материалов, как капрон, поролон, поливинилалкоголь, фторопласт и многих других увеличило частоту инфильтратов, сером и нагноений, длительно не заживающих свищей, секвестрации трансплантатов. [14] Некоторые авторы писали о канцерогенности пластмасс при их длительном пребывании в организме. [3] [17] [24] Учитывая все вышесказанное, синтетический материал для герниопластики должен быть химически инертным, прочным, эластичным, удобным для стерилизации и доступным по стоимости, протез не должен обладать канцерогенными и провоспалительными свойствами.
С развитием лапароскопической герниологии в последнее время появилось дополнительное требование — возможность образовывать барьер для развития спаек со стороны брюшной полости. J.P. Аmid (1997) выделяет четыре вида синтетических материалов:
Вид № 1 — тотально-микропористый эндопротез (атриум, марлекс, пролен, трелекс). Диаметр микропор у данного типа более 75 мкм. Через эти поры проникают свободно макрофаги, фибробласты, капилляры, коллагеновые волокна.
Вид №2 — тотально-микропористый протез (Gоre-Tex; хирургическая мембрана и двойная сеть) с размером микропор меньше 10 мкм.
Вид №3 — макропористый эндопротез с мультифиламентным компонентом (тефлон, мерсилен, дакрон, плетеная полипропиленовая сеть).
Вид № 4 — материалы с субмикроскопическими порами. Материалы 4-го типа практически не пригодны для пластики, однако в ряде случаев используются в сочетании с протезами 1-го типа для внутрибрюшной имплантации. В случаях инфицирования материала при порозности его волокон менее 10 мкм, протезы приходится полностью удалять, так как оставление его ведет к образованию хронического очага инфекции. Вышеописанные свойства встречаются в плетеных и крученых нитях, вследствие этого хороший протезный материал должен состоять из монофиламентных нитей. Основным материалом, отвечающим требованию, является полипропилен, при изучении которого не было выявлено признаков отторжения, канцерогенности и рассасывания с течением времени. На его основе были созданы ткани монофиламентная полипропиленовая сетка Mаrlex, бифиламентная полипропиленовая сетка Prоlene, полифиламентная полипропиленовая сетка Surgiprо, которые применяются и по сей день. Также диаметр пор материала определяет скорость и качество его вживления в ткань организма. Было доказано, что при размере пор более 75 мкм имплант в течение месяца на всю толщу прорастает коллагеновыми волокнами и фиброцитами, тогда как при порах меньшего размера превалирует гистиоцитарная инфильтрация и, как следствие, более слабая фиксация синтетического материала в тканях организма.
Использование протезов Mаrlex и Prоlene, размеры пор которых составляют 100 мкм, позволило снизить частоту раневых инфекционных осложнений по сравнению с лавсаном (мерсиленом) с 15% до 5%, а образование свищей — с 15% до 2%. Экспериментально было доказано, что оптимальный размер пор равен 2-3 мм. [22] Протезы из политетрафлюороэтилена (Gоre-Tex) достаточно инертны, сопоставимы с полипропиленом, однако адгезивные свойства их меньше, ввиду чего менее прочно вживляются в ткань организма. Помимо этого, их применение довольно часто осложняется хроническим инфицированием тканей. J.J. Bаuer с соавт. (2002) сообщает об использовании Gоre-Tex при операциях по поводу обширных грыж, результатом явилось нагноение раны у 7,1% и рецидив грыжи у 10,7% больных, у одного пациента протез пришлось удалить. Поэтому Gоre-Tex применяется исключительно при лапароскопических герниопластиках, при которых вероятность инфицирования протеза сведена к минимуму ввиду напряженного карбоксиперитонеума. [10]
Более нежный соединительнотканный рубец позволяет формировать применение так называемых «облегченных» сеток (Viprо, Viprо-2, Ultrаprо), то есть сеток с уменьшенным количеством полипропилена на единицу площади протеза, что уменьшает интенсивность воспалительной реакции. В настоящее время широкое применение получили полипропиленовые сетки PMS (6 11 см), PMM (15 15 см), PML (30 30 см), PMH, выпускаемые фирмой «Ethicоn»; полипропиленовые сетки SPMM-35 (7 13 см), SPMM-66 (15 15 см), SPMM-135 (22 33 см), выпускаемые корпорацией «TYCО», а также монофиламентная полипропиленовая сетка, выпускаемая санктпетербургской фирмой «Линтекс». [22] Использование других синтетических материалов нежелательно, поскольку увеличивает риск хронического инфицирование протеза, неизбежно требующее полного его удаления.
В мире ежегодно используется около 1 миллиона сетчатых имплантов для герниопластики. В некоторых странах до 90% всех грыж оперируется с использованием сетчатых полипропиленовых протезов. [22]
Среди методов протезирующей герниопластики можно выделить две большие группы: «ненатяжные» способы и комбинированные. Суть ненатяжной пластики заключается в использовании для закрытия грыжевого дефекта собственных тканей больного без полной адаптации (соприкосновения) краев грыжевого дефекта в комбинации с сетчатым протезом. При этом сетка может размещаться и фиксироваться различными способами, по принципу оnlаy, inlаy, оnlаy+inlаy, sublаy. При комбинированной протезирующей пластике грыжевой дефект устраняется полностью местными тканями, путем сопоставления и послойной полной адаптации его краев (натяжная пластика), благодаря чему происходит восстановление нормального топографо-анатомического строения брюшной стенки и ее функции, и дополнительно укрепляется протезом, который может располагаться по принципу оnlаy или sublаy. На основании вышеизложенного натяжную пластику многие хирурги-герниологи называют радикальной, а ненатяжную — паллиативной. Однако полное, послойное сопоставление топографо-анатомического строения брюшной стенки при обширных и гигантских грыжах, к сожалению, не всегда представляется возможным.
Ненатяжные способы протезирующей герниопластики
Суть заключается в пластике грыжевых ворот экзогенным материалом без какой-либо адаптации краев дефекта. Существует большое количество разнообразных способов ненатяжной герниопластики, отличающихся как способами размещения протеза, так и способами их фиксации. Основные способы ненатяжной герниопластики:
- над мышечно-апоневротическим каркасом (или второе название «onlay»): при этом виде пластики закрытие дефекта в апоневрозе выполняется край в край, на шов укладывается эндопротез, после отслаивания на 4-6 см в разные стороны подкожно-жировой клетчатки, и подшивается к апоневрозу;
- под мышечно-апоневротический каркас (ретромускулярная, предбрюшинная, другое название «sublay»): при этом способе после фиксирования протеза к брюшине вскрытые влагалища прямых мышц живота сшиваются между собой край в край;
- при технике «inlay», осуществляется герниопластика брюшной стенки эндопротезом без его прикрытия тканью апоневроза. Это возможно выполнить лишь в тех случаях, когда сопоставить края грыжевых ворот невозможно и опасно из-за риска развития компартмент-синдрома.
В девяностые годы были предложены для пластики гигантских грыж различные способы:
- В 1990 г. появился способ Ramirez, который заключался в рассечении апоневроза наружной косой мышцы с обеих сторон, что необходимо для уменьшения грыжевых ворот.
- В 1996 г. появился способ Devlin, при котором сетчатый трансплантат укладывается и фиксируется по методу «onlay», при этом необходимо добиться минимального натяжения краев грыжевого дефекта. [12]
Комбинированные способы протезирующей герниопластики
В случаях применения «комбинированных способов» пластики закрытие грыжевого дефекта включает в себя один из вышеперечисленных способов апоневротической пластики только за счет местных тканей, а протез фиксируется над или под апоневрозом. Выбор того или иного метода пластики осуществляется хирургом индивидуально, в зависимости от вида и размера грыжи, состояния местных тканей, возраста пациента и наличия сопутствующей патологии.
На основании опыта хирургического лечения 188 пациентов с обширными и гигантскими грыжами В.Г. Лубянский с соавт. (2008) установили, что у больных до операции имеются нарушения функции брюшно-кавальной помпы, связанные с разрушением передней брюшной стенки и снижением подвижности купола диафрагмы. Часть кишечника при этом располагается за пределами брюшной полости. Всё это обуславливает низкое внутрибрюшное давление, что, в свою очередь, приводит к обструктивным и рестриктивным заболеваниям лёгких. При реконструкции передней брюшной стенки происходит восстановление работы брюшно-кавальной помпы, это обеспечивает увеличение скорости венозного кровотока в бедренной вене и является основой профилактики тромбоэмболических осложнений.
Вышесказанное обуславливает преимущество применения комбинированных методов протезирующей герниопластики вентральных грыж перед ненатяжными, заключающееся в устранении дооперационного патологического взаиморасположения анатомических структур передней брюшной стенки и восстановления физиологических свойств брюшного пресса. Чтобы предотвратить угнетение моторики кишечника, поднятие диафрагмы и смещение органов грудной клетки, которые могут привести к нарушению сердечной деятельности, дыхания и развитию абдоминального компартмент-синдрома, определяются четкие показания к тому или иному виду операции. Особое значение имеет предоперационная подготовка больных и своевременная профилактика сердечно-легочных осложнений в раннем послеоперационном периоде. По данным В.Н. Егиева и Д.В. Чижова (2004), применение комбинированной пластики дает до 20% рецидивов заболевания. [22] Большинcтво отечеcтвенных и зарубежных авторов отмечают от 15 до 35% рецидивов при пpотезирующей герниоплаcтике обширных и гигантских ПВГ.
Эндовидеохирургические методики протезирующей герниопластики
Новые горизонты в герниохирургии открывает малоинвазивная лапароскопическая техника, которая позволяет нивелировать многие недостатки традиционной герниопластики. Переворот в герниопластике в 1993 году совершил Karl LeBlanc, который предложил новую методику лапароскопической герниоплатики, при выполнении которой сетчатый эндопротез устанавливался внутрибрюшинно и его фиксация осуществлялась лапароскопически. Данная тактика в мировой литературе получила название IPOM (intraperitoneal onlay mesh). Техника IPOM предусматривает закрытие грыжевого дефекта с помощью специальных сетчатых эндопротезов, отличительной особенностью которых является двухслойное строение. Одна сторона сетки покрыта специальным раствором, который не вызывает адгезии при контакте с внутренними органами, вторая, наоборот, с адгезивными свойствами, чтобы как можно прочнее соединиться с брюшиной. Сетка подвешивается с помощью нерассасывающихся лигатур в брюшной полости и фиксируется с по периметру с помощью такеров. По оригинальной технике LeBlanc такеры были металлическими. Однако при классической IPOM-технике возрастает риск образования послеоперационных сером, гранулем грыжевого мешка, поэтому данная техника модифицируется.
Передовая методика в хирургии пупочных и вентральных грыж с эндопротезом Ventralex ST
Для выполнения операции по этой технологии пупочная или вентральная грыжа должна быть ранее не оперирована и с размером грыжевых ворот не более 6 кв. см. Оперативное вмешательство выполняется через небольшой герниотомический разрез и еще один дополнительный троакарный доступ в 5 мм. Под эндотрахеальным наркозом по левому флангу устанавливается 5 мм троакар. После выполняется герниотомический разрез до 1.5—2 см в области выпячивания и резецируется грыжевой мешок с его содержимым. Удаление содержимого грыжевого мешка безопасно, т. к. до этого было выполнение лапароскопии и выявлено, что нет риска повреждения внутренних органов. В брюшную полость вводится эндопротез Ventralex, напоминающий по форме гриб, имеющий, как было сказано ранее, две поверхности — фиксирующую и защитную. После установки эндопротеза Ventralex выполняется повторно лапароскопия для проверки качества установки протеза. После накладываются несколько кожных швов, и операция закончена.
Лечение пупочных и вентральных грыж этим способом имеет ряд преимуществ:
- минимальная травматичность;
- длительность вмешательства — 15-20 минут;
- практически отсутствует болевой синдром после операции;
- быстрая реабилитация (выписка из стационара через 24-48 часов);
- выраженный косметический эффект.
По данным многих авторов, частота осложнений после лапароскопической герниопластики колеблется от 2 до 26%, а частота рецидивов заболевания варьирует от 0 до 17%. Одним из основных настораживающих моментов при применении лапароскопии для лечения ПВГ является наличие длительного спаечного процесса в брюшной полости. При установке портов высока вероятность повреждения органов брюшной полости, вовлеченных в спаечный процесс.
По данным литературы, процент развития грыж после лапаротомий колеблется от 5 до 19% среди всех вмешательств. Грыжа является самым распространенным заболеванием в хирургии, и основное оперативное вмешательство в любом уголке мира — герниопластика. Несмотря на большое количество методов пластики, проблема рецидивов не решена и по сей день.
Необходимые условия для снижения риска развития рецидивов:
- неукоснительное ношение бандажа;
- ограничение физической нагрузки;
- нормализация ИМТ (исключить набор веса в раннем послеоперационном периоде);
- нормализация функции кишечника (исключить запор).
источник
Вентральная грыжа является разновидностью выпячивания брюшной стенки. спровоцированного чрезмерным внутрибрюшным давлением, несоблюдением послеоперационного режима, перенапряжением или слабостью мышц кора.
Содержимым грыжевого мешка в данном случае могут быть кишки или большой сальник.
Послеоперационная вентральная грыжа представляет собой выпячивание внутренних органов брюшной стенки, грыжевыми воротами которой является послеоперационный рубец.
Внешне патология проявляется небольшой припухлостью на месте оперативного вмешательства, может увеличиваться при натуживании и вправляться внутрь в положении лежа на спине.
В данной статье рассмотрим, что это такое — вентральная грыжа, причины ее возникновения, клиническую картину и методы лечения вентрального выпячивания.
Патологии выпячивания внутренних органов брюшной полости после оперативного вмешательства классифицируют следующим образом:
- по месту локализации грыжи могут быть латеральными и медиальными;
- по размеры — малыми (до 4 см), средними (от 5 до 15 см), большими (15-25 см), обширными (до 35 см), огромными (более 40 см);
- по количеству высвобожденных органов — множественными или одинарными;
- по величине грыжевого мешка — однокамерными или многокамерными;
- первичные или возникающие повторно (рецидивирующие).
Наибольшую опасность представляют послеоперационные грыжи позвоночника, так как сдавливание нервных окончаний спинного мозга и позвоночного столба приводят почти к полной нетрудоспособности вследствие ограничения подвижности больного и его инвалидности.
Основной причиной появления вентральной грыжи передней брюшной стенки служит оперативное вмешательство в брюшную полость пациента для удаление аппендицита, кишечной непроходимости, перитонита, удаления опухоли или части больных органов.
Но, само вмешательство не несет опасных последствий, если операция была проведена с соблюдением всех антисептических норм, а пациент соблюдал послеоперационный реабилитационный режим.
А Вы знали, что 89% населения России и стран СНГ больны гипертонией? Причем большинство людей даже не подозревают этого. По статистике две трети пациентов умирает в течение первых 5 лет развития болезни.
Если у вас часто повышается давление, болит голова, вы чувствуете хроническую усталость и, практически, привыкли к плохому самочувствию, не спешите глотать таблетки и ложиться на операционный стол. Скорее всего, вам поможет простая чистка сосудов.
В рамках Федеральной программы, при подаче заявки до (включительно) каждый житель РФ и СНГ может почистить свои сосуды бесплатно. Читайте подробности в официальном источнике .
В противном случае могут возникать различного рода нагноения и расслоения швов, воспаление послеоперационного рубца:
- при ошибках хирурга при проведении операции на внутренних органах;
- при использование некачественных материалов для заживления раны;
- при нарушении пациентом ношения бандажа или выполнении тяжелой физической работы;
- при неправильной подготовке кишечника пациента к операции.
Вентральная послеоперационная патология может проявиться спустя несколько лет после хирургического вмешательства в организм пациента.
Также, факторами риска для возникновения грыжи у пациента являются:
Опасные последствия, которые могут последовать за воспалением послеоперационного рубца — ущемление и разрыв грыжевого мешка (перитонит), кишечная непроходимость.
Симптомы вентральной грыжи живота характеризуются реакцией организма на воспалительный процесс в области послеоперационного рубца:
- сильной болью в прооперированном месте;
- болезненным выпячиванием тканей в области рубца;
- расстройство пищеварения (запоры или диарея, метеоризм, колики);
- нарушение работы мочеполовой системы (если операция проводилась на органах малого таза);
- увеличение выпячивания тканей при наклонах, потугах, физической активности;
- чувство дискомфорта в брюшине;
- тошнота и рвота.
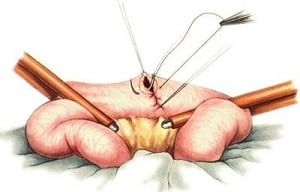
Цель герниопластики заключается в натяжении внутренних тканей пациента таким образом, чтобы высвобожденные органы приняли естественное положение и поддерживались собственными мышечными и связочными структурами.
Если же высвобождение достигло крупных или гигантских размеров и занимает несколько областей брюшины, то хирург использует специальную сетку (ненатяжная герниопластика), которая прикрепляется к тканям органов и создает естественную поддержку внутренностей. Синтетическая сетка предотвращает рецидивирующую грыжу.
Следующая информация выходит за рамки данной статьи, но не написать об этом было бы грубым неуважением к посетителям сайта. Информация крайне важная, просим прочитать ее до конца.
В России и странах СНГ 97.5% постоянно страдают от: простуд, головных болей и хронической усталости.
Неприятный запах изо рта, высыпания на коже, мешки под глазами, понос или запор — эти симптомы стали на столько обыденными, что люди перестали обращать на это внимание.
Не хотим Вас запугивать, но при наличии хоть одного из симптомов — с вероятностью в 85% можно сказать, у вас в организме присутствуют паразиты. И с ними нужно срочно бороться! Ведь глисты смертельно опасны для человека – они способны очень быстро плодиться и долго жить, а болезни, которые они вызывают, проходят тяжело, с частыми рецидивами. Большинство людей даже не подозревают о том, что они заражены паразитами.
Сразу хотим предупредить, что не нужно бежать в аптеку и скупать дорогущие лекарства, которые по словам фармацевтов вытравят всех паразитов.
Большинство лекарств крайне неэффективны, кроме того они наносят огромный вред организму. Травя глистов, в первую очередь вы травите себя!
Как победить заразу и при этом не навредить себе? Известный врач — Дворниченко Виктория Владимировна в недавнем интервью рассказала про действенный домашний метод по выведению паразитов.

Для этого врачом прописываются такие процедуры, как физиотерапия, специальная диета и гимнастика ЛФК для восстановления тонуса внутрибрюшных мышц, а также рекомендуется подобрать подходящий бандаж .
Для предотвращения рецидивов и осложнений после герниопластики рекомендуется тщательно следить за своевременным опорожнением кишечника, применять слабительные средства при запорах, соблюдать диету и режим дня, не перегружать брюшину физическими нагрузками.
Послеоперационная, или как ещё её принято называть вентральная грыжа представляет собой выпячивание внутренних органов, находящихся внутри брюшной полости (большого сальника, кишечника), которое появляется в области, где располагается послеоперационный рубец. Её видно только при натуживании, а в горизонтальном положении она исчезает.
Причины образования грыжи.
Причиной возникновения вентральной грыжи могут быть самые разные факторы или совокупность факторов. К основным причинам относят: всевозможные нагноения в области рубца, его воспаления, ошибки при проведении операции и при наложении швов, также причинами появления могут стать: нарушение режима пациентом, выполнение физических нагрузок, а также несоблюдение правил и режима ношения бандажа.
После проведения операции в области брюшной полости, необходимо всегда следовать рекомендациям доктора и соблюдать прописанный режим и правила восстановления.
Вентральные грыжи: симптомы.
Здравствуйте! Меня зовут
Людмила Петровна, хочу высказать свою благодраность Вам и вашему сайту.
Наконец-таки я смогла избавиться от грыжи. Веду активный образ жизни, живу и радуюсь каждому моменту!
В 45 лет у меня вылезла грыжа. Когда стукнуло 58 лет, начались осложнения, я уже практически не могла ходить, а эти страшные боли, вы просто не представляете как я мучалась, все было очень плохо. Чего только не пробовала, больницы, поликлиники, процедуры, дорогущие мази. ничего не помогало.
Все изменилось, когда дочка дала прочитать мне одну статью в интернете . Не представляете на сколько я ей за это благодарна. Эта статья буквально подняла меня с постели. Не поверите, но всего за 2 недели я полностью вылечила грыжу. Последние несколько лет начала много двигаться, весной и летом каждый день езжу на дачу, с мужем ведём активный образ жизни, много путешествуем. Все удивляются, как я все успеваю, откуда столько сил и энергии, все никак не поверят, что мне 62 года.
Кто хочет прожить долгую и энергичную жизнь без грыжи, уделите 5 минут и прочитайте эту статью .

Послеоперационная вентральная грыжа: классификация.
Данный тип грыжи имеет свою классификацию, за основу в которой, берётся её размер.
- Малые. Они фактически не изменят строение живота, выпячивание практически не заметно, грыжу можно увидеть только при нагрузках и натуживании;
- Средние. Они могут занимать какую-то часть в области брюшной стенки;
Обширные. Вентральные грыжи данной классификации занимают всю область передней брюшной стенки;
- Гигантские. Такая грыжа может занимать несколько областей брюшной стенки.
Вентральная грыжа: операция.
Единственный путь избавиться от послеоперационной грыжи – это хирургическая операция, или герниопластика. Она может проводится несколькими методами: с помощью натяжной пластики, когда устранение дефекта производится с помощью собственных тканей или с помощью ненатяжной герниопластики. В случае ненятяжной герниопластики, устранение дефекта производится с помощью наложения синтетической сетки, которая обеспечит защиту от рецидива вентральной грыжи.
Что касается профилактики данного недуга, то врачи рекомендуют прежде всего: после проведённой операции на брюшной полости носить бандаж, избегать перенапряжения или физических нагрузок, следить за питанием, чтобы не возникало вздутий и запоров.
Послеоперационная грыжа (она же вентральная грыжа, рубцовая грыжа) – состояние, при котором органы брюшной полости (кишечник, большой сальник) выходят за пределы брюшной стенки в области рубца. образовавшегося после хирургической операции .
Вылечила грыжу дома. Прошло уже 2 месяца, как я забыла о своей грыже. Ох, как же я раньше мучалась, жуткая была боль, в последнее время толком ходить нормально не могла. Сколько раз я ходила по поликлиникам, но там только дорогущие таблетки да мази назначали, от которых не было толку вообще. И вот уже 7 неделя пошла, как грыжа ни капельки не беспокоит, через день на дачу езжу работать, а с автобуса идти 3 км, так вот вообще легко хожу! Все благодаря этой статье . Всем у кого грыжа — читать обязательно!
Послеоперационная грыжа живота проявляется выпячиванием в области послеоперационного рубца, которое уменьшается или исчезает в горизонтальном положении.
Лечением послеоперационной грыжи занимается хирург. Обращаться к врачу желательно при первых признаках дискомфорта.
• болезненное выпячивание в области послеоперационного рубца;
• боль в животе. особенно при натуживании и резких движениях;
• тошнота. иногда рвота.
Отечественные инновации в области операционного освещения
Хирургические операции у ведущих специалистов Москвы
- • Авиамоторная
- • Алексеевская
- • Аннино
- • Баррикадная
- • Беговая
- • Белорусская
- • Белорусская (кольцевая)
- • Варшавская
- • ВДНХ
- • Владыкино
- • Войковская
- • Выхино
- • Динамо
- • Краснопресненская
- • Кунцевская
- • Курская
- • Маяковская
- • Молодежная
- • Новогиреево
- • Новые Черемушки
- • Октябрьское поле
- • Петровско-Разумовская
- • Полежаевская
- • Проспект Вернадского
- • Проспект Мира
- • Пушкинская
- • Севастопольская
- • Семеновская
- • Славянский бульвар
- • Сретенский бульвар
- • Сухаревская
- • Тверская
- • Текстильщики
- • Тропарёво
- • Трубная
- • Тургеневская
- • Улица 1905 года
- • Улица Академика Янгеля
- • Фрунзенская
- • Цветной бульвар
- • Чеховская
- • Чистые пруды
- • Чкаловская
- • Юго-Западная
Послеоперационные грыжи на ранних стадиях являются вправимыми и не сопровождаются болевыми ощущениями. Однако при резком натуживании, падении, поднятии тяжести боли появляются и выпячивание увеличивается. При прогрессировании грыжи болевые ощущения усиливаются, приобретая иногда схваткообразный характер. Одновременно развиваются вялость кишечника, запор. метеоризм. тошнота, отрыжка. резко снижается активность больных, периодически наблюдаются каловые застои, сопровождающиеся интоксикацией .
Классификация послеоперационных грыж:
- малые — не изменяют общую конфигурацию живота;
- средние — занимают часть какой-либо области передней брюшной стенки;
- обширные — занимают область передней брюшной стенки;
- гигантские — занимают две, три и более областей.
- ущемление — внезапное сдавление грыжевого содержимого в грыжевых воротах;
- копростаз — застой каловых масс в толстом кишечнике.
Неотложная помощь требуется при ущемлении послеоперационной грыжи и появлении следующих симптомов:
- тошнота, рвота;
- кровь в кале, отсутствие дефекации и отхождения газов;
- быстро нарастающая боль в животе;
- грыжа не вправляется при легком нажатии в положении лежа на спине.
Послеоперационные грыжи успешно лечатся хирургическим путем. При отсутствии лечения может сформироваться невправимая грыжа и развиться ее ущемление.
Послеоперационная грыжа является следствием ранее выполненного оперативного вмешательства. Определяющими причинами для ее развития служат:
- нагноение, воспаление операционного шва;
- хирургические ошибки, допущенные по ходу первой операции;
- повышенная физическая нагрузка после операции;
- нарушение режима ношения бандажа передней в послеоперационном периоде;
- недостаточные восстанавливающие силы и низкий иммунитет ;
- ожирение ;
- сильный кашель. рвота, запоры в послеоперационный период.
ношение бандажа после операции на брюшной полости;
ограничение физических нагрузок после операции.
Избавиться от ослеоперационной грыжи можно только хирургическим путем. Виды операций (герниопластика):
1) Пластика местными тканями — ушивание дефекта апоневроза передней брюшной стенки. Пластика местными тканями возможна лишь при небольшом размере дефекта — менее 5 см. При устранении малых послеоперационных грыж допустимо местное обезболивание, в остальных ситуациях операция выполняется под наркозом.
2) Пластика с применением синтетических протезов — укрытие дефекта апоневроза при послеоперационной грыже синтетическим протезом. Существуют различные способы, отличающиеся различным расположением сетки в анатомических структурах передней брюшной стенки. Вероятность рецидива очень мала. Операция выполняется под наркозом.
Вентральная грыжа — это выхождение органов из брюшной полости на переднюю брюшную стенку с сохранением целостности покрывающих их оболочек.
Вентральные грыжи могут быть врожденными или приобретенными (вследствие слабости мышц передней брюшной стенки, послеоперационные). Содержимым грыжевого мешка при вентральных грыжах как правило являются петли тонкой кишки и пряди большого сальника.
Помимо наличия непосредственно грыжевого выпячивания на передней брюшной стенке, пациента могут беспокоить также боли в области грыжи.
Осложнением грыжи является ее ущемление. При ущемленной грыже возникают интенсивные боли в области грыжи, грыжа не вправляется, кожа над грыжей краснеет, ухудшается общее самочувствие, появляются симптомы нарушения пассажа по кишечнику — тошнота, рвота, отсутствие стула и газов.
Диагностика вентральной грыжи, как правило, не вызывает затруднений. Диагноз ставится при осмотре врачом. Дополнительными методами диагностики могут являться УЗИ абдоминальное и УЗИ области грыжи.
Консервативных методов лечения грыж не существует. Наличие вентральной грыжи является показанием к плановой операции. Устранение грыжи в настоящее время проводят с использованием сетчатых протезов, которые берут на себя функцию того ослабленного участка передней брюшной стенки, который привел к образованию грыжи. Наличие ущемленной вентральной грыжи — показание к неотложной операции.
Рекомендуется консультация врача-хирурга.
Ведущие специалисты и учреждения по лечению данного заболевания в России:
Здравствуйте.Мне 64 года.Удален правый яичник методом полостной операции в июне 2014г. В марте диагноз-послеоперационная вентральная грыжа.УЗИ брюшной полости показало размер грыжевых ворот 6 см.Напра вили на операцию: установку сетчатого протеза.Я живу в небольшом городе: квалификация хирургов и качество операц.материалов сомнительны. Ни на УЗИ, ни на Комп.томографию хирург на приеме не направлял.На мой вопрос»почему?» ответил: » А зачем?». УЗИ я сделала по своей инициативе. Бандаж ношу постоянно.На ночь — утягивающие трусы. Мой вопрос:можно ли не делать операцию? =заранее благодарю.
Наличие послеоперационной вентральной грыжи само по себе является показанием для планового оперативного лечения, т.к. высок риск ущемления грыжи, несмотря на постоянное ношение бандажа. Абдоминальное УЗИ входит в план обследования перед операцией. Компьютерная томография выполняется по показаниям. Одним из самых современных распространенных способов лечения грыж является пластика грыжи с использованием сетчатого эндопротеза. Таким образом: показания к плановой операции у Вас есть, а вот делать операцию или нет — решать, прежде всего, Вам, а не хирургам.
6 августа 2014 была операция в онкоцентре — экстирпация матки, сальника, рак яичника 2с. в феврале образовалась грыжа белой линии живота, 4,3 см. операцию делать сейчас нельзя, надо еще год подождать (по словам онколога). Опасно ли жить с грыжей?
С грыжей жить не опасно, если соблюдать меры предосторожности: постоянное (за исключением сна) ношение бандажа и ограничение физической нагрузки, не работать в наклон, не поднимать тяжести, не переедать.
Вам также может быть интересно:
Врожденная пупочная грыжа
Послеоперационная грыжа брюшной полости лечение без операции
Операция грыжи белой линии живота. Возможна или нет?
Пупочная грыжа у взрослых лечение без операции
Послеоперационная или вентральная грыжа обычно диагностируется путем проверки живота на выпуклость или заметный выступ. Некоторые врачи могут предписать КТ, УЗИ, анализы крови, мочи в дополнение к физической экспертизе. Если орган застрял в грыжевой полости, или находится в опасности, хирург, как правило, рекомендует операцию.
В большинстве случаев операция необходима, так как грыжа начинает медленно расти, что вызывает серьезные осложнения. Хирургические эксперты оценивают размер грыжи и местоположение, среди прочих факторов, чтобы определить соответствующий курс действий, который может включать в себе один из двух методов:

В настоящее время этот способ используют все реже, не зависимо от размеров образованной послеоперационной грыжи, так как он в большинстве случаев приводит к рецидиву.
Исключением в некоторых случаях являются дети и подростки, у которых порог непоправимой дегенерации значительно выше. Это означает, что подобная манипуляция в случае с детским и юношеским организмом не обязательно чревата осложнениями. Процент рецидива у детей значительно ниже, даже близится к нулю, даже в том случае, если врач использует метод устранения недуга собственными тканями.
Устранение с использованием специального имплантата (сеткообразное волокно из специфических материалов)
Хирургическое восстановление вентральных грыж является сложной и в то же время главной процедурой лечения послеоперационной грыжи. Очень большие брюшные грыжи требуют процедуры так званой «ненатяжной пластики» с применением лапароскопии.
При лапароскопической хирургии используется так называемый тонкий телескоп, инструмент, известный как эндоскоп, который вставляется через маленький разрез в области пупка. Как правило, эта процедура проводится под общим наркозом. Это проводится, чтобы реально оценить общее состояние здоровья пациента.
Пациент не будет чувствовать боль во время этой операции. Эндоскоп подключен к крошечной видеокамере, которая в свою очередь подключена к телевизионному экрану в операционной. Живот пациента наполняют безвредным газом (диоксидом углерода), чтобы позволить врачу увидеть внутреннюю структуру брюшной полости.
В большинстве случаев хирургом делается три или четыре насечки, чтобы вставить трубку, инструменты, используемые для удаления рубцовой ткани и специальную сетку. Существует много способ фиксации и установки сетки или сетчатых имплантатов, но условно их можно разделить на три основных:
- способ установки сетки имплантата поверх апоневроза (соединительнотканные перепонки, которые окружают собою мышечную ткань);
- установка сетки под апоневроз, то есть между ним и брюшной полостью;
- внутрибрюшная фиксация сетки имплантата, когда сетка фиксируется прямо на брюшину.

Сетки различают обычные, а также облегченные. По статистике облегченный тип сеток лучше переносится пациентами и приводит к уменьшению хронической послеоперационной боли. Также существуют сетки из материалов, которые частично рассасываются и даже сетки, которые имеют способность «прилипать» к тканям пациента, тем самым позволяя избавиться от пришивания. В большинстве случаев при операции используют обычные не рассасывающиеся сетки. Это вызвано тем, что через несколько недель после операции сетчатый имплантат прорастает соединительной тканью и надежно укрепляет место образования грыжи. При выборе типа сетки, хирург, в первую очередь, руководствуется индивидуальным параметрам пациента, типом и размером образованной послеоперационной грыжи, а также свойствами организма пациента воспринимать тот или другой сетчатый протез.
Можно выделить основные преимущества лапароскопической хирургии грыжи, такие как:
- три-четыре крошечные шрама, а не один большой разрез брюшной стенки;
- короткое пребывание в больнице, благодаря заживанию меньшей области разреза;
- снижение послеоперационной боли;
- быстрый возврат к активному образу жизни.
Как видно из этих позитивных характеристик, лапароскопия считается современным и точным подходом в лечении послеоперационных и вентральных грыжевых образований. Такой манипулятивный подход используется и при лечении остальных грыжевых недугах.
Все процедуры лапароскопии, при которых используется установка сетчатого имплантата, обязательно проводятся под общим наркозом, и при этом проводится катетеризация мочевого пузыря.
В зависимости от сложности операции, а также размера грыжи пациента кладут в больницу в день или даже за день до проведения операции. Перед операцией пациент должен пройти подготовку кишечника, которая включает в себя очищающие клизмы или прием специальных препаратов для очистки под названием Фортранс. Накануне, а также непосредственно перед операцией исключается прием пищи.
При любой операции существует риск осложнений, таких как кровотечение, инфекции, травмы кишечника, кровяных сгустков. Поэтому перед операцией хирург рекомендует тестирование, чтобы определить, безопасна ли операция для пациента.
Период послеоперационного восстановления зависит от размера и сложности грыжи. Боль контролируется препаратами, которые были приписаны хирургом. Пациент может ходить после операции, хотя, как правило, нужно около трех недель после операции, перед тем как начать активную физическую активность. Длительно реабилитационного периода зависит от многих факторов – от готовности самого пациента выполнять все предписания врача, до возраста больного и его индивидуальных особенностей организма.
Источники: http://vsetelo.com/bolezni/zabolevaniya-oda/gryzha/posleoperacionnaya-ventralnaya.html, http://antigryzha.ru/vidyi-gryizhi/ventralnaya-gryizha.html, http://grizhy.ru/posleoperacionnye/operaciya-ventralnoj-grzhy/
Дорогой читатель, я готов с тобой поспорить, что у тебя или твоих близких в той или иной степени болят суставы. По началу это просто безобидный хруст или небольшая боль в спине, колене или других суставах. Со временем болезнь прогрессирует и суставы начинают болеть от физических нагрузок или при смене погоды.
Обычная боль в суставах может быть симптомом более серьезных заболеваний:
- Острый гнойный артрит;
- Остеомиелит — воспаление кости;
- Сепс — заражение крови;
- Контрактура — ограничение подвижности сустава;
- Патологический вывих — выход головки сустава из суставной ямки.
В особо запущенных случаях все это приводит к тому, что человек становится инвалидом, привязанным к постели.
Как же быть? — спросите вы.
Мы изучили огромное количество материалов и самое главное проверили на практике большинство средств для лечения суставов. Так вот, оказалось, что единственный препарат, который не убирает симптомы, а по-настоящему лечит суставы — это Artrodex .
Данный препарат не продается в аптеках и его не рекламируют по телевизору и в интернете, а по акции стоит он всего 1 рубль.
Чтобы вы не подумали, что вам втюхивают очередной «чудо-крем», я не буду расписывать, какой это действенный препарат. Если интересно, читайте всю информацию о Artrodex сами. Вот ссылка на статью .
источник





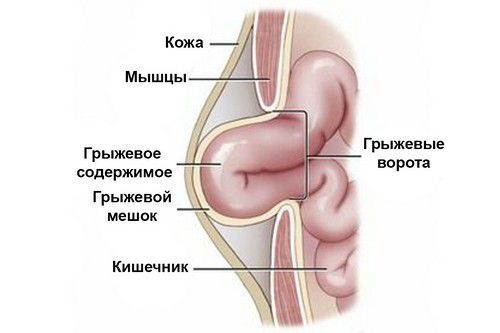
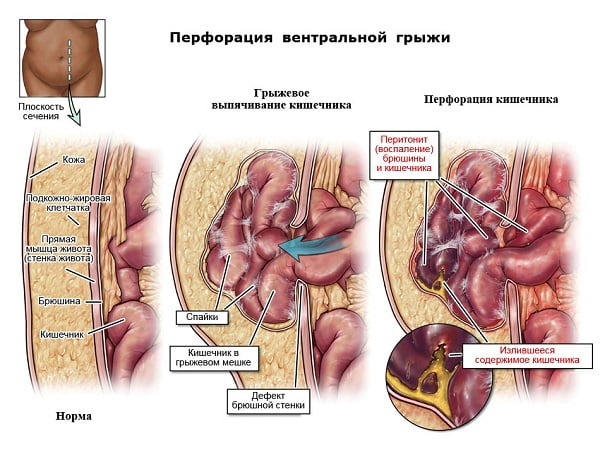
 Обширные. Вентральные грыжи данной классификации занимают всю область передней брюшной стенки;
Обширные. Вентральные грыжи данной классификации занимают всю область передней брюшной стенки; Врожденная пупочная грыжа
Врожденная пупочная грыжа Послеоперационная грыжа брюшной полости лечение без операции
Послеоперационная грыжа брюшной полости лечение без операции Операция грыжи белой линии живота. Возможна или нет?
Операция грыжи белой линии живота. Возможна или нет? Пупочная грыжа у взрослых лечение без операции
Пупочная грыжа у взрослых лечение без операции