Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Грыжа позвоночника может образоваться в любом из его отделов. Чаще других поражается поясница (до 90% всех случаев), потом шея. В грудном отделе грыжа образуется реже всего. Поясница больше всех остальных участков спины подвержена физическим нагрузкам. Под их действием происходит деформация межпозвонковых дисков. Выпячивание их за естественные границы называется протрузией, и считается нормальным явлением, если проходит с исчезновением нагрузки. Когда изменения сохраняются и развиваются, можно говорить о патологии. Лечение грыжи позвоночника напрямую зависит от ее размеров и тяжести течения заболевания.
При постоянных или избыточных нагрузках, с возрастом, в межпозвонковом диске возникают дистрофические процессы. Содержание жидкости в нём уменьшается, фиброзное кольцо теряет прочность и эластичность. Постоянное и неравномерное давление на него пульпозного ядра вызывает появление микротрещин и, со временем, если не лечиться, неизбежно приводит к разрыву. Разделить такой патологический процесс можно на несколько стадий:
- Начальные дегенеративные изменения в межпозвонковом диске.
- Протрузия (выпячивание).
- Грыжа (пролапс или свисание).
- Секвестрация (отделение фрагмента пульпозного ядра).
Грыжа может выступать наружу (наиболее безопасный вариант), внутрь позвоночного канала или в бок (оба состояния опасны). Степень тяжести заболевания определяется не только направлением выпячивания, но и его величиной. Для каждого участка позвоночника размер появившейся патологии имеет свое значение. Если для поясничного отдела выпячивание в 1–3 мм будет считаться скорее протрузией, то для шейного это уже полноценная межпозвонковая грыжа, причём довольно большая и опасная.
- От 1 до 5 мм – небольшая протрузия. В шейном отделе до 2 мм, в грудном и пояснично-крестцовом до 5.
- От 6 до 8 мм – протрузия среднего размера. Если локализация находится в шейном отделе, то её 5–6 мм можно считать большой, а 2–4 мм средней. Для грудного и поясничного максимальный показатель 8 мм.
- От 9 до 12 мм – большая межпозвонковая грыжа. Выпячивания таких размеров характерны для грудного или поясничного отделов.
- От 12 мм и более – большой пролапс или секвестрация.
Размер грыжи не всегда имеет главное значение. Гораздо важнее направление выпячивания. Если грыжа выступает в позвоночный канал, то опасность представляет даже самая маленькая (1–3 мм). Компрессия спинного мозга может вызывать сильные боли и привести к скорому параличу.
Лечить межпозвонковую грыжу можно разными способами – консервативно или оперативно, всё зависит от размера.
Патология шейного отдела считается самой сложной в лечении из-за малых размеров этой части позвоночника, небольшой величины как позвонков, так и разделяющих их дисков. Но чаще всего пациенты обращаются с жалобами не на шею, а на пояснично-крестцовую область. Здесь встречаются образования до 15 мм.
Поясничная и шейная грыжи считаются наиболее опасными. В шее они способны вызвать парезы верхних конечностей и ишемию головного мозга, в пояснице мешают полноценному функционированию опорно-двигательного аппарата и влияют на работу внутренних органов.
Без операции можно обойтись при грыже в пояснице до 8 мм, в шее – до 2–4. Лечение в этом случае симптоматическое (снятие боли, устранение напряжения) и улучшающее гибкость позвоночного столба:
- Медикаментозное.
- ЛФК.
- Мануальная терапия.
- Физиотерапия.
Главное при консервативном лечении межпозвонковой грыжи – не упустить момент, когда оно еще может быть эффективным.
Базовая терапия медикаментами включает несколько направлений: устранение причин, снятие симптомов, блокировка болевого синдрома при необходимости. Основные группы препаратов для лечения межпозвонковой грыжи:
- Нестероидные противовоспалительные средства (НПВС). Часто применяют Диклофенак или Мовалис (НПВС). Препараты блокируют выработку циклооксигеназы, участвующую в воспалительном процессе, снижают жар и хорошо ослабляют болевой синдром.
- Хондропротекторы и препараты на основе гиалуроновой кислоты. Обычно назначают Терафлекс или Алфлутоп (хондропротекторы). Они хорошо переносятся пациентами, питают хрящевую ткань межпозвонкового диска и укрепляют его структуру, тем самым предотвращая разрушительный процесс и тормозя прогрессирование болезни. Карипаин Плюс или Румалон – препараты, содержащие гиалуроновую кислоту. Они помогают повысить уровень жидкости в пульпозном ядре и увеличить эластичность фиброзного кольца.
- Миорелаксанты. Мидокалм расслабляет скованные мышцы. Применяется только по назначению врача.
- Улучшающие кровоснабжение. Трентал или Пентоксифиллин укрепляют стенки сосудов, расслабляют гладкую мускулатуру и, при комплексной терапии с Мильгаммой (витамины группы В) и Актовегином (нейропротектор), уменьшают нехватку кислорода.
- Средства для защиты ЖКТ. Гастал или Альмагель предотвращают повреждение ЖКТ при использовании НПВС. Их назначают в комплексе с нестероидными препаратами.
- Антидепрессанты. Сертралин или Инсидон позволяют полноценно восстановиться организму во время сна.
Спазм и болевой синдром купируется при помощи инъекции анестетиков и кортикостероидов. Действие этой процедуры может продлиться до нескольких недель. Продолжительность зависит от способа введения препаратов и ответной реакции организма. Блокада при грыже поясничного отдела позвоночника делится на два вида:
- Локальная – периартикулярная, внутрисуставная или эпидуральная.
- Сегментарная – паравертебральная.
Определить необходимость назначения блокады и решить, каким способом она будет проведена, может только квалифицированный специалист, имеющий опыт такого лечения. Врач должен выяснить, не имеет ли пациент противопоказаний, и учесть все риски при возможных осложнениях.
Использование блокады при межпозвоночной грыже разных размеров имеет ряд преимуществ:
- Быстрый результат. Анестетик подается непосредственно к очагу поражения.
- Минимальное влияние вводимых препаратов на весь организм из-за местного применения.
- Многократное применение процедуры дает устойчивое, долговременное купирование болевого синдрома и быстрое устранение воспалительного процесса.
Выполнять ее можно только после консультации с врачом. Характер и нагрузка упражнений должны соответствовать предшествующей терапии (например, операции), если таковая проводилась, или отвечать определенным задачам, при использовании в качестве лечения.
В отличие от упражнений для шейного отдела, которые выполняются сидя, гимнастика для поясничной зоны должна проходить в положении лежа. Для верхней части позвоночника упражнения расслабляющие, а для нижней в обязательном порядке подключаются комплексы, укрепляющие мышцы поясницы.
Допустимый комплекс ЛФК при поясничной грыже:
- Лежа на спине ноги выпрямить вместе, руки вытянуть вдоль туловища.
- Напрячь и расслабить мышцы пресса.
- Слегка приподнять таз и задержаться в таком положении 10 секунд.
- Лежать на спине поочередно притягивая к себе согнутые в коленях ноги, стараться прижать их к груди.
Лечебную физкультуру назначают при грыжах в поясничном отделе размером не более 6 мм. В других случаях используют как восстанавливающую процедуру после операции.
Кроме основного лечения, межпозвоночной грыже поясничного (грудного, шейного) отдела, существуют вспомогательные меры, позволяющие усилить его эффект, закрепить и не допустить рецидивов заболевания.
Массаж при межпозвоночной грыже назначают исключительно в период ремиссии. Основная цель – снизить мышечный тонус, улучшить кровоток, облегчить боль и ускорить реабилитацию. Манипуляции массажиста должны быть мягкими и осторожными. При разминании пациент не должен чувствовать боли.
Лечение при помощи слабых токов давно и успешно применяется. Это, например, диадинамическая его разновидность или электрофорез. Прикрепленные к коже больного электроды под небольшим напряжением оказывают либо местно-раздражающий эффект, либо помогают проникнуть лекарству к очагу поражения.
Процедуры электрофореза с Новокаином или Лидокаином при лечении межпозвонковой грыжи позволяют значительно снизить объем применяемых нестероидных препаратов, тем самым уменьшить негативное влияние последних на организм.
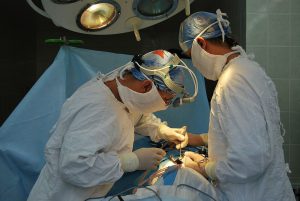
Хирургическое вмешательство при лечении грыжи поясничного отдела считается мерой крайней необходимости при размерах выпячивания 12–15 мм. Воспользоваться этим способом целесообразно только в случае долгой и безрезультатной борьбы, сильного влияния на внутренние органы с самого начала развития патологии или при критическом обострении.
Операция проводится под большим увеличением или микроскопом. Нейрохирург при минимальном разрезе (до 2 см) и почти ювелирным инструментом удаляет межпозвоночную грыжу любой разновидности. Повреждения от манипуляций доктора незначительные (частично удаляется жёлтая связка и в редких случаях иссекаются дужки позвонков), поэтому рецидивы сведены к минимуму.
Показанием к проведению микродискэктомии обычно считается:
- Не проходящий болевой синдром даже при использовании блокады.
- Компрессии позвоночного канала.
- Грыжа размером до 5–6 мм.
Период восстановления занимает незначительное время, так как в ходе операции не затрагиваются мышцы и связки. Пациент сразу может сидеть, болевой синдром незначительный.
Операция по последнему слову техники. Делается микроразрез (не более 0,5 см), в который вводится эндоскоп. С его помощью осматривается грыжа, а затем проводится её удаление. Все манипуляции хирург видит на мониторе.
Главным преимуществом этой методики является отсутствие реабилитационного периода. Пациент на ногах сразу после процедуры. Слабая сторона – это ограничение ее использования в зависимости от размеров выпячивания. Возможность проведения этой малоинвазивной операции определена размерами грыжи до 6 мм.
Удаление межпозвонковой грыжи при помощи лазера может являться как самостоятельным лечением, так быть применено в комплексе с обычной операцией (на заключительной стадии эндоскопической микродискэктомии). Введенный через пункционное отверстие световод нагревает выпячивание. Превратившаяся в пар жидкость удаляется через иглу.
Метод позволяет убрать грыжу, не нанося пациенту никакого вреда. Лазерная нуклеопластика – малоинвазивная процедура с минимумом возможных осложнений, однако в стационаре пациенту придётся провести не меньше 3 суток. Операция эффективна у молодых пациентов с размером грыжи не более 6 мм.
Даже самый современный способ лечения требует ответственного отношения к восстановительному периоду после операции. Соблюдайте рекомендации лечащего врача, ведите здоровый образ жизни, не избегайте посильных физических нагрузок и регулярно проходите обследование, чтобы не допустить образования новых межпозвонковых грыж.
Безуспешно пытаясь вылечить свой недуг таблетками и уколами, всяческими народными рецептами и еще бог знает чем, вы согласились с врачом, что операция по удалению межпозвонковой грыжи вам необходима. Теперь дело за малым – решить, каким способом проводить операцию и где это сделать. В государственной клинике или в частной? На родине или за границей?
Выбирать окончательно будете, конечно же, вы. А чтобы облегчить ваш выбор, мы постараемся объяснить, как проводится операция по удалению грыжи позвоночника. Расскажем и о том, какие разновидности операций применяются в современной медицине.
Но прежде, чем рассказывать, как проводится оперативное лечение, хотим заострить ваше внимание на следующем. Любая операция должна проводиться только по абсолютным медицинским показаниям! В случае с удалением грыжи дело обстоит так.
Абсолютные показания к операции – это:
- Секвестр или секвестрированная грыжа. В этой ситуации пульпозное ядро межпозвоночного диска выпадает именно в ту область спинномозгового канала, где расположены спинномозговые нервы и оболочка спинного мозга. Секвестр характеризуются не только сильнейшей болью, осложнением такой грыжи может быть паралич.
- Компрессия (сдавление) спинного мозга, которая возникла в результате грыжи. Прогнозы такого состояния так же крайне неблагоприятны – онемение конечностей, парезы, параличи.
Оперирование грыжи иногда проводится и по относительным показаниям. К ним относятся:
- Отсутствие эффекта при длительном медикаментозном лечении;
- Отсутствие результатов при нефармакологических методах лечения (вытяжение и др.).
Современная медицина предлагает несколько способов, которыми может проводиться операция по удалению грыжи:
- Малоинвазивный метод или лазерная вапоризация;
- Радикальный метод — ламинэктомия, дискэктомия.
Теперь разберем подробно преимущества и недостатки каждого метода.
При лазерной вапоризации в хрящевую ткань вводится лазерный световод, который нагревает ядро диска до очень высокой температуры. Таким образом, ядро диска теряет воду, отчего резко уменьшается его объем. Вследствие этого величина грыжи значительно уменьшается.
Малоинвазивная (лазерная) операция в настоящее очень популярна. Лечение грыжи с помощью лазера широко рекламируется, десятки клиник предлагают пациентам свои услуги. Заметим, лечение лазером стоит недешево. В Москве цена подобной операции колеблется от 15000 до 80000 рублей. По рекламным описаниям, межпозвоночная грыжа – пустяк, с которым лазер расправляется в 2 счета. Но так ли это на самом деле?
- Малая травматичность;
- Низкая степень структурных изменений в послеоперационном периоде;
- Короткий период реабилитации (до месяца) и пребывания в больнице (2 – 4 дня).
- Из-за новизны метода сведений об отдаленных последствиях не описано;
- Возникновение отека и воспалительных изменений в месте проведения операции;
- Невозможность восстановления двигательной активности позвонка;
- Наличие множественных противопоказаний. Лазерная вапоризация может быть проведена пациенту только в том случае, если грыжа является неосложненной.
Если грыжа позвоночника у пациента осложнена секвестрированием, ему проводится радикальная операция по удалению больного диска. Этот хирургический метод носит название дискэктомии. Операция может проводиться с заменой больного диска на титановый протез, чтобы максимально сохранить двигательную активность позвоночника.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Современные хирурги все чаще прибегает к микродискэктомии – операции с использованием микроскопов. Микрохирургическая операция позволяет удалить пораженный диск через маленький разрез, не травмируя окружающие ткани.
Удаление диска проводится под общей анестезией, после тщательного предоперационного обследования.
- Высокая эффективность данного метода. Лишь в 10% случаев грыжа может рецидивировать;
- Восстановление двигательной функции в поврежденном отделе;
- Достаточный опыт в проведении подобных вмешательств.
- Возможность повторного возникновения грыжи;
- Спаечные процессы;
- Воспалительные процессы в оболочках спинного мозга;
- Длительный период реабилитации после операции.
Мы рассказали о методах оперативного лечения по удалению межпозвоночной грыжи, теперь рассмотрим такую патологию, как грыжа Шморля. Требуется ли при ней хирургическая помощь?
Выше мы говорили, что радикально лечится межпозвоночная грыжа только при абсолютных медицинских показаниях. Так вот, грыжа Шморля таким показанием не является, так как она не сдавливает спинной мозг и не задевает нервные окончания. Этот диагноз – своеобразное предупреждение пациенту о том, что может возникнуть истинная или секвестрированная грыжа, при которых без операции не обойтись. Правильно подобранное консервативное лечение, здоровый образ жизни в комплексе с лечебной физкультурой и физиотерапевтическими процедурами помогут вам справиться с грыжей Шморля без радикальных мер.
Говоря о послеоперационном периоде, особо следует остановиться на реабилитационных мероприятиях. Конечно, идеальный вариант – реабилитация после операции в профильном санатории, где процессом восстановления будет руководить врач.
Но если такой возможности нет, реабилитацию можно проходить и в амбулаторных условиях. Главное здесь – все тот же врачебный контроль и неукоснительное соблюдение всех медицинских рекомендаций.
После операции необходимо носить специальный жесткий корсет, который фиксирует спину. Но делать это нужно тоже по определенным правилам, а не круглосуточно, как делают многие пациенты в надежде скорее поправиться.
Физиопроцедуры можно проводить в поликлинике. Там же вас обучат упражнениям лечебной физкультуры. Наберитесь терпения, восстановление – процесс длительный. Даже при несложной радикальной операции на него уйдет не менее трех месяцев.
Нагрузки после операции вводятся очень и очень постепенно. Но совсем ограничивать их нельзя.
Срок восстановительного периода напрямую зависит от того, какая у вас была грыжа, и какой метод оперативного вмешательства применялся. Для каждого пациента этот временной промежуток строго индивидуален. Бывают случаи, когда и во время восстановительного периода пациенту назначаются лекарственные препараты.
Не форсируйте события, восстановительный процесс не менее важен, чем сама операция. Правильно проведенная реабилитация поможет вам не попасть в число пациентов с рецидивом заболевания.
Александр — 21.03.2016 — 13:43
Александр — 12.04.2017 — 13:24
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Выход органа из занимаемой им полости называется грыжей. Межпозвоночная грыжа — это разрыв межпозвоночного диска (сдвиг ядра с соединительными веществами и прорыв фиброзного кольца). Грыжа является самым часто встречающимся проявлением остеохондроза поясничного отдела или быть последствием травмы.
Максимальная возможная нагрузка на позвоночник человека – 400 кг. На поясничный отдел, как на самую подвижную часть, приходится самое большое давление. 5 позвонков этого отдела соединяются межпозвоночными дисками, которые равномерно распределяют вес. Прорыв фиброзного кольца заставляет ядро попасть в позвоночный канал. Происходит защемление нервных окончаний.
- возрастные изменения возникают по причине снижения активности позвоночника.
Фиброзное кольцо может долго стираться и прорваться в любой момент от обычного действия. - травма позвонков может возникнуть при внезапном резком давлении или сильном ударе. Повышенное давление диска могут вызывать постоянные одинаковые движения.
- наследственный фактор: нарушения гормонального фона, расстройство обмена веществ.
- скрытое течение в имеющихся заболеваниях (остеохондроз, сколиоз, искривления и т.д.)
- стеноз позвоночных каналов как врожденный, так и приобретенный (хроническое сужение центрального канала, межпозвоночного отверстия или латерального кармана)
- Боль и зажатость в пояснице
- Внезапно возникающая боль, прострелы
- Болезненность при наклонах и поворотах
- Боль в одной ноге или ягодице
- Корешковый синдром (лампасные боли в ноге)
- Жжение, покалывание, онемение
- Слабость мышц
- Недержание или задержка мочи, запоры или диарея, проблемы с эрекцией (мочеполовая система)
Лечение должно быть незамедлительным. Выделяют: консервативное (безоперационное) медикаментозное, консервативное немедикаментозное и хирургическое (операционное).
Цель лечения – устранение симптомов, ликвидация причин, ремиссия.
Нестероидные противовоспалительные препараты успешно снимают болевой синдром и воспаления, назначаются при заболеваниях суставов. Действие основано на том, что вещества, стимулирующие ощущение боли, вырабатываются намного меньше. Яркий представитель препаратов –ибупрофен.
Мышечные релаксанты устраняют напряжение в мышцах. Миорелаксанты снимают тонус, уменьшают двигательную активность, расслабляют мышечную ткань, устраняя боль. Препараты действуют снизу вверх, прекращая подачу нервных импульсов и прекращая сокращение мышц. Основные представители –карисопродолидиазепам. Побочными эффектами является сухость слизистых, усталость и задержка мочеиспускания.
Кортикостериоды являются производными гормона кортизола и обладают противовоспалительным свойством, снимают отеки тканей около нерва и ущемленного корешка. Они не являются обезболивающими препаратами, но снимая воспаление, облегчают состояние больного. Применяются, если нестероидные лекарства и мышечные релаксанты перестают действовать, либо когда заболевание протекает в тяжелой форме. Представители: дексаметазон и преднизон. Нельзя применять длительное время.
Опиоиды– это наркотические препараты, имеющие обезболивающий эффект. Сильные опиоидные (морфин, метадон, фентатин) применяются при выраженной острой боли, слабые (кодеин и трамадол) назначают для снятия резких острых болей. Наркотические препараты характеризуются сильным обезболивающим действием и выраженными побочными эффектами, вызывают привыкание при отказе.
Гипнотики назначаются для облегчения наступления сна, при нарушениях ночного сна. Совместное применение некоторых препаратов пагубно сказывается на психологическом состоянии больного, вызывает бессонницу, беспокойные состояния. Исправить ситуацию помогают снотворные средства. Гипнотики имеют ряд побочных эффектов, которые варьируются в зависимости от принимаемого препарата.
Трициклические антидепрессанты повышают настроение и регулируют болевые ощущения. В малых дозах они применяются для лечения и снижения хронических болевых синдромов, решают проблемы плохого сна и усталости. Минус таких препаратов – множество разнообразных побочных эффектов:
- запоры, проблемы с мочеиспусканием
- сухость слизистых
- нарушение зрения, обострение течения глаукомы
- усталость, снижение давления, сонливость
- усиленный аппетит и повышение массы тела
- снижение либидо
- тремор конечностей
- усиленное потоотделение
Медикаментозное лечение рекомендуется совмещать с немедикоментозным. Пациент несколько дней находится в покое и соблюдает постельный режим, Далее вводится ограничение двигательной активности. Затем пациенту назначают физиотерапевтические процедуры, которые ускоряют восстановление и реабилитацию.
Физиотерапия комплексно воздействует на организм: снимает напряжение мышц, восстанавливает поврежденные ткани, поднимает тонус.
Основные физиопроцедуры при грыже:
- Электромиостимуляция (воздействие переменным током на мышцы)
Результатом является глубокое сокращение, укрепление мышц и улучшение их тонуса. - Электрофорез (введение препаратов в организм при помощи тока)
Лекарства сразу попадают в нужное место, выводятся около трёх недель. - Фонофорез (введения лекарств при помощи ультразвука)
Волны с лекарством проникают внутрь на 6 см, накапливаются и медленно распространяются по организму через кровь. - УВЧ-терапия (ультразвуковые импульсы высокочастотного электрического поля)
Под их действием в теле возникает тепло, что ускоряет кровообращение, обезболивает и регенерирует ткани. - Парафинотерапия (тепловое действие на организм парафином)
Парафиновые аппликации снижают болевые ощущения, снимают спазм мышц, улучшают кровообращение и проводимость нервных окончаний. - Детензор-терапия (вытяжка и разгрузка позвоночника)
Позвоночник пациента вытягивается под действием собственного веса. - УВТ(ударно-волновая терапия)
На больной участок передается звуковая волна, глубиной до 7 см. - Лазеротерапия (воздействие поляризованным светом)
Лечение производится инфракрасным и красным излучением. - Магнитотерапия (воздействие магнитного поля)
Создаётся частота поля, приближенная к частоте биоритмов человека.
- Настои из липы, плодов шиповника и ромашки внутрь
- Отвар, сваренный из отрубей
- Прогревание позвоночника
- Камфорным маслом смазать позвоночник, затем положить полотенце, смоченное горячим молоком на 2 часа
- Алтайское мумиё с медом и кипятком наружно
- Различные компрессы на больное место
Восстановление после острого течения болезни проходит легче при одновременном лечении массажем и лечебной гимнастикой (ЛФК).
Методы благотворно влияют на организм, восстанавливают кровообращение, увеличивают эластичность, растягивают и расслабляют мышцы. Техники массажа разнообразны, только врач может назначить ту, которая подойдет пациенту (точечная, классическая, тайская, баночная, сегментарно-рефлекторная).
Особенности массажа при позвоночной грыже поясничного отдела позвоночника:
- средний курс до 20 сеансов
- щадящее воздействие без резких и грубых движений
- использование успокаивающих масел

Мануальная терапия и иглотерапия относятся к нетрадиционным методам лечения грыжи. Могут быть использованы в послеоперационном восстановлении.
Иглоукалывание – это воздействие на тело пациента иглами, которые вводятся в определенные точки, при этом исчезает болевой синдром, уменьшаются отеки и воспалительные процессы. При инновационном иглоукалывании через иглы проходит незначительный электрический разряд, который почти не ощущается пациентом.
Мануальная терапия лечит позвоночник, правит позвонки и межпозвоночные диски. Специалист владеет системой ручных методов, направленных на коррекцию изменений в позвоночнике.
Острые болевые ощущения, при которых облегчение не наступает (или наступает на короткий промежуток времени), консервативные методы лечения от двух недель до трёх месяцев, увеличение неврологических симптомов (онемение, защемление) – всё это является показаниями к хирургическому вмешательству. После операции сразу наступает облегчение.
- большая вероятность рецидива
- во время проведении операции травмируется позвоночник
- частые осложнения в послеоперационном периоде
Методы оперирования развиваются в сторону уменьшения травм, поэтому эндоскопические методы стали предпочтительней классической ламинэктомии.
Проводится в три этапа
- Устраняются неврологические симптомы и боли.
- Устраняются ограничения в бытовом плане и восстанавливается стабильное состояние пациента.
- Восстанавливается прочность мышечного корсета, позвоночника, проводится профилактика рецидивов.
Послеоперационный период длится всю жизнь. Быстрота восстановления зависит от течения болезни
Полное избавление от межпозвоночной грыжи, возможно в течении 2-3 месяцев при соблюдении постельного режима и состояния покоя. После постановки диагноза, следует без промедлений начинать лечение.
Опасна ли грыжа шморля? Особенности лечения и симптомы.
Что нужно знать о дорзальной протрузии? Читайте в статье. Лечение и симптомы.
Эффективные мази при остеохондрозе. http://zdorovya-spine.ru/bolezni/osteohondroz/shejnyj/mazi.html. Какие бывают виды и как из них выбрать?
Они смогли значит и вы сможете. Болезнь можно и нужно победить. Главное не отчаивайтесь. Все в ваших руках!



источник
Процесс лечения некоторых заболеваний требует серьезных денежных затрат. Многие граждане просто не в состоянии оплатить медицинские услуги самостоятельно. Для таких случаев предусмотрена государственная программа квотирования, по которой граждане могут рассчитывать на бесплатное лечение. Расскажем, как получить квоту на операцию на позвоночнике.
Сложность в получении квоты объясняется тем, что определенные виды оперативной медпомощи требуют не только денежных средств, но также наличия специализированного оборудования и высококвалифицированного персонала. Этим могут похвастаться далеко не все государственные клиники.
Все вопросы квотирования решаются при содействии Минздрава РФ. Только этот орган уполномочен решать, какое количество квот будет предоставлено населению и в каких медучреждениях возможна их реализация. В отношении распределения и предоставления льгот действует нормативно-правовая база, которая регулирует каждый этап.
Воспользоваться квотой могут только граждане РФ, которые страдают заболеванием, определенном в перечне Минздрава на предоставление льготы на лечение, например, межпозвоночной грыжей. Требуется веское основание для получения финансовой поддержки из госбюджета.
Хирургическое лечение позвоночника по квоте
В перечне заболеваний содержится 140 наименований. Среди них предусмотрены патологии, требующие проведения операций на позвоночнике, являющихся высокотехнологической медицинской помощью (ВМП), нейрохирургического лечения, протезирования и других видов вмешательства.
Возможность предоставления квоты рассматривается только при наличии соответствующего заключения врача. Получить его можно в поликлинике по месту жительства.
Процесс получения квоты на операцию на позвоночнике требует согласования членов трех комиссий. Пошаговый алгоритм предоставления льготы включает следующие этапы:
- Обращение к лечащему или профильному врачу поликлиники по месту жительства.
- Прохождение комиссии в местной поликлинике. Решение принимается в течение трех дней.
- Направление документов в департамент здравоохранения субъекта РФ.
- Ожидание принятия решения комиссией департамента. Срок для рассмотрения и принятия решения – 10 дней.
- Направление документов в медицинское учреждение, где будет проводиться лечение.
- Рассмотрение документов комиссией клиники и определение даты проведения операции. Срок рассмотрения – 10 дней.
Прежде чем привлекать комиссию, лечащий врач вероятней всего захочет подтвердить диагноз. Он несет ответственность за факт созыва комиссии и выдвижение кандидатуры на получение квоты, поэтому такая инициатива должна быть обоснована.
Дополнительная диагностика проводится за счет пациента. Отказаться нельзя. Это повлечет за собой отказ от предоставления квоты на оказание медпомощи.
В квоту дополнительное обследование не входит
Основанием для рассмотрения вопроса о предоставлении квоты является заключение лечащего врача, в котором он прописывает установленный диагноз, меры диагностики, назначенное лечение и данные об общем состоянии пациента. Заключение должно быть заверено печатью врача и штампом медицинского учреждения.
Как правило, пациент направляется в клинику, которая находится ближе всех к месту его проживания, имеет нужное оборудование, специалистов и квоты от государства. Если в регионе проживания такой не оказалось, направление выдается в учреждения других субъектов РФ или в одну из клиник Москвы. В этом случае некоторые категории граждан вправе получить компенсацию денежных средств, потраченных на проезд.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Грыжа Шморля ввиду своего грозного названия подсознательно вызывает у человека ассоциацию с чем-то очень серьезным и неизлечимым. В действительности же узел Шморля является патологическим изменением, происходящим в межпозвоночных дисках, который носит название «узуративный дефект».
Это состояние характеризуется тем, что хрящ одного позвонка продавливает соседний, находящийся ниже или выше (смотрите фото). Грыжа Шморля от обычной грыжи позвоночного столба отличается именно этим фактором. Для обыкновенной грыжи типично выпячивание в сторону от позвоночного канала, и сопровождается такое состояние выраженным болевым синдромом.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Грыжа Шморля же не имеет яркой симптоматики, поскольку для нее не характерно сдавливание нервных корешков, которое наблюдается при межпозвоночной грыже. Однако интракорпоральные грыжи все же являются заболеваниями, которые не менее опасны, чем обычные грыжи и их нужно лечить.

Причинами компрессионного перелома могут являться повышенные нагрузки или обычные травмы. В здоровом позвоночнике такие последствия возникают очень редко. Грыжа Шморля межпозвоночных дисков чаще всего возникает у людей, имеющих слабые и ломкие позвонки. Поэтому такое состояние типично для подросткового возраста.
Узел возникает преимущественно в нижней части грудного отдела и в поясничном отделе позвоночного столба. В шейном отделе грыжа Шморля практически не встречается.
Если на позвоночнике диагностирован узелок Шморля – это является свидетельством того, что позвонки определенного сегмента требуют к себе повышенного внимания.
Узуративные дефекты могут иметь врожденный или приобретенный характер. Ярким примером служат мелкие грыжи Шморля, появление которых обусловлено врожденными конструктивными особенностями позвонковых сочленений.
Причины же, спровоцировавшие заболевание в процессе жизни, могут быть следующими:
- нарушения обмена веществ в межпозвоночном диске, например, остеопороз;
- различные искривления позвоночника (сутулость, кифоз);
- непомерные нагрузки на позвоночный столб;
- вертикальное падение с приземлением на ноги или удар, что преимущественно наблюдается у молодых людей;
- редкие патологии (болезнь Шейермана-Мау).
Узел Шморля у ребенка может образоваться по причине того, что костная ткань не успевает за ростом мышечной. Из-за этого в позвоночных сочленениях возникают дефекты в виде пустого пространства.

Нервные корешки и спинной мозг патология не затрагивает, поэтому для этой болезни не типичны интенсивные болевые ощущения, которые отмечаются при обыкновенной межпозвоночной грыже.
Если боль и появилась, она носит ноющий, слабовыраженный характер и свидетельствует о том, что грыжа обрела уже значительные объемы. Болевые ощущения возникают при длительном стоянии, после долгих пеших прогулок, при переутомлении. Боль нередко сопровождает чувство усталости и проходит в лежачем положении.
Однако причинами болевого синдрома в области грудного или поясничного отдела при болезни Шморля не являются узуративные дефекты в позвоночнике. Это своего рода реакция утомленных мышц и окружающих их тканей.
Интракорпоральная грыжа может сопровождаться:
- нарушением осанки (сутулость);
- локальной отечностью мягких тканей;
- чувством дискомфорта;
- частичным ограничением подвижности позвоночника.
Если болезнь не лечить, она будет прогрессировать, что в дальнейшем приведет к кифозу (искривление позвоночника при поражении грудного диска) или лордозу (искривление поясничного отдела позвоночного столба).
Интракорпоральные грыжи классифицируются в соответствии с их расположением (передние, задние, боковые и центральные).
- Центральные и боковые узлы Шморля не приводят к деформации позвоночника, поэтому клинически они зачастую не проявляются. Диагностировать такую патологию можно только при рентгенологическом исследовании.
- Передние грыжи локализуются преимущественно в области трех первых позвонков поясничного отдела и дают интенсивные болевые симптомы.
Если выраженный болевой синдром появился в шейном отделе позвоночного столба, это, скорее всего, является свидетельством того, что причиной патологии является не узуративный дефект Шморля, поскольку для него не характерно расположение в шейном сегменте.
Узлы Шморля иногда возникают как симптомы болезни Шейермана-Мау. Это нередко многочисленные грыжи, которые сопровождаются патологическими искривлениями позвоночника:
- сглаживания изгиба поясничного отдела;
- кифоз грудного отдела.
Чтобы лечение больного было максимально эффективным и адекватным врач назначает консилиум, в котором принимают участие ортопед, невропатолог, вертебролог.

Даже если клинические симптомы заболевания отсутствуют, терапевтические мероприятия обеспечат предотвращение дальнейшего развития болезни.
Лечение должно преследовать следующие цели:
- обезболивание;
- нормализация в костной ткани обменных процессов;
- миорелаксация;
- восстановление гибкости позвоночника;
- стабилизация иннервации мышц спины;
- стимуляция кровообращения;
- профилактика осложнений.
Лечение грыжи Шморля осуществляется следующими мероприятиями:
- Ежедневная лечебная гимнастика – этот метод считается наиболее эффективным. Комплекс ЛФК включает в себя упражнения для укрепления спинных мышц и улучшающие гибкость позвоночного столба.
- Упражнения в воде и аквааэробика тоже обеспечивают хороший результат в борьбе с патологией позвоночных сочленений.
- Лечение грыжи Шморля требует приема анальгетиков и препаратов для нормализации обмена веществ.
- Грыжа Шморля лечится иглоукалыванием, которое должно проходить в комплексе с другими терапевтическими процедурами.
- Лечебный массаж назначается для снятия усталости и боли в спине, стимуляции кровообращения в позвоночном отделе. Массаж, выполненный на профессиональном уровне, гарантирует укрепление спинных мышц и корректировку осанки.
- Лечение мануальными методами не менее эффективно массажа и направлено на расширение межпозвоночного пространства и улучшение кровоснабжения позвоночника.
- Тракция (вытяжение позвоночника) – аппаратная терапия, которая наряду с мануальной и массажем способствует улучшению трофики тканей и увеличению межпозвоночного просвета.
- Лечение медицинскими пиявками и ядами тоже дает неплохие результаты.
Лечение грыж позвоночника не всегда возможно консервативным способом. При неэффективности традиционного лечения применяется удаление грыжи позвоночника оперативным путем. Благодаря проведению операции по удалению грыжи позвоночника удается остановить прогрессирование заболевания, избежать тяжелых последний, устранить боль из-за сдавления спинного мозга и его корешков.
Содержание статьи:
Симптомы грыж
Показания
Виды
Отзывы
Грыжи позвоночника наиболее часто развиваются после чрезмерных физических нагрузок на позвонки и различных дегенеративно-дистрофических болезнях:
- излишние физические нагрузки;
- травмы позвоночника;
- дисплазия тазобедренных суставов;
- регулярная вынужденная однообразная поза;
- патология осанки;
- вредные привычки;
- остеохондроз позвоночника.

Остеохондроз проявляется дегенерацией хрящевой ткани диска, что приводит к потере их упругости, сужению межпозвонковой щели. В результате это становится местом повышенного давления, что провоцирует развитие грыжи диска.
При врожденной дисплазии тазобедренных суставов происходит хроническое перекашивание тазобедренных костей. Это в свою очередь вызывает неравномерную нагрузку на позвоночник и ставится причиной спинномозговых грыж.
Грыжами страдают люди с малоподвижным образом жизни, с каждодневной сидячей работой. Регулярная умеренная нагрузка на спину важна для профилактики болезней позвоночника. Провоцирующим фактором является длительная неудобная поза у людей с некоторыми видами профессий.
Курение, злоупотребление алкоголем и другие пагубные пристрастия не являются непосредственной причиной развития грыж. Они нарушают процесс обмена веществ, кровообращение, питание тканей кислородом, чем также способствуют образованию грыж.
В большей степени нагрузку на себя принимает поясничный отдел позвоночника, поэтому чаще поражается грыжами. Наибольшее давление обычно происходит на участке между 4-5 поясничным позвонком или между первым крестцовым и крайним поясничным.
Однако данная патология может развиваться на всем протяжении позвоночного столба.
Типичными симптомами являются:
Грыжа давит на позвоночный канал, повреждая спинной мозг и его корешки. Это вызывает боль от умеренной в начале болезни до невыносимой, обездвиживающей больного.

В конечностях появляется неприятное ощущение «ползания мурашек». Больного беспокоит ощущение холода и онемение пальцев рук или ног. Эти жалобы усиливаются после длительного сидячего или стоячего положения.
Грыжи шейного отдела позвоночника вызывают нарушения в работе внутренних органов. Это может проявляться в сбоях сердечной деятельности, патологии ЖКТ, легких.
Образование грыжи в пояснично-крестцовой области проявляется болью в области колена с иррадиацией внутрь бедра и лодыжку. Из-за нарушенной иннервации мышц, они ослабевают.
Операция назначается после курса консервативной терапии в случае ее неэффективности и считается относительным показанием.
Также существуют прямые показания:
- образование секвестра грыжи;
- сдавление грыжей спинного мозга.
Выпавшее пульпозное ядро межпозвонкового диска называют секвестром. Оно давит на спинной мозг и его корешки, вызывая сильную боль и неврологические симптомы вплоть до паралича.
В случае сдавления грыжей спинного мозга необходимо безотлагательное проведение операции, так как выжидание чревато серьезными осложнениями, а консервативное лечение неэффективно. У больного нарастает потеря чувствительности конечностей и двигательные нарушения.
Операцию по удалению позвоночных грыж проводят малоинвазивным методом и при помощи классической операции.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Малоинвазивный способ называется лазерной вапоризацией. Через небольшой разрез вводят светодиод, и ткань хряща нагревается до высокой температуры лазером. Нагревание диска испаряет в нем воду, он уменьшается в объеме вместе с самой грыжей.

Противопоказанием к лазерной вапоризации является секвестрация грыжи. При этом применяется только радикальная операция — дискэктомия.
При старой методике ламиэктомии для доступа к грыже приходилось удалять часть костной ткани позвонка. Удалялась грыжа или весь диск целиком с заменой его металлическим протезом.
В целом, такие операции довольно травматичны, с длительным реабилитационным периодом. В оперированном суставе существенно страдает подвижность, из-за чего атрофируются мышцы и связки, могут возникать рецидивы.
Современным методом оперативного лечения грыжи позвоночника является микродискэтомия. Она проводится открытым способом с применением специального хирургического микроскопа или закрытым при помощи эндоскопа.
Микродискэктомия имеет массу преимуществ перед традиционной операцией:
- минимальный разрез;
- быстрая редукция болевого синдрома;
- малая степень травматизации;
- кратчайшие сроки стационарного лечения;
- быстрое восстановление;
- благоприятный послеоперационный период;
- сохранность функции позвонковых суставов;
- доказанная эффективность.

Перед проведением оперативного лечения проводится стандартное обследование. Измеряется артериальное давление, врач уточняет наличие болезней сердца и сосудов. Пациент сдает кровь для общего анализа и определения ее свертываемости. Необходимо обязательно уведомить врача про аллергические реакции прошлом.
Для оценки степени повреждений, точного места образования грыжи и определения оперативного доступа обязательно проводится магнитно-резонансная томография позвоночника.
С учетом аллергических реакций, состояния больного, наличия сопутствующих общих хронических заболеваний, врач выбирает метод обезболивания.
Существуют варианты хирургического удаления грыжи позвоночника под наркозом (общим обезболиванием) и местной анестезией. В последнем случае применяют перидуральную анестезию.
Для проведения операции достаточно маленького разреза размером от 1,5 до 3 сантиметров. Чтобы добраться до ущемленного корешка спинного мозга частично удаляют желтую связку, а иногда и отчасти дужку позвонка.
Мышцы не повреждаются, а разводятся по сторонам. При доступе к корешку его также отодвигают, иссекают грыжу межпозвонкового диска или удаляют секвестр.
Благодаря малой травматизации максимально сохраняются здоровые ткани и функция межпозвонковых суставов, а вживления искусственных материалов не требуется. Частота рецидивов не превышает 10%.
После операции сохраняется определенный риск повторных образований грыж. Возможно формирование спаек и рубцов, воспаление оболочек спинного мозга.
Длительность операции обычно занимает около 15 минут. Пациент пребывает в стационаре от одного до нескольких дней.
После операции больной сразу чувствует явное облегчение, но болезненность в месте защемления нервного корешка не проходит тот час же. Это зависит от степени повреждения нерва и длительности его сдавления.

Активность пациента восстанавливается весьма быстро. Ему разрешают вставать уже на следующий день после операции, а в некоторых случаях непосредственно после процедуры.
В послеоперационном периоде следует временно ограничить физические нагрузки. Пациенту противопоказано делать резкие наклоны, потягивания, поднимать тяжести. Стоит повременить с вождением автомобиля.
Не менее месяца прооперированному важно воздерживаться от длительного стояния и сидения, а также несколько недель носить специальный корсет.
Пациентам с небольшой физической нагрузкой разрешают приступать к работе через 2-4 недели. Для работников физического труда, связанной с вибрацией, поднятием тяжестей выжидают не менее 6-8 недель.
В восстановительном периоде назначаются курсы массажа, ЛФК, физиотерапии.
«Проблемы со спиной были с 16 лет, а сейчас мне 40. Несколько лет назад сильно прихватило спину после игры в хоккей и с каждым годом становилось все хуже. Препараты и массаж уже не помогали, мучили сильные боли, не мог ходить из-за чего согласился на операцию. После операции на ноги встал на следующий день, выписали через 6 суток, а на работу вышел уже через месяц. По прошествии года чувствую себя хорошо.»
«Проблема с позвоночником обострилась после беременности. Началась с боли в пояснице, а в итоге от боли уже не могла встать. Уколы и таблетки почти не помогали. Новокаиновые блокады приносили лишь временное улучшение. Ноги онемели, а спина болела невыносимо. Оперировалась у Бакланова. После операции сразу стало легче. Боли еще некоторое время беспокоили, но я смогла ходить. Прошло 3 месяца, боль прошла, гуляю с детьми, хожу в бассейн»
Операцию микродискэктомии в Москве проводят:
- Центр болезней позвоночника Бакланова имеет современную аппаратуру. Сотрудники наработали обширный опыт удаления межпозвонковых грыж. Лечение проводится под перидуральной анестезией. В стоимость от 86000 руб. включена МРт и расходные материалы.
- Медицинские центры «Открытая клиника». Имеет большой опыт работы лечения опорно-двигательного аппарата и современную аппаратуру. Стоимость лечения 70000 руб
- «Клиника семейная» – это сеть центров с собственной лабораторией и диагностическим оборудованием. Большинство врачей с высшей категорией и учеными степенями. Стоимость операции 65000 руб.
Современные операции удаления грыж позвоночника являются малотравматичными и эффективными. Пациент сразу чувствует улучшение и достаточно быстро возвращается к привычному образу жизни.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Про остеохондроз позвоночника сказано уже довольно много. Немало говорилось и об одной из проблем, которые возникают при этом заболевании – грыже межпозвоночного диска. Операция по удалению межпозвоночной грыжи – тема достаточно обсуждаемая, при этом противоположных мнений по этому вопросу масса. Хирурги говорят, что это единственный действенный способ действительно избавиться от такой грыжи, а другие специалисты, в противовес им, говорят о потенциальной опасности подобной операции. Правда, забывают сказать, что консервативные методы лечения не всегда оказываются эффективными, и в итоге все приходит все к той же операции.
Но в этой ситуации уже хирурги начинают говорить, что оперировать запущенный вариант грыжи сложнее и опаснее, а вероятность положительного результат – ниже. При этом опять же говорят о том, что на операцию лучше отправляться сразу же, как только выявляется грыжа. На что терапевты приводят свои доводы, и некий «магический круг» спорна замыкается, по нему можно ходить бесконечно. Но на самом деле – можно ли избежать операции по удалению межпозвоночной грыжи?
Вообще это заболевание приводит не только к появлению межпозвоночных грыж. У него есть масса других крайне неприятных проявлений. Но вообще это заболевание всегда считалось «возрастным», носит оно дегенеративно-дистрофический характер и появляется у многих людей. Правда, в последнее время эта проблема серьезно «помолодела». Что же происходит при остеохондрозе?
Вообще при данном заболевании больше всего «достается» межпозвонковым дискам. Эти хрящевые пластины обладают прекрасными амортизирующими свойствами, при этом они достаточно неприхотливы и весьма «терпеливы». Но при развитии остеохондроза диски начинают терять свои свойства, в частности – способность амортизировать нагрузку. Кроме того, недостаток «питания», который характерен при остеохондрозе, приводит к появлению изъянов в самом диске, что, в конечном итоге, и приводит к появлению грыжи диска.
Особенное внимание следует обратить именно на проблему «питания» межпозвонкового диска. Ни для кого не секрет, что в этой хрящевой структуре нет кровеносных сосудов, поэтому питание она получает достаточно своеобразным образом – с помощью диффузии из окружающих тканей. Именно в этом и кроется проблема.
Во-первых, чтобы диск получил необходимые вещества, они должны в достатке иметься в окружающих тканях. А учитывая современные реалии, когда многие питаются «фастфудом», категорически не содержащим ничего полезного, это действительно проблема, поскольку «доставлять» к диску просто нечего.
Во-вторых, чтобы нормально происходил процесс диффузии, человек должен двигаться, говоря иначе – должны присутствовать необходимые нагрузки на мышцы и связки спины. И для многих людей это проблема, поскольку в наше время очень распространен сидячий и малоподвижный образ жизни. Причем такой образ жизни часто диктуется необходимостью, спецификой рабочего процесса, например.
Что собой представляет межпозвоночный диск? Внутри него находится пульпозное ядро, которое и придает диску амортизирующие свойства. Ядро окружено фиброзным кольцом, задача которого – удерживать ядро на месте. Как мы уже поняли, в результате влияния остеохондроза пульпозное ядро начинает терять свои свойства. Что происходит дальше?
Недостаток питания не лучшим образом сказывается и на фиброзном кольце. Оно начинает слабеть, на нем появляются трещины. В то же время ядро, потерявшее свои свойства, не освободилось от нагрузки. В результате оно начинает усиленно давить на фиброзное кольцо в режиме «отбойного молотка», все нагрузки, которые получает позвоночник, перенаправляются на фиброзное кольцо.
Поскольку кольцо и само пострадало от недостатка веществ, оно не может сопротивляться «ненормальному» давлению бесконечно, в определенный момент ядро находит слабое место, на которое и приходится основное давление. В результате? участок стенки кольца под давлением начинает выступать, появляется протрузия.
Появление протрузии практически всегда проходит бессимптомно, поэтому этот этап развития болезни успешно пропускается человеком. Что особенно обидно – именно на этом этапе образование грыжи еще можно остановить. Но в итоге, оставшаяся незамеченной протрузия продолжает расти, в определенный момент фиброзное кольцо не выдерживает, и в нем появляется разрыв, через который пульпозное ядро выплескивается из межпозвоночного диска. Это и есть грыжа межпозвоночного диска.
Выплеснувшееся ядро достаточно плотное, чтобы оказать серьезное давление на окружающие межпозвоночный диск нервные окончания и нервные корешки спинного мозга, отсюда – болевые синдромы и неврологические симптомы. При этом организм сам на рефлекторном уровне пытается обездвижить пораженный участок с помощью напряжения мышц, которые со временем «устают», в результате чего в них появляются спазмы, которые только добавляют болевых ощущений.
Не стоит думать, что появление грыжи автоматически приводит к операции. На самом деле операция практически всегда считается крайней мерой, которую применяют только в крайних случаях. А конкретно – когда долгое время не удается справиться с болевым синдромом, и когда грыжа начинает сказываться на работе внутренних органов. Последний вариант – это прямое показание к операции, поскольку, например, межпозвонковая грыжа в поясничном отделе может привести к нарушению работы органов таза, могут появиться некоторые сложные расстройства в работе мочевого пузыря и кишечника, также возможен при некоторых сложных вариантах грыжи даже паралич нижних конечностей. В этом случае даже операция не всегда возвращает подвижность парализованным ногам.
В остальных же случаях достаточно успешно врачи обходятся консервативными методами лечения.
В принципе, ни один врач не отправит вас прямиком на стол к хирургу. Практически всегда вас попытаются сначала вылечить консервативными методами. Благо, в подавляющем большинстве случаев такое лечение оказывается достаточно успешным и дает необходимый результат. Что же представляет собой консервативное лечение.
В первую очередь больному назначается постельный режим на несколько дней, который потом сменяется на ограниченно-постельный и т.д., пока человек не сможет вернуться к нормальной активной жизни.
Основным же медикаментом при лечении грыжи межпозвоночного диска являются нестероидные противовоспалительные препараты. Они позволяют снять воспаление в пораженной области, благодаря чему уменьшается компрессия нервных окончаний, а значит – отступает болевой синдром. Но есть проблема – эти препараты нельзя применять слишком долго, поскольку могут появиться негативные побочные явления. Именно поэтому такие препараты должны применяться только по назначению врача и только под его наблюдением.
Во время острого периода заболевания, когда боли наиболее сильны, наравне с противовоспалительными применяются обезболивающие средства. При этом пациент должен понимать, что исчезновение боли в этом случае не является полноценным выздоровлением, это просто временный эффект препарата. Врач их назначает только для того, чтобы уменьшить страдания больного.
Ошибочное мнение «если не болит – значит все прошло» способно привести к ухудшению ситуации, поскольку сама проблема никуда не исчезла, а дополнительная нагрузка принесет только вред.
На этом этапе лечение этим и ограничивается. В некоторых случаях могут применяться и сильнодействующие препараты, снимающие воспаление гораздо эффективнее (но и вред наносящие организму больший), и миорелаксанты, которые дают возможность снять мышечный спазм, и прочие препараты. Достаточно распространенным является также применения обезболивающих блокад, при которых пораженный участок обкалывается вокруг обезболивающим препаратом, чаще всего – новокаином. Такая блокада действует достаточно долго и очень эффективно снимает болевой синдром.
Когда болевой синдром удается преодолеть, начинается настоящее лечение. Препараты в этом случае уже не нужны, упор делается на лечебную гимнастику и массажи. Задача проста – нужно привести мышцы и связки спины в нормальное «рабочее» состояние, улучшить обмен веществ в области позвоночника. В некоторых случаях может быть назначена даже специальная диета. Правда, основная ее задача не столько сброс лишнего веса (хотя это также немаловажный фактор), сколько обеспечения организма всеми необходимыми микроэлементами.
В случае с проблемами спины именно двигательная активность (без избыточных нагрузок на позвоночник) является достаточной профилактикой развития остеохондроза и появления грыжи диска.
- Как вылечить сколиоз?
- Чем может быть вызвана боль в спине выше поясницы?
- Головные боли тензионного типа — что это?
- Симптомы и лечение радикулопатии
- Медицинский Центр доктора Бубновского — лечение грыжи позвоночника
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
04 октября 2018
- Боли у стопы, отекает нога — с чем это связано?
Очень сильные боли в пояснице и ногах из-за остеохондроза
Ушиб спинного мозга шейного отдела С-6 — С-7
Боли в пояснице после мочекаменной болезни
Перелом позвонка со смещением отростков — как правильно лежать и можно ли сидеть?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
© 2013 — 2018 Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение | Политика конфиденциальности
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
источник







 Опасна ли грыжа шморля? Особенности лечения и симптомы.
Опасна ли грыжа шморля? Особенности лечения и симптомы.