Ущемление грыжи – сдавление грыжевого мешка в грыжевых воротах, вызывающее нарушение кровоснабжения и некроз образующих грыжевое содержимое органов. Ущемление грыжи характеризуется резкой болью, напряжением и болезненностью грыжевого выпячивания, невправимостью дефекта. Диагностика ущемления грыжи основывается на данных анамнеза и физикального обследования, обзорной рентгенографии брюшной полости. Во время грыжесечения по поводу ущемленной грыжи нередко требуется проведение резекции некротизированной кишки.
Ущемление грыжи – наиболее частое и грозное осложнение абдоминальных грыж. Ущемленные грыжи являются острым хирургическим состоянием, требующим неотложного вмешательства, и уступают по частоте возникновения только острому аппендициту, острому холециститу и острому панкреатиту. В оперативной гастроэнтерологии ущемление грыжи диагностируется в 3-15% случаев.
Ущемление грыжи связано с внезапным сдавлением содержимого грыжевого мешка (сальника, тонкой кишки и др. органов) в грыжевых воротах (дефектах передней брюшной стенки, отверстиях диафрагмы, карманах брюшной полости и т. д.). Ущемлению могут подвергаться любые абдоминальные грыжи: паховые (60%), бедренные (25%), пупочные (10%), реже — грыжи белой линии живота, пищеводного отверстия диафрагмы, послеоперационные грыжи. Ущемление грыжи связано с опасностью развития некроза сдавленных органов, кишечной непроходимости, перитонита.
В зависимости от сдавленного в грыжевых воротах органа различают грыжи с ущемлением кишечника, сальника, желудка, мочевого пузыря, матки и ее придатков. Степень перекрытия просвета полого органа при ущемлении грыжи может быть неполной (пристеночной) и полной. В ряде случаев, например, при ущемлении дивертикула Меккеля или червеобразного отростка, перекрытия просвета органа не наблюдается совсем. По особенностям развития выделяют антеградное, ретроградное, ложное (мнимое), внезапное (в случае отсутствия грыжевого анамнеза) ущемление грыжи.
Существует два механизма ущемления грыжи: эластический и каловый. Эластическое ущемление развивается в случае одномоментного выхождения через узкие грыжевые ворота большого объема грыжевого содержимого. Внутренние органы, заключенные в грыжевой мешок, не могут вправиться в брюшную полость самостоятельно. Их ущемление узким кольцом грыжевых ворот приводит к развитию ишемии, выраженного болевого синдрома, стойкого мышечного спазма грыжевых ворот, еще более утяжеляющего ущемление грыжи.
Каловое ущемление развивается при резком переполнении приводящей петли кишечника, попавшей в грыжевой мешок, кишечным содержимым. При этом отводящий отдел кишки уплощается и ущемляется в грыжевых воротах вместе с брыжейкой. Каловое ущемление часто развивается при длительно существующих невправимых грыжах.
Ущемление грыжи может быть первичным и вторичным. Первичное ущемление встречается реже и возникает на фоне одномоментного чрезвычайного усилия, в результате которого происходит одновременное образование ранее не существовавшей грыжи и ее сдавление. Вторичное ущемление происходит на фоне имевшейся ранее грыжи брюшной стенки.
Основным механизмом ущемления грыжи служит резкое одномоментное или периодически повторяющееся повышение внутрибрюшного давления, которое может быть связано с чрезмерным физическим усилием, запорами, кашлем (при бронхите, пневмонии), затрудненным мочеиспусканием (при аденоме простаты), тяжелыми родами, плачем и пр. Развитию и ущемлению грыжи способствует слабость мускулатуры брюшной стенки, атония кишечника у пожилых людей, травматические повреждения живота, оперативные вмешательства, похудание.
После нормализации внутрибрюшного давления грыжевые ворота уменьшаются в размерах и ущемляют вышедший за их пределы грыжевой мешок. При этом вероятность развития ущемления не зависит от диаметра грыжевых ворот и величины грыжи.
Ущемление грыжи характеризуется следующими признаками: резкой локальной или разлитой болью в животе, невозможностью вправить грыжу, напряженностью и болезненностью грыжевого выпячивания, отсутствием симптома «кашлевого толчка».
Главным сигналом ущемления грыжи служит боль, развивающаяся на высоте физического усилия или напряжения и не стихающая в покое. Боль настолько интенсивная, что пациент зачастую не может удержаться от стонов; его поведение становится беспокойным. В объективном статусе отмечается бледность кожных покровов, явления болевого шока — тахикардия и гипотония.
В зависимости от вида ущемленной грыжи боль может иррадиировать в эпигастральную область, центр живота, пах, бедро. При возникновении кишечной непроходимости боль принимает спастический характер. Болевой синдром, как правило, выражен в течение нескольких часов, до тех пор, пока не разовьется некроз ущемленного органа и не произойдет гибель нервных элементов. При каловом ущемлении болевой синдром и интоксикация выражены слабее, медленнее развивается некроз кишки.
При ущемлении грыжи может возникать однократная рвота, которая вначале имеет рефлекторный механизм. С развитием кишечной непроходимости рвота становится постоянной и приобретает каловый характер. В ситуациях частичного ущемления грыжи явления непроходимости, как правило, не возникают. В этом случае, кроме боли, могут беспокоить тенезмы, задержка газов, дизурические расстройства (учащенные болезненные мочеиспускания, гематурия).
Длительно существующее ущемление грыжи может приводить к образованию флегмоны грыжевого мешка, которая распознается по характерным местным симптомам: отеку и гиперемии кожных покровов, болезненности грыжевого выпячивания и флюктуации над ним. Это состояние сопровождается общей симптоматикой — высокой лихорадкой, усилением интоксикации. Исходом вовремя не устраненного ущемления грыжи служит разлитой перитонит, вызванный переходом воспаления на брюшину или перфорацией растянутого отдела ущемленной кишки.
При наличии грыжевого анамнеза и типичной клиники диагностика ущемления грыжи не представляет сложности. При физикальном обследовании пациента обращают внимание на наличии напряженного болезненного грыжевого выпячивания, которое не исчезает при смене положения тела. Патогномоничным признаком ущемления грыжи служит отсутствие передаточного кашлевого толчка, что связано с полным отграничением грыжевого мешка от брюшной полости ущемляющим кольцом. Перистальтика над ущемленной грыжей не выслушивается; иногда отмечаются симптомы непроходимости кишечника (симптом Валя, шум плеска и др.). Нередко наблюдается асимметрия живота, положительные перитонеальные симптомы.
При наличии кишечной непроходимости обзорная рентгенография брюшной полости выявляет чаши Клойбера. С целью дифференциальной диагностики проводится УЗИ органов брюшной полости. Ущемление бедренной и паховой грыжи следует отличать от гидроцеле, сперматоцеле, орхиэпидидимита, пахового лимфаденита.
Независимо от разновидности, локализации и сроков ущемления, осложненные грыжи подлежат немедленному хирургическому лечению. На догоспитальном этапе категорически недопустимы попытки вправления ущемленной грыжи, самостоятельное введение спазмолитиков и анальгетиков, прием слабительных. Операция при ущемлении грыжи проводится по жизненным показаниям.
Хирургическое вмешательство при ущемлении грыжи преследует цели освобождения сдавленных органов, обследования ущемленного органа на предмет его жизнеспособности, резекции некротизированного участка, проведения пластики грыжевых ворот (герниопластики местными тканями или с помощью синтетических протезов).
Наиболее ответственным моментом операции является оценка жизнеспособности ущемленной петли кишечника. Критериями жизнеспособности кишки служат восстановление ее тонуса и физиологической окраски после освобождения из ущемляющего кольца, гладкость и блеск серозной оболочки, отсутствие странгуляционной борозды, наличие пульсации брыжеечных сосудов, сохранность перистальтики. При наличии всех указанных признаков, кишка признается жизнеспособной и погружается в брюшную полость.
В противном случае при ущемлении грыжи требуется проведение резекции участка кишки с наложением анастомоза «конец в конец». При невозможности выполнения резекции некротизированной кишки накладывается кишечный свищ (энтеростома, колостома). Проведение первичной пластики брюшной стенки противопоказано при перитоните и флегмоне грыжевого мешка.
Летальность при ущемлении грыжи среди пациентов пожилого возраста достигает 10%. Позднее обращение за медицинской помощью и попытки самолечения ущемления грыжи приводят к диагностическим и тактическим ошибкам, значительно ухудшают результаты лечения. Осложнениями операций по поводу ущемления грыжи могут являться некроз измененной кишечной петли при неверной оценке ее жизнеспособности, несостоятельность кишечного анастомоза, перитонит.
Профилактика ущемления заключается в плановом лечении любых выявленных абдоминальных грыж, а также исключении обстоятельств, способствующих развитию грыжи.
источник
При повреждении позвоночника могут произойти задние грыжевые выпадения межпозвоночных дисков, приводящие к сдавлению спинного мозга и его корешков. Наблюдения показали, что причиной корешковых болей у большинства больных с так называемым пояснично-крестцовым радикулитом было заднее грыжевое выпячивание межпозвоночных дисков. По данным З. Л . Лурье, у большинства этих больных (наблюдения над 298 больными) в анамнезе отмечена травма позвоночника. Лишь у 4,4% больных можно было заподозрить инфекционное начало.
Грыжами межпозвоночных дисков чаще страдают люди пожилого и среднего возраста, начиная с 30—35 лет, главным образом мужчины. К травматизации дисков могут приводить физическая нагрузка, внезапные мышечные напряжения и пр. По клиническим наблюдениям и секционным данным, грыжевые выпячивания наиболее часто происходят на уровне поясничного и шейного отделов позвоночника, испытывающих наибольшую нагрузку. Очень редко встречаются грыжи межпозвоночных дисков в грудном отделе позвоночника. У ряда больных сдавление спинного мозга и его корешков может быть обусловлено внедрившейся желтой связкой или же корешковый болевой синдром вызывается костным ущемлением спинномозговых корешков в деформированных межпозвоночных отверстиях .
Грыжевые выпячивания межпозвоночных дисков распределяются следующим образом:
а) соответственно динамике выпадения: острые и хронические;
б) соответственно направлению грыжевого выпячивания межпозвоночного диска: с центральным смещением, с латеральным смещением;
в) соответственно уровню грыжевого выпадения межпозвоночных дисков: в шейном, грудном и поясничном отделе позвоночника.
Наиболее часто происходит сдавление четвертого и пятою поясничных корешков, что зависит от значительного их диаметра.
Длительность заболевания при грыжах межпозвоночного диска колеблется от 1 года до 12 лет; большинство больных было оперировано в сроки от 2 до 5 лет с начала заболевания. Наибольшее количество больных, по данным этого автора, имело грыжевое выпячивание в поясничном отделе позвоночника; в половине случаев грыжа располагалась между IV и V поясничными позвонками. Лишь в единичных случаях грыжевое выпячивание располагалось в нижнешейном и грудном отделах позвоночника. У большинства больных имело место парамедианное расположение грыжи (вследствие препятствия, которое представляет собой задняя продольная связка).
Клиническое течение заболевания в значительной степени зависело от локализации и направления грыжевого выпячивания. Его срединное расположение приводит к возникновению двусторонних симметрично выраженных симптомов; при парамедианной и боковой локализации симптомы развиваются сначала на стороне поражения и лишь затем на противоположной стороне.
При хронически протекающих грыжах межпозвоночных дисков травма позвоночника провоцирует нарастание патологических явлений.
При грыже в шейном отделе больные жалуются на перемежающиеся парестезии и корешковые боли в области шеи, лопатки и верхних конечностей, невозможность повернуть или нагнуть голову (в сторону грыжи) вследствие болезненности и мышечного напряжения. Больной старается держать голову в фиксированном положении. Боли усиливаются при кашле, чихании. Вначале боли имеют перемежающийся характер, уменьшаются при постельном режиме или вытяжении, но со временем становятся постоянными. При объективном исследовании поколачивание позвоночника на уровне грыжевого выпячивания, а иногда и несколько выше его дает усиление корешковых болей. Нагрузка по вертикальной оси позвоночника вызывает усиление болей. Могут наблюдаться атрофии, парезы и параличи мускулатуры кисти, предплечья и плеча. Сухожильные рефлексы с двуглавой, трехглавой мышц, периостальные рефлексы могут быть снижены или отсутствовать. Соответственно вовлеченным в патологический процесс корешкам обнаруживается гипестезия или анестезия. Далее возникают симптомы поражения шейного отдела спинного мозга. Нарастают спастические парезы верхних конечностей, появляются боли, иррадиирующие в верхние конечности. Могут наступить расстройства функции тазовых органов. Впоследствии могут присоединиться парезы ног пирамидного типа с повышением коленных и ахилловых рефлексов, с клонусом стоп, появлением патологических рефлексов сгибательного и разгибательного характера.
Сдавление спинного мозга, обусловленное задним смещением межпозвоночного диска, усугубляется натяжением зубовидной связки. В то же время зубовидная связка предохраняет задние столбы, вследствие чего сохраняется глубокая чувствительность.
Острые повреждения шейных межпозвоночных дисков с их грыжевым выпадением встречаются чаще, чем распознаются, так как распознавание их представляет значительные трудности. Разрыв и грыжевое выпадение шейных межпозвоночных дисков могут произойти без перелома позвоночника. Острое латеральное смещение шейных дисков может быть причиной возникновения тотчас после травмы позвоночника корешковых болей. Симптоматика их та же, что и при хронических грыжевых выпадениях.
Острое грыжевое выпадение межпозвоночного диска влечет за собой появление синдрома переднего сдавления шейного отдела спинного мозга, характеризующегося парезами или параличами, гипестезией на уровне пораженния при сохранности глубокой и вибрационной чувствительности. Если при этом на рентгенограммах шейного отдела позвоночника не обнаруживают костных повреждений, то должно быть заподозрено грыжевое выпадение межпозвоночного диска.
Синдром переднего сдавления спинного мозга может быть обусловлен как переломом шейных позвонков со смещением, так и острым грыжевым выпячиванием межпозвоночного диска или же комбинацией этих патологических изменений. Диагноз может быть уточнен посредством рентгенографии позвоночника.
Острое грыжевое выпадение грудных межпозвоночных дисков происходит редко вследствие прочного скрепления грудных позвонков между собой. Повреждение дисков является чаще следствием перелома со смещением, чем следствием разрыва самого диска. Разрывы грудных межпозвоночных дисков происходят редко также в результате стабилизации грудного отдела позвоночника посредством ребер и грудины. Кайт встретился с грыжами грудных межпозвоночных дисков лишь у 10 из 1145 больных, оперированных по поводу грыжи Шморля.
Остро возникающие грыжи поясничных межпозвоночных дисков могут сопровождаться вялой параплегией с наличем блока подпаутинного пространства спинного мозга или без него. У большинства этих больных в отличие от грыж шейного отдела наступает значительное функциональное восстановление подвергшихся контузии элементов конского хвоста, если только не произошло их разрыва.
Хронические грыжевые выпадения поясничных межпозвоночных дисков часто приводят к появлению перемежающихся корешковых болей типа ишиальгий, усиливающихся при кашле, чихании и дефекации. Если грыжа располагается по средней линии, боли бывают в обеих ногах с одновременным расстройством функций тазовых органов. У некоторых больных обнаруживается сколиоз, обращенный в сторону грыжи. Сгибание позвоночника в сторону поражения, а также максимальное разгибание вызывает корешковые боли. При перкуссии на уровне грыжи диска отмечается болезненность остистого отростка и возникновение корешковых болей, иррадиирующих в ногу. Симптом Лассера обычно бывает положительным. Двусторонность болей указывает на массивность грыжевого выпадения диска.
При сдавлении четвертого поясничного корешка, располагающегося между IV и V поясничными позвонками, может быть обнаружена гипестезия или анестезия в области ягодиц, наружной поверхности бедра, внутренней поверхности стопы.
Гипестезия на дорсальной поверхности стопы указывает на вовлечение в. патологический процесс пятого поясничного корешка в щели между V поясничным и I крестцовым позвонками. Гипестезия наружной поверхности голени, наружной поверхности стопы и V и IV пальцев указывает на поражение первого крестцового корешка (на уровне V поясничного диска и пояснично-крестцового- сочленения). При этом ахиллов рефлекс может быть снижен. Объем активных движений нижних конечностей может быть ограничен не столько вследствие парезов, сколько в результате болезненности. При грыжах поясничных дисков нередко обращает на себя внимание атрофия мускулатуры нижних конечностей. Часто обнаруживается снижение силы тыльного сгибания стопы или большого пальца. При сдавлении четвертого поясничного корешка может наступить снижение силы движений в коленном суставе, снижение или исчезновение коленного рефлекса. При нарастании сдавления появляются расстройства, функций тазовых органов.
Как видно из вышеприведенного описания клинической симптоматики грыж межпозвоночных дисков, начальными симптомами нередко являются сначала перемежающиеся, а затем постоянные корешковые боли, которые часто возникают остро после травмы, физической нагрузки или после какого- либо резкого движения. Корешковые боли отражают экстрамедуллярное расположение грыжевого выпячивания диска.
Рано возникающие вследствие сдавления спинного мозга и его корешков боли обязывают к проведению дифференциального диагноза с экстрамедуллярными опухолями спинного мозга (невриномы, арахноидэндотелиомы).
Люмбальная пункция с последующим исследованием ликвора обнаруживает при грыжах межпозвоночных дисков увеличение количества белка в ликворе (белково-клеточная диссоциация). Ликвородинамические пробы при переднем сдавлении спинного мозга в большинстве случаев не обнаруживают нарушений проходимости подпаутинного пространства.
С целью определения частичного нарушения проходимости подпаутинного пространства в Институте нейрохирургии имени акад. Н. Н. Бурденко АМН СССР применяется сканнирование с использованием радиоактивного радона или ксенона и компенсационный метод измерения ликворного давления.
Прямые указания на грыжи межпозвоночного диска в виде уплотненных его участков, вдающихся в позвоночный канал, обнаруживаются на профильных рентгенограммах лишь у V 3—74 больных. Косвенными указаниями на на наличие грыжи диска являются:
а) сужение межпозвоночной щели;
б) изолированные клювовидные разрастания костной ткани лишь двух по соседству расположенных позвонков (в отличие от спондилоза).
Миелографию с применением различных контрастных веществ при подозрении на грыжу шейных межпозвоночных дисков ряд авторов считает непоказанной. Миелография успешно применяется с целью диагностики грыж поясничных межпозвоночных дисков. По данным Шнейдера, лишь у 8% этих больных миелография дает отрицательные результаты. С нашей точки зрения, ввиду возможности неблагоприятных, главным образом отдаленных, последствий (арахноидит с болевым синдромом) миелография должна применяться лишь в редких случаях, когда диагностика грыжевого выпадения не может быть уточнена клиническим наблюдением и другими методами исследования.
При грыжах поясничных дисков положительные диагностические результаты могут быть получены посредством пневмомиелокаудографии (введение в подпаутинное пространство спинного мозга через поясничный прокол до 100 см 3 воздуха).
К сдавлению спинного мозга и его корешков может приводить гипертрофированная и рубцово измененная желтая связка. Сдавление корешков спинного мозга может быть обусловлено деформацией (сужением) межпозвоночного отверстия. Такие сдавления корешков чаще всего диагностируются как грыжа межпозвоночных дисков. Во время оперативного вмешательства хирург, произведя ламинэктомию, не обнаруживает грыжи диска и может просмотреть изолированное сдавление корешков в межпозвоночном отверстии. Важным признаком уровня сдавления корешков являются резкие корешковые боли, возникающие при скусывании остистого отростка и дужки позвонка на уровне сдавления. Тщательный осмотр помогает обнаружить сдавление заднего и переднего корешков в межпозвоночном отверстии.
Динамическое сдавление спинного мозга и его корешков — это сдавление, нарастающее при движениях позвоночника и обычно резче выраженное к концу дня. Нередко в основе динамического сдавления лежит патологическая подвижность травмированного позвоночника, его костной основы, межпозвоночных дисков и связочного аппарата.
источник
Патология не является редкой, однако, она может быть опасной для жизни. Ущемленная грыжа нередко приводит к тому, что функциональность внутренних органов ухудшается. Естественно, могут быть и другие серьезные осложнения.
Патологическое состояние представляет собой сдавливание грыжевого мешка в воротах грыжи. При этом нарушается кровообращение в тканях, а в тех частях органов, которые ее образуют, начинается некроз. То есть, сильное напряжение брюшной стенки расширяет грыжевые ворота и провоцирует выпадение органов. После этого мышцы сжимаются и все содержимое зажимается.
Ущемленная грыжа требует незамедлительного оперативного вмешательства, так как является острым хирургическим состоянием. Оно считается не менее опасным, чем аппендицит. Ущемляться могут совершенно любые абдомиальные грыжи. Главная опасность такой патологии заключается в том, что у больного появляется непроходимость кишечника, а также острый перитонит.
Ущемление всегда является внезапным:
- У пациента появляется резкая сильная боль, которая сохраняется после расслабления мышц живота.
- Грыжу нельзя вправить обратно, она напряжена.
- Состояние больного стремительно ухудшается: появляется аритмия, снижается артериальное давление.
Первые симптомы некроза тканей могут проявиться спустя 7 часов. Если заранее не обратиться к доктору, то пациент может умереть. Однако своевременное оперативное вмешательство позволяет быстро устранить проблему с минимальным вредом для организма.
Первичное ущемление грыжи встречается достаточно редко. Оно появляется в результате очень сильного физического одномоментного напряжения, если человек предрасположен к появлению такого выпячивания. То есть, у человека вследствие такого усилия одновременно и появляется грыжа, и ущемляется.
Диагностировать ущемленную грыжу достаточно сложно. Сделать это может только опытный доктор, который не забывает о возможности его появления. В этом и заключается опасность коварного недуга. Больной просто не в состоянии понять, что с ним происходит, и может упустить драгоценное время. В результате этого начинается перитонит, отмирание тканей внутренних органов, а также сильная интоксикация.
Вторичное ущемление грыжи обнаруживается гораздо быстрее, так как оно развивается на фоне уже имеющегося выпячивания. То есть, пациент уже может объяснить врачу скорой помощи ситуацию.
Существует такая классификация видов ущемлений грыж:
- По расположению выпячивания:
- наружные: паховые, пупочные, бедренные, а также более редкие — грыжа поясничного треугольника и спигелиевой линии;
- внутренние: наддиафрагмальная, поддиафрагмальная, внутрибрюшинная, надчревная, грыжа области тазового дна.
- По тому, какой орган страдает от ущемления:
- сальник;
- мочевой пузырь;
- слепая и толстая кишка;
- тонкий кишечник;
- в редких случаях выпадает нижний отдел пищевода, семенной канал, матка, желудок.
- По характеру ущемления:
- антеградное, при котором сдавливается только одна петля кишечника либо другого внутреннего органа;
- ретроградное, при котором выпадает 2 петли, при этом соединительная остается внутри и защемляется больше всего;
- пристеночная;
- По степени ущемления органов:
- неполное;
- полное.
- По механизму ущемления:
- каловый;
- эластический.

Эластический механизм характерен для резкого одновременного вхождения большого грыжевого содержимого в ворота. При этом внутренние органы самостоятельно вправиться не могут. Грыжевые ворота в этом случае узкие.
Для того чтобы определить, какое ущемление грыжи присутствует у больного, врачу необходимо обязательно выслушать и проанализировать жалобы пациента.
Естественно, представленная патология не появляется сама по себе. Защемление может возникнуть практически у любого человека, у которого присутствует это выпячивание. Для этого достаточно произвести какое-либо действие, провоцирующее напряжение мышц брюшного пресса.
Существуют определенные причины, которые приводят к ущемлению грыжи:
- резкое поднятие слишком тяжелого предмета рывком;
- отталкивание от земли во время осуществления прыжка в высоту;
- неукротимый сильный кашель;
- напряжение мышц живота вследствие запора;
- аденома предстательной железы;
- слабость мышечного корсета брюшной полости;
- атония кишечника, характерная для людей преклонного возраста
Кроме того, есть и другие факторы, которые могут спровоцировать ущемление грыжи: периодические сложные роды, слишком быстрая потеря веса, травма брюшной стенки, слишком сильные физические нагрузки.

Неприятные ощущения нередко отдают в бедро, пах и другие части живота. Дискомфорт у больного не проходит, даже если он лежит и не двигается. С течением времени боль становится выраженной, пока некроз не доберется до нервов.
Если у пациента обнаружилось ущемление грыжи, симптомы бывают такими:
- Очень частое беспорядочное сердцебиение (пульс доходит до значения в 120 ударов в минуту).
- Быстрое падение артериального давления.
- Бледность кожных покровов.
- Невысокая интенсивность симптомов может говорить о том, что ущемленная грыжа появилась вследствие скопления кала.
- Кишечная непроходимость, для которой характерна неукротимая постоянная рвота с постепенно усиливающимся запахом кала.
- Если защемление является пристеночным, то у больного не будут проявляться признаки кишечной непроходимости.
- Выпячивание сильно увеличивается в размерах, а также становится напряженным.
- Отсутствие симптома «кашлевого толчка».
- Появляется повышенная тревожность и беспокойность поведения.
При ущемленной грыже симптомы проявляются очень ярко, поэтому диагностировать патологию не так уж и сложно.

Кроме того, доктор проверяет передаточной кашлевой толчок, который при защемлении отсутствует. Перистальтику над грыжей прослушать не удается. Зачастую симметрия живота нарушается. А еще может понадобиться рентгенография брюшной полости — она дает возможность диагностировать непроходимость кишечника.
Для дифференциальной диагностики проводится ультразвуковое исследование внутренних органов брюшины.
Ущемленные грыжи необходимо лечить только при помощи оперативного вмешательства. Причем оно должно быть экстренным и проводится «по жизненным показаниям». То есть, почувствовав первый признак явного ущемления грыжи, больному нужно срочно вызвать неотложку. До того как она приедет, пациенту необходимо лечь, подложив под таз небольшую подушку.
Если болевые ощущения слишком сильные, то на пораженную область разрешается положить ледяной компресс. Ничего другого делать нельзя, даже принимать обезболивающие препараты. Помимо этого, запрещается:
- принимать ванну, особенно горячую;
- использовать согревающие компрессы, которые активизируют кровообращение и только усугубят процесс;
- пить спазмолитики;
- самостоятельно заниматься вправлением выпячивания.
Дело в том, что такие действия способны вызвать разрыв кровеносных сосудов с появлением кровоизлияния в грыжевой мешок. А еще может лопнуть оболочка грыжи, в этом случае в брюшную полость попадут омертвевшие ткани.
Вылечить подобную патологию можно только при помощи операции. Однако перед этим хирург должен знать, нет ли у больного серьезного кардиологического заболевания или был ли у него в недавнем времени сердечный приступ.

Итак, хирургическое вмешательство обязательно производится с использованием местного, спинального обезболивания или общего наркоза. Существуют такие виды операций:
- Традиционная. Производится она так: над грыжей разрезается кожа, а потом рассекается стенка грыжевого мешка. На этом этапе хирург должен быстро оценить состояние выпячивания. Далее, зажатый орган нужно зафиксировать, а грыжевые ворота рассечь. Если ткани не повреждены и находятся в удовлетворительном состоянии, то их можно вправить обратно в брюшную полость. В случае повреждения органа поврежден эти участки надо удалить. Для выполнения пластики грыжевых ворот используются либо собственные ткани, либо специальная сетка.
- Лапароскопия. Это малоинвазивная операция, которая не требует продолжительного периода восстановления. Однако для проведения такого вмешательства требуется общая анестезия. Используется лапароскопия если: выпячивание имеет небольшие размеры, у больного нет сопутствующих патологий, после зажимания тканей прошло не более 3 часов, не наблюдается общая интоксикация организма или перитонит. Нельзя применять лапароскопию при беременности пациентки, в случае сильного ожирения, а также при наличии симптомов кишечной непроходимости.
Второй способ проведения операции имеет некоторые преимущества:
- у больного не образуются послеоперационные рубцы;
- снижается риск появления осложнений;
- окружающие ткани практически не травмируются.

Давно известно, что ущемления грыж достаточно опасны для здоровья и жизни человека. Например, вследствие развития такого патологического состояния может умереть 10% пациентов, достигших преклонного возраста. Об этом свидетельствует статистика.
Если человек слишком поздно обратился за медицинской помощью, то это сильно усложняет лечение. А попытки снять боль и самостоятельно вправить грыжу приведут к ухудшению состояния больного, затруднению диагностики.
Самым опасным осложнением болезни считается омертвление зажатой кишечной петли, что приводит к ее непроходимости. В этом случае может начаться перитонит и придется делать уже более серьезную операцию, восстановительный период после которой долгий и трудный.
Что касается профилактики патологии, то она предусматривает:
- Своевременное лечение абдомиальных грыж.
- Исключение всех действий, которые могут спровоцировать сильное напряжение брюшных мышц.
Лечением представленной патологии занимается гастроэнтеролог и хирург. Своевременная операция не только спасает жизнь пациенту, но и сохраняет здоровье. Уже через несколько дней после операции больной может вставать и пытаться расхаживаться. Процесс реабилитации не занимает много времени, однако он необходим для восстановления нормальной функциональности организма.
источник
Ущемленная грыжа является осложнением того или иного вида грыж, возникает в процессе сдавливания частей внутренних органов в грыжевых воротах. Симптомы патологии зависят от вида заболевания, органа, поддавшегося компрессии и степени сдавливания. Результатом сжатия является нарушение кровообращения в пострадавших тканях, кислородное голодание, риск развития некроза и перитонита. По коду МКБ ущемлённая грыжа относится к состояниям, требующим неотложной помощи.
Механизм ущемления грыжи развития зависит от вида патологии. По общепринятой классификации различают эластическое ущемление и каловое.
Патология встречается преимущественно на фоне сильных физических нагрузок, при поднятии тяжести. Следствием физических перенапряжений является выход частей внутренних органов через грыжевые ворота, откуда они не могут вернуться в исходное положение после сокращения отверстия.
Сдавливание тканей влечет за собой ишемию (нарушение питания кислородом стенок кишечника), вызывающую сильный болевой синдром у человека, сопровождающийся мышечным спазмом. Спазм вызывает еще большую компрессию сжатых тканей, что значительно усугубляет процесс.
Отмирание тканей в ходе эластичного ущемления происходит стремительно. При отсутствии медицинской помощи в течение 2 часов, риск некроза и как последствие, распространения воспалительного процесса по всей брюшине (разлитой перитонит).
Каловое ущемление грыжи развивается вследствие переполнения кишечных петель, попадающих в грыжевые ворота. Отличительной чертой калового ущемления является то, что при каловом ущемлении процесс отмирания тканей проходит медленнее. Некроз возникает через 1,5 – 2 суток после сдавливания. При каловом сдавливании грыжевые ворота довольно широкие.
Главной причиной калового сдавливания является снижение перистальтики желудка. В большинстве случаев патология диагностируется у пожилых пациентов.
Кроме калового и эластичного, различают особые виды ущемления. К ним относят:
- Ретроградное – особенностью является попадание в грыжевые ворота две петли кишечника, но некрозу подвергается соединяющая их дуга, которая располагается в брюшной полости. Требует дифференциальной диагностики с раком кишечника.
- Пристеночное (грыжа Рихтера) – встречается при грыжах небольших размеров: бедренной и паховой.
- Грыжа Литре – редкое заболевание, описанное в истории медицины французским анатомом Литтре, когда в паховой или бедренной грыже находится атипичное образование – дивертикул Меккеля, который способен также ущемляться. Встречается не чаще, чем в 0,5% от всех видов осложнений.
В медицинской практике наиболее часто диагностируются первые 2 вида осложнений.
В грыжевые ворота могут попадать подвижные органы брюшной полости. Чаще всего компрессии поддаются сальник и петли тонкого кишечника. Наиболее серьезным и опасным видом ущемления считается сжатие петель кишечника. Результатом этого может быть развитие тяжелого воспалительного процесса брюшной полости.
Признаки ущемления грыжи имеют ярко выраженный характер. Во всех случаях сдавливание сопровождается болью. Симптомы ущемленной грыжи связаны с непроходимостью кишечника.
Существует ряд признаков, по которым можно с большой вероятностью предположить наличие патологии. Это:
- Появление интенсивной боли местного характера или распространяющейся по всей брюшной полости.
- Невозможность вправить выпячивание.
- Образование твердеет, становится болезненным, кожа краснеет, отекает.
- Местное или общее повышение температуры.
- Не определяется симптом кашлевого толчка.
При развитии вышеописанных симптомов необходимо как можно скорее обратиться в больницу.
Симптомы сдавливания появляются сразу же после сжатия тканей. Клиническая картина может изменяться при развития патологии. К основным проявлениям сжатия относят:
- боль;
- покраснение кожи, отек;
- повышение местной температуры;
- живот больного становится твердым, напряженным, болезненным;
- метеоризм, тошнота, изжога, отрыжка, икота;
- затрудненное болезненное мочеиспускание;
- отсутствие стула.
Если больному не оказана своевременная помощь, могут присоединиться повышение температуры тела, интоксикация организма, слабость, потеря аппетита, учащение сердечного ритма, нарушение дыхания. Нередко случается обезвоживание организма, потеря сознания, болевой шок.
Проявления патологии зависят от вида грыжевого ущемления и степени сдавливания тканей.
При развитии признаков ущемления необходима немедленная госпитализация больного в стационар.
Виды ущемления грыж зависят от места нахождения выпячивания. Выделяют следующие разновидности заболевания:
- Паховая.
- Бедренная.
- Пупочная – практически не ущемляется, когда развивается у грудного ребенка.
- Белой линии живота.
- Послеоперационная вентральная.
Каждый из видов отличается своим течением, симптоматикой и возможными осложнениями. Не происходит ущемления грыж, которые не имеют ворот и грыжевого мешка:
- Диафрагмальные;
- Грыжи пищевода;
- Грыжи дисков позвоночника, независимо от отдела – шейного или поясничного.
Ущемленная грыжа в паховой области встречается более чем в 60% от всех случаев заболевания. Возникать осложнение может резко и быть следствием постепенного образования спаек, не позволяющим внутренним органам вернуться в брюшную полость.
Различают первичное и вторичное сдавливание:
- Первичное – компрессия тканей происходит сразу после развития грыжевого выпячивания, патология является следствием интенсивных физических нагрузок, сильного кашля, рвоты и других факторов, провоцирующих повышение внутрибрюшного давления.
- Вторичное – защемление возникает на фоне длительного течения грыжи.
Проявления заболевания зависят от причин образования сжатия. При эластичном виде пациент ощущает боль, общее ухудшение состояния. Каловое ущемление сопровождается медленно нарастающими симптомами кишечной непроходимости (рвота, тошнота, метеоризм, вздутие, невозможность дефекации).
Несмотря на ярко выраженные симптомы патологии, порой диагностировать заболевание достаточно тяжело.
При образовании бедренной грыжи страдают такие внутренние органы, как большой сальник, дивертикул Меккеля, петли тонкого кишечника. Ущемленные грыжи этого вида могут провоцировать повышение давления брюшной полости, перенесенные операции, резкое похудение, нарушение мочеиспускания, сильный кашель и другие факторы.
Клиническая картина патологии сопровождается развитием сильной боли, чувством дискомфорта и сдавливания в области паха, запорами, тошнотой и другими симптомами.
Среди осложнений выделяют:
- Серозное или гнойное воспаление органов брюшины.
- Перитонит – воспаление брюшной полости септического или асептического характера, ведущее к тяжелым нарушениям организма.
- Копростаз – приводит к застою содержимого толстого кишечника.
- Некроз – отмирание тканей вследствие длительного сдавливания и нарушения кровообращения.
- Кишечная непроходимость – тяжелое осложнение, провоцирующее сильную рвоту, вздутие, отсутствие стула, общее ухудшение самочувствия больного.
Лечение ущемления проводится хирургическим путем. На догоспитальном этапе фельдшер или медсестра не пользуется спазмолитиками, так как ущемленный нежизнеспособный участок кишечника может вернуться в брюшную полость, и найти его во врем операции будет весьма проблематично.
Грыжа, расположенная в области пупочного кольца, называется пупочной. Возникать патология может вследствие врожденных аномалий связок пупочного кольца в результате таких провоцирующих факторов, как интенсивные занятия спортом, затяжной кашель, запоры, частая рвота.
Как и при некоторых других видах заболевания, ущемление грыжи в области пупка может быть эластичным и каловым.
Симптоматика осложнения зависит от того, какой орган поддался компрессии. При сдавливании петель кишечника отмечаются следующие признаки:
- интенсивные приступообразные боли;
- невозможность отхождения газов;
- рвотные позывы;
- отсутствие перистальтики кишечника;
- тошнота.
При сжатии сальника симптомы выражены слабее. Болевой синдром может появляться и угасать на некоторое время, сопровождаться однократной рвотой, слабостью, потерей аппетита.
Осложнениями ущемления могут быть некроз тканей, разрыв оболочки кишки с последующим выходом ее содержимого в брюшную полость, перитонит.
При наличии многокамерного грыжевого мешка, ущемление может происходить в одной из камер. Опасностью такого вида компрессии является то, что иногда у пациентов складывается впечатление самостоятельного вправления грыжи. При этом орган не становится на место, а перемещается из одной камеры в другую. Риск некроза и других осложнений сохраняется.
Если самочувствие больного улучшилось, нельзя отказываться от посещения больницы, симптомы сдавливания могут вернуться в любой момент и привести к последствиям, опасным для жизни.
Белой линией живота называют область передней брюшной стенки человека, расположенную по средней линии живота, состоящую из сращения листков апоневроза. Особенностью этого участка является малое количество нервных окончаний и сосудов.
Грыжа в данной области возникает вследствие утраты мышечного тонуса, что провоцирует выпадение частей органов через ослабленные связки.
Ущемление грыжи, расположенной в области белой линии, может возникать под влиянием многих причин:
- травмы брюшной полости;
- затяжной кашель;
- поднятие тяжести;
- резкий поворот корпуса.
При этом часть сальника выходит в отверстие между связками, но не могут вернуться в исходное положение после сжатия грыжевых ворот.
К симптомам ущемления относят появление интенсивной боли, метеоризм, тошноту, рвоту. У больного отмечается лихорадка, резко ухудшается общее самочувствие. Сильная боль нередко ведет к потере сознания, нарушению ритма сердцебиения, падению кровяного давления.
Отсутствие лечения вызывает следующие состояния:
- воспаление содержимого грыжевого мешка;
- некроз тканей;
- перитонит.
Ущемление грыжи в данной области требует немедленной операции.
Послеоперационная ущемленная грыжа является осложнением грыж брюшной и паховой полости, которые возникают вследствие выхода частей органов через операционный рубец.
Причинами патологии выступают нарушение процесса заживления операционного рубца. Чаще всего этому сопутствуют такие факторы:
- Инфицирование раны.
- Невыполнение рекомендаций врача в период восстановления после операции.
- Наличие сахарного диабета.
- Избыточная масса тела.
Симптомы осложнения схожи с клинической картиной других видов сдавливания. У пациента возникает сильный приступ боли, нарушение общего состояния. Самостоятельно вправить выпячивание невозможно. Образование становится болезненным, твердым.
При ущемлении послеоперационной грыжи проводится вынужденное повторное хирургическое вмешательство.
Распознавание патологии проводится с помощью визуального осмотра и применения методов инструментального исследования. При визуальном осмотре врач оценивает общее самочувствие больного, размер выпячивания, интенсивность болевого синдрома.
Точные данные о состоянии внутренних органов удается получить с помощью таких методов:
- Ультразвуковое исследование.
- Обзорная рентгенография брюшной полости.
После постановки диагноза тактика врачей изменяется. Принимается решение об объеме оперативного вмешательства и способе анестезии.
Оперативное вмешательство требует тщательной подготовки. На этом этапе пациенту запрещается пить и есть. Кишечник и желудок очищается от остатков пищи, опорожняется мочевой пузырь.
Больному назначается ряд препаратов, направленных на снятие воспалительного процесса, боли. Проводится антибактериальная терапия.
Ущемленная грыжа требует не только вправления ее содержимого и пластики грыжевых ворот, но и тщательной оценки состояния пораженных органов. К целям операции относят:
- Тщательный осмотр грыжевого мешка, ликвидация спаек.
- Оценка жизнеспособности сдавленных тканей.
- Удаление всех камер грыжевого мешка.
- Вправление органа на место, иссечение его части в случае необходимости.
- Сшивание грыжевых ворот, вшивание имплантанта при значительных отверстиях в связках.
Операция проводится под местным или общим наркозом. Вид анестезии определяется врачом и зависит от размера грыжи, тяжести ущемления, индивидуальных особенностей пациента.
Для лечения ущемления в медицинской практике используют несколько типов операций. Это натяжная и ненатяжная герниопластика. При натяжном методе содержимое грыжи вправляется, а грыжевые ворота перекрывают собственными тканями пациента и ушивают наглухо. При ненатяжной герниопластике используются искусственные имплантаты, которыми закрывают грыжевые ворота.
Эффективным и современным методом лечения грыж является лапароскопия. Преимуществом такой методики является то, что все действия хирург осуществляет через небольшие проколы в брюшной полости, через которые выполняет необходимые медицинские манипуляции под контролем видеокамеры.
Защемленная грыжа требует немедленного лечения и быстрой реакции, как самого пациента, так и врачей. При своевременной помощи большинству пациентов удается избежать тяжелых осложнений и сохранить здоровье.
источник

Смертность после операций по поводу ущемленной грыжи остается очень высокой. И поверьте мне, если бы все грыженосители, хотя бы немного знали об осложнениях, то уж, наверное, 90% из них было бы прооперировано.
Знаете, какой самый популярный ответ на вопрос: «Почему Вы не оперируетесь с Вашей-то грыжей?», а вот какой: «Боюсь».
Уважаемые пациенты, прочитав эту статью, Вы станете бояться еще больше, но взвесив все «за и против» все-таки придете к нам, хирургам, за помощью. И правильно сделаете.

Существует очень много видов грыж: паховые, бедренные, пупочные, послеоперационные и т.д. Различаются они месторасположением, а вот осложнения у них практически одни и те же.
Сама по себе грыжа «рассосаться» не может, она может только «расти», увеличиваться в размерах.
У некоторых людей она болит, у других – не болит. У одних вправляется, у других – уже не вправляется.

На плановое оперативное лечение соглашаются, как правило, люди с большими или даже огромными грыжами. С такими грыжами значительно снижается качество жизни.
Но вернемся к тому с чего начали, а точнее к осложнениям, которые могут возникнуть при данном заболевании.
В принципе, самое грозное осложнение одно – это ущемление грыжи, а само ущемление уже может привести к развитию других, порой непоправимых, осложнений.
Не буду касаться анатомии грыж и причин их возникновения, ущемления. Об этом Вы можете прочитать в моей книге, если подпишитесь на рассылку. Вот тогда Вы будете первыми получать новые статьи, выходящие на моем сайте.

Ущемиться может практически любой орган брюшной полости, но чаще всего это тонкая кишка, большой сальник, мочевой пузырь, толстая кишка.
Первым признаком ущемления является сильная боль (постоянная или схваткообразная) во внезапно увеличившейся грыже, которая перестала вправляться в брюшную полость. Появляется сухость во рту, тошнота, рвота (иногда с каловым запахом), что является плохим прогностическим признаком. Бывает отсутствие стула и газов, вздутие живота. При появлении вышеописанных жалоб Вы должны немедленно! обратиться к хирургу, т.к. в данной ситуации «время играет против Вас». Чем быстрее окажетесь у врача, тем лучше. Если ущемление случилось 6-8 часов назад, то доктор попытается вправить грыжу, а если ему это не удалось, то Вас ждет оперативное лечение по экстренным показаниям.
А теперь давайте разберемся, что будет, если ущемился к примеру:
- – большой сальник. Это еще «простой» вариант развития. Некротизированный (омертвевший) участок сальника хирург резецирует (удаляет), проводит грыжесечение и пластику. В общем-то, все. После выписки человек практически здоров.
- – тонкая кишка. После рассечения ущемляющего кольца хирург оценивает жизнеспособность участка ущемленной кишки, а также (особенно) странгуляционные борозды, при необходимости «отогревает» кишку теплым физиологическим раствором. Если кишка приобрела нормальный цвет, появилась перистальтика, пульсация сосудов брыжейки, то врач погружает кишку в брюшную полость и проводит обычное грыжесечение.

Если кишка черного цвета, да еще и с перфорацией стенки (т.е. признана нежизнеспособной), хирург принимает решение об удалении (резекции) части ущемленной кишки. Но, по правилам хирургии, удаляется значительно больший отрезок кишки, т.к. нарушение кровообращения в кишке распространяется и выше и ниже места ущемления. На практике мне однажды пришлось резецировать около 2,5 метров тонкой кишки у мужчины с огромной паховой грыжей. Проходимость кишечника восстанавливается посредством наложения анастомозов, конец в конец или бок в бок.
- – толстая кишка. При нежизнеспособной кишке проводится удаление части ущемленной кишки, а вот анастомоз, как правило, сразу (одномоментно) не накладывается. Выводится противоестественный задний проход на переднюю брюшную стенку. Т.е. ходить в туалет «по большому» человек будет в калоприемник, укрепленный на животе. Как Вам такой вариант? Задумались? Правильно, подумайте.
Это рецидивная паховомошоночная грыжа + трубка в мочевом пузыре (эпицистостома)
- – мочевой пузырь. Как правило, такие грыжи бывают скользящими и резецировать часть мочевого пузыря не приходится. А вот в послеоперационном периоде, особенно у людей пожилого возраста (мужчины), да еще на фоне аденомы предстательной железы, может возникнуть острая задержка мочи. Тогда приходится прибегать к еще одной операции – эпицистостомии. Это когда через разрез на передней брюшной стенке ставиться в мочевой пузырь катетер (трубка) и мочеиспускание происходит через нее. А Вам это надо?
Иногда во время проведения экстренной операции происходит повреждение элементов семенного канатика, что в дальнейшем грозит развитием орхита (воспаление яичка), при неэффективности лечения которого, приходится это яичко удалять.
При запущенных формах ущемленной грыжи часто присоединяется вторичная инфекция с вовлечением в воспалительный процесс подкожно-жировой клетчатки, кожи, мышц, т.е. возникает флегмона грыжевого мешка, которая очень трудно поддается лечению, особенно если это инфекция неклостридиальная, анаэробная.
В большом проценте случаев при ущемлении кишки может произойти перфорация стенки с развитием перитонита, как правило, калового. Смертность при данной патологии достигает 80-100% и это даже несмотря на высокий уровень развитии медицины в мире.
Уважаемые грыженосители, вот Вы и прочитали данную статью (а некоторые может и книгу – если подписались на рассылку). Выводы я никакие делать не буду, делайте их сами. По-моему и так все понятно.
Ваше здоровье в Ваших руках, а мы Вам поможем.
Здоровья Всем. А. С. Подлипаев
PS! Если кому-то интересно, что случилось с человеком, у которого я удалил 2,5 метра кишок, то результат плачевный – он умер от тромбоэмболических осложнений. А надо было всего-то просто прийти на плановую операцию.
Сейчас в небольшом видео Вы сможете увидеть основные этапы проведения операции грыжесечения.
Рекомендации даются исключительно в справочных целях и носят предварительно-информативный характер. По итогам полученной рекомендации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний! Прием рекомендуемых медикаментов возможен ТОЛЬКО ПРИ УСЛОВИИ ИХ ХОРОШЕЙ ПЕРЕНОСИМОСТИ БОЛЬНЫМ, С УЧЕТОМ ИХ ПОБОЧНОГО ДЕЙСТВИЯ И ПРОТИВОПОКАЗАНИЙ!
источник
При резком движении возникла сильная боль в спине, а в анамнезе есть грыжевая деформация хряща? Скорей всего, причиной резкой болезненности служит компрессия нервного корешка, вызванная грыжей диска . Но почему возникает сдавление нерва, и как можно себе помочь?
После диагностики грыжевых изменений в междисковом хряще врач выясняет, что теперь участок диска выступает за пределы позвоночного столба.
Но выступающая часть хряща не направлена в одну сторону, она подвижна и может смещаться под воздействием различных факторов (сотрясения, прыжки или резкие движения). Сместившись, дисковая деформация может пережимать близлежащие нервные отростки.
Компрессия нерва может иметь два варианта развития:
- Хрящевое выпирание передавливает нервный корешок, но при этом остается подвижным. Такое зажатие нерва при грыже носит кратковременный характер и может пройти самостоятельно после того, как человек немного подвигался и принял обезболивающее средство .
- Кроме передавливания, происходит фиксация грыжевого выпирания в таком положении патологически сместившимися позвонками. В этом случае говорят, что грыжа защемила нерв на позвоночнике. При защемлении невозможно устранить возникшую симптоматику самостоятельно, потребуется врачебная помощь.
Любое, даже кратковременное передавливание нервного корешка опасно, и при первой же возможности необходимо посетить лечебное учреждение.
Диагностика в этом случае несложна. Большинство больных при возникновении острой болезненности сразу скажут, что грыжа пережала нерв.
Кроме болевого синдрома, являющегося основным признаком развития патологии, компрессия, в зависимости от места локализации, может иметь следующую симптоматику:
- Головная боль , головокружение, иногда потеря сознания, если межпозвоночная грыжа защемила нерв в шейном отделе.
- Иррадиация сильной болезненности в руку или в ногу.
- Расстройство чувствительности конечностей ( онемение , покалывание или мурашки).
- Возникновение мышечной слабости в руке или ноге – иногда человеку сложно ходить или удерживать в руке ложку.
- Расстройство работы внутренних органов из-за нарушения их иннервации (возникает дискомфорт в сердце, желудке или другом органе в зависимости от места пережатия отростка).
Сначала эти явления носят обратимый характер, но если межпозвонковая грыжа давит на нерв долгое время, то в органах и тканях начинают происходить органические изменения, которые не исчезают после устранения компрессии.
Что делать, если корешок передавила межпозвоночная грыжа, или произошло защемление нерва, а возможности обратиться за врачебной помощью нет? Тогда следует для облегчения состояния больного сделать следующее:
- Обеспечить неподвижность пораженной области. Если ранее приходилось носить ортопедические корсеты , то стоит использовать эти устройства – они оптимально снизят давление на защемленный участок. Если нет корсета, то человека уложить на спину на ровную поверхность (лучше, если это будет жесткий ортопедический матрас ) и при помощи валиков придать анатомическое положение поврежденному участку спины (подложить под шею или поясницу).
- Обезболить. Для этого хорошо подойдут обезболивающие противовоспалительные мази , например, « Диклофенак » или «Ибупрофен» . При сильном болевом синдроме допускается принять анальгетик в рекомендованной аптечной дозировке. В качестве обезболивающего средства допускается использовать различные ортопедические пластыри , которые можно приобрести в аптеке.
- Пытаться «разработать» больной позвоночник, выполняя различные физические упражнения. Допускается только, при умеренной болезненности, делать упражнения на вытяжение позвонков из комплекса лечебной физкультуры.
- Греть больной участок . Часто прикладывание грелки приносит временное облегчение. Но прогревание усиливает отечность в области защемления и ухудшает прогноз болезни.
Даже в том случае, когда с помощью мазей и пластырей удалось избавиться от боли, надо обследоваться у врача. Если же все принятые меры не приносят облегчения, то человека необходимо госпитализировать.
Любая компрессия нервных отростков, сопровождаемая сильным болевым синдромом, нуждается в стационарном лечении. Оно может проводиться следующим образом:
- Консервативная терапия (медикаментозные препараты для устранения отека и боли, физиотерапия , ЛФК ). В большинстве случаев консервативное лечение дает устойчивый положительный эффект.
- Оперативное удаление грыжевого отростка , когда не удается устранить сдавливание консервативным способом.
- Денервация (прерывание проводимости нервных окончаний). Денервация позвоночника при грыже применяется в случаях, когда оперативное вмешательство невозможно, и позволяет купировать возникновение болевого синдрома на длительное время (до нескольких лет).
Сдавливание нервного окончания выпирающей частью хряща не только доставляет сильный болевой дискомфорт, но и опасно для здоровья. Длительное нарушение иннервации тканей и органов приводит к развитию органической патологии, а в тяжелых случаях – к инвалидности.
Подборка моих материалов по здоровью позвоночника и суставов:
Дополнительно рекомендую эти материалы и оборудование здоровья и тренировок:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
источник
Абдоминальные грыжи (грыжи живота), если во время от них не избавиться, могут спровоцировать серьезные осложнения, самое опасное из которых – ущемленная грыжа. Что это такое? Основной толчок к данному состоянию – резкое повышение внутрибрюшного давления в результате одномоментного чрезмерного физического усилия. Сильное напряжение брюшной стенки способствует расширению грыжевых ворот, в которые выпадают органы. После прекращения нагрузки отверстие в брюшине сокращается и сжимает их.
Для врача подобный диагноз означает критическое состояние, которое требует немедленной операции.
Экстренные меры принимают, т. к. грыжевые ворота пережимают органы в полости грыжи, и к ним прекращается доступ питательных веществ и кислорода, что приводит к быстрой гибели тканей. Некротические вещества (некроз – омертвление) стремительно поступают в общий кровоток и вызывают сильную интоксикацию организма.
Практически всегда ущемление грыжи происходит внезапно:
- человек чувствует неожиданный приступ невыносимой боли, которая не проходит даже после расслабления;
- грыжевое выпячивание напряжено и не поддается вправлению;
- общее состояние резко ухудшается, падает артериальное давление, учащается пульс.
В течение 7–8 часов наступают первые симптомы, свидетельствующие о развитии некроза в ущемленных тканях.
Промедление с обращением к хирургу и попытка самостоятельного лечения могут закончиться летальным исходом.
Радует, что современные методы оперативного лечения ущемленной грыжи позволяют проводить вмешательство малоинвазивным способом. Метод лапароскопии значительно сокращает период восстановления, снижает риск развития послеоперационной инфекции и не оставляет порочных рубцов на теле. Операции по удалению вторичной ущемленной грыжи обычно проходят без осложнений.
В оперативной практике ущемленная грыжа – четвертая по своей частоте патология. Она может быть первичной и вторичной.
(если таблица видна не полностью – листайте ее вправо)
Встречается крайне редко, но оно самое опасное. Одновременно происходит образование патологического отверстия в тканях, выдавливание туда внутренних органов и их ущемление.
Опасность первичного ущемления – в неправильном отношении к своему состоянию больных, попытке самолечения и позднем обращении за квалифицированной помощью. В результате ход операции отягощается такими осложнениями:
Возникает на фоне имеющейся грыжи. Больные адекватно оценивают свое состояние и быстро обращаются к хирургу.
Риск ущемления грозит любому виду патологического выпячивания, вне зависимости от его локализации, анатомического расположения и грыжевого содержимого. Основной провоцирующий фактор – быстрое и сильное сокращение мышц живота, при котором резко возрастает давление на грыжевые ворота изнутри.
(если таблица видна не полностью – листайте ее вправо)
| Спровоцировать ущемление грыжи могут | Предрасполагающие причины, создающие благоприятные условия для внезапного ущемления |
|---|---|
| Пристеночное |










 Это рецидивная паховомошоночная грыжа + трубка в мочевом пузыре (эпицистостома)
Это рецидивная паховомошоночная грыжа + трубка в мочевом пузыре (эпицистостома)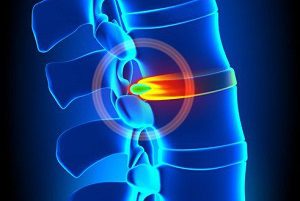

 Чаще всего в шейном отделе выявляются грыжи С5-С6 и С6-С7, возможно появление С4-С5. Другие локализации являются гораздо более редкими. Сдавливание корешков спинно-мозговых нервов сопровождается:
Чаще всего в шейном отделе выявляются грыжи С5-С6 и С6-С7, возможно появление С4-С5. Другие локализации являются гораздо более редкими. Сдавливание корешков спинно-мозговых нервов сопровождается: Диагностикой, контролем состояния и лечением пациентов с этой патологией занимаются неврологи , нейрохирурги и вертебрологи. На первичное обследование могут направить и врачи других специальностей, а к лечению нередко привлекаются физиотерапевты, мануальные терапевты.
Диагностикой, контролем состояния и лечением пациентов с этой патологией занимаются неврологи , нейрохирурги и вертебрологи. На первичное обследование могут направить и врачи других специальностей, а к лечению нередко привлекаются физиотерапевты, мануальные терапевты.