Основная работа пищевода — проведение пищи из глотки в желудок. При нормальном функционировании этот трубчатый мышечный орган сокращается для её постепенного перемещения. Действие происходит мягко, безболезненно для организма, который практически не замечает волнообразных движений. Если этот естественный процесс нарушается судорожными сокращениями мышц пищевода, вызывающими боль и панику, главное — найти причину спазма и устранить её.
Спазм — это неконтролируемое, резкое и болезненное сжатие трубки пищевода в разных отделах, при котором происходит остановка движения пищевого комка.
Судорожные сокращения мышц пищеводной трубки при спазме
Основные симптомы, на которые жалуется больной:
- дисфагия (расстройство процесса глотания);
- приступы острой боли за грудиной, в глотке, в области между лопатками;
- тяжесть и ощущение «комка», застрявшего в горле;
- сдавливание в груди или в верхней части желудка.
Симптомы возникают кратковременно не только при проглатывании, но и во время прогулок, работы, при отдыхе.
В большинстве случаев заболевание в первичной форме (в виде эпизодов) проявляется при:
- сильном переутомлении;
- пищевом или лекарственном отравлении, общей интоксикации организма различного происхождения;
- инфекционных заболеваниях типа острого бронхита, гриппа, кори, скарлатины;
- перевозбуждении, стрессовых ситуациях; сильном страхе;
- дефиците сна;
- высокой температуре, судорогах;
- попадании инородного тела в пищевод (мелкие предметы, куриная, рыбья кость);
- микротравмах стенок пищевода из-за принятия слишком твёрдой пищи;
- принятии очень холодной, острой, сухой или горячей еды;
- неправильно выбранных зубных протезов.
Трудности при глотании жидкости при спазме пищевода
Хроническое течение заболевания связывают с нарушением рефлекторного механизма глотания, возникающего по причине:
- воспаления блуждающего нерва;
- поражения нервных узлов, окружающих пищевод;
- интоксикации организма в период инфекционных и аллергических заболеваниях;
- слабого тонуса мышечной трубки пищевода или его паралича, вызванных заболеваниями соединительной ткани и эндокринных органов;
- поражения нервной системы (неврозы, панические атаки, длительные скрыто протекающие стрессовые ситуации);
- воспаления слизистой оболочки или тканей пищеводной трубки (эзофагит, гастроэзофагеальный рефлюкс, язвенные и желчнокаменная болезни, грыжи пищевода);
- менингоэнцефалита — воспаления оболочек головного мозга.
Заболевание может проявиться в нескольких видах, отличающихся по симптомам и проявлениям.
Проявляется в некоординированных продолжительных движениях мышц по всей длине пищеводной трубки. На рентгенограмме наблюдается протяжённый спазм стенки.
- сильно выраженная боль за грудиной или в зоне перехода пищеводной трубки в желудок, которая распространяется вверх к шее с отдачей в плечи и нижнюю челюсть. Приступ боли возникает независимо от акта глотания;
- парадоксальное затруднение в процессе глотания, так называемая дисфагия, проявляется сильнее при проглатывании кашицеобразной еды или напитков и меньше — при попытке проглотить твёрдую еду;
- по окончании приступа возможно срыгивание.
Продолжительность — от десяти минут до нескольких часов.
Периодичность — от нескольких раз во время употребления еды или вне этого процесса до нескольких приступов в месяц.
Развитие диффузного спазма пищевода
При этом типе сокращения происходят на определённых участках с большой интенсивностью. Наблюдается деформация пищеводной трубки в виде «пищевода щелкунчика» или в форме «чёток».
- затруднение при глотании пюреобразной пищи (мягкого творога, жидких каш, сметаны), а также продуктов, насыщенных клетчаткой (фруктов, овощей, хлеба);
- частые проявления дисфагии при употреблении любых жидкостей;
- боли имеют умеренную степень, проявляясь в нижней части грудины; спазм начинается и прекращается постепенно.
Продолжительность от нескольких секунд до трёх-четырёх часов.
Периодичность — от двух-четырёх раз при приеме пищи до нескольких раз в месяц.
Сжимание мышц пищевода при спазме
При этой форме происходит непроизвольное, судорожное сжатие мышц пищевода. Причиной такого состояния считают сильное нервное потрясение, испуг, длительный стресс, депрессию.
- Во время еды, когда задержка пищевого комка при его сжатии мышцами пищевода сопровождается следующими симптомами:
- возникает внезапно, остро;
- пища не попадает в желудок, застревая на время в пищеводе, с большим трудом проталкиваясь в направлении желудка;
- при невозможности попасть в желудок, пищевой комок выводится посредством непроизвольно возникающих рвотных движений;
- рвота при эзофагоспазме невротического характера отличается от обычной желудочной — она возникает практически во время еды, а рвотные массы состоят из непереваренной пищи без соляной кислоты и пепсина.
2. При сильном неврологическом нарушении приступ развивается внезапно вне зависимости от употребления пищи. Симптомы:
- боли напоминают приступы стенокардии, захватывая область груди;
- болевые ощущения варьируются от небольшого давления до резкой болезненности, жжения, сжатия и чувства застревания инородного тела («ком» в горле). Ощущение «кома» возникает при сокращениях начальных участков пищеводной трубки и наблюдается при неврозах и истерии;
- чувство удушья;
- спазм и позывы на рвоту могут проявляться при резких запахах, звуках, испуге.
Боли в этих случаях длятся от нескольких секунд до многих часов с разной степенью интенсивности.
При первичном приступе, который случился во время еды, симптом дисфагии может закрепиться подсознательно и в дальнейшем возникать рефлекторно при попытке что-то проглотить.
Грубая, острая пища усиливает болезненность, заставляя человека отказываться от еды.
Следует помнить, что у пациента могут проявляться одновременно разные типы эзофагоспазма.
- В состоянии спазмирования больной часто способен выпить тёплую жидкость в небольшом объёме (лучше молока или настоя ромашки). Это, как правило, помогает пище продвинуться дальше, и боль стихает.
- При необходимости срочного оказания помощи, чтобы быстро снять спазм, внутривенно или внутримышечно делают инъекцию атропина.
- Быстрый результат даёт нитроглицерин, рассасываемый под языком. Но при этом необходимо отслеживать показатели артериального давления, поскольку нитроглицерин резко понижает его.
- Уменьшить спазм мышц пищевода при глотании помогут лекарственные препараты, например, дилтиазем и нифедипин. Однако перед их применением необходимо проконсультироваться с врачом, чтобы исключить возможные противопоказания.
Нужно обязательно дифференцировать (отличить) состояние спазмирование мышц пищевода от приступа стенокардии. Боли за грудиной – недостоверный признак. При таком симптоме подозрение на заболевание сердца увеличивается, если пациент старше 50 лет, а болезненность стихает после рассасывания нитроглицерина. Дело в том, что нитроглицерин хорошо помогает и в том, и в другом случае, снимая и приступ эзофагоспазма, и боль при стенокардии. Чтобы исключить диагноз стенокардии проводят обследование сердца на основе электрокардиографии.
При спазме пищевода боли проявляются главным образом в ходе проглатывания воды или пищи, и этот симптом важен для постановки диагноза в случае, если остальные методы исследования недоступны или малоинформативны.
Специальные исследования проводятся с целью выяснить, не являются ли признаки спазмирования следствием рака желудка, ахалазии, гастроэзофагеальной рефлюксной болезни, неврологических проблем, при которой мышцы пищевода и его сфинктера функционируют с нарушениями.
Спазм пищеводной трубки виден на рентгенографии с контраснтной взвесью
Для подтверждения диагноза эзофагоспазма пациенты проходят обследование у гастроэнтеролога, делают рентгенологическое исследование, фиброскопию. При диагностировании спазма пищевода рентгеноскопия с применением контрастного вещества выявляет спазмирование на отдельных участках, где происходит задержка бариевой взвеси. Часто наблюдается, что спазмированный или суженный участок приобретает форму воронки.
Чтобы вылечить спазм пищевода, необходимо:
- поставить правильный диагноз;
- обнаружить первопричину (основное заболевание), спровоцировавшую спазм;
- ликвидировать её.
Применяется комплексная терапия, направленная одновременно на устранение всех симптомов, возникших при спазмировании пищевода.
| Препарат | Цели и задачи приема | Как принимать |
| Ранитидин |
(при обязательном отслеживании артериального давления)
* Если боли стихают только через час после введения атропина, а спустя 2 часа возникают повторно, это говорит о функциональной непроходимости.
Любые препараты имеют противопоказания и аллергенные компоненты в составе. Применять в дозах и по схеме, указанной врачом.
Чтобы стабилизировать функции нервной системы, с успехом используют курсы физиотерапии:
- электрофорез новокаина;
- процедуры гальванизации;
- индуктотерапию;
- микроволновую терапию;
- тёплые радоновые, хвойные, углекислые ванны;
- влажные обёртывания продолжительностью до 1 часа, через день.
Если лечение с помощью лекарств и физиотерапии не помогает, рекомендуется хирургическое вмешательство. Его проводят в редких, серьёзных случаях, когда другие способы не дают результата.
Растительные средства назначают для стабилизации нервной системы, нормализации сна, снятия панических состояний, тревожности, страхов. Среди таких народных средств препараты пустырника, пиона уклоняющегося, корневищ валерианы, хмеля. Также применяют травы, обладающие спазмолитическими свойствами: шалфей, мяту перечную, цветки ромашки. В качестве противовоспалительного растительного средства чаще всего применяют корень девясила.
| Название и действие | Как принимать |
| Валериана седативное и лёгкое спазмолитическое средство |
|
| настой корневищ | 20 г на 250 мл / по 100 мл до 3 раз в день |
| таблетки | по 2 штуки 3 раза в день |
| аптечная настойка | 30 капель до 4 раз в день |
| Пустырник при неврологическом эзофагоспазме, который сопровождается бессонницей, учащённым пульсом, неврозом сердца |
|
| настой травы — 15 г на стакан воды | пить по 1/3 стакана до 4 раз в день |
| аптечная настойка (лучше вместе с препаратами валерианы) | 30–50 капель, 3 раза в день |
| Настойка пиона уклоняющегося (марьин корень) сильное успокоительное средство |
до 40 капель / 3 раза в день / курс 1 месяц |
| Настой шишек хмеля успокаивающее, противовоспалительное средство — 20 г на 250 мл |
по 50 мл до 4 раз в день |
| Мята сильное успокаивающее, снимающее спазм средство |
|
| Настой листьев мяты — брать 2 чайных ложки на стакан | по столовой ложке каждые 3 часа за полчаса до еды |
| Мятные таблетки | 1–2 таблетки под язык/ до 4 раз в день |
| Настой ромашки в сочетании с мятой, валерианой и шалфее при диффузном спазме пищевода в равных пропорциях по 10 г на 2 стакана воды |
по 1/3 стакана до 4 раз в день |
| Корень девясила против воспаления и от сердечной слабости при неврологическом спазме — настой 20 г на 250 мл |
по 50 мл 4 раза в день |
После курсов лекарственных трав рекомендуется пить облепиховое масло по 10 капель (в случае, если нет аллергических проявлений на облепиху).
Нетрадиционный метод лечения спазма — профессиональное иглоукалывание. Проводятся 3 курса по 10 сеансов. Имеются противопоказания. Аккупунктура может помочь не только при спазме, но и при параличе пищевода.
Лечение спазма пищевода методом электроакупунктуры
Результативный способ снятия спазмов — самостоятельный массаж трёх активных точек. Они находятся на срединной линии груди, одна — ниже ямки на шее, вторая — между грудью, третья — посредине между двумя первыми. Массируют их косточками пальцев по часовой стрелке в течение 5 мин. Болезненность в этих точках может стать очень сильной, почти нестерпимой. Считается, что спастические боли «оттягиваются» в эти места и постепенно стихают. Массаж делают до исчезновения спазмов в пищеводе. Обычно облегчение приходит через 10–20 мин.
Назначается щадящая диета.
Основные принципы питания:
- частое, дробное, небольшими порциями;
- употребление механически щадящей пищи, не грубой, не слишком жёсткой;
- переход на жидкую и кашицеобразную пищу (идеально – детское питание);
- последний приём пищи за 3 часа до сна;
- отказ от употребления тёмного шоколада и алкоголя, которые расслабляют сфинктер между трубкой пищевода и желудком, вызывая заброс кислоты в пищевод и провоцируя спазм;
- минимум острых, кислотосодержащих блюд (консервы, маринады, соления, цитрусовые);
- отказ от чёрного крепкого кофе;
- не употреблять холодные и слишком горячие блюда, в том числе жидкости (мороженое, холодные напитки, очень горячие первые блюда).
Уменьшить частоту симптомов также помогут:
- сон с приподнятым головным краем на высокой подушке;
- отказ от курения;
- сброс лишнего веса;
- прямая спина при еде (трубка пищевода не искривляется);
- отсутствие перегибов и наклонов вперёд (предотвращает заброс желудочного сока в пищеводную трубку).
Основная схема терапии, нацеленная на избавление больного от спазмов при проглатывании пищи, заключается в том, чтобы вовремя и правильно поставить верный диагноз и разработать программу лечения. Одновременно с этим может возникнуть необходимость провести подробные обследования, чтобы исключить возможность серьезных заболеваний, таких как стенокардия и рак желудка, симптоматика которых имеет сходство с признаками диффузного и неврологического спазма.
источник
Легкие отделены от брюшной полости мышечным органом – диафрагмой. Это относительно тонкая и очень широкая мышца куполообразной формы. В нескольких местах диафрагма имеет отверстия, через которые проходят пищевод, нервы и кровеносные сосуды. Диафрагма “работает” в течении всей жизни человека, так как является главной дыхательной мышцей. При ее сокращении увеличивается в объеме легкие и в них устремляется воздух (вдох), а при расслаблении – легкие расслабляются и воздух их покидает (выдох). Левая половина диафрагмы содержит отверстие, в котором проходит пищевод. В норме это отверстие небольшое и полностью соответствующее наружному размеру пищевода. При некоторых патологических состояниях пищеводное отверстие диафрагмы увеличивается и верхняя часть желудка выпячивается. Возникает заболевание известное, как “грыжа пищеводного отверстия диафрагмы”.
Точно не установлено, что является причиной увеличения размера пищеводного отверстия диафрагмы. В некоторых случаях играет роль наследственный фактор. В других- ожирение, чрезмерные физические нагрузки. Чаще всего заболевание развивается у людей в возрасте старше 60 лет.
У большинства пациентов грыжи пищеводного отверстия никак не проявляются.
Наиболее частыми симптомами являются: изжога, регургитация. В некоторых случаях длительное попадание желудочного сока в пищевод может вызывать изъязвление стенки пищевода и кровотечение, что приводит к анемии и снижению количества эритроцитов в крови. Появляются боли при приеме пищи, вызванные воспалением и последующим сужением пищевода в нижнем отделе.
Было бы неправильно обвинить грыжу пищеводного отверстия, как главную причину возникновения болей. Как правило, грыжи пищеводного отверстия вообще не причиняют острую боль. Этот признак может следовать из других расстройств, типа язвенной болезни или даже болезней сердца.. Некоторые пациенты с заболеванием коронарных сердечных сосудов длительное время слепо верят в то, что причиной их дискомфорта является грыжа пищеводного отверстия диафрагмы. Если возникают боли в верхних отделах живота, — не следует вводить себя в заблуждение, что причиной боли является именно грыжа пищеводного отверстия. Следует обратиться к врачу и пройти медицинское обследование, которое точно установит диагноз.
Диагноз грыжи пищеводного отверстия типично устанавливается при помощи рентгенологического исследования пищевода с барием. Дополнительное испытание — гастроскопия, при помощи которой врач визуально исследует пищевод и желудок.
Осложнения грыжи пищеводного отверстия :
Хроническая изжога и воспаление нижних отделов пищевода, называемого “эзофагитом”
Анемия из-за хронического кровотечения из стенки пищевода
Рубцевание и сужение пищевода в нижнем отделе, что становиться причиной трудностей при глотании
К хирургическому лечению прибегают только в том случае, когда заболевание сопровождается признаками, типа постоянной изжоги или трудностями при глотании. Воспаление пищевода и образование язвы пищевода также требуют хирургического лечения.
Рекомендации больным с грыжей пищеводного отверстия:
Избегайте приема пищи, способствующей увеличению выработки желудочного сока: кофе, жирная пища, шоколад, алкоголь. Исключите курение.
Избегайте физических нагрузок, которые увеличивают давление в брюшной полости.
Нужно бороться с излишками веса. Худейте, так как ожирение также увеличивает брюшное давление.
В качестве медикаментозного лечения принимайте спазмолитики ( но-шпа и другие).
источник
Медицинский справочник болезней
Болезни пищевода. Эзофагит. Грыжа пищевода. Ахалазия кардии. Эзофагоспазм и др.
Эзофагит — наиболее распространенное заболевание пищевода воспалительного и дегенеративного характера.
В основном Э — вторичное заболевание и сопровождает заболевание самого пищевода или других органов и систем.
- При поражении едкими веществами (Экофолиативный Э);
- Повреждении инородными телами (Флегмонозный Э);
- При опухолях П, Ахалазиях Кардии, Дивертикулах П, (Катаральный или Эрозивный Э);
- При хронических заболеваниях бронхолегочного аппарата, хронической недостаточности кровообращения, хронических холециститах, панкреатитах и др. .
- Э зофагит почти постоянно сопровождает ГПОД (рефлюкс-эзофагит);
- Агранулоцитоз, грибковая инфекция вызывают Некротический Э;
- Корь, дифтерия, скарлатина — Псевдомембранозный Э;
- Многие острые патологические состояния (гипертонический криз, инфаркт миокарда), различные эндо- и экзогенные интоксикации (ожоговая болезнь, кетоацидотическая кома и прекома, почечная недостаточность, алкоголизм) могут проявляться помимо основных симптомов, Эрозивным и эрозивно-геморрагическим Э.
- Эзофагит является также одним из важных проявлениий заболеваний обменного (сидеропенический Э- синдром Племмера-Винсона при железодефицитной анемии), системного (системная склеродермия, синдром Сьегрена) или врожденного (сидром Рандю-Ослера) характер а.
По течению Эзофагиты бывают: Острые, Подострые, Хронические.
- Основные жалобы на Дисфагию (затруднение глотания, нарушения проведения пищевого комка), особенно при приеме раздражающей или грубой пищи,
- Одинофагия (болезненное прохождение пищевого комка через поврежденный участо к),
- Чувство жжения, тупые боли, чаще за грудиной.
Боли могут иррадиировать влево или вправо в грудную клетку, в шею, нижнюю челюсть, в верхние конечности, чаще в левую.
При Геморрагическом Эзофагите бывает пищеводно-желудочное кровотечение или появление «мелены»;
При флегманозном — картина острого воспаления средостения (боли за грудиной, чувство стеснения в грудной клетке, удушье, лихорадка, признаки интоксикации, лейкоцитоз и др.).
Рефлюкс-эзофагит по всем проявлениям напоминает клиническую картину ГПОД (дисфагия, боли через 15-30 мин. после еды, изжоги и боли, особенно в положении лежа, по ночам и др.).
При появлении эрозивного или язвенного Эзофагита на фоне рефлюкс-эзофагита боли становится постоянными, мучительными. После рубцевания язв, боли, изжоги меньше беспокоят или прекращаются, но нарастает дисфагия.
Осложнения эзофагита .
- Кровотечение,
- Изьязвление,
- Перфорация в средостение или в перикард,
- Рубцовые сращения пищевода с соседними органами. При последнем может произойти укорочение органа или образования дивертикулов пищевода.
Диагноз ставится на основе:
- анамнеза и жалоб больного;
- данные эзофагоскопии и, по необходимости – произведенной прицельной биопсии (элементы воспаления, атипии, появления опухолевых клеток и др.)
- результаты рентгенологического метода исследования, который выявляет дисфагию, ее уровень, возможную причину ;
- проба Бернштейна бывает положительной;
- положительные результаты посева промывных вод из П на бактерии и грибки (при флегманозном Э);
- общий анализ крови, который может выявить агранулецитоз как причину некротического Э; гипохромную анемию как следствие кровотечения или возможную причину Э при железодефицитной анемии; лейкоцитоз при флегманозном Э и др.
Поскольку Эзофагит в основном вторичное заболевание, необходимо в первую лечить основное заболевание.
Диета и режим питания.
- Обеспечение физиологической потребности организма пищей. Если невозможно через пищевод, то парентерально.
Пища должна быть химически, механически, термически (холодные, горячие жидкости нельзя) щадящей, питание дробное, 4-5 разовое.
При острых состояниях (эрозивный, геморрагический, флегманозный Э) рекомендуется воздержаться от приема пищи на 1-5 дней.
По мере стихания острого процесса или при подострых состояниях показана диета №1а – 1б и №1 (последовательно) по Певзнеру.
При хронических патологических состояниях приемлема диета №5 как более богатая питательными компонентами и более приятная для больных, чем 1 стол, но сохраняющая принцип химического и механического щажения. - Рекомендуется физический и эмоциальный покой. После приема пищи избегать горизонтальной позы.
Медикаментозная терапия.
1. Антациды и обволакивающие препараты: предпочтительнее их прием в горизонтальном положении тела, при котором контакт со слизистой Пищевода продолжительнее. Препараты чаще принимаются за 10-15 мин. до еды и (или) при сопутствующей язвенной болезни и после еды в различные интервалы времени в зависимости от локализации язвы (Альмагел, Гафикон, Фосфолюгель и др.)
2. Препараты, способствующие регенерации слизистой П:
Облепиховое масло назначается по 1-2 чаиные ложки через 5-10 мин. после еды, но предварительно принимается 2-3 глотка теплой воды без газа. Прием масла рекомендуется на ночь, перед сном. Лучше принимать в горизантальной позе.
Солкосерил также может оказать восстанавливающее слизистую действие. Вводится внутривенно по 6-8мл. 4-5 дней, затем переходят на внутримышечные введения 2-4 мл, 1-2 раза в день в течение 7-10 дней.
3. Препараты, уменьшающие спазм.
- Холинолитики. Атропина сульфат, Метацин, который более эффективен. Назначают по 1-2 (0,002-0,004 г) табл. 2-3 раза в день или по 1-2 мл 0,1% раствора подкожно, внутримышечно или внутривенно.
- Миотропные спазмолитики. Но-шпа, Галидор – могут быть эффективны при спазмах пищевода.
- Нитраты. Нитроглицерин и др. в некоторых случаях эффективны. Более заметен эффект при сочетании заболевания пищевода с ИБС. Можно сочетать нитраты со спазмолитиками за 5-10 мин. до еды 4-5-6 раз, сколько больной кушает.
- Бета-адреностимуляторы — их введение парентерально (алупент) или вдыхание (алупент, астмопен) вызывает расслабление мускулатуры нижней трети пищевода.
4. Регуляторы тонуса кардиального сфинктера.
Повышает тонус кардиального сфинктера, а с другой стороны, раскрывает привратник, а также ослабляет желудочно-пищеводный рефлюкс, рвоту.
Реглан, Церукал, Мотилиум, принимают по 1/2-2 таб. (5-10мг) 2-3 раза в день за 20-30 мин. до еды, а также по 1-2 (5-10мг) в/м или в/в.
5. Антибактериальная препараты:
Антибиотики или Сульфаниламиды в зависимости от инфекции.
6. Ферментные препараты.
Панзинорм-форте, Ораза, Креон- 1, Фестал, Дигестал, Лиобил, Панкреатин, Холензим.
При Кровотечении.
1. Кровоостанавливающие и антианемические препараты.
Раствором Эпсилон-аминокапроновой кислоты 20% орошают слизистую пищевода через эндоскоп.
Также Дицинон 12,5%, раствор 1-2 амп.(2-4 мл) внутривенно и при необходимости повторить через 4-6 часов введение в/в или в/м.
При варикозном расширении вен пищевода — целесообразно переливание крови или препараты крови, вводить окситоцин 1-2 амп. в 300-500 мл.10 % раствора глюкозы в/в, капельно, со скоростью 20-30 кап. в минуту.
Витамины гр. В, В12, фолиевая к-та, препараты железа (ферроплекс,феррум-лек), в некоторых случаях — введение цельной крови или эритроцитарной массы.
2. Седативные препараты.
Экстракт валерианы, пустырника, триоксазин , мезапам, феназепам , а на ночь – элениум , реланиум (седуксен), снотворные.
3. Фитотерапия.
Календула, зверобой, облепиха, ромашка, которые оказывают противовоспалительное и регенерирующее действие;
Алтей, оказывающий противовоспалительный эффект и снижающий продукцию HCI в желудке;
Душицу обыкновенную,устраняющую запоры и метеоризм;
Тысячелистник, Кровохлебку лекарственную (кровоостанавливающий эффект) и др.
Фитопрепараты желательно назначать в виде отваров и водных настоев. Спиртовые настои раздражают слизистую П. Затем желательно санаторно-курортное лечение.
Лечение абсцессов, флегмон, поражений П инородными телами лечится хирургически.
Ахалазия кардии (АК) — нарушение моторной функции Пищевода, при котором происходит угасание первичной перистальтической волны на уровне средней и нижней третей Пищевода.
В основе АК лежит не спазм, а потеря способности мышцами нижнего отдела Пищевода расслабляться (achalasis – нерасслабление) и не замыкаться. Прогрессирующее сужение кардиального отдела приводит к постепенному расширению остальных участков Пищевода. Обьем органа увеличивается в 10-15раз (2-2,5 литра) по сравнению с нормой (100-150мл)
- Пищеводная рвота – регургитация в горизонтальном положении и при наклоне туловища вперед (симптом «завязывания шнурков»).
- Дисфагия, которая носит прегрессируюший характер – сначала затруднено глотание твердой пищи, потом жидкой.
- Гнилостный запах изо рта.
- Чувство тяжести, особенно лежа и после приема пищи.
- Переполненный пищевод давит на трахею, ворота легких, коронарные артерии. После приема пищи появляются кашель, удушье, признаки стенокардии. После приема пищи появляются боли за грудиной при сопутствующем Эзофагите или язве Пищевода.
Осложнения:
- Появление свищей.
- Аспирация пищевыми массами (бронхо-легочный синдром: хронический бронхит, пневмония, абсцесс и гангрена легкого).
- Истощение больного – астенизация (нервно-вегетативная). Больной замыкается в себе.
- Анамнез
- Перкуторно выявляются расширение зон загрудинной и межлопаточной тупостей, особенно вправо;
- Рентгенологически — увеличение полости П, различной степени сужение кардиального отдела вплоть до полной непроходимости.
- Эзофагоскопия также обнаруживает увеличение полости П, сужение кардиального отдела, Э, а иногда и язву П.
- В начальных стадиях АК можно: Седативные препараты, Нитроглицерин (перед приемом пищи) или Пролонгированные нитраты,Холинолитики (атропин, метацин).
- Более эффективной является Кардиодилятация металлическими или воздушными расширителями, которые механически разрывают мышечные волокна суженного участка. Но в 20-30% случаев и этот метод не помогает, и, необходима операция.
Грыжа пищеводного отверстия диафрагмы (ГПОД) —это выпячивание части желудка в грудную клетку через пищеводное отверстие диафрагмы.
Различают 2 основных вида ГПОД.
- Скользящая (аксиальная грыжа) ГПОД. При этом варианте ГПОД брюшной отдел Пишевода вследствии укорочения органа (врожденный короткий Пищевод, рубцовые укорочения , частые спазмы продольных мышц органа и др.) перемещается в грудную клетку и тянет за собой по вертикальной оси часть желудка. Нарушается функционирование всех элементов кардии.
- Околопищеводная (параэзофагальная грыжа) ГПОД. При этом виде через расширенное пищеводное отверстие диафрагмы в грудную клетку выпячивается часть желудка.
- Болевой-диспептический синдром.
Проявляются болями в эпигастрии, изжогой, регургитацией, икотой (последнее — вследствие раздражения конечных ветвей диафрагмального нерва). Симптомы усиливаются сразу после приема пищи, особенно обильной и жидкой, в горизонтальном положении. - Анемически-геморрагический синдром.
Проявляется в основном железодефицитной гипохромной анемией вследствие скрытых кровотечений как осложнение эрозивно-геморрагического или язвенного Э. Может быть В12- дефицитная анемия. - Сердечный синдром.
У большинства б-ных наблюдается псевдокоронарный синдром — жгучие боли за грудиной, в области сердца, иррадирующие в шею, левую руку. Боли усиливаются в положении лежа, при наклоне вперед, после острой, обильной пищи. Боли уменьшаются в вертикальном положении, после приема антацидов. Нитроглицерин заметного эффекта не оказывает. Не исключено сочетание ИБС с ГПОД.
- Анамнез и жалобы;
- Рентгенологическое исследование, особенно важно в положении Тренделенбурга и при задержке дыхания в фазе глубокого вдоха;
- Эзофагоскопия выявляется изменения слизистой пищевода – эзофагит, язвы, геморрагии;
- ЭКГ необходима для дифференциальной диагностики ИБС и ГПОД;
- Анализ крови выявляет гипо- или реже гиперхромную анемию;
- Реакция кала на кровь может быть положительной;
Нужно избегать приема пищи в большом обьеме, особенно жидкой. Последний прием пищи за 2-3 часа до сна. Избегать горизонтального положения тела после приема пищи. Ночью должны спать с приподнятым изголовьем.
Больные должны избегать тяжелой работы, беременности, ношение тугих, широких ремней, запоров, метеоризма и др, повышающих внутрибрюшное и внутрижелудочное давление.
Назначаются:
- Антациды и Обволакивающие (викалин, алмагель, азотнокислое серебро и др.). Назначаются за 5-10 мин. до еды и, при необходимости, через 30-40 мин.после еды.
- При сопутствуюших спазмах показаны Спазмолитики, Холинолитики.
- Хирургически лечатся большие ГПОД, развитие стойкой симптоматики (периэзофагит, спайки) или язвы П, сужений, а также частые кровотечения.
Эзофагоспазм (Эс)- функциональное заболевание, проявляется локальным или диффузным повышением тонуса П. Оно в основном сопутствует заболеваниям П (Э, ГПОД, дивертикулы П. и др.), а также органов, находящихся в непосредственном контакте с П. и поблизости его. Наблюдается у людей старческого возраста без какой-либо патологии с повышенной чувствительностью нервной системы.
Симптомы:
Эс в основном проявляется в момент приема пищи при его прохождении. Появляется чувство застревания пищи на каком-либо уровне П. и боль за грудиной. Вставание, ходьба, отрыжка, иногда регургитация небольшого обьема пищи приносят облегчение. Иногда боли могут появляться вне приема пищи, локализованы за грудиной и могут напоминать стенокардические боли, особенно при сочетании с ИБС.
- Анамнез и жалобы;
- Рентген показывает сегментарное повышение тонуса П. и прерывание перистальтической волны на этом уровне и ниже.
Лечение основного заболевания, приведшего к функциональным нарушениям.
Пищу нужно принимать неспеша, избегать холодной, горячей, жесткой пищи, алкоголя.
Назначаются:
- таблетка Нитроглицерина под язык за 1-2 мин. до еды или
Нитраты пролонгированного действия, - Спазмолитики миотропного действия (но-шпа, метацин, галидор и др.).
Доброкачественные опухоли Пищевода представлены лейомиомами, фибромами, папилломами и др.
Основными симптомами являются дисфагия, ощущение инородного тела на определенном уровне, иногда регургитация. Особенностью этих опухолей является их медленное прогрессирование.
Диагноз ставится на основании рентгена и эзофагоскопии.
Злокачественные опухоли Пищевода
К предраковым заболеваниям относятся сужение П различного происхождение (АК, травматические послеожоговые сужения и др.), хронические Э, доброкачественные эпителиальные опухоли. Рак П может долго протекать без метастазов. У 40% умерших от рака П метастазы не обнаруживаются. Опухоль П может распространяться на соседние органы (перикард, бронхи) с образованием свищей с дальнейшими кровотечениями, гнойными процессами.
Симптомы:
Любая жалоба на пищевод дает основание подозревать опухоль.
Ведущий симптом — дисфагия, вначале при приеме густой, жесткой пищи, затем с прогрессированием болезни, при приеме полужидкой, жидкой пищи. Но при распаде опухоли дисфагия уменьшается. Могут присутствовать все остальные жалобы, присущие заболеваниям Пищевода.
ЛЕЧЕНИЕ.
При возможности оперативное вмешательство и симптоматическое лечение.
источник
Диафрагма – основная дыхательная мышца человека. Если в ней возникает отверстие или истончение какого-то участка, и через него органы брюшной полости проникают или выпячиваются в грудную полость (реже – наоборот) – это диафрагмальная грыжа.
Нажмите на фото для увеличения
Данная грыжа опасна тем, что проникший в полость грудной клетки кишечник, желудок или пищевод сдавливает и мешает нормально работать сердцу и легким. Также такое положение органов плохо влияет на сами пищеварительные органы, т. к. они легко пережимаются в том сухожильном или мышечном кольце диафрагмы, через которое вышли.
Грыжа диафрагмы может быть острой и хронической. Хроническая грыжа может долгое время никак не беспокоить пациента. Далее возникают следующие симптомы (они же – признаки острой грыжи): боль в груди, изжога, отрыжка, затруднение дыхания, ощущение жжения за грудиной. Эти проявления болезни однозначно мешают вести человеку полноценный образ жизни.
Грыжи диафрагмы различных видов – очень частое заболевание пищеварительной системы. Оно встречается у каждого десятого молодого человека, а с 50 лет обнаруживается у каждого второго. Также его диагностируют у 7–8% людей, которые жалуются на боль в грудной клетке и нарушение работы сердца.
Вылечить такую грыж просто: хирург проводит операцию, на которой вышедшие органы вправляют на место, а дефект диафрагмы ушивается и укрепляется. Лекарственные препараты с проблемой не борются, а только устраняют симптомы и предупреждают осложнения заболевания.
Диафрагма – это большая мышца в форме парашюта, которая расположена ниже легких и прикрепляется к реберным дугам. В ней есть периферическая мышечная и центральная сухожильная часть. Через сухожильную часть проходит к сердцу полая вена, а в мышечном отделе расположено отверстие для пищевода.
Нажмите на фото для увеличения
Отверстие для пищевода – «слабое место», где чаще всего образуются диафрагмальные грыжи (их еще называют грыжами пищеводного отверстия диафрагмы или хиатальными). Через него пищевод, желудок, а иногда и кишечник выходят в грудную полость.
В норме у здорового человека пищевод фиксируют мышечные и фиброзные связки. Но если тонус мышцы снижается, если уменьшается (атрофируется) левая доля печени или человек худеет настолько, что исчезает жировая клетчатка, находящаяся под диафрагмой – то пищеводное отверстие «растягивается». Из-за этого ослабевают связки, удерживающие пищевод, и увеличивается угол, под которым пищевод впадает в желудок (это и вызывает заброс желудочного содержимого вверх).
Диафрагму условно разделяют на три части: поясничную, реберную и грудинную. В каждой из них мышечные волокна имеют свое направление. На стыке этих частей находятся треугольные участки, которые достаточно податливы. Это и создает условия для выхода или выпячивания здесь кишечника. Это уже другие диафрагмальные грыжи.
Строение диафрагмы и мышцы задней стенки живота.
Нажмите на фото для увеличения.
Выделяют два основных вида грыж диафрагмы: травматические (развиваются под воздействием проникающих ранений и оперативных вмешательств) и нетравматические.
Каждый этот вид разделяется еще на два подвида:
Истинные, когда имеется грыжевой мешок (то есть вышедшие органы обернуты тонкой пленкой – брюшиной или плеврой). Так могут выходить или петля кишечника, или впадающий в 12-перстную кишку отдел желудка, или они оба. Данные грыжи могут ущемляться.
Ложные грыжи – без грыжевого мешка. Органы ЖКТ просто выходят через отверстие в диафрагмальной мышце. Такое состояние возможно для пищевода или начальных отделов желудка.
Также нетравматические грыжи бывают:
- врожденными;
- невропатическими – обусловленными нарушением нервного управления участка диафрагмы, из-за чего этот участок сильно расслабляется;
- грыжами естественных отверстий диафрагмы: пищеводного, аорты и полой вены.
Симптомы различных видов не сильно специфичные, позволяющие только по признакам поставить диагноз. Для назначения человеку правильного лечения и нужна классификация.
(если таблица видна не полностью – листайте ее вправо)
Виды спорта и производства, где нужно поднимать тяжести
Слабость соединительной ткани (врожденная или приобретенная)
Дистрофия мышечно-связочных структур
Если имеется хотя бы одно из этих условий, то диафрагмальные грыжи очень легко появляются под воздействием провоцирующих факторов из правой колонки.
Заболевания желудка и кишечника
Болезни легких и бронхов, которые вызывают частый кашель
Прием спиртного или химических составов, которые вызывают ожоги и рубцевание пищевода
Симптомы грыжи будут отличаться в зависимости от того, травматическая это грыжа или нет.
- развилась ли болезнь остро (быстро),
- или грыжа длительное время проникала из брюшной полости в грудную (хроническое течение),
- или же произошло ущемление (пережатие) грыжи в том отверстии, откуда она вышла.
Острая диафрагмальная грыжа чаще все проявляется следующими симптомами:
- Болями в груди, которые усиливаются при кашле.
- Изжогой (ощущением жара за нижней частью грудины и кислотного содержимого во рту). Она усиливается в положении лежа, при наклонах вперед или вниз. Также изжога появляется, если лечь сразу после еды.
- Отрыжкой воздухом или кислым содержимым, которая появляется даже во сне и может быть виновницей частых бронхитов и пневмоний (из-за попадания фрагментов пищи в дыхательные пути с выбрасываемым из желудка воздухом).
- Затруднением проглатывания (появляется «комок» не в горле, а в области грудины) жидкой пищи, воды; особенно остро он ощущается при торопливом приеме пищи. При этом твердая пища чаще всего проходит нормально.
- Вздутием живота.
- Постоянным кашлем.
- Затруднением дыхания (человек ощущает, что не может «отдышаться» или ему не хватает воздуха).
- Ощущением жжения за грудиной.
- Учащенным сердцебиением после еды.
- Урчанием или «бульканьем» в грудной клетке.
Если у человека развились диафрагмальные грыжи хронического типа, то он длительное время ничего не ощущает. В дальнейшем развиваются те же симптомы, как и при остром варианте.
Симптомы ущемившейся грыжи диафрагмы:
сильные боли в одной половине грудной клетки (чаще всего – в левой),
Для того чтобы назначенное лечение было адекватным, нужно не только поставить диагноз, но и определить вид грыжи (какие органы проходят и куда, есть грыжевой мешок или нет). Для этого назначают 4 обследования:
Рентгенологическое исследование грудной и брюшной полостей. Перед процедурой 6 часов нельзя есть, а за 10–20 минут необходимо выпить бариевую смесь, которую выдают и просят выпить перед кабинетом рентгенографии. Этот метод позволяет в режиме реального времени проследить движение бария по пищеводу в желудок.
Фиброгастроскопия (ФГДС) – исследование, при котором пациенту нужно будет проглотить специальный зонд (трубку), оснащенный камерой на конце. Исследование проводят натощак. Только по данным ФГДС диагноз «грыжа» не ставят, но определяются степень повреждения соляной кислотой слизистых оболочек пищевода, желудка, 12-перстной кишки; устанавливают факт кровотечения из сосудов органов ЖКТ, находящихся в грыжевом мешке.
pH-метрия – измерение кислотности в желудке и пищеводе. Процедуру проводят с помощью тонкого зонда.
При необходимости во время ФГДС проводят биопсию слизистой оболочки пищевода.
Если врач подозревает ущемление диафрагмальной грыжи, проводят рентгенографию брюшной и грудной полостей без введения бария. В случае подтверждения диагноза больного подготавливают и оперируют в экстренном порядке.
Рентгенограмма больного с грыжей пищеводного отверстия диафрагмы. Стрелкой указана часть желудка, проникшая в грудную клетку
Полностью вылечить диафрагмальную грыжу можно только с помощью операции, особенно если грыжа истинная и в любой момент может ущемиться. Но в 4 из 10 случаев после такого лечения грыжа появляется вновь, поэтому к хирургическому методу прибегают редко (2–15% случаев).
Чаще проводят консервативную терапию (например, из-за противопоказаний или несогласия пациента на операцию).
Консервативное лечение не лечит диафрагмальные грыжи, но помогает:
уменьшить степень заброса желудочного содержимого в пищевод, а кишечного – в желудок;
снизить кислотность желудочного сока;
запустить нормальное направление перистальтики (движений кишечника, с помощью которого происходит движение пищи).
Консервативное лечение предполагает соблюдение режима дня, диеты и прием медикаментов.
Питание должно содержать 1800–2000 ккал/сутки.
Исключите простые углеводы (сладости, сдобу) и продукты, вызывающие брожение (бобовые, белокочанную капусту, газированные напитки и пиво), чтобы не провоцировать выход раздутых петель кишечника или желудка в грудную полость.
Уберите из рациона кислые продукты (кислые соки, гранат, лимоны, вишню, сырые яблоки), которые могут усугубить течение болезни и спровоцировать развитие язвы или эрозии слизистой оболочки желудка или пищевода.
Исключите продукты, которые вызывают обильное выделение желудочного сока или ферментов поджелудочной железы: копченые, жареные, перченые блюда, блюда со специями, маринованные овощи, шашлык.
Обязательно включите в рацион продукты, которые будут заставлять кишечник работать и предупреждать развитие запоров: вареную свеклу, чернослив, сухофрукты.
Полезно пить щелочные минеральные воды по 100 мл за полчаса до еды: «Боржоми», «Славянская», «Поляна Квасова», «Джермук».
Кушайте небольшими порциями, часто. Ни в коем случае не ложитесь спать после еды.
Исходя из отзывов людей, которые применяли консервативное лечение, им приходилось не только есть минимум за 3–4 часа до сна, но и спать только в полусидящем положении, не опираясь на подушки. Для сна они или покупали функциональную кровать с подголовником, у которого можно изменять высоту, или подкладывали под ножки кровати в изголовье по 1–2 кирпича.
Диафрагмальная грыжа лечится такими препаратами:
(если таблица видна не полностью – листайте ее вправо)
Снижают выработку желудочного сока
Но-шпа, риабал, папаверин, галидор
Устраняют гипертонус мышц желудка и кишечника, уменьшают боль
Препараты, снижающие выработку соляной кислоты
Ранитидин, фамотидин, омепразол, нольпаза
Снижают синтез соляной кислоты в составе желудочного сока
Препятствуют разрушающему действию соляной кислоты на клетки желудка или пищевода
Препараты алюминия и магния
Альмагель, фосфалюгель, маалокс
Нейтрализуют избыточную кислотность желудочного сока
Такое лечение, хоть и является единственным «исцеляющим грыжу», все же применяется редко: в 2–15% случаев из-за частых рецидивов заболевания. Абсолютно показана операция при язвах пищевода, которые привели или к его сужению, или к кровотечениям.
Хирурги выполняют 3 вида операций:
Ушивание отверстия (грыжевых ворот), из которого выходят органы, особыми швами с последующим укреплением его сеткой из полипропилена.
Фиксация желудка к передней стенке живота после «установки его на место».
источник
Под грыжей пищеводного отверстия диафрагмы понимается гастроэнтерологическое хроническое заболевание, при котором снижается эластичность связок, благодаря которым поддерживаются органы, расположенные в области брюшной полости, одновременно с этим увеличивается размер отверстия в диафрагме, через которое изменяют свое месторасположение желудок с пищеводом.
На начальном этапе этой болезни она может проявляться в виде небольшого дискомфорта, игнорируемого многими. Не стоит этого делать, а нужно как можно скорее обращаться к врачу, ведь именно в этом случае при заболевании грыжа пищеводного отверстия диафрагмы лечение без операции может оказаться успешным, кроме того, получится избежать возможных осложнений.
Данное заболевание также называется хиатальной грыжей и характеризуется такой патологией, как изменение месторасположения некоторых органов или их частей, перемещающихся из брюшной полости в грудную сквозь диафрагмальное отверстие. При этом задействованные органы могут сохранять или утрачивать свою подвижность. Когда из брюшины в грудную полость перемещается лишь небольшая часть органов, тогда прогноз можно считать наиболее благоприятным по сравнению с полным перемещением органов. Но в данном случае признаки болезни могут пройти незамеченными, и лечение не будет начато своевременно, что грозит осложнениями.
Как было отмечено выше, в самом начале патология не выражается особо явной симптоматикой, но в дальнейшем больные могут жаловаться на такие неприятные ощущения, как:
- боль за грудиной тупого или жгучего характера, которая появляется после еды или движения;
- вздутие живота, метеоризм, икота, отрыжка, изжога;
- патология в виде желудочно-пищеводного рефлюкса, во время которого происходит обратное движение пищи в пищевод из желудка;
- трудности с глотанием пищи.
В дальнейшем, если не начать лечение, грыжей могут быть защемлены кровеносные сосуды, посредством которых происходит питание внутренних органов, либо сами эти органы. Из-за того, что кровоток нарушается, наступает некроз тканей. Процесс ущемления может происходить постепенно или быть внезапным. Последнее может произойти из-за непомерной физической нагрузки, употребления большого количества пищи, смеха и т.д., при этом больным ощущается острая боль, происходит учащение пульса, повышение АД, наблюдается сильная потливость. Данные симптомы характерны для тяжелого состояния и являются показаниями для того, чтобы вызвать скорую помощь для госпитализации.

Чаще всего грыжа пищеводного отверстия диафрагмы (лечение без операции возможно лишь на начальном этапе заболевания) наблюдается у пациентов старшего возраста. Причиной данной патологии является изнашивание тканей организма, вследствие чего связки утрачивают свою эластичность, а также нарушается кислотно-щелочной баланс. Кроме того, некоторые заболевания способствуют возникновению ГПОД. К основным причинам можно отнести:
- гастроэнтерологическую рефлюксную болезнь при отсутствии лечения;
- высокое брюшное давление в результате хронических запоров, патологий ЖКТ или беременности;
- новообразования (доброкачественные или злокачественные) в области ЖКТ;
- ослабление связок, отвечающих за поддержание в нужном положении пищевода и желудка;
- варикоз, геморроидальные узлы;
- повышенная масса тела;
- хронические проблемы с пищеварением;
- патологические изменения в диафрагме, приобретенные во время внутриутробного развития;
- короткий пищевод;
- травмы механического характера.
В последнем случае лечение патологии возможно лишь посредством оперативного вмешательства, консервативные терапевтические методы нужного результата не принесут.

Для того, чтобы был поставлен правильный диагноз и назначено эффективное лечение, требуется обратиться к врачу-гастроэнтерологу и пройти нужное обследование. В качестве диагностических методов при ГПОД используются следующие: рентгеноскопия грудной клетки, брюшной полости, желудка, ФГДС, анализ кала, биохимический анализ крови, биопсия слизистой желудка и др.
Безоперационные терапевтические способы показаны лишь при начальных стадиях заболевания, когда состояние больного нельзя назвать тяжелым. При этом стоит знать, что лечебный эффект может быть достигнут лишь в 10% случаев, и в большей степени такая терапия направлена на нормализацию состоянии пациента и снижение вероятности возникновения осложнений. К консервативным способам лечения можно отнести изменение образа жизни, рациона и использование медикаментозных препаратов.
- Изменение образа жизни: нужно помнить, что при наличии такого диагноза придется навсегда отказаться от тяжелых физических нагрузок, кроме специальных упражнений на расслабление и вытяжение тела. Нельзя носить тугие ремни, одежду, колготки с жестким поясом и всё, что оставляет на коже следы. При острой фазе болезни спать желательно в полусидячем положении.
- Рацион: питаться нужно регулярно, дробно и часто, небольшими порциями, пища не должна быть кислой, жирной, пряной или острой. После еды нужно в течение некоторого времени оставаться в вертикальном положении.
- Применение лекарственных средств: посредством медикаментов можно снизить неприятные и болевые симптомы, для этого применяются такие препараты, как анальгетики, спазмолитики (но-шпа и др.), антациды (гастал, рени, алмагель и др.), противовоспалительные средства (НПВС, антибиотики), блокаторы гистаминов (роксатидин, ранитидин, омез), прокинетики (мотилиум), вяжущие, успокоительные, противоаллергические, противомикробные препараты, витамины. При стационарном лечение могут применяться физиопроцедуры. Принимать прописанные врачом лекарства необходимо строго в соответствии с врачебными рекомендациями и инструкциями, преждевременно прекращать прием препаратов нельзя, иначе лечебный эффект не будет достигнут.
Использовать народные способы лечения грыжи пищеводного отверстия диафрагмы можно лишь после консультации с врачом, некоторые методики являются хорошим дополнительным средством при традиционной терапии. Некрепкий зеленый чай или отвар ромашки оказывают противовоспалительное действие и отлично помогают избавиться от изжоги, вызванной повышенной кислотностью желудка и другими гастроэнтерологическими проблемами.
Обратите внимание на это интересное видео, которая поможет не только снять боль, но и проводить профилактику предотвращения заболевания
источник

Происходит это при растяжении пищеводного кольца и формирование разницы в давлении полостях. Для предотвращения осложнения в виде ущемления, необходимо проводить своевременное лечение. Давайте выясним, как лечат грыжу пищевода.
Лечение грыжи пищеводного отверстия диафрагмы комплексное. Она складывается из различных направлений. К ним относят:
- консервативную терапию;
- оперативное вмешательство.
Первая в свою очередь складывается из разнообразного комплекса направлений. Особое значение при грыже пищевода имеют следующие методы лечения:
- назначение соответствующей диеты;
- физиотерапия;
- комплекс лечебной гимнастики.
Вот такое при диагнозе грыжа пищеводного отверстия диафрагмы лечение. Операция рекомендуется проводить в случае грыж огромных размеров и отсутствия эффекта от консервативной терапии. Но важно понимать, что лечение таблетками не убирает саму грыжу, а только устраняет симптомы.
Когда диагностирована грыжа пищевода диафрагмы лечение комплексное. Больным с данной патологией следует изменить образ жизни. Если обратиться к факторам, которые способствуют возникновению грыжи, то первое, что необходимо изменить это рацион. Важно понимать, что консервативные методы эффективны при малых размерах и в случае невыраженной симптоматики.
При диагнозе грыжа пищевода причины возникновения, методы лечения этого заболевания различны, поэтому рассматриваем их далее.
Лечение ГПОД заключается в использовании щадящего режима. Все продукты тщательно размельчают, исключают грубую механическую пищу. Следует добавить продукты с повышенным содержанием клетчатки. Это все возможные крупы, овощи и фрукты. Ограничить бобовые и макаронные изделия. Обязательным условием является прием пищи за три часа до сна. Спать рекомендуется с поднятием подголовника на 30 градусов. Особенно важно для тех, у кого в сочетании с грыжей имеется ГЭРБ. Желательно ограничить прием кофе, газированных напитков. Стараться избегать вредных привычек.
Подробно о правильном режиме питания, полезных и вредных продуктах мы рассказываем в статье о диете при грыже пищеводного отверстия.
Как лечить грыжу пищеводного отверстия диафрагмы? Лечение схоже с терапией ГЭРБ. Поэтому лекарства назначают для уменьшения агрессии соляной кислоты, улучшения пищеварения.
Чем лечить грыжу пищевода? Назначают следующие лекарства при грыже пищевода:
Антацидные препараты. К ним относят альмагель или маолокс. Их применяют при невыраженных симптомах, которые возникают при нарушении рациона питания. Их назначают для нейтрализации соляной кислоты. Это уменьшает ее действие на слизистую пищевода при забросе, что снижает риск развития рубцовых изменений и фиксации грыжи. Используют их через полчаса после еды.
- Вторым препаратом являются H-2 блокаторы .Среди них применяют ранитидин и фоматидин. Используют после каждого приема пища. Рекомендовано в обеденное время принимать одну таблетку и до и после еды.
- Ингибиторы протонной помпы. Они являются антисекреторными препаратами. К ним относят все лекарства с активным веществом омепразол. Назначают за пол часа до еды в течение двух недель. Не стоит злоупотреблять данными веществами. Это чревато развитием атрофического гастрита.
- Прокинетики. Группа веществ улучшающие эвакуаторную способность желудка. Известные представители метоклопрамид и его торговые названия. Рекомендовано применять до еды за 20 минут.
Лечебная гимнастика направлена на укрепление мышц передней брюшной стенки. Упражнения построены по одному принципу. Все движения необходимо делать на вдохе или выдохе. Например, исходное положение стоя. Руки по сторонам. Ширина ног произвольная. На моменте вдох следует выпячивать живот. Не стоит переусердствовать. На выдохе расслабляем переднею стенку живота.
Еще один пример. Положение лежа. На вдохе поворачиваем туловище в одну сторону, на выдохе в другую. Проводить такие упражнения желательно каждый день. Соответственно, при выраженных симптомах одно ЛФК не окажет должного эффекта. Поэтому важно обратиться за специализированной медицинской помощью.
Когда диагностирована грыжа пищеводного отдела диафрагмы, лечение должно предусматривать оперативное вмешательство. Оно показано при любом варианте грыжи.
Существуют показания к операции:
- выраженная клиническая картина в виде боли;
- в случае развитие осложнений;
- если в сочетании с грыжей у больного имеется рефлюкс неподдающийся терапии;
- при грыжах с осложнениями на легочную систему и сердце;
- если место перехода пищевода в желудок, при биопсии приобретает не характерный вид эпителия. То есть развивается дисплазия, с вытекающей метаплазией и раком.
Все операции подразделяют на 4 типа.
- Оперативное вмешательство по Харингтону и Алисону. При первом варианте после извлечения грыжевого содержимого, производится удаление избытка грыжевого мешка. При этом на пищеводе остается полоска брюшины около двух сантиметров. Пищевод фиксируют к соответствующему отверстию в диафрагме. Накладывают швы и на ножки последней. Кардию так же фиксируют к диафрагме.
- Второй вариант предполагает укрепление диафрагмально-пищеводной связки и замыкательной функции кардии.
Гастрокардиопексия. Данный метод предусматривает фиксацию желудка и пищевода. Само крепление происходит к образованиям поддиафрогмального пространства.
- Восстановление угла Гисса. Все моменты к ходе операции направлены на воссоздания нормальной кардиоэзофагеальной области.
- Еще одним направлением является фундопликация. Она используется у пациентов с ГЭРБ и диагнозом блуждающая грыжа пищевода, лечение которой, как видно, непростое.
Как вылечить грыжу пищевода? С этим вопросом можно ознакомиться при помощи этого интересного видео.
Физиотерапия и народные методы
Все методы физиотерапевтического лечения имеют симптоматический характер. К ним относят следующее:
- Импульсную электротерапию. Она направленна на регуляцию тонуса сфинктера между желудком и пищеводом.
Купирование воспалительных изменений в пищеводе и желудке. УВЧ-терапию применяют как метод данного направления.
- Методы направленны на улучшение кровообращения и регенеративных способностей. К ним относят терапию лазером.
- Методы, оказывающие спазмолитическое действие. Здесь выделяют электрофорез и гальванизацию.
Физиотерапевтические методы должны применяться только комплексно.
Как лечить грыжу пищевода в домашних условиях? Это можно делать только в случае невыраженных симптомов. Читайте об этом в статье про безоперационное лечение этой болезни.
Народные методы направлены на устранение симптомов. При выраженном болевом синдроме следует обратиться в больницу. Так как возможно развитие осложнений.
В случае выраженной изжоги применяют смесь из солодки. Для этого необходимо сделать раствор. Взять кипяченую воду, насыпать туда солодку, и дать постоять.
При болевом синдроме можно применить цветки ромашки или подорожник аптечный. Приготовить все по инструкции. В случае не проходящей боли следует обратиться в больницу. Подробнее о народных методах лечения грыжи диафрагмы — здесь.
источник
Грыжа пищевода представляет собой серьезную патологию, которая возникает в результате растяжения рефлюкса – отверстия в диафрагме, что способствует перемещению желудка и нижнего отдела пищевода в полость грудной клетки.
Это распространенное заболевание чаще отмечается у пациентов пожилого возраста, но также может возникать вследствие таких причин:
- Врожденный дефект длины пищевода
- Возрастное снижение эластичности связок диафрагмы и пищевода
- Ожирение или резкое снижение веса
- Атрофические изменения печени
- Термические повреждения стенок пищевода и травмы брюшной полости
- Высокое внутрибрюшное давление, возникающее вследствие:
- интенсивных физических нагрузок;
- заболеваний органов дыхания, сопровождающихся сильным кашлем;
- запоров;
- беременности;
- скопления жидкости в полости живота при асците;
- частого проявления метеоризма
На снижение тонуса сфинктера пищевода могут повлиять вредные привычки, прием некоторых медицинских препаратов и злоупотребление крепким кофе.
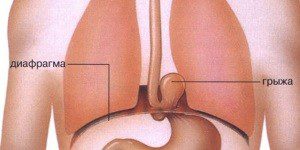
Аксиальная (осевая) – желудок или его часть сдвигается по вертикальной оси и не зависти от положения тела.
Околопищеводная (параэзофагеальная) грыжа – характеризуется смещением в район грудной клетки сальника, петли кишечника и дна желудка.
Скользящая грыжа – органы находятся в тонком мешке из соединительной ткани и смещаются из полости в полости во время изменения положения тела.
Врожденная грыжа возникает в результате генетической аномалии в строении пищевода, что приводит к размещению кардиального желудочного отдела в грудной клетке.
Смешанная — сочетает признаки аксиальной и блуждающей (скользящей) грыжи.
По степени тяжести патологии различают:
- 1 степень – выпячивание незначительного участка нижнего отдела пищевода;
- 2 степень – происходит сдвиг всего нижнего отдела кишечника за пределы брюшной; полости.
- 3 степень – в грудную клетку смещается нижний отдел пищевода, а также тело желудка.
Методики лечения разновидностей отличаются, поэтому терапия назначается только после постановки точного диагноза.
Легкая степень выпячивания грыжи часто не доставляет никаких беспокойств больному, и заболевание может обнаружиться случайно на УЗИ.
Но более тяжелые формы сопровождаются ощутимыми признаками:
- Первым проявлением заболевания является изжога. Неприятное жжение в пищеводе может ощущаться после обильной еды, приема алкоголя или в результате длительной работы в наклонном положении. Вследствие изжоги может ощущаться кисловатый или горький привкус, тошнота и чувство распирания в животе.
- Самый заметный симптом – болевые ощущения в районе живота, сердца, под ребрами и за грудиной. Ноющая боль может становиться интенсивнее в положении лежа, после наклонов и приема пищи. Облегчение наступает в момент вздоха или после рвоты.
- Отрыжка возникает после еды в результате высокого внутрибрюшного давления и спазма пищевого канала. Может сопровождаться неприятным запахом и выделением части содержимого желудка.
- Дисфагия или затруднение глотания. Такой симптом возникает в период обострения заболевания и появляется после употребления слишком холодной или горячей пищи. В тяжелых случаях больные перестают есть из-за невозможности проглотить пищу.
- Срыгивание пищи также может случаться при грыже пищевода и возникает в положении лежа, после наклонов или еды. Содержимое желудка выделяется в значительных объемах и без приступов тошноты, что доставляет больному много неудобств.
- Во время приема пищи иногда появляется чувство комка за грудиной. Причем в промежутках между едой такое ощущение пропадает.
В некоторых случаях отмечается хриплость голоса, икота. Могут возникать трудности с дыханием, сердечные боли и болезненность языка.

Решение о выборе метода лечения принимается гастроэнтерологом после консультации с хирургом.
В зависимости от сложности течения болезни может назначаться медикаментозная терапия или хирургическое вмешательство.
В большинстве случаев лечение небольшой грыжи проводится комплексно и заключается в следующих мерах:
- диетическое питание;
- лечебная гимнастика;
- медикаментозные средства;
- методы народной медицины.
Чаще всего в медикаментозную терапию входят такие группы препаратов:
- Антациды – снижают кислотность желудка. Например, альмагель, маалокс.
- Блокаторы рецепторов гистамина – снижает производство соляной кислоты: фамотидин.
- Прокинетики – нормализуют продвижение пищи по пищеварительному тракту: мотилиум, церукал.
- Желчные кислоты – устраняют воздействие желчной кислоты. Например, урохол.
Лечебная диета и комплекс физкультуры составляется с врачом с учетом состояния больного и наличия у него сопутствующих заболеваний. Также специалист может рекомендовать воспользоваться рецептами народной медицины для уменьшения симптоматики.

Для оперативного вмешательства существуют такие показания:
- состояние пациента стремительно ухудшается;
- консервативное лечение не приносит результатов;
- дисплазия слизистой пищевода;
- большой размер грыжи;
- развитие эрозий и кровотечений на фоне заболевания;
- риск возникновения ущемления грыжи.
Оперативное вмешательство проводится при обнаружении скользящей и околопищеводной грыжи, а также если в результате смещения органов возникает интенсивное давление на сердце.
Применение средств народной медицины окажет действенную помощь на ранних сроках развития заболевания. В дальнейшем целительные снадобья могут использоваться только в качестве вспомогательных мер комплексной терапии для облегчения симптомов: изжоги, вздутия живота, запоров.
Хорошо избавляет от изжоги отвар из смеси сухих апельсиновых корок и корня солодки. Взять по 7 г сырья и греть на маленьком огне в стакане воды до уменьшения объема жидкости вдвое. Поделить на три порции и пить за 15 минут до трапезы.
Легкий слабительный эффект окажет несладкий отвар из сухофруктов.
Устранит запор смесь из крушины, листьев сены и корней ревеня. Закипятить в стакане воды 2 ложки смеси и пить на ночь по половине стакана.
От вздутия живота спасет отвар цветков ромашки. Две ложки ромашки варить 10 минут в стакане воды и пить по половине стакана в течение всего дня.

По ст. л. листьев мяты, мать-и-мачехи, корней аира и льняного семени хорошо измельчить. Три ложки сырья отстаивать в течение часа в литре воды. После настаивания прокипятить и выпивать пять раз в сутки по 100 мл. Этот настой быстро облегчает проявление изжоги.
Щепотку листьев крыжовника настаивать в двух стаканах кипятка и выпивать по 80 мл трижды в сутки.
Столовую ложку смеси из цветов календулы, листьев мяты и горечавки настаивать 30 минут в стакане закипевшей воды и выпивать как чай в течение дня.
Эффективным средством от запоров является смесь из стакана кефира и ложки оливкового масла. Также эту проблему может решить сок лука, если пить его до еды.
Любые народные снадобья должны применяться после консультации с лечащим врачом, так как некоторые медицинские препараты нельзя сочетать с лекарственными травами.
Корректировка питания играет решающую роль в лечении патологии пищевода.
Прием пищи должен быть частым и небольшими порциями. Последний перекус допустим за 4 часа до сна, иначе пища не успеет перевариться, что отзовется изжогой, болью и вздутием живота. После еды не стоит принимать положение лежа, а лучше подвигаться, исключая наклоны или прогуляться.
Пища не должна содержать твердых, тяжелых для глотания кусков. Больным с грыжей пищевода показана протертая мягкая консистенция блюд. В приготовлении отдавать предпочтение варке на пару, тушению. Жарить продукты не рекомендуется.
Из рациона следует убрать продукты, вызывающие интенсивное газообразование в желудке и вздутие живота, например, бобовые, капуста, дрожжевая выпечка, газированные напитки. У некоторых людей такой эффект может возникнуть от молока.

Маринованные, копченые продукты, сладости и сдобная выпечка полностью исключаются из употребления. С осторожностью следует относиться к макаронным изделиям, блюдам из риса во избежание появления запоров.
Основой меню должны стать каши, нежирные мясные и рыбные продукты, слизистые супы. Обязательно ежедневное употребление вареных овощей. Если не наблюдается индивидуальной непереносимости молочных продуктов, то можно употреблять кисломолочные блюда с низким процентом жирности. Хлебные изделия допустимы только в подсушенном виде.
Для снижения кислотности полезно пить щелочную минеральную воду без газа и употреблять по ложке растительного масла до еды или после нее. Из сладостей допустимы кисели, мед, сухофрукты. Снизить метеоризм помогут укроп, тимьян, фенхель, тмин, а также употребление зеленого чая.
Для предупреждения неприятных ощущений спать желательно с приподнятой верхней частью тела и на правом боку.
Комплекс терапевтических мер включает обязательное выполнение физических упражнения для укрепления брюшных мышц.
- Стоя на коленях, наклоняться на глубоком вдохе в разные стороны. Выдыхая, вернуться в начальное положение. Через 7 дней все движением делаем в положении стоя.
- Лежа на правом боку. Под плечи и голову подложить подушку. Вдыхая, надувать живот, выдыхая, расслаблять мышцы. Движения делать не торопясь и не менее 10 минут 3 раза за день. После 7 дней начинать, выдыхая, втягивать в себя живот.
- Неторопливые прыжки на месте.
- Лежа на спине, поворачивать туловище в сторону – вдох, вернуться в начальное положение – выдох.
- Глубокие приседания.
Гимнастикой заниматься дважды в день, постепенно повышая количество повторов упражнения и глубину дыхательных движений. Первые результаты будут заметны уже через 2 месяца.
Нелишним будет разнообразить занятия ходьбой в ускоренном темпе, стараясь держать мышцы живота подтянутыми. Эффективно укрепляет мышцы йога или комплекс пилатеса. Главное правило – регулярность занятий.
Возможно, Вас заинтересует статья о лечении метеоризма.
Прочитав эту статью, Вы узнаете о лечении гастрита в домашних условиях.
Грыжу пищевода часто сопровождают интенсивные болевые ощущения, снизить которые помогут такие методы:
- Выпить кружку воды и спрыгивать с небольшого возвышения, например, ступеньки. Желудок вернется на место.
- Лежа на спине, массировать руками в районе грудины движениями вниз.
Для обезболивания можно принять Атропин или 3 таблетки Но-шпы. Хорошо снимает боль инъекция Баралгина. Обычно облегчение наступает через полчаса.
Грыжа пищевода – серьезный недуг, способный привести к нарушениям в работе легких и сердечно-сосудистой системы. Отсутствие своевременного лечения грыжи увеличивает вероятность развития рака пищевода. Поэтому важно вовремя диагностировать и начать терапию патологии.
Использование народной медицины, начатое на ранних стадиях и согласованное с врачом, поможет не допустить прогрессирования заболевания и исключит в дальнейшем необходимость оперативного вмешательства.
В качестве профилактики осложнений необходимо следить за своим питанием, исключая переедание и появление запоров. Свободная одежда и отсутствие сдавливания живота тугими поясами уменьшит проявление изжоги и отрыжки. Регулярные прогулки и умеренные занятия физкультурой укрепят мышцы и улучшат тонус организма.
Предлагаем Вашему вниманию видео, в котором специалист разъясняет особенности возникновения и борьбы с последствиями грыжи пищевода:
источник


 Антацидные препараты. К ним относят альмагель или маолокс. Их применяют при невыраженных симптомах, которые возникают при нарушении рациона питания. Их назначают для нейтрализации соляной кислоты. Это уменьшает ее действие на слизистую пищевода при забросе, что снижает риск развития рубцовых изменений и фиксации грыжи. Используют их через полчаса после еды.
Антацидные препараты. К ним относят альмагель или маолокс. Их применяют при невыраженных симптомах, которые возникают при нарушении рациона питания. Их назначают для нейтрализации соляной кислоты. Это уменьшает ее действие на слизистую пищевода при забросе, что снижает риск развития рубцовых изменений и фиксации грыжи. Используют их через полчаса после еды.
 Гастрокардиопексия. Данный метод предусматривает фиксацию желудка и пищевода. Само крепление происходит к образованиям поддиафрогмального пространства.
Гастрокардиопексия. Данный метод предусматривает фиксацию желудка и пищевода. Само крепление происходит к образованиям поддиафрогмального пространства. Купирование воспалительных изменений в пищеводе и желудке. УВЧ-терапию применяют как метод данного направления.
Купирование воспалительных изменений в пищеводе и желудке. УВЧ-терапию применяют как метод данного направления. Возможно, Вас заинтересует статья о лечении метеоризма.
Возможно, Вас заинтересует статья о лечении метеоризма.