Невропатические и патологические грыжи
В боковых отделах брюшной стенки иногда наблюдаются выпячивания грыжевидного типа, развивающиеся после паралича одной или нескольких мышц брюшной стенки. Этот вид грыжевидных выпячиваний носит название невропатических грыж (hernia neuropatica); последние наблюдаются редко и чаще развиваются у детей. Одной из причин образования их является порок развития брюшной стенки (недоразвитие мышц), паралич мышц брюшной стенки в результате перенесенного полиомиелита (рис. 38).
Эти выпячивания брюшной стенки увеличиваются в размерах в положении стоя, при натуживании, кашле. При ощупывании брюшной стенки определяется «слабый» участок без типичных грыжевых ворот. Края слабого участка мягки, податливы, несколько стерты. Болевые ощущения, как правило, отсутствуют. При натуживании больные ощущают чувство неловкости. Отсутствие типичных признаков брюшной грыжи и четко выраженного грыжевого мешка дало повод применить к невропатическим грыжам термин «ложные грыжи» (pseudohernia). Невропатические грыжи к ущемлению не склонны. Вопрос об операции в каждом случае решается после всестороннего обсуждения показаний и противопоказаний к активному вмешательству с учетом выраженной атрофии мышц на значительном протяжении брюшной стенки и эффективности операции.
Рис. 38. Невропатическая грыжа у ребенка (W. Hecker).
а — до операции; б — после операции
Патологические грыжи (hernia pathologica). При патологических процессах брюшной стенки, сопровождающихся значительным ослаблением мышц и апоневрозов (или разрушением их), в различных отделах брюшной стенки развиваются грыжевидные выпячивания. Чаще всего устойчивость брюшной стенки нарушается при острых воспалительных процессах с последующим фиброзным перерождением мышц (натечники при туберкулезном спондилите, коксите).
Ослабление брюшной стенки с последующим образованием грыжевых выпячиваний может наблюдаться также после гнойных процессов брюшной стенки, развившихся на почве острых заболеваний органов брюшной полости. Края дефекта (грыжевых ворот) являются неровными, плотными, малоподвижными. Кожные покровы обычно истончены, частью сращены с подлежащими тканями. Жалобы больных сводятся к болевым ощущениям в области выпячивания, в животе. Тактика хирурга определяется всей клинической картиной заболевания с индивидуальным подходом в каждом случае. Приводим наблюдение, касающееся патологической грыжи.
а — патологическая грыжа у женщины 59 лет; б — та же больная после операции.
Больная Ч., 38 лет, поступила в 1962 г. с жалобами на большое выпячивание в области рубца в левой подвздошной области, мешающее выполнять какую-либо работу, носить одежду. В 1947 г. была оперирована по поводу забрюшинной флегмоны, осложнившей остеомиелит левой подвздошной кости. С 1950 г. в левой подвздошной области появилось выпячивание, постепенно увеличивающееся, особенно за последние 5 лет. При осмотре в положении стоя у крыла левой подвздошной кости определяется выпячивание полусферической формы, покрытое атрофированной, резко истонченной, пигментированной кожей. Выпячивание как бы свешивается вниз, при этом на глаз определяется нижняя и медиальная границы, менее четко — латеральная и верхняя (рис. 39, а). При натуживании грыжевое выпячивание увеличивается и четко контурируется верхний участок его, отделяющийся от нижнего рубцовой перетяжкой. При пальпации определяется дефект мышц в виде эллипса правильной формы размером 8×4 см. Края дефекта — медиальный и нижний — плотны, пальпируются в виде плотного вала. С латеральной стороны краем дефекта является гребень подвздошной кости, верхней границей его служит плотная перемычка шириной 1 см. Рентгенография выявила остеоартроз левого тазобедренного сустава с неполным анкилозом. Рентгеноскопия кишечника: принятый накануне и в 6 часов утра в день осмотра барий выполняет терминальный отдел подвздошной кишки, расположенный в правой половине брюшной полости. Восходящая, поперечноободочная, нисходящая и сигмовидная кишки расположены вне грыжевого мешка. Отмечаются следы бария в петлях тонкой кишки, выполняющих грыжевой мешок. Операция под эфирно-кислородным наркозом. Окаймляющий разрез в левой подвздошной области, иссечение послеоперационного рубца. Обнаружен дефект брюшной стенки размером 8×4 см, большой, плотный грыжевой мешок размером 12×6 см. Выделение мешка из рубцово измененных тканей. Содержимое мешка — петли тонких кишок — легко вправлены в брюшную полость. Мешок ушит у основания, не отсечен и использован для закрытия грыжевых ворот путем подшивания его к краям дефекта. Отсепарованные мышечно-апоневротические края дефекта подшиты к надкостнице подвздошной кости, что обеспечило прочное закрытие грыжевых ворот (рис. 39, б). Дальнейшее наблюдение в течение года показало хорошие результаты операции.
источник
Грыжа позвоночника – это одно из самых распространенных патологических состояний опорно-двигательного аппарата. Социальную и медицинскую значимость эта проблема приобрела уже давно, и скорее всего, не потеряет никогда. Хотя абсолютно все случаи этого заболевания не являются жизненно опасными, очень часто оно становится причиной выхода на инвалидность или резко нарушает качество жизни человека. Самые болезненные вопросы, касающиеся межпозвоночных грыж, рассмотрены в этой статье.
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Модель грыжи позвоночника сходна с таковой при любых других их видах. Очень часто из-за недопонимания обычными людьми и даже специалистами главных механизмов возникновения и проявлений заболевания принимаются неверные тактические решения в отношении лечения. Ведь очень тяжело избавиться от патологического процесса, не видя его, а рассуждая о нем косвенно по клиническим проявлениям. Для легкости понимания того, что же такое межпозвоночная грыжа на самом деле, можно сравнить ее с выпячиванием передней брюшной стенки (пупочной, паховой и т.д.). Ее мог видеть каждый человек.
Важно помнить! Грыжа позвоночника – это одно из заболеваний, требующих точной детализации. Это связано с тем, что при одинаковом диагнозе у разных людей могут быть совершенно разные клинические проявления, и предпринята абсолютно противоположная лечебная тактика. Все зависит от отдела позвоночника, в котором образовалось выпячивание, его размеров и расположения по отношению к спинномозговому каналу!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Все компоненты патологического очага и в том, и в другом случае одинаковы, различается лишь их локализация:
- При грыже позвоночника патологической трансформации подвергается один или несколько межпозвоночных дисков – плотных хрящеподобных образований, соединяющих между собой соседние верхний и нижний позвонки по типу своеобразного сустава;
- Грыжевые ворота. В их роли выступает периферическая (краевая) часть диска позвоночника в виде его разрыва, нарушающего целостность и непрерывность;
- Мешок и содержимое. Он представлен центральной частью межпозвоночного диска. Она имеет желеобразную консистенцию (пульпозное ядро) и в норме удерживается внутри диска его плотной периферической частью (капсулой). Если ее целостность нарушается, ядро под действием веса вышележащих позвонков начинает просачиваться через патологические дефекты в капсуле;
- Сдавление окружающих тканей, которое определяют конкретные виды грыж позвоночника. Выходя за пределы межпозвоночного диска, выпячивание оказывает компрессию нервных окончаний и корешков, выходящих из спинного мозга (боковая, задне-боковая и фораминальная грыжа). В случае его пролабирования в просвет спинномозгового канала (медиальная) возникает сдавление спинного мозга или магистральных нервных стволов.
Заподозрить наличие грыжи межпозвоночного диска помогут такие симптомы:
- Боли. Их локализация и распространение соответствуют области позвоночного столба и может располагаться в любом из его отделов: от шейного до пояснично-крестцового;
- Интенсивность болевого синдрома. Все зависит от длительности заболевания и размеров грыжи. Наиболее характерная закономерность в том, что впервые возникшие случаи проявляются интенсивной острой болью в соответствующем патологическому очагу отделе спины. Эта же особенность характерна и для грыж больших размеров. Небольшие длительно существующие менее болезненны;
- Прострелы и боли по ходу нервов. Боль может располагаться не только в области пораженных позвонков, но и распространяться вдоль нерва, корешки которого раздражаются выпячиванием. Это ощущается в виде стреляющих болей в верхнюю или нижнюю конечность и по ходу ребер;
- Неврологические признаки и нарушения. Проявляются в виде снижения силы, слабости, онемения рук или ног (одной или обеих). Большие грыжи, вызывающие сдавление спинного мозга, проявляются полным или частичным отсутствием движений (паралич или парез) в нижних конечностях и невозможностью ходьбы;
- Связь с определенными движениями и нагрузками. Повороты и наклоны туловища в ту или иную сторону или вперед провоцируют возникновение или усиление боли в спине.
Наиболее опасна та позвоночная грыжа, которая пролабирует в просвет его канала. Возникает реальная угроза необратимого или тяжелого повреждения спинного мозга.
Причины грыж позвоночника можно разделить на две группы: способствующие и производящие. К первым относятся те факторы, которые формируют склонность к возникновению заболевания. А именно:
- Врожденные аномалии и слабость соединительнотканных анатомических образований позвоночника;
- Отягощенный наследственный анамнез в отношении заболеваний этого отдела скелета;
- Приобретенные деструктивные изменения на фоне остеохондроза;
- Возрастное ослабление хрящевой и соединительной ткани.
Перечисленные факторы сами по себе не способны вызвать болезнь. Они становятся благоприятным фоном, на котором могут реализовать себя производящие причины. В их роли выступают физические нагрузки, сопряженные с поднятием и переносом тяжестей. Если интенсивность нагрузки не соответствует прочности фиброзной капсулы межпозвоночного диска, под действием веса происходит ее разрыв с вытеканием пульпозного ядра за пределы диска. Он, как будто, раздавливается.
Заподозрить проблему можно по жалобам и симптомам (боли), но они неспецифичны. Поэтому обязательно требуется проведение специальных исследований. К ним относится диагностика: рентгенографическое исследование позвоночного столба в двух проекциях, компьютерная или магнитно-резонансная томография. При помощи первого метода никогда не удастся обнаружить проблему. Эффективность вторых достаточно высокая, чтобы не только выявить грыжу, но и детально описать ее (размеры, уровень расположения, связь со спинным мозгом) и определить причины возникновения.
Лечение межпозвоночной грыжи любого отдела – задача не из легких. Это связано с его длительностью, которая может составлять несколько месяцев. Поэтому и больные, и их лечащие врачи должны иметь достаточную выдержку и терпение, чтобы преодолеть самые ответственные рубежи болезни.
Самая первая задача в лечении грыж позвоночника – это хорошее обезболивание. Оно позволяет не только облегчить страдания больного, но и вызвать доверие к дальнейшим проводимым манипуляциям. Снятие боли могут обеспечить:
- НПВС с преимущественным противовоспалительным эффектом (мовалис, диклоберл, ревмоксикам, мелбек, нимесулид);
- Нестероидные противовоспалительные средства с преимущественным обезболивающим эффектом (ксефокам, кетанов, кеталгин);
- Наркотические аналгетики (налбуфин, трамадол, промедол, омнопон);
- Паравертебральные блокады местными анестетиками (новокаин, лидокаин, маркаин, лонгокаин).
Подразумевает введение НПВС, мочегонных средств (лазикс, фуросемид, манит), препаратов с прямым противоотечным эффектом (L-лизина эсцинат), глюкокортикоидных гормонов (дексаметазон, метилпреднизолон, дипроспан).
Для этих целей используются средства с хондропротекторным эффектом (алфлутоп, структум, коллаген комплекс, мукосат). Их можно принимать в виде таблеток и инъекций, вводимых внутримышечно или паравертебрально по типу лечебной блокады. С таким же успехом используются гомеопатические средства (дискус композитум, траумель).
Достигается использованием миорелаксантов (сирдалуд, мидокалм).
Массаж, ударно волновая и магнитотерапия, электрофорез, иглоукалывание, водные процедуры.
Питание при грыже позвоночника должно отвечать таким главным требованиям:
- Водный режим. Запрещено употреблять большое количество жидкости (более 1,5-2 л/сутки) и злоупотреблять солью;
- Низкокалорийная диета. Уменьшив количество калорий, достигается нормализация веса, что уменьшит нагрузку на позвоночник и благотворно скажется на стабилизации состояния;
- Диета, исключающая раздражающую пищу. В эту группу входят острые, жирные, жареные блюда, приправы, специи, копчености, маринады;
- Обогащение рациона продуктами с высоким содержанием белка и коллагена (мясные блюда, яйца, бобовые, студни).
Каждый больной с грыжей должен понимать, что чем меньшим нагрузкам подвержен патологически измененный позвоночник, тем быстрее происходит его восстановление. Но это не значит, что двигательная активность должна быть полностью исключена. Обычный двигательный режим в объеме неспешной ходьбы с исключением резких поворотов туловища и осевых нагрузок на позвоночник разрешается после купирования выраженного болевого синдрома и острых проявлений болезни. Главное условие, на котором построена профилактика повторных обострений – использование фиксирующего корсета. Благотворное влияние оказывает ЛФК и гимнастика для укрепления крупных и мелких мышечных паравертебральных групп. Подбирать объем необходимых упражнений лучше всего под контролем профильного специалиста (врач ЛФК или реабилитолог). Профессиональный спорт исключается.
Избавиться от болезни только народными средствами невозможно. Данное направление медицинской помощи может использоваться, но исключительно в комплексе с традиционным лечением. С их участием может проводиться и профилактика заболевания.
Важно помнить! Большинство случаев грыж позвоночника требуют консервативного лечения. Оно должно быть продолжительным при обострениях болезни. Но поскольку проблема относится к группе хронических заболеваний, больные не должны допускать нарушений двигательного режима. Подобная бездумность может закончиться не только ухудшением состояния, но и прогрессированием патологических изменений со стороны межпозвоночного диска!
Операции рекомендуются в тех случаях, когда на фоне комплексного консервативного лечения не удается достичь положительной динамики. Основным критерием считается сохранение выраженного болевого синдрома боле 4-5 недель. Вторым показанием могут служить случаи остро возникших межпозвоночных грыж, сопровождающиеся компрессией спинного мозга. Оперативные вмешательства могут выполняться традиционным способом при помощи разреза кожи в области возникновения деструкции диска и лапароскопическими методами. При множественных мелких грыжах эффективно использование пункционной криотерапии.
В последнее время у людей с грыжей позвоночника появилась возможность устранить этот недуг без операции и, что немало важно, у себя дома.
Это стало возможным благодаря врачу-вертеброневрологу из Омска Тищенко Алексею Николаевичу, создателю методики устранения грыжи позвоночника без операции при помощи корректора межпозвонковой компрессии «Грыжи-Нет». Уникальность этого корректора в том, что он устраняет именно причину появления грыжи, благодаря чему не только проходит боль, но и устраняется грыжа позвоночника, что подтверждено многочисленными исследованиями МРТ.
Строгое соблюдение инструкции по применению (длительность применения, сила натяжения, двигательный режим после применению корректора) способствует устранению грыжи позвоночника и дает результат, о котором раньше не могло быть и речи без операции.
Грыжу позвоночника не тяжело выявить. Но ее лечение – это целое искусство, требующее высоких профессиональных навыков от специалистов и максимальной готовности изменения образа жизни от пациентов.
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям

Комплексный подход лечебной гимнастики обычно состоит из обучения пациента правильно двигаться и набора определенных упражнений, способствующих расслаблению спазмированных мышц и нормализации их работы, общему укреплению корсета мышц и помогающих поддерживать позвоночник в нейтральной позиций (прямо) во время повседневной деятельности.
Людям, которые страдают от боли, вызванной грыжей межпозвонкового диска, стоит избегать выполнения действий, которые создают чрезмерную нагрузку на нижнюю часть спины или требуют резких «скручивающих» движений, как, например, в футболе, гольфе, балете, и при поднятии тяжестей.
Дополнительные аэробные упражнения (с низкой интенсивностью, например, ходьба, велотренажер, плавание) возможно начать немного ранее, чем гимнастику, через две – три недели от начала терапии. Бег не рекомендован, по крайней мере, пока не исчезла боль и мышцы спины не окрепли.
Пока мышцы составляющие корсет спины не достаточно хорошо натренированы, следует избегать упражнений, создающих давление на нижнюю часть спины (например, приседания с дополнительной нагрузкой). Нужно постоянно помнить, что выполнение гимнастических элементов должно быть медленным и щадящим.
Существуют различные типы и виды физической активности, которые находят свое применение для успешного лечения болевых проявлений при грыжах позвоночника. Упражнения на растяжку наилучшим образом подходят для уменьшения симптомов боли, тогда как укрепляющие – больше способствуют восстановлению утраченных функций (увеличивают подвижность).
Упражнения, чаще всего используемые при патологии дисков, можно подразделить на:
– Низкоинтенсивные аэробные упражнения. Сюда стоит отнести плавание, велосипедная езда и ходьба, посредством которых укрепляются мышцы живота и спины без чрезмерного напряжения. Особенно полезна водная гимнастика, так как вода способствует минимизации нагрузки на позвоночник во время выполнения упражнений.
– Йога, тай-чи, цигун. Разнообразные комплексы гимнастических упражнений, придуманные в странах Восточной Азии, сочетают в себе физические приемы с медитацией, что позволяет достичь психофизического равновесия, которое эффективно предотвращает рецидивы поясничных болей.
– Стабилизирующие упражнения (или же силовые тренировки). Занятия этим видом гимнастических упражнений приводят к возрастанию мышечной силы живота и низа спины, улучшая при этом подвижность, силу и выносливость в общем, а также дополнительно повышая гибкость в суставах бедер и коленей.
– Растяжки. Эти упражнения эффективнее всего помогают для уменьшения болезненности, однако наилучших результатов, как показывает практика, можно добиться их сочетание с силовой гимнастикой.
– Подъемы туловища (полезны, чтобы укрепить слабые мышцы верхнего пресса живота). Для их выполнения нужно лечь на спину, нижние конечности согнуть в коленях, а руки расположить на груди скрещенными. Поднимайте верхнюю часть туловища на пятнадцать – двадцать сантиметров от пола, задержитесь на 2 – 5 секунд, затем медленно опуститесь в начальное положение. Выдыхайте на пути вверх, и вдыхайте на пути вниз. Стоит стремиться к выполнению двух подходов по десять раз. Если вас при этом беспокоит боль в шее, сцепите руки за головой для поддержки.
– Для укрепления тех мышц, которые составляют пресс низа живота, ложитесь на спину и поочередно и медленно поднимайте выпрямленные ноги на 30 – 50 сантиметров от пола. Фиксируйте их в верхнем положении на десять секунд, после чего также неспеша опускайте. Стремитесь к выполнению двух подходов по десять подъемов.
– Лягте на спину (как правило, в спокойном расслабленном состоянии между спиной и полом образуется зазор). Путем напряжения мышц передней брюшной стенки, прижмите спину к полу так, чтобы исчез зазор, оставайтесь в этой позе в течение восьми – десяти секунд, вернитесь в исходную позицию. Выполняйте прием 8 – 10 раз.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
– Поднятия таза. Лягте на спину, хорошо согните ноги в коленных суставах. Напрягите ягодицы и живот так, чтобы нижняя часть спины немного приподнялась над полом, застыньте в этой позе на секунду. Опуститесь обратно на пол, расслабьтесь. Старайтесь дышать равномерно. Плавно удлиняйте выполнение упражнения до 5 секунд. Затем отставьте ступни ног немного дальше от тела и попробуйте снова.
– Упражнение разгибания. Из положения лежа на животе с прижатыми к груди согнутыми в локтях руками, медленно приподнимите верхнюю часть торса на локти, держа бедра и таз на полу (рис. 4). Замрите в этой позиции на пять секунд и вернитесь обратно на пол. Постепенно увеличьте пребывание в разогнутой позиции до тридцати секунд. Повторяйте 10 раз.
Когда рассмотренное упражнение покажется вам легким для выполнения, можно перейти к более сложной его форме – поднимайтесь не на локти, а на полностью выпрямленные руки. Если вам по тем или иным причинам трудно лежать, аналогичное упражнение можно выполнять стоя, медленно выгибая спину назад, руки на бедрах. Однако, все же предпочтительно делать это упражнение лежа.
– Лежа на спине с согнутыми в коленях и поставленными вместе ногами и разведенными в стороны руками, аккуратно и медленно опускайте колени на пол из стороны в одну сторону, задерживаясь в крайних положениях по двадцать секунд.

– Находясь на спине, возьмите руками голень или бедро одной ноги и медленно потяните колено по направлению к вашей грудной клетке до максимума. Задержитесь на десять – двадцать секунд, затем аналогично проделайте с другой ногой.

– Находясь лежа на спине бережно потяните колени обеих ног к груди (рис. 9). Спустя двадцать – тридцать секунд, медленно вернитесь в начальное положение. Делайте два подхода по 6 раз.

– Сядьте на свои голени, согнитесь и, вытянув руки, потянитесь вперед с не отрывая ягодицы от пяток (рис. 10). Через двадцать – тридцать секунд, медленно возвращайтесь к исходному положению. Выполняйте два подхода по 6 раз.
– Находясь лежа на животе (можно подложить что-нибудь наподобие валика или подушки для удобства и создания возвышенности) с руками расположенными за спиной в сцепке, поднимите плечи и верх туловища. Побыв в этом положении около пяти секунд (далее увеличивая до 20 секунд), вернитесь в изначальное. Исполняйте 8-10 раз.

– Из позиции лежа на животе (причем голова и грудь опущены на пол, а руки протянуты над головой), медленно поднять руку и противоположную выпрямленную в колене ногу на пять – десять сантиметров от пола, зафиксироваться на пару секунд (постепенно увеличивая до двадцати) и возвратиться в первоначальное положение. Повторяйте от восьми до десяти раз.

– Полумостик. Из положения на спине с согнутыми в коленных суставах нижними конечностями медленно поднимите низ спины и ягодицы от пола. Зафиксируйтесь в этой позе на пять – десять секунд, затем плавно опуститесь. Выполняйте пару подходов по десять полумостиков.

– Ложитесь на живот, руки располагаете под головой. Поочередно выполняйте поднятие ног, слегка согнутых в коленях, фиксируя их в верхнем положении на пять секунд. Производите восемь – десять поднятий.

Похожие упражнения возможно проделывать находясь в 4-точечной позиции (имея в качестве точек опоры ладони и колени). При этом стоит избегать скручивание или провисание туловища.
– Поднимайте кзади и вверх поочередности ноги, незначительно согнутые в коленях, задерживая вверху на пять секунд, затем медленно опускайте. Выполняйте два подхода по десять поднятий.

– Стоя на четвереньках, одновременно поднимите выпрямленную руку и такую же ногу с противоположной стороны, удерживайте в течение трех – пяти секунд. Не забывайте, что при этом спину нужно держать прямой. Чередуя руки и ноги повторите восемь – десять раз.
Гимнастика дает прекрасную возможность повысить гибкость и выносливость, а также укрепить определенные группы мышц, которые осуществляют поддержание нейтрального положения позвоночника. Выполнение упражнений не должно быть изолировано, а являться частью более широкой программы, которая необходима для возвращения к нормальной жизни дома и на работе.
Сочетание гимнастики с психологической и мотивационной поддержкой, такой как когнитивно-поведенческая терапия, позволяет сделать усилия пациента более уверенными и целенаправленными.
источник
Одним из этапов обследования больных с грыжами является выяснение вправимости грыжевого содержимого в брюшную полость или невправимости его (полной или частичной). Содержимое грыжевого мешка обычно самостоятельно вправляется в брюшную полость в горизонтальном положении больного. В некоторых случаях вправлению способствует легкое сдавливание грыжевого выпячивания. Достаточная ширина грыжевых ворот и отсутствие сращений органов брюшной полости между собой и стенкой грыжевого мешка способствуют обратному свободному вхождению содержимого грыжевого мешка в брюшную полость, что определяет и название — свободная (вправимая) грыжа.
При наличии сращений грыжевое содержимое не вправляется в брюшную полость, грыжевое выпячивание может несколько уменьшиться в размерах в горизонтальном положении больного, но полного вправления с возможностью прощупать грыжевое кольцо не наступает. Эти признаки характеризуют невправимую грыжу.
Сращения могут разделить грыжевой мешок на отдельные участки — камеры, в которых наблюдаются обширные приращения вышедших в грыжевой мешок кишечных петель и сальника. При этих условиях возможно изолированное ущемление в одной из камер грыжевого мешка. Обширные приращения кишечных петель и сальника в отдельных камерах чаще наблюдаются при пупочных грыжах и значительно изменяют соотношения вышедших органов, особенно при длительном существовании грыжи.
При начальных степенях невправимости грыжи больной не испытывает особых болезненных ощущений, проходимость кишечника сохраняется. В дальнейшем медленно развиваются явления калового застоя, которому способствует наличие в мешке петель толстого кишечника. Это проявляется упорными запорами. Общее недомогание, слабость, боли в подложечной области, отсутствие аппетита, тошнота дополняют клиническую картину, наблюдающуюся у больных с невправимыми грыжами.
При невправимых паховых грыжах больных, чаще пожилого возраста, иногда беспокоит учащенное мочеиспускание, сопровождающееся неприятными болезненными ощущениями, что может объясняться увеличением предстательной железы, а также возможным прилеганием мочевого пузыря или же дивертикула его к грыжевому мешку. Постоянная травма содержимого грыжевого мешка сопровождается реактивными изменениями как в его стенке, так и в содержимом. Нарушается крово— и лимфообращение; скопление фибринозного выпота с последующим образованием более плотных и более обширных сращений формирует конгломерат вышедших органов со значительным ослаблением их функциональных возможностей.
Невправимость грыжевого содержимого может зависеть также и от сращения сальника непосредственно у шейки грыжевого мешка и от длительного ношения бандажа, который своим постоянным давлением вызывает механическое раздражение с последующим развитием рубцовой ткани.
Невправимые грыжи (пупочные, бедренные) чаще наблюдаются у женщин; у детей они встречаются редко.
Среди невправимых грыж на первом месте по частоте стоят бедренные грыжи, затем пупочные и паховые. При невправимых паховых грыжах, когда содержимым грыжевого мешка является сальник, кашлевой толчок отсутствует. Симптомы невправимой паховой грыжи отмечаются при обширных липомах семенного канатика, как это имело место в одном из наших наблюдений.
Больного А., 50 лет, беспокоили постепенно увеличивающееся невправимое выпячивание в паху и чувство тяжести в мошонке и паховой области. При обследовании определялось значительной величины выпячивание, занимавшее правую половину мошонки и уходящее в паховый канал. Ввести палец в поверхностное паховое кольцо не удается. При перемене положения тела, при напряжении брюшного пресса образование не меняет своей величины и формы. Выпячивание безболезненное, эластическое, плотное, с дольчатой поверхностью. При перкуссии — тупой звук. При рентгенологическом исследовании (с дачей бариевой взвеси рек оs) кишечных петель в грыжевом мешке не обнаружено. Диагноз: невправимая паховая грыжа (сальник в грыжевом мешке). На операции обнаружена большая жировая опухоль типа гроздевидной липомы, распространяющаяся по ходу семенного канатика. Опухоль как бы разволокнила элементы семенного канатика, которые располагались между многочисленными жировыми дольками; проникая между оболочками, дольки опухоли достигали яичка. Ввиду невозможности удаления опухоли без нарушения целости семенного канатика и питания яичка, а также тенденции опухоли к росту решено было радикально удалить ее вместе с семенным канатиком и яичком, что и было сделано с ведома больного. Паховый канал закрыт по Мартынову. Послеоперационное течение гладкое. При гистологическом исследовании обнаружена липома.
Липомы, развивающиеся между оболочками канатика, достигают иногда больших размеров и не могут быть удалены изолированно с сохранением целости семенного канатика и яичка. Б. Н. Хольцов считает целесообразным в этих случаях радикально удалять опухоль вместе с яичком и канатиком, тем более что саркоматозная дегенерация таких липом вполне возможна.
источник
Грыжей брюшной стенки называют заболевание, при котором происходит выхождение внутренних органов из брюшной полости вместе с париетальным листком брюшины. Обычно выпячивание внутренностей происходит под кожу через дефекты брюшной стенки в незащищённых мышцами областях. Наличие грыжи ограничивает трудоспособность и качество жизни, а при её ущемлении возникает реальная угроза для жизни пациента.
КОД ПО МКБ 10
К.43. Грыжа передней брюшной стенки.
Наружные брюшные грыжи состоят из грыжевых ворот, грыжевого мешка, грыжевого содержимого и оболочек грыж (рис. 68-1).
Рис. 68-1. Составные части грыж: 1 — оболочки грыжи; 2 — грыжевой мешок; 3 — грыжевые ворота; 4 — грыжевое содержимое — петля тонкой кишки.
Грыжевые ворота — врождённые или приобретённые отверстия в мышечно-апоневротической части брюшной стенки, через которые внутренние органы вместе с брюшиной выходят из брюшной полости. Они могут формироваться в «слабых» местах брюшной стенки (паховый канал, пупочное кольцо, щели в белой линии живота и пр.). Приобретённые дефекты возникают после травм брюшной стенки, нагноения операционных ран, эвентрации и т.д. Размеры и форма грыжевых ворот бывают самыми разнообразными. Наиболее опасны узкие ворота, при которых риск ущемления грыжи максимален.
Грыжевой мешок образует растянутый рубцово-изменённый участок париетальной брюшины, вышедший через грыжевые ворота, который формирует своеобразный «карман». В грыжевом мешке различают устье (часть, граничащая с брюшной полостью); шейку (самый узкий отдел, находящийся в грыжевых воротах); тело (основная наибольшая часть мешка) и дно (дистальный отдел этого образования). При скользящей грыже одной из стенок грыжевого мешка становится орган, расположенный мезоперитонеально: мочевой пузырь, восходящая ободочная кишка, ректосигмоидный угол толстой кишки и др.
Грыжевое содержимое — внутренние органы, вышедшие из брюшной полости и находящиеся в грыжевом мешке. Чаще всего это большой сальник и петли тонкой кишки, но содержимым грыжи может быть любой брюшной орган.
В патогенезе формирования грыж первостепенная роль принадлежит наличию «слабых мест» передней брюшной стенки (анатомический предрасполагающий фактор) и повышению внутрибрюшного давления (функциональный производящий фактор). Образование грыжи — результат нарушения динамического равновесия между внутрибрюшным давлением и способностью стенок живота ему противодействовать. Наиболее частыми причинами повышения внутрибрюшного давления или резких его колебаний служат поднятие тяжестей, хронический запор, затруднение мочеиспускания при аденоме простаты и стенозе уретры, кашель при хронических лёгочных заболеваниях, беременность и роды.
К «слабым» участкам брюшной стенки изначально относят паховую область, пупочное кольцо, белую линию живота, полулунную (Спигелиеву) линию и ряд других мест. Прочность брюшной стенки снижается после перенесённых хирургических вмешательств, особенно при дефектах ушивания раны или её нагноении. Предрасполагающим фактором также служит наследственная слабость соединительной ткани. В таком случае у пациента наряду с формированием грыжи нередко развиваются плоскостопие, варикозная болезнь или геморрой.
Для грыж характерно постепенное прогрессивное увеличение их размеров. Чем длительнее существует грыжа у пациента, тем выше опасность развития осложнений: ущемления, невправимости, копростаза или воспаления. Грыженосительство ограничивает трудоспособность и снижает качество жизни пациентов. Летальность, связанная с грыжей, зависит от развития наиболее частого осложнения — ущемления, которое чревато некрозом грыжевого содержимого, развитием острой кишечной непроходимости и перитонита.
Грыжи передней брюшной стенки достаточно широко распространены. Потенциальный грыженоситель — каждый пятый житель Земли. Ежегодно диагноз паховой грыжи в Российской Федерации устанавливают у 220 тыс. человек, в США — у 500-700 тыс. пациентов, а в Германии — у 180 тыс. человек. Каждый год в мире по поводу грыж выполняют более 20 млн хирургических вмешательств, что составляет от 10 до 15% всех проводимых операций. Пик заболеваемости наблюдается преимущественно у людей старше 50 лет, что обусловлено частичной атрофией, гипотонией и жировым перерождением мышц живота, истончением и уменьшением эластичности апоневрозов и фасций, увеличением размеров «слабых мест» передней брюшной стенки.
Предотвратить возникновение приобретённых грыж можно с помощью регулярных физических тренировок, сокращения доли тяжёлого физического труда на производстве.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Название протокола: Грыжа передней брюшной стенки
Код протокола:
Код по МКБ 10:
Грыжа передней брюшной стенки (K43)
Включены: грыжа надчревная, инцизионная (послеоперационная);
Исключена: Паховая грыжа (K40)
K43.0 Грыжа передней брюшной стенки с непроходимостью без гангрены.
Грыжа передней брюшной стенки: (вызывающая непроходимость, ущемленная, невправимая) без гангрены. Странгуляционная грыжа.
K43.1 Грыжа передней брюшной стенки с гангреной. Гангренозная грыжа передней брюшной стенки.
K43.9 Грыжа передней брюшной стенки без непроходимости или гангрены.
Сокращения используемые в протоколе:
ВГ – вентральная грыжа;
ГПБС — грыжа передней брюшной стенки;
КТ –компьютерная томография;
МРТ – магнитно-резонансная томография;
ПГ- послеоперационная грыжа;
СИАГ – синдром интраабдоминальной гипертензии (компартмент синдром);
УЗИ – ультразвуковое исследование;
IPOM — intraperitoneal onlay mesh;
CST -component separation technique.
Дата разработки протокола: 07.05.2013 г.
Категория пациентов: взрослые пациенты с грыжей передней брюшной стенки.
Пользователи протокола: врач-хирург стационара или центра амбулаторной хирургии, оказывающие плановую хирургическую помощь взрослым.
Определение
Грыжи передней брюшной стенки и основных понятий, связанных с ней
Грыжа брюшной стенки – это врожденный или приобретенный дефект мышечно-апоневротической целостности брюшной стенки, который дает возможность для выпячивания через него любого образования, которое в нормальных условиях здесь не происходит.
Грыжевые ворота – врожденный или приобретенный дефект в мышечно-апоневротическом слое брюшной стенки.
Грыжевой мешок – часть париетальной брюшины, выпячивающаяся через грыжевые ворота.
Содержимое грыжевого мешка может быть представлено любым органом брюшной полости, но наиболее часто – прядью большого сальника или петлей тонкой кишки.
Оболочки грыжевого мешка – слои, покрывающие грыжевой мешок;
Потеря домена (loss of domain) – потеря объема брюшной полости за счет постоянного нахождения за пределами брюшной полости органов и тканей брюшной полости в грыжевом мешке. Определяется, когда грыжевой мешок занимает объем> 25% от объема брюшной полости [1]. Существенная потеря домена при неиспользовании ненатяжной герниопластики может приводить к развитию абдоминального компартмент синдрома (СИАГ).
Компартмент синдром — синдром интраабдоминальной гипертензии (СИАГ) [2];
Метод «ненатяжной» (tension free) герниопластики ГПБС — метод герниопластики ГПБС с использованием алломатериала или аутодермопластики, значительно снижающее натяжение тканей в области пластики грыжевых ворот. Включает в себя основные виды размещения сетки: onlay, inlay, sublay и IPOM;
Метод пластики местными (собственными) тканями при ГПБС – сшивание грыжевых ворот по принципу «край в край» или с созданием дубликатуры из апоневротических и/или мышечных слоев передней брюшной стенки. При больших грыжах как правило сопровождается значительным натяжением тканей и потерей домена с развитием СИАГ;
Комбинированный метод герниопластики ГПБС — метод герниопластики со сшиванием собственных местных тканей по принципу «край в край» или с созданием дубликатуры с укреплением их алломатериалом (сеткой).
Невправимая грыжа — паховая грыжа, при которой содержимое грыжевого мешка не вправляется в брюшную полость. При хронических случаях — сращенная, при острых — ущемление.
Ущемленная паховая грыжа — грыжа, которая не вправляется и проявляется симптомами странгуляции (сосудистые нарушения содержимого грыжевого мешка) и/или кишечной непроходимости.
Первичная грыжа передней брюшной стенки (вентральная грыжа) (эпигастральная грыжа, пупочная грыжа, околопупочная грыжа, спигилиева грыжа) — грыжа брюшной стенки, не связана с операционным разрезом и рубцом.
Рецидивная первичная грыжа передней брюшной стенки (рецидивная эпигастральная грыжа, пупочная грыжа, околопупочная грыжа, спигилиева грыжа) — повторение первичной грыжи брюшной стенки, которая была ранее пролечена одним из хирургических способов.
Вентральная грыжа — этот термин не рекомендуется использовать в силу исторической путаницы с определением данного термина. Так, например, в Европе термин вентральной грыжи использовался с термином послеоперационная (инцизионная) грыжи, а в Соединенных Штатах Америки термин используется для описания любой грыжи передней брюшной стенки, за исключением паховых грыж [3].
Уровень 1а. Вместе с тем, в большинстве публикаций, вошедших в базу данных Кохрановской библиотеки, под термином «вентральная» подразумевают первичную грыжу, причиной которой не является операционный разрез, а термином «послеоперационная (инцизионная) грыжа обозначают грыжу, образовавшуюся в области операционного доступа [4].
Послеоперационная (инцизионная) грыжа – это любой дефект в брюшной стенке, с или без опухолевидного выпячивания в области послеоперационного рубца, которое можно увидеть или прощупать при клиническом обследовании или выявить инструментально [5].
Первичная послеоперационная (инцизионная) грыжа — грыжа в области послеоперационного рубца, которая не была устранена ранее хирургическим путем.
Рецидивная послеоперационная грыжа — грыжа в области послеоперационного рубца, которая ранее была пролечена хирургическим путем.
Троакарная грыжа — дефект брюшной стены, с или без выпячивания в месте предыдущей установки лапароскопического троакара, которое можно увидеть или прощупать при клиническом обследовании или выявить инструментально.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств
Существует специальная оксфордская система «доказательной медицины» [34], (в пересмотре марта 2009 года) с уровенями доказательности (таблица 2), которые определяется при анализе научной литературы, и выборе степени рекомендации (таблица3), которая зависит от уровня доказательности.
Цель разделения рекомендаций по уровням — обеспечить прозрачность между рекомендациями и доказательствами, на основе которых они сделаны.
Таблица 2. Уровни доказательности
| Уровень | Терапия / Профилактика, Этиология/Риск |
| 1a | Систематические Обзоры (с однородностью) рандомизированных клинических испытаний (РКИ) |
| 1b | Отдельные РКИ |
| 1c | Серия случаев “all-or-none results” (Все или нет результатов) |
| 2a | Систематические Обзоры (с однородностью) Когортных Исследований |
| 2b | Отдельные Когортные испытания (включая низко-качественные РКИ, например, |
| 2c | Отчеты по исследованиям. Экологические исследования |
| 3a | Систематические Обзоры (с однородностью) исследований Случай-контроль |
| 3b | Отдельные исследования Случай-контроль |
| 4 | Серии случаев (и низкокачественные когортные и исследования случай-контроль) |
| 5 | Мнение экспертов без точной критической оценки, или основанный на физиологии и других принципах |
Следует отметить, что при определении степени рекомендации нет прямой связи между уровнем доказательности данных и степенью рекомендации. Данные рандомизированных контролируемых исследований (РКИ) не всегда ранжируются как степень рекомендаций А в случае, если имеются недостатки в методологии или разногласия между опубликованными результатами нескольких исследований. Также отсутствие доказательств высокого уровня не исключает возможности дать рекомендации уровня А, если имеется богатый клинический опыт и достигнут консенсус. Кроме того, могут быть исключительные ситуации, когда нельзя провести подтверждающие исследования, возможно, по этическим или другим причинам, и в этом случае точные рекомендации считаются полезными.
Таблица 3. Степени рекомендаций
| A | Cоответствующий 1 уровню исследований. |
| B | Cоответствующий 2-3 уровню исследований или экстраполированный (измененный) из 1-го уровня. |
| C | 4 уровень, или экстраполированные из 2-го или 3-го уровня. |
| D | 5 уровень или противоречивые или неполные данные любого уровня |
Клиническая классификация
Грыжи передней брюшной стенки классифицируют на:
1. Первичные
2. Послеоперационные грыжи [6].
Различают четыре основных типа первичных (вентральных) грыж:
— пупочная,
— околопупочная,
— эпигастральная и
— грыжа спигелиевой линии [7].
Послеоперационная (инцизионная) грыжа развивается в зоне операционного доступа, где не произошло полноценное срастание в области операционного дефекта брюшной стенки.
Послеоперационная (инцизионная) грыжа в свою очередь делится на
— первичную и
— рецидивную.
Для избегания путаницы в терминологии пишут как послеоперационная первичная или послеоперационная рецидивная грыжы. Но существует другое распространенное мнение: так как рецидивирующие первичные грыжи попадают в группу послеоперационных, так же для избегания путаницы, термин «первичная послеоперационная (инцизионная) грыжа» рекомендовано не использовать [8].
С учетом вышеописанного принятого разделения ГПБС, согласно классификации Европейского общества герниологов, модифицированной и основанной на классификации Шевреля и Ра (Chevrel & Ra), принятой консенсусом в Генте, Бельгия, 2-4 октября 2008 года различают следующие виды грыж передней брюшной стенки [5, 9]:
I. Первичная ГПБС (вентральная):
— срединную первичную ГПБС, включающую эпигастральную и пупочную; Малые грыжи менее 2 см, средние от 2-х до 4 см, большие более 4 см.
— боковую первичную ГПБС, включающую грыжу Спигилевой линии и поясничную (люмбарную). Малые грыжи менее 2 см, средние от 2-х до 4 см, большие более 4 см.
II. Послеоперационная ГПБС:
— Медиальная грыжа или грыжа средней линии (обозначается буквой М)
Границы средней линии области определяются следующим образом:
— краниально: мечевидный отросток;
— каудально: лобковая кость;
— с боку: латеральные края прямой мышцы живота.
Различные дефекты в передней брюшной стенке вызванные одним разрезом рассматриваются как одна грыжа. Если различные дефекты были вызваны двумя и более различными операционными разрезами, то они должны быть рассмотрены как два и более грыжи.
Боковые грыжи (обозначается буквой L)
Границы площади боковой поверхности определяются как:
— краниально: края реберных дуг;
— каудально: пахововые области;
— медиально: латеральные края прямой мышцы живота;
— сбоку: поясничная область.
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные:
1. Сбор анамнеза
2. Осмотр грыжи
3. Пальпация грыжевого выпячивания и грыжевых ворот
4. Перкусия грыжевого выпячивания
5. Аускультация грыжи
6. Ректальное исследование
7. Общий анализ крови
8. Общий анализ мочи
9. ЭКГ
10. Микрореакция
11. Анализ крови на ВИЧ
12. Флюорография
13. Определение глюкозы крови
14. Коагулограмма
15. Кал на яйца глистов
Дополнительные:
1. Спирометрия
2. УЗИ грыжи
3. УЗИ абдоминальное и малого таза
4. Обзорная рентгенография легких и брюшной полости
5. Магнитно-резонансная томография или компьютерная томография с пробой Вальсальвы (Valsalva)
6. Рентгеноконтрастная герниография
7. Ирригоскопия
Диагностические критерии ПГ
Жалобы и анамнез:
Пациенты чаще всего предъявляют жалобы на опухолевидное образование в области послеоперационного рубца, в половине случаев могут наблюдаться боли в области грыжевого выпячивания и реже появляются симптомы, связанные с непроходимостью и гангреной внутреннего органа, ущемленного в грыжевых воротах.
Физикальное обследование:
Аналогично первичным, большинство послеоперационных грыж может быть диагностировано с помощью сбора анамнеза и клинического обследования. У пациентов, обычно развивается выпячивание на передней брюшной стенке в области хирургического рубца. При пальцевом обследовании краев грыжи может часто прощупываются фасциальный дефект, хотя точная оценка размера дефекта при этом способе может быть затруднена. Размер грыжевого мешка и грыжевого содержимого может быть большим, а при этом грыжевые ворота могут быть небольшими, особенно у пациентов с ожирением, или у пациентов после нескольких полостных операций, где могут быть многочисленные мелкие грыжевые ворота. Многие послеоперационные грыжи могут протекать бессимптомно, но у 20-50% пациентов грыжа сопровождается значительной болезненностью. Пальпаторно определяют симптом кашлевого толчка, можно пропальпировать органы в большом грыжевом мешке.
Лабораторные исследования: обычно не ущемленная (не осложненная) ГПБС не влияет на показатели в общем анализе крови, мочи и других лабораторные показатели.
Инструментальные исследования:
Ультразвуковое исследование обычно используется для подтверждения клинического диагноза. Ультразвуковое исследование грыжи позволяет определить параметры грыжевых ворот, содержимое грыжевого мешка, его увеличение при кашле пациента.
Наиболее целесообразно УЗИ или компьютерная томография (с или без Вальсальвы) или МРТ у следующего контингнента:
— Тучные пациенты (индекс массы тела> 35);
— Больных с рецидивами послеоперационной грыжи;
— Пациенты с большими грыжами с потерей домена.
— Пациенты с болями в брюшной стенке, но без клинически выявляемых грыж.
У этих пациентов КТ позволяет создание трехмерной реконструкции, что является полезным для выбора оперативного вмешательства.
Показания для консультации специалистов:
Консультация терапевта и кардиолога для уточнения общесоматического состояния и определения степени операционного риска.
Консультация онколога для исключения метастатического поражения передней брюшной стенки.
Дифференциальная диагностика ГПБС
В отличие от ГПБС острая несостоятельность ушитой операционной раны (зияние брюшной стенки, эвентрация) это острый разрыв или расхождение краев ушитых фасций, что приводит к выпячиванию внутрибрюшного содержимого через фасциальные дефекты без присутствия грыжевого (брюшинного) мешка. Это обычно происходит в первые 2 недели заживления операционной раны и всегда приводит к образованию послеоперационной грыжи [12].
Дифференциальная диагностика ГПБС, особенно гигантских, не так уж сложна. Наличие грыжевого выпячивания. пальпация грыжевых ворот, вправимости грыжевого содержимого, определение положительного симптома кашлевого толчка часто дают исчерпывающие данные, говорящие в пользу грыжи. Но есть заболевания, которые дают похожую симптоматику. Так дифференциальный диагноз нужно проводить с доброкачественными новообразованиями брюшной стенки (в основном это липомы, фибролипомы, нейрофибромы). Доброкачественные новообразования характеризуются локальным разрастанием ткани. Общее между доброкачественными опухолями и грыжами то, что их увеличение идет очень медленно, умеренно выражен болевой синдром, и при объективном исследовании выявляется выпячивание в области живота. Главное же в их дифференцировки- исследование локального статуса. Так при грыжах выявляются характерные ее симптомы: увеличение выпячивания в положение стоя и при повышении внутрибрюшного давления, определение при пальпации выпячивания в основном образований мягко эластической консистенции; особую важность имеет вправимость содержимого грыжевого мешка, особенно в горизонтальном положении, характерен положительный симптом кашлевого толчка, и конечно же один из наиболее характерных признаков- возможность пальпации грыжевых ворот. Выявление урчания при пальпации выпячивания и тимпанического оттенка при перкуссии, указывают, что содержимым его являются петли кишок. А для липом, фибролипом, нейрофибром характерно постоянство размеров в любом положении тела, плотность образования, определяемая при пальпации, смещаемость образования (свободно приподнимаются в кожной складке), невозможность его вправления, отрицательный симптом кашлевого толчка, отсутствие грыжевых ворот, а так же отсутствие урчания и тимпанического звука при перкуссии. Особенностью нейрофибром является их множественность.
Из наименее значимых признаков следует отметить периодические запоры, которые более характерны для грыж живота. В принципе на основании объективного исследования больной можно полностью провести дифференцировку и поставить окончательный клинический диагноз.
Но иногда плотные бугристые выпячивания при эпигастральных грыжах, могут быть ошибочно приняты за метастатические опухоли сальника. Из клинических симптомов для них характерно-развитие опухоли в старшем возрасте (50-60 лет), раннее возникновение болей, ухудшение общего самочувствия, похудание. Определение при объективном исследовании опухоли патогмоничной бугристости и плотности образования, его несмещаемости и невправимости, часто наличие болезненности; отсутствие симптома кашлевого толчка, грыжевых ворот; определение тупого звука при перкуссии. Характерным для опухолевого процесса является выявление при лабораторно-инструментальных исследованиях изменений крови — лейкопении, анемии, повышенной СОЭ и объективные данные при инструментальном обследовании указывающие на первичный источник опухоли и метастатические поражения органов.
В очень редких случаях проводится дифференциальный диагноз с кистами, но они в какой-то мере являются доброкачественными новообразованиями и характеризуются теми же признаками.
Диастаз, или расхождение, прямых мышц живота может наблюдаться при некоторых врождённых дефектах брюшной стенки, однако на практике чаще всего он возникает у женщин на фоне беременности, а у мужчин при ожирении и больших физических нагрузках. При расхождении прямых мышц живота отмечается расширение и истончение белой линии живота, появляется предрасположенность к формированию пупочной (умбиликальной) грыжи и грыж белой линии. Для выявления диастаза прямых мышц и грыж белой линии живота существует особый тест, который заключается в следующем: человек ложится, сгибает шею и немного привстаёт – при этом выявляется диастаз мышц или появляется грыжевое выпячивание вдоль белой линии. В отличие от ГПБС при диастазе отсутствует симптом кашлевого толчка и отсутствие грыжевых ворот.
источник
Чем опасны грыжи передней брюшной стенки? Всегда ли нужно ли оперировать бедренные и пупочные грыжи? Как проводится лечение грыж передней брюшной стенки? Можно ли провести операцию при грыже передней брюшной стенки в Европейской клинике установить стенты в толстую кишку?
Своевременное лечение грыж передней брюшной стенки, включая паховые, бедренные, пупочные, белой линии живота, позволяет избежать развития таких серьезных осложнений как острая кишечная непроходимость, повысить качество жизни пациентов.
Грыжи передней брюшной стенки, особенно грыжи белой линии живота, у онкологических больных встречаются как последствия ранее выполненных операций на органах брюшной полости, в результате длительно существующего асцита, а также при слабости соединительной ткани, как и у любых других пациентов, не страдающих раком.
В Европейской клинике работают высококвалифицированные хирурги c большим опытом реконструктивной и эстетической медицины. Использование в нашей клинике современных методик и материалов для пластики грыжи, своевременность проведенного хирургического вмешательства позволяет минимизировать количество осложнений, свести к минимуму рецидивы и обеспечить для пациента комфортный послеоперационный период. При помощи современного эндовидеохирургического оборудования хирургическое лечение проводится в соответствии с принципами эстетической и косметической хирургии. Новые методики позволяют проводить сочетанные (симультанные) операции для индивидуального пациента.
Собственно грыжа — выпячивание внутренних органов или их части без нарушения целости кожи и выстилающей полость оболочки. Отверстие, через которое это происходит называется грыжевыми воротами. Анатомическое строение передней брюшной стенки таково, что существует несколько «слабых» мест, особенностями своего строения предраспололоженных быть грыжевыми воротами. Чаще всего грыжевыми воротами становится паховое кольцо (66% грыж) и соседняя область, называемая медиальной паховой ямкой. Содержимым грыжевого выпячивания в этом случае могут стать тонкая кишка, сальник, изредка слепая кишка, червеобразный отросток, мочевой пузырь, сигмовидная кишка, внутренние женские половые органы. Грыжевой мешок со временем опускается у мужчин — в мошонку, а у женщин — в большую половую губу. Паховые грыжи по расположению грыжевого канала делят на прямые и косые.
Реже встречаются бедренные, пупочные грыжи, грыжи белой линии живота.
Кроме того, выделяют следующие типы грыж — врожденные и приобретенные, травматические, послеоперационные; полные и неполные, вправимые и невправимые, осложненные и неосложненные.
Как правило, пациенты, у которых развиваются грыжи, имеют определенные особенности телосложения и строения соединительной ткани и без того теряющей свою упругость с возрастом. Общее название этих изменений – «синдром слабости соединительной ткани». Современные исследования подтвердили у таких больных нарушения метаболизма коллагена – основного каркасного белка соединительной ткани.
Факторами, способствующими клиническому проявлению грыжи, являются уменьшение (гипотрофия) мышц передней брюшной стенки, повышение внутрибрюшного давления при асците, ожирении, беременности, дискинезии кишечника. Возникновению пупочной грыжи у женщин способствуют многократные беременности и тяжелые роды. Отверстия и щели между мышцами брюшной стенки могут увеличиваться при резком похудании.
Послеоперационные грыжи возникают на месте дефекта ткани, истончения послеоперационного рубца чаще после различных осложнений в области послеоперационного шва (нагноение, инфильтрация и т.п.). У пациентов с онкологическими заболеваниями послеоперационные грыжи могут развиваться на поздних стадиях по факту резкого снижения массы тела, в том числе при развитии раковой кахексии.
Помимо косметического дефекта и дискомфорта, доставляемого грыжей, существует веская причина не откладывать операцию «в долгий ящик». Эта причина – опасность ущемления, т.е. внезапного сдавления содержимого грыжи в грыжевых воротах. Обычно это происходит после поднятия тяжести, сильного натуживания, во время сильного кашля, т.е. при повышении внутрибрюшного давления. Чаще всего ущемляется подвижная тонкая кишка, в ущемленной части кишки нарушается кровообращение, которое через непродолжительное время приводит к некрозу кишки и даже прободению (перфорации) ее стенки с развитием воспаления брюшины (перитонита) – жизнеугрожающего состояния.
Клинически ущемление грыжи сопровождается существенным увеличением грыжевого выпячивания, его невправлением, напряжением и резкой болезненностью. Боли могут локализоваться только в области грыжи или распространяться над всей поверхностью передней брюшной стенки. Поднимается температура, иногда до высокой – 38-39’C. У некоторых пациентов резко снижается артериальное давление с уменьшением систоло-диастолического интервала, например, до 80/60 мм рт.ст. У некоторых пациентов может быть рвота с примесью желчи и даже кала. Развивается острая кишечная непроходимость.
В неосложнённых случаях грыжи обычно достаточно стандартного предоперационного обследования. Диагноз ставится при обычном клиническом осмотре врачом-хирургом. В сомнительных случаях хирург пробует ввести палец в предполагаемый грыжевой канал и просит пациента натужиться или покашлять. При этом ощущается толчок, свидетельствующий о наличии грыжи. Проведение ультразвукового исследования у пациента в вертикальном положении позволяет обнаружить истончение тканей передней брюшной стенки в области грыжевых ворот.
В осложненных случаях в грыжевом мешке при проведении УЗИ можно обнаружить соответствующие органы – кишечник, мочевой пузырь и прочие.
При наличии тошноты, рвоты, болей и отсутствия ущемления органов в грыжевых воротах приходится исключать другие заболевания с подобной симптоматикой. Бывает, что грыжи белой линии живота сопутствуют язвенной болезни, раку желудка, холециститу и др.
Да, всегда. Имеющийся при клинически явной грыже дефект брюшной стенки никакими консервативными мерами или заговорами излечить нельзя. В случае наличия противопоказаний к операции из-за наличия тяжёлых сопутствующих заболеваний пациентам рекомендуется ношение специального бандажа, который несколько замедляет развитие грыжи и препятствует попаданию в грыжевой мешок внутренних органов.
Острые инфекции, беременность на поздних сроках, дерматит и экзема в области грыжи.
Поскольку операция грыжесечения выполняется при общей анестезии, то наличие декомпенсации тяжелых заболеваний внутренних органов, в том числе, ишемической болезни сердца, инсультов, сахарного диабета, является противопоказанием к операции из-за высокой степени анестезиологического риска.
У онкологических больных грыжа передней брюшной стенки лечится по тем же принципам, что и у остальных пациентов.
Оперативное вмешательство, производимое по поводу грыжи называется грыжесечение или герниопластика. Оно заключается в удалении грыжевого мешка, вправлении внутренностей в брюшную полость и укреплении слабого участка брюшной стенки в области грыжевых ворот.
К настоящему времени существует огромное количество модификаций и усовершенствований традиционной герниопластики, поскольку во все времена при этой патологии была велика частота рецидивов — 10% при простых, 30% и более — при сложных видах грыж.
С середины 80-х годов прошлого века предпочтение отдается «ненатяжной» пластике или пластике грыжевого мешка с минимальным использованием собственных тканей. При ненатяжной пластике для закрытия грыжевого дефекта не производится сшивание с натяжением разнородных тканей, а используются синтетические имплантаты. Рецидивов при ненатяжной пластике несравнимо меньше, меньше выражен болевой синдром в послеоперационном периоде, пациент получает возможность выписаться из стационара спустя 2-3 дня после проведенной операции.
При операции герниопластики, проводимой из обычного (открытого) грыжевого доступа, дно грыжевого канала формируется c помощью синтетической сетки. Эта операция технически гораздо проще, чем эндоскопическая, позволяет быстро вернуться к нормальной жизни, обеспечивает значительно менее болезненный и менее продолжительный, чем традиционные операции послеоперационный период. Всего срок послеоперационной реабилитации – 4-5 суток.
Лапароскопическая трансабдоминальная преперитонеальная герниопластика на сегодняшний день признана наиболее обоснованным и малотравматичным вмешательством при паховых и бедренных грыжах.
- Выполняется из лапароскопического доступа без рассечения покровных тканей.
- Через 3 небольших прокола (диаметром 10 мм и меньше) при помощи специальной аппаратуры в месте формирования грыжи фиксируется синтетическая (чаще полипропиленовая или тефлоновая) сетка.
- Этот способ сложнее технически и дороже, но он предпочтителен при лечении рецидивных, двухсторонних грыж, а также в тех случаях, когда необходимо достичь хорошего косметического эффекта.
- Активизация больного начинается непосредственно после операции.
- При использовании лапароскопического метода обеспечивается кратчайший и практически безболезненный послеоперационный период, раннее восстановление трудоспособности.
Хирурги Европейской клиники проводят герниопластику с использованием сетчатых имплантов по поводу паховых, бедренных, пупочных, послеоперационных вентральных грыж. Согласно европейской статистике методики хирургического лечения грыж передней брюшной стенки, применяемые в нашей клинике, позволяют сократить число рецидивов грыжи до 1-2%.
Простая и вместе с тем эффективная методика герниопластики с использованием синтетических материалов обеспечивает пациенту отсутствие болей в послеоперационном периоде, быстрое возвращение к активной жизни, хороший косметический эффект и высокое ее качество в отдаленном послеоперационном периоде.
источник
Грыжа передней брюшной стенки – это врожденное или приобретенное состояние, при котором происходит выпячивание органов брюшной полости через сформировавшийся дефект. Патология выявляется у 2-5% населения планеты. У каждого пятого пациента грыжа ущемляется, что становится поводом к экстренному хирургическому вмешательству. Лечение преимущественно оперативное. Консервативные методы малоэффективны и способны лишь временно облегчить состояние больного, но не избавить полностью от проблемы.
В клинической практике выделяют две формы грыжи:
- Первичная грыжа, возникшая на фоне дефекта передней брюшной стенки.
- Послеоперационная грыжа, сформировавшаяся после хирургического вмешательства.
- Срединная грыжа (эпигастральная и пупочная).
- Боковая грыжа (поясничная и Спигелиевой линии).
- Малые грыжи – до 2 см.
- Средние грыжи – 2-4 см.
- Большие грыжи – более 4 см.
Ширина грыжевого дефекта – это наибольшее расстояние между ее боковыми краями.
По характеру течения различают:
- Вправимые грыжи – можно вправить консервативными методами.
- Невправимые грыжи – не поддаются коррекции и требуют обязательного хирургического лечения.
В структуре грыжи различают:
- Грыжевые ворота – врожденный или приобретенный дефект мышц и связок передней брюшной стенки.
- Грыжевой мешок – часть брюшины, выпячивающаяся через грыжевые ворота.
- Грыжевое содержимое: любой орган брюшной полости. Чаще встречается сальник и петли тонкой кишки.
- Оболочки грыжевого мешка – слои, покрывающие образование.
Основной признак неосложненной грыжи – это появление пальпируемого выпячивания на передней стенке живота. Это может быть единственным симптомом патологии. Возможно появление сопутствующих признаков:
- Боль в области выпячивания. Чаще встречается при послеоперационной и грыже белой линии живота. Боль усиливается после еды, при физической нагрузке.
- Тошнота, рвота. Отмечается преимущественно при эпигастральной грыже.
Грыжа передней брюшной стенки выявляется при первичном осмотре. Во время пальпации врач может определить фасциальный дефект, предположить его размеры. Точную оценку патологии дает УЗИ. Пациентам с ожирением, большим грыжевым выпячиванием и при рецидиве рекомендуется пройти компьютерную или магнитно-резонансную томографию.
При ущемлении грыжи происходит сдавление ее содержимого в грыжевых воротах. Нарушается кровоснабжение пораженного органа, возникает некроз тканей. Спровоцировать такое осложнение могут следующие факторы:
занятия спортом;
- тяжелая физическая работа;
- подъем тяжестей;
- половая жизнь;
- сильное натуживание во время дефекации;
- сильный кашель.
Признаки ущемленной грыжи:
- сильная внезапная боль в области грыжевого выпячивания;
- тошнота;
- рвота с примесью желчи;
- отсутствие стула и отхождения газов (признак кишечной непроходимости).
Ущемление грыжи – повод для немедленного хирургического лечения.
Грыжа возникает на фоне дефекта мышц и апоневроза брюшной стенки. Выделяют две причины развития такого состояния:
- Ослабление передней брюшной стенки. Несостоятельность мышц и связок может быть врожденной или приобретенной.
- Повышение внутрибрюшного давления. Возникает на фоне различных физиологических и патологических процессов.
Сочетание этих двух факторов ведет к появлению грыжи.
Герниопластика с натяжением тканей. Дефект ушивается за счет тканей апоневроза передней брюшной стенки. Выполняется при небольших грыжах – до 3 см, а также у детей. Восстановительный период после герниопластики с натяжением тканей занимает до 6 недель и протекает болезненно. В послеоперационном периоде высок риск рецидива (до 10%).
- Герниопластика без натяжения тканей. Дефект передней брюшной стенки укрывается синтетическим протезом. Хирург устанавливает «заплатку» из полимерных материалов. Не создается натяжения тканей и снижается риск рецидива болезни (менее 3%). Послеоперационный период протекает легче, восстановление тканей происходит быстрее.
- Принимать лекарственные средства по назначению врача. Практикуется прием анальгетиков для купирования боли, антибактериальных препаратов для профилактики инфекционных осложнений.
- Носить бандаж. Бандаж подбирается индивидуально. Он должен прочно удерживать измененные ткани, но не давить на органы брюшной полости.
- Носить компрессионное белье, особенно людям из группы риска по развитию тромбозов.
- Соблюдать двигательный режим. Физические нагрузки после операции ограничиваются. Нельзя поднимать тяжести, заниматься спортом.
- Следить за работой пищеварительного тракта. При запорах рекомендуется прием слабительных препаратов.
- Соблюдать диету. Нужно отказаться от продуктов, повышающих газообразование и замедляющих перистальтику кишечника. Рекомендуется тщательная механическая обработка пищи, приготовление блюд на пару. Стоит соблюдать дробный режим питания – 5-6 раз в день малыми порциями.
соблюдать диету и избегать запоров.
- носить поддерживающий бандаж.
- не поднимать тяжести.
- не заниматься спортом, тяжелой физической работой.
- ущемление содержимого грыжевого мешка;
- нарушение дефекации вплоть до кишечной непроходимости;
- хронический болевой синдром.
- кровотечение во время операции или после ушивания тканей;
- инфицирование;
- отторжение импланта;
- миграция сетки в брюшную полость;
- формирование кишечных свищей;
- прорезывание швов;
- спаечная болезнь;
- рецидив грыжи.
Рациональное питание: не допускать запоров (см. как избавиться от хронических запоров).
- Двигательная активность. На пользу пойдут любые занятия спортом, укрепляющие мышцы передней стенки живота.
- Своевременное лечение заболеваний пищеварительного тракта, ведущих к повышению внутрибрюшного давления.
- Коррекция веса. Важно не допускать ожирения, избегать строгих диет с резким похудением.
В современной хирургии приоритет отдается лапароскопической герниопластике без натяжения тканей. Врач делает 3-4 небольших прокола в передней брюшной стенке и вводит через них инструмент. Ход операции виден на экране. Эндоскопическими инструментами хирург перемещает органы обратно в брюшную полость и накладывает полимерную сетку на грыжевые ворота.
Открытая герниопластика выполняется при наличии противопоказаний в лапароскопической операции. Доступ к грыжевому мешку хирург получает через разрез тканей. Остальные этапы операции не отличаются от таковых при лапароскопии.
Длительность восстановительного периода зависит от объема операции и выбранного доступа. После лапароскопического вмешательства с использованием полимерных материалов восстановление происходит за 3-4 недели. Реабилитация после герниопластики с применением собственных тканей длится до 6 недель. При открытой пластике грыжи восстановление затягивается до 1,5-2 месяцев.
В послеоперационном периоде рекомендуется:
Соблюдение этих рекомендаций снижает риск развития рецидива и ускоряет выздоровление.
Медикаментозное лечение грыжи не предусмотрено. Если операция противопоказана или пациент отказывается от хирургического лечения, рекомендуется:
Эти меры не позволят избавиться от грыжи, но помогут избежать развития осложнений.
Грыжа передней стенки живота может привести к развитию таких состояний:
Своевременное лечение позволяет избежать развития осложнений, сохранить жизнь и здоровье пациента.
Операция по поводу грыжи также не считается безопасной процедурой и может привести к таким последствиям:
Своевременное и грамотное лечение – лучшая профилактика подобных осложнений.
Не существует методов, позволяющих гарантированно избежать развития болезни. Снизить риск появления грыжи помогут такие рекомендации:
При появлении первых симптомов грыжи нужно обратиться к хирургу. Своевременное выявление патологии позволит избежать развития осложнений.
источник
В медицинской практике грыжа передней брюшной стенки является распространенным заболеванием. Внутренние органы выходят из замкнутого пространства через ослабленные участки. Патология может не доставлять существенного дискомфорта, но последствия приводят к летальному исходу. Этот тип грыж подлежит обязательному удалению.
Под грыжевым выпячиванием понимают выход брюшины с внутренностями через дефект передней стенки. Строение брюшной стенки таково, что некоторые «слабые мест» могут стать грыжевыми воротами – это паховое кольцо и медиальная паховая яма. Со временем грыжевой мешок может опуститься в мошонку или большую половую губу.
Образование патологии (классификация)
В зависимости от места локализации различают следующие виды патологии:
-
паховая – выпячивание семенного канала, петли кишечника, яичника, мочевого пузыря; промежностная – в области тазового дна, выступает в промежностную яму, внешнюю половую губу, прямую кишку; бедренная – развивается у женщин после 30 лет, внутрь может попасть сальник или петля кишечника; пупочная – внутренности выходят из пупочного кольца; белой линии живота – выпирание через щель на средней линии; спигелиевой линии – выпячивание внутренних органов в район прямой мышцы влагалища; вентральные в месте хирургического вмешательства.
Грыжа никогда не может быть безопасной. Дыра в мягком скелете (брюшинной стенке) приводит к осложнениям. Самое опасное – ущемление грыжевого мешка в кольце. Если в нем оказались жизненно важные органы, то дорога каждая минута. Не во всех случаях хирургическая операция полностью решает проблему – часто орган оказывается нежизнеспособным и его приходится удалять.
Не стоит игнорировать грыжу c риском ущемления. Грыжевое кольцо имеет склонность к росту и «затягивает» все больше органов (сальники, кишечник, желудок), что приводит к ее разрастанию. Это полностью исключает возможность вправления и усложняет лечение.
-
вправляемая – может быть вправленной, при нажатии болевой синдром не возникает; не вправляемая – нет возможности вернуть содержимое на свое место, вызывает боль; ущемленная — часть кишки выходит за стенки живота и возникает сдавливание сосудов, что нарушает питание тканей и провоцирует их отмирание.
Пупочная грыжа развивается из-за неправильно развития мышц. Появляется она в первые месяцы у детей, чаще у девочек. Внутрибрюшное давление при плаче или вздутии живота приводит к расширению кольца, куда выпадает кишка.
У взрослых повышенный риск развития патологии появляется после 50 лет. Многочисленные роды, ожирения приводят к ослаблению мышц пресса.
Увеличение внутрибрюшного давления происходит по следующим причинам:
-
постоянный кашель; асцит из-за проблем с сердцем, почками, печенкой; перитонеальный диализ; потеря веса; проблемы с мочеиспусканием, запоры; травмирование.
Послеоперационные грыжи возникают вследствие хирургического вмешательства, когда врач плохо соединил место разреза. Также причинами могут стать воспалительные реакции в ране, длительное применение тампонады и дренирования.
Основной признак грыжи – выпячивание за брюшной стенкой. Первое время оно небольшое и легко вправляется, но может появиться чувство распирания и дискомфорт в этой области. Образование увеличивается при повышении внутреннего давления (кашель, дефекация). Болевой синдром увеличивается после физических нагрузок и приема пищи.
Осложнения развиваются при попадании сальника или части кишки. Происходит ущемление органа, особенно при увеличении давления. Развивается сильная боль, рвота, кишечная непроходимость, повышение температуры и другие признаки интоксикации. При отсутствии операции развивается перитонит и высокий риск смерти.
При пупочной грыже размер кольца не превышает 10 см, но само выпячивание может быть большим. Появляется ущемление, кишечная непроходимость и застой каловых масс.
Грыжа белой линии живота начинается с проникновения жировой клетчатки. Но отличительной особенностью будет резкая боль вверху живота, схожая с приступом язвенной болезни или холецистита.
Опухолевидное образование в паху, по белой линии живота, на месте рубца или около пупка должны стать поводом посещения хирурга. Только врач способен определить правильно диагноз, характер грыжи и способ лечения.
Определить наличие патологии можно при обычной осмотре и пальпации. Обязательно проверяют ЖКТ, печень, мочевой пузырь и грудную клетку. Кишечную непроходимость диагностируют при помощи рентгенографии или КТ. Для определения точной локализации могут использовать барий.
Грыжу диагностируют при визуальном осмотре
При возникновении сомнений врач вводит палец в межгрыжевый канал и просит пациента покашлять. Толчок в этот момент будет свидетельствовать о наличии грыжи.
УЗИ может выявить воспаления в тканях, которые сопровождаются образованием спаечных процессов внутренних органов. Это вызывает опасные осложнения и усложняет лечение.
Исследование проводится в вертикальном положении для определения истончения тканей в районе грыжевых ворот. В более сложных случаях в грыжевом мешке буде обнаружены некоторые органы.
Ультразвуковое исследование помогает исключить другие заболевания со схожей симптоматикой – онкологию, язвенную болезнь, холецистит. Данные помогут изучить состояние патологии для дальнейшего выбора метода удаления.
Патология характеризуются сложной аномалией, лечение требует наличие определенных знаний в области топографии зоны и современных методик лечения.




Любой тип грыжи лечится только хирургическим вмешательством. Для всех грыж, кроме паховой, используют открытую операцию. Больным под общим наркозом разрезают область локализации патологии, вскрывают грыжевый мешок, а потом вправляют выпавшие органы. Подробные этапы проиллюстрированы ниже. Потом врач ушивает края грыжевого дефекта по определенной технологии. Этот этап является наиболее важным, так как будет определять дальнейшие прогнозы по восстановлению и развитию рецидива. Открытые операции сопровождаются болевым синдромом, рубцами на коже и опасностью инфицирования.
Существуют противопоказания к оперативному вмешательству:
Такие больные носят бандаж и корсет. Однако это временное решение, так как постоянное использование подобных приспособлений приводит к деградации мышц и прогрессированию болезни.
Операции по удалению грыжи практикуют более столетия. В медицинской практике разработано более 400 способов пластики стенок. Однако из-за натяжения сшитых тканей высока вероятность растяжения рубцовой ткани и рецидива заболевания. Последний встречается в 12-20%, точное значение зависит от размера грыжи и вида операции.
Сейчас активно используются новые методики, которые исключают внутреннее натяжение. Для этого используют специальную сетку, вставленную в проекцию грыжевого кольца.
Паховые грыжи можно лечить закрытым методом – лапароскопической герниопластикой. Врач в проколы вводит длинный инструмент для вшивания сетки в проекцию грыжевого дефекта. Она закроет все возможные места выхода.
В последнее время активно внедряется комбинированный способ удаления патологии больших размеров. Больному делают небольшой разрез до 4 см для ушивания наружного пахового мешка. Далее с помощью лапароскопической техники изнутри устанавливается сетка.
После операции у 7% больных наблюдаются осложнения:
Окончательное восстановление происходит через неколько месяцев. Очень важной составляющей послеоперационного периода является реабилитация для профилактики рецидива и осложнений.
Первое время пациенты используют бандаж. Рану изолируют стерильной повязкой, чтобы исключить трения. Начинают ходить на второй день после операции. Обязательно проходят курс антибиотиков, врачи назначают обезболивающие средства.
Выписка происходит через 8-10 дней, когда начинается нормальное затягивание раны. Швы с обычными нитками снимают на десятый день.
Дома дважды в день делают перевязки из стерильной марли и лейкопластыря. Рану обрабатывают зеленкой. Принимать душ можно только через 2 недели.
Для ускорения заживления назначают физиотерапевтические процедуры. Первые 2 месяца нельзя носить более 2 кг и напрягать брюшные мышцы. Занятия спортом откладывают на 3 месяца, в течение которого носят послеоперационный бандаж.
Важно следить за питанием. Оно должно быть щадящим и не вызывать проблемы с ЖКТ:
Полностью исключают консервированные и острые блюда, выпечку. Принимают пищу 5 раз в день небольшими порциями. Мясные блюда лучше готовить на пару, остальное – варить.
Врожденную патологию предупредить невозможно. Однако существует ряд мер по профилактике ущемления. Они также относятся к предотвращению развития грыжи у здоровых людей:
-
контроль веса; много двигаться; правильное питание для исключения запоров; за тяжестями приседать, а не наклоняться; исключить воздействие никотина; своевременная диагностика.
Грыжа передней брюшной стенки не всегда сопровождается болью. Однако игнорирование проблемы приводит к ряду осложнений и летальному исходу. Этот вид патологии должен быть удален хирургическим путем.
источник




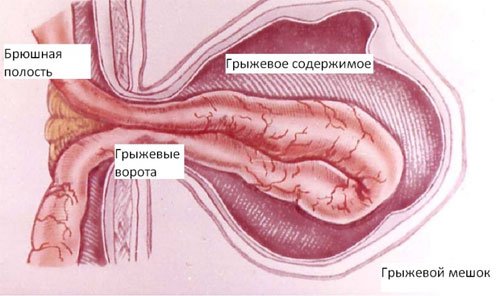
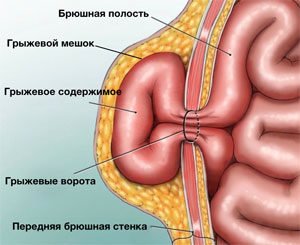
 занятия спортом;
занятия спортом; Герниопластика с натяжением тканей. Дефект ушивается за счет тканей апоневроза передней брюшной стенки. Выполняется при небольших грыжах – до 3 см, а также у детей. Восстановительный период после герниопластики с натяжением тканей занимает до 6 недель и протекает болезненно. В послеоперационном периоде высок риск рецидива (до 10%).
Герниопластика с натяжением тканей. Дефект ушивается за счет тканей апоневроза передней брюшной стенки. Выполняется при небольших грыжах – до 3 см, а также у детей. Восстановительный период после герниопластики с натяжением тканей занимает до 6 недель и протекает болезненно. В послеоперационном периоде высок риск рецидива (до 10%).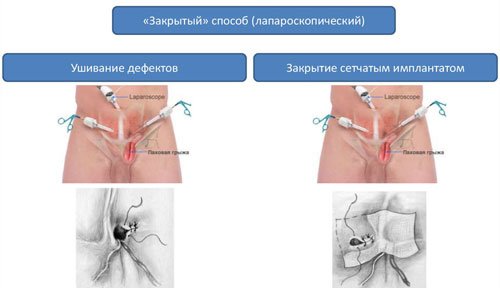
 соблюдать диету и избегать запоров.
соблюдать диету и избегать запоров. Рациональное питание: не допускать запоров (см. как избавиться от хронических запоров).
Рациональное питание: не допускать запоров (см. как избавиться от хронических запоров).