Лечение позвоночной грыжи проводят двумя способами: 1) с помощью операции и 2) консервативным путем.
Вопреки распространенному среди пациентов мнению, операция при грыже диска не является обязательной и показана лишь при развитии симптомов сдавления корешков спинномозговых нервов (потере чувствительности, нарушении движений в конечностях, непроизвольном мочеиспускании и дефекации и др.). Во всех других случаях предпочтительнее использовать консервативную терапию: это медикаментозное лечение, гимнастика, массаж, мануальная терапия, физиотерапия.
Одиннадцать основных способов лечения межпозвонковой грыжи (ссылки в списке ниже кликабельны – это небольшое содержание статьи):
Оптимальную схему лечения в каждом конкретном случае выбирает врач-невролог после проведения подробного обследования, а при нарушениях функций конечностей и (или) тазовых органов необходима также консультация нейрохирурга. Лечение позвоночной грыжи – задача непростая, и для ее решения потребуется не только грамотный специалист, но и активное участие самого больного.
Длительный стабильный положительный эффект дает именно регулярное комплексное лечение, а не изолированное или разовое применение отдельных направлений терапии. Так, даже после выполнения операции по устранению грыжи во избежание возврата заболевания на других участках позвоночника и развития послеоперационных осложнений больной должен соблюдать рекомендации по физической активности, носить фиксирующий корсет, выполнять специальные упражнения, проходить курсы физиотерапии.
При отсутствии показаний к операции лечение грыжи позвоночника можно с успехом проводить в домашних условиях: соблюдать режим дня, диету, ежедневно выполнять лечебную гимнастику, принимать медикаменты. Дополнить лечение на дому можно народными методами, а вот проведение физиотерапии, массажа, мануальной терапии и методик восточной медицины лучше доверить врачам-специалистам в этой области, проводя их курсами.
В стационаре консервативное лечение грыжи проводят только при тяжелом течении заболевания: при острейших невыносимых болях или при развитии неврологической симптоматики (нарушении функций тазовых органов, двигательных и чувствительных нарушениях). В последнем случае стационарное лечение – подготовительный этап к последующей операции.
Методы лечения грыжи позвоночника по мере ухудшения состояния
Лечение при позвоночных грыжах немыслимо без проведения гимнастики. Специальные упражнения ежедневном выполнении дают потрясающий результат: снимают боль, возвращают подвижность позвоночника и способность к сильным, активным движениям, улучшают общее самочувствие и настроение.
- Наиболее действенны упражнения на вытяжение: висы на перекладинах, плавные сгибания-вытягивания из положения лежа на спине и другие приемы так называемой «тракционной гимнастики».
- Дополнительно выполняйте упражнения на укрепление мышц спины и груди.
- Занятия в бассейне обладают прекрасным лечебным эффектом.
- Выполнять гимнастику крайне желательно под наблюдением врача по лечебной физкультуре или тренера. Если такой возможности нет – пройдите хотя бы однократную консультацию у специалиста по ЛФК, который даст вам подробные рекомендации по технике выполнения гимнастики и посоветует наиболее полезные упражнения.
При медикаментозном лечении грыжи позвоночника используют следующие 8 групп лекарств:
(если таблица видна не полностью – листайте ее вправо)
Для купирования тяжелого болевого синдрома назначают внутримышечное введение обезболивающих (кеторол, баралгин, анальгин) или новокаиновые блокады (в условиях стационара).
2. Нестероидные противовоспалительные препараты (НПВС) в инъекциях или для приема внутрь. Позволяют снять отек и уменьшить боль.
Хороший эффект дают препараты диклофенака, ксефокам, мовалис, ибупрофен, нимесулид. Но они обладают массой нежелательных побочных эффектов, поэтому назначаются короткими курсами (около недели).
Для длительного приема применяют гели, мази и кремы НПВС.
3. Миорелаксанты снижают повышенный мышечный тонус.
Диазепам, мидокалм, сирдалуд.
4. Препараты, восстанавливающие микроциркуляцию крови и лимфы.
Пентоксифиллин, берлитион, актовегин.
5. Витамины группы B восстанавливают ущемленные или поврежденные нервные волокна.
Применяют витамины B отдельно или в комплексе (препараты «Нейромультивит», «Мильгамма»).
6. Хондропротекторы восстанавливают структуру хрящевой ткани.
7. Препараты витамина D и кальция.
Альфа Д3-тева, кальций-Д3 Никомед.
8. Антидепрессанты применяют при хронических болях, неврологических нарушениях, депрессиях на фоне ограниченности в движениях и невозможности заниматься привычной деятельностью.
Пароксетин, флуоксетин, ремерон.
Массаж – тоже обязательный компонент комплексного лечения межпозвонковых грыж. Он назначается в любом периоде заболевания (обострения или ремиссии), но в зависимости от состояния пациента массажист будет использовать разные техники и приемы массажа.
Профессиональный массаж курсами по 10 дней каждые 2–3 месяца позволяет значительно улучшить самочувствие больного.
Существующие виды массажа. В зависимости от состояния больного, применяется тот или иной его вид. Нажмите на фото для увеличения
В отношении целесообразности применения мануальной терапии при грыжах позвоночника мнения врачей расходятся: одни убеждены в ее эффективности (и действительно, на начальных стадиях некоторым больным удалось избавиться от грыжи без операции с помощью мануальной терапии), другие категорически против мануальной терапии и считают ее опасной.
Однозначно не следует использовать мануальную терапию тем пациентам, у которых развились неврологические нарушения.
В других случаях о возможности выполнения мануальной терапии проконсультируйтесь с лечащим врачом, и обращайтесь только к настоящим опытным специалистам, желательно к врачам-неврологам с дополнительной специализацией по мануальной терапии. Найти такого врача бывает сложно, но доверить сложные манипуляции с вашим позвоночником можно только квалифицированному специалисту.
При межпозвонковых грыжах используют разнообразные способы физиотерапевтического воздействия: лекарственный электрофорез, магнитное поле, лазер, диадинамические токи, лечебные грязи, души, ванны и т. д. Каждый из методов имеет свои определенные показания и ограничения к применению, поэтому конкретная схема физиотерапии подбирается неврологом в индивидуальном порядке в зависимости от стадии и фазы болезни.
Лазерная терапия становится все популярнее в терапии позвоночной грыжи
Режим физических нагрузок и отдыха – важный компонент успешного лечения позвоночных грыж.
(если таблица видна не полностью – листайте ее вправо)
Исключение нагрузок на позвоночный столб
Категорически запрещено поднимать и переносить тяжести; но разрешены силовые тренировки с подъемом груза из положения лежа в тренажерном зале (после консультации с лечащим врачом и под наблюдением тренера).
Запрещены прыжки в длину и высоту.
Обучение пациента бережному обращению с позвоночником
Пациент должен правильно двигаться: избегать резких или сильных наклонов и переразгибаний, скручиваний позвоночника, длительной работы в неудобных и вредных для спины позах (полунагнувшись, сидя).
Ходьба должна быть спокойной и плавной.
Больной должен правильно обустроить место для сна
Состояние матраса или той поверхности, на которой вы спите, имеет огромное значение для расслабления позвоночника и снятия болей в спине.
Ни в коем случае нельзя спать на мягких, неравномерно проваливающихся матрасах, пуховых перинах, нельзя использовать большие подушки.
Рекомендуется сон в положении лежа на спине на специальных ортопедических матрасах, деревянных щитах с постеленным поверх тонким матрасом, в случае их отсутствия можно хотя бы на период обострения спать на полу (если нет сквозняков, и в доме тепло), постелив тонкий матрас или применяя не полностью накачанный воздушный матрас.
Подушки предпочтительнее заменять плотными валиками, подкладывая их под поясницу и под голову – для обеспечения максимального вытяжения позвоночника и исправления патологических изгибов.
Ношение корсета с гибкой, но плотной основой – отличная профилактическая и лечебная мера при межпозвонковых грыжах. Люди, не привыкшие следить за своей осанкой, в течение дня постоянно «забываются», сутулятся, неправильно изгибают спину. Корсет же фиксирует позвоночник в правильном положении, сохраняя при этом достаточную свободу движений.
А после оперативного лечения позвоночных грыж ношение корсета обязательно – для ускорения восстановления и предотвращения рецидивов.
Приобрести корсет можно в специализированном ортопедическом магазине.
Соблюдение диеты при лечении позвоночных грыж важно при наличии у пациента избыточного веса. Ожирение – один из основных факторов, провоцирующих возникновение грыжи и усугубляющих ее течение. Такие больные должны понимать, что без нормализации веса успешное лечение невозможно.
Для похудения назначают питание пониженной калорийности, дробное, с ограничением легкоусвояемых углеводов (сахара, кондитерских изделий, выпечки, макарон) и обогащением рациона продуктами с высоким содержанием растительной клетчатки, которая при невысокой питательности дает чувство насыщения, поглощает холестерин и стимулирует работу кишечника (отрубной хлеб, цельнозерновые каши, свежие овощи).
И при нормальном, и при избыточном весе следует ограничить или полностью исключить в рационе соль (усиливает отек), копченые, маринованные, острые продукты и блюда, алкоголь (усиливают боль, отек).
Восточная медицина – относительно новое для России направление, в эффективности которого сомневаются многие представители классической, традиционной медицины, в том числе и неврологи.
Однако немало пациентов дают хорошие отзывы об иглоукалывании, су-джок-терапии, чжэнь-цзю и других методиках, отмечая отличный болеутоляющий и лечебный эффекты.
Лечение грыжи позвоночника народными рецептами – это дополнительное средство. Неплохой результат дают настойки для растираний с лекарственными травами (золотой ус и др.), скипидарные ванны.
Существует несколько видов операций при межпозвонковых грыжах.
Малотравматичные и высокоэффективные – микрохирургические вмешательства (с доступом через небольшой разрез и удалением только поврежденных тканей) и эндоскопические операции, когда удаление грыжи диска проводится с помощью эндоскопа (специального аппарата, обеспечивающего хирургу обзор и возможность манипуляций хирургическими инструментами), введенного через маленький разрез.
Также сегодня проводят операции с установкой имплантов, выполняющих функции удаленного диска.
Оперативное лечение позвоночной грыжи дает возможность полностью устранить грыжу, но не предотвращает ее появления в других отделах патологически измененного позвоночника. Поэтому даже после проведения операции необходимо соблюдать режим, носить корсет, выполнять упражнения.
Помните, что самолечение и лечение исключительно народными методами при межпозвонковой грыже недопустимы – это чревато усугублением тяжести состояния больного и возникновением тяжелых осложнений, устранить которые без операции уже не получится.
Схему лечения грыжи составляет невролог строго индивидуально в зависимости от степени выраженности симптомов, наличия или отсутствия неврологической симптоматики, размера грыжи и других факторов.
источник
При межпозвоночной грыже медикаментозное лечение эффективно только в случае несущественного выпячивания дисков. В этом случае не возникает сильное сдавливание нервных окончаний и спинного мозга, а процессы воспаления выражены слабо и необходимости в оперативном вмешательстве нет. Какие препараты для лечения грыжи позвоночника используют современные врачи рассмотрим далее.
Чаще всего медики назначают при грыже позвоночника для лечения лекарства из нестероидной группы. Они получили широкое распространение за счет болеутоляющего, противовоспалительного и жаропонижающего эффектов.
Механизм воздействия данных медикаментов заключается в блокировании фермента циклооксигеназы, отвечающего за образование воспалительных медиаторов. Долгий прием таблеток может привести к серьезным осложнениям, так как блокирование циклооксигеназы в ЖКТ провоцирует повреждения стенок желудка и кишечника, а это чревато образованием трещин и язв.
Многие годы для лечения межпозвоночной грыжи лекарствами используют Диклофенак. Он основывается на фенилуксусной кислоте, блокирующей вышеупомянутый фермент. Препарат имеет много побочных эффектов, поэтому курс не должен длиться более двух недель.
Врачи заменяют препарат селективными ингибиторами циклооксигеназы, среди которых Мелоксикам. Он создает противовоспалительный эффект при меньших дозировках, а для курса иногда хватает трех таблеток.
Эти таблетки для лечения грыжи позвоночника укрепляют структуру межпозвоночных хрящей и снабжают их нужными элементами для нормальной работы. В качестве активного компонента выступает хондроитин сульфат. Сочетание протеогликанов и гликозаминогликанов в комбинированных препаратах предупреждает разрушительные процессы в позвоночных дисках и затормаживает развитие болезни. К препаратам-хондропротекторам относят Терафлекс и аналогичные ему средства.
Что касается препаратов с гиалуроновой кислотой, они повышают концентрацию жидкости в пульпозном ядре и улучшают амортизирующие функции. Повышение вязкости и эластичности хрящей за счет насыщения гиалуроновой кислотой способствует снятию болей и защите рецепторов от агрессивных веществ.
Карипаин Плюс – препарат для медикаментозного лечения грыжи позвоночника, работающий за счет папаина, который разрушает нежизнеспособные белки и не влияет на здоровые ткани. Выпускается средство в виде порошка, а назначают его не только при межпозвоночных грыжах, но и при остеохондрозе, артрозе, артрите и других болезнях.
К противовоспалительным препаратам стероидной группы относят Дипроспан и Дексаметазон. Слишком долго принимать их нельзя из-за быстрого привыкания организма. Кроме того, длительный прием негативно влияет на состояние хрящевых тканей – они становятся ломкими и хуже противостоят внешним воздействиям.
Отметим также такие препараты для лечения грыжи позвоночника, как миорелаксанты. При межпозвоночной грыже лечение медикаментами нередко предполагает прием миорелаксантов. Мышечные сокращения вызывают сжатие нервных стволов и болевые ощущения, а инъекции Мидокалма внутримышечно помогают избавиться от дискомфорта. Подбирать дозировку препарата должен только опытный врач, так как лекарство сильно снижает давление.
Почти все вышеперечисленные препараты для лечения межпозвоночной грыжи не отпускаются без рецепта, но существуют некоторые медикаменты, которые вы можете купить в любой аптеке.
Парацетамол создает умеренное болеутоляющее воздействие при грыже, но не снимает воспаление. Сила эффекта может быть разной для каждого человека, поэтому врачи никогда не назначают данный препарат.
Ибупрофен тоже создает болеутоляющий эффект, но дополнительно оказывает противовоспалительное влияние. Препарат относят к группе нестероидных противовоспалительных средств, поэтому злоупотреблять им нельзя. Курс приема не должен длиться больше недели.
Существуют также и народные средства для лечения грыжи шейного отдела и пояснично-крестцового отдела, однако помните, что самолечение грыжи позвоночника опасно. Узнать, к какому врачу обращаться при грыже позвоночника, вы можете из статьи на нашем портале.
Хондропротекторы предназначены для упрочнения строения хрящей и снабжения их полезными элементами для нормальной деятельности. Действенной составляющей в этих лечебных продуктах выступает хондроитин сульфат, который в сочетании с гликозаминогликанами и протеогликанами предупреждает деструкцию межпозвоночных дисков и блокирует развитие болезни.
Препараты для лечения грыжи, содержащие гиалуроновую кислоту, способствуют накоплению жидкости в позвонковом диске, увеличивая тем самым его эластичность. Кроме того, они устраняют болевые ощущения. Гомеопатические средства тоже назначаются пациентам. Вызывая обострение хронических заболеваний, они вынуждают организм усилить защитные действия для борьбы с недугом. Считают, что такие средства не имеют противопоказаний и вредных воздействий, но их использование возможно лишь с целью профилактики данного заболевания.
Чтобы уменьшить боль и предупредить процесс воспаления, врачи назначают следующие лекарственные средства:
- 1 Анальгетики, снимающие болевые ощущения различного происхождения (Парацетамол).
- 2 Нестероидные противовоспалительные средства (Аспирин, Ибупрофен).
- 3 Аналогичные препараты, но с более сильным воздействием, отпускаемые по рецепту. Их использование целесообразно, когда более слабые лекарства уже не помогают (Диклофенак).
- 4 Мышечные релаксанты предназначены для снятия мышечного спазма (Валиум).
- 5 Миорелаксанты предназначены для ослабления спазма скелетной мускулатуры и повышения качества кровообращения, однако к ним имеются достаточно серьезные противопоказания (Мидокалм).
- 6 Снизить ощущение боли и нормализовать сон помогут антидепрессанты.
- 7 Кортикостероиды применяют с целью уменьшения воспалительного процесса, при долгосрочном употреблении имеют негативные последствия (Декадрон).
- 8 Наркотические синтетические вещества можно получить только после разрешения специалиста, их применяют в неотложных случаях и только под наблюдением специалиста (Морфин, Кодеин).
С целью предотвращения и ликвидации звеньев патологической цепи используют лекарства и миорелаксанты разной направленности:
- противоотечные;
- ферментные;
- расширяющие сосуды;
- гормональные.
Среди наиболее распространенных можно выделить следующие:
- 1 Дексаметазон используется при ярко выраженном воспалении и сильной боли. Одним из отрицательных последствий после применения препарата является привыкание, Дексаметазон оказывает неблагоприятное влияние на хрящевую ткань.
- 2 Мидокалм применяется для снятия болевых ощущений путем расслабления мышц. При больших дозировках возможно понижение давления, поэтому Мидокалм применяют только после разрешения врача.
- 3 Пентоксифиллин улучшает кровоснабжение и упрочняет стенки сосудов, предупреждая их деформацию. Пентоксифиллин увеличивает стойкость тканей к дефициту кислорода.
Еще одно эффективное лекарственное средство для лечения межпозвоночной грыжи поясничного отдела — Карипазим. Этот препарат, совмещенный с электрофорезом, дает поистине чудесный результат. Лекарственные средства выпускаются в виде мазей или гелей, но совместно с ними нужно принимать таблетки. Отличный результат дает Пентоксифиллин. Отдавать предпочтение только одним таблеткам не стоит, грыжа поясничного отдела позвоночника требует комплексного лечения. После месячного курса применения улучшается ток крови, питание поврежденных тканей, уменьшение отеков и воспалений.
В качестве дополнительных могут быть назначены следующие лекарства:
- 1 Актовегин способствует регенерации клеток, дает им нужный объем кислорода и глюкозы.
- 2 Уменьшает воспаление ущемленного нерва, снимает отек и боль новокаиновая блокада с добавлением кортикостероидных гормонов. Обязательно надо придерживаться курса лечения этими медикаментами, назначенного врачом.
- 3 Снижению мышечного напряжения способствуют Баклофен и Сибазон.
Не нужно забывать о негативных последствиях и противопоказаниях каждого препарата, поэтому перед их применением стоит посоветоваться с врачом. Медикаментозное лечение межпозвоночной грыжи включает в себя и прием биостимуляторов с целью повышения сопротивляемости патологии:
- регенерации клеток способствует жидкий экстракт алоэ;
- воздействуют на болезненные процессы ферментные препараты;
- совершенствует приток кислорода в ткани и циркуляцию крови Пентоксифиллин.
Полезен в период болезни будет и прием витаминов:
- восстановить восприимчивость поврежденных тканей, снизить болевой синдром помогут витамины группы В;
- реабилитации костной ткани, укреплению связок способствует витамин D, применяемый вместе с кальцием;
- регенерировать поврежденные клетки помогут витамины А, Е и С.
Многие лекарства предназначены для ликвидации симптомов патологии, однако уничтожить грыжу способно далеко не каждое. Для полного излечения необходимы более эффективные методы и средства, определить которые может только специалист.
- Вы внезапно можете почувствовать приступы боли.
- Вам надоело носить специальный корсет.
- У Вас зависимость от обезболивающих.
- Возможно, Вы перепробовали кучу лекарств, но ничего не помогает.
- И Вы готовы воспользоваться любой возможностью, которая поможет Вам избавиться.
Эффективное средство от остеохондроза существует! Перейдите по ссылке и узнайте, что об этом говорит доктор Бубновский Сергей Михайлович.
Заболевание, называемое «межпозвоночной грыжей», способно вызвать защемление корешков нервов, что чревато появлением у человека болевых ощущений и воспалительных процессов. В зависимости от того, насколько усложнена форма данного недуга, выделяют способы его лечения. Они могут быть как классическими, так и оперативными. Если обратиться за помощью к традиционным лекарственным методам, то это будут, в первую очередь, фармацевтические препараты для лечения межпозвоночной грыжи поясничного отдела. Некоторые из них можно приобрести в аптеках без рецепта врача. Однако препараты эпидурального и обезболивающего типа отпускаются только по назначению лечащего доктора. (См. также: лечение грыжи поясничного отдела народным методом ).
Чтобы предотвратить воспаление и снизить болевой синдром, рекомендуют следующие медикаменты:
- Кортикостероиды (к примеру, Декадрон, Метилпреднисон), действие которых очень эффективно. Но во избежание побочных проявлений не стоит употреблять данные средства дольше, чем назначал специалист;
- Противовоспалительные, обезболивающие медикаменты нестероидного вида (например, Ибупрофен, Аспирин);
- Сильнодействующие лекарства противовоспалительного характера, которые может назначить только специалист в том случае, когда другие медикаменты не показали положительных результатов (Индометацин, Пироксикам, Ингибиторы COX-2, Целебрекс, Диклофенак);
- Препараты для мышечной структуры (к примеру, Валиум), какие приписывают при спазмах мышц во время протекания грыжи межпозвоночного диска;
- Миорелаксанты, улучшающие кровоток, расслабляющие мышцы и мускулатуру скелета (к примеру, Сирдалуд, Мидокалм). Но нельзя превышать дозу при применении этого средства;
- Антидепрессанты, призванные наладить режим сна, уменьшить порог боли у пациента;
- Медикаменты наркотического синтетического типа (Кодеин, Морфин). Их доктора могут назначить в особо тяжелых случаях протекания болезни. Больные принимают их исключительно под врачебным надзором;
- Анальгетики (например, Тиленол, Парацетамол, Ацетаминофен), направленные на устранение самых разнообразных позвоночных болей.
Карипазим – это еще один отличный медикамент, какой вводят посредством электрофореза при таких заболеваниях, как остеохондроз, межпозвоночная грыжа и недуг Шморля, радикулит. Его действие совместно с электрофорезом может сотворить поистине чудо: ткани некротизированного типа будут расщепляться, секреты с вязкой текстурой – становиться жидкими. Весь позвоночный столб благодаря этому средству поддается благоприятному воздействию.
Перечисленные препараты для лечения грыжи поясничного отдела позвоночника выпускают в форме гелей или мазей. Одновременно с ними рекомендуют пить таблеточные средства, к примеру, Пентоксифиллин, который принимают на протяжении одного месяца. Данные таблетки питают необходимыми веществами пораженные ткани, снижают отечности и воспаления, приводят к нормальному состоянию кровообращение, таким образом, улучшают самочувствие пациента при диагнозе «грыжа межпозвоночного диска». (См. также: комплекс упражнений при межпозвоночной грыже поясничного отдела ).
Помимо выше упомянутых лекарственных препаратов, результативными средствами будут следующие:
- Мелоксикам и другие медикаменты (таблетки либо инъекции) группы оксикмов;
- Актовегин, который способствует быстрому клеточному восстановлению, насыщению глюкозой и кислородом;
- Сибазон, Баклофен, снимающие напряжение мышц;
- Блокада из новокаина и гормонов (кортикостероидных), что уменьшает болезненность, отеки, воспалительный процесс защемленного нерва.
Важно помнить, что перед применением каждого из указанных препаратов нужно сначала проконсультироваться с врачом, чтобы узнать о противопоказаниях и не допустить побочных действий. (См. также: грыжа Шморля поясничного отдела позвоночника ).
Для повышения сопротивляемости организма к заболеванию предназначены разнообразные биостимуляторы:
- Ферменты, оказывающие воздействие на функции организма;
- Лекарство ФИБС для регенерации клеток;
- Пентоксифиллин для повышения кислородного притока к тканям;
- Экстракт алоэ (жидкий) для клеточного восстановления.
Чтобы излечить грыжу межпозвоночного диска, рекомендуют такой витаминный комплекс:
- Витамин D и кальций, укрепляющие связки и восстанавливающие ткань костей.
- Группы С, A, E. Они благодаря тому, что являются сильными антиоксидантами, могут регенерировать ткани.
- Группы B, чтобы бороться с болевыми ощущениями и восстановить привычную чувствительность тканей.
Описанные препараты при грыже поясничного отдела позвоночника призваны убрать многие симптомы болезни (отечности, боли, очаги воспаления), чтобы временно облегчить самочувствие пациента, дать ему передохнуть от болевого синдрома. Однако не все рассмотренные препараты способны полностью победить недуг. Только доктора могут назначить средства и методы, способствующие полному оздоровлению.
Можно сразу отметить уникальное средство для лечения заболеваний позвоночника, обладающее высокой эффективностью и имеющее много положительных отзывов.
Речь идёт об ортопедическом пластыре « ZB PAIN RELIEF ». Масштабные клинические исследования были проведены в Стокгольмском медицинском университете (Швеция) в году. Всего в них участвовало более 1000 мужчин и женщин с различными заболеваниями позвоночника и суставов, которые на протяжении 2-х недель использовали ортопедические пластыри « ZB PAIN RELIEF ». Результаты исследований удивили даже врачей!
Боли, как острые, так и ноющие, прошли у большинства испытуемых в течение 1-3 дней после начала использования пластырей. У более чем 70% участвующих в исследованиях появились значительные сдвиги в лечении хронических заболеваний позвоночника и суставов.
Больше об этом пластыре вы можете узнать по ссылке дальше – «ZB PAIN RELIEF ».
источник
Грыжа позвоночника – достаточно опасное заболевание. Его игнорирование может привести к полному параличу. При своевременной диагностике патология хорошо поддается консервативному лечению. Больные должны пересмотреть свою физическую активность и рацион. После лечения необходимо соблюдать профилактические меры для исключения рецидива.
Грыжа позвоночника часто формируется в поясничном или шейном отделе, реже – в грудном. Своевременная диагностика и помощь специалиста повышают эффективность лечения. В тяжелых случаях врачи назначают оперативное вмешательство. Часто дегенеративные изменения необратимы. Однако правильное лечение позволяет убрать боль и другие симптомы, причиняющие дискомфорт, остановить смещение и разрушение диска.
Патология связана со смещением межпозвоночных дисков. Она провоцирует онемение, боль и слабость. Анатомическая задача дисков – амортизировать нагрузку на позвоночный столб при движении. Любые деформации в нем вызывают дискомфорт у человека.
Межпозвоночный диск состоит из фиброзного кольца, внешняя сторона которого состоит из коллагеновых волокон, а внутренняя – пульпозного ядра. Кольцо ограничивает ядро, но при нарушении этой функции происходит его смещение и формируется межпозвоночная грыжа. Патология развивается постепенно. Происходит продолжительная дегенерация диска, связанная с утратой жидкости и повышением хрупкости. Грыжа формируется в несколько этапов:
Протрузия – появляется выпячивание, повреждаются внутренние волокна кольца, но разрыв еще не произошел. Студенистое тело удерживается в определенных границах, что позволяет вылечить заболевание консервативными способами.
Энтрузия – наружные волокна кольца повреждаются, что позволяет пульпозному ядру выйти за границы диска.
К катализаторам заболевания относят:
-
физические повреждения, микротравмы; инфекции; неправильный обмен веществ; ожирение; занятие тяжелым физическим трудом; беременность; врожденные пороки позвоночника; низкая физическая активность; лордоз, сколиоз, остеохондроз.
Врачи используют классификацию грыж позвоночника по ее локализации:
Грыжа позвоночника проявляется при давлении внутри диска. Неврологическое заболевание проявляется при растяжении фиброзного кольца из-за разрывной нагрузки, что вызывает сдавливание нервных ответвлений и кровеносных сосудов. До этого момента симптоматику часто относят к другому заболеванию. На поздних сроках болевой синдром присутствует постоянно и не зависит от физической нагруженности.
Первичные признаки грыжи позвоночника:
-
Острая боль в зоне позвоночника, которая исчезает в состоянии покоя. Неестественная отечность и напряженность мышц. Кифоз или сколиоз позвоночника. Жжение, покалывание, «мурашки» — парестезия, переходящая в парез.
У многих пациентов наблюдается гормональный дисбаланс – импотенция или прекращение месячных.
Больные жалуются на резкую и сильную боль. Она связана со сдавливанием нервного корешка выпавшим диском, который ответственен за работу какого-то органа. Патология вызывает сбои в работе органа. Симптоматика зависит от места расположения патологии:
При появлении симптоматической неврологии грыжи позвоночника требуется обратиться к хирургу или неврологу, который проведет диагностику и определит лечение.
Перед началом лечения требуется определить следственные причины появления патологии с помощью лабораторной диагностики. Определить наличие набухания может только специалист с помощью рентгенографии и МРТ.
При визуальном осмотре больного будет заметно искривление осанки, теряется чувствительность некоторых участков.
Врач обязательно ощупывает позвоночник, чтобы определить степень болезненности и локализации патологии, выявить неестественное напряжение мышечного тонуса. При сгибаниях и разгибаниях определяют ограничение подвижности, амплитуду движений.
МРТ позволяет определить:
При грыже появляется выпячивание в междисковом пространстве ядра:
При аппаратном исследовании можно выделить направления выпячивания.
Дополнительные исследования назначают в зависимости от индивидуальных особенностей.
Правильно назначить терапию можно только после полного обследования с учетом стадии заболевания и вида патологии. Например, при отсутствии осложнений достаточно действия по купированию больших повреждений диска.
Условно выделяют три стадии лечения:
-
обезболивание с помощью медикаментозных препаратов и полного покоя; массаж и комплексная терапия; реабилитация, восстановление.
Лечение начинают с безрецептурных препаратов, при отсутствии результата переходят на сильные анальгетики (кодеин). На начальной стадии рекомендуют обеспечить покой и соблюдать постельный режим, принимать обезболивающие, заниматься ЛФК, проходить физиолечение. Если после 3 месяцев состояние усугубляется (синдром неврологического дефицита, понижается потенция, немеют конечности, болевой синдром увеличивается), то назначают хирургическое вмешательство – крайнею меру лечения из-за повышенно риска осложнений.
После полного обследования начальную стадию грыжи допустимо лечить в домашних условиях с помощью лекарственных средств (обезболивающие, блокаторы), лечебной гимнастики, физиопроцедур.
Хорошую эффективность показывают следующие методы:
Мануальная терапия – специалист выполняет специальные манипуляции для устранения патологии. Длительность курса – 2-10 сеансов.
источник
Хирургическое лечение грыжи необходимо лишь при ее крайне тяжелом проявлении. При типичном течении болезни проводится медикаментозное лечение грыжи позвоночника. Использование консервативных методов не только устранит боль, но и вырабатывает новый стиль жизни, при котором долгое время не возникает обострений.
Здоровый позвоночник не причиняет неудобств при движении, легко и безболезненно выдерживает физические нагрузки. При дистрофических изменениях структуры межпозвонковых дисков теряется их крепость и упругость, что способствует появлению протрузий и грыж. Со временем возникают боли в спине и, по ходу защемленного нерва, онемение и слабость в конечностях. Все эти неприятные проявления требуют серьезного лечения.
Консервативное лечение межпозвоночной грыжи лекарственными препаратами проводят чтобы:
- устранить боль, воспаление, усилить крово-и лимфообращение;
- снизить травмирование нервных структур;
- уменьшить степень выпячивания межпозвонкового диска.
Межпозвоночная грыжа лечится комплексно с использованием препаратов различного действия:
- Для уменьшения боли и воспаления применяют нестероидные противовоспалительные средства – диклофенак, нимесил, мелоксикам и др.
- Рефлекторный спазм мышц помогут уменьшить такие препараты как мидокалм, ксеомин, мемантин и др.
- Для усиления питания дисков применяют улучшающие периферический кровоток ангиопротекторы актовегин и пентоксифиллин.
- Для устранения нейтопатической боли применяют антиконвульсанты (карбамазепины).
- Витамины помогут восстановлению нервной проводимости, для чего назначают витамины группы В.
- Для улучшения хрящевой ткани потребуются хондопротекторы – хондроксид, терафлекс, алфлутоп, таблетки артра и др.
Межпозвоночная грыжа лечится и другими видами консервативной терапии – физиотерапией, рефлексотерапией и мануальной терапией.
Медикаментозное лечение проводят если межпозвоночная грыжа небольшого размера. В этих случаях давление на нервные корешки и спинной мозг оказывается незначительным, воспаление окружающих грыжу тканей некритическое, поэтому и в хирургическом вмешательстве нет необходимости. Обычно проводят этиотропную, симптоматическую и патогенетическую терапию межпозвоночной грыжи.
Лечение направлено на устранение причины заболевания, которой является нарушение кровоснабжения позвоночника. Именно недостаточное питание приводит к утрате прочности межпозвоночного диска, вероятности нарушения целостности фиброзного кольца и выпадения пульпозного ядра.
Специалисты, чтобы остановить патологический процесс, рекомендуют:
- Нормализовать образ жизни и здоровое питание. Каждый день выполнять гимнастические упражнения – они помогут в борьбе с лишним весом, восстановят осанку. В питание неплохо добавить молочные продукты и свиные хрящи.
- Постараться восстановить функциональные способности позвоночника. Для этого воспользоваться проведением массажа, мануальной терапии, а также остеопатией, физиотерапией, иглорефлексотерапией. Не помешает прием миорелаксирующих лекарств, таких как мидокалм.
- Провести лечение лекарственными препаратами (хондроксид, терафлекс, алфлутоп, артра) для того, чтобы укрепить структуру хрящевой ткани, устранить воспаление и улучшить кровоснабжение.
Использование в лечении позвоночника НПВС получило широкое распространение из-за способности проявлять тройной эффект – противовоспалительный, обезболивающий и жаропонижающий. Но следует учитывать, что препараты НПВС при длительном применении могут вызвать повреждение в стенках желудка и кишечника. Поэтому, несмотря на высокие лечебные свойства, применять препараты из этой группы (например, диклофенак и мовалис) следует с осторожностью.
Действующее вещество в составе хондропротекторов- алфлутоп и артра – хондроитин сульфат. Прием лекарства этой группы способствует укреплению структур межпозвонковых дисков и их нормальному функционированию. Поэтому одними из лучших хондропротекторов признаны алфлутоп, терафлекс и артра.
Амортизирующие свойства межпозвоночного диска усиливают средства, содержащие гиалуроновую кислоту. Увеличивая содержание жидкости в студенистом ядре, они повышают эластичность и вязкость хрящей, устраняют боль. Химические соединения, входящие в состав лекарства, способны защитить рецепторы от воздействия агрессивных веществ.
При использовании гомеопатических средств обостряются хронические заболевания, в ответ на это для борьбы с патологией активируются защитные силы. Средства наиболее эффективны при профилактике грыжи позвоночника или используются как дополнение к другим препаратам, таким как мидокалм, диклофенак, алфлутоп, артра.
При патогенетической терапии происходит блокада звеньев патологического процесса. Лечение проводится с использованием антиотечных, сосудорасширяющих, гормональных лекарственных препаратов и миорелаксантов. Это мидокалм, дексаметазон, актовегин, мильгамма.
Стероидные противовоспалительные препараты эффективны при проявлении выраженных воспалениях и сильных болях. Следует учитывать, что при длительном применении глюкокортикоидов возможно привыкание, поэтому лечение лучше проводить в условиях стационара.
При лечении межпозвоночной грыжи мидокалм назначают для расслабления мышц. Острую боль обычно вызывает сжатие нервных стволов при сокращении мышечной системы. Мидокалм способен избавить от боли всего несколькими внутримышечными инъекциями. Дозировку лекарства должен подобрать врач, так как мидокалм снижает давление.
Лечение направлено на устранение симптомов заболевания. Межпозвоночная грыжа обычно сопровождается болью. При лечении грыжи и устранения симптома в виде редко возникающей боли, назначают НПВС и хондропротекторы – диклофенак + алфлутоп. Назначение может быть дополнено препаратами алмаг или гастал.
Обычно препараты гастал, алмаг, алмагель, фосфалюгель назначают при лечении болезней желудка и кишечника. Но симптоматическая терапия грыжи межпозвоночного диска требует использования этих лекарств.
Антидепрессанты назначают при бессоннице, возникающей на фоне болезни позвоночника. Новое поколение этих препаратов отпускается только по рецепту (сертралин, инсидон).
При симптоматической терапии эффективно проведение иглорефлексотерапии, массажа и гирудотерапии. В Европе становится популярной гомеосиниатрия, метод, при котором в места расположения рефлексогенных точек тонкими иглами подкожно вводятся гомеопатические препараты.
Препараты для лечения межпозвоночной грыжи, такие как диклофенак, алфлутоп, мидокалм, артра приобрести можно только по рецепту. В своем большинстве это сильнодействующие препараты с побочными действиями.
источник
Грыжа позвоночника. Грыжа межпозвоночного диска всех отделов позвоночника. Симптомы, причины, диагностика и эффективное лечение межпозвоночной грыжи.
Грыжа позвоночника, или межпозвоночная грыжа – заболевание, при котором происходит деформация межпозвоночного диска, разрыв его внешней части и выпячивание внутренней за пределы тела позвонка.
Во всем мире межпозвоночная грыжа ежегодно выявляется у 150 человек на 100 000 населения. Статистика свидетельствует, что распространенность заболевания за последние годы увеличилась в 3 раза.
В большинстве случаев патологические изменения развиваются в поясничном отделе позвоночника. 48% межпозвоночных грыж выявляются между последним поясничным позвонком (пятым) и крестцом. 46% — между четвертым и пятым поясничными позвонками.
Межпозвоночные грыжи в шейном отделе позвоночного столба встречаются существенно реже. В грудном отделе – крайне редко. Согласно статистике, данное заболевание является наиболее распространенной причиной острых болей в спине.
Ежегодно на территории США выполняется 200 000 хирургических вмешательств по поводу межпозвоночных грыж. В Германии каждый год оперируется около 20 000 больных.

Отделы позвоночного столба:
- Шейный состоит из семи позвонков небольших размеров. Обладает высокой подвижностью. Первый шейный позвонок сочленяется с затылочной костью черепа.
- Грудной отдел представлен 12-ю позвонками, соединенными с ребрами. Они входят в состав грудной клетки и жестко фиксированы. Подвижность в этом отделе позвоночника очень низкая. Это одна из причин того, что здесь редко развивается остеохондроз, межпозвоночные грыжи и другие патологии.
- Поясничный отдел. Состоит из пяти позвонков, имеющих большие размеры. Обладает высокой подвижностью. Принимает на себя самые большие нагрузки по сравнению с шейным и грудным отделами. Последний, пятый, поясничный позвонок соединяется с крестцовой костью.
- Крестец. Состоит из пяти позвонков, которые сращены в одну кость.
- Копчик. Включает от 3 до 5 мелких позвонков.
Тела соседних позвонков соединяются между собой при помощи межпозвоночных дисков.
Межпозвоночный диск – фиброзно-хрящевое образование, которое выполняет роль прокладки между телами позвонков.
Строение межпозвоночного диска:
Пульпозное (студенистое) ядро находится в центральной части диска. Оно имеет эластичную консистенцию, хорошо пружинит.
- Фиброзное кольцо состоит из нескольких колец плотной соединительной ткани, которые окружают студенистое ядро. Оно обладает высокой прочностью.
Функции межпозвоночных дисков:
- обеспечение нормальной подвижности позвоночного столба
- межпозвоночные диски связуют позвоночный столб в единое целое
- рессорная функция – амортизация во время ходьбы, прыжков и пр.
Факты о межпозвоночных дисках:
- Общая высота всех межпозвоночных дисков составляет около 1/3 высоты позвоночного столба.
- Размеры межпозвоночных дисков зависят от размеров позвонков, поэтому они различаются в разных сегментах позвоночника. Например, в среднем диаметр поясничного позвонка – 4 см, а высота – от 7 до 10 мм.
- Граница между фиброзным кольцом и студенистым ядром лучше всего выражена у юношей и девушек. С возрастом она постепенно стирается, пульпозное ядро становится более плотным.
- В течение суток рост человека неодинаков. Вечером мы на 2 см ниже, чем утром. Это связано с изменением высоты межпозвоночных дисков: они немного «расплющиваются» при длительных нагрузках, связанных с вертикальным положением тела.
- Если сжать нормальный здоровый межпозвоночный диск, то его высота может максимально уменьшиться на 1 – 2 мм. Зато «растянуть» его можно на 3 – 5 мм.
- В норме межпозвоночные диски могут немного выпячиваться за пределы тел позвонков. Обычно это происходит в переднем направлении, а размер выпячивания не превышает 3 мм.
- В общем в теле человека находится 23 межпозвоночных диска.
- Иногда употребляют термин «смещение межпозвоночного диска». Это не совсем верно. Межпозвоночный диск плотно соединен с телами позвонков, а спереди и сзади укреплен прочными связками. Он не может сместиться, то есть покинуть место своего нормального расположения.
- Дегенеративные изменения в позвонках и межпозвоночных дисках. Зачастую межпозвоночная грыжа является осложнением остеохондроза.
- Перенесенные травмы позвоночного столба: компрессионные переломы позвонков, подвывихи.
- Повышенные нагрузки на позвоночный столб: постоянная работа сидя или стоя в однообразной позе, неправильное ношение тяжестей, чрезмерные физические нагрузки, перетренированность у спортсменов.
- Малоподвижный образ жизни.
- Инфекционные заболевания, при которых поражается позвоночный столб.
- Избыточная масса тела.
- Врожденные аномалии развития позвоночника. Если позвонки имеют неправильную форму, то возрастают нагрузки на межпозвоночные диски, легче образуются грыжевые выпячивания.
- Действие вибрации. Чаще всего это связано с производственными вредностями. Под действием вибрации нарушается структура межпозвоночного диска, он становится ослабленным.
- Неправильная осанка, сколиоз.
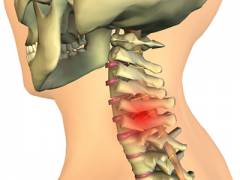
- Головные боли. Связаны со сдавлением нервных корешков и позвоночных артерий (крупные артерии, которые проходят вдоль шейного отдела позвоночного столба справа и слева). Чаще всего болит вся голова. Иногда боли захватывают только затылочную или височную область.
- Боли в шее. Связаны со сдавлением грыжей нервных корешков. Обычно беспокоят на ранних этапах заболевания. В отдельных случаях могут возникать при размерах грыжевого выпячивания от 1 мм.
- Головокружение. Является признаком сдавления позвоночной артерии.
- Слабость, повышенная утомляемость. Являются следствием недостаточного поступления кислорода в головной мозг. Также обусловлены сдавлением позвоночной артерии.
- Резкие повышения артериального давления. В сосудах, которые проходят рядом с шейным отделом позвоночника, находится много нервных окончаний. Многие из них принимают участие в регуляции уровня артериального давления. При их раздражении грыжевым выпячиванием электрические импульсы поступают в головной мозг, запускаются рефлексы, приводящие к спазму сосудов и повышению давления.
В отдельных случаях это способно приводить к инсультам.
- Боль в плече, руке.
- Слабость мышц руки, плеча.
- Неприятные ощущения: онемение, «ползание мурашек», покалывание.
- Бледность кожи, повышенная потливость.
При сильном сдавлении шейного сегмента спинного мозга грыжевым выпячиванием развиваются тяжелые параличи.
- Люмбаго – внезапное появление острой боли в пояснице в момент физических нагрузок, поднятия тяжестей. Боль имеет рвущий, колющий, простреливающий характер. Связана с резким выпадением межпозвоночного диска и раздражением нервных окончаний, которые находятся в фиброзном кольце. Срабатывает рефлекс, в результате которого сильно повышается тонус поясничных мышц. Пациент замирает в однообразной позе, не может разогнуть спину и повернуться. Данное проявление грыж межпозвоночных дисков поясничного отдела чаще всего встречается у мужчин в возрасте 30 – 40 лет.
- Ишиас (ишиалгия) – раздражение седалищного нерва вследствие защемления грыжевым выпячиванием спинномозговых корешков. Возникают боль, жжение, покалывание и онемение, которые распространяются от поясницы вниз, по задней поверхности ноги. Эти симптомы, как правило, возникают с одной стороны, соответственно положению межпозвоночной грыжи.
- Длительные боли в поясничной области. Могут продолжаться до нескольких месяцев. Носят ноющий, тянущий, жгучий характер.
- Нарушение функции тазовых органов. Недержание или, напротив, задержки мочи. Нарушение дефекации. У мужчин заболевание может сопровождаться импотенцией.
- Сдавление двигательных нервов в составе спинномозговых корешков: слабость мышц ног, снижение их тонуса, уменьшение рефлексов (выявляется во время осмотра неврологом).
- Сдавление чувствительных нервов в составе спинномозговых корешков: снижение кожной чувствительности, неприятные ощущения в виде покалывания, онемения, «чувства ползания мурашек». Эти симптомы могут захватывать бедро, голень, стопу, область паха или ягодичную область.
- Сдавление нервов в составе спинномозговых корешков, которые регулируют сосуды, потовые железы и другие вегетативные функции. Проявляется в виде побледнения кожи, повышения потливости, появления белых или красных пятен.
- Сдавление и повреждение спинного мозга: параличи (полное отсутствие движений) и парезы (частичное отсутствие движений) в ногах.
- Боль в спине. Обычно локализуется между лопаток в месте расположения грыжи. Может распространяться в грудную клетку, шею, поясницу, плечи, руки. Усиливается во время глубоких вдохов и выдохов, чихания, кашля. Часто носит опоясывающий характер.
- Боли в животе. Редкая ситуация, когда болевые ощущения распространяются в область живота. Требует тщательной диагностики для исключения других заболеваний.
- Симптомы, связанные со сдавлением спинного мозга: ниже места повреждения развиваются парезы и параличи, снижается или полностью утрачивается чувствительность.
Сдавление спинного мозга – наиболее тяжелое осложнение межпозвоночной грыжи любой локализации. Это происходит, как правило, при задних грыжах. Они выпячиваются в позвоночный канал, в котором находится спинной мозг, и сдавливают его. Пережимаются отростки чувствительных нервов, которые проходят вверх, к головному мозгу, и отростки двигательных нейронов, спускающиеся вниз, к органам. В зависимости от степени сдавления, наступает либо полный паралич и утрата чувствительности, либо парез (частичный паралич) с частичной утратой чувствительности ниже места расположения грыжи.

Моменты, из которых состоит врачебный осмотр:
- Расспрос пациента. Врач выясняет, когда боли появились впервые, чем они провоцируются, какой характер имеют, где возникают, как долго обычно сохраняются, какие иные симптомы имеют место.
- Осмотр и ощупывание (пальпация) спины и шеи: оценка состояния позвоночника, осанки, выявление болевых точек в области позвоночного столба.
- Оценка движений и мышечной силы, кожной чувствительности.
- Оценка рефлексов.
- Проведение функциональных тестов: пациента просят пройтись по кабинету, присесть, наклонить голову и корпус, поднять ногу в положении лежа и пр.
После врачебного осмотра устанавливается предварительный диагноз, назначается обследование.

Показания: исследование назначается всем пациентам при подозрении на межпозвоночную грыжу для подтверждения или исключения патологических изменений со стороны позвонков.
Противопоказания:
- пациенты, находящиеся в тяжелом состоянии;
- беременные женщины;
- пациенты с интенсивными кровотечениями.

Компьютерная томография – рентгенологическая методика, позволяющая получать четкие послойные изображения любых областей тела, в том числе и позвоночного столба. На снимках достаточно хорошо видны межпозвоночные диски, можно оценить их состояние, выявить грыжи небольшого размера. КТ дает возможность, как и рентгенография, оценить состояние позвонков, обнаружить причины грыжи.
Показания: компьютерная томография назначается пациентам с подозрением на межпозвоночную грыжу с целью выявить заболевание и его причины.
Противопоказания:
- беременные женщины и маленькие дети;
- пациенты, находящиеся в тяжелом состоянии;
- пациенты, масса тела которых превышает 150 кг;
- психически больные люди с неадекватным поведением;
- пациенты, страдающие клаустрофобией – боязнью замкнутого пространства (во время проведения КТ человек находится в ограниченном пространстве).
Все противопоказания являются относительными. При острой необходимости исследование все равно может быть проведено.
Несмотря на достаточную информативность, компьютерная томография лучше подходит для оценки состояния костей, чем мягких тканей и межпозвоночных дисков. В настоящее время врачи при подозрении на межпозвоночные грыжи отдают предпочтение магнитно-резонансной томографии (МРТ).
Исследование, при котором в пространство вокруг спинного мозга вводится контрастное вещество, а затем проводится компьютерная томография. Это позволяет оценить степень сдавления спинного мозга межпозвоночной грыжей. Инвазивная КТ-миелография выполняется только в стационарах.
Показания: выявление степени сдавления спинного мозга при межпозвоночных грыжах, выявление нарушений оттока спинномозговой жидкости.
Противопоказания:
- все противопоказания, характерные для обычной компьютерной томографии;
- индивидуальная непереносимость контрастного вещества.
Информативность и эффективность
Магнитно-резонансная томография идеально подходит для диагностики межпозвоночных грыж, оценки состояния спинного мозга и других мягких тканей. На полученных снимках четко видны все анатомические образования. Но при необходимости оценки состояния позвонков МРТ уступает компьютерной томографии.
Показания: при помощи МРТ можно точно диагностировать межпозвоночную грыжу, оценить ее положение, размеры, степень сдавления спинного мозга.
Противопоказания:
- любые металлические имплантаты внутри тела пациента (так как во время МРТ создается мощное электромагнитное поле);
- кардиостимуляторы, электрические протезы уха;
- наличие аппарата Илизарова и других металлических конструкций.
Преимущества магнитно-резонансной томографии перед компьютерной томографией при диагностике межпозвоночных грыж:
- высокая информативность метода;
- на организм пациента не действует рентгеновское излучение.
Главная цель применения лекарственных средств при межпозвоночной грыже – уменьшение боли.
| Препараты | Описание |
Нестероидные противовоспалительные средства:
|
Обладают обезболивающим, противовоспалительным действием. Применяются по назначению врача в виде таблеток, инъекций, мазей.
Применение Диклофенака:
Применение Мелоксикама:
Применение Кеторола:
Применение Анальгина:
|
| Мази на основе препаратов гормонов коры надпочечников – глюкокортикоидов: Наиболее мощные:
Сильные препараты :
Препараты средней силы:
Слабые препараты:
|
Глюкокортикоиды (кортикостероиды) – лекарственные препараты, обладающие мощным противовоспалительным и обезболивающим действием. Назначаются при грыжах межпозвоночных дисков, сопровождающихся сильными болями и выраженным воспалительным процессом.
Применение мазей на основе кортикостероидов:
|
Самолечение может приводить к нежелательным и тяжелым последствиям. Все препараты должны применяться строго по назначению врача.

Какие упражнения делать при грыже шейного отдела позвоночника?
Примерный комплекс упражнений при грыже межпозвоночного диска в шейном отделе:
- Исходное положение – стоя, ноги на ширине плеч. Наклоны головы вправо и влево.
- Исходное положение – сидя на стуле, с прямой спиной. Наклоны головы вперед и назад (выполнять с осторожностью!).
- Исходное положение – сидя на стуле с прямой спиной. Повороты головы вправо и влево.
Цель упражнений: размять мышцы, устранить чрезмерное мышечное напряжение, предотвратить защемление грыжей нервных корешков.
Кратность выполнения комплекса упражнений: ежедневно, хотя бы один раз в день.
Количество повторов: начинать с 5 повторов, в дальнейшем их количество можно увеличивать.
Какие упражнения делать при грыже поясничного отдела позвоночника?
Примерный комплекс упражнений при межпозвоночной грыже в поясничном отделе:
- Исходное положение: лежа на спине, руки по швам. Несколько раз напрячь, а затем расслабить мышцы живота. Степень напряжения мышц можно контролировать, положив на живот руку.
- Исходное положение: лежа на спине, ноги прямые, руки вытянуты по швам. Приподнять над полом таз и корпус. Задержаться в таком положении на 10 секунд.
- Исходное положение: лежа на спине, ноги немного согнуты. Согнуть правую ногу в колене и попытаться притянуть ее к туловищу, одновременно положив на нее левую руку и препятствуя сгибанию. Затем повторить то же самое для левой ноги и правой руки.
Цель упражнений: укрепить мышцы поясницы, снять их чрезмерный тонус, улучшить подвижность позвоночного столба, предотвратить ущемление грыжей нервного корешка.
Кратность выполнения: ежедневно, начинать с 10 повторов, затем увеличивать.

Цели массажа при межпозвоночной грыже:
- снижение мышечного напряжения;
- улучшение кровообращения в межпозвоночных дисках и окружающих тканях;
- уменьшение болей;
- ускорение реабилитации пациента;
- снижение риска перехода заболевания в хроническую форму.
Общие правила массажа при межпозвоночной грыже:
- все манипуляции должны осуществляться только специально обученным специалистом;
- выполняется легкий расслабляющий массаж, включающий преимущественно поглаживание, растирание, аккуратное разминание;
- избегаются любые грубые приемы, пациент ни в коем случае не должен чувствовать боль;
- первый сеанс продолжается недолго, во время него массажист действует максимально мягко и аккуратно;
- во время последующих сеансов сила и продолжительность воздействия увеличиваются;
- во время массажа шеи и плечевого пояса пациент лежит на животе, положив лоб на сложенные кисти рук;
- допустимо делать массаж шеи в положении, когда пациент сидит, оперевшись руками и головой о стол;
- массаж спины и грудной клетки выполняют в положении лежа на животе, под грудь пациента при этом подкладывают специальную подушку;
- массаж поясницы выполняют в положении лежа на животе, при этом ноги пациента слегка согнуты, под голени подложен валик: это помогает уменьшить напряжение поясничных мышц.
Показания к проведению массажа при межпозвоночных грыжах: в составе комплексной терапии в подостром периоде, во время реабилитации.
Противопоказания:
- начало острого периода заболевания, сильные боли;
- гнойничковые поражения и опухоли на коже;
- общее тяжелое состояние пациента;
- повышение температуры тела более 38⁰C.
Перед тем, как применять народные способы лечения межпозвоночных грыж, необходимо проконсультироваться с лечащим врачом. Самолечение способно приводить к усугублению состояния пациента и негативным последствиям.
Массаж с медом
Ингредиенты:
- пихтовое масло;
- 100 г любого меда;
- мумие в небольшом количестве (1 таблетка);
- любой согревающий крем.
Способ применения:
- Смешать мед и мумие до получения однородной массы.
- Натереть спину пихтовым маслом.
- Взять медовую массу. Вбивать в кожу на месте поражения легкими шлепками.
- После окончания процедуры удалить с кожи остатки меда при помощи сухого полотенца.
- Натереть место поражения согревающей мазью. Укутаться.
Растирания маслами на основе лекарственных растений
Масла корней окопника, листьев березы, зверобоя помогают снять боль и улучшить восстановление тканей, если втирать их в кожу в месте локализации межпозвоночной грыжи ежедневно.
Натирания настойкой сабельника
Ингредиенты:
- корень сабельника – 100 г;
- трава донника – 100 г;
- корень девясила – 100 г;
- семена степного болиголова, недозрелые, — 150 г.
Способ применения:
- смешать все перечисленные компоненты в трехлитровой банке, залить водкой;
- настаивать в течение 3 недель;
- растирать место локализации межпозвоночной грыжи ежедневно.
Компресс с конским жиром
Способ применения:
- заморозить небольшое количество конского жира;
- нарезать жир тонкими стружками, выложить их на куске целлофана необходимого размера, прикрыть ситцевой тканью;
- подождать, когда жир согреется и расплавится;
- приложить полученный компресс к месту поражения, укутаться;
- болевой синдром стихает примерно в течение часа;
- для закрепления эффекта носить в течение 1 – 2 суток.

Несколько специализированных санаториев существует на территории московской области:
- Санаторий «Удельная». Предлагает полный пансионат с пятиразовым питанием. По уровню цен относится к эконом классу. Уровень сервиса оценивается многими операторами как средний.
- Рублево-Успенский лечебно-оздоровительный комплекс (оздоровительный комплекс «Сосны»). Имеет высокие рейтинги у операторов. Предлагается сервис среднего класса и класса комфорт. Отличная организация досуга, много развлечений, но достаточно высоки расценки.
- Пансионат «Заря». Предлагает полный пансионат, трехразовое питание. Сервис – комфорт класс. Рейтинги у операторов – высокие. Уровень цен – примерно средний.
- Санаторий «Каширские роднички». Полный пансионат с трехразовым питанием. Занимает у операторов рейтинги, которые несколько выше среднего. Предлагается сервис среднего класса и эконом. Уровень расценок достаточно высок.
- Санаторий «Валуево». Относится к классу комфорт. Уровень сервиса и расценок – средние. Рейтинг у операторов – выше среднего.
Выбирая санаторий для лечения межпозвоночной грыжи, в первую очередь стоит изучить имеющиеся программы, посмотреть, где они наиболее всесторонние. Стоит посоветоваться с лечащим врачом.
| Метод | Описание | Как применяется? |
| Диадинамические токи | Диадинамический ток – это постоянный ток с низким напряжением. |
Эффекты диадинамических токов:
- снижение возбудимости нервных окончаний;
- улучшение питания тканей;
- улучшение кровообращения;
- выраженное обезболивающее действие.
Данный вид токов широко применяется при заболеваниях, сопровождающихся болями в позвоночном столбе, в том числе и при межпозвоночных грыжах.
На кожу в области поражения накладываются электроды, к ним подается ток. Процедура сопровождается легким покалыванием и чувством жжения, покраснением кожи в области воздействия.
Общая продолжительность лечения: по назначению лечащего врача, обычно около 6 – 10 сеансов.
Показания: межпозвоночные грыжи, сопровождающиеся выраженным болевым синдромом, в подостром периоде.
Противопоказания:
- острый воспалительный процесс;
- кожные заболевания, гнойники на коже в области воздействия;
- значительное повышение температуры тела, лихорадка;
- гипертонический криз (резкое повышение артериального давления);
- повышенная кровоточивость.
Сегодня эффективность иглорефлексотерапии при межпозвоночных грыжах доказана не до конца. Некоторые исследователи утверждают, что у пациентов, получающих данный вид лечения не отмечается существенных улучшений по сравнению с теми, кто принимает плацебо.
Количество процедур определяется лечащим врачом индивидуально Иглорефлексотерапия практически не имеет противопоказаний.
Иглы нельзя устанавливать на участках кожи, пораженных воспалительными и гнойничковыми процессами.
следующими эффектами:
- восстановление поврежденных тканей;
- улучшение питания и кровообращения;
- способствуют уменьшению грыжевого выпячивания.
На кожу пациента в области поражения накладывают два электрода: на один из них подают электрический ток со знаком «плюс», а на другой – со знаком «минус». На один из них нанесено лекарственное вещество, которое проникает через кожу под действием электрического поля. Параметры электрического тока во время процедуры регулируют таким образом, чтобы на коже пациента ощущалось небольшое покалывание.
Продолжительность процедуры: 15 минут.
Общая продолжительность лечения: 10 дней, по назначению врача.
Показания: межпозвоночная грыжа в подострую стадию (когда нет острых сильных болей).
Противопоказания:
- злокачественные опухоли разных органов и систем;
- выраженное нарушение функции сердца;
- острое воспаление или инфекции на коже в месте воздействия;
- кожные заболевания: экзема, псориаз и пр.;
- высокая температура, лихорадка;
- повышенная кровоточивость;
- индивидуальная непереносимость препаратов, которые применяются во время электрофореза;
- повреждения кожи в месте воздействия: раны, ожоги.
- Мануальная терапия. Система манипуляций, которая осуществляется руками специалиста и направлена на устранение межпозвоночной грыжи. Обычно требуется от 2 до 10 сеансов. Если вы решили прибегнуть к данной методике лечения, то стоит предварительно посоветоваться с лечащим врачом, найти опытного мануального терапевта.
- Кинезитерапия. Лечение при помощи движений, которые пациент осуществляет при участии врача. Можно рассматривать кинезитерапию как разновидность лечебной физкультуры. Данная методика направлена на нормализацию мышечного тонуса, восстановление нормального кровообращения, повышение регенерации тканей. Улучшение наступает после 12 занятий. Обычно курс повторяют 2 – 3 раза.
- Гирудотерапия. Лечение пиявками. В их слюне содержатся биологически активные вещества, которые способствуют рассасыванию выпавших фрагментов дисков, улучшению кровообращения в зоне поражения.
- Криотерапия. Лечение низкой температурой. На область поражения помещают жидкий азот. Благодаря действию холода улучшается кровообращение в тканях.
- Остеопатия. Относительно молодое и в определенной степени спорное направление медицины. При помощи легких движений и надавливаний врач устраняет патологические изменения, способствующие развитию межпозвоночной грыжи.

- сильные боли, которые не проходят в течение длительного времени, несмотря на проводимое консервативное лечение;
- выраженные неврологические нарушения: снижение чувствительности, мышечного тонуса и силы, параличи и парезы;
- недержание мочи, импотенция у мужчин (если она вызвана сдавлением грыжей спинного мозга).
В последнее время появилось много научных исследований, доказывающих, что межпозвоночные грыжи склонны к самоизлечению без хирургического вмешательства. Поэтому показания к операции сокращаются. В то же время, в ряде клиник стремятся оперировать как можно большее количество пациентов, так как операция имеет очень высокую стоимость.
В такой ситуации пациенту можно посоветовать найти хорошего врача, которому он сможет доверять и который четко объяснит, нужна ли операция в конкретном случае или, возможно, стоит повременить и подождать, пока грыжа пройдет без вмешательства.
Виды хирургических вмешательств при межпозвоночных грыжах:
- Классическая ламинэктомия – открытая операция, при которой удаляют часть межпозвоночной дужки и вскрывают спинномозговой канал. Достаточно сложная и травматичная операция. После нее пациенту требуется длительный восстановительный период. Сегодня применяется все реже.
- Микрохирургическая операция. Осуществляется при помощи миниатюрных инструментов под большим увеличением. Позволяет удалять практически любые виды межпозвоночных грыж. Во время операции окружающие ткани повреждаются минимально.
- Эндоскопическая операция. Выполняется без разреза, через прокол. Наименее травматична. Сегодня разработано несколько эндоскопических методик. Их преимущество состоит в том, что пациент может вставать с постели и ходить уже в день операции.
- Протезирование межпозвоночного диска. Поврежденный диск полностью удаляют, а вместо него помещают искусственный имплантат. Разрабатываются методики, при помощи которых можно было бы полностью восстанавливать поврежденные диски.
Лечебная блокада при грыже позвоночника – процедура, направленная на обезболивание и снятие мышечного спазма. Проще говоря, блокада – это инъекция анестетиков (новокаина, лидокаина и пр.). Обезболивающий эффект от этой процедуры может сохраняться от получаса до 3-х недель, в зависимости от особенностей организма и техники выполнения блокады.
Лечебный эффект от блокады:
- быстрое обезболивание – облегчение наступает через 1-2 минуты;
- устранение мышечного спазма, усиливающего болезненные ощущения;
- снятие воспаления, особенно при введении кортикостероидов;
- уменьшение отека мягких тканей, который вызывает ущемление нервных волокон.
При блокаде используются:
- Анестетики – 0,5% раствор новокаина или 1% лидокаин;
- Анестетики+кортикостероиды – смесь гидрокортизона (50-75 мг) и 0,5% новокаина (до 100 мл).
При обезболивании нервных корешков вводят по 10-20 мл препарата на одну инъекцию. При введении лекарственных средств в спинномозговой канал объем может достигать 300 мл.
Паравертебральная межреберная блокада – лекарства вводят в мышцу около позвоночника к месту выхода межреберных нервов. При необходимости за один раз можно обезболить 2-3 защемленных нервных корешка. Действие анальгетиков краткосрочное, но длительный обезболивающий эффект достигается за счет устранения мышечного спазма.
Эпидуральная блокада – препараты вводят в эпидуральное пространство, окружающее спинной мозг. При этом происходит эффективное обезболивание глубоких тканей. Процедуру может проводить только опытный нейрохирург после КТ или МРТ. Хирург вводит в эпидуральное пространство контрастное вещество, что позволяет визуализировать спинной мозг с помощью рентгенологического оборудования, под контролем которого проводят процедуру. После обработки антисептиком и поверхностного обезболивания анестетики вводят по средней линии между отростками позвонков. Этот вид блокады в основном используют для купирования боли в поясничном отделе – здесь можно ввести иглу с минимальным риском повредить спинной мозг.
Показания к проведению блокады позвоночника:
- радикулопатия – болезненное защемление корешков спинного мозга при протрузии и межпозвоночной грыже;
- сильные боли, вызванные длительным спазмом мышц вблизи грыжи;
- боли, связанные со сдавливанием спинного мозга задними грыжами.
- Паравертебральная блокада обезболивает только поверхностные мышцы. Ее эффект может быть краткосрочным. Неэффективна при крупных грыжах или сдавливании спинного мозга.
- Может потребоваться повторное проведение блокады (до 3-5 раз), что повышает риск развития осложнений.
Блокада может стать причиной ряда осложнений:
- Аллергические реакции на введенные лекарства. Возникает при индивидуальной непереносимости препаратов.
- Паралич диафрагмального нерва может развиться при блокаде вблизи 5-го шейного позвонка. Проявляется икотой, неконтролируемыми движениями диафрагмы, одышкой, нарушением дыхания.
- Инфекции – развиваются по причине нарушения асептики во время проведения процедуры. При эпидуральной блокаде в спинномозговой канал попадают болезнетворные бактерии, что может привести к инфекционному поражению спинного мозга. При паравертебральной блокаде есть риск развития флегмоны или абсцесса.
- Повреждение кровеносных сосудов. Лекарство попадает в кровеносную систему, что может вызвать чувство жжения и боль. В тяжелых случаях развивается анафилактический шок, который требует экстренной медицинской помощи.
- Повреждение спинного мозга происходит при неосторожном проведении манипуляции. Симптомы: парезы и параличи мышц, нарушение чувствительности и чувство онемения в конечностях, недержание мочи и непроизвольное опорожнение кишечника.
- Расстройства работы мочевого пузыря – проявляется в выделении незначительного количества мочи. Нарушение иннервации приводит к растягиванию стенки мочевого пузыря, который недостаточно сокращается, чтобы полностью опорожниться.
- Проникновение препаратов в субарахноидальное пространство (между мягкой и паутинной оболочками головного и спинного мозга). Проявления: головная боль и нарушение частоты дыхания.
Блокада при спинномозговой грыже – быстрый и эффективный способ избавиться от боли. Однако принимать решение об ее проведении должен опытный врач, учитывая возможные риски.
Операции в последнее время назначаются все меньшему количеству пациентов. Это связано с тем, что удалось достичь значительных успехов в консервативном лечении и с тем, что восстановление после операции на грыжу позвоночника – процесс довольно длительный и трудоемкий. Реабилитация может занять более 6 месяцев и требует от больного терпения, настойчивости и строгого выполнения предписаний врача-реабилитолога.
Современные технологии позволяют сократить до минимума послеоперационный период. В некоторых случаях больной в тот же день может ходить. Однако это не означает, что можно легкомысленно отнестись к реабилитации. Ведь ее задача – закрепить результаты операции и предупредить развитие осложнений.
Этапы восстановительного периода:
1. Ранний послеоперационный период – ликвидация болей. Длится 2-3 недели. Первые несколько дней придется соблюдать постельный режим для профилактики ранних послеоперационных осложнений. Главные цели этого периода – устранение боли и отека спинномозгового корешка. Облегчить состояние может прием лекарственных препаратов: антибиотики, нестероидные противовоспалительные средства.
2. Поздний послеоперационный период – восстановление диапазона движений и навыков самообслуживания. Длится до 2-х месяцев. В это время происходит физическая и психологическая адаптация к новым возможностям. Цель: стереть патологические стереотипы и движения, которые укоренились в период острой боли. Реабилитацию проводят с помощью массажа, лечебной гимнастики и физиопроцедур.
3. Отдаленный послеоперационный период – возобновление функций позвоночника и укрепление мышечно-связочного аппарата, обеспечивающего его поддержку. Этот период длится вся оставшуюся жизнь. Его цели – укрепление мышц спины и профилактика появления новых грыж. Показаны: лечебная физкультура и лечение в санаториях, занимающихся лечением опорно-двигательного аппарата.
Средства, применяемые для восстановления позвоночника
- Лекарственные препараты принимают по назначению врача. Доза определяется исходя из пола, возраста и состояния больного.
- Нестероидные противовоспалительные средства (Найз, Диклоберл) устраняют боль и уменьшают отечность нервного корешка. Длительность приема до 4-6 недель.
- Антибиотики (Цефокситин, Цефотетан) перед операцией и на протяжении 12-18 часов после операции – для профилактики гнойных осложнений.
- Витамины группы В (Нейромультивит, Мильгамма) ускоряют восстановление нервных волокон. Длительность применения – до 4-х недель.
- Антихолинэстеразные препараты (Прозерин, Нейромидин) устраняют онемение и слабость в нижних конечностях. Способствуют восстановлению чувствительности и двигательных функций пораженных конечностей. Курс 1-3 месяца.
- Хондропротекторы (Алфлутоп, Структум) способствуют восстановлению хрящевой ткани межпозвоночного диска. Продолжительность лечения до 3-х месяцев. При необходимости курс можно повторить через 2-5 месяцев.
- Физиотерапевтические процедуры. По 10-20 процедур на курс.
- Магнитотерапия – воздействие магнитным полем уменьшает болезненность, отек и воспаление. Может применяться на раннем этапе для ускорения заживления послеоперационных ран. Разрешена уже на вторые сутки после операции.
- Лазеротерапия – лазерное излучение используют для ускорения регенерации тканей, заживления послеоперационных ран, восстановления соединительных волокон диска и улучшения состояния нервных волокон.
- УВЧ – электромагнитные поля ультравысокой частоты устраняют инфильтрат, образовавшийся после операции, и предотвращают развитие инфекции. Используется для ускорения заживления раны в ранний послеоперационный период на 3-5 день.
- Электростимуляция мышц – под действием электрических импульсов происходит непроизвольное сокращение мышц и улучшается кровообращение на участке воздействия. Во время процедуры не должно быть видимого сокращения мышц. В этом случае она не оказывает нагрузки на межпозвоночные суставы, поэтому может использоваться через 1-2 дня после снятия швов.
- Амплипульстерапия – оказывает обезболивающий эффект, способствует восстановлению поврежденных нервных волокон и хрящевой ткани, улучшает питание мышц и способствует их укреплению. Способствует восстановлению функции мышц после пареза или паралича, вызванного грыжей. Назначается через 10-14 дней после операции.
- Диадинамотерапия – лечение импульсным электрическим током оказывает обезболивающее действие, стимулирует питание и укрепление мышц, восстанавливает чувствительность мышц и имеет обезболивающий эффект. Назначают в позднем послеоперационном периоде, через 2-3 недели после операции.
- Электрофорез с лидазой – лекарство вводят под кожу с помощью слабого электрического тока гальванического происхождения. Сам препарат улучшает состояние хрящевой ткани и предупреждает развитие рубцов, которые могут нарушить работу позвоночника. Лечение рекомендовано в позднем периоде, через 1,5 месяца после операции.
- Ультразвук с траумелем оказывает противовоспалительное и рассасывающее действие. Гомеопатическая мазь вводится в ткани с помощью ультразвука и улучшает функционирование позвоночника.
- Массаж – разрешен в позднем и отдаленном послеоперационном периоде через 3 недели после операции. Запрещено воздействие на прооперированный участок позвоночника. Выполняется только специалистом. Применяют разные виды массажа:
- ручной;
- вакуумный;
- точечный.
- Лечебная физкультура (ЛФК). Занятия с тренером начинают через 1,5 месяца после операции. Врач индивидуально подбирает комплекс упражнений, исходя из расположения грыжи, состояния здоровья и возраста пациента. Первые занятия проводятся только под контролем врача. В дальнейшем можно тренироваться дома, не увеличивая число повторов и строго соблюдая методику. При появлении боли необходимо прекратить выполнение упражнений.
- Мануальная терапия – допустима только постизометрическая релаксация в отдаленном постоперационном периоде. Это мягкая методика, направленная на расслабление мышц. Недопустимо активное воздействие – оно может ухудшить состояние.
- Механотерапия – занятия на ортопедических тренажерах под строгим контролем врача. Нагрузки должны быть строго дозированными.
- Рефлексотерапия – воздействие на рефлекторные точки снимает боль, улучшает функционирование нервных волокон. В период реабилитации применяют:
- иглоукалывание – введение игл в рефлекторные точки;
- акупрессура – точечный массаж;
- термопунктура – прижигание полынными сигарами;
- электропунктура – воздействие электрическим током.
- Механическая разгрузка позвоночника. Использование корсетов ограничивает подвижность позвоночника в прооперированном сегменте, пока мышцы не достаточно окрепли, чтобы его фиксировать. Корсеты крайне важны для профилактики повторных грыж. Наиболее часто применяются:
- полужесткий корсет;
- воротник Шанца;
- фиксирующий пояс.
Санаторно-курортное лечение. Наиболее эффективные процедуры:
- радоновые ванны;
- грязелечение;
- плавание;
- подводный массаж.
Во время периода реабилитации необходимо учитывать основное правило: не стоит чрезмерно усердствовать и проявлять инициативу. Перенапряжение становится причиной появления повторных грыж у 40% прооперированных больных. Также больные должны помнить, что поддерживающие процедуры придется делать на протяжении всей жизни.
В период реабилитации пациенты должны строго следовать рекомендаций врача и соблюдать меры предосторожности:
- избегать переохлаждений;
- не поднимать тяжести более 2 кг в каждую руку;
- избегать монотонного труда и длительного пребывания в одной позе;
- избегать травм;
- избегать интенсивных тренировок;
- не делать резких движений в позвоночнике, наклонов в стороны;
- отказаться от мануальной терапии и остеопатии;
- отказ от некоторых видов спорта – верховая езда, борьба и другие единоборства, прыжки.
Операцию при межпозвоночной грыже в последние годы назначают значительно реже, чем раньше, учитывая высокую вероятность послеоперационных осложнений. По статистике свыше 50% прооперированных больных сталкиваются с осложнениями разной сложности.
Возможные осложнения после операции на грыже межпозвоночного диска:
Ранние осложнения
- Кровотечения. Возможны во время операции и после нее. Причиной может быть повреждение кровеносного сосуда. Если послеоперационный шов начал кровоточить или вокруг него образовалась гематома, то необходимо срочно обратиться за медицинской помощью.
- Осложнения после наркоза – индивидуальная непереносимость одного из компонентов наркоза. Может проявляться тошнотой, рвотой, длительной слабостью после наркоза.
- Хронические боли. Боль не уменьшается после операции и со временем может нарастать. Это связано с ошибкой хирурга или с повреждением нервных волокон еще до операции.

- Образование тромбов. Сгустки крови чаще образуются в сосудах нижних конечностей. Это происходит из-за активации системы свертывания крови в ходе операции. В дальнейшем есть риск их отрыва и тромбоэмболии (закупорки сосудов сердца), которая может стать причиной инфаркта миокарда.
- Повреждение оболочек спинного мозга. Ранение твердой дуральной оболочки приводит к выходу спинномозговой жидкости в окружающие ткани. Может проявляться головными болями и болью в области повреждения.
- Ранениеспинного мозга. Его повреждение может быть связано с ошибкой хирурга, формированием отека или грубого послеоперационного рубца. Такая травма может стать причиной параличей в нижерасположенных участках тела.
- Повреждение спинномозгового нерва – приводит к потере чувствительности и утрате двигательной функции (паралич мышц) в сегменте, за работу которого отвечал данный нерв.
- Повторные грыжи межпозвоночного диска. Во время операции нарушается целостность диска и ослабевает мышечная поддержка позвоночника. При неправильной реабилитации высок риск образования новых, быстро прогрессирующих грыж. Они могут появиться на старом месте или в соседних межпозвоночных дисках.
- Рубцовые изменения – разрастание грубой соединительной ткани на месте вмешательства может нарушать движение в данном сегменте позвоночника. Кроме того, келоидный рубец может сдавливать нервный корешок, вызывая те же симптомы, что и грыжа позвоночника.
Некоторые нечистые на руку «специалисты» рекомендуют хирургическое лечение даже при протрузиях и небольших грыжах. Часто они убеждают, что операция позволит предотвратить увеличение грыжи, что не соответствует действительности. Поэтому если вам предлагают операцию, то обязательно проконсультируйтесь еще с 1-2 специалистами. Помните, что показаний для проведения операции не так много.
Последствия грыжи межпозвоночного диска чаще всего связывают с повреждением нервов, отходящих от этого сегмента позвоночника. Согласно статистике, осложнения возникают при крупных нелеченных грыжах у 7-10% больных.
Последствия грыжи позвоночника:
1.Синдром конского хвоста. Конский хвост – это пучок нервных волокон, иннервирующих нижние конечности и тазовые органы. Синдром возникает при сдавливании нервов на уровне первого поясничного позвонка. Он включает в себя такие нарушения:
- сильная боль в пояснице, распространяющаяся на одну или обе ноги;
- онемение и покалывание в промежности и на внутренней поверхности бедер;
- снижение тонуса сфинктеров кишечника и мочевого пузыря приводит к недержанию;
- слабость мышц нижней части ног: ноги становятся «ватные», появляется шлепающая неустойчивая походка;
- отсутствие коленного и голеностопного рефлексов.
2.Парез и паралич верхних конечностей. Осложнение грыжи шейного отдела позвоночника. На начальном этапе развивается онемение в пальцах, затрудняются движения. В дальнейшем нарастает атрофия мышц, снижается чувствительность в верхних отделах руки. Поражение может быть одно- или двусторонним, в зависимости от размера и расположения грыжи.
3.Боль в грудной клетке, боли в сердце, желудке – возникают при грыже грудного отдела. Иногда больные жалуются на ощущение ремня, стягивающего грудную клетку. В ряде случаев возникают сильные боли в области сердца, хотя при обследовании не обнаруживается никаких патологических изменений. Сильные беспричинные боли в желудке, не связанные с приемом пищи, также вызваны нарушением работы нерва, сдавливаемого грыжей. 
5.Нарушения работы мочевого пузыря – выделение небольшого количества мочи, которое сопровождается чувством неполного опорожнения мочевого пузыря, недержание мочи. Если такие нарушения развились остро (за несколько часов), это говорит о сдавливании грыжей конского хвоста.
6.Сексуальные расстройства у мужчин – снижение эрекции и ранние эякуляции могут быть признаком протрузии или грыжи, защемляющей корешки спинномозгового нерва в поясничной области.
7.Патологии половых органов у женщин – в связи с ухудшением нервной регуляции ослабляется тонус стенок влагалища. Это может привести к опущению матки и выпадению влагалища. Часто женщины жалуются на боль в области яичников и в нижней части живота. При этом УЗИ и другие методы обследования не обнаруживают никаких патологических изменений.
8.Атрофия ущемленного нерва – гибель нервных волокон в результате нарушения их кровообращения и длительного передавливания нервного корешка. Вызывает полный паралич мышц, за иннервацию которых отвечал данный нерв.
9.Повреждение спинного мозга – передавливание спинного мозга вызывает паралич тела ниже участка повреждения.
Врачи имеют несколько объяснения на вопрос: «Почему болит спина при межпозвоночной грыже?»
1. Боль – это результат рефлекторной реакции, которая развивается в несколько этапов:
- Первичный болевой спазм – раздражение болевых рецепторов, вызванное переохлаждением, длительным неудобным положением, неосторожным движением.
- Рефлекторное сокращение мышц, поддерживающих данный участок позвоночника – это ответ на первичную боль.
- Длительный мышечный спазм вызывает новую боль, что дополнительно увеличивает тонус мышц, усугубляя состояние. Таким образом развивается хроническая боль даже при небольшой грыже.
2.Боль – результат сдавливания корешков спинномозговых нервов. В этом случае патологический процесс также состоит из 3-х компонентов:
- Грыжа увеличивается в размерах, и сдавливает нервный корешок, отходящий от данного сегмента позвоночника.
- Развивается отек тканей, окружающих нервные окончания, что еще больше усиливает защемление.
- Происходит спазм окружающих мышц, таким образом организм пытается уменьшить амплитуду движений позвоночника и предотвратить дальнейшее защемление корешка, которое может привести к гибели нервных волокон.
Если боль в спине не проходит на протяжении 3-х дней, советуем обратиться к врачу. Современная медицина исходит из того, что в 90% случаев боли при грыже позвоночника можно снять с помощью консервативной терапии за 3-4 недели. Лишь у 10% больных, при неэффективности лечения, назначаются жесткие корсеты и операция.
Профилактикой грыж межпозвоночного диска необходимо заниматься не только здоровым людям. Соблюдение этих правил поможет улучшить состояние позвоночника больным, имеющим протрузии и небольшие грыжи, а также тем, кто перенес операцию по удалению грыжи.
- Достаточная физическая активность. Межпозвоночные диски не имеют кровеносных сосудов, и питательные вещества поступают в них из окружающих тканей. Физическая активность и движения позвоночника в рамках физиологической нормы улучшают этот процесс. Причем полезные вещества проникают в диски в основном во время движения. Поэтому чем дольше позвоночник пребывает в движении, тем лучше обеспечиваются межпозвоночные диски.
Укрепление мышц, поддерживающих позвоночник. Сильный мышечный корсет поддерживает позвоночник в естественном положении и предотвращает сдавливание межпозвоночных дисков под весом собственного тела. Мышцы, которые регулярно получают нагрузку, меньше склонны к спазмированию. Рекомендовано ежедневно делать упражнения на укрепление мышц спины и пресса. Людям, имеющим проблемы с дисками, желательно выполнять комплекс упражнений лежа.
- Борьба с лишним весом. Лишние килограммы увеличивают нагрузку на позвоночник. Межпозвоночные диски испытывают значительно большее сжатие. Это приводит к ухудшению питания и быстрой потере эластичности.
- Избегайте чрезмерных нагрузок. Работа, связанная с длительным пребыванием в сидячем или стоячем положении, ослабляет мышцы спины и может стать причиной их спазма. Интенсивные занятия спортом (особенно у профессиональных спортсменов) способствуют изнашиванию диска. Особенно вредны тяжелая атлетика и акробатика.
- Откажитесь от курения. У курильщиков со стажем существенно ухудшается кровообращение всех тканей. От этого значительно страдает и хрящевая ткань дисков.
- Избегание травм позвоночника. Резкое сдавливание, скручивание или вытягивание в быту или при выполнении упражнений может нарушить целостность фиброзного кольца и спровоцировать выход пульпозного ядра.
- Питайтесь правильно. Некоторые продукты способствуют регенерации хрящевой ткани, из которой состоят диски. Поэтому рекомендованы к потреблению продукты, богатые фосфором, гиалуроновой кислотой и мукополисахаридами: морская рыба, морепродукты (креветки, мидии), молочные продукты, морская капуста. А также заливное, студни, холодцы и другие блюда, содержащие навар из костей, хрящей и связок рыб и животных.
- Дополнительно потребляйте витамины. Обратите внимание на комплексы, содержащие витамин D и витамины группы А, В, С, Е, К, а также полиненасыщенные жирные кислоты.
источник





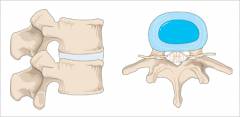 Пульпозное (студенистое) ядро находится в центральной части диска. Оно имеет эластичную консистенцию, хорошо пружинит.
Пульпозное (студенистое) ядро находится в центральной части диска. Оно имеет эластичную консистенцию, хорошо пружинит.

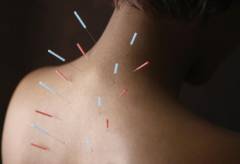

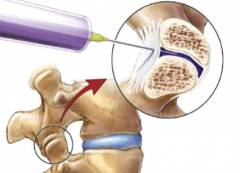 Паравертебральная межреберная блокада – лекарства вводят в мышцу около позвоночника к месту выхода межреберных нервов. При необходимости за один раз можно обезболить 2-3 защемленных нервных корешка. Действие анальгетиков краткосрочное, но длительный обезболивающий эффект достигается за счет устранения мышечного спазма.
Паравертебральная межреберная блокада – лекарства вводят в мышцу около позвоночника к месту выхода межреберных нервов. При необходимости за один раз можно обезболить 2-3 защемленных нервных корешка. Действие анальгетиков краткосрочное, но длительный обезболивающий эффект достигается за счет устранения мышечного спазма. 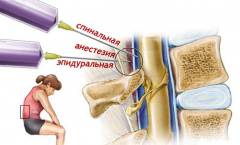 Эпидуральная блокада – препараты вводят в эпидуральное пространство, окружающее спинной мозг. При этом происходит эффективное обезболивание глубоких тканей. Процедуру может проводить только опытный нейрохирург после КТ или МРТ. Хирург вводит в эпидуральное пространство контрастное вещество, что позволяет визуализировать спинной мозг с помощью рентгенологического оборудования, под контролем которого проводят процедуру. После обработки антисептиком и поверхностного обезболивания анестетики вводят по средней линии между отростками позвонков. Этот вид блокады в основном используют для купирования боли в поясничном отделе – здесь можно ввести иглу с минимальным риском повредить спинной мозг.
Эпидуральная блокада – препараты вводят в эпидуральное пространство, окружающее спинной мозг. При этом происходит эффективное обезболивание глубоких тканей. Процедуру может проводить только опытный нейрохирург после КТ или МРТ. Хирург вводит в эпидуральное пространство контрастное вещество, что позволяет визуализировать спинной мозг с помощью рентгенологического оборудования, под контролем которого проводят процедуру. После обработки антисептиком и поверхностного обезболивания анестетики вводят по средней линии между отростками позвонков. Этот вид блокады в основном используют для купирования боли в поясничном отделе – здесь можно ввести иглу с минимальным риском повредить спинной мозг. Санаторно-курортное лечение. Наиболее эффективные процедуры:
Санаторно-курортное лечение. Наиболее эффективные процедуры:
 Укрепление мышц, поддерживающих позвоночник. Сильный мышечный корсет поддерживает позвоночник в естественном положении и предотвращает сдавливание межпозвоночных дисков под весом собственного тела. Мышцы, которые регулярно получают нагрузку, меньше склонны к спазмированию. Рекомендовано ежедневно делать упражнения на укрепление мышц спины и пресса. Людям, имеющим проблемы с дисками, желательно выполнять комплекс упражнений лежа.
Укрепление мышц, поддерживающих позвоночник. Сильный мышечный корсет поддерживает позвоночник в естественном положении и предотвращает сдавливание межпозвоночных дисков под весом собственного тела. Мышцы, которые регулярно получают нагрузку, меньше склонны к спазмированию. Рекомендовано ежедневно делать упражнения на укрепление мышц спины и пресса. Людям, имеющим проблемы с дисками, желательно выполнять комплекс упражнений лежа.