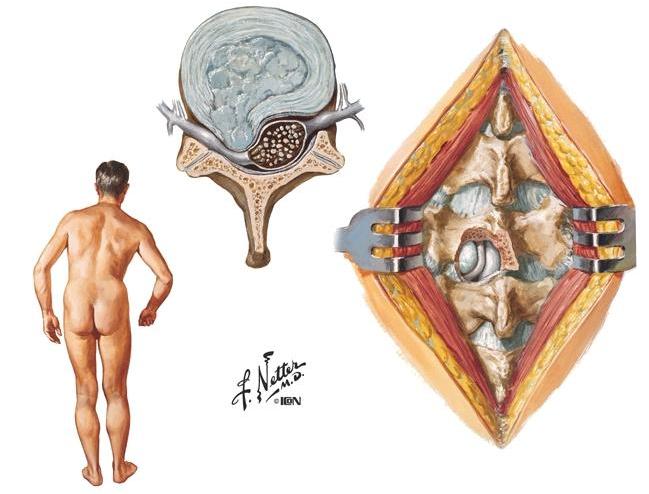
С каждым годом такая неприятная патология, как межпозвоночная грыжа, динамично набирает обороты. Ее появление в большинстве случаев происходит на почве запущенного остеохондроза. Остеохондрозы в определенном сегменте позвоночника в различной степени тяжести присутствуют у 90% населения РФ, среди которых и совсем молодой контингент людей.
Что касается его опасного осложнения, а именно межпозвонковой грыжи, то согласно недавно проведенному эксперименту, суть которого заключалась в обследовании позвоночника у 100 случайных людей, у 30 из них была обнаружена грыжа диска в легкой и умеренной форме. Причем практически все испытуемые не подозревали о таком повороте событий, хотя и не отрицали, что с болезненными признаками в спине или шее знакомы. На территории России почти 1/3 населения имеет межпозвоночную грыжу.
Согласно данным клинических наблюдений, из всех стоящих на учете пациентов – 20% нуждаются в экстренной операции, причем преимущественно по поводу поясничных межпозвоночных грыж, реже – шейных. На снимках и видео вы сможете получить хорошую наглядную информацию о специфике патологии и операционных мерах борьбы с ней. Рекомендуем обязательно ознакомиться со всеми наглядными материалами.
Осложненное заболевание, когда выявлено сдавливание нервных корешков и спинного мозга, а также отделение от грыжи секвестра, представляет невероятную угрозу для человека. Патология, в зависимости от локализации, способна привести к парализации нижних или верхних конечностей, спровоцировать ранний инсульт и вызвать серьезную дисфункцию органов малого таза, выражающуюся неконтролируемым мочеиспусканием и дефекацией.
Симптомы улучшения состояния:
- избавить от невыносимых локальных болей и болевых синдромов, иррадиирущих в различные части тела;
- ликвидировать мышечную атрофию ног и рук;
- возобновить опорно-двигательный потенциал пораженной конечности;
- нормализовать иннервацию тазовых органов;
- восстановить работу первостепенной значимости отделов ЦНС (спинного и головного мозга);
- откорректировать походку, осанку, подвижность и стабильность позвоночного столба.
Давление оказываемое на нервные волокна приносит неприятные последствия.
Благодаря внедрению инновационных нейрохирургических технологий сегодня поясничные и шейные грыжи удаляются малоинвазивными методами, обеспечивающими бережное отношение к мягким тканям и нервным позвоночным структурам, минимизацию интра- и постоперационных рисков, быстрое восстановление. Перспективные виды операций:
- эндоскопическая эктомия грыжи;
- микродискэктомия;
- лазерная вапоризация (целесообразна только при небольших размерах выпячивания).
Выделим некоторые хорошие медучреждения в рамках РФ, неплохо специализирующиеся в малоинвазивной нейрохирургии лечения позвоночных грыж.
- В Екатеринбурге удаление межпозвоночной грыжи по различным современным технологиям пациенты могут пройти в Нейрохирургическом вертебрологическом центре при ГБ №41.
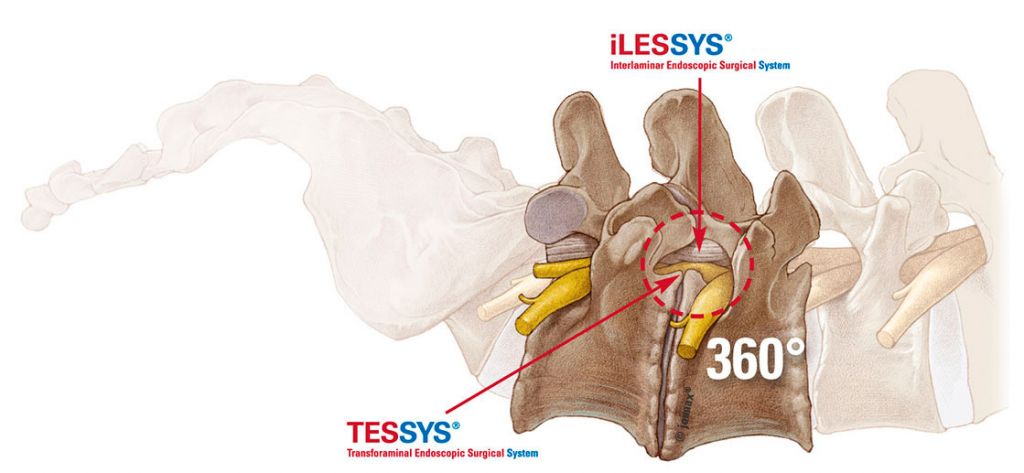
- Нейрохирургическое учреждение им. Бабиченко и Разумовского, расположенное в Саратове, тоже стоит отметить с положительной стороны. Для выполнения эндоскопии, например, здесь используется передовая немецкая система TESSYS, что является большим плюсом. Она располагает более широкими визуализационными возможностями и лучшими технологиями создания оптимально выгодных минидоступов, чем операции с микроскопом. При поражениях l5 s1 это особенно актуально. Благодаря данной технике доступно обходить анатомические препятствия и удалять сильно мигрировавшие секвестры.
- Хорошую репутацию завоевал МЦ «Медеор» в Челябинске. Клиника предлагает качественное удаление грыжи на любом уровне позвоночника с использованием трансфораминальных эндоскопических систем линейки Joimax (производитель Германия), таких как TESSYS и СESSYS. Оперативное вмешательство выполняет главврач, ортопед-травматолог, д-р мед. наук Астапенков Д.С.
- Почетного места удостоилась и Окружная клиническая больница г. Ханты-Мансийск, где по современным форматам лечат пациентов с протрузиями и грыжами межпозвонковых дисков. В больнице проводятся лазерная реконструкция и вапоризация, холодноплазменная пластика, протезирование имплантатов динамической стабилизации, механическая декомпрессия, микрохирургия секвестрированных грыж посредством эндоскопической ассистенции.
В России малотравматичные способы стали осваивать и применять недавно . Соответственно, число неудачных операций у нас 2-3 раза больше.
Самый травматичный способ удаления грыжи.
Удалять грыжу, используя микроскоп, зарубежом начали с начала 70-х годов, у нас же лишь в середине 90-х. А до этого времени у нас все еще задействовали самую агрессивную радикальную методику, с наивысшими рисками осложнений и неудач, – открытую дискэктомию. Этого одного примера вполне достаточно, чтобы понять, как сильно отстает отечественный уровень развития нейрохирургии от зарубежного..
В Чехии, Израиле, Германии, эндоскопическая дискэктомия с применением системы TESSYS примерно в 95% случаев и более дает отличные результаты, тогда как в России всего в 85-90%. Нейрохирургу ужно пройти не один год обучений и стажировок в лучших мировых центрах нейрохирургии, на протяжении многих лет ежедневно выполнять с десяток подобных вмешательств. В РФ, к глубокому сожалению, далеко не каждого спинального хирурга, не без исключений, конечно, можно назвать профессионалом.
Наиболее преуспевающей страной, лидером в ортопедии и спинальной хирургии сегодня, впрочем, как и 5, 10, 15 лет назад, является Чехия. Высокое доверие среди наших пациентов и огромное признание завоевала компания Artusmed, специализирующаяся малоинвазивной хирургии позвоночника, эндопротезирования позвоночных дисков и суставов. Здесь работают специалисты с большой буквы, которые выполняют любые хирургические манипуляции с ювелирной точностью.
В Чехии цены на удаление грыжи вместе с диагностикой и реабилитацией в 2-2,5 раза ниже, чем в Германии или Израиле только на одну процедуру эктомии. После оперативных процедур в чешских клиниках всегда принято полноценно заниматься восстановлением пациента, что большая редкость для большинства популярных стран. А без адекватного реабилитационного курса оперировать позвоночник бессмысленно.
Полная послеоперационная реабилитация, соответствующая виду и сложности проведенного хирургического сеанса, индивидуальным особенностям организма человека, является обязательным требованием каждой программы лечения, и она всегда включена в стоимость медицинского пакета.
Поражение дисков поясничного отдела происходит в 80% случаев. Обусловлено это тем, что нижний отдел позвоночника – его самая нагруженная и подвижная часть. Оперативные вмешательства по поводу межпозвонковых поясничных грыж, соответственно, преобладают. Назначаются они при наличии нижеуказанных проблем.
- Серьезные отклонения в работе органов малого таза, вызванные компрессией нервных отростков конского хвоста. Такая осложненная форма заболевания характеризуется тяжелыми изменениями в работе мочеиспускательного и прямокишечного тракта, а именно непроизвольным выделением мочи или кала. У мужчин наблюдаются проблемы с эрекцией.
- Предельная слабость мышц одной ноги (нижний монопарез), произошедшая вследствие нарушения их связи с нервной системой. В основном страдают функции сгибания/разгибания и опороспособности стопы.
- Секвестрирующая грыжа, при которой возник отрыв патологической массы пульпозного ядра от диска. Оторванная часть хряща попадает в эпидуральное пространство, что представляет большую угрозу. Свободный хрящевой фрагмент может перекрыть кровоснабжение спинного мозга и, как следствие, произойдет паралич ног.
- Неэффективность консервативной терапии на протяжении 3 месяцев. Если несмотря на пройденный медикаментозный, физиотерапевтический и ЛФК курс лечения, болезнь упорно продолжает досаждать мучительными локальными и иррадиирущими болями (в пояснице, конечности, ягодице, паху и пр.).
- Большое пролабирование студенистого ядра. Для поясничного и пояснично-крестцового отделов грыжа более 8 мм подлежит удалению хирургическим путем.
Вы должны быть уверенным, что свое здоровье вы доверите надежному специалисту. Не принимайте поспешных решений! Удостоверьтесь, что те, кто делал в конкретной клинике эктомию или коррекцию грыжи, остались довольными пройденным лечением. Штудируйте отзывы и видео пациентов, в идеале – найдите способы связаться с ними и пообщайтесь лично. Изучайте рейтинги хирурга и клинического центра.
Теперь рассмотрим, когда рекомендуют специалисты удаление межпозвоночной грыжи шейного отдела. Операция необходима, если патология привела к серьезным нарушениям качества жизни, этому способствуют:
- крупный размер грыжевого образования, для шейного отдела – это 6 мм и более;
- грыжа в стадии секвестрации (необходимо удалять в экстренном порядке!);
- утрата мышечной силы руки, или парез верхней конечности (парезы чаще встречаются односторонние);
- стеноз спинномозгового канала в данном отделе;
- поражение спинномозговых корешков;
- острая недостаточность притока крови к мозгу, обусловленная сдавливанием грыжей шейных сосудов и артерий;
- отсутствие положительной динамики (сохранение неврологической симптоматики или ее усиление) после 6-12 недель грамотного комплексного лечения консервативными способами.
Прямое показание к срочному удалению грыжи.
На эффективность любого оперативного лечения влияет тот факт, сколько длится уже тяжелый патологический процесс, особенно это касается мышечной слабости и онемения. Не затягивайте с операцией, если врач настоятельно ее рекомендует, значит, решение нужно принять в ближайшие сроки. В медучреждение, где делают удаление межпозвоночной грыжи, необходимо обратиться быстрее, максимум в течение 6 месяцев. Для чего такая спешка? Чтобы не допустить необратимой дегенерации затронутых нервных окончаний и окончательной гибели нерва, так как хирургия в такой ситуации уже будет бессильна, а инвалидизация больного – неизбежна.
Бояться удаления не нужно, современные виды операций предполагают щадящую для пациента и очень корректную к внутри- и околопозвоночным структурам инвазию. Она не оказывает на близлежащие структуры травматического эффекта, что в дальнейшем позволяет перенести легко и ускоренными темпами послеоперационный этап восстановления.
Положение тела больного во время операции.
Операция длится не более 1 часа. Что касается обезболивания, при эндохирургии (при помощи эндоскопа) сеанс проводят под местным наркозом. Если применяется микрохирургическая техника, тогда в основном используется общее анестезиологическое обеспечение. Эти две ведущие технологии также подразумевают создание довольно миниатюрного доступа (1-3 см).
Цена на лазерное удаление ниже, чем на традиционные методики, что повышает интерес к подобному типу лечения. Однако всем пациентам, которых заинтересовала лазеротерапия, важно знать, что не каждому она показана. Во-первых, ее не проводят тем, кому более 50 лет. К тому же, удалить лазером грыжу разрешается только при условии, что ее размеры не превысили 6 мм, а целостность фиброзного кольца еще сохранена. В среднем эффект длится от 1 года до 3 лет.
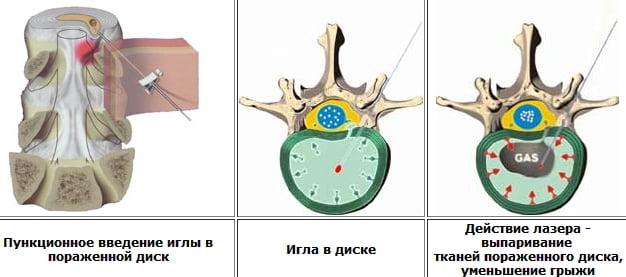
Суть процедуры состоит в том, что внутрь межпозвоночного диска помещается игла, через которую пропускают световод, генерирующий дозированную волну лазерного излучения. Под воздействием лазера биоткань, а именно пульпозное ядро, на ограниченном поле нагревается до температуры 60 градусов по Цельсию. Данный процесс вызывает испарение (вапризацию) ткани, грыжа втягивается внутрь и прекращает раздражать нервные корешки и сосудистые структуры. Сеанс длится 15-40 минут, проходит в амбулаторных условиях под местной анестезией с использованием рентген- или КТ-контроля.
Цена вапоризации грыжи лазером в Москве, в КДЦ МГМУ им. Сеченова составляет порядка 80 тыс. рублей. Аналогичную медицинскую услугу в столице выполняют и в ЦКБ №1 «РЖД», ЦКБ Российской академии наук, Медцентре «Гарант Клиник». В Ст.-Петербурге хвалят МЦ ОАО «Адмиралтейские верфи», также медуслуга оказывается в НИИ травматологии и ортопедии им. Вредена, ГБ №40, ВМА им. С.М. Кирова.В далее представленных городах цена на подобную услугу начинается от 40 тыс. рублей. Восстановление диска лазером в Екатеринбурге проводится в МАУ «Центральная городская больница № 24». Перкутанную лазерную деструкцию диска в Красноярске можно пройти в КГУЗ «Краевая клиническая больница». Информация по лазерному удалению в городе Великий Новгород отсутствует, но можно обратиться за консультацией в Городскую клиническую больницу №13. В этом медицинском заведении практикуют современные способы мининвазивного воздействия на позвонковые диски.
Цена на удаление межпозвоночной грыжи: микродискэктомию и эндоскопическую операцию
Запущенные формы патологии с локализацией в шейном и поясничном отделах позвоночника оперируются посредством микродискэктомии или эндоскопической операции. Попробуем сориентировать пациентов относительно того, сколько стоят услуги хирургов. Цена операции по методу микрохирургической дискэктомии в России составляет 60-230 тыс. рублей. На эндоскопию она составит не менее 100 тыс. руб. На окончательную стоимость влияют такие факторы, как:
- квалификация оперирующего специалиста;
- сложность клинического случая;
- необходимость использования стабилизирующих систем;
- количество дней в стационаре.
Важна не клиника, город или страна, важен нейрохирург, который будет Вас оперировать.
Поэтому советуем узнавать, сколько стоит нейрохирургическое лечение при вашем диагнозе, непосредственно в конкретной клинике. Цена в Москве и Санкт-Петербурге выше чем в остальных городах. Качественно удалить межпозвонковое грыжеобразование с минимизированными рисками рецидива болезни можно в Чехии, Израиле и Германии. Как при помощи эндоскопа, так и посредством микроскопа, в каждом из этих государств операции стоят примерно одинаково: в Чехии – не более 10000 евро, в израильских и немецких госпиталях – приблизительно от 16 тыс. до 25 тыс. евро.
Результаты операций по поводу грыж поясничного отдела – самое распространенное обсуждение на форумах. Отзывы об операциях в зоне крестца и поясницы, в шейной области будущих пациентов настраивают на предстоящие лечебно-хирургические мероприятия. Однако на тематических интернет-площадках существуют противоречивые высказывания: одни призывают ни в коем случае не соглашаться ложиться на стол хирурга, другие рассказывают, что зря так боялись пойти на операцию, которая, наконец, смогла изменить их жизнь к лучшему. Так кому верить?
Среди частых послеоперационных последствий после некорректных манипуляций и плохо организованной реабилитации встречаются:
- нагноение и инфицирование операционной раны;
- образование грубых рубцовых тяжей, сдавливавающие нервные волокна и спинального канала;
- повреждение неопытным хирургом нервного образования или спинного мозга, парализация конечностей и дисфункция кишечной и мочеполовой систем, серьезные проблемам с головным мозгом;
- скорый рецидив межпозвоночной грыжи.
- введение общего типа наркоза;
- выполнение анатомической разметки на кожных покровах при помощи интраоперационной установки рентгена, человек лежит на спине;
- создание операционного доступа по кожной складке на шее спереди (разрез равен примерно 3-4 см);
- раздвижение мышц ранорасширителем (мышечные волокна не разрезаются, а только аккуратно раздвигаются);
- используя микрохирургические инструменты, под контролем высокоточного операционного микроскопа электронного типа извлекают проблемный диск вместе с грыжей;
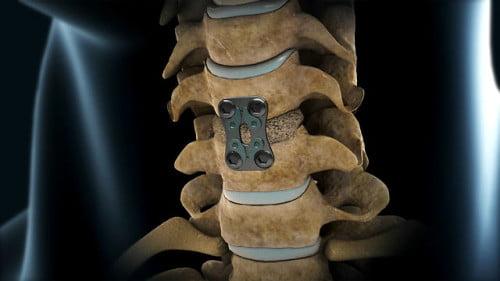
- далее выполняется спондилодез, сращение соседних позвонков, между которыми находился извлеченный хирургом деформированный диск при помощи установки межтелового импланта (кейджа), чтобы стабилизировать прооперированный сегмент;
- в конце процедуры обрабатывается рана и накладываются швы.
Схема установки импланта в шейном отделе.
Сеанс продолжается примерно 40 минут. Спустя несколько часов после его окончания пациент может вставать и передвигаться, а ориентировочно через трое суток оформляется выписка из стационара. К несложной, в плане физических нагрузок, профессиональной и бытовой деятельности приступать можно сразу после выписки, но не в ущерб реабилитации! К физической активности разрешается вернуться через 2-3 месяца, а до этого времени стоит пройти курс восстановления (прием медикаментов, физиотерапия, ЛФК, диета и пр.).
Пред операцией выполняется введение, местного анестетика для полного обезболивания того анатомического участка, где планируется хирургия. Для высокой визуализации рабочей анатомической зоны применяется эндоскопическая установка, обладающая многократным увеличением. Данного типа микрооперация собрала вокруг себя положительные отзывы, поскольку она самым тактичным и щадящим образом нейтрализует боли. Размер доступа составляет около 8-1,5 мм. Процесс удаления грыжи поясничного диска:
- сначала выполняется прокол мягких тканей в правильной проекции, при этом пациент лежит на животе;
- в произведенный заднебоковой доступ вводятся миниатюрные элементы эндоскопа и подводятся к диску через фораминальное отверстие позвоночника, контроль расположения эндоскопа в межпозвоночном пространстве выполняется с помощью рентгенологического оборудования;
- далее в рабочую трубку помешается микрохирургический инструментарий и хирург отщипывает патологический массив пульпозного ядра, вышедший за пределы диска, и выводит его наружу через эндоскопический тубус;
- процесс удаления постоянно отслеживается на большом операционном мониторе, а при обнаружении секвестрированных кусочков грыжи, доктор от них тщательно очищает позвоночное пространство;
- по окончании сеанса операционное поле промывается, инструменты извлекаются, на рану накладывают несколько швов и стерильный пластырь.
Эндоскопическая методика подразумевает резекцию грыжи с сохранением межпозвоночного диска, а также обеспечивает максимальную интактность позвоночным и околопозвоночным структурам, после нее риск развития нестабильности позвонков практически отсутствует, как и вероятность формирования негативных реакций. Через 2 часа больной может ходить, а на следующие сутки, если состояние удовлетворительное, его отпускают уже домой. Но особенного физического режима, своеобразной послеоперационной терапии для предупреждения осложнений и восстановления полноценного объема движений строго придерживаться крайне обязательно. А это 1-2 месяца, иначе повторное возникновение болезни на этом же сегменте неизбежно произойдет снова.
Внимание! Не верьте тому, кто говорит, что ограничения по поводу физической активности после эндоскопии вообще отсутствуют, а реабилитация не нужна. Это жестокий обман недобросовестных медицинских организаций, заинтересованных только в привлечении клиентов и финансовой выгоде. Или же подобный абсурд написан человеком, далеким от медицины. Некоторые пациенты воспринимают такую безграмотную информацию за правду, и расплачиваются потом за свою наивность ценой собственного здоровья.
Эндоскопическая резекция – это сложнейшая операция на очень многосложном и функционально значимом элементе опорно-двигательного аппарата, но не такая агрессивная, как, к примеру, радикальная дискэктомия. И эффективность метода зависит не только от качества выполненного вмешательства, но и напрямую от реабилитации и дальнейшего образа жизни человека, запомните это.
Микрохирургическая операция по удалению грыж является основополагающей методикой и надежной тактикой при тяжелых диагнозах. Применяется электронный микроскоп с десятикратным увеличением и удается избежать повреждения любых главных структур, в том числе нервов, находящихся на проблемном уровне. Разрез по величине небольшой, всего 2-3 см, но оперативное вмешательство очень серьезное, требующее высокой точности нейрохирурга.
Операционный сеанс занимает около 40 минут. Человека погружают в общий наркоз. Открыв доступ, специалист бережно сдвигает нервный корешок и осуществляет пофрагментную эктомию грыжевой ткани, по возможности сохраняя большую часть диска. Если без резекции всего диска не обойтись, а такие ситуации случаются крайне редко, дегенерированный межпозвонковый элемент удаляют полностью, а в освобожденное отверстие между позвонками ставится искусственный имплантат. Он будет выполнять функции диска, сохраняя анатомическую подвижность позвоночника.
В отличие от классической дискэктомии, микродискэктомия позволяет:
- избежать кровопотерь, существенно уменьшить риски последствий;
- быстро избавить от отголосков корешкового синдрома;
- рано активизировать пациента;
- сократить сроки до окончательного восстановления двигательно-опорных функций позвоночного столба;
- ускоренными темпами возобновить работоспособность верхних или нижних конечностей.
На следующий день пациент может вставать и двигаться, а по истечении 3-5 суток покинуть клинический центр. Сидеть не разрешается на протяжении 2 недель. Прописывается ношение поясничного бандажа или шейного воротника, лимитированное по времени. Реабилитационная программа составляется индивидуально для каждого больного основным специалистом совместно с реабилитологом, физиотерапевтом, инструктором по ЛФК. Продолжительность реабилитационного курса после хирургии зависит от самочувствия пациента: у кого-то он составляет 5-6 недель, а кому-то может потребоваться 2 месяца или более, чтобы физиологические показатели вернулись к норме.
Можно ли удалять выбухание пульпозного ядра еще способами кроме малоинвазивной хирургии? Да, но базовые методики вне конкуренции. Дадим краткую характеристику редко применяемым способам. Вы сможете понять, как удаляют ими грыжи поясничного отдела и очаги другой локализации.
Принцип процедуры примерно аналогичен лазерному выпариванию, только основным активным веществом здесь выступает холодная плазма. Путем пункционного прокола в смещенное студенистое вещество вводится игла, через которую подается струя низкотемпературной плазмы. Под ее воздействием ткань внутри диска частично разрушается и формируется полость с отрицательным давлением, что стимулирует обратное втягивание выпяченного фрагмента ядра и восстановление анатомически правильной формы диска. В итоге нервные корешки и сосудистые веточки освобождаются от грыжевой компрессии, боль проходит.
Такой прием уместен исключительно при протрузиях до 6 мм, то есть на раннем этапе патологии. Нельзя прибегать к данной технологии в возрасте 50 лет и старше, а также при выраженном пролабировании, то есть если размер выпячивания составляет более чем 6 мм. Практически все, кто удалял патоморфологическое образование посредством холодноплазменного воздействия, не нарушая рекомендационных правил, отмечают исчезновение болевого синдрома в течение первой недели. После такой терапии, как и после лазеролечения, спустя 1-3 года, возникает потребность в повторении лечебного сеанса, поскольку заболевание снова дает о себе знать. При застарелых и больших грыжах эта технология не действует.
Эта технология не подходит для лечения запущенных форм патологии, тем более, с ее помощью не выполняют удаление секвестра. Нетравматичная процедура целесообразна лишь на начальной стадии заболевания, когда, несмотря на небольшой размер грыжи, наблюдается сильная болезненная симптоматика, не купируемая традиционными обезболивающими средствами. Преимущественно гидропластику используют при несильных протрузиях, располагающихся в пояснично-крестцовой области.
Минимальная инвазивность обеспечивает миниатюрный в диаметре зонда нуклеотома, который чрескожно вводят в диск под контролем ЭОП под местной анестезией. Через зонд во внутреннюю зону диска подается высокоскоростная струя физраствора, измельчающая частично ткани пульпозного ядра (на 40 %). После разреженная студенистая субстанция вместе с внедренным раствором эвакуируется через внутренний порт зонда. Грыжа прекращает раздражать нервный корешок, вызывать его отек и воспаление, а вместе с этим устраняется и болевой синдром.
После гидропластической декомпрессии неприятный дискомфорт в пояснице пропадает в раннем послеоперационном периоде. Вечером в тот же день, когда была сделана процедура, пациента выписывают с предоставлением основных рекомендаций по ограничению физических нагрузок. Пойти на работу можно уже через 2-3 суток.
На заметку! В Чехии все эффективные и безопасные тактики миниинвазивного удаления грыжеобразования в позвоночнике практикуются на протяжении нескольких десятков лет. Отменная квалификация врачей и богатый опыт, безупречно оснащенные операционные залы и блоки диагностики позволяют предельно минимизировать все существующие риски развития негативных последствий и добиться послеоперационных результатов. Прогноз на благоприятный исход составляет 95%-100%.
источник
Грыжа межпозвоночного диска может появиться в результате развития остеохондроза. Патологии, возникающие в хрящевых тканях диска, приводят к потере их функциональности, что дает большую нагрузку на различные части позвоночника. Это служит причиной, по которой пульпозное ядро, находящееся внутри диска, выходит за границы фиброзного кольца и может даже оказаться в позвоночном канале. Выпадение приводит к защемлению нервных отростков, что становится причиной возникновения болей.
Грыжа диагностируется в тех случаях, когда фиброзное кольцо имеет разрывы. Если же оно сохранило свою целостность, то наблюдается протрузия.
Чаще всего выпадения локализуются в пояснично-крестцовой части, т.к. на этот участок позвоночного столба приходится наибольшая нагрузка.
Образование грыжи влечет за собой не только частые болевые ощущения, но и развитие осложнений. Поэтому данное заболевание следует своевременно лечить.
Удаление грыжи поясничного отдела позвоночника лазером представляет собой инвазивную операцию, при которой хирургическое вмешательство осуществляется через точечные проколы мягких тканей.
Консервативные методы лечения, при которых используются лекарственные средства, ЛФК, физиотерапия и пр. бывают эффективны в случаях, когда грыжа имеет небольшой размер. Не прибегая к операции, врачу удается избавить пациента от болей и прогрессирования патологии.
Но тяжелая симптоматика развития грыжи, при которой присутствуют постоянные боли, возникают сбои в чувствительности конечностей, наблюдается мышечный паралич ног и проблемы в работе выделительных систем (задержка мочеиспускания, непроизвольная дефекация, проблемы с эрекцией), является показанием к оперативному вмешательству.
Необходимость операции обусловлена и такой разновидностью грыжи, как секвестрированная, при которой гелеобразное ядро проникает в спинномозговой канал. Причем лечение лазером в этом случае уже невозможно, и требуется применение классической хирургии.
Восстановить поврежденный позвоночный диск нельзя.
Развитие современных технологий позволяет убрать только грыжу (т.е. часть выпавшего пульпозного ядра), тогда как еще недавно оперативное вмешательство предполагало удаление диска полностью.
Возможно использование и такого метода, как нуклеопластика, при котором производится устранение ядра путем его разрушения. С исчезновением давления на фиброзную оболочку пропадает и его выпавшая часть. Нуклеопластику назначают при наличии протрузии. При диагностировании грыжи оно не будет иметь эффекта.
Удаление грыжи позвоночника с использованием лазеротерапии относят к наиболее передовым методам лечения данной патологии. Выделяют 2 типа операций.
Вариант операции с лазерной реконструкцией предполагает восстановление целостности фиброзной оболочки поврежденного позвоночного диска. Технически этот процесс выполняется следующим образом: через иглу в диск вставляют световод, который облучает хрящевые ткани импульсным инфракрасным лазером, а затем нагревает их до 55º, что контролируется специальным аппаратом. Процесс такого облучения длится около 6-7 минут.
Под влиянием лазера происходит активизация роста хрящевых тканей, откупориваются поры, улучшается питание клеток.
После такой процедуры на несколько лет нормализуется работа диска, а с ним и функциональность всего позвоночного столба. С заживлением трещин в оболочке фиброзного кольца в течение 3-4 месяцев исчезают болевые ощущения.
При таком виде лазерной терапии, как вапоризация, хирург устраняет скопившуюся в дисковом хряще жидкость, осуществляя ее выпаривание.
С исчезновением влаги снижается давление грыжевого выпячивания на корни нервных отростков спинного мозга.
Однако проведение вапоризации имеет некоторые ограничения. Так, грыжа не должна превышать 6 мм, причем выпадение должно было произойти не позже чем за полгода до назначенной операции.Такие ограничения объясняются тем, что поврежденный диск с течением времени лишается влаги, что приводит к окостенению (оссификации) хрящей вокруг него. Отсутствие жидкости делает невозможным проведение операции.
Кроме того, выполняют данный вид лазерной терапии только пациентам моложе 50 лет.
Проведение хирургических вмешательств предполагает обследование больного с целью выявления возможных противопоказаний к операции.
Наличие ряда заболеваний может стать причиной отказа от лазеротерапии. Так, оперативное вмешательство противопоказано людям, которые:
- имеют сердечно-сосудистую недостаточность или перенесли инфаркт миокарда;
- страдают такой формой аритмии, как мерцательная;
- имеют признаки почечной или печеночной недостаточности;
- состоят на учете у врача с аутоиммунными заболеваниями.
Наличие кожных инфекций в местах, где должна проводиться операция, также является причиной, по которой хирургическое вмешательство станет невозможным.
Подготовительные мероприятия для проведения операции на поясничном отделе позвоночного столба имеют несколько этапов. Основным из них становится посещение нейрохирурга. Для приема у этого специалиста пациент должен иметь на руках результаты общих анализов крови и мочи, биохимического исследования крови, электрокардиограмму и коагулограмму (определяет показатели свертываемости крови). Больному необходимо пройти рентгенографию грудной клетки.
Проведение МРТ поясничного отдела позвоночника позволит определить точную локализацию грыжевого выпячивания. В некоторых случаях проводится дополнительная консультация терапевта.
Перед лазеротерапией больному не следует принимать пищу в течение 10-12 часов.
Лазерное удаление грыжи при вапоризации делают с местной анестезией (неполный наркоз). На спине пациента в зоне нахождения грыжи осуществляют разметку. В ядро позвонкового диска вводят полую иглу, затем внутрь иглы помещают световод из оптоволокна. Через этот инструмент проходит энергия лазера, что приводит к нагреву жидкости и ее последующему выкипанию. Продолжается операция около 10 минут. Пар при этом выходит через иглу.
По завершении операции осуществляется повторное обследование МРТ.
Пациент может вернуться домой уже на третий день после проведения операции, если у него не наблюдается развитие каких-либо осложнений.
Операция по лазерной реконструкции имеет такой же ход операции, как и вапоризация. Но при ней мощность лазерного излучения имеет меньшую интенсивность. Для реконструкции на подготовительном этапе больной нередко предоставляет дискографию с рентгеновским контрастом.
Больной, перенесший операцию по удалению грыжи позвоночника посредством лазера, придерживается постельного режима в течение 2 дней.
Рекомендации по восстановлению носят индивидуальный характер с учетом возрастной группы пациента, присутствия других заболеваний, а также свойств организма.
Влияют на реабилитационный период особенности проведения операции. Так, в некоторых случаях осуществляется удаление дужек позвонка (ламинэктомия) или неполное удаление желтой связки диска (интерламинэктомия). Выполняют их тогда, когда хирург не может получить доступ к поврежденному участку.
Нередко удаление костных частей приводит к освобождению корешков защемленных нервов.
При ламинэктомии в первый день дома пациенту не разрешено покидать постель, нередко ему назначают капельницы или противовоспалительные средства.
Вернуться к работе человек может через 15-20 дней после лазеротерапии. В период восстановления запрещены физические нагрузки (поднятие тяжестей, спорт, массаж). В ряде случаев врач назначает ношение ортопедического корсета на срок до 1 месяца.
В первые недели после хирургического вмешательства следует придерживаться диеты с низкокалорийными, но питательными блюдами.
Нельзя допускать увеличения массы тела. Важно пить достаточное количество жидкости, так как она способствует восстановлению хрящевой ткани и доставке необходимых веществ к позвоночнику.
Лазеротерапия грыжи позвоночника не относится к опасному виду хирургических вмешательств. Но риск развития осложнений все же имеется. Так, не исключена возможность попадания инфекции через проколы в мягких тканях. В ходе операции есть вероятность травматизации находящихся рядом нервов, что впоследствии может отразиться на чувствительности нижних конечностей и вызвать мышечную слабость.
Не исключает данный вид лечения возникновения повторного грыжевого выпячивания.
Однако для многих людей лазерная операция стала средством избавления от болей и возможностью вновь обрести свободу движений.
Грыжу заработала в спортзале. При МРТ выявили, что она небольшого размера — 5 мм. Сначала назначили терапию медикаментами. Лечилась более года. Были сильные боли, начала даже хромать. Лекарства приносили временное облегчение. Пошла на прием к нейрохирургу с вопросом о том, можно ли удалить грыжу лазером. Он назначил анализы, и уже через 10 дней сделали операцию. Обошлось без осложнений. Сейчас никаких болей в спине нет.
Валерий, 29 лет, Хабаровск.
Страшно было делать операцию. Но терпеть боли тоже уже было нельзя. Назначили лазерную вапоризацию. Стоимость составила что-то около 50 тыс. рублей. Рад, что решился, т.к. теперь чувствую себя здоровым и сильным.
источник
Межпозвоночная грыжа вызывает не только боли в спине, но и нарушает работу внутренних органов. В зависимости от зоны поражения спинного мозга и нервных корешков появляется соответствующая симптоматика. Лечение заболевания нужно проводить в специализированных клиниках, которые имеют современное оснащение и подготовленный персонал. Удаление межпозвоночной грыжи лазером является большим преимуществом перед открытыми хирургическими вмешательствами.
Удаление межпозвоночной грыжи лазером
В России применение лазера активно началось только 10-15 лет назад. Тогда были созданы микроинструменты, способные сфокусировать лучи в необходимую точку. Преимуществом лечения лазером считают минидоступы на коже, короткий послеоперационный период, проведение процедуры под местным обезболиванием. Недостатком является излечивание только 5% больных, эффективность не поднимается выше 75%, высокая стоимость и необходимость повторных операций. Нейрохирурги разделяют две методики удаления грыжи позвоночника лазером:
Во время лазерной вапоризации межпозвонкового диска происходит испарение пульпозного ядра. Аппарат работает на полную мощность, применяя высокую температуру, при которой начинает испаряться водная часть хряща. Лазерная реконструкция проводится при умеренной мощности заряда, который повышает температуру тканей до 70 гр. по Цельсию. Вследствие этого межпозвонковый диск нагревается, ускоряются обменные процессы. Все это стимулирует разрастание хрящевых клеток, соединительной ткани.
Основным симптомом, который тревожит при межпозвоночной грыже, считается боль в зоне поражения. Если поражен поясничный отдел, то помимо дискомфорта в спине, пациенты чувствуют прострелы в ногу, нарушения чувствительности. При патологии шейного отдела могут появиться сильные головные боли, головокружения, скачки давления, изменения чувствительности на руках. Поражение крестцового отдела может нарушить мочеиспускание, половую функцию. Врачи выделяют следующие показания для удаления межпозвоночной грыжи лазером:
- постоянные и сильные боли в спине или шее.
- Нарушение тактильной и температурной чувствительности в конечностях, пояснице.
- Ишиас – резкие боли в пояснице, которые отдают в заднюю поверхность бедра.
- Нарушение мочеиспускания и дефекации.
- Ограничение движений шеи, когда резкий поворот ее сопровождается головокружением, тошнотой, рвотой.
- Частичная потеря движений в руках или ногах, связанная с грыжей шейного отдела.
- Размер грыжи до 6 мм.
- Отсутствие секвестрации (отломившийся участок) межпозвонкового диска.
- Возраст от 20 до 55 лет.
- Отсутствие дегенеративных или аутоиммунных поражений дисков.
В случае, когда размер межпозвонковой грыжи больше 6 мм, удалить ее лазером не получится. Таким методом нельзя достигнуть положительного эффекта. Лазер может испарить только 30% воды, находящейся в центре диска. При большем воздействии высокой температуры на соединительную ткань можно повредить фиброзное кольцо. В этом случае возникает секвестральная грыжа, лечение которой требует открытого оперативного вмешательства.
Пациент должен четко понимать, что любая операция, даже малоинвазивная, имеет свои показания и противопоказания. Для предупреждения неприятных последствий необходимо всеобще обследовать больного. Если есть малейшее отклонения от нормы у пациента, связанные с сопутствующей патологией, нужно удержаться от операции. Нейрохирурги определили перечень противопоказаний к лечению межпозвонковой грыжи лазером:
- сердечно-сосудистая недостаточность.
- Острый инфаркт миокарда.
- Мерцательная аритмия, тахисистолическая форма.
- Инсульт в остром периоде.
- Возраст после 55 лет.
- Почечная и печеночная недостаточность.
- Остеохондроз последней степени тяжести.
- Аутоиммунные заболевания позвоночника.
- Секвестральная грыжа.
- Гнойничковые процессы кожи в месте манипуляции.
Лечение лазером грыж позвоночника требует от хирурга достаточных навыков. Подготовленный персонал тщательно обследует больного, выявит сопутствующие заболевания, определит показания к операции. В случае, когда существуют противопоказания, врач прописывает консервативное лечение. После лечебного курса пациент подлежит повторному обследованию, чтобы назначить окончательный метод лечения межпозвоночной грыжи.
В первую очередь надо пройти осмотр у нейрохирурга. Врач соберет анамнез болезни, проведет неврологические пробы, оценит состояние рефлексов. Затем нужно оценивать лабораторные показатели крови. Потом делают инструментальные исследования. Нейрохирурги до операции по удалению позвоночной грыжи назначат:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- коагулограмма;
- сахар крови;
- ЭКГ;
- рентгенографию органов грудной полости;
- СКТ позвоночника, если необходимо;
- консультация смежных специалистов;
- МРТ поясничного, крестцового, шейного или грудного отделов.
До операции пациент тратит около 1 недели для проведения всего объема диагностически манипуляций. Стоимость МРТ одного отдела позвоночника в разных городах различна: Москва – около 5 тыс. руб., Санкт-Петербург – 3500 руб., Ростов-на-Дону – 2800 руб. Иногда для постановки точного диагноза требуется выполнение магнитно-резонансной томографии всего позвоночника. В этом случае стоимость передоперационного периода увеличивается в 2-3 раза.
Лечение лазером грыж позвоночника с помощью метода вапоризации предусматривает удаление до 30% жидкости из межпозвонкового диска. Вследствие чего, давление в пульпозном ядре уменьшается, выпячивание втягивается в тело хряща. При этом с помощью высокой температуры разрушают внутреннее строение диска. Нейрохирурги проводят операцию по следующей схеме:
- под местной анестезией в ядро пораженного диска вводится специальная игла, длиной до 12 см.
- Вся манипуляция контролируется рентгеноскопом на экране монитора.
- Сквозь иглу к месту межпозвонковой грыжи внедряют кварцевый гибкий световод. Идет подача мощной энергии, которая вызывает закипание жидкости ядра диска. Таким образом, хрящ уменьшается в размере.
- Непосредственно воздействие лазера длится 5-10 минут.
- Пар, вследствие испарения, удаляют через просвет иглы.
- После этого выполняют контрольный рентгеновский снимок и МРТ пораженного участка.
- Больному приписывают постельный режим на протяжении 12 часов.
Пациент ощущает облегчение сразу же после удаления позвоночной грыжи. На 2-3 день по окончании операции больной указывает на резкое уменьшение болевого синдрома, возвращается чувствительность в конечностях. Если процедура прошла успешно, на следующие сутки пациента выписывают из клиники. Врачи рекомендуют носить поддерживающий бандаж для поясничного отдела на протяжении 1-2 месяцев, избегать нагрузок, сидеть разрешают не дольше 5-10 минут. На протяжении 1-2 недель пациенты должны принимать противовоспалительные средства (Нимесил) один раз в день после еды.
источник
Лечение межпозвоночной грыжи лазером относится к малоинвазивным хирургическим методам. Это означает, что удаление грыжи в области позвоночника лазером пройдет с минимальным повреждением. И все же врачи предлагают операцию только в крайнем случае, несмотря на явную безопасность лазерной хирургии.
Когда человек чувствует нарушения половой функции, вялость в ногах, сильные головные боли и онемение конечностей – необходимо хирургическое вмешательство. Если грыжа не достигла больших размеров (выше 6 мм), можно использовать лазер.
Одной из главных особенностей любых лазерных операций является их малоинвазивность. Освоение лазерных технологий позволяет выбирать дозировку лучей, их силу. Благодаря такому контролю процесса можно не только удалять поврежденную хрящевую ткань, но и запускать процессы регенерации при сниженной дозировке. Лечение грыжи лазером помогает снять болевой синдром, воспаление и прекратить дальнейшее разрушение межпозвонкового диска.
Для удаления межпозвоночной грыжи таким способом приходится делать небольшой разрез, в который пропускают иглу. Данное приспособление излучает волны определенной частоты и испаряет поврежденные участки диска. Так, при удалении грыжи лазером, не повреждаются соседние ткани.
Любая операция имеет несколько этапов, в том числе и лазерная. Прежде чем приступить к самой процедуре, необходимо пройти ряд обследований:
- Сдать кровь и мочу на анализ;
- Проверить сердечные ритмы;
- МРТ либо КТ;
- Другие исследования.
На основе всех данных врач дает направление на лазерное удаление межпозвоночной грыжи. Поскольку операция довольно простая и длится не более 10 минут, применяется местный наркоз (пациент находится в сознании). Через некоторое время после введения анестезии делается надрез на теле. В образовавшуюся щель проводится специальное приспособление. Точность операции очень высокая и достигается при помощи выведения всех действий на монитор с многократным увеличением изображения.
Правильно подобранная дозировка излучения поможет удалить высушенные и поврежденные части хрящевой ткани, осуществляющие давление на спинномозговые нервы. После процедуры пациент очень быстро начинает ощущать отсутствие болевого синдрома.
Поскольку лазерное удаление грыжи позвоночника является очень щадящим методом, период пребывания в больнице крайне мал. Часто пациентов выписывали уже через сутки после операции.
Любого рода операция по удалению межпозвоночной грыжи нарушает структуру позвоночника. Человек нуждается в определенном восстановлении хрящевой ткани. Существуеет ряд препаратов – хондропротекторов, способствующих регенерации межпозвоночных сегментов, но иногда этого не достаточно.
Грыжи больших размеров вносят огромный дисбаланс, для восстановления человеку часто необходимо лазерное вмешательство. Воздействие очень похоже на процедуру лазерного удаления, но более щадящее. Снижая интенсивность лазерного потока, запускается механизм регенерации хрящевой ткани. В некоторых случаях, когда межпозвоночные грыжи поясничного отдела (а также шейного или грудного) еще не достигли больших размеров и пациент своевременно обратился за помощью, может быть назначена лазерная реконструкция.
Многие врачи стараются использовать прогрессивные технологии, а лазерные операции – одна из них. Медицина сильно продвинулась в развитии, почему бы не использовать это. У любой технологии имеются свои плюсы и минусы, важно не заблуждаться. Преимуществами лазерных операций можно считать:
- Благотворое влияние на хрящевую ткань (часто наблюдается ускоренное восстановление диска);
- Операция длится около 10 минут;
- Малоинвазивность;
- Достижение анальгетического эффекта за короткий срок;
- Возможность применения в любом отделе позвоночного столба.
Однако, негативные отзывы о таком лечении говорят и о наличии недостатков:
- Операция является довольно дорогостоящей;
- Часто выпячивание может не уменьшиться значительно, в скором времени опять сдавливая нервные окончания;
- Невозможность применения в запущенных ситуациях;
- Неэффективность в пожилом возрасте.
Даже лазерная операция имеет период восстановления, хоть и довольно короткий. Обычно пациенты чувствуют себя хорошо уже через 2 -3 часа после хирургического вмешательства. Даже в такой ситуации минимальным сроком нахождения прооперированного человека в стационаре являются сутки. Находясь дома, необходимо применять специальные противовоспалительные препараты, выписанные врачом. Кроме того, необходимой мерой станут специальные упражнения для укрепления мышц спины. Также применяются физиотерапевтические процедуры.
После операции позвоночник еще не восстановился, нельзя нагружать его даже при отсутствии болей. Необходимо воздерживаться от поднятия тяжелых предметов (более 8 кг) в первые несколько месяцев.
Образ жизни также необходимо изменить, сделать его более активным. Замечательная секция при реабилитации – плавание поможет разгрузить позвоночник и укрепить мышечный корсет спины.
Любое лечение грыжи позвоночника лазером является довольно эффективным, но даже если комплексная терапия перестала давать результаты, ее следует продолжать. При объединении всех мер достигается максимальный терапевтический эффект. Своевременное удаление грыжи позвоночника лазером способствует быстрому снижению болевого синдрома, но при отсутствии физиотерапии, массажа и необходимых препаратов межпозвоночный диск может продолжить разрушаться.
Периодически нужно проходить курс массажа, укреплять мышечный корсет, так как после операции лазерного или любого другого типа может немного сместиться позвонок. С ослабленными мышцами такая ситуации крайне опасна.
источник