Как правило, боль и жжение в области копчика сигнализируют о наличии какого-либо заболевания. Не во всех случаях помогает консервативное лечение, нередко требуется хирургическое вмешательство. Проведение операции на копчике обычно показано при серьезных травматических повреждениях, врожденных аномалиях, а также при наличии тяжелого воспалительного процесса.
О причинах боли в копчике читайте здесь.
Основные виды оперативных вмешательств:
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- удаление копчика;
- удаление копчиковой кисты (ЭКХ, эпидермоидной кисты);
- вскрытие абсцесса, флегмоны в крестцово-копчиковой области;
- удаление атеромы;
- оперативное лечение остеомиелита.
Кокцигэктомия является радикальным методом лечения заболеваний копчиковой области. Удаление обычно требуется при травматических повреждениях копчика, когда консервативное лечение малоэффективно. Нередко удаление необходимо при тяжелой степени остеохондроза копчика, выраженном болевом синдроме данной локализации. При вывихах копчика, как правило, прибегают к консервативной терапии, но в редких случаях может потребоваться частичное удаление копчика. Обязательное проведение кокцигэктомии требуется при выявлении патологической подвижности.
Удаление копчика проводится только при наличии строгих показаний:
- отсутствие эффекта от консервативной терапии;
- интенсивные боли, которые недостаточно купируются анальгетиками;
- частые рецидивы.
Перед проведением вмешательства необходимо рентгенологическое исследование (подробнее здесь). Операция проводится в положении больного лежа на животе под общим обезболиванием. Кожа и подкожная клетчатка послойно рассекается скальпелем. Для этого хирург проводит подковообразный разрез в крестцово-копчиковой области. Длина разреза 10 см, вогнутая часть «подковы» направлена к анальному отверстию. Скальпелем проводят иссечение мышц и связок, которые крепятся к копчику (к его боковой поверхности). На следующем этапе проводят дискэтомию, то есть с помощью скальпеля пересекают крестцово-копчиковый диск. Оттягивают основание копчика с помощью зажима, освобождая его от мягких тканей. После кокцигэктомии необходимо удалить нижнюю часть крестца (0,5-1 см). Проводят эту манипуляцию кусачками Листона. Полученную культю закругляют при помощи рашпиля. Сосуды нуждаются в перевязке. Рану ушивают наглухо.
Киста копчика (эпителиальный копчиковый ход) является врожденной аномалией. Она располагается в толще кожи крестцово-копчиковой области. Киста (ЭКХ) представляет собой выстланный эпителием тяж. Эта патология требует обязательного хирургического вмешательства, так как киста в дальнейшем может нагноиться. Выделяют несколько методов удаления:
- с закрытой раной;
- с открытой раной – вскрытие с подшиванием краев раны ко дну;
- метод Баском;
- синусэктомия;
- пластика перемещенным лоскутом.
Хирург с помощью скальпеля полностью иссякает кисту, затем ушивает рану наглухо, оставив отверстие для дренирования. Ежедневно требуются перевязки, швы снимают через две недели. Недостатком этой техники является высокая вероятность рецидива. Такой метод применяется только в период ремиссии, когда риск рецидива минимален.
Эта техника отличается низкой вероятностью рецидива, однако такой метод операции доставляет больший дискомфорт пациенту. После полного иссечения кисты рана не зашивается наглухо, ее подшивают ко дну, за счет чего обеспечивается естественное дренирование.
Такая техника операции более сложная. Кисту удаляют подкожно – начиная от первичного отверстия копчикового хода и заканчивая вторичным. После удаления первичное отверстие подвергается ушиванию, а через вторичное осуществляется дренирование.
Этот метод является эффективным только при лечении неосложненной кисты копчика. Также синусэктомию можно применять при хроническом течении заболевания в стадии ремиссии. Перед процедурой эпителиальный копчиковый ход (кисту) окрашивают метиленовым синим. Метод основан на введении в патологическую полость зонда и последующей электрокоагуляции на зонде.
Такая техника является более сложной и длительной, однако она позволяет максимально сократить риск ранних и поздних осложнений, особенно при ЭКХ с большим количеством ответвлений. Кисту копчика иссекают, затем производят послабляющие разрезы на обеих ягодицах. Лоскут подводят ко дну раны и подшивают к крестцово-копчиковым связкам. Отдельными швами ушивают дополнительные разрезы на ягодицах.
Показанием к хирургическому лечению является гнойное воспаление копчика средней или тяжелой степени, которое не подвергается консервативной терапии.
Выделяют два варианта гнойного воспаления:
Абсцесс – четко отграниченный очаг воспаления, то есть гнойный экссудат расположен в полости. Если гнойное воспаление имеет разлитой характер, его называют флегмоной.
Оперативное вмешательство при гнойных воспалениях заключается во вскрытии очага, его широком рассечении и дренировании. Все некротизированные ткани подвергаются удалению. Хирургическое лечение сочетается с применением антибактериальной терапии. После ликвидации гнойного воспаления осуществляется кожная пластика.
Атерома возникает в результате закупорки протока сальной железы. Она представляет собой кисту, которая заполнена секретом сальной железы. Избавиться от атеромы можно только хирургическим путем. Активно применяются современные методы: лазерный и радиоволновой. Однако высокую эффективность имеет и классическое удаление атеромы. С помощью скальпеля рассекают ткани и удаляют атерому. Важно полностью удалить капсулу, иначе возможен рецидив. Операция является несложной, занимает 20-25 минут. Обычно проводится под местной анестезией.
Часто показанием к операции на копчике является выявление остеомиелита, то есть воспаления костного мозга, а также окружающей костной ткани. Это заболевание сопровождается образованием свищевых ходов, через которые отделяется гнойный экссудат. Лечение остеомиелита не ограничивается применением консервативных методов, требуется и хирургическое вмешательство. Наряду с антибактериальной терапией производят рассечение свищевых ходов, удаление секвестра. Нередко требуется удаление копчика.
Выделяют следующие противопоказания:
- заболевание, которое не требует хирургического вмешательства и может быть вылечено консервативно;
- аутоиммунные заболевания;
- заболевания системы крови (особенно патологии гемостаза);
- тяжелые заболевания сердца;
- онкологические заболевания;
- непереносимость анестетика;
- тяжелые заболевания печени.
Шишки после уколов на ягодицах: чем лечить. Обзор методов терапии.
Профессор Бубновский: 10 полезных упражнений для позвоночника и суставов.
Что такое сакрализация и опасна ли она? Подробнее читайте здесь.
Операции на копчике, как правило, проходят успешно и не вызывают тяжелых последствий. После хирургического вмешательства пациента будут беспокоить боли, однако врач обязательно назначит обезболивающие препараты, которые улучшат самочувствие больного. Также пациентов нередко беспокоит легкая боль в позвоночнике. Это нормальное послеоперациионное явление, которое в скором времени пройдет.
В редких случаях могут возникать и другие более серьезные осложнения:
- Последствия анестезии. Большинство операциий проводится под наркозом. Распространенным осложнением, связанным с анестезией, является аллергическая реакция. Для того чтобы этого избежать, необходимо ознакомиться с аллергическим анамнезом. Еще одно последствие интубационного наркоза – боли в горле, но они быстро проходят.
- Кровотечение, которое возникает при повреждении сосудов. Необходимо с высокой осторожностью проводить манипуляции.
- Повреждение нерва, боли в копчиковой области.
- Инфекционные осложнения. Риск развития минимален, так как оперативное вмешательство выполняется с учетом правил асептики, а больному в послеоперациионный период назначают антибиотики.
- Легочные осложнения. Еще одним возможным последствием операции является развитие застойных явлений в легких. Это связано с тем, что большая часть операциий выполняется под наркозом. Для профилактики в послеоперациионный период рекомендуется выполнять дыхательные упражнения.
- Повреждение прямой кишки и параректальной клетчатки.
- Тромбоэмболия легочной артерии, особенно при наличии варикозной болезни.
При проведении операции опытным специалистом с учетом индивидуальных особенностей пациента риск развития послеоперациионных осложнений минимален.
- Справочник по травматологии и ортопедии. А.А. Корж, Е.П. Меженина, А.Г. Печерский, В.Г. Рынденко.
- Частная патология. С.Н. Попов, Н.М. Валеев, Т.С. Гарасева
- Клинические рекомендации по диагностике и лечению взрослых пациентов с эпителиальным копчиковым ходом. Ассоциация колопроктологов России.
- Хирургическое лечение эпителиального копчикового хода: клинико-анатомические аспекты. – А.И. Жданов, С.В. Кривоносов, С.Г. Брежнев.
- ЖКТ № 1, 1, 2015 – Эпителиальный копчиковый ход и крестцово-копчиковые нагноения. – В.Л. Ривкин, ЗАО «Центр эндохирургии и литотрипсии», г.Москва.
Наш кишечник – динамичный орган. Именно он создает основное давление в брюшной полости, так как он способен изменяться в объеме под воздействием съеденной пищи и газов, из-за этой пищи образованных. Даже когда мы спим или занимаемся своими делами, кишечник работает, сокращаясь, проводя пищу, жидкость и газы по своему ходу.
- Почему нужно лечить пупочную грыжу?
- Как можно обойтись без операции?
- Что представляет из себя операция?
- Какие могут быть осложнения операции?
Как только брюшная стенка в каком-то месте «дает слабину», то есть где-то расходится мышечный слой или растягивается сухожилие мышцы, кишечник сразу же устремляется туда. Так и возникает грыжа.
Пупочная грыжа – это попадание какого-то участка кишечника (в основном, тонкого) в пупочное кольцо и его выпячивание. Чаще всего она возникает у таких категорий лиц:
- Беспокойных или болеющих детей первых месяцев жизни, которые часто плачут и кричат (это создает повышение давления в брюшной полости при слабости передней брюшной стенки).
- Детей первых годов жизни, страдающих рахитом: это заболевание предрасполагает к снижению мышечного тонуса, в том числе и мышц передней брюшной стенки.
- Беременных и родивших женщин: и сама беременность, и большая физическая нагрузка во время родов и после них значительно увеличивают внутрибрюшное давление.
- Людей с ожирением вследствие эндокринного заболевания или лиц с лишним весом.
- Людей с заболеваниями печени или другими (в основном, онкологическими) болезнями, которые провоцируют развитие асцита – скопление жидкости в животе.
- Тех, кто занимается спортом или выполняет тяжелую физическую работу при слабости брюшной стенки (особенно если у человека уже были операции на животе, разрез при которых проходил возле пупка).
Лечение пупочной грыжи без операции возможно только у детей до 5 лет, всем остальным показана операция.
Осложнения нелеченной пупочной грыжи такие:
- Петли кишки, которые вначале свободно входят-выходят в пупочное кольцо, позже прорастают спайками. Так формируется невправляемая грыжа, которая не только представляет собой постоянный косметический дефект, но и легче может ущемиться.
- Ущемление грыжи. Обычно возникает из-за действия каких-то провоцирующих факторов: физической нагрузки, крика или плача, приема большого объема «тяжелой» пищи. В этом случае петли кишки не могут самостоятельно выйти из «ловушки», а само грыжевое отверстие сдавливает сосуды кишки, из-за чего участок кишечника может отмереть, если срочно не оказать помощь (это не всегда операция). Вправлять ущемление самостоятельно очень опасно для жизни!
- Кишечная непроходимость – тоже следствие спаечного процесса в воротах грыжи. Также является опасным для жизни заболеванием, которое лечат только хирурги.
У детей до пяти лет только при небольших размерах грыжи без признаков ущемления применяют консервативное лечение такого характера:
- грыжу вправляют в лежачем положении,
- сверху и снизу, а затем справа и слева формируют кожные складки, которые фиксируются лейкопластырем,
- родителям нужно тщательно подбирать диету малыша, чтобы он не страдал от кишечных колик (при подозрении на них дают «Инфакол», «Эспумизан» или «Боботик» вместе с «Риабалом» в возрастных дозировках) и от запоров,
- ежедневно делается массаж животика: поглаживание радиальное – сначала от правого, затем от левого подреберья к пупку, потом – движение по часовой стрелке вокруг пупка, затем поглаживание от правой и левой паховых складок – к пупку, и опять круговое движение вокруг грыжи;
- массаж дополняется гимнастикой:
а) ребенка за ручки аккуратно поднимают из положения лежа на спине в сидячее положение,
б) поворачивают малыша то на правый, то на левый бок,
в) кладут ребенка животом на гимнастический мяч и покачивают его.
У взрослых, которые имеют противопоказания к операции, в качестве консервативного лечения применяется ношение бандажа. Им можно делать такой же массаж и упражнения, если к последним нет противопоказаний (беременность, заболевания сердца, высокая температура).
Операция на пупочную грыжу может быть выполнена из большого разреза или лапароскопическим способом. Последний применяется, если у человека нет послеоперационных шрамов в области белой линии живота (от грудины до лобка линия идет через пупок).
Лапароскопический метод является наиболее оптимальным: делается несколько разрезов, в один из них вводится видеоаппаратура, через другие – инструменты. Производится ушивание грыжевых ворот, иссечение спаек и укрепление передней брюшной стенки. После такой операции довольно быстро выписывают домой, а на животе остается несколько маленьких шрамиков.
Большой разрез проводится при значительных размерах грыжи, если уже проводились операции в брюшной полости, а также по желанию человека.
В некоторых случаях само пупочное кольцо приходится удалять, о чем человека хирург предупреждает заранее (потом возможно проведение пластической операции по воссозданию пупка).
Для предупреждения рецидива грыжи (а это довольно частое осложнение, так как не каждый человек может отказаться на ближайшие пару лет от физической нагрузки) ставится сетка при пупочной грыже. Это очень эффективный метод лечения, когда под апоневроз, то есть большое сухожилие (реже – под кожу) вшивается специальная сетка из инертного для организма материала. В итоге грыжа в месте операции больше не появляется.
Пупочная грыжа: после операции, проводимой лапароскопическим способом, пациента обычно выписывают домой на следующие сутки (есть практика выписки в тот же день для детей, которые в больнице будут чувствовать себя некомфортно). Если грыжу лечили с применением большого разреза, пациент может провести в клинике несколько (обычно не более трех) дней.
В первые двое-трое суток в ране чувствуется значительная боль, из-за чего пациент получает обезболивающие препараты в виде уколов. Некоторое время нельзя принимать пищу, так как после такой операции возникает рефлекторный парез кишечника.
В течение недели-полутора каждый день производятся перевязки, оперирующий хирург наблюдает за состоянием раны. Если все протекает хорошо, то швы снимаются ближе к 10 дню после операции.
Можно полностью вернуться к привычному образу жизни уже через две недели при лапароскопической операции, чуть больше – при применении большого разреза.
Осложнения после операции пупочной грыжи встречаются редко. Самые распространенные из них такие:
- кровотечение,
- гнойное воспаление послеоперационной раны,
- несостоятельность швов,
- послеоперационный психоз,
- рецидив грыжи.
Кому и когда противопоказана операция:
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- при обострении хронических заболеваний;
- при возникновении острых состояний, особенно тех, которые
- сопровождаются повышением температуры тела;
- при тяжелых заболеваниях сердца и сосудов;
- во время беременности;
- тяжелая патология органов дыхания.
Когда и под каким наркозом делается операция? Это зависит от вида операции, состояния человека, наличия у него сопутствующих болезней. Обычно операция с большим разрезом у взрослых проводится под общим наркозом, лапароскопическая операция – под эпидуральной анестезией. Но могут и два этих вида быть выполнены под общим наркозом. Под местным наркозом сейчас может быть выполнен только первый этап неотложной помощи при ущемлении грыжи, дальше операция продолжается под общей анестезией.
Отзывы, в основном, положительные.
- Варвара, Санкт-Петербург: «Мы делали операцию, когда ребенку было 4,5 года. Делали лапароскопию. Шов почти незаметен. Все прошло хорошо. Провели три дня в больнице (из них две ночевки), а потом пошли домой. Самое трудное – сдать анализы перед операцией в поликлинике».
- Снежана, Москва: «Мы три года прожили и даже не знали, что у нас пупочная грыжа. Удалили грыжу лапароскопией, все нормально. Швов никаких нет, только маленькие шрамики, но они не существенны. Теперь животик дочки выглядит красиво».
- Ирина, Пермь: «Все прошло хорошо. Наркоз был масочный, ребенку понравилось. Самым сложным оказалось вылежать в постели три дня после операции, так как ребенок уже себя хорошо чувствует и не понимает, зачем лежать. Повязку сняли через неделю, мыться разрешили только на 10 день, ванну – через 2 недели, ограничение физических нагрузок – на 14 дней».
Многие пациенты, едва переступив порог кабинета врача, держась за поясницу, спрашивают: ”Почему болит поясница, и какие лекарства помогут от этой боли?”
К сожалению, все не так просто, и выбрать правильный метод лечения можно только после выявления причин, из-за которых возникла боль.
Причины боли в пояснице могут быть очень разными, и только досконально разобравшись, от чего они появились, можно начинать бороться с этим недугом.
По медицинской классификации болезней различают первичный и вторичный болевой синдром, который возникает в поясничной области.
Первичный болевой синдром формируется на фоне дегенеративно-дистрофических патологий позвоночника. К ним относится остеохондроз, при котором происходит поражение хрящевых и костных тканей, а также спондилоартроз, затрагивающий межпозвонковые или синовиальные суставы.
Вторичный болевой синдром может возникать по самым разнообразным причинам. Прежде всего, постоянно болит поясница при искривлениях позвоночника (сколиозе). Также такое состояние может наблюдаться вследствие метаболических нарушений костной ткани (остеопороз или остеомаляция).
Очень часто причиной болей в поясничной области являются воспаления неинфекционной природы (болезнь Бехтерева, синдром Рейтера, ревматоидный артрит и пр.).
Достаточно опасная причина болей в пояснице – перелом спинных позвонков.
Болевой синдром может быть следствием различных инфекционных заболеваний, ведущих к поражению позвонков и межпозвоночных дисков (бруцеллёз, туберкулёз, эпидуральный абсцесс).
Болит поясница при острых нарушениях спинномозгового кровообращения (инсультные состояния), а также заболеваниях ЖКТ (непроходимость, атипичный острый аппендицит).
При некоторых патологиях боли в пояснице несут отражённый характер. Это происходит в том случае, когда поражаются органы, находящиеся в области малого таза (гинекологические патологии, ЗППП, почечная колика).
Часто боли наблюдаются при растяжении поясничных мышц. Очень сильно болит поясница при смещении межпозвоночных дисков поясничного отдела. При этом вследствие сильных болей пациент занимает вынужденное положение тела, а также очень сильно ограничивается его подвижность при ходьбе.
Коксартроз (артроз тазобедренного сустава) тоже зачастую является причиной вторичного болевого синдрома.
Нередко острые поясничные боли возникают из-за неудачного движения, длительной работы в неудобном положении, неправильного подъёма или ношения тяжестей, падения или удара, резкого выпрямления с одновременным поворотом, а также длительного переохлаждения или пребывания на сквозняке. Все эти “происшествия” могут стать причиной спазма и воспаления глубоких мышц спины.
Многие пациенты отмечают, что часто поясница болит после сна. Для этого также имеются свои причины. Самая простая из них — неудобное положение тела во сне. У любителей спать на животе мышцы поясничного отдела спины находятся в постоянном напряжении, что и провоцирует возникновение болей. Иногда такое болезненное состояние связано с тем, что человеку не подходит сама кровать или подушка. Именно поэтому специалисты рекомендуют для полного расслабления спины спать на ортопедическом матрасе.
Также утренние поясничные боли могут быть симптомом заболеваний внутренних органов. Так, патологии кровеносной, пищеварительной и мочеполовой систем сопровождаются болевым синдромом спины.
Мало кто из пациентов догадывается, что поясница является одной из самых психосоматических частей тела, в связи с чем, она очень остро реагирует на сильные стрессы и волнения.
Злость, гнев, раздражительность или сильный страх способствуют выбросу в кровь значительных доз адреналина. Как следствие – повышение тонуса мышц спины. И в том случае, если не происходит адекватной разрядки, мышцы, находящиеся в повышенном тонусе, начинают постепенно зажиматься. А затем – спазм и болевой синдром. Необходимо отметить, что позвоночные нарушения очень часто развиваются у людей с неустойчивой психикой, и для таких пациентов психотерапия является наилучшим методом лечения.
Многих беременных женщин волнуют причины болей в пояснице.
На ранних сроках беременности это может быть связано с заболеванием почек или мочевыводящих путей. Также в этот период увеличивается выработка прогестерона, из-за чего происходит несущественное размягчение связок, из-за чего и могут возникнуть поясничные боли.
Во втором триместре беременности, когда живот существенно увеличивается, сильно возрастает нагрузка на позвоночник, в связи с чем, возникают тянущие боли в поясничном отделе спины.
Сильные боли в пояснице во время беременности иногда могут быть причиной неврологического заболевания (грыжа межпозвоночного диска или поясничный радикулит).
Прежде всего, в том случае, если боли в пояснице не проходят в течение трёх дней, в обязательном порядке требуется консультация невролога. Только специалист может выработать тактику правильного лечения, которая будет зависеть от серьёзности состояния пациента.
Как правило, большинство поясничных болей требуют консервативного лечения, однако, иногда бывают случаи, когда невозможно обойтись без хирургического вмешательства.
При назначении консервативного лечения преследуется три основных цели:
- Избавление пациента от боли.
- Выработка программы лечебно-профилактических мероприятий для замедления дегенеративно-дистрофических процессов в позвоночнике.
- Быстрое возвращение больного к нормальной жизни.
Прежде всего, всем нам необходимо научиться правильно отдыхать после физических нагрузок. Для этого нужно принять горизонтальное положение на жёсткой поверхности, а для наилучшего расслабления подложить под колени подушку.
Пациентам с нарушенной двигательной активностью рекомендуется даже при наличии болевого синдрома (разумеется, не очень сильного), не задерживаться в постели больше 2-х – 3-х дней, так как это значительно ослабляет околопозвоночные мышцы. При стойком болевом синдроме с отдачей боли в ногу необходима консультация ортопеда.
В том случае, когда диагностируется остеохондроз, назначается комплексное медикаментозное лечение с помощью препаратов, уменьшающих болевой синдром, улучшающих кровоснабжение и восстанавливающих нервную ткань.
Для устранения болей в пояснице неплохо себя зарекомендовали паравертебральные блокады. Такие инъекции помогают снять воспаление и спазм мышц, тем самым облегчив боль.
При выявлении грыжи межпозвонкового диска встаёт вопрос об операции. Эта методика предусматривает удаление грыжи, которая сдавливает корешок и создание условий для его восстановления.
источник
Грыжа живота (брюшная или вентральная) – опасное заболевание, дающее тяжелые осложнения. При патологии волокна тканей расходятся или разрываются. Через образовавшийся дефект выпячивается жировая прослойка с грыжевым мешком, втянувшим внутренние органы.
Несущественный дискомфорт вначале заболевания постепенно прогрессирует и в итоге вызывает ущемление грыжи, некроз тканей и перитонит. Врачи настаивают на том, что операция по устранению грыжи должна проходить в начальных стадиях, когда размер выпячивания невелик. Тогда как позднее, последствия могут быть непредсказуемыми.
Сформированная мускулатура брюшного пресса надежно фиксирует органы, расположенные в полости живота, не дает им вываливаться наружу.
Белая линия – уязвимое звено брюшной стенки. Ее образуют соединительнотканные структуры. Мышечные ткани не участвуют в формировании белой линии. Отсутствие мускулатуры делает белую линию самым уязвимым местом живота.
В нормальном состоянии ширина линии 1-3 см. Истончаясь соединительнотканные структуры, растягиваются. Это приводит к расхождению мускулатуры, позволяя сформироваться грыжевым воротам. Чем шире ворота, тем тяжелее течет заболевание.
В передней стенке живота есть и другие слабые места. Грыжевые выпячивания, раздвинув в них тонкий слой соединительных тканей и мышечных волокон, выходят под кожу.
Выталкивает грыжевой мешок через ослабшие мышечные стенки повышенное внутриполостное давление. К факторам, создающим высокое внутрибрюшное давление, относят:
- продолжительные неадекватные физические нагрузки;
- крупный плод у беременных;
- систематические запоры;
- изнуряющий кашель, вызванный астмой, бронхитом, пневмонией;
- ожирение;
- переполненный желудок при постоянном переедании;
- ослабление тонуса мышц и старение тканей сухожилий в пожилом возрасте.
На появление грыжевых образований влияют повреждения брюшной полости. Также возникают грыжи после операций на животе. Их образование провоцируют хирургические вмешательства, выполненные на половых органах, желудке, кишечнике, желчном пузыре.
По месту локализации вентральные грыжи делятся на:
- пупочные (над-, под- и околопупочные);
- паховые;
- бедренные;
- послеоперационные;
- выпячивания белой линии живота.
- Врожденные выпячивания. Обычно малыш сразу рождается с патологией. Иногда она возникает у новорожденного через некоторое время.
- Приобретенные образования. Выпячивание возникает, когда ткани утрачивают эластичность. Упругость мышц снижается с возрастом и при истощении организма.
По виду течения брюшные грыжи разделены на:
- Полные. Заполненный мешок проникает сквозь просвет в грыжевых воротах.
- Неполные. Образования остаются в брюшной полости. Такое явление наблюдается при ранних патологиях.
- Вправимые грыжевые образования. Вываливание перемещается и меняет место локализации через отверстие грыжевого мешка. Оно то выходит под кожу, то опускается обратно в брюшную полость.
- Невправимые выпячивания. Грыжу невозможно вправить. Органы, затянутые в мешок, нельзя вернуть в исходное анатомическое положение.
Классификация грыж белой линии зависит от тяжести течения патологии:
- I степень. Ширина белой линии 3-5 см.
- II степень. Белая линия расширяется более чем на 7 см;
- III степень. Органы вываливаются, живот опускается.
На ранних стадиях основной симптом – периодически исчезающее выпячивание. В этот период грыжа почти не причиняет больному неудобства. Его изредка беспокоит скоротечная болезненность тупого характера. По мере развития патологии возникают острые, резкие боли.
Кроме того, пациента беспокоит отрыжка, запоры, тошнотно-рвотный синдром, плохое самочувствие.
Запущенные грыжи дают опасные осложнения. Защемление грыжевого мешка несет угрозу жизни. При ущемлении сдавливаются органы пищеварения. В зажатых органах происходит полное или частичное перекрывание кровеносных сосудов, транспортирующим питательные вещества. Из-за отсутствия питания начинается некроз тканей, что приводит к гангрене кишок.
Стенки брюшины воспаляются. Вспыхнувшие гнойные процессы приводят к перитониту – опасному осложнению, способному закончиться смертельным исходом.
Ущемление вызывает кишечную непроходимость. Кишки забиваются каловыми массами. Токсины, скопившиеся в организме в неимоверном количестве, вызывают интоксикацию. Выделительная система организма не справляется с нейтрализацией ядов. У больного возникает почечная недостаточность.
Первые признаки грыжи живота – серьезный повод для беспокойства и обращения в больницу за врачебной помощью. Удаление грыжи в начальных стадиях – гарантия благоприятно исхода заболевания.
Иногда больные наивно полагают, что грыжевое образование помогают устранить диеты, бандаж и лечебная физкультура. Это опасное заблуждение. Такие методы не лечат грыжи живота, операция единственное спасение от дефекта брюшной полости и шанс на выздоровление.
Упражнения увеличивают риск ущемления грыжевого образования и подкожной жировой прослойки. Диетическое питание дает временное облегчение, возможно, за счет потери веса. При малейшей нагрузке на область живота или неловком движении тела грыжевой мешок вновь выпадает.
Бандаж не способен постоянно держать петлю кишки внутри брюшной полости. Невозможно заменить оперативное удаление грыжевого выпячивания ношением бандажа, сколько бы не понадобилось для этого времени. При длительном ношении, наоборот, в грыжевом мешке появляются спайки, и грыжа становится невправимой. Неоправданное длительное ношение приспособления дает обратный эффект. Механические нагрузки с брюшных мышц перекладываются на бандаж, что приводит к ослаблению мускулатуры, растягиванию соединительнотканных структур и росту грыжевого образования.
Бандаж целесообразно надевать людям, которым отложили операцию на небольшой промежуток времени. Бандаж в этих случаях носят, чтобы воспрепятствовать прогрессированию патологии.
Самоустраняется грыжа живота только у детей до 5-летнего возраста, в том числе, за счет исключительно народных методик лечения.
Но иногда и малышам необходима операция. Показаниями к ней является величина грыжевого образования. Большие дефекты у ребенка устраняют до поры, пока ткани не утратят эластичность.
Операции делятся на плановые и экстренные. Плановое вмешательство показано больным, которые ощущают дискомфорт в месте локализации образования, без ущемления грыжевого мешка.
На ущемление указывают следующие признаки:
- невыносимая болезненность в животе;
- образование не вправляется;
- тошнотно-рвотный синдром;
- исчезновение испражнений;
- кровяные включения в каловых массах;
- скопление газов в кишечнике.
Пациент, подготавливаясь к хирургической операции:
- отказывается от употребления алкогольных напитков за 3 суток до хирургической процедуры;
- не использует препараты с ацетилсалициловой кислотой за 14 дней до оперативного вмешательства (они понижают свертывание крови);
- рационально питается и принимает витамины за 14 дней до лечения.
- Последний раз ест до 20-00 предыдущих суток.
Операцию откладывают пациентам, перенесшим инфекционные заболевания. Интервал между окончанием лечения инфекций и хирургическим вмешательством составляет 14 дней (исключение – экстренные ситуации).
Больного направляют на медицинское обследование. В исследование включают:
- анализ крови;
- тесты на сахар, группу и резус, протромбиновый индекс (ПТИ);
- исследование на наличие инфекций (сифилис, гепатит, ВИЧ);
- электрокардиограмму.
Хирургическое вмешательство делают под местной анестезией или подают общий наркоз. Неущемленные грыжевые образования предпочитают удалять, сделав местное обезболивание. Местные анестетики не оказывают негативного влияния на сердечно-сосудистую систему. После них человеку не требуется продолжительного наблюдения. Пациента не тошнит, он может без опаски принимать еду.
Если нет ущемления, операция при грыжи живота с сеткой выполняется быстро, без осложнений.
Классические операции делают методом натяжения ослабевших слоев. Положительный исход операции отмечают у 60-80% пациентов. У 20-40% больных возникают рецидивы. Повторное выпадение происходит из-за огромной нагрузки на рубцы. При сильном натяжении брюшной полости нити прорезают ослабшие ткани, открывая выход грыжевому мешку.
Лучшим способом иссечения грыжи считается хирургическая процедура с внедрением сетчатого эндопротеза. Вся возникающая нагрузка ложится на вшитый имплантант. Сетка без осложнений вживляется, обрастает соединительной тканью.
Дефект, закрытый сетчатым протезом, превращается в однородную структуру, стойкую к растягиваниям и разрывам. Сформировавшаяся заново стенка препятствует повторному выпячиванию внутренних органов.
Образования малой величины удаляют методом лапароскопии. Благодаря фиброоптическому зонду, который выводит изображение органов брюшной полости на монитор, врач оценивает ситуацию и совершает точные манипуляции.
Процедура не требует обширного рассечения брюшной полости. Делают лишь небольшие проколы, через которые вводят зонд, инструменты и сетчатый имплантант. При выполнении операции не возникает обильных кровотечений. Небольшие повреждения на тканях быстро заживают.
Способ не подходит людям, перенесшим болезни брюшной полости. Лапароскопию не делают при больших грыжевых выпячиваниях и ущемленной грыже.
В длительном реабилитационном периоде нуждаются пациенты, перенесшие удаление защемленной грыжи, при которой возник некроз тканей и перитонит. В этой ситуации хирург удаляет омертвевшие ткани, приозводит санацию полости живота. После операции больному назначают медикаментозную терапию. Он принимает анестетики и антибиотики.
Если оперировали неущемленную грыжу, послеоперационный период быстро заканчивается. Пациента выписывают из клиники через сутки после оперативного вмешательства. Он в состоянии:
- передвигаться по дому (ходьба способствует заживлению);
- питаться обычными продуктами;
- покинуть пределы дома на 3 сутки после хирургического лечения.
Хотя полеоперационный режим гибок, больному рекомендуют придерживаться определенных правил:
- делать перевязки в клинике, пока не снимут швы;
- употреблять слабительные средства (запоры в реабилитационный период становятся причиной расхождения швов и рецидива грыжи);
- воздерживаться от наклонов вперед;
- не делать лечебную физкультуру и йогу до заживления иссечений;
- не поднимать тяжелые грузы 2-3 месяца (после удаления швов поднимать предметы свыше 5 кг запрещено);
- контролировать вес тела хотя бы на протяжении полугода (избыточная нагрузка способна спровоцировать расхождение неокрепших тканей, вызвать выпадение грыжевого выпячивания);
- стараться избегать факторов, способствующих появлению кашля (при кашле человек натуживает брюшные стенки, что может стать причиной рецидива)
Соблюдение профилактики и внимательное отношение к здоровью не позволяет возникать серьезным осложнениям в реабилитационный период.
Грыжу живота необходимо удалять хирургическим путем до возникновения осложнений. Операция на ранних стадиях не несет опасности. Лечение небольших грыж более эффективно, чем больших и ущемленных. Выполнение врачебных рекомендаций в период реабилитации предупреждает повторное возникновение грыжи.
источник
Хирургическое иссечение грыжи позвоночника считается самым крайним методом проведения лечения подобной патологии, именно поэтому, многие интересуются, сколько длится послеоперационный период после операции на грыжу позвоночника и насколько она сложная и опасная. Проведение операции показано только в том случае, если консервативные методики не принесли требуемого результата или при наличии у больного строгих противопоказаний приема медикаментозных препаратов.
Помимо этого, есть определенные показания к проведению операции, в частности такие как:
- резкая и постоянная боль;
- передавливание нервных окончаний;
- нарушение деятельности спинного мозга;
- риск возникновения паралича.
Операция по иссечению грыжи позвоночника достаточно сложная и существует большой риск возникновения осложнений, однако, в некоторых случаях, только хирургическое удаление выпячивания дисков поможет избавиться от боли, и возвратить полноценные движения. Успех по проведению хирургического вмешательства на позвоночнике зависит не только от проводимых манипуляций, но также и от правильности проведения реабилитации.
Хрящевые диски, проходящие между позвонками, предоставляют возможность совершения движений. При проблемах и травмировании дисков, которое происходит зачастую при остеохондрозе, они лопаются, и происходит выход центральной части за пределы межпозвоночного пространства. В таком случае образуется грыжа, которая передавливает нервные окончания и провоцирует возникновения сильных болей, нарушение движений.
Если возникающие изменения достаточно сильно выражены и не поддаются проведению консервативной терапии, то проводится хирургическое вмешательство. Грыжа позвоночника удаляется с применением современных малотравматичных методик, без значительных разрезов и повреждений мягких тканей. В частности проводится:
- эндоскопическое иссечение;
- лазерная вапоризация;
- пластика по укреплению позвонков.
Наиболее предпочтительным методом считается лазерная терапия, так как оказывается максимально результативное и щадящее воздействие, помогающее устранить грыжу. Помимо этого, подобное хирургическое вмешательство имеет гораздо меньшие негативные последствия. Также есть возможность быстро восстановить поврежденные хрящи.
Показана обязательная реабилитация после удаления грыжи, которая помогает быстро возвратиться к нормальной жизни и улучшить двигательную активность. После проведения хирургического вмешательства, высота межпозвоночного диска уменьшается, тем самым повышается нагрузка, оказываемая на суставы и рядом расположенные позвонки.
Восстановительный период занимает 4-7 месяцев и за этот период могут произойти определенные изменения в различных отделах позвоночника, а также существует большая вероятность возникновения рецидивов.
Важно! От правильного подхода к проведению реабилитационных мероприятий во многом зависит процесс восстановления и улучшения самочувствия.
Реабилитация после операции по удалению грыжи подразумевает под собой несколько этапов и постоянную работу по укреплению мышц и улучшению подвижности позвоночника.
Послеоперационный период после удаления грыжи позвоночника подразделяется на несколько различных этапов. Первоначальный этап восстановления продолжается буквально 2 недели с момента проведения хирургического вмешательства. За это время раны полностью заживают, а болезненные проявления и отечность проходят.
Больному показано применение обезболивающих и противовоспалительных медикаментозных препаратов, а также включение умеренных нагрузок. Обычно после проведения операции больные начинают самостоятельно передвигаться уже на 2 день и проделывать дыхательные упражнения, а также разрабатывать конечности.
Вставать разрешено только при условии, если мышцы спины будут поддерживаться упругим прочным корсетом. При надобности может быть назначена медикаментозная терапия.
Важно! После хирургического вмешательства вставать без корсета категорически запрещено, даже ненадолго, так как неловкие и резкие движения могут привести к отрицательным последствиям.
После операции по удалению грыжи больного переводят на домашнее лечение буквально на 3-4 сутки. Резкая перемена обстановки непременно требует соблюдения некоторых ограничений и правил, а именно:
- обязательно нужно носить корсет;
- избегать резких движений;
- не садиться 2 месяца.
Через месяц после проведения операции к зарядке нужно добавить комплекс специальных восстановительных и укрепляющих упражнений для мышечного корсета спины. При надобности можно проводить физиотерапию, но только по предписанию доктора.
Важно! В этот период категорически запрещено проявлять излишнюю активность и применять гимнастику самостоятельно не проконсультировавшись с доктором.
Полный курс проведения реабилитационных мероприятий можно начинать уже через 2 месяца после проведения операции, и подразумевает он под собой комплекс, в который включена гимнастика, физиотерапия, массаж и санаторное лечение.
Даже если после проведения операции по иссечению грыжи отрицательные последствия не наблюдаются, и активно идет восстановительный период, проводить ЛФК можно не ранее, чем через 2 месяца. Комплекс упражнений должен быть подобран доктором с учетом всех имеющихся показаний и противопоказаний.
В основном в этот период многие упражнения для укрепления мышц спины поводятся лежа на полу, поэтому предварительно нужно подготовить достаточно мягкий коврик. Занятия обязательно должны быть ежедневными, так как только таким образом можно добиться хорошего результата.
Массаж включается в комплекс терапии не ранее чем через 2 месяца после выписки из стационара, а сам тип проведения массажных процедур обязательно должен быть щадящим, разогревающим мышцы и улучшающим кровообращение в области спины. Проведением массажа должен заниматься только высококвалифицированный специалист.
При проведении массажа противопоказаны силовые приемы, так как пользы от мануальной терапии не будет, зато могут возникнуть достаточно плохие последствия.
Операция позвоночника по удалению грыжи достаточно сложная, именно поэтому, для полного восстановления требуется достаточно много времени. Хорошо помогает справиться с болями и способствует более быстрому восстановлению физиотерапия. Физиотерапевтические процедуры могут быть назначены в совершенно любое время на усмотрения доктора.
- устранить отечность;
- улучшить кровообращение;
- снять спазм;
- уменьшить отечность.
При проведении физиотерапии применяются самые различные процедуры, в частности, такие как ультразвук, лазерное воздействие, ионофорез с медикаментозными препаратами, импульсные токи и многое другое. Все физиотерапевтические процедуры проводятся только после назначения доктора.
После операции на грыжу показано соблюдение специальной диеты. В первые дни показано потребление легкоусвояемой пищи, содержащей большое количество клетчатки.
В последующем нужно соблюдать низкокалорийную диету. Можно потреблять любые продукты, однако, в умеренном количестве, чтобы не спровоцировать увеличение веса, так как это может быть дополнительной нагрузкой на позвоночник.
Грамотно подобранная программа проведения восстановительной терапии, выполняемая на протяжении не менее полугода, позволит закрепить результат успешно проведенной операции.
источник
Хирургическое живота проводится несколькими методами. Стандартная операция – герниопластика, показана планово или при осложненной грыже. Пластика собственными тканями или с использованием синтетического импланта для ушивания дефекта проводится лапароскопически, или путем герниопластики. Обтурационная герниопластика применяется часто для удаления пупочного дефекта, а выпячивание белой линии живота устраняются лапароскопически или ненатяжной герниопластикой. Всего существует более 300 вариантов пластики живота, но выше представлены стандартные методики, с которыми хирурги активно работают последнее десятилетие.
Хирургия грыж представляет три группы операций:
- Натяжная пластика собственными тканями – грыжевой дефект ушивается апоневрозом, фасциями, путем многослойного пришивания тканей;
- Лапароскопическая операция – современная хирургия выпячиваний живота предлагает удаление выпячивания через небольшие проколы брюшной полости, через которые есть возможность введения сетчатого импланта;
- Ненатяжная пластика (герниопластика) – операция с установкой синтетической сетки.
Ранее хирургия грыж ограничивалась необходимость закрытия дефекта близлежащими тканями, что практикуется и на сегодняшний день, но не так активно. Операция проводится через разрез 10-12 см, грыжевой мешок отделяется и удаляется, а органы возвращаются на свое место. После устранения дефекта проводится пластика тканями, путем пришивания мышц к паховой связке.
Хирургия грыж путем натяжной пластики имеет больше недостатков, недели преимуществ:
- Высокий риск повтора выпячивания в области брюшной полости после операции;
- Долгая реабилитация после операции, необходимость исключить физические нагрузки, изменить питание как минимум на 6 месяцев;
- Болевой синдром, риск плохого заживления рубца и появления воспаления;
- Появление в месте рубца – , что часто наблюдается при ушивании дефекта собственными тканями.
Современная хирургия представила альтернативный и более выгодный вариант удаления , заменив собственные ткани синтетическим сетчатым имплантом.
Эндоскопическое лечение грыж имеет, как неоспоримые преимущества, так и убедительный список возможных последствий в связи с новизной метода и сложностью исполнения. Хирургия лапароскопическим методом отличается хорошим косметическим результатом и применением современной высокоточной аппаратуры.
Особенности лапароскопической операции:
- Доступ к грыже формируется через три прокола не более 3 см, через которые вводится камера, свет и необходимые инструменты;
- После операции больной себя хорошо чувствует и через день выписывается домой;
- Возможность одновременного лечения других патологий брюшной полости;
- Короткая реабилитация и низкий процент рецидива.
Операция проводится только под общим наркозом, что увеличивает риск осложнений после лечения.
Введение лапароскопа в брюшную полость пациента
Восстановление после живота у пациентов проходит по-разному. Общий реабилитационный период длится от 14 дней до одного года и более.
После удаления абдоминальной грыжи всегда нужно изменять питание, дабы не вызвать нарушение работы ЖКТ. Пациенту назначаются препараты симптоматического лечения, бандаж, физиопроцедуры, ЛФК и массаж.
Щадящее питание, равномерные нагрузки и лечение сопутствующих заболеваний ускоряют процесс восстановления.
Хирургия открытым методом требует правильного ухода за послеоперационным рубцом. Швы снимаются через неделю и все это время нужно промывать рану и менять повязку. Если показано ношение бандажа, важно прикладывать стерильную повязку на место соприкосновение грубого материала с грыжей и обязательно использовать мягкую подкладку.
Операция при грыже живота является единственным верным вариантом лечения, потому опыт специалистов убедительный и постепенно каждая техника усовершенствуется, снижаются случаи ошибок во время операции и осложнений в послеоперационный период.
Состояние, при котором в брюшной полости образуется отверстие, через которое выпадает или выпячивается какой-либо орган, сдавливая близлежащие ткани. В зависимости от степени развития заболевания патологию лечат медикаментозным или хирургическим методом.
Грыжа в брюшной полости давит на внутренние органы. Они смещаются и принимают неестественное положение. Из-за этого пациент чувствует боль.
Врач на осмотре обнаруживает плотное подвижное образование с четкими контурами, при нажатии на которое появляется боль. В зависимости от места локализации образования могут возникать и другие симптомы, например, болезненность в области позвоночника после физических нагрузок, дискомфорт в области паха, болезненное мочеиспускание, боли в животе.
Заболевание может появляться в любом месте организма. Чаще всего возникает , и белой линии живота. Отдельно выделяют межпозвоночную грыжу, которая находится в компетенции невролога и нейрохирурга.
Лекарства эффективны только в том случае, если это патология позвоночника, которая имеет маленькие размеры и не является причиной сильного смещения внутренних органов или позвонков.
Лечение межпозвоночной грыжи медикаментозным путем включает в себя прием следующих препаратов:
- нестероидные противовоспалительные для уменьшения боли,
- хондропротекторы,
- препараты гиалуроновой кислоты,
- глюкокортикоидные средства,
- миорелаксанты,
- антидепрессанты.
Все лекарственные препараты для лечения грыжи назначаются строго в индивидуальном порядке и только профильным специалистом.
Клиника «Санмедэксперт» предлагает своим пациентам несколько способов: эндоскопический и открытый. Оба этих метода преследуют одну цель — устранить отверстие, через которое внутренний орган выходит за пределы своего местонахождения. Для этого используется две техники:
- Натяжная. В процессе хирургического вмешательства на место образования натягиваются собственные ткани организма, в результате чего создается дупликатура.
- Ненатяжная. Закрытие патологического отверстия проводится путем применения сетчатых имплантатов.
В некоторых случаях может использоваться комбинированная техника, то есть, закрытие патологического отверстия происходит при помощи собственных тканей организма и сетчатых имплантатов.
УСЛУГА ДНЕВНОГО СТАЦИОНАРА
Это малоинвазивный метод хирургического вмешательства, который основан на введении в полость грыжи специальных оптических приборов, а также механических или электронных инструментов. Все манипуляции, которые происходят во время операции, выводятся на экран монитора компьютера.
Это полостная операция, во время которой на теле человека делается разрез, открывающий доступ к патологии. Через него и проводятся все хирургические манипуляции.
Естественно, что эндоскопический метод является наиболее оптимальным вариантом для пациента, так как он малоинвазивный и не требует длительного реабилитационного периода. Но если образование большого размера, наиболее эффективным является открытый способ удаления.
Восстановительный период зависит от того, какой именно способ хирургического лечения был применен. После эндоскопического вмешательства реабилитация занимает 7-10 дней, после открытого — 14-20 дней. Но после того, как пациента выписывают, ему еще на протяжении 1-2 месяцев следует воздерживаться от интенсивных физических нагрузок.
Если своевременно не устранить патологию, человек может на всю жизнь остаться инвалидом, особенно, если речь идет о патологических процессах, захватывающих позвоночник. Кроме того, она может ущемляться, приводя к некрозу внутренних органов, вышедших в ее мешок. В этом случае проводится экстренная операция по жизненным показаниям.
Повторное выпячивание возникает в очень редких случаях, чаще всего тогда, когда пациент не выполняет всех рекомендаций врача после операции. Если больной строго следует назначениям специалиста, риск возникновения рецидива составляет всего 5%.
В чем разница полостной и эндоскопической операции?
Основная разница в доступе к грыжевому мешку. При полостной операции производится разрез кожи (длиной примерно 10-15 см), выделение грыжевого мешка, его вскрытие и пластика дефектов мышц. Эндоскопическая операция проводится через небольшие проколы брюшной стенки непосредственно в брюшной полости. Это оставляет хороший косметический результат — шрам после операции практически не виден. Да и период реабилитация после такого вмешательства составляет всего 2-3 дня в стационаре и несколько дней дома. После традиционной полостной операции пациент проводит в стационаре не меньше недели, а потом дома — не меньше месяца. Однако эндоскопическим способом нельзя удалить большие патологии. Поэтому при наличии такой патологии не стоит затягивать с визитом к врачу, чтобы удалось решить эту проблему с минимальной инвазивностью.
Сегодня многие люди старше 40 лет страдают от такого опасного заболевания, как грыжа межпозвоночного диска, которая сопровождается сильными болями в спине, онемением конечностей и другими серьезными симптомами.
При этом порой больные даже не догадываются об истинных причинах своего тяжелого состояния, путая межпозвоночную грыжу с другими заболеваниями спины, такими как радикулит или остеохондроз. Однако существует несколько признаков, характерных для грыжи межпозвоночного диска — это постоянные и сильные боли в области спины, интенсивность которых значительно усиливается после какой-либо физической нагрузки.
На сегодняшний день существует множество эффективных способов лечения межпозвоночной грыжи, которые включают в себя прием необходимых медицинских препаратов и разные лечебные методики. Однако, если консервативные способы лечения данного заболевания не помогли достичь желаемого результата, то тогда единственным способом избавления от него остается лишь удаление межпозвоночной грыжи хирургическим путем (операция).
На сегодняшний день показания для лечения грыжи межпозвоночного диска хирургическим путем условно подразделяются на две основные группы — это абсолютные и неабсолютные показания. Если врач определил пациента в группу абсолютных показаний, то значит, его болезнь находится в очень тяжелой стадии, и удаление межпозвоночной грыжи является последним шансом ему помочь. У таких больных должны наблюдаться следующие симптомы:
- Очень сильные боли в спине, которые невозможно снять никакими иными методами.
- Тяжелые изменения в органах таза, последствиями которых становится невозможность удержать кал и мочу.
Если же пациент попадает в группу неабсолютных показаний, рекомендующих операцию, то в этом случае он имеет право отказаться от удаления межпозвонковой грыжи хирургическим путем. Больные из этой группы к тому же имеют целый ряд тяжелых симптомов, указывающих на то, что их болезнь значительно прогрессирует и уже сегодня наносит их организму большой урон, а именно:
- Сильные болевые ощущения в шейном, грудном или поясничном отделе позвоночника, которые больной готов еще терпеть.
- Большая слабость в мышцах ног, которая при нарушении иннервации может привести к их полной атрофии.
- Частичное ухудшение двигательных функций нижних конечностей пациента, к примеру, паралич стопы.
- Полное отсутствие каких-либо положительных сдвигов в состоянии больного по истечении 3-4 месяцев лечения с применением более консервативных методик.
На сегодняшний день существуют разные методики устранения межпозвоночной грыжи хирургическим путем. Проведем обзор наиболее часто применяемых из них.
В современном мире настоящим «золотым стандартом» при операционном лечении межпозвонковых дефектов считается современное нейрохирургическое вмешательство. Такая операция подразумевает хирургическое удаление межпозвоночной грыжи через очень небольшой разрез в спине больного, что делает ее наиболее малотравматичной и практически безопасной. Благодаря этому после данного оперативного вмешательства человек очень быстро идет на поправку и его почти не беспокоят боли.
Данная операция по удалению межпозвоночной грыжи осуществляется при помощи мощного микроскопа и с использованием специального набора особых микрохирургических инструментов. Это позволяет избежать повреждения соседних тканей и костей позвоночного столба, а также полностью устранить давление на нервные окончания позвоночника.
Как показывают отзывы пациентов, практически сразу после этой операции возможно садиться на кровати и выполнять другие несложные физические действия. В этом случае реабилитация после удаления межпозвоночной грыжи занимает не более 20 дней.
Эндоскоп — инструмент для щадящей хирургической операции
Новая для многих операция по удалению межпозвонковой грыжи с применением эндоскопии стала возможна благодаря тому, что в последнее время в современной медицине начали активно использоваться оптоволоконные технологии. Новейшее нейрохирургическое оборудование позволяет легко визуализировать нежелательное образование на межпозвоночном диске и удалить его с минимально возможным повреждением кожи в месте проведения операции.
Методика оперативного вмешательства по удалению грыжи с использованием эндоскопии имеет много общего с обычной микродискэктомией. Во время данной операции на спине больного делают небольшой разрез, размер которого не превышает 2,5 см. При этом вся операция пошагово выводится на специальный монитор, что позволяет хирургу вести более тщательный контроль за процессом удаления грыжи.
Уже буквально через день после проведения операции больной может вставать с постели и ходить по палате. А через 4 дня после удаления межпозвоночной грыжи осуществляется отзыв его из больницы и отправление домой. При этом риск развития каких-либо послеоперационных осложнений минимален, а реабилитационный период после операции сокращается в несколько раз.
Удаление межпозвоночной грыжи с помощью лазера является наиболее современной методикой избавления пациента от проблем с позвоночником. Данный метод лечения грыжи имеет определенные ограничения, однако при необходимости он может полностью заменить оперативное вмешательство.
На восстановление пациента после этого уходит существенно больше времени по сравнению с другими видами оперативного вмешательства. Болевые ощущения в позвоночнике больного продолжают сохраняться еще на протяжении определенного времени и полностью уходят лишь по истечении нескольких месяцев. В этом случае в программу реабилитации включается ЛФК.
Нередко лазерная терапия выступает в качестве дополнения к обычным методикам хирургического удаления межпозвоночной грыжи. Такая операция позволяет существенно укрепить костную ткань больного позвоночника и не допустить рецидива данного заболевания.
Если у больного наблюдаются какие-либо повреждения костей позвоночного слолба и требуется немедленное укрепление позвоночных суставов, то в этом случае применяется методика вертебропластики. Порой даже проведение операции по удалению грыжи не позволит решить всех проблем со здоровьем человека, если у него наблюдается перелом суставов позвоночника на фоне прогрессирующего остеопороза в результате поражения позвоночника опухолью или серьезной травмы спины.
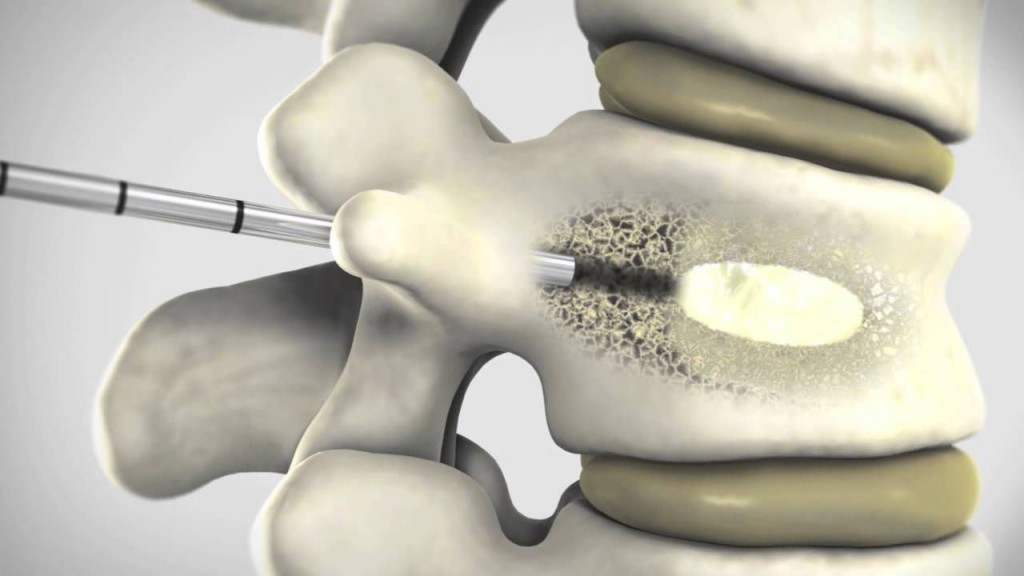
Главной целью данной методики является снятие тяжелого болевого синдрома, который представляет собой следствие серьезного поражения суставов позвоночника. Для его выполнения хирург вначале блокирует рецепторы межпозвоночного пространства путем осуществления околосуставной блокады с использованием сильного анестетика. Если после этого он отметил, что основной причиной сильных болевых ощущений в спине у больного является не грыжевое образование, и операция по удалению межпозвоночной грыжи не приведет к желаемым результатам, то тогда принимается решение о выполнении метода деструкции нервов.
Этот метод лечения особенно незаменим, когда оперативное вмешательство еще не требуется, но в то же время пациента постоянно беспокоят сильные боли в области спины, усиливающиеся при наклонах, поворотах и других движениях туловищем.
Удаление межпозвоночной грыжи с использованием хирургических операций позволяет уверенно прогнозировать больному полное выздоровление от болезни. Современные методы оперативного лечения несут в себе множество весьма положительных эффектов, а именно:
- Практически мгновенное снятие болевого синдрома у пациента при применении эндоскопии, а также стандартных методик.
- Очень большая вероятность полного избавления от болезни.
- Небольшое время пребывания в стенах больницы.
- Реабилитация после удаления грыжи отнимет у больного совсем немного времени (кто делал операцию, сравнительно быстро восстанавливается и чувствует облегчение).
Как всякое хирургическое вмешательство, удаление межпозвоночной грыжи может стать причиной серьезных осложнений. При этом наиболее тяжелыми последствиями оперативного лечения грыжевых образований на межпозвоночном диске являются инфекционные и воспалительные процессы, такие как остеомиелит, спондилит и эпидурит.
Главная профилактика подобных осложнений — своевременное введение пациенту всех необходимых антибактериальных медикаментов. Могут появиться в позвоночном канале новые рубцы и спайки, которые значительно снижают эффективность оперативного лечения и увеличивают период восстановления. Нарушаются двигательные функции в нижних конечностях больного, которые нередко возникают, если в ходе операции был поврежден спинной мозг.
Иногда ухудшается состояние суставов позвоночника, которое неминуемо приведет к дальнейшей деформации диска и проседанию позвонков.
Передняя брюшная стенка имеет несколько анатомически слабых участков: паховая область, пупочное кольцо и белая линии живота. В этих зонах можно наблюдать такой патологический процесс, как грыжа. Выпячивание внутренних органов под кожу и в соседнюю полость происходит под действием высокого давления на фоне мышечной слабости.
Эти факторы становятся основными причинами вентральных грыж у маленьких детей, взрослых и пожилых людей. Образование на животе требует хирургического лечения, иначе патология осложняется такими состояниями, как воспаление, ущемление, некроз, копростаз.
Операция на грыже живота выполняется планово, хирургия предлагает для этого открытый метод и лапароскопию, а выбор техники будет зависеть от тяжести заболевания и состояния пациента. Послеоперационный период имеет еще большее значение для выздоровления, и после того как удалось убрать дефект брюшной стенки, лечение только начинается.
Все операции по удалению грыжи имеют свои противопоказания и риски, потому перед выбором методики хирург назначает комплексное обследование и проводится тщательная подготовка, включающая санацию очагов инфекций, очищение кишечника и подбор консервативных вариантов терапии в послеоперационный период.
Операция по удалению грыжи живота назначается всем без исключения, ведь никакой метод безоперационного лечения не сможет привести к закрытию дефекта брюшной стенки. Оперировать больного важно с целью возвращения органов на свое место с последующим ушиванием грыжевых ворот, которые могут закрываться собственными тканями пациента или сетчатым имплантом.
Гимнастика, диета, бандаж и лекарства — это уже мера после удаления грыжи, когда происходит восстановление организма.
Даже полезная физическая нагрузка не будет способствовать устранению грыжи, а напротив может стать фактором ущемления органов. ЛФК назначат уже после операции по удалению образования для укрепления мышц с целью профилактики рецидива. Что касается бандажа, он также вредит при грыже, но он нужен как удерживающее средство для предупреждения выхода под кожу еще большей части органа.
Специальный пояс не лечит, он помогает до и после операции снизить нагрузку на мышцы живота. Диетическое питание важно в любой период заболевания, ведь от качества продуктов и частоты приема пищи зависит состояние ЖКТ, а это напрямую влияет на симптоматику грыжи. Важно предупредить вздутие живота, запоры и диарею, все те явления, которые повышают давление внутри брюшной полости и сказываются на самочувствии.
Только после удаления грыжи живота снижается риск осложнений со стороны желудка и кишечника, ведь находясь в грыжевом мешке, эти органы могут в любой момент ущемиться, что приведет к их отмиранию с необходимостью срочного иссечения пораженных тканей.
Есть несколько сотен способов грыжесечения, но все их можно объединить в три группы:
- Пластика собственными тканями .
- Лапароскопическая пластика.
- Ненатяжная пластика.
Пластика собственными тканями пациента предполагает ушивание грыжевых ворот мышцами, фасциями, апоневрозом. Доступ к грыже делают через широкий разрез — 8-10 см, потому после операции остается косметический дефект в виде шрама. Этот вариант грыжесечения имеет много минусов. Восстановление после натяжной пластики длится несколько месяцев, и весь период реабилитации запрещено повышение нагрузки.
Операция в 3-15% случаев заканчивается рецидивом или развитием послеоперационной грыжи, что также связано с широким рубцом, который может стать грыжевыми воротами.
Лапароскопическая герниопластика выполняется под общим наркозом с постоянным видеоконтролем. Операция выполняется изнутри брюшной полости, и доступ создается через небольшие проколы (2 см). Три разреза на брюшной стенке нужны для введения камеры и специальных инструментов для иссечения тканей, их ушивания и фиксации сетчатого импланта. Такая операция может проводиться только планово, когда нет противопоказаний к общему наркозу. Основной плюс методики — возможность одновременно устранить сопутствующие патологии брюшной полости.
Послеоперационный период после лапароскопической операции относительно короткий, раны заживают быстро, не остается широких рубцов, риск рецидива практически полностью исключен.
Ненатяжная пластика или операция по Лихтенштейну — это способ закрытия грыжевых ворот с установкой синтетического импланта. За счет отсутствия натяжения в реабилитационный период болевой синдром слабый, риск рецидива ниже, нежели при ушивании дефекта естественными тканями. Такая операция может проводиться как под местной анестезией, так и под общим наркозом. Плановая герниопластика выполняется в амбулаторных условиях, пациент возвращается домой уже на следующий день, а вернуться к физическому труду может через несколько недель.
Последнее десятилетие большую популярность завоевывает именно ненатяжная герниопластика, что обусловлено рядом преимуществ: быстрое восстановление, отсутствие болевого синдрома, минимальный риск рецидива.
Грыжа живота опасна не только для здоровья, но и жизни. Выпячивание органов под кожу у взрослых и детей может протекать долгое время бессимптомно, и видно лишь небольшую припухлость в области брюшной стенки, которая никак не беспокоит. Скрытое заболевание еще более опасно, ведь в любой момент под влиянием высокой нагрузки может случиться ущемление.
Грыжа — это показание к плановой операции, но есть состояния, при которых нужна немедленная помощь хирурга.
Экстренная операция проводится при осложнениях, для которых типичны такие симптомы:
- острая боль в животе, твердость и напряжение брюшной стенки;
- тошнота с рвотой, выделение крови с рвотными массами;
- отсутствие дефекации или диарея с наличием крови в стуле;
- отсутствие кашлевого толчка, невправление выпячивания;
- резкое ухудшение самочувствия, бледность кожи, тахикардия;
- общее недомогание, сильная жажда, повышенная потливость.
Каждая техника оперирования имеет относительные противопоказания. Когда грыжа осложняется, хирург соотносит степень опасности состояния и потенциальный вред операции, принимая решение для сохранения жизни больного.
Плановое грыжесечение требует подготовки:
- отказ от алкоголя за неделю до операции;
- отказ от лекарственных средств за 2 недели;
- отказ от приема пищи с вечера перед операцией;
- лечение сопутствующих патологий ЖКТ;
- витаминотерапия за 2 недели до операции.
Грыжесечение переносится в случае простуды, при инфекционных заболеваниях в стадии обострения, в период беременности. Операция может проводиться через 14 дней после выздоровления, за исключением экстренных показаний.
После удаления грыжи в течение нескольких дней присутствует слабая болезненность. Пациента беспокоит дискомфорт во время движения, есть сложности при ходьбе, наклонах и приседаниях. Неприятные ощущения полностью исчезают через 7-14 дней при условии соблюдения режима реабилитации. Остаточная симптоматика может беспокоить до двух месяцев, что также является нормой.
Если же после операции долгое время присутствует боль, происходит воспаление раны, состояние ухудшается, это говорит о присоединении осложнений.
Возможные осложнения после операции и их профилактика:
- Местные — воспаление, некроз, абсцесс, ишемия, флегмона, гематома. Профилактика — соблюдение правил асептики в ходе операции, плановая обработка раны после грыжесечения, применение антисептических средств.
- Общие — тромбоэмболия, пневмония, компартмент-синдром. Профилактика — комплексное обследование перед операцией, лечение инфекционных патологий, общеукрепляющая терапия, прием антибактериальных средств.
В ранний период после операции (первые 2 недели) есть ряд ограничений и правил:
- до снятия швов нужно ходить на перевязки и следовать всем назначениям;
- важно принимать слабительные средства для исключения запоров;
- соблюдается строгая диета и режим питания;
- исключаются физические нагрузки, поднятие тяжестей, наклоны вперед;
- нужно сохранять вес после операции в течение полугода, иначе есть риск расхождения швов.
Первые недели после грыжесечения самые тяжелые, ведь есть множество факторов, которые могут привести к повышению внутрибрюшного давления и расхождению швов. Чтобы минимизировать риски, важно исключить поражение дыхательный путей, отказаться от курения, избегать вдыхания пыли, пыльцы и других раздражающих веществ.
После плановой операции постельный режим не нужен.
Пациент выписывается из стационара на следующий день и может самостоятельно передвигаться, обслуживать себя, питаться и пить в привычном режиме лишь с незначительными изменениями. Уже на 3 день после грыжесечения можно выходить из дома, совершать прогулки, выполнять легкую физическую работу, но только в послеоперационном бандаже.
Диета после операции подбирается для исключения вздутия живота и запоров. Питаться в ранний период реабилитации нужно небольшими порциями несколько раз в день. Особое внимание нужно уделить рациону при лишнем весе, ведь ожирение является фактором риска развития грыжи брюшной полости.
Целью диетического питания также будет снижение нагрузки на кишечник, который больше других органов давит на область проведения операции. Основной упор в питании делается на вареные блюда и приготовленные на пару.
Следует исключить тяжелые продукты: жирное мясо, грибы, бобовые, капуста. Порции должны быть небольшими, но принимать пищу нужно не менее 5 раз в день.
После грыжесечения рекомендованы нежирные супы, овощные пюре, молочные каши, салаты из овощей. Из жидкости лучше пить чистую воду, и делать это за полчаса до приема еды. Полезными будут компоты, некрепкий зеленый чай с медом, кисели. Ни в коем случае нельзя пить сладкие газированные напитки, крепкий кофе, алкоголь. Лечебную диету назначает врач, и ей нужно строго следовать, независимо от самочувствия.
источник






