Боль в пояснице – это тот симптом, который встречается у множества людей, причем как у пожилых, так и совершенно молодых. Причин, которые вызывают такие неприятные признаки, очень много. Это и дегенеративно-дистрофические заболевания позвоночного столба, и деформации позвоночника, и патологические типы осанки, и врожденные нарушения опорно-двигательного аппарата, и остеопороз, и опухолевые поражения… Каждое из этих заболеваний требует особого подхода и лечебной тактики. Но для того, чтобы это реализовать, нужно сначала установить правильный диагноз. Именно это и является основной задачей такого метода обследования, как МРТ поясничного отдела позвоночника.
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Магнитно-резонансная томография, или МРТ, – это томографический (послойный) метод исследования тела человека, который основывается на явлении ядерного магнитного резонанса. Он позволяет “увидеть”, что именно происходит внутри, то есть обеспечивает возможность медицинской визуализации.
Метод МРТ признан “золотым стандартом” в диагностике вертеброгенной патологии. Позволяет поставить диагноз на начальных стадиях заболевания, еще до того, как появляются патологические симптомы.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Магнитно-резонансная томография – это абсолютно безопасная методика исследования, она не несет в себе никакой рентгеновской нагрузки, в отличие от КТ. Человека помещают в сильное магнитное поле и облучают обычными электромагнитными волнами (радиоволны), которые не могут навредить живому организму. Поэтому данное обследование не противопоказано даже беременным женщинам.
При помощи МРТ получают послойные снимки тканей организма в различных плоскостях. Это дает возможность получить трехмерное изображение исследуемой структуры после обработки компьютерной программой.
Кроме этого, МРТ дает возможность отслеживать не только анатомическое строение органов и тканей, выявлять минимальные отклонения от нормы, но и проверять их функцию. МРТ чаще применяют при обследовании головного мозга.
МРТ абсолютно безболезненна, не требует предварительной подготовки, приема медикаментов. Исключением является обследование с контрастированием, когда пациенту предварительно вводят в организм контрастное вещество.
МРТ, в отличие от рентгенографии, позволяет увидеть не только кости, но и мягкие ткани. Это очень важно в диагностике заболеваний позвоночника, так как большинство из них связаны с патологией межпозвоночных дисков, которые на рентгене не видны, а на МРТ можно рассмотреть даже их минимальные изменения.
МРТ поясничного отдела позвоночника показана в следующих ситуациях:
- боль в поясничном отделе позвоночника, острая или хроническая;
- диагностика остеохондроза, определение его стадии;
- установление протрузии или грыжи межпозвоночных дисков поясничного отдела позвоночника;
- травма позвоночного столба;
- диагностика компрессионных переломов позвонков, например, при остеопорозе, которые часто протекают скрыто;
- опухолевые поражения позвонков (первичные и вторичные злокачественные опухоли), спинного мозга;
- определение деформации позвоночного столба, выяснение ее вида и степени;
- составление лечебной программы, определение показаний к оперативному лечению патологии позвоночника;
- аномалии развития позвонков и околопозвоночных тканей;
- пояснично-крестцовый радикулит;
- нарушение функции нижних конечностей;
- неврологические заболевания спинного мозга.
Таким образом, список показаний к назначению МРТ поясничного отдела очень широкий. Также необходимо упомянуть и о патологии внутренних органов, например, брюшной полости или малого таза. Очень часто в ходе магнитно-резонансной томографии по поводу боли в спине врач выявляет дополнительные изменения внутренних органов в качестве случайной находки.
Несмотря на безопасность данной методики обследования, существуют ситуации, когда МРТ противопоказано:
- наличие в организме металлических и электронных предметов, например, пластин и штифтов для фиксации костей, эндопротезов суставов, инсулиновых помп, кардиостимуляторов, металлических клипс для сосудов (внутри магнитного поля эти предметы могут сдвинуться с места или прекратить свое функционирование, что опасно для жизни пациента);
- клаустрофобия у исследуемого (так как человека во время МРТ помещают внутрь магнитной катушки, которая представляет собой узкий и замкнутый туннель), таких пациентов можно предварительно погрузить в медицинский сон;
- крайняя степень ожирения (все аппараты имеют свой предел по окружности и массе, поэтому некоторые особо тучные люди могут не влезть), хотя в современных клиниках существуют аппараты и для этой категории пациентов;
- психические расстройства, которые не позволяют сохранять спокойствие и обездвиженность на протяжении необходимого времени, как правило, это 15-20 минут;
- тяжелое общее состояние человека, когда ему могут срочно понадобиться реанимационные мероприятия.
Важно! Металлические предметы, которые выполнены из титана или других магнитнонейтральных материалов не являются противопоказанием к МРТ.
К обычному МРТ исследованию никакой подготовки не требуется. Непосредственно перед самим обследованием нужно снять с тела все металлические предметы и украшения. В комнату для исследования также запрещено брать любые электронные устройства.
Для хорошего качества снимков необходимо, чтобы пациент не двигался на протяжении обследования. Иногда этого достичь не удается, так как не все люди могут спокойно находиться в замкнутом пространстве, особенно это касается детей. В таких случаях может понадобиться внутривенный наркоз, к которому нужно готовиться. Самое важное – не употреблять пищу и жидкость в день исследования. Также по рекомендациям врача может назначаться общее обследование.
Если во время МРТ планируется введение контрастного вещества, то нужно сделать пробу на чувствительность.
Само обследование длится 15-40 минут, в зависимости от режима, в котором проводится МРТ. Пациенту могут предложить переодеться в специальную одежду, либо же он остается в своей. Как уже было сказано, все металлические предметы нужно снять.
Далее человек ложится на подвижную платформу-стол, после чего он медленно скользит внутрь аппарата. Во время самого обследования нужно лежать абсолютно неподвижно. В аппарате пациент слышит громкие звуки. Некоторых людей они пугают. В таких случаях могут предлагать специальные затычки для ушей или наушники с музыкой.
После обследования врач сразу дает заключение, записанный диск с результатами обследования, а при необходимости, и распечатанные снимки.
Делая заключение, можно сказать, что МРТ – это современный, надежный, информативный метод диагностики патологии поясничного отдела позвоночника, который позволяет выявить даже минимальные патологические изменения. Хотя есть у этого метода и один минус – цена. Она достаточна высокая, особенно, если применяют контрастное вещество.
Моя спина.ру © 2012—2019. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
КТ брюшной полости: что это такое? Иными словами, компьютерная томография брюшной полости – это способ диагностики, благодаря которому можно оценить состояние внутренних органов, которые находятся в брюшной области, а также состояние сосудов и лимфатических узлов.
Что такое томография, выяснили. Получение информативного высокоточного трехмерного изображения поможет выявить даже самое маленькое изменение в том или ином органе, что не под силу иным аппаратам, предназначенным для диагностики.
Такой метод диагностики необходим для выяснения причины синдрома боли в брюшном отделе или области таза, а также для выявления развития следующих болезней:
- аппендицита;
- пиелонефрита;
- абсцессов;
- панкреатита;
- цирроза печени;
- язвенного колита;
- рака толстого кишечника;
- камней в почках;
- стеноза сосудов;
- повреждения внутренних органов при травме.
Также благодаря КТ, можно руководить биопсией и другой процедурой, например, дренажем абсцесса и малоинвазивной операцией при лечении опухоли. Компьютерная томография помогает планированию и оценке результатов операции. К таким операциям можно отнести трансплантацию органов и желудочное шунтирование. Планировка и правильное управление радиотерапией при опухоли, отслеживание реакции на химиотерапевтические процедуры также осуществляются благодаря КТ.
Многие специалисты считают все противопоказания к назначению и проведению томографии больше условными, чем категорически запрещенными.
Именно потому это не противопоказания, а ограничения, которые могут быть приняты или не приняты во внимание по усмотрению лечащего врача. К таковым можно отнести:
- беременность;
- имеющееся заболевание психики, протекающее в стадии обострения;
- если вес человека переходит за 200 кг;
- если имеется аллергия на лекарства, которые содержат йод;
- декомпенсированные болезни печени и почек;
- диабет;
- прогрессирующая болезнь щитовидной железы;
- опухоли кожи.
Отличием таких методов диагностики выступает принцип работы аппаратов. Так, магнитно — резонансный томограф основан на работе магнитных полей, а компьютерно — резонансный томограф – на рентгеновском излучении. Иное отличие состоит в том, что магнитный томограф абсолютно безопасен в своем применении в то время, когда рентгеновский снимок компьютерной томографии может нанести вред здоровью человека.
Что лучше сделать из данных методов диагностики в той или иной ситуации, определит лечащий врач.
Перед проведением такого обследования к нему рекомендовано хорошо подготовиться. В этом случае необходима предварительная диета и в некоторых случаях применение лекарств.
Так как органы в брюшном отделе имеют очень тесное соотношение, изменение формы, размера и расположения хоть одного из них вызывает нарушение функционирования и смещение иных органов. Если соблюдать диету накануне обследования, можно значительно уменьшить газообразование и предотвратить задержку кала, что способствует очищению кишечника.
Примерно два — три дня до обследования запрещено употреблять ту пищу, которая вызывает газообразование. К таковой можно отнести: горох, фасоль, сдобу, фрукты и овощи. Также необходимо ограничить потребление чая и кофе, шоколада, молока, сладостей, макарон.
Перед проведением исследования врач вводит человеку контрастное вещество, которое содержит йод. Используют один из следующих методов:
- Пероральный, когда человек сам выпивает раствор в указанное время.
- Ректальный, когда врач делает клизму.
- Внутривенный, когда необходима визуализация сосудов.
Что лучше использовать, определяет врач.
Техника выполнения обследования следующая:
- Человеку необходимо лечь на стол, приняв положение лежа на спине. Руки при этом поднимают вверх, запрокинув за голову. Плавно стол автоматически передвигается в аппарат — томограф.
- При необходимости человеку нужно задержать дыхание и не двигаться.
- В момент обследования сканер томографа вращается вокруг человека, делая при этом снимок.
- Если врач вводил внутривенно контрастное вещество, его выведение произойдет при употреблении нескольких стаканов воды.
Если патологии отсутствуют, пройденное обследование покажет, что органы правильно расположены, их размер и форма не отклонены от нормы; отсутствуют опухоль любой локализации, воспаление, инфекция, инородное тело, кровотечение и скопление жидкости.
Если имеется отклонение от нормы, оно может заключаться в следующем: наличии опухоли в таких органах, как кишечник, яичники, печень, мочевой пузырь, почки, надпочечники, поджелудочная железа, а также может быть воспаление в кишечнике. Еще можно выявить присутствие инородных тел, камней в почках и желчном пузыре, увеличение лимфатических узлов.
Только врач сможет правильно расшифровать результаты исследования.
Мультиспиральный томограф обеспечивает диагностику органов брюшной полости. Главное отличие такого томографа от иных аппаратов для диагностики в том, что он делает краткосрочные просветы органа и воздействует щадящими порциями лучей. При этом можно получить послойное изображение.
Показания для проведения мультиспиральной томографии следующие: имеющееся острое осложнение и критическое состояние болезни, невозможность оценки течения хронической болезни, необоснованная потеря веса, травма живота.
Имеется и абсолютное противопоказание к проведению процедуры, такое как беременность и период лактации. Относительными противопоказаниями можно назвать таковые: дети до 14 лет, ожирение, патологии почек, диабет, встроенные в органы имплантаты. Так же, как и в случае подготовки к томографии, мультиспиральная томография тоже требует предварительного соблюдения диеты.
Несмотря на то, что мультиспиральная томография предполагает малую дозу облучения, все равно могут возникнуть осложнения после ее проведения. Так, может развиваться онкология любого органа, в особенности если применять томограф очень часто. В том случае, когда у человека имеется диабет, контрастирующее вещество может стать причиной развития аллергической реакции.
В любом случае назначать проведение любых анализов и обследований должен только врач и на основании их результатов проводить необходимое лечение болезни.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Спиральная компьютерная томография: как и при каких состояниях проводится, отзывы, стоимость обследования в Москве
Многообразие заболеваний человека требует более совершенных и точных способов диагностики. Одним из видов современных методов диагностики болезней является спиральная компьютерная томография. Ее начали использовать в клинической практике в 1988 году, когда впервые был представлен спиральный компьютерный томограф.
СКТ представляет собой методику исследования при помощи рентгеновских лучей и дальнейшую обработку компьютером полученных данных. Особенностью спирального сканирования является одновременное выполнение 2 действий: вращения источника рентгеновских лучей и постепенного движения пациента, расположенного на специальном столе. В таких условиях создается траектория движения рентгеноскопической трубки в виде спирали. Это позволяет быстро получить детальные изображения продольных и поперечных срезов любого участка человеческого тела с шагом до 0,5 мм.

Томографы для мультиспиральной диагностики более совершенны. Поэтому проведение МСКТ имеет ряд преимуществ:
- уменьшение продолжительности процедуры сканирования (за 20 секунд можно провести сканирование всего тела);
- улучшенное пространственное разрешение;
- уменьшение лучевого воздействия на пациента;
- уменьшение количества посторонних элементов на изображениях;
- возможность получения изображения целого органа сразу;
- является идеальной методикой исследования сосудов и сердца;
- увеличение зоны анатомического покрытия.
Аппараты для проведения СКТ имеют похожее строение. В зависимости от производителя и определенной модели могут быть некоторые отличия. Можно сказать, что все аппараты для СКТ состоят из 2 основных частей: гентри или кольцевидной части аппарата и стола, который передвигается внутри этой части. Внутри гентри располагается детекторы излучения и рентгеновская трубка.
Во время проведения исследования излучатель движется вокруг пациента, создавая тонкий веерообразный пучок лучей, который проходит сквозь тело человека. Затем лучи регистрируются детекторами и передают информацию на компьютер. Компьютер обрабатывает полученные данные и на их основе создает подробное изображение исследуемой области. Далее это изображение используется специалистом для оценки состояния исследуемой области и диагностирования заболеваний.
Томограф размещен в специально отведенном помещении. По внешнему виду он напоминает трубу, внутрь которой предстоит «заехать» на столе.
Перед сканированием для улучшения дифференцировки органов и определения наличия патологических изменений в тканях может понадобиться использование контрастных веществ. Для этого специальный препарат вводится внутривенно либо принимается внутрь. Затем пациента размещают на столе-транспортере, который плавно заезжает внутрь гентри. Через несколько секунд проводится сканирование необходимой области. Вся процедура занимает не больше 5 минут.

Сама процедура сканирования абсолютно безболезненна и не вызывает никаких неприятных ощущений. По завершению процедуры можно заказать диск с изображениями либо сразу распечатать снимки. Результаты исследования в распечатанном виде выдает специалист по «прочтению» снимков СКТ – врач-радиолог. Желательно предоставить специалисту имеющуюся медицинскую документацию (например, медицинскую карточку, заключение врача с предварительным диагнозом). Это позволит врачу-рентгенологу учесть все особенности организма и предыдущие заболевания и травмы для получения наиболее точного диагностического заключения. Если этого не сделать, то рентгенолог сможет оценить только сами полученные сканы, без учета сопутствующих патологий и прочих нюансов.
Спиральная (КТ) компьютерная томография может быть использована для исследования практически всех органов и отделов человеческого тела.
СТК – одна из самых информативных методик для диагностирования изменений и патологий во всех костях организма, а также его суставах.
- диагностировать переломы, а также их осложнения и последствия;
- оценить состояние губчатого и кортикального слоя костной ткани;
- диагностировать остеомиелит, туберкулез, остеомикозы и другие воспалительные болезни костей;
- выявить опухоли костной ткани, определить их локализацию.

Показаниями к проведению такой методики диагностики:
- заболевания позвоночного столба, такие как спондилит, кифоз, сколиоз, остеохондроз, протрузии и др.;
- аномалии в развитии отдельных позвонков и всего позвоночника в целом;
- травмы и переломы позвоночника;
- оценка состояния прилегающих кровеносных сосудов и др.
Сегодня СКТ является основной методикой диагностирования состояния органов грудной полости. Для его проведения требуется применение контрастного усиления и задержка дыхания во время сканирования. В некоторых случаях, особенно при обструктивных болезнях легких, проводят дополнительное сканирование на выдохе.
Показаниями к исследованию органов грудной области при помощи СКТ являются:
- туберкулез;
- пневмонии;
- опухоли легких;
- бронхоэкстазы;
- попадание инородного тела в бронхи;
- паразитарные инфекции дыхательных путей;
- интерстициальные болезни легких;
- травмы аорты и ее ветвей;
- новообразования в грудной полости;
- нарушения кровообращения легких;
- патологии плевры;
- патологии сердечной мышцы;
- лимфоаденопатии.

Причинами назначения служат:
- цирроз печени;
- опухолевые поражения печени и протоков;
- паразитарные поражения печени;
- гепатомегалия;
- опухолевые поражения поджелудочной железы;
- панкреатиты;
- травматические поражения органов брюшины;
- мочекаменная болезнь;
- патологии кровеносных сосудов брюшины;
- заболевания желчевыводящих путей, селезенки, надпочечников;
- аномальное развитие органов;
- спленомегалия и т.д.
Диагностика при помощи СТК малого таза также проводится натощак.
Показаниями к проведению такого исследования являются:
- опухолевые заболевания мочевыводящих путей и костных структур таза;
- мочекаменная болезнь;
- патология сосудов малого таза;
- болезни и травмы костей малого таза;
- дивертикулы мочевого пузыря.

- нарушения мозгового кровообращения;
- черепно-мозговые травмы;
- опухоли головного мозга;
- повреждения черепа;
- травмы головы;
- гидроцефалия;
- патология сосудов;
- киста и другие посттравматические последствия;
- воспалительные болезни мозга.
Хоть данные спиральной компьютерной томографии и достаточно точны, однако при некоторых заболеваниях они не отображают всех особенностей состояния. Особенно это касается мягких тканей. Поэтому в таких случаях дополнительно назначают прохождение магнитно-резонансной томографии.
Собираясь пройти диагностику при помощи спирального компьютерного томографа необходимо предварительно уточнить все особенности проведения процедуры и необходимые меры подготовки к исследованию.
Если будет проводиться исследование брюшной полости, то его необходимо проводить натощак. Последний прием пищи должен быть не позже, чем за 6 часов до начала диагностики. Также понадобится избегать употребления газированных напитков за 4-6 часов.
Для диагностики позвоночника, головного мозга, суставов специальная подготовка не требуется.
Процедура спиральной компьютерной томографии достаточно безопасна для пациента, ведь воздействие рентгеновских лучей непродолжительное. Однако в некоторых случаях от ее проведения лучше отказаться и подобрать более безопасную диагностику. К таким случаям относятся беременность, грудное вскармливание и детский возраст.
Ограничением к проведению исследования также относятся:
клаустрофобия;
- непереносимость контрастного вещества;
- неадекватное поведение больного;
- тяжелая почечная недостаточность;
- большой вес пациента (более 150 кг);
- пациент не может задержать дыхание на время для проведения диагностики;
- гипсовая повязка либо металлическая конструкция в месте проведения сканирования.
Цена на исследование зависит от многих факторов. К ним относятся фирма производитель, вид и модель используемого томографа, исследуемая область. Также цена может быть разной в зависимости от того, включена ли стоимость интерпретации исследования специалистом-рентгенологом. Также цена исследования будет увеличиваться при использовании контрастного вещества для диагностики.
В среднем исследование одного органа или зоны организма колеблется от 4 000 до 13 000 рублей.
Такая не маленькая цена исследования вполне оправдана. Во-первых, стоимость самого томографа очень высока. К тому же не малые деньги забирает его обслуживание. Помимо этого, требуется специальное обучение персонала, который будет работать с установкой, что тоже требует немалых затрат.
СКТ на сегодня довольно распространенное исследование. Можно найти множество отзывов в сети о пройденной диагностике. Большинство пациентов процедурой полностью удовлетворены, однако отмечают, что было страшно и волнительно. Ниже приведены некоторые из них:
«У меня постоянно и сильно болела голова. Врачи назначили пройти КТ для определения ее причины. Я испугалась, но все оказалось не настолько страшно. Меня сразу предупредили, что придется неподвижно полежать на протяжении 20 минут. Именно столько длится процедура СКТ головы и шеи. Во время проведения очень напрягает нахождение в замкнутом пространстве в одиночестве. Однако наличие кнопки, которую следует нажать при ухудшении состояния, несколько успокаивает. Из неприятного еще можно отметить звуки, от которых не спасают даже специальные наушники. После процедуры меня перевели в другую комнату, где пришлось немножко подождать расшифровку от врача. Затем мне выдали снимки и заключение врача на руки.»
«У меня многие проблемы с позвоночником, поэтому КТ и даже МРТ я проходил уже много раз. Страшно было только первый раз, когда не совсем понимаешь, что тебя ожидает. Потом исследования не вызывали никаких неприятных ощущений. Именно благодаря проведенной точной диагностике при помощи томографа позволило выявить все грыжи позвоночника и выбрать самый подходящий метод лечения. К тому же вовремя начатое лечение других болезней позвоночника позволило практически полностью от них избавиться.»
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
источник
Грыжа пищеводного отверстия диафрагмы частичное или полное перемещение желудка через грыжевые ворота в диафрагме в грудную полость. Часто встречаются смешанные формы аксиальных и параэзофагеальных грыж диафрагмы.
- Аксиальная грыжа (скользящая грыжа пищеводного отверстия диафрагмы, >90% случаев): осевое выпячивание кардиального отдела желудка в грудную полость.
- Параэзофагеальная грыжа (>5% случаев): кардиальный отдел желудка расположен в брюшной полости, при этом часть желудка (обычно дно) выпячивается в грудную полость.
- Наиболее тяжелая форма грыжи пищеводного отверстия диафрагмы: выпячивание желудка целиком в грудную полость («перевернутый желудок»).
- Заболеваемость выше у женщин.
- Заболеваемость увеличивается с возрастом;
- У 50% людей в возрасте старше 60 лет отмечаются аксиальные грыжи пищеводного отверстия диафрагмы;
- Повышенное внутрибрюшное давление (ожирение и беременность);
- Дефекты диафрагмы (врожденного или травматического генеза);
- Слабость диафрагмально-пищеводной перегородки.
- Обнаружение слизистой оболочки желудка в грудной полости (аксиальная грыжа);
- Прилегание к дистальному отделу пищевода отделов желудка;
- Неровность слизистой оболочки дистального отдела пищевода вследствие рефлюкса.
- Кардиальный отдел желудка расположен выше диафрагмы
- При инверсионном осмотре определяются ворота параэзофагеальной грыжи
- Методы выбора для диагностики гастроэзофагеального рефлюкса.
Аксиальная грыжа пищеводного отверстия диафрагмы: продольные складки желудка располагаются выше уровня диафрагмы.
- на рентгенограммах грудной клетки выявляется полость с уровнем жидкости или без него, прилежащая или расположенная кзади от пищевода;
- Методы выбора для определения объема и обратимости грыжи;
- При двойном контрастировании при грыже диафрагмы выявляются воспалительные и язвенные изменения в слизистой оболочке.
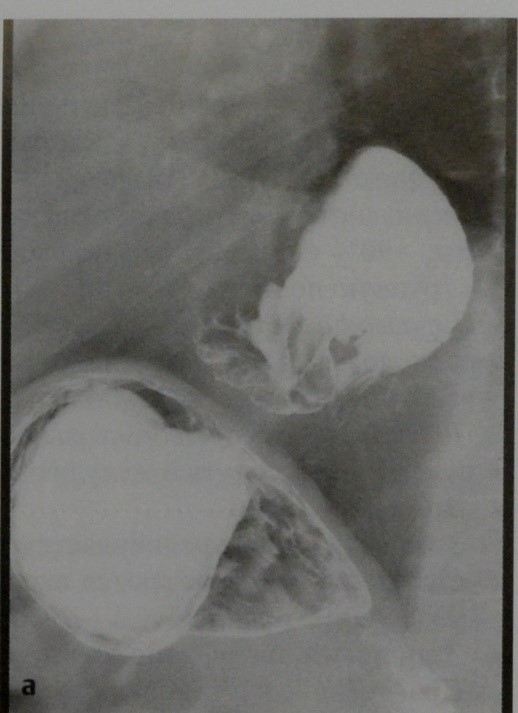
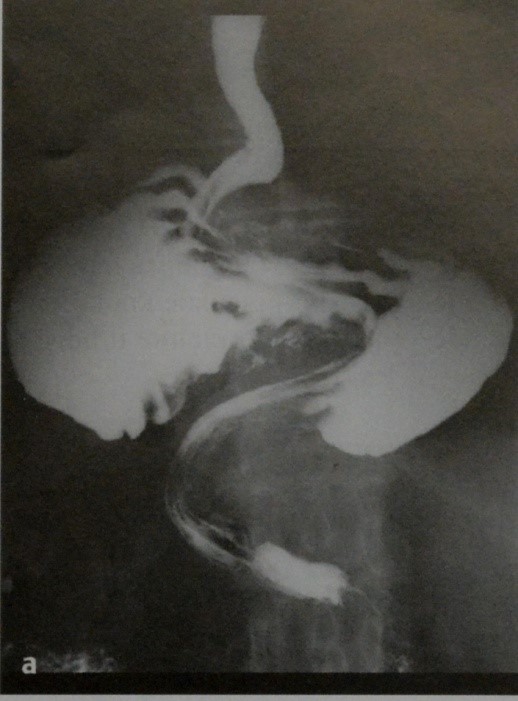
Грыжа пищеводного отверстия диафрагмы:а) Рентгенография верхнего отдела ЖКТ в боковой проекции. Выпячивание дна желудка через грыжевые ворота в грудную полость;
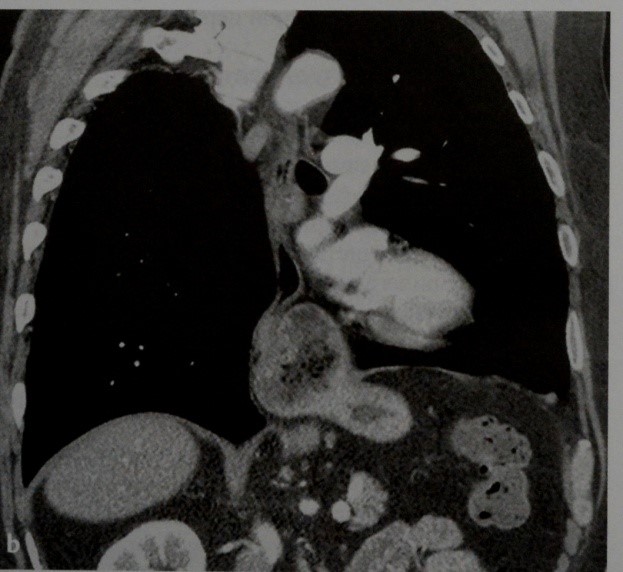
КТ, корональная реконструкция. Выпячивание кардиального отдела и дна желудка в грудную полость.
- Грыжа пищеводного отверстия диафрагмы часто обнаруживается случайно при выполнении исследований грудной и брюшной полости;
- Возможно определение расхождения пищеводного отверстия диафрагмы (15 мм)
- Иногда полость грыжевого мешка при параэзофагеальных грыжах диафрагмы содержит сальник
- Спавшийся участокгрыжи желудка может имитировать опухоль дистального отдела пищевода
- «Перевернутый желудок» при КТ лучше визуализируется при использовании трехмерной реконструкции.
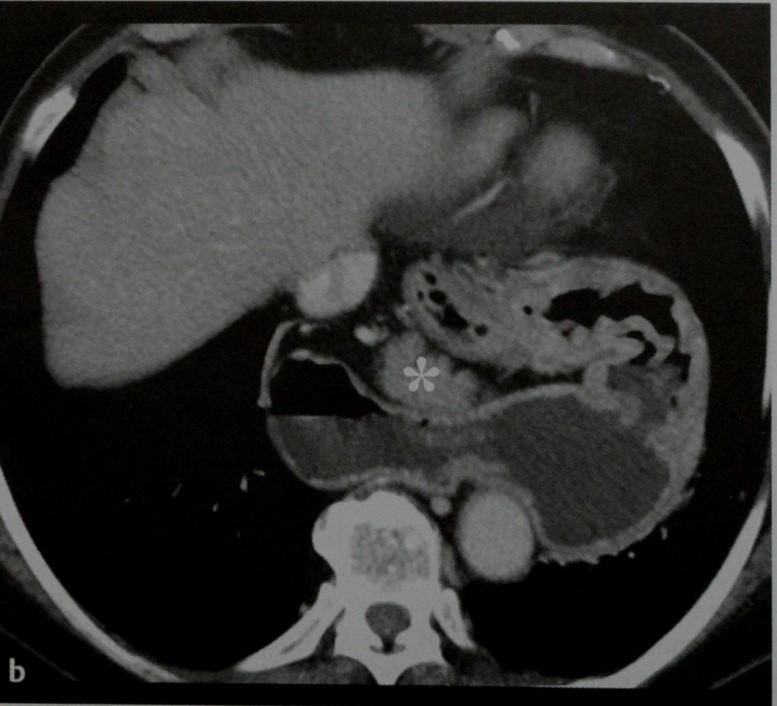
b) Аксиальная КТ. Полное выпячивание желудка в грудную полость. Поджелудочная железа (звездочка) также частично перемещена в грудную полость.
Основные симптомы грыжы пищеводного отверстия диафрагмы:
- Аксиальные скользящие грыжи пищеводного отверствия диафрагмы часто обнаруживаются случайно и обычно протекают без клинических проявлений;
- Связь с гастроэзофагеальным рефлюксом менее чем в 50% случаев;
- Параэзофагеальные грыжи сопровождаются чувством давления за грудиной, отрыжкой и дисфагией;
- Симптомы рефлюкса при грыже диафрагмы наблюдаются редко;
- Осложнениями параэзо- фагеальных грыж могут являться изъязвление и хроническое кровотечение;
- Тяжелые осложнения, такие как обструкция, ущемление и перфорация, сравнительно редки.
Метод лечения грыжи пищеводного отверствия диафрагмы зависит от типа грыжы.
- Аксиальные скользящие грыжи не требуют специального лечения, кроме мероприятий по устранению гастроэзофагеального рефлюкса;
- При параэзофагеальных грыжах показано хирургическое лечение.
- При параэзофагеальных грыжах показано хирургическое лечение даже в бессимптомных случаях из-за риска осложнений.
Наддиафрагмальный дивертикул
- Мешотчатое выпячивание в дистальной части стенки пищевода
- Происходит в латеральной части стенки пищевода
Параэзофагеальная грыжа может быть ошибочно принята за абсцесс.
Звоните нам по телефону 7 (812) 241-10-64 с 7:00 до 00:00 или оставьте заявку на сайте в любое удобное время
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Как бы мы ни хотели, но полностью избежать появления врождённых пороков не удаётся. Что это такое миелодисплазия? Согласно общепринятой терминологии, миелодисплазия – это обобщённое понятие, под которым понимают различные дефекты развития ( это тип движения и изменения в природе и обществе, связанный с переходом от одного качества, состояния к другому, от старого к новому ) спинного мозга у детей:
- Спина бифида.
- Спинномозговая грыжа.
- Рахишизис.
- Сирингомиелия.
- Спинномозговая дизрафия.
- Кисты.
- Спайки между нервными корешками.
- Патологическое разрастание костной ткани (остеофиты).
Врождённые дефекты спинного мозга могут возникать на уровне шейного, грудного или пояснично-крестцового отдела позвоночника.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Для многих обычных людей, не имеющих специального медицинского образования, значения большинства вышеперечисленных терминов неизвестны. Попытаемся внести некоторую ясность и объяснить, что именно означают эти понятия:
- Спина бифида – врождённый дефект, характеризующейся незаращением дужек позвонков. Наиболее часто подобный порок развития наблюдается в грудном и поясничном отделе позвоночника.
- Спинномозговая грыжа – врождённая аномалия, при которой отмечается выпячивание различных структур спинного мозга (мозговые оболочки, нервные корешки, белое вещество и т. д.) через отверстие, сформированное в результате незаращения позвоночного столба.
- Рахишизис – одна из форм незаращения спинномозгового канала.
- Сирингомиелия – внутриутробный порок развития ( это тип движения и изменения в природе и обществе, связанный с переходом от одного качества, состояния ( понятие, обозначающее множество устойчивых значений переменных параметров объекта ) к другому, от старого к новому ) нервной системы, связанный с образование полостей в спинном мозге ( центральный отдел нервной системы животных, обычно расположенный в головном (переднем) отделе тела и представляющий собой компактное скопление нервных клеток и их отростков-дендритов . У многих ).
В большинстве случаев миелодисплазия проявлялась у детей несколькими пороками развития спинного мозга, но чаще всего фиксировалась спинномозговая грыжа. Выраженность клинических проявлений миелодисплазии будет зависеть от тяжести и уровня поражения спинного мозга (шейного, грудного или пояснично-крестцового отдела ( Отдел — таксономический ранг в ботанике, микологии и бактериологии, аналогичный типу в зоологии Отдел — стратиграфическая единица, часть системы «Отдел» — российский телесериал Отдел — структурное ) позвоночника). Основные симптомы заболевания:
- Неврологические нарушения со стороны нижних конечностей в виде парезов и параличей.
- Расстройство чувствительности.
- Уменьшение тонуса и силы мышц поражённых конечностей.
- Угасание рефлексов.
- Недержание мочи и кала.
- Ортопедические проблемы (различные виды искривлений позвоночного столба, косолапость).
- Серьёзные трофические нарушения ( Правонарушение, действие или бездействие, противоречащее требованиям правовых норм и совершенное деликтоспособным лицом; «Нарушение», один из первых рассказов Сергея Лукьяненко ), проявляющиеся длительно незаживающими язвами на нижних конечностях.
- Нарушение походки.
- Задержка психического и моторного развития малыша.
При миелодисплазии пояснично-крестцового отдела позвоночника практически всегда отмечаются нарушения функционирования тазовых органов.
Огромное значение в диагностики миелодисплазии у детей является клиническое обследование. Выявление нехарактерных неврологических нарушений ( Правонарушение, действие или бездействие, противоречащее требованиям правовых норм и совершенное деликтоспособным лицом; «Нарушение ( Правонарушение, действие или бездействие, противоречащее требованиям правовых норм и совершенное деликтоспособным лицом; «Нарушение», один из первых рассказов Сергея Лукьяненко )», один из первых рассказов Сергея Лукьяненко ) позволяет опытному врачу заподозрить уровень поражения спинного мозга ( центральный отдел нервной системы животных, обычно расположенный в головном (переднем) отделе тела и представляющий собой компактное скопление нервных клеток и их отростков-дендритов . У многих ), который может локализоваться в шейном, грудном или поясничном отделе позвоночного столба. В то же время обязательно проводят инструментальные методы диагностики. Согласно стандартной клинической практике, ребёнку назначают следующие виды обследований:
- Нейросонография. Ультразвуковое исследование головного мозга ( центральный отдел нервной системы животных, обычно расположенный в головном (переднем) отделе тела и представляющий собой компактное скопление нервных клеток и их отростков-дендритов . У многих ) малыша, страдающего миелодисплазией, позволит исключить гидроцефалию. Тем не менее независимо от того было ли выявлено избыточное скопление цереброспинальной жидкости в головном мозге (гидроцефалия) или нет, нейросонографию рекомендуется проводить повторно через 15–30 дней.
- Магнитно-резонансная томография. На сегодняшний день магнитно-резонансная томография ведущим методом обследования детей с миелодисплазией. Этот вид диагностики позволяет детально изучить врождённые структурные аномалии в спинном мозге ( центральный отдел нервной системы животных, обычно расположенный в головном (переднем) отделе ( Отдел — таксономический ранг в ботанике, микологии и бактериологии, аналогичный типу в зоологии Отдел — стратиграфическая единица, часть системы «Отдел» — российский телесериал Отдел — структурное ) тела и представляющий собой компактное скопление нервных клеток и их отростков-дендритов . У многих ). На основании данных МРТ врачи будут решать, какое лечение ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы, патологического состояния или иного нарушения жизнедеятельности, ) будет наиболее эффективным в каждом конкретном случае.
- Электронейромиография (ЭНМГ). Оценить тяжесть поражения на нервно-мышечном уровне за счёт регистрации биоэлектрических потенциалов возможно с помощью электронейомиографии. Многие специалисты придают особое значение этому методу диагностики. Также ЭНМГ следует проводить всем пациентам с врождёнными аномалиями спинного мозга до появления клинических симптомов заболевания.
- Рентгенологическое исследование позвоночника и поражённых конечностей.
- Ультразвуковое обследование мочевой системы и брюшной полости. УЗИ назначают тем малышам, у кого отмечается нарушение работы тазовых органов (проблемы с процессами мочеиспускания и опорожнения толстой кишки).
В более чем 70% случаев у детей с той или иной формой миелодисплазии наблюдалось отягощённое течение беременности.
Выбор тактики лечения миелодисплазии у детей напрямую зависит от формы заболевания, уровня поражения и выраженности клинических проявлений. Помогать ребёнку ( в основном значении, человек в период детства ) справиться с болезнью могут одновременно сразу несколько врачей-специалистов (неонатолог, невропатолог, нейрохирург, ортопед, физиотерапевт). Чего пытаются добиться врачи:
- Улучшить двигательную активность малыша.
- Увеличить силу и объём движений в поражённых конечностях.
- Предупредить возможные осложнения, такие как контрактуры суставов, атрофия мышц и др.
- Научить ребёнка ( в основном значении, человек в период детства ) навыкам самообслуживания.
- Постараться максимально социально адаптировать ребёнка.
При лечении миелодисплазии оперативным путём проводят устранение врождённого дефекта, пластику и ликвидацию патологическое выпячивания в виде спинномозговой грыжи. Экстренная операция показана в случае разрыва спинномозговых оболочек, которое, как правило, сопровождается кровотечением и истечением цереброспинальной жидкости (ликворея). Продолжительность восстановительного периода после операции зависит от эффективности хирургического вмешательства и регрессии неврологических симптомов.
Применение различных лекарственных препаратов занимает особое место в лечении ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы, патологического состояния или иного нарушения жизнедеятельности, ) миелодисплазии у детей ( в основном значении, человек в период детства ). В качестве стимулирующей терапии при вялых парезах конечностей используют Прозерин, Галантамин, Физостигмин и др. Эти лекарства повышают тонус мышц. Терапевтический курс антихолинэстеразными препаратами, оказывающими стимулирующее действие на мышечную систему, может продолжаться до 25–30 дней. Через некоторое время курсы повторяют.
Если наблюдается избыточное скопление цереброспинальной жидкости в головном мозге, задействуют дегидратационную терапию препаратами Диакарб и магния сульфат. Параллельно обязательно назначают Аспаркам для сохранения нормального уровня калия в оргнаизме. Положительное влияние на работу центральной нервной системы оказывают Церебролизин, Пирацетам, Глиатилин и др. В большинстве случаев применяют препараты витаминов группы В.
При введении всех лекарственных препаратов учитывают возраст и массу тела ребёнка.
Огромную роль в лечении врождённых пороков спинного мозга играет немедикаментозная терапия, которую расписывает лечащий врач, учитывая состояние ребёнка и тяжесть патологии. Как правило, назначают следующие лечебные методы:
- ЛФК. Лечебная физкультура особенно полезна детям с глубокими парезами и параличами. В основном используют пассивные движения с постепенным переходом на активные упражнения. Чтобы можно было регулярно заниматься с ребёнком ( в основном значении, человек в период детства ) ( в основном значении, человек в период детства ) в домашних условиях, навыками ЛФК обучают родителей.
- Лечебный массаж. Тщательное массирование поражённых конечностей и мышц ( или мускулы (от лат. musculus — мышца) — часть опорно-двигательного аппарата в совокупности с костями организма, способная к сокращению ) туловища благотворно сказывается на состоянии малыша.
- Физиотерапевтические процедуры. Могут применять электрофорез, магнит, ультравысокочастотную терапию, синусоидальные модулированные токи (СМТ) и т. д.
Лечебный массаж и ЛФК детям с миелодисплазией могут проводить родители в домашних условиях.
На какие показатели следует опираться, чтобы понять насколько результативным оказалось лечение при врождённом дефекте спинного мозга? Перечислим основные критерии эффективности проведённой терапии у детей с миелодисплазией:
- Отсутствие проблем с оттоком цереброспинальной жидкости.
- Поведение ребёнка ( в основном значении, человек в период детства ) соответствует возрастным нормам.
- Восстанавливается объём движений и тонус мышц.
- Улучшаются силовые показатели и трофика мышц ( или мускулы (от лат. musculus — мышца) — часть опорно-двигательного аппарата в совокупности с костями организма, способная к сокращению ).
- Нормализация работы тазовых органов.
Ребёнка следует экстренно доставить в больницу при угрожающих жизни состояниях (потеря сознания, проблемы с дыханием, чрезмерное возбуждение или угнетение центральной нервной системы и др.). Плановая госпитализация показана в следующих случаях:
- Двигательные расстройства со стороны конечностей (паралич, парез).
- Заметное снижение объёма движений.
- Нарастающая слабость в ногах или руках.
- Нарушение функционирования тазовых органов (недержание мочи, кала).
- Увеличение размеров головы.
- Появление признаков задержки психического и моторного развития малыша.
Для значительного снижения вероятности развития врождённых пороков у детей, в частности, миелодисплазии, необходимо предпринять некоторые профилактические меры, которые рекомендуются большинством специалистов. Перечислим самые основные моменты в первичной профилактике:
- Обеспечение беременной полноценным и сбалансированным питанием.
- Отказ от всех вредных привычек.
- Приём лекарств во время беременности только при одобрении врача.
- Недопущение развития внутриутробной инфекции.
- Регулярное медицинское обследование беременной женщины и контроль развития плода.
Исключив все факторы, которые могут негативно повлиять на течение беременности, вы существенно сократите риск появления врождённых дефектов у ребёнка ( в основном значении, человек в период детства ).
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
- Возможные причины боли при поднятии руки вверх
- Методы лечения
- Заключение
Если у вас болит плечо при поднятии руки вверх – причины этого могут быть самые разные (травмы, различные заболевания ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) суставов и мышц ( или мускулы (от лат. musculus — мышца) — часть опорно-двигательного аппарата в совокупности с костями организма, способная к сокращению )). Боль в плечевом суставе ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ) – это лишь симптом, который может быть как довольно «безобидным» (например, при легкой травме, где причина проблемы ясна), так и признаком серьезной болезни. Соответственно, и лечение в каждом конкретном случае будет индивидуальным; принципы терапии сильно зависят от патологии.
Боль ( это физическое или эмоциональное страдание, мучительное или неприятное ощущение ) в плече может возникнуть у любого человека, независимо от возраста, т. к. именно на суставы конечностей (в том числе плечевые) приходятся основные нагрузки в течение дня.
Бывает, что болевые ощущения разной интенсивности возникают только при подъеме руки вверх, а при опускании руки, отведении в сторону, а также в покое – боль отсутствует. Часто плечо болит при нагрузке любого рода.
Выяснить причину боли и поставить точный диагноз может врач-ревматолог, артролог, ортопед, травматолог или невролог. Именно эти доктора занимаются диагностикой, лечением ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы, патологического состояния или иного нарушения жизнедеятельности, ) травм и заболеваний с поражением суставов.
Далее вы узнаете: основные причины ( Основание, предлог для каких-нибудь действий.Например: Уважительная причина; Смеяться без причины; По причине того что…, по той причине что…, из-за того что ) боли в плече при поднятии руки вверх и методы лечения.
Причины боли ( это физическое или эмоциональное страдание, мучительное или неприятное ощущение ) в плечевом суставе при поднятии руки
Все возможные причины условно делят на 3 группы:
Данная проблема возникает от длительной нагрузки на сустав при выполнении тяжелой физической работы, падении на вытянутые руки, травме плеча при ДТП, занятиях спортом.
При подвывихе, вывихе, растяжении или разрыве связок, переломе плечевой кости – сильные резкие боли бывают не только при поднятии или другом движении рукой ( [://yandex.ru/images/search?pos=9&img_url=https%3A%2F%2Fi.ytimg.com%2Fvi%2FfLWVCPCq6-I%2Fmaxresdefault.jpg&text=%D1%81%D0%B2%D0%B8%D0%BD%D0%BA%D0%B0%20%D0%BF%D0%B5%D0%BF%D0%BF%D0%B0%20%D1%80%D0%B8% ), но и в покое.
Часто на боль ( это физическое или эмоциональное страдание, мучительное или неприятное ощущение ) во время поднимания рук жалуются спортсмены-любители и профессиональные спортсмены, занимающиеся бодибилдингом, метанием диска или другими видами спорта. Такие боли также характерны для людей ( общественное существо, обладающее разумом и сознанием, а также субъект общественно-исторической деятельности и культуры ), у которых работа связана с тяжелыми физическими нагрузками – грузчиков, строителей, фермеров.
Пример данных патологий: анкилозирующий спондилоартрит, подагра, остеоартроз, гидроксиапатитовая артропатия, ревматоидный, ювенильный или другие виды артритов, болезнь Лайма и др.
В эту группу входит большинство «общих» болезней организма, протекающих с поражением суставов: рецидивирующий полихондрит, красная волчанка и др.
При болезни Шульмана (поражении мышц, подкожной клетчатки) возникает нарушение процесса сгибания плечевого и других суставов ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ), вызванное воспалительным поражением мышц, сухожилий, синовиальных оболочек. Это затрудняет движения, вызывая боли при поднятии руки вверх или любом другом действии.
При данных патологиях воспалительный процесс развивается в сухожилиях плеча. При хроническом течении эти заболевания ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) приводят к разрушению сухожильных волокон и близлежащих тканей. Воспаление возникает вследствие чрезмерной двигательной активности в плечевом суставе ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ), переохлаждении, при разной длине конечностей, ряде инфекций, приеме некоторых лекарств и т. д.
Характерные признаки этих патологий – тихий треск или хруст в суставе при движении. Активные движения во время обострения сопровождаются болью, пассивные – безболезненны. Сначала болевые ощущения умеренные, затем их интенсивность нарастает – сильная приступообразная боль возникает даже от малейшего движения рукой.
Это воспаление синовиальной полости, сочетающееся с дистрофической трансформацией сухожилия. При разгаре заболевания ( это состояние ( понятие, обозначающее множество устойчивых значений переменных параметров объекта ) организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) острая боль вынуждает резко ограничивать любые движения. Она ощущается в области шеи, надплечья, плеча.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Бурсит – это воспаление синовиальной полости, которое сопровождается обильным образованием и накоплением воспалительной жидкости (экссудата). Возникает после травм, длительного механического раздражения, отложения солей, инфицирования сумки через порезы, раны и т. д.
Это воспаление мышц ( или мускулы (от лат. musculus — мышца) — часть опорно-двигательного аппарата в совокупности с костями организма, способная к сокращению ), связок и других мягкотканых элементов, окружающих плечевой сустав. Возникает вследствие перенапряжения мышц плечевого пояса при выполнении непривычных для рук движений или необходимости долго удерживать руки в вытянутом поднятом положении (например, во время покраски потолка, штукатурки стен). Резкая боль, когда поднимаешь руки ( [://yandex.ru/images/search?pos=9&img_url=https%3A%2F%2Fi.ytimg.com%2Fvi%2FfLWVCPCq6-I%2Fmaxresdefault.jpg&text=%D1%81%D0%B2%D0%B8%D0%BD%D0%BA%D0%B0%20%D0%BF%D0%B5%D0%BF%D0%BF%D0%B0%20%D1%80%D0%B8% ) вверх, появляется утром следующего дня.
Это комплексная патология плечевого сустава с развитием нейродистрофического синдрома без изменений хряща и самого сустава. Характеризуется воспалением, истончением и разрушением околосуставных мышц ( или мускулы (от лат. musculus — мышца) — часть опорно-двигательного аппарата в совокупности с костями организма, способная к сокращению ), сухожилий, связок, эпителия синовиальной сумки. Развивается при перегрузке мышц плечевого пояса, травмах; как проявление некоторых заболеваний (преимущественно остеохондроза позвоночника).
В околосуставных тканях нарушается сосудистое сообщение и питание тканей. Из-за истончения, потери эластичности суставной капсулы, появления микротрещин, формируется синдром «замороженного плеча» с развитием стойкой контрактуры. Вследствие этого поднятие руки выше горизонтального уровня и остальные движения сильно затруднены, сопровождаются сначала тупой ноющей, а потом резкой невыносимой болью. Иногда невозможно даже причесаться или поднести ко рту ложку.
Миозит – это воспаление мышц. Возникает от переохлаждения, вирусных или паразитарных инфекций, длительного нахождения в неудобной позе, токсического воздействия, занятий спортом (особенно у нетренированных лиц). Постоянная ноющая боль усиливается при нажатии на воспаленную мышцу или попытке движения рукой ( [://yandex.ru/images/search?pos=9&img_url=https%3A%2F%2Fi.ytimg.com%2Fvi%2FfLWVCPCq6-I%2Fmaxresdefault.jpg&text=%D1%81%D0%B2%D0%B8%D0%BD%D0%BA%D0%B0%20%D0%BF%D0%B5%D0%BF%D0%BF%D0%B0%20%D1%80%D0%B8% ). Возможны небольшой отек, покраснение кожи над суставом ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ), небольшое повышение температуры тела – субфебрилитет.
Боль как в правом, так и левом плече, шее, затылочной области головы характерна для шейного остеохондроза позвоночника. При грыже межпозвоночного диска с защемлением нерва боль иррадиирует в соответствующее сдавлению плечо, возникая как прострел при поднимании руки вверх.
Боль в левом плече при поднимании руки ( [://yandex.ru/images/search?pos=9&img_url=https%3A%2F%2Fi.ytimg.com%2Fvi%2FfLWVCPCq6-I%2Fmaxresdefault.jpg&text=%D1%81%D0%B2%D0%B8%D0%BD%D0%BA%D0%B0%20%D0%BF%D0%B5%D0%BF%D0%BF%D0%B0%20%D1%80%D0%B8% ) ( [://yandex.ru/images/search?pos=9&img_url=https%3A%2F%2Fi.ytimg.com%2Fvi%2FfLWVCPCq6-I%2Fmaxresdefault.jpg&text=%D1%81%D0%B2%D0%B8%D0%BD%D0%BA%D0%B0%20%D0%BF%D0%B5%D0%BF%D0%BF%D0%B0%20%D1%80%D0%B8% ) может быть симптомом опасного заболевания – инфаркта миокарда.
Но в общем случае причины, симптомы и лечение болей в правом и левом плече – идентичны.
Учитывая сложную структуру плечевого сустава и множество заболеваний, которые могут проявляться болезненным поднятием руки вверх, самостоятельно причину ( Основание, предлог для каких-нибудь действий.Например: Уважительная причина; Смеяться без причины; По причине того что…, по той причине что…, из-за того что ) дискомфорта выяснить невозможно.
Когда вы находитесь в такой ситуации – прежде всего, необходимо проконсультироваться с терапевтом, который в зависимости от предполагаемого диагноза направит к узкопрофильному специалисту, например к ревматологу. Для точного определения патологии он назначит ряд лабораторно-инструментальных исследований (анализы крови, рентген, УЗИ, МРТ и другие), отталкиваясь от конкретной ситуации. Только после установки диагноза врач назначит адекватное комплексное лечение.
Часто лечение боли в правом или левом плече при поднимании руки аналогично избавлению от болезненных ощущений при любом действии рукой, т. к. они вызываются одними и теми же причинами или болезнями.
Какие методы терапии применяют при болях в плече при поднятии руки?
Конкретное лечение назначает врач, которое зависит от вашей патологии и индивидуальной ситуации. В таблице ниже я перечислила методы терапии, которые применяют часто при проблеме болей в плече:
(если таблица видна не полностью – листайте ее вправо)
Введение новокаина в область пораженного сустава ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ).
Озокерит, парафинотерапия, ультрафонофорез, электрофорез, магнито- и лазеротерапия, радоновые ванны, грязевые аппликации, ультразвук, массаж.
Комплекс лечебных упражнений направлен на разработку сустава, предотвращение развития контрактур.
Альтернативные методы лечения
Иглорефлексотерапия, мануальная терапия.
Натирания, мази, компрессы, употребление настоев или отваров трав.
Эффективна только в дополнении к традиционному лечению.
Виды: субакромиальная декомпрессия, эндопротезирование, артроскопия.
Проводится только в запущенных случаях.
Не стоит терпеть, когда болит плечо, если вы поднимаете руку вверх, дольше недели, и заниматься самолечением – это часто заканчивается усугублением симптоматики с развитием осложнений. Только своевременно обратившись к ревматологу, артрологу или другому узкому специалисту, можно избавиться от патологии с помощью путем правильного комплексного лечения.
Сильная ноющая боль в пояснице, возникающая ночью, при ходьбе или других обстоятельствах, может быть проявлением различных заболеваний суставов, а также внутренних органов человека ( общественное существо, обладающее разумом и сознанием, а также субъект общественно-исторической деятельности и культуры ).
Наиболее часто боли в пояснице ноющего характера наблюдаются у пациентов в возрастной категории 35-60 лет. Резкая болезненность способна быть как первичной, так и проявляться в виде вторичного синдрома, отдающего в поясничный отдел позвоночника.
Во время первичной опоясывающей болезненности в позвоночнике больного наблюдаются выраженные дегенеративные патологические изменения, главной причиной которых (в большинстве случаев) становится остеохондроз.
Вторичными причинами могут быть всевозможные болезни внутренних органов, нарушение кровообращения, инфекционные поражения и т. п. Ноющие боли в пояснице развиваются внезапно либо наоборот, медленно прогрессируют в течение нескольких недель.
В таком состоянии для выявления этиологии болевого симптома больному рекомендуется обратиться к опытному неврологу, который выявит заболевание и подскажет, чем его лечить.
Проводить лечение ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы, патологического состояния или иного нарушения жизнедеятельности, ) ноющей или пульсирующей боли в пояснице можно только с разрешения лечащего врача. Практиковать бесконтрольную терапию в подобном состоянии строго запрещено, так как неверно подобранный метод лечения может еще больше усугубить состояние ( понятие, обозначающее множество устойчивых значений переменных параметров объекта ) больного и вызвать у него опасные осложнения заболевания.
Ноющая боль в пояснице по утрам наблюдалась хоть раз у большинства людей. Порой данный симптом настолько выражен, что человек не может быть физически активным, придерживаться обычного режима жизни.
По причине выраженного дискомфорта он вынужден принимать лежачее недвижимое положение, чтобы хоть как-то облегчить свое самочувствие.
Риск появления тянущей или ноющей боли в области поясницы значительно повышается в следующих случаях:
- ожирение человека;
- психические заболевания;
- пожилой возраст больного;
- ранее перенесенные травмы спины, в том числе поражение по причине автомобильной аварии, падения, тупого удара и т. п.;
- наличие в организме сопутствующих тяжелых хронических заболеваний (особенно опасны эндокринные и гормональные сбои);
- хроническое переутомление, стресс.
Частые причины ноющей боли у мужчин и женщин:
- Заболевания почек. В подобном состоянии, помимо болезненности, человек страдает от отеков, нарушения мочеиспускания, головной боли ( это физическое или эмоциональное страдание, мучительное или неприятное ощущение ), сниженного диастолического давления.
- Аппендицит. Данное заболевание сопровождается ноющей болью в области поясницы справа, которая отдает в ногу. Также человек будет страдать от высокой температуры, лихорадки, тошноты и нарушения стула. Лечение аппендицита следует проводить оперативно, пока болезнь не вызвала опасные осложнения. Для этого выполняется оперативное вмешательство.
- Расстройства в пищеварительной системе. В подобном состоянии боли способны отдавать в поясничный отдел по причине раздражения нервных окончаний.
- Ожирение последней степени вызывает боль чуть выше поясницы. Обосновано это повышенной физической нагрузкой на позвоночник, которому приходится выдерживать всю массу тела человека на себе.
- Холецистит. Его признаки часто похожи на аппендицит, что может затруднять выявление патологии. Больного беспокоит ноющая боль в пояснице с правой стороны либо в области пупка. Обосновано это затрагиванием спинномозговых нервных соединений.
- Панкреатит. Для него характерно развитие острой болезненности в зоне талии, которая будет отдавать в поясничный отдел. Панкреатит неизменно сопровождается рвотой, налетом на языке, ухудшением процесса пищеварения.
- Образование рубцов и спаек после оперативного вмешательства. Наиболее часто боли в нижней части поясницы наблюдаются после полостных операций на внутренних органах брюшной полости.
- Инфекции, которые поражают костную ткань, вызывают ноющую боль в пояснице по бокам. Часто данное состояние провоцирует костный туберкулез, который, помимо боли ( это физическое или эмоциональное страдание, мучительное или неприятное ощущение ), способен вызвать поражение нервной системы, слабость и гиперемию.
- Онкологические патологии костей, органов либо мышц запросто могут провоцировать ноющую тупую боль в пояснице. В таком состоянии человек также будет страдать от повышенной температуры, недомогания, слабости и потери аппетита. Другие симптомы зависят от конкретного заболевания, его локализации, степени запущенности.
- Миозит. Заболевание сопровождается воспалением мышц. Случиться подобное может при переохлаждении, чрезмерной физической нагрузке, вирусных или инфекционных поражениях.
- Тромбофлебит, который приводит к нарушению кровообращения в крупных сосудах.
Ноющая боль справа в пояснице или слева развивается по причине ( Основание, предлог для каких-нибудь действий.Например: Уважительная причина; Смеяться без причины; По причине того что…, по той причине что…, из-за того что ) прогрессирующих болезней опорно-двигательного аппарата человека. Такими патологиями могут быть:
- Спондилит. Он приводит к потере подвижности суставов и сопровождается хроническим воспалительным процессом. Во время разрастания соединительной ткани позвоночника у больного может наблюдаться нарушение подвижности спины, ноющая боль в пояснице слева или справа.
- Спондилез, который является естественным процессом старения организма.
- Разная длина ног может провоцировать боли в спине во время длительной физической нагрузки или ходьбы. Развиться подобное состояние может из-за ранее перенесенного полиомиелита, но встречается и врожденная патология с разной длиной ног.
- Остеопороз, который провоцирует вымывание кальция из костей и приводит к их дальнейшему истончению. В подобном состоянии страдают все суставы, а также позвоночника.
Боли ноющие в пояснице развиваются вследствие поражений нервов, обладающих чувствительными рецепторами: у человека не только болит поясница, но и также снижается подвижность спины.
Виды постоянной ноющей боли в пояснице:
| Вид боли | Особенности |
| Местная | Первопричина данного симптома находится в области поясничного отдела позвоночника |
| Иррадирующая | Импульс боли отдает в поясницу по нервным соединениям. Источник симптома ( один из отдельных признаков, частое проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности ) находится в брюшной полости |
| Отраженная | Патологический импульс локализуется напротив зоны проявления болезненности |
Боль в пояснице может быть слабой, сильной, периодичной, опоясывающей и постоянной. Характер симптома важно учитывать во время диагностики, так как это во многом поможет врачу правильно выявить заболевание.
Вне зависимости от того, как именно ноет бок, при появлении подобного признака человеку не стоит его терпеть и откладывать визит к врачу, так как своевременно проведенная диагностика и лечение в разы повышают благоприятный исход болезни.
Ноющая боль в пояснице, причины которой у женщин обусловлены гормональными нарушениями, наиболее часто встречаются в возрасте 35-50 лет.
- хроническое переутомление;
- плохой рацион;
- малоподвижный образ жизни;
- ослабленный иммунитет;
- наличие вредных привычек;
- бесконтрольный прием некоторых групп лекарственных препаратов.
Перед тем как избавиться от данного неприятного симптома, важно понять, что именно может вызвать болезненность с такой локализацией у женщин. Гинекологические заболевания, которые способны стать причиной боли:
- Различные воспалительные заболевания, воспаление придатков могут вызывать боль в левом боку поясницы. Сопровождается такое состояние нарушением менструального цикла, дискомфортом во время интимной близости, потерей возможности к зачатию.
- Беременность, особенно на последних неделях ее протекания. В подобном состоянии плод уже довольно крупный, поэтому на позвоночник оказывается большая нагрузка.
- Риск преждевременных родов может вызывать болезненность в пояснице ( часть тела, от копчика до рёбер у человека ). Опасными симптомами такого состояния будут кровянистые выделения.
- Климакс, который провоцирует гормональный дисбаланс в организме женщины.
В некоторых случаях болезненность у женщин наблюдается при повышенной чувствительности и мнительности. Даже углубленная диагностика при этом не выявит патологии. Лечение ее должно быть направлено только на коррекцию психологического состояния.
Ноющая боль в пояснице слева или справа может развиться у мужчин по следующим причинам:
- Простатит. Для него характерна болезненность в спине и половых органах. Нередко пациенты страдают от слабости, нарушения половой функции, головной боли.
- Эпидидимит – это воспалительное заболевание придатков яичек, которое может вызвать иррадиирующие боли в поясницу.
- Мочекаменная болезнь, нефрит, провоцирующие воспаление и отдающие боли в поясничную область.
Ноющая боль справа в области поясницы или слева у мужчин может наблюдаться при развитии следующих болезней:
- люмбаго, которое является следствием патологических нарушений в позвонках человека;
- остеохондроз поясничного отдела, возникающий на фоне острого воспалительного процесса, сопровождающийся поражением хрящей и нервных волокон;
- межпозвоночная грыжа, характеризующаяся защемлением дисков;
- искривление позвоночника (вызывает сильную боль в запущенных формах протекания).
Для диагностики ноющей боли в пояснице слева или справа проводятся следующие исследования:
- УЗИ брюшной полости;
- общий анализ крови;
- анализ мочи;
- расширенный биохимический анализ крови;
- рентгенография позвоночника;
- КТ или МРТ.
Первично человеку ( общественное существо, обладающее разумом и сознанием, а также субъект общественно-исторической деятельности и культуры ) нужно обратиться к неврологу, который при осмотре и сборе анамнеза назначит больному ряд исследований. При необходимости пациенту может потребоваться осмотр и консультация гинеколога (для женщин), уролога, терапевта, ревматолога.
Лечебная терапия будет подбираться, исходя из выявленного заболевания и его запущенности. Традиционное лечение:
- Назначение анальгетиков и противовоспалительных средств (Мовалис, Диклофенак) — при первичных и вторичных болях.
- Использование витаминов группы В.
- Назначение лечебной гимнастики требуется при выявлении заболеваний опорно-двигательного аппарата.
- Массаж (если нет противопоказаний) будет полезным при остеохондрозе, грыже позвоночника, артрозе и прочих дегенеративных поражениях. При подобных диагнозах эффективны хондропротекторы.
- Физиотерапия практикуется для снижения болезненности и улучшения кровообращения. Проходить ее лучше всего курсами.
- Для быстрого восстановления рекомендовано плавание. Насытить организм полезными веществами, укрепить иммунитет поможет диетическое питание.
- При инфекционных поражениях используются антибиотики.
В более тяжелых случаях больному могут назначаться обезболивающие блокады. Дальнейшая терапия определяется конкретным заболеванием. Практикуется медикаментозное и хирургическое лечение. Составлением плана терапии занимается лечащий врач.
Лечение суставов Подробнее >>
Чтобы не ухудшить свое состояние, при болезненности в поясничном отделе позвоночника нельзя выполнять следующее:
- Запрещается проводить массаж при обостренных воспалительных заболеваниях.
- Нельзя принимать лекарственные препараты без назначения врача (особенно это касается НПВС и анальгетиков).
- Без установленного диагноза запрещается выполнять прогревания спины и прикладывать к ней горячие компрессы.
Лечение народными средствами практикуется только в качестве вспомогательной терапии. Оно облегчит боли и снимет воспаление, однако при запущенной патологии полностью избавить от болезни не сможет.
Наиболее эффективные рецепты народного лечения ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы, патологического состояния или иного нарушения жизнедеятельности, ):
- Взять свежую крапиву, хорошо побить ею область поясницы. Растение спровоцирует сильное жжение, однако вместе с тем обеспечит выраженный анальгезирующий эффект.
- Смешать три ложки морской соли и 500 мл кипятка. Промокнуть в растворе марлю, приложить к спине. Оставить на два часа, сверху накрыв полотенцем.
- Смешать лимон и чесночную головку. Залить кашицу водой, настоять в течение суток. Процедить и пить настойку по ложке три раза в день. Средство поможет снять воспаление.
- Натереть хрен на терке, смешать его с измельченной редькой. Добавить сметану. Использовать для компрессов.
- Распарить лист лопуха, приложить к пояснице. Укутать спину теплым полотенцем и удерживать компресс в течение часа. После этого рекомендуется полежать в тепле.
- Взять две ложки сухой горчицы и залить их водой до получения густой массы. Готовую смесь нанести на больную область и оставить на пять минут. Можно применять обычные покупные горчичники.
- Смешать мед и красный перец. Использовать для растираний больной зоны.
- Растереть конский каштан до порошка, залить его растопленным маслом. Применять для растираний спины.
С повышенной осторожностью следует лечиться народными средствами при заболеваниях почек, печени и желудка. Все свои действия в такой терапии необходимо согласовывать с лечащим врачом беременным женщинам, а также людям с тяжелыми хроническими болезнями.
Боли в спине и пояснице – это опасный признак, который нельзя оставлять без внимания. Особенно важно не затягивать с походом к врачу при частых приступообразных болях, которые беспокоят человека даже в спокойном состоянии. К диагностике стоит относиться очень серьезно. Добиться нормализации своего состояния можно будет только при грамотной лечебной терапии, которую следует проводить под присмотром лечащего врача.
источник
У подавляющего числа пациентов диагностика наружных брюшных грыж не представляет особых трудностей. Основной симптом заболевания — наличие опухолевидного образования, которое изменяет свои размеры под влиянием различных факторов. Оно увеличивается в вертикальном положении пациента, при кашле и натуживании, а в горизонтальном положении уменьшается или даже совсем перестаёт определяться. Быстрое изменение размеров вплоть до полного исчезновения позволяет отличить грыжевое выпячивание от иных опухолевидных образований, размеры которых во время осмотра постоянны.
При пальпации неосложнённая грыжа безболезненна, имеет мягкоэластическую консистенцию и обычно свободно вправляется в брюшную полость в горизонтальном положении пациента. После вправления грыжевого содержимого удаётся определить дефект в брюшной стенке — грыжевые ворота. Классическим признаком любых форм грыж, за исключением ущемлённых, служит положительный симптом кашлевого толчка. При покашливании пациента пальцы врача ощущают толчки органа, выходящего в грыжевой мешок.
Определённые трудности в диагностике возникают в начальной стадии заболевания, когда ещё не образовалось заметное на глаз выпячивание. В этот период пациент ощущает умеренные тянущие боли в области формирующейся грыжи. Боли обычно возникают при поднятии тяжести, кашле или натуживании во время дефекации или мочеиспускания. При пальпации обычно удаётся определить дефект брюшной стенки, через который при покашливании или натуживании пациента выходит небольшое опухолевидное образование. В случае затруднений клинической диагностики используют специальные методы исследования.
Современная инструментальная диагностика больных с грыжевыми образованиями включает комплекс рентгенологических, ультразвуковых и эндоскопических методов исследования, а также выполнение ряда функциональных проб. Их проводят как для уточнения диагноза, так и для выявления сочетанной патологии органов брюшной полости и сопутствующей сердечно-лёгочной патологии.
Наиболее информативным методом рентгенологической диагностики грыж передней брюшной стенки — рентгеновская КТ. Её применение позволяет решать различные практические задачи — диагностировать грыжевое выпячивание, оценивать характер грыжевого содержимого и размеры грыжевых ворот, проводить дифференциальную диагностику грыж с другими патологическими образованиями, оценивать состояние тканей передней брюшной стенки. Кроме решения диагностических задач, КТ позволяет определить соотношение объёма грыжевого содержимого к общему объёму брюшной полости пациента, что необходимо учитывать при выборе метода пластики и прогнозирования вероятности развития компартмент-синдрома в раннем послеоперационном периоде.
УЗИ — высокоинформативный метод инструментального обследования пациентов с различными видами грыж. Его проведение по своей информативности во многих клинических ситуациях существенно не уступает КТ и позволяет решать аналогичные диагностические задачи. Кроме того, применение допплеровских режимов ультразвукового сканирования позволяет регистрировать различные функциональные и органические изменения органного кровотока, наличие которых может накладывать свой отпечаток на течение раннего послеоперационного периода, в особенности на фоне повышения внутрибрюшного давления после выполнения пластики передней брюшной стенки.
Из рентгеноконтрастных методов исследования в диагностике грыжевых образований наибольшее распространение получила перитонеорентгенография. При её выполнении водорастворимый рентгеноконтрастный препарат вводят в брюшную полость, после чего с помощью ряда технических приёмов (натуживание, надавливание рукой в гипогастрии) добиваются равномерного распределения препарата в различных отделах паховых и подвздошных областей. Применение перитонеорентгенографии позволяет добиться высокой точности в выявлении грыжевых образований нижней части передней брюшной стенки, в определении вида (бедренная, паховая или запирательного канала) и типа (прямая или косая паховая, скользящая паховая) грыжи, степени разрушения задней стенки пахового канала, а также с высокой точностью диагностировать рецидив заболевания. Кроме того, этот метод даёт возможность дифференциальной диагностики ряда таких чрезвычайно схожих с симптомами паховой грыжи клинико-морфологических синдромов, как пубалгия, спортивные паховые боли и расширение входа в бедренный канал. Основными отрицательными моментами перитонеорентгенографии, ограничивающими её применение, служит инвазивность самой манипуляции и возможные аллергические реакции на введение рентгеноконтрастных препаратов в брюшную полость.
Эндоскопические исследования у пациентов с грыжевыми образованиями в основном применяют для выявления сопутствующей патологии органов брюшной полости, коррекцию которой необходимо проводить при выполнении симультанных хирургических вмешательств. И только в наиболее трудных для диагностики наблюдениях прибегают к выполнению диагностической лапароскопии для дифференцирования грыжи от других заболеваний органов брюшной полости.
Один из обязательных методов инструментальной диагностики больных с грыжевыми образованиями больших размеров — спирометрия, выполнение которой позволяет дать оценку функции внешнего дыхания пациента. Спирометрия позволяет оценить вентиляционную способность лёгких, провести измерение минутного объёма дыхания, выполнить анализ изменений скорости потоков воздуха в различных отделах дыхательных путей при выполнении манёвра форсированного дыхания. Оценка функции внешнего дыхания пациента позволяет дать оценку уровня бронхиальной проходимости и провести индивидуальный подбор наиболее подходящего вида пластики передней брюшной стенки и метода анестезии.
источник
 клаустрофобия;
клаустрофобия;