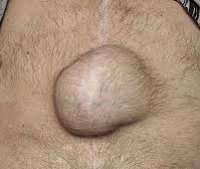
Послеоперационная грыжа на животе, а точнее, в брюшной стенке, относится к разновидности травматических воздействий. Она проявляется в области послеоперационного рубца, располагается под кожей. По отношению ко всем вариантам грыж этот вид составляет 6–8%.
Согласно статистике осложнений в послеоперационном периоде, на грыжи приходится до 5% от всех манипуляций со вскрытием брюшной полости, а при анализе течения нагноившихся ран показатель увеличивается до 10%. Меры по предупреждению зависят не только от вида хирургического вмешательства, умения врача, но и от поведения пациента, выполнения рекомендаций в период реабилитации.
Операции на животе проводятся по разному поводу. Каждая патология требует предварительного изучения и выбора оптимальной тактики. Чтобы хирург смог полностью выделить нужный орган, провести осмотр, остановить кровотечение, необходимо решить вопрос о доступе или конкретном месте разреза поверхностных тканей и кожи.
Для этого существуют типовые способы, разработанные практикой многих поколений врачей. Послеоперационные грыжи чаще образуются в анатомических зонах, где обеспечивается наиболее удобный доступ к органам брюшной полости. По локализации можно догадаться, какую операцию и разрез использовали хирурги.
- белой линии живота — проводилась верхняя или нижняя срединная лапаротомия (рассечение брюшины по центральной линии), вероятно, по поводу заболеваний желудка, кишечника;
- в подвздошной области справа — после операции аппендэктомии, на слепой кишке;
- пупочной области — может осложниться выздоровление от хирургических вмешательств на кишечнике;
- правого подреберья — нежелательный исход удаления камня и желчного пузыря, резекции печени;
- подреберья слева — спленэктомия (удаление селезенки);
- поясничной области сбоку — последствие операций на почках, доступа к мочеточникам;
- области над лобком — в случаях урологических заболеваний, хирургических вмешательств на внутренних половых органах у женщин.
Соответственно классификация послеоперационных грыж предусматривает следующие варианты: срединные (верхние и нижние), боковые (право- и левосторонние, верхние, нижние). В зависимости от величины послеоперационного дефекта:
- малые — не нарушают форму живота;
- средние — занимают небольшой участок в области брюшины;
- обширные — сопоставимы с дефектом большой зоны брюшной стенки;
- гигантские — резко деформируют живот, расположены в двух и более зонах брюшины.
Послеоперационные грыжи различаются по характеру — на вправимые и невправимые, по внутреннему строению — на однокамерные и многокамерные. С учетом эффективности лечения — хирурги выделяют рецидивирующие грыжи, включая многократно рецидивирующие. Принципы классификации важны для выбора способа устранения негативных последствий.
Причины послеоперационных грыж чаще всего связаны с невозможностью провести полную подготовку больного за неимением времени в случаях необходимости экстренного вмешательства. Ведь любая плановая операция требует предоперационной терапии, очищения кишечника, снятия интоксикации.
Отсутствие своевременных мер способствует осложнениям в послеоперационном периоде, связанным со вздутием кишечника, замедлением перистальтики, нарушением выделения кала (запорами), рвотой, повышением внутрибрюшного давления, застойными изменениями в легких с воспалением, кашлем. Все это в значительной степени ухудшает условия образования плотного послеоперационного рубца.
Не исключается ошибочный выбор метода доступа без учета анатомических и физиологических особенностей строения внутренних органов и брюшины. В результате нарушается кровоснабжение и иннервация в зоне оперативного вмешательства, в дальнейшем в тканях проявляются стойкие изменения, способствующие прорезыванию швов.
Значительна роль нагноительных осложнений. Этот тип относят к раннему проявлению. Воспаление и гной скапливаются в области раны, под апоневрозом мышц. Застойные пневмонии и бронхит, возникшие после операции, вызывают кашель, резкие толчки и колебания внутрибрюшного давления, что предрасполагает к возникновению грыжевых ворот.
К дефектам операционной техники относятся некачественный шовный материал, слишком сильное стяжение тканей, неустраненное кровотечение и скопление крови в гематомы с последующим быстрым нагноением, длительная тампонада и дренирование в зоне операции.
Из причин, зависящих от выполнения пациентом в послеоперационном периоде рекомендаций врача, наибольшее значение имеют: досрочное повышение физической нагрузки, нарушение диеты, пренебрежение ношением бандажа.
Грыжи чаще возникают у пациентов с ожирением, системными болезнями соединительной ткани, сахарным диабетом, при которых существенно нарушается формирование полноценного рубца. Для женщин имеет значение срок наступления беременности после операции. Ослабление организма, авитаминоз, давление увеличенной матки на брюшную стенку создают условия для грыжеобразования.
Хотя теоретически осложниться послеоперационной грыжей может любое хирургическое вмешательство на брюшной полости, чаще всего патология наблюдается после оперативного лечения:
- прободной язвы желудка;
- воспаления червеобразного отростка;
- калькулезного холецистита;
- кишечной непроходимости;
- у женщин удаления кислы яичника, матки;
- перитонита;
- последствий проникающих ранений в брюшную полость.
Основным признаком грыжи является обнаружение выпячивания в зоне послеоперационного рубца и вокруг него. На начальной стадии послеоперационные «шишки» пациенты вправляют в положении лежа самостоятельно, они не очень мешают и не имеют симптоматики. Боли и рост опухолевидного образования возникают при натуживании, резких движениях, подъеме тяжелых предметов.
В горизонтальном положении выпячивание уменьшается. Ухудшение состояния связано с переходом болевых ощущений в постоянные, иногда носящие характер приступа, схваток. Одновременно пациенты жалуются:
- на длительные запоры;
- постоянное вздутие живота;
- отрыжку;
- поташнивание;
- затрудненное выделение мочи (в случае надлобковых грыж);
- раздражение или воспаление кожи на животе в зоне грыжевого выпячивания.
Состояние пациента зависит от величины грыжи, спаечного процесса в брюшной полости, внутри грыжевого мешка. Иногда даже при больших грыжах пациенты не имеют жалоб.
Во время осмотра пациента в положении стоя и лежа хирург видит выпячивание в зоне и вокруг него. Чтобы выяснить величину и форму, пациента, находящегося в лежачем на спине положении, просят поднять голову. Это движение вызовет напряжение в мышцах живота и «выдавит» наружу грыжевой мешок с содержимым.
Одновременно проявляются все расхождения в зоне прямых мышц, возможные начинающиеся выпячивания, не связанные с основным. Пациенту обязательно назначаются методы исследования, позволяющие уточнить связь с внутренними органами.
Рентгенологическим путем выявляют состояние функционирования желудочно-кишечного тракта, имеющийся спаечный процесс, вхождение в грыжевую полость органов брюшной полости. УЗИ позволяет рассмотреть не только брюшные органы, но и полость грыжевого мешка, определить форму, истинные размеры грыжи, изменения в мышечных структурах, влияние спаек.
В комплекс обследования входит контрастное рентгенологическое исследование прохождения бариевой взвеси по желудку и кишечнику, изучение степени вмешательства желудка. Производятся снимки (рентгенограммы) и герниография (рентгеновский снимок содержимого грыжевого мешка).
Отсутствие лечебных мер при послеоперационных грыжах усугубляет состояние пациента. Со временем могут появиться:
- копростаз (застой кала и образование камней в кишечнике) с механической непроходимостью;
- ущемление;
- перфорация;
- частичная или полная спаечная кишечная непроходимость.
источник
Послеоперационная грыжа характеризуется выходом внутренних органов (кишечника, большого сальника) через дефекты в области хирургического рубца за пределы брюшной стенки. Послеоперационная грыжа определяется в виде опухолевидного выпячивания в зоне послеоперационного рубца, сопровождается болью в животе, при ущемлении — тошнотой, рвотой, отсутствием стула и отхождения газов. Диагностика послеоперационной грыжи включает осмотр хирурга, выполнение рентгенографии желудка, ЭГДС, герниографии, УЗИ брюшной полости и грыжевого выпячивания, КТ органов брюшной полости. Выявление послеоперационной грыжи требует проведения герниопластики с использованием местных тканей или синтетических протезов.
Послеоперационные грыжи (рубцовые грыжи, грыжи рубца, вентральные грыжи) развиваются в ранние или отдаленные сроки после операций. Частота образования послеоперационных грыж после вмешательств на брюшной полости в оперативной гастроэнтерологии составляет 6-10%. Среди других грыж брюшной полости на долю послеоперационных дефектов приходится до 20–22%.
Послеоперационные грыжи появляются в тех анатомических областях, где проводились типовые операционные разрезы, обеспечивающие доступ к органам брюшной полости: в области белой линии живота (после верхней или нижней срединной лапаротомии), правой подвздошной области (после операций на слепой кишке, аппендэктомии), области пупка, правом подреберье (после холецистэктомии, резекции печени), левом подреберье (после операций на селезенке), боковой поясничной области (после операций на почках и мочеточниках), надлобковой области (после гинекологических и урологических операций).
В большинстве случаев послеоперационной грыжей осложняются хирургические вмешательства, проводимые в экстренном порядке. Такие ситуации исключают возможность проведения адекватной предоперационной подготовки органов ЖКТ, что после операции приводит к нарушению моторики кишечника (метеоризму, замедлению пассажа кишечных масс), повышению внутрибрюшного давления, ухудшению дыхательной функции, кашлю и в итоге – к ухудшению условий для формирования послеоперационного рубца.
Определенную роль в образовании послеоперационной грыжи играют дефекты операционной техники и послеоперационные осложнения – использование некачественного шовного материала, чрезмерное натяжение местных тканей, воспаление, гематомы, нагноение, расхождение швов. Часто послеоперационные грыжи формируются после длительной тампонады или дренирования брюшной полости.
Послеоперационные грыжи нередко образуются при нарушениях режима самим пациентом: повышенной физической нагрузке после операции, несоблюдении рекомендуемой диеты, отказе от ношения бандажа и др. Появление послеоперационных грыж нередко связано с общей ослабленностью, рвотой, развитием пневмонии или бронхита в послеоперационном периоде, запорами, беременностью и родами, ожирением, сахарным диабетом, системными заболеваниями, сопровождающимися изменением структуры соединительной ткани.
Послеоперационными грыжами могут осложняться практически любые операции на брюшной полости. Наиболее часто послеоперационные грыжи образуются после операций по поводу прободной язвы желудка, калькулезного холецистита, аппендицита, кишечной непроходимости, перитонита, пупочной грыжи или грыжи белой линии живота, кисты яичника, миомы матки, проникающих ранений брюшной полости и др.
По анатомотопографическому делению в хирургии различают медиальные послеоперационные грыжи (срединные, верхние срединные и нижние срединные) и латеральные (верхние боковые, нижние боковые – лево- и правосторонние). По величине послеоперационного дефекта грыжи могут быть малыми (не изменяющими конфигурацию живота), средними (занимающими часть отдельной области брюшной стенки), обширными (занимающими отдельную область брюшной стенки), гигантскими (занимающими 2-3 и более областей).
Также послеоперационные грыжи делятся на вправимые и невправимые, одно- и многокамерные. Отдельно рассматриваются рецидивные послеоперационные грыжи, в т. ч. и многократно рецидивирующие. Все обозначенные критерии учитываются при выборе способов устранения послеоперационных грыж.
Основным проявлением грыжи служит появление выпячивания по линии послеоперационного рубца и по его сторонам. На ранних стадиях послеоперационные грыжи являются вправимыми и не доставляют болевых ощущений. Болезненность и увеличение опухолевидного выпячивания появляется при резких движениях, натуживании, подъеме тяжестей. При этом в горизонтальном положении грыжа уменьшается или легко вправляется.
В дальнейшем боль в животе становится постоянной, иногда приобретает схваткообразный характер. Среди других симптомов послеоперационной грыжи отмечаются вздутие кишечника, запоры, отрыжка, тошнота, снижение активности. При грыжах, расположенных над лобком, могут отмечаться дизурические расстройства. В области грыжевого выпячивания на передней брюшной стенке развивается раздражение и воспалительные изменения кожи.
Послеоперационные грыжи могут осложняться копростазом, ущемлением, перфорацией, частичной или полной спаечной кишечной непроходимостью. При осложненном развитии послеоперационной грыжи отмечается быстрое нарастание боли в животе; появляются тошнота и рвота, кровь в испражнениях или задержка стула и газов. Грыжевое выпячивание становится невправимым в положении лежа на спине.
При осмотре грыжа определяется как несимметричное выбухание в области послеоперационного рубца. В вертикальном положении, при натуживании пациента или покашливании размеры опухолевидного выпячивания увеличиваются. Иногда через растянутый и истонченный рубец определяется перистальтика кишечных петель, шум плеска и урчание.
С помощью УЗИ брюшной полости и грыжевого выпячивания удается получить данные о форме и размерах грыжи, наличии или отсутствии спаечных процессов в брюшной полости, изменений в мышечно-апоневротических структурах брюшной стенки и др.
В процессе комплексного рентгенологического обследования (обзорная рентгенография брюшной полости, рентгенография желудка, рентгенография пассажа бария по кишечнику, ирригоскопия, герниография) уточняется функциональное состояние ЖКТ, отношение внутренних органов к послеоперационной грыже, наличие спаек. Для уточнения необходимых параметров послеоперационной грыжи и определения методов ее устранения может потребоваться проведение МСКТ или МРТ органов брюшной полости, эзофагогастродуоденоскопии, колоноскопии.
Консервативная тактика при послеоперационных грыжах допустима только в случае наличия весомых противопоказаний к хирургическому вмешательству. В этих ситуациях рекомендуется соблюдение диеты, исключение физических нагрузок, борьба с запорами, ношение поддерживающего бандажа.
Радикальное избавление от послеоперационной грыжи может быть произведено только хирургическим способом – с помощью герниопластики. Метод герниопластики послеоперационной грыжи избирается, исходя из локализации и величины выпячивания, наличия спаечных процессов между органами брюшной полости и грыжевым мешком.
При небольших и неосложненных послеоперационных дефектах (менее 5 см) может быть выполнено простое ушивание апоневроза, т. е. пластика передней брюшной стенки местными тканями. Средние, обширные, гигантские, длительно существующие и осложненные послеоперационные грыжи требуют укрытия дефекта апоневроза с помощью синтетического протеза (герниопластика с установкой сетчатого протеза). При этом используются различные способы установки сетчатой системы по отношению к анатомическим структурам брюшной полости. В этих случаях нередко требуется разделение спаек, рассечение рубцов; при ущемлении послеоперационной грыжи — резекция кишки и сальника.
Послеоперационные грыжи, даже при отсутствии осложнений, приводят к снижению физической и трудовой активности, косметическому дефекту, ухудшению качества жизни. Ущемление послеоперационной грыжи довольно часто (в 8,8% случаев) приводит к летальному исходу. После хирургического устранения послеоперационной грыжи (за исключением случаев многократного рецидивирования) прогноз удовлетворительный.
Профилактика послеоперационных грыж требует от хирурга выбора правильного физиологичного оперативного доступа при различных видах вмешательств, соблюдения тщательной асептики на всех этапах операции, использования качественного шовного материала, адекватной предоперационной подготовки и ведения больного после операции.
В постоперационном периоде от пациента требуется неукоснительное выполнение рекомендаций по питанию, ношению бандажа, физической активности, нормализации веса, ограничению физических нагрузок, регулярному опорожнению кишечника.
источник
Образование грыжи после операции может возникнуть в итоге несоблюдения предписаний врача или по каким-либо другим причинам. Заболевание проявляется как образование выпуклости в том месте, где расположен рубец от шва. Внешне выглядит как опухолевидное выпячивание. Болевые ощущения желудочно-кишечного тракта, тошнота при ущемлении, нерегулярность стула, рвота — вот некоторые симптомы, которые указывают на появлении грыжи.
Вероятность возникновения такого заболевания после хирургического вмешательства при гастроэнтерологии равна примерно 10% от общего числа случаев. В других случаях образование грыжи может быть вызвано с вероятностью примерно в 20%. Наиболее распространено появление грыжи в местах типовых операционных надрезов, позволяющих открыть доступ к органам брюшной полости: это линия, проходящая по центру живота, область пупка, справа или слева под ребрами, боковая часть поясницы или надлобковая область.

Большое значение на возникновение грыж после операций оказывают осложнения, возникающие в реабилитационный период из-за использования шовного материала ненадлежащего качества: воспаление, гематомы, гнойные образования и расхождения швов. Порой на это может оказать влияние и длительное дренирование брюшной полости.
Возникновение грыжи можно отнести к осложнениям, которые способны проявиться практически после любой операции, связанной с лечением брюшной полости. Сюда можно отнести лечение перитонита, калькулезного холецистита, кишечной непроходимости, желчного пузыря, миомы матки, аппендицита и др.
Нарушения в период реабилитации после перенесенного хирургического вмешательства повышают вероятность образования грыжи у пациента. Игнорирование запретов на физические нагрузки в течение определенного, периода, отказ от соблюдения назначенной диеты, отказ от использования бандажа — довольно распространенные причины. Развитию заболевания также могут способствовать и другие сопутствующие факторы. К примеру, запоры, рвоты, кашель, беременность или роды, сахарный диабет и другие заболевания.
Можно выделить несколько критериев, по которым различают грыжи:
- По анатомическому расположению грыжи: выделяют медиальные — срединные, верхние срединные и нижние срединные; латеральные — верхние боковые, нижние боковые, правосторонние и левосторонние.
- По величине послеоперационного дефекта грыжи делятся на: малые — конфигурация живота не изменяется, средние — отдельная область брюшной стенки затронута частично, обширные — полностью затронута отдельная часть брюшной стенки, гигантские — занимают до трех областей брюшной стенки.
- Грыжи делятся также на вправимые и невправимые, однокамерные и многокамерные.
При лечении образовавшейся после операции грыжи принимают во внимание все аспекты заболевания, приведенные выше.
При непосредственном осмотре грыже дают определение как несимметричному набуханию на месте рубца. В положении стоя можно заметить увеличение набухания при покашливании пациента. Прибегая к помощи УЗИ в данном случае, а также исходя из осмотра выпячивания, можно выявить формы и размеры образовавшейся грыжи, установить, есть ли спаечные образования.
Необходимо провести комплексное рентгенографическое обследование органов желудка и брюшной полости, установить функциональное состояние и взаимодействие внутренних органов по отношению к грыже. Для определения всех необходимых факторов проявления грыжи и для выбора наилучших методов ее лечения могут понадобиться и другие обследования: МРТ желудочно-кишечного тракта, колоноскопия, эзофагогастродуоденоскопия.
Главное из того, на что требуется обратить внимание, это образование выпуклого участка в области рубца. На начальных стадиях заболевания болевые ощущения не выражены, такие грыжи — вправимы. Боль возникает при резких движениях или во время поднятия тяжестей, и в этот момент можно заметить увеличение выпячивания. В положении лежа грыжа становится меньше и вправляется без каких-либо усилий.
Если на первых стадиях грыжи не начать лечение, то дальше боль переходит в постоянную, похожую на схваткобразную.

Появившиеся грыжи с течением времени могут сопровождаться различными осложнениями, к которым можно отнести перфорацию, ущемление, копростаз, образование спаечной кишечной непроходимости. В этом случае болезненные ощущения становятся сильнее, появляются не только тошнота, но и рвота, следы крови в испражнениях, запоры и образование газов. Заболевание переходит в стадию, когда грыжевое выпячивание становится невправляемым в горизонтальном положении.
Эффективное лечение данного заболевания возможно только с помощью удаления образовавшегося грыжевого мешка. Эта процедура называется герниопластика. Выбирая метод хирургического вмешательства, учитываются размеры грыжи, ее местоположение, наличие спаек.
Если размер грыжевого мешка небольшой (до 5 см), осуществляется пластика передней брюшной стенки, а при более тяжелых формах и поздних стадиях заболевания может потребоваться такая процедура, как разделение спаек, рассечение рубцов и др. Методы лечения, исключающие операцию, возможны только в редких случаях — к примеру, если у пациента имеются противопоказания к проведению операций. В таких случаях необходимы строгое соблюдение диеты, ношение бандажа, категорический запрет на любые физические нагрузки, обязательное лечение запоров.
источник
Всем привет, сегодня хочу немного поделиться своей проблемой и обсудить ее. После операции у меня появилась послеоперационная грыжа. Приятного мало, хочу вам сказать. И, как правило, такая проблема снова требует операционного лечения. Давайте разберемся, отчего появляются такие грыжи и можно ли их изначально предотвратить.
Согласно статистике, послеоперационная грыжа — это достаточно распространенное последствие проведенной операции. Она располагается под кожей, на месте послеоперационного рубца. Можно сказать, что вероятность появления такого образования после той или иной операции зависит от нескольких факторов.
Прежде всего, это вид и объем самой операции. Понятно, что чем шире оперативное вмешательство, тем больше вероятность дальнейшей патологии. Также немаловажную роль играет квалификация хирурга.
А есть ли причины, которые могут зависеть от самого пациента? Конечно же, это соблюдение всех рекомендаций врача в период реабилитации. Но вот не всегда врачи говорят о том, что необходимо избегать повышения внутрибрюшного давления, а этот фактор играет немаловажную роль в появлении выпячиваний.
Так, сильный кашель после операции, приводящий к напряжению брюшной стенки, может стать причиной грыжи. Кроме того, нужно следить за питанием в реабилитационный период. Плохая работа кишечника, его вздутие, также не принесут ничего хорошего.
Кроме того, вероятность появления подобный образований увеличивается при незапланированной операции, когда нет времени проводить некоторые манипуляции и готовить пациента к операции, прежде всего, не проводится в таком случае очистка кишечника, что очень плохо.
Поэтому всем советую, если есть показания к проведению операции, то не оттягивайте это на потом, как мы обычно любим делать. Иначе может быть вероятность внезапной операции. Особенно это касается тех недугов, с которыми можно жить без особых симптомов. Есть камешек в желчном, подождем, может пройдет. Есть киста яичников, подождем, вроде потягивает немного бок, и ладно. Но на самом деле это все очень серьезно!
В группе риска находятся и те люди, кто страдает ожирением, сахарным диабетом или системными заболеваниями тканей. При скором наступлении беременности после операции также может возникнуть грыжа, посколько увеличивающаяся матка давит на брюшную стенку в месте рубца.
Боль при образовании грыжи может появиться тогда, когда грыжа еще не видна, но уже образовываются грыжевые ворота. Со временем появляется выпячивание, которое сначала вправляется самостоятельно в положении лежа, но со временем становится больше и видно в любом положении.
Рост выпячиваний провоцирует кашель, натуживание, подъем тяжестей. Ранняя диагностика возможна на приеме у квалифицированного хирурга, который попросит вас покашлять, удерживая болящее место. Если патология есть, то доктор это почувствует.
Еще один простой метод диагностики — это УЗИ. При этом обследовании можно диагностировать грыжу на стадии образования грыжевых ворот, но не всегда. Много зависит от качества оборудования и того, насколько опытен специалист функциональной диагностики.
Наиболее информативно место образования грыжи можно рассмотреть при помощи рентгена брюшной полости, а также рентгена при прохождении бария по кишечнику.
Что касается дополнительных симптомов, то они выражены вздутием живота и запорами, периодической тошнотой, отрыжкой, иногда нарушением отхождения мочи и воспалениями кожи в месте образования грыжи.
Осложнения также могут быть серьезны, например, ущемление или кишечная непроходимость. Чаще всего грыжу лечат только путем операции, но есть специальные упражнения, которые могут помочь проблеме и даже решить ее. В Сети полно комплексов, позволяющих устранить грыжи, но не всем они помогают, к сожалению.
При невозможности оперировать по каким-либо причинам названачают консервативное лечение и обязательно диету!
Вот так мне удалось коротко обобщить информацию о грыжах. Если у вас была такая проблема и получилось справиться без операции, то, дайте, пожалуйста, об этом знать, что делали и что помогло. Буду всем очень благодарна за любую информацию.
источник
Послеоперационная грыжа живота — патологическое выпячивание органов брюшной полости в области хирургического рубца. Возникать эта патология может сразу после операции или же через несколько месяцев и даже лет, как отсроченное осложнение. В каждом случае требуется удаление послеоперационной грыжи живота с дальнейшим проведением ряда профилактических мероприятий.
Вентральное выпячивание — это частое последствие удаления пупочной или паховой грыжи, но возникать недуг может и после операции по поводу любого другого заболевания. Для формирования патологии после операции нужны определенные условия, которые могли бы стать причиной грыжи и без операции.
Заболевание часто сочетается с другими осложнениями, и может стать угрозой жизни. Вентральные грыжи чаще других могут достигать гигантских размеров, вмещая в себя желудок, сальник и несколько петель кишечника.
Выделяют два ключевых фактора развития грыжи брюшной полости после операции:
Хирург в ходе операции может допустить ошибку, сделать грубый шов. Некачественный шовный материал становится причиной расхождения тканей, и через сформированное отверстие выходят сальник и часть кишки.
Расхождение шва может случиться и по вине пациента.
За послеоперационной раной нужно ухаживать, менять повязки, дабы не было заражения и нагноения. В ранний период после хирургического лечения нельзя давать высоких нагрузок на мышцы брюшной стенки, что может спровоцировать нарушение шва и появление грыжи. Многие хирурги считаю, что такое последствие операции, как вентральная грыжа возникает только в случае предрасположенности, которая существовала уже до хирургического вмешательства.
2.Врожденная или приобретенная слабость мышц.
Этот фактор особенно часто наблюдается у людей с избыточным весом, малоподвижным образом жизни и врожденными заболеваниями мышечно-связочного аппарата. При ожирении мышцы ослаблены, их заменяет жировая ткань, которая после операции срастается намного медленнее. Повышение давления и нагрузки не способствуют нормальному заживлению тканей, потому есть все условия для формирования послеоперационной грыжи.
Предрасполагающими факторами появления вентральной грыжи будут:
- вздутие живота;
- частые запоры;
- хронический кашель;
- патологии органов дыхательной системы;
- перепады внутрибрюшного давления.
После операции на брюшной полости важно соблюдать профилактические мероприятия, включая диету, режим дня и нагрузок. Если же сразу после хирургического вмешательства вернуться к привычному образу жизни, это может привести к плохому заживлению рубца, а физические нагрузки и переедание будут способствовать ослаблению и расхождению мышц.
Заболевания и состояния, провоцирующие развитие грыжи живота после операции:
- хронический панкреатит;
- кишечная непроходимость;
- кахексия и ожирение;
- перенесенные тяжелые роды;
- период беременности;
- сахарный диабет;
- бронхит, воспаление легких.
Первое проявление недуга — выпячивание в области рубца округлой или овальной формы. Сначала оно малозаметное, но затем в грыжевом мешке оказывается больше элементов, грыжа постепенно увеличивается и без лечения может достигать гигантских размеров — более 40 см.
Симптомы послеоперационной грыжи без сопутствующих нарушений не отличаются от обычного выпячивания, но когда есть другие осложнения, клиническая картина дополняется рядом специфических проявлений.
При вентральной грыже всегда беспокоит боль в животе разной интенсивности. Неприятные ощущения усиливаются во время движения, при кашле и повышении нагрузки. Это будет важным диагностическим признаком, когда у больного имеется лишний вес и выпячивание не определяется визуально.
При грыже могут беспокоить тошнота, рвота, общая слабость, но это неспецифические признаки, которые могут указывать одновременно на несколько болезней, потому всегда проводятся исследования.
Могут возникнуть опасные симптомы осложнений, тогда нужно срочно обратиться к врачу:
- бледность или синюшность кожи;
- тошнота с частой рвотой;
- нарастающая боль в животе;
- предобморочное состояние.
При грыже живота может случиться такое осложнение, как перитонит. Воспаление брюшной полости происходит вследствие сильного сдавливания органов, тогда начинаются некротические процессы, инфекция распространяется на соседние ткани.
Для перитонита характерны следующие симптомы:
- напряжение мышц живота, твердость брюшной стенки;
- разлитые боли в животе;
- снижение или полное отсутствие перистальтики;
- сильная жажда, сухость слизистой оболочки;
- многократная рвота.
Кроме перитонита, может развиваться кишечная непроходимость, о чем свидетельствуют отсутствие стула, постоянная тошнота, резкое ухудшение самочувствия, острая боль в животе, урчание. Любой симптом должен приниматься во внимание и служить поводом к обследованию.
Диагностикой и лечением грыжи занимается хирург. Врач осматривает брюшную полость, видит несимметричное выпячивание в области хирургического рубца. При надавливании образование вправляется в брюшную полость, также исчезает в лежачем положении.
Диагностика комплексная и может включать следующие методы:
- магнитно-резонансная томография — позволяет подробно оценить содержимое грыжевого мешка и окружающие ткани, путем МРТ определяется размер образования и затронутые в патологический процесс органы;
- эзофагогастродуоденоскопия;
- колоноскопия.
Лечение вентральной грыжи только хирургическое. Удаление образования проводится методом натяжной или ненатяжной пластики. Если другие виды грыж еще можно длительное время поддерживать консервативными методиками, то послеоперационная форма недуга требует скорейшего хирургического лечения.
Удаление грыжи живота проводится несколькими методами:
- Пластика собственными тканями. Ушивание грыжевых ворот проводится тканями пациента без фиксации дополнительных имплантатов. Этот метод применяется реже остальных, он имеет много противопоказаний и высокий риск рецидива.
- С установкой сетчатого импланта. Ушивание дефекта проводится при помощи специальной сетки, которая подшивается к тканям в области грыжевых ворот. Эндопротез срастается с тканями, защищая стенку брюшной полости от повторного выпячивания.
- Лапароскопическая герниопластика. Доступ к грыжевому мешку создается через 3 прокола в области живота. Через отверстия вводятся инструменты и камера, предварительно брюшная полость заполняется газом. Такой метод позволяет удалить грыжу, установить сетчатый имплант с минимальным риском послеоперационных осложнений и без широких шрамов.
Лечение без операции уместно лишь в том случае, когда есть противопоказания к удалению грыжи и проводится подготовка к грыжесечению. Консервативная терапия включает соблюдение диеты, ношение бандажа, исключение физических нагрузок и прием симптоматических лекарств.
Что делать для профилактики осложнений перед операцией:
- нормализовать вес, что снижает нагрузку на брюшную стенку и способствует укреплению мышцы за счет уменьшения жировой прослойки;
- избегать напряжения мышц, не поднимать тяжестей;
- своевременно лечить патологии дыхательной системы и ЖКТ, чтобы исключить факторы, повышающие внутрибрюшное давление (кашель, запоры, вздутие);
- носить поддерживающий бандаж во время выполнения повседневных дел.
Условия реабилитации после удаления послеоперационной грыжи живота:
- создание условий для нормального заживления хирургического рубца;
- предупреждение заражения раны;
- исключение случайных травм и повышения давления внутри брюшины;
- регулярное обследование, проведение УЗИ или МРТ.
После любой операции есть риск развития осложнений. В группу риска входят пациенты с осложненной грыжей и сопутствующими заболеваниями ЖКТ.
Какие осложнения возможны после удаления вентральной грыжи:
- ущемление — зажатие органов в области грыжевых ворот или мешка, что сопровождается ишемией и отмиранием тканей, кроме нарушения функции кишечника, происходит воспаление, присутствует сильная боль, развивается шоковое состояние, нужна немедленная медицинская помощь;
- копростаз — застой каловых масс в части кишечника, содержащемся в грыжевом мешке, состояние опасно медленным отравлением организма, затем происходит воспаление, инфицирование грыжевого мешка, что чаще наблюдается у пожилых людей;
- перитонит — возникает вследствие перфорации органа в грыжевом мешке, проявляется острой болью, тошнотой, напряжением мышц брюшины, мнимым облегчением состояния на несколько часов.
Риск развития осложнений будет зависеть от размера грыжи. Различают малые, средние, обширные и гигантские. В последнем случае образование достигает более полуметра и занимает одновременно несколько областей брюшной полости.
Послеоперационная грыжа может быть вправимой и невправимой. От этого признака будет зависеть срочность проведения операции. При невправимой грыже выше риск осложнений, включая ущемление. Вправимые грыжи не настолько опасны, они возвращаются на место в лежачем положении, органы при этом не сдавливаются, функция нарушена минимально.
Любая грыжа живота требует хирургического лечения, независимо от тяжести проявлений и результатов исследований. Откладывая грыжесечение, можно лишь приблизить время развития осложнений, когда уже потребуется проведение срочной операции.
источник
Осложнения после открытых хирургических вмешательств наблюдаются нечасто. Тем не менее иногда они встречаются. Часто это обусловлено неправильным уходом за пациентом, повышенными физическими нагрузками, невыполнением рекомендаций врача. Одним из осложнений, развивающихся на фоне хирургического вмешательства, является послеоперационная грыжа на животе. Она образуется на месте, где была произведена лапаротомия. В большинстве случаев грыжа после операции появляется на белой линии живота. Тем не менее она может развиться в любой области. Типичными локализациями служат рубцы после холецистэктомии, удаления кисты печени, хирургического вмешательства на органах малого таза.
Практически всем известно, что грыжа представляет собой выпячивание над поверхностью тела. Она имеет несколько составляющих. К ним относят: ворота, грыжевой мешок и его содержимое. Подобное выпячивание может иметь различные локализации. Чаще всего встречаются паховые, пупочные и бедренные грыжи. Также они могут находиться в позвоночнике. В полости грыжевого мешка могут локализоваться любые внутренние органы. В большинстве случаев это петли кишечника (если выпячивание расположено на животе). При других видах грыжи содержимым может быть спинной мозг, мужские половые органы, печень и т. д.
Чем отличаются выпячивания, образованные после хирургических процедур? Основная разница состоит в причине возникновения, ей всегда является операция. Послеоперационную грыжу живота можно распознать по локализации и времени появления. Содержимое мешка может быть то же, что и при других видах данной патологии. Грыжевыми воротами служит участок, на котором производился операционный разрез. В большинстве случаев это белая линия живота, рубец после аппенд-, холецистэктомии. Сам грыжевой мешок представлен тканями передней брюшной стенки – кожей, мышцами и фасцией. Чаще всего выпячивание появляется через некоторое время с момента хирургического вмешательства.
В зависимости от размера грыжевого выпячивания и его локализации на передней брюшной стенке выделяют несколько видов данной патологии. Тем не менее все они имеют одинаковые причины развития. Независимо от вида, выпячивания развиваются в послеоперационный период. Грыжу живота в большинстве случаев удаляют хирургическим методом. Это является диагностическим критерием вентральных (послеоперационных) дефектов. В зависимости от места расположения выделяют следующие типы грыж:
В первом случае грыжевое выпячивание расположено по средней линии живота. Оно может находиться выше, ниже и на уровне пупочного кольца. Латеральная грыжа расположена на боковой стороне брюшной стенки. Помимо этого, имеется подразделение на лево- и правосторонние выпячивания.
В зависимости от размера различают малые, средние, обширные и очень большие грыжи. В первом случае конфигурация живота не нарушена. Средние и обширные грыжи видны невооружённым глазом. Они занимают значительную часть передней брюшной стенки. Очень большие выпячивания могут содержать в грыжевом мешке сразу несколько внутренних органов (кишечник, сальник). Они занимают 2/3 области передней брюшной стенки.
Послеоперационная грыжа часто занимает медиальное положение на передней брюшной стенке. В этом случае она находится в области белой линии живота. Такое расположение грыжевого выпячивания встречается после массивных операционных вмешательств. В некоторых случаях разрез по средней линии делается для диагностики хирургических патологий, которые невозможно выявить другими методами.
Медиальная послеоперационная грыжа на животе возникает вследствие слабости передней брюшной стенки. В этой области расположены прямые мышцы. При проведении оперативных вмешательств по белой линии производится разрез кожи и жировой клетчатки. Прямые мышцы живота раздвигают в разные стороны. Поэтому заживление после лапаротомии занимает довольно длительное время. Необходимо добиться не только образования сформировавшегося рубца, но и восстановления (смыкания) прямых мышц.
В норме после проведения хирургических манипуляций не должно образовываться грыжевых выпячиваний. Их появление свидетельствует о несоблюдении техники проведения операции, неправильном образе жизни после вмешательства (поднятие тяжестей, излишняя физическая нагрузка). Помимо этого, вентральная грыжа может появиться самостоятельно. Обычно этому способствуют различные заболевания, при которых раны заживают медленнее, чем у здоровых людей. Послеоперационная грыжа на животе может появиться вследствие следующих причин:
- Длительная тампонада брюшной полости. К ней прибегают при проведении сложных хирургических вмешательств, а также если возникли осложнения. Среди операций, после которых развиваются вентральные грыжи, можно выделить: удаление аппендикса и желчного пузыря, резекцию печени. Также длительное заживление тканей наблюдается вследствие вмешательств на желудке (кровотечение, перфорация язвы) и кишечнике (непроходимость), органах малого таза, почках.
- Сахарный диабет в анамнезе. У пациентов, страдающих от этого заболевания, часто имеются сосудистые осложнения. В результате любые раневые поверхности заживают гораздо дольше и тяжелее, в отличие от здоровых людей.
- Нарушение хирургической техники. Грыжа может возникнуть при некачественном наложении шовного материала, сильном натяжении нити, отсутствии подготовки к операции.
- Инфицирование раны. Возникает при присоединении бактериальной инфекции из-за несоблюдения правил гигиены, отсутствия должной обработки шва антисептиками.
- Избыточная масса тела у пациента.
- Отказ от ношения бандажа после оперативного вмешательства.
Вентральная грыжа может образовываться в различные сроки. У некоторых она появляется через несколько дней после операции. В других случаях – развивается в течение месяцев.
Послеоперационная грыжа на животе часто не беспокоит пациентов, так как не влияет на общее состояние. Тем не менее при её появлении стоит обратиться за медицинской помощью. Ведь, независимо от разновидности и локализации грыжи, могут развиться серьёзные осложнения. Самым распространённым и опасным из них считается ущемление внутренних органов. Основными симптомами неосложнённой грыжи являются:
- Появление выпячивания (бугорка), возвышающегося над поверхностью передней брюшной стенки. Оно может иметь различный размер и формы (чаще округлое, овальное). Консистенция грыжи обычно мягкая.
- Самостоятельное вправление выпячивания. При небольшом размере грыжа исчезает при изменении положения тела или надавливании на неё пальцем.
- Появление выпячивания при напряжении мышц пресса, кашле.
- Болезненность при трении об одежду.
- В некоторых случаях – тошнота и рвота.
- Нарушение работы кишечника (запоры или диарея).
При ущемлении грыжевого выпячивания развивается клиническая картина «острого живота». Это связано со сжатием петлей кишечника и их ишемией. В тяжелых случаях ущемленные органы подвергаются некрозу. Это сопровождается сильным болевым синдромом, повышением температуры тела, интоксикацией.
Диагностика вентральных грыж основана на данных осмотра и опроса пациента. Необходимо выяснить, как давно было проведено хирургическое вмешательство, долго ли заживал рубец. Если пациент жалуется на болезненное образование, которое самостоятельно вправляется, можно поставить диагноз: послеоперационная грыжа на животе. Фото подобных выпячиваний можно встретить в медицинской литературе. По внешнему виду грыжи могут напоминать различные новообразования. Поэтому при появлении любого выпячивания стоит обратиться к хирургу. Только он сможет правильно провести дифференциальную диагностику.
Удаление послеоперационной грыжи на животе может производить только квалифицированный специалист. Тем не менее в некоторых случаях удаётся избежать хирургического вмешательства. Консервативное лечение грыжи проводится в домашних условиях. К нему относится: соблюдение диеты, борьба с запорами, ограничение физических нагрузок и ношение специального бандажа или утягивающего белья.
В большинстве случаев показано хирургическое лечение послеоперационной грыжи живота. Оно применяется при неэффективности консервативной терапии, больших размерах выпячивания. Показанием для экстренной операции служит ущемление грыжи. В этом случае проводится детоксикационная и симптоматическая терапия, некрэктомия, пластика грыжевых ворот. При неосложнённом течении показано плановое хирургическое лечение.
Выбор оперативного лечения зависит от размера грыжи. При небольшом выпячивании органов проводится аутопластика. Она подразумевает закрытие дефекта собственными тканями пациента. Если грыжа имеет большой размер, то операция проводится под общей анестезией. Для того чтобы восстановить апоневроз передней брюшной стенки, используют специальные имплантаты – синтетические сетки. Они помогают укрепить мышцы и снижают вероятность повторного возникновения грыжи. В настоящее время данная методика распространена во всех странах.
Профилактические меры должны принимать не только врачи, проводящие оперативное вмешательство, но и пациенты. В течение одного месяца после хирургического вмешательства нельзя поднимать тяжелые предметы и заниматься физическими упражнениями. Также рекомендуется избегать развития запоров. Для этого следует соблюдать диету, при необходимости – принимать слабительные препараты. После лапаротомии обязательно носить бандаж. Он помогает привести мышцы брюшного пресса в прежнее состояние.
источник
Операция на органах брюшной полости в 25% случаев заканчивается возникновением вентральной грыжи. Это патологическое состояние, при котором происходит нарушение анатомического положения органов брюшной полости. Последние перемещаются через дефект мышц под кожу. Послеоперационная грыжа явление нередкое, и связанное с нарушением целостности апоневроза мышц.
Каждый пациент по-разному переносит хирургическое вмешательство, и на вероятность появления грыжи влияет множество факторов, среди которых и вид хирургического вмешательства.
Столкнуться с послеоперационной грыжей может каждый, включая маленьких детей. Различные осложнения и последствия операции могут проявиться в первые дни после вмешательства или через несколько лет. Расхождение швов, отсутствие послеоперационного режима, нарушение техники — это некоторые из многих факторов появления грыжи после операции по удалению или санации внутренних органов.
Грыжа после операции чаще возникает при проведении открытого вмешательства, а вот лапароскопическая и эндоскопическая техники практически полностью исключают риск такого осложнения.
При возникновении патологии в ранний и поздний период после операции назначается удаление послеоперационной грыжи, и это единственный вариант лечения. Хирурги сходятся во мнение на том, что такое нарушение, как выпячивание органов, опасно и лечится только путем удаления.
Симптомы послеоперационной грыжи могут долгое время отсутствовать, особенно когда у пациента есть лишний вес. Патология возникает, независимо от оперируемого органа, будь то вмешательство по поводу желчнокаменной болезни, холецистита, перитонита, язвы и любого другого хирургического заболевания, последствия операции в 90% случаев одни.
Нередко грыжа появляется после удаления желчного пузыря, желчевыводящих путей и срочного вмешательства по поводу выпячивания органов брюшной полости.
Основная причина вентральной грыжи после операции — расхождение тканей брюшной полости и нарушение хирургического шва. Это осложнение практически всегда сочетается с другими неприятными последствиями операции.
Факторы риска в появлении послеоперационной грыжи:
- грубый шов, использование некачественного материала;
- повышение нагрузки на мышцы живота в период реабилитации;
- переедание, занятия спортом, частое напряжение мышц;
- лишний вес, беременность;
- патологии желудочно-кишечного тракта с запорами и вздутием живота;
- заболевания органов дыхания с частым кашлем;
- снижение сопротивляемости организма, инфекционные болезни;
- атрофия мышц и связок передней брюшной стенки;
- нагноение послеоперационной раны;
- технические ошибки в ходе операции;
- несоблюдение пациентом послеоперационного режима.
Большое значение в появлении грыжи живота имеет наследственный фактор. Предрасполагающими факторами в таком случае будут дисплазия соединительной ткани и врожденная слабость мышц. При таких нарушениях формирование грыжи после операции происходит практически у каждого. Когда у больного есть признаки дисплазии, операция выполняется лишь с последующей установкой сетчатого импланта.
Послеоперационная грыжа возникает только в области рубца, то есть его нормальное заживление имеет решающее значение в появлении недуга.
Нарушение процесса рубцевания — не менее частая причина появления дефекта на брюшной стенке. Инфицирование раны может произойти при недостаточной подготовке пациента к операции или по вине хирурга уже в ходе операции. Воспалительный процесс и нагноение в разы повышают риск развития послеоперационной грыжи.
Определить вентральную грыжу не сложно, ведь она проявляется выпячиванием в области рубца. На животе можно видеть округлое образование до 10 см или более, когда речь идет о больших и гигантских вентральных грыжах.
Общие симптомы при вентральной грыже:
- боль в области образования на животе;
- вправимость выпячивания;
- покраснение кожи и локальное повышение температуры.
Важный симптом осложнения после операции у взрослых — боль в животе. Она может быть разной интенсивности и усиливаться во время движения и при натуживании.
Больного нередко беспокоят запоры и вздутие, реже возникают тошнота, рвота, диарея, диспепсические симптомы в виде изжоги и отрыжки.
В области рубца прощупывается болезненное образование. В положении лежа выпячивание может исчезать, но оно особенно хорошо видно, когда больной стоит. Грыжа живота может ущемиться, и в таком случае все симптомы нарастают, а само образование перестает вправляться. Такое осложнение требует проведения немедленной операции, но и после нее не исключено повторное появление недуга.
Клинические проявления будут зависеть и от формы вентрального выпячивания.
Классификация послеоперационных грыж:
| Критерий классификации | Виды |
| Локализация | Серединные и боковые |
| Размер | Малые — до 4 см; средние — до 15 см; большие — до 35 см; гигантские — более 35 см. |
| Происхождение | Первичные и рецидивирующие |
| Признаки | Вправимые, невправимые, одно — и многокамерные, одинарные и множественные, неосложненные, ущемленные, перфоративные. |
Послеоперационная грыжа осложняется ущемлением и непроходимостью кишечника. Копростаз или застой каловых масс появляется вследствие сдавливания петли кишечника в грыжевом мешке. Такое осложнение заканчивается перфорацией слизистой и выходом содержимого кишки в брюшную полость. Это явление приводит к перитониту, что без своевременной помощи грозит летальным исходом.
Ущемление — это частое последствие вентрального образования, которое возникает внезапно, и требует немедленной операции. Такое осложнение сопровождается компрессией органов, происходит ишемия, начинаются некротические и воспалительные процессы.
Все без исключения больные с осложнениями нуждаются в радикальном устранении выпячивания.
Операция — единственный способ удаления вентральной грыжи. Консервативные методики в этом случает будут лишь тратой времени. Грыжесечение выполняется методом открытой или лапароскопической герниопластики.
Натяжная пластика выполняется при небольшом выпячивании органов, когда грыжа не осложнена другими патологиями ЖКТ. В ходе операция врач ушивает дефект собственными тканями больного, сшивая их между собой поверх выпячивания. Эта методика применяется крайне редко, ведь после такой операции высок риск повторного заболевания.
Операция с установкой сетчатого импланта выполняется при дефектах любого размера.
Это наиболее оптимальный вариант грыжесечения с надежной фиксацией органов на своем месте. Сетчатый имплант изготавливается из полипропилена, и он со временем срастается с тканями, защищая брюшную стенку от выпячивания. Операция выполняется с удалением грыжевого мешка, и уже затем фиксируется эндопротез, который ничем не закрепляется, а удерживается за счет давления.
Лапароскопическая операция по удалению послеоперационной грыжи подходит при неосложненной патологии. Доступ к грыжевому мешку создается через проколы на животе. В брюшную полость вводятся инструменты и камера. В ходе операции хирург может удалить патологические ткани и установить сетчатый имплант. После того, как была сделана лапароскопия, риск осложнений сведен к минимуму.
Первичная профилактика вентрального образования заключается в правильном уходе за рубцом и соблюдении послеоперационного режима. Последний включает лечебную диету, щадящий режим физической активности, исключение вредных привычек. После операции обязательно назначается бандаж, который предупредит резкое повышение внутрибрюшного давления.
Когда послеоперационная грыжа уже возникла, важно приостановить ее развитие до момента удаления. Для этого достаточно придерживаться все тех же профилактических мер: носить бандаж, соблюдать лечебный режим питания, исключить нагрузки на мышцы передней брюшной стенки.
Когда есть предрасположенность к грыже, врач назначает профилактическое эндопротезирование, то есть установку сетчатого имланта сразу после выполнения операции на органах брюшной полости. В период реабилитации хирург уже сможет точно сказать, что делать для предупреждения отсроченных осложнений, которые могут случиться и через несколько лет.
источник