Рецидив паховой грыжи возникает после хирургического лечения как следствие ошибки врача или по причине послеоперационных осложнений. Повторное заболевание встречается у каждого 10 пациента. Рецидив грыжи является показанием к проведению повторной операции, но уже по другой схеме. Если ранее дефект ушивался тканями, повторное лечение будет проводиться с установкой сетки, вероятнее всего, по методу Лихтенштейна.
Следует различать рецидив и вентральную грыжу. В первом случае дефект появляется в том же месте, заболевание полностью повторяется. Вентральная или послеоперационная грыжа – это выпячивание органов в области хирургического рубца. Рецидивная грыжа не всегда связана с операцией, ее причиной могут стать факторы до и уже после хирургического вмешательства. Причина вентральной грыжи – только операция.
Паховая грыжа может появиться повторно неоднократно, после 2-3 проведенных операций. Многократно рецидивирующий дефект относится к наиболее сложным формам заболевания, и справиться с ним под силу не каждому опытному хирургу.
Причины повторного появления паховой грыжи после операции разделяют на 3 группы:
- Неблагоприятные факторы до операции.
- Ошибка врача в ходе операции.
- Послеоперационные осложнения.
Основными причинами хирурги считают неправильный выбор техники операции и недостаточное обследование пациента. Оперирование по всем правилам полностью исключает какие-либо риски во время и после лечения. Но если в период подготовки или в процессе операции врач упускает что-то из виду, это будет иметь последствия.
Хирург В.Д. Федоров в своих работах высказывает мнение, что все факторы появления грыжи, существующие до операции, сохраняются после хирургического лечения и в любой момент могут спровоцировать рецидив. А наиболее значимой из всех причин врач выделяет врожденную слабость соединительной ткани.
Основная часть рецидивов наблюдается в первый год после операции. Чаще это происходит при больших, косых и скользящих грыжах. Склонность к повторному развитию патологии наблюдается у 30-45% оперируемых, но реально сталкиваются с этой проблемой только 10% больных после грыжесечения. Из этого можно сделать вывод, что многое зависит от послеоперационной реабилитации, мероприятий со стороны врача и заботы о своем здоровье самого пациента.
Паховая грыжа может долгое время не тревожить больного, но это не значит, что ее не нужно удалять. Лечение дефекта проводится только хирургически как при врожденной, так и при приобретенной форме заболевания. Когда операция долго откладывается, это уже будет фактором риски рецидива.
Самолечение в домашних условиях, отказ от обследования и грыжесечения заканчиваются тяжелым состоянием, когда операция уже проводится экстренно. В таких условиях выше риск допустить ошибку, что приведет к послеоперационным осложнениям и повторному заболеванию.
В группу риска попадают пожилые люди, что связано с возрастными изменениями, дегенеративными процессами в области паха. С повторным заболеванием могут столкнуться пациенты с сопутствующими заболеваниями брюшной полости и мочеполовой системы, которые сопровождаются запором, кашлем, повышенным внутрибрюшным давлением.
Недостаточная подготовка перед грыжесечением также играет роль в появлении рецидива. Когда не была проведена санация организма, упущенные из виду инфекционные очаги могут стать причиной гнойного воспаления, вследствие которого появляется грыжа.
Вторая группа причин рецидива грыжи связана со следующими факторами:
- неправильный выбор техники – укрепление только передней брюшной стенки при рецидивной и прямой грыже может привести к повторному заболеванию за счет высокого пахового промежутка и глубокого канала, а чтобы избежать такой проблемы, нужно провести ряд исследований, учесть патогенетические особенности недуга;
- ошибки хирурга в ходе операции – ушивание с большим натяжением тканей, повреждение нервов и сосудов, недостаточное выделение грыжевого содержимого и многие другие действия могут спровоцировать рецидив.
Условием успешной операции всегда будет качественная подготовка и санация. Детям и взрослым пациентам с показанием к хирургическому лечению рекомендуется обследоваться у нескольких врачей, выслушать мнение каждого и довериться мнению большинства специалистов. Врач обязательно должен знать о перенесенных заболеваниях и операциях. Некоторые оперативные техники противопоказаны при ранее проведенном хирургическом лечении органов ЖКТ и малого таза.
Уже после операции спровоцировать заболевание могут осложнения, в особенности гнойное воспаление, кровотечение и повреждение внутренних органов.
Какие осложнения появляются в ранний и поздний период после грыжесечения:
- инфицирование раны – нагноение происходит при попадании инфекции во время операции или уже после при несоблюдении правил ухода за послеоперационным рубцом;
- гематома – появляется в результате разрыва сосудов;
- повреждение семенного канатика – происходит во время выделения грыжевого мешка, ошибка типична для неопытного хирурга, это осложнение чаще происходит уже во время удаления повторного дефекта и грозит бесплодием;
- тромбоз вен голени – случается у пожилых людей и молодых пациентов, ведущих малоактивный образ жизни, для лечения применяются антикоагулянты;
- водянка – наиболее частое осложнение, лечится только повторной операцией;
- повреждение кишки – возникает при неаккуратной обработке грыжевого мешка, также хирург может задеть мочевой пузырь;
- нарушение бедренного сустава – случается при неправильном наложении швов, в случае использования грубого материала, что может привести к кровотечению.
Различают истинный и ложный рецидив. В первом случае заболевание полностью себя повторяет. Ложный рецидив случается при развитии дефекта в другой области или иной формы. Чаще встречаются истинные и ложные прямые грыжи в паху, в соотношении 1/5 диагностируются косые выпячивания.
Повторная паховая грыжа бывает следующих видов:
- косая – окружена семенным канатиком, полностью повторяет ход пахового канала;
- прямая – медиальные или надлобковые в боковой части пахового канала;
- латеральная – расположена около пахового кольца вне семенного канатика;
- надлобковая – случается при недостаточном укреплении пахового канала;
- промежуточная – по форме напоминает гриб, расположена в паховом треугольнике;
- полная – при полном разрушении паховой стенки промежуток канала заполняется большой грыжей.
Паховая грыжа чаще удаляется по методу Лихтенштейна, и типичными формами повторного заболевания после этой операции являются латеральный и медиальный рецидивы.
Способ лечения будет зависеть от степени сложности:
- Первая степень – объем грыжи до 100 см³, метод Кукуджанова, Шоулдайса.
- Вторая степень – объем грыжи до 300 см³, метод Лихтенштейна.
- Третья степень – объем грыжи до 400 см³, метод Ривера.
- Четвертая степень – объем грыжи от 400 см³, метод ТЭП, ТАБП.
Выбор методики определяется видом ранее проведенной пластики, расположением грыжи и ее состоянием. Универсальной операцией будет лапароскопическая герниопластика, она может проводиться на любом этапе выпячивания, за исключением ущемленной грыжи. Надежными техниками считаются операция по Лихтенштейну и реконструктивная обтурационная герниопластика.
Операция проводится двумя способами – через открытый и лапароскопический доступ. Оперирование через послеоперационный рубец осуществляется классическим методом по Лихтенштейну, путем полной реконструктивной герниопластики или частичной обтурационной пластики. Лапароскопический способ предполагает создание доступа к грыже путем трех проколов в области брюшной полости, через которые вводятся инструменты для грыжесечения и камера для визуального контроля.
Особенности разных видов операций при рецидивной грыже в паху:
- метод Лихтенштейна – при большом размере грыжевого мешка и повторном рецидиве, выполняется с подшиванием сетчатого импланта, период госпитализации – до 3 дней;
- полная реконструктивная герниопластика – при рецидиве после пластики с сохранением структуры, в ходе операции имплант фиксируется швами для профилактики смещения, период госпитализации – до 3 дней;
- частичная герниопластика – при ранее проведенной пластике задней стенки пахового канала, в случае небольшого размера грыжевых ворот, это наименее травматичный метод, пациент выписывается из стационара сразу после операции;
- лапароскопический метод – при двухсторонней грыже, предполагает введение импланта через брюшную полость к грыжевым воротам изнутри, это сложный вариант операции, может проводиться только под общим наркозом, потому назначается реже открытой техники.
Зависимо от типа операции, находиться в стационаре потребуется от 1 до 5 дней. Когда врач увидит, что все в порядке, и никаких осложнений нет, он даст рекомендации по поводу ухода за рубцом и образа жизни в первые недели после лечения.
Если же появились какие-то проблемы сразу после операции, врач выясняет, может ли это быть связано с хирургическим вмешательством или наркозом. После выявления причины специалист назначит дополнительное лечение, которое нужно будет проходить дома. Если же повторная грыжа появилась сразу, проводится повторное обследование и назначается вторая операция.
Общие правила в ранний период реабилитации после грыжесечения:
- ежедневная смена повязки и обработка раны антисептиком;
- соблюдение диеты, исключение любой физической работы;
- ношение бандажа по несколько часов во время выполнения повседневных дел;
- посещение врача через неделю для осмотра и в случае осложнений.
После операции могут появиться симптомы осложнений, с которыми нужно пойти к врачу:
- припухлость в области паха не проходит несколько дней;
- сильная боль и нагноение послеоперационной раны;
- отек тканей в паху с общим недомоганием и повышением температуры тела;
- жжение, онемение или повышение чувствительности кожи в месте операции.
Нормальными симптомами после операции будут легкий дискомфорт во время ходьбы, незначительное жжение в паху, припухлость. Состояние улучшается через несколько дней, но еще в течение 1-2 месяцев нужно исключать физическую нагрузку, а во время зарядки и выполнения упражнений всегда использовать бандаж.
Режим питания – это важнейшая часть послеоперационного восстановления. Диета назначается для профилактики запора и вздутия живота, ведь эти нарушения приводят к повышению внутрибрюшного давления, а это фактор развития повторной грыжи.
Как правильно питаться первые 2 недели после грыжесечения:
- кушать нужно маленькими порциями, тщательно все пережевывая;
- пища должна быть комфортной температуры и не острой;
- важно повысить содержание белка в рационе;
- выпивать нужно много чистой воды, но не во время еды, а за 30 минут до или после;
- диета может включать вареное белое мясо, творог, каши, рыбу;
- исключаются закрепляющие и газообразующие продукты.
Поддерживающий бандаж после операции можно носить не всегда и не постоянно. Он противопоказан при нагноении кожи и первые несколько дней после грыжесечения. Когда рана заживет, врач порекомендует лечебный пояс для ношения во время выполнения домашних дел и занятий физкультурой. Бандаж уменьшит давление на швы, предупредив их расхождение, а также поможет предупредить рецидив.
Пояс после операции обязательно должен быть с мягкими вставками, пропускать воздух и впитывать влагу. Перед тем как надевать пояс, его нужно обрабатывать антисептическим средством. Носить послеоперационный бандаж рекомендовано не более 5 часов в сутки, на ночь его нужно обязательно снимать.
источник

Это исследование было необходимо потому, что в международном реестре исследований на момент проведения существовало 415 публикации об рецидиве грыжи после операции, и большинство из них противоречило друг другу. Разные авторы отмечали, что на шанс повторного появления патологии влияют: возраст, пол, индекс массы тела, курение, диабет, тип работы, протрузия диска и наличие физических упражнений.
Что сделали китайские ученые? Они отсеяли дубликаты, а также исследования с сомнительными или неполными данными, а затем из оставшихся 17-ти надежных публикаций вывели статистику по этим группам риска.
14 из 17-ти исследований обращают внимание на возраст. 13 из них не нашли какой-либо значимой зависимости между возрастом и числом повторных грыж, и только одно отметило, что у пожилых пациентов рецидивы случаются немного чаще.
Данные по полу – очень неоднозначные. Рандомизированные исследования говорят, что у мужчин повтор патологии встречается в полтора раза чаще, чем у женщин. Более сфокусированные исследования же дают другой результат: женщины подвержены риску немного больше, чем мужчины. К слову, это еще и зависит от региона: в Европе распределение – примерно одинаковое, в Азии и Америке мужчины получают повторную грыжу намного чаще женщин. Если выводить средний показатель из всех имеющихся данных, то мужчины немного чаще (на 5-10%) женщин повторно обращаются за помощью медиков.
Из 10-ти исследований, в которых упоминался вес пациентов, только 2 отмечают, что ожирение немного повышает риск рецидива. В остальных 8-ми никакой взаимосвязи между весом и рисками выявлено не было.
Все публикации, в которых рассматривали курильщиков, указывают на то, что курение повышает риск повторного развития грыжи в 2 раза.
Диабет упоминается всего в 4-х исследованиях, но данные в них однозначно указывают на то, что диабет увеличивает риск на 25%.
Сравнение между физически легкой и физически тяжелой работой показало: люди с первым типом работы обращаются к врачу по поводу повторной грыжи на 9% реже.
Удаление всего межпозвонкового диска (иногда – даже с частью позвонка) – крайне редкая и крайне сложная процедура. Обычно удаляют только ту часть диска, которая «вылезла» и давит на нерв. После такого удаления может остаться протрузия – выпячивание диска.
Так вот, наличие протрузии повышает риск повторной грыжи на 80%.
На адекватную физкультуру обратил внимание всего 1 автор. И результаты оказались удивительными: занятия спортом после хирургического удаления грыжи снижают шанс повторного возникновения всего на 3-4%.
Итак, все факторы риска можно разделить на 2 категории: посредственные и важные.
К посредственным относятся: пол, возраст, наличие ожирения, тип работы и физкультура. Из них только полу можно уделить некоторое внимание, потому что мужчины подвержены повторной грыже немного чаще. Скорее всего, это связано с тяжелой физической работой, которой мужчины занимаются намного чаще женщин.
К важным относятся: курение, диабет, протрузия.
На данный момент не до конца ясно, каким именно образом курение повышает риски, но один из источников выдвинул следующее предположение: после операции на фиброзном кольце образуется рана, которая со временем затягивается. Химические вещества, проникающие в организм вместе с сигаретным дымом, замедляют регенерацию фиброзной ткани, из-за чего повышается шанс повторного прорыва. В связи с этим курильщикам можно дать ценный совет: бросьте курить хотя бы на полгода после операции. Ране нужно зажить.
Если с курением есть хотя-бы предположение, то с диабетом все еще сложнее. Вся информация ограничивается предположением о плохой регенерации из-за недостатка углеводов и одним исследованием, показывающим, что у диабетиков нарушена выработка глюкозамина.
С протрузией же все более-менее понятно: это, по сути своей, предгрыжа. Есть предположение, что после появления первой грыжи межпозвонковый диск внутри начинает делиться на фрагменты, что серьезно его ослабляет.
Из-за этого шанс повторной грыжи в соседнем сегменте диска резко возрастает.
Как показывает исследование, полностью забыть о грыже межпозвонкового диска не получится даже после операции. Особенно внимательно следить за своим здоровьем нужно мужчинам, курильщикам, диабетикам и тем, у кого после операции осталась или вновь возникла протрузия. Напоследок стоит отметить слова авторов: «Это исследование основано на собранной статистике, а не на каких-либо научных открытиях. Точные механизмы зависимости между факторами риска и повторным возникновением межпозвонковой грыжи еще нужно изучить.»
Источник: журнал «Medicine», January 2016 — Volume 95 — Issue 2 — p e2378.
источник
Грыжа — дефект (отверстие) в мышцах брюшной стенки, через которое в подкожную клетчатку выходят органы брюшной полости, например, петли кишечника, желудок, мочевой пузырь, жировая клетчатка с сохранением целостности всех оболочек и кожных покровов.
Паховая грыжа – одна их самых частых грыж живота. Представляет собой патологическое расширение пахового канала, которое приводит к выпячиванию внутренних органов, или их оболочек, наружу. Выпячивание напоминает мешок, который может быть болезненным, особенно когда мышцы живота напрягаются (при кашле, при поднятии тяжестей). Самой наружной оболочкой паховой грыжи всегда является неповреждённая кожа.
Паховые грыжи возникают в анатомически слабой области – в районе пахового канала. В паховом канале у мужчин проходит семенной канатик со всеми его оболочками, который идёт к яичку, а также сосуды и нервы. У женщин в нём находится круглая связка матки.
Вид грыжи зависит от места выпячивания, т.е. выхода в подкожную клетчатку. Паховые грыжи бывают косыми и прямыми. Косая грыжа проходит косо через весь паховый канал, растягивая его стенки, и выходит из наружной паховой ямки. Она имеет продолговатую форму и обычно спускается в мошонку. Такие грыжи могут достигать очень больших размеров и при них почти вся задняя стенка пахового канала склонна разрушаться.
Непрямая грыжа выходит через внутреннюю паховую ямку, которая расположена ближе к середине туловища, т.е. проходит не через весь паховый канал, и не спускается в мошонку. Прямая грыжа имеет более округлую форму.
Также можно выделить комбинированные паховые грыжи, когда на одной стороне появляется сразу несколько отдельных грыж. Следует ещё упомянуть о скользящих паховых грыжах, когда в выпячивание попадает часть внутреннего органа (мочевого пузыря, кишки, яичников).
Прямая паховая грыжа бывает только приобретённой. Косая паховая грыжа – врождённой и приобретённой.
Чаще паховые грыжи возникают у мужчин. Отношение количества случаев грыж у мужчин и женщин составляет примерно 6 к 1.
- люди, которые имеют слабые мышцы передней брюшной стенки, это характерно для людей старшего возраста и для ведущих малоподвижный образ жизни;
- имеющие заболевания пищеварительной системы, и все, у кого есть склонность к частым запорам;
- те, кому приходится часто носить тяжести, или заниматься другим напряжённым физическим трудом, например, копать;
- люди, страдающие заболеваниями простаты и проблемами с мочеиспусканием;
- страдающие хроническими заболеваниями дыхательной системы, сопровождающимися приступами кашля.
- слабость мышц и соединительной ткани в передней брюшной стенке;
- повышенное внутрибрюшное давление – оно повышается при сильном натуживании, когда человек кашляет, тужится, поднимает тяжести.
Предрасполагающие факторы:
- возраст – у людей старшего возраста возникают чаще, потому что прочность тканей и тону мышц снижаются;
- генетическая предрасположенность;
- синдромы Марфана и Елерса-Данло – нарушения структуры и слабость соединительной ткани;
- беременность – увеличение матки вызывает растяжение мышц и тканей;
- резкая потеря веса;
- асцит — скопление жидкости в животе;
- ожирение;
- хирургическая операция на органах брюшной полости.
Паховая грыжа не проходит сама и требует хирургического лечения. Она может привести к осложнениям, в том числе и угрожающим жизни. Это в первую очередь ущемление грыжевого содержимого, когда ткани, или органы внутри грыжевого мешка слишком сильно сжимаются окружающими мышцами в месте выпячивания и прекращается приток крови к тканям внутри грыжи. Ущемление вызывает сильную боль, а прекращение кровоснабжения приводит к омертвению ткани. Если после ущемления грыжа вправится обратно, то часть омертвевшей ткани может привести к очень серьёзному осложнению – перитониту, или воспалению брюшины. Если его вовремя не начать лечить, возможен смертельный исход. Ущемление части кишечника вызывает и другие опасные последствия, например кишечную непроходимость, которая тоже может закончиться смертельным исходом.
Если у Вас есть паховая грыжа и Вы вдруг почувствовали резкую боль, то возможно неосложнённая грыжа превратилась в ущемлённую — ни в коем случае не пытайтесь вправить её обратно и обязательно сразу обратитесь к врачу-хирургу.
Прогноз заболевания и вероятность повторного появления грыжи
Прогноз после иссечения грыжи хороший, рана заживает быстро. Важно соблюдать врачебные рекомендации, не поднимать тяжести несколько недель после операции, регулярно и правильно питаться, чтобы обеспечить нормальный стул.
Может ли появиться грыжа после удаления?
Повторное появление грыжи на том же месте после грыжесечения возможно всего лишь в 1% случаев. Обычно, если правильно выбран хирургический способ укрепления стенок пахового канала, этого не случается.
Но есть риск появления грыжи на новом месте. Дело в том, что многие люди, которые однажды уже сталкивались с проблемой грыжи, имеют такой синдром, как врождённая слабость соединительной ткани. Это значит, что соединительная ткань, которая составляет большую часть стенок пахового канала, склонна к сильной растяжимости и рыхлому расположению волокон. В результате такого строения стенок риск возникновения паховых грыж намного выше. Такой же высокий риск появления новых грыж имеют люди, которые не избавились от других предрасполагающих факторов (ожирение, малоподвижный образ жизни).
Если Вы обнаружили у себя грыжу, то нужно обращаться к хирургу. Доктор оценит состояние грыжевого мешка и назначит плановую, или срочную операцию, в зависимости от необходимости. Врачу обязательно нужно сообщить следующее:
- были ли у Вас грыжи раньше, или это произошло впервые;
- как давно появилась грыжа;
- не было ли острой боли в области выпячивания;
- есть ли у Вас аллергия на лекарства, и на какие именно,
- имеются ли у Вас какие либо хронические заболевания.
Анестезия при операции на паховой грыжи зависит от метода грыжесечения.
Есть несколько видов операций грыжесечения.
- Пластика местными тканями.
- Пластика с применением синтетических протезов.
- Лапароскопическая герниопластика.
Разновидность операции выбирает врач-хирург, учитывая возраст пациента, состояние здоровья, тяжесть и вид паховой грыжи, и другие факторы.
Операция грыжесечения может быть разделена на 4 основных этапа:
- вскрытие грыжевого мешка;
- оценка того, что было внутри мешка (кишечник, брыжейка, другие мягкие ткани и оболочки): врач определяет, не повреждено ли содержимое грыжи, и только после этого вправляет его в брюшную полость.
- если содержимое грыжи было долгое время ущемлено (то есть пациент не обратился во время) и произошло его омертвение, тогда хирург иссекает повреждённые ткани, при необходимости проводится лапаротомия и ревизия всей брюшной полости, через дополнительный срединный разрез;
- иссечение растянутых частей грыжевого мешка и ушивание раны особым образом: целью хирурга является укрепление слабых мест, через которые выпятилась грыжа. В паховом канале есть передняя и задняя стенки, которые и укрепляет хирург, чтобы предотвратить повторное появление грыжи. Укрепление осуществляется за счёт собственных мышц живота или вшивания специальной сетки (сетчатого эндопротеза).
Пластика пахового канала с использованием синтетических протезов называется «ненатяжной». При помещении его в тканях организма происходит образование соединительной ткани и прорастание элементов сетки собственными тканями организма. При этом образуется прочное укрепление задней стенки на пути возможного рецидива грыжи. Отличить протез от собственных тканей организма в отдаленном послеоперационном периоде практически невозможно. Наиболее распространенным способом ненатяжной пластики пахового канала является операция Лихтенштейна и ее разновидности: метод «пробки» и «заплаты» (plug and patch); использование сложных протезов (PHS, двухслойный протез). Данная методика наименее травматична и очень эффективна (менее 1% рецидивов), в большинстве случаев может выполняться под местной анестезией, и имеет короткий период реабилитации (пациент проводит в клинике, как правило, одну ночь). Операция Лихтенштейна в настоящее время в большинстве клиник в Америке и Европе используется, как основной метод лечения паховых грыж у взрослых. Ненатяжная герниопластика отличается малой травматичностью и высокой эффективностью.
Лапароскопическая герниопластика — ненатяжной метод. Грыжевой дефект укрывается синтетическим протезом, введенным через небольшие проколы в передней брюшной стенке с использованием видеохирургического оборудования.
Существуют два способа этой операции:
- трансабдоминальная предбрюшинная герниопластика (ТАПБ)
- тотальная экстраперитонеальная герниопластика (ТЭП).
В настоящее время наиболее популярным видом лапароскопического устранения паховых и бедренных грыж является трансабдоминальная предбрюшинная герниопластика (ТАПБ) с использованием сетчатых протезов из полипропилена. ТАПБ выполняется под наркозом, всего лишь через три прокола передней брюшной стенки. Сетчатый протез, после постановки прикрывает все слабые места, через которые есть вероятность рецидивов грыж, тем самым снижает возможность рецидивов, практически до нуля. Также преимуществом операции является наличие небольших рубцов на коже и короткий период выздоровления. Фактически большинство людей уже могут приступить к труду на следующий день.
Если грыжа была неосложнённой, то послеоперационный период протекает легко, заживление идёт быстро. Со следующего дня можно принимать пищу и в зависимости от условий труда в большинстве случаев выйти на работу. В более сложных случаях рекомендации индивидуальны.
- не поднимать тяжести, особенно резким рывком;
- регулировать пищеварение, чтобы избежать запоров; хорошим средством для этого является регулярное употребление продуктов, содержащих клетчатку (фрукты, овощи, крупяные каши, бобовые);
- тренировать мышцы брюшного пресса – хороший тонус мышц помогает укрепить слабые места брюшной стенки.
Обязательно пройдите консультацию квалифицированного специалиста в области хирургии в клинике «Семейная».
источник
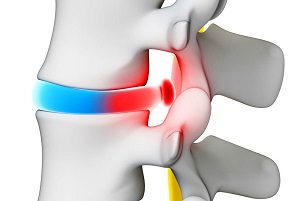
Грыжа позвоночника – это выпячивание части студенистого ядра межпозвоночного диска сквозь разрыв фиброзного кольца.
Причин появления таких деформаций множество, а вот избавление, как правило, предусматривает два метода:
Однако ни один из методов не дает стопроцентную гарантию избавления. Порой вскоре после операции на позвоночнике может произойти рецидив межпозвоночной грыжи , а это повторение болезни со всей ее симптоматикой.
При любом методе избавления от болезни сохраняется опасность повторения. Согласно исследованиям, рецидив грыжи после операции может быть вызван рядом причин:
- не соблюдаются рекомендации врача во время восстановительного периода;
- пациент проявляет чрезмерную физическую активность;
- физические нагрузки сверх рекомендованных;
- не выполняется лечебная гимнастика и другие послеоперационные процедуры;
- отсутствие болей и других симптомов пациент принимает за полное выздоровление, резко возвращаясь к прежнему режиму жизни;
- возможны осложнения в виде нагноения, кровотечения;
- изначально запущенный случай болезни;
- новые травмы;
- спайки , другие дегенеративные изменения тканей после операции;
- ошибочно выбранный метод терапии и операции.
Клиническая картина практически полностью совпадает с симптомами первичной патологии, но при этом отмечаются ухудшения:
- ощущаются сильные боли, порой они интенсивнее, чем в дооперационный период;
- рентгеновские снимки показывают ухудшение неврологического дефицита по сравнению с первичной грыжей;
- в ряде случаев нарушаются функции нижних конечностей, органов малого таза;
- отмечаются боли, не связанные напрямую с межпозвоночной грыжей, такие, как головная боль , боль за грудиной и т.д.
Самый худший результат, к которому может привести рецидив, – паралич и парез конечностей.
Лечение повторного проявления болезни заключается в:
Кроме прочего, рекомендуется проведение МРТ в динамике. Согласно этим исследованиям выносится решение о целесообразности того или иного лечения и о необходимости повторного оперативного вмешательства.
Если после нескольких хирургических вмешательств улучшение не наступает, то возможным результатом является необходимость установки имплантата на место пораженного диска.
Хирургические манипуляции, направленные на удаление грыжи диска, устраняют только последствия дегенеративно-дистрофического процесса, зато провоцируют стремительное развитие разрушительного процесса в целом.
Поэтому одна, две, даже три операции не гарантируют полного избавления от заболевания. Более того, зачастую рецидив грыжи позвоночника наблюдается уже спустя месяц после первого оперативного вмешательства.
Так что же делать? Оперироваться или нет? Однозначный ответ может дать лишь доктор после проведения ряда исследований и анализов .
Бывает, что операция – это единственный шанс пациента вернуться к нормальному образу жизни, даже при условии, что их будет несколько.
Для женщин оперативное вмешательство бывает единственным шансом стать матерью, ведь заболевания спины – плохой спутник при беременности .
Зачастую пациенту предлагается неоперационный метод избавления от болезни. Это значительно безопаснее, чем послеоперационный период, долгая реабилитация , которая все равно в итоге может привести к рецидиву после удаления грыжи позвоночника .
Согласно статистике, полное выздоровление после удаления наблюдается лишь у 30% заболевших, у 50% восстанавливается функциональность позвоночника, но риск повторения остается.
Помните, что хирургическое вмешательство необходимо только согласно исследованиям и только тогда, когда другие методы не принесли необходимых результатов.
Ни один хирург не даст стопроцентную гарантию, что болезнь после оперативного вмешательства не станет прогрессировать и не повторится.
Поэтому лучше постараться не допустить деформаций позвоночника, ибо расплачиваться за незначительные травмы порой приходится всю жизнь.
Полную картину видит и знает только лечащий хирург, но при возможности лучше обследоваться в нескольких клиниках, чтобы иметь возможность выбрать наиболее приемлемый, эффективный способ избавления от болезни.
Для предотвращения обострения или прогрессирования заболевания, необходимо тщательно соблюдать рекомендации лечащего врача, неважно, какой метод первоначального лечения выбран – консервативный или оперативный.
Как правило, рекомендации следующие:
- вовремя принимать медикаментозное лечение;
- делать специальную гимнастику и пройти курс ЛФК;
- при необходимости посещать мануального терапевта;
- ограничить или полностью исключить поднятие тяжестей ;
- соблюдать режим;
- правильно питаться;
- носить специальный корсет для поддержки позвоночника и т.п.
Необходимо помнить, что излечение позвоночной грыжи не происходит моментально, сиюминутного исцеления не случится.
Только соблюдая требования и рекомендации доктора, можно продлить жизнь без боли спины и укрепить свое здоровье.
Подборка моих материалов по здоровью позвоночника и суставов:
Дополнительно рекомендую эти материалы и оборудование здоровья и тренировок:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
источник
Грыжа позвоночника — это выпячивание фрагмента пульпозного ядра сквозь разрыв в фиброзном кольце межпозвоночного диска. Межпозвоночная грыжа, сформировавшаяся на прежнем месте после удаления хирургическим способом, либо после консервативного лечения через любой промежуток времени называется рецидивом грыжи диска позвоночника. Несмотря на инновационные технологии в нейро- и общей хирургии, гарантию на стопроцентное отсутствие рецидива после оперативного вмешательства не дает ни одна клиника.
Повторно возникают не только межпозвоночные, но и паховые, пупочные, диафрагмальные и многие другие виды грыж.
Рецидив, повторная грыжа после операции, образуется в самом месте проведения вмешательства, относится к категории послеоперационных осложнений. Частота возникновения в настоящее время значительно снижена и колеблется в пределах 0,5-4% , что зависит от вида грыжи и места ее локализации.
Фото: рецидив межпозвоночной грыжи
Причинами появления повторной грыжи могут быть:
- Несоблюдение послеоперационного режима и неправильное ведение восстановительного периода. Особенно это актуально, если выявлен рецидив паховой грыжи у детей.
- Повышенная двигательная активность.
- Подъем тяжестей более 1,5 килограмм.
- Пренебрежение плану восстановительного лечения (отказ от физиопроцедур, гимнастики и т.п.).
- Выход на работу, несмотря на рекомендации врачей (из-за отсутствия болей пациент считает свое выздоровление полным).
- Осложнения после операции в виде кровотечения, нагноения.
- Травмы.
- Дегенеративные изменения окружающих место операции тканей. В результате швы плохо срастаются, приживание искусственного импланта затягивается.
- Изменения тканей могут быть следствием вредных привычек или наследственности пациента.
- Неверно подобранный метод операции.
Классификация рецидивных грыж такая же, как и впервые возникших:
- По месту возникновения (паховые, пупочные, дифрагмальные, межпозвоночные, суставные и т.д.).
- По месту локализации (левосторонние, правосторонние, реже, двухсторонние).
- По количеству камер (одно -, двухкамерные).
- По наличию осложнений (ущемленная, не ущемленная) и т.д.
Фото: имплант для профилактики рецидива грыжи
Наиболее вероятен рецидив пупочной грыжи у женщин во время беременности и родов из-за перерастяжения тканей. В остальных случаях процент этого осложнения достаточно низок и возникает в основном в том случае, если ранее операция была проведена открытым способом. Устранение грыжи консервативным методом, в случае рецидива, малоэффективно. Необходимо хирургическое вмешательство, которое можно произвести через прежний рубец.
Наиболее вероятен рецидив паховой грыжи у ребенка в первые 1,5- 3 года. Чаще рецидив дают прямые, скользящие, а также большие паховые грыжи. Предрасполагающим фактором являются рубцово-атрофические изменения в области передней стенки пахового канала или деформация семенного канатика. Рецидив паховой грыжи у детей встречается значительно реже, чем у людей зрелого и пожилого возраста. Чаще повторная паховая грыжа образуется мужчин.
Самое распространенное явление — повторная грыжа позвоночника. Из-за сложности проводимых нейрохирургических вмешательств, сильнейших дегенеративных изменений и постоянного давления на межпозвоночные диски, рецидив после удаления грыжи встречается довольно часто, в 5-15% всех прооперированных грыж.
По этой причине оперативное удаление межпозвоночной грыжи производят только по абсолютным показаниям:
- компрессия спинного мозга и ущемление нервов;
- наличие блуждающей секвестрированной грыжи;
- отсутствие положительного эффекта от продолжительного консервативного лечения;
- длительный и выраженный болевой синдром.
Диафрагмальная грыжа чаще всего рецидивирует, если изначально она достигала крупных размеров. Хотя в большинстве случаев процент рецидива диафрагмальных грыж незначителен, при условии соблюдения режима в восстановительном периоде.
Возникает из-за слабости соединительной ткани и повышенной нагрузки на послеоперационные швы. Нагрузкой являются не только подъем тяжестей, но и заболевания, сопровождающиеся интенсивным кашлем, длительными запорами, атакже воспаление и нагноение окружающих рубец тканей
Фото: послеоперационная гигантская грыжа до операции
Симптоматика очень схожа с признаками первичных грыж. Выпуклое образование на поверхности тела, в месте проведения предыдущей операции (если это паховая, пупочная или грыжа белой линии живота). Из-за рубцовых изменений образование достаточно плотной консистенции, которое , возможно, не будет обладать подвижностью из-за рубцовых изменений ткани. Нарушения в работе внутренних органов, такие как тошнота, вздутие, запоры, нарушение функции мочеиспускания присоединяются позже.
Рецидив межпозвонковой грыжи сопровождается:
- возникновением болевого синдрома (это основная жалоба);
- нарушением функций конечностей (снижение чувствительности, мышечная слабость, возможен парез);
- изменения в работе иннервируемых органов (головные боли, боли за грудиной).
Рецидив паховой грыжи симптомы вызывает в виде нарушений в деятельности мочевыделительной системы.
Фото: послеоперационная гигантская грыжа после операции
Консервативному лечению многие виды рецидивных грыж поддаются хуже, чем впервые возникшие. Направлено оно на укрепление мышц пресса при рецидиве после паховой грыжи, пупочной, белой линии живота, укрепление мышц спины и снятия воспаления, если образовалась повторная грыжа позвоночника.
При имеющейся паховой, диафрагмальной, пупочной, белой линии живота повторной грыже операция является более результативной. При отсутствии экстренных показаний для ее проведения назначается предварительное лечение. Необходимо сначала снять возникшее воспаление, улучшить трофику тканей, укрепить организм пациента.
Способы оперативного вмешательства аналогичны:
- открытый (крайне нежелателен, если имеется рецидив после удаления грыжи и назначается только при экстренных показаниях);
- герниопластика с применением имплантов;
- лапароскопия.
При возникшем рецидиве межпозвонковой грыжи, нейрохирургическая операция идентична обычному оперативному ее лечению.
Восстановительный период требует еще большего внимания и неуклонного выполнения всех предписаний. Подъем тяжестей категорично запрещен даже в отдаленном реабилитационном периоде. ЛФК, массаж, физиопроцедуры, иглорефлексотерапия, плавание и занятия в бассейне дают отличные результаты в восстановительном периоде.
Необходим отказ от вредных привычек, нормализация веса пациента, лечение сопутствующих заболеваний.
Лучшей профилактикой рецидивов грыж является:
- правильно организованная предоперационная подготовка пациента; индивидуальный подход к методу хирургического вмешательства;
- профессиональная, отработанная во всех нюансах техника грыжесечения;
- ограничение физических нагрузок в раннем и позднем восстановительном периоде.
источник
Рецидив – это повторное проявление клинических симптомов заболевания после того, как оно находилось в ремиссии (выздоровление). Как правило, новое обострение связывают с тем, что лечение не устранило полностью тех факторов, которые вызвали патологию. Лечение рецидивов может занимать продолжительное время – от нескольких суток до нескольких лет, в зависимости от тяжести заболевания, а также индивидуальных особенностей больного.
Рецидив – это случайность или закономерность?
Появление рецидива заболевания может зависеть от состояния иммунитета – сниженный делает возможность более вероятной. Возможно такое, что к уже имеющемуся заболеванию в стадии ремиссии подключается другое – вирусное или инфекционное. Также возможен рецидив после операции, если она не оказалась удачной и не поспособствовала полному устранению причин болезни.
Рецидивы после операции межпозвонковой грыжи
Осложнения, возникающие после операций на позвоночнике, многообразны, и многие доктора считают, что неоперабельное лечение межпозвонковой грыжи намного безопаснее и дешевле, чем послеоперационная реабилитация и возможный рецидив. Это в какой-то мере разумно, потому как неудачная операция способна привести к очень неприятным последствиям. Больной может пострадать от остеохондроза позвоночника, который носит прогрессирующий характер. Это связано с тем, что развитие межпозвонковых протрузий после операции способно ускориться в три-четыре раза, что приводит к образованию рецидива уже в течение первого месяца. 

Как избежать рецидивов?
К сожалению, ни один хирург, даже самый хороший, не сможет дать стопроцентной гарантии успешного исхода операции. Именно поэтому их стараются не проводить, либо проводить только в самых крайних случаях. Помните, что самое лучшее лечение – это профилактика, и позаботьтесь о своем позвоночнике заранее. Берегите себя и будьте здоровы!
Непростительные ошибки в фильмах, которых вы, вероятно, никогда не замечали Наверное, найдется очень мало людей, которые бы не любили смотреть фильмы. Однако даже в лучшем кино встречаются ошибки, которые могут заметить зрител.
А Вы знали, что 89% населения России и стран СНГ больны гипертонией? Причем большинство людей даже не подозревают этого. По статистике две трети пациентов умирает в течение первых 5 лет развития болезни.
Если у вас часто повышается давление, болит голова, вы чувствуете хроническую усталость и, практически, привыкли к плохому самочувствию, не спешите глотать таблетки и ложиться на операционный стол. Скорее всего, вам поможет простая чистка сосудов.
В рамках Федеральной программы, при подаче заявки до (включительно) каждый житель РФ и СНГ может почистить свои сосуды бесплатно. Читайте подробности в официальном источнике .
Почему некоторые дети рождаются с «поцелуем ангела»? Ангелы, как всем нам известно, относятся доброжелательно к людям и их здоровью. Если у вашего ребенка есть так называемый поцелуй ангела, то вам нечег.
Зачем нужен крошечный карман на джинсах? Все знают, что есть крошечный карман на джинсах, но мало кто задумывался, зачем он может быть нужен. Интересно, что первоначально он был местом для хр.
20 фото кошек, сделанных в правильный момент Кошки — удивительные создания, и об этом, пожалуй, знает каждый. А еще они невероятно фотогеничны и всегда умеют оказаться в правильное время в правил.
Как выглядеть моложе: лучшие стрижки для тех, кому за 30, 40, 50, 60 Девушки в 20 лет не волнуются о форме и длине прически. Кажется, молодость создана для экспериментов над внешностью и дерзких локонов. Однако уже посл.
Следующая информация выходит за рамки данной статьи, но не написать об этом было бы грубым неуважением к посетителям сайта. Информация крайне важная, просим прочитать ее до конца.
В России и странах СНГ 97.5% постоянно страдают от: простуд, головных болей и хронической усталости.
Неприятный запах изо рта, высыпания на коже, мешки под глазами, понос или запор — эти симптомы стали на столько обыденными, что люди перестали обращать на это внимание.
Не хотим Вас запугивать, но при наличии хоть одного из симптомов — с вероятностью в 85% можно сказать, у вас в организме присутствуют паразиты. И с ними нужно срочно бороться! Ведь глисты смертельно опасны для человека – они способны очень быстро плодиться и долго жить, а болезни, которые они вызывают, проходят тяжело, с частыми рецидивами. Большинство людей даже не подозревают о том, что они заражены паразитами.
Сразу хотим предупредить, что не нужно бежать в аптеку и скупать дорогущие лекарства, которые по словам фармацевтов вытравят всех паразитов.
Большинство лекарств крайне неэффективны, кроме того они наносят огромный вред организму. Травя глистов, в первую очередь вы травите себя!
Как победить заразу и при этом не навредить себе? Известный врач — Дворниченко Виктория Владимировна в недавнем интервью рассказала про действенный домашний метод по выведению паразитов.
9 знаменитых женщин, которые влюблялись в женщин Проявление интереса не к противоположному полу не является чем-то необычным. Вы вряд ли сможете удивить или потрясти кого-то, если признаетесь в том.
Вентральная, или послеоперационная грыжа – это патологическое выпячивание внутренних органов брюшной полости (только брюшной) в подкожно-жировую клетчатку через дефект, образовавшийся в области послеоперационного рубца. Патология может возникать спустя небольшой или длительный срок (1–2 года) после проведения операции. Вентральные грыжи составляют 22% всех существующих послеоперационных дефектов.
Это опасная патология, которая существенно влияет на качество жизни пациента и нередко вызывает более сильные страдания, чем заболевание, приведшее к операции. Особенно серьезен послеоперационный дефект в пожилом возрасте. Основные симптомы выпячивания: боли, тошнота, рвота.
Самый надежный способ лечения вентральной грыжи – операция с установкой специальных сетчатых протезов брюшной стенки, которые в несколько раз снижают частоту рецидивов заболевания. Операция довольно сложная, но это единственный способ решить проблему.
Послеоперационная грыжа может возникнуть из-за большого количества разных причин:
- технические врачебные ошибки, допущенные во время операции при наложении послеоперационного шва;
- воспаление и нагноение раны;
- некачественный шовный материал;
- чрезмерные физические нагрузки на брюшную полость в период реабилитации;
- атрофия мышечных структур передней брюшной стенки;
- снижение иммунных сил и восстановительных способностей организма;
- ожирение;
- хронические запоры;
- наличие тяжелых заболеваний внутренних органов (сахарный диабет, болезни дыхательной системы);
- системные заболевания соединительной ткани;
- сильный кашель, рвота.
Чаще всего выпячивание внутренних органов через дефект в области послеоперационного рубца происходит при проведении экстренных хирургических операций без необходимой предоперационной подготовки. В такой ситуации у некоторых пациентов нарушается нормальная работа кишечника, либо происходит нарушение дыхательных функций, что приводит к повышению внутрибрюшного давления или развитию кашля, который негативно воздействует на образование рубца после операции.
Здравствуйте! Меня зовут
Людмила Петровна, хочу высказать свою благодраность Вам и вашему сайту.
Наконец-таки я смогла избавиться от грыжи. Веду активный образ жизни, живу и радуюсь каждому моменту!
В 45 лет у меня вылезла грыжа. Когда стукнуло 58 лет, начались осложнения, я уже практически не могла ходить, а эти страшные боли, вы просто не представляете как я мучалась, все было очень плохо. Чего только не пробовала, больницы, поликлиники, процедуры, дорогущие мази. ничего не помогало.
Все изменилось, когда дочка дала прочитать мне одну статью в интернете . Не представляете на сколько я ей за это благодарна. Эта статья буквально подняла меня с постели. Не поверите, но всего за 2 недели я полностью вылечила грыжу. Последние несколько лет начала много двигаться, весной и летом каждый день езжу на дачу, с мужем ведём активный образ жизни, много путешествуем. Все удивляются, как я все успеваю, откуда столько сил и энергии, все никак не поверят, что мне 62 года.
Кто хочет прожить долгую и энергичную жизнь без грыжи, уделите 5 минут и прочитайте эту статью .
Вентральные грыжи бывают разные.
(если таблица видна не полностью – листайте ее вправо)
Грыжа — та самая своя ноша, которая тянет. Получить ее можно при самых разнообразных обстоятельствах; к счастью, и вылечить ее сегодня не проблема.
Все с детства знают: грыжа — значит, надорвался. Но бывает и гораздо прозаичнее. Пошел человек в туалет с запором (в смысле с запором в туалет), а вышел из него с грыжей. Можно принести ее из фитнес-центра, причем ни разу не превысив рекомендованной тренером нагрузки. При этом никто заранее не предскажет, сразу у вас вылезет мешок до середины бедра или малозаметная поначалу выпуклость станет медленно, но верно расти.
Большинство грыж нужно сразу оперировать, иначе они в любую секунду могут превратиться в смертельную опасность.

Паховые, мошоночные, бедренные, пупочные, белой линии и некоторые другие, более редкие или малозаметные. Грыжи, возникающие в области послеоперационных рубцов, называются послеоперационными вентральными грыжами. Операции в области живота резко увеличивают вероятность их появления. Грыжи, возникающие на месте ранее оперированных грыж, называются рецидивными (повторными). У мужчин чаще бывают пахово-мошоночные, а у женщин паховые и бедренные.
Брюшная стенка, состоящая из мышц и плотной соединительной ткани (апоневрозов), выполняет ряд функций; одна из них — удержать внутренние органы в естественном положении и противодействовать создаваемому ими внутрибрюшному давлению. Под действием внутрибрюшного давления в наиболее слабых местах брюшной стенки может образоваться дефект (грыжевые ворота), в который выходит грыжа. Этому могут способствуют основательная физическая нагрузка, сильный кашель, запоры.
Вылечила грыжу дома. Прошло уже 2 месяца, как я забыла о своей грыже. Ох, как же я раньше мучалась, жуткая была боль, в последнее время толком ходить нормально не могла. Сколько раз я ходила по поликлиникам, но там только дорогущие таблетки да мази назначали, от которых не было толку вообще. И вот уже 7 неделя пошла, как грыжа ни капельки не беспокоит, через день на дачу езжу работать, а с автобуса идти 3 км, так вот вообще легко хожу! Все благодаря этой статье . Всем у кого грыжа — читать обязательно!
Образование грыжи может остаться незамеченным, а может сопровождаться интенсивными болями. Спустя некоторое время происходит постепенное увеличение грыжи, вплоть до выхождения в грыжевой мешок большей части кишечника.
Может ли грыжа исчезнуть без операции?
К сожалению, ни самостоятельно, ни под воздействием гимнастики или лекарств грыжа не исчезнет. Со временем она только увеличивается в размерах, доставляя проблемы и увеличивая риск осложнений. Единственный путь к излечению — операция.
Ношение бандажей, широко рекомендовавшееся прежде, сегодня не приветствуется. Пользы от них мало, а вред очевиден — из-за деструкции близлежащих тканей и их окончательного расслабления в них нарушается кровоток. В итоге оперировать больного, носившего бандаж несколько месяцев, гораздо трудней. Кроме того, бандаж провоцирует больного к откладыванию операции «на потом».

Какие виды операций существуют для ликвидации паховых грыж?
Известно более 300 способов пластики паховых грыж. Пластика собственными тканями применяется давно – со второй половины XIX века. Суть ее в закрытии грыжевых ворот собственными тканями больного (мышцами, фасциями и апоневрозами). Частота рецидивов грыж после этих операций — от 2% до 15%. Основные недостатки — боль в первые дни после операции, а интенсивный физический труд противопоказан как минимум 3 месяца.
Лапароскопический способ пластики выполняется под контролем прибора, позволяющего с помощью минивидеокамеры ликвидировать грыжу со стороны брюшной полости без разреза кожи над грыжей. Чаще всего дефект брюшной стенки закрывается изнутри брюшной полости синтетическим сетчатым протезом. Риск вновь обзавестись грыжей — 2-5%. Боль после операции небольшая, а срок реабилитации достаточно короток — до месяца.
Серьезные недостатки — необходимость общего обезболивания, техническая сложность и дороговизна оборудования. Такая операция не подойдет легочникам и сердечникам. Поскольку это вмешательство очень трудно в исполнении, в нему прибегают обычно, когда проводят сразу две операции — например, если ликвидируют калькулезный холецистит или оперируют толстую кишку. Случается, что хирург пережимает нервные волокна и тогда приходится либо проводить повторную операцию, либо больному предстоит жить с болью несколько месяцев, пока нерв не атрофируется. Есть также риск повредить мочевой пузырь или семенной канатик.
Способы пластики «без натяжения» из традиционного доступа отличаются от пластики собственными тканями тем, что для закрытия грыжевых ворот используются «заплаты» из синтетических материалов, тех же самых, что и при лапароскопии. Наибольшую распространенность благодаря своей надежности и простоте получила методика I.L.Lichtenstein. Она применима при любом виде и размере паховых грыж.
Последние 10-15 лет пластика «без натяжения» из традиционного доступа завоевывает все большую популярность, что стало возможным благодаря созданию совершенных синтетических материалов и разработке новых методик закрытия грыжевых ворот, практически гарантирующих больному – грыжа не повторится. Боль после операции незначительная. Интенсивный физический труд возможен через месяц после операции.
Операции без натяжения из традиционного доступа можно проводить в амбулаторных условиях — но только в специализированных клиниках. Для операции достаточно местной или спинальной анестезией, что особенно важно для престарелых больных и пациентов с заболеваниями сердца и легких.
Какие исследования необходимо пройти перед операцией?
Обязательные: определение группы крови и резус-фактора, общий и биохимический анализы крови (в том числе на сахар и на протромбин), пробы на свертываемость крови, гепатит, сифилис и ВИЧ-инфекцию, ЭКГ.
Желательные: УЗИ брюшной полости, общий анализ мочи, рентгеноскопия (или флюорография) грудной клетки.
Что предпринять накануне операции?
Накануне вечером нужно сделать очистительную клизму или принять препарат «Фортранс». Утром в день операции нужно побрить место предполагаемого разреза и вокруг него. В день операции нельзя есть и пить. Если имеется варикозное расширение вен нижних конечностей или если пациент старше 50 лет, то необходимо иметь с собой эластичные бинты для ног.
Какие проблемы возможны после операции?
После пластики гигантских пахово-мошоночных грыж в течение месяца мошонка остается увеличенной, кожа ее отечна. Это не является осложнением и не создает дискомфорта. Такова естественная реакция тканей на удаление большого грыжевого мешка. Дополнительного лечения не требуется.
Как вести себя в первое время?

Перевязка нужна на следующий день после операции. При благоприятном течении она станет единственной вплоть до момента снятия швов (через 7 суток).
Что происходит с синтетическим сетчатым протезом, который вживляют пациенту?
Спустя месяц после операции синтетический сетчатый протез, выполненный чаще всего из полипропилена, прорастает волокнами соединительной ткани. Со временем формируется плотный пласт толщиной до 1,5 мм, имеющий в своей основе сетчатый протез. Благодаря ему образовавшаяся соединительная ткань остается пластичной, но не растягивается — это обезопасит от новой грыжи.
А если грыжа вылезла повторно?
Придется снова оперироваться. Такие операции технически сложнее, требуют высокой квалификации хирурга. При пластике собственными тканями физическая нагрузка ограничивается в течение 6 месяцев.
Можно ли говорить о профилактике грыж?
Практически нет. Разве что свести ее к профилактике запоров. А если придется поднимать тяжести, лучше воспользоваться поясом тяжелоатлетов либо попросту обвязать живот широким полотенцем. Ну, а «пояса» на бедра, пах или мошонку пока не изобрели…
Тренировка мышц брюшного пресса избавит от появления грыжи?
Нет, поскольку брюшная стенка тренировке не поддается. Как ни странно это может показаться, чем сильнее мышцы брюшного пресса и слабее, дефектнее брюшная стенка, тем выше риск возникновения грыжи. Особенно часто такое случается при слабости в области пупочного кольца.
По материалам статьи Андрея Тимошина «Грыжа».
Источники: http://fb.ru/article/112162/retsidiv—eto-opasno-oslojneniya-posle-operatsii-mejpozvonkovoy-gryiji, http://gryzhinet.ru/drugie/gryzha-posleoperacionnaya-064.html, http://www.medkrug.ru/article/show/gryzha_v_voprosah_i_otvetah
Дорогой читатель, я готов с тобой поспорить, что у тебя или твоих близких в той или иной степени болят суставы. По началу это просто безобидный хруст или небольшая боль в спине, колене или других суставах. Со временем болезнь прогрессирует и суставы начинают болеть от физических нагрузок или при смене погоды.
Обычная боль в суставах может быть симптомом более серьезных заболеваний:
- Острый гнойный артрит;
- Остеомиелит — воспаление кости;
- Сепс — заражение крови;
- Контрактура — ограничение подвижности сустава;
- Патологический вывих — выход головки сустава из суставной ямки.
В особо запущенных случаях все это приводит к тому, что человек становится инвалидом, привязанным к постели.
Как же быть? — спросите вы.
Мы изучили огромное количество материалов и самое главное проверили на практике большинство средств для лечения суставов. Так вот, оказалось, что единственный препарат, который не убирает симптомы, а по-настоящему лечит суставы — это Artrodex .
Данный препарат не продается в аптеках и его не рекламируют по телевизору и в интернете, а по акции стоит он всего 1 рубль.
Чтобы вы не подумали, что вам втюхивают очередной «чудо-крем», я не буду расписывать, какой это действенный препарат. Если интересно, читайте всю информацию о Artrodex сами. Вот ссылка на статью .
источник
Крайне редко, но больные, перенесшие грыжу, встречаются с ее повторным развитием. При этом многие не понимают, от чего такое могло произойти. Разобраться в причинах важно, так как это может предотвратить развитие рецидива грыжи.

Причем проявиться такое состояние может как после консервативного, так и после хирургического лечения.
В результате действия определенных факторов развивается повторное выпячивание содержимого МПД.
Но все-таки чаще многие отмечают менее выраженные признаки заболевания, которые будут нарастать при отсутствии лечения. При этом нарушения со стороны внутренних органов дают о себе знать гораздо чаще и быстрее.
Врачи выделяют ряд причин, которые могут спровоцировать рецидив грыжи:
- Несоблюдение рекомендаций доктора на период реабилитации;
- Отказ от проведения занятий ЛФК;
- Ведение исключительно медикаментозной терапии;
- Отказ от физиотерапии;
- Длительная работа с осевой нагрузкой на позвоночник при преждевременном выходе на работу;
- Нарушение техники проведения вмешательства во время ведения операции;
- Индивидуальные особенности организма пациента (например, склонность к образованию келоидных рубцов);
- Подъем тяжестей в период реабилитации после грыжи L5-S1 и после таковой;
- Травмы позвоночника;
- Избыточный вес.

- Боль кажется усиленной при сравнении с первым проявлением грыжи;
- Неврологический дефицит усугубляется в сравнении с первым обострением;
- Послеоперационное обострение в контексте неврологических проявлений носит более интенсивный характер;
- Процент инвалидизации у больных с рецидивом грыжи после операции гораздо выше.
По статистике примерно 0,4-4% больных сталкиваются с данным состоянием после операции. Соответственно все усилия направляются именно на профилактику такого состояния. правильно и своевременно предпринятые меры позволяют не только предотвратить рецидив, но и послеоперационные осложнения.
Рецидив грыжи может развиться как сразу после операции, так и спустя много лет после таковой. Но большая часть случаев приходится на период реабилитации, то есть первые три месяца. В таких случаях обычно проводят повторную операцию, носящую название ревизионная микродискэктомия.

- Следовать рекомендациям врача в отношении периода реабилитации;
- Вести каждодневные занятия ЛФК;
- Нормализовать питание;
- Привести к норме и удерживать вес;
- Заняться лечением первопричины грыжи;
- Укреплять различными занятиями мышечный каркас;
- Отказаться от деятельности, требующей сохранения одной и той же позы на протяжение длительного периода времени;
- Регулярно посещать врача согласно предписаниям.
Как правильно поднимать тяжести
По статистике на рецидив грыжи приходится примерно 4% случаев. Прогнозы гораздо лучше у тех пациентов, которые следуют рекомендациям врачей, а также занимаются лечебной гимнастикой на постоянной основе. Таким образом существенно снижается (но не устраняется полностью) риск повторного проявления патологии.
Как уберечь себя от повторных грыж, смотрите в нашем видео:
источник
Не исключено, что после удаления межпозвоночной грыжи, она вновь может возникнуть на прежнем месте. Рецидив грыжи позвоночника наблюдается как у людей, перенесших оперативное вмешательство, так и у тех, кто лечит патологию консервативным путем. Несмотря на современный подход к излечиванию этого заболевания и инновационные технологии в хирургии, врачи не дают 100% гарантий, что даже после операции диагноз не вернется. Чтобы повторно не столкнуться с грыжей, пациенту рекомендуется придерживаться всех рекомендаций врачей.
Повторная грыжа на позвоночнике отмечается у больных не так уж и часто. При правильном и своевременно начатом лечении людям удается навсегда побороть недуг и предупредить его рецидив в дальнейшем. Обычно диагностируют грыжевой дефект на месте предыдущего в следующих случаях:
- Несоблюдение специального послеоперационного режима. Зачастую эта проблема отмечается в детском возрасте.
- Чрезмерная двигательная активность.
- Полученные травмы.
- Подъем предметов, массой более 1,5 кг.
- Появление кровотечений, нагноения после оперативного вмешательства.
- Изменение тканевых структур в результате наследственности или отказа от вредных привычек.
- Деформация ткани, окружающей прооперированный участок. Вследствие этого ухудшается срастание швов и затягивается приживление искусственного имплантата.
- Неверно подобранный метод хирургического вмешательства.
Вернуться к оглавлению
В большинстве случаев на повторную грыжу указывают те же симптомы, что и на первоначальную. В зоне проведения предыдущей операции над поверхностью тела образуется выпуклость, имеющая вследствие рубцовых изменений плотную консистенцию. Это относится к паховой, пупочной или грыже, местом локализации которой стала белая линия живота. В результате больного начинают беспокоить следующие симптомы:
Большинство рецидивных грыж поддаются консервативному лечению значительно хуже. Терапевтический курс подразумевает прием лекарственных препаратов, выполнение физиопроцедур, основная функция которых укрепить мышцы пресса, если выпуклость образовалась в паху, зоне пупка либо повысить прочность мышечной ткани спины, когда грыжа поразила межпозвоночные диски шейного, поясничного отдела.
При повторном грыжевом образовании более результативным будет хирургическое вмешательство, однако, перед ним необходимо провести противовоспалительную терапию и укрепить организм больного.
Этот способ терапии межпозвоночных дефектов подразумевает нейрохирургическое вмешательство. Для иссечения грыжи делается небольшой разрез. Весомым преимуществом такой операции по удалению грыжевого образования является быстрое восстановление и отсутствие болей. Реабилитационный период занимает в среднем 2—3 недели.
Все больше стала пользоваться спросом операция по иссечению грыжевого дефекта посредством специального оборудования. Весь процесс проведения хирургического лечения можно наблюдать на мониторе. Этот метод не требует длительного реабилитационного периода, поэтому уже через 24 часа после операции больной может передвигаться. При удалении грыжи эндоскопическим путем риск возникновения осложнений сводится к нулю.
Удалить грыжу можно и при помощи лазера. Процедура осуществляется следующим образом:
- вводят в болезненный участок специальную иглу, а через нее наконечник-световод;
- нагревают грыжевое образование до 70-ти градусов, исключая деформацию межпозвоночного диска;
- происходит испарение жидкости и уменьшение размера грыжи.
Реабилитационный период после проведения такой операции занимает больше времени, а болезненная симптоматика проходит только спустя несколько месяцев. При лазеротерапии укрепляется костная ткань позвоночного столба, сокращается вероятность разрушения диска и предотвращается возможность рецидивирующего образования грыжи на предыдущем месте.
Если костная ткань повреждена сильно либо существует необходимость в укреплении позвоночника, больному может быть назначена вертебропластика. Укрепление осуществляется с помощью специальной медицинской пластмассы или костного цемента. В результате предотвращается последующая деформация межпозвонковых дисков и стабилизируется позвоночник.
Ни одно лечебное мероприятие не дает полной гарантии, что грыжа не возникнет вновь. Однако если придерживаться рекомендаций врачей, то удастся предотвратить ее повторное возникновение. Так, категорически запрещается поднимать тяжести, употреблять жирную, жареную и другую пищу, которая способствует повышению массы тела. В реабилитационный период для более скорого восстановления следует проводить физиопроцедуры, посещать бассейн, массаж, лечебно-физическую культуру. Лучшей профилактикой рецидивов будет правильно организованная предоперационная подготовка и профессиональная техника грыжеиссечения.
источник
Чтобы лечение было полноценным, после операции межпозвонковой грыжи обязательно необходимо пройти реабилитационный курс, он может длиться два месяца или один год. С помощью реабилитации можно избавиться от боли, проблем неврологического характера, стабилизировать состояние здоровья, восстановить позвоночник, опорно-двигательную функциональность, улучшить тонус мышц, устранить скованность при физических нагрузках.
1. Пациент должен быть под постоянным наблюдением.
2. Кроме хирурга, свои рекомендации должен давать реабилитолог, невролог.
3. Процедуры должны индивидуально подбираться в зависимости от состояния больного.
4. Принять профилактические меры, чтобы в дальнейшем грыжа снова не повторилась.
5. Обязательно в послеоперационный период нужно носить специальный корсет.
Если реабилитация будет правильно организована, боль быстро исчезнет, пройдет отек, можно будет устранить давление в межпозвоночном диске. Обратите внимание, что, если в дальнейшем не соблюдать все рекомендации, могут возникнуть проблемы. Реабилитация объединяет в себе профилактические меры, с помощью которых можно защититься от появления новой грыжи. Также лечебные меры с помощью их можно повысить работоспособность.
Все зависит от вида операции. В том случаи, если была проведена традиционная дискоэктомия, полгода необходимо проводить все процедуры, чтобы два соседних позвонка срослись в скором времени.
Когда при удалении использовали микродискоэктомию, пункционную лазерную вапоризацию, эндоскопическую дискоэктомию, позвоночник восстанавливается намного быстрее, осложнений практически нет.
Также реабилитация зависит от возраста пациента, насколько тяжело протекает заболевание, сколько длится дооперационный период.
Процесс реабилитации должен проходить в три этапа:
1. Начальный, который длится до двух недель. Таким образом, можно предупредить, и избавится от болевых ощущений, также в данном случае необходима и психологическая поддержка.
2. Поздний длится до двух месяцев после удаления межпозвоночной грыжи, так можно быстрее адаптироваться и больной сможет себя обслуживать сам.
3. После реабилитационный период возникает спустя два месяца после операционного вмешательства и может длиться в течение всей жизни. Очень важно полностью восстановить движение в позвоночнике, также принять все профилактические меры, чтобы защититься от повторной межпозвоночной грыжи, необходимо укрепить опорно-двигательный аппарат.
Для каждого периода характерны свои особенности, которых очень важно придерживаться, также необходимо учитывать все противопоказания и рекомендации доктора.
1. Нельзя первое время долгое время сидеть.
2. Запрещается перемещаться в транспортном средстве, сидя.
3. Нельзя поднимать тяжелое, больше 5 кг.
4. Необходимо избегать резких, глубоких позвоночных движений, также запрещаются скручивания, нельзя наклоняться в разные стороны, вперед.
5. Все физические нагрузки должны выполняться в корсете.
6. В день после перенесенной операции нужно носить корсет больше, чем 4 часа на день.
7. Запрещен велоспорт, игровые виды спорта.
8. Противопоказан массаж и мануальная терапия.
9. Нельзя курить и злоупотреблять алкоголем.
1. Нельзя постоянно прибывать в одном положении, как можно больше стараться двигаться.
2. Перед всеми физическими нагрузками для начала необходимо хорошо разомнутся.
3. Запрещены долгие поездки в автомобильном транспорте.
4. Нельзя прыгать с разных высот.
5. Запрещено поднимать тяжести выше, чем 8 кг.
6. Не переохлаждать пораженную зону.
7. Запрещено долгое время прибывать в корсете. потому что могут быть атрофированы спинные мышцы.
8. Обязательно необходимо контролировать свой вес, чтобы не нагружать позвоночник.
9. Придерживаться постельного режима, постепенно увеличивать нагрузки.
10. Врач должен постоянно контролировать, учитывать все индивидуальные особенности пациента.
1. Использование специальных медикаментозных средств, с помощью которых можно остановить воспалительный процесс, обезболить и восстановить костную ткань.
2. Необходима физиотерапия, с помощью ее можно улучшить кровообращение, обезболить пораженную зону с помощью лазеротерапии, ультразвука, электрофореза .
4. Использовать кинезотерапевтические процедуры, также гидропроцедуры.
5. Очень важно посещать санатории, таким способом можно быстрее восстановиться и укрепится.
С помощью лекарственных препаратов можно избавиться от воспалительного процесса в спинномозговом нерве, на который давит межпозвоночная грыжа. Боль может появиться из-за травмы в связках, тканях. Побороть эти процессы можно с помощью обезболивающих, противовоспалительных средств. Доктор должен подобрать специальные медикаментозные средства, также учитывать, в какой дозировке их принимать, сколько времени, немаловажную роль играют противопоказания к препаратам.
1. Электрофорез применяют для того, чтобы лекарственное средство глубоко проникло в область кожи, так пройдут болевые ощущения, человек быстрее сможет выздороветь.
2. Лечение с помощью грязей, поможет остановить воспаление, боль, оно обладает рассасывающим эффектом.
3. С помощью ультразвука можно быстрее восстановить и вырастить новые клетки.
4. КВЧ-терапия поможет тонизировать мышечную систему.
5. Электростимуляция отлично питает костную и хрящевую ткань.
6. Магнитотерапию используют для остановки воспалительного процесса, отечности, боли, так можно восстановить подвижность.
Таким образом, реабилитация после удаления межпозвоночной грыжи поможет быстрее восстановить позвоночник, двигательную активность.
Грыжа позвоночника – это выпячивание части студенистого ядра межпозвоночного диска сквозь разрыв фиброзного кольца.
Причин появления таких деформаций множество, а вот избавление, как правило, предусматривает два метода:
Однако ни один из методов не дает стопроцентную гарантию избавления. Порой вскоре после операции на позвоночнике может произойти рецидив межпозвоночной грыжи. а это повторение болезни со всей ее симптоматикой.
При любом методе избавления от болезни сохраняется опасность повторения. Согласно исследованиям, рецидив грыжи после операции может быть вызван рядом причин:
- не соблюдаются рекомендации врача во время восстановительного периода;
- пациент проявляет чрезмерную физическую активность;
- физические нагрузки сверх рекомендованных;
- не выполняется лечебная гимнастика и другие послеоперационные процедуры;
- отсутствие болей и других симптомов пациент принимает за полное выздоровление, резко возвращаясь к прежнему режиму жизни;
- возможны осложнения в виде нагноения, кровотечения;
- изначально запущенный случай болезни;
- новые травмы;
- спайки, другие дегенеративные изменения тканей после операции;
- ошибочно выбранный метод терапии и операции.
Клиническая картина практически полностью совпадает с симптомами первичной патологии, но при этом отмечаются ухудшения:
- ощущаются сильные боли, порой они интенсивнее, чем в дооперационный период;
- рентгеновские снимки показывают ухудшение неврологического дефицита по сравнению с первичной грыжей;
- в ряде случаев нарушаются функции нижних конечностей, органов малого таза;
- отмечаются боли, не связанные напрямую с межпозвоночной грыжей, такие, как головная боль, боль за грудиной и т.д.
Самый худший результат, к которому может привести рецидив, – паралич и парез конечностей.
Лечение повторного проявления болезни заключается в:
Кроме прочего, рекомендуется проведение МРТ в динамике. Согласно этим исследованиям выносится решение о целесообразности того или иного лечения и о необходимости повторного оперативного вмешательства.
Если после нескольких хирургических вмешательств улучшение не наступает, то возможным результатом является необходимость установки имплантата на место пораженного диска.
Хирургические манипуляции, направленные на удаление грыжи диска, устраняют только последствия дегенеративно-дистрофического процесса, зато провоцируют стремительное развитие разрушительного процесса в целом.
Поэтому одна, две, даже три операции не гарантируют полного избавления от заболевания. Более того, зачастую рецидив грыжи позвоночника наблюдается уже спустя месяц после первого оперативного вмешательства.
Так что же делать? Оперироваться или нет? Однозначный ответ может дать лишь доктор после проведения ряда исследований и анализов.
Бывает, что операция – это единственный шанс пациента вернуться к нормальному образу жизни, даже при условии, что их будет несколько.
Для женщин оперативное вмешательство бывает единственным шансом стать матерью, ведь заболевания спины – плохой спутник при беременности .
Зачастую пациенту предлагается неоперационный метод избавления от болезни. Это значительно безопаснее, чем послеоперационный период, долгая реабилитация. которая все равно в итоге может привести к рецидиву после удаления грыжи позвоночника .
Согласно статистике, полное выздоровление после удаления наблюдается лишь у 30% заболевших, у 50% восстанавливается функциональность позвоночника, но риск повторения остается.
Помните, что хирургическое вмешательство необходимо только согласно исследованиям и только тогда, когда другие методы не принесли необходимых результатов.
Ни один хирург не даст стопроцентную гарантию, что болезнь после оперативного вмешательства не станет прогрессировать и не повторится.
Поэтому лучше постараться не допустить деформаций позвоночника, ибо расплачиваться за незначительные травмы порой приходится всю жизнь.
Полную картину видит и знает только лечащий хирург, но при возможности лучше обследоваться в нескольких клиниках, чтобы иметь возможность выбрать наиболее приемлемый, эффективный способ избавления от болезни.
Для предотвращения обострения или прогрессирования заболевания, необходимо тщательно соблюдать рекомендации лечащего врача, неважно, какой метод первоначального лечения выбран – консервативный или оперативный.
Как правило, рекомендации следующие:
- вовремя принимать медикаментозное лечение;
- делать специальную гимнастику и пройти курс ЛФК;
- при необходимости посещать мануального терапевта;
- ограничить или полностью исключить поднятие тяжестей;
- соблюдать режим;
- правильно питаться;
- носить специальный корсет для поддержки позвоночника и т.п.
Необходимо помнить, что излечение позвоночной грыжи не происходит моментально, сиюминутного исцеления не случится.
Только соблюдая требования и рекомендации доктора, можно продлить жизнь без боли спины и укрепить свое здоровье.
Удаление грыжи межпозвоночного диска – это только начало длительного лечения и восстановления позвоночника. Послеоперационный период самый ответственный для больного, так как его целью выступает стабилизация состояния во всех отношениях.
Восстановление после удаления межпозвоночной грыжи направлено на выполнение следующих целей:
- снижение и полное устранение боли;
- улучшение тонуса мышц и микроциркуляции;
- нормализация общего состояния, исключение ограничений подвижности;
- постепенно привыкание к физическим нагрузкам;
- лечение последствий неврологических отклонений;
- восстановление функциональных возможностей позвоночника.
Исходя из поставленных задач, можно выделить основные принципы поведения врача и пациента в период восстановления.
Курс реабилитации больного в послеоперационный период определяется методом хирургического лечения, физиологическими особенностями больного, тяжестью операции на позвоночнике.
Восстановление делится на три периода: ранний, поздний и отсроченный.
В ранний период после операции по удалению межпозвонковой грыжи мероприятия направлены на правильный уход за швами, лечение болевого синдрома и психологическое восстановление. Длится период не более 14 дней.
Поздний период восстановления после операции направлен на адаптацию пациента, восстановление подвижности и способности к самообслуживанию. Длится от 2 до 9 недель.
Отсроченный период реабилитации может продолжаться на протяжении всей жизни. Целью выступает полное восстановление позвоночника и профилактика повторного заболевания. Пациент выполняет рекомендации врача, регулярно проходит обследование, занимается оздоровлением в домашних условиях, укрепляя опорно-двигательный аппарат.
Особенности в ранний период:
- Первые две недели пациенту запрещено садиться, ездить в транспорте, поднимать тяжести, делать резкие повороты и наклоны, выполнять какую-либо работу без поддерживающего бандажа.
- Назначается диета, исключается употребление алкоголя и курение;
- Пациент проходит курс массажа (баночный, точечный), мануальной терапии, физиотерапевтические процедуры;
- Запрещается заниматься любыми видами спорта, ездить на велосипеде, водить автомобиль;
- Послеоперационный бандаж нужно носить около 4 часов в день.
Особенности в поздний (после 2 месяцев) период реабилитации:
- Запрещено долгое время находиться в сидячем положении и стоять;
- Исключаются длительные поездки в транспорте, прыжки;
- Пациент следит за состояние организма, избегает переохлаждения;
- Время ношения корсета уменьшается, так как это может привести к атрофии мышц;
- Поднимать не более 5 кг, включить ЛФК.
В ранний и поздний период после операции на межпозвонковой грыже больной должен каждый день полноценно отдыхать, не нагружать организм, хорошо спать и питаться.
Реабилитация после удаления межпозвоночной грыжи включает медикаментозный курс лечения. Осложнения во время операции могут привести к воспалению спинномозгового нерва, который длительное время сдавливался грыжей. Это становится причиной боли и общего недомогания, потому врач назначает противовоспалительные и обезболивающие препараты. Важным этапом выступает нормализация психологического состояния больного. Психотерапевт может назначить антидепрессанты, противосудорожные средства (Вальпроком, Феназепам) или легкие успокоительные средства.
Лекарственная терапия назначается только с целью симптоматического лечения, но на состояние позвоночника не влияет. Большую роль играет проведение физиотерапевтических мероприятий.
После операции в поздний период назначается следующая физиотерапия:
- Внутритканевая электростимуляция: оказывает обезболивающее действие, нормализует питание хрящевой и костной ткани, восстанавливает нерв;
- Электрофорез: применяется для повышения эффективности медикаментозных средств, что ускоряет процесс обезболивания;
- Ультразвук: ускоряет регенеративные процессы, стимулирует активный рост клеток;
- Магнитотерапия: активирует обменные процессы, ускоряет восстановление раны после удаления межпозвонковой грыжи, снимает воспаление, отек, боль;
- Грязелечения: способствует рассасыванию воспалительного очага, обезболивает;
- КВЧ-лечение: улучшает трофические процессы, тонизирует, снимает боль и воспаление.
Со второго месяца реабилитации пациент постепенно начинает выполнять лечебные упражнения, целью которых является восстановления тонуса мышц шеи, рук, ног и спины. Гимнастика повышает стойкость позвоночника, улучшает питательные процессы, готовит организм к физическим нагрузкам. Реабилитация после удаления межпозвоночной грыжи предполагает выполнение атравматичных упражнений, которые подбираются исходя из возможностей пациента.
Безопасным способом выполнения упражнений можно выделить занятия в бассейне, где также выполняется вытяжение позвоночника.
Скипидарные, радоновые, травяные, сероводородные ванны показаны больным после операции по удалению межпозвонковой грыжи.
- Скипидарные ванны: активируют восстановительные процессы, оказывают противовоспалительное действие, способствуют быстрому рассасыванию спаек и послеоперационных рубцов;
- Травяные ванны: нормализуют психологическое состояние, снимают мышечное напряжение, спазмы и боль;
- Радоновые ванны: обезболивают позвоночник, снимают воспаление, улучшают трофику;
- Сероводородные ванны: рассасывают воспаление, ускоряют восстановление, нормализуют мышечную проводимость.
После операции пациент может пройти реабилитацию в вертебрологическом санатории, которые работают направлено на улучшение состояния больных с позвоночными патологиями.
В таких санаториях больному делают лечебные ванны, массаж, физиотерапевтические процедуры. Для пациентов после операции особенно полезно будет пройти курс иглоукалывания, мышечной электростимуляции и водные процедуры.
источник