Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института заболеваний суставов: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день.
Если у человека возникла межреберная невралгия, симптомы справа немногочисленны. Данное патологическое состояние возникает вследствие сдавливания и раздражения межреберных нервов. Algia в переводе с латинского означает «боль», а thorax — «грудная клетка». Дословный перевод — «боль в области грудной клетки». Торакалгия — это клинический синдром, а не отдельное заболевание. Каковы этиология, клиника и лечение межреберной невралгии?
Грудная клетка человека образована грудиной, позвоночником и ребрами. В области ребер располагаются нервы. Всего их 12 пар. Они находятся слева и справа. Начинаются они от грудного отдела. Те нервы, которые располагаются в нижней части грудной клетки, прилегают к верхней части брюшной полости. В силу всего этого при воспалении межреберных нервов болевой синдром может возникать и в области верхней части живота. Межреберные нервы устроены очень сложно. В их составе множество волокон. Выделяют чувствительные, двигательные и вегетативные волокна. Первые иннервируют участки кожи. Двигательные волокна участвуют непосредственно в сокращении дыхательных мышц, в том числе диафрагмы. Вегетативные волокна отвечают за тонус кровеносных сосудов, работу желез в области кожи груди.
Клинические проявления невралгии будут зависеть от участка поражения нерва. Нередко воспаляются сразу все волокна, что объясняет разнообразную симптоматику. Данный недуг в большей степени встречается у взрослых лиц. Все чаще межреберная невралгия диагностируется у молодых людей. Важно, что болевой синдром справа, связанный с поражением межреберных нервов, можно ошибочно принять за другое заболевание. В данной ситуации очень важно провести дифференциальную диагностику и обследовать пациента.
Причины межреберной торакалгии различны. Основными этиологическими факторами торакалгии справа являются:
- механическое повреждение нервов в области ребер;
- перелом ребер;
- повышенный тонус мышц;
- искривление позвоночника;
- сутулость;
- поражение нервов на фоне клещевого энцефалита;
- наличие заболеваний позвоночника (остеопороза, смещения позвонков, остеохондроза);
- грыжа межпозвоночных дисков;
- опухоли;
- воздействие бактериальных токсинов;
- интоксикация организма солями тяжелых металлов или лекарствами;
- наличие герпетической инфекции;
- пороки развития позвоночника.
Немаловажное значение при воспалении нервов с правой стороны имеют различные предрасполагающие факторы. К ним относятся снижение резистентности организма, алкоголизм, стресс, наличие эндокринной патологии (сахарного диабета или тиреотоксикоза), заболевания органов ЖКТ (язвенная болезнь, гепатит, колит), частые простудные заболевания и ОРВИ, нарушение обмена веществ, профессиональные вредности (неудобная рабочая поза).
Спровоцировать появление межреберной невралгии могут сильный кашель, большая физическая нагрузка. Определенную роль в развитии патологии играют атеросклероз, артериальная гипертензия, нехватка витаминов. Нередко невралгия возникает у женщин в период менопаузы.
В школьном возрасте невралгия справа может возникать на фоне нарушения осанки. При этом причинами воспаления нервов являются сутулость, наличие плоской или плосковогнутой спины, круглого горба. Сутулость характеризуется тем, что грудной отдел позвоночника выпячивается наружу. Причиной болевого синдрома может быть поражение связок. В них расположено большое количество болевых рецепторов.
Если человек страдает от межреберной невралгии, симптомы справа главным образом будут представлены болью. Болевой синдром характеризуется следующими признаками:
- имеет высокую интенсивность;
- возникает внезапно;
- усиливается при пальпации ребер справа;
- нередко сочетается с нарушением чувствительности кожи в области поражения нерва;
- носит колющей или жгучий характер;
- может усиливаться при повороте туловища, кашле или чиханье;
- может длиться часами.
Боль ощущается по ходу нерва. Важно, что болевой синдром с правой стороны встречается реже, нежели с левой. В последнем случае невралгию можно легко спутать со стенокардией или даже инфарктом. Нередко боль при невралгии является приступообразной. Она затрудняет дыхание. Человек не может сделать глубокий вдох. Симптомы могут усиливаться при надавливании на определенные участки в области кожи спины или позвоночника. Боль при межреберной невралгии может иррадиировать в правую лопатку (если поражаются нервные волокна с правой стороны). Если врачу удается обнаружить место повреждения нерва в правом межреберном промежутке, то в данной области можно выявить онемение (потеря чувствительности).
Боль не является единственным признаком невралгии. Другие возможные признаки включают в себя:
- покраснение или побледнение кожи в пораженном участке;
- вегетативные нарушения (повышенную потливость);
- изменение артериального давления;
- сокращение мышц;
- нарушение чувствительности кожных покровов;
- возбудимость;
- нарушение сна.
Больные люди при появлении болевого синдрома нередко принимают вынужденное положение тела. При этом туловище согнуто в здоровую сторону. Если боль локализуется справа, туловище немного наклонено влево. Такая поза обеспечивает увеличение межреберных промежутков, на фоне чего уменьшаются компресссия нервов и сам болевой синдром.
Непосредственно до лечения врач должен поставить верный диагноз. Для этого требуется обследование пациента. Диагностика невралгии включает в себя:
- сбор анамнеза;
- пальпацию пораженной области (грудной клетки);
- инструментальное исследование.
В последнем случае могут потребоваться проведение рентгенологического исследования позвоночника и грудной клетки, МРТ или КТ, электронейрография. Если боль локализуется не справа, а слева, требуется исключить патологию сердца (инфаркт и стенокардию). С этой целью проводится ЭКГ. Межреберная невралгия может иметь инфекционную природу, поэтому может понадобиться анализ крови на антитела к вирусу герпеса. Общий анализ крови и мочи целесообразно делать, в случае если боль затрагивает область поясницы.
Большое значение имеет проведение дифференциальной диагностики. Врач должен исключить следующие патологии: плеврит, пневмонию, воспаление слизистой желудка, язвенную болезнь, гепатит. Боль при правосторонней пневмонии чаще всего возникает при развитии плеврита. Боли при плеврите колющие, локализуются на стороне поражения. Боль становится сильнее при кашле, вдыхании воздуха. Важным отличительным признаком болевого синдрома при плеврите является то, что он уменьшается при наклоне человека в здоровую сторону (влево). Кроме того, при плеврите возможны повышение температуры, кашель с мокротой, одышка.
Лечение при наличии межреберной невралгии справа должно быть направлено на ликвидацию основного этиологического фактора. Если причина кроется в остеохондрозе, врач может назначить обезболивающие средства, хондропротекторы, лечебную физкультуру, физиотерапию. Если причиной невралгии стала межпозвоночная грыжа, может потребоваться хирургическое вмешательство. В тяжелых случаях проводится вытяжение позвоночника. Если невралгия развилась на фоне вирусной инфекции (герпеса), то лечение предполагает применение противовирусных лекарственных препаратов. Кроме того, назначаются иммуномодуляторы и успокоительные средства.
При развитии острого болевого синдрома с правой стороны лечение должно включать в себя соблюдение постельного режима, применение согревающих компресссов, прием НПВС (Индометацина, Вольтарена), физиотерапию.
Обезболивающие могут применяться в виде таблеток, или же препараты вводятся инъекционным способом. При выраженном мышечном спазме в схему лечения следует включить миорелаксанты. К ним относятся Баклофен, Сирдалуд. Для улучшения кровообращения можно применять Апизатрон. Для улучшения питания пораженных нервов назначаются витамины группы B (Комбилипен).
Для обеспечения нормального сна и успокоения больного целесообразно использовать такие препараты, как Деприм и Гелариум.
Немаловажное значение в лечении межреберной невралгии имеет физиотерапия. Нередко используются УВЧ, ионофорез, иглоукалывание, магнитотерапия. Наряду с общей терапией могут назначаться средства для местного применения (гели, мази). Они расслабляют мышцы, устраняют болевой синдром, улучшают кровообращение. При наличии объемных образований показано хирургическое лечение. Лечение при невралгии подбирает врач (невролог).
Невралгию проще предупреждать, нежели лечить. Профилактика данного состояния включает в себя:
- ведение активного (подвижного) образа жизни;
- предупреждение герпетической инфекции;
- правильное питание;
- отказ от курения и употребления алкоголя;
- укрепление мышц спины;
- занятие спортом.
Большое значение имеет поддержание нормальной осанки и состояния позвоночника. Делать это необходимо с детского возраста. Таким образом, основной симптом межреберной невралгии — это боль. При ее появлении не нужно заниматься самолечением, требуется обратиться к врачу, который назначит обследование и адекватное лечение. Прогноз при невралгии благоприятный.

Спинальная межреберная невралгия (торакалгия) – это состояние, при котором происходит сдавливание отходящих от позвоночника периферических нервов в области грудной клетки.
Чаще всего, такой недуг может встречаться у людей старшего возраста на фоне возрастных изменений. Между тем, возникновение характерных болей возможно также у детей при интенсивном формировании скелета.
У мужчин болевые ощущения локализуются в нижней части ребер, тогда как у женщин – преимущественно, в области сердца.
Причиной возникновения постоянных и периодических (приступообразных) болевых ощущений является тонкий межреберный нерв, рефлекторно сдавленный/зажатый между мышечных волокон.
Сопровождающаяся жжением, онемением или покалыванием резкая боль распространяется по всей грудной клетки в момент, когда по нервам в зоне позвоночного столба пробегают импульсы.
Предпосылками развития межреберной невралгии становятся:
- сильные стрессы и переохлаждение;
- интоксикации;
- травмы ребер, являющиеся следствием резких физических перегрузок;
- воспалительные заболевания (в т. ч. злокачественного характера);
- патологические изменения позвоночника (например, остеохондрозы).
Несмотря на некоторое сходство симптомов, заболевание следует отличать от невритов, поскольку при межреберной невралгии не возникают воспалительные процессы, не нарушена чувствительность кожи при сохранении мышечной активности.
Нарастание болевых ощущений в грудной клетке может быть вызвано избыточным тонусом определенных мышц – плеча, лопатки или разгибателей спины.
Главным симптомом торакалгии является резкая боль в межреберье, которая легко обнаруживается при пальпации. Боль локализуется, как правило, справа или слева.
Больной раздражен, а чихание и кашель вызывают у него острую боль.
При наступлении атрофических изменений в нервном корешке боль уходит, постепенно сменяясь чувством тяжести в грудной клетке, что свидетельствует о запущенности заболевания.
Кроме того, у больного уменьшается объем наполнения легких и появляется поверхностное дыхание.
В большинстве случаев, возникновению невралгии предшествует короткий мышечный спазм, способствующий немедленному раздражению нервных окончаний и появлению выраженных болевого синдрома.
Диагностика заболевания начинается с простого неврологического осмотра.
На основании типичных жалоб со стороны пациента врач-невролог производит дифференциальное обследование грудной клетки с целью выявления (исключения) заболеваний органов дыхания.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Левосторонняя локализация боли свидетельствует о необходимости обследования работы сердца с помощью ЭКГ (электрокардиограммы) для исключения патологий (стенокардии, ишемии).
Кроме того, проводится рентгенографии грудного отдела позвоночника.
В качестве дополнительных мер может потребоваться электронейрография, МРТ, компьютерная томография и др. обследования.
Как свидетельствует статистика, методика лечения невралгии зависит от характера поражения нерва и степени запущенности данного заболевания.
В связи с этим, лечение межреберной невралгии может затянуться на долгие месяцы, особенно если болезнь запущена.
После проведения диагностики и выявления причин заболевания невролог назначает комплексное лечение.
Если невралгия характеризуется вторичностью признаков, тогда ее лечение необходимо проводить с учетом основного заболевания либо по достижении его ремиссии.
В качестве основных приемов медикаментозного лечения пациенту назначаются:
- обезболивающие средства местного действия (мази);
- нестероидные противовоспалительные препараты (в форме таблеток или уколов);
- витаминотерапия – назначаются витамины группы В;
- антидепрессанты и релаксанты.
В случае полнейшего отсутствия какого-либо результата при применении лекарств, невролог может рекомендовать оперативное вмешательство, целью которого является удаление тканей, зажимающих нервный отросток или сужающих нервопроводящий канал.
В нетрадиционной народной медицине имеется немало рецептов, которые производят обезболивающий эффект.
- Рецепт № 1. Свежеотжатый сок редьки втирать круговыми движениями в кожу в области сдавленного нерва.
- Рецепт №2. Заварить 1—2 ст. л. цветков бессмертника песчаного в 0,5 л кипятка. Отвар процедить, пить небольшими дозами.
- Рецепт №3. Сделать отвар из ромашки аптечной, взяв 4 ст. л. цветков на 1 ст. горячей воды. Процедить и пить 3 р. в день, но обязательно после приема пищи.
- Рецепт №4. Настаивать 4 ст. л. шалфея в стакане теплой воды в течение 1 часа залить, после чего процедить. Вылить полученный настой в ванну (37 оС) и добавить 4 ст. л. богатой минералами морской соли. Принимать лечебную ванну на ночь, курс лечения составляет 10 процедур.
- Рецепт №5. Приготовить отвар мяты перечной из 1 ст. л. листьев на 200 мл кипятка. Прием внутрь по 100 мл (утром натощак и на ночь).
- Рецепт №6. ½ ч. л. апельсиновой кожуры и ½ ч. л. мелиссы смешать и запарить в кипятке (200 мл), после чего настоять в течение 30 мин. и процедить. Курс процедур – в течение 1 месяца принимать не менее 3-х раз в день по трети стакана, предварительно добавив 1 ч. л. меда и настойки валерьяны.

Наиболее эффективными мерами профилактики заболевания считаются следующие мероприятия:
- акупунктурное иглоукалывание – необходимо проведение 3-х курсов с перерывом в 2 мес.;
- мануальная терапия – позволяет восстанавливать положение шейных и грудных позвонков, что снимает болевой синдром в этой области позвоночника;
- лечебный массаж с использованием согревающих кремов и мазей;
- «шиацу» – японский «надавливающий» массаж, объектом которого становятся связанные с пораженной областью межреберья активные точки;
- остеопатия – метод анатомического восстановления грудной клетки, в результате которого улучшается кровоток и циркуляция лимфы и т. д.;
- лечебно-физический тренинг.
Из всего вышесказанного следует, что межреберная невралгия – коварное заболевание, часто «маскирующееся» под симптомы других заболеваний.
Запущенная форма недуга потребует максимум энергии в процессе лечения.
Еще несколько рекомендаций, для людей страдающих этим недугом.
Грыжа в области суставов еще называется гигромой. Это образование, внешне напоминающее небольшой шарик под кожей.
Шарик является грыжевым мешочком, который образуется из оболочки сустава. Внутри находится суставная жидкость, которая в свою очередь, отвечает за размер грыжи.
Грыжа может образовываться практически в любом суставе, однако чаще всего встречаются гигромы на кисти руки, на запястье.
Часто можно диагностировать появление грыжи на внутренней стороне ладони.

Со временем оболочки сустава постепенно начинают все больше выпирать, происходит своеобразное проникновение гигромы между сухожилиями и связками суставов.
Этот процесс может занимать длительное время и развиваться годами, при этом пациент не будет чувствовать каких-либо дискомфортных ощущений или боли.
Именно такое длительное и малосимптомное развитие приводит к тому, что на начальном этапе многие пациенты игнорируют появление проблемы.
Постепенно гигрома все более увеличивается в размерах и начинает задевать связки и сухожилия, при этом пациент уже начинает испытывать болевые ощущения.
Здесь нужно отметить, что если грыжа достигает большого размера, боль будет присутствовать не только при движениях и нагрузках на кисти руки или запястья, но и в состоянии покоя.
При среднем или небольшом размере грыжи болевые ощущения возникают только при нагрузке, которая оказывается на пораженную область.
Помимо этого проблема грыжи может усложняться тем, что грыжевой мешок сообщается с полостью суставов, поэтому в некоторых моментах случается так, что суставная жидкость начинает попадать в суставную полость.
Это приводит к тому, что визуально будет казаться — гигрома полностью исчезла, однако по прошествии времени грыжа снова появляется на том же месте.
Досконально причины возникновения грыжи так до сих пор и не установлены. Почему они появляются на кисти руки или на запястье, каковы истинные механизмы развития, все это еще предстоит узнать.
Однако сегодня медицина выделяет наиболее вероятное причины и факторы, которые приводят к появлению гигромы:
- Однообразная работа верхними конечностями. Грыжа чаще всего поражает швей, машинистов, игроков в бадминтон, наборщиков текста, вязальщиц, пианистов, скрипачей. То есть все эти профессии напрямую связаны с тем, что на сухожилия и суставы кисти оказываются постоянные нагрузки и происходит травматизация их оболочек.
- Генетические факторы и наследственная предрасположенность.
- Не менее часто фактором, вызывающим образование грыжи, выступает травма. Особенно это касается растяжения связок, а также сильных ушибов, переломов и вывихов кисти.
- Воспалительные заболевания суставов. Особенно это касается воспаления суставной сумки — бурсита и воспаления оболочек сустава – тендовагинита.
- В редких случаях грыжа является следствием операции на кисти. В данном случае гигрома выступает одним из послеоперационных осложнений.
Сама по себе грыжа делятся на два вида, это однокамерная, которая состоит из одной капсулы, и многокамерная грыжа, которая состоит из нескольких капсул и относится к осложненному или запущенному варианту гигромы.

Как мы уже писали выше, боль усиливается при физической нагрузке, а при большом размере грыжи боль может быть перманентной и присутствовать в состоянии покоя.
Внешние симптомы проявляются в виде уплотнения на коже. В некоторых случаях грыжа может расти достаточно быстро, однако в подавляющем числе диагностируется длительное развитие гигромы. Еще одним симптомом выступает отечность.
В лечении грыжи в области сустава применяется несколько методик, это:
- Физиотерапия,
- Пункция,
- Хирургическое вмешательство.

Для полного удаления грыжи в области кисти необходимо проведение оперативного вмешательства. Поэтому в лечении предпочтения всегда отдается хирургической операции.
Здесь также существуют два метода проведения операции и удаления гигромы:
- Иссечение грыжи. В ходе операции грыжа полностью иссекается, а здоровые ткани пришиваются к подкожно-жировой клетчатке. Максимальная длительность иссечения — 30 минут. Проводится операция под местной анестезией, после оперативного вмешательства накладывается тугая повязка на запястье, если операция проводилась на кисти, швы можно снимать уже через 10 дней.
- Второй метод, это удаление грыжи лазером. Он относится к современному и достаточно популярному способу избавления от гигромы. Капсула от грыжи выжигается лазерным лучом, при этом здоровые ткани не страдают. Одним из главных преимуществ лазерного метода удаления является то, что рецидив возникает крайне редко и реабилитация после удаления занимает короткое время.
Что касается функции то этот вид лечения используется на начальных стадиях развития грыжи специальная шприцом с длинной иголкой содержание капсулы отказывается из грыжевого мешочках.
Кроме того функция используется для определения наличие раковых клеток грыжа данный метод лечения используется все более реже так как обусловлен высоким риском Быстрова рецидива без того чтобы удалить капсулу нельзя исключить повторное наполнение суставной жидкости
И отдельно стоит добавить, что не стоит в домашних условиях заниматься самолечением, а тем более прокалыванием капсулы грыжи, так как это может привести серьезным осложнениям и инфицированию ткани суставов и к появлению гнойного абсцесса. Таким образом, лечение будет намного более длительным.
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
На нашем портале мы много говорили об артрозе в общих чертах и о его видах в частности. В этой статье речь пойдет об еще одном виде артроза — артрозе суставов (костных соединений) пальцев ног. Довольно часто в народе этот вид артроза называют подагрой, однако на самом деле он ничего общего с ней не имеет и возникает куда чаще подагры. Обычно у женщин, нежели у мужчин.
Далее разберемся, что представляет собой артроз пальцев ног и как его лечить.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Это достаточно часто встречаемый недуг опорно-двигательного аппарата, характеризуется разрушительными изменениями хрящевого покрова костных соединений (суставов) пальцев ног, в результате чего снижается работоспособность стопы в целом.
Это заболевание суставов, когда суставной хрящ с течением времени разрушается. Вы можете узнать, что из себя представляет данная болезнь, каковы основные признаки данного недуга, а также какие есть методы лечения.
Все начинается с того, что в хрящевую поверхность между фалангами пальцев по каким-то причинам перестает поступать питательная жидкость (питательные вещества). По этой причине межфаланговая часть становится тоньше, здоровая подвижность исчезает и спустя время может наступить инвалидность.
Артроз костных соединений пальцев ног визуально выражается в изменении их формы. Отечность стоп уже не проходит, из-за чего движения больного становятся ограниченными. К сожалению, хрящ почти не подлежит восстановлению, поэтому при запущенном артрозе пальцев ног используется консервативное лечение, главной целью которого является только исключение симптоматики недуга.
На фото наглядный пример запущенного артроза пальцев ног и их деформация:
Если вовремя обратится к специалисту (ортопеду), он способен остановить процесс развития недуга и деформацию стопы.
Недуг, о котором мы говорим в этой статье может развиваться по многим причинам. Существует целый ряд факторов, которые могут со временем спровоцировать возникновение артроза пальцев ног.
Бывает артроз первичный и вторичный:
Проявляется в костных соединениях пальцев, не подвергавшихся никаким недугам и причина этого проявления неизвестна.
Развивается в тех костных сочленениях, что уже повреждались каким-то заболеванием.
Итак, что может спровоцировать возникновение недуга пальцев ног:
- Разного рода травмы, это могут быть ушибы, переломы или вывихи и т. д.
- Крайне неудобная обувь, особенно этому фактору подвержены женщины, падкие на модельные туфли с узким носом и высоким каблуком.
- Плоскостопие.
- Анатомические особенности строения стопы, что зачастую передается по наследству, например, выступающие косточки на широких стопах.
- Излишняя масса тела, что оказывает еще большую нагрузку на стопу и костные сочленения пальцев ног.
- Избыточные занятия спортом, которые также вызывают серьезную нагрузку на суставы.
- Разного рода недуги, провоцирующие развитие артроза или артрита, например, ревматизм, туберкулез, эндокринные недуги и пр.
- Стрессы.
- Переохлаждение.
- Наследственность. Специалисты относят в этот список и ее, однако нельзя называть ее первопричиной возникновения артроза пальцев ног, поскольку это означат лишь то, что у человека есть предрасположенность к данному недугу, не более.
Проявление симптомов нашего недуга напрямую зависит от того, какой степени развития он достиг. Всего их выделятся три. Однако существуют и общие симптомы:
- Болевые приступы в костных соединениях пальцев (для этого заболевания характерно поражение всех пальцев ног).
- Ощущение скованности.
- Хорошо слышимое похрустывание.
Теперь рассмотрим симптомы, проявляющиеся на отдельной стадии заболевания:
Характерными для первой степени недуга являются небольшие болевые ощущения в пальцах нижних конечностей и немного скованные движения. Поскольку, как вы сами понимаете, это не вызывает дискомфорт у людей и беспокойство, а списывается все на переутомляемость, то и внимания никто не обращает на эти первые «звоночки».
- 2 степень артроза пальцев ног
Вторая степень развития проявляется явным похрустыванием при ходьбе, довольно ощутимой скованностью костных соединений, болевые приступы становятся сильнее. Можно наблюдать опухание пальцев ног и покраснение покрова кожи в месте воспаления, прилегающие мышцы атрофируются, иногда повышается температура.
- 3 степень артроза пальцев ног
В случае отсутствия адекватного лечения недуга, он развивается до третьей степени. Болевой синдром становится постоянным, начинает разрастаться костная ткань, из-за этого костные соединения изменяют форму, меняется длина пальцев. С краю пальцев можно нащупать утолщения, суставы теряют свою подвижность, что может привести к полному обездвиживанию стопы. Больной начинает хромать.
- 4 степень артроза пальцев ног
Очень редко может наступить четвертая степень, при которой никакое лечение уже не поможет и необходимо эндопротезирование костного соединения, потому как оно полностью разрушается.
Если у вас появились подозрения на артроз пальцев ног, обратитесь сразу к ортопеду — это узкий специалист, специализирующийся только на суставах. Он легко диагностирует недуг, при его наличии при помощи общего осмотра и рентгена. На снимке четко будет видно, есть ли у вас артроз и на какой он стадии. Обычно еще какие-то исследования не нужны.
Своевременное обращение к доктору, когда недуг находится еще на первой стадии своего развития реально остановить разрушение хрящевого покрова, а также восстановить его.
Как и большинство суставных недугов, артроз пальцев ног лечится комбинированно, то есть назначаются медикаменты, разного рода физиотерапии, целебные упражнения и массажи.
В зависимости от тяжести недуга, ортопед выбирает способ лечения:
- При обострении назначаются негормональные лекарственные препараты, дабы обезболить суставы и снять воспаления.
- Чтобы закрепить результат назначают нестероидные противовоспалительные мази, в тандеме с таблетками или инъекциями, они отлично справляются со своей задачей.
- Далее назначаются хондропротекторы, эти препараты позволяют начать процесс регенерации (восстановления) хряща и костного соединения.
- При мучительных болевых приступах применяют разного рода блокады, например новокаиновые, все зависит от переносимости пациентом того или иного анестетика.
- Целебные упражнения, массажи и физиотерапии назначаются только после снятия воспалений и уменьшении болевых ощущений. Все эти методы терапии нужны для того, чтобы зафиксировать положительный результат медикаментозного лечения.
И какую именно терапию назначить, решает ваш лечащий врач. Это могут быть:
- Ультравысокочастотная (УВЧ) терапия, улучшающая снабжение кровью, метаболизм и уменьшающая болевой приступ.
- Электрофорез назначается для полного усвоения лекарственных средств организмом и ускорения их действия.
- Магнитотерапия, воздействуя на больной участок, снимает воспаление и боль.
- Массаж позволяет укрепить мышцы нижних конечностей, улучшить кровообращение, метаболизм и помогает организму выводить токсины.
Целебные упражнения (ЛФК) можно выполнять и дома, однако важно делать их правильно, поэтому сначала посетите специалиста, он все расскажет, объяснит и покажет, а затем можете продолжить заниматься дома.
Лечит наш недуг можно и народными средствами, но только вкупе с терапевтической медициной и только после консультации с вашим лечащим врачом, дабы не усугубить состояние вашего здоровья, если какой-то препарат не будет сочетаться с народным рецептом.
В предыдущем разделе мы говорили о физических тренировках, которые могут помочь в лечении артроза пальцев ног, а так же предотвратить его проявление. В этих двух видео доктор Бубновский показывает несколько упражнений для стоп.
Что касается рецептов компрессов и ванночек все мы в курсе еще о чудодейственных свойствах листьев лопуха, из которых можно делать настои и отвары, добавляя туда мед. Принятие этих отваров поможет снять боли и воспаления.
Кроме того, болеутоляющими и противовоспалительными являются ванночки или компрессы из зверобоя, фиалки, можжевельника или чабреца. Просто замечательно работают настои этих травок на водке, которые лучше всего делать с медом, если у вас нет аллергии на него. Не менее действенна настойка-растирка эвкалипта на водке.
Дабы не пришлось заниматься лечением артроза пальцев ног, лучше всего проводить профилактику, выполняя ту же разминку из видео, снижая нагрузки на стопу, для этого нужно следить за весом и питанием. Внимание к своему организму и своевременное обращение к специалистам поможет вам быстро избавляться от недугов и получать полное наслаждение от жизни.
Желаем вам крепкого здоровья!
Перечень лекарственных групп, применяемых при лечении ревматоидного артрита, впечатляет. Еще более внушителен список вызываемых ими побочных явлений.
А ведь лекарство может в неограниченном количестве синтезироваться в листьях растений и содержаться в привычных пищевых продуктах!
Так, съедаемые ежедневно 3 зубчика чеснока легко заменят целую горсть таблеток. А быстро облегчить плохо поддающийся базисному лечению серонегативный ревматоидный артрит и вовсе способно только лечение народными средствами. Поэтому, услышав неутешительный вердикт доктора о неизлечимом недуге, не отчаивайтесь: обуздать ревматоидный артрит поможет лечение народными средствами.
Главную роль в развитии ревматоидного артрита медики отводят наличию очага инфекции, который, циркулируя кровотоком, выделяет в него множество токсинов, что приводит к нежелательным иммунным реакциям, которые особенно тяжело проявляются у женщин. Последние сталкиваются с аутоиммунным недугом намного чаще представителей сильного пола.
Предвестники ревматоидного артрита — боли в суставах рук и пальцев. За 4-5 лет воспалительный процесс захватывает множественные суставы, а со временем – органы.
Молодым же девушкам и женщинам системный недуг, нередко маскирующийся под артрит коленного сустава, грозит тяжелыми поражениями органов зрения, вплоть до слепоты. А потому народные средства лечения ревматоидного артрита у женщин, впрочем, как и для представителей противоположного пола, должны быть лишь обязательным дополнением лекарственной терапии.
Большинство людей ошибочно ассоциируют народное лечение с применением отваров и растирок.
В действительности же народные методы лечения ревматоидного артрита – это целый комплекс мероприятий, включающих прием целебных отваров, наружное использование листьев некоторых растений и домашних мазей, восстановительные диеты, гимнастику и воздействие целебного тепла русской бани.
Лечение ревматоидного артрита народными средствами и питанием позволяет поддерживать здоровье пациента на достаточно хорошем уровне и сдерживать рецидивы и, что не маловажно, не требует изнурительного пребывания на стационаре.
Травы при ревматоидном артрите уменьшают воспалительный процесс, а с ним – и сковывающую движения боль.
Несколько эффективных рецептов из трав:
-
Оттоку воспалительной жидкости способствует лечение ревматоидного артрита лютиком едким: 3 ст.л. цветков растереть в кашицу до выделения сока. Полученную массу с соком выложить в целлофановый пакет и наложить его на больной сустав на 2 часа. Зафиксировать бинтом.
Если все сделали правильно, кожа слегка покраснеет, а спустя сутки-полтора на ней появятся волдыри, — как говорят знахари, это свидетельство того, что недуг «вытянула» из организма кровеносная и лимфатическая система и он «уйдет» из него вместе с мочой.
Средство сильнейшее;
Больше рецептов вы узнаете из видео:
Пчеловоды утверждают: настойка прополиса при ревматоидном артрите по эффективности не уступает аспирину.
Отзывы же пациентов, практикующих лечение ревматоидного артрита прополисом, свидетельствуют: применение лекарства, вырабатываемого крылатыми фармацевтами, позволяет забыть о болях уже после нескольких процедур.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Емкость с кусочком прополиса и маслом оливы держать на водяной бане до растворения прополиса. Дважды в сутки больные суставы смазывать охлажденным составом;
- Несколько капель прополисовой настойки добавить в разведенную водой и размешанную голубую глину, еще раз перемешать. Обернув больной сустав слоем хлопчатобумажной ткани, обмазать его полученным составом. Сверху покрыть сустав еще одним слоем ткани, целлофановой пленкой и куском шерстяной ткани. Повторять 10 дней подряд, выдерживая компресс 3 часа;
- Народные способы лечения ревматоидного артрита не обходят стороной и производимое крылатыми тружениками «жидкое золото». Свежий лист капусты чуть нагрейте под водой и подсушите полотенцем. Надрежьте крупные жилки. Одну сторону листа смажьте медом и приложите его к суставу. Обернув сустав полиэтиленом и шерстяным платком, держите компресс всю ночь.
Многие пациенты, столкнувшись с диагнозом ревматоидный артрит, отмечают эффективность лечения его в домашних условиях при помощи … соды! Как влияет прием соды на ревматоидный артрит?
Внутренне ее применение помогает организму «запастись» щелочью и активно очиститься от избытков хлора и натрия. Ликвидация последнего способствует накоплению клетками организма калия, — важного элемента, поддерживающего сократительную функцию мышц.
Кроме того, применение соды «балансирует» метаболические процессы в клетках, способствуя оттоку воспалительной жидкости и увеличению их энергетического потенциала.
Благодаря этому улучшается питание соединительных тканей и качество синовиальной жидкости, боль в суставе становится менее выраженной, а функционирование его улучшается.
А потому, столкнувшись с диагнозом ревматоидный артрит, не пренебрегайте следующими рецептами, которые предлагает народная медицина:
- Соедините в равных пропорциях соду, соль морскую, мед и горчичный порошок. Нанесите смесь на сустав, оберните пленкой и платком. Делайте компрессы на ночь полмесяца;
- Пациентам с поражением множества суставов (ревматоидный полиартрит) лечение другими народными средствами рекомендуют совмещать с приемом соды внутрь. Принимают ее натощак, за 30 минут до каждого из 3 приемов пищи. Начинают прием с 3 гр соды, которые растворяют в стакане теплой воды. Затем количество соды доводят до 15 гр. Курс лечения рассчитан на месяц.
Но, прием соды внутрь требует особой осторожности. Подробности вы узнаете из видео:
Баня при ревматоидном артрите способствует аккумуляции тепла в больных суставах и буквально «вливает» в них энергию, возвращая прежнюю гибкость.
Однако «принимать по полной» банные процедуры ревматикам не стоит.
Достаточно 5-10 — минутного пребывания в парилке, после чего нужно правильно охладиться под душем, работая струей сверху вниз, начиная от шеи. В период приема кортикостероидов и на протяжении месяца после него банные процедуры противопоказаны.
А вот моржевание и обливание холодной водой при данном недуге недопустимо. Закаливание при ревматоидном артрите лучше проводить под бодрящей струей контрастного душа, — начиная теплой водой, продолжая горячей, и далее – несколькими подходами чередования холодной и горячей воды. Завершив процедуру холодной водой, растереться полотенцем.
Проверенные временем и поколениями рецепты от ревматоидного артрита:
- Облегчить обострившийся ревматоидный артрит пальцев рук поможет такое лечение народными средствами. Завернутую в ткань, разогретую в духовке морскую соль приложить к суставам. Сверху наложить слой ваты и надеть хлопчатобумажные перчатки. Выдержав так час, нанести на суставы 5 капель пихтового масла и хорошенько их растереть;
- Снять внутреннее воспаление, сопровождающее ревматоидный артрит, поможет народное лечение картофелем. Сырую картофелину очистить и, измельчив до консистенции кашицы, залить стаканом кефира. Первые 10 дней такую смесь пьют ежедневно, следующие 10 дней — через день, а с 21 по 30 день – каждые два дня.
Также эффективны компрессы из картофеля.
Кашицу с натертым овощем выложить в сито и на несколько секунд погрузить его в горячую воду. Теплую смесь переложить в тканевый мешочек, который и следует приложить к больному суставу на ночь, наложив сверху целлофановый пакет и теплый платок;
В еде содержатся лучшие лекарства, — так утверждают врачи-диетологи. А потому обратите внимание на диеты, богатые противовоспалительными компонентами. Наиболее действенные из них – на основе отварного риса и морской рыбы.
Чтобы избежать рецидивов, ограничьте потребление соли и сахара, животным жирам предпочтите растительные, избегайте употребления мясных бульонов, молочных продуктов, солений и консервов. Налегайте на фрукты и овощи, пейте отвары из ягод – шиповника, клюквы.
Подробнее о диете при ревматоидном артрите читайте в этой статье…
Множество пациентов, столкнувшихся с диагнозом ревматоидный артрит, о лечении народными средствами оставляют самые положительные отзывы. Так, некоторым их них применение настойки золотого уса в комбинации с препаратом Арава позволило отказаться от известного своими побочными действиями Метотрексата, а компрессы из листа лопуха иногда способны заменить инъекцию обезболивающего. А потому живите без боли в гармонии с природой!
Межреберная невралгия слева может иметь симптомы в зависимости от обострения. Проявляется болезнь тогда, когда происходит ущемление межреберного нерва. Это заболевание — одно из самых частых в области грудной клетки. Диагностируется оно у людей пожилого возраста, а иногда и у людей средних лет.
У детей же это заболевание можно встретить довольно редко. Межреберная невралгия сама по себе появиться не может, а развивается на фоне другого заболевания, такого как остеохондроз, сколиоз и при других опухолевых болезнях. Для того чтобы назначить правильное лечение, необходимо знать симптомы болезни.
Симптомы появления боли в левом боку в подреберье могут быть разными, в одних случаях – это резкая пронзающая боль в области груди, а в другом случае симптомы проявляются в затрудненном дыхании, человеку больно наклоняться вперед.
Также межреберная невралгия может иметь такие симптомы:
- Болит в груди и подреберье.
- При появлении боли пациент не может пошевелиться, потому как любое движение приносит усиление боли и даже больно вдохнуть воздух.
- Невралгия с характерной болью проявляется от нескольких секунд и дольше.
- Боль в области сердца с некоторым интервалом, а если не проводить соответствующего лечения, то боль становится только сильнее.
- Межреберная невралгия может возникнуть вследствие любого заболевания позвоночника.
Симптомы появления заболевания в основном ощущаются с левого бока, то есть, с одной стороны. Чтобы отличить симптомы проблем сердца и симптомы невралгии, необходимо обратить внимание на такие факторы, как симптомы невралгии проявляются в виде боли, которая становится сильнее при каждом вдохе, при движении тела, при кашле и прочем, в то время, как при проблеме сердца, боль не изменяется, а носит равномерный характер.
Пациент может сам даже определить симптомы заболевания при помощи пальпации. Необходимо с левой стороны, по ходу нерва, немного нажать, и человек почувствует, что у него там болит. Боли в левом боку могут иметь место по ходу воспаленного нерва, а также такие симптомы, как жжение, чувство онемения и небольшое покалывание.
Также симптомы заболевания могут возникать не только в области сердца, но и под лопаткой, на пояснице и спине. Но необходимо помнить, что если были замечены симптомы заболевания, потому как возникла резкая боль сердца, то нужно сразу же вызвать «скорую помощь», а не откладывать лечение «на завтра». Таким образом, отличить невралгию от других заболеваний легко, просто нужно знать симптомы ее проявления.
Причины, которые могут вызвать невралгию, разные – это может быть защемление нерва в грудном отделе или же ущемление межреберного нерва. Причины невралгии еще могут быть следующими:
- стрессовая ситуация;
- сильная физическая нагрузка;
- переохлаждение;
- какая-либо перенесенная инфекция;
- аллергическая реакция;
- при нарушении гормонального фона у женщин;
- разные заболевания нервной системы;
- заболевания внутренних органов и прочее.
Необходимо помнить, что симптомы невралгии также возможны из-за избыточного тонуса мышц.
Какие же еще могут быть причины возникновения боли? Это нехватка в организме витаминов, возрастные изменения организма, диабет, заболевания кишечного тракта. Все это играет большую роль в развитии межреберной невралгии, поэтому при обнаружении хоть одного симптома, необходимо обратиться за медицинской помощью.
Опытный врач сможет быстро отличить болезнь сердца и проявление невралгии, но для этого он назначает пациенту проведение диагностики для постановки диагноза и назначения правильного лечения. Поначалу он определяет, где возникают боли: спереди в грудной клетке или слева в боку, узнает причины их появления. Для того чтобы исключить боли спереди, необходимо провести обследования на выявление пневмонии или плеврита. Если пациент жалуется на боль в левом боку, то дополнительно еще назначается обследование сердца. Для этого осуществляется проведение электрокардиографии, которое дает возможность исключить другие тяжелые болезни.
Также назначается сдача крови на анализ и делается рентген позвоночника. Чтобы отличить невралгию от болезни позвоночного столба, проводится УЗИ, компьютерная томография и миелография, при помощи которой можно узнать о состоянии нервных корешков.
Если у человека болит в левом боку или спереди в грудной клетке, то это является признаком того, что пора обратиться к врачу для обследования и постановки диагноза. Если человек почувствовал боль в левом боку или в области сердца, не нужно думать, что оно само собой пройдет, потому как болезнь будет прогрессировать и перерастет в более тяжелую стадию.
После того как врач поставил диагноз «невралгия», назначается специальное лечение, которое, в первую очередь, направлено на то, чтобы снять болевой синдром с травмированного нерва. Если стадия болезни в подреберье носит острый характер, то врач назначает строгий постельный режим, а также комплексное лечение.
При болях в подреберье или в левом боку рекомендуется спать и лежать на достаточно твердой поверхности.
Отличить воспаление нерва от болезней сердца опытному врачу не составит труда, поэтому после постановки точного диагноза он назначает такие методы лечения, которые в комплексе помогут лечить болезнь весьма эффективно и быстро.
При обнаружении боли в левом боку или спереди в грудной клетке назначается медикаментозное лечение (таблетки), которое включает в себя использование обезболивающих и противовоспалительных средств. С их помощью лечить боли в подреберье будет эффективно, и уже совсем скоро пациент сможет почувствовать себя значительно лучше.
Перед тем как назначить таблетки или же другие медикаментозные средства, врач должен тщательно осмотреть пациента, учитывать его возраст, стадию прогрессирования болезни, а также иметь ввиду любое заболевание желудочно-кишечного тракта.
Также при болях слева в подреберье назначаются физиотерапевтические методы лечения в виде иглоукалывания, ультразвука и лазеротерапии. Отличным помощником в лечении станет массаж и мануальная терапия. Благодаря этим процедурам, невралгия станет меньше тревожить и со временем вовсе отступит.
Лечить воспаление нерва можно также и народными средствами в домашних условиях Иногда можно народными средствами даже вылечить заболевание и убрать боль в подреберье быстрее, нежели с применением медикаментозных препаратов. Невралгия хорошо лечится следующими народными средствами в домашних условиях:
- необходимо приложить в области поврежденного нерва распаренную марлевую повязку с добавлением семян льна;
- если болит левая сторона,чтобы снять боль с нерва, необходимо выжать сок из хрена и смазывать им больное место;
- также, чтобы снять боль, в домашних условиях можно хорошо распарить полынь и перемешать ее с облепиховым маслом и прикладывать на место воспаления нерва;
- использование перцового пластыря тоже очень хорошо помогает перед его применением необходимо смазать место приложения спиртом, вытереть насухо и только тогда его прикладывать.
Также в домашних условиях можно лечить заболевание при помощи принятия теплых лечебных ванн. Такими народными средствами можно унять боль в подреберье и снять воспаление в проблемном месте. Есть несколько вариантов использования ванн:
Для приготовления ванны нужно взять 500 граммов веток осины и прокипятить их полчаса и еще 30 минут настаивать. После этого процедить и вылить в приготовленную ванну с температурой воды 40 градусов. Находиться в такой среде нужно не больше 15 минут. Также рекомендуется после приема ванны втереть в пораженное место пихтовое масло.
Взять 4 столовые ложки шалфея и залить 250 мл кипяченой воды, дать настояться на протяжении одного часа, после чего процедить Готовый настой вылить в ванну с водой и добавить еще 100 граммов морской соли. Принимать ванну также не больше 15 минут.
Смешать по пять капель эфирного масла, лаванды и эвкалипта с одной стопкой молока и одной столовой ложкой меда. Добавить смесь в ванну и находиться в ней 10 минут. Использовать такой метод лечения в домашних условиях нужно через день, после чего рекомендуется не смывать все с тела, а просто вытереться насухо полотенцем.
Также в домашних условиях делается самостоятельно массаж, при помощи которого можно облегчить боль в подреберье. Его проводят медленно, спокойно поглаживая и немного растирая промежутки между ребрами или в подреберье кончиками пальцев. Также будет полезным провести растирание мышц или их разминку. Для этого нужно взять кисти рук в замок и растирать спину, начиная от поясницы и постепенно ведя в лопаткам.
Если точно знать, по каким причинам возникает невралгия, то ее можно предупредить, а для этого необходимо ежедневно заниматься физическими упражнениями и разминать тело. Попытаться избегать сквозняков и переохлаждения, побольше двигаться, но не сильно нагружать свое тело.
Также важно, сидя следить за осанкой, чтобы она была ровной. Нужно правильно питаться. И, самое главное, вовремя приступить к лечению болезни и не ждать, пока она будет еще больше прогрессировать. Таким образом, можно избежать развития не только невралгии, но и множество других проблем со здоровьем.
2016-02-01
источник

По симптоматике болезнь схожа с сердечным приступом, но имеет некоторые отличия. Для межреберной невралгии характерно усиление боли при глубоком дыхании и движении.
Факторами, спровоцировавшими развитие болезни, могут стать остеохондроз, остеопороз, грыжа, травма позвоночника, период беременности, инфекционные или аллергические заболевания, сахарный диабет, авитаминоз, иммунодефицит, поэтому при лечении межрёберной невралгии нужно не только излечиться от её симптомов, но и устранить основное заболевание, повлекшее защемление межрёберных нервов.
-
Межреберная невралгия характеризуется:
- острая, приступообразная боль в районе ребер, а также лопаток, спины;
- напряжение, судороги в мышцах;
- потеря чувствительности на определенных участках тела,
- слабость, повышенное потоотделение.
Симптомы межреберной невралгии хорошо поддаются излечению народными средствами в домашних условиях.
Больной должен обязательно проконсультироваться с врачом для уточнения диагноза, выяснения причин, повлекших развитие болезни, а также для разработки схемы лечения и корректировки в процессе выздоровления!
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \»Московская поликлиника\».Задать вопрос>>
Ниже подробнее рассмотрим способы лечения с помощью народных средства, медикаментозных препаратов и немедикаментозных методов.
Целью терапии народными средствами является снятие острого болевого синдрома. Её эффективность зависит от своевременного и грамотного лечения.
- Для компресса можно применить скипидарную мазь, смешанную с горячей водой в пропорции 1:1. Средство нанести на марлю, сложенную в несколько рядов и прикладывать к больному месту на 10 минут.
- Хороший результат даёт приготовленная смесь для компресса из 1 чайной ложки куркумы, 2 ст. ложек имбирного порошка и 0,5 чайной ложки жгучего перца. Добавить кипяток, нанести полученную кашицу на марлевый отрез и покрыть больной участок.
- Компресс из квашеной капусты применяется 1 раз в сутки. Для этого необходимо выложить капусту на целлофан, отбить молотком и приложить к болевому участку на три часа.
- Смочить тканевую салфетку в настойке валерианы или солёном растворе (2 ст. ложки добавить в 500 мл горячей воды) приложить к больному месту на всю ночь.
Для сохранения теплового эффекта компрессы накрывают целлофаном и шерстяным изделием. После процедуры больной должен некоторое время пребывать в покое, укутав больное место.
- Взять 4 ст. ложки сухих цветков лечебной ромашки, залить стаканом воды, варить 10 минут. Схема приема: 1/3 стакана 3 раза в сутки после еды. Принимать до уменьшения болевых ощущений.
- Листья мяты перечной (1 ст. ложку) поместить в 200 мл кипятка, дать настояться 30 минут. Схема приема: утром и вечером натощак.
- Цветки бессмертника (1 ст. ложку) настоять полчаса в стакане горячей кипяченной воды, пить в течение дня.
- Кору ивы (10 гр) варить в 200 мл воды 20 минут. Схема приема: 1 ст. ложка 3-4 раза в день.
- Одну чайную ложку тысячелистника настоять в 200 мл кипятка. Схема приема: 1 ст. ложка 3 раза в день до еды.
Любое растение и приготовленный из него отвар (настой) обладает как целебными свойствами, так имеет и противопоказания к применению, с которыми необходимо ознакомиться перед началом лечения.
- Для приготовления настойки из березовых почек берут пол-литра спиртосодержащей жидкости, добавляют горсть почек. Дают настояться в течение 10 дней в тёмном месте. Полученным средством растирают места, в которых локализуется боль.
- Около 10 гр тимьяна обыкновенного настоять в 100 мл спирта, принимать для успокоительного эффекта по 15 капель 3 раза в день.
В данной статье вы сможете узнать как лечить ишиас народными средствами.
- Хорошее действие оказывает натирание больного места соком хрена или чёрной редьки.
- Прекрасно подходит комнатное растение Герань, листики которого необходимо втереть в больной участок или приложить на ночь в качестве компресса.
- Для растирания можно применить смесь вазелиновой и скипидарной мазей.
- Эффективным средством является спиртовой раствор мумиё (также можно применять внутрь по 20 гр перед едой) и прополиса.
- Одну столовую ложку измельченных почек осины перемешать с мягким сливочным маслом, втирать в болезненные места.
- При отсутствии аллергических реакций на йод, приготовить смесь из глицерина с раствором йода 1:1, наносить на спину (кроме позвоночника) через день в течение месяца.
- Кору осины или ветки тополя (500 гр) кипятят 30 минут, настаивают около получаса, и, процедив, добавляют в ванну. Процедуру можно завершить втиранием в сухое больное место пихтового масла.
- Шалфей (4 ст. ложки) залить 200 мл кипятка, дать настояться один час, процедить и вместе с 0,5 стаканом морской соли добавить в ванну.
Если трёхдневная терапия народными методами не приносит положительных результатов, следует перейти к применению медицинских препаратов.
Применяется при сильных болевых ощущениях, не проходящих продолжительное время. Все предложенные ниже препараты отпускаются без рецепта.
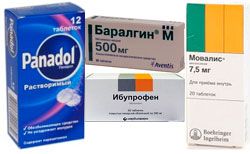
Фастум гель, Вольтарен, Кетонал, содержащие в составе анальгетик (вещество, снимающее боль), уменьшают воспаление, мышечный спазм, болевые ощущения.

Випроксал, Финалгон, Капсикам содержат средства, вызывающие раздражение кожи, тем самым улучшая кровообращение, питание, регенерацию ткани.
Хондроксид относится к хондропротекторным средствам, восстанавливающим хрящевую ткань. Также мазь снимает воспаление, обезболивает.
Скипидарная мазь – эффективное средство, применяемое для разогрева больного участка, снижает болевые приступы.
При неэффективности выше указанных средств обезболивания проводится новокаиновая блокада. Уколы помогают отключить одно из звеньев рефлекторной дуги, что дает возможность мгновенно снять болевой синдром.
Хорошим способом разогреть больное место, усилить кровообращение, уменьшить боль позволяет перцовый пластырь. Наклеенный пластырь сверху покрыть шерстяным изделием.
Перцовый пластырь могут заменить поставленные на болевой участок горчичники, банки.
Терапия межреберной невралгии носит комплексный характер. Важную роль в лечении, помимо народных и медикаментозных средств, играет лечебный массаж и физкультура, назначенные врачом, самомассаж и физиотерапевтические процедуры.
Лечебные элементы в физкультуре являются необходимым средством для профилактики болезни, их следует выполнять каждый день. Упражнения должны быть тщательно подобраны и исключать резких поворотов, наклонов.
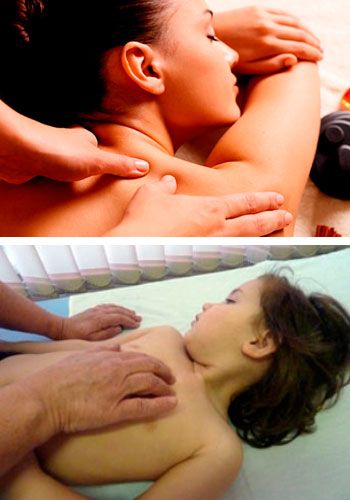
Массаж спины включает в себя элементы поглаживания, растирания, разминания. Можно выполнять обеими руками одновременно или попеременно. После проведения массажа на основную часть мышц спины переходят к области межреберий, где следует использовать элементы разминания, стараясь не допускать неприятных ощущений у пациента. Процедуру выполняют подушечками большого или среднего пальцев. Далее больной переворачивается на спину.
Массаж поверхности грудной клетки состоит из выжиманий, разминания больших грудных мышц. На межреберных промежутках выполняется только растирание подушечкой большого пальца, избегая болезненных участков. Сеанс заканчивается элементом поглаживания.
Длительность одного сеанса массажа не менее 15 минут. Курс включает 10 процедур.
Лечебная гимнастика и массаж для женщин в период беременности являются методами выбора терапии и профилактики межрёберной невралгии.
Приобретенный электронный массажёр позволяет больному проводить сеанс массажа самому, без посещения лечебного учреждения или вызовов специалиста на дом.
 |
Электронный массажер для тела NOZOMI MH-102 предназначен для проведения массажа при болях в шее, мышцах спины, груди, помогает справиться с жировыми отложениями в проблемных зонах. Прибор удобен для самостоятельного применения, имеет два массажных пальца и два режима работы. Работает от электросети. Произведён в Японии. Вес: 1400 гр. Цена: 2690.00 — 2790.00 р. Сайты: medicalmag.ru и finehealth.ru |
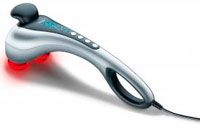 |
Электронный массажёр Beurer MG100 — прибор предназначен для массажа с элементами похлопывания. Также происходит прогревание массируемых участков инфракрасным излучением. Аппарат удобен в применении, имеет 2 массажные головки и насадки, 4 программы массажа и 5 скоростей. Работает от электросети. Производство Германия. Вес: 1740 гр. Цена: 6000.00 р. Сайты: amedicus.ru, beurer-russia.ru, beurer.tv |
 |
Электронный массажер VISAGE ST-801D подходит для проведения акупунктурного массажа шеи, спины, рук, ног. Акупунктурный массаж заключается в воздействии на определённые точки тела, которые связаны с работой внутренних органов и их заболеваниями. Также наличие двух пар массажных головок с насадками позволяет провести разминающий массаж, чтобы тонизировать или успокоить мышцы. Разработчик: Китай. Цена: 3599.00 р. Сайт: www.mp-mp.ru |
Физиотерапия – важная составляющая часть в терапии межрёберной невралгии. Она позволяет усилить кровоток в тканях, уменьшить болевые ощущения, воспалительный процесс, улучшить регенерацию и защитные механизмы тканей.
Физиотерапевтические процедуры проводятся как в лечебном учреждении (лазерная терапия, электрофорез, УВЧ-терапия, Дарсонваль), так и в домашних условиях с помощью приобретенных портативных физиотерапевтических аппаратов.
 |
Аппарат Ореон Степ для лазерной терапии помогает справиться с воспалениями в тканях, активируя биохимические процессы и кислородный обмен в клетках. Действие импульсное с частотой 1500 Гц. Имеет 2 насадки: зеркальную и зеркально-магнитную, эффективную при лечении внутренних органов (суставов, позвоночника, выраженного болевого синдрома). Прибор имеет противопоказания: опухоль, заболевания крови, острая стадия туберкулеза, острые заболевания сердца, печени, почек. С осторожностью применять при беременности, желче и мочекаменных болезнях. Питание от сети или батареек. Производитель Россия. Вес: 300 гр. Цена: 12000.00 – 13400.00 р. Сайты: zdrav-shop.tiu.ru, www.medkv.ru, medtehnika-moskva.ru |
 |
Аппарат Элфор (Невотон) предназначен для проведения процедуры электрофореза как в медицинских учреждения, так и в домашних условиях. Действие основано на воздействии гальваническим током и вводимым, посредством тока, лекарством. Процедура оказывает сосудорасширяющее, болеутоляющее действие, снимает воспалительные процессы. Электрофорез применяется при заболеваниях опорно-двигательного аппарата и других болезнях. Противопоказания: онкология, беременность, заболевания крови, период острого инфаркта. Цена: 2500.00 р. Сайт: www.medkv.ru |
 |
Физиотерапевтический прибор Светозар воздействует на организм импульсным светом с определенными параметрами, что способствует восстановлению метаболизма в тканях, снимает воспалительные процессы, болевой синдром, улучшает кровообращение. Показан при заболеваниях опорно-двигательного аппарата, лор-органов, заболеваниях кожи, дыхательной системы. Противопоказания: доброкачественная или злокачественная опухоль, гнойные высыпания. Цена: 5700.00 – 6300.00 р. Сайты: www.medt1.ru, www.medkv.ru |
Самомассаж и физиотерапию в домашних условиях необходимо проводить в период ремиссии (затихания симптомов) межрёберной невралгии.
Легче предотвратить заболевание, чем его лечить! Поэтому не следует запускать основной недуг, являющийся причиной развития межрёберной невралгии, и своевременно обращаться к врачу.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Межреберным хондрозом называют начальные стадии остеохондроза грудного отдела позвоночника. Для патологии характерно медленное течение, сопровождающееся постепенным разрушением хрящевых тканей. Ее опасность заключается в слабовыраженной симптоматике, интенсивность которой нарастает по мере поражения межпозвонковых дисков. Ведущий признак хондроза — межреберная невралгия, возникающая при защемлении чувствительных нервных окончаний. Боль в груди острая, пронизывающая, иррадиирущая в область лопатки и плеча. Она напоминает боль, появляющуюся при сердечнососудистых патологиях, поэтому большинство людей записывается на прием не к ревматологу, а к кардиологу.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Для диагностирования межреберного хондроза используются различные инструментальные исследования, но самым информативным становится рентгенография. Лечение направлено на улучшение самочувствия пациента и предупреждение дальнейшего разрушения межпозвоночных дисков.
Остеохондроз часто поражает шейный и пояснично-крестцовый отделы позвоночника, а вот дегенеративно-дистрофические изменения в грудных позвонках диагностируются достаточно редко. Это объясняется малой подвижностью этого отдела и хорошей стабилизацией эластичным реберным каркасом. Обычно патология затрагивает не надежно защищенные межпозвоночные диски, а сочленения, соединяющие поперечные отростки, и хрящевые ткани, расположенные между ребрами и позвонками. Заболевание развивается следующим образом:
- под действием динамической нагрузки в хрящах скорость процессов распада тканей начинает превосходить скорость их восстановления;
- начинает развиваться артроз, или хроническое дегенеративное поражение суставных хрящей;
- сочленения утрачивают стабильность, их функциональная активность снижается, что становится причиной вовлечения в патологический процесс соединительнотканных структур — связок, мышц, сухожилий;
- на этой стадии межреберного хондроза появляются первые симптомы: человек ощущает определенный дискомфорт при ходьбе, наклонах корпуса. Так как подвижность грудного отдела пока полностью сохранена, больной не обращается за врачебной помощью;
- со временем интенсивность болей нарастает из-за деформирования суставных структур. Подвижность позвоночного столба ограничена, а симптоматика грудного остеохондроза сочетается с клиническими проявлениями межреберной невралгии.
Обычно межреберный хондроз диагностируется на этой стадии течения, когда деструктивные изменения затронули не только хрящевые, но и костные ткани позвонков и межпозвоночных дисков. Их характер необратим, так как гиалиновые хрящи восстановить невозможно.
Этиология межреберного хондроза не отличается от причин возникновения грудного остеохондроза. К развитию патологии нередко приводит травмирование этого отдела позвоночника: переломы, сильные ушибы, длительное сдавливание грудной клетки. К провоцирующим заболевание внешним и внутренним негативным факторам также относятся:
- системные суставные патологии: ревматоидный, псориатический артрит, остеоартрозы;
- доброкачественные и злокачественные новообразования;
- межпозвоночные грыжи, локализованные в любом отделе позвоночника;
- заболевания, связанные с нарушением обмена веществ: тиреотоксикоз, подагрический артрит, сахарный диабет;
- лишний вес, который становится причиной избыточных нагрузок на межпозвоночные диски.
Толчком к развитию межреберного хондроза может стать, как чрезмерная двигательная активность, так и малоподвижный образ жизни. В группу риска входят люди, чья профессиональная деятельность связана с подъемом и переносом тяжестей.
Для каждой стадии межреберного хондроза характерна особенная симптоматика. Разрушение хрящей и формирование остеофитов (разрастание костных тканей) сопровождаются неврологическими расстройствами различной степени выраженности:
- первый этап. Реберно-позвоночные соединения еще сохраняют подвижность, поэтому существенного сдавливания нервных корешков не наблюдается. Раздражаются отдельные нервные окончания, боль локализована в грудном отделе, не интенсивна, исчезает после непродолжительного отдыха;
- второй этап. Объем движений в суставах снижается, межпозвоночные диски уплощаются, позвонки могут смещаться относительно друг друга. Это становится причиной механического воздействия на расположенные в грудном отделе нервы. Отправной точкой боли является защемленный нерв, а затем она иррадиирует между ребрами;
- третий этап. Артроз достаточно выражен, позвонки смещаются часто, а межпозвоночные диски частично или полностью утратили амортизирующую функцию. Чувствительные нервные окончания регулярно сдавливаются, провоцируя острые, продолжительные боли. В тяжелых случаях они способны даже нарушать работу внутренних органов.
Стадию течения межреберного хондроза врачи определяют не только с помощью рентгенографии и МРТ, но на основании жалоб пациентов. Такой подход позволяет быстро выбрать оптимальную тактику лечения.
Клинические проявления хондроза на начальных стадиях рефлекторные, так как причина их возникновения — опосредованное воздействие деструкции хрящей на нервные окончания. Что чувствует человек при хондрозе 1 степени тяжести:
- после подъема тяжестей или длительном нахождении в одном положении между лопатками возникают дискомфортные ощущения, отдаленно напоминающие боль. Они исчезают, стоит человеку начать движение;
- немного позже появляется крепитация — характерное похрустывание или щелчки при наклонах, поворотах, попытках потянуться;
- между лопатками ощущается боль. Она выражена слабо, носит ноющий характер, не распространяется на другие участки тела.
Если больной обращается к врачу на этом этапе патологии, то деформацию межпозвоночных структур можно повернуть вспять.
На более поздних этапах хондроза возникает межреберная невралгия, или болевой синдром, вызванный сдавливанием нервных корешков. Пораженные нервы иннервируют внутренние органы, поэтому симптомы межреберного хондроза часто маскируются под признаки других заболеваний. Для патологии средней и высокой степени тяжести характерны такие клинические проявления:
- боль между лопатками и межреберная невралгия становятся постоянными, усиливающимися при движении;
- подвижность грудной клетки ограничена: при незначительной нагрузке возникает одышка, у человека появляется ощущение, что он не может полноценно вдохнуть;
- в кардиальной области груди чувствуется колющая боль, принимаемая за приступ стенокардии. Интенсивность кардиалгии нарастает при резком движении, глубоком вдохе, переутомлении.
Если межреберная невралгия затронула нижние позвонки грудного отдела, то возникают неврологические симптомы со стороны желудочно-кишечного тракта (обычно боли в эпигастрии во время приема пищи). Намного реже диагностируются ложные печеночные колики: в правом подреберье появляется резкая приступообразная боль.
В отличие от других суставных патологий межреберный хондроз диагностировать на основании жалоб пациентов удается редко. Заподозрить его можно по характерной позе, которую принимает пациент в кабинете врача. Для уменьшения давления на поврежденный нерв он наклоняется в противоположную сторону. При пальпации межреберного пространства появляется болевой пароксизм. А если патология поразила сразу несколько нервных окончаний, то кожа человека в этой области может полностью утратить чувствительность.
Основной задачей врача становится дифференцирование болевого синдрома. При жалобах пациента на боли в сердце проводится ЭКГ (электрокардиограмма). Когда симптомы хондроза имитируют панкреатит, гастрит или язву ЖКТ, требуется гастроскопия и определение уровня панкреатических энзимов в системном кровотоке. Также обязательно назначаются инструментальные исследования грудных позвонков:
- рентгенография;
- магнитно-резонансная или компьютерная томография.
На полученных изображениях хорошо просматриваются разрушения хрящевых, а иногда и костных тканей. Результаты диагностики позволяют установить степень их повреждения и стадию остеохондроза.
Практикуется комплексный подход к терапии межреберного хондроза. На начальном этапе необходимо улучшить самочувствие пациента — устранить боль, вернуть подвижность суставам. После стабилизации его состояния лечение направлено на предупреждение прогрессирования патологии. В терапии используются такие фармакологические препараты:
- нестероидные противовоспалительные средства (НПВС) в таблетках, инъекционных растворах, лекарственных формах для наружного применения. Препаратами первого выбора становятся Диклофенак, Нимесулид, Мелоксикам, Кеторолак, Ибупрофен. Они обязательно комбинируются с ингибиторами протонного насоса, обычно Омепразолом или его структурными аналогами: Омезом, Ультопом. Такое сочетание позволяет избежать поражения слизистой желудка. После ослабления болей НПВС назначаются в виде мазей: Фастума, Вольтарена, Долгита;
- глюкокортикостероиды — Преднизолон, Гидрокортизон, Триамцинолон, Кеналог, Дексаметазон. Медики стараются избежать использования гормональных препаратов при хондрозе из-за их выраженных побочных проявлений. Глюкортикостероиды назначаются только при острых болях, сопровождающихся воспалительным процессом. Они показаны пациентам для перорального приема или проведения блокад в комбинациях с анестетиками, анальгетиками;
Чувство резкой боли в районе груди у многих людей вызывает ассоциации сердечного приступа, но не нужно думать о самом плохом – вероятно, это межреберная невралгия, появляющаяся в результате ущемление, воспаления и раздражения нервных окончаний в районе грудных или спинномозговых корешков.
- Межреберная невралгия: что это?
- Причины развития
- Разновидности заболевания
- Симптомы
- Отличие патологий сердца от межреберной невралгии?
- Диагностирование межреберной невралгии
- Межреберная невралгия: лечение болезни
- Лечение народными способами
- Профилактика заболевания
При этом межреберную невралгию в медицине также можно встретить под названием «торакалгий».
Межреберная невралгия – это невропатический болевой синдром, который характеризуется сдавливанием или раздражением межреберных нервных окончаний. Непосредственно заболевание не считается очень опасным, но лишь тогда, если человек вовремя за помощью обращается к врачу.
Механизм появления невралгии очень сложный, но, как правило, состоит в повреждении межреберных нервов, находящихся между ребрами, отходящих от спинного мозга. Каждый двенадцатый из нервных пучков имеет вегетативные и чувствительные нервные волокна, способные остро реагировать на какое-либо повреждение. Помимо этого, во время повреждения нервных волокон развивается выпячивание межпозвонковых дисков, их резкое защемление, что и вызывает острую боль.
Нужно заметить, что межреберная невралгия не считается самостоятельным заболеванием, а появляется на фоне сопутствующих болезней или нарушений, происходящих в организме. Также, прежде чем выполнять лечение межреберной невралгии, надо выявить основное заболевание, поскольку непосредственно межреберная невралгия обычно являться лишь одним из симптомов, который свидетельствует о наличии более серьезного заболевания.
В основе этиологии заболевания находятся болезни опорно-двигательной системы, но при этом есть и иные провоцирующие факторы. Есть много причин, которые вызывают появление межреберной невралгии.
Самыми распространенными являются:
- Ушибы, переломы, травмы спины, позвоночника или грудной клетки.
- При остеохондрозе (грудной, шейный).
- Корешковый синдром или радикулопатия.
- При периодическом или продолжительном переохлаждении.
- При межпозвонковой грыже.
- Инфекционные болезни: грипп, туберкулез, опоясывающий герпес.
- Значительное увеличение мышечных тканей.
- Значительные физические нагрузки.
- Злокачественные или доброкачественные опухоли.
- Спондилолистез.
- Врожденные пороки ребер или позвоночника.
- Алкоголизм.
- Болезнь Бехтерева.
- При остеопорозе.
- Гормональные сбои.
- При недостатке витамина D.
При искривлении позвоночника.
- Доброкачественное образование в тканях позвоночника (гемангиома).
- Рассеянный склероз.
- Частые депрессии, стресс.
- Малоподвижный образ жизни.
- Продолжительное употребление сильнодействующих медицинских препаратов.
С учетом из перечисленных выше болезней, можно утверждать, что спровоцировать появление межреберной невралгии может почти любая патология опорно-двигательной системы.
Межреберная невралгия делится на 2 типа: рефлекторная и корешковая.
- Рефлекторная – появляется во время сокращения мышц и местном напряжении в межреберных промежутках.
- Корешковая – появляется в результате раздражения нервных корешков позвоночника. Этот вид невралгии отличается болевыми ощущениями в районе позвоночника, отдающихся в грудную клетку.
Независимо от типа невралгии, симптомы заболевания проявляются резко и нуждаются в своевременном лечении.
Это заболевание относится к острым состояниям, потому симптомы межреберной невралгии постоянно выраженные и интенсивные. Главный симптом болезни – острая и резкая боль, появляющаяся в поврежденной области и распространяющаяся на иные органы, как правило, позвоночник и грудную клетку. Межреберная невралгия отличается ноющей или колющей болью, а также онемением участка грудной клетки или руки.
Боль становится сильнее при сильном вдохе, резких движениях, кашле, повороте, а также под действием различных внешних раздражителей: тепло или холод. Симптомы нередко похожи на сердечный приступ, поскольку пациенты чувствуют боль в районе сердца, которая иногда отдается в руку, лопатку, кишечник или поясницу. Болезненное состояние может продолжаться до нескольких часов, усиливаться при любых движениях и в ночное время. Кроме боли в районе груди, у человека отмечается:
бледность кожного покрова;
- высокое потоотделение;
- боль при глубоком вдохе или пальпации;
- сокращение мышечных сегментов;
- плохое самочувствие;
- онемение кожи в районе больного нерва.
Часто у пациентов увеличивается температура до 37.7 градусов, а также может быть рвота и тошнота. Если у человека есть все перечисленные выше симптомы, то установить диагноз совершенно несложно, но чаще всего межреберная невралгия маскируется под иные заболевания: кишечную или почечную колку, патологии сердца.
Потому очень важно отличать межреберную невралгию от остальных болезней, которые даже могут приводить к смертельному исходу.
Отличить невралгию от остальных болезней несложно, но для этого необходимо знать интенсивность, локализацию и характер болевого синдрома. Самым важным отличием является то, что во время невралгии болевые ощущения в районе груди могут длиться в течение долгого времени, усиливаться при любых передвижениях.
Во время заболевания сердца, боль в грудной клетке можно убрать медицинскими препаратами (нитроглицерин) через 7–15 минут после использования. Для заболеваний сердечно-сосудистой системы не характерно усиление боли во время движения. Боль в области сердца сопровождается нарушением ритмичности пульса, изменением давления.
Во время невралгии пульс и давление остаются в норме. Часто невралгические боли переходят в область поясницы и похожи на приступы почечной колики. Если вы сомневаетесь, что приступы боли, связанные с иными болезнями, то необходимо максимально быстро обратиться за помощью к врачу, определить симптомы и лечение межреберной невралгии. Чем раньше выявить заболевание, тем легче его вылечить.
Диагностика болезни нередко вызывает затруднения, тем более, когда в анамнезе пациента есть хронические болезни сердца или иных органов. Для установления диагноза специалисту недостаточно собранного анамнеза больного, потому он назначает определенные исследования:
Рентгенография грудной клетки – дает возможность определить отсутствие или наличие нарушений в составе костной ткани.
- Бактериологическое исследование крови – если межреберная невралгия вызвана патогенным возбудителем, то в этом случае, в этом исследовании она будет видна. Если заболевание появилось на фоне неинфекционного генеза, то анализ останется неизменным.
- Клинический анализ крови – увеличение в крови лейкоцитов указывает на процесс воспаления в районе нервных окончаний.
- Миелография – выявляет в нервной ткани патологические изменения.
- МРТ – дает возможность определить изменения в хрящевой и костной ткани, а также процесс воспаления или защемления межреберных нервных окончаний.
- Электроспондилография – определяет патологию позвоночника и межпозвонковых дисков.
Результаты исследования дают возможность врачу составить полноценную картину, выявить степень повреждения, установить правильно диагноз и разработать необходимое лечение. Часто пациенту достаточно сделать МРТ, оно является самым точным и информативным способом диагностики.
Лечение заболевания проходит только комплексно и лишь после определения диагноза. Также немаловажным в лечении является причина возникновения болезни и ее запущенность. Зная особенности появления межреберной невралгии можно начинать лечение. При остром заболевании, когда пациента сильно мучают боли, рекомендовано соблюдать постельный режим, причем лежать надо на ровной и твердой поверхности. Снизить болевые приступы смогут помочь противовоспалительные и обезболивающие препараты: Диклофенак, Ортофен, Темпалгин, Ибупрофен, Мовалис, Седалгин и т. д.
Кроме противовоспалительных средств, врач прописывает использование седативных препаратов, а также миорелаксантов, они дают возможность убрать мышечные спазмы (Мидокалм). Всем пациентам рекомендовано употреблять витамины группы В.
Затем, когда острый и болевой период заболевания немного утихнет, нужно пройти всю необходимую диагностику и определить точную причину заболевания. Когда причина установлена, то нужно провести лечение конкретно самой причины. Если болезнь имеет вертеброгенную природу происхождения, то есть появилась на фоне болезней позвоночника, то необходимо комплексное лечение. Убрав причину заболевания, симптомы стихнут или полностью исчезнут.
Если болезнь запущена, то на восстановление уходит несколько месяцев, но прогноз после лечения, как правило, благоприятный. Полностью вылечить межреберную невралгию сможет помочь лишь комплексное лечение, состоящее из приема медицинских препаратов, соблюдения постельного режима, занятий лечебной физкультурой, соблюдения диеты, а также физиотерапевтических занятий. Дополнительной терапией являются народные средства, которые эффективны для профилактики и во время ремиссии болезни.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…Медикаментозное лечение состоит в использовании противовоспалительных и обезболивающих препаратов. Любой медицинский препарат обязан быть выбран специалистом в индивидуальном порядке, с учетом отсутствия или наличия хронических болезней, возраста пациента. Если болевые ощущения не получается снять обезболивающими средствами, то врач прописывает новокаиновые блокады.
Важное место в лечении имеют физиотерапевтические процедуры: иглоукалывание, лазеротерапия, УФ. Также непременным этапом в лечении является лечебная физкультура и точечный массаж.
Нередко лечение межреберной невралгии производят в домашних условиях, потому многие пациенты кроме прописанного лечения врачом, обращаются к народным средствам. Расскажем несколько народных рецептов лечения невралгии.
Ромашка для внутреннего использования. Для настойки будет необходимо 5 ст. л. цветков, которые нужно залить 0,4 л горячей воды. Довести до кипения, остудить, после сцедить и употреблять по 120 мл трижды в день. Отвар имеет противовоспалительное воздействие.
Сок черной редьки. Необходима одна средняя редька, которую необходимо потереть на терке. После из нее надо выдавить сок и делать компресс на ночь или натирать больные участки.
Ванны из шалфея. Необходимо 25 гр. высушенного шалфея, в который надо добавить 2 л кипятка, довести до кипения, дать настояться час, сцедить и добавить в ванну. Принимать эти ванны необходимо не более 20 минут.
Морская соль. Необходимо 2 ст. л. морской соли, которые надо растворить в 500 мл горячей воды. После обмакните в этот раствор кусок ткани и приложите к больному участку. Компресс держать не меньше 2 часов.
Пчелиный воск. Воск необходимо растопить, добавить сок одной луковицы и ложку меда. Все тщательно смешать и прикладывать к больному участку на ночь.
Сок из картошки и лука. Понадобится один большой лук и сырой картофель. Лук и картошку необходимо потереть на терке. Данную кашицу надо намазать на кусок ткани и прикладывать к больному участку на два часа.
Профилактика состоит в соблюдении простых правил:
- Вовремя лечить внутренние болезни опорно-двигательной системы.
- Не допускать переохлаждений.
- При наличии какого-либо внутреннего заболевания неинфекционного или инфекционного характера за помощью обращаться к специалистам, производить полноценный курс лечения, это сможет помочь избежать вероятных осложнений.
- Следить за здоровым питанием.
- Каждый день делать физические упражнения, тем более, если ваша деятельность подразумевает сидячую работу.
- Не допускать травм позвоночника.
- Отказаться от спиртного.
Межреберная невралгия – это тяжелое заболевание, требующее своевременной диагностики и квалифицированной помощи врача. Чем раньше диагностировать заболевание, тем меньше времени пациент будет страдать от болевых ощущений, которые часто могут быть такими сильными, что вызывают у человека потерю сознания или болевой шок.
Лечение позвоночника следует начинать после того как будет установлена причина, вызывающая в нем боли. Заболевания позвоночника — это массовая проблема современного человечества. На позвоночник приходится вся нагрузка, так как он выполняет функцию своеобразной опоры для всего тела. Если не обращать внимание на возникший дискомфорт, то через определенный промежуток времени состояние только ухудшиться и может привести к необратимым последствиям. Чтобы разобраться в том, что вызывает боли, в некоторых ситуациях потребуется обращение сразу к нескольким специалистам: гинекологу, ортопеду, неврологу, урологу или травматологу.
Проблемы с позвоночником не всегда возникают вследствие его травмирования. Причины, которые могут быть самыми разнообразными:
- сидячий образ жизни;
- сквозняк;
- чрезмерная двигательная активность;
- межпозвоночная грыжа;
- межреберная невралгия;
- нарушение осанки;
- остеохондроз;
- радикулит;
- деформирующий спондилез;
- сколиоз;
- опухоли.
Список причин, вызывающих боли в позвоночнике, достаточно длинный и чтобы точно определить, что спровоцировало проблему, необходимо пройти обследование.
В пораженном участке болевое ощущение может возникнуть внезапно. Предшествовать ему может резкое движение, наклон туловища в сторону или при поднятии тяжести. Чувство боли образуется по причине сдавливания или натяжения нервных окончаний. Резкая поясничная боль может обездвиживать человека, то есть болевое ощущение настолько сильное, что не позволяет принять нормальное положение тела. Человек не может разогнуться до тех пор пока боль не стихнет.
Симптомами шейного остеохондроза, кроме дискомфорта в области шейных позвонков, являются частые головокружения, пульсирующая боль или шумы в голове. Они возникают за счет плохого кровоснабжения мозга. При остеохондрозе грудного отдела у больного наблюдается сердечная недостаточность и проблемы с дыханием. Поражение поясничного отдела влечет за собой заболевания пищеварительных органов, снижением функциональности почек, а у мужчин — и потенции.
Межпозвоночная грыжа характеризуется разрушением хрящевой ткани диска, что проявляется в виде искривления позвоночного столба. Далее может произойти ущемление нервных окончаний, что вызовет сильные боли в позвоночнике. Хронические заболевания в области низа живота также могут вызвать боли спины (кишечник, мочевые органы и т.п.).
Независимо от причины, болевой синдром в позвоночнике является сигналом о том, что в организме произошли патологические изменения, которые нельзя оставлять без внимания. Своевременная диагностика с последующим лечением позволит предотвратить дальнейшее развитие патологии и избавит от болей в спине и позвоночнике. Если болезнь уже успела нанести необратимый урон, то лечение будет направлено на снятие болевых симптомов и сдерживание прогрессирующего заболевания.
Снять боль в позвоночнике можно с помощью специальных гелей или мазей, которые оказывают обезболивающий и согревающий эффект. Но если проблемы с позвоночником были вызваны более серьезными заболеваниями, такими как грыжа, то устранение симптомов не решит проблемы. Боль будет возвращаться каждый раз, когда закончится действие того или иного препарата. В некоторых ситуациях чтобы избавиться от проблем с позвоночником потребуется хирургическое вмешательство.
Лечение позвоночника начинают после того как будет установлен точный диагноз, определяющий вид патологии. Курс медикаментозной терапии рекомендуется совмещать с другими терапевтическими методами, которые позволят облегчить состояние больного и будут способствовать скорейшему выздоровлению. Мануальная терапия или хиропрактика — это способ ручного восстановления нормальных соотношений между позвонками для ликвидации функционального белка. Мануальная терапия должна проводиться только квалифицированным специалистом, так как суть методики заключается в произведении направленных ударов, за счет которых происходит вправление позвонков.
Лечить боли в позвоночнике можно способом воздействия на биологически активные точки.
К таким методам относят иглоукалывание, точечный массаж, семянотерапию и прочее. Такая рефлексотерапия нормализует вегетативные реакции организма, функциональность внутренних органов и процесс кровообращения. В качестве вспомогательной терапии хорошо подойдут народные средства, но перед их применением обязательно нужно проконсультироваться с лечащим врачом. Некоторые процедуры могут быть противопоказаны как в индивидуальном порядке, так и исходя из особенностей болезни позвоночника.
Различные виды прогревания, используются как в народной, так и традиционной медицине. Они помогают приглушить или полностью убрать боль в спине. Улучшить процесс кровообращения и расслабить мышцы спины помогут банные процедуры или горячие ванны. Принимать ванную рекомендуется с добавлением травяных сборов (мята, горчица, сенная труха). Сухое прогревание подразумевает использование спиртовых настоев (из ягод можжевельника, сирени обыкновенной, ромашки, цикория или живицы), накладывания компресссов (из сушеных листьев березы, череды, крапивы, корня хрена) или согревающих мазей. Прогревание спины и позвоночника может осуществляться с помощью обычного нагретого до приятной температуры песка.
Регулярные физические упражнения, которые специально подбираются для каждого пациента в зависимости от вида и тяжести болезни позвоночника, необходимы для расслабления и укрепления мускулатуры спины. Они позволяют понизить давление между позвонками и этим способствуют снижению болевого синдрома спины. Залог успеха от выполнения специальных упражнений заключается в четком соблюдении рекомендаций. То есть, все упражнения должны выполняться правильно и не создавать избыточной нагрузки.
Остеохондроз — это дегенеративное поражение суставных хрящей и подлежащих под ними костных тканей, которое может возникнуть в любой части опорно-двигательного аппарата человека. Боли в позвоночнике, вызванные остеохондрозом могут усиливаться при сильном переохлаждении или от нервных переживаний. Облегчить состояние пациента можно с помощью травяного отвара из листьев подорожника, побегов шиповника, брусничных листьев, чабреца, корневища пырея, донника и мелиссы.
Усмирить боль в спине, вызванную остеохондрозом можно с помощью прогревания солью или песком. В народной медицине для борьбы с заболеванием широко применяются утепляющие пояса из верблюжьей или собачьей шерсти. При шейном остеохондрозе для восстановления подвижности шеи можно выполнять несложные вращательные движения головой (описывая носом в воздухе цифры буквы).
Спать рекомендуется на жесткой поверхности независимо от вида заболевания. Мягкий матрац негативно влияет на межпозвоночные диски, они становятся легкоподвижными. Из-за неправильного питания и образа жизни в организме откладываются соли, которые тоже оказывают негативное влияние на работу суставов. Чтобы вывести лишние соли из организма можно воспользоваться таким народным средством, как компрессс из листьев хрена. Для этого необходимо вымыть свежесорванные листья хрена, обдать их кипятком и после того как они остынут, приложить к спине, а затем укутать. Компресс оставляют на всю ночь. Эффективность данной процедуры можно будет увидеть утром. На спине появится белый налет, который будет свидетельствовать о выхождении солей. Длительность такого курса лечения составляет 10 дней.
Грыжа позвоночника сопровождается сильными болями в области ее локализации и может распространяться на соседние органы. Так, при грыже шейного отдела у пациента наблюдаются головные боли, при грыже грудного отдела — боли в грудной клетке, при поясничном — в области паха, ягодиц, бедер. К консервативным способам лечения грыжи относят иглотерапию и вытягивание позвоночника, но в данной ситуации предпочтение отдается традиционным способам лечения — операции. Физиотерапевтические процедуры и народные средства будут эффективными в послеоперациионном периоде. Они поспособствуют ускорению обменных процессов в организме, что благоприятно отразится на процессе регенерации и восстановления.
Лечение заболеваний позвоночника не дает 100% гарантии того, что боли пройдут навсегда. Особенно это касается тех случаев, когда произошел сильный износ хрящевой или костной ткани позвонков. Поэтому в целях профилактики болезней позвоночника рекомендуется следить за осанкой и не перенапрягать позвоночный столб.
источник
- Межреберная невралгия: что это?













 В данной статье вы сможете узнать как лечить ишиас народными средствами.
В данной статье вы сможете узнать как лечить ишиас народными средствами.


 Чувство резкой боли в районе груди у многих людей вызывает ассоциации сердечного приступа, но не нужно думать о самом плохом – вероятно, это межреберная невралгия, появляющаяся в результате ущемление, воспаления и раздражения нервных окончаний в районе грудных или спинномозговых корешков.
Чувство резкой боли в районе груди у многих людей вызывает ассоциации сердечного приступа, но не нужно думать о самом плохом – вероятно, это межреберная невралгия, появляющаяся в результате ущемление, воспаления и раздражения нервных окончаний в районе грудных или спинномозговых корешков.
 Нужно заметить, что межреберная невралгия не считается самостоятельным заболеванием, а появляется на фоне сопутствующих болезней или нарушений, происходящих в организме. Также, прежде чем выполнять лечение межреберной невралгии, надо выявить основное заболевание, поскольку непосредственно межреберная невралгия обычно являться лишь одним из симптомов, который свидетельствует о наличии более серьезного заболевания.
Нужно заметить, что межреберная невралгия не считается самостоятельным заболеванием, а появляется на фоне сопутствующих болезней или нарушений, происходящих в организме. Также, прежде чем выполнять лечение межреберной невралгии, надо выявить основное заболевание, поскольку непосредственно межреберная невралгия обычно являться лишь одним из симптомов, который свидетельствует о наличии более серьезного заболевания. При искривлении позвоночника.
При искривлении позвоночника. бледность кожного покрова;
бледность кожного покрова; Рентгенография грудной клетки – дает возможность определить отсутствие или наличие нарушений в составе костной ткани.
Рентгенография грудной клетки – дает возможность определить отсутствие или наличие нарушений в составе костной ткани. Если болезнь запущена, то на восстановление уходит несколько месяцев, но прогноз после лечения, как правило, благоприятный. Полностью вылечить межреберную невралгию сможет помочь лишь комплексное лечение, состоящее из приема медицинских препаратов, соблюдения постельного режима, занятий лечебной физкультурой, соблюдения диеты, а также физиотерапевтических занятий. Дополнительной терапией являются народные средства, которые эффективны для профилактики и во время ремиссии болезни.
Если болезнь запущена, то на восстановление уходит несколько месяцев, но прогноз после лечения, как правило, благоприятный. Полностью вылечить межреберную невралгию сможет помочь лишь комплексное лечение, состоящее из приема медицинских препаратов, соблюдения постельного режима, занятий лечебной физкультурой, соблюдения диеты, а также физиотерапевтических занятий. Дополнительной терапией являются народные средства, которые эффективны для профилактики и во время ремиссии болезни. Нередко лечение межреберной невралгии производят в домашних условиях, потому многие пациенты кроме прописанного лечения врачом, обращаются к народным средствам. Расскажем несколько народных рецептов лечения невралгии.
Нередко лечение межреберной невралгии производят в домашних условиях, потому многие пациенты кроме прописанного лечения врачом, обращаются к народным средствам. Расскажем несколько народных рецептов лечения невралгии.
